Протокол ультразвукового исследования
Протокол УЗИ матки и придатков (УЗИ органов малого таза)
Тема: ультразвуковое исследование органов и тканей (инструкция по применению).
При трансабдоминальном исследовании матки и придатков используются конвексные датчики 3-6 МГц, при трансвагинальном — трансвагинальные или интраполостные датчики 4-10 МГц. Для трансабдоминального исследования необходимо наполнение мочевого пузыря.
Матка изучается в продольных плоскостях, затем в поперечной плоскости, что дает возможность правильно оценить положение органа. Как правило, матка находится в положении anteflexio или anteversio, грушевидной формы.
Проводится биометрия матки: три размера тела (длина и переднезадний — в продольном сканировании, ширина — в поперечном), длина шейки — в продольном сканировании.
Эндометрий оценивается при продольном сканировании с одновременной визуализацией цервикального канала. Отмечается структура, толщина по наружным контурам срединного маточного эха.
Оценивается шейка матки, включая цервикальный канал.
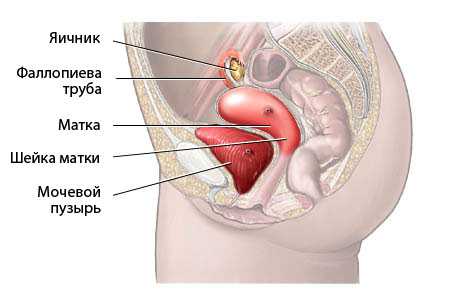
Исследуются яичники, которые визуализируются в виде овальных структур с характерными анэхогенными включениями, представляющими фолликулярный аппарат. Определяются максимальные размеры при продольном и поперечном сканировании: длина, ширина, толщина, вычисляется объем, количество и размер фолликулов. Оценивается позадиматочное пространство и состояние вен малого таза.
Протокол ультразвукового исследования органов малого таза
Приводим унифицированный протокол для УЗИ органов малого таза, в котором указан необходимый минимум диагностических действий при проведении исследования. При этом каждое конкретное учреждение может использовать дополнительные ультразвуковые характеристики и критерии.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ОРГАНОВ МАЛОГО ТАЗА (трансабдоминальное, трансвагинальное) - протокол
ФИО _________ Возраст ___ Дата обследования _________
День менструального цикла: ____
Матка: положение ______ форма _____ размеры: длина тела матки ___ мм, ширина ___ мм, переднезадний размер ___ мм (норма, увеличены, уменьшены) контуры ровные, неровные эхоструктура миометрия: однородная, неоднородная
образования миометрия: нет, есть
Эндометрий: толщина ___ мм, дифференциация с миометрием: четкая, нечеткая эхоструктура: _________ образования в полости матки: нет, есть полость матки: не расширена, расширена
Шейка матки _________
Правый яичник: размеры ___ мм, эхоструктура: фолликулярный аппарат дифференцируется, не дифференцируется доминантный фолликул: нет, есть ___ мм,
объемные образования: нет, есть
Левый яичник: размеры ___ мм, эхоструктура: фолликулярный аппарат дифференцируется, не дифференцируется доминантный фолликул: нет, есть ___ мм;
объемные образования: нет, есть
Свободная жидкость в позадиматочном пространстве: нет, есть; объем ___ см3 Вены малого таза: не расширены, расширены справа до ___ мм, слева до ___ мм, извитые.
Позадиматочное пространство: ____________
Заключение: _______________ Врач: ______
Далее: УЗИ в I триместре беременности (с протоколом).
Еще по теме: УЗИ в акушерстве и гинекологии.
MED24INfO
Формулировка рационального ультразвукового заключения - наиболее ответственный этап эхографического исследования. Нечеткая или наоборот, категоричная формулировка, во многом снижает ценность диагностической процедуры. В первом случае у врачей-клиницистов возникает чувство неудовлетворенности в связи с неполной информацией, во втором - за счет снижения доверия к врачу-диагносту и методу при полном расхождении ультразвукового заключения и верифицированного клинического диагноза.Основными составными элементами эхографического заключения являются:
- описательная часть;
- заключение о наличии или отсутствии морфологических или функциональных изменений, характеристика выявленной патологии или дифференциально-диагностический ряд предполагаемых заболеваний;
- рекомендации: врачебные консультации и дополнительные методы исследования, определив, по-возможности, оптимальный для данной клинической ситуации метод.
В работе Демидова В. Н. и Зыкина Б. И. (1989) предложена следующая примерная структура протокола ультразвукового диагностического исследования:
- Локализация - четко указывается место расположения патологического процесса.
- Размеры - длина, толщина, ширина, площадь, объем и др.
- Форма - круглая, овондная, удлиненно-овальная, неправильная, неопределенная.
- Контуры органа - ровные, неровные.
- Границы (между объектами) - четкие, нечеткие, размытые.
- Эхогенность - высокая, повышенная, средняя, низкая; полностью анэхогенное, гиперэхогенное образование.
- Звукопроводимость - высокая, повышенная, средняя, пониженная, резко сниженная (отмечается эффект поглощения, возникновение акустической тени).
- Внутреннее строение - однородное (полностью свободное от внутренних структур), представлено мелкодисперсной взвесью, губчатое ( в виде множественных точечных и небольших эхопозитивных включений), неоднородное (перегородки, пристеночные уплотнения, уровень расслоения, наличие участков неодинаковой эхогенности), смешанное (кистозно-солидное строение).
Протокол ультразвукового исследования плода. Расшифровка результатов ультразвуковой диагностики при беременности
В наше время доктора направляют каждую беременную женщину на ультразвуковое исследование. Стандарт подразумевает три ультразвуковых обследования независимо от наличия жалоб, даже если плод оценивается как здоровый. Так называемые перинатальные скрининги включают, помимо ультразвука, биохимический анализ крови будущей матери. Зачем нужен скрининг 2 триместра и каковы нормы по УЗИ, на каком сроке он выполняется и для чего - об этом и другом расскажем в данной статье.
Скрининговое УЗИ обычно выполняется 3 раза, так как принято разделять срок гестации на 3 триместра.
Первый скрининг делают с 10-й по 14-ю неделю беременности , и часто только это исследование подразумевает двойной тест: помимо ультразвука выполняют анализ венозной крови беременной женщины. Результаты такой процедуры с точной статистической вероятностью определяют, насколько возможно развитие опасных аномалий у плода.
Второй ультразвуковой скрининг, как правило, не включает других анализов . Исключение - подозрение на патологии при первом исследовании или женщины так называемых групп риска. УЗИ 2 триместра делают с 18-20-й по 24-ю неделю со дня последней менструации. Соблюдение точных сроков очень важно, так как при их несоответствии расшифровка УЗИ считается неточной.
И, наконец, третий скрининг соответствует 3-му триместру беременности, выполняется с 30-й по 34-ю неделю.
Кому и для чего нужен второй скрининг?
2 скрининг УЗИ в нашей стране назначают каждой беременной женщине вне зависимости от наличия жалоб. Но особенно внимательно следует относиться к исследованию беременным из групп риска.Сюда относятся:
- первобеременные старше 35 лет;
- лица, состоящие в близкородственном браке;
- беременные с отягощенным акушерско-гинекологическим анамнезом;
- страдающие алкоголизмом и наркоманией родители.
Но и всем остальным будущим матерям следует относиться ко второму УЗИ-скринингу ответственно, чтобы не пропустить возникновение угрожающей беременности патологии на раннем этапе. Соответствие результата скрининга и нормы УЗИ позволит женщине чувствовать себя спокойно, понимая, что с ней и ребенком всё в порядке.
Какие показатели оценивает скрининг 2 триместра?
Во время УЗИ второго триместра врач-сонолог обязательно обратит внимание на соответствие размеров плода (фетометрических показателей) сроку гестации. Есть также ряд особых признаков-маркеров, по которым принято судить о наличии аномалий и пороков у ребенка.
Специалист помимо прочего оценивает:
- нарушение формирования костей черепа (носовая кость, кости твердого неба);
- размер и строение легких, их зрелость;
- состояние внутренних органов (например, формирование полостей сердца и кровоток в них);
- наличие всех пальцев на руках и ногах (изменение их количества говорит о внутренних нарушениях).
Значения в пределах нормы по УЗИ плода не позволяют врачу закончить исследование. Дополнительно необходимо оценить состояние репродуктивной системы матери, так как это очень сильно отражается на течении беременности. Степень зрелости плаценты, состояние матки и яичников и количество околоплодных вод - важные значения, оцениваемые в каждом из 3 триместров беременности.
Расшифровка заключения УЗИ
После исследования специалист обязательно выдает женщине заключение. Но для несведущего человека такие данные вряд ли информативны. Традиционно сонолог не ставит диагноз, а направляет беременную к участковому гинекологу, который консультирует пациентку по всем интересующим вопросам.
Если будущей матери приходится ждать консультации лечащего врача несколько дней, она непременно поинтересуется соответствием результатов перинатального скрининга норме заранее. Следует помнить, что врач всегда судит о патологии только по совокупности показателей фетометрии, и почти никогда его не настораживает какое-то одно значение.
Каждый ребенок индивидуален даже до появления на свет. И если у будущей мамы есть действительно серьезные причины для опасений, то специалист УЗИ об этом ей сообщит незамедлительно. Все же расскажем об основных показателях второго скрининга и их значениях в норме.
Длина тела и вес плода
В начале второго триместра эмбрион очень активно растет, и трудно судить о нормативах. В среднем длина плода нарастает от 10 до 16 см между шестнадцатой и двадцатой неделями беременности. Здесь важно учитывать не абсолютный показатель в сантиметрах, а увеличение роста по неделям.
Если специалиста что-то насторожит, беременной предложат повторное исследование спустя неделю-две.
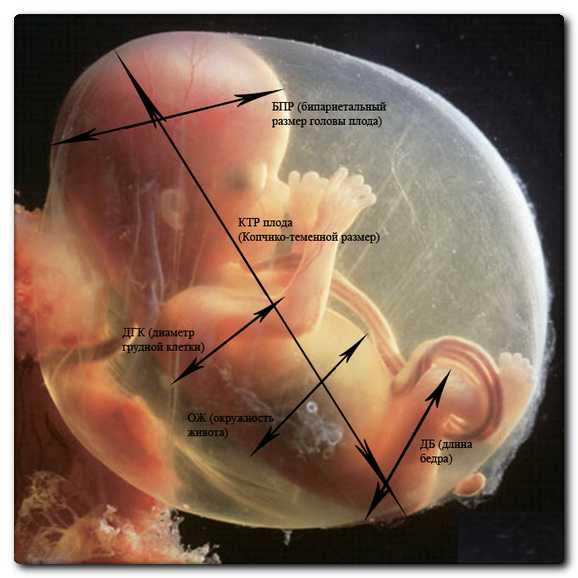
Фетометрические показатели плода
Вес плода по УЗИ можно определить только при помощи специальных формул.Поэтому это значение может быть очень неточным в зависимости от прибора, врача и позы ребенка в утробе. При весе около 300 грамм к 20-й неделе все органы ребенка полностью сформированы, а с 22 недель или приблизительно 450 грамм рожденный преждевременно кроха может выжить. Это кажется невероятным!
Окружность живота и головки
Так же как и рост ребенка, эти важные значения варьируются в широком диапазоне и должны строго соответствовать сроку беременности. Нередки случаи, когда «отставание в развитии» на практике оказывалось неверно диагностированным сроком беременности. Впрочем, широкое внедрение ультразвуковой диагностики ранних сроков снизило количество таких ошибок.
Результаты измерения окружности головы и живота плода и их соответствие возрастной норме указаны в таблице.
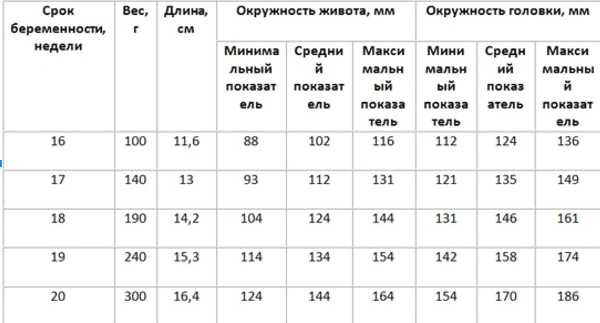
Нормы окружности живота и окружности головки плода в миллиметрах
Бипариетальный (БПР) и лобно-затылочный (ЛЗР) размер головки плода
Неудивительно, что вся ультразвуковая диагностика патологий во время беременности построена на измерениях головки в 3 проекциях. Вряд ли хоть один орган человека сопоставим по сложности и важности с головным мозгом. Нормальные значения УЗИ по этим показателям также представлены в таблице.
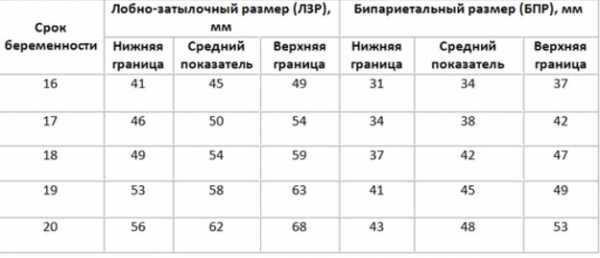
Таблица норм ЛЗР и БПР
Отклонения от референсных значений могут говорить о формировании серьезных уродств плода, таких как анэнцефалия либо водянка головного мозга. Но как правило, о таких заболеваниях судят по нескольким повторным УЗИ.
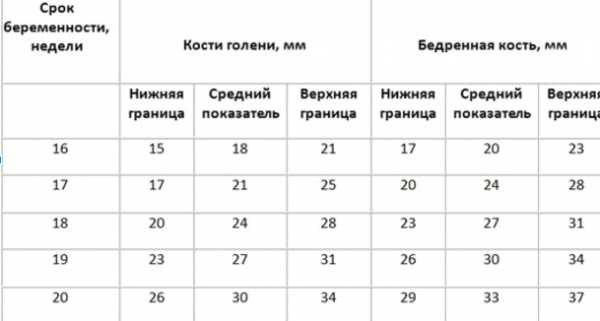
Длина костей: голени, бедренной кости, плечевой и предплечья
Некоторое отклонение от указанных в таблице норм по неделям беременности допустимо, и может определяться индивидуальными особенностями. Врача насторожит резкое укорочение всей конечности либо различная длина рук или ног у одного ребенка.
Еще один числовой показатель, который обязательно вносят в заключение УЗИ ввиду важности: амниотический индекс (АИ). Этот индекс получают путем измерения расстояния от тела плода до стенки матки в трех точках, так что вероятность ошибки низка. Несмотря на то что возможные колебания этого индекса очень широки в пределах от 70 до 300 мм, превышение или низкие его показатели могут угрожать развитию беременности и требуют экстренного вмешательства врачей.
Таблица с показателями амниотического индекса
Заключение
В наше время УЗИ при беременности является незаменимым методом для обнаружения патологий у внешне здоровых пациенток. Его отличает абсолютная безболезненность, безопасность для матери и плода, широкая доступность. Благодаря введению трех обязательных перинатальных скринингов удалось помочь множеству женщин и спасти немало детей. В статье подробно рассказано, на каком сроке и с какой целью выполняют скрининг второго триместра беременности.
Расшифровка результатов процедур скрининга 2 триместра помогает выявить возникновение риска рождения младенца с хромосомной болезнью, с дефектом нервной трубки или другой патологией.
Скрининг 2 триместра также является подходящим моментом для обследования уровня гормонов плода, в частности гормонов печени и плаценты, за счет чего удается получить подробные данные о развитии будущего малыша.
Перинатальный скрининг второго триместра – расшифровка этого непонятного для будущих мам наименования может звучать проще: проведение комплексного обследования плода с возможностью выявления патологий на генном и хромосомном уровне.
Назначают второй скрининг на протяжении второго триместра беременности.
Но, несмотря на то, что идеальным периодом для его прохождения является срок 16 – 18 недель, будущие мамы могут проходить его, начиная с 14 недельного срока беременности по 20.
Состоит данный вид комплексного обследования обязательно из УЗИ (при необходимости с допплером) и тройного биохимического скрининг-теста.
Скрининг 2 триместра считается дополнительным обследованием. Если врач, ведущий беременность, видит, что положение будущей мамы в норме, второй скрининг может и не понадобиться.
В большинстве случаев эта комплексная процедура проводится на платной основе, но это не уменьшает количество желающих пройти 2 скрининг и получить подтверждение того, что их будущий ребенок здоров.
На первом этапе проводится УЗИ. Расшифровка его результатов позволяет получить информацию об общем состоянии будущего ребенка и уточнить срок беременности.
Если при прохождении УЗИ врач выявил в развитии плода отклонения от нормы, то беременной назначают УЗИ с доплером.
Данный тип процедуры позволяет судить о проходимости кровеносных сосудов. Таким методом исследуют маточно-плацентарный кровоток, кровоток артерий пуповины, а также кровоток головного мозга плода.
При этом опытные специалисты утверждают, что для получения точного диагноза отклонения от нормы беременная должна пройти УЗИ с доплером два раза, второй раз – через две недели и лучше всего на другом аппарате.
После прохождения УЗИ второго триместра, в тот же день, делается .
Беременная сдает кровь из вены для «тройного теста», полученные результаты которого позволяют определить в крови уровень следующих веществ:
- ХГЧ (хорионический гонадотропин) – гормон. Присутствует лишь у беременных женщин. Именно ХГЧ позволяет узнать о наступлении беременности с применением домашнего экспресс-теста;
- АФП (альфа-фетопротеин) – белок. В необходимом количестве обеспечивает защиту развивающемуся младенцу от риска возникновения угрозы со стороны материнского иммунитета;
- НЭ (свободный, несвязанный или неконъюгированный эстриол) – представляет собой стероидный гормон. Основной эстроген, способствующий нормальному обмену веществ между двумя организмами – мамы и ребенка.
Расшифровка результатов УЗИ второго скрининга
Так как обычное ультразвуковое обследование второго триместра может поставить под сомнение нормальное развитие плода, будущей маме назначают УЗИ с доплером.
Процедура не требует особой подготовки, поэтому допплерометрия или допплерография может быть пройдена в любое удобное время.
УЗИ допплерометрия и допплерография – обе эти процедуры позволяют провести оценку кровотока.
Все данные визуализируются на экране в виде графического и цветового изображения кривых скоростей, только при проведении допплерографии запись регистрируется на ленте, что позволяет после лечения проконтролировать изменение кровотока в худшую или лучшую строну.
Расшифровка результатов УЗИ второго триместра с доплером может носить следующий характер:
- оценку кровотока маточных сосудов;
- оценку артерий пуповины;
- оценку среднего сосуда головного мозга плода.
Оценка состояния маточных сосудов происходит с применением ИР (индекса резистентности).
Специалист определяет состояние кровотока в правой и левой артерии матки, при оценке лишь одной из них результаты получаются ложными и далекими от нормы, что может впоследствии серьезно навредить маме и ее малышу.
Указанный факт объясняется тем, что при гестозе (токсикоз) кровоток нарушается лишь в одной артерии.
На этот счет существует следующая теория: если кровоток нарушен в правом сосуде матки, значит, у будущей мамы токсикоз может появиться в третьем триместре беременности.
Очень часто поздний гестоз сопровождают негативные вытекающие последствия. На сроке 20 недель средний ИР маточных сосудов может равняться 0,52; допустимый ИР составляет 0,37 – 0,70.
Обследование сосудов пуповины выполняется при двух условиях: первое – плод находится в спокойном состоянии; второе – сердечный ритм составляет 120 – 160 уд./мин.
Данный факт обусловлен тем, что в случае отклонения результатов ЧСС от необходимых норм происходит снижение или повышение индекса резистентности в артериях пуповины.
Пуповина имеет три основных кровеносных сосуда: 1 вена и 2 артерии. Цель УЗИ – выявить возможную аномалию в виде 1 артерии и 1 вены.
В данном случае плод будет испытывать дефицит кислорода и питания, что отрицательно отразится на росте и развитии будущего ребенка.
В конкретных случаях происходит адаптация плода под подобные условия, в результате рождаются здоровые младенцы, но с небольшим весом.
Если функционирует один сосуд, в котором нарушен кровоток, на положительный исход вынашивания и родов надеяться не стоит.
Беременной нужно срочно пройти по направлению врача экспертное ультразвуковое обследование и сдать кровь на хромосомные аномалии.
Патология средней артерии головного мозга заставляет страдать будущего младенца: определяется его плохое самочувствие по уровню снижения ПИ (пульсационный индекс) в сосудах мозга.
Если у ребенка наступает кровоизлияние в череп, то происходит повышение ИР в артериях мозга. На 20 неделе беременности средняя норма ПИ в мозговой артерии составляет 1,83; допустимый показатель равняется 1,36 – 2,31.
Расшифровка результатов «тройной скрининг-тест»
Получая результаты анализа крови из вены, специалисты сопоставляют их с установленными нормами текущего триместра, на основании чего судят о протекании беременности, и состоянии здоровья будущего ребенка.
Нормы ХГЧ второго скрининга на сроке:
- 16 недель: 10 000 – 58 000 нг/мл;
- 17-18 недель: 8 000 – 57 000 нг/мл;
- 19 недель: 7 000 – 49 000 нг/мл.
Незначительные отклонения ХГЧ от нормы при прохождении скрининга второго триместра не несут диагностической ценности.
Если биохимический анализ выявил повышенный уровень ХГЧ, то данный факт может говорить о многоплодной беременности.
В данном случае проведение «тройного скрининг теста» вообще не имеет смысла, так как все результаты будут завышены.
Также причина повышения этого гормона в крови может сводиться к наличию хромосомной патологии плода или сахарного диабета у беременной.
Если биохимический анализ выявил пониженный уровень ХГЧ во втором триместре беременности, это может быть симптомом хромосомной аномалии или .
Нормы АФП (альфа-фетопротеина) на сроке:
- 12 – 14 недель: 15 – 60 ед./мл;
- 15 – 19 недель: 15 – 95 ед./мл;
- 20 недель: 27 – 125 ед./мл.
Отклонение АФП от нормы в виде понижения выработки белка в ЖКТ и печени плода дает повод предположить развитие синдрома Дауна или Эдвардса, а также неправильно указанный срок беременности.
Повышенный уровень АФП считается признаком патологии развития нервной трубки, черепно-мозговой или пупочной грыжи, некроза печени, возникнувшего по причине вирусной инфекции.
Нормы НЭ (свободный эстриол) на сроке:
- 13-14 недель: 5,7 – 15 нг/мл;
- 15-16 недель: 5,4 – 21 нг/мл;
- 17-18 недель: 6,6 – 25 нг/мл;
- 19-20 недель: 7,5 – 28 нг/мл;
Если биохимический скрининг-тест обнаружил отклонение НЭ от нормы в виде повышения его уровня в крови беременной, то это может быть симптомом многоплодной беременности, большого размера плода или нарушения работы печени.
Если биохимический тест определил понижение НЭ, то тогда возможная причина кроется в приеме антибиотиков, инфицировании плода, патологии развития или в плацентарной недостаточности.
Но даже если биохимический анализ и покажет отклонение эстриола от нужных результатов, не стоит без дополнительных исследований воспринимать данный факт как прямое указание на наличие патологии у плода.
Только по совокупности результатов и с применением сравнения показателей всех анализов в динамике можно будет судить о последствиях.
Одним из современных методов диагностики течения беременности в динамике является УЗИ - ультразвуковая диагностика, которую делает врач-сонолог - специалист по ультразвуковой диагностике.
Расшифровка УЗИ при беременности позволяет вести наблюдение за развитием эмбриона, наличие или отсутствие пороков в его развитии.
Проведение диагностики по срокам ВОЗ
- 1-й триместр (11 –14 недели беременности);
- 2-й триместр (18–21 неделя);
- 3-й триместр (30–34 неделя).
Если наблюдается кровотечение из влагалища, УЗИ делают в экстренном порядке и сразу же делают заключение по результатам обследования.
УЗИ во время беременности необходимо делать, чтобы определить анатомическое и физиологическое развитие плода и составить заключение. Для этого необходимо определить показатели и расшифровать их. К ним относятся:
- ЧСС (частота сокращений сердечной мышцы плода). Норма ЧСС составляет около 120-160 ударов/минуту.
- Размеры плода. Диаметр плодного яйца (ДПР) и КТР (теменно-копчиковое расстояние). Зная эти измерения можно установить срок беременности. Их измеряют в первом триместре.
- На втором, третьем триместре определяют: БПР (бипариетальный размер) - это показатель размера между костями (височными), ЛЗР (лобно-затылочный размер), ОГ (размер или объем головки плода), ОЖ (окружность вокруг живота). Расшифровав эти показатели можно узнать, есть ли внутриутробная задержка в развитии плода (ЗВУР). Показатели будут отклонены от нормы, размеры будут снижены и не соответствовать оптимальным размерам на данном сроке беременности.
Существуют специально разработанные таблицы, по которым отличают нормальные размеры, на какой недели беременности были проведены исследования.
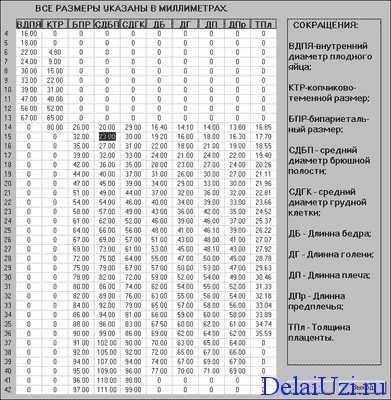
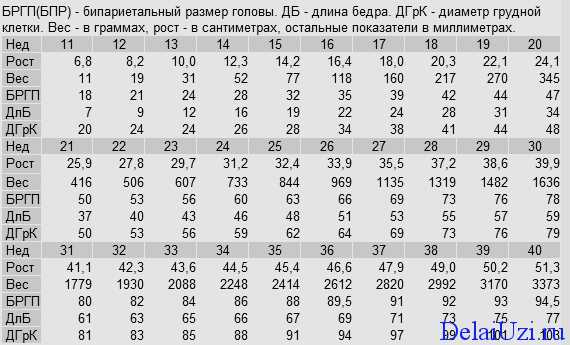
Таблица показателей норм развития с 11 по 20 неделю беременности
| Неделя | Показатели | ||||
| Рост, см | Вес,г | БРГП, мм | ДБ, мм | ДГК, мм | |
| 11 | 6,7 | 12 | 17 | 7 | 21 |
| 12 | 8,4 | 17 | 20 | 9 | 25 |
| 13 | 10,0 | 34 | 23 | 13 | 25 |
| 14 | 12,2 | 55 | 29 | 17 | 27 |
| 15 | 14,5 | 78 | 31 | 20 | 28 |
| 16 | 16,2 | 119 | 56 | 23 | 33 |
| 17 | 18,4 | 163 | 40 | 15 | 37 |
| 18 | 20,2 | 215 | 43 | 29 | 40 |
| 19 | 22,4 | 275 | 45 | 32 | 45 |
| 20 | 24,5 | 344 | 48 | 35 | 49 |
Расшифровка аббревиатур: БРГП – бипариетальный размер головки плода, ДБ – длина бедра, ДГК – диаметр грудной клетки.
Таблица показателей норм развития с 21 по 30 неделю беременности
| Неделя | Показатели | ||||
| Рост, см | Вес, г | БРГП, мм | ДБ, мм | ДГК, мм | |
| 21 | 26,1 | 414 | 51 | 36 | 51 |
| 22 | 27,9 | 505 | 52 | 41 | 52 |
| 23 | 29,6 | 608 | 55 | 44 | 55 |
| 24 | 31,3 | 732 | 61 | 45 | 58 |
| 25 | 32,6 | 845 | 62 | 47 | 61 |
| 26 | 33,8 | 967 | 65 | 50 | 63 |
| 27 | 35,7 | 1133 | 68 | 52 | 67 |
| 28 | 37,5 | 1318 | 72 | 54 | 72 |
| 29 | 38,9 | 1481 | 75 | 56 | 75 |
| 30 | 39,8 | 1635 | 77 | 58 | 78 |
БРГП – бипариетальный размер головки плода, ДБ – длина бедра, ДГК – диаметр грудной клетки.
Таблица показателей норм развития с 31 по 40 неделю беременности
| Неделя | Показатели | ||||
| Рост, см | Вес,г | БРГП, мм | ДБ, мм | ДГК, мм | |
| 31 | 41,2 | 1778 | 81 | 62 | 80 |
| 32 | 42,5 | 1932 | 83 | 64 | 82 |
| 33 | 43,7 | 2087 | 85 | 66 | 84 |
| 34 | 44,8 | 2244 | 87 | 66 | 86 |
| 35 | 45,3 | 2415 | 89 | 68 | 87 |
| 36 | 46,7 | 2613 | 89 | 70 | 90 |
| 37 | 47,8 | 2823 | 90 | 72 | 93 |
| 38 | 49,4 | 2996 | 91 | 74 | 96 |
| 39 | 50,6 | 3176 | 94 | 78 | 98 |
| 40 | 51,4 | 3374 | 95 | 78 | 102 |
Аббревиатуры: БРГП – бипариетальный размер головки плода, ДБ – длина бедра, ДГК – диаметр грудной клетки.
1-й триместр беременности
Трансвагинальное УЗ обследование применяют, когда есть подозрение о внематочной беременности
Первое исследование проводят на 13 недели. Первое ультразвуковое исследование проводится раньше, но не позже указанных сроков проведения. Цель проведения:
- Подтвердить наступление беременности;
- Нормальное или патологическое расположение плаценты;
- Маточная или внематочная беременность;
- Исключить пузырный занос;
- Подтвердить жизнеспособность эмбриона;
- Определить срок беременности;
- Выявление многоводья;
- Наличие угрозы выкидыша.
В 1-м триместре проводиться скрининговое исследование:
- Измеряют толщину воротникового пространства (ТВП) эмбриона.
- Анализ ХГЧ (хорионичный гонадотропин, гормон выделяющийся при наличии беременности) и ПАПП-А (специальный белок образуется при наличии эмбриона).
Проведение во втором триместре
В этот период можно обнаружить пороки развития, результат генетических аномалий. Врач при исследовании определяет:
- Обнаружение пороков развития плода;
- Длину носовой кости (диагностика синдрома Дауна);
- Количество околоплодных вод. Определение маловодья или многоводье;
- Определение толщины, степень зрелости, расположение плаценты;
- Пуповина. Длину, толщину, расположение пуповины. Обвивает или она шейку плода, что есть отклонением от нормы.
Третий триместр
Внутриутробная задержка плода – самая большая опасность второго триместра беременности
Пройти исследование на 30-34 недели беременности необходимо каждой будущей матери. В этот период обнаруживают, как расположен плод, предлежание плаценты, отсутствие патологии. Результатом будет определена тактика родоразрешения через естественные пути или путем кесарева сечения (оперативный метода родоразрешения с помощью оперативного вмешательства). Данные третьего исследование необходимы, чтобы определится с такими показателями:
- Предлежание плода. Нормальное расположение плода это головное предлежание. Плод располагается головкой к выходу из матки.
- Проводят фетометрию (измерение размеров плода). За определенными результатами можно рассчитать вес ребенка.
- Внутренние органы плода. Определение пола будущего ребенка.
- Активно ли плод двигается. Нормальное развитие предусматривает его шевеление. Мать должна ощущать эти толчки.
- Исследование плаценты. Плацента исполняет вместе с пуповиной связующую роль между плодом и матерью. Происходит питание через плаценту и пуповину.
- Проводят доплерографию. Изучается кровоток в пуповине. Доплер проводится по показаниям.
Необходимость дополнительных проведений
 Кроме основных сроков проведения УЗИ, можно проводить дополнительно при определенных обстоятельствах и результатах предыдущего:
Кроме основных сроков проведения УЗИ, можно проводить дополнительно при определенных обстоятельствах и результатах предыдущего:
- Плановый порядок проведения.
- Необъяснимая боль в животе.
- Внезапное появление кровянистых выделений.
- Обильные выделения из влагалища.
- Перенесенное ОРЗ, бактериальная инфекция.
- Нет шевеления плода после 20 недели беременности.
- Появились преждевременные роды.
Необходимостью проводить исследование чаще являются состояния:
- Предлежание плаценты;
- Низкое прикрепление плаценты;
- Короткая шейка матки;
- Наблюдается открытый внутренний зев;
- Поздние гестозы (осложненная беременность). Сопровождается отеками ног, внезапными судорогами (приступы эклампсии), повышенные цифры артериального давления, с мочой выделяется белок, который в норме отсутствует.
Принцип работы ультразвукового аппарата
Диагностику проводят Узи-аппаратом. Этот метод диагностики полностью безопасен как для будущего ребенка, так и матери. УЗИ может проводиться как абдоминально при исследовании матки и придатков матки, так и трансвагинальным методом (через влагалище) с помощью специального датчика. Необходимый метод ультразвуковой диагностики выбирает врач-узист, после чего происходит расшифровка УЗИ по сроку беременности
Подготовка к проведению диагностики
При плановой диагностике так же необходимо подготовится (в первом триместре, которая будет проводиться через брюшную стенку), для этого нужно прийти на процедуру и проходить ее на полный мочевой пузырь. То есть за час до исследования выпить 300-400 мл воды. На дальнейших сроках беременности особой подготовки не требуют и подготовка беременной никак не повлияет на расшифровку результатов.
Пример расшифровки результатов УЗИ при беременности
Ультразвуковое исследование при беременности считается неотъемлемой процедурой, которая позволяет оценить течение беременности, состояние и анатомию плода.
Обязательным считается три УЗИ диагностики, если у врача присутствуют подозрение на наличие возможных осложнений, тогда данное исследование проводится чаще.
Что позволяет определить УЗИ
Плановое исследование ультразвуком проводится на:
- 10 – 14 недели – позволяет врачу оценить беременность, определить срок, расположение плодного яйца, сердечный ритм плода, определить состояние плаценты, матки, органов малого таза, обнаружить многоплодное или внематочное зачатия. Также данная диагностика определяет размеры воротниковой зоны, это позволяет выявить патологии плода уже на ранних сроках.
- 20 – 24 недели — основной целью диагностики считается выявление нарушений, пороков в развитии плода, также возможные хромосомные патологии. В этот период оцениваются и измеряются все внутренние органы и системы, также количество околоплодных вод и состояние плаценты.
- 32 – 34 недели – позволяет подготовить женщину к предстоящим родам, оценить анатомию всех внутренних органов и систем будущего ребенка. В этот период определяется положение плода и плаценты, количество околоплодных вод, возможные нарушения. Особое внимание уделяется легким плода, также с точностью можно определить точный пол ребенка.
Результаты исследования помогают будущей маме не только узнать о состоянии ребенка и течении беременности, послушать, как стучит сердечко плода, узнать пол, увидеть личико, ручки, ножки ребенка, но и получить фотоснимки, которые станут первыми в альбоме крохи.
 После окончания каждой процедуры УЗИ исследования, врач выдает женщине результаты обследования, которые не всегда понятны. Данный документ содержит большое количество непонятных терминов, заключений в которых сложно разобраться. Давайте попробуем разобраться в заключение ультразвуковой диагностики, и расшифруем важные и довольно непонятные моменты данного документа!
После окончания каждой процедуры УЗИ исследования, врач выдает женщине результаты обследования, которые не всегда понятны. Данный документ содержит большое количество непонятных терминов, заключений в которых сложно разобраться. Давайте попробуем разобраться в заключение ультразвуковой диагностики, и расшифруем важные и довольно непонятные моменты данного документа!
Протокол УЗИ: расшифровка
Существует несколько разновидностей ультразвуковых аппаратов используемых для диагностики беременных, поэтому некоторые пункты, расшифровка и сокращения могут немного отличатся. Протокол содержит следующие пункты:
- ФИО беременной;
- День последней менструации и предполагаемый срок после зачатия;
- Количество плодов;
- Предлежание плода (головное, тазовое, поперечное, косое, неустойчивое). До третьего триместра плод не имеет точного предлежания, но после 30 – ти недель, врач может определить точное предлежание. При тазовом, головном предлежании плода, женщину могут готовить к кесаревом сечению, однако всегда есть шанс, что плод сменит свое положение;
- ЧСС (частота сердечных сокращений) – при нормальном развитии, частота ЧСС 110–180 сокращений в минуту;
- Диаметр плодного яйца;
- КТР (копчико-теменной размер плода) — основные параметры, которые помогают определить срок беременности;
- ВР (воротниковая зона) — при нормальном течении ВР должна быть не больше 3 мм и увеличится до 5 мм. Если размеры ВР увеличенные больше предполагаемой нормы, тогда возможные патологии или хромосомные нарушения;
- СМ (состояние миометрии) — определяет состояние сокращений матки. При утолщении миометрия возможный гипертонус матки, что может спровоцировать преждевременные роды или самопроизвольный выкидыш;
- ПЛ (положение плода) — продольное, поперечное, косое. Положение плода на протяжении трех триместров меняется, поэтому особое значение этому пункту уделяется непосредственно перед родами;
- БПР (бипариентальный размер) — оценивает размер головы плода между висками;
- ЛЗР (лобно-затылочный размер) – определяет размер ото лба до затылка;
- ЧИ (черепной индекс) – составляется в соотношении с результатами БПР к ЛЗР;
- ДБ (длина бедра) – позволяет определить состояние костной системы ребенка;
- ОЖ — объем живота;
- ОГ — объем грудной клетки плода;
- РС — размер сердца;
- РМ – размер мозжечка;
- КОВ (количество околоплодных вод) – позволяет врачу определить многоводие или маловодие. В протоколе выделяется один из пунктов: нормальное, увеличенное, уменьшенное.
- ЛХ (локализация хориона) – положение плаценты. Особое внимание уделяется в третьем триместре. При наличии отклонений, когда плацента находится слишком низко и перекрывает зев матки, тогда врач готовит женщину к сложным родам.
- Врожденные пороки плода – выявлены,/не выявлены;
- Обвитие шеи пуповиной – особое внимание этому показателю уделяется перед родами. При наличии обвития пуповиной плода, врачи часто проводят кесарева сечение.
Учитывая особенность каждой женщины, все вышеперечисленные пункты способны иметь небольшие отклонения в норме, так как каждый ребенок развивается индивидуально и при отсутствии выраженных патологий плода, врач не придает особого внимания некоторым результатам.
 При наличии отклонений или возможных задержек внутриутробного развития, в протоколе выделяется пункт ЗВУР (задержки развития плода) – который определяет симметричные и асимметричные нарушения. Симметричные нарушения чаще диагностируются врачом в первом триместре.
При наличии отклонений или возможных задержек внутриутробного развития, в протоколе выделяется пункт ЗВУР (задержки развития плода) – который определяет симметричные и асимметричные нарушения. Симметричные нарушения чаще диагностируются врачом в первом триместре.
Асимметричные нарушения – диагностируются при несоответствии размерам плода, внутренних органов и функциональности систем. При подозрении на ЗВУР врач назначает дополнительные исследования и повторное УЗИ через 2 недели, это поможет определить есть ли причины для беспокойства.
Дополнительные исследования при возможных нарушениях
При подозрении на наличие патологий или нарушений согласно результатам обследования УЗИ диагностики, врач третье плановое обследование проводит вместе с допплерометрией, которая позволяет оценить кровоток в сосудах плода, пуповине и матке. Данная диагностика определяет дефицит питательных веществ, для поддержания роста и развития ребенка, также количество околоплодных вод, состояние плаценты, кровоток в головном мозге и сердце, количество кислорода, который поступает через плаценту. Результаты допплер-исследования помогут определить, есть ли нарушения угрожающие жизни плода ребенка на поздних сроках беременности.
Расшифровка результатов диагностики должна производиться врачом, который должен с учетом показателей проконсультировать женщину, рассказать о нормах и возможных отклонениях, дать полезные рекомендации, или в случаи необходимости назначить лечение, которое поможет сохранить беременность и предотвратить осложнения. Врач должен учитывать состояние женщины, особенности ее организма, наследственность и ни в коем случаи не высказывать предположение о возможных нарушениях, что негативно будет действовать на психологическое состояние женщины. И только в случаи точных и уверенных результатов и выраженных нарушениях или патологиях, должен сообщать женщине и позволить ей самостоятельно принимать решение.
Следует отметить, что все дети разные, и результаты ультразвуковой диагностики способны иметь небольшие отклонения от нормы, которые не должны ставать поводом для переживания. Опытный врач всегда сможет найти подход к пациентке, рассказать об особенностях развития ее ребенка. Все результаты диагностики лечащий врач сопоставляет с другими исследованиями, лабораторными анализами, жалобами, учитывая анамнез женщины и внутреннее состояние ее здоровья, это позволяет следить за развитием плода, нормами и отклонениями.
Будущим мамам следует помнить, что диагностика при беременности считается очень важным и необходимым исследованием, которое поможет полностью изучить строение ребенка, его внутриутробное развитие, возможные отклонения или нарушения. Очень часто с помощью данной диагностики, врачи выявляют и устраняют нарушения, это позволяет женщине родить здорового и крепкого ребенка. Следует помнить, что УЗИ диагностики является необходимым гинекологическим осмотром для каждой женщины, которая мечтает родить здорового и крепкого малыша.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе