Может ли мрт определить рак
МРТ — эффективная диагностика рака
Магнитно-резонансная томография — эффективный и безопасный метод диагностики, при котором пациент не подвергается облучению и введению радиоактивных веществ.
Преимущества МРТ в диагностике онкопатологии
На сегодняшний день — это лучший из методов диагностики рака мягких тканей и паренхиматозных органов. Позволяет определить новообразования от 1 мм в диаметре.
Более того, МРТ даёт онкологу представление о взаимосвязи опухоли и окружающих тканей, распространённости процесса. Объёмное изображение, высокая чёткость снимков позволяют точнее и быстрее поставить верный диагноз. Минус — исследование дорогое и долгое (до часа, если с контрастированием).
Зачем соглашаться на МРТ при раке:
- Вас будут лечить от того, чего следует. Современные высокопольные (от 1 Тл мощность поля) томографы ошибаются менее чем в 5% случаев. Метод используют для уточнения рентгена, УЗИ, КТ и даже МСКТ;
- хорошо видны пути метастазирования. МРТ позволяет точнее определить стадию процесса. Выгода тут прямая — при 4-й стадии пациенту не морочат голову, не тратятся деньги на бессмысленные операции и сложные схемы химиотерапии;
- нет лучевого воздействия. Можно детям, беременным, пожилым без ограничений.
Радиочастотные импульсы и магнитное поле служат основой для получения изображений МРТ. Процедура исследования подразумевает помещение пациента в открытый с обеих сторон туннель томографа диаметром от 70 до 80 см. При помощи методики получают четкие изображения внутренних органов, на основе которых устанавливается диагноз и назначается правильное лечение.
МРТ является наиболее действенным методом диагностики болезней суставов, позвоночника, спинного и головного мозга, сосудов и сердца, органов малого таза и брюшной полости(исключение здесь составляют лишь желудок и кишечник).
С целью обследования костей, желудка, кишечника и легких МРТ, как правило, не используют. Это связано с тем, что подвижные органы нечётко отображаются. Для диагностики рака кишечника, лёгких и мочевого пузыря больше подходит КТ или МСКТ.
Противопоказания для МРТ
Наличие любых имплантированных программируемых устройств, а также кардиостимулятора (кардиовертера, пейсмейкера или искусственного водителя ритма) и металла в зоне глаз или головного мозга, является абсолютным противопоказанием к выполнению данной процедуры.
В иных случаях разрешено проводить МРТ. Однако перед началом исследования необходимо в обязательном порядке сообщить врачу или медицинской сестре такие сведения о себе:
- Наличие искусственных стимуляторов ритма, протезов сердечных клапанов, искусственные суставы, фильтры, скобки и другие металлические устройства, имеющие медицинское назначение, находящиеся в организме.
- Наличие в теле металлических объектов немедицинского происхождения (осколки, стружки и т.п.).
- Проводились ли ранее операции на Вашем сердце, головном мозге или иных органах.
- Страдаете ли Вы судорожными припадками, эпилепсией и бывают ли у Вас потери сознания.
- При беременности необходимо сообщить об этом врачу.
Подготовка к проведению МРТ
 Никакая дополнительная подготовка не требуется, нет необходимости и в ограничении приема пищи.
Никакая дополнительная подготовка не требуется, нет необходимости и в ограничении приема пищи.
Исключения здесь имеют место лишь в случае проведения МРТ органов малого таза (производится с полным мочевым пузырем– перед процедурой необходимо употребить несколько стаканов жидкости) и МРТ брюшной полости с выполнением МР-холангиографии (выполняется натощак – за 4 часа до обследования нельзя употреблять пищу). Перед проведением МРТ органов брюшной полости и другими исследованиями, при которых вводится контрастный препарат, обильный прием пищи нежелателен, но легкий завтрак и обед допустимы.
Суть процесса МРТ
Перед началом обследования необходимо снять все украшения из металла, часы, устранить все предметы, которые содержат металл (пуговицы, молнии, кнопки, пряжки, крючки и т.п.). Косметические средства с частицами металла также необходимо смыть. Металлические коронки на зубах не оказывают значительного влияния на качество изображений.
Пройдя в кабинет МРТ, Вам необходимо будет лечь на стол, после этого Вас переместят в большую трубу (туннель магнита). На протяжении всей процедуры врач будет производить наблюдение за Вами при помощи видеокамеры. При необходимости у Вас есть возможность связаться с ним посредством специального переговорного устройства. Рассчитать стоимость лечения
МРТ с контрастированием
В некоторых случаях в процессе обследовании может возникнуть необходимость введения контрастного препарата, что позволит максимально «высветить» области, интересующие врача. В качестве контрастных средств выступают специальные препараты для МРТ на основе гадолиния. Их вводят внутривенно в объеме от 5 до 20 мл.
Контраст подчёркивает границу и структуру опухоли, поэтому это дополнение к методу часто используется для диагностики различных видов рака.
Стоимость МРТ с контрастированием выше, однако его необходимость зависит от мощности установки. На томографах с мощностью 1,5 Тл и выше — снимки достаточно контрастные и без введения специальных веществ. По итогам — дешевле провести исследование на новом томографе, чем с контрастированием — на слабом (низкопольном).
Основной задачей пациента в процессе исследования является сохранение неподвижности при процедуре, что непосредственно связано с качеством получаемых изображений. По этой причине МРТ не подходит для диагностики у маленьких детей, лиц с клаустрофобией и при остром болевом синдроме.
Чтобы провести диагностику используют специальные «открытые» модификации МР томографов, либо предлагают общую анестезию.
Продолжительность исследования составляет 20-30 минут. Во время работы прибор МРТ может издавать различные звуковые сигналы в виде громких ритмичных звуков различного тона и уровня.
Результаты, при необходимости, можно получить уже в течение одного часа после завершения исследования.
Можно ли определить злокачественную опухоль по мрт
Ранняя диагностика – приоритетное направление в современной онкологии. Даже рак, выявленный до того, как произошел отсев атипичных клеток в лимфоузлы и отдаленные органы, можно вылечить, добившись при этом длительной ремиссии процесса. Появление методики магнитно-резонансного сканирования открыло новые перспективы в диагностике опухолей.
Преимущества магнитно-резонансной диагностики для онкологических больных
- Высокая разрешающая способность – можно определить новообразования размером от 0,1-0,3 мм, то есть обнаружить рак до формирования метастазов. Воспроизводимость результата: по двум снимкам, выполненным в разное время, врач может дать заключение об изменении состояния опухоли в динамике. Применяя МРТ с контрастом, можно оценить характер роста образования и определить его васкуляризацию, что особенно важно, когда биопсия до оперативного вмешательства невозможна. Безвредность для организма – магнитное поле не потенциирует опухолевый рост, поэтому обследование можно проводить многократно, не опасаясь усугубления процесса.
Для чего используют МРТ в онкологии?
- Диагностика опухолевого процесса на ранней стадии.
С появлением магнитно-резонансного сканирования диагностические возможности онкологии существенно расширились. Благодаря высокой разрешающей способности можно определять очаги диаметром от 0,1 – 0,3 мм. Обследование назначают в качестве скринингового при наличии факторов риска, и при появлении специфических и неспецифических симптомов опухолевого роста. Если на снимках обнаружено образование, дополнительно вводят контраст. Это позволяет определить топографию опухоли и сделать предварительное заключение о ее природе.
- Оценка результатов лечения.
Магнитное поле безвредно для организма, поэтому пациентам, проходящим курс лучевой терапии по поводу рака, не приходится беспокоиться об усилении побочных эффектов. Вместе с тем, можно получить достоверную картину изменений опухоли после лечения.
- Планирование оперативного вмешательства.
МРТ показывает не только наличие опухоли, но и дает достоверную информацию о ее размерах, форме и соотношении с близлежащими сосудами, нервами и внутренними органами. На основании полученных снимков создается трехмерная реконструкция исследуемой области, что фактически позволяет хирургу увидеть операционное поле на стадии планирования операции.
- Наблюдение за состоянием новообразования в динамике.
Удаление опухоли, расположенной вблизи жизненно важных структур может представлять серьезный риск для пациента. Поэтому при отсутствии агрессивного роста, такие новообразования стараются контролировать консервативно. В этом случае магнитное сканирование – оптимальный метод периодического контроля, информативный и безвредный для организма.
Диагностика злокачественных опухолей с помощью МРТ
Магнитно-резонансное сканирование применяется для первичного выявления рака, планирования оперативного вмешательства, а также оценки результатов лучевой или химиотерапии или хирургического лечения в динамике. Опытный специалист хорошо знает, как выглядит опухоль на снимках при различных режимах сканирования и на основании этих данных можно с определенной степенью вероятности утверждать, с каким именно образованием имеется дело.
Врач при описании МРТ делает заключение о характере опухоли на основании косвенных признаков. Однозначно диагностировать рак или доброкачественное образование можно только на основании биопсии.
Проводя МРТ, врач относит обнаруженное новообразование к доброкачественным или злокачественным на основании косвенных признаков:
В большинстве случаев доброкачественные новообразования имеют гладкие и ровные границы, что свидетельствует об их экспансивном росте (они раздвигают окружающие ткани и оттесняют те близлежащие структуры). Нечеткие и неровные контуры, свойственные злокачественным новообразованиям отображают инфильтративный рост.
Доброкачественные образования имеют гомогенную структуру, поэтому чаще всего выглядят как тени равномерной плотности. Злокачественные — содержат участки некроза, кальцинаты, поэтому плотность их изображения оказывается неоднородной.
- Степень васкуляризации и поглощение контраста.
Строение кровеносных сосудов врач может увидеть при проведении МРТ с внутривенным усилением. В доброкачественных новообразованиях сосуды располагаются линейно и не переплетаются между собой, они накапливают больше контраста, чем окружающие ткани, но меньше, чем злокачественные. Раковая опухоль содержит множество сильно разветвленных капилляров, активно анастомозирующих между собой.
Окончательно дифференцировать природу образования может только биопсия – микроскопическое исследование ее фрагмента. Чем выше квалификация врача, который проводит сканирование и дает заключение, тем меньше вероятность спутать доброкачественный процесс с раком. Тем не менее встречаются опухоли, которые на снимках выглядят как доброкачественные, а по результатам биопсии оказываются злокачественными.

Заключение МРТ и окончательный диагноз
Магнитно-резонансное сканирование – современный и высокоточный, но все же вспомогательный метод. Для постановки диагноза имеют значения клинические симптомы, результаты других лабораторных и инструментальных исследований. Поэтому вид обнаруженного образования (фиброма, липома или рак) в заключении, которое выдают на руки пациенту, не указывается.
С помощью магнитно-резонансного сканирования можно сделать предположение о характере опухоли, основываясь на косвенных признаках. Мышцы, жировая клетчатка или эпителий дают различный МРТ — сигнал, поэтому зачастую можно даже предположить, из какой ткани сформировалось новообразование. Однако определиться окончательно с типом опухоли и достоверно узнать, доброкачественная она или злокачественная, можно только по результатам биопсии – микроскопического анализа фрагмента опухоли.
МРТ – вспомогательный метод исследования, по результатам которого выдается только описание снимка. Диагноз может поставить только лечащий врач на основании клинических жалоб и лабораторных анализов.
Таким образом, говорить, что с помощью магнитно-резонансного сканирования можно диагностировать рак – не совсем верно. Исследование помогает обнаружить новообразование и дает необходимую информацию о его структуре, а диагноз выставляет лечащий врач по совокупности всей клинической картины. Поэтому не стоит вчитываться в описание к МРТ, пытаясь самостоятельно определить свое заболевание и выяснить, не рак ли это – лучше доверить диагностику специалисту.
Ограничения метода и возможные ошибки
Диагностические возможности МРТ зависят от разрешающей способности аппарата и профессионализма врача. Минимальная толщина объекта, визуализируемого на снимке зависит от мощности магнитного поля аппарата. Снимки, полученные на низкопольных установках для МРТ, не обладают достаточной диагностической точностью для раннего обнаружения новообразований. На таком аппарате опухоль может не увидеть даже высококвалифицированный специалист. Чтобы получить достоверную информацию, о наличии новообразования, его форме размерах и соотношении с окружающими структурами, необходимо делать МРТ на аппарате с мощностью магнитного поля от 1,5 тесла.
Определенные ограничения в диагностике заболеваний легких и костной системы с помощью МРТ существуют, но они не относятся к выявлению онкологических процессов. Опухоли легких и кости можно выявить с помощью магнитного резонанса.
Обследование легких и костной системы имеет свои особенности, но к диагностике опухолей это не имеет никакого отношения:
- Лёгкие: из-за высокой воздушности и низкого содержания жидкости на МРТ плохо визуализируется бронхо-альвеолярная ткань, поэтому заболевания, сопровождающиеся ее диффузными изменениями, лучше диагностировать при помощи КТ. Доброкачественные опухоли или рак легких, как и другие очаговые образования, хорошо видны на магнитно-резонансных снимках. Кость бедна водой, а потому сама по себе дает слабый сигнал на МРТ, в отличие от содержащегося в ней костного мозга. С помощью магнитно-резонансного исследования врач может обнаружить любые изменения в структуре костного мозга и отличную от кости опухолевую ткань.
Можно ли по МРТ определить злокачественную опухоль мозга
Среди всех новообразований опухоли головного мозга встречаются в восьми процентах случаев, поражают людей разного возраста, каждый год 25 человек из ста тысяч населения заболевают этим недугом. Некоторые виды опухолей имеют наследственный характер. Провоцирующими факторами, вызывающими рак головного мозга, могут быть черепно-мозговые травмы, рентгеновское облучение, неблагоприятные экологические условия жизни, работа на вредных производствах.
Диагностируют заболевание на основании клинических проявлений, данных лабораторных и инструментальных обследований. Основным методом визуализации структур головного мозга считают магнитно-резонансную томографию. С помощью МРТ опухоль головного мозга определяют в 95% случаев, патологический процесс сопровождается увеличением содержания воды внутри или вне клетки, что приводит к ослаблению магнитно-резонансного сигнала.
Преимущества МРТ
Опухоли головного мозга могут располагаться во всех его отделах, иметь разное строение, размеры, степень злокачественности, клинические проявления. Но все они, в большей или меньшей степени, содержат ядра водорода, которые по-разному поглощают и выделяют энергию электромагнитного поля.
Эту способность тканей ученые использовали для метода МРТ, который имеет ряд преимуществ перед другими исследованиями:
- Не несет лучевую нагрузку – безопасен. Получению изображения не мешают кости. Визуализация возможна в трех взаимно-перпендикулярных плоскостях. Позволяет увидеть серое и белое вещество мозга, его оболочки, сосуды, кору, подкорковые ядра, черепно-мозговые нервы, проводниковые пути. Дает детальную точную информацию о состоянии ликворной системы мозга. Устанавливает точное расположение опухолей по отношению к здоровым тканям, определяет размеры, степень распространения, потенциальную злокачественность. Определяет эффективность терапевтического и хирургического лечения.
С помощью магнитно-резонансной ангиографии можно получить изображения сосудов без применения контрастного вещества. МРТ головного мозга при диагностике опухоли мозга может применяться в стандартных и дополнительных методиках.
Стандартная методика
В большинстве случаев применяют сканирование в Т1 и Т2 взвешенных последовательностях с толщиной среза 1-5мм, FLAIR (с подавлением сигнала от жира), трехмерную магнитно-резонансную ангиографию (3D TOF), динамическое контрастирование. Используют аппараты мощностью более 0.5 Тл. Исследования рекомендуют проводить в аксиальной, сагиттальной и корональной плоскостях.
- Аксиальная — проекция параллельно условной плоскости, которая как бы делит мозг человека на верхнюю и нижнюю половины. Сагиттальная — на левую и правую половины (вид сбоку). Корональная (фронтальная) — соответственно, на переднюю и заднюю часть (вид спереди или сзади).
При магнитно-резонансной ангиографии визуализируют магистральные сосуды головного мозга, прямой, сигмовидный, поперечный, верхний сагиттальный синус и впадающие в него вены, а также всю группу базальных синусов. С ее помощью определяют взаимоотношение сосудов и новообразований.
Режим FLAIR
Для МРТ диагностики опухолей головного мозга широко используют методику подавления сигнала от жира. При использовании Т2-ВИ жидкость и жир выглядят яркими. Изображения сравнивают с предыдущими (без методики FLAIR), делают вывод о составе новообразования. Также, для уточнения диагноза, требуется введение контрастного вещества.
МРТ с контрастом
При применении МРТ с динамическим контрастированием после серии снимков в Т1 ВИ внутривенно вводят контрастное вещество на основе гадолиния, которое максимально накапливается с 5 по 15 минуту, в это время делают сканирование. При нормальной анатомии головного мозга, после введения контраста, выделяются только те структуры, которые не имеют гематоэнцефалического барьера — определенные участки черепных нервов, гипофиз, эпифиз, сосудистое сплетение.
Усиления не должно происходить в остальных частях центральной нервной системы. Интенсивно накапливают контраст патологические участки — опухоли, воспалительные изменения, повреждения белого вещества мозга. При стандартной МРТ новообразования могут не отличаться от вещества головного мозга. Дополнительно, по специальным показаниям, рекомендуют диффузионно-перфузионную и функциональную методики МРТ.
Диффузионно-перфузионная
В ткани мозга происходит движение свободных молекул воды – диффузия (DWI). В участках с ослабленным притоком крови эти процессы замедляются. Методика МР-диффузии в течение первых сорока пяти минут определяет нарушения мозгового кровообращения без введения контрастного вещества на протяжении 60-70 секунд.
Нарушения микроциркуляции в головном мозге на уровне капилляров определяют с помощью перфузии – процесса доставки кислорода с током крови. С этой целью быстро вводят в вену контрастное парамагнитное вещество, измеряют перфузионные показатели мозгового кровотока.
Функциональная магнитно-резонансная томография
Выявляет области активации нейронов, которые возникают в ответ на различные раздражители, оценивает кровоснабжение клеток мозга по соотношению химических веществ, обладающих различными магнитными свойствами.
Магнитно-резонансная томография головного мозга проводится по определенным показаниям. Цель исследования – диагностика патологических образований:
- Диагностика опухолей внутри головного мозга с оценкой злокачественности. Дифференцирование доброкачественных процессов от рака. Оценка эффективности разных методов лечения. В программе плановой подготовки к биопсии предполагаемой опухоли, стереотаксическому вмешательству.
Специальная подготовка к МРТ головного мозга для определения опухоли не требуется, но исследование имеет абсолютные и относительные противопоказания к применению у некоторых групп пациентов:
Абсолютные противопоказания
Магнитно-резонансную томографию провести невозможно, если в теле пациента находятся металлические предметы: кардиостимуляторы, имплантаты, клипсы на сосудах головного мозга, дозаторы лекарств, осколки, брекеты, пули. При воздействии электромагнитного поля они смещаются и повреждают окружающие ткани.
Ограничения
Относительными противопоказаниями являются клаустрофобия, первые три месяца беременности, тяжелые состояния пациентов, повышенная двигательная активность. Врачи лучевой диагностики сравнивают пользу от исследования и степень риска, связанную с его проведением. В случае превышения первой – проводят сканирование.
Как проходит диагностика
Пациентам рекомендуют перед исследованием снять с себя все металлические предметы, женщинам — не пользоваться косметикой. Сканирование происходит в отдельном помещении, в котором находится мощный магнит и перемещающийся вдоль него стол для пациентов. По соседству размещен пульт управления и компьютер, принимающий изображения.
Исследуемого укладывают в горизонтальном положении, предлагают надеть наушники, подавляющие шум, в руки дают тревожную кнопку для связи с медперсоналом. Первые снимки делают по стандартной методике.
Если возникает потребность в контрастировании – внутривенно вводят одно из парамагнитных контрастных веществ на основе гадолиния. Объем и скорость введения определяет врач-радиолог. Повторное сканирование проводят через 15 минут, в момент максимального накопления контраста. Рекомендуемая длительность МРТ головного мозга – до сорока пяти минут.
Что видят на снимках
Опухоли мозга классифицируют на первичные (возникшие внутри мозгового вещества) и вторичные (метастазы рака из других органов). Описанием снимков занимается врач лучевой диагностики. В его задачи входит:
- Определить наличие опухоли. Описать признаки злокачественности, размеры, структуру образования (кистозная, солидная, обызвествленная). Определить точное место расположения по отношению к соседним мозговым структурам – мозжечку (супра, инфратенториальные), веществу мозга – внутримозговая, оболочечная.
С помощью контрастирования различают солидные и кистозные участки опухоли, визуализация помогает определить границы образования, степень патологического влияния на окружающие ткани. Чаще всего выявляют невриномы, глиальные опухоли, менингиомы, метастатические очаги рака из легкого, молочных желез, желудка.
Метастазы бывают одиночными и множественными, больших и малых размеров. Может ли МРТ не показать опухоль при стандартном сканировании? Для выявления таких патологических участков применяют методику МРТ с динамическим контрастированием.
Заключение
Принято считать, что МРТ при диагностике опухолей головного мозга лучше всех методов визуализирует новообразования малых размеров, расположенные у основания черепа, определяет глубину прорастания опухоли, влияние на окружающие ткани, близлежащие сосуды, нервные волокна. Процент послеоперационных совпадений анатомического расположения образования при диагностике опухолей головного мозга методом МРТ выше по сравнению с компьютерной томографией.
Источники:
Http://diagnostinfo. ru/mrt/obshhie-voprosy/mrt-v-onkologii-rak. html
Http://diagme. ru/mrt/golova-i-sheya/pri-opuholi-mozga
Может ли мрт определить рак простаты - Лечение потнеции
Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день...
Читать далее »
‘); } }); // Инициируем рекламный блок РСЯ (function(w, d, n, s, t) { w[n] = w[n] || []; w[n].push(function() { Ya.Context.AdvManager.render({ blockId: «R-A-242102-1», renderTo: «yandex_rtb_R-A-242102-1», horizontalAlign: true, async: true }); }); t = d.getElementsByTagName(«script»)[0]; s = d.createElement(«script»); s.type = «text/javascript»; s.src = «//an.yandex.ru/system/context.js»; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, «yandexContextAsyncCallbacks»);
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
‘); } }); // Инициируем рекламный блок РСЯ (function(w, d, n, s, t) { w[n] = w[n] || []; w[n].push(function() { Ya.Context.AdvManager.render({ blockId: «R-A-242102-3», renderTo: «yandex_rtb_R-A-242102-3», horizontalAlign: true, async: true }); }); t = d.getElementsByTagName(«script»)[0]; s = d.createElement(«script»); s.type = «text/javascript»; s.src = «//an.yandex.ru/system/context.js»; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, «yandexContextAsyncCallbacks»);
‘); } }); // Инициируем рекламный блок РСЯ (function(w, d, n, s, t) { w[n] = w[n] || []; w[n].push(function() { Ya.Context.AdvManager.render({ blockId: «R-A-242102-2», renderTo: «yandex_rtb_R-A-242102-2», horizontalAlign: true, async: true }); }); t = d.getElementsByTagName(«script»)[0]; s = d.createElement(«script»); s.type = «text/javascript»; s.src = «//an.yandex.ru/system/context.js»; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, «yandexContextAsyncCallbacks»);
Магнитно-резонансная томография предстательной железы — это особый неинвазивный метод диагностики заболеваний, связанных с половой системой у мужчин. Данные, которые удается получить в результате этого исследования, позволяют врачам сделать заключения о наличии или отсутствии множества заболеваний. Ни компьютерная томография, ни УЗИ, ни рентген не позволяют получить такую же полную информацию о состоянии здоровья пациента. Чаще всего МРТ простаты используется для точной диагностики рака предстательной железы.
Как правило, назначается данный метод исследования уже после того, как получены положительные результаты биопсии. В этом случае МРТ проводится для того, чтобы определить распространение ракового процесса за пределы простаты. Кроме того, такой способ обследования позволяет диагностировать другие заболевания предстательной железы. Это может быть доброкачественная гиперплазия, простатит (воспалительное заболевание предстательной железы) или абсцесс простаты.
МРТ простаты исключает облучение организма ионами. Принцип данного метода исследования заключается в воздействии специальных радиоволн на протоны атома водорода, которые находятся в мощном магнитном поле.
Специальное оборудование обрабатывает различные полученные данные и выдает полученные результаты в виде нескольких изображений.
Точно интерпретировать их может квалифицированный врач-радиолог. МРТ позволяет получить более достоверную информацию о том, какие ткани в организме повреждены, а какие нет, сравнительно с возможностями компьютерной томографии или рентгена.
Процедура проведения МРТ простаты
Магнитно-резонансная томография выполняется в условиях стационара или амбулаторно. Для ее проведения пациент должен лежать на столе аппарата. В прямую кишку вводят эндоректальную катушку, на которую надевают специальный чехол, смазанный лубрикантом. Для правильной фиксации катушки надувается ее окружающий баллон.
После проведения обследования баллон сдувают, а катушку удаляют из прямой кишки. В некоторых случаях может потребоваться получить дополнительные изображения. Выясняется это после расшифровки полученных изображений, поэтому пациенту нужно будет подождать некоторое время, чтобы врач-радиолог расшифровал результаты. При необходимости получения дополнительных данных процедура выполняется повторно.
Перед выполнением МРТ простаты мужчинам рекомендуется придерживаться определенной диеты на протяжении 2 недель. Диета направлена на то, чтобы исключить газообразование. Если этого достичь, то проведение процедуры будет упрощено. В некоторых случаях для очищения кишечника требуется сделать клизму.
Обследование может быть проведено в специальной больничной одежде или в повседневной одежде пациента, если она не содержит металлических элементов. Пациентам, страдающим клаустрофобией, врачи могут дать легкие седативные препараты. Запрещено находиться в кабинете МРТ с пирсингом, зубными протезами, булавками, складными ножами, ручками, очками, мобильными телефонами, кредитными картами и пр. Все аксессуары необходимо снять, чтобы они не искажали изображение.
Необходимо предупредить врача о наличии различных устройств в организме, например, если установлен кардиостимулятор.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Преимущества и недостатки исследования
В некоторых случаях данный метод исследования является незаменимым, но, как и любой другой, он имеет свои преимущества и недостатки. Среди преимуществ можно назвать:
- отсутствие вредного для организма ионизирующего облучения;
- можно получить четкое и детальное изображение мягких тканей;
- позволяет диагностировать множество различных заболеваний;
- позволяет исследовать химическую структуру простаты, что в некоторых случаях является определяющим в постановке диагноза рак простаты;
- можно избежать возникновения аллергической реакции, если использовать контрастный материал, в случае с рентгеном или компьютерной томографией такой возможности нет.
Однако нельзя забывать и о рисках, которые представляет собой данный метод исследования. Так, из-за сильного магнитного воздействия возможно развитие нефрогенного системного фиброза у тех пациентов, у которых есть имплантированные устройства с металлическими элементами.
Кроме того, некоторым пациентам данный метод исследования противопоказан. Нельзя прибегать к нему при наличии некоторых имплантатов, массы тела пациента, которая может воспрепятствовать его помещению в аппарат, при повышенной возбудимости, из-за которой пациент не сможет оставаться неподвижным во время всей процедуры. Стоит также отметить и более высокую стоимость данного метода сравнительно с другими. Длительность процедуры превышает длительность проведения компьютерной томографии или рентгенологического исследования.
Таким образом, МРТ простаты позволяет диагностировать различные заболевания простаты. Магнитно-резонансная томография — довольно сложная процедура, к которой необходимо подготовиться заранее. Она имеет свои недостатки и преимущества, а также противопоказания.
‘); } }); // Инициируем рекламный блок РСЯ (function(w, d, n, s, t) { w[n] = w[n] || []; w[n].push(function() { Ya.Context.AdvManager.render({ blockId: «R-A-242102-10», renderTo: «yandex_rtb_R-A-242102-10», horizontalAlign: true, async: true }); }); t = d.getElementsByTagName(«script»)[0]; s = d.createElement(«script»); s.type = «text/javascript»; s.src = «//an.yandex.ru/system/context.js»; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, «yandexContextAsyncCallbacks»);
‘); } }); // Инициируем рекламный блок РСЯ (function(w, d, n, s, t) { w[n] = w[n] || []; w[n].push(function() { Ya.Context.AdvManager.render({ blockId: «R-A-242102-12», renderTo: «yandex_rtb_R-A-242102-12», horizontalAlign: true, async: true }); }); t = d.getElementsByTagName(«script»)[0]; s = d.createElement(«script»); s.type = «text/javascript»; s.src = «//an.yandex.ru/system/context.js»; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, «yandexContextAsyncCallbacks»);
‘); } }); // Инициируем рекламный блок РСЯ (function(w, d, n, s, t) { w[n] = w[n] || []; w[n].push(function() { Ya.Context.AdvManager.render({ blockId: «R-A-242102-11», renderTo: «yandex_rtb_R-A-242102-11», horizontalAlign: true, async: true }); }); t = d.getElementsByTagName(«script»)[0]; s = d.createElement(«script»); s.type = «text/javascript»; s.src = «//an.yandex.ru/system/context.js»; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, «yandexContextAsyncCallbacks»);
Метастазы при раке простаты: правильная диагностика
Рак предстательной железы – это тяжелое заболевание, которое часто встречается у мужчин пожилого возраста. В редких случаях подобная онкология может быть обнаружена и у молодого мужчины.
При отсутствии необходимого лечения или активном процессе распространения опухоли, новообразования могут появляться в других органах – в данном случае речь идет о метастазировании. Чаще всего метастазы при этом наблюдаются в легких, в печени и мочевом пузыре.
Виды метастазирования
Выделяют несколько видов метастазирования:
- Местное — поражение раковыми клетками соседствующих тканей и органов.
- Интравазация – поражение раковыми клетками лимфоузлов и кровотока.
- Задержанное – «приостановка» распространения раковых клеток и их скопление в сосудистых капиллярах.
- Ангиогенез – поражение небольшим количеством раковых клеток кровеносных сосудов.
- Циркуляция – поражение раковыми клетками соседствующих органов и тканей через лимфоузлы.
- Пролиферация – поражение соседствующих органов и тканей раковыми клетками микроскопического размера.
Метастазы распространяются на другие органы и ткани через кровь.
Наличие метастаз в других органах при раке предстательной железы является основанием для диагностики третьей степени заболевания.
При этом после того, как онкология поразит соседние органы и ткани, она распространяется на костную систему организма и печень. В мягких органах метастазы образуются после практически полного разрушения крупных сосудов.
| Биопсия простаты: виды, противопоказания, осложнения, результат |
| Что такое рак простаты: симптомы и признаки болезни |
| Как проводится гормонотерапия при раке простаты у мужчин |
| Лечение рака простаты народными средствами в домашних условиях |
Очень часто при раке простаты страдают близлежащие костные ткани – а именно органы малого таза. Далее опухоль распространяется на ребра и позвоночник. В редких случаях онкология поражает бедренные кости.
Пациент испытывает ужасную боль, которая преследует его и днем, и ночью. Поэтому появление дискомфортных ощущений в тазовых костях часто считается признаком распространения злокачественного новообразования.
Для снятия болевого синдрома специалисты, как правило, назначают различные сильные обезболивающие препараты, которые, хоть и незначительно, но улучшают качество жизни пациента.
Диагностика метастаз
Для определения наличия или отсутствия метастаз, а также зоны их поражения пациенту рекомендуется пройти магниторезонансную терапию (МРТ) – в данной ситуации это самый эффективный метод диагностики, позволяющий определить наличие новообразований любого размера в любых органах и тканях.
В отдельных случаях рекомендуется компьютерная томография. Данная процедура позволяет диагностировать наличие раковых клеток в брюшной полости, в области малого таза, а также в печени и в кишечнике, лимфоузлах и костных тканях.
Для визуализации новообразования врачи направляют на остеосцинтиграфию.
Если в ходе диагностики специалисты обнаруживают метастазы в костных тканях (любого размера), то прогноз, как правило, неблагоприятен. На этой стадии заболевание практически не поддается лечению.
Отсутствие метастаз указывает на то, что рак еще не перешел в тяжелую форму, а значит, пациент имеет все шансы на выздоровление.
При наличии метастаз пациенту предлагают пройти лучевую терапию и химиотерапию – это практически единственный способ продлить жизнь. Крайне редко больного направляют на операцию (при 3 и 4 стадиях рака предстательной железы хирургическое вмешательство практически не эффективно).
В качестве профилактики появления и развития злокачественных новообразований рекомендуется регулярно посещать уролога, а также вести активный образ жизни, не переутомляться и правильно питаться.
Болезни полового члена

Мочеполовая система мужчину сложно устроена, поэтому, при выявлении любого тревожного симптома важно немедленно посещать врача. Отклонения от нормы, дисфункции и расстройства могут не только причинить дискомфорт мужчине, но и стать причиной развития патологий и хронических заболеваний. А это в свою очередь уже грозит мужчине потерей потенции и эректильной функции, возможностью продолжения рода и др.
Отдельного внимания заслуживают существующие на сегодняшний день болезни полового члена, которые разнятся по причине возникновения и принципу проявления. Но практически все они приводят к эректильной дисфункции, что наносит серьезный удар по психике мужчины. И только медикаментозное своевременное лечение может устранить недуг с малейшими потерями здоровья.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для улучшения потенции наши читатели успешно используют М-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Виды заболеваний полового члена
Существующие сегодня болезни пениса можно разделить на несколько групп:
- аномалии развития органа;
- воспалительные инфекционные заболевания;
- онкология полового члена;
- дисфункции;
- травмы.

Аномалии
Под понятием аномалии пениса можно понимать любые нарушения его структуры, которые могут происходить внутри утробы матери. Медики выделяют несколько видов аномалий пениса:
- афаллия, когда мужской член вовсе отсутствует параллельно с другими несовместимыми с жизнью аномалиями у детей;
- отсутствие головки члена с рождения, такой порок требует срочного лечения;
- скрытый пенис, когда он прячется в жировой ткани лобковой зоны, такая аномалия требует хирургии;
- эктопия, при таком пороке у мужчины пенис располагается сзади мошонки, но все исправляется оперативным путем;
- микропенис или маленький член, болезнь лечится гормональными средствами или оперативным путем фаллопластикой;
- дифаллия, или болезнь два члена, нуждающаяся в оперативном вмешательстве;
- фимоз врожденный, когда на крайней плоти заужено отверстие, из-за чего не открывается головка, после чего может развиваться баланопостит.
Все указанные пороки являются довольно редкими, современная медицина имеет ряд современных методик их устранения. Важно лишь вовремя начать терапию с целью восстановления половых органов, дабы не повлечь вторично развитых заболеваний.
Баланопостит
Под понятием баланопостит врачи подразумевают воспалительный процесс в области головки и крайней плоти полового органа мужчины. Возбудителями такого недуга могут быть условно-патогенные микроорганизмы и болезнетворные бактерии, которые скапливаются под крайней плотью, а также банальная аллергия.
Симптомы:
- ощущение дискомфорта в зоне головки — жжение, зуд, болезненность, чрезмерная чувствительность;
- налет на пенисе;
- красные точки и трещины, язвы и эрозии на коже.
Бактериальную среду баланопостита лечат антибиотиками или противогрибковыми таблетками, а также местными препаратами. Тяжелые формы болезни нуждаются в системном комплексном лечении с применением анестезирующей, антигистаминной и противовоспалительной терапии. В крайней случае медик может назначить оперативное вмешательство.

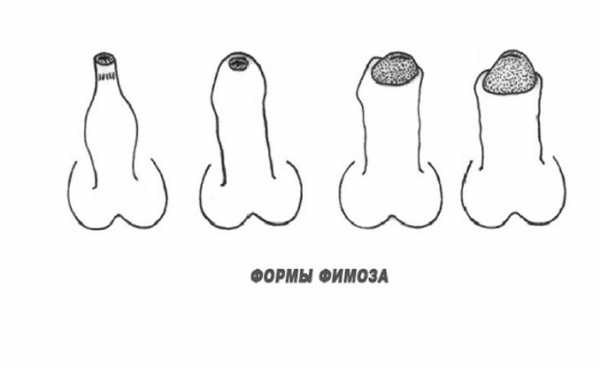
Фимоз
Под понятием фимоз врачи подразумевают невозможность открытия головки от крайней плоти, после чего мужчина не способен мочиться и совершать половой акт. Фимоз может быть физиологическим у детей с рождения, патологический, относительный фимоз.
Если фимоз наблюдается у детей, до 2-летнего возраста его не лечат. В другом случае предполагается два метода терапии:
- консервативное лечение посредством постоянного и постепенного растяжения крайней плоти пениса;
- оперативное вмешательство — надрезание плоти, если быть точнее, ее круговое иссечение.
Как показала практика, консервативное лечение обычно оказывается малоэффективным, поэтому специалисты предпочитают устранять дефект хирургическим путем. Если не оказать своевременного лечения, фимоз может стать предпосылкой развития парафимоза, баланопостита, также могут образоваться синехии, накопиться смегма.
Парафимоз
В данном случае суженное отверстие крайней плоти приводит к ущемлению головки пениса, нарушая подачу крови к половому органу, преимущественно венозной крови. В результате этого наблюдается отечность головки, после чего ее очень трудно обратно вправлять. Обычно к такому заболеванию приводит фимоз, который не подвергался лечению.
Симптомы парафимоза:
- сложности с вправлением головки;
- боли в зоне пениса;
- отечность и синева головки.
Если не прибегнуть к врачебной помощи, парафимоз может стать причиной развития гангрены или некроза тканей. Сначала применяется консервативный метод терапии, в процессе чего специалист пытается вправить головку. Если это невозможно, врач назначает операцию, которая подразумевает рассечение кольца (суженная часть крайней плоти). По окончанию пациенту проводят обрезание.
Короткая уздечка
Существующие болезни головки члена подразумевают также патологию, которая выражена в снижении эластичности и/или длины уздечки. Речь может идти о врожденном пороке, вызываемом врожденным фимозом либо приобретенной проблемой на фоне запущенного баланопостита.
Симптомы:
- боли в процессе эрекции, полового акта и мочеиспускания;
- укорочение уздечки приводит к искривлению головки вниз.
Лечение всегда предполагает только оперативное вмешательство, в противном случае может произойти разрыв уздечки, а также еще большем укорочении кожи.
Искривление пениса
Если мужской член имеет искривленную форму, врачи называют эту патологию эректильной деформацией. Хотя есть ряд случаев, когда заболевание никак не связано с эрекцией. В результате такой патологии мужчина страдает не только с точки зрения эстетики, но и в интимной жизни. Любые изменения строение члена вызывают деформации отдельных его частей.
Деформация может быть трех типов:
- если пенис опущен вниз — вентральная;
- когда член приподнят вверх — дорсальная;
- в случае искривления в бок — латеральная.
Симптомы искривления пениса следующие:
- деформации пениса в процессе эрекции;
- болезненность и дискомфорт во время секса;
- болезненные ощущения при эрекции;
- укорочение члена;
- эректильная дисфункция.

Терапия применяется в случае, если искривление тянет за собой другие деформации, вызывает боли и нарушает процесс эрекции. Болезнь Пейрони приемлет консервативные методики лечения, а кривой член требует только оперативного вмешательства.
Болезнь Пейрони
Под таким понятием предполагается заболевание фибропластическая индурация пениса, такая патология приводит к разрастанию ткани в оболочке, что укрывает кавернозные тела пениса. Подкожный слой образует бляшку, из-за которой теряет свою эластичность белочная оболочка. После этого во время эрекции у пениса наблюдается искривление, причем у многих пациентов таких бляшек образуется сразу несколько.
Симптомы:
- появление очага воспаления на члене, после чего там формируется бляшка;
- искривление пениса;
- боли во время эрекции и полового акта;
- нарушения работы эректильной функции.
Если мужчина вовремя обратился к медику, возможно консервативное лечение, что подразумевает антисклеротическую и противовоспалительную терапию, а также применение физиотерапии. Если такие меры не приносят результатов, потребуется оперативное вмешательство, которое предполагает либо укорочение белочной оболочки от бляшки в противоположной стороне, либо корпоропластика или иссечение этой бляшки.
Приапизм
Под таким понятием врачи предполагают патологию, что сопровождается чрезмерной эрекцией на протяжении 4 часов и больше, причем без какого-либо сексуального возбуждения. И даже если мужчина совершает половой акт, эрекция сохраняется. Чтобы различать нормальное функционирование члена от патологии, приапизм не предполагает прилива крови к пенису.
Симптомы:
- эрекция на протяжении 4 часов и больше;
- отсутствие взаимосвязи с сексуальным возбуждением;
- головка пениса при этом не увеличивается, как во время сексуального вожделения;
- наличие болевой симптоматики;
- эрекция остается даже после оргазма.

Лечение такого заболевания различается в зависимости от вида заболевания. Так, например, при ишемическом приапизме назначают операцию, а неишемическую форму лечат выжидательной тактикой. Консервативная терапия предполагает применение антикоагулянтов и антидепрессантов, а также аспирацию крови из кавернозных тел. После проведения операции врач назначает пациенту антикоагуляционную и противовоспалительную терапию.
Кавернит
В ходе такого заболевания в пещеристых телах пениса происходит воспалительный процесс, на фоне повреждений члена, а также уретрита. Инфекционный возбудитель внедряется в кавернозные тела пениса. Болезнь предполагает острый старт, сопровождаемый симптомами интоксикации. Далее пенис искривляется, мужчина ощущает боли, а во время пальпации ощущается плотный инфильтрат. В итоге происходит нагноение и покраснение кожи.
Как только врач заподозрил такое заболевание, пациента тут же госпитализируют. Сначала применяется консервативная терапия путем приема противовоспалительных и антибактериальных медикаментов. Кроме этого специалист может назначать дренирование пещеристых тел для удаления абсцесса.
Кавернозный фиброз
В ходе такого заболевания в члене мужчины наблюдается замена пещеристых тел на соединительную ткань, из-за чего кровь не может поступать в нужном режиме к члену, орган искривляется, а у мужчины развивается эректильная дисфункция. Причин этому заболеванию много, а именно:
- ишемический приапизм;
- кавернит или интракавернозные инъекции;
- травмы пениса или последствия операций;
- лучевой ожог пещеристых тел;
- расстройство иннервации пениса;
- в редких случаях болезнь Пейрони.
В данном случае о консервативной терапии не может идти речи. Медицина сегодня предполагает проведение фаллопротезировании.

Предраковые болезни члена
Патологические процессы в зоне пениса, которые могут грозить мужчине онкологическими новообразованиями злокачественного характера — это предраковые болезни. В зоне риска находятся пациенты, которые страдают от:
- баланопостита рецидивидующего;
- фимоза;
- бородавок гениталий;
- генитального герпеса рецидивирующего;
- наследственной предрасположенности;
- сахарного диабета;
- аутоиммунных заболеваний;
- поражения лучевого.
Из-за того что такие болезни могут повлечь за собой формирования злокачественных новообразований, медицина предполагает только один способ терапии — хирургическое удаление. При этом параллельно проводится консервативное комплексное лечение.
Опухоль полового члена
Мужские болезни членов, сопровождаемые формированием опухолей, могут предполагать их доброкачественный либо злокачественный характер. Но медицинская практика намного чаще фиксирует доброкачественные опухоли и преимущественно у взрослых пациентов.
Причины формирования новообразований следующие:
- фимоз;
- недостаточное соблюдение правил личной гигиены;
- вирус папилломы;
- злоупотребление табакокурением;
- СПИД и формирование саркомы Капоши;
- предраковые болезни — болезни Боуэна пениса, кожный рог, кондиломы остроконечные и гигантская кондилома Бушке-Левенштейна, лейкоплакия, склероатрофический лихен, эритроплазия Кейра, а также бовеноидный папулез.
Иногда к развитию онкологии может привести обрезание крайней плоти. Противоопухолевая терапия предполагает три методики — химиотерапия, операция и лучевая терапия.

Рак
Злокачественные опухоли в области пениса — редкое явление, которое поражает преимущественно отдельные участки пениса (48% случаев приходятся на головку, 20% на ствол и крайнюю плоть). Причинами такого тяжелого заболевания являются фимоз и токсическое воздействие бактериального разложения, предраковые заболевания, вирус папилломы 16 и 18 типов.
Симптомы:
- небольшое опухолевидное образование;
- постепенное увеличение этого образования;
- его папиллярное строение либо же вид плоского плотного образования;
- кровоточивость и изъязвление опухоли;
- инфицирование и специфический запах;
- боли в области пениса в любом состоянии.
Только на начальной стадии рака ест шансы выздоровления путем удаления новообразования. При этом терапия онкологии подразумевает несколько методик — хирургия (скальпирование, эмаскуляция или ампутация), лучевая и химиотерапия, а также смешанный вариант лечения.
Травма полового члена
Механические повреждения полового члена — самая распространенная причина обращения к врачу. Травмы пениса можно разделить на несколько групп:
- Закрытые травмы — переломы, ушибы, ущемления или вывихи.
- Открытые травмы — скальпированная, поверхностная, огнестрельная, колото-резаная травма.
- Ожоги.
- Отморожения.
- Пенэктомия — ампутация травматическая.
Чтобы выявить травматизацию пениса, нужно знать клиническую картину такого заболевания, а именно:

- отечность;
- болезненность;
- формирование гематомы;
- кровотечение;
- микро- или макрогематурия;
- проблемы с мочеиспусканием;
- уретроррагия.
Методы обследования пациента, а также последующая терапия зависит напрямую от вида травмы и этиологии заболевания.
Клиническая картина и методы диагностики
Для того чтобы точно определить вид болезни, специалисты проводят оценку клинической картины и диагностику, то есть анализ полового члена мужчины. Независимо от вида недуга, картина симптомов предполагает следующие проявления:
- формирование отека;
- гиперемия или покраснение в области очага заболевания;
- болевая симптоматика во время эрекции и секса;
- нарушения сексуального характера;
- накопление смегмы при недостаточном уходе за крайней плотью;
- проблемы с мочеиспусканием;
- новообразования;
- деформации строения члена — искривление или укорочение.
После уточнения признаков и симптомов болезни, медицинский специалист обязан направить пациента на диагностику. Методы диагностики обычно предполагают следующее:
- пальпация гениталий;
- визуальный осмотр половых органов;
- диагностика в лабораторных условиях;
- ультразвуковое исследование;
- МРТ;
- рентген;
- сдача биоматериалов для проведения анализов.
Проведение лечения выполняет узкопрофильный специалист в зависимости от вида заболевания, урология требует соответственно консультации уролога и нефролога, онкология — онколога, половые расстройства и патологии — андролога или хирурга и т. д. Ни в коем случае нельзя лечить подобные заболевания в домашних условиях без рецепта врача.
Цели и задачи МРТ диагностики для обнаружения онкологии, что показывает обследование, можно ли на его основе поставить диагноз
Главная » МРТ » Может ли МРТ обнаружить онкологию, что показывают снимки различных областей тела
Для успешного лечения онкологии важна ранняя ее диагностика. Благодаря появлению методики магнитно-резонансной томографии у больных появилась возможность ранней диагностики онкопатологии. Помощь МРТ становится неоценимым подспорьем перед операцией, но у пациентов все же возникают опасения, показывает ли обследование онкологию и насколько достоверно. Ведь успех лечения напрямую зависит от точного обозначения границ очага до момента, пока атипичные клетки не достигли лимфоузлов и отдаленных органов.
Цели МР-сканирования при онкологии
В сфере современной диагностики магнитно-резонансной томографии принадлежит лидирующее место. Это лучшая методика изучения состояния обследуемой зоны, надежная помощь в раннем обнаружении патологии, эффективная диагностика рака на стадии зарождения. Технология вооружает врача объемным изображением мягких тканей, высококачественные снимки позволяют опытному специалисту оценить в динамике результаты любого вида лечения онкологии.
На основании послойных изображений изучаемого участка, врач способен не только определить рак, но и с миллиметровой точностью обозначить локализацию новообразования, уточнить его природу, определить принадлежность к доброкачественному либо злокачественному типу.
Какие преимущества дает обследование онкобольным
- Выявление малейших новообразований (0,1-0,3 мм). Томография позволяет их зафиксировать еще до момента метастазирования, благодаря высокой разрешающей способности аппаратуры.
- Заключение об изменениях состояния опухолевого процесса. Динамику поведения клеток опухоли врач может наблюдать по снимкам, сделанным с определенным временным интервалом.
- Для изучения степени кровенаполнения пораженной патологией зоны показан вариант МРТ с контрастным веществом, если здоровы почки. Процедура проявляет усиленный рост кровеносных сосудов в очаге онкологии.
При подозрении на опухолевый процесс не стоит бояться МРТ. Процедура не вредит организму, а нахождение в магнитном поле не усиливает рост опухоли, поскольку отсутствует лучевая нагрузка. Поэтому при онкологии диагностику можно проводить многократно.
Как распознать рак на снимке МРТ
Высокая диагностическая ценность томографии заключается в получении тончайших срезов органов и тканей после воздействия на них магнитными импульсами. Исследование вооружает специалиста инструментом, позволяющим безопасным для пациента способом определить по снимкам проблемной зоны характер опухоли, злокачественная она или нет.
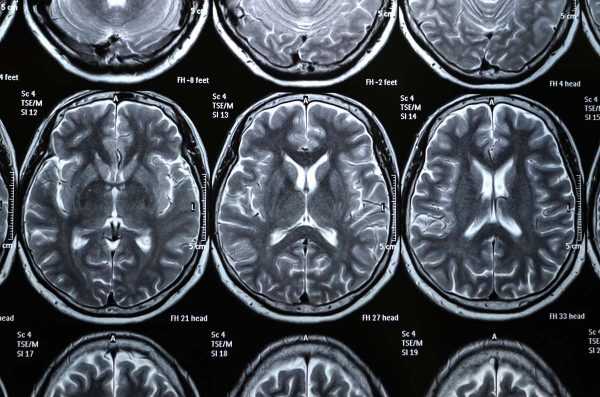
Границы новообразования
Независимо от мест локализации патологии, снимки показывают злокачественный процесс затемненным очагом на фоне здоровых структур. Исходя из стадии развития опухоли и ее характера, затемненный участок имеет четкие либо размытые границы.
- Для доброкачественных опухолей характерен гладкий контур с ровными границами. Разрастающееся образование просто раздвигает тканевые структуры по месту своей дислокации.
- Злокачественным новообразованиям сопутствует процесс инфильтрации, когда раковые клетки просачиваются в здоровые ткани. Поэтому рак на фотографиях не имеет четких границ.
Содержимое опухоли
Поскольку злокачественная опухоль богата кальцинатами, внутренняя ее часть на снимке выглядит рыхлой из-за обилия участков некроза. Края опухоли обычно размытые по причине разрушения окружающих тканей, фотографии показывают ореол, обрамляющий темное пятно с неоднородным содержимым.
Улучшение информативности
Применение контраста во время МРТ для обследования по поводу онкологии, позволяет визуализировать последствия васкуляризации. Использование внутривенного усиления необходимо для улучшения видимости разветвлений кровеносных сосудов.
- Сосуды доброкачественного образования отличаются линейным расположением без переплетений. Поэтому они хорошо видны на снимках благодаря максимальному наполнению их контрастом.
- По месту злокачественного процесса происходит сгущение сети кровеносных сосудов, капилляры которых соединены между собой устьями. Это мешает накоплению контрастного вещества.
Самостоятельно обнаружить рак на снимках пациентам не под силу. Описания фотографий необходимы лечащему врачу, чтобы правильно интерпретировать клиническую картину для назначения оптимального плана лечения.
Роль МРТ в постановке диагноза
У пациентов часто возникает вопрос, если МРТ показывает очаги онкологии и структуру тканей, возможно ли на основе только снимков поставить диагноз? Несмотря на максимальную информативность результата магнитной диагностики, процедура является лишь вспомогательным методом проверки на основе описаний снимков, убеждены медики.

По ходу магнитно-резонансного сканирования ткани мышечных волокон, жировой клетчатки либо эпителия показывают различный ответ на воздействие магнитного поля. Это дает основание сделать предположение о природе тканей образования, но для окончательного вердикта по поводу онкологического процесса необходимо сдать биопсию. Лишь после получения ее результатов, следует начинать лечение по составленной врачом программе.
Задачи МРТ для процесса лечения онкологии
Под воздействием радиочастотных импульсов, сопутствующих магнитно-ядерному резонансу, происходят изменения в магнитном поле ядер клеточных структур тканей человеческого организма. Современным томографам удается показать эти процессы с высокой долей достоверности, что важно для диагностирования болезней позвоночника, суставов головного и спинного мозга, сердечно-сосудистой системы, а также проблем с органами малого таза и брюшины.
Можно ли методом МРТ проверить легкие и кости? Для изучения костей, осмотра легких, кишечника и желудка МР-сканирование обычно не используют. С выявлением рака в легких, кишечнике или мочевом пузыре лучше справляется другой вид томографии – компьютерная. Однако МРТ необходимо пройти для уточнения формы и структуры карцином, обнаруженных в легких. В каких областях онкологии целесообразно применять МРТ?
Полное сканирование
Для обследований профилактического характера и первичного поиска опухоли у пациентов из группы риска выполняют томографию всего тела. Осмотр также необходим для установления факта метастазирования при уже диагностированных опухолях.
Головной мозг
- Исследование головного мозга и его частей (мозжечок, ствол и др.) показано при подозрении на злокачественный процесс, затронувший центральную нервную систему. Рост опухоли приводит к сдавливанию мозговых тканей, о чем информируют результаты МРТ.
- В качестве наиболее чувствительного метода, резонансную диагностику проводят с внутривенным введением контраста. Его используют для определения первичной опухоли мозга и его оболочек, регистрации метастазов. После МРТ выполняют биопсию подозрительной зоны.
Спинной мозг
Визуальный осмотр спинного мозга актуален для оценки очаговых поражений, степени распространения метастазов, последствий сдавливания опухолью корешков или оболочек спинного мозга. Хотя для визуализации онкопроцесса в спинном мозге достаточно КТ, компьютерную диагностику часто заменяют магнитной для оценки формы и размеров опухоли в любых плоскостях без лучевой нагрузки для больного.
Органы головы и шеи
МРТ лицевой части черепа способствует выявлению рака носоглотки, придаточных пазух носа, показывает степень распространения процесса в щитовидной железе. Осмотр горла и области гортани позволяет оценить объемы поражения, а также увидеть, не затронуты ли опухолевым процессом голосовые связки, трахея, пищевод, крупные сосуды.
Область грудного отдела
- Благодаря томографии медиастинального пространства выполняется диагностика онкологии по области средостения. У врача появляется возможность обозрения смежных структур и магистральных сосудов на МРТ, МРТ позволяет запечатлеть на снимках зоны, пораженные опухолевым процессом.
- Осмотр молочных желез при подозрении на рак выполняют с введением контрастного вещества. Накопление контраста четко визуализирует следы рака в тканях, железах, показывает его очаги во внутригрудных протоках.
МР-диагностику выполняют для уточнения данных УЗИ. Осмотр может быть назначен перед хирургическим вмешательством для определения количества лимфатических узлов, вовлеченных в онкопроцесс.
МРТ и позвоночник
Для начальной диагностики при подозрении на онкологию позвоночника, как правило, достаточно рентгеновских снимков. Результаты томографии необходимы хирургу для точной фиксации места расположения опухоли, определения ее размеров. Важной задачей МРТ становится выявление метастазов, ставших результатом злокачественного процесса, затронувшего почки, легкие, желудок, печень, легкие.
Органы брюшной полости и забрюшинного пространства
В практике онкохирургии МРТ используют для уточнения данных о расположении опухоли и ее границ, а также влияния на ткани близлежащих органов. Информативность диагностики важна как до оперативного вмешательства, так и после него для оценки успешности операции.
Подготовка к резонансному обследованию не требует особых ограничений. Сеанс сканирования может занять всего 20-30 минут, но при введении контраста продолжительность осмотра достигает часа. После процедуры можно сразу отправляться домой, получив снимки и заключение специалиста.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе