Мочевыводящие пути у женщин строение
Мочевыводящие пути и их заболевания
Заболевания мочевыводящих путей включают в себя болезни таких органов, как мочеточники, мочевой пузырь, уретра, а также чашечно-лоханочная система почек. Особенностью этих болезней является то, что мочевыводящие органы по своей функции тесно связаны с репродуктивной системой человека.
Среди причин заболеваний мочевыводящих путей чаще всего встречается инфекционное поражение, вызванное размножением бактериальной микрофлоры из-за нарушений иммунного статуса пациента, снижения сопротивляемости организма из-за стресса или переохлаждения. Огромную роль также играет наличие частых незащищенных случайных половых контактов.
Знание факторов риска дает возможность адекватно проводить профилактику этих болезней. Важно также знать особенности течения заболеваний мочеполовой сферы у мужчин, женщин, а также у детей. Выделяют большое количество патологий, при которых поражаются вышеперечисленные органы. По отдельности рассмотрим болезни каждой части выделительной системы, чем они проявляются и какие особенности имеют.
Пиелит
Пиелит – это воспалительный процесс, протекающий в слизистой оболочке лоханок почек. Очень часто воспаление не ограничивается только слизистой и переходит на паренхиму почек, в результате чего развивается такое заболевание, как пиелонефрит. Однако на ранних стадиях болезни правильнее говорить об изолированном пиелите.
Причины
Пиелит возникает обычно из-за инфекционных процессов, которые развиваются вследствие проникновения патогенной микрофлоры в полость почки через кровь, лимфу или мочевыводящие пути. Такие пути распространения называют гематогенным, лимфогенным и урогенным.
Среди возбудителей наиболее часто встречается кишечная палочка, которая обычно проникает в лоханку лимфогенным путем.
Другими частыми возбудителями могут быть стафилококки, стрептококки и другие бактерии. Поэтому пиелит обычно возникает как следствие таких инфекционных болезней, как кишечные патологии, ангина, скарлатина, брюшной тиф.
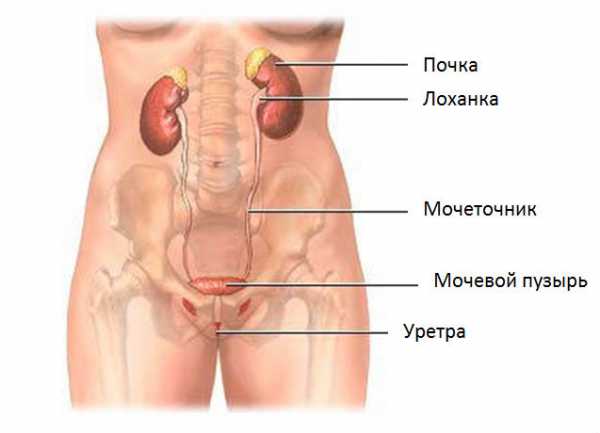 Строение мочевыводящих путей
Строение мочевыводящих путей Важную роль в создании условий для присоединения инфекции играет мочекаменная болезнь. Когда камни находятся в почечной лоханке, они могут травмировать эпителий слизистой оболочки, что создает условия для проникновения патогенных микроорганизмов в стенку органа. Постепенно инфекционный процесс распространяется на функционально активную ткань почки или на мочеточники и мочевой пузырь – нисходящий путь распространения инфекции.
Восходящий путь распространения заключается в том, что инфекция переходит с уретры на мочевой пузырь, далее по мочеточникам бактерии попадают в полость чашечно-лоханочной системы и паренхиму почки. Если воспаление лоханки началось из-за проникновения болезнетворной микрофлоры путем снизу вверх, такой пиелит называют восходящим. Причиной его могут быть травмы, беременность или переохлаждение.
Симптомы
Выделяют острый и хронический варианты пиелита. При остром наблюдается повышение температуры до 40 градусов с кратковременными периодами нормализации температуры. Лихорадка является следствием общей интоксикации организма, она сопровождается снижением общей работоспособности, головной болью.
Другим симптомом воспаления почечных лоханок является боль в области поясницы с иррадиацией в паховую область и половые органы. При поколачивании по пояснице усиливается боль, появляется кровь в моче. Мочеиспускание может быть болезненным, пациента беспокоят частые позывы к опорожнению мочевого пузыря.
 Вызывать воспалительные заболевания мочевыводящей системы может беременность
Вызывать воспалительные заболевания мочевыводящей системы может беременность Длительность течения болезни зависит от того, что стало причиной ее развития. Например, пиелит, связанный с инфекционными заболеваниями, может длиться до нескольких недель, после чего полностью исчезнуть (если было проведено правильное лечение). Связанный с беременностью пиелит исчезает только после родоразрешения. Если не были предприняты необходимые терапевтические меры, есть риск того, что болезнь перейдет в хроническую с поражением паренхимы почки (пиелонефрит).
Если пиелит возник на фоне мочекаменной болезни, то его уже на ранних этапах считают хроническим.
Проводят общий анализ мочи, в котором определяется пиурия – повышенное содержание лейкоцитов. Моча может становиться мутной, что связано с наличием в ней гноя. Важной особенностью является то, что при стоянии мочи не выпадает осадок.
Можно также провести микроскопическое исследование мочи, цель которого также заключается в определении лейкоцитов в этой биологической жидкости. В некоторых случаях, когда количество гноя в мое велико, может обнаруживаться белок.
Лечение
Эффективность лечения определяется в первую очередь устранением причины болезни. Если воспаление лоханки возникло как результат инфекционного процесса, необходимо проводить антибиотикотерапию с целью борьбы с возбудителем. Если пиелит стал осложнением мочекаменной болезни, то требуется удалить конкременты из мочевыводящих путей.
Лечение воспаления мочевыводящих путей у женщинПациенту требуется соблюдать постельный режим, рекомендуется пить большое количество жидкости. Обильное питье необходимо для увеличения нагрузки на почки и усиления выведения продуктов жизнедеятельности бактерий, а также самих погибших микроорганизмов.
Антибиотикотерапия обычно заключается в использовании сульфаниламидов (рекомендованными препаратами являются Сульфацил, Уросульфан). Если есть тенденция к генерализации инфекции, назначают и другие антибиотики, в том числе комбинированные препараты.
Применяют также Фурагин, Фурадонин, Уротропин – эти средства показали свою эффективность в лечении инфекционных заболеваний мочевыводящих путей. В условиях операционной возможно проведение промывания лоханок дезинфицирующими средствами.
Профилактика
Наиболее эффективным средством профилактики воспалительных заболеваний чашечно-лоханочной системы является предупреждение и раннее лечение инфекционных болезней. Особенно это касается кишечных инфекций, а также ангины. Важно также своевременно решать вопрос об удалении камней.
Мочевыводящие пути поражаются этим заболеванием вследствие нарушения обмена веществ. Факторами, предрасполагающими к появлению камней, являются:
- нарушение обмена кальция;
- нарушение обмена фосфора;
- застой мочи;
- чрезмерное употребление солей кальция, например, с питьевой водой;
- воспалительные процессы.
 Боль – главный признак мочекаменной болезни
Боль – главный признак мочекаменной болезни Существует три вида камней в зависимости от их состава. Выделяют уратные (мочекислые), оксалатные (щавелевокислые) и фосфатные (фосфорнокислые). Условия для выпадения осадка этих солей возникают при образовании продуктов воспаления слизистых оболочек, например, пиелите.
Способствуют образованию камней такие элементы, как слизь, гной, сгустки крови, эпителиальные клетки, которые находятся в просвете мочевыводящих путей, вследствие чего может произойти их закупорка.
В начале заболевания, когда камни еще слишком мелкие (в виде «песка»), никакой симптоматики может не быть. Иногда вместе с мочой песок может выходить. Клиническая картина развивается при появлении признаков раздражения слизистой оболочки инородными телами – преимущественно поражается слизистая мочеиспускательного канала. Более крупные камни могут длительное время не беспокоить пациента, так как они могут долго находиться в лоханке, не сдвигаясь с места и не вызывая раздражения.
Если камни по той или иной причине меняют свое месторасположение, появляются такие симптомы, как боль. В случае если происходит закупорка мочеточника, болевые ощущения могут быть значительно выраженными. Такое состояние называется почечной коликой.
В ее развитие немаловажную роль играет спастическое сокращение мышц мочевыводящих путей, растянутых скопившейся мочой или проходящим камнем. Боль появляется неожиданно, быстро нарастает интенсивность, она может отдавать в область паха, уретру. Вместе с этим появляются вегетативные симптомы – тошнота, рвота, холодный пот, ослабевает пульс.
Если камень не проходит по мочеточнику, создавая препятствие для оттока мочи, со временем развивается гидронефроз и почечная недостаточность. Возможно развитие жизнеугрожающего состояния.
 Камни в чашечно-лоханочной системе удаляются при помощи литотрипсии
Камни в чашечно-лоханочной системе удаляются при помощи литотрипсии Диагностика основывается на данных общего осмотра и специальных методов исследования. Симптом Пастернацкого (боль и появление крови после поколачивания по пояснице) положительный. При анализе мочи выявляется гематурия, которая может быть заметной невооруженным глазом – цвет мочи часто становится красноватым.
Кровь появляется в моче из-за повреждения слизистой оболочки мочевыводящих путей проходящим камнем. Для диагностики важным является то, что кровь появляется только в одной почке или мочеточнике. Поэтому можно определить сторону поражения проведя забор мочи из раздельных катетеров, введенных в мочеточники.
Однако такой метод нецелесообразно использовать – в настоящее время используют рентгенологические способы определения очага поражения.
Клиническая картина зависит от размеров камня, поэтому мелкие конкременты могут вызывать только слабовыраженные симптомы. Крупные камни, которые не могут самостоятельно выйти из лоханки, приводят к развитию хронического варианта болезни. В этом случае пациент время от времени отмечает появление признаков воспаления мочевыводящих путей, которые после лечения на время исчезают.
Лечение
Мелкие камни или почечный песок требуют от пациента соблюдения диеты, основанной на молочных и растительных продуктах, не обладающих раздражающим действием на слизистую оболочку мочевыводящих путей. Рекомендуется употреблять достаточное количество витаминов A, D.
Показано обильное питье для улучшения пассажа мочи и промывания мочевыводящих путей. Высокой эффективностью обладают минеральные воды.
Почечная колика требует более радикальных мер. Пациент должен находиться в полном покое, на область поясницы накладывают грелку, назначают теплые ванны с целью снижения мышечного спазма. Показано подкожное введение морфина, промедола или омнопона, а также атропина. Если отмечается похолодание конечностей, то на них накладывают грелки. Если есть нарушения сердечной деятельности, то проводят их коррекцию.
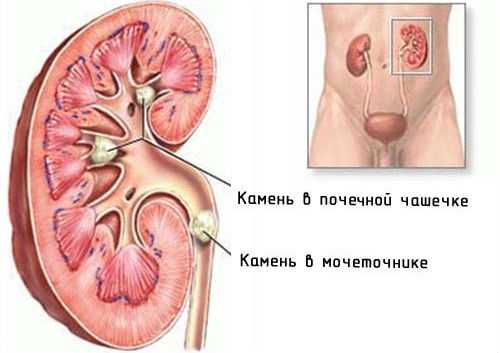 Закупорка мочеточника конкрементом
Закупорка мочеточника конкрементом Удаление крупных конкрементов должно быть хирургическим, особенно в тех случаях, когда они вызывают приступы почечной колики или являются причиной воспалительных процессов в мочевыводящих путях. Пиелиты и пиелонефриты, ассоциированные с мочекаменной болезнью, лечат указанными выше способами.
Профилактика камнеобразования заключается в полноценном сбалансированном питании, а также в своевременном лечении воспалительных патологий почек и мочевыводящих путей.
При заболеваниях этих органов наиболее частым и характерным симптомом является боль в пояснице в области проекции мочеточников. Это может быть проявлением мочекаменной болезни, туберкулезного поражения, эмпиемы (нагноения) культи мочеточника. Только квалифицированный врач после проведения определенных диагностических процедур сможет установить точную причину появления боли.
Цистит
Воспаление слизистой оболочки мочевого пузыря возникает в результате воздействия микроорганизмов, которые попадают в этого орган либо из почек, либо через уретру. Чаще встречается восходящий путь инфицирования.
Пусковым фактором к развитию болезни обычно бывает переохлаждение и простуда. Кроме того, причиной цистита бывает повреждение слизистой оболочки мочевыми камнями или раздражающими химическими веществами.
Некоторые случаи заболевания связаны с несоблюдением техники введения мочевых катетеров, когда используется нестерильный инструментарий. Чаще болеют женщины, чему причиной является строение мочевыводящих путей.
Проявления
Острый цистит проявляется повышением температуры тела и общим недомоганием. Пациент жалуется на боль внизу живота, в области мочевого пузыря, иррадирующую в половые органы и мочеиспускательный канал. Часто наблюдаются такие симптомы, как частые позывы к мочеиспусканию, сам процесс изгнания мочи обычно не сопровождается болью.
 Цистит обычно проявляется болью внизу живота
Цистит обычно проявляется болью внизу живота Общее количество однократно выделяемой мочи снижено, в ней присутствует гной, из-за чего она становится мутной. Иногда может иметь красный оттенок из-за наличия крови. В моче могут присутствовать хлопья, слизь – признак повреждения пузырного эпителия. Чрез некоторое время моча приобретает резкий запах аммиака, ее реакция становится щелочной.
При хроническом цистите клиническая картина значительно менее выражена, могут отсутствовать резкие болезненные ощущения внизу живота. Лихорадки часто нет, позывы к мочеиспусканию могут не беспокоить пациента. В моче определяется наличие гноя как по внешнему виду, так и по результатам анализа, реакция ее щелочная, запах резкий. Длительность течения острого цистита при своевременном лечении не превышает нескольких недель, хронический может беспокоить в течение нескольких лет чередуя фазы рецидива и ремиссии.
Лечение
Режим постельный. Рекомендовано обильное питье, по большей части молоко или щелочные минеральные воды. Пациентам показана молочно-растительная диета, запрещено употребление всех раздражающих слизистую продуктов. Следует принимать теплые ванны, класть грелку на низ живота.
Антимикробная терапия заключается в использовании сульфаниламидов и других препаратов, показанных при пиелитах. При хроническом цистите показаны промывания полости мочевого пузыря дезинфицирующими растворами. Остальные принципы лечения и профилактики не отличаются от таковых при пиелитах.
Глава 2 анатомия и физиология мочеполовых органов
Мочеполовой аппарат (apparatus urogenitalis) включает в себе мочевые (organa urinaria) и половые (organa genitalia) органы. Органы эти тесно связаны друг с другом по своему развитию и анатомо-функциональному состоянию, чем и обусловлено их объединение под названием «мочеполовой аппарат».
2.1. Анатомия почек и мочевыводящих путей
Почки (ren, греч. - nephros) - парный орган, располагающийся в забрюшин-ном пространстве, в поясничной области, по бокам от позвоночника. Правая почка находится на уровне Th XII-L III; левая - на уровне Th XI-L II. Правая почка лежит ниже левой: XII ребро пересекает ее на границе средней и верхней трети, левую почку - приблизительно посередине. Размеры почки - 10 12 х х 5 - 6 х 4 см, масса 180-200 г (рис. 2.1).
Почка делится на сегменты, что связано с особенностями ветвления почечной артерии. Следует выделить следующие сегменты:
■ верхний сегмент (segmentum superius);
■ верхний передний сегмент (segmen-tum superius anterius);
■ нижний сегмент (segmentum inferius);
■ нижний передний сегмент (segmentum inferius anterius);
■ задний сегмент (segmentum posterius).
Ворота почки (hilium renis) - место проникновения в почку элементов почечной ножки. Снаружи почка покрыта фиброзной капсулой (capsula fibrosa), которая рыхло связана с паренхимой. Далее ее окружает жировая капсула, пред- и позадипочечные фасции (Герота). К верхнему полюсу правой почки прилежит правый надпочечник, передняя поверхность соприкасается с печенью и правым изгибом ободочной кишки; вдоль медиального края проходит нисходящая
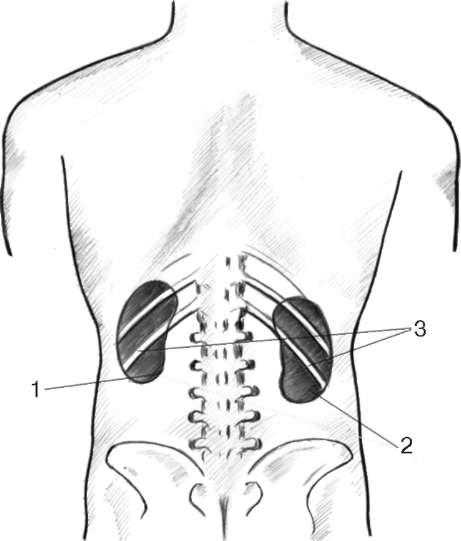
Рис. 2.1. Скелетотопия почек: 1 - левая почка; 2 - правая почка; 3 - XII ребро
часть двенадцатиперстной кишки. К верхнему полюсу левой почки прилежит левый надпочечник; передняя поверхность почки соприкасается с желудком, поджелудочной железой, левым изгибом ободочной кишки и начальной частью нисходящей ободочной кишки, ниже - с петлями тощей кишки; к латеральному краю прилежит селезенка.
Почка состоит из коркового (cortex renis) и мозгового (medulla renis) вещества. Корковое вещество расположено по периферии и между пирамидами (columnae renalis, c. Bertinii), мозговое вещество расположено в центре и представлено пирамидами (piramides renalis, p. Malpigii).
Кровоснабжение почки осуществляется за счет почечной артерии (a. renalis), которая делится на предлоханочную и позадилоханочную ветви; последняя питает задний сегмент почки.
Отток венозной крови происходит по одноименным венам в почечную (v. renalis) и нижнюю полую вену (v. cava inferior).
По ходу органа нервные волокна формируют почечное сплетение (plexsus renalis). Афферентная иннервация обеспечивается чувствительными волокнами передних ветвей нижних грудных и верхних поясничных спинномозговых
нервов, а также волокнами почечных ветвей блуждающего нерва (rr. renales n. vagi). Парасимпатическая иннервация происходит от волокон rr. renales n. vagi, а симпатическая образуется от ganglia aortorenalia из plexus coeliacus (plexsus aorticus abdominalis) по ходу почечных артерий.
Лимфа оттекает преимущественно в nodi lymphatici lumbales, aortici laterals, cavales laterals, coeliaci, iliaci interni, phrenici inferiors.
Почечные чашки и почечная лоханка . Главные собирательные структуры мочевых путей начинаются от почечных сосочков, из которых моча поступает в малые чашки. Число малых чашек составляет от 7 до 13. Каждая малая чашка охватывает от одного до трех сосочков. Малые чашки объединяются в две-три большие чашки, последние соединяются, образуя воронкообразную почечную лоханку.
Мочеточник (ureter) - парный трубчатый орган, обеспечивающий проведение мочи из почечной лоханки в мочевой пузырь, располагается в забрюшинном пространстве. Его длина составляет 25-30 см.
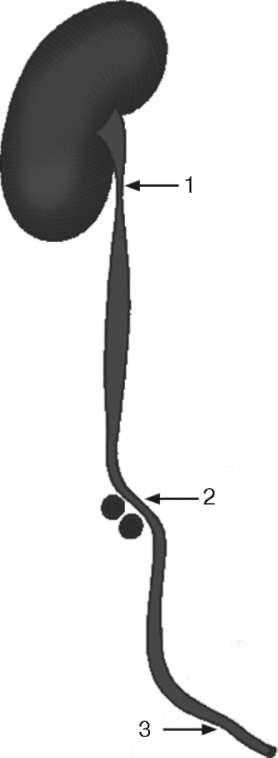
Рис. 2.2. Физиологические сужения мочеточника:
1 - пиелоуретральный сегмент; 2 - перекрест с подвздошными сосудами; 3 - пу-зырно-мочеточниковый сегмент
Мочеточник имеет три участка сужения: в лоханочно-мочеточниковом сегменте; в месте пересечения с подвздошными сосудами; в пузырно-мочеточниковом сегменте (рис. 2.2)
В воротах почки мочеточник располагается позади почечных сосудов, затем опускается по большой поясничной мышце, входит в малый таз, пересекая при этом спереди подвздошные сосуды (справа a. et. v. internae, слева a. et. v. iliacae communes). Затем мочеточник проходит по стенкам малого таза, направляясь к дну мочевого пузыря. У мужчин он перекрещивается с семявыносящими протоками, у женщин мочеточники проходят позади яичников, латеральнее шейки матки.
Различают следующие части мочеточников:
■ брюшная (pars abdominalis);
■ тазовая (pars pelvina);
■ внутристеночная (pars intramuralis), расположена в стенке мочевого пузыря. В клинической практике используется деление мочеточника по длине на
три части: верхняя, средняя и нижняя треть.
Стенка мочеточника состоит из трех слоев. Мочеточник окружен промежуточным слоем забрюшинной соединительной ткани (околомочеточниковой клетчаткой), которая, уплотняясь, образует для него футляр. Внутренняя часть стенки мочеточника - это слизистая оболочка, покрытая переходным многослойным эпителием. Основную толщину стенки мочеточника составляет мышечный слой, который, как принято считать, состоит из внутреннего продольного и внешнего циркулярного слоев. Четкой границы между ними нет, так как оба они идут под углом и проникают друг в друга. В терминальной части мочеточника мышечные волокна в основном имеют продольное направление. В пу-зырно-мочеточниковом сегменте мышечные волокна мочевого пузыря распространяются на мочеточник и отделяются от его мышц рыхлой соединительной тканью, которая известна как футляр Вальдейера.
Кровоснабжение мочеточника происходит из нескольких смежных сосудистых структур. Его верхняя часть, почечные чашечки и почечная лоханка снабжается кровью из почечной артерии. Средняя часть получает кровь от яичковых артерий. Дистальный отдел мочеточника кровоснабжается сосудами, отходящими от бифуркации аорты, а также от общей подвздошной артерии, внутренней подвздошной артерии и мочеточниковых ветвей верхней и нижней артерий мочевого пузыря. У женщин кровь к мочеточнику поступает из маточной артерии. Одноименные вены сопровождают артерии.
Мочеточник получает вегетативную иннервацию от нижнего брыжеечного, яичкового и тазового сплетений. Афферентные волокна, иннервирующие его, проходят в составе нервов Th XI - Th XII и L I. Нервы в основном идут по ходу кровеносных сосудов мочеточника. Лимфатические сосуды мочеточника обычно сопровождают артерии и впадают в лимфоузлы, прилежащие к верхней части почечной артерии. Из средней части мочеточника лимфа поступает в аортальные узлы, а из дистальной - во внутренние подвздошные.
Мочевой пузырь (vesica urinaria, греч. - cistis) - непарный полый мышечный орган, служащий для накопления и выведения мочи. Он имеет форму четырехгранника, но после заполнения становится сферическим. Мочевой пузырь
находится в полости малого таза, спереди располагается лобковый симфиз. Не-наполненный мочевой пузырь не выступает выше лонного сочленения, сильно наполненный - поднимается над ним. У мужчин к мочевому пузырю сзади прилежат прямая кишка, семенные пузырьки и ампулы семявыносящих протоков; сверху - петли тонкой кишки; дно соприкасается с предстательной железой. У женщин сзади к нему прилежат шейка матки и влагалище; сверху - тело и дно матки; дно мочевого пузыря расположено на мочеполовой диафрагме.
Мочевой пузырь имеет четыре поверхности: верхнюю, две нижнебоковые и заднюю, или дно (fundus vesicae). Сверху он покрыт брюшиной, пустой мочевой пузырь лежит экстраперитонеально, в наполненном состоянии - мезоперитоне-ально. Пространство между передней поверхностью мочевого пузыря и лобком называется предпузырным пространством (spatium prevesicale), или пространством Ретциуса. У мочевого пузыря имеются верхушка (apex vesicae) - суженная передневерхняя часть, тело (corpus vesicae) - средняя часть, дно - нижняя, несколько расширенная часть, шейка мочевого пузыря (cervix vesicae) располагается у места перехода его в мочеиспускательный канал (здесь находится внутреннее отверстие мочеиспускательного канала). Мышечная оболочка мочевого пузыря, за исключением сфинктера, в целом формирует мышцу, выталкивающую мочу (m. detrusor vesicae), и состоит из тех мышечных слоев: наружного продольного, среднего циркулярного и внутреннего продольного. Изнутри мышечный слой мочевого пузыря покрыт хорошо развитой слизистой, состоящей из переходного эпителия (рис. 11, см. цв. вклейку). На дне мочевого пузыря расположен треугольник (треугольник Льето). Его вершины - это устья мочеточников (рис. 12, см. цв. вклейку), основание образует межмочеточниковую складку; в треугольнике Льето отсутствуют складки слизистой оболочки.
Основное кровоснабжение мочевой пузырь получает из внутренней подвздошной артерии, дополнительное - из нижней и верхней пузырных артерий. У женщин в кровоснабжении мочевого пузыря участвуют также маточные и влагалищные артерии. Вены не сопровождают артерии, а формируют сложное сплетение, сосредоточенное в основном на нижней поверхности и в области дна мочевого пузыря. Венозные стволы впадают во внутренние подвздошные вены.
Мочевой пузырь иннервируется мочепузырным сплетением (plexus vesikalis) - частью тазового сплетения, которое находится на боковых поверхностях прямой кишки. Симпатические волокна берут начало в сегментах Th X-L XII спинного мозга. Парасимпатические волокна идут от сегментов S II-S IV и в составе тазовых нервов достигают тазового сплетения. Иннервация детру-зора преимущественно парасимпатическая, тогда как шейку мочевого пузыря у мужчин иннервируют симпатические, а у женщин парасимпатические нервы. К сфинктеру мочеиспускательного канала подходят волокна тазовых внутренностных нервов.
Лимфа оттекает преимущественно в nodi limphatica paravesicales, pararectales, lumbales, iliaci interni.
Женский мочеиспускательный канал (urethra feminina) начинается от мочевого пузыря внутренним отверстием (ostium urethrae internum) и представляет собой трубку длиной 3-3,5 см, слегка изогнутую выпуклостью кзади и огибающую снизу и сзади нижний край лобкового симфиза. Вне периода прохожде-
ния мочи через канал передняя и задняя стенки его прилежат одна к другой, но стенки канала отличаются значительной растяжимостью, и просвет его может быть растянут до 7-8 мм. Задняя стенка канала тесно соединяется с передней стенкой влагалища. При выходе из таза канал прободает мочеполовую диафрагму (diaphragma urogenitale) с ее фасциями и окружен исчерченными произвольными мышечными волокнами сфинктера (m. sphincter urethrae).
Наружное отверстие женской уретры (ostium urethrae externum) открывается в преддверие влагалища впереди и выше отверстия влагалища и представляет собой узкое место канала. Стенка женского мочеиспускательного канала состоит из оболочек мышечной, подслизистой и слизистой. В рыхлом подслизистом слое (tela submucosa), проникая также в мышечную оболочку (tunica muscularis), находится сосудистое сплетение, придающее ткани на разрезе пещеристый вид. Слизистая оболочка (tunica mucosa) образует продольные складки. В канал открываются, особенно в нижних частях, многочисленные слизистые железки (glandulae urethrales).
Кровоснабжение женский мочеиспускательный канал получает из a. vesicalis inferior и a. pudenda interna. Вены вливаются через венозное сплетение (plexus venosus vesicalis) в v. iliaca interna. Лимфатические сосуды из верхних отделов канала направляются к Inn. iliaci, из нижних - к Inn. inguinales.
Иннервация: из plexus hypogastrics inferior, nn. splanchnici pelvini и n. pudendus.
Мужской мочеиспускательный канал проводит не только мочу, но и сперму, поэтому он будет рассмотрен вместе с мужской половой системой.
Особенности расположения мочевого пузыря у женщин и мужчин: строение и функции
 Мочевой пузырь является важным органом мочевыделительной системы организма. Его главная функция – выведение мочи из организма.
Мочевой пузырь является важным органом мочевыделительной системы организма. Его главная функция – выведение мочи из организма.
Объем и строение, а также место, где огран расположен, несколько отличаются у детей, мужчин и женщин. Нарушения его работы приводят к заболеваниям различного рода. Поэтому важно знать, где находится мочевой пузырь.
Функции органа
Мочевой пузырь является важной частью мочеполовой системы. Благодаря этому органу моча скапливается в одном месте, и после его заполнения происходит мочеиспускание. В процессе мочевыделения также участвуют почки и мочеточники.
В нем выделяют 2 фазы: изгоняющую и ретенционную. В первой фазе происходит отток мочи из организма по мочевыводящим путям. Если у человека имеются какие-то заболевания мочевыделительной системы, то на этом этапе возможны болевые ощущения. Нарушение этой фазы часто встречается у женщин на поздних сроках беременности.
Особенности расположения мочевого пузыря
Расположение мочевого пузыря у мужчин и женщин примерно одинаковое, в отличие от детей. У новорожденного ребенка он находится выше обычного и постепенно опускается на свое постоянное место. Это происходит к 4 месяцу жизни малыша.
Орган имеет овальную форму. Он расположен в малом тазу – за лобковой костью, внизу живота. Между ним и лобковой костью находится рыхлая клетчатка.
Боковые стенки мочевого пузыря прикрепляются к копчиковым мышцам: лобково-копчиковой и подвздошно-копчиковой. Когда он наполнен уриной, верхушка его соприкасается с брюшной стенкой. В это время можно ощутить его примерное местонахождение внизу живота.
У человека крепление этого органа происходит с помощью фиброзных тяжей. Благодаря этим связкам он соединен с костями малого таза и соседними органами. У мужчин крепление происходит благодаря простате. У женщин мочевой пузырь прикреплен к мочеполовой диафрагме.
Мочевой пузырь тесно прилегает к соседним органам, при наполнении он оказывает давление на них. Заболевание одного из органов отражается на соседних. Чаще всего возникают:
- цистит. Это происходит из-за застоя мочи, нарушения проходимости мочевыводящих путей или заболеваний соседних органов;
- отложение солей и появление камней. Такое заболевание возникает в случае нарушения процесса выведения солей из организма. Соли оседают на стенках органа, это приводит к образованию камней;
- новообразования различной природы. К ним относят полипы, кисты, опухоли и другие.
Развитие различных заболеваний влияет на расположение мочевого пузыря. Он может увеличиваться в размерах, сильнее давить на соседние органы. Очень важно выявить болезнь на ранней стадии и провести лечение.
У женщин
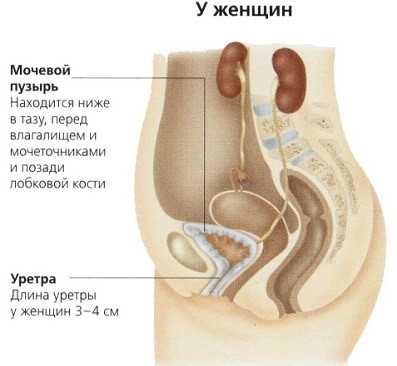 Расположение мочевого пузыря у женщин имеет свои особенности. В первую очередь это связано с тем, с какой стороны от половых органов он расположен.
Расположение мочевого пузыря у женщин имеет свои особенности. В первую очередь это связано с тем, с какой стороны от половых органов он расположен.
Половые органы расположены за ним. Стенки матки и влагалища соприкасаются со стенками мочевого пузыря. C половыми органами он соединен связками. В отличие от мужчин, у женщин мочевой пузырь имеет дополнительную связку, которую называют лобково-пузырной.
Еще одной особенностью является длина уретры. Она составляет всего 3 см. Такая длина позволяет бактериям и вирусам быстро проникать внутрь органов и вызывать различные заболевания. Хронические заболевания мочеполовой системы могут отразиться на половой жизни женщины, стать причиной отсутствие влечения, оргазмов.
Особенности расположения мочевого пузыря у женщин проявляются в период беременности. За 9 месяцев матка сильно увеличивается в размерах.
С каждым днем увеличивается давление на этот орган. Именно из-за такого строения при беременности женщина чаще ходит в туалет. Это нормально, если нет неприятных ощущений при изгоняющей фазе работы органа.
В период ожидания ребенка мочевой пузырь у женщин подвержен заболеваниям. Чаще всего появляются воспаления. У 10% беременных женщин возникает цистит на поздних сроках. Также будущие мамы могут столкнуться с таким заболеванием, как симфизит.
На ранних стадиях болезни его можно спутать с циститом. Но после возникает лихорадка, ограничения в подвижности суставов, сильные боли внизу живота, отек и покраснение лобка. Чтобы избавиться от недуга, необходимо своевременно обратиться к врачу и начать лечение.
Причина заболеваний у беременных не внешние факторы, переохлаждение и прочие, а внутренние проблемы. Из-за давления матки происходит сдавливание мочевыводящих путей. В результате моча хуже выводится из организма, происходит застой.
Она раздражает слизистую органа, способствует развитию инфекции. Инфекционные заболевания могут повлиять на течение беременности. Малыш может родиться раньше срока, иметь врожденные заболевания и т. д.
У мужчин
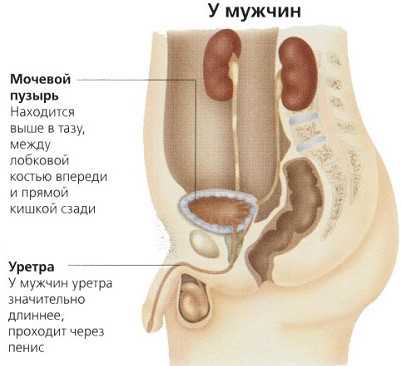 У мужчин мочевой пузырь находится в малом тазу несколько выше, чем у женщин. За мочевым пузырем расположены семенные пузырьки и прямая кишка.
У мужчин мочевой пузырь находится в малом тазу несколько выше, чем у женщин. За мочевым пузырем расположены семенные пузырьки и прямая кишка.
Стенки пузыря соприкасаются с ними. Нижняя часть мочевого резервуара соприкасается с простатой. С ее помощью мочевой пузырь закреплен в мужском организме. При возникновении заболеваний, связанных с предстательной железой, сразу же появляются неприятные ощущения при мочеиспускании.
Особенностью мочевыделительной системы у мужчин является большая длина уретры. Она составляет 15 см. Болезнетворные микроорганизмы гораздо реже проникают внутрь. Но это не позволяет говорить о том, что мужчины реже страдают от заболеваний мочеполовой системы.
Еще одна особенность – расположение мочеточников у мужчин. Во-первых, они короче женских на 5-7 см. Во-вторых, они входят в мочевой пузырь находится гораздо ниже. В месте вхождения в мочевой пузырь мочеточник имеет очень маленький диаметр. Из-за этого именно здесь может скапливаться песок, образовываться камни.
У детей
 У ребенка мочевой пузырь расположен гораздо выше, чем у взрослых. Он располагается между пупком и лобковой костью. Из-за небольших размеров он не оказывает давление на соседние органы.
У ребенка мочевой пузырь расположен гораздо выше, чем у взрослых. Он располагается между пупком и лобковой костью. Из-за небольших размеров он не оказывает давление на соседние органы.
Также не происходит и соприкосновения с половыми органами у девочек и прямой кишкой у мальчиков.
Развитие мочевыделительной системы происходит неравномерно. У мальчиков наблюдается резкий рост в подростковом периоде, тогда как в детском возрасте может наблюдаться замедление развития.
Строение и объем
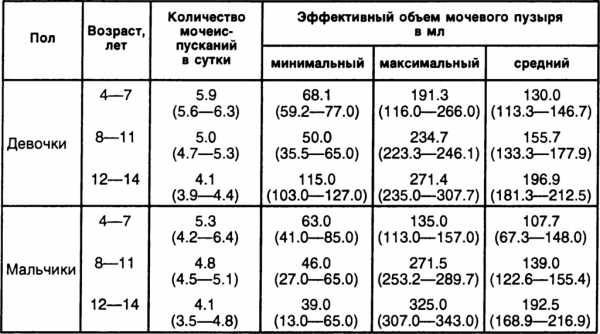
Мочевой пузырь – один из немногих органов, который постоянно меняет свою форму. Строение и объем меняются с возрастом. В зависимости от возраста определяют нормативные объемы мочевого пузыря:
- дети в первые месяцы жизни – до 50 куб. см;
- дети до 5 лет – до 180 куб. см;
- дети от 6 до 11 лет – до 200 куб. см;
- дети от 12 лет – до 250 куб. см;
- взрослые – до 500-700 куб. см.
Форма органа также меняется с возрастом и развитием тела. У новорожденных малышей мочевой пузырь выглядит как веретено.
К школьному возрасту он приобретает форму груши, в подростковом периоде у него яйцевидная форма. У взрослых здоровый орган должен иметь округлую или овальную форму.
Она характерна для наполненного органа. Когда изгоняющая фаза прошла, он приобретает плоский вид, напоминающий тарелку.
 Строение мочевого пузыря одинаково для мужчин и женщин. В нем выделяют следующие части:
Строение мочевого пузыря одинаково для мужчин и женщин. В нем выделяют следующие части:
- переднюю верхнюю часть;
- верхушку;
- тело;
- дно;
- шейку.
Каждая часть органа плавно переходит в другую. Оболочка пузыря выстлана эластичными мышцами, что позволяет плавно растягиваться и сокращаться.
С внешней стороны к ней прикрепляются пучки мышц и связки. С их помощью мочевой пузырь соединен с костями малого таза или соседними органами. Дополнительную фиксирующую функцию играют мочеточники, уретра, простата у мужчин, мочеполовая диафрагма у женщин.
Передняя верхняя часть соединяется с брюшной стенкой в области пупка связкой. Ее называют зародышевым мочевым потоком. При некоторых аномалиях развития проток перекрывается не полностью, что может привести к различным патологиям.
Верхушка резервуара плавно расширяется и переходит в тело пузыря, потом постепенно сужается и опускается ко дну. Оно имеет форму перевернутого треугольника. В верхних углах находятся мочеточники, а в нижнем – отверстие шейки. Между верхними углами расположена специфическая складка
В нижней части органа находится уретра. Она соединена с шейкой и является фиксатором внешнего положения резервуара внутри организма. Через шейку и уретру происходит выведение мочи.
Важную роль в процессе мочеиспускания играют мышцы-сфинктеры. Их имеется 2: произвольный и непроизвольный. Непроизвольный сфинктер расположен у основания мочеиспускательного канала. Он состоит из гладкомышечной ткани.
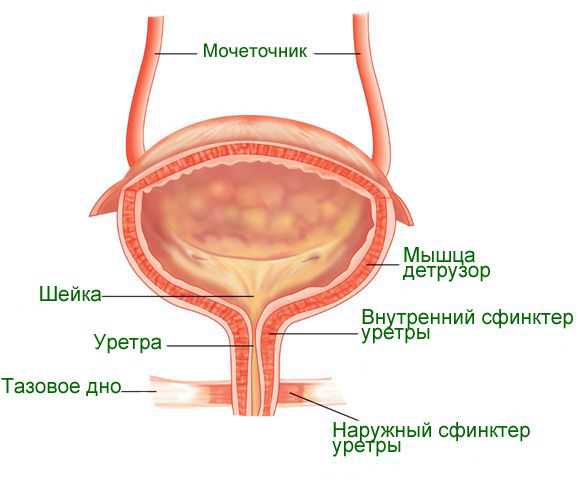
Произвольный сфинктер находится посредине канала. Он образован поперечно-полосатыми мышцами. Их задача – регулировать процесс мочеиспускания. Когда идет фаза выведения мочи, мышцы-сфинктеры расслабляются, а мышцы пузыря напрягаются.
Анатомия (внутреннее строение) органа одинакова для обоих полов. В мочевом пузыре человека толщина стенок меняется в зависимости от его наполненности. В растянутом состоянии толщина стенок составляет не более 4 мм. Когда орган опустошен, толщина увеличивается до 15 мм.
Стенки состоят из нескольких слоев. Два из них — мышцы, а внутренний слой — слизистая оболочка. Кроме того, оболочка мочевого пузыря пронизана сетью сосудов и нервных окончаний.
Особое значение имеет детрузор. Его основная задача – выдавливание мочи. Это мышечная оболочка, состоящая из 3 слоев волокон. Выделяют циркулярные пучки среднего слоя, продольные пучки верхнего и нижнего слоя, нижние пучки у основания мочеточников и шейки.
Слизистый слой образует внутреннюю оболочку. Она защищает организм от токсинов, находящихся в моче. На ее поверхности находится большое количество слизи, эпителиальных клеток. Клетки меняют форму с округлой при пустом пузыре на плоскую при наполненном.
Когда стенки растянуты, клетки истончаются до 1 мм и плотно прилегают друг к другу. Слизистый слой имеет большое количество складок, которые исчезают по мере наполнения.
Складки внутри сформированы благодаря наличию подслизистой оболочки, состоящей из соединительной ткани. В ней расположено большое количество желез. Она отсутствует только у основания шейки.
К мочевому пузырю подходят пупочные артерии, которые снабжают орган необходимыми веществами, передаваемыми с кровью. Нижнюю часть органа снабжают питательными веществами мочепузырные артерии. Венозная кровь из органа уходит по внутренним подвздошным венам.
Нервные окончания, подходящие к пузырю, тянутся от нижнего подчревного нервного сплетения, тазового и полового сплетения. С их помощью передаются сигналы мозга о начале мочеиспускания, удержании мочи. К мозгу от пузыря передаются сигналы о наполненности и необходимости выведения жидкости.
В заключение
Мочевой пузырь – непарный орган мочевыделительной системы организма. Его месторасположение относительно одинаково у взрослых и детей.
У взрослых он находится внизу живота в области малого таза. У детей орган расположен выше на несколько сантиметров. Особенности строения и расположения имеются в женском и мужском организме. Благодаря им возникают характерные заболевания.
Риск развития патологий повышается у беременных женщин. Из-за неправильной гигиены новорожденных и маленьких девочек также могут появиться проблемы в этой сфере.
У мужчин из-за близкого расположения половых желез и протоков к мочевому пузырю тоже часто наблюдаются нарушения его работы. Знания о расположении и строении мочевого пузыря позволят выявить заболевания на ранних стадиях.
Самолечение или отсутствие медицинской помощи может привести к тяжелым последствиям. Только квалифицированный специалист может установить причину заболевания и назначить лечение.
Какие симптомы говорят о болезнях почек и мочевыводящих путей?
Болезни почек и мочевыводящих путей – это то, с чем столкнулся наверняка любой человек, симптомы таких заболеваний достаточно специфичны.
Болезни почек
Для того, чтобы лучше понять, почему возникают те или иные заболевания со всеми вытекающими клиническими проявлениями, вкратце рассмотрим строение этих органов.
Больные почки
Функции очищения крови, образования мочи и ее выведения из организма выполняют такие органы:
- почки, они расположены по обеим сторонам от позвоночного столба на уровне поясницы;
- мочеточники, по одному на каждую почку;
- мочевой пузырь;
- мочеиспускательный канал (или уретра).
Строение мочевыводящих путей у женщин и мужчин одинаково. Отличается анатомия половой системы, которая находится в непосредственной близости от органов мочевыделительной системы.
Поэтому и болезни, которые затрагивают мочевыводящие пути, с различной частотой встречаются у представителей разных полов.
Основная функция почек – это фильтрация плазмы крови через сложную систему почечных клеток. В результате образуется моча.
Благодаря неконтролируемым человеком сокращениям мышечных стенок мочеточников урина перетекает в мочевой пузырь.
Там она собирается до достижения определенного объема. Затем формируется позыв к мочеиспусканию и моча по мочеиспускательному каналу выделяется наружу.
Патологический процесс может развиваться в любом из отделов мочевыводящих путей. Основная проблема состоит в том, что симптомы этих болезней неспецифичны за редким исключением.
Признаки заболеваний верхнего отдела мочевыделительной системы
Отечность
В большинстве случаев люди сталкиваются с болезнями почек. Основные симптомы таких патологий это:
- болевой синдром;
- изменения в урине;
- отечность, которая в большей степени выражена на лице, руках и ногах;
- повышение артериального давления;
- общее ухудшение самочувствия;
- тошнота, рвота;
- повышение температуры.
Остановимся на каждом симптоме болезней почек более подробно.
Боль в области почек
Болевой синдром может развиваться резко и начинаться с острой мучительной боли. Обычно это наблюдается на фоне мочекаменной болезни при закупорке мочевыводящих путей камнем. В таком случае развивается почечная колика.
Процесс образования мочи происходит непрерывно, и при растяжении чашечно-лоханочной системы почек возникает интенсивная боль. Она прекращается только после того, как будет восстановлен нормальный пассаж мочи.
Почечная колика при обструкции мочевыводящих путей может сопровождаться такими симптомами: тошнота или рвота, обильное потоотделение, повышение температуры до субфебрильных цифр.
Боль в области почек может быть также тянущей и ноющей. Она может чувствоваться далеко не всегда, появляться время от времени.
В некоторых случаях такие ощущение человек списывает на болезни позвоночника и долгое время пытается облегчить состояние с помощью различных мазей и компрессов.
Однако такого характера болевой синдром может свидетельствовать о довольно серьезных болезнях почек. Такие симптомы свидетельствуют о мочекаменной болезни, особенно если конкремент в почках довольно крупный, с гладкими краями.

Боль в области почек
Также подобного рода боль может говорить о развитии гидронефроза. Эта болезнь возникает на фоне постепенного растяжения чашечно-лоханочной системы почки и начале атрофии почечной ткани.
Если у больного есть в анамнезе туберкулез легких, то ноющие боли в области почек свидетельствует о возможном поражении этих органов микобактериями туберкулеза.
На фоне сахарного диабета также могут начаться необратимые изменения в паренхиме.
Изменения в моче
Нарушения мочеиспускания при заболеваниях почек встречаются нечасто. В большинстве случаев при болезнях верхних отделов мочевыводящей системы наблюдаются изменения в цвете мочи.
При бактериальном воспалении почек она становится мутной, в ней может быть заметен невооруженным глазом осадок в виде хлопьев.

Анализ мочи
При аутоиммунной инфекции, гломерулонефрите, в моче появляется значительное количество крови. Появляется специфический для этой болезни симптом – урина цвета «мясных помоев».
При прохождении камня по мочевыводящим путям его острые края травмируют нежный эпителий внутренней оболочки почек и мочеточников.
Это приводит к появлению в моче прожилок или примеси крови. Обычно ее немного, и урина приобретает слегка розоватый оттенок.
Однако при тяжелом поражении обеих почек и стойком нарушении их фильтрационной функции могут появиться симптомы нарушения объема выделяемой мочи.
Обычно при атрофии паренхимы и почечных клеток суточное количество урины увеличивается в разы.
При обструкции обоих мочеточников, что встречается крайне редко, могут наблюдаться явления анурии (сокращения суточного объема мочи до 50мл и менее).
Повышение артериального давления
Регуляцию артериального давления почки осуществляют несколькими способами. Во-первых, они поддерживают постоянный объем жидкости во всех клетках и тканях организма. Ее излишек выводится с мочой через мочевыводящие пути.
Повышение АД
Кроме того приблизительно 15% почечных клеток выполняют эндокринную функцию. Они вырабатывают ряд биологически-активных веществ, в том числе и ренин, который поддерживает постоянный уровень артериального давления.
Поэтому, если болезнь почек приводит к отмиранию нефронов или общему нарушению нормальной фильтрации происходит стойкое повышение артериального давления.
Задержка жидкости в организме также приводит и к образованию отеков.
На начальных стадиях болезней почек и мочевыводящих путей такие симптомы появляются по утрам после приема алкоголя и «тяжелых» для мочевыделительной системы блюд и напитков.
Однако при прогрессировании заболевания эти симптомы нарастают, и отеки становятся все заметнее.
Симптомы ухудшения общего состояния (снижение работоспособности, сонливость и повышенная усталость) появляются из-за нарушения фильтрационной функции почек.
В процессе образования мочи кровь очищается от конечных продуктов собственного обмена веществ, а также от инородных соединений, поступивших в организм (это лекарственные препараты, некоторые токсины).
Если почки и мочевыводящие пути не работают должным образом, то эти вещества остаются в крови и начинают «отравлять» организм. Это сказывается на работе всех органов и систем.
Частые мочеиспускания
Проявления заболеваний нижнего отдела мочевыделительной системы
К нижней части мочевыводящих путей относятся мочевой пузырь и мочеиспускательный канал. В большей степени болезням этих органов подвержены женщины в силу анатомических особенностей строения их мочеполовой системы.
Основными симптомами болезней этого отдела мочевыводящих путей являются:
- расстройства мочеиспускания;
- боль и рези в процессе мочевыделения;
- боли внизу живота;
- повышение температуры;
- изменения в моче.
Основную роль в процессе мочевыделения играют органы нижней части мочевыводящих путей: мочевой пузырь и уретра.
При накоплении определенного количества мочи под влиянием нервных импульсов происходит одновременное сокращение мускулатуры пузыря и расслабление сфинктеров мочеиспускательного канала.
Однако при нарушении иннервации этого процесса происходит «сбой» в комплексной работе мышечных стенок этих органов.
Недержание мочи
В таком случае наблюдаются такие симптомы: недержание мочи при их усиленном сокращении (гиперрефлекторный мочевой пузырь) или, наоборот, вялое мочевыделение (атония мускулатуры мочевого пузыря).
Очень часто в этом отделе мочевыводящих путей развивается бактериальное воспаление – цистит.
У женщин мочеиспускательный канал шире и короче, поэтому в большинстве случаев инфекция просто «поднимается» из области наружных половых органов или прямой кишки.
У мужчин эта болезнь возникает на фоне заболеваний, передающихся половым путем или стойкого нарушения оттока мочи из-за, например, гиперплазии простаты.
Основной симптом расстройства мочеиспускания при цистите – это учащение позывов к мочевыделению при неизменном суточном объеме мочи. То есть желание опорожнить мочевой пузырь может возникать даже при небольшом наполнении его уриной.

Цистит
Достаточно характерны симптомы нарушения мочевыделения при мочекаменной болезни. Формирование камней может происходить не только в почках.
При хронических застойных явлениях в области малого таза конкременты могут образовываться и в мочевом пузыре. Если они подвижны, то возможна закупорка мочеиспускательного канала.
В таком случае наблюдается резкое прекращение мочевыделения, однако остается чувство наполненности самого пузыря. При принятии человеком горизонтального положения мочеиспускание налаживается.
Симптомы «двойного» мочевыделения характерны для такой болезни мочевыводящих путей, как дивертикул мочевого пузыря.
Это своего рода вырост на стенке органа, который может представлять собой полость небольшого размера, а может и сравняться по величине с самим мочевым пузырем.
В таком случае в процессе мочевыделения сначала опорожняется мочевой пузырь, а затем, после натуживания, дивертикул.
Болевой синдром
Острая боль внизу живота возникает при развитии бактериального воспаления мочевыводящих путей, цистита. Кроме того такие симптомы наблюдаются и при прохождении камня или песка по уретре.

Тянущая боль в области мочевого пузыря
Ноющая или тянущая боль в области мочевого пузыря, особенно после физических нагрузок, говорит о мочекаменной болезни.
Рези и жжение во время мочевыделения появляются также при цистите из-за острого воспалительного процесса в мочевыводящих путях. Также такие симптомы наблюдаются и при травмировании стенок уретры острыми краями камней или кристаллов.
Изменения мочи
Снижение прозрачности урины, появление в ней гнойного осадка, а возможно и крови, говорит о начале развития бактериального воспаления. Такие симптомы могут также сопровождаться небольшим повышением температуры. Стоит отметить, что любые заболевания почек и мочевыводящих путей не пройдут сами собой.
Можно облегчить симптомы таблетками или народными средствами, однако лучше не экспериментировать и при появлении одного или нескольких из перечисленных симптомов обратиться за медицинской помощью.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе