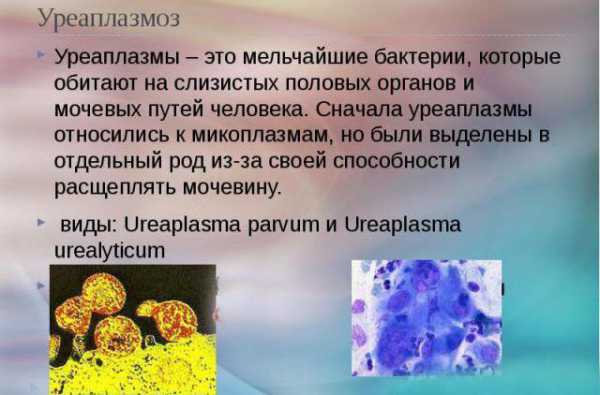
Лейкоциты в моче и бактерии у ребенка
Что делать, если в моче ребенка обнаружены бактерии?
По анализу мочи можно узнать общее состояние организма. Во время него определяют, есть ли инфекция в органах мочеполовой системы, нужно ли начинать лечение.
Содержание статьи
В норме бактерий в моче у ребенка быть не должно — эта жидкость абсолютно стерильна. Если содержание бактерий в моче больше, чем 105 г/мл, то можно говорить о бактериурии.
У здорового человека не должно быть никаких посторонних примесей в этом физиологическом выделении: кровь, слизь, гной, осадок, соли – все это свидетельствует о воспалительных процессах.
Эритроциты в моче также должны отсутствовать. 1-2 в поле зрения могут свидетельствовать о почечнокаменной болезни, большее количество – о гематурии.
В случае большого количества эпителиальных клеток анализ мочи лучше сделать повторно. Это может свидетельствовать о том, что ребенка плохо подмыли перед тем, как собирать мочу на анализ.
Бактериурия может протекать без выраженной симптоматики, если у пациента высокий иммунный статус или он проходит курс лечения антибактериальными препаратами для устранения другого заболевания.
Это состояние опасно для самого больного и окружающих – болезнь может долго существовать в хронической форме и проявиться, когда уже возникнут выраженные патологии почек, и к тому же бактериями можно заразить окружающих.
Существуют 2 пути попадания бактерий в мочу — восходящий и нисходящий.
В первом случае они попадает снаружи в следующих случаях:

- при несоблюдении гигиенических требований. Ребенка не подмывают, или подмывают неправильно, вследствие чего кишечные палочки и другая патогенная флора проникает в уретру. Особенно часто такое случается у девочек;
- выполнение медицинских процедур проводилось без должных антисептических профилактических мер. Например, установка катетера, цистоскопия, взятие мазка, или технология сбора анализа мочи была нарушена.
Химические тесты, во время которых обнаруживаются слизь и бактерии в моче у ребенка, требуется проводить неоднократно, чтобы окончательно удостовериться в отсутствии погрешности. Обычно сбор мочи для химического анализа – бактериального посева – повторяют до 3 раз при его положительном результате.
Нисходящий путь – бактерии попадают из очага воспалений, при заболеваниях мочевыделительной системы, к которым относятся пиелонефрит, нефрит, цистит и другие. Увеличивается количество бактерий при застое мочи. В этом случае болезнетворная флора может размножаться в самой урине, а не только в почках и почечных лоханках.
К причинам появления бактерий в моче у ребенка можно отнести переохлаждение и инфекционно-воспалительные заболевания в иной сфере – особенно часто провоцируют воспалительные заболевания почек гнойно-воспалительные болезни инфекционной природы: фурункулез, абсцесс, ангина и подобные. По кровотоку патогенная флора распространяется по всему организму, и провоцирует в почках и окружающих тканях воспалительные процессы различных форм.

В большинстве случаев бактерии в моче у ребенка обнаруживаются при следующих симптомах: малыш жалуется на боли в спине и внизу живота либо на жжение при мочеиспускании.
У младенцев портится характер, они становятся беспокойными, плачут при мочеиспускании. Иногда бактериурия сопровождается повышением температуры.
Иногда болезненность при мочеиспускании провоцирует рефлекторную задержку мочи, что в свою очередь усугубляет тяжесть состояния больного. В этом случае маленькому пациенту необходимо грамотное лечение.
В обычном анализе мочи бактерии обнаружить можно только при оценки микроскопии осадка. В большинстве случаев рассматриваются показатели: лейкоциты, эритроциты, белок. Норма лейкоцитов – 3-5 в поле зрения, не выше, и представлены они нейтрофилами.
При повышении концентрации лейкоцитов и появлении слизи обычно назначают анализ мочи на бак. посев. Во время него можно точно узнать причины возникновения слизи и обнаружить бактерии в моче у ребенка.
В некоторых случаях предлагают сделать экспресс-тест, при котором определяется, содержатся ли в моче нитриты. Принцип теста – нитраты, присутствующие в нормальной моче, при наличии патогенной флоры превращаются в нитриты.
Нитриты в моче у ребенка означают одно – бактерии присутствуют.
Но анализ этот малоинформативный, в 50% он дает ложноотрицательный результат:

- Большинство видом грамположительных бактерий не имеют ферментов, которые превращают нитраты в нитриты;
- Если моча находится в мочевом пузыре менее 4 часов, бактериальное превращение невозможно.
Поэтому если обнаружили лейкоциты в моче у ребенка, бактерии стоит искать с помощью обычного бактериального посева, на который необходимо затратить от 5 дней до недели.
Анализ мочи на бак. посев может показать вероятность возникновения следующих проблем:
- воспалительных процессов в мочевыделительной системе;
- инфекций мочеточников или мочевого пузыря;
- уретрита.
Также он дает ответ при лечении, эффективна ли применяемая схема – его делают с целью контроля.
Лечение не начинают, не интерпретировав, какие обнаружили бактерии и их чувствительность к антибиотикам – для этого делается еще один анализ. Наиболее часто обнаруживается патогенная флора одного вида, но в моче могут одновременно присутствовать несколько типов болезнетворных бактерий.
К наиболее часто встречающимся формам можно отнести следующие:
- Enterococcus faecalis;
- эшерихия колли;
- Proteus и Lactobacillus;
- Klebsiella pneumonia.

Выявление бактерии в моче у ребенка означает, что необходимо начинать лечение. Терапевтический курс и схема лечения уточняется в зависимости от чувствительности бактерий.
Лечение бактериурии у ребенка направлено на устранение очага, вызывающего воспаление, улучшение процесса мочеиспускания и устранение болезненной симптоматики.
В зависимости от типа болезнетворной флоры подбираются антибиотики, курс лечения может быть дополнен сульфаниламидными препаратами.
В лечении воспалительных процессов в почках и почечных лоханках приветствуется применение препаратов из арсенала народной медицины. Дети вряд ли захотят пить почечный чай, отвар кукурузных рыльцев или медвежьи ушки – эти травы чуть горчат.
Но зато терапевтические мероприятия можно будет дополнить клюквенным или брусничным морсом, настоем шиповника. Очень важно при заболеваниях почек расширить питьевой режим, чтобы бактерии вымывались из организма.
В дальнейшем, чтобы предотвратить повторное инфицирование, необходимо тщательно следить за гигиеной ребенка, вовремя лечить воспалительные заболевания. Иногда родители радуются, что «у ребенка появились пробки в горле и сами прошли».

Высокий иммунный статус ребенка – это замечательно, но патогенная флора осталась в организме, затаилась, и неизвестно, как она проявится в благоприятный для себя момент.
Если ребенок уже перенес бактериурию, при малейшем охлаждении или возникновении сезонных заболеваний бактерии в моче обнаружатся вновь. При любых подозрениях на инфекции мочевыводящих путей требуется обращаться к врачу.
При почечной недостаточности питьевой режим при лечении заболеваний почек не расширяют.
Относитесь внимательно как к сбору мочи на анализ, так и к расшифровке оного. Не занимайтесь самолечением, не лечите «на глаз» своего ребенка, следуйте указаниям врача, и тогда инфекция будет устранена быстро и безвозвратно!
Анализ мочи ребенка лейкоциты 2 3
Лейкоциты и бактерии в моче у ребенка 3 мес
Здравствуйте! Моему сыну 3 месяца, для плановой прививки мы сдали ОАМ и ОАК. Анализ крови показал незначительное повышение Эозинофилов (0,47 при норме до 0.3, базофилов (0.10 при норме до 0.07, моноцитов (10.1% при номе до 10%). ОАМ мы сдавали 5 раз - три раза в лаборатории участковой поликлиники и два раза в платной лаборатории Гемотест. Во всех ОАМ есть умеренное количество бактерий. А вот количество лейкоцитов во всех анализах разное: 1 анализ в участковой поликлинике - 60 лейкоцитов, 2 анализ в участковой поликлинике - 10-12 лейкоцитов, 3 анализ в Гемотесте - 0 лейкоцитов, 4 анализ в участковой поликлинике - единичные лейкоциты во всем поле зрения 5 анализ в Гемотесте - 2 лейкоцита. При сдаче всех анализов могли быть погрешности - возможно не очень тщательное подмывание (под головкой полового члена, т. к. приоткрываю его только слегка и очень осторожно), моча может быть не первой утренней, т. к. просыпается ребенок рано, в 5 утра, потом засыпает, не всегда удавалось поймать первую мочу после пробуждения, иногда мочеиспускание начиналось во время сосания бутылочки. Но все эти погрешности имеют место быть во всех анализах, нельзя сказать, что перед Гемотестом мы готовились тщательнее, чем перед участковой ПК. Педиатр откровенно не знает, что делать с нашей ситуацией. Почему-то не доверяет своей лаборатории и дает понять, что ее результаты могут быть недостоверны. Но, даже если лаборанты и не очень тщательно проводят анализ, то откуда в моче, уже попавшей в контейнер, берутся лейкоциты? Могут ли они образоваться от грязной лабораторной посуды или неправильного хранения мочи? (Бактерии, как я понимаю, могут, но лейкоциты-то откуда?) С другой стороны, у ребенка симптоматики нет - температуры нет и не было ни разу с момента рождения), имел место насморк 3 недели назад, но без повышения температуры и красного горла, осложнений не было). Ребенок набирает вес, мочеиспускание обычное, болей, видимо, нет, моча без запаха, светлая, без мути и осадка. Головка полового члена, насколько я могу судить, не красная, мочиться ему не больно. В 1 мес.и 3 недели делали плановое УЗИ, патологии нет. Что нам делать в данной ситуации? Есть ли подозрения на то, что все-таки воспалительный процесс есть, но бессимптомный? Какие еще исследования стоит провести, чтобы исключить наличие заболевания? Побывали вчера у участкового нефролога - диагноз ИМС, прописан Фурагин (не рекомендован до 1 года, нам 3 месяца) и канефрон. При этом ребенок так же здоров и весел, а случай несовпадения результатов участковой лаборатории и платных не единичен, даже сам нефролог подтвердил, что в поликлинике творится что-то странное. Сделали УЗИ почек и мочевого пузыря - без патологий. Таблетки, конечно, не пьем. Что делать тоже не знаем, записались к урологу в медцентр, сдали еще раз общую мочу. Ждем результат. PS В поликлинике пришел плохой анализ Нечипоренко - 3250 лейкоцитов при норме 2000, эритроциты в норме, графа про цилиндры не заполнена. При сборе на Нечипоренко ребенок закончил писать в контейнер, видимо, его спугнули мои действия, а после убирания контейнера дописал т. е. моча была не средняя.
Здравствуйте! Дело в том, что в норме у грудного ребенка могут быть лейкоциты в моче, если они единичные, не покрывают поля зрения, не нужно на это обращать внимание, при условии, что состояние ребенка в норме, то есть у него нет симптомов заболевания мочевыводящей системы (отечность, редкое мочеиспускание, температура, плач и беспокойство при мочеиспускании и т.д.). Лейкоциты могут быть в большом количестве при инфекционном процессе, для выяснения вида бактерий необходимо сделать посев мочи на флору с определением чувствительности к бактериофагам и антибиотикам. С результатами обратитесь к нефрологу.
Спасибо огромное за ответ! Бакпосев сделали, показал наличие клебсиеллы пневмонии 10*6, к фурагину чувствительна, начали прием фурагина. Ребенок переносит его нормально, но правильно ли то, что мы лечимся, ведь симптомов за месяц так никаких и не появилось?
Здравствуйте! Если у ребенка нет симптомов заболевания, то и лечить ничего не надо, только при условии, что инфекция размножается безконтрольно, при этом вызывает достаточно явную симптоматику, жидкий стул, боли в животике, нарушение аппетита и т.д. в этом случае необходимо ее остановить чувствительными препаратами. В противном же случае организм ребенка должен справляться самостоятельно, так как эта инфекция относится к условно-патогенной флоре и может быть в норме и в кишечнике и в мочевыводящих путях. Количество, которое обнаружено в анализе, высокое, но при отсутствии симптомов не требует лечения. Рекомендую вам обратиться к нефрологу и пересдать анализ через 10 дней.
Консультация дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу.
Лейкоциты в моче
Лейкоциты всегда присутствуют в моче здоровых людей, но их количество определяется как 0-1-2-3 в поле зрения, то есть единичные в поле зрения. Если лейкоцитов выделено с мочой выше нормы, то говорят о лейкоцитурии. Лейкоцитурия – это признак воспалительного процесса в мочевой системе – обнаруживают при заболеваниях почек и мочевых путей.
Норма лейкоцитов в моче
При соблюдении гигиенических правил забора мочи у здоровых людей определяется обычно не более 2-4 лейкоцитов в поле зрения. Лейкоцитурия у женщин наблюдается значительно чаще, чем у мужчин. При исследовании мочи у женщин, в том числе и у беременных без тщательного туалета наружных половых органов повышенное содержание лейкоцитов обнаруживают намного чаще.
Обнаружение от 6 до 10 лейкоцитов (малая лейкоцитурия ), особенно при повторных исследованиях, требует дополнительного обследования, например, сдачи анализа мочи по Нечипоренко или 3-стаканной пробы мочи.
Лейкоцитурия несомненна, если при исследовании общего анализа мочи обнаруживают более 20 лейкоцитов в поле зрения (при соблюдении гигиенических правил ).
Если моча прозрачная и количество лейкоцитов превышает норму, то это лейкоцитурия. Если моча мутная от количества лейкоцитов, видны хлопья и высеиваются бактерии, то это называется пиурия .
У женщин (девочек) норма лейкоцитов (LEU) - NEG или 0-5 в поле зрения, у мужчин (мальчиков) NEG или 0-3 в поле зрения.
Почему повышены лейкоциты в моче
Лейкоцитурия (повышение лейкоцитов в моче) не является диагнозом, а всего лишь свидетельствует о возможном воспалительном процессе, причины ее могут быть весьма разнообразны. Повышение лейкоцитов в моче может быть обусловлена примесью к моче выделений из наружных половых органов при вульвовагините, плохом гигиеническом уходе за гениталиями. Недостаточно тщательный сбор мочи, особенно у девочек, без предварительного туалета наружных половых органов нередко служит причиной ошибочной диагностики.
Отсутствие лейкоцитурии исключает диагноз инфекции мочевыводящих путей. Однако повышение лейкоцитов в моче может также является следствием локального воспаления гениталий (вульвит, баланит).
Лейкоциты в моче при беременности
Повышение лейкоцитов в моче у беременных может свидетельствовать об инфекционном процессе во влагалище, в почках или мочевыводящих путях. Ложное повышение уровня лейкоцитов (не связанное с заболеванием) может быть следствием несоблюдения правил личной гигиены, когда в баночку для анализа попадают влагалищные выделения. Другими причинами повышенного содержания лейкоцитов в моче у беременных является:- вульвит (воспаление наружных половых органов);
- вагинит (воспаление слизистой оболочки влагалища);
- цистит (воспаление мочевого пузыря);
- кандидоз или молочница.
Наиболее опасный вариант для беременной – это когда повышенное количество лейкоцитов в моче может свидетельствовать о проблемах с почками: гестоз. пиелонефрит. Наиболее опасны гестозы в третьем семестре, которые могут спровоцировать внутриутробные патологии, гипотрофию плода или гипоксию при родах. Лечение беременной с пиелонефритом предполагается только стационарное, когда женщина находится под постоянным контролем врача и есть возможность минимизировать риски для плода.
Лейкоциты в моче у ребенка
В утренней порции мочи у здоровых мальчиков можно обнаружить до 2-3 лейкоцитов, у девочек - до 5 в п/зр. Повышение лейкоцитов у детей, особенно у девочек и подростков, может быть ложной и связанной с воспалением не органов мочеполовой сферы, а с несоблюдением личной гигиены и воспалением прилежащих к половым органам тканей (кожи), например при опрелостях. Причин, при которых повышаются лейкоциты в моче у детей:- грязная емкость для сбора анализа, несоблюдение гигиенических правил при сборе анализа;
- острый или хронический пиелонефрит;
- вульвит (воспаление наружных женских половых органов);
- энтеробиоз (острицы) у детей ;
- уретрит (воспаление слизистой оболочки мочеиспускательного канала (уретры));
- цистит, острый или хронический.
- опрелость.
Более точно лейкоцитурию можно характеризовать количественными методами - в пробе Аддиса-Каковского, Нечипоренко. Проба Аддиса-Каковского предусматривает сбор суточной мочи, поэтому применяется у детей, контролирующих мочевой пузырь. У детей раннего возраста предпочтительнее проба Нечипоренко. с помощью которой исследуют содержание форменных элементов в 1 мл мочи.
 Самым достоверным исследованием организма и состояния мочеполовой системы является анализ мочи. В клинических условиях расшифровка анализа позволяет установить предположительный диагноз с необходимостью дальнейшего уточнения.
Самым достоверным исследованием организма и состояния мочеполовой системы является анализ мочи. В клинических условиях расшифровка анализа позволяет установить предположительный диагноз с необходимостью дальнейшего уточнения.
Далее по усмотрению врача назначается более детальное обследование, УЗИ, кардиограмма, анализ крови и т.д.
Уровень лейкоцитов (см. норма лейкоцитов в крови ), эритроцитов и белка в моче создает картину функционирования всех органов, почек и мочевого пузыря. Воспалительный процесс в почках всегда отображается на моче, изменяется ее цвет и число лейкоцитов.
Эритроциты играют важную роль в организме, снабжая ткани кислородом и защищая от токсинов. Но изменение уровня этих клеток свидетельствует о серьезных нарушениях в организме.
Норма эритроцитов в моче: у женщин, мужчин, детей
В моче нормальный показатель эритроцитов составляет в пределах 1-2 ед. Могут вообще не обнаруживаться эритроциты в моче, и это считается нормой.- 1) Повышение сигнализирует о расстройствах работы предстательной железы. сердца, развитии пиелонефрита. гломерулонефрита. воспалительных процессов, почечной или мочекаменной болезни.
- 2) Иногда такой показатель повышается при опухоли мочевого пузыря или почки, мононуклеозе. недостаточном свертывании крови, сердечной недостаточности.
- 3) Гидронефроз – патологическое расширение почечных чашечек и лоханки, возникшее, как результат нарушения оттока мочи в пиелоуретеральном сегменте.
- 3) В случае цистита. эритроциты могут проникнуть в урину через ослабленные стенки сосудов. Этому недугу подвержены в основном женщины.
- 4) При сильной травме мочевого пузыря или почки также обнаруживается кровь в моче.
- 5) Гемофилия – заболевание, характеризующееся нарушением свертываемости крови.
- 6) При маточных кровотечениях эритроциты попадают в мочу во время мочеиспускания.
- 7) Эрозия шейки матки – процесс часто захватывает и нарушает целостность сосудов с выходом крови.
- 8) После перенесенных инфекционных болезней: оспы, малярии. лихорадки уровень эритроцитов в моче также повышается.
Перед сдачей анализа мочи лучше воздержаться от употребления фруктовых кислых соков, что также может незначительно повлиять на уровень эритроцитов в моче. Не следует непосредственно перед исследованием мочи или крови физически нагружать организм, употреблять острую и слишком соленую пищу.
Причины повышенного уровня эритроцитов в моче
Что это значит? Если при сдаче анализа мочи в осадке появляются эритроциты, то такое явление называют гематурией.- при микрогематурии визуально не определяется наличие значительного количества эритроцитов в моче, она имеет нормальный светло-желтый оттенок.
- если же моча меняет цвет, приобретая красный оттенок, то речь идет о развитии макрогематурии.
Как расшифровать повышенные эритроциты в моче?
Такие клетки уже не содержат гемоглобин и напоминают прозрачные кольца. Выщелоченные клетки при длительном нахождении в моче высокой плотности становятся сморщенными. А в результате пребывания в моче с низкой плотностью эритроциты становятся большими в диаметре и увеличиваются в размерах.
Когда в свежей моче наблюдаются измененные выщелоченные клетки, то это говорит о возможном развитии почечных недугов. Определить природу заболевания позволяет белок, его наличие говорит о многом. При почечной недостаточности и воспалительных процессах в мочевыводящих проходах в моче появляются цилиндры и белок.
При незначительном повышении уровня эритроцитов, хотя бы до 3-4 ед. врач должен насторожиться, поскольку это сигнал о возможных патологиях. Целесообразно повторить анализ мочи и добавить общий анализ крови. Для детального исследования и диагностики назначается тест трех проб. Собирают мочу последовательно в три емкости (лучше их пронумеровать).- 1) Если в первой емкости обнаруживаются эритроциты, то вероятнее всего присутствует кровотечение в мочевом канале.
- 2) Если обнаруживаются эритроциты в третьей емкости, то кровопотеря исходит из мочевого пузыря.
- 3) Если же одинаково много эритроцитов в трех емкостях, это свидетельствует о кровотечении в почках или мочеточнике.
- 1) Приобретает бурый цвет моча в том случае, когда ее реакция при анализе кислая.
- 2) Красный цвет наблюдается в том случае, если моча имеет нейтральную или щелочную реакцию.
О наличии глистов говорит ЗАПАХ изо рта! Раз в день пейте воду с каплей.
Грибок ногтя боится этого как огня! Если в прохладную воду.
Источники: http://touch.health.mail.ru/consultation/1139739/, http://www.kukuzya.ru/page/leykocity-v-moche, http://mymedicalportal.net/250-eritrocity-v-moche-povysheny.html
Комментариев пока нет!Бактерии и лейкоциты в моче у ребенка
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Что делать, если в моче ребенка обнаружены бактерии?
По анализу мочи можно узнать общее состояние организма. Во время него определяют, есть ли инфекция в органах мочеполовой системы, нужно ли начинать лечение.
Сведения о бактериурии
В норме бактерий в моче у ребенка быть не должно — эта жидкость абсолютно стерильна. Если содержание бактерий в моче больше, чем 105 г/мл, то можно говорить о бактериурии.
У здорового человека не должно быть никаких посторонних примесей в этом физиологическом выделении: кровь, слизь, гной, осадок, соли – все это свидетельствует о воспалительных процессах.
Эритроциты в моче также должны отсутствовать. 1-2 в поле зрения могут свидетельствовать о почечнокаменной болезни, большее количество – о гематурии.
В случае большого количества эпителиальных клеток анализ мочи лучше сделать повторно. Это может свидетельствовать о том, что ребенка плохо подмыли перед тем, как собирать мочу на анализ.
Бактериурия может протекать без выраженной симптоматики, если у пациента высокий иммунный статус или он проходит курс лечения антибактериальными препаратами для устранения другого заболевания.
Это состояние опасно для самого больного и окружающих – болезнь может долго существовать в хронической форме и проявиться, когда уже возникнут выраженные патологии почек, и к тому же бактериями можно заразить окружающих.
Пути заражения
Существуют 2 пути попадания бактерий в мочу — восходящий и нисходящий.
В первом случае они попадает снаружи в следующих случаях:
- при несоблюдении гигиенических требований. Ребенка не подмывают, или подмывают неправильно, вследствие чего кишечные палочки и другая патогенная флора проникает в уретру. Особенно часто такое случается у девочек;
- выполнение медицинских процедур проводилось без должных антисептических профилактических мер. Например, установка катетера, цистоскопия, взятие мазка, или технология сбора анализа мочи была нарушена.
Химические тесты, во время которых обнаруживаются слизь и бактерии в моче у ребенка, требуется проводить неоднократно, чтобы окончательно удостовериться в отсутствии погрешности. Обычно сбор мочи для химического анализа – бактериального посева – повторяют до 3 раз при его положительном результате.
Нисходящий путь – бактерии попадают из очага воспалений, при заболеваниях мочевыделительной системы, к которым относятся пиелонефрит, нефрит, цистит и другие. Увеличивается количество бактерий при застое мочи. В этом случае болезнетворная флора может размножаться в самой урине, а не только в почках и почечных лоханках.
К причинам появления бактерий в моче у ребенка можно отнести переохлаждение и инфекционно-воспалительные заболевания в иной сфере – особенно часто провоцируют воспалительные заболевания почек гнойно-воспалительные болезни инфекционной природы: фурункулез, абсцесс, ангина и подобные. По кровотоку патогенная флора распространяется по всему организму, и провоцирует в почках и окружающих тканях воспалительные процессы различных форм.
Симптоматика
В большинстве случаев бактерии в моче у ребенка обнаруживаются при следующих симптомах: малыш жалуется на боли в спине и внизу живота либо на жжение при мочеиспускании.
У младенцев портится характер, они становятся беспокойными, плачут при мочеиспускании. Иногда бактериурия сопровождается повышением температуры.
Иногда болезненность при мочеиспускании провоцирует рефлекторную задержку мочи, что в свою очередь усугубляет тяжесть состояния больного. В этом случае маленькому пациенту необходимо грамотное лечение.
Особенности бактериологического анализа
В обычном анализе мочи бактерии обнаружить можно только при оценки микроскопии осадка. В большинстве случаев рассматриваются показатели: лейкоциты, эритроциты, белок. Норма лейкоцитов – 3-5 в поле зрения, не выше, и представлены они нейтрофилами.
При повышении концентрации лейкоцитов и появлении слизи обычно назначают анализ мочи на бак. посев. Во время него можно точно узнать причины возникновения слизи и обнаружить бактерии в моче у ребенка.
В некоторых случаях предлагают сделать экспресс-тест, при котором определяется, содержатся ли в моче нитриты. Принцип теста – нитраты, присутствующие в нормальной моче, при наличии патогенной флоры превращаются в нитриты.
Нитриты в моче у ребенка означают одно – бактерии присутствуют.
Но анализ этот малоинформативный, в 50% он дает ложноотрицательный результат:
- Большинство видом грамположительных бактерий не имеют ферментов, которые превращают нитраты в нитриты;
- Если моча находится в мочевом пузыре менее 4 часов, бактериальное превращение невозможно.
Поэтому если обнаружили лейкоциты в моче у ребенка, бактерии стоит искать с помощью обычного бактериального посева, на который необходимо затратить от 5 дней до недели.
Анализ мочи на бак. посев может показать вероятность возникновения следующих проблем:
- воспалительных процессов в мочевыделительной системе;
- инфекций мочеточников или мочевого пузыря;
- уретрита.
Также он дает ответ при лечении, эффективна ли применяемая схема – его делают с целью контроля.
Лечение не начинают, не интерпретировав, какие обнаружили бактерии и их чувствительность к антибиотикам – для этого делается еще один анализ. Наиболее часто обнаруживается патогенная флора одного вида, но в моче могут одновременно присутствовать несколько типов болезнетворных бактерий.
К наиболее часто встречающимся формам можно отнести следующие:
- Enterococcus faecalis;
- эшерихия колли;
- Proteus и Lactobacillus;
- Klebsiella pneumonia.
Лечение заболеваний мочевыделительной системы
Выявление бактерии в моче у ребенка означает, что необходимо начинать лечение. Терапевтический курс и схема лечения уточняется в зависимости от чувствительности бактерий.
Лечение бактериурии у ребенка направлено на устранение очага, вызывающего воспаление, улучшение процесса мочеиспускания и устранение болезненной симптоматики.
В зависимости от типа болезнетворной флоры подбираются антибиотики, курс лечения может быть дополнен сульфаниламидными препаратами.
В лечении воспалительных процессов в почках и почечных лоханках приветствуется применение препаратов из арсенала народной медицины. Дети вряд ли захотят пить почечный чай, отвар кукурузных рыльцев или медвежьи ушки – эти травы чуть горчат.
Но зато терапевтические мероприятия можно будет дополнить клюквенным или брусничным морсом, настоем шиповника. Очень важно при заболеваниях почек расширить питьевой режим, чтобы бактерии вымывались из организма.
В дальнейшем, чтобы предотвратить повторное инфицирование, необходимо тщательно следить за гигиеной ребенка, вовремя лечить воспалительные заболевания. Иногда родители радуются, что « у ребенка появились пробки в горле и сами прошли ».
Высокий иммунный статус ребенка – это замечательно, но патогенная флора осталась в организме, затаилась, и неизвестно, как она проявится в благоприятный для себя момент.
Если ребенок уже перенес бактериурию, при малейшем охлаждении или возникновении сезонных заболеваний бактерии в моче обнаружатся вновь. При любых подозрениях на инфекции мочевыводящих путей требуется обращаться к врачу.
При почечной недостаточности питьевой режим при лечении заболеваний почек не расширяют.
Относитесь внимательно как к сбору мочи на анализ, так и к расшифровке оного. Не занимайтесь самолечением, не лечите « на глаз » своего ребенка, следуйте указаниям врача, и тогда инфекция будет устранена быстро и безвозвратно!
Источник: http://mjusli.ru/ja_mama/zdorove_malyshej/v-moche-rebenka-obnaruzheny-bakterii
Что делать при обнаружении бактерий и повышенного уровня лейкоцитов в моче у ребенка?

Лейкоциты и бактерии в моче у ребенка указывают на наличие инфекционного процесса в мочевыделительной системе. Не забывайте, что для выявления отклонений необходимо правильно сдавать анализы. Если вы случайно использовали не стерильную емкость, при диагностике будут выявлены бактерии, которые на самом деле не содержатся в организме. В некоторых случаях приходится несколько раз сдавать анализы, чтобы исключить вероятность постановки ошибочного диагноза.
Механизм появления нарушений
Моча здорового человека может быть практически стерильной, однако при передвижении по органам выделения возможно присоединение небольшого количества инфекции, что является вариантом нормы. В этом случае не стоит волноваться, так как грудной ребенок не может пострадать от небольшого количества бактерий и лейкоцитов в моче.


Наличие посторонних микроорганизмов в моче указывает на возникновение бактериурии. Данное отклонение подразделяется на два вида:
- 1 Истинная бактериурия, при которой опасные микроорганизмы активно размножаются, используя мочу как питательную среду.
- 2 Ложная, при которой инфекция находится в моче, так как попадает в нее из очагов инфекции, расположенных в любых отделах организма. Данное заболевание представляет опасность для беременных женщин, пострадать от этого может и новорожденный ребенок.

Как бактерии попадают в мочевыделительную систему?
Бактерии оказываются в моче по физиологическому восходящему и нисходящему пути. Также есть вероятность их попадания в органы выделения при распространении по лимфотоку, а также гематогенным образом.
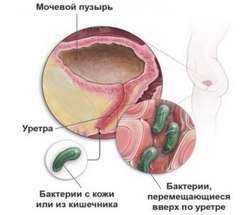
По причине физиологических особенностей восходящая инфекция поражает в первую очередь людей женского пола. Особую опасность данное отклонение имеет при беременности. Бактерии попадают в мочеиспускательный канал, вызывая дальнейшие нарушения. Присоединение инфекции возможно при хирургических вмешательствах, постановке катетера, уретроскопии и других процедурах.
Инфекция распространяется по нисходящему пути в большинстве случаев из-за того, что оказывается недостаточное лечение болезней почек. Любые очаги воспаления способны стать причиной попадания инфекции в том числе и в область мочевыделительной системы по лимфе. Также бактерии распространяются по кровотоку, поражая мочеполовые органы.
Факторы риска
Дети страдают бактериурией при наличии таких предрасполагающих факторов:
- 1 Резкое снижение иммунитета, что часто проявляется при сильных заболеваниях.
- 2 Наличие отклонений в половой системе, а также период реабилитации после аналогичных болезней, поражающих мочевыводящие протоки.
- 3 Недостаточная гигиена, отказ от осуществления надлежащего ухода за детьми.
- 4 Острые или хронические нарушения мочеполовой системы, различные отклонения в организме, включая сахарный диабет.
Чтобы выявить определенные заболевания, осуществить грамотное лечение, выполняют бактериологический посев. С его помощью можно определить конкретный вид микроорганизмов, а также определить возможность взаимодействия с различными антибиотиками, устойчивость к конкретным препаратам.
Бактериурия при беременности
Если беременная страдает данным заболеванием, есть риск передачи инфекции ребенку. Этот опасный процесс можно купировать, если своевременно выявить и вылечить заболевание. В некоторых случаях при беременности бактериурией страдают потому, что приобрели данное заболевание еще до зачатия плода. Иногда бактерии в моче обнаруживаются уже в процессе прохождения беременности.
На появление заболевания влияют такие факторы:
- 1 Непрерывное увеличение матки, что является нормой для беременных женщин. В результате происходит сдавливание почек другими органами, что негативно сказывается на их функционировании.
- 2 При беременности организм адаптируется к вынашиванию плода, что может негативно сказаться на состоянии здоровья будущей матери. Вероятно образование застойных явлений в мочевом пузыре, из-за чего микроорганизмы плодятся намного быстрее, чем в обычном состоянии.
- 3 Сильные гормональные перестройки негативно сказываются на состоянии иммунной системы, из-за чего повышается риск увеличения числа бактерий в моче.
Если в анализах подтверждено повышение количества бактерий и лейкоцитов в моче, необходимо своевременно начать лечение. Особенно опасны при беременности различные инфекционные заболевания, включая пиелонефрит, так как они могут спровоцировать преждевременное наступление родов и появление врожденной инфекции у младенца.
Проявления у детей
Когда взрослые сталкиваются с отклонениями в анализах у детей, они точно не знают, что это значит. Не забывайте, что по причине постоянного ухода и отсутствия половых контактов бактерии в моче у грудничка встречаются крайне редко. Это касается детей, не достигших возраста 6 лет.
Бактериурия проявляется при следующих обстоятельствах:
- 1 Недостаточная гигиена.
- 2 Травмирование половых или прилегающих к ним органов.
- 3 Попадание ребенка на общественный пляж, водоемы, частые походы в бассейн.
У школьников бактериурия встречается довольно редко, однако с подросткового возраста необходимо тщательно следить за состоянием здоровья. В результате раннего начала половой жизни, при ношении недостаточно теплой одежды возможно формирование хронических инфекционных процессов в мочеполовой системе. В случае переохлаждения в области внизу живота повышается риск появления бактерий и лейкоцитов в моче.
Часто у детей бактериурия протекает без появления ярких признаков. Обратите внимание, если ребенок хотя бы раз пожаловался на неприятные ощущения внизу живота, затрудненное мочеиспускание. В некоторых случаях при диагностике не выявляется значительного количества бактерий в моче, однако присутствуют лейкоциты. Также особое внимание необходимо уделить наличию примесей. Чтобы избавиться от заболевания, следует обратиться в поликлинику.
Норма содержания лейкоцитов
Нормальные показатели определяются в зависимости от половой принадлежности, возраста, а также особенностей проведения конкретного анализа. Если выполняется общий анализ, то для женщин норма составляет 0-6 лейкоцитов, для людей мужского пола не более 3. В 1 мкл. мочи количество лейкоцитов не должно превышать 10.
В противном случае могут быть такие отклонения:
- 1 Лейкоцитурия, проявляющаяся при небольшом несоответствии параметров норме.
- 2 Пиурия, оказывающая негативное влияние на особенности оттенка и прозрачность мочи.
Для грудничков предназначено множество анализов, которые проводятся до достижения ребенком 1 года. Выявляется не только точное количество бактерий и лейкоцитов, но и других веществ. В результате можно очень быстро заметить любые отклонения в развитии структуры почек, других органов мочевыводящей системы.
Нормальные показатели определяются в следующих случаях:
- 1 Белок, сахар и ацетон отсутствуют.
- 2 Эритроциты в количестве до 5.
- 3 Лейкоциты у мальчиков примерно 1-2, у девочек не более 5.
Норма содержания лейкоцитов в моче у детей младенческого возраста превышает данный показатель у взрослых. Если ребенку еще не исполнилось 1 года, нормальным считается уровень до 8. В дальнейшем это цифра снижается. Чтобы своевременно выявить опасные заболевания, следует проводить анализы на наличие бактерий и лейкоцитов в моче у ребенка, при необходимости применяя оптимальные лечебные меры.
Проблемы с мочой?
Симптомами появления паразитов в организме могут быть:
- изменение цвета мочи
- различные выделения в моче
- едкий запах мочи
Все это может быть вызванно интоксикацией организма паразитами.
Если у Вас появились эти симптомы, Вам просто необходимо провести дополнительео чистку организма от паразитов. Как это сделать читайте тут >>
Пишите, мы поможем вам




Все права защищены. Вся информация на сайте предоставлена в ознакомительных целях. Перед применением любых рекомендаций обязательно проконсультируйтесь с врачом.
Полное или частичное копирование информации с сайта без указания активной ссылки на него запрещено.
Источник: http://nefrolab.ru/symptoms/urine-changes/bakterii-v-moche-u-rebenka.html
Что значит, если в моче появились бактерии и лейкоциты?
Хочу сказать насчет пересдачи анализов. Никогда не ленитесь это сделать, если не
хотите подписаться на курс абсолютно не нужного вам лечения. Во время
беременности, я, как и остальные будущие мамы, сдала не один десяток анализов. И
мне поставили бактериурию. Пугали отказом почек и преждевременными родами. Но
повторный анализ с использованием моей, а не больничной тары, ничего не выявил.
Все статьи на сайте носят исключительно ознакомительный характер. В статьях, описывающих ту или иную болезнь, нет призыва к действию. Если Вы обнаружили у себя подобные симптомы, Вам обязательно необходимо обратиться к врачу! Самолечение может быть опасным для Вашего здоровья!
Источник: http://probakterii.ru/prokaryotes/for-human/v-moche-bakterii-i-lejkocity.html
Лейкоциты и бактерии в моче у ребенка повышены - Все про почки
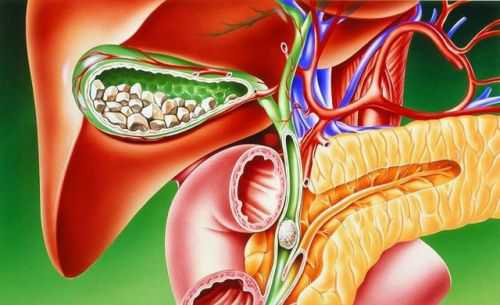
При диагностике многих заболеваний прибегают к исследованию жидкостей, содержащихся в организме. К подобным процедурам относится анализ мочи при гломерулонефрите.
Поводом для обследования могут стать:
- отекание лица, рук и ног по утрам;
- резкое уменьшение суточного объема выделяемой жидкости (менее 800 мл) и частота мочеиспусканий;
- пенистость и мутность мочи, изменение ее окраски (она может приобретать красноватый цвет или становиться бесцветной);
- периодическое повышение температуры тела;
- беспричинный подъем кровяного давления;
- потеря аппетита;
- постоянная жажда;
- неожиданная прибавка в весе;
- появление одышки;
- болевой синдром в пояснице.
Общие показатели
У больных гломерулонефритом в анализах наблюдаются:
- Олигурия – уменьшение общего объема выделяемой из организма жидкости и повышение ее плотности.
- Протеинурия – увеличение концентрации белка в моче (1–3 грамма на литр, а иногда даже 20–30).
- Микрогематурия – содержание в моче эритроцитов (более тысячи в сутки).
- Макрогематурия – из-за высокой концентрации эритроцитов моча окрашивается в красный цвет.
- Бактериурия – присутствие в моче бактерий.
В случае острого диффузного гломерулонефрита бактерии в анализе отсутствуют.
При диагностике прежде всего обращают внимание на характерные признаки, свидетельствующие о развитии гломерулонефрита:
- повышенное содержание белка (более 10 грамм в сутки);
- красно-коричневый цвет мочи (свидетельствует о примесях крови).
Явным свидетельством развития острого гломерулонефрита – является наличие микро- и макрогематурия.
Даже после исчезновения клинических признаков, показатели мочи продолжительное время могут не изменяться.
По статистике, при остром гломерулонефрите у половины больных обнаруживают в моче белок, лейкоциты, зернистые и гиалиновые цилиндры (являются свидетельством сбоев в функционировании почечных канальцев), а иногда – и эпителий. В случае острого процесса, 60–90% обнаруженного в моче белка составляют альбумины.
Повышенная концентрация эритроцитов, свидетельствует об уменьшении фильтрационных способностей почек. В то же время при анализе следует учитывать и форму красных кровяных телец. В случае гломерулонефрита тельца деформируются. При нормальном состоянии эритроцитов возможен другой диагноз.
А также необходимо произвести бактериологический посев на стрептококк, что поможет не только выявить болезнетворные микроорганизмы, но и установить ее чувствительность к антибиотикам для подбора действенных антибиотиков.
Основные виды анализов
Диагностика мочи при гломерулонефрите имеет несколько разновидностей:
- общий анализ – показывает физико-химические свойства выделяющейся из организма жидкости;
- проба Реберга – Тареева определяет содержания креатинина, что свидетельствует о скорости работы почек и их функциональности;
- проба Зимницкого – изучает концентрационные (задерживать жидкость) и выделительные свойства почек;
- методика Нечипоренко – выясняет количество эритроцитов и лейкоцитов в моче;
- микроисследование осадка – позволяет выявить клеточные компоненты крови, цилиндры, эпителий и соли.

Процедура сдачи анализа
Для получения точных результатов требуется соблюсти некоторые правила:
- перед сном накануне диагностики не употреблять мясную и рыбную пищу;
- на протяжении 10-12 часов перед исследованием не курить и не употреблять алкоголь;
- сдавать анализы утром, в сухую погоду, не вставая с постели;
- перед сбором мочи необходимо обмыть наружные половые органы, используя воду комнатной температуры, и осушить их чистым полотенцем (без соблюдения этого пункта показатели лейкоцитов зашкаливают).
Анализ мочи должен производится в течение полутора часов после ее сбора. В обратном случае процент достоверности результатов сильно уменьшится из-за распада белков и форменных элементов крови.
При анализе по Нечипоренко берут только первую порцию (15–20 мл) утренней мочи. В случае пробы Реберга – Тареева собирают всю суточную мочу, а при анализе Зимницкого – исследуют жидкость, которую берут на протяжении суток через каждые 3 часа.
Нужно обратить внимание на то, что в период менструации анализы не сдаются.
Повышенное содержание соли в моче: причины и лечение
С продуктом жизнедеятельности человека – мочой – из организма выводятся вредные вещества и излишки жидкости. Ее состав может меняться в течение одного дня в зависимости от образа жизни, рациона, фонового заболевания и даже среды обитания. На 95 % моча состоит из воды, и лишь 5 % приходится на различные белки и соли.
Этот показатель более или менее постоянен, поэтому, когда в урине выявляется повышенное содержание соли, необходимо задуматься о наличии патологии не только со стороны мочевыделительной системы, но и всего организма в целом.
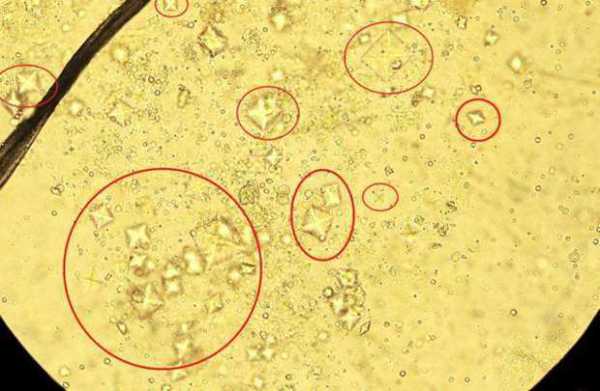
Увеличение фосфатов, уратов и оксалатов в моче никак не сказывается на общем состоянии человека, однако если не устранить причины, вызвавшие повышение уровня солей, следующим этапом станет развитие мочекаменной болезни.
Факторы и естественные причины появления соли
Увеличенное содержание в урине соли не обязательно свидетельствует о наличии заболевания. В течение дня соли могут превышать допустимую норму, однако затем вновь возвращаться к исходной точке. Это бывает при сильной физической нагрузке, когда количество жидкости резко уменьшается, а моча становится концентрированной. В ней нарушается соотношение коллоидов и солей, и последние начинают разрушать белковую оболочку, формируя мелкие конгломераты.
Большое влияние на состав урины оказывают продукты питания, употребляемые человеком. Так, шоколад, какао, бобовые, шпинат, жирный бульон, крепкий чай, грибы заметно повышают содержание фосфатов из-за того, что в данной еде содержится много пуринов – основного вещества, из которого образуется мочевая кислота. И, наоборот, ураты появляются при диете с ограниченным количеством пуриновых оснований (молочные продукты, крупы, куриные яйца, свежие фрукты и овощи).
Наконец, при частом употреблении свежих томатов и яблок, а также шпината и зелени в организме повышается уровень щавелевой кислоты, что в дальнейшем ведет к выпадению в моче оксалатов. Получается, что правильное рациональное питание с чередованием мясных и овощных блюд не только позволит разнообразить меню, но и хорошо отразится на внутреннем гомеостазе.
При вынашивании ребенка также появляются различные кристаллические соединения в урине. Соли в моче при беременности часто выявляются при общем анализе мочи и зачастую не являются показателем заболевания мочевыделительных органов. Дело в том, что всем женщинам в положении запрещено пить много жидкости, поэтому раствор урины становится более концентрированным.
Соли в моче при беременности должно быть мало, т. к. основные фосфорно-кальциевые соединения уходят на постройку костно-мышечной системы будущего ребенка, и заметное повышение уровня фосфатов или уратов должно стать тревожным звоночком в отношении заболеваний мочеполовых органов и нарушений обмена веществ.
Соли в моче при различных заболеваниях
Несмотря на обилие естественных причин, вызывающих нарушение соотношения солей и белков в моче, все-таки в большинстве случаев в норме этого случаться не должно.
Повышение количества уратов наблюдается при подагре, ХПН (хронической почечной недостаточности) и нефритах различной этиологии. Если при почечной недостаточности нарушаются не только фильтрационные свойства почек, но и происходит выпадение всех основных функций органа, то развитие подагры провоцирует увеличенный уровень мочевой кислоты в организме.
Причем кристаллы уратов выявляются не только в урине, но и откладывается в больших количествах в мелких суставах (пальцах ног и рук, голеностопном и локтевом). При запущенных, не леченых случаях симптомы подагры проявляются резкими болями и скованностью движений в более крупных суставах, таких как тазобедренный, плечевой и коленный.
Нефриты возникают на фоне инфекционно-воспалительного процесса в почках, но могут появиться и вследствие сахарного диабета или гипотиреоза.
При них происходит поражение слизистой оболочки чашечно-лоханочного аппарата и паренхимы органа, а в анализе мочи находят повышенное содержание солей кальция и оксалатов одновременно с гематурией, протеинурией и эозинофилурией.
В свою очередь, оксалаты в урине чаще всего встречаются при бактериальном пиелонефрите и сахарном диабете. Симптомы пиелонефрита хорошо известны всем и сходны с большинством микробных инфекций. К ним относят повышение температуры, общую интоксикацию, боли в пояснице и области почек.
Существуют и внешние причины увеличения количества солей в анализе мочи. Прежде всего, это отравление различными химическими соединениями. К примеру, хорошо изучено токсическое воздействие на мочевыделительные органы этиленгликоля – вещества, в большом количестве находящегося в лакокрасочных изделиях, пластмассе и пр.
Смертельной дозой для человека считается 100 мл данного раствора, но даже при минимальном количестве этиленгликоль образовывает мозаичные некрозы паренхимы почек, за счет чего она перестает нормально функционировать, и соотношение белков и соли сразу нарушается.
Появление солей в моче у ребенка
Детский организм точно так же, как и взрослый, подвержен негативному воздействию патогенных факторов, однако иногда он может неадекватно реагировать на, казалось бы, нормальные вещи. Так, в норме соли в моче у ребенка встречаются в дошкольном возрасте, что связано с:
- особенностями рациона питания;
- незрелостью почечной паренхимы и неполноценной фильтрационной функцией;
- неспособностью быстро проводить метаболизм основных химических соединений, поступающих в почку;
- суточными колебаниями кислотно-основного состояния.
Когда функционально и анатомически мочевыделительные органы ребенка становятся зрелыми, причины появления солей в моче идентичны взрослым: инфекционно-воспалительные заболевания, лейкоз, чрезмерные физические нагрузки, сахарный диабет, отравление ядовитыми химическими соединениями и т. д.
Предупредить возникновение болезненных состояний у детей очень просто: достаточно составить правильную и рациональную диету, с исключением тех продуктов, которые провоцируют образование в моче тех или иных солей. Необходим и адекватный питьевой режим. В зависимости от возраста рекомендуется употреблять до 1 л чистой, негазированной воды.
Если следовать всем этим правилам, то симптомы, сопровождающие повышение уровня солей в моче, исчезнут бесследно! И, наоборот, при неправильном питании, переохлаждении, частых бактериальных инфекциях мочеполовых органов, возможно длительное течение фосфатурии или оксалатурии с переходом в мочекаменную болезнь.
При нормальном функционировании почек фосфатов в моче, как и других иных солей, быть не должно. Если же при проведении анализа фосфаты в моче все же обнаружили, не спешите бить тревогу и паниковать. В большинстве случаев наличие фосфатов говорит о заболевании или нарушении правильного функционирования почек. Но также обнаружение солей в анализе может указывать на особенность вашего рациона.
При единичном таком случае нельзя говорить о патологии заболевания. Повторите анализ через некоторое время, при этом корректируя свой рацион. Если же наличие фосфатов регулярное, это может свидетельствовать о нарушении работы почек, что со временем может привести к мочекаменной болезни.
Причины наличия фосфатов в моче
Основной причиной наличия фосфатов является резкое изменение рациона человека. Например, часто такое явление наблюдается у людей, которые становятся вегетарианцами. При резком отказе от мяса и полном переходе на растительную пищу в организме снижается концентрация кислых продуктов, что приводит к появлению в моче данных солей. Еще одной причиной повышения содержания фосфатов является употребление пищи, которая богата фосфором.
У детей изменение рациона приводит к выделению аморфных фосфатов. Это происходит из-за несовершенного механизма регуляции метаболизма неорганических элементов. Чаще всего это наблюдается у ребенка до 5 лет. Очень редко соли в моче ребенка – это первые симптомы присутствия детского рахита. Также аморфные фосфаты выпадают в осадок и определяются у людей, которые ведут вегетарианский способ жизни.
Если, кроме аморфных солей, не присутствуют никакие другие соли, ситуацию можно считать не патологической, и решением этой проблемы является правильно подобранная диета.
Диета при фосфатах
Диета направлена на изменение кислотности мочи, дабы не допустить образования камней. В первую очередь следует исключить некоторые продукты:
- Кисломолочные продукты (молоко, кефир, йогурт, творог, сметана и т.д.).
- Сладости (шоколад, конфеты, торты и пирожные).
- Продукты с высокой жирностью (жирные сорта мяса и рыбы, сало).
- Ограничивается поваренная соль.
- Свежеиспеченный хлеб и сдобные булочки.
- Алкогольные напитки.
Для урегулирования кристаллов солей в моче существует список разрешенных и даже рекомендованных продуктов:
- обильное питье (соки, некрепкий чай и кофе, отвар шиповника, морсы из кислых ягод и фруктов, столовая минеральная вода);
- бобовые и зерновые культуры, все виды круп;
- продукты с высоким количеством белка (нежирные сорта мяса и рыбы);
- некоторые овощи (картофель, кабачок, огурцы, тыква, зеленый горошек и др.);
- кислые фрукты и ягоды (яблоки, инжир, клубника, слива, виноград, смородина, земляника и клюква);
- орехи;
- поливитамины.
http://youtu.be/CWwfR_3sa_s
Диету должен назначать врач и контролировать с помощью анализов мочи. Фосфаты в моче не повод серьезно беспокоиться. Часто необходимо лишь принять необходимые меры, чтобы избежать появления фосфатных камней.
Образование фосфатных камней
Если же анализ мочи показывает концентрацию аморфных кристаллов выше нормы, врач должен назначить больному УЗИ. Ведь камни в почках (фосфатный уролитиаз) – это хоть и редкое, но серьезное заболевание, которое требует лечения. Данная патология поддается безоперабельному лечению и не имеет отдельных последствий. Как правило, лечение начинают с назначения специальных фармакологических средств, которые имеют свойство размягчать данные камни. Для профилактики принимать их не стоит, так как они не имеют воздействия на аморфные кристаллы фосфатов. После того как камни достаточно размягчены, назначают литотрипсию – с помощью дистанционной ударной волны камень разрушается на более мелкие части. Затем мелкие частички выводятся из организма естественным путем.
http://youtu.be/t8WYc8QZXpA
Фосфатные камни довольно гладкие и имеют пористую структуру, поэтому они хорошо растворяются и выводятся из организма с легкостью за несколько сеансов. Чего нельзя сказать об оксалатных камнях. По размеру они намного меньше фосфатных, но из-за их плотности и острых граней лечению они поддаются крайне сложно.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе