Кровь на стерильность правила забора
Правила забора и посева крови на стерильность и гемокультуру
Промыть желудок больному ПТИ
При первых признаках пищевой токсикоинфекции (тошноте, рвоте, болях в животе, тенезмах, поносе) больному необходимо промыть желудок, попросив его выпить жидкость или введя ее в желудок через зонд. Процедуру можно повторить и в более поздние сроки при продолжающихся тошноте и рвоте. С этой целью используют 2%‑ный раствор гидрокарбоната натрия, слабый раствор марганцовокислого калия или обыкновенную кипяченую воду. Промывание осуществляют до тех пор, пока промывные воды не станут чистыми, без комочков непереваренной пищи и слизи. Частые рвота и жидкий стул приводят к обезвоживанию организма, поэтому больному в зависимости от тяжести его состояния назначается регидратационное лечение пищевой токсикоинфекции у детей с использованием регидрона, квартасоли, трисоли перорально. Инфузионная регидратационная терапия показана в более тяжелых случаях, при токсикозе с эксикозом, и в этом случае назначаются 5%‑ный раствор глюкозы, солевые растворы, раствор Рингера–Локка. Дезинтоксикационная терапия включает назначение гемодеза, полиглюкина, реополиглюкина, улучшающих кровообращение и снимающих симптомы интоксикации. Также назначаются жаропонижающие и противосудорожные средства, глюкокортикоиды. При сильном болевом синдроме назначаются спазмолитики.
особенности питания инфек.больных
Основные правила лечебного питания инфекционного больного
Основоположник отечественной диетологии М. И. Певзнер, разработал диету № 13 для инфекционных больных, и рекомендовал выполнять следующие правила при составлении рациона инфекционному больному:
Нельзя допускать, чтобы лихорадящий больной голодал. Он должен получать достаточное количество пищи, но маленькими порциями за один раз.
Всякое перекармливание противопоказано, даже если у больного есть аппетит.
По возможности следует исключать из рациона пищу, механически сильно раздражающую органы пищеварения.
Необходимо следить за функцией выделительных органов и при запорах включать в пищевой рацион продукты, действующие послабляющим образом (сахар, мед, соки сырых овощей, фруктов и ягод), а при поносах исключать молоко в чистом виде, холодные напитки и ограничить количество сахара.
При почечных симптомах необходимо исключать из рациона крепкие бульоны, экстрактивные вещества, пряности.
Необходимо учитывать состояние нервной системы больного, допуская введение в пищевой рацион только незначительного количества питательных веществ, раздражающих нервную систему (крепкий кофе, чай, очень крепкий бульон), или даже полностью их исключая.
При острых инфекциях значительно возрастает потребность организма в витаминах. Особую ценность представляют витамины, которые тем или иным образом влияют на состояние иммунитета. Наиболее богаты витамином С шиповник, черная смородина, цитрусовые, облепиха. Пищевые источники витамина А: печень, икра зернистая белужья, желток яйца, масло сливочное, твердые сыры. Витамин В2 (рибофлавин) в большом количестве содержится в субпродуктах, дрожжах, миндале, сырах, яйцах, твороге. Витамин В6 (пиридоксин) содержится в субпродуктах, мясе, фасоли, сое, рисе, пшене, картофеле. D улучшает состояние противотуберкулезного и противогрибкового иммунитета. Пищевые источники витамина D: жир из печени рыб и морских животных, лосось, сельдь, скумбрия, икра, тунец, яйцо, сливки, сметана.
Среди микроэлементов важнейшим для состояния иммунной системы является цинк, дефицит которого развивается при энтеритах, особенно у пациентов, злоупотребляющих алкоголем. Пищевые источники цинка: моллюски, грибы, яичный желток, печень, мясо. В бобовых, кунжуте, арахисе также много цинка, но он связан с фитиновой кислотой. Суточная потребность в цинке – 15–25 мг.
Этапы диетотерапии при инфекционном заболевании
На фоне высокой лихорадки вполне допустимо только питье утоляющих жажду напитков в течение 1–2 дней, не следует насильно заставлять больного принимать пищу. Если лихорадка продолжается более 5–7 дней, то необходимо назначитьэнтеральное или парентеральное питание.
При улучшении состояния больного после падения температуры тела часто отмечается повышение аппетита. Однако, не надо стремиться с самого начала его полностью удовлетворить, так как в первые 3–4 дня некоторое время отмечаются температурные колебания, нарушена выработка ферментов желудочно-кишечного тракта. Вот почему в эти 3–4 дня не следует резко расширять применяемую диету.
При дальнейшем расширении рациона наибольшее внимание должно быть уделено восполнению белковой и витаминной недостаточности. Применяется либо диета № 11 либо диета № 15. Количество белка в рационе должно составлять 1,5 г/кг идеальной массы тела, в то время как квота жиров и углеводов соответствует нормам рационального питания. Реконвалесцентам назначают диету с ограничением продуктов, возбуждающих центральную нервную систему (крепкий кофе, чай, крепкие бульоны, специи, шоколад) и продуктов, содержащих грубую клетчатку и эфирные масла (брюква, репа, чеснок, редис, редька). Не показаны торты, пирожные, изделия из песочного теста. Разрешают все виды кулинарной обработки: варка, тушение, запекание и жаренье без панировки. Режим питания 3–4-разовый.
Иногда у реконвалесцентов на фоне быстрого расширения диеты могут возникнуть диспепсические явления. В этом случае необходимо назначить разгрузочный день (вареные овощи без соли и масла, печеные яблоки) и проверить, правильно ли составлен пищевой рацион, учтено ли наличие у больного сопутствующих хронических заболеваний органов пищеварения, и при необходимости внести соответствующие коррективы.
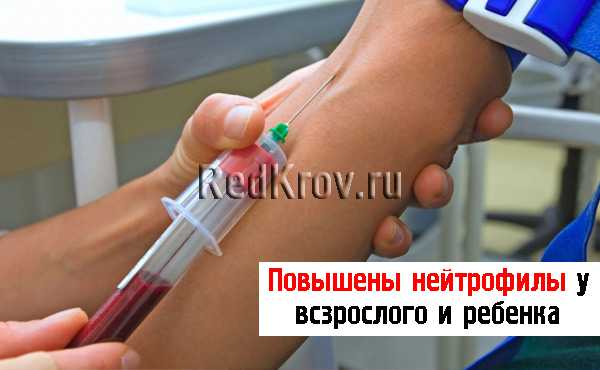
Забор крови на брюшной тиф
Техника забора крови на посев. При строгом соблюдении стерильности набрать из локтевой вены в шприц «Рекорд» или Люэра 5—10 см3 крови, снять пинцетом иглу, обжечь канюлю шприца на спиртовом пламени и затем влить кровь в колбу со средой; горлышко колбы и пробку перед тем, как закрыть, обжечь. В качестве питательной среды употребляется или бульон, или желчь (50—100 см3 среды). Техника забора крови на агглютинацию (реакцию Видаля). Из мякоти пальца насосать 1,5—2 см3 крови в стерильную пастеровскую пипетку и по наполнении запаять или же набрать шприцем из локтевой вены 3—5 см3 крови, которую затем вылить в стерильную пробирку. Взятую кровь хранить в прохладном месте. При необходимости можно воспользоваться фильтровальной бумагой, для чего на бумажку размером в 5×10 см собрать 2—3 падающие капли крови, высушить на воздухе и в запечатанном конверте отослать для исследования в лабораторию. Техника забора испражнений. Посуда для сбора (судна, баночки и т. п.) не должна подвергаться химической обработке, а только кипячению. Для лучшего сохранения жизнеспособности микробов рекомендуется смешивать испражнения с равным объемом консерванта (30% раствор глицерина в физиологическом растворе).
Производится при тифо-паратифозных заболеваниях, сепсисе, менингококковой инфекции или других инфекциях, сопровождающихся лихорадкой, причем на протяжении всего лихорадочного периода болезни, но лучше в начальном периоде или в разгаре болезни (при выраженной бактериемии). Для исследования берут кровь из вены локтевого сгиба, у маленьких детей кровь берут в меньшем количестве из мочки уха, пятки, пальца. Пробы крови отбирают после тщательной обработки кожи с соблюдением правил асептики, одноразовым стерильным шприцем. Посев на питательные среды стерильного материала (кровь или другие, содержащие микробов жидкости у здоровых лиц) также лучше делать у постели больного, либо помещать в стерильную посуду, содержащую вещества, препятствующие свертыванию крови 0,3% раствора цитрата натрия, 0,1% раствор оксалата натрия). Обычно берут 5-10мл крови и засевают во флакон, содержащий 50-100 мл среды. Для этого используют для флакона с питательной средой (один для аэробов, другой для анаэробов). Посев крови производится на жидкие питательные среды – 10% желчный бульон, 1% сахарный бульон, двухфазную среду, а также жидкие и полужидкие среды для культивирования анаэробов в разведении 1:10. Флаконы с питательной средой получают в лаборатории, переливание крови из шприца во флакон необходимо производить над пламенем спиртовки, предварительно сняв иглу. Флакон с посевом направляется в лабораторию, а в вечернее и ночное время помещают в термостат. Студенту важно помнить, что тем раньше от начала заболевания производится посев. Тем больше шансов получить положительный результат. И, наоборот, чем позже взята кровь, тем меньшее количество возбудителя в ней находится и положительные результаты получаются реже. А при нормальной температуре – совсем редко. Следует знать, что для повышения числа положительных результатов гемокультуры рекомендуется, при отсутствии противопоказаний, за 15-20 минут для взятия крови ввести подкожно 1мл 0,1% раствора адреналина, что способствует сокращению селезенки и выходу в кровяное русло возбудителей (например, при тифозно-паратифозных заболеваниях) Предварительный результат посева при тифо-паратифозных заболеваниях получают через 2-3 дня, а окончательный – через 7-10 дней. Следует помнить, что увеличение кратности посевов крови (три дня подряд на подъеме температуры) значительно повышают частоту выделения микробов из крови. У леченных больных кровь для посева следует брать 5-6 раз.
Люмбальную пункцию проводит врач.
Медицинская сестра осуществляет: - подготовку инструментов; - подготовку больного; - помощь врачу при проведении манипуляции; - обеспечение правильного ухода за больным после проведения пункции.
Цель проведения люмбальной пункции – лечебная и диагностическая.
Оснащение. Стерильные ватные шарики, пинцет, 3% спиртовой раствор йода (йодинола), шприц 2,0 мл или 5,0 мл, две иглы, 0,5% раствор новокаина, игла для спинномозговой пункции с мандреном, стерильные пробирки, спирт, стерильные салфетки, лейкопластырь, стерильные резиновые перчатки, бланки направлений в клиническую и бактериологическую лабораторию.
1. Больного поместить в положение сидя, нагнувшись вперед, или лежа на боку с приведенными к животу коленями.
2. Обеззаразить руки, одеть стерильные резиновые перчатки.
3. Место пункции (точка между четвертым и пятым поясничными позвонками) и близлежащую площадь обработать спиртовым раствором йода (йодинолом).
4. Провести анестезию кожи новокаином.
5. Провести люмбальную пункцию: иглу с мандреном ввести в точку между остистыми отростками четвертого и пятого поясничных позвонков.
6. Снять мандрен (из иглы струйно или капельно должна вытекать жидкость) и подставить стерильную пробирку. Собрать необходимое количество жидкости на исследование.
7. Вставить в иглу мандрен и осторожно извлечь иглу.
8. Обработать место прокола и наложить стерильную повязку.
Примечание: - транспортировка больного в палату осуществляется в горизонтальном положении, лежа на животе, на каталке; - первые 2-3 часа больной должен лежать на животе без подушки; - строгий постельный режим обязателен в течение суток.
Правила забора и посева крови на стерильность и гемокультуру
Производится при тифо-паратифозных заболеваниях, сепсисе, менингококковой инфекции или других инфекциях, сопровождающихся лихорадкой, причем на протяжении всего лихорадочного периода болезни, но лучше в начальном периоде или в разгаре болезни (при выраженной бактериемии). Для исследования берут кровь из вены локтевого сгиба, у маленьких детей кровь берут в меньшем количестве из мочки уха, пятки, пальца. Пробы крови отбирают после тщательной обработки кожи с соблюдением правил асептики, одноразовым стерильным шприцем. Посев на питательные среды стерильного материала (кровь или другие, содержащие микробов жидкости у здоровых лиц) также лучше делать у постели больного, либо помещать в стерильную посуду, содержащую вещества, препятствующие свертыванию крови 0,3% раствора цитрата натрия, 0,1% раствор оксалата натрия). Обычно берут 5-10мл крови и засевают во флакон, содержащий 50-100 мл среды. Для этого используют для флакона с питательной средой (один для аэробов, другой для анаэробов). Посев крови производится на жидкие питательные среды – 10% желчный бульон, 1% сахарный бульон, двухфазную среду, а также жидкие и полужидкие среды для культивирования анаэробов в разведении 1:10. Флаконы с питательной средой получают в лаборатории, переливание крови из шприца во флакон необходимо производить над пламенем спиртовки, предварительно сняв иглу. Флакон с посевом направляется в лабораторию, а в вечернее и ночное время помещают в термостат. Студенту важно помнить, что тем раньше от начала заболевания производится посев. Тем больше шансов получить положительный результат. И, наоборот, чем позже взята кровь, тем меньшее количество возбудителя в ней находится и положительные результаты получаются реже. А при нормальной температуре – совсем редко. Следует знать, что для повышения числа положительных результатов гемокультуры рекомендуется, при отсутствии противопоказаний, за 15-20 минут для взятия крови ввести подкожно 1мл 0,1% раствора адреналина, что способствует сокращению селезенки и выходу в кровяное русло возбудителей (например, при тифозно-паратифозных заболеваниях)
Предварительный результат посева при тифо-паратифозных заболеваниях получают через 2-3 дня, а окончательный – через 7-10 дней. Следует помнить, что увеличение кратности посевов крови (три дня подряд на подъеме температуры) значительно повышают частоту выделения микробов из крови. У леченных больных кровь для посева следует брать 5-6 раз.
Дата добавления: 2015-07-11; просмотров: 435 | Нарушение авторских прав
Читайте в этой же книге:
Брюшной тиф (мероприятия в очаге) | В очаге проводится санитарно-просветительная работа. | Противоэпидемические мероприятия при сальмонеллезе | Лечебные сыворотки - методика введения, отрицательная и положительная внутрикожная проба | А - подготовка к взятию кала; | Уход при брюшном тифе и паратифах | Трансмиссионные инфекции | Зоонозы |mybiblioteka.su - 2015-2018 год. (0.008 сек.)
ПРАВИЛА ВЗЯТИЯ КРОВИ ПРИ ПОСЕВЕ НА СТЕРИЛЬНОСТЬ
- Перед процедурой взятия крови выньте флаконы для гемокультур из холодильника.
- Для взрослых и детей (весом > 40 кг) используют 2 флакона на один анализ с оранжевой и серой пластиковыми крышками.
- Для детей раннего возраста, чей вес менее 40 кг - 1 флакон с розовой крышкой (педиатрический).
- Флаконы должны быть согреты до комнатной температуры. Для ускорения процесса можно поместить флаконы в ёмкость с тёплой (но не горячей) водой.
- Перед взятием крови отломить у флаконов пластиковые крышки и для дезинфекции обработать поверхность внутренних крышек салфеткой, смоченной 70% этиловым спиртом в течение 1 минуты.
1. Кожу над пунктируемой веной тщательно обрабатывают 70% этиловым спиртом, затем 1-2% настойкой йода 30 сек.
2. После высыхания обработанного участка, не прикасаясь руками к обработанной поверхности, производят венепункцию.
3. Для взятия крови используется та же технология, что и при взятии крови в пробирку (в нашем случае, узкое и длинное горлышко флакона вставляется в холдер вместо пробирки и прокалывается резиновая крышка).
4. Флаконы, как и пробирки, имеют отрицательное давление, поэтому кровь набирается до тех пор, пока давление не станет равным атмосферному, что соответствует ~ 10 мл. В педиатрическом флаконе отрицательное давление соответствует объёму 3-5 мл.
5. Флаконы должны быть промаркированы с указанием фамилии, инициалов, даты рождения и даты взятия материала.
6. После завершения процедуры йод удаляют с кожи салфеткой с 70% этиловым спиртом и область прокола закрывают лейкопластырем. Попросите пациента подержать руку согнутой в локтевом сгибе для того, чтоб предотвратить образование гематомы. В случаях остро возникшего сепсиса следует проводить 2-3-кратные исследования с интервалом 30-60 мин. Кровь на исследование рекомендовано брать во время подъема температуры, а не на высоте лихорадки.
СОДЕРЖИМОЕ ИЗ ЗУБО-ДЕСНЕВОГО КАРМАНА
1. Осторожно промойте десневой карман и прилегающую поверхность зуба стерильным физиологическим раствором, удалив слюну, остатки пищи и зубной налёт.
2. Осторожно удалите с помощью инструментов участок воспаленной ткани и, соблюдая правила асептики, перенесите его в пробирку с питательным бульоном. Энергично перемешайте содержимое с помощью тампона, входящего в транспортную систему со средой Эймс с углем так, чтобы он хорошо пропитался жидкостью. Далее тампон поместите в пробирку со средой.
3. Если получить биоптат не удается, то энергично потрите стерильным бумажным или другим подходящим по размеру аппликатором (или зубной нитью) в десневом кармане. Стерильными ножницами отрежьте исследуемый край аппликатора над открытой пробиркой с бульоном, так чтобы он попал в неё. Далее действуйте, как описано выше. Для исследования непригоден весь аппликатор, т.к. часть его контаминирована посторонней флорой с перчаток персонала.
АСПИРАТ ИЗ ВЕРХНЕ-ЧЕЛЮСТНОЙ ПАЗУХИ
1. Производят пункцию верхнечелюстной пазухи.
2. Далее содержимое аспирационного шприца переносят на стерильный тампон, входящий в состав транспортной системы Эймс с углем.
АБСЦЕСС (ОТКРЫТЫЙ)
1. Удалите поверхностный экcсудат салфеткой, смоченной стерильным физиологическим раствором.
2. Удалите жидкость из глубины.
3. Энергично прикасаясь, соберите тампоном исследуемый материал или удалите кусочек с приподнятого края абсцесса.
4. Поместите тампон в пробирку с транспортной средой.
АБСЦЕСС ЛИМФОУЗЛА
1. Обработайте поверхность кожи (слизистой) салфеткой, смоченной 70% спиртом, высушите стерильной марлевой салфеткой.
2. Проколите стенку абсцесса с помощью иглы и шприца и наберите содержимое, соблюдая правила асептики, перенесите на тампон, входящий в состав транспортной системы Эймс с углем.
3. Далее поместите тампон в транспортную среду.
БУККАЛЬНЫЙ ЦЕЛЛЮЛИТ
1. Промойте поверхность слизистой над местом наибольшего воспаления салфеткой, смоченной стерильным физиологическим раствором.
2. С помощью иглы и шприца попробуйте аспирировать содержимое из мягких тканей, далее наберите в шприц через эту же иглу небольшое количество стерильного физиологического раствора.
3. Перенесите жидкость из шприца в стерильную сухую пробирку.
4. Вскройте упаковку с транспортной средой Эймс, пропитайте тампон собранной в пробирку жидкостью и поместите его в пробирку со средой.
Проведение анализа крови на стерильность
Анализ крови на стерильность проводят в лабораторных условиях. Микробиологическое исследование определяет показатели бактериальной микрофлоры. Процедура проводится в лабораторных условиях.
Медицинские показания
При выявлении инфекционного эндокардита у пациента проявляются следующие симптомы:
- сердечная недостаточность;
- высокая температура;
- изменение показателей крови.
В норме в крови бактерии отсутствуют. Проведение анализа крови на стерильность предусматривает сбор посева, который хранят в термосе на протяжении нескольких дней при температуре 37-38° С. Организм человека инфицирован, если отмечается рост бактерий. Чтобы уточнить диагноз, бактерии пересеиваются в новую среду. К патогенным микроорганизмам медики относят стрептококк, синегнойные палочки, дрожжевые грибы и прочие бактерии. Лабораторные исследования играют важную роль в жизни людей, страдающих от низкой иммунной системы. Чтобы взять кровь, потребуются стерильная пробирка, жгут, шприц, медицинские перчатки.
Медики рекомендуют сдавать кровь на стерильность перед терапией. Подобная технология исключает получение ложноотрицательного результата. Подобный посев подтверждает наличие таких недугов, как сепсис, менингит и пиодермия.
Для определения типа бактерии потребуется изучить возбудителей. Если микробы попадают в организм, тогда лаборанты определяют, какой они несут риск для заражения внутренних органов. Полученный результат покажет, какое лечение назначить больному.
С помощью такого анализа медики устанавливают наличие конкретной бактерии и определяют стадию развития недуга. В результатах анализа содержится информация о чувствительности организма пациента к антибиотикам.
Основные рекомендации
Чтобы пройти анализ, больной должен выполнить следующие рекомендации:
- не употреблять алкогольные напитки в течение нескольких дней до начала процедуры;
- исключить из рациона жирную пищу;
- не курить за несколько часов до сдачи крови.
Врач назначает курс лечения после сбора крови. Если пациент здоров, тогда кровь считается стерильной. В противном случае в организме человека присутствуют гнойные и септические недуги. Процедура сдачи крови на стерильность назначается больным с неясной длительной лихорадкой. Если исследование проводится для определения чувствительности человеческого организма к медицинским препаратам, тогда подобная методика позволит определить неэффективное применение предыдущих лекарств.
Сепсис и бактерии появляются в крови из-за ослабленного организма пациента либо при наличии микроорганизмов, в том числе условно-патогенного типа. При исследовании особое внимание специалисты уделяют эпидермальному стафилококку, который выступает в качестве гемокультуры. Чтобы определить его клиническое значение, проводят несколько исследований.
При проведении подобной процедуры лаборант должен помнить о риске заражения внутренних органов пациента. Чтобы найти местонахождение пораженного участка, проводят полное обследование пациента на предмет поражения. Затем больной обращается за помощью к врачу узкого профиля. Он назначит соответствующее лечение.
Кровь можно сдать на разных периодах заболевания. Рекомендуется проводить такую процедуру на первой стадии развития недуга либо в активный период. Забор крови осуществляют из вены в области локтевого сгиба. У маленьких деток забор крови производят из пятки или пальца. Предварительно обрабатывается кожа. При этом специалист должен соблюдать правила асептики.
Из вены больного забирают 5-10 мл жидкости. Для такого исследования потребуется пробирка с питательной средой. Ее можно получить в лаборатории. Кровь переливают из шприца во флакон. Предварительно поджигают сухой спирт и снимают иголку. Затем емкость помещают в термостат либо сразу отправляют в лабораторию для проведения подробного исследования.
В редких случаях положительный результат получают при нормальной температуре. Увеличить число положительного результата гемокультуры можно с помощью 0,1%-го раствора адреналина. Состав вводят подкожно за 20 минут до начала забора крови. Подобная процедура назначается при отсутствии противопоказаний. Данный раствор сокращает селезенку и тем самым способствует попаданию возбудителей в ток крови. Предварительные результаты исследования готовы через 3 дня после сдачи крови.
Для получения окончательного результата потребуется подождать 10 дней.
Врач обязательно назначает лечение после полного обследования пациента и получения точного результата исследования крови больного на стерильность. При необходимости пациенту назначают домашнее или амбулаторное комплексное лечение.
Оцените статью:
(Нет голосов) Загрузка... Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе