Когда делать узи на овуляцию
Когда делать УЗИ на определение овуляции?
Любая пара планирующая завести ребенка знает, что лучшим моментом для зачатия считается период овуляции. И это, пожалуй, единственный момент, когда происходит оплодотворение. Все остальные дни остаются «нулевыми», то есть неподходящими для зачатия.
Естественно, что каждая женщина желает знать, что это за дни, на когда они припадают и как их можно определить. Методик определения существует множество, но один из самых достоверных считается ультразвуковое исследование (УЗИ). Об этом и о многом другом мы сегодня расскажем в статье.
Что такое овуляция и ее признаки
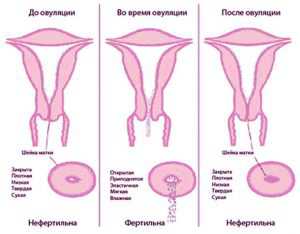 Овуляция – это выход яйцеклетки из яичников. В каждой представительницы прекрасной части человечества этот день наступает в разное время цикла. Принято считать, что он припадает на 14 день, но это не значит, что каждая дама может начинать планировать малыша в этот период. Но все дело в индивидуальности организма.
Овуляция – это выход яйцеклетки из яичников. В каждой представительницы прекрасной части человечества этот день наступает в разное время цикла. Принято считать, что он припадает на 14 день, но это не значит, что каждая дама может начинать планировать малыша в этот период. Но все дело в индивидуальности организма.
Обычно на 14 день овуляция приходит к тем женщинам, у которых цикл состоит из 28 дней. Соответственно, если цикл короче или длиннее, то и день Х ближе либо дальше.
Многие девушки знают, когда у них происходит овуляция, потому что чувствуют свое тело, как никто другой. Всё просто, есть определенные признаки, которые указывают на приближение периода.
Рассмотрим самые частые признаки овуляции:
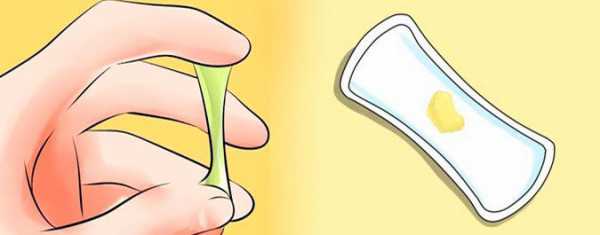
- Слизистые выделения. В основном всегда меняется консистенция и обильность выделений. Так называемая слизь, которая выделяется с помощью шейки матки, становится похожа на сырое яйцо, более водянистая. Помимо этого, количество выделений значительно возрастает.
- Боль в яичниках. Некоторые дамы отмечают у себя ноющие боли в области яичников. Такие боли могут быть недолгими, а могут и продолжаться до нескольких дней, пока не прекратится овуляция.
- Повышенное сексуальное влечение. Здесь, наверное, постаралась матушка природа. Почему-то так происходит, что во время овуляции хочется секса больше, чем в другие дни цикла. Таким способом она подсказывает женщине, что это самый благоприятный период для зачатия.
- Набухание и увеличение молочных желез. Такое состояние объясняется гормональным всплеском в организме женщине, ведь возможно ей в этом месяце предстоит забеременеть.
- БТ. Одним из самых ярких признаков является базальная температура. Скачок такой температуры смогут заметить те дамы, которые ведут базальные графики и видят по ним любое изменение в своем организме.
- Шейка матки. На кресле у гинеколога, врач может заметить некоторые изменений шейки матки. Она становится мягче, поднимается выше и расширяется.
- Переменчивое настроение. В дни овуляции девушки могут стать восприимчивы к различным вкусам, а их настроение может меняться мгновенно и часто.
Вышеизложенные признаки могут и не присутствовать в жизни женщины. Поэтому люди позаботились и придумали специальные способы на определение овуляции.
Способы определения овуляции
Даже те женщины, которые могут похвастаться регулярным и систематическим месячным циклом, имеют периодические сбои в работе организма, и, как результат, отклонения овуляции.
А о тех девушках, которые имеют постоянные сбои менструального цикла и говорить нечего. Поэтому для всех существуют специальные методы определения овуляции. Каждый из них имеет высокую степень точности.
Способы определения овуляции:
- Тест. Первый метод включает в себя покупку специального теста на овуляцию. Приобретают его в аптеках, магазинах, супермаркетах, подобных местах. Но здесь лучше всё-таки отдать предпочтение государственным аптекам.
В комплект входят полоски, похожие очень на тесты на беременность и специальная диаграмма, по которой можно определить предполагаемые дни проведения процедуры.
Суть теста заключается в том, что женщина в предполагаемый день должна помочиться на него. Лютеинизирующий гормон, который вырабатывается перед началом овуляции за 1-2 дня, должен дать сигнал, что пора планировать зачатие. То есть, на тесте появятся две полоски, и это будет означать, что в течение максимум 48 часов произойдёт день Х. Если же тест выдаст только одну полоску, стоит процедура повторить на следующий день.
Недостатком такого метода является ложный его показатель. Такое может случиться в случае, когда тест изготовлен с дефектом либо женщина имеет овуляторные нарушения. Например, преждевременная лютеинизирующая фолликула, структура оболочки яичников достаточно плотная. Ещё одним существенным недостатком считается их дороговизна.
- Базальная температура. Достаточно популярным и бесплатным способом определения овуляции считается измерения базальной температуры. По температурным показателям девушки строят графики, и когда в середине цикла видят западание графика, значит, произошёл выход яйцеклетки из доминантной фолликулы.
В данном методе стоит внимательно отнестись к правилам измерения температуры. Они очень просты и одновременно сложны. Измерять базальную температуру нужно в одном и том же месте на протяжении всего периода планирования, может и чуть больше, если требуется наблюдение за состоянием плода. Измерять базальную температуру можно в трёх местах: рот, влагалище и анус. В прямой кишке считается самый точный показатель.
Далее обязательно замерять стоит только после пробуждения, чтобы тело находилось в состоянии спокойствия не менее 4-х часов. К этому стоит отнестись серьезно, ведь при любых минимальных движениях, например, хождение в туалет за два часа перед пробуждением, повлечёт за собой ложный показатель температуры.
Если правило выше соблюдено, то измерить базальную нужно сразу, как только проснулись. При этом не делать резких движений. Поэтому подготовиться стоит заранее: с вечера заведите будильник на время пробуждения и положите его около себя, чтобы далеко не тянуться за ним. Также положите возле себя градусник по тем же соображениям. И как только зазвенит будильник, выключите его и вставьте градусник в место измерения.
Измерять градусником стоит не менее 5 минут и во время этого попытаться лежать максимально спокойно.
Кстати, о градусниках: в принципе можно использовать любой, если вы в нем уверены, но обычные ртутные считаются более достоверными.
Ещё одним условием, с которым стоит считаться – это время замера температуры. Оно должно быть одним и тем же. То есть, независимо от выходных и рабочих дней, время остаётся неизменным. Например, если в будние дни измеряете базальную температуру в 6 часов утра, то и в выходные продолжаете измерять в 6 утра. Конечно, не получится полноценно отсыпаться в свои законные выходные, но это обязательное условия, если хотите получить точные показатели.
Недостатком данного метода, как вы уже догадались, является самоконтроль. Тяжело контролировать саму себя.
- Календарь. Третий метод – это календарный способ. Он подходит далеко не всем, так как не все женщины имеют чёткий и постоянный цикл.
Его суть заключается в определении дня овуляции с помощью обычного календаря. О нем уже было сказано чуть выше, но напомним еще раз.
Сам день овуляции при стабильном менструальном цикле припадает на середину. Если у женщины длительность цикла 28 дней, тогда овуляция произойдет на 14 день. При таком способе определения овуляции нельзя сказать наверняка, когда она произойдет, поэтому нужно ориентироваться еще и на свои ощущения.
- УЗИ. И последний, наверное, самый точный метод определения – это ультразвуковой мониторинг (УЗИ). Когда его делать, в чем его суть мы рассмотрим ниже.
Когда эффективней всего делать УЗИ на овуляцию
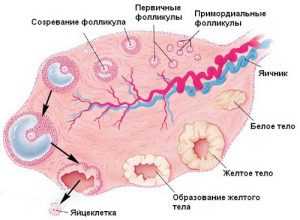 Если с данным вопросом обратится к врачу, то он самостоятельно определит правильный день для УЗИ, высчитав его по циклу женщины.
Если с данным вопросом обратится к врачу, то он самостоятельно определит правильный день для УЗИ, высчитав его по циклу женщины.
Если же девушка хочет сама обратиться в кабинет УЗИ для наблюдения за созреванием фолликулы ко дню Х, то она может также высчитать предполагаемую дату. Если её цикл носит систематический и постоянный характер, ей будет достаточно четырех сеансов УЗИ.
Принято считать первый день цикла – это первый день кровотечений. Каждый цикл женщины индивидуальный. Но, в среднем, на 8-10 день цикла стоит идти делать первое УЗИ. Например, если цикл состоит из 30 дней, то 10 день именно тот день, когда обращаются в кабинет мониторинга.
Те случаи, когда девушка жалуется на нестабильный цикл, то уже на третий день после окончания кровянистых выделений нужно делать УЗИ.
- Скорее всего, на первом мониторинге фолликула с «сюрпризом» должна иметь размер 1,5 см.
- Второе УЗИ делается через три дня после первого и фолликула вырастает до размера 2-х см, а то и больше.
- Третий осмотр должен стать заключительным – доминантная фолликула достигает своего пика 2,5 см, после чего она неизбежно рвется.
Бывает, что на втором УЗИ наблюдается регрессия фолликулы – это уменьшение размера фолликулы. Из чего следует, что овуляции так и не будет. В таких случаях врач должен определить причину такого поведения и устранить её, иначе, зачатия может и не быть вовсе.
Либо другая ситуация, когда фолликула увеличилась до нужных размеров, а выхода яйцеклетки так и не произошло. Тогда УЗИ продолжают проводить до начала месячных.
Если далее данная фолликула продолжает свой рост, она уже превращается в кисту. Её достаточно легко спутать с доминантной фолликулой.
Поэтому так важно проводит мониторинг на протяжении нескольких циклов.
Как проводится процедура фолликулометрии
Наблюдения могут проводить двумя способами:
- Трансабдоминально. Пациентка лежа на животе обнажает полностью живот и лобок. Датчик УЗИ двигается по поверхности живота.
- Трансвагинальное УЗИ с помощью вагинального датчика. В этом случае пациентка должна снять нижнее белье (трусы), лечь на спину, подтянуть коленки к себе и раздвинуть ноги. На специальный датчик УЗИ надевают презерватив и водят его во влагалище. Данный метод предполагает внутреннее исследование. Такая процедура совершено безболезненна.
Фолликулометрия предполагает наблюдение за несколькими показателями одновременно:
- рост доминантной фолликулы;
- наличие желтого тела в яичнике;
- исчезновение «пустой» фолликулы после овуляции;
- появление свободной жидкости в тазе.
Помимо этого, если женщина сдала кровь на анализ в это время, то результат покажет повышенный уровень прогестерона.
Как правильно подготовится к УЗИ
В принципе, особой подготовке к фолликулометрии на овуляцию не существует. Но есть небольшие требования: нужно в данном периоде максимально убрать из рациона продукты, провоцирующие газообразования в кишечнике, так как они мешают чётко видеть фолликулы.
Например, к таким продуктам относят:
- Семейство бобовых (фасоль, горох, подобное);
- Разнообразные капусты;
- Газированные напитки, воду с «бульбашками»;
- Чёрный хлеб;
- Алкоголь.
Если метод обследования выбран трансабдоминально, то за час до УЗИ стоит выпить много чистой и негазированной воды, не меньше литра. И пока процедура не будет сделана, нельзя мочиться. То есть, данный метод предполагает полный мочевой пузырь.
И наоборот, когда способ УЗИ вагинальный, мочевой пузырь должен быть опустошён. Поэтому перед проведением процедуры посетите дамскую комнату.
Преимущества и недостатки УЗИ
 Как и в любом обследовании, выявление овуляции на УЗИ имеет свои преимущества. Их большинство.
Как и в любом обследовании, выявление овуляции на УЗИ имеет свои преимущества. Их большинство.
Но есть и один существенный недостаток – дороговизна процедур. Хотя, далеко не для всех это его можно назвать недостатком.
Несмотря на этот «недостаток», определение овуляции через УЗИ дает 100% результат и ожидания оправдаются.
Преимущества определения овуляции с помощью УЗИ очевидны:
- Узнать день овуляции с помощью УЗИ мониторинга можно со 100%-ной гарантией. Опытный врач не сможет не увидеть когда фолликул созрел и готов к выходу.
- С помощью УЗИ многие девушки избежали и выявили у себя проблемы с репродуктивной системой на ранней стадии.
- Ещё одним плюсом есть то, что УЗИ помогает понять происхождение нарушения в месячном цикле. Также он покажет и состояние эндометрии дамы.
Главным же и единственным недостатком есть его дороговизна. Посудите сами, процедуру стоит делать минимум четыре раза за цикл, а нужно посмотреть хотя бы два таких цикла.
Итого, получается минимально 8 раз нужно обратиться в кабинет УЗИ и, причём в определённые дни. А это уже не только дорого, но и неудобно, потому что требует много свободного времени.
Но, в принципе, на что только не пойдёт женщина, которая мечтает о материнстве.
Отзывы пациенток об фолликулометрии
Многие представительницы прекрасной части человечества утверждают, что с помощью УЗИ смогли благополучно зачать малыша. Получается, что данный метод отлично подходит тем парам, которые мечтают о скором оплодотворении, о чем говорят отзывы счастливых пациенток.
Помимо этого, с помощью фолликулометрии врачи наблюдают результат лечения бесплодных женщин. И в процессе могут менять методики лечения, чтобы повысить эффективность результата.
УЗИ достаточно сложная процедура, поэтому её должен делать опытный специалист, который отлично разбирается в данном способе определения овуляции.
Ведь увидеть «главную» фолликулу не легко, а она может и перестать расти либо желтое тело решит созреть раньше времени, а яйцеклетка так и не выйдет. Всё это может спровоцировать задержку зачатия. Поэтому важно быть уверенным в своем специалисте, ведь нам нужен сто процентный результат попадания.
ПОНРАВИЛАСЬ СТАТЬЯ? ПОДЕЛИСЬ С ДРУЗЬЯМИ!УЗИ на овуляцию
Наличие овуляции, является одним из ведущих факторов, свидетельствующих о способности женщины к зачатию. Существует немало способов определения дня овуляции, опирающихся на косвенные признаки, включающие в себя оценку различных физиологических изменений, происходящих с женским организмом в преддверии и, непосредственно, в день выхода яйцеклетки.
Практически все методы диагностики овуляции достаточно трудоемки и, в большинстве случаев, требуют регулярного посещения поликлиники и проведения серии дорогостоящих лабораторных исследований. Но, даже опираясь на результаты проведенных тестов, точность диагностики не превышает 50%, так как сам факт развития фолликула, подтверждаемый изменением базальной температуры и гормональными изменениями, не свидетельствует о наступлении полноценной овуляции.
Ультразвуковой мониторинг фолликулогенеза обладает значительно большими возможностями, сочетающими высокую информативность и финансовую доступность. При проведении УЗИ на овуляцию, можно получить исчерпывающую информацию не только о развитии и полноценности развившегося фолликула, но и о состоянии других систем, прямо или косвенно влияющих на успешность зачатия.
Преимущества УЗИ
Существует распространенное мнение, что наличие менструальных кровотечений (даже нерегулярных), является гарантией наличия овуляции. Такое мнение в корне ошибочно. Появлению созревшей яйцеклетки из фолликула предшествует серия гормональных изменений, стимулирующих рост и выход яйцеклетки. Увеличение уровня эстрадиола, вырабатываемого растущим фолликулом, влияет на рост эндометриального слоя матки и стимулирует выработку гормона гипофиза, способствующего разрыву фолликула и выходу яйцеклетки.
После произошедшей овуляции, разорвавшийся фолликул трансформируется во временную железу, продуцирующую прогестерон, основное назначение которого подготовка эндометрия к имплантации оплодотворенной яйцеклетки и создание условий для ее развития. Как определить овуляцию? Все неинвазивные методы, используемые для подтверждения произошедшей овуляции, основываются на регистрации, с помощью лабораторных тестов, уровня гормонов и измерении базальной температуры, повышение и понижение которой, обусловлены влиянием эстрадиола и прогестерона.
Проведение функциональных тестов, таких как визуальная оценка растяжимости цервикальной слизи, степени расширения шейки матки и определение наличия слизистой пробки в цервикальном канале, требует многократного посещения гинеколога и опирается на субъективные ощущения врача, поэтому не гарантирует получение достоверных результатов.
 Цервикальная слизь, выделяемая из шейки матки в предовуляторной фазе, по консистенции напоминает яичный белок
Цервикальная слизь, выделяемая из шейки матки в предовуляторной фазе, по консистенции напоминает яичный белок В отличие от всех вышеперечисленных методов, УЗИ показывает не только все этапы развития фолликула, но и изменения состояния эндометриального слоя и наличие желтого тела, после произошедшей овуляции. Подтвердить данные, полученные с помощью УЗИ можно выполнив лабораторный анализ на определение уровня прогестерона. Как правило, достаточно одной гормональной пробы, что позволяет существенно снизить затраты на обследование.
Информативность ультразвукового метода значительно превосходит все остальные, что подтверждают многочисленные исследования. При обнаружении несоответствия между данными УЗИ и данными, полученными другими способами, исход обследования всегда соответствовал ультразвуковым данным. Нельзя не отметить и такой аспект ультразвуковой диагностики, как возможность предсказания вероятного срока наступления овуляции.
При определении овуляции с помощью других методов, отрицательный результат свидетельствует лишь о том, что ее нет, но нельзя судить будет ли она позже или ее не бывает вообще. УЗИ же, показывает фолликулы на различных стадиях развития, что позволяет рассчитать предположительное время окончательного формирования и выхода полноценной яйцеклетки. Обязательным условием получения полной и качественной диагностической информации, является проведение УЗИ внутривагинальным датчиком на оборудовании последнего поколения.
Показания
Основной целью использования трансвагинального УЗИ является необходимость осуществления контроля за развитием и выходом, естественно сформированного фолликула, при нарушенном или нормальном менструальном цикле.
Показаниями к проведению УЗ-мониторинга фолликулометрии, являются следующие состояния:
Можно ли на УЗИ не увидеть беременность?- нерегулярный менструальный цикл;
- отсутствие менструаций в течение длительного времени;
- планирование беременности;
- отсутствие беременности после года регулярной половой жизни без применения противозачаточных средств;
- гормональные нарушения (эндокринное бесплодие).
Одним из важнейших критериев оценки функциональных показателей яичников, является овариальный резерв, определяющий возможность яичников, произвести здоровый фолликул с жизнеспособной яйцеклеткой. Поскольку под воздействием эстрадиола формируется сразу несколько растущих фолликулов, их количество, определяемое с помощью ультразвукового исследования, отражает количественные показатели работы фолликулярного аппарата и позволяет составить представление о репродуктивном потенциале пациентки.
Актуальна оценка овариального резерва и при стимуляции фолликулогенеза, перед забором яйцеклеток с целью осуществления ЭКО. Известно, что для выполнения ЭКО надо большое количество качественных фолликулов (от 7 до 15), что существенно повышает шансы на развитие здорового эмбриона с высокой вероятностью на имплантацию, после помещения его в полость матки. В то же время, чрезмерная стимуляция, при хорошем ответе яичников, может привести к развитию большого количества неполноценных фолликулов.
Поскольку индукция яичников у каждой конкретной пациентки протекает по индивидуальной схеме, необходим постоянный контроль за воспроизводимостью фолликулов. УЗИ, сочетая в себе неинвазивность, быстроту и простоту выполнения позволяет отследить количество и качество получаемых яйцеклеток. Необходимость получения большого количества фолликулов обусловлено проведением дальнейшего отбора лучших ооцитов (7–10), а затем эмбрионов, которых остается 5–7. Наиболее качественные (класс А или В) переносят в полость матки.
Важно! При слабом ответе яичников на стимулирующую терапию и получении недостаточного количества яйцеклеток, отбор эмбрионов осуществляют, опираясь не на качество, а на жизнеспособность, что значительно снижает шансы на положительные результаты лечения.
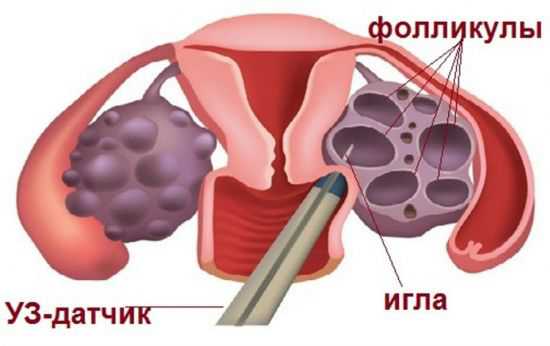 Забор яйцеклеток для ЭКО осуществляется с помощью аспирационной иглы через влагалище под контролем ультразвука
Забор яйцеклеток для ЭКО осуществляется с помощью аспирационной иглы через влагалище под контролем ультразвука Однократное проведение УЗИ не дает возможности оценить все этапы развития фолликула, констатировать факт произошедшей овуляции и оценить качество сформированного на месте фолликула желтого тела. Особенно затруднительно узнать время овуляции у женщин с нерегулярным менструальным циклом, так как одно обследование не показывает динамических изменений, происходящих в репродуктивной системе женщины.
Сколько раз необходимо сделать УЗ-обследование, чтобы получить максимальное количество полезной информации? УЗ-мониторинг фолликулогенеза делают 3–4 раза в течение одного менструального цикла. Конкретные дни проведения диагностики определяют индивидуально у каждой конкретной пациентки, исходя из продолжительности и регулярности менструального цикла. При классическом 28-дневном цикле первое обследование назначается на 10 день от начала менструаций.
Во время обследования определяют количество фолликулов, находящихся в преовуляторной стадии развития. Число обнаруженных фолликулов, является определяющим в оценке овариального резерва яичников. На этом сроке целесообразно проводить общую оценку состояния матки и яичников, особенно на предмет наличия новообразований (кисты, миомы, полипы). Вторая процедура выполняется через 2–3 дня. Основная цель исследования на этом сроке – определение наличия и размеров доминантного фолликула.
По его размерам и темпам роста можно предположить время овуляции (обычно это 13–14 день цикла) и следующую диагностическую процедуру проводят именно в это время. Цель третьего исследования – констатация факта разрыва фолликула и выхода яйцеклетки. Четвертое исследование проводят не всегда, так как, нередко, бывает достаточно первых трех процедур. Для подтверждения полноценности произошедшей овуляции, исследование проводят через 1 день, во время которого оценивают наличие и размеры желтого тела.
Когда делать УЗИ на овуляцию при нерегулярном менструальном цикле решает врач, основываясь на информацию, полученную после внепланового УЗИ и непосредственно от пациентки о частоте менструальных кровотечений и дате последних менструаций. Как правило, первое исследование назначают на 5 день цикла. Поскольку длительность нерегулярного менструального цикла может варьироваться в широких пределах (от 23 до 35 дней), для получения полной информации может потребоваться проведение большего или меньшего количества УЗИ.
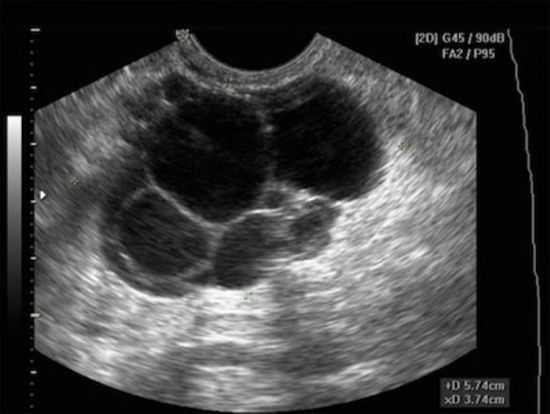 После подготовки к ЭКО, на сканограмме яичника определяются сразу 5 полноценных фолликулов
После подготовки к ЭКО, на сканограмме яичника определяются сразу 5 полноценных фолликулов Результаты
На сканограмме яичников, полученной при проведении первого УЗИ можно увидеть несколько небольших анэхогенных образований – фолликулов. К моменту исследования, уже определяется доминантный фолликул, выделяющийся среди прочих более крупными размерами, достигающими 0,8–1,2 см. Одновременно с осмотром придатков, оценивают толщину эндометриального слоя матки, который в норме должен составлять 0,6–0,8 см.
Второе сканирование позволяет оценить темпы роста доминантного фолликула, ежесуточный прирост которого, составляет около 2 мм. В зависимости от временного интервала между процедурами диаметр фолликула достигает 1,6–1,8 см. Толщина эндометрия на момент второго исследования должна составлять 1,5–1,7 см. Свидетельством произошедшей овуляции по УЗИ во время третьего сканирования, является исчезновение из поля зрения анэхогенного образования и появление жидкости в позадиматочном (дугласовом) пространстве.
На месте фолликула определяется желтое тело, изменяются и УЗ-характеристики эндометриального слоя. Если удалось визуализировать доминантный фолликул непосредственно перед овуляцией, то, в первую очередь, оценивают его размер, который является одним из показателей полноценности созревшей яйцеклетки. Нормальный размер предовуляторного фолликула должен составлять 2,0–2,4 см.
Важно! Оптимальным размером фолликула, повышающим вероятность наступления беременности, считается 2,1–2,3 см, но поскольку данный показатель чрезвычайно зависим от физиологических особенностей женщины, полноценная яйцеклетка может созреть и в 18 мм фолликуле.
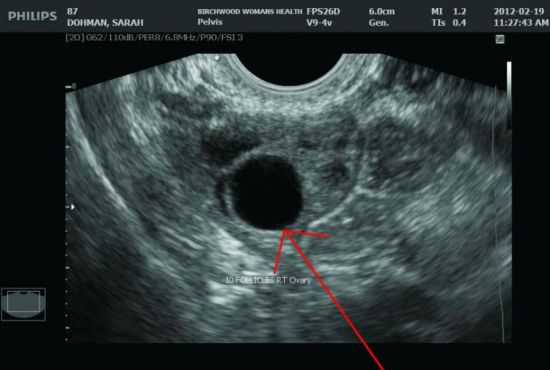 На сканограмме, полученной на 10 день менструального цикла среди нескольких фолликулов определяется доминантный
На сканограмме, полученной на 10 день менструального цикла среди нескольких фолликулов определяется доминантный 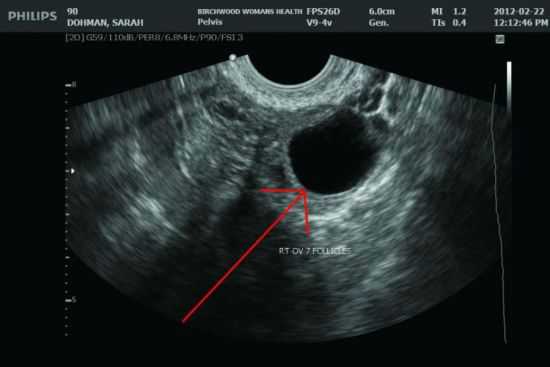 На сканограмме, полученной на 14 день цикла можно увидеть разрыв фолликула
На сканограмме, полученной на 14 день цикла можно увидеть разрыв фолликула 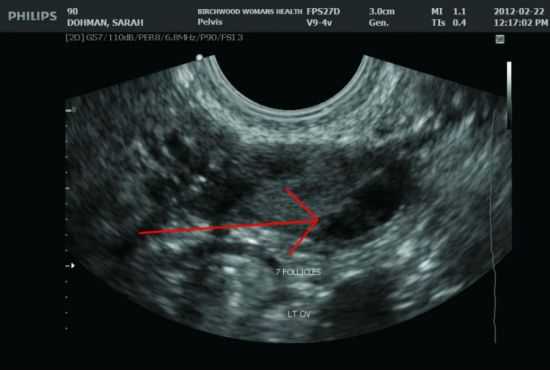 О произошедшей овуляции свидетельствует исчезновение овулировавшего фолликула и наличие жидкости в позадиматочном пространстве
О произошедшей овуляции свидетельствует исчезновение овулировавшего фолликула и наличие жидкости в позадиматочном пространстве Наряду с констатацией факта, произошедшей овуляции, УЗИ помогает увидеть и патологические состояния, приводящие к нарушению репродуктивной функции. Одним из признаков наличия аномалий в развитии фолликула считается увеличение его диаметра, в предовуляторной фазе, более 2,5 см. Как правило, при большом размере фолликула нарушается соотношение вырабатываемых гормонов, что приводит к преждевременному образованию желтого тела до наступления овуляции (лютеинизация неовулировавшего фолликула).
Обнаружение отклонений, приводящих к нарушению овуляции, зависит от того, на какой день проводится исследование. Отсутствие или недостаточный размер доминантного фолликула, обнаруженного во время первых исследований, свидетельствуют о гормональной недостаточности (эндокринное бесплодие). Если на третьем и четвертом обследовании, выполняемом с целью определения факта произошедшей овуляции, по-прежнему определяется неовулировавший фолликул, смотрят на его размеры, наличие желтого тела и уровень прогестерона и эстрогена.
Уменьшение диаметра, свидетельствует об атрезии (остановки в развитии и обратной регрессии), сохранение в течение продолжительного времени прежних размеров – о персистенции фолликула, а увеличение более 2,6 см в диаметре – о формировании фолликулярной кисты. Во всех случаях требуется тщательный анализ всех сопутствующих изменений (толщины эндометрия, уровня гормонов).
Важно! Одним из недостатков УЗ-мониторинга фолликулогенеза, является зависимость качества полученных результатов от опыта и профессионализма УЗ-специалиста. Поэтому для правильной интерпретации результатов, полученные данные должен посмотреть лечащий врач и дать им личную оценку.
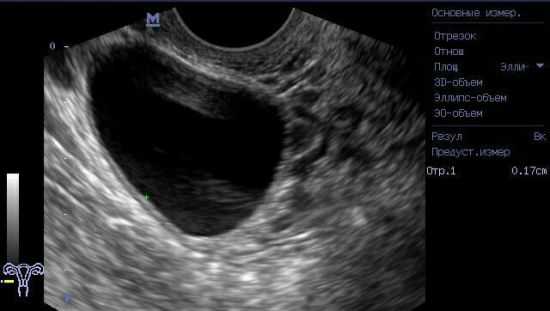 На сканограмме: фолликулярная киста
На сканограмме: фолликулярная киста Несмотря на большое количество преимуществ трансвагинального УЗИ в мониторинге фолликулогенеза, нельзя считать его результаты абсолютно идеальными. Это связано с тем, что диагностические критерии, на которые опирается информативность метода, в определенной мере, считаются косвенными и неспособны отразить степень зрелости яйцеклетки, что является определяющим фактором в целесообразности назначения того или иного лечения.
Полезные советы по планированию беременности: когда делать УЗИ на овуляцию?
Для женщин, планирующих зачатие ребенка, очень важно, не упустить момент овуляции, который происходит всего раз в течение менструального цикла. Процесс оплодотворения невозможен без слияния яйцеклетки со сперматозоидом, и чтобы зачатие было успешным, применяются различные методики определения овуляции. Самым достоверным и надежным способом является ультразвуковой мониторинг (УЗИ). С помощью него с точностью можно определить, когда у пациентки произойдет созревание фолликула яичников и выход яйцеклетки для оплодотворения.

И все же, достаточно часто женщины самостоятельно определяют момент овуляции, для этого им требуется только лишь прислушиваться к своим ощущениям. На что стоит обратить внимание? Как отследить когда она начинается, и какие признаки и симптомы ее сопровождают?
Признаки наступающей овуляции
- Самые заметные признаки, это выделения и изменение консистенции выделяемой из матки слизи. Она, как правило, всегда становится обильной, при этом меняет свой цвет и запах.
- Косвенные признаки овуляции – это ноющая умеренная боль разной продолжительности в нижней части живота.
- Половое влечение. Женщины в этот период более возбудимы и испытают повышенное половое влечение. Удивительно, но сама природа подсказывает им, что они готовы к зачатию. Данные признаки проявляются практически у всех женщин.
- Болезненность и набухание молочных желез. Эти признаки скорее косвенные, установить по ним точную дату довольно сложно.
- Базальная температура. Для женщин ведущих дневник и постоянно измеряющих температуру, признаки становятся очевидными, когда она повышается до 37 градусов.
- Изменения на гормональном уровне. Именно эти признаки учитывают тесты на овуляцию.
- Изменения шейки матки. Гинекологи отмечают, что она немного поднимается, расширяется и размягчается. Эти признаки говорят о готовности женщины к зачатию.
- Слабовыраженные косвенные признаки – это перепады настроения и изменения вкусовых предпочтений.
Это самые существенные признаки, но все они сугубо индивидуальны и у каждой женщины проявляются по-разному.
Процесс УЗИ мониторинга
Осмотр делают трансвагинальным датчиком ультразвукового аппарата, который вводится во влагалище пациентки, при этом желательно подложить ей под ягодицы небольшую подушку, чтобы улучшить обзорный угол для датчика.
Обследование проводят на ультразвуковом аппарате, и составляет оно не одну процедуру, а несколько, с промежутками между первой и второй фазами менструального цикла. После предполагаемого наступления овуляции, на вторые или третьи сутки проводят контрольное обследование, чтобы подтвердить наличие яйцеклетки.
При помощи аппарата специалист определяет:
- каковы размеры яичников;
- есть ли фолликулы в яичниках, и сколько их;
- размер доминантного фолликула;
- есть ли отклонения в развитии;
- присутствие желтого тела.
Как происходит зачатие и когда нужно делать УЗИ?
Разобраться можно на примере менструального цикла, который равен 30 дням. На 10 день цикла из всего количества вторичных фолликулов образуется доминантный. При первой процедуре осмотра можно увидеть доминантный фолликул, выделяющийся своими размерами до полутора сантиметров.
Для большинства случаев, это один фолликул, находящийся в одном из яичников. Но их может быть и несколько, ввиду природной особенности или проводимой ранее овуляционной стимуляции. Результат этого – многоплодная беременность, конечно, если все фолликулы созрели.
Если УЗИ мониторинг назначается пациентке впервые, то будет разумным, делать его, начиная с первых дней менструального цикла. Это нужно для того, чтобы подтвердить способность яичников производить необходимые фолликулы. Когда делать первый УЗИ осмотр? Первая процедура ультразвукового мониторинга проводится на 9 или 10 день цикла, однако, если у пациентки отмечались овуляции перед намеченными сроками, эффективней будет проводить процедуры на 2-3 дня раньше. Для этого не требуется предварительной подготовки, главное условие, чтобы мочевой пузырь пациентки не был заполнен.
Когда делать второй УЗИ осмотр? Второй осмотр проводится через трое суток, на тринадцатый день цикла. Снова подтверждается наличие доминантного фолликула, который уже к тому времени составляет почти два сантиметра в диаметре. Или же напротив, врач может определить, что его настигла регрессия, и отследить его на мониторе уже невозможно.
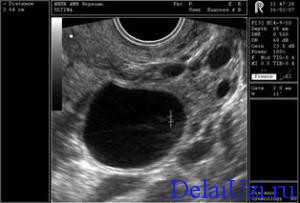
Когда делать третий УЗИ осмотр? На третьей процедуре доминантный фолликул достигает своих максимальных размеров – 2,5 сантиметра в диаметре. Если дальнейший процесс пройдет успешно, фолликулярная оболочка рвется, а созревшая яйцеклетка попадает в брюшную полость, далее по фаллопиевым трубам в матку. Приблизительно через сутки яйцеклетка может быть оплодотворена, если этого не произошло, она погибает. У яйцеклетки очень короткий срок жизни по сравнению со сперматозоидом.
Контрольная процедура УЗИ
Для того чтобы точно убедиться, была овуляция или нет, нужно дополнительно пройти контрольное обследование. Это такой же важный момент, как и весь процесс УЗИ мониторинга, потому что присутствие в яичниках доминантного фолликула не означает, что он обязательно высвободит созревшую яйцеклетку, оболочка может и не порваться.
Контрольный осмотр нужно обязательно делать не позднее трех суток после предполагаемой овуляции.
Процесс считается успешным если:
- доминантное тело уже отсутствует в яичнике;
- определяется желтое тело;
- имеется некоторое количество жидкости в пространстве позади матки.
Очень важно не опоздать с проведением контрольного осмотра, после того как пройдет трое суток, определение каких-либо параметров станет уже невозможным.
Значимость УЗИ при планировании беременности
Особенно важно проходить ультразвуковое обследование тем парам, которые планируют беременность, на протяжении долгого времени, но пока безрезультатно. Сегодня существует множество методов, к примеру, основанных на построении графика базальной температуры или по расчету дня по календарю.
Есть даже специальные приборы, определяющие признаки овуляции по химическому составу слюны. Но самым точным и достоверным является ультразвуковой мониторинг. Он помогает определить с большой точностью, благоприятный для оплодотворения период времени.
Необходимо также отметить и психологические аспекты. Ведь в остальных методах определения невозможно уверенно сказать женщине, когда у нее наступит оплодотворение и стоит ли ждать положительных результатов. После проведения (УЗИ) ультразвукового мониторинга врач точно может рассказать пациентке о предстоящей беременности.
Когда нужно делать УЗИ на овуляцию?
Ультразвуковая диагностика (УЗИ) прочно обосновалась в нашей жизни, каждый человек несколько раз в год при помощи ультразвука исследует свои органы. Но особое значение такой вид исследования приобретает для женщин, ведь трансвагинальное УЗИ – надежный и точный способ оценить состояние органов репродуктивной системы, иногда это единственный доступный способ осуществить достоверную диагностику. Таким образом, УЗИ – неотъемлемая часть жизни женщины.
Иногда приходится слышать и такой термин – «УЗИ во время овуляции». К сожалению, не все женщины в силу слабого полового воспитания знают, что это за процесс, его признаки и на какой день менструального цикла можно ее определить. Не каждая женщина знает, зачем нужно делать подобное УЗИ, чем оно отличается от обычного трансвагинального, когда его следует делать и обязательно ли такое обследование для всех. Ответы на эти и другие вопросы помогут разобраться в ситуации.
Что такое овуляция?
Овуляция – это ключевой этап менструального цикла женщины, позволяющий ей зачать ребенка. В этот момент выходит в маточную трубу и разрывается созревший в яичнике фолликул, таким образом «высвобождается» яйцеклетка. Дальше эта яйцеклетка проходит в фаллопиеву трубу, где происходит ее встреча со сперматозоидом, оплодотворение и транспортировка в маточную полость. Таким образом, основной сутью овуляции является освобождение яйцеклетки для встречи со сперматозоидами.
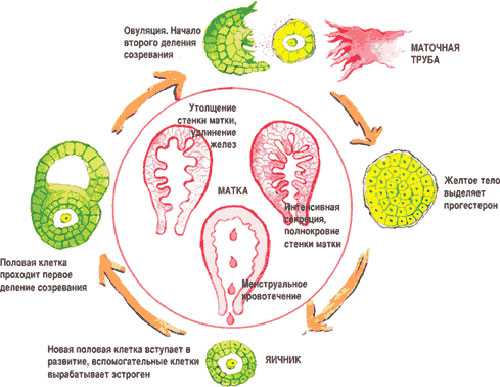
Цикличный процесс образования яйцеклеток
Сам процесс делится на несколько стадий:
- Ранняя фаза (на этом этапе в яичнике может вызревать сразу несколько фолликулов, однако, лишь один (в редких случаях эта цифра выше) опережает по росту и развитию своих «собратьев» — это признаки доминантного фолликула. Его размеры могут достигать около 15-20 миллиметров, в то время как остальные прекращают свое развитие и «затухают»).
- Выход из яичника (доминантный фолликул может достигать размера 25 миллиметров и после продолжает свой путь в фаллопиеву трубу– именно при таких размерах возможен овуляционный процесс и дальнейшее зачатие).
Что это за исследование?
Любое ультразвуковое исследование основано на принципе эхогенности – способности тканей отражать ультразвук. Ткани различной плотности отражают его по-разному, поэтому на экране возникает изображение различных оттенков: от черного до белого; таким образом формируется «картинка» органов. Важно отметить, что делать ультразвуковой мониторинг абсолютно безопасно, так как такие лучи не приносят никакого вреда организму, не облучают фолликулы, как принято считать от незнания, и не оказывают отрицательного влияния на будущий плод. После такого обследования также недопустимы никакие негативные реакции.
Зачем проводят такую диагностику?
Основная цель – отследить момент овуляции. В обычной ситуации этот момент, конечно, важен для здоровья женщины, но не требует обязательного мониторинга.
Но все меняется, если пациентка собирается забеременеть, ведь именно когда осуществляется выход яйцеклетки, возникает наиболее благоприятный для зачатия момент. Таким образом, УЗИ – это прекрасный и результативный способ обнаружить данный процесс: УЗИ мониторинг позволяет определить как созревание фолликула, так и непосредственной выход яйцеклетки.
Также при планировании беременности важно определить насколько здорова женщина, не развиваются ли патологические процессы в ее организме, готова ли она вынашивать плод, отметить признаки начинающихся аномальных процессов. Поэтому диагност помимо основной функции такого УЗИ выполняет исследование всей репродуктивной системы пациентки.
Когда проводится?
Овуляция – явление, возникающее всего раз за весь менструальный цикл. В идеале этот момент наступает в середине цикла, примерно на 10-14 день, это время и является самым благоприятным для проведения мониторинга, чтобы вовремя определить подходящий момент для зачатия, потому что после будет уже поздно. Вызревание фолликула необходимо отслеживать каждые пару дней, пока точно не произойдет овуляционный процесс, чтобы убедиться в нормальном функционировании репродуктивной системы.
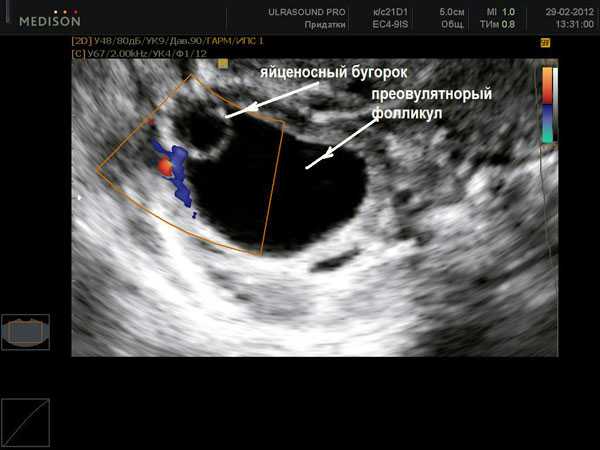
Картина УЗИ близкая к овуляции, визуализируется доминантный фоликул
Можно ли заметить момент выхода яйцеклетки без УЗИ?
Организм обычно всячески сигнализирует женщине, что настал тот самый долгожданный момент, происходит это на 10-14 день от начала месячных. Признаки довольно характерны, и их можно заметить, даже не имея медицинского образования. Косвенными признаками овуляции обычно являются следующие:
- Увеличивается количество выделений до одной столовой ложки в день. Важно, что они должны быть прозрачные, без цвета и запаха, вязкие. Кровь, резкий неприятный запах и ненормальный цвет должны вызвать подозрения о протекании болезни в организме женщины.
- Разрыв фолликула может сопровождаться как тянущей, так и сильной резкой болью в животе.
- Повышается либидо.
- Происходят изменения на уровне гормонов после выхода фолликула.
- Возможна болезненность молочных желез.
В любом случае, эти признаки могут проявиться в другие дни менструального цикла, а могут и вовсе не проявиться, поэтому слепо полагаться на них не стоит. Все-таки УЗИ мониторинг – это единственно достоверный способ узнать о подходящем моменте для зачатия.
Нужна ли специфическая подготовка?
Поскольку овуляция – процесс независимый от подготовительных мер пациентки, то почти никакой особенной подготовки и не требуется. Необходимо лишь выполнить простой гигиенический алгоритм (сходить в душ перед походом к врачу, надеть свежее нижнее белье). УЗИ желательно делать, когда мочевой пузырь пуст, наполненность будет мешать специалисту проводить исследование и объективно оценивать полученные данные.
Как проходит сам процесс УЗИ?
Женщине необходимо снять одежду ниже пояса, лечь на кушетку на спину, согнуть ноги в коленях и слегка раздвинуть их. Специалист-диагност надевает специальный презерватив на продолговатый датчик, смазывает особым гелем для улучшения проводимости ультразвука и более комфортного хода обследования и вводит во влагалище пациентки. Затем, поворачивая датчик под разными углами, специалист получает на экране монитора изображение внутренних органов и оценивает его в соответствии со стандартами УЗИ.
После, выполнив все необходимые манипуляции, врач выводит датчик. Затем происходит расшифровка полученных данных и сопоставление показателей с нормой, составляется заключение, распечатывается и прикладывается снимок.
Такое ультразвуковое исследование занимает не больше пятнадцати минут, а также удобно тем, что никак не влияет на состояние организма пациентки после, и она, только покинув кабинет врача, может заниматься обычными делами.
Связана ли такая ультразвуковая диагностика с болью?
Несмотря на то, что эта процедура неприятна на психологическом уровне, физически она не вызывает никаких болезненных ощущений. В момент, когда врач по необходимости вращает датчик, может быть слегка неудобно и неприятно, но в любом случае это не связано с болью. Также ввод датчика в тело пациентки не может травмировать влагалище и внутренние органы, а также повлиять на овуляционный процесс.
Что именно оценивает специалист?
Диагност традиционно дает оценку размеру яичников, количеству развивающихся фолликулов, наличие, размер и локализацию доминантного фолликула, отмечает наличие и развитие желтого тела. Одновременно врач осматривает и все остальные органы, и ткани репродуктивной системы, чтобы убедиться в здоровье пациентки.
Как проявляется эхографическая картина при овуляции?
Если менструальный цикл не сопровождается каким-то аномалиями, то специалист-диагност во время обследования отмечает следующее: наличие фолликула достаточных для овуляционного процесса размеров непосредственно перед ним, во время овуляции отмечается исчезновение доминантного фолликула и первые признаки, которые говорят о том, что желтое тело начинает формироваться.
Нужно ли проводить УЗИ после?
Да, чтобы удостовериться в нормальном ходе естественных процессов желательно сделать контрольное УЗИ, когда фолликул уже лопнул. После овуляционного процесса появляется желтое тело в полости яичника и в малом тазу присутствует свободная жидкость. Также после овуляционного процесса могут возникнуть патологические ситуации, хотя на первый взгляд все выглядит нормально.
Возможно ли обнаружение каких-либо патологий на таком обследовании?
Поскольку врач с помощью ультразвука осматривает не только яичники и фаллопиевы трубы, но и всю область придатков, то возможно обнаружение не только аномалий, связанных непосредственно с объектом исследования, но и патологий всех органов репродуктивной системы. Традиционно на УЗИ можно увидеть следующие патологии:
- Сбой в менструальном цикла (основной признак – отсутствие созревшего фолликула в соответствующий период, отсутствие развивающихся фолликулов, отсутствие признаков желтого тела после овуляционного процесса).
- Атрезия доминантного фолликула (в данном случае фолликул, достигнув необходимых размеров, вдруг прекращает свое дальнейшее развитие и начинает регрессировать; о такой патологии обычно говорит то, что желтое тело так и не появилось, кроме того какая-либо жидкость также не может быть видна в позадиматочном пространстве, поскольку овуляционный процесс так и не завершился).
- Новообразования злокачественного либо доброкачественного характера.
- Кисты яичников.
- Миома (нововобразование мышечной ткани матки доброкачественного характера).
- Эндометриоз (основные признаки – разрастание верхнего слоя маточного эпителия, кровяные выделения и боли в животе).
- Спаивание маточных труб.
- Аденомиоз (разрастание эндометрия маточной полости в другие слои, а также мышечную ткань).
- Фолликулярная киста (возникает в том случае, если фолликул достигает нужных размеров, но не прекращает свое развитие. Размер такого фолликула превышает 25 миллиметров, происходит это из-за наполнения его жидкостью. В дальнейшем не происходит его разрыва, а следовательно и выхода яйцеклетки в полость брюшины).
Существует ли вероятность врачебной ошибки при таком УЗИ?
Не заметить овуляционный процесс или спутать его с другими достаточно трудно даже начинающему специалисту, поэтому УЗИ с данной целью достоверно в 95% случаев. Однако, человеческий фактор в ультразвуковом исследовании исключить невозможно. Неопытный диагност может неверно поставить патологию органов репродуктивной системы, тем самым смутив женщину, ведь в таком случае она уже будет не планировать зачатие ребенка, а заниматься лечением может несуществующих болезней.
В случае, если пациентка подозревает специалиста в некомпетентности, стоит обратиться в другую клинику для обследования. Также уточнить или подтвердить результат ультразвукового мониторинга может анализ крови, повышенный уровень гормона прогестерона указывает на овуляционный процесс. Эти методы можно сочетать для более продуктивного планирования будущей беременности у женщины.
Ультразвуковое исследование с целью диагностики овуляционного процесса – эффективный метод планирования беременности. УЗИ обладает многими преимуществами: безболезненность, доступность, точность, достоверность. Такой метод диагностики предпочтителен, когда необходимо обнаружить развитие фолликула и его выход из яичника, поскольку эхографические признаки овуляционного процесса более показательны, чем внешние признаки.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе