Клинический анализ мокроты
 [Клинический анализ мокроты]
[Клинический анализ мокроты]
Общий клинический анализ мокроты
Клиническое исследование мокроты включает изучение физических (макроскопических), химических свойств, а также микроскопическое, бактериоскопическое и бактериологическое исследования.
При проведении общего клинического анализа мокроты необходимо помнить о правилах сбора материала. Собирать мокроту надо после тщательного полоскания рта и горла в чистую сухую чашку Петри в утренние часы натощак.
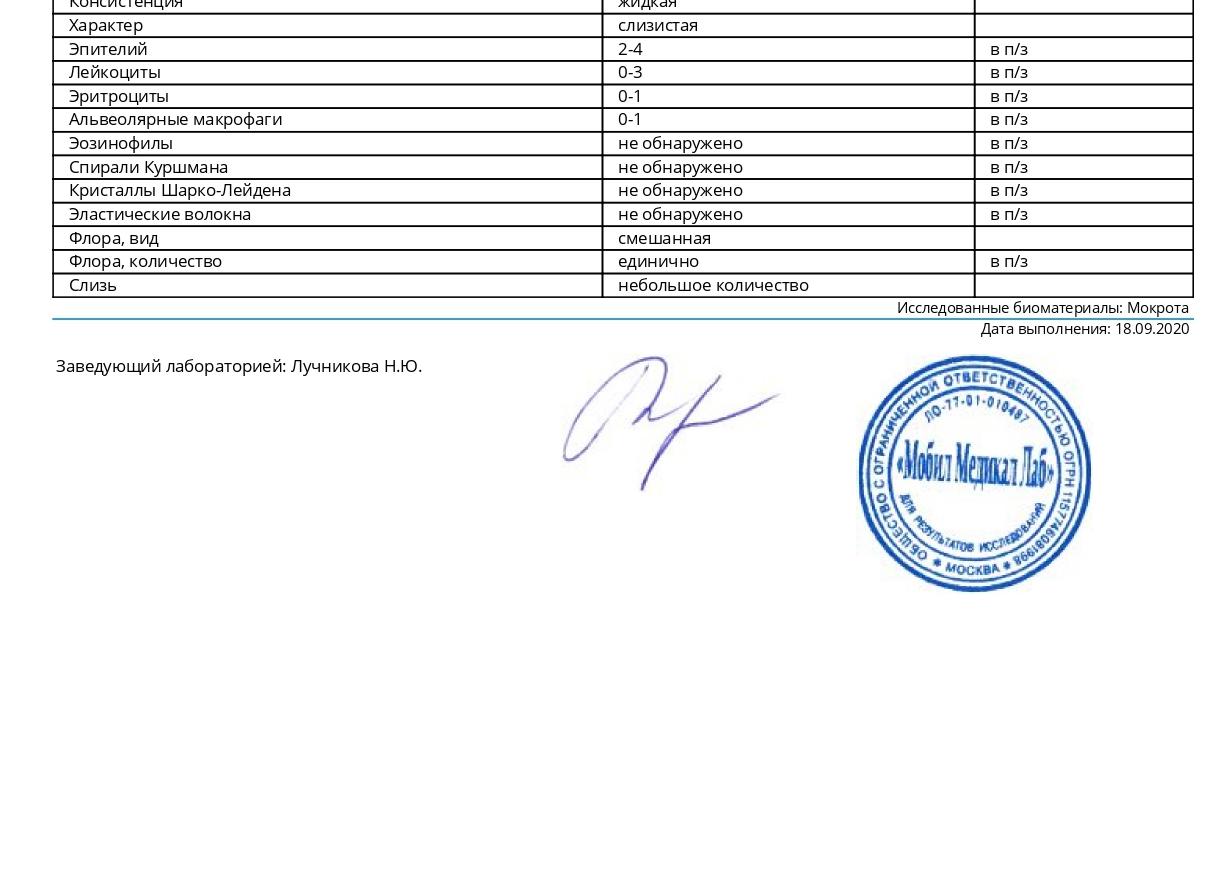
При макроскопическом изучении мокроты обращают внимание на количество, цвет, запах, консистенцию, слоистость, ее характер, наличие различных включений.
Количество мокроты варьируется в широких пределах в зависимости от характера заболевания. Так, скудное количество патологического секрета выделяется при трахеите, остром бронхите, бронхиальной астме и бронхопневмонии. Обильное – при полостных процессах в легких (бронхоэктазы, абсцесс, гангрена).
Слоистость. Двухслойная мокрота (гной и плазма) характерна для абсцесса легкого, трехслойная (гной, плазма и комочки слизи на поверхности) – для бронхоэктатической болезни, кавернозного туберкулеза легких.
Характер мокроты определяется наличием слизи (слизистая мокрота), гноя (гнойная), крови (кровавая). Чаще всего мокрота состоит из смеси слизи и гноя (слизисто-гнойная, гнойно-слизистая), слизи и крови (слизисто-кровянистая). Серозная мокрота представляет собой пропотевшую в полость бронхов плазму крови и выделяется главным образом при отеке легких.
Мокрота, состоящая из слизи, выделяется при воспалительных процессах (острых бронхитах, бронхопневмониях, бронхиальная астма), гнойная мокрота – при открытом в бронх абсцессе легкого, бронхоэктазах. Кровавая мокрота наблюдается при легочных кровотечения (туберкулез, злокачественные новообразования и др.).
Консистенция мокроты может быть вязкой, густой или жидкой. При большом количестве слизи в мокроте, например при бронхиальной астме, мокрота вязкая. При наличии большого количества форменных элементов, клеток (гноя) мокрота бывает густая. При большом количестве мокроты и наличии плазмы в ней консистенция становится жидкой.
Цвет мокроты зависит от ее консистенции и характера. Так, слизистая мокрота – прозрачная. Слизисто-гнойная – с желтоватым оттенком, гнойно-слизистая – желтовато-зеленая. Слизисто-кровянистая мокрота – с ржавым оттенком, кровавая мокрота – красного цвета, серозная мокрота – прозрачно-желтая, пенистая.
Запах появляется чаще всего при задержке мокроты в бронхах и полостях легких. Свежевыделенная мокрота обычно не имеет запаха. Резкий неприятный запах мокроты может быть при бронхоэктатической болезни, абсцессе легкого, зловонный – при гангрене легкого.
Микроскопическое исследование мокроты проводят в нативных и фиксированных окрашенных препаратах.
Нативный препарат исследуют под микроскопом вначале под малым, а затем под большим увеличением. В нативном препарате можно обнаружить клеточные, волокнистые и кристаллические элементы.
Клеточные элементы. Плоский эпителий – это слущенный эпителий слизистой оболочки ротовой полости, не имеет диагностического значения, так как встречается практически у всех обследуемых.
Цилиндрический эпителий – эпителий слизистой оболочки бронхов и трахеи встречается в больших количествах при остром приступе бронхиальной астмы, остром бронхите.
Макрофаги – клетки костномозгового происхождения встречаются при различных воспалительных процессах в бронхах и легочной ткани (пневмонии, бронхиты). Важное диагностическое значение имеет обнаружение макрофагов, содержащих гемосидерин («клетки сердечных пороков»), они имеют в цитоплазме золотисто-желтые включения. Эти клетки встречаются в мокроте у больных с застойными являениями в малом круге кровообращения, при инфарктах легкого, кровоизлияниях в легочную ткань.
Лейкоциты – круглые клетки с обильной зернистостью. Встречаются при любых воспалительных процессах в полости рта, бронхах, легких.
Эритроциты – двухконтурные овальной формы клетки желтоватого цвета, не имеющие зернистости. В большом количестве.
Полная версия методического пособия представлена на фотографиях.
Клинический анализ мокроты
Clinical analysis of sputum
Описание исследования
Подготовка к исследованию:
Мокрота для анализа собирается с утра, перед едой в подготовленную чистую емкость. После сбора мокроты емкость нужно закрыть крышкой и отнести в лабораторию. Перед процедурой желательно прополоскать рот чистой водой. Если мокрота плохо отделяется, то заранее назначаются отхаркивающие средства, теплое питье.
Исследуемый материал: Мокрота
Мокротой является патологический секрет из дыхательных путей и легких. Выделяется при кашле или отхаркивании больного человека. У здорового человека мокрота выделяется в небольшом количестве, и он ее просто проглатывает. Клинический анализ мокроты необходим для диагностики и выявления причины заболеваний легких. Клинический анализ мокроты является довольно распространенным методом исследования в практике семейного врача.
С помощью клинического анализа мокроты будут исследоваться следующие показатели мокроты:
— Количество. Колеблется от 10 мл и более.
— Цвет. Может быть бесцветная, зеленоватая, ржавая, желто-зеленая, серая.
— Запах. Обычно не имеет запаха. Но может быть и гнилостным запахом.
— Характер мокроты. Варьирует от слизистого характера до гнойно-слизистого, гнойного, серозного, кровянистого.
— Состав (слизь, клетки, волокна, включения, микроорганизмы).
Клинический анализ мокроты включает в себя непосредственную оценку цвета и запаха мокроты лаборантом, исследование при помощи увеличительных стекол, а также исследование под микроскопом окрашенных мазков и нативного материала.
Информация, касающаяся референсных значений показателей, а также сам состав входящих в анализ показателей может несколько отличаться в зависимости от лаборатории!
Норма:
В норме мокроты у здорового человека не должно быть.
— Диагностика острых и хронических заболеваний легких.
— Длительно сохраняющийся кашель с мокротой.
— При подозрении на туберкулез, опухоль, глистную инвазию легких.
-Контроль лечения заболеваний легких и дыхательных путей.
Данное исследование включает в себя несколько показателей, то есть является комплексным и назначается врачом с учетом клинической картины заболевания.
Общий клинический анализ мокроты
.
определяют количество, цвет, запах, консистенцию, характер мокроты;
проводят микроскопическое исследование мокроты с целью обнаружения скопления клеточных элементов, кристаллов Шарко-Ляйдена, эластических волокон, спиралей Куршманна, элементов новообразований (атипичных клеток) и др.; Кристаллы Шарко-Ляйдена — образования из белковых продуктов в результате распада эозинофилов. Обнаружение их в мокроте характерно для бронхиальной астмы. Спирали Куршманна — образования, состоящие из слизи, чаще всего обнаруживаются при бронхиальной астме.
I.ПОДГОТОВКА К МАНИПУЛЯЦИИ
1. Приготовьте:
- Сухую, чистую, стеклянную емкость
- набор для чистки зубов;
- бланки направлений в лабораторию;
- авторучку;
- перчатки;
- стакан с водой или слабым антисептическим раствором.
2. Информируйте пациента о ходе предстоящей процедуры, получите его согласие на проведение процедуры.
3. Наденьте перчатки.
II.ВЫПОЛНЕНИЕ МАНИПУЛЯЦИИ
1. Дайте пациенту чистую емкость
2. Проследите, чтобы пациент:
· тщательно почистил зубы (утром за 2 часа до исследования), затем прополоскал рот кипяченой водой или слабым антисептическим раствором перед сбором мокроты;
· аккуратно снял крышку с емкости и не прикасался пальцами к внутренней поверхности крышки;
· поднес ко рту открытую емкость (не прикасаясь к ней губами) и откашлял в нее небольшое количество мокроты; Закрыл крышкой.
ЗАПОМНИТЕ ! пациент не должен прилагать усилия для отхаркивания, если в данный момент он не может выделить мокроту.
3. Заполните направление в клиническую лабораторию, прикрепите его к емкости с мокротой.
Следует помнить, что мокроту до исследования в лаборатории можно хранить не более 1-2 час. в холодильнике при температуре +4º С. Поэтому нужно доставить материал в лабораторию как можно быстрее, снабдив его сопроводительным документом.
III.ОКОНЧАНИЕ МАНИПУЛЯЦИИ
1. Спросите больного о самочувствии.
2. Отправьте емкость с мокротой в лабораторию.
3. Уберите все лишнее.
4. Снимите перчатки.
5. Вымойте руки.
ПРИМЕЧАНИЕ: мокроту для исследования собирают во время кашлевого толчка Медицинская сестра должна обучить пациента правилам сбора мокроты во время кашлевого толчка. Обычно собирают утреннюю порцию мокроты. Пациенту следует внушать необходимость соблюдения всех правил сбора мокроты
Бактериологическое исследование мокроты
Проводится с целью выявление в мокроте микрофлоры и определение её чувствительности к антибиотикам;
Алгоритм подготовки как для общего анализа, но посуда берется стерильная в бактериологической лаборатории. На дне емкости будет соответствующая питательная среда. Мокрота собирается утром натощак, до назначения антибиотиков. Нельзя касаться внутренней поверхности посуды ни ртом, ни руками. После откашливания мокроты, сразу же закрыть емкость крышкой. Доставить в лабораторию не позже 1-1,5 часов.
Исследование мокроты на БК методом флотации
Для исследования на микобактерии туберкулеза мокроту собирают в чистую емкость с крышкой в течение суток, а при необходимости (малое количество мокроты) в течение 3 суток, сохраняя ее в прохладном месте
Исследование мокроты на АК-атипичные клетки
При взятии мокроты на атипичные клетки (опухолевые клетки) следует помнить, эти клетки быстро разрушаются, поэтому исследуют свежевыделенную мокроту. Подготовка и сбор мокроты такие же как и для общего анализа. Посуда выдается стерильная.
Исследование мочи
Исследование мочи имеет большое диагностическое значение не только при заболеваниях почек и мочевыводящих путей, но и при болезнях других органов и систем.
Различают следующие основные методы исследования мочи.
1. Общий анализ мочи:
• определяют цвет, прозрачность, запах, реакцию, относительную плотность;
• проводят микроскопию осадка, составляющими которого выступают форменные эле-
менты — эритроциты, лейкоциты, эпителиальные клетки, цилиндры, а также кристаллы и аморфные массы солей;
• осуществляют химический анализ на выявление белка, глюкозы, кетоновых тел, били-
рубина и уробилиновых тел, минеральных веществ.
2. Количественное определение форменных элементов в моче:
• проба Нечипоренко — подсчитывают количество форменных элементов в 1 мл мочи;
• проба Амбюрже — подсчёт клеточных элементов проводят в моче, собранной за 3 ч с пе
ресчётом на минутный диурез;
3. Проба Зимницкого (для оценки концентрационной и выделительной функций почек):
проводят сопоставление относительной плотности мочи в порциях, собранных в разные периоды одних суток (начиная с 6 ч утра каждые 3 ч в отдельные банки), и анализ соотношения дневного и ночного диуреза.
4. Бактериологическое исследование мочи — его проводят при инфекционных воспали-
тельных заболеваниях почек и мочевыводящих путей.
5. Определение ряда параметров в моче, собранной за сутки: суточный диурез, содержа-
ние белка, глюкозы и др.
Подготовка больных к исследованию
Медицинская сестра должна обучить пациентов технике гигиенической процедуры и правилам сдачи мочи на анализ.
Больному следует объяснить, что утром накануне исследования необходимо подмыть наружные половые органы и промежность тёплой водой с мылом в определённой последовательности (область лобка, наружные половые органы, промежность, область заднего прохода) и вытереть насухо кожу в таком же порядке. Если у женщины в период сдачи анализа мочи имеется менструация, а отложить исследование нельзя, нужно посоветовать ей закрыть влагалище ватным тампоном. В ряде ситуаций при соответствующих показаниях мочу на анализ берут катетером: у женщин во время менструации, у тяжелобольных и т.д.
Ёмкости с крышкой для сбора мочи должны быть подготовлены заранее вымыты ополоснуты не менее 3 раз для удаления остатков моющего вещества и тщательно высушены. В противном случае при анализе мочи можно получить ложные результаты.
Необходимо также объяснить пациенту, где он должен оставить ёмкость с мочой, закрытую крышкой.
Сбор мочи
Сайт преподавателя МКЛИ Байбулатовой Светланы Андреевны — ОБЩИЙ КЛИНИЧЕСКИЙ АНАЛИЗ МОКРОТЫ
ОБЩИЙ КЛИНИЧЕСКИЙ АНАЛИЗ МОКРОТЫ
Общий клинический анализ мокроты предусматривает определение её физических свойств, проведение микроскопического исследования нативного материала и окрашенных мазков, а также бактериоскопическое исследование.
Мокрота — это патологическое отделяемое (секрет) лёгких и дыхательных путей (бронхов, трахеи, гортани). Она выделяется во время кашля или отхаркивания при различных заболеваниях дыхательных путей.
В норме количество мокроты невелико и обычно здоровый человек незаметно её проглатывает.
Сбор материала.
Мокроту собирают утром до приёма пищи, после тщательного полоскания рта. Чистить зубы не рекомендуется, так как может быть примесь крови.
Получают мокроту путём откашливания, а не при отхаркивании. Свежевыделенную мокроту собирают в чистую сухую стеклянную широкогорлую банку или чашку Петри. В специализированных стационарах её собирают в специальные градуированные стеклянные баночки из тёмного стекла, снабженные герметически закрывающимися крышками (плевательницы), которые используются многократно после дезинфекции и мытья.
Собранный материал доставляют в лабораторию с сопроводительным бланком, в котором помимо паспортных данных указывают предположительный диагноз и цель исследования. Мокроту исследуют тотчас после её доставки и регистрации, так как длительное стояние ведёт к размножению флоры и аутолизу (распаду) клеточных элементов. При необходимости мокроту сохраняют в холодильнике.
Мокрота часто является заразным материалом, поэтому при работе с ней необходимо соблюдать меры безопасности. Необходимо осторожно открывать плевательницы с мокротой, не взбалтывая её во избежание образования инфицирующих аэрозолей (мельчайших капелек мокроты). В целях максимальной защиты лаборантов от заражения необходимо готовить и окрашивать препараты в вытяжном шкафу.












Комментарии 0