Что такое колоноскопия кишечника
Проктолог — это один из самых нелюбимых многими врачей, визит к которому откладывают до последнего. Да и говорить о каких-либо проблемах в кишечнике считается довольно постыдным, а между тем колоректальный так уверенно набирает обороты и уносит много жизней.
И это при том что если вовремя обращаться за помощью к специалистам, диагностировать эту патологию не составляет труда. И прогнозы он имеет благоприятные, если только пациент не пришел на последней стадии рака. Обследование больных может начинаться со скрининговых тестов на выявлении скрытых кровотечений.
А также им проводят колоноскопию, ирригоскопию и сигмоскопию. Далеко не все пациенты понимают, что подразумевается под этими терминами, поэтому у больных могут возникать такие вопросы: что такое колоноскопия кишечника? Как проходит процедура? Что показывает колоноскопия? Больно ли это?
Общая информация
Процедура колоноскопии — это инструментальное исследование толстого кишечника и его нижнего сегмента (прямая кишка), которое используется для диагностики и лечения патологических состояний этой части пищеварительного тракта. Оно детально показывает состояние слизистой оболочки. Иногда эту диагностику называют — фиброколоноскопией (колоноскопия ФКС). Обычно процедуру колоноскопии кишечника проводит диагност-проктолог, которому ассистирует медсестра.
Эта диагностическая процедура подразумевает введение в анальное отверстие зонда, оснащенного на конце камерой, которая передает изображение на большой экран. После этого в кишечник нагнетается воздух, который не дает кишкам слипаться. По мере продвижения зонда детально осматриваются различные участки кишечника. В некоторых случаях проводят колоноскопию не только с целью визуализации проблем, но также она позволяет осуществить следующие манипуляции:
- сделать забор биоптата;
- удалить полипы или соединительно-тканные тяжи;
- извлечь чужеродные предметы;
- остановить кровотечения;
- восстановить проходимость кишечника в случае его сужения.
Колоноскоп — это мягкий и легко гнущийся зонд, который позволяет деликатно продвигаться по всем анатомическим структурам кишечника, не травмируя ткани и не причиняя боли пациенту.
Детям колоноскопия выполняется под общим наркозом
Проводится колоноскопия кишечника с целью подтверждения предварительного диагноза. Она позволяет точно определить место и степень патологических изменений. Это особенно уместно при таких состояниях и заболеваниях:
Диета при подготовке к колоноскопии кишечника
- кровотечение из прямой и толстой кишки (в ходе процедуры выполняется термокоагуляция);
- новообразования в кишечники доброкачественной природы (удаление полипов);
- онкопатология в толстом отделе кишечника (забор биоптата для гистологического исследования);
- болезнь Крона (гранулематозное воспалительное заболевание);
- неспецифический язвенный колит;
- полное нарушение пассажа содержимого по кишечнику;
- нарушения стула (частые диареи или хронические запоры);
- стремительная потеря веса по непонятным причинам;
- пониженный гемоглобин;
- продолжительно держащаяся субфебрильная температура.
Колоноскопия прямой кишки показана в целях профилактики 1 раз в год пациентам в возрасте от 50 лет. Особенно это касается тех, у кого имеется плохая наследственность (у близких родственников был диагностирован колоректальный рак).
Подготовка
Подготовительный процесс подразумевает такие этапы: первичная подготовка, диетическое питание, медикаментозное очищение кишечника. Точность соблюдения этих шагов позволит добиться максимально достоверных результатов.
Первичная подготовка
Если пациент длительно страдает запорами, то одних только очищающих медикаментозных средств будет недостаточно. Заранее таким больных назначают прием масла клещевины (касторка) или проведение классических клизм. Касторку принимают 2 дня подряд на ночь. Количество рассчитывают по весу. Если в среднем пациент весит около 70 кг, то вполне достаточно 60 мл средства.
Если запоры стойкие и запущенные, а касторовое масло себя не оправдывает, то рекомендованы клизмы. Чтобы совершить такую манипуляцию в домашних условиях понадобится специальный резервуар с наконечниками (кружка Эсмарха) и 1,5 литра воды комнатной температуры.
Пошаговое выполнение процедуры:
- Больной должен лечь на левый бок, а правую ногу при этом нужно выдвинуть вперед и согнуть в колене. Под тело лучше подстелить клеенку, чтобы не намочить диван или кровать.
- Кружку Эсмарка наполняют водой, зажим при этом закрыт. После этого стравливают воздух и зажим снова закрывают.
- Грелку необходимо подвесить выше уровня дивана/кровати на 1–1,5 метра.
- Насадку следует обильно смазать вазелином и аккуратно ввести ее в анальное отверстие на глубину до 7 см.
- Зажим с кружки Эсмарха снимают и впускают в пациента весь объем жидкости, после чего наконечник достают.
- Больной не должен тут же бежать в туалет, а прежде следует немного подвигаться, сжав сфинктер (5–10 минут). После этого можно справить нужду. Такую манипуляцию следует совершать 2 вечера подряд.
Сочетать прием касторки внутрь и одновременно ставить клизмы врачи не рекомендуют. После 2 дней первичной подготовки пациент должен правильно питаться и принять специальные очищающие препараты.
Еще один способ качественно очистить нижние отделы пищеварительного тракта — это за 2–3 дня до намеченной процедуры отдать предпочтение бесшлаковой диете. В этот период следует отказаться от продуктов, вызывающих повышенное газообразование. Кушать можно нежирные сорта мяса и рыбы, кисломолочные продукты, отварные овощи. Последний прием пищи должен быть не позднее чем за 8–12 часов до намеченной процедуры.
Очищение кишечника
Такие препараты, как Фортранс и Эндофальк мешают питательным веществам всасываться в ЖКТ, поэтому пища стремительно продвигается по кишечнику и быстро покидает его в жидком виде. А другая группа препаратов (Флит Фосфо-сода и Лавакол) задерживают выведение жидкости из кишечника, поэтому повышается перистальтика, смягчается кал и ускоряется очищение кишечника.
Выбирать препараты для очищения кишечника самостоятельно не рекомендуется (назначаются врачом)
Проведение процедуры
У пациентов часто воображение работает в неправильном направлении и они совершенно неправильно представляют себе, как делают колоноскопию кишечника. Им кажется, что их ждут настоящие пытки, но медицина в этом плане давно шагнула вперед. При обследовании, как правило, используется обезболивание или седация.
Колоноскопия с местной анестезией
Для этих целей используются препараты, где активным действующим веществом выступает лидокаина (Луан гель, Дикаиновая мазь, Ксилокаин гель). Их наносят на насадку колоноскопа, вводимую в анус, или смазывают ими непосредственно слизистую. Кроме того, местная анестезия может быть достигнута парентеральным введением анестезирующих средств. Но ключевое здесь то, что пациент находится в сознании.
Седация
Еще один вариант премедикации. В этом случае человек находится в состоянии, напоминающим сон. Он находится в сознании, но при этом ему не больно и не дискомфортно. Для этого применяются Мидазолам, Пропофол.
Колоноскопия кишечника под общим наркозом
Этот способ предполагает парентеральное введение лекарств, отправляющих пациента в глубокий медикаментозный сон с полным отсутствием сознания. Колоноскопия, проводимая таким образом, особенно показана в детской практике, для людей с низким болевым порогом и наблюдающихся у психиатра.
Исследование кишечника проводится в специальном кабине для проктологических исследований. Пациента просят раздеться до пояса, взамен ему дают одноразовые диагностические трусики и укладывают его на кушетку на левый бок. Ноги при этом нужно согнуть в коленях и придвинуть к животу.Когда пациент получает подобранное для него обезболивание, начинается проведение самой процедуры.
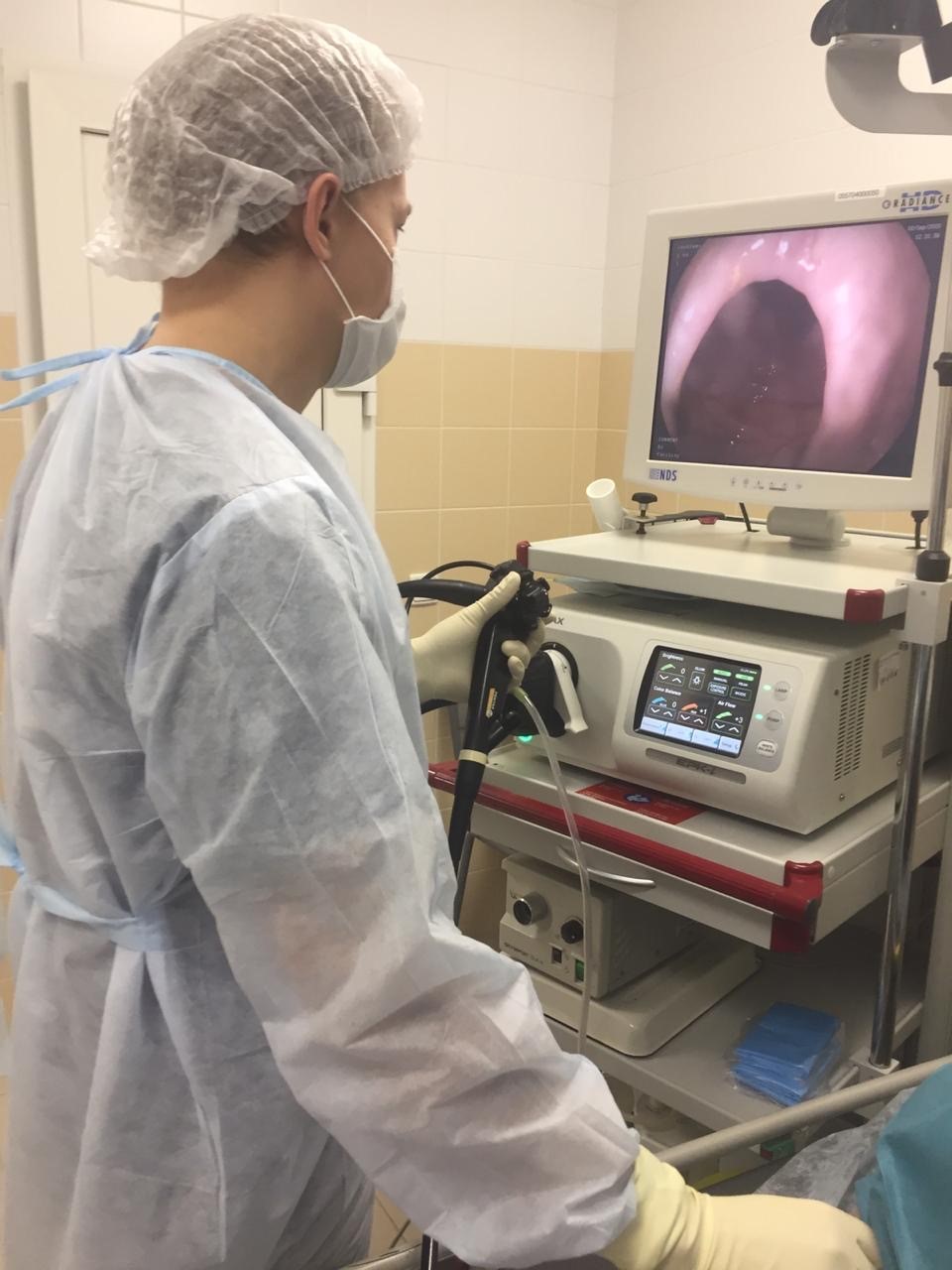
Колоноскоп вводят в анальное отверстие, нагнетают воздух и начинают его аккуратно продвигать вперед. Для контроля врач одной рукой прощупывает переднюю стенку брюшины, чтобы понимать как трубка преодолевает изгибы кишечника. Все это время на экран монитора подается видео и врач внимательно изучает различные участки кишечника. В конце процедуры колоноскоп извлекается.
Если процедура проводилась под местной анестезией, то больного отпускают домой в этот же день. А если применялся общий наркоз, то пациент будет вынужден провести в стационаре несколько дней, и будет находиться под наблюдением специалистов. Процедура, как правило, длится не более получаса. Фото отдельных участков кишечника или видео колоноскопии может быть записано на цифровой носитель.
Все полученные данные в ходе обследования врач оформляет в специальный протокол, который выдают на руки пациенту
Противопоказания и осложнения
Пациенты также интересуются тем, в каких случаях данная процедура противопоказана и какие после проверки могут появиться осложнения. Пройти данное обследование не смогут пациенты в таких состояниях:
- перитонит;
- тяжелые нарушения кровообращения;
- острый инфаркт миокарда;
- травма стенки кишечника;
- тяжелые стадии колита;
- беременность.
Кроме того, существует еще и ряд относительных противопоказаний, о которых более подробно можно прочитать в этой статье. После осмотра кишечника могут возникнуть такие осложнения: разрыв стенки кишечника, внутренние кровотечения, непродолжительное вздутие кишечника, болевой синдром в брюшине, повышение температуры тела до 37,5 °C в течение 2–3 дней (особенно если была выполнена небольшая резекция).
Следует незамедлительно обратиться к врачу, если после того, как была сделана колоноскопия, появились следующие симптомы:
- лихорадочное состояние;
- сильная боль в животе;
- тошнота, сопровождающаяся рвотой;
- жидкий стул с примесями крови;
- общая слабость, головокружение.
Колоноскопия относится к довольно безопасным методам исследования, если ее проводит высококвалифицированный специалист, а пациент при этом выполняет все рекомендации во время подготовительного периода.
Отзывы
Отзывы тех пациентов, кто прошел такое обследование и четко представляет, что это за процедура, очень интересуют тех, кому она еще только предстоит.
Юлия, 40 лет: Когда я обнаружила кровь на туалетной бумаге, то сразу же побежала к проктологу. При стандартной проверке ничего толком не выявили, поэтому направили меня на колоноскопию. Я согласилась на нее только под наркозом. И так она прошла для меня как бы мимо. У меня, к счастью, ничего страшного не нашли. Но сказали, что раз в 5 лет стоит колоноскопию повторять для профилактики. Я настроена решительно.
Геннадий, 34 года: У меня начались проблемы с желудка. И я со страхом пережил гастроскопию. Но мое ЖКТ дало сбой и с другой стороны, поэтому пришлось соглашаться на колоноскопию. Под действием анестетика не все так страшно. Считаю эту процедуру очень нужной, так как она дает полное представление о состоянии кишечника.
Ольга, 30 лет: Я считаю, что необязательно требовать наркоз. Эта процедура вполне нормально делается и без анестезии при правильном настрое и хорошей подготовке. А с пыткой ее сравнивают лишь впечатлительные барышни, у которых сильно развито воображение.
Несмотря на то что проведение колоноскопии вызывает у пациентов физический и психологический дискомфорт. На сегодняшний день не существует более информативной процедуры для диагностики толстого кишечника.
Что такое колоноскопия кишечника и как она проводится
Сегодня медицинская диагностика имеет в своем арсенале большое количество методов, позволяющих правильно оценивать состояние больного и выявлять на ранних этапах развитие опасных для жизни человека патологий. Один из них – исследование внутренних стенок толстой кишки при помощи инструментального оборудования: колоноскопия проводится в тех случаях, когда необходимо визуально оценить состояние кишечного тракта и произвести биопсию поражённых тканей.
Для чего нужна процедура
Суть колоноскопии предельно проста. Для её осуществления применяется оптический прибор (колоноскоп, отсюда и название). Его корпус – полая гибкая трубка. На одном её конце закреплена подсветка и миниатюрная видеокамера.
Изображение передаётся в реальном времени на монитор, поэтому врач имеет возможность видеть состояние внутренних стенок толстой кишки на протяжении двух метров, оценивать блеск слизистой, её цвет, изучать сосуды, расположенные под ней, изменения, вызванные воспалительным процессом.
Этот вид диагностики позволяет выявлять наличие гематом, трещин и язв, эрозий, рубцов и полипов, обнаруживать в просвете тракта инородные тела и опухоли.
Внутрь зонда можно вводить трубку для подачи воздуха. При помощи её расправляются складки полого органа. Таким способом обеспечивается лучшая доступность к изучению состояния слизистой кишечника.
Колоноскоп – многофункциональный инструмент. В полость трубки можно вводить щипцы и делать забор для гистологического исследования, извлекать инородные тела, устранять источник кровотечения, выполнять реканализацию суженого участка.
Видеооборудование способно не только передавать изображение, но и фотографировать проблемные места, а потом изучать их, выводя картинку на большой экран. Всемирная Организация Здравоохранения рекомендует проходить такое обследование всем здоровым людям старше 40 лет один раз в 5 лет. Пройти процедуру можно в специализированном учреждении: в больницах и в поликлиниках, в коммерческих диагностических центрах. Существуют ситуации, заставляющие производить колоноскопию немедленно.
Показания
Назначение делается, после тщательного сбора анамнеза заболевания. Поводом для проведения колоноскопии становятся:
- Жалобы пациента на устойчивые постоянные боли, имеющие локализацию в области живота.
- Наличие выделений из ануса (гноя или слизи).
- Обнаружение в каловых массах следов крови.
- Выявление нарушений работы пищеварительной системы (упорных запоров или продолжительных поносов).
- Анемия с невыясненной этиологией, резкая потеря веса, наследственная предрасположенность к раку толстой кишки.
- Подозрения на наличие в просвете полого органа инородного тела.
- Обнаружение симптомов болезни Крона, кишечной проходимости, неспецифичного язвенного колита (колоноскопия поможет подтвердить диагноз).
Кроме этого, нередко описываемую диагностическую процедуру проводят после ректороманоскопии или ирригоскопии (менее информативных тестов) для уточнения диагноза.
Елена Малышева расскажет, как проводится колоноскопия на этом видео.
Как подготовиться
Учитывая тот факт, что колоноскопия это серьёзное обследование, к нему необходимо начинать готовиться за три дня. Полезно на это время ограничить свой рацион, перед процедурой провести очищение кишечника.
Диета
Первоначальная подготовка подразумевает соблюдение правил питания, которые помогут очистить тракт толстой кишки, освободить её стенки от слипшихся шлаков и активизировать вывод каловых масс наружу. Для этого нет необходимости голодать, просто из своего ежедневного рациона стоит исключить следующие продукты:
- Ягоды, фрукты и овощи, свежую зелень.
- Колбасы, жирное мясо говядины, свинины и баранины.
- Макароны и каши, сваренные из цельнозернового пшена.
- Орехи и бобовые.
- Продукты, в составе которых есть красители и ароматизаторы, усилители вкуса.
- Газированные лимонады.
- Все хлебобулочные изделия.
- Кофе, крепкий чай, алкоголь.
- Коровье молоко.
Перечисленные продукты долго и тяжело перевариваются, это явление становится причиной появления метеоризма. Кушать можно в этот период мясо кролика или индейки (отварное), рыбу на пару, сухарики, бульоны диетические, кефир, домашний йогурт и простоквашу.
Последний раз кушать нужно не позднее 12 часов до назначенного срока. Остальное время разрешено пить зелёный чай и чистую воду. В день проведения обследования желудок должен быть пустым.
Очищение кишечника
Дальнейшая подготовка к процедуре будет проводиться в стенах медицинского учреждения. Она может быть осуществлена при помощи двух методов:
- применения клизмы;
- использования современных лекарственных препаратов.
Если выбирается первый способ и для того, чтобы диагностика была проведена правильно, важно делать очистительную клизму трижды: накануне вечером и дважды непосредственно перед колоноскопией. Кишечник должен промываться до выхода чистой воды. Значительно облегчать поставленную задачу помогает приём мягкого слабительного средства или ложки касторового масла.
Так как самостоятельно сделать себе клизму затруднительно и больно (особенно тогда, когда в заднем проходе есть трещины или геморроидальные узлы), многие предпочитают выбирать второй вариант очищения кишечника и используют для обозначенных целей медицинские препараты, стимулирующие процесс опорожнения («Лавакол» или «Фортранс»).
Дозировку рассчитывает врач в строго индивидуальном порядке. Показать пример вычислений можно на втором препарате. Он продаётся в виде порошка. Норма приёма строится на соотношении 1 пакетик на 20 кг массы пациента.
Если человек весит 80 кг, для полной очистки ему нужно одновременно принять 4 пакетика. Каждый растворяется в литре воды. Пить начинать стоит через два часа после последнего приёма пищи накануне процедуры. Сразу принять четыре литра жидкости не удастся, поэтому пациент должен взять стакан, налить разведённый порошок и маленькими глотками выпивать весь объём с перерывами в 20 минут.
Соблюсти правила приёма описываемого препарата сложно: объём большой, да и вкус у лекарства не приятный. У многих больных он вызывает рвотный рефлекс. Поэтому врачи рекомендуют разбивать дозировку пополам, и выпивать 2 литра вечером, и два утром накануне колоноскопии.
Важно время рассчитать таким образом, чтобы последний стакан раствора допивался за 4 часа до диагностики. Если жидкость при этом сразу глотать и не задерживать её во рту, пройти очищение кишечника будет проще. Устранить тошноту поможет долька свежего лимона. Опасаться передозировки препарата не стоит, активные вещества «Фортранса» не всасываются в кровоток, поэтому выводятся из организма в неизменном виде.
Один пакетик «Лавакола» растворяется в 200 мл воды. Для проведения полного очищения необходимо выпить три литра. Вкус у порошка более приятный, поэтому его приём переносится легче. Врачи рекомендуют принимать «Левакол» после полудня до 19.00.
Описываемые средства были специально разработаны для подготовки к обследованиям с применением колоноскопа. Они мягко очищают, но у многих больных вызывают побочные реакции в виде метеоризма, аллергических проявлений и дискомфорта в области живота. Ребёнок выпить нужную дозу не сможет, поэтому клизму со счетов пока никто не списывает.
Как проводят колоноскопию кишечника
Многие, отправляясь на диагностические обследования, желают знать, каким образом они осуществляются. Имея полное представление о самом процессе, проще правильно настроиться и пройти процедуру безболезненно.
- Итак, сначала пациента просят лечь на кушетку и повернуться на левый бок, поджав колени к животу.
- Затем врач-диагност обрабатывает анальное отверстие антисептиком и аккуратно вводит в него зонд. Наркоз не используется, если человек обладает высокой чувствительностью и жалуется на то, что ему больно во время введения эндоскопического оборудования, могут быть применены анестезирующие гели. Практикуется и седация, но она заметно увеличивает цену диагностического обследования. Сильная боль возникает лишь в том случае, если нужно делать колоноскопию пациенту, у которого подозреваются острые воспалительные процессы или в прямой кишке есть спайки. В этом случае делают кратковременный общий наркоз (на 30 минут).
- После проведения анестезии врач аккуратно вводит в анус зонд, продвигает его медленно вглубь кишки. Для того чтобы расправить складки тракта и более тщательно обследовать его слизистую, через трубу закачивается воздух.
- Зонд может продвигаться вглубь кишки на 2 метра, все это время камера будет показывать внутреннее состояние полого органа. Если на пути зонда не обнаружатся патологические изменения, колоноскопию делают минут 15. При необходимости выполнить лечебные действия, как показывают отзывы больных, может понадобиться больше времени.
- Для проведения забора ткани для гистологического анализа предварительно через трубку эндоскопа вводятся обезболивающие препараты местного действия, затем щипцами изымается маленький кусок больных тканей и извлекается наружу.
Читайте также: Язва 12 перстной кишки: симптомы и лечение, диета
Колоноскопия применяется для удаления полипов, небольших по размеру единичных новообразований. Для этих целей используются не щипцы, а специальное приспособление, похожее на петлю. Ею, как арканом врач захватывает выпуклую часть выроста у основания, перетягивает его, срезает и удаляет.
До появления колоноскопа выполнять резекцию позволяла лапароскопия, это хоть и малоинвазивная, но операция, требующая применение более сложного подготовительного процесса и проведения восстановления.
Как выглядит здоровый и больной кишечник, смотрите на этом видео.
Редкие осложнения
Когда осмотр заканчивается, врач должен произвести определённые манипуляции: при помощи зонда он откачивает воздух из кишки и выводит постепенно инструмент. После этого многие больные испытывают чувство сильного распирания живота. Устранить его помогают таблетки активированного угля.
В том случае, если описываемая процедура осуществляется в специализированном учреждении, и она доверяется опытному врачу, риск возникновения осложнений сводится к минимуму. Но он всё же существует. Чего стоит опасаться:
- Прободения стенок кишки. Осложнение возникает тогда, когда колоноскопия позволяет выявлять и показывать изъявление слизистой, сопровождающееся гнойными процессами. Больного сразу везут в операционную и хирургическим способом восстанавливают повреждённый участок.
- Кровотечения. Подобное встречается после удаления полипов и новообразований. Устраняется тут же методом прижигания участка и введением адреналина.
- Сильные боли в животе. Появляются после биопсии. Устраняется недомогание приёмом анальгетиков.
- Повышение температуры тела, тошнота, рвота, кровавые поносы. Такие побочные эффекты встречаются крайне редко, но при появлении хотя бы одного симптома, необходимо немедленно обращаться за медицинской помощью.
Противопоказания
Существуют состояния, при которых обследовать больного колоноскопом не представляется возможным. Это:
- Острые инфекции в организме.
- Заболевания сердечнососудистой системы.
- Падение давления.
- Лёгочная недостаточность.
- Наличие нарушений целостности кишечного тракта (перфорация с выходом содержимого в брюшину).
- Перитонит.
- Язвенный колит, сопровождающийся воспалительными явлениями.
- Массивное кровотечение.
- Беременность.
- Плохая свёртываемость крови.
Нет показаний к проведению колоноскопии у грудничков. При невозможности использовать описываемый метод, выбираются другие способы диагностики заболеваний нижнего отдела толстой кишки.
Альтернатива процедуре
Есть в арсенале медиков лишь одно обследование, способное по информативности конкурировать с описываемым методом. Это МРТ кишечника. Врачи между собой называют данный вид обследования виртуальной колоноскопией. Тот, кто хоть раз прошёл процедуру, отмечает, что она по ощущениям более комфортна, специалисты обращают внимание на щадящий характер диагностики.
Выполняется она при помощи оборудования, позволяющего сканировать и делать снимки брюшной полости с разных сторон, а потом создавать трёхмерную модель кишечного тракта. На ней хорошо видны все патологические процессы, при этом больной не испытывает никакого дискомфорта.
Почему же до сих пор медики пользуются колоноскопом? Дело в том, что МРТ не позволяет показывать патологические новообразования, диаметр которых не превышает 10 мм. Поэтому магниторезонансная томография формирует предварительное заключение, а уже после неё, когда врач хочет уточнить диагноз, он назначает инструментальное обследование.
Сколько стоит колоноскопия
Цена везде разная, формируется с учётом определённых факторов: название клиники, её уровень, техническое оснащение, квалификация диагноста. У каждого из нас всегда есть альтернатива: пойти в государственное учреждение или частную клинику, приобретающую оборудование у компании «Байер». В первом случае стоимость будет вполне приемлемой. В Москве она начинается от 4500 рублей.
(8 оценок, среднее: 5,00 из 5) Загрузка…
Колоноскопия кишечника — подготовка к процедуре, отзывы и видео
Во время врачебного осмотра практически у каждого третьего пациента выявляют отклонения в работе пищеварительной системы. Если больной жалуется на боли в животе и аноректальной области, упорные запоры, кровотечения из прямой кишки, у него наблюдается потеря веса, неблагоприятные показатели крови (пониженный гемоглобин, высокое СОЭ), то опытный врач – колопроктолог обязательно назначит обследование кишечника методом колоноскопии.
Что такое колоноскопия кишечника?
Колоноскопия – это современный метод инструментального исследования, применяемый для диагностики патологических состояний толстой и прямой кишки. Данная процедура проводится с использованием специального прибора – колоноскопа, и позволяет за считанные минуты визуально оценить состояние толстого кишечника на всем его протяжении (около 2-х метров).
Колоноскоп представляет собой гибкий длинный зонд, конец которого оснащен специальным окуляром с подсветкой и миниатюрной видеокамерой, способной передавать изображение на монитор. В комплект входит трубка для подачи воздуха в кишку и щипцы, предназначенные для биопсии (забора гистологического материала). С помощью видеокамеры прибор способен фотографировать те участки кишечника, через которые проходит зонд, и выводить увеличенное изображение на экран монитора.
Это позволяет специалисту – колопроктологу детально рассмотреть слизистую кишечника и увидеть мельчайшие патологические изменения. Колоноскопия незаменима для своевременного выявления и лечения заболеваний кишечника, у этой процедуры много возможностей, именно поэтому данное исследование специалисты предпочитают другим методам диагностики.
Возможности колоноскопии
Какие возможности предоставляет обследование с помощью колоноскопа?
- Во время процедуры врач может визуально оценить состояние слизистой оболочки, моторику кишечника, выявить воспалительные изменения.
- Появляется возможность уточнить диаметр просвета кишки и при необходимости расширить суженный за счет рубцовых изменений участок кишечника.
- На экране монитора специалист видит мельчайшие изменения в стенках кишки и патологические образования (трещины, полипы прямой и толстой кишки, геморроидальные узлы, язвы, дивертикулы, опухоли или инородные тела).
- Во время процедуры можно удалить обнаруженное инородное тело или взять кусочек ткани для гистологического исследования (биопсия).
- При обнаружении небольших доброкачественных опухолей или полипов имеется возможность удалить эти новообразования в ходе обследования, избавляя тем самым пациента от хирургического вмешательства.
- При проведении обследования существует возможность выявить причины кишечных кровотечений и устранить их методом термокоагуляции (воздействием высоких температур).
- Во время процедуры врач получает возможность сделать снимки внутренней поверхности кишечника.
Вышеперечисленные возможности делают процедуру колоноскопии наиболее информативным методом диагностики. Ее выполняют во многих государственных и частных врачебных учреждениях. По рекомендации ВОЗ (Всемирной Организации Здравоохранения) в качестве профилактики колоноскопию желательно проходить один раз в пять лет каждому пациенту после 40 лет. Если же человек приходит к врачу с характерными жалобами, исследование назначается в обязательном порядке. Каковы же показания к этой процедуре?
Показания к процедуре
Обследование кишечника методом колоноскопии назначается в следующих случаях:
- Жалобы на боли в животе в области толстого кишечника
- Патологические выделения из прямой кишки (слизь, гной)
- Кишечные кровотечения
- Нарушения моторики кишечника (упорные запоры или диарея)
- Потеря веса, анемия высокой степени, субфебрильная температура, наличие в семейном анамнезе онкологических заболеваний
- Наличие в одном из отделов кишечника инородного тела
- Обнаруженные при ректороманоскопии доброкачественные опухоли или полипы. В этих случаях колоноскопия необходима для обследования верхних отделов толстого кишечника, недоступных для ректороманоскопа.
Кроме того, колонокопию выполняют при подозрении на кишечную непроходимость, болезнь Крона, неспецифический язвенный колит и наличие злокачественных опухолей. Обследование поможет выявить проявления заболеваний (изъязвление слизистой), и при обнаружении опухоли взять кусочек тканей на биопсию.
Противопоказания к проведению обследования
Существуют такие состояния, при которых проведение колоноскопии нежелательно, так как процедура может привести к серьезным осложнениям. Колоноскопию не делают в следующих случаях:
- Острые инфекционные процессы, сопровождающиеся повышением температуры и интоксикацией организма.
- Патологии сердечно-сосудистой системы (сердечная недостаточность, инфаркт миокарда, наличие искусственных сердечных клапанов).
- Резкое снижение артериального давления.
- Легочная недостаточность.
- Перитонит, перфорация кишечника с выходом его содержимого в полость брюшины.
- Дивертикулит.
- Острые воспалительные явления при язвенном колите.
- Массированное кишечное кровотечение.
- Пупочная или паховая грыжа.
- Период беременности.
- Патологии, ведущие к нарушениям свертываемости крови.
При таких состояниях риск для здоровья пациента при проведении процедуры слишком высок, поэтому колоноскопию заменяют другими, альтернативными методами обследования.
Как подготовиться к процедуре?
Чтобы процедура прошла без затруднений и осложнений, необходима предварительная подготовка. Подготовка к колоноскопии кишечника включает два важных момента:
- соблюдение бесшлаковой диеты,
- качественное очищение кишечника.
Диета перед колоноскопией кишечника (правильное меню)
Понятно, что проведение процедуры требует тщательной и полной очистки пищеварительного тракта. Это необходимо для того, чтобы освободить стенки кишечника от шлаков и удалить каловые массы, которые будут создавать препятствия при продвижении диагностического зонда. Начинать подготовительные мероприятия следует за 2-3 дня до процедуры. При этом голодать не требуется, нужно лишь соблюдать указания врача и придерживаться специальной диеты.
Из рациона следует исключить:
- Все фрукты и овощи
- Зелень
- Ягоды, бобовые, орехи
- Жирное мясо, рыбу, колбасные изделия
- Каши (перловая, пшенная, овсяная), макаронные изделия
- Газированные напитки с искусственными красителями
- Черный хлеб
- Цельное молоко, кофе
Все эти продукты тяжело перевариваются или являются причиной излишнего газообразования в кишечнике.
К употреблению рекомендуются:
- Хлеб пшеничный из муки грубого помола
- Нежирное отварное мясо (говядина, птица) или рыба
- Диетические бульоны
- Сухое печенье (галеты)
- Кисломолочные напитки (кефир, простокваша, натуральный йогурт)
Накануне процедуры последний прием пищи разрешен не позднее 12.00 часов. Далее в течение дня можно пить жидкость (воду, чай). Последний прием пищи должен быть за 20 часов до начала обследования. В день обследования пищу принимать запрещено, можно пить только слабый чай или питьевую воду.
Дальнейшая подготовка к колоноскопии кишечника заключается в его очищении. Для этого можно воспользоваться одним из двух способов:
Очищение с помощью клизмы
Чтобы подготовка была качественной, очистительную клизму необходимо поставить дважды накануне процедуры и два раза непосредственно перед обследованием.
Накануне лучше проводить чистку кишечника вечером, с интервалом в один час, например в 20.00 и 21.00. Для очищающей клизмы используют 1,5 литра дистиллированной теплой воды. То есть за вечер в кишечник вводят 3литра жидкости и промывают его до выхода «чистой» воды. С утра кишечник так же очищают клизмой дважды, с интервалом в один час. Для облегчения очищения за день до процедур можно использовать мягкие слабительные или касторовое масло.
Очищение с помощью современных препаратов
Во многих случаях самостоятельно произвести качественную очистку кишечника клизмами довольно затруднительно, а иногда и очень болезненно, особенно при наличии анальных трещин или воспаленных геморроидальных узлов. На помощь приходят специальные препараты, облегчающие и стимулирующие опорожнение кишечника. Принимать их нужно за сутки до процедуры. Очищение кишечника перед колоноскопией можно провести препаратом Фортанс, который создан специально для подготовки к диагностическим исследованиям.
Дозировку Фортанса индивидуально рассчитает врач, исходя из массы тела пациента. Расчет производится из соотношения: один пакетик на 20 кг веса. Так, если пациент весит 80 кг, то для проведения полной очистки кишечника, ему необходимо 4 пакетика Фортранса. На один пакет необходимо взять один литр теплой кипяченой воды. Таким образом растворить все 4 пакета. Принимать раствор следует начинать через два часа после последнего приема пищи.
Весь приготовленный раствор необходимо выпить, но это не значит, что нужно принять 4 литра раствора за один раз. Рекомендуется наливать жидкость с растворенным препаратом в стакан и пить его маленькими глотками, с перерывами в 10-20 минут. Таким образом, делая перерывы между стаканами с раствором, следует выпить весь объем жидкости примерно за 2-4 часа. Получится, что скорость приема будет составлять примерно один час на литр раствора.
Если выпить весь объем жидкости не получается, поскольку из-за не совсем приятного вкуса может возникнуть рвотный рефлекс, то можно его разделить, и выпить 2 литра с вечера и еще два литра с утра. Для облегчения приема врачи советуют пить раствор маленьким глотками, не задерживая во рту, чтобы не ощущать вкуса. Сразу после принятия очередного стакана можно сделать глоток лимонного сока или пососать кусочек лимона, это устранит тошноту.
После последнего приема Фортранса дефекация может продолжаться еще на протяжении 2-3 часов. Поэтому время применения следует правильно рассчитать, и если остатки препарата допиваете утром, то последний стакан раствора следует выпить за 3-4 час до начала процедуры колоноскопии. Препарат Фортанс не всасывается в кровоток и выводится в неизменном виде, поэтому опасаться передозировки не стоит.
В некоторых случаях при применении Фортранса возникают побочные реакции в виде метеоризма, дискомфорта в животе или аллергических проявлений.
Еще один эффективный препарат, которым можно провести очищение кишечника перед колоноскопией — Лавакол. Применяется он аналогично. Отличие в том, что пакетик с препаратом необходимо растворять в стакане (200мл) кипяченой воды. Для полного очищения необходимо выпить 3 литра раствора, по одному стакану каждые 20минут. Этот препарат переносится легче, у него солоноватый вкус, поэтому такие побочные эффекты, как тошнота и рвота возникают редко. Рекомендуемые часы приема — с 14.00 до 19.00 часов. Некоторый дискомфорт в животе может возникать после первых доз препарата.
Эти средства разработаны специально для подготовки к эндоскопическим обследованиям, они качественно и мягко очищают кишечник, доставляя пациенту минимум неудобств.
Как проходит процедура колоноскопии кишечника?
Техника процедуры несложная. Расскажем об основных нюансах, чтобы пациент мог представить, как делают колоноскопию кишечника.
- Пациента укладывают на кушетку на левый бок, с прижатыми к животу коленями.
- Специалист обрабатывает анальную область антисептиком и аккуратно вводит зонд колоноскопа в прямую кишку. У пациентов с повышенной чувствительностью перед манипуляцией применяют анестезирующие гели или мази, которыми смазывают область ануса.
- Затем эндоскопист медленно и осторожно начинает продвигать прибор вглубь кишечника, рассматривая его стенки на экране монитора. Чтобы расправить складки кишки, во время обследования в нее закачивают воздух.
Таким образом, визуально обследуют толстый кишечник на всем протяжении. Если серьезных патологий не выявляется, то процедура занимает около 15 минут, при проведении диагностических или лечебных действий может понадобиться больше времени.
Если необходимо проведение биопсии, через специальный канал эндоскопического прибора вводят местные анестетики, затем специальными щипцами отсекают и извлекают наружу небольшой кусочек ткани.
Во время колоноскопии можно удалить полипы или небольшие доброкачественные образования, для чего используют специальную петлю, которой захватывают выросты у основания, срезают их и удаляют из кишечника.
Насколько болезненна процедура?
Многих пациентов волнует вопрос болезненности предстоящих манипуляций. Перед началом процедуры врач должен объяснить, как делают колоноскопию кишечника, и решить вопрос с обезболиванием. Во многих специализированных клиниках процедуру делают без анестезии, так как обычно манипуляция не вызывает сильных болевых ощущений.
Некоторый дискомфорт пациент может ощущать при нагнетании воздуха для расправления складок толстого кишечника или при прохождении диагностическим зондом некоторых анатомических изгибов кишки. Эти моменты обычно легко переносятся, врачи рекомендуют прислушиваться к своему организму и при возникновении сильной боли сразу сообщать специалисту, производящему манипуляцию. Это поможет избежать такого осложнения, как повреждение стенки кишечника. Иногда во время процедуры могут возникать позывы на дефекации, в такие моменты врачи рекомендуют правильно и глубоко дышать.
В особых случаях, когда у пациента имеется спаечная болезнь или острые воспалительные процессы в прямой кишке, возможны сильные болезненные ощущения во время процедуры. В такой ситуации делают колоноскопию кишечника под наркозом. Обычно наркоз кратковременный, так как сама процедура не занимает более 30 минут.
Альтернативные методы исследования
Существует несколько альтернативных методов исследования, это:
- Ректороманоскопия. Проводится специальным прибором — ректороманоскопом, который позволяет исследовать прямую кишку на небольшую глубину (25-30см).
- Ирригоскопия. Рентгенологический метод исследования патологических изменений стенок кишечника с помощью контрастного вещества. Этот метод хорош для выявления дефектов толстой кишки, но он не может выявить опухолевые процессы на начальных стадиях.
- МРТ кишечника. Наиболее современный и информативный метод. Его еще называют виртуальной колоноскопией. Многие пациенты интересуются, какое исследование лучше: МРТ кишечника или колоноскопия? Новый метод исследования, безусловно более комфортная и щадящая процедура. Она проводится с помощью специального сканера, который делает снимки брюшной полости сзади и спереди, а затем из этого материала формирует трехмерное изображение толстого кишечника. На этой модели врач может увидеть очаги поражений и кровотечений, рассмотреть стенки кишечника и выявить патологические изменения и опухоли. При этом пациент не испытывает стресса, дискомфортных и болезненных ощущений.
Но эта процедура, все же во многом уступает классической колоноскопии. Она не позволяет выявить патологические образования, размер которых менее 10 мм. Поэтому, во многих случаях, такое обследование является предварительным и после него необходимо проведение классической процедуры колоноскопии.
После процедуры: возможные осложнения
Во время обследования в полость кишечника закачивается воздух. Когда процедура заканчивается, его удаляют, отсасывая колоноскопом. Но в некоторых случаях остается неприятное чувство дискомфорта и распирания. Для устранения этих ощущений пациенту рекомендуют выпить активированный уголь, который предварительно растворяют в стакане с водой. Принимать пищу и пить пациенту разрешается сразу после окончания обследования.
Процедура должна проводиться в специализированном учреждении, грамотным и опытным специалистом. Если проводить манипуляцию по всем правилам, то этот метод совершенно безвреден и не влечет за собой неблагоприятных последствий. Однако, как и при любом медицинском вмешательстве, существует риск развития осложнений:
- Прободение стенок кишечника. Отмечается примерно в 1% случаев и чаще всего возникает в результате изъязвления слизистой или гнойных процессов в стенках кишечника. В таких случаях проводится срочное хирургическое вмешательство, направленное на восстановление целостности поврежденного участка.
- Кровотечение в кишечнике. Такое осложнение встречается достаточно редко и может возникать, как во время процедуры, так и после нее. Устраняется прижиганием или введением адреналина.
- Боли в животе после процедуры. Чаще всего появляются после удаления полипов, устраняются анальгетиками.
Пациенту необходимо срочно обратиться к врачу, если после процедуры колоноскопии у него поднялась температура, возникли рвота, тошнота, головокружение, слабость. При развитии осложнений может наблюдаться потеря сознания, появление кровотечения из прямой кишки или кровавого поноса. Все эти проявления требуют немедленной медицинской помощи. Но такие осложнения встречаются редко, обычно процедура проходит удачно и не влечет за собой неблагоприятных последствий.
Исследование кишечника методом колоноскопии рекомендуется регулярно проходить лицам старше 50 лет. Это позволяет выявлять колоректальный рак на ранних стадиях развития и дает шанс победить болезнь.
Цена
Стоимость обследования кишечника методом колоноскопии в Москве зависит от нескольких факторов: уровня клиники или диагностического центра, оснащения современным оборудованием и квалификации врачей -эндоскопистов.
Средняя цена на процедуру находится в пределах 4500- 7500 рублей. В некоторых элитных клиниках стоимость обследования может доходить до 18 000 рублей. С использованием наркоза процедура обойдется дороже. В целом цена обследования вполне приемлема и доступна любому пациенту.
Отзывы о процедуре колоноскопии кишечника
Отзыв №1
Делал недавно колоноскопию кишечника, опасений и страхов было много, но процедура оказалась не страшнее любого другого обследования. Перед приемом у эндоскописта пришлось тщательно готовиться, соблюдать определенную диету и чистить кишечник клизмами. Сама процедура прошла хорошо, по времени заняла около 15 минут.
Врач во время манипуляций поддерживал и объяснял, что нужно делать, в какие моменты стоит потерпеть и правильно дышать. Особой боли не чувствовал, но неприятные ощущения были, особенно в те моменты, когда подкачивали в кишку воздух, чтобы расправить складки.
После процедуры некоторое время ощущалось распирание в животе, видимо не весь воздух откачали, пришлось пить активированный уголь и подольше посидеть в туалете. В остальном все нормально.
Петр, Москва
Отзыв №2
Недавно делала колоноскопию под наркозом. Боли боюсь ужасно, к тому же я дама субтильная, мой вес всего 52 кг, а у людей с такой конституцией процедура проходит намного болезненнее. Доплатила за наркоз 2800 рублей и не жалею.
Во время процедуры ничего не чувствовала. Никаких неприятных ощущений после отхождения наркоза не было, ничего не напоминало о том, что мой кишечник изнутри исследовали зондом. Так что с наркозом можно ничего не бояться.
Галина, Санкт-Петербург
Ну и в заключение посмотрите видео, где рассказывается и показывается как проводится колоноскопия кишечника:
MailruOk.ruVkFacebook SkypeTwitterGoogle
Колоноскопия кишечника: как подготовиться и пройти процедуру. Показания и противопоказания, преимущества и недостатки исследования
Многие люди не подозревают о болезнях в желудочно-кишечном тракте, мучаются годами с постоянными проблемами дефекации, болями в нижней части живота и в аноректальной области, а также присутствуют частые кровавые выделения из заднего прохода.
Содержание:
- Что такое колоноскопия кишечника?
- Показания к колоноскопии кишечника
- Как делают колоноскопию кишечника
- Анестезия
- Как проводится колоноскопия
- Подготовка к процедуре
- Диета
- Медикаментозное очищение
- Противопоказания к колоноскопии
- Результаты колоноскопии
- Видео по теме
- Комментарии
Больные длительный период времени отказываются от диагностики и терапии. Подобные симптомы могут быть выявлены на профессиональном осмотре.
Для постановки точного диагноза пациент направляется на результативный метод обследования – колоноскопию кишечника.
Что такое колоноскопия кишечника?
Фиброколоноскопия (ФКС) – исследования прямой и толстой кишки эндоскопическим методом, путем вода специального прибора оптического характера (Фиброскопа).
Процедура колоноскопии проводится незначительный период времени – всего несколько минут. Это позволяет дать визуальную оценку внутреннего состояния кишечника по всей его длине (2 м).
Некоторые люди боятся, стесняются или относятся с недоверием и опаской к данному методу диагностики. Но фиброколоноскопия кишок – самый современный и надежный способ выявления нарушений в работе кишечника.
Кроме общего обследования с достоверной точностью выполняется биопсия и полипэктомия (удаление полипов). Также есть возможность прямо во время процесса взять материал на гистологическое исследование. Забор необходимых частей стенок кишок производится посредство специальных щипцов.
До 1966 г (момента создания и опробования прототипа современной конструкции колоноскопа), обследование осуществлялось лишь на 30 см длины толстой кишки. Диагностирование проводилось жестким ректосигмоидоскопом. Чтобы увидеть весь периметр кишечника требовалось прибегать к ренгенографии, но это не позволяло обнаружить ни онкологию, ни полипов.
Сейчас оптический зонд представляет собой тонкий (1 см), гибкий и мягкий инструмент. Такие качества позволяют безболезненно миновать любые природные повороты кишки. Протяженность колоноскопа составляет около 160 см.
На головке прибора помещена видеокамера миниатюрного размера. Картинка, фиксирующая внутренности, передается на экран в значительном увеличении. На основе изображения доктор изучает структуру труб.
Камера оборудована внутренним светом холодного излучения, который не может повредить ни стенки кишки, ни произвести ожог внутренней слизистой оболочки.
Показания к колоноскопии кишечника
Данное мероприятие проводится по строго оговоренным показателям. Людям старше 45 лет рекомендуется ежегодно проводить обследование.
В обязательном порядке каждый год фиброколоноскопия проводится людям страдающим болезнью Крона, наличием язв и язвенного колита. Кроме этого должны осуществлять процедуру пациенты, у которых были операции, связанные с недугами кишечника.
Если человек обращается с определенными симптомами к врачу, то осмотр назначается в обязательном порядке.
Показания для колоноскопии:
- периодические длительные боли толстой кишки;
- подготовка к устранению опухолей матки или яичника;
- сильные запоры и с частой периодичностью;
- учащенное вздутие живота;
- резкое снижение веса;
- выявление вероятности заболеваний;
- несвойственные кровяные, слизистые или гнойные выделения из заднего прохода;
- обнаружение полипов;
- при подозрении на вероятность образования злокачественных новообразований;
- продолжительная субфебрильная температура неопределенной этиологии;
- хроническое наличие анемии с неизменным уменьшением гемоглобина;
- постоянно жидкий стул с предрасположенностью к задержке дефекации;
- обнаружение посторонних тел внутри кишечного отдела.
Главная необходимость и задача проведения обследования кишечника колоноскопия – раннее выявление различных изменений и образование патологий.
Таким образом, не стоит заниматься самолечением и прибегать к устранению болевых ощущений с помощью простых болеутоляющих или ветрогонных средств. Лучше обратиться за квалифицированной помощью и определению точного диагноза.
Как делают колоноскопию кишечника
После того как выявлены осложнения и выдано направление, поступает соответствующий вопрос «Какой врач делает колоноскопию?»
Обследование проводится с помощью врача-колопроктолога и медсестры. Подобный анализ делается в кабинете, специально оборудованного для этих целей. Пациенту требуется освободиться от одежды ниже пояса, переместиться на подготовленную кушетку.
Следует принять положение: лечь на левый бок и подтянуть ноги к животу, согнув их в коленях.
При обследовании колоноскопом, что выявляет и нейтрализует по возможности эндоскопия:
- удаление обнаруженных предметов инородного характера;
- проведение биопсии (забор гистологического материала);
- обнаружение мельчайших трещи, язв, выявление полипов, геморроидальных шишек, опухолей или дивертикулы;
- проведение визуального осмотра не только стенок, но и слизистой, а также моторику кишечника, при этом выявляются появившиеся воспалительные процессы;
- при спайках и рубцах, провоцирующих сужение просвета, проводится расширение поврежденного участка;
- проведение анализа диаметра просвета;
- удаление в момент обследования новообразований (доброкачественные опухоли, полипы);
- находятся факторы развития кровотечения, сразу проводится воздействие высокими температурами (термокоагуляция).
Таким образом, колоноскопия и показания к проведению — необходимый пункт для излечения от недугов, появившихся у человека. Чем раньше ее пройти, сделав полный осмотр кишечного отдела, можно выявить заболевания на ранних стадиях.
Анестезия
Из-за того, что колоноскопия это больно, обязательно вводится местная анестезия. Для обезболивания используют медикаменты, в которых активным компонентом является лидокаин: Ксилокаин гель, Катеджель (гель), Луан гель, Дикаминовая мазь.
Препараты наносятся на основание наконечника колоноскопа и на слизистые заднего прохода, так достигается эффект потери чувствительности, то есть проводится колоноскопия без наркоза, пациент остается в сознании.
Местное замораживание можно добиться и при помощи ввода анестетика внутривенно.
В случаях если для больного процедура колоноскопия кишечника достаточно болезненна, пациент не хочет ощущать манипуляции или боится, ему вводят седацию. При вводе медикаментов (Пропофол, Мидазолам), человек впадает в состояние сна. Сознание не отключается, но нет ощущений какого-либо дискомфорта или боли.
Последним вариантом для того, чтобы процедура колоноскопия кишечника проводилась комфортно, является общий наркоз. В процессе ввода лекарств, пациент полностью отключается, погружаясь в глубокий сон. Такой способ обезболивания показан для людей чрезвычайно чувствительных, детям до 12 лет и пациентам с расстройством психики.
Таким образом, на вопрос: «Больно ли делать колоноскопию кишечника?», можно с уверенностью ответить, что при выборе оптимальной анестезии даже дискомфорта можно не ощутить.
Как проводится колоноскопия
После того как введено обезболивающее, медсестра, не спеша и аккуратно вводит зонд в задний просвет кишечника. Доктор на мониторе осматривает стенки и внутреннее содержание кишки, а также как проходит прибор через просвет.
Продвижение прибора производится при помощи постепенного проталкивания медсестры провода. В случае слипания стенок кишки, оптоволоконный кабель имеет свойство подавать воздух, тем самым проводит оперативное вмешательство, восстанавливая нормальную форму труб.
На проведении колоноскопии прямой кишки на поворотах труб осуществляется вспомогательное направление врача путем пальпации.
При проведении колоноскопии, в момент подачи воздуха появляется чувство вздутия живота. Оно проходит по мере окончания процедуры с помощью врача, который специальным методом выпускает скопившийся в полости воздух.
Сколько длится колоноскопия, определит только врач, который занимается обследованием. Сколько по времени займет, зависит от качества подготовки, а также наличия или отсутствия воспалений или других показаний.
Обычно колоноскопия процедура занимает от 15 до 45 минут.
Статьи по теме:
Как часто можно делать колоноскопию порекомендует лечащий врач, если выявлены негативные результаты. Чаще всего ФКС проводят один раз в год для диагностики и подтверждения наличия или отсутствия новообразований.
Подготовка к процедуре
Колоноскопия — что это такое знают люди, которые уже хоть раз касались этого процесса.
Чтобы сделать ФКС успешно, больному перед приемом рекомендуется провести несколько подготовительных мероприятий:
- Предварительная подготовка.
- Переход на бесшлаковое питание.
- Проведение качественной очистки кишок.
Задача подготовки – удалить со стенок слизь и кровь (патологических масс) и поспособствовать полному выходу каловых масс и газовых отложений.
Перед процедурой требуется выполнить рекомендации:
- перестать принимать противодиарейные препараты;
- пить больше жидкостей;
- выполнять все требования врача.
Предварительная подготовка осуществляется путем ввода в организм касторового масла или масла рицины и проведение клизмы.
Для приема масла рассчитывается масса тела на 1 гр. масла – 10 кг, то есть масса 60 кг х 1 гр. = 60 гр. – 10 гр. = 50 гр. необходимых для приема.
Если после употребления рецепта дефекация прошла успешно, о нужно сделать портов очищения. В противном случае, необходимо промывание кишок с помощью клизмы.
Перед проведением исследования кишечника колоноскопия ровно за день до приема нужно отказаться от еды вечером, на утро также не следует завтракать. Чем дольше не будет образования в кишках шлака, тем качественней и точнее пройдет анализ.
Диета
Чтобы эффективно подготовиться к фиброколоноскопии и не изнурять себя ненужным воздержанием от еды, необходимо подготовиться. Диету следует ввести за 3 дня до назначенного дня ФКС.
Существуют продукты, которые можно оставить в рационе и та пища, что лучше не употреблять до момента обследования.
Какую еду можно есть, а от какой стоит отказаться представлено в таблице:
|
Продукты |
|
| Разрешенные к употреблению |
Обязательно исключить |
| Продукты кисломолочного производства | Свежие овощи и фрукты |
| Вареные овощи | Черный хлеб |
| Вареные яйца вкрутую | Консервы, копчености, маринады |
| Супы харчо | Перловка, пшеничная каша, овсянка |
| Белый хлеб, сухари | Бобовые культуры |
| Нежирное мясо и рыба | Чипсы, семечки, шоколад |
| Компот, некрепкий чай, прозрачные соки | Молоко, кофе |
| Сыр, сливочное масло | Газированные напитки |
| Мед | Соленья |
| Гречка, рис | Алкоголь |
Последний прием пищи перед фиброколоноскопией должен быть не позднее 20:00 вечера.
Медикаментозное очищение
Если нет желания изнурять себя диетами, можно прибегнуть к слабительным медикаментам. Их назначает доктор индивидуально для каждого пациента.
Лучшие препараты для вывода шлаков и полного очищения представлены в таблице:
|
Препарат |
Метод применения |
Необходимый прием |
| Фортранс | 1 пакет на 20 кг веса, развести в 1 л. кипяченой остуженной воды | Выпить за один прием или через каждые 15 мин, вечером |
| Эндофальк | 2 пакета на 0,5 л. теплой воды, перемешать, добавить еще 0,5 л. прохладной воды. | Необходимый объем перед ФКС – выпить 3 л., употребить с 17:00 до 22:00 вечера |
| Флит Фосфо-сода | 2 флакона (45 мл) растворить в 120 мл воды (каждый) | Прием утром: выпить по 1 флакону за день утром и вечером;
Прием в обед: по 1 флакону за день вечером и утром следующего дня; |
| Лавакол | 1 пакет развести в 1 ст. теплой воды, принимать за 18-20 часов до процедуры, всего 3 литра | С 14:00 до 19:00 через каждые 15-20 минут по 200 гр. |
Таким образом, можно не только выбрать метод обезболивания, но и определиться с методом очистки кишки. Кроме этого, можно выбрать препарат за нужную сумму и не тратить большие деньги.
Противопоказания к колоноскопии
Когда назначается ФКС, следует проконсультироваться у врача на противопоказания и возможное появление осложнений после процедуры.
Хоть метод и считается полностью безопасным, нужно учитывать, можно ли проводить процесс при наличии определенных недугов у больного.
Колоноскопия: противопоказания к проведению выведены в таблице:
|
Противопоказания |
|
| Абсолютные – анализ исключен |
Относительные – возможно, но не желательно |
| Перитонит – тяжелая форма, нужна операция | Кровотечения из заднего прохода |
| Тяжелые степени легочной и сердечной недостаточности, при нарушении кровообращения | Общее состояние больного – постельный режим, тяжелое, невозможность введения наркоза |
| Инфаркт миокарда – острое протекание, возможно закончится летальным исходом | Недостаточная свертываемость крови – любое механическое повреждение может спровоцировать кровотечение |
| Прободение стенок – активизирует сильное кровотечение | Плохая подготовка к процедуре – невыполнение рекомендаций |
| Ишемический или язвенный колит – вероятность перфорации | Недавние хирургические операции на внутренних органов брюшной полости |
| Беременность – возможны преждевременные роды | Грыжи (паховая, пупочная) — после операции по удалению |
Также отдельным видом противопоказания является шоковое состояние пациента.
Человеку следует успокоиться принять лекарственные средства для нейтрализации волнения. В противном случае происходит спазм мышц и процесс осмотра не возможен.
Результаты колоноскопии
ФКС позволяет точно определить, в каком состоянии находится слизистая оболочка, оценить внутреннее содержание труб.
Чтобы оценить слизистую выделяют показатели:
- цвет – бледно-розовый или бледно-желтый тон, патология его изменяет;
- блеск – отражает световой луч, матовость – возможны ухудшения;
- характер поверхности – гладкая, исчерченная, без недостатков, выпуклостей и бугров нет;
- рисунок сосудов – равномерный без объединений или отсутствия капилляров;
- наложения – вид блеклых комков, без уплотнений, шлаков или гноя.
Результаты состояния брюшной полости могут быть следующие:
- Отрицательный результат (все в норме).
- Полипы доброкачественного характера.
- Внутренние воспалительные процессы.
- Раковые изменения.
В случае полипов – их сразу устраняют. При диагностике воспалений будет дано направление к гастроэнтерологу.
При выявлении посредством биопсии и анализа на скрытую кровь колоректального рака, последует рекомендация для визита к врачу. В 90% случаев заболевание успешно подлежит излечению.
Таким образом, любые отклонения говорят о заболевании. Но все недуги лечатся при раннем обнаружении проблемы. Поэтому фиброколоноскопия очень важный и нужный способ диагностирования.