Норма инсулина при глюкозной нагрузке
Нормы инсулина после нагрузки глюкозой через 2 часа
При сахарном диабете 2 типа очень важно выявить, насколько чувствительны периферические клетки к гормону, для этого определяется как глюкоза, так и инсулин после нагрузки норма через 2 часа.
Такое исследование разрешается как в детском возрасте (от 14 лет), так и взрослым, пожилым и даже беременным женщинам с большим сроком.
Являясь достаточно простым методом диагностики, глюкозотолерантный тест позволяет с точностью определить уровень сахара и инсулина в крови. Как его проводят и какими считаются нормальные показатели инсулина после еды? Будем разбираться.
Когда нужно сдавать анализ?
Поскольку сахарный диабет является очень распространенной болезнью, ВОЗ настоятельно рекомендует сдавать анализ на содержание глюкозы и инсулина как минимум дважды в год.
Такие мероприятия обезопасят человека от серьезных последствий «сладкой болезни», которая иногда прогрессирует достаточно быстро без каких-либо ярко выраженных признаков.
Хотя, на самом деле, клиническая картина диабета очень обширная. Главными симптомами заболевания считается полиурия и неутолимая жажда.
Эти два патологических процесса вызваны увеличением нагрузки на почки, которые фильтруют кровь, освобождая организм от всевозможных токсинов, в том числе от переизбытка глюкозы.
Также могут быть сигналами, свидетельствующими о развитии диабета, хотя менее выраженными, следующие признаки:
- стремительное снижение массы тела;
- постоянное чувство голода;
- сухость в ротовой полости;
- покалывание или онемение ног;
- головная боль и головокружения;
- расстройство пищеварения (тошнота, рвота, диарея, метеоризм);
- ухудшение работы зрительного аппарата;
- повышение кровяного давления;
- снижение концентрации внимания;
- повышенная утомляемость и раздражительность;
- проблемы сексуального характера;
- у женщин – нарушение менструального цикла.
При выявлении у себя таких признаков человеку следует срочно обратиться к доктору. В свою очередь, специалист зачастую направляет сделать экспресс-метод на определение уровня глюкозы. Если результаты говорят о развитии преддиабетического состояния, врач направляет на прохождение теста с нагрузкой.
Именно это исследование поможет определить степень толерантности к глюкозе.
Показания и противопоказания к исследованию
Тест с нагрузкой помогает определить функционирование поджелудочной железы. Сущность анализа заключается в том, что пациенту вводят определенное количество глюкозы, а после двух часов берут кровь для ее дальнейшего исследования. В поджелудочной железе находятся бета-клетки, которые отвечают за продуцирование инсулина. При сахарном диабете происходит поражение 80-90% таких клеток.
Существует два вида такого исследования – внутривенный и пероральный либо оральный. Первый метод применяют очень редко. Такой способ введения глюкозы пригодится только в том случае, когда пациент сам не в состоянии выпить подслащенную жидкость. Например, при беременности либо желудочно-кишечных расстройствах. Второй тип исследования заключается в том, что больному необходимо выпить сладкую воду. Как правило, в 300 мл воды разводится 100 мг сахара.
При каких же патологиях врач может назначить прохождение глюкозотолерантного теста? Список их не так уж мал.
Анализ с нагрузкой проводится при подозрении:
- Сахарного диабета 2 типа.
- Сахарного диабета 1 типа.
- Гестационного диабета.
- Метаболического синдрома.
- Преддиабетического состояния.
- Ожирения.
- Дисфункции поджелудочной железы и надпочечников.
- Нарушения работы печени или гипофиза.
- Различных эндокринных патологий.
- Нарушения глюкозотолерантности.
Тем не менее, существуют некоторые противопоказания, при которых проведение данного исследования придется отложить на некоторое время. К ним относятся:
- воспалительный процесс в организме;
- общее недомогание;
- заболевание Крона и язвенная болезнь;
- проблемы с приемом пищи после операции на желудке;
- геморрагический инсульт в тяжелой форме;
- отечность мозга либо инфаркты;
- применение противозачаточных средств;
- развитие акромегалии либо гипертиреоза;
- прием ацетозоламида, тиазидов, фенитоина;
- употребление ГКС и стероидов;
Помимо этого исследование следует отложить при наличии дефицита магния и кальция в организме.
Подготовка к сдаче анализа
Чтобы получить наиболее достоверные результаты, необходимо знать как подготовиться к сдаче крови на сахар. Во-первых, хотя бы за 3-4 дня до теста с нагрузкой глюкозой не нужно отказываться от пищи, содержащей углеводы. Если пациент будет пренебрегать едой, это, несомненно, отразиться на результатах его анализа, показав заниженное содержание глюкозы и инсулина. Поэтому можно не переживать, если в определенном продукте будет содержаться 150г и более углеводов.
Во-вторых, перед забором крови как минимум на протяжении трех дней запрещается принимать некоторые препараты. К ним относятся пероральные контрацептивы, глюкокортикостероиды и тиазидные мочегонные средства. А за 15 часов до теста с нагрузкой запрещается принимать алкоголь и пищу.
Кроме того, на достоверность результатов влияет общее самочувствие больного. Если человек за день до анализа выполнял непосильную физическую работу, итоги исследования с большой вероятностью окажутся неправдивыми. Поэтому перед забором крови пациенту необходимо хорошенько выспаться. Если же больному приходится сдавать анализ после ночной смены – лучше перенести это мероприятие.
Нельзя также забывать о психоэмоциональном состоянии: стрессы также влияют на процессы обмена в организме.
Расшифровка результатов исследования
После того, как врач получает на руки результаты теста с нагрузкой, он может поставить точный диагноз своему пациенту.
В некоторых случаях, если специалист сомневается, он направляет больного для проведения повторного анализа.
Начиная с 1999 года ВОЗ установила определенные показатели глюкозотолерантного теста.
Приведенные ниже значения касаются забора крови, произведенного из пальца, и показывают нормы глюкозы в разных случаях.
| На голодный желудок | После употребления жидкости с сахаром | |
| Норма | от 3,5 до 5,5 ммоль/л | меньше 7,5 ммоль/л |
| Предиабет | от 5,6 до 6,0 ммоль/л | от 7,6 до 10,9 ммоль/л |
| Сахарный диабет | более 6,1 ммоль/л | более 11,0 ммоль/л |
Касательно нормальных показателей глюкозы в венозной крови, то они немного отличаются от выше приведенных значений.
В следующей таблице можно ознакомиться с показателями.
| На голодный желудок | После употребления жидкости с сахаром | |
| Норма | от 3,5 до 5,5 ммоль/л | меньше 7,8 ммоль/л |
| Предиабет | от 5,6 до 6,0 ммоль/л | от 7,8 до 11,0 ммоль/л |
| Сахарный диабет | более 6,1 ммоль/л | более 11,1 ммоль/л |
Какова же норма инсулина до и после нагрузки? Следует отметить, что показатели могут немного отличаться в зависимости от того, в какой лаборатории пациент проходит данное исследование. Однако наиболее распространенными значениями, которые свидетельствуют о том, что с углеводным обменом у человека все в порядке, являются следующие:
- Инсулин до нагрузки: 3-17 мкМЕ/мл.
- Инсулин после нагрузки (через 2 часа): 17,8-173 мкМЕ/мл.
Каждый 9 из 10 пациентов, который узнает о диагностированном сахарном диабете, впадает в панику. Однако расстраиваться нельзя. Современная медицина не стоит на месте и разрабатывает все более новые методы борьбы с данным недугом. Главными составляющими успешного выздоровления остаются:
- инсулинотерапия и применение препаратов;
- постоянный контроль гликемии;
- ведение активного образа жизни, то есть занятия лфк при сахарном диабете любого типа;
- соблюдение сбалансированного питания.
Глюкозотолерантный тест – достаточно надежный анализ, который помогает определить не только величину глюкозы, но и инсулин с нагрузкой и без нее. При соблюдении всех правил пациент получит наиболее достоверные результаты.
В видео в этой статье рассказано, как подготовиться к сдаче анализа.
Укажите Ваш сахар или выберите пол для получения рекомендацийИдет поискНе найденоПоказатьИдет поискНе найденоПоказатьИдет поискНе найденоПоказать
Нормы инсулина после нагрузки глюкозой
В здоровом теле — здоровый дух!
Нормы инсулина и комментарии врачей. Почитайте.
Изучая инсулин, его уровни, хотел найти золотую середину. То есть идеальный уровень инсулина натощак и после нагрузки глюкозой.
Оглавление:
Потом всё это подстроить к уровням глюкозы и глюкагона. Но, пока не получается. У меня сложилось впечатление, что у каждого доктора свои уровни. Винить их нельзя. Учились они в разных вузах. А там свои профессора, со своими данными. В общем, у всех есть некие допустимые уровни, но, ни у кого нет золотой середины, эталона, идеального уровня. Вот и получается каша в голове. Не верите, тогда читайте консультации медиков.
Результаты: Натощак: глюкоза -4,5 (норма 3,3-6,4) инсулин -19,8 (норма 2,1-27) Через два часа после выпитой глюкозы: глюкоза — 4,9 (норма менее 7,8) инсулин — 86,9 (норма 2,1-27)
У Вас все в порядке, диабета нет. Нормы указаны для тощакового инсулина, при употреблении глюкозы он закономерно увеличивается в норме, у инсулинзависимого диабетика нет.
Глюкоза, ГТТ натощак — 5,2 ммоль/л (референсные значения: 3,9-5,8)
Инсулин — 7,3 мкЕд/мл (референсные значения: < 29,1)
2) через 2 часа после нагрузки:
Глюкоза, — 4,5 ммоль/л (референсные значения: 3,9-7,8 норма
Инсулин — 37,7 мкЕд/мл (референсные значения < 29,1)
Результат Вашего анализа указывает на отсутствие нарушений углеводного обмена и адекватный синтез инсулина поджелудочной железой после нагрузки глюкозой.
Обратили внимание инсулин 86,9 и 37,7 превышает нормы но в итоге всё нормально.
Результаты такие: глюкоза натощак 5,3 ммоль/л, (с нагрузкой через 2 часа) 5,3 ммоль/л, инсулин натощак 14.3 мкЕд/мл, Индекс инсулинорезистентности НОМА 3.3 Гинеколог сказала, что с такими показателями я не смогу похудеть и большой риск развития диабета. Что предпринять в такой ситуации.
Уважаемая Светлана, уровень инсулина, глюкозы и результаты теста толерантности к глюкозе — в норме. Повышенный уровень инсулинорезистентности, который выявлен у Вас, — не причина, а следствие ожирения.
А это мой комментарий.
Заметили, инсулин 14,3 и врач определил инсулинорезистентность. А результаты 86,9 и 37,7 норма.
Вообще-то странно. Если инсулин в норме, тем более, что через 2 часа сахар вернулся в исходное состояние, то о какой инсулинорезистентности можно говорить. Тем более 3,3. Если я правильно понял, то инсулинорезистентность определяют делением уровня инсулина на уровень сахара. В этом случае будет 2,6. И насчёт причины и следствия, я бы поспорил.
Результаты: инсулин 11,1 mlU/ml натощак, через час после нагрузки — 34,5 mlU/ml;
По результатам анализов врач сказал, что у меня метаболическое нарушение и инсулинорезистентность
Устно проконсультировалась с другим эндокринологом, она сказала, что лечение не нужно, что инсулин в норме, а сдавать и адекватно оценивать его уровень нужно через 2 часа после нагрузки.
А что комментировать, два врача и два мнения. Выбирайте.
На 0 мин. — глюкоза — 5,5 ммоль/л (норма 3,1-6,1); инсулин — 26,1 мкЕ/мл (норма 2,3-26,4) На 120 мин. — глюкоза — 8,9 ммоль/л (норма не значится); инсулин — 134,6 мкЕ/мл (норма не значится).
В данном случае, к сожалению, есть снижение толерантности к глюкозе.
А вот тут мне хотелось бы задать вопрос. А разве уровень инсулина ни как не озадачил врача 134,6 мкЕ/мл не многовато.
Продолжать выписывать комментарии больше не хочется. А вот призадуматься уже можно.
Реакции на статью
Комментарии
Реакции на комментарий
Реакции на комментарий
Реакции на комментарий
Реакции на комментарий
Реакции на комментарий
Реакции на комментарий
Реакции на комментарий
Реакции на комментарий
у нее был огромный сахар и понижение веса(38 кг).на основе этой симптоматики врач сказал:если вес повышенный ,то можно отрегулировать диетами,при такой потере веса скорей всего поджелудочная не вырабатывает инсулин.
другие врачи нетрадиционной медицины поставили 1 тип диабета под сомнение,но уже поздно
да,хорошо себя чувствует,даже по врачам почти не ходит,только анализы сдает,и вес 60 кг Текст скрыт развернуть
Реакции на комментарий
Реакции на комментарий
- © 2007–2018. При использовании материалов упоминание сайта «Я ЗДОРОВ!» обязательно
С вашего аккаунта зарегистрирована подозрительная активность. Для вашей безопасности, мы хотим удостовериться, что это действительно вы
Источник: http://yaszdorov.ru/blog/
Инсулин норма у женщин по возрасту таблица
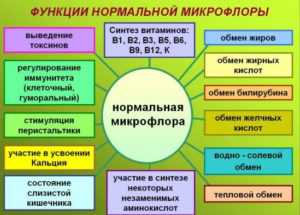
Инсулин – белковый гормон, вырабатываемый поджелудочной железой. Оказывает большое влияние на обменные процессы практически во всех тканях организма. Одна из его основных задач – контроль уровня глюкозы в крови.
Благодаря инсулину процесс поглощения глюкозы жировыми и мышечными клетками ускоряется, тормозится образование новых клеток глюкозы в печени. Создает запас гликогена – формы глюкозы – в клетках, способствует сохранению и накоплению других источников энергии, таких как жиры, белки. Благодаря инсулину их распад и утилизация тормозятся.
В том случае, если функция поджелудочной не нарушена и железа в порядке, она постоянно вырабатывает количество инсулина, необходимое для нормального функционирования всего организма. После еды объем инсулина повышается, это нужно для качественной переработки поступивших белков, жиров и углеводов.
При недостаточности выработки инсулина возникает сахарный диабет первого типа. При данном заболевание бета-клетки поджелудочной железы, которые вырабатывают инсулин, разрушаются. Организм не в состоянии качественно усваивать поступающую еду.
Чтобы поддерживать работу организма в нормальном состоянии, такому больному перед едой вводят инсулин «на еду». Тот объем, который должен справиться с качественной переработкой поступающей еды. Между приемами пищи также вводится инсулин. Цель этих инъекций – обеспечить нормальную работу организма в перерывах между едой.
В том случае, когда инсулин в организме вырабатывается в нужном объеме, но его качество нарушено – возникает сахарный диабет второго типа. При этом типе заболевания качество инсулина снижено, и он не может оказывать на клетки организма нужного воздействия. По сути толку от такого инсулина нет. Он не в состоянии перерабатывать глюкозу в крови. При данном типе применяются препараты, призванные побудить инсулин к действию.
Уровень инсулина в крови норма
Инсулин. Норма у женщин по возрасту (таблица)
Уровень нормального показателя инсулин в крови и у мужчин, и у женщин примерно одинаковый, есть небольшие отличия в определенных ситуациях.
В моменты, когда в организме повышается содержание глюкозы поджелудочная железа начинает активнее вырабатывать инсулин. Такие моменты в здоровом женском организме наступают в период полового созревания, беременности и в пожилом возрасте.
Все эти ситуации наглядно отражены в таблицах ниже:
от 25 до 50 лет
Норма инсулина в крови у женщины различна в зависимости от возраста. С годами он заметно повышается.
Норма инсулина в крови у мужчин
У мужчин, также как у женщин, содержание инсулина в организме меняется в зависимости от возраста.
от 25 до 50 лет
В пожилом возрасте требуется дополнительная энергия, поэтому после шестидесяти у мужчин, как и у женщин объем вырабатываемого инсулина становится больше и достигает 35 мкед/л.
Инсулин в крови. Норма у детей и подростков
Дети и подростки составляют особую категорию. Дети не нуждаются в дополнительной энергии, поэтому продуцирование данного гормона у них немного занижено. Но в период полового созревания картина резко меняется. На фоне всеобщего гормонального всплеска показатели нормы инсулина в крови у подростков становятся выше.
Когда показатели инсулина колеблются в пределах выше обозначенных цифр – это обозначает, что человек здоров. В ситуации, когда гормон выше указанных показателей, с годами могут развиться болезни верхних дыхательных путей и других органов, эти процессы могут стать необратимыми.
Инсулин — гормон с характером. На его уровень могут повлиять много факторов – стрессы, физическое перенапряжение, заболевание поджелудочной, но чаще всего нарушение вызвано имеющимся у человека сахарным диабетом.
Симптомы, говорящие, что имеется повышение инсулина – зуд, сухость во рту, долго заживающие раны, повышенный аппетит, но при этом тенденция к снижению веса.
Ситуация, когда инсулин ниже положенной нормы, сигнализирует о длительной физической нагрузке или что у человека имеется сахарный диабет первого типа. Заболевания поджелудочной железы также исключать не стоит. Часто к вышеперечисленным симптомам добавляются бледность, сердцебиение, обмороки, раздражительность, потливость.
Как узнать уровень инсулина?
Для определения содержания инсулина требуется проведение анализа. существует две основные разновидности анализа – после глюкозной нагрузки и натощак. Для того, чтобы поставить диагноз сахарный диабет, нужно провести оба этих анализа. Такое исследование можно провести исключительно в условиях клиники.
Норма инсулина в крови у женщин и мужчин натощак
Данный анализ проводится на голодный желудок утром, чтобы результаты наиболее четко отражали действительность, рекомендуется не кушать как минимум за 12 часов до забора крови. Поэтому данный анализ назначают на утро, что позволяет хорошо подготовиться к сдаче крови.
За сутки до анализа из меню пациента исключается вся жирная пища, сладости, от спиртных напитков также нужно воздержатся. В противном случае полученный результат может не соответствовать действительности, что затруднит процедуру правильной постановки диагноза.
Помимо корректировок меню необходимо накануне сдачи анализа необходимо вести более спокойный образ жизни – отказаться от активных занятий спортом, тяжелой физической работы, постараться избегать эмоциональных переживаний. Не лишним будет отказ от курения за сутки до анализа.
После сна перед сдачей крови на анализ нельзя ничего есть и пить кроме чистой негазированной воды. Забор крови делается из пальца, в редких случаях проводят забор венозной крови, также натощак.
Помимо анализа крови врачи нередко назначают проведение ультразвукового исследования поджелудочной железы, что позволяет выяснить причины в неправильной выработке инсулина.
Результаты могут быть ниже, чем в приведенной выше таблице. Так нормальным показателем для взрослого человека будут параметры от 1,9 до 23 мкед/л. для детей в возрасте до 14 лет этот показатель может варьироваться от 2 до 20 мкед/л. у женщин в положении этот показатель будет равен от 6 до 27 мкед/л.
Норма инсулина при глюкозной нагрузке
Чтобы понять, как быстро и на сколько качественно организм способен вырабатывать инсулин, проводится тест на определение этого гормона после инсулиновой нагрузки. Подготовка к этому способу диагностирования проводится точно также, как в предыдущем случае. Нельзя кушать как минимум 8 часов, от курения, алкоголя и физической нагрузки следует отказаться.
В течении всего времени нельзя совершать активных физических действий, курить. По истечении двух часов кровь берут на анализ, замеряя уровень инсулина.
При заборе от пациента требуется соблюдать спокойствие, в противном случае результат может быть некорректным.
После такого анализа нормальными показателями будут следующие параметры: для взрослого цифры от 13 до 15 мкед/л, для женщины, вынашивающей малыша показателем нормы станут числа от 16 до 17 мкед/л, для детей в возрасте до 14 лет нормальными показателями будут числа от 10 до 11 мкед/л.
В отдельных случаях бывает целесообразным проводить двойной анализ по выявлению содержания инсулина в плазме человека. Первый анализ проводят натощак утром, после дают пациенту выпить глюкозу и через два часа повторяют забор крови. Комбинированный анализ позволит получить расширенную картину о действии инсулина.
Как меняется уровень инсулина после еды
После приема пищи в организм попадают белки, жиры и углеводы, поджелудочная железа начинает активно вырабатывать гормон для правильного усваивания всего этого разнообразия. То есть объем инсулина резко растет, именно поэтому невозможно корректно определить норму содержания инсулина в организме человека после еды. По мере того, как пища перерабатывается содержание инсулина приходит в норму.
Норма инсулина после еды возрастает на% от уровня нормы, так как в это время поднимается и уровень глюкозы в крови. После еды через два с половиной часа, максимум три уровень инсулина должен прийти в норму.
Как удержать в норме
Для людей, испытывающих проблемы, связанные с правильной выработкой инсулина, актуальны диеты с пониженным содержанием углеводов. Поддерживать уровень глюкозы в норме, а, следовательно, и инсулина – сложно, но возможно.
Следует отказаться от сдобной выпечки с корицей и сделать акцент на овощах, кашах, компотах, чае. Количество сладкого должно быть четко регламентировано и правильнее будет заменить его несладкими фруктами и сухофруктами. Из мяса лучше предпочесть говядину и прочее нежирное мясо.
Если это правда, ваше имя должен знать весь мир
Источник: http://pridiabete.ru/insulin/insulin-norma-u-zhenshhin-po-vozrastu-tablitsa.html
Инсулин: что за гормон, норма содержания в крови, уровень при диабете и других заболеваниях, введение
Что же это за вещество такое – инсулин, о котором так часто пишут и говорят в связи с распространенным ныне сахарным диабетом? Почему в какой-то момент он перестает вырабатываться в необходимых количествах или, наоборот, синтезируется в избытке?
Инсулин – биологически активное вещество (БАВ), белковый гормон, контролирующий уровень глюкозы в крови. Синтезируют этот гормон бета-клетки, принадлежащие островковому аппарату (островки Лангерганса) поджелудочной железы, что объясняет риск развития сахарного диабета при нарушении ее функциональных способностей. Кроме инсулина, в поджелудочной железе синтезируются и другие гормоны, в частности, гипергликемический фактор (глюкагон), вырабатываемый альфа-клетками островкового аппарата и также участвующий в поддержании постоянной концентрации глюкозы в организме.
Показатели нормы инсулина в крови (плазме, сыворотке) взрослого человека находятся в диапазоне от 3 до в 30 мкЕд/мл (или до 240 пмоль/л).
У детей до 12 лет показатели не должны превышать 10 мкЕд/мл (или 69 пмоль/л).
Хотя где-то читатель встретит норму до 20 мкЕд/мл, где-то до 25 мкЕд/мл – в разных лабораториях норма может несколько отличаться, поэтому всегда, сдав кровь на анализ, нужно ориентироваться на точные данные (референтные значения) той лаборатории, которая производит исследование, а не на значения, приведенные в различных источниках.
Повышенный инсулин может обозначать как патологию, например, развитие опухоли поджелудочной железы (инсулинома), так и физиологическое состояние (беременность).
Снижение уровня инсулина может свидетельствовать о развитии сахарного диабета или просто физической усталости.
Основная роль гормона — гипогликемическая
Действие инсулина в человеческом организме (и не только человеческом, в этом плане все млекопитающие похожи) заключается в его участии в процессах обмена:
- Этот гормон дает возможность сахару, полученному с питанием, беспрепятственно проникать в клетки мышечных и жировых тканей, повышая проницаемость их мембран:
- Он является индуктором выработки глюкогена из глюкозы в печеночных и мышечных клетках:
- Инсулин способствует накоплению белков, повышая их синтез и препятствуя распаду, и жировых продуктов (он помогает жировой ткани захватывать глюкозу и превращать ее в жир (вот откуда берутся излишние жировые запасы и почему излишняя любовь к углеводам приводит к ожирению);
- Повышая активность ферментов, усиливающих распад глюкозы (анаболический эффект), данный гормон препятствует работе других ферментов, стремящихся расщепить жиры и гликоген (антикатаболическое действие инсулина).
Инсулин – везде и всюду, он участвует во всех обменных процессах, происходящих в человеческом организме, но основное назначение этого вещества – обеспечение углеводного обмена, поскольку оно является единственным гипогликемическим гормоном, тогда как его «противников», гипергликемических гормонов, стремящихся повысить содержание сахара в крови, заметно больше (адреналин, гормон роста, глюкагон).
В первую очередь, механизм образования инсулина β-клетками островков Лангерганса запускает повышенная концентрация углеводов в крови, однако до этого гормон начинает вырабатываться, как только человек, пережевав кусок чего-нибудь съестного, проглатывает его и доставляет в желудок (и совсем не обязательно, чтобы продукт питания был углеводным). Таким образом, пища (любая) вызывает повышение уровня инсулина в крови, а голод без поступления продуктов питания, наоборот, снижает его содержание.
Кроме этого, процесс образования инсулина стимулируют другие гормоны, повышенные концентрации некоторых микроэлементов в крови, например, калия и кальция, увеличенное количество жирных кислот. Угнетает продукцию инсулина в наибольшей степени гормон роста соматотропин (СТГ). Другие гормоны, тоже в некоторой мере снижают выработку инсулина, например, соматостатин, синтезируемый дельта-клетками островкового аппарата поджелудочной железы, однако действие его все же не имеет силы соматотропина.
Очевидно, что колебания уровня инсулина в крови зависят от изменения содержания глюкозы в организме, поэтому понятно, почему исследуя лабораторными методами инсулин, заодно проводят определение количества глюкозы (анализ крови на сахар).
Видео: инсулин и его функции — медицинская анимация
Инсулин и «сахарная» болезнь обоих типов
Чаще всего секреция и функциональная активность описываемого гормона изменяется при сахарном диабете 2 типа (инсулиннезависимый сахарный диабет — ИНЗСД), который нередко формируется у лиц среднего и пожилого возраста, имеющих избыточную массу тела. Пациенты довольно часто интересуются, почему именно лишний вес является фактором риска развития СД. А происходит это следующим образом: накопление жировых запасов в избыточных количествах сопровождается увеличением в крови липопротеинов, которые, в свою очередь, способствуют сокращению количества рецепторов к гормону и изменению сродства к нему. Результатом подобных нарушений является снижение продукции инсулина и, соответственно, уменьшение его уровня в крови, что ведет к увеличению концентрации глюкозы, которая не может своевременно утилизироваться из-за дефицита инсулина.
Кстати, некоторые люди, узнав результаты своих анализов (гипергликемия, нарушение липидного спектра), расстроившись на время по такому поводу, начинают активно искать пути профилактики грозного заболевания — они срочно «садятся» на диету, снижающую массу тела. И очень правильно делают! Подобный опыт может быть весьма полезен всем пациентам, входящим в группу риска по СД: принятые своевременно меры позволяют на неопределенный срок оттянуть развитие самой болезни и ее последствий, а также зависимость от препаратов, снижающих сахар в сыворотке (плазме) крови.
Несколько иная картина наблюдается при сахарном диабете 1 типа, который называют инсулинзависимым (ИЗСД). Глюкозы в данном случае вокруг клеток более чем достаточно, они просто купаются в сахарной среде, однако усвоить важный энергетический материал не могут по причине абсолютного дефицита проводника – инсулина нет. Клетки принять глюкозу не могут, и в результате подобных обстоятельств в организме начинают происходить нарушение других процессов:
- Резервный жир, не сгорая полностью в цикле Кребса, направляется в печень и участвует в образовании кетоновых тел;
- Значительное повышение сахара в крови ведет к появлению неимоверной жажды, большое количество глюкозы начинает выделяться с мочой;
- Углеводный обмен направляется по альтернативному пути (сорбитоловому), образуя избыток сорбитола, который начинает откладываться в различных местах, формируя патологические состояния: катаракту (в глазном хрусталике), полиневриты (в нервных проводниках), атеросклеротический процесс (в сосудистой стенке).
Организм, пытаясь компенсировать эти нарушения, стимулирует расщепление жиров, в результате чего в крови возрастает содержание триглицеридов, но падает уровень полезной фракции холестерина. Атерогенная диспротеинемия снижает защитные силы организма, что проявляется изменением других лабораторных показателей (повышается фруктозамин и гликозилированный гемоглобин, нарушается электролитный состав крови). В таком состоянии абсолютного дефицита инсулина пациенты слабеют, постоянно хотят пить, у них выделяется большое количество мочи.
При сахарном диабете недостаток инсулина, в конечном итоге, отражается практически на всех органах и системах, то есть, его дефицит способствует развитию многих других симптомов, обогащающих клиническую картину «сладкой» болезни.
О чем «расскажут» избытки и недостатки
Повышенный инсулин, то есть, увеличение его уровня в плазме (сыворотке) крови можно ожидать в случае некоторых патологических состояний:
- Инсулиномы – опухоли ткани островков Лангерганса, бесконтрольно и в больших количествах продуцирующей гипогликемический гормон. Данное новообразование дает довольно высокий уровень инсулина, а содержание глюкозы натощак при этом снижено. Для диагностики аденомы поджелудочной железы данного типа производят расчет соотношения инсулина и глюкозы (I/G) по формуле: количественное значение гормона в крови, мкЕд/мл : (содержание сахара, определенного утром на голодный желудок, ммоль/л – 1,70).
- Начальной стадии формирования инсулиннезависимого сахарного диабета, позже уровень инсулина начнет падать, а сахар будет расти.
- Ожирения. Между тем, здесь и в случае некоторых других болезней нужно различать причину и следствие: на первых этапах не ожирение является причиной повышенного инсулина, а наоборот, высокий уровень гормона повышает аппетит и способствует быстрой трансформации глюкозы, поступающей с пищей, в жир. Впрочем, все так взаимосвязано, что не всегда можно отчетливо проследить первопричину.
- Заболеваний печени.
- Акромегалии. У здоровых людей высокий уровень инсулина быстро снижает содержание глюкозы в крови, что в значительной степени стимулирует синтез соматотропина, у больных акромегалией повышение значений инсулина и последующая гипогликемия не вызывает особой реакции со стороны гормона роста. Эта особенность используется в качестве стимулирующей пробы при мониторинге гормонального баланса (внутривенная инъекция инсулина не вызывает особого повышения СТГ ни через час, ни через 2 часа после введения инсулина).
- Синдрома Иценко-Кушинга. Нарушение обмена углеводов при этой болезни обусловлено усиленной секрецией глюкокортикоидов, подавляющих процесс утилизации глюкозы, которая, невзирая на высокий уровень инсулина, остается в крови в высоких концентрациях.
- Инсулин повышен при мышечной дистрофии, которая стала результатом различных метаболических нарушений.
- Беременность, протекающая нормально, но с повышенным аппетитом.
- Наследственной непереносимости фруктозы и галактозы.
Введения инсулина (быстродействующего) под кожу вызывает резкий скачок гормона в крови пациента, что используется для выведения пациента из состояния гипергликемической комы. Применение гормона и препаратов, снижающих глюкозу, с целью лечения сахарного диабета также приводит к повышению инсулина в крови.
Следует заметить, хотя многие люди и так знают, что нет лечения от повышенного уровня инсулина, есть лечение конкретной болезни, при которой происходит подобный «раздрай» в гормональном статусе и нарушение различных метаболических процессов.
Снижение уровня инсулина наблюдается при сахарном диабете и 1, и 2 типа. Разница лишь в том, что при ИНЗСД дефицит гормона — относительный и вызван иными факторами, нежели абсолютный дефицит при ИЗСД. Кроме этого, к падению количественных значений гормона в крови приводят стрессовые ситуации, интенсивная физическая нагрузка или воздействие других неблагоприятных факторов.
Почему важно знать уровень инсулина?
Абсолютные показатели уровня инсулина, полученные при лабораторном исследовании, сами по себе не имеют большой диагностической ценности, так как без количественных значений концентрации глюкозы не о многом говорят. То есть, прежде чем судить о каких-то нарушениях в организме, связанных с поведением инсулина, следует изучить его отношение к глюкозе.
С такой целью (для повышения диагностической значимости анализа) проводят тест стимуляции продукции инсулина глюкозой (нагрузочный тест), который показывает, что у людей, имеющих скрыто протекающий сахарный диабет, гипогликемический гормон, продуцируемый бета-клетками поджелудочной железы, запаздывает, его концентрация растет медленнее, зато достигает более высоких значений, нежели у здоровых людей.
Помимо нагрузочного теста с глюкозой, в диагностическом поиске используется провокационный тест или, как его называют, проба с голоданием. Суть пробы состоит в определении натощак в крови пациента количественных значений глюкозы, инсулина и С-пептида (белковая часть молекулы проинсулина), после чего больного ограничивают в еде и питье на сутки и более (до 27 часов), проводя каждые 6 часов исследование показателей, вызывающих интерес (глюкоза, инсулин, С-пептид).
Итак, если инсулин повышен преимущественно при патологических состояниях, за исключением нормально протекающей беременности, где увеличение его уровня относят к физиологическим явлениям, то выявление высокой концентрации гормона, наряду со снижением сахара в крови, играет не последнюю роль в диагностике:
- Опухолевых процессов, локализованных в ткани островкового аппарата поджелудочной железы;
- Гиперплазии островковой ткани;
- Глюкокортикоидной недостаточности;
- Тяжелой патологии печени;
- Сахарного диабета на начальном этапе его развития.
Между тем, наличие таких патологических состояний, как синдром Иценко-Кушинга, акромегалия, мышечная дистрофия, болезни печени требуют проведения исследования уровня инсулина даже не столько с целью диагностики, сколько для слежения за функционированием и сохранением работоспособности органов и систем.
Как берут и сдают анализ?
Содержание инсулина определяют в плазме (кровь забирают в пробирку с гепарином) или в сыворотке (кровь, взятую без антикоагулянта, центрифугируют). К работе с биологическим материалом приступают немедленно (максимум через четверть часа), поскольку данная среда не терпит длительного «простоя» без обработки.
Перед исследованием пациенту объясняют значение анализа, его особенности. Реакция поджелудочной железы на пищу, напитки, лекарства, физические нагрузки такова, что пациент должен до исследования поголодать 12 часов, не заниматься тяжелой физической работой, исключить прием гормональных препаратов. Если последнее невозможно, то есть, лекарства никак нельзя игнорировать, то на бланке анализа производится запись, что тест проводится на фоне гормонотерапии.
За полчаса до венепункции (кровь берут из вены) человеку, ожидающему очереди на анализ, предлагают прилечь на кушетку и максимально расслабиться. Пациента следует предупредить, что несоблюдение правил может отразиться на результатах и тогда повторный приход в лабораторию, а, стало быть, и повторные ограничения будут неизбежны.
Введение инсулина: страшна только первая инъекция, потом – привычка
Коль так много внимания было уделено гипогликемическому гормону, продуцируемому поджелудочной железой, то нелишним будет вкратце остановиться на инсулине, как лекарственном препарате, назначаемом при различных патологических состояниях и, в первую очередь, при сахарном диабете.
Введение инсулина самими пациентами стало делом привычным, с ним справляются даже дети школьного возраста, которых лечащий врач обучает всем премудростям (пользоваться устройством для введения инсулина, соблюдать правила асептики, ориентироваться в свойствах препарата и знать действие каждого вида). На инъекциях инсулина «сидят» практически все больные, имеющие СД 1 тип, и пациенты с тяжелым течением инсулиннезависимого сахарного диабета. Кроме этого, некоторые экстренные состояния или осложнения СД, при отсутствии эффекта от других медикаментозных средств, купируются инсулином. Правда, в случаях диабета 2 типа после стабилизации состояния больного гипогликемический гормон в инъекционной форме заменяется другими средствами, употребляемыми внутрь, чтобы не возиться со шприцами, производить расчет и зависеть от укола, который сделать себе самому без привычки бывает довольно трудно, даже если имеются некоторые навыки проведения несложных медицинских манипуляций.
Самым лучшим лекарственным средством с минимумом побочных эффектов и без серьезных противопоказаний признан раствор инсулина, основой которого выступает инсулиновая субстанция человека.
По своему строению на человеческий инсулин больше всего похож гипогликемический гормон поджелудочной железы свиньи, вот он-то в большинстве случаев и выручал человечество долгие годы до получения (с помощью генной инженерии) полусинтетических или ДНК-рекомбинантных форм инсулина. Для лечения сахарного диабета у детей в настоящее время используется только человеческий инсулин.
Инъекции инсулина имеют своей задачей поддержание нормальной концентрации глюкозы в крови, недопущение крайностей: скачков вверх (гипергликемии) и падение уровня ниже допустимых значений (гипогликемии).
Назначение видов инсулинов, расчет их дозы в соответствии с особенностями организма, возрастом, сопутствующей патологией производит только врач в строго индивидуальном порядке. Он же обучает пациента, как самостоятельно делать инъекции инсулина, не прибегая к посторонней помощи, обозначает зоны введения инсулина, дает советы в отношении питания (прием пищи должен согласовываться с поступлением гипогликемического гормона в кровь), образа жизни, режима дня, физических нагрузок. В общем, в кабинете эндокринолога пациент получает все необходимые знания, от которых зависит качество его жизни, самому больному остается только правильно ими пользоваться и неукоснительно следовать всем рекомендациям врача.
Видео: о введении инъекции инсулина
Виды инсулинов
Пациентам, получающим гипогликемический гормон в инъекционной форме, придется узнать, какие виды инсулинов бывают, в какое время суток (и почему) они назначаются:
- Инсулины ультракороткого, но непродолжительного действия (Хумалог, Новорапид) – они появляются в крови от нескольких секунд до 15 минут, пик их действия достигается через час-полтора, но через 4 часа организм пациента опять оказывается без инсулина и это придется учитывать, если в этот момент срочно захочется поесть.
- Инсулины короткого действия (Актрапид НМ, Инсуман Рапид, Хумулин Регуляр) – эффект наступает от получаса до 45 минут после инъекции и длится от 6 до 8 часов, пик гипогликемического действия находится в интервале между 2 – 4 часами после введения.
- Инсулины средней продолжительности действия (Хумулин НПХ, Инсуман Базал, Протафан НМ) – ожидать быстрого эффекта от введения инсулина данного вида не приходится, он наступает через 1 – 3 часа, на пике находится между 6 – 8 часами и заканчивается через 10 – 14 часов (в иных случаях до 20 часов).
- Инсулины длительного действия (до 20 – 30 часов, иногда до 36 часов). Представитель группы: уникальный препарат, не имеющий пика действия — Инсулин Гларгин, который пациенты больше знают под названием «Лантус».
- Инсулины сверхдлительного действия (до 42 часов). В качестве представителя можно назвать датский препарат Инсулин Деглюдек.
Инсулины длительного и сверхдлительного действия вводят 1 раз в день, они не подходят для экстренных ситуаций (пока дойдут до крови). Безусловно, в случае комы используют инсулины ультракороткого действия, которые быстро восстанавливают уровни инсулина и глюкозы, приближая их к нормальному значению.
Назначая пациенту разные виды инсулинов, врач рассчитывает дозу каждого, способ введения (под кожу или в мышцу), обозначает правила смешивания (если в этом есть необходимость) и часы введения в соответствии с приемом пищи. Вероятно, читатель уже понял, что лечение сахарного диабета (инсулином, в особенности) не потерпит несерьезного отношения к диете. Приемы пищи (основные) и «перекусы» очень сильно взаимосвязаны с уровнем инсулина на момент трапезы, поэтому должны строго контролироваться самим пациентом – от этого зависит его здоровье.
Источник: http://sosudinfo.ru/krov/insulin/
Нормы инсулина после нагрузки глюкозой через 2 часа
При сахарном диабете 2 типа очень важно выявить, насколько чувствительны периферические клетки к гормону, для этого определяется как глюкоза, так и инсулин после нагрузки норма через 2 часа.
Такое исследование разрешается как в детском возрасте (от 14 лет), так и взрослым, пожилым и даже беременным женщинам с большим сроком.
Являясь достаточно простым методом диагностики, глюкозотолерантный тест позволяет с точностью определить уровень сахара и инсулина в крови. Как его проводят и какими считаются нормальные показатели инсулина после еды? Будем разбираться.
Когда нужно сдавать анализ?
Поскольку сахарный диабет является очень распространенной болезнью, ВОЗ настоятельно рекомендует сдавать анализ на содержание глюкозы и инсулина как минимум дважды в год.
Такие мероприятия обезопасят человека от серьезных последствий «сладкой болезни», которая иногда прогрессирует достаточно быстро без каких-либо ярко выраженных признаков.
Хотя, на самом деле, клиническая картина диабета очень обширная. Главными симптомами заболевания считается полиурия и неутолимая жажда.
Эти два патологических процесса вызваны увеличением нагрузки на почки, которые фильтруют кровь, освобождая организм от всевозможных токсинов, в том числе от переизбытка глюкозы.
Также могут быть сигналами, свидетельствующими о развитии диабета, хотя менее выраженными, следующие признаки:
- стремительное снижение массы тела;
- постоянное чувство голода;
- сухость в ротовой полости;
- покалывание или онемение ног;
- головная боль и головокружения;
- расстройство пищеварения (тошнота, рвота, диарея, метеоризм);
- ухудшение работы зрительного аппарата;
- повышение кровяного давления;
- снижение концентрации внимания;
- повышенная утомляемость и раздражительность;
- проблемы сексуального характера;
- у женщин – нарушение менструального цикла.
При выявлении у себя таких признаков человеку следует срочно обратиться к доктору. В свою очередь, специалист зачастую направляет сделать экспресс-метод на определение уровня глюкозы. Если результаты говорят о развитии преддиабетического состояния, врач направляет на прохождение теста с нагрузкой.
Именно это исследование поможет определить степень толерантности к глюкозе.
Показания и противопоказания к исследованию
Тест с нагрузкой помогает определить функционирование поджелудочной железы. Сущность анализа заключается в том, что пациенту вводят определенное количество глюкозы, а после двух часов берут кровь для ее дальнейшего исследования. В поджелудочной железе находятся бета-клетки, которые отвечают за продуцирование инсулина. При сахарном диабете происходит поражение 80-90% таких клеток.
Существует два вида такого исследования – внутривенный и пероральный либо оральный. Первый метод применяют очень редко. Такой способ введения глюкозы пригодится только в том случае, когда пациент сам не в состоянии выпить подслащенную жидкость. Например, при беременности либо желудочно-кишечных расстройствах. Второй тип исследования заключается в том, что больному необходимо выпить сладкую воду. Как правило, в 300 мл воды разводится 100 мг сахара.
При каких же патологиях врач может назначить прохождение глюкозотолерантного теста? Список их не так уж мал.
Анализ с нагрузкой проводится при подозрении:
- Сахарного диабета 2 типа.
- Сахарного диабета 1 типа.
- Гестационного диабета.
- Метаболического синдрома.
- Преддиабетического состояния.
- Ожирения.
- Дисфункции поджелудочной железы и надпочечников.
- Нарушения работы печени или гипофиза.
- Различных эндокринных патологий.
- Нарушения глюкозотолерантности.
Тем не менее, существуют некоторые противопоказания, при которых проведение данного исследования придется отложить на некоторое время. К ним относятся:
- воспалительный процесс в организме;
- общее недомогание;
- заболевание Крона и язвенная болезнь;
- проблемы с приемом пищи после операции на желудке;
- геморрагический инсульт в тяжелой форме;
- отечность мозга либо инфаркты;
- применение противозачаточных средств;
- развитие акромегалии либо гипертиреоза;
- прием ацетозоламида, тиазидов, фенитоина;
- употребление ГКС и стероидов;
Помимо этого исследование следует отложить при наличии дефицита магния и кальция в организме.
Подготовка к сдаче анализа
Чтобы получить наиболее достоверные результаты, необходимо знать как подготовиться к сдаче крови на сахар. Во-первых, хотя бы за 3-4 дня до теста с нагрузкой глюкозой не нужно отказываться от пищи, содержащей углеводы. Если пациент будет пренебрегать едой, это, несомненно, отразиться на результатах его анализа, показав заниженное содержание глюкозы и инсулина. Поэтому можно не переживать, если в определенном продукте будет содержаться 150г и более углеводов.
Во-вторых, перед забором крови как минимум на протяжении трех дней запрещается принимать некоторые препараты. К ним относятся пероральные контрацептивы, глюкокортикостероиды и тиазидные мочегонные средства. А за 15 часов до теста с нагрузкой запрещается принимать алкоголь и пищу.
Кроме того, на достоверность результатов влияет общее самочувствие больного. Если человек за день до анализа выполнял непосильную физическую работу, итоги исследования с большой вероятностью окажутся неправдивыми. Поэтому перед забором крови пациенту необходимо хорошенько выспаться. Если же больному приходится сдавать анализ после ночной смены – лучше перенести это мероприятие.
Нельзя также забывать о психоэмоциональном состоянии: стрессы также влияют на процессы обмена в организме.
Расшифровка результатов исследования
После того, как врач получает на руки результаты теста с нагрузкой, он может поставить точный диагноз своему пациенту.
В некоторых случаях, если специалист сомневается, он направляет больного для проведения повторного анализа.
Начиная с 1999 года ВОЗ установила определенные показатели глюкозотолерантного теста.
Приведенные ниже значения касаются забора крови, произведенного из пальца, и показывают нормы глюкозы в разных случаях.
Касательно нормальных показателей глюкозы в венозной крови, то они немного отличаются от выше приведенных значений.
В следующей таблице можно ознакомиться с показателями.
Какова же норма инсулина до и после нагрузки? Следует отметить, что показатели могут немного отличаться в зависимости от того, в какой лаборатории пациент проходит данное исследование. Однако наиболее распространенными значениями, которые свидетельствуют о том, что с углеводным обменом у человека все в порядке, являются следующие:
- Инсулин до нагрузки: 3-17 мкМЕ/мл.
- Инсулин после нагрузки (через 2 часа): 17,8-173 мкМЕ/мл.
Каждый 9 из 10 пациентов, который узнает о диагностированном сахарном диабете, впадает в панику. Однако расстраиваться нельзя. Современная медицина не стоит на месте и разрабатывает все более новые методы борьбы с данным недугом. Главными составляющими успешного выздоровления остаются:
- инсулинотерапия и применение препаратов;
- постоянный контроль гликемии;
- ведение активного образа жизни, то есть занятия лфк при сахарном диабете любого типа;
- соблюдение сбалансированного питания.
Глюкозотолерантный тест – достаточно надежный анализ, который помогает определить не только величину глюкозы, но и инсулин с нагрузкой и без нее. При соблюдении всех правил пациент получит наиболее достоверные результаты.
В видео в этой статье рассказано, как подготовиться к сдаче анализа.
Источник: http://diabetik.guru/injections/insulin-posle-nagruzki-norma-cherez-2-chasa.html
Срочно! Инсулинорезистентность. СПКЯ.
Вопросом я задалась после того как искала нормы после нагрузки для с-пептида (с-пептид более показателен чем инсулин) и вот что отвечат на этот вопрос лаборатория инвитро:
Референсных значений для С-пептида после проведения ГТТ не существует, так как определение данного гормона не рекомендовано ВОЗ и международными Ассоциациями диабетологов в качестве маркера глюкозотолерантного теста. Повышение концентрации С-пептида после пероральной нагрузки глюкозой в несколько раз указывает на нормальную эндокринную функцию поджелудочной железы в регуляции обмена глюкозы.
Получается что и адекватных норм для инсулина ПОСЛЕ НАГРУЗКИ тоже нет. ИНСУЛИН ПОСЛЕ НАГРУЗКИ ДОЛЖЕН ПОВЫСИТСЯ -ЭТО НОРМАЛЬНОЕ СОСТОЯНИЕ ЗДОРОВОГО ЧЕЛОВЕКА
Девочки, объясните тогда , почему врачи ставят диагноз инсулинорезистентность при нормальных значениях натощак, но повышенном инсулине на выходе. Зачем вообще сдается анализ инсулин с нагрузкой.
менее 5,5 ммоль/л
после нагрузки: менее 7,8 ммоль/л
после нагрузки: 17,8-173 мкМЕ/мл
после нагрузки: 2,5-15 нг/мл
Мне кажется, все загоны об анализах и их результатах — это вопрос доверия врачу. Если врачу веришь, перепроверять в гугле не будешь.
Если уж мой кардиолог для меня авторитет, то мне не приходит в голову думать над тем, какие анализы он мне назначил и какие препараты прописал.
Хотя и бывает что менее чем в 3 раза, но все равно она есть и метформин все равно лучше пить.
Еленочка2 (10 декабря:54) писал(а):
Мауслинг (10 декабря:55) писал(а):
Да встречаются разные интерпритации , что в 3 раза, от 3-5 раз, но ни одного официального ответа нет, как нет и референтных значений, ведь есть же значение глюкозы после нагрузки, а инсулина нет.
А еще мне репродуктолог говорил про превышение в 2,5-3 раза.
Опять же, у меня всё зашкаливало не на 1-м анализе, а на нескольких, в течение 3 месяцев пересдавала.
Эндокринолог назначила сначала Сиофор 500 на ночь однократно + диета, не помогло, повысили дозу до 1000. А сейчас гинеколог почему-то сказала перейти на Глюкофаж Лонг 850 (вроде). Я пока забила, ничего не принимаю, изучаю вопрос.
Kesska (10 декабря:55) писал(а):
натощак — ммоль/л (4,1-5,9)
с нагрузкой (120 мин.) — ммоль/л (11.1 сахарный диабет)
натощак — мкЕд/мл (2,6-24,9)
с нагрузкой (120 мин.) мкЕд/мл (
Нормы инсулина после нагрузки
Также не забывайте благодарить врачей.
эндокринолог7 00:01
22.11.2016 г след. Анализы:
1) Гликозилированный гемоглобин — 5,8 (4,5-6,5) %
Оглавление:
2) Инсулин на голодный желудок — 5,75 (1,9-23) мМЕ/мл
3) Инсулин с нагрузкой — 44,88 (1,9-23) мМЕ/мл
4) Глюкоза в сыворотке — 4,6 (4,1-5,9) ммоль/л
После этого сдала анализы(через 1,5 часа после еды)
1) инсулин с нагрузкой, показатель увеличился до 62 (при норме1,9- 23) мМЕ/мл
2) глюкоза в сыворотке с нагрузкой — 6,6 (при норме 4,1-5,9) ммоль/л
Вес до начала приема таблеток был 85, сейчас за 3 месяца снизился до 80 кг. Сладкое употребляю в умеренных количествах.
Прошу Вас, поясните пожалуйста: 1) что это может быть?
Норма инсулина в крови: какой уровень инсулина считается повышенным, а какой пониженным
Инсулином называется особый гормон в человеческом организме, вырабатываемый посредством поджелудочной железы. Основная его задача – это поставка сахара, калия, магния, кальция и прочих элементов в каждую клетку тела человека.
Помимо этого, функция инсулина заключается в поддержании нормальной концентрации глюкозы в крови, а также в регулировании необходимого углеводного обмена. При повышении уровня глюкозы в крови человека выше отметки 100 мг/децилитр, поджелудочная железа начинает синтезировать гормон как у женщин, так и мужчин, детей.
Инсулин начинает «собирать» лишнее количество глюкозы, и откладывает его в мышечные и жировые ткани организма. Весь тот сахар, который оказался в мышечной ткани, постепенно преобразуется в энергию, а в жировых клетках осуществляется трансформация в жир.
Если говорить в целом, то инсулином называют важнейший элемент организма. Так как он обеспечивает наращивание мышечных волокон, предупреждает преждевременное разрушение мышц, он «транспортирует» полезные вещества, которые необходимы для нормального и полноценного функционирования.
В связи с важностью, а главное незаменимостью гормона, необходимо разобраться, какая норма инсулина должна быть у детей, мужчин и женщин. А также ответить на главные вопросы: почему уровень инсулина в крови превышен, и почему слишком низкий?
Какой показатель считается нормой?
Здоровыми считаются те люди, у которых норма инсулина не пересекает принятые нормы в медицине. В ситуации, когда инсулин в крови выше допустимой нормы, такая картина грозит развитием сахарного диабета второго типа, ожирения и патологий сердечно-сосудистой системы.
Как уже упоминалось, основная функция гормона – это поддержание сахара в крови на требуемом уровне. В ситуации, когда инсулин повышенный или пониженный, такое обстоятельство грозит серьезными проблемами со здоровьем, и развитием сопутствующих заболеваний.
Чтобы узнать свои показатели, сдается анализ крови натощак. И в обязательном порядке обследование осуществляется до приема пищи, ведь после еды поджелудочная железа, продуцирующая данный гормон начинает активно функционировать, что приведет к получению неверных результатов.
В настоящее время приняты нормы инсулина:
- Норма инсулина в крови у женщин и мужчин варьируется от 3 до 25 мкЕд/мл инсулина.
- У ребенка показатели нормы немного ниже, и колеблются в диапазоне 3-20 мкЕд/мл.
- У беременной женщины в крови норма гормона составляет от 3 до 25 мкЕд/мл.
- У пожилых людей в независимости от пола от 6 до 27 мкЕд/мл.
- Антитела к инсулину норма: 0 — 10 Ед/мл.
Именно перечисленная концентрация уровня инсулина в крови людей является нормой, вследствие которой наблюдается нормальное течение обменных процессов в организме, и осуществляется полноценная жизнедеятельность.
Как правило, чтобы получить точные результаты своего гормона, врачи рекомендуют сочетать одновременно несколько исследований, которые в своем симбиозе и предоставят максимально информативные и точные данные.
Здесь ведется речь о том, что сначала нужно сдать кровь на сахар на голодный желудок, а затем осуществить глюкозотолерантный тест через 2 часа после употребления глюкозы в виде раствора в определенной концентрации.
Стоит отметить, что инсулин после нагрузки в обязательном порядке увеличивается у здорового человека, а вот у инсулинозависимого диабетика такого не происходит.
В ряде ситуаций врач может рекомендовать сдать кровь на инсулин и С-пептид. Именно С-пептид позволяет определить, что секреция гормона поджелудочной железы слишком низкая.
Кроме того, данный анализ позволяет на ранних стадиях выявить опухолевые образования поджелудочной железы.
Инсулин выше нормы: что это значит?
Нередко бывают ситуации, когда анализ на инсулин показывает высокий показатель. И данное обстоятельство действительно заставляет беспокоиться, так как это может свидетельствовать о начале необратимых патологий.
Такие патологические изменения затрагивают все внутренние органы и системы без исключения, в независимости от пола человека и его возрастной группы.
Причиной такого состояния могут стать активные и серьезные физические нагрузки на тело, особенно это касается представительниц прекрасного пола. Превышение уровня инсулина может свидетельствовать об эмоциональной нестабильности пациента, который постоянно подвергается стрессам и нервным напряжениям.
В медицинской практике также выделяют и следующие причины повышения уровня инсулина:
- Сахарный диабет приводит к тому, что инсулин повышен.
- Неконтролируемый синтез гормона, отвечающего за рост человека.
- Ожирения в любой стадии.
- Инсулинома поджелудочной железы.
- Патологии поджелудочной железы.
- Некоторые заболевания печени.
- Расстройство функциональности гипофиза.
Стоит отметить, что нередко бывает, что уровень инсулина повышается, а глюкоза в это же время остается на требуемом уровне. В любом случае, такое состояние человека свидетельствует о наличии патологических процессов в организме.
Если исследование покажет, что концентрация инсулина является причиной, вследствие которой сахар стал низким, то эта картина не проходит бесследно, и сопровождается повышенной потливостью, тремором конечностей, учащенным биением сердца, обморочными состояниями, тошнотой и постоянным голодом.
Причиной такого состояния может выступать и вероятная передозировка гормона, когда норма инсулина у женщин и мужчин значительно превышается. Именно поэтому те люди, которые вводят себе инсулин, должны быть предельно осторожны при его введении, и обязаны правильно рассчитать дозу для каждого укола.
Низкие показатели гормона
В той ситуации, когда инсулин ниже нормы, в организме человека начинает активизироваться другой гормон – глюкагон, который вырабатывается также в поджелудочной железе.
Действие данного гормона прямо противоположное инсулину: он увеличивает концентрацию сахара, вследствие чего организм человека перенасыщается глюкозой, как результат, это приводит к развитию негативной симптоматики.
Уровень гормона в обязательном порядке должен быть в пределах нормы, так как повышающийся или снижающийся показатель приводит к нарушению функциональности внутренних органов и систем.
Если инсулина в крови человека меньше нормы, либо совсем мало, можно говорить о таких предпосылках:
- Развитие сахарного диабета первого типа.
- Сидячий образ жизни.
- Расстройство полноценной работы гипофиза.
- Нервное и эмоциональное истощение организма.
- Неправильный рацион питания, когда пища насыщена исключительно чистыми углеводами.
- Хронические заболевания инфекционного характера.
- Непосильная физическая активность преимущественно на голодный желудок.
Низкие показатели гормона могут стать причиной того, что сахар не будет поступать в клетки, вследствие чего наблюдается его существенное увеличение.
Как результат, возникает такая симптоматика: постоянное чувство жажды, необоснованная тревожность, внезапный голод, повышенная возбудимость и раздражительность, частые позывы в туалет.
Как снизить инсулин?
Узнав, какая норма инсулина после нагрузки, а также, как важен рассчитанный гормон для инъекции, необходимо выяснить, как можно снижать инсулин, и какие способы помогут? Высокая концентрация гормона становится следствием ряда болезней, которые вылечить крайне сложно. Чтобы не столкнуться с такими трудностями, необходимо озаботиться снижением этих показателей в крови человека.
Для этого и существуют определенные правила, рекомендуемые медицинскими специалистами. Нужно сознательно отказаться от частого приема пищи, достаточно кушать два-три раза в день, что позволит сделать перерывы между едой больше, вследствие чего хватит времени на завершение детоксикации продуктов распада.
Можно устраивать себе разгрузочный день один раз в неделю, полностью отказавшись от употребления продуктов питания. В рационе питания должны превалировать продукты питания, обогащенные клетчаткой, а вот от употребления простых углеводов необходимо отказаться.Немаловажное значение имеет и физическая активность, поэтому нужно заниматься спортом хотя бы несколько раз в неделю. При этом в обязательном порядке разделяют силовые тренировки, и аэробные.
Для полноценной работы организма человека нужно поддерживать нормальный уровень гормона в крови. Любые отклонения показателей в ту или иную сторону могут привести к тяжелым патологическим процессам.
А как вы поддерживаете уровень инсулина в крови, и какие способы вам помогают? Поделитесь своими советами и историями, которые станут для многих людей руководством к полноценной жизни!
Срочно! Инсулинорезистентность. СПКЯ.
Вопросом я задалась после того как искала нормы после нагрузки для с-пептида (с-пептид более показателен чем инсулин) и вот что отвечат на этот вопрос лаборатория инвитро:
Референсных значений для С-пептида после проведения ГТТ не существует, так как определение данного гормона не рекомендовано ВОЗ и международными Ассоциациями диабетологов в качестве маркера глюкозотолерантного теста. Повышение концентрации С-пептида после пероральной нагрузки глюкозой в несколько раз указывает на нормальную эндокринную функцию поджелудочной железы в регуляции обмена глюкозы.
Получается что и адекватных норм для инсулина ПОСЛЕ НАГРУЗКИ тоже нет. ИНСУЛИН ПОСЛЕ НАГРУЗКИ ДОЛЖЕН ПОВЫСИТСЯ -ЭТО НОРМАЛЬНОЕ СОСТОЯНИЕ ЗДОРОВОГО ЧЕЛОВЕКА
Девочки, объясните тогда , почему врачи ставят диагноз инсулинорезистентность при нормальных значениях натощак, но повышенном инсулине на выходе. Зачем вообще сдается анализ инсулин с нагрузкой.
МирТесен
Изучая инсулин, его уровни, хотел найти золотую середину. То есть идеальный уровень инсулина натощак и после нагрузки глюкозой. Потом всё это подстроить к уровням глюкозы и глюкагона. Но, пока не получается. У меня сложилось впечатление, что у каждого доктора свои уровни. Винить их нельзя. Учились они в разных вузах. А там свои профессора, со своими данными. В общем, у всех есть некие допустимые уровни, но, ни у кого нет золотой середины, эталона, идеального уровня. Вот и получается каша в голове. Не верите, тогда читайте консультации медиков.
Результаты: Натощак: глюкоза -4,5 (норма 3,3-6,4) инсулин -19,8 (норма 2,1-27) Через два часа после выпитой глюкозы: глюкоза — 4,9 (норма менее 7,8) инсулин — 86,9 (норма 2,1-27)
У Вас все в порядке, диабета нет. Нормы указаны для тощакового инсулина, при употреблении глюкозы он закономерно увеличивается в норме, у инсулинзависимого диабетика нет.
Глюкоза, ГТТ натощак — 5,2 ммоль/л (референсные значения: 3,9-5,8)
Инсулин — 7,3 мкЕд/мл (референсные значения: < 29,1)
2) через 2 часа после нагрузки:
Глюкоза, — 4,5 ммоль/л (референсные значения: 3,9-7,8 норма
Инсулин — 37,7 мкЕд/мл (референсные значения < 29,1)
Результат Вашего анализа указывает на отсутствие нарушений углеводного обмена и адекватный синтез инсулина поджелудочной железой после нагрузки глюкозой.
Обратили внимание инсулин 86,9 и 37,7 превышает нормы но в итоге всё нормально.
Результаты такие: глюкоза натощак 5,3 ммоль/л, (с нагрузкой через 2 часа) 5,3 ммоль/л, инсулин натощак 14.3 мкЕд/мл, Индекс инсулинорезистентности НОМА 3.3 Гинеколог сказала, что с такими показателями я не смогу похудеть и большой риск развития диабета. Что предпринять в такой ситуации.
Уважаемая Светлана, уровень инсулина, глюкозы и результаты теста толерантности к глюкозе — в норме. Повышенный уровень инсулинорезистентности, который выявлен у Вас, — не причина, а следствие ожирения.
А это мой комментарий.
Заметили, инсулин 14,3 и врач определил инсулинорезистентность. А результаты 86,9 и 37,7 норма.
Вообще-то странно. Если инсулин в норме, тем более, что через 2 часа сахар вернулся в исходное состояние, то о какой инсулинорезистентности можно говорить. Тем более 3,3. Если я правильно понял, то инсулинорезистентность определяют делением уровня инсулина на уровень сахара. В этом случае будет 2,6. И насчёт причины и следствия, я бы поспорил.
Результаты: инсулин 11,1 mlU/ml натощак, через час после нагрузки — 34,5 mlU/ml;
По результатам анализов врач сказал, что у меня метаболическое нарушение и инсулинорезистентность
Устно проконсультировалась с другим эндокринологом, она сказала, что лечение не нужно, что инсулин в норме, а сдавать и адекватно оценивать его уровень нужно через 2 часа после нагрузки.
А что комментировать, два врача и два мнения. Выбирайте.
На 0 мин. — глюкоза — 5,5 ммоль/л (норма 3,1-6,1); инсулин — 26,1 мкЕ/мл (норма 2,3-26,4) На 120 мин. — глюкоза — 8,9 ммоль/л (норма не значится); инсулин — 134,6 мкЕ/мл (норма не значится).
В данном случае, к сожалению, есть снижение толерантности к глюкозе.
А вот тут мне хотелось бы задать вопрос. А разве уровень инсулина ни как не озадачил врача 134,6 мкЕ/мл не многовато.
Продолжать выписывать комментарии больше не хочется. А вот призадуматься уже можно.
МирТесен
В здоровом теле — здоровый дух!
Нормы инсулина и комментарии врачей. Почитайте.
Изучая инсулин, его уровни, хотел найти золотую середину. То есть идеальный уровень инсулина натощак и после нагрузки глюкозой. Потом всё это подстроить к уровням глюкозы и глюкагона. Но, пока не получается. У меня сложилось впечатление, что у каждого доктора свои уровни. Винить их нельзя. Учились они в разных вузах. А там свои профессора, со своими данными. В общем, у всех есть некие допустимые уровни, но, ни у кого нет золотой середины, эталона, идеального уровня. Вот и получается каша в голове. Не верите, тогда читайте консультации медиков.
Результаты: Натощак: глюкоза -4,5 (норма 3,3-6,4) инсулин -19,8 (норма 2,1-27) Через два часа после выпитой глюкозы: глюкоза — 4,9 (норма менее 7,8) инсулин — 86,9 (норма 2,1-27)
У Вас все в порядке, диабета нет. Нормы указаны для тощакового инсулина, при употреблении глюкозы он закономерно увеличивается в норме, у инсулинзависимого диабетика нет.
Глюкоза, ГТТ натощак — 5,2 ммоль/л (референсные значения: 3,9-5,8)
Инсулин — 7,3 мкЕд/мл (референсные значения: < 29,1)
2) через 2 часа после нагрузки:
Глюкоза, — 4,5 ммоль/л (референсные значения: 3,9-7,8 норма
Инсулин — 37,7 мкЕд/мл (референсные значения < 29,1)
Результат Вашего анализа указывает на отсутствие нарушений углеводного обмена и адекватный синтез инсулина поджелудочной железой после нагрузки глюкозой.
Обратили внимание инсулин 86,9 и 37,7 превышает нормы но в итоге всё нормально.
Результаты такие: глюкоза натощак 5,3 ммоль/л, (с нагрузкой через 2 часа) 5,3 ммоль/л, инсулин натощак 14.3 мкЕд/мл, Индекс инсулинорезистентности НОМА 3.3 Гинеколог сказала, что с такими показателями я не смогу похудеть и большой риск развития диабета. Что предпринять в такой ситуации.
Уважаемая Светлана, уровень инсулина, глюкозы и результаты теста толерантности к глюкозе — в норме. Повышенный уровень инсулинорезистентности, который выявлен у Вас, — не причина, а следствие ожирения.
А это мой комментарий.
Заметили, инсулин 14,3 и врач определил инсулинорезистентность. А результаты 86,9 и 37,7 норма.
Вообще-то странно. Если инсулин в норме, тем более, что через 2 часа сахар вернулся в исходное состояние, то о какой инсулинорезистентности можно говорить. Тем более 3,3. Если я правильно понял, то инсулинорезистентность определяют делением уровня инсулина на уровень сахара. В этом случае будет 2,6. И насчёт причины и следствия, я бы поспорил.
Результаты: инсулин 11,1 mlU/ml натощак, через час после нагрузки — 34,5 mlU/ml;
По результатам анализов врач сказал, что у меня метаболическое нарушение и инсулинорезистентность
Устно проконсультировалась с другим эндокринологом, она сказала, что лечение не нужно, что инсулин в норме, а сдавать и адекватно оценивать его уровень нужно через 2 часа после нагрузки.
А что комментировать, два врача и два мнения. Выбирайте.
На 0 мин. — глюкоза — 5,5 ммоль/л (норма 3,1-6,1); инсулин — 26,1 мкЕ/мл (норма 2,3-26,4) На 120 мин. — глюкоза — 8,9 ммоль/л (норма не значится); инсулин — 134,6 мкЕ/мл (норма не значится).
В данном случае, к сожалению, есть снижение толерантности к глюкозе.
А вот тут мне хотелось бы задать вопрос. А разве уровень инсулина ни как не озадачил врача 134,6 мкЕ/мл не многовато.
Продолжать выписывать комментарии больше не хочется. А вот призадуматься уже можно.
Норма инсулина в крови у человека
Поджелудочная железа – это эндокринный орган. Каждая ее часть выделяет собственный гормон, жизненно необходимый человеку.
В бета-клетках органа образуется инсулин – гормон, выполняющий множество важных функций в организме.
Его недостаток, как и переизбыток, ведет к различным заболеваниям.
Значение и основные функции инсулина
Изначально поджелудочная железа синтезирует неактивный гормон. Затем, проходя несколько этапов, он переходит в активную форму. Белковое соединение является своеобразным ключом, с помощью которого глюкоза проникает во все ткани и органы.
В мозг, глаза, почки, надпочечники и кровеносные сосуды глюкоза попадет и без инсулина. Если в крови его не хватает, то органы начинают перерабатывать лишнюю глюкозу, тем самым подвергая себя большой нагрузке. Именно поэтому при диабете эти органы считаются «мишенями» и поражаются в первую очередь.
Остальные ткани пропускают глюкозу только с помощью инсулина. Попав в нужное место, глюкоза превращается в энергию и мышечную массу. Гормон вырабатывается непрерывно, в течение всего дня, но во время приема пищи выделение идет в большем объеме. Это нужно для предотвращения скачков сахара.
- Помогает глюкозе проникать в ткани и образовывать энергию.
- Снижает нагрузку на печень, которая синтезирует глюкозу.
- Способствует проникновению некоторых аминокислот в ткани.
- Участвует в обмене веществ, особенно, в углеводном обмене.
- Основная функция вещества — гипогликемическая. Кроме пищи, употребляемой человеком, сам организм синтезирует большое количество гормонов, повышающих уровень глюкозы в крови. К ним относятся адреналин, гормон роста, глюкагон.
Диагностика и норма в зависимости от возраста
Чтобы узнать свой уровень гормона, важно правильно подготовиться к сдаче крови.
Подготовка к сдаче анализа:
- Кровь необходимо сдавать натощак.
- Накануне должен быть легкий ужин, минимум за 8 часов до сдачи анализа.
- С утра разрешается выпить кипяченой воды.
- Чистить зубы и пользоваться ополаскивателем не рекомендуется.
- За 2 недели до обследования пациент должен прекратить прием всех лекарственных препаратов. В противном случае врач должен указать, какое лечение получает человек.
- За несколько дней до обследования необходимо отказаться от вредной пищи: жирной, жареной, маринованной и соленой, а также от алкогольных напитков и фастфуда.
- За день до исследования нужно оградить себя от занятий спортом и стрессовых перегрузок.
Результат, полученный при сдаче анализа крови на инсулин, малоинформативен без результата анализа крови на сахар. Лишь оба показателя в совокупности дают полную картину состояния организма. Для этого пациенту проводят нагрузочный и провокационный тесты.
Нагрузочный тест покажет, насколько быстро инсулин реагирует на поступление в кровь глюкозы. При его запаздывании устанавливается диагноз скрытый сахарный диабет.
Проводится это тестирование следующим образом. Натощак берется кровь из вены. Затем пациент выпивает некоторое количество чистой глюкозы. Повторное определение сахара в крови производится через 2 часа после нагрузки.
Таблица для оценки результатов:
Провокационный тест или проба с голоданием длится более суток. Сначала пациент сдает кровь натощак. Затем еще сутки ничего не ест, и периодически сдает кровь. Во всех образцах определяются одни и те же показатели: инсулин, глюкоза, С-пептид. У женщин и у мужчин показатели нормы одинаковы.
Таблица оценки результатов по количеству инсулина в крови:
О чем говорит высокий уровень?
Гиперинсулинемия обычно наблюдается через некоторое время после еды. Но даже в этом случае его уровень не должен превышать верхнюю границу.
Высокое содержание гормона в крови сопровождается следующими признаками:
- постоянное чувство голода, сопровождающееся тошнотой;
- учащенное сердцебиение;
- повышенная потливость;
- дрожь в руках;
- частая потеря сознания.
Заболевания, сопровождающиеся повышением инсулина в крови:
- Инсулинома – доброкачественное новообразование поджелудочной железы. Оно поражает островки Лангерганса и стимулирует повышенное образование инсулина. При постановке такого диагноза больному назначается хирургическое лечение. После удаления опухоли у 8 человек из десяти наступает полное выздоровление.
- Сахарныйдиабет 2 типа. Основной причиной его развития является инсулинорезистентность. Клетки теряют чувствительность к гормону и подают сигнал поджелудочной железе о том, что в крови его мало. Она начинает выделять большее количество гормона, что приводит к гиперинсулинемии.
- Акромегалия или гигантизм. Данное заболевание сопровождается выработкой большого количества гормона роста.
- Синдром Кушинга сопровождается высоким уровнем глюкокортикостероидов в крови, в ответ на это поджелудочная железа вырабатывает большое количество своего гормона.
- Поликистоз яичников – заболевание, характеризующееся гормональным сбоем в организме, который приводят к повышению уровня гормона в крови. Гиперинсулинемия является причиной лишнего веса, высокого артериального давления, повышенного холестерина, а также развития опухолей, так как гормон способствует их росту.
- Ожирение. В некоторых случаях сложно определить, является ли заболевание следствием высокого уровня гормона в крови или его причиной. Если изначально в крови большое количество инсулина, человек испытывает чувство голода, много ест и от этого набирает лишний вес. У других людей лишний вес приводит к инсулинорезистентности, из-за которой развивается гиперинсулинемия.
- Болезни печени.
- Беременность. Может протекать без осложнений, но с повышенным аппетитом.
- Непереносимость фруктозы и галактозы, передающиеся по наследству.
В случае обнаружения гиперинсулинемии нужно искать причину этого состояния, потому что не существует лекарства, которое снизит уровень гормона.
С целью снижения показателя рекомендуется:
- питаться 2-3 раза в день без перекусов;
- раз в неделю устраивать разгрузочный день;
- правильно выбирать еду, использовать в пищу продукты только с низким и средним гликемическим индексом;
- рациональные физические нагрузки;
- в еде должна присутствовать клетчатка.
Последствия недостатка гормона
Существует абсолютная и относительная инсулиновая недостаточность. Абсолютная недостаточность означает, что поджелудочная железа не вырабатывает гормон и у человека развивается диабет 1 типа.
Относительная недостаточность развивается тогда, когда гормон в крови присутствует в нормальном количестве или даже больше нормы, но клетками организма он не усваивается.
Гипоинсулинемия свидетельствует о развитии сахарного диабета 1 типа. При этом заболевании поражаются островки Лангерганса поджелудочной железы, что приводит к снижению или прекращению выработки гормона. Заболевание является неизлечимым. Для нормального уровня жизни, больным назначаются пожизненные инъекции инсулина.
- Генетические факторы.
- Переедание. Постоянное употребление в пищу выпечки и сладостей может привести к снижению выработки гормона.
- Инфекционные заболевания. Некоторые болезни оказывает разрушающее действие на островки Лангерганса, что приводит к снижению выработки гормона.
- Стресс. Нервное перевозбуждение сопровождается большим потреблением глюкозы, поэтому инсулин в крови может падать.
Виды искусственного инсулина
Пациентам с сахарным диабетом назначают подкожное введение гормона.
Все они делятся в зависимости от времени действия:
- Деглюдек относится к сверхдлительным инсулинам, который действует до 42 часов;
- Гларгин имеет длительное действие и действует от 20 до 36 часов;
- Хумулин НПХ и Базал являются препаратами средней длительности, их действие начинается только через 1-3 часа после инъекции и заканчивается через 14 часов.
Эти препараты считаются базой в лечении сахарного диабета. Другими словами, пациенту назначается нужное лекарственное средство, которое он будет колоть один или два раза в сутки. Данные инъекции не связаны с приемом пищи.
На еду больному нужны инъекции короткого и ультракороткого действия:
- К первым относятся Актрапид НМ, Инсуман Rapid. После укола гормон начинает действовать черезминут, а заканчивает свою работу через 8 часов.
- Ультракороткие инъекции Хумалог и Новорапид начинают свое действие через несколько минут после инъекции и работают всего 4 часа.
Сейчас для лечения диабета 1 типа используются препараты длительного и ультракороткого действия. Первый укол у больного должен быть сразу после пробуждения – длительного действия. Иногда данную инъекцию люди переносят на обед или вечер, в зависимости от образа жизни и индивидуальной чувствительности.
Короткий инсулин назначают перед основными приемами пищи, 3 раза в день. Доза рассчитывается индивидуально для каждого пациента. Больному диабетом необходимо уметь правильно рассчитывать количество хлебных единиц и гликемический индекс, также ему необходимо знать соотношение инсулина к одной хлебной единице.
Считается, что самая высокая потребность в гормоне с утра, а к вечеру она снижается. Но не стоит воспринимать эти слова, как аксиому. Организм каждого человека индивидуален, поэтому подборкой доз должен заниматься сам больной человек вместе с эндокринологом. Для того чтобы быстрее изучить свой организм и правильно подобрать дозы, нужно вести дневник самоконтроля.
Каждый человек должен заботиться о своем здоровье самостоятельно. При хорошем самочувствии сдача анализов должна проводиться 1 раз в год. В случае появления каких-либо признаков болезни следует немедленно обратиться к доктору для обследования. Своевременная постановка диагноза поможет сохранить здоровье и предупредить развитие грозных осложнений.
Инсулин норма у женщин по возрасту таблица
Инсулин – белковый гормон, вырабатываемый поджелудочной железой. Оказывает большое влияние на обменные процессы практически во всех тканях организма. Одна из его основных задач – контроль уровня глюкозы в крови.
Благодаря инсулину процесс поглощения глюкозы жировыми и мышечными клетками ускоряется, тормозится образование новых клеток глюкозы в печени. Создает запас гликогена – формы глюкозы – в клетках, способствует сохранению и накоплению других источников энергии, таких как жиры, белки. Благодаря инсулину их распад и утилизация тормозятся.
В том случае, если функция поджелудочной не нарушена и железа в порядке, она постоянно вырабатывает количество инсулина, необходимое для нормального функционирования всего организма. После еды объем инсулина повышается, это нужно для качественной переработки поступивших белков, жиров и углеводов.
При недостаточности выработки инсулина возникает сахарный диабет первого типа. При данном заболевание бета-клетки поджелудочной железы, которые вырабатывают инсулин, разрушаются. Организм не в состоянии качественно усваивать поступающую еду.
Чтобы поддерживать работу организма в нормальном состоянии, такому больному перед едой вводят инсулин «на еду». Тот объем, который должен справиться с качественной переработкой поступающей еды. Между приемами пищи также вводится инсулин. Цель этих инъекций – обеспечить нормальную работу организма в перерывах между едой.
В том случае, когда инсулин в организме вырабатывается в нужном объеме, но его качество нарушено – возникает сахарный диабет второго типа. При этом типе заболевания качество инсулина снижено, и он не может оказывать на клетки организма нужного воздействия. По сути толку от такого инсулина нет. Он не в состоянии перерабатывать глюкозу в крови. При данном типе применяются препараты, призванные побудить инсулин к действию.
Уровень инсулина в крови норма
Инсулин. Норма у женщин по возрасту (таблица)
Уровень нормального показателя инсулин в крови и у мужчин, и у женщин примерно одинаковый, есть небольшие отличия в определенных ситуациях.
В моменты, когда в организме повышается содержание глюкозы поджелудочная железа начинает активнее вырабатывать инсулин. Такие моменты в здоровом женском организме наступают в период полового созревания, беременности и в пожилом возрасте.
Все эти ситуации наглядно отражены в таблицах ниже:
Нормы инсулина после нагрузки глюкозой через 2 часа
При сахарном диабете 2 типа очень важно выявить, насколько чувствительны периферические клетки к гормону, для этого определяется как глюкоза, так и инсулин после нагрузки норма через 2 часа.
Такое исследование разрешается как в детском возрасте (от 14 лет), так и взрослым, пожилым и даже беременным женщинам с большим сроком.
Являясь достаточно простым методом диагностики, глюкозотолерантный тест позволяет с точностью определить уровень сахара и инсулина в крови. Как его проводят и какими считаются нормальные показатели инсулина после еды? Будем разбираться.
Когда нужно сдавать анализ?
Поскольку сахарный диабет является очень распространенной болезнью, ВОЗ настоятельно рекомендует сдавать анализ на содержание глюкозы и инсулина как минимум дважды в год.
Такие мероприятия обезопасят человека от серьезных последствий «сладкой болезни», которая иногда прогрессирует достаточно быстро без каких-либо ярко выраженных признаков.
Хотя, на самом деле, клиническая картина диабета очень обширная. Главными симптомами заболевания считается полиурия и неутолимая жажда.
Эти два патологических процесса вызваны увеличением нагрузки на почки, которые фильтруют кровь, освобождая организм от всевозможных токсинов, в том числе от переизбытка глюкозы.
Также могут быть сигналами, свидетельствующими о развитии диабета, хотя менее выраженными, следующие признаки:
- стремительное снижение массы тела;
- постоянное чувство голода;
- сухость в ротовой полости;
- покалывание или онемение ног;
- головная боль и головокружения;
- расстройство пищеварения (тошнота, рвота, диарея, метеоризм);
- ухудшение работы зрительного аппарата;
- повышение кровяного давления;
- снижение концентрации внимания;
- повышенная утомляемость и раздражительность;
- проблемы сексуального характера;
- у женщин – нарушение менструального цикла.
При выявлении у себя таких признаков человеку следует срочно обратиться к доктору. В свою очередь, специалист зачастую направляет сделать экспресс-метод на определение уровня глюкозы. Если результаты говорят о развитии преддиабетического состояния, врач направляет на прохождение теста с нагрузкой.
Именно это исследование поможет определить степень толерантности к глюкозе.
Показания и противопоказания к исследованию
Тест с нагрузкой помогает определить функционирование поджелудочной железы. Сущность анализа заключается в том, что пациенту вводят определенное количество глюкозы, а после двух часов берут кровь для ее дальнейшего исследования. В поджелудочной железе находятся бета-клетки, которые отвечают за продуцирование инсулина. При сахарном диабете происходит поражение 80-90% таких клеток.
Существует два вида такого исследования – внутривенный и пероральный либо оральный. Первый метод применяют очень редко. Такой способ введения глюкозы пригодится только в том случае, когда пациент сам не в состоянии выпить подслащенную жидкость. Например, при беременности либо желудочно-кишечных расстройствах. Второй тип исследования заключается в том, что больному необходимо выпить сладкую воду. Как правило, в 300 мл воды разводится 100 мг сахара.
При каких же патологиях врач может назначить прохождение глюкозотолерантного теста? Список их не так уж мал.
Анализ с нагрузкой проводится при подозрении:
- Сахарного диабета 2 типа.
- Сахарного диабета 1 типа.
- Гестационного диабета.
- Метаболического синдрома.
- Преддиабетического состояния.
- Ожирения.
- Дисфункции поджелудочной железы и надпочечников.
- Нарушения работы печени или гипофиза.
- Различных эндокринных патологий.
- Нарушения глюкозотолерантности.
Тем не менее, существуют некоторые противопоказания, при которых проведение данного исследования придется отложить на некоторое время. К ним относятся:
- воспалительный процесс в организме;
- общее недомогание;
- заболевание Крона и язвенная болезнь;
- проблемы с приемом пищи после операции на желудке;
- геморрагический инсульт в тяжелой форме;
- отечность мозга либо инфаркты;
- применение противозачаточных средств;
- развитие акромегалии либо гипертиреоза;
- прием ацетозоламида, тиазидов, фенитоина;
- употребление ГКС и стероидов;
Помимо этого исследование следует отложить при наличии дефицита магния и кальция в организме.
Подготовка к сдаче анализа
Чтобы получить наиболее достоверные результаты, необходимо знать как подготовиться к сдаче крови на сахар. Во-первых, хотя бы за 3-4 дня до теста с нагрузкой глюкозой не нужно отказываться от пищи, содержащей углеводы. Если пациент будет пренебрегать едой, это, несомненно, отразиться на результатах его анализа, показав заниженное содержание глюкозы и инсулина. Поэтому можно не переживать, если в определенном продукте будет содержаться 150г и более углеводов.
Во-вторых, перед забором крови как минимум на протяжении трех дней запрещается принимать некоторые препараты. К ним относятся пероральные контрацептивы, глюкокортикостероиды и тиазидные мочегонные средства. А за 15 часов до теста с нагрузкой запрещается принимать алкоголь и пищу.
Кроме того, на достоверность результатов влияет общее самочувствие больного. Если человек за день до анализа выполнял непосильную физическую работу, итоги исследования с большой вероятностью окажутся неправдивыми. Поэтому перед забором крови пациенту необходимо хорошенько выспаться. Если же больному приходится сдавать анализ после ночной смены – лучше перенести это мероприятие.
Нельзя также забывать о психоэмоциональном состоянии: стрессы также влияют на процессы обмена в организме.
Расшифровка результатов исследования
После того, как врач получает на руки результаты теста с нагрузкой, он может поставить точный диагноз своему пациенту.
В некоторых случаях, если специалист сомневается, он направляет больного для проведения повторного анализа.
Начиная с 1999 года ВОЗ установила определенные показатели глюкозотолерантного теста.
Приведенные ниже значения касаются забора крови, произведенного из пальца, и показывают нормы глюкозы в разных случаях.
Как узнать уровень инсулина в крови и какая его норма?
Инсулин представляет собой белковый гормон, способный делать глюкозу доступной для клеток организма, в результате чего они получаются необходимую для функционирования энергию. О важности инсулина в организме лучше всего знают диабетики, которые испытывают дефицит этого гормона. За уровнем гормона в крови необходимо следить людям и без сахарного диабета в качестве профилактики.
Гормон инсулин: значение и основные функции
Гормон инсулин отвечает за рост мышечной массы и хранение энергетических запасов в организме
Инсулин – это жизненно важный гормон, без которого нарушается обмен веществ, клетки и ткани не могут нормально функционировать. Он вырабатывается поджелудочной железой. В железе есть участки с бета-клетками, которые синтезируют инсулин. Такие участки называются островками Лангерганса. Сначала образуется неактивная форма инсулина, которая проходит через несколько этапов и превращается в активную.
Необходимо контролировать уровень инсулина в крови, норма которого может в зависимости варьироваться не только от возраста, но и от приема пищи и прочих факторов.
Инсулин действует как своеобразный проводник. Сахар попадает в организм с пищей, в кишечнике он из пищи впитывается в кровь, и из него выделяется глюкоза, являющаяся важным источником энергии для организма. Однако сама по себе глюкоза в клетки не попадает, за исключение инсулиннозависимых тканей, к которым относятся клетки мозга, сосуды, клетки крови, сетчатка глаза, почки и надпочечники. Остальные клетки нуждаются в инсулине, который делает их мембрану проницаемой для глюкозы.
Если уровень глюкозы в крови возрастает, инсулиннонезависимые ткани начинают поглощать ее в больших количествах, поэтому при сахарном диабете, когда сахар в крови сильно превышен, первым делом страдают клетки мозга, зрение, почки сосуды. Они испытывают огромную нагрузку, поглощая лишнюю глюкозу.
Несколько важных функций инсулина:
- Он позволяет глюкозе проникать в клетки, где она расщепляется на воду, углекислый газ и энергию. Энергия используется клеткой, а углекислый газ выводится и попадает в легкие.
- Глюкоза синтезируется клетками печени. Инсулин блокирует в печени формирование новых молекул глюкозы, снижая нагрузку на орган.
- Инсулин позволяет запасать глюкозу впрок в виде гликогена. В случае голодания и дефицита сахара, гликоген распадается и преобразуется в глюкозу.
- Инсулин делает клетки организма проницаемыми не только для глюкозы, но и для некоторых аминокислот.
- Инсулин вырабатывается в организме в течение всего дня, но его выработка увеличивается при повышении уровня глюкозы в крови (в здоровом организме), во время еды. Нарушение выработки инсулина влияет на весь обмен веществ в организме, но главным образом – на обмен углеводов.
Диагностика и норма в зависимости от возраста
Для получения правильного результата нужно соблюдать правила подготовки анализу
Диагностику инсулина обычно назначает врач, но проверять уровень инсулина в крови, как и уровень глюкозы, можно без показаний, для профилактики. Как правило, колебания в уровне этого гормона заметны и чувствительны. Человек замечает различные неприятные симптомы и признаки нарушения работы внутренних органов.
- Норма гормона в крови женщин и детей составляет от 3 домкЕд/мл.
- У мужчин – до 25 мкЕд/мл.
- Во время беременности ткани и клетки организма нуждаются в большем количестве энергии, в организм поступает больше глюкозы, а значит уровень инсулина возрастает. Нормой у беременных женщин считается уровень инсулина 6-27 мкЕд/мл.
- У пожилых людей также этот показатель часто повышен. Патологией считается показатель ниже 3 и выше 35 мкЕд/мл.
Уровень гормона колеблется в крови в течение дня, а также имеет широкие референсные значения у диабетиков, так как уровень гормона зависит от стадии заболевания, лечения, типа диабета.
Как правило, при диабете сдают анализ крови на сахар, определение инсулина в крови требуется при более серьезных случаях диабета с осложнениями и при различных гормональных нарушениях.
Правила забора крови на инсулин в сыворотке не отличаются от стандартных правил подготовки:
- Анализ сдается натощак. Перед забором крови не рекомендуется есть пить, курить, чистить зубы, использовать ополаскиватели для полости рта. Можно выпить чистой воды без газа за час до обследования, но последний прием пищи должен быть не позже, чем за 8 часов до сдачи крови.
- В период проведения обследования пациент не должен принимать никакие медикаменты. Рекомендуется проводить анализ через пару недель после окончания приема всех препаратов. Если отменить препараты невозможно по состоянию здоровья, весь список принимаемых лекарств и дозировки вносится в анализ.
- За день-два до посещения лаборатории рекомендуется отказаться от «вредной» пищи (жареной во фритюре, слишком острой, жирного мяса, сильно соленой пищи), специй, алкоголя, фаст-фуда, газированных сладких напитков.
- Желательно избегать физических и эмоциональных нагрузок накануне обследования. Перед сдачей крови нужно отдохнуть минут 10.
Высокий уровень инсулина в крови
Избыток инсулина может наблюдаться после приема пищи, но даже в этом случае уровень гормона должен быть в границах референсных значений. Патологически высокий уровень инсулина приводит к необратимым последствиям, нарушает работу всех жизненно важных систем организма.
Симптомы повышения инсулина обычно включают тошноту при голоде, повышенный аппетит, обмороки, дрожь, потливость, тахикардию.
Физиологические состояния (беременность, прием пищи, физические нагрузки) приводят к незначительному повышению уровня гормона. Причинами патологического повышения уровня этого показателя чаще всего являются различные серьезные заболевания:
- Инсулинома. Инсулинома чаще всего является доброкачественной опухолью островков Лангерганса. Опухоль стимулирует выработку инсулина и приводит к гипогликемии. Прогноз, как правило, благоприятный. Опухоль удаляется хирургическим путем, после чего практически у 80% больных наступает полное выздоровление.
- Диабет 2 типа. Диабет второго типа сопровождается высоким уровнем инсулина в крови, но он бесполезен для усвоения глюкозы. Этот тип сахарного диабета называется инсулиннезависимым. Он возникает по причине наследственности или избыточного веса.
- Акромегалия. Это заболевание называют также гигантизмом. Гипофиз начинает вырабатывать избыточное количество соматотропина, гормона роста. По этой же причине усиливается выработка других гормонов, например, инсулина.
- Синдром Кушинга. При этом синдроме в крови повышается уровень глюкокортикоидов. У людей с синдромом Кушинга наблюдаются проблемы с лишним весом, жировая прослойка в области зоба, различные кожные заболевания, гипертония, мышечная слабость.
- Поликистоз яичников. У женщин с поликистозом яичников наблюдаются различные гормональные нарушения, приводящие в том числе к повышению уровня инсулина в крови.
Большое количество инсулина приводит к разрушению сосудов, лишнему весу, гипертонии, повышению холестерина, в некоторых случаях к онкологическим заболеваниям, так как инсулин стимулирует рост клеток, в том числе и опухолевых.
Инсулин в крови понижен
Отклонение от нормы инсулина может указывать на развитие серьезных заболеваний в организме
Недостаток инсулина приводит к повышению уровня сахара крови и снижению его проникновения в клетки. В результате ткани организма начинают голодать от недостатка глюкозы. У людей с низким уровнем инсулина наблюдается повышенная жажда, резкие приступы голода, раздражительность, частые позывы к мочеиспусканию.
Нехватка инсулина в организме наблюдается при следующих состояниях и заболеваниях:
- Диабет 1 типа. Часто диабет 1 типа возникает из-за наследственной предрасположенности, в результате которой поджелудочная железа не справляется с выработкой гормона. Сахарный диабет первого типа протекает остро и приводит к быстрому ухудшению состояния больного. Чаще всего диабетики испытывают сильный голод и жажду, плохо переносят голодание, но при этом не набирают вес. У них наблюдается вялость, усталость, неприятный запах изо рта. Эта форма диабета не является возрастной и часто проявляется еще в детстве.
- Переедание. Недостаток инсулина может наблюдаться у людей, которые злоупотребляют мучными изделиями и сладостями. Неправильный рацион также может приводить к диабету.
- Инфекционные заболевания. Некоторые хронические и острые инфекционные заболевания приводят к разрушению тканей островков Лангерганса и гибели бета-клеток, отвечающих за выработку инсулина. Организм испытывает дефицит гормона, что приводит к различным осложнениям.
- Нервное и физическое истощение. При постоянном стрессе и непосильных физических нагрузках потребляется большое количество глюкозы, а уровень инсулина может падать.
Больше информации об инсулине можно узнать из видео:
В подавляющем большинстве случаев к недостатку гормона приводит именно сахарный диабет первого типа. Он нередко приводит к различным осложнениям, опасным для жизни человека. К последствиям такой формы диабета относят гипогликемию (опасное и резкое падение уровня глюкозы в крови), которая может привести к гипогликемической коме и летальному исходу, кетоацидоз (повышенное содержание в крови продуктов обмена и кетоновых тел), приводящий к нарушению работы всех жизненно важных органов организма.
При длительном течении заболевания со временем могут возникать другие последствия, такие, как заболевания сетчатки глаза, язвы и нарывы на ногах, почечная недостаточность, трофические язвы, слабость в конечностях и хронические боли.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Авторизация
Последние комментарии
Я искала ИНСУЛИН ПРИ ГЛЮКОЗНОЙ НАГРУЗКЕ НОРМЫ. НАШЛА! Инсулин норма содержания в крови у женщин по возрастам развернутая таблица содержания гормона. . 2.1 Норма инсулина в крови у женщин и мужчин натощак. 2.2 Норма инсулина при глюкозной нагрузке.
При сахарном диабете 2 типа очень важно выявить, насколько чувствительны периферические клетки к гормону, для этого определяется как глюкоза, так и инсулин после нагрузки норма через 2 часа.
глюкоза -4,5 (норма 3,3-6,4) инсулин -19,8 (норма 2,1-27) Через два часа после выпитой глюкозы:
глюкоза — 4,9 (норма менее 7,8) инсулин — 86,9 (норма 2,1-27) Насколько я понимаю, инсулин после нагрузки превышает.
То есть идеальный уровень инсулина натощак и после нагрузки глюкозой. . Нормы указаны для тощакового инсулина, при употреблении глюкозы он закономерно увеличивается в норме, у инсулинзависимого диабетика нет.
После нагрузки мы смотрим на глюкозу. т.к. по глюкозе ЕСТЬ НОРМЫ ПОСЛЕ НАГРУЗКИ — так мы проверяем глюкозотолерантность. Норм для ИНСУЛИНА после нагрузки НЕТ, в некоторых лабораториях пишут
Девочки тут часто сдают инсулин с глюкозной нагрузкой. Инсулин при глюкозной нагрузке нормы- ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
Уважаемая Светлана, уровень инсулина, глюкозы и результаты теста толерантности к глюкозе — в норме. . Высокий инсулин при нагрузке при нормальной глюкозе.?
Количество инсулина увеличивается, а глюкоза остается в норме. . Во время диагностики определяют показатели гормона до еды и после «нагрузки глюкозой». Принципы коррекции.
То есть идеальный уровень инсулина натощак и после нагрузки глюкозой. . Нормы указаны для тощакового инсулина, при употреблении глюкозы он закономерно увеличивается в норме, у инсулинзависимого диабетика нет.
Глюкоза в норме Инсулин до нагрузки 5,15 мМе/л Через 1 час 93,5 Через 2 часа 68,7 Один врач говорит , что инсулин высоковат. . У меня натощак 5.1 был, сейчас 5.4 — сказали в норме, но на глюкозный тест с нагрузкой не взяли.
Все в пределах нормы, кроме инсулина после нагрузки 44(при норме до 23). . Теги:
высокий инсулин после нагрузки глюкозой, инсулин после нагрузки норма, инсулин с нагрузкой норма.
2 Диагностика и норма в зависимости от возраста. Инсулин при глюкозной нагрузке нормы- 100 ПРОЦЕНТОВ!
Особые беспокойства должна вызывать ситуация, когда гормон повышенный, а сахар остается в норме. Для удобства контроля уровня инсулина и глюкозы в домашних условиях обязательно должен быть всегда под рукой глюкометр.
Норма инсулина в крови у человека. Поджелудочная железа – это эндокринный орган. . Если в крови его не хватает, то органы начинают перерабатывать лишнюю глюкозу, тем самым подвергая себя большой нагрузке.
При повышении или понижении нормы инсулина у женщин в крови нарушается уровень гликемии, что может . Для диагностирования сахарного диабета медики часто используют такой способ, как взятие анализа крови с нагрузкой глюкозой.
анализ крови; тест с сахарной нагрузкой. В первом случае обследуемая сдает кровь на голодный желудок в условиях лаборатории. . При гипогликемии (глюкоза ниже нормы) инсулин, соответственно, повышен.
Сдала анализы на толлерантность к глюкозе и инсулину.Инсулин до нагрузки 10,5 (норма 10,4)после нагрузки 33,8 (норма 2,7- 10,4)!
У человека без нарушения функции органа и нормальной чувствительности глюкозных рецепторов — границы нормы 3 . Основные показатели для сравнения — глюкоза, инсулин, С-пептид. Затем пациенту дают нагрузку — стакан с.
Опционально определяется количество глюкозы, инсулина и С-пептида в крови. . Отклонения от нормы. Повышение концентрации глюкозы в крови через 2 часа после нагрузки.
Нормы инсулина после нагрузки глюкозой через 2 часа - ПротивДиабета
26.04.2018
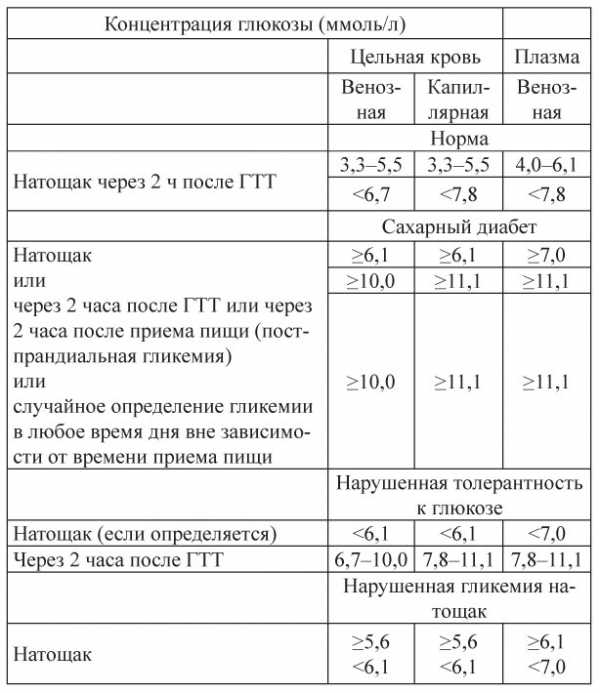
| neblondinkaya | Здравствуйте, уважаемые доктора! По рекомендации эндокринолога я сделала анализ глюкозотолерантный тест с определением глюкозы и инсулина (из вены). Результаты: Натощак: глюкоза -4,5 (норма 3,3-6,4) инсулин -19,8 (норма 2,1-27) Через два часа после выпитой глюкозы: глюкоза — 4,9 (норма менее 7,8) инсулин — 86,9 (норма 2,1-27) Насколько я понимаю, инсулин после нагрузки превышает норму практически в три раза. Запись к моему доктору будет только после Нового года. Насколько это серьезно и нужно ли срочно куда-нибудь бежать или это рабочая ситуация и можно подождать пару недель. Параллельно я сделала УЗИ брюшной полости и там обнаружили «УЗ-признаки умеренно выраженных диффузных изменений ткани поджелудочной железы». Спасибо!10 комментариев — Оставить комментарий |
|
у меня после нагрузки 47. инсулин.у меня вот такая гадость..планируем беременность 4 года нашли поликистоз повышеный инсулин..его насколько знаю снижают метформином и то в случае если от инсулина повышены андрогены…
(Ответить) (Ветвь дискуссии)
|
У Вас все в порядке, диабета нет. Нормы указаны для тощакового инсулина, при употреблении глюкозы он законовмерно увеличивается в норме, у инсулинзависимого диабетика нет. Измерять его смысла не было.
(Ответить) (Ветвь дискуссии)
|
я не врач.но после того как вы выпили глюкозу ваш организм выделил инсулин , чтобы ее усвоить , потому инсулин и повысился!(Ответить) (Ветвь дискуссии)
|
Учитывая, что никто ничего вменяемого не ответил, вернусь к посту. Такая реакция со стороны инсулина может говорить о том, что есть (возможно) первые признаки инсулиновой резистентности, так как инсулина выбрасывается больше нормы на нагрузке, а глюкоза при этом не падает в ноль. А это значит, что у вас возможно есть начальный этап преддиабета (2 тип, естественно). Но точно должен сказать врач. Можете почитать мою статью по второму типу и преддиабету тутhttp://narod.ru/disk/16287509000/fokus_diabet.pdf.html
(Ответить) (Ветвь дискуссии)
|
Очень внимательно прочитала вашу статью. Что-то в этом духе я и подозревала… Нашла диету Монтиньяка, пока буду пытаться перейти полностью на эту систему питания, чтобы сбросить вес, да и видимо полезно будет. Потом может что-то и доктор порекомендует. Еще раз спасибо!
(Ответить) (Уровень выше) (Ветвь дискуссии)
Источник:
Инсулин в крови: норма у женщин
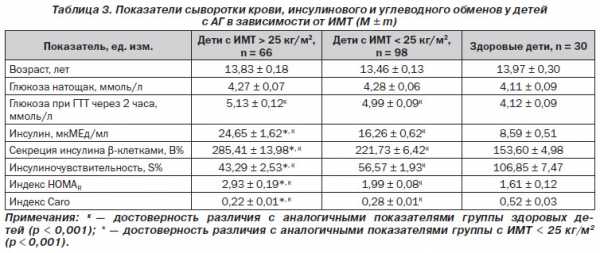
Инсулин – гормон поджелудочной железы. В умеренных количествах он жизненно необходим организму, а в повышенных – смертельно опасен. Контролировать его содержание очень важно, поскольку это позволит своевременно обнаружить признаки таких опасных болезней, как диабет, закупорка артерий, серьезные заболевания сердца. Если не следить за этим гормоном, то можно заработать ожирение.
Если принять во внимание тот факт, что 20 % женщин от 20 до 45 лет находится на грани диабета, то никого не придется убеждать в том, что в Ваших интересах регулярно проверять количество этого гормона в крови.
Сделать это можно несколькими способами. Первый метод, который позволит узнать, насколько инсулин в крови у женщины соответствует норме, – сдать кровь, причем строго натощак, так как этот показатель зависит от приема пищи. С момента последней еды до проведения анализа должно пройти не меньше 8 часов.
Второй – провести оральный глюкозотолерантный тест. Выглядит эта диагностика таким образом: необходимо выпить (на голодный желудок) 250 мл воды, в которой развели 75 г глюкозы.
Спустя 2 часа берут кровь и определяют количество сахара. Чтобы получить самый точный результат, целесообразно сдать оба анализа.
То есть сначала у пациента возьмут кровь, затем он выпьет раствор глюкозы, после чего будет выполнен повторный забор крови.
Уровень глюкозы можно проверить самостоятельно. Делать это тоже лучше натощак. Для этого следует приобрести в аптеке глюкометр. Работает он очень просто: надо проколоть палец и капельку крови поместить на тест-полоску — на дисплее высветится результат.
Каким должен быть инсулин у женщин?
Какова норма инсулина в крови? У женщин (если забор осуществляется строго на пустой желудок) она составляет от 3 до 25 мкМЕ/мл. При беременности, когда организм нуждается в удвоенном количестве энергии, норма несколько выше – от 6 до 27 мкМЕ/мл.
Повышенное содержание этого гормона наблюдается и у девочек-подростков в период полового созревания, и это является нормой. Для пожилых женщин используются свои стандарты, и они тоже несколько выше – от 6 до 35 мкМЕ/мл.
Через 2 часа после нагрузки глюкозой инсулин должен находиться в пределах 30 мкМЕ/мл, не выше.
Так как сахар влияет на продуцирование инсулина (его повышение приводит к снижению концентрации гормона), приведем и такие данные: если количество сахара в крови составляет меньше 3,3 ммоль/л, то диагностируют гипогликемию.
Если же оно повысилось до 5,5 ммоль/л (а после еды достигает 7,8 ммоль/л), то говорят о гипергликемии. Норма сахара – от 3,3 до 5,5 ммоль/л, после употребления пищи – не выше 7,8 ммоль/л.
Если женщина здорова и не имеет предпосылок к диабету, то сахар будет находиться в этих границах.
Норма превышена: что не в порядке со здоровьем?
О чем сигнализирует повышенный инсулин в крови? Что это значит и насколько опасно? Если анализ показал, что рассматриваемый показатель превышает предельно допустимую норму, это может указывать на такие проблемы, как частые стрессы и чрезмерные физические нагрузки. Это, конечно, не повод для оптимизма, но и не причина для паники, ведь избежать всего этого можно, если подкорректировать свой образ жизни. Еще одна неопасная причина, по которой уровень гормона может отклониться от нормы, – неправильно сдан анализ.
Гораздо хуже, если причины высокого инсулина в крови связаны с болезнями, к которым относятся:
- диабет 2 степени;
- нарушения в работе гипофиза;
- синдром Кушинга (состояние, при котором в кровь поступает повышенное количество разных гормонов, включая инсулин);
- множественные кисты на яичниках;
- доброкачественное либо раковое образование в надпочечниках.
Гиперинсулинемия провоцирует ожирение, повышенное давление, может стать причиной развития близорукости, астмы, частых бронхитов, хронического воспаления, инфаркта, инсульта и злокачественных опухолей.
Заподозрить повышенный инсулин можно по таким симптомам: постоянное желание подкрепиться, активное потоотделение, утомляемость и приступы слабости, одышка без сильных физических нагрузок, боль в мышцах и судороги, кожный зуд, медленное заживление ран.
О чем говорит недостаток гормона поджелудочной железы?
Нехватку инсулина можно ощутить физически: женщина будет чувствовать постоянную жажду, внезапные приступы голода, ее станут беспокоить частые позывы в туалет. Кроме того, появляется сильная раздражительность. Появление таких симптомов и лабораторное подтверждение низкого содержания инсулина однозначно указывают на проблемы со здоровьем. Это может быть:
- диабет 1 типа (при котором не вырабатывается инсулин);
- сбой в работе гипофиза;
- инфекционное заболевание.
Дефицит данного гормона нередко возникает при гиподинамии, а также если женщине приходится продолжительное время выполнять тяжелую физическую работу, причем на голодный желудок. Еще одна причина, по которой уменьшается содержание инсулина, – увлечение сладостями и изделиями из белой муки.
Источник:
Глюкозотолерантный тест (тест на толерантность к глюкозе): Расшифровка Норма Значение при беременности
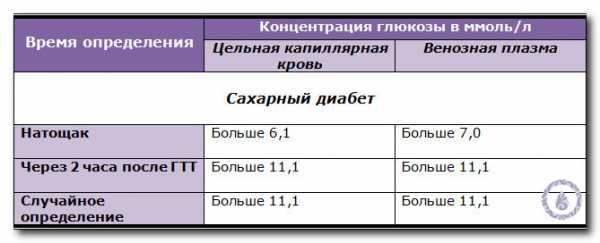
47MEDPORTAL.RU
Глюкозотолерантный тест (ГТТ) — лабораторный метод исследования, применяемый в эндокринологии для диагностики нарушения толерантности к глюкозе(предиабет) и сахарного диабета. По-сути, определяется способность организма усваевать глюкозу (сахар)
По способу введения глюкозы различают:
- пероральный (от лат. per os) (оГТТ) и
- внутривенный глюкозотолерантный тест.
Определение уровня глюкозы плазмы крови натощак и через каждые 30 минут в течение 2 часов после углеводной нагрузки, используемое для диагностики сахарного диабета, нарушения толерантности к глюкозе.
Методика проведения анализа на глюкозотолерантность
- Пациенту дают употребить некоторое количество сахара (глюкозы). Это количество называется — стандартная углеводная нагрузка, она составляет 75 г глюкозы (50 и 100 г используются реже)
- Стоит отметить, что в ходе анализа уровень глюкоза измеряется натощак и затем через каждые 30 минут в течение 2 часов после углеводной нагрузки (глюкозы).
- Таким образом, анализ производится по 5 точкам: натощак, затем через 30, 60, 90 и 120 минут (классический тест).
- В зависимости от ситуации, анализ может быть выполнен в трех или двух точках
Что такое нарушение толерантности к глюкозе?
У части пациентов некоторые признаки позволяют заподозрить начальную или скрытую форму нарушения обмена углеводов.
К признакам нарушения усвояемости глюкозы относятся
- умеренное повышение концентрации глюкозы натощак (ниже диагностического порога диабета),
- эпизодическое появление глюкозы в моче без повышения уровня глюкозы натощак,
- симптомы диабета без зарегистрированного гипергликемии или глюкозурии,
- появление глюкозы в моче на фоне беременности,
- тиреотоксикоза,
- заболеваний печени или инфекций,
- нейропатия или
- ретинопатия неясного происхождения.
В этих случаях выявить скрытые нарушения углеводного обмена помогает глюкозо-толерантный тест с определением глюкозы натощак и после приёма определенного количества глюкозы.Всасывание в кровь глюкозы стимулирует секрецию инсулина поджелудочной железой, что приводит к поглощению глюкозы тканями и снижению уровня глюкозы крови уже через 2 ч после нагрузки.У здоровых людей уровень глюкозы через 2 ч после нагрузки глюкозой бывает менее 7,8 ммоль/л, у людей с сахарным диабетом – более 11,1 ммоль/л. Промежуточные значения обозначают как нарушение толерантности к глюкозе или «предиабет».Нарушение толерантности к глюкозе объясняется комбинированным нарушением секреции инсулина и снижением чувствительности тканей (повышенной резистентностью) к инсулину. Уровень глюкозы натощак при нарушении толерантности к глюкозе может быть нормальным или слабо повышенным. У части людей с нарушением толерантности к глюкозе она может впоследствии восстановиться до нормы (примерно в 30% наблюдений), но это состояние может сохраняться, а у людей с нарушением толерантности к глюкозе существует высокий риск усиления нарушений углеводного обмена, переход этих нарушений в диабет типа 2.Нарушение толерантности к глюкозе, кроме того, часто обусловлено комплексом взаимосвязанных факторов риска сердечно-сосудистых заболеваний (повышенное артериальное давление, высокий холестерин и высокий уровень липопротеинов низкой плотности, низкий холестерин липопротеидов высокой плотности), которые определяют как «метаболический синдром» или «синдром резистентности к инсулину», или «синдром X». При выявлении нарушения толерантности к глюкозе определённые меры могут помочь предотвратить нарастание нарушений углеводного обмена: повышенная физическая активность, снижение веса (массы тела), здоровая сбалансированная диета.Тест нецелесообразно проводить при повторно подтверждённом уровне глюкозы натощак выше диагностического порога сахарного диабета (7,0 ммоль/л). Его проведение противопоказано у лиц, у которых концентрация глюкозы натощак более 11,1 ммоль/л, а также у перенёсших в недавнем прошлом хирургическую операцию, инфаркт миокарда, роды. По усмотрению врача, при необходимости, тест может быть проведен с параллельным определением уровня С-пептида натощак и через 2 часа после нагрузки глюкозой для определения секреторного резерва инсулина.
Читайте также: Как диагностировать атеросклероз?| Глюкоза натощак | 4,1 — 5,9 ммоль/л |
| Глюкоза через 30 мин. после глюкозной нагрузки | 6,1 — 9,4 ммоль/л |
| Глюкоза через 60 мин. после глюкозной нагрузки | 6,7 — 9,4 ммоль/л |
| Глюкоза через 90 мин. после глюкозной нагрузки | 5,6 — 7,8 ммоль/л |
| Глюкоза через 120 мин. после глюкозной нагрузки | 4,1 — 6,7 ммоль/л |
Концентрация глюкозы через 2 ч после приёма глюкозы:
- < 7,8 ммоль/л — норма;
- 7,8 – 11,1 ммоль/л — нарушение толерантности к глюкозе;
- > 11,1 ммоль/л — сахарный диабет
Причины повышения уровня глюкозы:
- нарушение толерантности к глюкозе;
- сахарный диабет;
- ложноположительный результат – недавно перенесенные острые заболевания, хирургические операции или какая-либо другая стрессовая ситуация.
Причины понижения уровня глюкозы:
- компенсированный сахарный диабет.
Как правильно сдавать анализ?
Кровь рекомендуется сдавать утром (в период с 8 до 11 часов), строго натощак (не менее 8 и не более 14 часов голодания, воду пить можно). Накануне избегать пищевых перегрузок
- В течение 3-х дней, предшествующих дню проведения глюкозо — толерантного теста, необходимо придерживаться обычной диеты без ограничения углеводов; исключить факторы, которые могут вызвать обезвоживание огранизма (недостаточный питьевой режим, повышенную физическую нагрузку, наличие кишечных расстройств).
- За три дня до проведения исследования необходимо воздержаться от приёма лекарственных препаратов, применение которых может повлиять на результат исследования (салицилаты, оральные контрацептивы, тиазиды, кортикостероиды, фенотиазин, литий, метапирон, витамин «С» и др.).
- Внимание! Отмена лекарственных препаратов производится только после предварительной консультации пациента с врачом!
- Накануне за 24 часа до исследования противопоказано употребление алкоголя.
- Глюкозо — толерантный тест не выполняется детям до 14 лет.
Показания к проведению
- При обследовании пациентов с факторами риска сахарного диабета (малоподвижный образ жизни, ожирение, наличие больного сахарным диабетом родственника первой линии родства, гипертоническая болезнь и других заболевания сердечно-сосудистой системы, нарушения липидного спектра, нарушения толерантности к глюкозе).
- Избыточный вес (масса тела).
- Атеросклероз.
- Артериальная гипертензия.
- Подагра.
- Близкие родственники больных сахарным диабетом.
- Женщины, у которых были выкидыши, преждевременные роды, очень крупные новорожденные или дети с пороками развития, мёртворожденные новорожденные, сахарный диабет во время беременности.
- Метаболический синдром.
- Хронические заболевания печени.
- Поликистоз яичников.
- Нейропатии неясной этиологии.
- Длительный приём диуретиков, глюкокортикоидов, синтетических эстрогенов.
- Хронический парадонтоз и фурункулёз.
Анализ на толерантность к глюкозе при беременности
При постановке на учёт и сборе информации о здоровье беременной может возникнуть возможность более ранней сдачи такого теста, ещё в начале беременности. При положительном результате, таких женщин наблюдают всю беременность и выписывают им необходимые рекомендации и процедуры, позволяющие регулировать уровень глюкозы в организме.
Существует определённая группа риска, которая в первую очередь обращает на себя внимание при постановке на учёт. К ней относятся беременные женщины, у которых:
- заболевание сахарным диабетом прослеживается по наследству (не приобретённое, а врождённое);
- наличие лишнего веса у беременной и степени ожирения;
- случались ранние выкидыши и мертворождение;
- наличие крупного плода при последних родах (учитывается, если вес плода превышал четыре килограмма);
- поздний гестоз, наличие хронических инфекционных заболеваний мочевыводящей системы;
- беременность на позднем сроке (учитываются женщины, старше тридцати пяти лет).
Те женщины, которые не попадают в этот перечень, сдают тест на толерантность к глюкозе при беременности лишь при наступлении третьего триместра, в начале двадцать восьмой недели
Вы можете оценить материал:
Источник:
Глюкозотолерантный тест (как сдавать, результаты и норма)
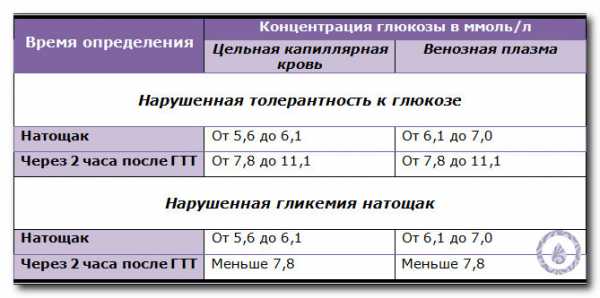
Глюкозотолерантный тест (ГТТ) используется не только как один из лабораторных методов диагностики диабета, но и как и один из способов ведения самоконтроля.
Благодаря тому, что он отражает уровень глюкозы в крови с применением минимума средств, его легко и безопасно использовать не только диабетикам или здоровым людям, но и беременным женщинам, которые находятся на большом сроке.
Относительная простота теста делает его легкодоступным. Его могут сдавать как взрослые, так и дети от 14 лет, а при соблюдении определенных требований, итоговый результат будет максимально четким.
Итак, что же это за тест, зачем он нужен, как его сдавать и какова норма для диабетиков, здоровых людей и беременных? Давайте будем разбираться.
Виды глюкозотолерантного теста
Выделяю несколько видов тестов:
- пероральный (ПГТТ) или оральный (ОГТТ)
- внутривенный (ВГТТ)
В чем их принципиальное отличие? Дело в том, что все кроется в способе введения углеводов. Так называемая «глюкозная нагрузка» производится спустя несколько минут поле первого забора крови, при этом вас либо попросят выпить подслащенную воду, либо введут глюкозный раствор внутривенно.
Второй вид ГТТ применяется крайне редко, ибо необходимость введения углеводов в венозную кровь обусловлена тем, что пациент не в состоянии сам выпить сладкую воду. Возникает эта необходимость не так часто.
Например, при сильном токсикозе у беременных, женщине могут предложить осуществить «глюкозную нагрузку» внутривенно.
Также у тех пациентов, которые жалуются на желудочно-кишечные расстройства, при условии обнаруженного нарушения всасывания веществ в процессе питательного обмена, тоже возникает необходимость принудительного введения глюкозы непосредственно в кровь.
Получить направление на сдачу анализа от терапевта, гинеколога или от эндокринолога могут следующие пациенты, у которых могли диагностировать, заметить следующие нарушения:
- подозрение на сахарный диабет 2 типа (в процессе постановки диагноза), при фактическом наличии данного заболевания, в подборе и корректировке лечения «сахарной болезни» (при анализировании положительных результатов или отсутствия эффекта лечения);
- сахарный диабет 1 типа, а также при ведении самоконтроля;
- подозрение на гестационный диабет или при его фактическом наличии;
- преддиабет;
- метаболический синдром;
- какие-то сбои в работе следующих органов: поджелудочная железа, надпочечники, гипофиз, печень;
- нарушение толерантности к глюкозе;
- ожирение;
- прочие эндокринные заболевания.
Тест хорошо показал себя не только в процессе сбора данных при подозрении на эндокринные заболевания, но и при ведении самоконтроля.
Для таких целей очень удобно использовать портативные биохимические анализаторы крови или глюкометры. Разумеется, в домашних условиях возможно проанализировать исключительно цельную кровь. При этом не стоит забывать о том, что любой портативный анализатор допускает энную долю погрешностей, и если вы решите сдать венозную кровь на лабораторный анализ, то показатели будут отличаться.
Чтобы вести самоконтроль достаточно будет использовать компактные анализаторы, которые, помимо всего прочего, могут отражать не только уровень гликемии но и объем гликированного гемоглобина (HbA1c). Разумеется, глюкометр стоит несколько дешевле биохимического экспресс анализатора крови, расширяющего возможности ведения самоконтроля.
Противопоказания к проведению ГТТ
Не всем разрешено сдавать этот тест. Например, если у человека:
- индивидуальная непереносимость глюкозы;
- заболевания желудочно-кишечного тракта (например, произошло обострение хронического панкреатита);
- острое воспалительное или инфекционное заболевание;
- сильный токсикоз;
- после операционный период;
- необходимость соблюдения постельного режима.
Особенности ГТТ
Мы уже поняли, при каких обстоятельствах можно получить направление на сдачу лабораторного глюкозотолерантного теста. Теперь же пришло время понять, как правильно сдавать данный тест.
Одно из самых важных особенностей является тот факт, что первый забор крови производится натощак и то, как вел себя человек до сдачи крови, непременно отразится на итоговом результате. Благодаря этому, ГТТ смело можно назвать «капризулей», ибо на него влияет следующее:
- употребление спиртосодержащих напитков (даже малая доза выпитого искажает результаты);
- табакокурение;
- физические нагрузки или их отсутствие (занимаетесь ли вы спортом или ведете малоактивный образ жизни);
- как много вы потребляете сладкой пищи или пьете воды (пищевые привычки напрямую влияют на данный тест);
- стрессовые ситуации (частые нервные срывы, переживания на работе, дома во время поступления в учебное заведение, в процессе получения знаний или сдачи экзаменов и т.д.);
- инфекционные заболевания (ОРЗ, ОРВИ, легкая простуда или насморк, грипп, ангина и т.д.);
- послеоперационное состояние (когда человек восстанавливается после операции ему запрещено сдавать данный вид анализов);
- прием лекарственных средств (влияющие на психическое состояние больного; сахароснижающие, гормональные, стимулирующие метаболизм препараты и аналогичные им).
Как мы видим, список обстоятельств, влияющих на результаты теста, весьма велик. О вышеописанном лучше заранее предупредить своего врача.
В связи с этим, в дополнение к нему или как отдельный вид диагностирования используют
Анализ крови на гликированный гемоглобин
Его могут сдать и при беременности, но он может показывать ложно завышенный результат в связи с тем, что в организме беременной женщины происходят слишком быстрые и серьезные изменения.
Как сдавать
Делается этот тест не так уж и сложно, правда, длится он в течение 2 часов. Целесообразность столь затянутого процесса сбора данных оправдывается тем, что уровень гликемии в крови непостоянен, и от того, как он регулируется поджелудочной железой, зависит вердикт, который в итоге поставит вам врач.
Проводят глюкозотолерантный тест в несколько этапов:
Это правило обязательно для соблюдения! Голодание должно продлится от 8 до 12 часов, но не дольше 14 часов. В противном случае мы получим недостоверные результаты, ибо первичный показатель не подлежит дальнейшему рассмотрению и с ним невозможно будет сверить дальнейший рост и падение гликемии. Именно поэтому сдают кровь ранним утром.
Читайте также: Как правильно измерить уровень сахара в крови глюкометром?В течение 5 минут пациент либо выпивает «глюкозный сироп», либо ему вводят сладкий раствор внутривенно (см. Виды ГТТ).
При ВГТТ специальный 50% раствор глюкозы вводят внутривенно постепенно от 2 до 4 минут. Либо подготавливают водный раствор, в который добавили 25гр глюкозы. Если мы говорим о детях, то сладкая вода готовится из расчета 0.5гр/кг идеальной массы тела.
При ПГТТ, ОГТТ человек в течение 5 минут должен выпить сладкую теплую воду (250 — 300 мл), в которой растворили 75гр глюкозы. Для беременных дозировка иная. Им растворяют от 75гр до 100гр глюкозы. Детям в воде растворяют 1.75гр/кг массы тела, но не больше 75гр.
Астматикам или тем, у кого есть стенокардия, был инсульт или инфаркт рекомендуется употребить 20гр быстрых углеводов.
Глюкоза для глюкозотолерантного теста продается в аптеках в виде порошка
Самостоятельно производить углеводную нагрузку нельзя!
Обязательно проконсультируйтесь с врачом прежде, чем делать какие-то поспешные выводы и проводить самовольный ГТТ с нагрузкой в домашних условиях!
При самоконтроле лучше всего осуществлять забор крови утром натощак, после каждого приема пищи (не ранее чем через 30 минут) и перед сном.
На этом этапе производят несколько заборов крови. За 60 минут несколько раз возьмут кровь на анализ, и проверять колебания глюкозы в крови, на основе чего можно уже будет делать какие-то выводы.
Если вы хоть примерно знаете о том, как усваиваются углеводы (т.е. знаете, как происходить углеводный обмен), то несложно будет догадаться, что чем быстрее расходуется глюкоза — тем лучше работает наша поджелудочная железа. Если «сахарная кривая» держится на отметке пика довольно долго и практически не снижается, то можно уже говорить как минимум о преддиабете.
Даже если результат оказался положительным, и предварительно уже поставили диагноз диабета, то это не повод для того, чтобы раньше времени расстраиваться.
На самом деле, глюкозотолерантный тест всегда требует перепроверки! Назвать его очень точным — нельзя.
Повторную сдачу анализа назначит лечащий врач, который на основе полученных показаний, уже сможет как-то проконсультировать пациента.
Нередки такие случае, когда анализ приходилось сдавать от одного до трех раз в случае, если не применялось других лабораторных методик диагностирования сахарного диабета 2 типа или на него повлияли какие-то факторы, описанные ранее в статье (прием лекарств, сдача крови происходила не натощак и т.д.).
Результаты теста, норма при диабете и при беременности
методы тестирования крови и ее компонентов
Сразу скажем о том, что сверку показаний необходимо производит с учетом того, какую именно кровь анализировали в процессе теста.
Можно рассматривать как цельную капиллярную кровь, так и венозную. Однако результаты не рознятся в столь значительной степени. Так например, если мы смотрим на итог анализа цельной крови, то они несколько будут меньше тех, что были получены в процессе тестирования компонентов крови, полученных из вены (по плазме).
С цельной кровью все понятно: укололи пальчик иглой, взяли каплю крови для биохимического анализа. Для этих целей крови требуется не много.
С венозной несколько иначе: первый забор крови из вены помещают в холодную пробирку (лучше, конечно, использовать вакуумную пробирку, тогда и лишние махинации с сохранением крови не понадобятся), в которой содержатся специальные консерванты, позволяющие сохранить образец до проведения самого тестирования. Это очень важный этап, так как к крови не должны примешаться лишние компоненты.
Консервантов обычно используют несколько:
- фторид натрия из расчета 6мг/мл цельной крови
Он замедляет ферментативные процессы в крови, а при такой дозировке практически их приостанавливает. Зачем это надо? Во-первых, кровь не зря помещают именно в холодную пробирку.
Если вы уже ознакомились с нашей статьей о гликированном гемоглобине, то знаете о том, что под действие тепла происходит «засахаривание» гемоглобина при условии, что в крови содержится продолжительное время большое количество сахара.
Более того, под действием тепла и при фактическом доступе кислорода кровь начинает быстрее «портиться». Она окисляется, становится более токсичной. Чтобы этого не допустить в пробирку, помимо фторида натрия, добавляют и еще один ингредиент .
Он препятствует свертыванию крови.
Затем пробирку помещают в лед, и готовят специальное оборудование для разделения крови на компоненты. Необходима плазма, чтобы ее получить используют центрифугу и, простите за тавтологию, центрифугируют кровь. Плазма помещается в другую пробирку и уже начинается непосредственный ее анализ.
Все эти махинации необходимо провести быстро и уложиться в тридцатиминутный интервал. Если плазму отделят позднее этого времени, то можно считать тест проваленным.
Далее что касается дальнейшего процесса анализа как капиллярной, так и венозной крови. В лаборатории могут использовать разные подходы:
- метод глюкозо-оксидазный (норма 3,1 — 5,2 ммоль/литр);
Если уж сказать совсем просто и грубо, то в его основе лежит ферментативное окисление с глюкозооксидазой, когда на выходе образуется перекись водорода. Ранее бесцветный ортотолидин, под действием пероксидазы, приобретает голубоватый оттенок. О концентрации глюкозы «говорит» количество пигментированных (окрашенных) частиц. Чем больше их — тем выше уровень глюкозы.
- метод ортотолуидиновый (норма 3,3 — 5,5 ммоль/литр)
Если в первом случае лежит окислительный процесс, основанный на ферментативной реакции, то здесь действие происходит в уже кислой среде и интенсивность окрашивания происходит под действием ароматического вещества производного от аммиака (это и есть ортотолуидина). Происходит специфичная органическая реакция, в результате которой альдегиды глюкозы окисляются. О количестве глюкозы говорит насыщенность цвета «субстанции», полученного раствора.
Более точным считают ортотолуидиновый метод, соответственно, его чаще других применяют в процессе анализирования крови при ГТТ.
Вообще, способов определения гликемии, которые применяются для тестов, довольно много и все они разделяются на несколько крупных категории: колометрические (второй метод, рассмотренный нами); ферментативные (первый метод, рассмотренный нами); редуктометрические; электрохимические; тест полоски (применяются в глюкометрах и прочих портативных анализаторах); смешанные.
норма глюкозы у здоровы людей и при сахарном диабете
Сразу же разделим нормированные показатели на два подраздела: норма венозной крови (анализ плазмы) и норма цельной капиллярной крови, взятой из пальца.
венозная кровь через 2 часа после углеводной нагрузки
Источник:
Глюкозотолерантный тест инсулин

Переформулируйте вопрос, когда вернетесь из банаНаучитесь ценить время тех , кто взял на себя труд Вам помогать и отвечать на Ваши вопросы.
Начитесь понимать , что вы можете многого не знать , или иметь примитивные или ошибочные представления — и работа по ликвидации этих представлений ( ради помощи Вам же ) требует времени Научитесь понимать , что врачи РМС отвечают добровольно , без оплаты и в свободное время
Еще раз — Ваши представления о роли инсулина при СПКЯ , о ОГТТ и так далее — исковерканное и неудачное изложение медицинских текстов ( статей ) прошлого
Если Вам нуждна помощь — да ради Бога , все расскажем
Если Вашей целью было обидеться на врачей ( тоже типичная ситуация для лиц с избытком массы тела ) — Вы ее достигли
К сожалению , вы позволили себе еще и нарушить ряд правил форума — и будуте отправлены в бан для чтения
А вот прочесть о том , что такое модификация образа жизни , что такое рациональное питание Вы за период бана прекрасно сможете , набирая ключевые слова в поиске или Гугле Модификация образа жизни и рациональное пистание — освнова лечения ожирения во всех странах и основа профилактики диабета Вероятность не понять врача всегда велика- именно поэтому мы открыты к диалогу и всегда готовы к помощи , и ничего стыдного в том , что чего-то не понял , нет — спросите — расскажем
А вот нахамил доктору — в бан !
Глюкозотолерантный тест (тест на переносимость глюкозы) — babycenter
Глюкозотолерантный тест, или проба на переносимость глюкозы, проверяет, как ваш организм регулирует уровень сахара. Сахар, или глюкоза, содержится во многих продуктах, которые мы едим.Тест проводится для диагностики диабета при беременности (гестационного диабета) и предлагается женщинам, у которых велика вероятность развития данного состояния.
Почему мне может понадобиться этот тест?
Тест поможет определить, нет ли у вас гестационного диабета. Около 14 % беременных сталкиваются с этим состоянием. Гестационный диабет развивается, когда поджелудочная железа вырабатывает недостаточное количество гормона инсулина.
Инсулин регулирует уровень сахара в крови и помогает организму хранить запасы сахара, если не требуется его сразу преобразовать в энергию.
Во время беременности организму женщины нужно производить больше инсулина, особенно начиная с пятого месяца, когда ребенок стремительно растет. Если ваш организм не поддерживает необходимый уровень инсулина, у вас может развиться гестационный диабет.
Гестационный диабет не всегда сопровождается заметными симптомами, именно поэтому важно проведение теста. Если гестационный диабет не выявить и не лечить, у вас и у малыша могут возникнуть осложнения.
Основное осложнение, вызванное повышенным уровнем сахара в крови, это то, что ваш ребенок может быть крупным, что, в свою очередь, может усложнить вагинальные роды. У ребенка, чья мать страдает от гестационного диабета также могут развиться симтомы диабетической фетопатии (заболевание, характеризующееся полисистемным поражением, метаболическими и эндокринными дисфункциями).
Может ли у меня развиться гестационный диабет?
У вас может развиться гестационный диабет, если:
- ваш индекс массы тела (ИМТ) составляет 30 или больше;
- вы раньше родили крупного ребенка весом 4, 5 кг или больше;
- у вас раньше был гестационный диабет;
- кто-то из ваших родителей, брат или сестра, или ваш ребенок страдает диабетом;
- вы родом из регионов, где диабет – распространенное заболевание (Южная Азия, Ближний Восток).
Если вы можете отнести себя к одной или нескольким из перечисленных групп, вам рекомендуется пройти глюкозотолерантный тест.
Как проводится глюкозотолерантный тест?
Этот тест проводится обычно на сроке между 24 неделями и 28 неделями беременности. Если у вас раньше был гестационный диабет, вам предложат провести этот тест раньше – на сроке примерно 16-18 недель и затем повторно – в 24-28 недель. Врач скажет вам, сколько вы не должны есть перед проведением теста, обычно нужно воздержаться от пищи накануне вечером.
Можно пить простую воду. Если вы принимаете какие-то лекарства, уточните у врача, можно ли их принимать в период подготовки к тесту. В нашей стране тест проводится либо в стационаре, либо в специальных учереждениях (больших центрах, при которых имеются лаборатории). Врач возьмет у вас образец крови из вены. Этот образец позволит измерить уровень сахара в крови натощак.
Затем вам предложат специальный сладкий коктейль, содержащий 75-100 г глюкозы. Важно, чтобы вы выпили весь напиток. Через два часа у вас снова произведут забор крови и сравнят уровень сахара с первым тестом. Эти два часа лучше провести в покое. Возможно, вам разрешат покинуть на это время клинику, а, может быть, попросят остаться.
В это время вы не должны что-либо есть или пить.
Но возьмите с собой что-нибудь перекусить, потому что после теста вы наверняка проголодаетесь. Поесть можно будет только после второго забора крови, не раньше. Результаты теста будут готовые в течение 48 часов.
Какие еще бывают тесты на определение гестационного диабета?
В некоторых клиниках врач может давать вам направление на анализ мочи на сахар при каждом осмотре. Если в моче обнаружат сахар, это может быть признаком гестационного диабета.
Но это также может быть результатом изменений в организме, которые естественным образом происходят во время беременности. Обычно вы в любом случае регулярно сдаете анализ мочи, и он не является показательным при определении диабета.
У большинства женщин, у которых обнаруживают сахар в моче, глюкозотолерантный тест не определяет диабет.
Если у вас высока вероятность развития гестационного диабета (например, если он был у вас раньше), вам могут выдать домашний тест. Это более простой способ проверить уровень глюкозы в крови, чем глюкозотолерантный тест.
Что если глюкозотолерантный тест будет положительным?
Лечение будет зависеть от уровня сахара в крови. Врач обсудит с вами результаты теста и детали лечения. Диетолог посоветует вам, какие изменения внести в свой рацион, чтобы поддерживать приемлемый уровень сахара. Вам также порекомендуют приобрести препарат для домашнего измерения уровня глюкозы в крови.
В большинстве случаев гестационный диабет можно контролировать, придерживаясь здорового питания и выполняя физические упражнения.
Если вам диагностируют гестационный диабет, вам нужно будет чаще являться на регулярные осмотры, которые могут длиться немного дольше, чем обычно, чтобы врач мог тщательно проверить состояние вашего здоровья и здоровья вашего ребенка.
Вам также могут предложить дополнительные ультразвуковые исследования, чтобы следить за ростом малыша. Как правило, если был диагностирован гестационный диабет, рекомендуется программированное родоразрешение на сроке беременности 37-38 недель. Если к этому сроку родовые пути не готовы, рекомендуется оперативное родоразрешение.
Большинство женщин, у которых диабет развивается во время беременности, рожают здоровых детей, у которых уровень сахара в крови приходит в норму после рождения. Через шесть недель после родов вам должны предложить повторный глюкозотолерантный тест, чтобы подтвердить, что это состояние было связано именно с беременностью.
Инсулин
| Инсулин ИНКРЕТОРНАЯ ФУНКЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Эндокринная функция поджелудочной железы связана с панкреатическими островками (островками Лангерганса). У взрослого человека островки Лангерганса составляют 2—3 % общего объема поджелудочной железы. В островке содержится от 80 до 200 клеток, которые по функциональным, структурным и гистохимическим показателям разделяют на три основных типа: альфа, бета и D-клетки. Большую часть островка составляют бета-клетки — 85 %, на долю альфа-клеток приходится 11 %, D-клеток — 3 %. В бета-клетках островков Лангерганса синтезируется и высвобождается инсулин, а в альфа-клетках — глюкагон. Бета-клетки занимают центральную зону островков, а альфа-клетки располагаются на периферии. Между бета- и альфа-клетками располагаются D-клетки, производящие соматостатин и гастрин, являющиеся сильным стимулятором желудочной секреции. F-клетки поджелудочной железы секретируют панкреатический пептид (ПП), который тормозит сократительную функцию желчного пузыря и экзокринную функцию поджелудочной железы, а также повышает тонус общего желчного протока. Основная роль эндокринной функции поджелудочной железы состоит в поддержании адекватного гомеостаза глюкозы в организме. Гомеостаз глюкозы контролируется несколькими гормональными системами: — инсулином — основным гормоном инкреторного аппарата поджелудочной железы, приводящим к снижению уровня глюкозы в крови в результате усиления поглощения ее клетками инсулинзависимых тканей; — истинными контринсулярными гормонами (адреналин, соматостатин); — контррегуляторными гормонами (глюкагон, глюкокортикоиды, СТГ, тиреоидные гормоны и др.). К эндокринным заболеваниям поджелудочной железы относят сахарный диабет, функциональный или органический гиперинсулинизм, соматостатиному, глюкогоному и опухоль, секретирующую панкреатический пептид (ППома). Исследование инкреторной функции поджелудочной железы включает проведение следующих видов исследований. 1. Определение уровня глюкозы в крови натощак, после еды и экскреции ее с мочой. 2. Определение динамики содержания глюкозы в крови после стандартной нагрузки глюкозой (в ходе стандартной пробы на толерантность к глюкозе). 3. Определение концентрации гликозилированного гемоглобина и/или фруктозамина. 4. Определение уровня инсулина, проинсулина, С-пептида, глюкагона в крови натощак и в ходе стандартной пробы на толерантность к глюкозе. 5. Определение в крови и моче содержания других биохимических показателей, частично контролируемых гормонами поджелудочной железы: холестерина, триглицеридов, DЗ-гидроксибутирата (бета-оксимасляная кислота), кетоновых тел, лактата, показателей КОС. 6. Определение рецепторов инсулина. 7. При регистрации стойкой гипогликемии — проведение функциональных тестов. Инсулин в сыворотке Нормальные величины активности инсулина в сыворотке у взрослого — 3—17 мкЕД/мл. Нормальная величина соотношения инсулин (мкЕД)/глюкоза после голодания при уровне глю¬козы в крови менее 40 мг % меньше 0,25, а при уровне глюкозы менее 2,22 ммоль/л — меньше 4,5. Инсулин — это полипептид, мономерная форма которого состоит из двух цепей: А (из 21 аминокислоты) и В (из 30 аминокислот). Инсулин является продуктом протеолитического расщепления предшественника инсулина, называемого проинсулином. Собственно инсулин возникает уже после выхода из клетки. Отщепление С-цепи (С-пептида) от проинсулина происходит на уровне цитоплазматической мембраны, в которой заключены соответствующие протеазы. Инсулин нужен клеткам для транспорта глюкозы, калия и аминокислот в цитоплазму. Он оказывает ингибирующее действие на гликогенолиз и глюконеогенез. В жировой ткани инсулин усиливает транспорт глюкозы и интенсифицирует гликолиз, повышает скорость синтеза жирных кислот и их эстерификацию и ингибирует липолиз. При длительном действии инсулин повышает синтез ферментов и синтез ДНК, активирует рост. В крови инсулин снижает концентрацию глюкозы и жирных кислот, а также (хотя и незначительно) аминокислот. Инсулин сравнительно быстро разрушается в печени под действием фермента глютатионинсулинтрансгидрогеназы. Период полураспада инсулина, введенного внутривенно, составляет 5—10 мин. Причиной возникновения сахарного диабета считается недостаточность (абсолютная или относительная) инсулина. Определение концентрации инсулина в крови необходимо для дифференциации различных форм сахарного диабета, выбора лечебного препарата, подбора оптимальной терапии, установления степени недостаточности бета-клеток. У здоровых людей при проведении глюкозотолерантного теста уровень инсулина в крови достигает максимума через 1 ч после приема глюкозы и снижается через 2 ч. Нарушение толерантности к глюкозе характеризуется замедлением подъема уровня инсулина в крови по отношению к нарастанию гликемии в процессе проведения глюкозотолерантного теста. Максимальный подъем уровня инсулина у этих больных наблюдается через 1,5—2 ч после приема глюкозы. Содержание в крови проинсулина, С-пептида, глюкагона в нормальных пределах. Инсулинзависимый сахарный диабет. Базальный уровень инсулина в крови — в пределах нормы или снижен, наблюдается более низкий подъем уровня инсулина во все сроки проведения глюкозотолерантного теста. В ряде случаев определяется парадоксальная реакция при проведении теста. Содержание проинсулина и С-пептида снижено, уровень глюкагона либо в нормальных пределах, либо несколько повышен. Инсулиннезависимый сахарный диабет. При легкой форме концентрация инсулина в крови натощак несколько повышена. В ходе проведения глюкозотолерантного теста она также превышает нормальные величины во все сроки исследования. Содержание в крови проинсулина, С-пептида и глюкагона не изменено. При форме средней тяжести отмеча-ется увеличение концентрации инсулина в крови натощак. В процессе проведения глюкозотолерантного теста максимальный выброс инсулина наблюдается на 60-й минуте, после чего происходит очень медленное снижение концентрации инсулина в крови. Поэтому высокий уровень инсулина наблюдается через 60, 120 и даже 180 мин после нагруз¬ки глюкозой. Содержание проинсулина, С-пептида в крови снижено, глюкагона — увеличено. Гиперинсулинизм. При органической форме заболевания (инсулинома или незидиобластома) отмечается внезапная и неадекватная продукция инсулина, которая обусловливает развитие гипогликемии обычно пароксизмального характера. Гиперпродукция инсулина не зависит от гликемии. Отношение инсулин/глюкоза более 1:4,5. Часто выявляется избы¬ток проинсулина и С-пептида. В качестве диагностических проб используются нагрузки толбутамидом или лейцином: у больных с инсулинпродуцирующей опухолью часто отмечаются высокий подъем уровня инсулина в крови и более заметное снижение уровня глюкозы по сравнению со здоровыми. Однако нормальный характер этих проб не исключает диагноза опухоли.Функциональный гиперинсулинизм нередко наблюдается в клинике различных заболеваний с нарушениями углеводного обмена. Он характеризуется гипогликемией, которая может протекать на фоне неизменных или даже повышенных уровней инсулина, и повышен¬ной чувствительностью к введенному инсулину. Пробы с толбутамидом и лейцином отрицательные. Заболевания и состояния, при которых изменяется концентрация инсулина в крови Увеличение концентрации Нормальная беременность Сахарный диабет II типа (начало заболевания) Ожирение Болезни печени Акромегалия Синдром Иценко—Кушинга Мышечная дистрофия Инсулинома Семейная непереносимость фруктозы и галактозы Снижение концентрации Длительная физическая нагрузка Сахарный диабет I типа Сахарный диабет II типа Назад |
Источник:
Нормы инсулина после нагрузки глюкозой через 2 часа Ссылка на основную публикацию Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе