Как подготовиться к узи печени поджелудочной железы желчного пузыря
Узи печени желчного пузыря поджелудочной железы
Если в клинике не предусмотрены одноразовые простыни и полотенца, Вам обязательно надо будет взять с собой пеленку и полотенце. Это не относится к собственно подготовке, но кое-где без такой экипировки Вас могут просто отправить домой (обычно это касается государственных клиник).
Некоторые виды ультразвуковых исследований требуют достаточно серьезной подготовки, чтобы улучшить визаулизацию (картинку) исследуемых органов.
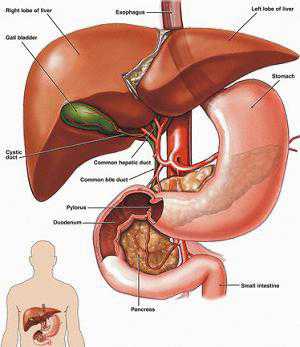
Подготовка к УЗИ брюшной полости (печени, желчного пузыря, поджелудочной железы и селезенки)
Когда человек принимает пищу, в его организме происходит ряд изменений. Для врача ультразвуковой диагностики важно то, что сокращается желчный пузырь и в кишечнике в большом количестве появляется газ. К сожалению, ультразвук «не видит» за пузырями газа, поэтому, например, его скопление в петлях кишечника может заслонить поджелудочную железу. Подготовка включает в себя продолжительное (ночь и утро) голодание и минимизацию количества газа в кишечнике. Особенно это касается тучных пациентов, так как каждый сантиметр расстояния до внутреннего органа является для ультразвука препятствием. Конкретно:
Последний прием пищи должен быть не позднее 19 часов дня, предшествующего исследованию. Иногда контактные лица клиник по телефону сообщают о необходимости не есть хотя бы 6 часов — поверьте, этого мало для полноценного исследования. Поэтому нежелательно проводить исследование во второй половине дня.
За 3 дня до исследования нужно исключить из рациона черный хлеб, цельное молоко, сырые фрукты и овощи, принимать в течение этих дней по 2-5 таб. активированного угля или Эспумизан по 2 капсулы 3 раза в день.
Утром в день исследования также очень неплохо принять 5 таблеток угля либо 2 капсулы эспумизана.
Если УЗИ брюшной полости назначено на завтра, а Вы узнали об этом сегодня вечером — примите 10 таблеток активированного угля либо 2 раза по 2 капсулы эспумизана вечером, а утром в день исследования — еще 5 таблеток угля либо 2 капсулы эспумизана.
Напоминаю, что хорошее изображение для врача УЗИ — это правильная диагностика Вашего состояния. Не заставляйте доктора писать в отчете «поджелудочная железа не визуализируется за газом петель кишечника».
Подготовка к исследованию функции желчного пузыря
Суть исследования заключается в том, что сначала измеряется желчный пузырь пациента натощак, а потом принимается завтрак, заставляющий пузырь сокращаться, и на протяжении длительного времени (не менее часа) проводятся измерения пузыря с некоторыми временными интервалами, чтобы оценить его способность к сокращению. В связи с этим нужен наполненный желчный пузырь в начале исслеования, поэтому необходимо воздержание от пищи с вечера, как при УЗИ брюшной полости.
Кроме того, на само исследование нужно взять желчегонный завтрак. По мнению разных врачей и регистраторов разных клиник, варианты завтрака могут быть следующими:
- Два желтка сырых яиц (в настоящее время этот вариант применяется редко вроде как из-за возможности сальмонеллеза)
- 200-400 мл хороших (не менее 20% жирности) сливок
- 20-400 мл жирной (не менее 20%) сметаны
- Бутерброд со сливочным маслом (на мой взгляд, это самый неэффективный вариант, пузырь часто сокращается плохо и это отражается в протоколе исследования, заставляя лечащего врача делать неверные выводы)
И на всякий случай нужно взять обычные салфетки для гигиены после завтрака (в клинике их может не оказаться).
www.ваш-кардиолог.рф
Показания для ультразвукового исследования печени
Специалисты нашего центра используют УЗИ печени в качестве одного из наиболее информативных методов диагностики. Во время сонаграфического исследования врач выявляет не саму болезнь, а характерные изменения в структуре органа, которые свидетельствуют о наличии того или иного заболевания.
Болезни печени зачастую носят скрытый характер и выявляются на поздних стадиях, когда изменения в структуре печени уже ярко выражены.
Ранняя диагностика позволяет вовремя начать лечение и избежать осложнений.
Существуют следующие показания для проведения ультразвуковой диагностики:
— Результаты биохимических исследований, указывающие на поражение печени.
— Травмы брюшной полости.
— Боли и тяжесть в правом подреберье, желтушность кожных покровов.
— Подозрения на абсцесс и наличие паразитов.
— Увеличение размеров печени.
— Любые новообразования (злокачественные и доброкачественные), наличие которых подтверждено другими методами исследования.
— Гинекологические заболевания, подбор средств гормональной контрацепции.
— Вирусные гепатиты.
Неинвазивная ультразвуковая диагностика позволяет выявить острые и хронические вирусные гепатиты, метастазы при злокачественных опухолях, гемангиомы, кальцинаты, кисты и кистозные обазования.
Киста печени на УЗИ чаще всего обнаруживается у пациентов старше 40 лет. Она выглядит как наполненное жидкостью полое образование с достаточно прочными стенками.
Истинные и ложные кисты не относятся к тяжелым заболеваниям и не требуют специального лечения за исключением тех случаев, когда они вызваны присутствием в организме эхинококка.
Если причина кисты заключается в нем, проводится антипаразитарное лечение.
Нормальные параметры печени на УЗИ
Во время проведения исследования специалисты нашего центра оценивают размеры долей печени, обращают особое внимание на ее форму и структуру, состояние полых вен и желчевыводящих протоков. Полученные данные сравнивают со стандартными параметрами и анализируют.
Необходимо учитывать конституцию пациента, оценивая размеры печени на УЗИ: норма для астеников – увеличенные верхненижние размеры, а для гиперстеников – саггитальные.
Нормальные размеры печени по УЗИ для взрослого человека:
— Передне-задний размер (левая доля) – до 7 см.
— Переднее-задний размер (правая доля) – до 12,5 см.
— Общий желчный проток – 6-8 мм.
— Портальная вена (диаметр) – до 13 мм.
— Края печени – ровные.
— Структура – однородная.
Ультразвуковая диагностика относится к наиболее информативным методам, поэтому ее данные становятся важнейшим фактором в постановке диагноза и определении этапов лечения.
В нашем центре используется современное оборудование, поэтому сканирование печени выполняется с высокой точностью. Для адекватной оценки результатов исследования требуется грамотная расшифровка УЗИ печени.
Наши специалисты дают профессиональное врачебное заключение, которое носит диагностический характер.
Заключение состоит из распечатанной эхограммы печени и описания, в котором говорится о положения этого органа в брюшной полости и наличия в нем патологических изменений.
Подготовка к УЗИ печени
Перед проведением УЗИ печени подготовка пациента играет важную роль, поскольку от состояния брюшной полости во многом зависит информативность процедуры.
Существует несколько рекомендаций, которые надо соблюдать перед выполнением исследования:
— За три дня до процедуры исключить из меню продукты, вызывающие газообразование: черный хлеб, молоко, газированные напитки, сырые фрукты и овощи.
— При повышенной склонности к метеоризму пациенту следует принять препараты, уменьшающие газообразование (эспумизан, активированный уголь) и ферментные препараты (панзинорм, фестал).
Пациентам с ожирением часто назначают УЗИ печени. Как подготовиться в этом случае, решает врач. Он может назначить пациенту очистительные клизмы за день до диагностики.
московский-доктор.рф
Методика исследования
Современная техника ультразвукового исследования (УЗИ) позволяет с высокой диагностической точностью оценить форму, размеры и расположение органов брюшной полости (печени, желчного пузыря, поджелудочной железы, селезенки и др.), выявить очаговые образования в них (рак печени, поджелудочной железы, метастазы опухолей, абсцессы, кисты, гематомы, аденомы и т. д.), оценить плотность и структуру паренхимы печени и поджелудочной железы при их диффузном поражении, диагностировать даже малые количества (100–200 мл) свободной жидкости в брюшной полости, выявить конкременты в желчевыводящих путях, оценить изменения крупных сосудов, желчных протоков и т. п.
В последние годы ультразвуковое исследование широко применяется в клинике как метод, помогающий выбрать оптимальный доступ для проведения пункционной биопсии печени, дренирования брюшной полости и выполнения других манипуляций.
Подготовка пациента. За 3 дня до исследования пациенту рекомендуется исключить из питания молоко, черный хлеб, фрукты и овощи, сладкие соки и другие продукты, способствующие газообразованию в кишечнике. При склонности к метеоризму следует назначить ферментные препараты (фестал, панзинорм и др.) и адсорбенты (активированный уголь, настой ромашки и др.).
Вечером накануне исследования и утром непосредственно перед исследованием ставят две очистительные клизмы. Впрочем, эта процедура не является обязательной при отсутствии у пациента метеоризма.
При необходимости экстренного ультразвукового исследования специальная подготовка желудочно-кишечного тракта не проводится.
Следует помнить, что ультразвуковое исследование органов брюшной полости целесообразно проводить не ранее, чем через 2 суток после рентгенологического исследования желудка с контрастированием или эзофагогастродуоденоскопии и через 3–5 дней после проведения лапароскопии или пневмоперитонеума.
Техника исследования. Эхографию печени осуществляют обычно из субкостального и/или интеркостального доступа в реальном масштабе времени. Исследование печени проводят во время задержки дыхания на вдохе, когда печень немного опускается вниз и становится более доступной для визуализации. При продольном сканировании в эпигастральной области датчик устанавливают на 2 см влево от передней срединной линии, при поперечном — датчик перемещают к пупку (рис. 1). Используют также технику так называемого «косого» сканирования печени, когда УЗ-датчик располагается параллельно правой реберной дуге под углом 45° в краниальном направлении, и другие позиции датчика.
Рис. 1. Ультразвуковое исследование печени
Таким образом удается визуализировать правую и левую доли печени, желчный пузырь, общий печеночный, общий желчный протоки, анатомические структуры, входящие в состав ворот печени, головку поджелудочной железы.
Исследование заканчивается сканированием брюшной полости для выявления свободной жидкости.
Анализ и интерпретация результатов исследований
Нормальная ультразвуковая картина печени
На рис. 2. представлена нормальная эхограмма печени. У здорового человека сагиттальные размеры печени по срединно-ключичной линии составляют, в среднем, 10,5±1,5 см с колебаниями от 9 до 12 см, а по передней срединной линии — 8,3±1,7 см. Поперечник печени — 20–22,5 см.
Нижний угол печени, образованный дорзальной и вентральной поверхностями органа — острый: в области левой доли он не превышает 45°, а в области правой доли — 75°.
Рис. 2. Нормальная эхограмма печени.
Хорошо визуализируется воротная вена (в центре), под ней — правая печеночная вена (продольный срез)
В норме контуры печени почти на всем протяжении четкие и ровные. Печень имеет гомогенное строение с равномерным одинаковым по интенсивности распределением сигналов, изображением эхоструктур (сосуды, связки, протоки). Постоянно лоцируется нижняя полая вена в виде лентообразного эхонегативного образования диаметром до 15 мм.
Портальная вена после ее образования из верхнебрыжечной и селезеночной вен впадает в ворота печени, которые лоцируются при поперечном и сагиттальном положении зонда. Внутрипеченочные протоки в норме прослеживаются с трудом, их просвет увеличивается от периферии к воротам печени. В отличие от вен внутрипеченочные протоки лишены стенок.
Таким образом, нормальная ультразвуковая картина печени характеризуется наличием мелких, неинтенсивных, относительно далеко расположенных друг от друга эхосигналов, в результате чего между ними остаются эхонегативные пространства. Эхосигналы гомогенны по размеру и равномерно распределены по всей печени. Портальные сосуды прослеживаются по периферии печени; эхоструктура их стенок более выражена, чем эхоструктура окружающей их паренхимы печени, звукопроводимость печени полностью сохранена; сагиттальный размер составляет 9–12 см; печень эластичная и имеет ровный, четкий контур.
Диффузные заболевания печени
К числу наиболее распространенных диффузных поражений печени относятся гепатиты (острые и хронические), жировая дистрофия и циррозы печени. Правильный диагноз при ультразвуковом исследовании зависит от целого ряда объективных и субъективных причин (табл. 1). К первым из них относят тип прибора, его чувствительность, разрешающую способность, наличие факторов, ухудшающих изображение (ожирение, газообразование в кишечнике и др.). Большое значение имеют опыт специалиста и тщательность проведения исследования. Наибольшие трудности представляет диагноз ранних стадий жировой дистрофии и цирроза печени.
Таблица 1. Частота правильного эхографического диагноза при заболеваниях, сопровождающихся диффузным поражением печени (в процентах)
Рис. 3. Эхограмма печени у больного с хроническим гепатитом
При острых и хронических гепатитах эхографическая картина весьма неспецифична. Обычно определяется увеличение печени за счет одной или обеих долей, закругление ее краев. Эхоструктура часто нормальна, слабоэхогенна (рис. 3). Лишь при длительном течении заболевания эхоструктура печени становится «пестрой» и наблюдается чередование участков слабой и высокой эхогенности. В некоторых случаях, в частности, при развитии портальной гипертензии, можно обнаружить увеличение селезенки и расширение селезеночной и портальной вены.
Жировая дистрофия печени (жировой гепатоз). Основным эхографическим признаком жировой дистрофии печени является усиление эхоструктуры печени в виде равномерного увеличения количества и размеров эхосигналов. Это связано с отложением жира в печеночных дольках, расстояние между которыми и их размеры увеличиваются настолько, что ультразвуковые волны отражаются от них.
К числу важных, но менее специфичных признаков относятся увеличение размеров печени, увеличение нижнего угла левой доли более 45°, нечеткость контуров печени и невозможность выявления воротной вены.
Эхографическая картина при жировой дистрофии печени зависит от степени вовлечения в процесс печеночных клеток. При первой стадии заболевания печень несколько увеличена, край закруглен. Эхоструктура имеет пеструю картину, паренхима неравномерно мелкоочагово уплотнена. Это так называемый «островковый» вид поражения печени, который встречается и при гепатитах. При второй стадии печень значительно большего размера, нижний край закруглен, структура паренхимы мелкоочаговая, печень диффузно и равномерно уплотнена. При третьей стадии заболевания печень значительных размеров за счет увеличения обеих долей. Она имеет округлую форму. Структура паренхимы высокой плотности (эхогенности), портальные сосуды не лоцируются.
Цирроз печени. Выделяют прямые и косвенные эхографические признаки цирроза печени (табл. 2). Диагноз цирроза печени считается достоверным, если при ультразвуковом исследовании выявляются 3 прямых или 2 прямых и 2 косвенных признака заболевания.
Таблица 2. Прямые и косвенные эхографические признаки цирроза печени
В большинстве случаев размеры печени увеличены, нередко преимущественно за счет левой доли печени. В конечной стадии заболевания при преобладании атрофических процессов размеры органа уменьшаются.
Характерно значительное закругление нижнего края печени и неровность ее контуров.
Эхоструктура печени существенно усиливается за счет появления более частых и крупных эхосигналов, что связано со значительной перестройкой архитектоники печени, характерной для цирроза. При атрофической стадии количество и размер эхосигналов снижаются.
Наконец, важными признаками цирроза является снижение эластичности и звукопроводимости печени.
Косвенные эхографические признаки цирроза связаны преимущественно с развитием синдрома портальной гипертензии. Расширение селезеночной вены больше 10 мм и портальной вены больше 15 мм считают достоверными признаками повышения давления в системе v. porta.
Увеличение размеров селезенки и усиление ее эхоструктуры наблюдаются в 60–70% случаев цирроза печени, хотя этот признак не является специфичным только для портальной гипертензии.
Асцитическая жидкость в брюшной полости при ультразвуковом исследовании выглядит как эхонегативная структура, которая скапливается в боковых частях живота, в малом тазу или (при малых количествах жидкости) располагается вокруг печени. В этих случаях целесообразно исследование при перемене положения тела пациента (лежа и стоя).
«Застойная» печень. Во всех случаях застойной недостаточности кровообращения отмечают увеличение размеров печени и закругление ее краев (рис. 4). Патогномоничным признаком «застойной» печени является расширение нижней полой вены и печеночных вен, ветвление печеночных вен под углом близким к 90°. Характерно, что нижняя полая вена теряет способность изменять диаметр при дыхании: она вообще не сужается при вдохе или сужается очень мало.
Рис. 4. Эхограмма печени у больного с застойной недостаточностью кровообращения
Очаговые изменения в печени
Ультразвуковое исследование печени при очаговых изменениях печени более информативно, чем при диффузных поражениях. При этом отмечаются локальное снижение или усиление эхоструктуры, диффузное или очаговое увеличение размеров печени и неровность ее контура с появлением выпуклости. Объемные очаговые процессы в печени могут вызывать сдавление желчных протоков с возникновением механической желтухи.
Наиболее частым признаком очаговых изменений печени является нарушение нормальной эхоструктуры печени. Различают несколько типов очаговых нарушений эхоструктуры.
-
Очаги, лишенные эхоструктуры (кисты печени, гематома, абсцесс печени, некротизированные опухоли).
-
Очаги со сниженной эхоструктурой (метастазы низкодифференцированного рака, саркома, злокачественная лимфома, гепатоцеллюлярный рак, аденома, гемангиома, абсцесс, гематома и др.).
-
Очаги с усиленной эхоструктурой (метастазы высокодифференцированного рака, гепатома, аденома, гемангиома, рубцы, очаги обызвествления) (рис. 5–8).
-
Симптом «мишени» — снижение эхоструктуры по периферии очага и усиление ее в центре (злокачественная опухоль печени).
Рис. 5. Эхограмма печени у больного с раком печени
Рис. 6. Гемангиома печени
Рис. 7. Эхограмма печени у больного с гепатомой
Рис. 8. Эхограмма больного с метастатическим поражением печени
Таким образом, информативность ультразвукового исследования печени достаточно высока, особенно при очаговых поражениях органа. Тем не менее следует учитывать возможные ложноположительные и ложноотрицательные заключения. Поэтому при анализе и интерпретации результатов исследования необходимо учитывать клиническую картину заболевания в целом, а также данные других лабораторных и инструментальных методов исследования.
Важно знать:
- Нормальная ультразвуковая картина, в том числе сагиттальные размеры печени по срединно-ключичной линии, не превышающие 12–15 см, не исключает наличия заболевания этого органа.
- Диффузные или очаговые изменения эхоструктуры печени достоверно свидетельствуют в пользу ее патологии.
- По ультразвуковой картине нельзя достоверно дифференцировать различные формы гепатита, начальные стадии жировой дистрофии и цирроза печени.
- При диффузных изменениях печени окончательный диагноз следует верифицировать гистологически (см. ниже).
- Для уточнения диагноза при очаговых изменениях в печени в большинстве случаев целесообразно проведение прицельной биопсии под эхографическим контролем для последующего цитологического и гистологического анализа.
Желчный пузырь и желчные протоки
Ультразвуковое исследование желчного пузыря и желчных протоков имеет определенные преимущества перед рентгенологическим исследованием (холецистографией, внутривенной холеграфией и др.), так как полностью исключает лучевую нагрузку на пациента, позволяет проводить исследование у детей и беременных женщин, а также при снижении функции печени и почек.
Наиболее общими показаниями к исследованию желчного пузыря и желчных протоков являются:
-
острый и хронический холецистит;
-
желчнокаменная болезнь;
-
желтуха;
-
опухоль;
-
водянка и эмпиема желчного пузыря;
-
состояние после холецистэктомии или других операций на желчевыводящих путях.
При исследовании желчного пузыря оценивают его положение, форму, величину, дыхательную подвижность, состояние наружных и внутренних контуров, толщину стенок, структуру стенки, дополнительные включения в полости желчного пузыря, эвакуаторную функцию органа.
При исследовании внепеченочных желчных протоков определяют их положение, диаметр, состояние стенок, наличие дополнительных включений в просвете.
В норме желчный пузырь выявляется как эхонегативная структура на дорзальной поверхности правой доли печени. Дно желчного пузыря часто выступает из-под нижнего края печени на 1,0–1,5 см. Его длина не превышает 7–10 см, а ширина 3–4 см. Желчный пузырь имеет удлиненную грушевидную, овальную или округлую форму, четкий и ровный контур.
Внутрипеченочные желчные протоки у здорового человека не выявляются. Диаметр общего печеночного протока не превышает 3–5 мм, а общего желчного протока — 4–6 мм (рис. 9).
Рис. 9. Нормальная эхограмма печени.
В центре заметны общий желчный проток и под ним воротная вена (продольный срез)
Острый холецистит. Характерными эхографическими признаками острого холецистита является утолщение стенки желчного пузыря более 4 мм. Его размеры могут оставаться нормальными или даже уменьшены, хотя чаще наблюдается небольшое увеличение желчного пузыря.
Эхоструктура желчного пузыря, в первую очередь его внутреннего контура, как правило, снижена. При флегмонозном холецистите внутренние и наружные контуры пузыря нечеткие. При присоединении перихолецистита стенка желчного пузыря имеет двойной контур с усилением эхоструктуры наружного и снижением эхоструктуры внутреннего контура. Появление полоски жидкости вокруг желчного пузыря указывает на наличие локального перитонита.
Хронический (бескаменный) холецистит. В период ремиссии хронического холецистита размеры желчного пузыря уменьшены или нормальные. Наиболее достоверными признаками являются утолщение стенки пузыря при одновременном ее уплотнении (усиление эхоструктуры) и наличие четких контуров. Это отличает эхографическую картину от таковой при остром холецистите.
Нередко изменяется форма желчного пузыря: появляются изгибы, втяжения стенок и более выраженная деформация его стенок (рис. 10).
Рис. 10. Деформация желчного пузыря
В то же время следует помнить, что диагноз хронического холецистита не может быть поставлен только на основании результатов ультразвукового исследования: необходимо обязательное клиническое подтверждение.
Желчнокаменная болезнь. Проблема желчнокаменной болезни (холелитиаза) занимает ведущее место в патологии желчного пузыря. Ультразвуковые признаки калькулеза желчного пузыря делятся на прямые и косвенные. К прямым признакам относят наличие в просвете желчного пузыря на фоне эхонегативной структуры желчи усиленного эхосигнала, соответствующего расположению камня (рис. 11). Размер сигнала несколько меньше истинного размера камня. При осмотре больного в горизонтальном положении камни располагаются преимущественно на дорзальной поверхности и в шейке желчного пузыря.
Рис. 11. Множественные камни желчного пузыря.
Хорошо заметна значительных размеров сплошная акустическая тень
Важным признаком калькулеза является смещение камней при перемене положения тела. В вертикальном положении камни «скатываются» на дно желчного пузыря. Эхоструктура, идущая от конкремента, размер которого превышает 4 мм, всегда образует после себя теневую дорожку — акустическую тень, возникающую в результате поглощения камнем ультразвуковых волн.
Одним из косвенных признаков калькулеза желчного пузыря является увеличение его размеров более 5 см в поперечнике и до 10 см и более в длину, а также утолщение его стенки и неровность контура.
Эхографическая картина при наличии камней во внепеченочных желчных протоках напоминает таковую при калькулезе желчного пузыря. Камни размером более 3–4 мм в диаметре дают усиленный эхосигнал. Если диаметр камня превышает 5 мм, за его дорзальной стенкой определяется акустическая тень.
Камни небольших размеров при ультразвуковом исследовании обычно не выявляются. В этих случаях косвенным признаком калькулеза является расширение протока проксимальнее места его обтурации.
Дифференциальный диагноз механической и паренхиматозной желтух. Эхолокация оказалась одной из наиболее информативных и ценных методик дифференциальной диагностики обтурационной и паренхиматозной желтух. При этом следует иметь в виду, что одним из основных эхографических признаков механической желтухи является расширение желчных путей.
Дифференциальный диагноз строится на следующих принципах.
-
Если внутрипеченочные и внепеченочные протоки не расширены, а размеры желчного пузыря не увеличены, обтурационная причина желтухи вызывает сомнения. В этих случаях она, скорее всего, является следствием диффузных поражений печени (гепатит, цирроз печени и др.).
-
Если значительно расширены внутрипеченочные протоки, а желчный пузырь и внепеченочные протоки имеют нормальные размеры, причину желтухи следует усматривать в высокой обтурации, например на уровне общего печеночного протока.
-
Если значительно увеличены размеры вне- и внутрипеченочных желчных протоков, а также желчного пузыря, и эти размеры не изменяются при применении желчегонных средств, наиболее вероятной причиной желтухи является обтурация дистального отдела общего желчного протока («вколоченный» камень, рак сфинктера Одди, карцинома головки поджелудочной железы и т. д.). При этом следует иметь в виду, что сдавление общего желчного протока при опухоли головки поджелудочной железы нередко сопровождается симптомом Курвуазье (увеличением размеров желчного пузыря на фоне механической желтухи). При наличии камня в общем желчном протоке определяется расширение протоков, но желчный пузырь чаще не увеличен.
Ультразвуковое исследование поджелудочной железы
Эхография дает возможность визуализировать поджелудочную железу в разных проекциях и оценить ее состояние в динамике развития патологического процесса, хотя в связи с особенностями анатомического строения и расположения поджелудочной железы исследование сопряжено с определенными трудностями.
Показаниями для ультразвукового исследования поджелудочной железы являются:
-
любые рецидивирующие или длительно сохраняющиеся боли в эпигастральной области;
-
пальпируемое образование в эпигастральной области или болезненность при пальпации;
-
верифицированный острый или хронический панкреатит с целью своевременного выявления осложнений (образования кист, абсцесса, некроза);
-
подозрение на кисту, абсцесс, гематому, рак поджелудочной железы;
-
деформация задней стенки желудка при гастроскопии;
-
изменение формы и контуров петли двенадцатиперстной кишки при рентгенологическом исследовании.
Ультразвуковое исследование поджелудочной железы начинают в горизонтальном положении пациента сагиттальным сканированием. Датчик устанавливают продольно в эпигастральной области слева от срединной линии.
Осмотру поджелудочной железы предшествует выявление крупных сосудов брюшной полости — аорты, нижней полой вены, селезеночной и воротной вен, верхней брыжеечной артерий и вены, которые служат ориентирами для нахождения поджелудочной железы, а также чревного ствола. При этом определяют положение сосудов, их диаметр, наружный и внутренний контуры, пульсацию, изменение диаметра на вдохе и на выдохе, наличие внутрипросветных включений.
Тело поджелудочной железы примыкает к дорзальной поверхности левой доли печени, а головка — к двенадцатиперстной кишке. Осмотр поджелудочной железы проводят на высоте максимального вдоха, когда левая доля печени опускается в брюшную полость.
Исследование продолжают при поперечном расположении ультразвукового датчика, который постепенно перемещают книзу до визуализации селезеночной вены. При поперечном сканировании нередко удается визуализировать всю поджелудочную железу. При необходимости исследование проводят и в других позициях: при положении пациента на правом и левом боку, в вертикальном положении.
При исследовании поджелудочной железы изучают ее положение относительно «сосудов-ориентиров» и позвоночного столба, определяют форму, контуры и размеры органа, состояние панкреатического протока, эхоструктуру железы, выявляют наличие в ней очаговых изменений.
Поджелудочная железа располагается забрюшинно поперек задней брюшной стенки на уровне I и II поясничных позвонков. Хотя форма ее может варьировать, головка всегда является самой большой частью железы. Для практических целей следует учитывать, что размер головки свыше 35 мм, тела свыше 25 мм и хвоста больше 30 мм достоверно указывают на увеличение поджелудочной железы и связанную с этим патологию.
В норме эхоструктура поджелудочной железы по интенсивности напоминает эхоструктуру печени. Преобладают мелкие эхосигналы, которые равномерно распределяются по всей железе. С возрастом в связи с фибротизацией и отложением жира эхоструктура поджелудочной железы усиливается.
При различных патологических процессах в железе ее эхоструктура существенно изменяется. Для острого панкреатита характерно ее значительное снижение из-за отека железы, а при хроническом панкреатите и раке — усиление и гетерогенность (за счет развития фиброза и рубцовых изменений).
В норме диаметр вирсунгова протока не превышает 1,5–2 мм. После внутривенного введения секретина его диаметр увеличивается до 2,5–5 мм. При хроническом панкреатите нередко выявляют расширение панкреатического протока (до 2,5–3,5 мм). После введения секретина диаметр его просвета почти не изменяется, что является важным диагностическим критерием хронического панкреатита.
В табл. 3. приведены прямые и косвенные признаки некоторых наиболее распространенных заболеваний поджелудочной железы.
Таблица 3. Прямые и косвенные эхографические признаки некоторых заболеваний поджелудочной железы (по М. М. Богеру и С. А. Мордвову в модификации)
На рис. 12–15 приведены двухмерные эхограммы поджелудочной железы при различных заболеваниях этого органа.
Рис. 12. Эхограмма поджелудочной железы у больного с хроническим панкреатитом
Рис. 13. Изменения эхограммы поджелудочной железы у больного с панкреонекрозом (клинический диагноз)
Рис. 14. Две эхограммы поджелудочной железы (а, б) у больного с мелкокистозной трансформацией головки поджелудочной железы. Мелкие кисты визуализируются в виде небольших округлых анэхогенных участков
Рис. 15. Рак головки поджелудочной железы
hcv.ru
Показания для процедуры
Ультразвуковое обследование органов брюшной полости абсолютно безопасно, назначается для диагностики состояния как взрослых пациентов, так и новорожденных малышей. Поэтому врач обязан отправить пациента на анализ, если есть хоть малейшее подозрение на неполадки в желчном пузыре и печени. Эта процедура рекомендуется также в составе общего диагностического обследования грудных детишек.
Особенно важна процедура ультразвука при диагностике и лечении желчнокаменной болезни. Если рентген позволяет увидеть только отклонения от нормы в размерах и форме органа, то датчик УЗИ распознает самые мелкие камни (до 2 мм) и даже песок. А также фиксирует четкую локализацию конкрементов в ткани органа.
Показания для сканирования желчного пузыря и печени нередко совпадают:
- болевые ощущения в правом подреберье (любой силы и характера);
- пожелтение кожи и белков глаз;
- явные признаки холецистита (рвота, тошнота, температура и др.);
- любые травмы брюшной полости;
- плохие (или нечеткие) результаты анализов крови и мочи.
Исследовать желчный пузырь также необходимо после операции на этом органе, чтобы отслеживать, насколько быстро восстанавливается пациент.
Ультразвук печени необходим при хронических заболеваниях органов брюшной полости, долгом злоупотреблении алкоголем, при подозрении на онкологию.
Для УЗИ-обследования поджелудочной железы помимо вышеперечисленных прибавляются дополнительные показания:
- дискомфорт и тяжесть в желудке после еды;
- расстройства кишечника (диарея сменяется запорами);
- диагностированный сахарный диабет (обоих типов).
Какие патологии показывает УЗИ желчного пузыря?
УЗИ сканирование печени, желчного пузыря и поджелудочной железы позволяет увидеть и оценить размеры и структуру органов, их отклонения от нормы, показывает наличие камне и песка, патологические новообразования. Помогает распознать врожденные аномалии развития и скорректировать лечебную программу.
Основные патологии и заболевания, которые можно выявить при помощи ультразвука, — это:
- дискинезия желчных путей (нарушение моторики органа и вывода желчи);
- острый или хронический холецистит (желчный пузырь воспалился);
- полипы слизистой органа;
- опухоли – злокачественные и доброкачественные;
- желчекаменная болезнь на разных стадиях и др.
Среди заболеваний печени, которые показывает ультразвук, основное место занимают цирроз, гепатиты, печеночные кисты, любого вида опухоли, жировая дистрофия, лямблиоз.
При ультразвуковом обследовании поджелудочной железы можно определить следующие расстройства:
- хронический и острый панкреатит (воспаление органа);
- панкреонекроз (омертвление тканей органа);
- абсцесс (полость с гноем внутри);
- псевдокисты;
- новообразования (злокачественные и доброкачественные).
Как делают ультразвук?
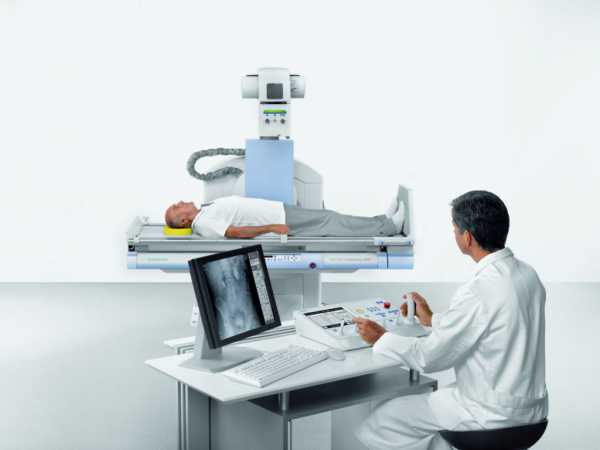
Органы брюшной полости (желчный пузырь, печень, поджелудочная железа) сканируют трансабдоминальным методом, то есть через нижнюю часть живота.
Пациенту нужно только раздеться до пояса, доктор нанесет на кожу специальный гель для ультразвука на водной основе и начнет сканирование. Занимает процесс от 20 до 30 минут. При ультразвуке поджелудочной железы врачу иногда необходимо просканировать орган с разных ракурсов – спереди, с боков, в положении полусидя.
Если в первую очередь нужно проверить желчный пузырь, доктор назначает функциональное УЗИ. В этом случае сначала делается обычное сканирование (самого органа и желчных протоков), фиксируются все показатели. Затем пациент завтракает – нужно принести с собой особый желчегонный завтрак. Через 10 минут проводится еще одно сканирование. Процедура повторяется еще дважды – через каждые 15 минут.
Все результаты вносятся в протокол исследования, и расшифровка потом проводится с учетом всех изменений в состоянии и работе желчного пузыря.
Подготовка к процедуре
Результаты ультразвука зависят от многих факторов – опыта и компетенции доктора, состояния оборудования, подготовки к анализу. Но если на мощность УЗИ-аппарата и врачебный опыт мы повлиять можем не всегда (хотя поискать хорошего специалиста по отзывам все же стоит), то правильно подготовиться к процедуре вполне в наших силах.
Подготовка к УЗИ всех трех органов (желчный пузырь, печень и поджелудочная) должна проходить по одинаковой схеме.
- За 3-5 дней до ультразвука – специальная диета для кишечника, чтобы исключить образование газов и вздутие живота. Суть диеты – в исключении из рациона на эти дни ряда продуктов. Это все бобовые, капуста и свежие овощи, черный хлеб и свежая сдоба, сладости, газированные напитки, алкоголь.
- За 3 дня до анализа по согласованию с врачом можно начать принимать аптечные препараты. Это ферменты (панкреатин и его формы), ветрогонные препараты. Если у пациента есть склонность к запорам, перед сном можно употреблять лактулозу.
- Последний прием пищи перед ультразвуком – вечером, в 7-8 часов. Это при условии, что анализ назначен на первую половину дня. Если процедура после обеда, разрешен легкий завтрак не позднее 7 утра. Небольшое голодание позволяет подготовиться к ультразвуку желчному пузырю и накопить желчь.
- Перед сном необходимо сходить в туалет, чтобы очистить кишечник. Если не получается, можно воспользоваться легким слабительным или глицериновой свечкой.
- Если предстоит УЗИ желчного пузыря с определением его функции, нужно подготовиться более основательно – запасти заранее желчегонный завтрак. Это 2 отварных желтка, 100 гр жирной сметаны или сливок (20-30%), пара доле горького шоколада и банан.
Расшифровка результатов УЗИ
Расшифровка результатов ультразвука включает в себя различные параметры. Это размеры органов, форма, состояние протоков и сосудов, наличие/отсутствие камней и др.
При обследовании желчного пузыря расшифровка содержит такие пункты:
- форма и размеры органа;
- толщина стенок;
- наличие/отсутствие образований (камни и опухоли);
- наличие/отсутствие акустической тени от образований;
- есть ли смещение камней.
В расшифровку ультразвука печени добавляется описание структуры органа, размер долей, диаметр портальной вены и др. При анализе поджелудочной железы расшифровка включает размеры всех частей органа (головка, тело, хвост), диаметр центрального протока. Также отмечается эхогенность – плотность тканей.
uzigid.ru
УЗИ органов брюшной полости (поджелудочной железы, печени, желчного пузыря, желудка и селезенки) проводится в случае подозрения развития какого-либо заболевания внутренних органов желудочно-кишечного тракта и установления причин появления проблем с пищеварением, метеоризма, поносов и запоров, боли в животе. Большинство заболеваний органов брюшной полости могут быть диагностированы или подтверждены с помощью УЗИ. Так, с помощью УЗИ диагностируются заболевания печени, камни и воспаление желчного пузыря, дискинезия желчевыводящих путей, панкреатит, изменение размеров селезнки и др.
УЗИ органов брюшной полости требует некоторой подготовки.
 Ультразвуковое исследование органов брюшной полости. УЗИ поджелудочной железы, печени, селезенки, желчного пузыря.
Ультразвуковое исследование органов брюшной полости. УЗИ поджелудочной железы, печени, селезенки, желчного пузыря.
Подготовка у УЗИ брюшной полости За трое суток до проведения ультразвукового исследования органов желудочно-кишечного тракта рекомендуем соблюдать диету, которая снижает газообразование в кишечнике. Питание должно быть небольшими порциями, 4-5 раз в сутки каждые три-четыре часа. Прием жидкости ограничить потреблением воды и некрепкого чая объемом около 1,5 литров в сутки (с поправкой на вес, возраст). Последний прием пищи — в вечернее время (легкий ужин). УЗИ органов брюшной полости проводится не только в утренние часы (натощак), но и после 15 часов дня. В случае проведения исследования УЗИ после 15 часов, разрешается завтрак в 8-11 утра, после чего исключается прием пищи и воды. Рекомендуем Вам брать с собой в клинику результаты ранее выполненных анализов, результатов ранее выполненных УЗИ органов брюшной полости, если она проводилась, врачебные заключения. Эти данные могут быть полезными для более точной интерпретации результатов УЗИ.
Продукты, рекомендуемые для диеты перед УЗИ брюшной полости:
Как подготовиться к узи печени поджелудочной железы желчного пузыря
Главная » Поджелудочная железа » Как подготовиться к узи печени поджелудочной железы желчного пузыря
Ультразвуковое исследование самый доступный и безопасный метод диагностики. Он не облучает, как рентген, стоит намного дешевле МРТ и КТ, к тому же УЗИ проще в использовании. Процедура исследования быстрая и безболезненная, нет необходимости соблюдать неподвижность, что делает УЗИ методом выбора в педиатрии. К тому же метод практически не имеет противопоказаний. Ультразвуковую диагностику чаще всего используют, чтобы получить изображение органов брюшной полости и таза, молочных желез, сердца, а у детей мозга и суставов.История использования ультразвука в медицине. В 30-х годах ХХ века Фридрих Дуссик впервые использовал ультразвуковые волны, чтобы визуализировать опухоль мозга. Следующие несколько десятилетний УЗИ использовалось в основном в ветеринарии. С его помощью определяли толщину жира у животных.
Первые аппараты УЗИ изобрели в 1955 году, и уже на протяжении 20 лет оно завоевало широкую популярность. Сейчас существует множество разновидностей этого метода, позволяющие получать цветные и 3D изображения. Но самым распространенным остается черно-белое УЗИ, где для получения изображения используется более 60 оттенков этих двух цветов. Недостатки у УЗ-диагностики тоже имеются. При исследовании очень многое зависит от квалификации врача и погрешности аппарата. К тому же нельзя диагностировать желудок и кишечник другие полостные органы, где содержится газ. УЗИ минимально, но все же влияет на структуру клеток. Поэтому не стоит им злоупотреблять. Для проведения УЗИ существуют показания, поэтому посоветуйтесь со специалистом. Ультразвук – звуковые волны, имеющие частоту свыше 20 000 Гц. Этот звук настолько высок, что человеческое ухо его не воспринимает. Для диагностики используют аппараты с частотой от 2 до 10 МГц. При УЗИ печени и желчного пузыря используют аппараты с частотой 2,5—3,5 МГц. Это дает возможность рассмотреть объекты размером 1-3 мм. Максимальная глубина, на которой возможна качественная диагностика – до 24 см. Поэтому у очень тучных пациентов УЗИ печени и желчного пузыря не информативно.Принцип обследования. Ткани организма обладают разной плотностью и упругостью, а значит, в разной степени поглощают и отражают ультразвук. Пучок ультразвуковых волн распространяется в тканях организма. Дойдя до границы двух сред, часть его отражается и возвращается назад, а другая часть продолжает путь в новой среде.
Проще говоря, пучок ультразвуковых волн проходит через ткани тела. Когда он доходит до границы органа, то часть волн отражается и возвращается назад. Датчик их улавливает, преобразовывает в электрические импульсы, которые создают изображение на мониторе. Лучше всего изображение получается, когда пучок волн направлен перпендикулярно к границе тканей. Поэтому орган исследуют с разных сторон и в разных положениях. При УЗИ печени и желчного пузыря исследование проводят в положении лежа на спине, на боку. Могут попросить сесть, встать на четвереньки, принять вертикальное положение. При обследовании обязательно используют гель на водной основе. Он обеспечивает вхождение ультразвуковых волн в тело. Без геля пучок волн отразился бы от кожи, как от зеркала и не добрался бы до внутренних органов. Аппараты для ультразвуковой диагностики называются УЗИ сканеры. Они бывают разных типов, отличаются по функциональному назначению.- Эхотомоскопы – приборы, предназначенные для исследования органов брюшной полости, органов малого таза и состояния плода во время беременности
- Эхоофтальмоскопы – помогают офтальмологам установить размеры глазного яблока и положение хрусталика.
- Эхоэнцелоскопы – предназначены для выявления заболеваний головного мозга. Они диагностируют повреждения, кисты, гематомы, опухоли, степень нарушения кровообращения.
- Эхокардиоскопы – приборы через межреберную щель позволяют выявить пороки развития сердца и изменения в его стенке.
- Линейные датчики. Они дают очень детальное изображение высокого качества, используя частоту 5-15 Мгц, но при этом проникают не глубоко в ткани до 10 см. Их используют для изучения щитовидной железы, молочных желез. По форме он напоминает швабру, поэтому бывает трудно добиться плотного прилегания к коже.
- Конвексные датчики имеют меньшую длину и лучше прилегают к поверхности кожи. Они используют частоту 1,8-7,5 МГц. За счет этого уменьшается детализация изображения (разрешающая способность), но глубина проникновения возрастает до 20-22 см. Используются для исследования органов брюшной полости и тазобедренных суставов.
- Секторные датчики позволяют обследовать небольшие участки тела. Они работают на частоте 1,5-5 Мгц. Датчики имеют небольшую поверхность и с их помощью удобно исследовать сердце через межреберные промежутки.
- Внутриполостные датчики вводятся во влагалище или прямую кишку. Их обзор может достигать 360°.
- Доплеровские датчики – позволяют оценить особенности движения крови по сосудам.
- Датчики для получения трехмерных изображений.
- Края четкие и ровные
- Структура однородная
- Ширина печени (справа налево) 23-27 см
- Длина печени (от заднего тупого до переднего острого края) 14-20 см
- Поперечник печени 20-22,5 см
- Левая доля печени 6-8 см
- Правая доля печени менее 12,5 см
- Общий печеночный проток диаметр 3-5 мм
- Нижняя полая вена диаметр до 15 мм
- Длина 7-10 см
- Ширина 3-5 см
- Поперечник 3-3,5 см
- Толщина стенки до 4 мм
- Общий желчный проток диаметр 6-8 мм
- Долевые желчные протоки внутренний диаметр до 3 мм
- Боли в правом подреберье;
- Желтушная окраска кожи и белков глаз;
- Подозрение на наличие новообразования в печени;
- Злоупотребление алкоголем длительный прием некоторых лекарственных средств;
- При отклонениях в анализе крови, указывающих на патологию печени;
- При травме органов брюшной полости;
- При острых и хронических заболеваниях поджелудочной железы и желчного пузыря;
- Регулярно при хронических заболеваниях печени.
| Патология | Признаки данного заболевания |
| Цирроз | Увеличение левой доли печени или органа в целом. На поздних этапах уменьшение органа за счет гибели клеток Повышение плотности паренхимы (ткани печени) Неоднородность структуры, она приобретает вид мозаики из-за появления участков регенерации (восстановления ткани) Нарушение сосудистого рисунка – увеличение диаметра портальной вены Бугристые края органа |
| Гепатит острый и хронический | Увеличение одной или обеих долей печени Закругление краев печени Печень слабо отражает УЗ-волны – выглядит темной При длительном течении структура становится неоднородной, пестрой Расширение портальной и селезеночной вены |
| Кисты печени (в том числе и паразитарные) | Единичные или множественные образования с ровными четкими краями, лишенные внутренних структур Образование округлой формы с четкими краями с тонкой стенкой Увеличение отдельных участков печени Появление выпуклости на контуре печени |
| Опухоли | Участок необычного строения с нечеткими границами Плотность опухоли может быть повышенной или пониженной. Опухоли различаются по степени отражения ультразвука Гипоэхогенные (слабо отражают УЗ) – выглядят как темные пятна на фоне паренхимы печени - саркома, низкодифференцированный рак, злокачественная лимфома, гемангиома, гепатоцеллюлярный рак, аденома Гиперэхогенные (хорошо отражают УЗ) светлые округлые образования – гепатома, метастазы высокодифференцированного рака Гипоэхогенный ободок – темная кайма вокруг опухоли. Отличительная черта злокачественных опухолей Увеличенные лимфатические узлы Смещенный желчный пузырь |
| Жировое перерождение печени (жировая дистрофия) | На начальных стадиях структура пестрая. Это признак появления очагов уплотнения паренхимы Повышенная эхогенная плотность (жировые клетки в печени очень хорошо отражают ультразвук) изображение при этом получается очень светлое Увеличение размеров печени Увеличение угла нижней доли более 45° Нечеткость контуров печени, ее края закруглены Невозможно выявить воротную вену |
| Глистная инвазия (лямблиоз) | Темные пятна на печени – участки повышенного поглощения УЗ волн в месте сосредоточения глистов Светлые пятна кальцинаты – участки отложения солей кальция. Они появляются на позднем этапе болезни |
- Боль в правом подреберье
- Желтуха;
- Острый и хронический холецистит;
- Контроль эффективности лечения;
- Травмы брюшной полости;
- Подозрение на аномалии развития желчного пузыря;
- Контроль результата операции на желчевыводящих путях.
| Патология | Признаки данного заболевания |
| Острый холецистит | Утолщение стенки желчного пузыря более 4 мм Увеличение размера желчного пузыря Множественные перегородки внутри пузыря Усиленный кровоток в пузырной артерии |
| Хронический холецистит | Уменьшение размеров желчного пузыря Утолщение стенки, ее деформация Стенка пузыря уплотненная, выглядит светлее нормы Края размытые и нечеткие В просвете пузыря просматриваются мелкие частички |
| Дискинезия желчного пузыря | Перегиб шейки желчного пузыря Повышение тонуса стенок желчного пузыря, их уплотнение |
| Желчнокаменная болезнь (холелитиаз) | Камни в полости желчного пузыря. Это небольшие светлые образования, хорошо отражающие сигнал. Смещаются при смене положения тела. Эхо-тень (темный участок) за камнем, так как эти образования непроницаемы для УЗ-волн. Сладж или осадок из кристаллов билирубина. Однако схожая картина возникает при кровоизлиянии или скоплении гноя Утолщение стенки Неровный контур желчного пузыря Небольшие камни ультразвук не выявляет. Но на их присутствие указывает расширенная желчевыводящая протока выше места закупорки. |
| Полипы желчного пузыря | На стенке желчного пузыря округлые образования |
| Опухоли | Полипы размером более 2 см Деформация контуров желчного пузыря Значительное утолщение стенки. На экране монитора может иметь, как светлую, так и темную Опухолевидное образование |
- Исключить из рациона продукты, вызывающие газообразование: капусту, фрукты, молоко, черный хлеб, дрожжевую выпечку, газированные напитки. Отказаться от крепкого чая, кофе и спиртного.
- Питание должно быть дробное, небольшими порциями 3-4 раза в день.
- Количество жидкости не должно превышать 1,5 литра в день.
- Принимать ферментные препараты: Фестал, Панзинорм при нарушении пищеварения и метеоризме.
- Адсорбенты: активированный уголь, Смекта. Уменьшает газообразование и настой ромашки.
- Очистительные клизмы проводят вечером накануне процедуры и непосредственно перед ней. Они необходимы при упорных запорах и выраженном вздутии живота. В остальных случаях клизмы не обязательны.
- УЗИ проводят в утренние часы натощак. Перерыв между последним приемом пищи и процедурой УЗИ должен составлять не менее 8 часов.
Что нужно иметь с собой.
На исследование в муниципальную поликлинику рекомендуют взять полотенце. Его можно подстелить на кушетку и вытереть гель, нанесенный на кожу. Если это исследование проводят в частной клинике, то, как правило, ничего брать не нужно. Одноразовые салфетки включены в стоимость процедуры. Подготовка направлена на уменьшение метеоризма и начинается за 2-3 дня- Исключают грубоволокнистые овощи и фрукты: капусту, редьку, бобовые, дрожжевую выпечку, снеки (сухарики, чипсы). Эти продукты вызывают вздутие живота и искажают результаты исследования.
- Запрещены жирные сорта мяса и рыбы, алкоголь.
- Принимают адсорбенты активированный уголь, Еспумизан, Мотилиум удаляют из кишечника пузырьки газа, не оказывая влияния на работу органов пищеварения.
- Ферментные препараты Мезим, Фестал, Панзинорм. Обычно их назначают в по 1-2 таблетки с каждым приемом пищи.
- Для борьбы с запорами можно каждый вечер перед сном принимать столовую ложку сиропа Лактулозы. В день процедуры можно воспользоваться глицериновыми свечами.
- Последний прием пищи должен быть не позднее, чем за 8 часов до УЗИ. На ужин рекомендована каша из злаков. Пища должна полностью перевариться, а в желчном пузыре за это время скопится новый запас желчи.
- УЗИ желчного пузыря проводят только натощак. Запрет распространяется на чай, кофе, воду и даже жевательную резинку. Они вызывают выход желчи из желчного пузыря. Он уменьшается в объеме, что затрудняет диагностику.
- Если вы ранее делали УЗИ, то захватите с собой заключение. Это даст возможность врачу оценить динамику, определить есть ли улучшение.
Что нужно иметь с собой
В больнице или городской поликлинике вам понадобится полотенце, чтобы просушить кожу после использования геля. Если же вам назначено УЗИ желчного пузыря с определением функции, то с собой необходимо иметь продукты для пробного желчегонного завтрака. Это могут быть 2 желтка сырых или вареных яиц, сметана, сливки, раствор Сорбита.
УЗИ печени и желчного пузыря можно проводить по показаниям в любом возрасте и при любых сопутствующих заболеваниях. Единственным ограничением может стать гнойное повреждение кожи или ожог. В этом случае нанесение геля и давление датчиком может способствовать распространению инфекции. Однако для экстренного УЗИ, при острой боли в правом подреберье, противопоказаний нет. Все выявленные при проведении УЗИ изменения требуют уточнения и наблюдения в динамике. Для этого после первого УЗИ делают повторное исследование через 2-3 недели. Наилучшим вариантом будет УЗИ всех пищеварительных органов. Помните, что лечение не назначается только по результатам УЗИ. Для уточнения диагноза, кроме клинических симптомов, может понадобиться биопсия или компьютерная томография.К препаратам, упомянутым в тексте, имеются противопоказания. Необходимо ознакомиться с инструкцией или проконсультироваться со специалистом.
Специальность: Практикующий врач 2-й категории
www.polismed.com
Готовимся к УЗИ печени и желчного пузыря
Подготовка к УЗИ желчного пузыря является важным этапом в проведении процедуры. Ультразвуковое исследование желчного пузыря, почек или других органов считается информативным неинвазивным методом обследования. Эта процедура дает возможность в течение короткого времени обнаружить какие-либо патологии в функционировании органов. Правильная подготовка к процедуре исследования является залогом ее успешного прохождения.
Правила подготовки
Для того чтобы процедура исследования была наиболее информативной, важно соблюдать определенные условия подготовки:
- в кишечнике отсутствуют газы, поскольку они являются препятствием для обследования;
- пища поступила в желудок не позднее 8 часов до начала процедуры, чтобы увеличенный в размере желчный пузырь не мешал полноценной визуализации.
Читайте также: Стадии фиброза печени и симптомы
Как правильно подготовится к процедуре
За 7 дней до процедуры следует:
- Отказаться от приема алкогольных напитков.
- Ограничить употребление жирных продуктов.
- Отказаться от продуктов, которые способны вызвать повышенное газообразование, – сдоба, хлеб, фрукты и овощи, бобовые, молоко, капуста, газированные напитки, чипсы, сухарики.
- За три дня до процедуры следует начать прием ферментативных средств, трижды в день вместе с пищей – Мезим, Панкреатин, Креон, Фестал.
- Нужно принимать ветрогонные средства, которые устранят лишние газы, – Эспумизан, Домперидон, Коликид.
Накануне УЗИ ужин должен быть не позднее 7 часов вечера. Блюда употреблять легкие. Обязательно опорожнение кишечника. Для этого можно принять таблетку слабительного препарата либо поставить глицериновую свечку. Можно не ставить перед УЗИ очистительную клизму.
В утреннее время, если процедура должна пройти в первой половине дня, не нужно завтракать и пить напитки. Если прохождение обследования должно состояться во второй половине дня, можно съесть что-то легкое, но сытное. Для прохождения УЗИ ребенку не стоит принимать ферментативные препараты, только соблюдать правильное питание. Маленького пациента не нужно кормить за несколько часов до прохождения УЗИ.
Как проводится ультразвуковое исследование
Такой вид диагностики проводят через стенки живота. Пациент ложится на спину на кушетку. Далее специалист наносит на датчик специальное вещество, которое является проводником, водит датчиком по поверхности живота.
В норме эта процедура совершенно безболезненна, исключение составляют острые заболевания, во время которых боль является одним из симптомов. Результаты диагностики расшифровываются сразу в ходе проведения обследования.
Для чего проводят ультразвуковое исследование
С помощью ультразвукового исследования становится возможным диагностировать желчекаменное заболевание, водянку, холецистит в острой форме, холангит, нарушение функции пузыря и другие патологические процессы в желчном. Если соблюдены все правила подготовки к процедуре, она проходит быстро и является высокоинформативной. Противопоказания к такому обследованию отсутствуют.
Нередко требуется прохождение диагностики не только желчного пузыря, но и печени, почек. Это может понадобиться для более точного диагноза. Порой врачом назначается ультразвуковое исследование всех органов брюшной полости. Также может быть назначено УЗИ желчного пузыря с нагрузкой. Для этого перед прохождением процедуры пациенту следует принять специальный желчегонный завтрак (сырое яйцо, растительное масло и мед, все перемешивается и выпивается в один прием).
Читайте также: Что можно есть при болезнях печени и желчного
Иногда может потребоваться наблюдение за активностью желчного пузыря в динамике. Для этого пациентом принимается жирная пища. Измерение размера органа проводится с определенными интервалами после приема пищи (жирная сметана или масло). Но стоит помнить, что такой вид обследования обойдется пациенту намного дороже.
Читайте также: Что такое умеренные диффузные изменения печени
Для планового обследования вся подготовка к ультразвуковой диагностике мочевого пузыря занимает не более трех дней. При подозрении на холецистит в острой форме подготовка занимает неделю. При наличии конкрементов в протоках желчного пузыря следует как можно быстрее пройти процедуру. При прохождении диагностики нелишним будет одновременно обследовать все органы брюшной полости, чтобы при надобности не готовить свой организм снова к прохождению обследования. Повторно ультразвуковое исследование рекомендуется пройти спустя три недели после того, как начата терапия. Если обострения отсутствуют, диагностика ультразвуком не приносит вреда и боли, поэтому важно своевременно проходить такую процедуру по назначению врача.
gastritlechim.ru
УЗИ печени и желчного пузыря: правильная подготовка к обследованию
Ультразвуковое исследование помогает получить выразительную картину состояния внутренних органов и выявляет множество различных заболеваний, обнаружить которые иным путем было бы невозможно или же крайне сложно.
УЗИ желчного пузыря и печени помогает получить четкую картину состояния этих органов, проследить их функционирование и выявить возможные нарушения. Оно применяется не только с целью своевременной диагностики при наличии симптомов заболевания и жалоб на плохое состояние, но и как отличное профилактическое средство, позволяющее убедиться в крепком здоровье и нормальном функционировании органов.
Также ультразвук используют для мониторинга и контроля состояния больного после оперативного вмешательства или лечения, при наличии хронического заболевания. С его помощью можно выявить стадию обострения в самой ранней стадии и быстро принять необходимые оперативные меры.
Назначение на обследование
УЗИ – информативный и неинвазивный метод диагностики
УЗИ печени и желчного пузыря, подготовка к которому должна быть тщательной, требуется в следующих случаях:
- При жалобах пациента на боли и дискомфорт в правой части живота.
- При регулярных обследованиях по поводу ранее перенесенных заболеваний печени и желчного пузыря, а также после оперативного вмешательства.
- При подозрении на наличии новообразования в полости живота.
- При наличии гинекологических проблем.
- При назначении гормональных контрацептивных препаратов.
- Если анализы показывают нарушения.
- При наличии хронических заболеваний желчного пузыря и печени.
- Если слизистые оболочки и кожные покровы изменили свой цвет на все оттенки желтого.
- После получения травм или подозрении на травмирование органов брюшной полости.
- При подозрении на абсцесс печени или его наличии.
- Если пациент злоупотребляет спиртными напитками или наркотическими препаратами, а также увлекается самолечением с использованием различных лекарственных средств.
Обследование может быть назначено врачом с различными целями, в том числе и для подтверждения предварительного диагноза, а также для выявления заболевания по жалобам пациента.
Подготовка и процедура УЗИ
Для того, чтобы получить правильные и точные результаты во время УЗИ печени и желчного пузыря, подготовка к нему должна быть тщательной и заблаговременной.
Готовимся к обследованию правильно!
Как правильно подготовиться к обследованию:
- Для того, чтобы избежать искажений во время процедуры, минимум за трое суток до этого пациенту рекомендуется отказаться от использования любых средств, провоцирующих усиленное газообразование и метеоризм. С этой целью рекомендуется отказаться от употребления всех видов бобовых, газированных продуктов, капусты, черного хлеба, средств на основе дрожжей, сладкой выпечки, молочных продуктов, жирного и жареного, особенно мяса, крепкого кофе и черного чая, алкоголя.
- Нельзя употреблять фаст-фуд, сублимированные и искусственные продукты с большим количеством красителей, стабилизаторов и консервантов – они способны провоцировать реакцию внутренних органов, в первую очередь печени.
- В течение трех суток перед обследованием нужно сократить объем выпиваемой жидкости до полутора литров в день, а при наличии запоров постараться от них избавиться при помощи слабительного, а если не подействует, то поставить очистительную клизму.
- Питание в течение этого времени должно быть дробным, то есть частым и понемногу, чтобы продукты успели перевариться. Последний прием пищи должен быть не позже чем за три часа до отхода ко сну.
- Больному рекомендуют принимать ферментные препараты в пределах трех раз в сутки, чтобы облегчить переваривание пищи, а также препараты, помогающие при сильном метеоризме и вздутии живота.
- Перед самим обследованием пациент должен отказаться от приема пищи минимум за 8 часов, поэтому лучше всего приходить на анализ с утра – во время сна такое длительное голодание переносится исключительно легко. Перед процедурой нельзя есть или пить воду, чтобы не повлиять на его результаты.
Сама процедура ультразвукового исследования не доставляет больному дискомфорта или болезненных ощущений. Ему предлагают лечь на кушетку на спину, убрать одежду с области живота. Затем на кожу наносится специальный контактный гель и выполняется процедура обследования.
На теле пациента остается слой геля, поэтому ему стоит заранее позаботиться о том, чтобы взять с собой пеленку, на которую он ляжет, и салфетки, которыми сможет удалить с себя остатки геля.
На обследование уходит минимум времени, во время обследования пациенту не нужно ничего делать, главное – расслабиться и не мешать медикам выполнять свою работу.
При необходимости можно выполнить УЗИ не только печени и желчного пузыря, но и обследовать всю брюшную полость. Это понадобится в тех случаях, если врач заподозрит различные отклонения в соседних органах.
Нормальные показатели
Обследование проводится через стенку живота
УЗИ печени и желчного пузыря, подготовка к которому проведена правильно, сможет дать врачу следующие сведения:
- Выявить наличие воспалительных процессов в органах.
- Определить размеры печени, что может указывать на жировую трансформацию или на воспаление.
- Обнаружить увеличение желчного пузыря, что может указывать на желчнокаменную болезнь.
- Проверить состояние желчных протоков и крупных сосудов.
- Обнаружить новообразования, уточнить их локализацию и размеры.
В норме печень должна показать на УЗИ следующие результаты:
- Однородная структура органа.
- Ровные гладкие края.
- Размеры не изменены – не увеличены и не уменьшены относительно стандартных.
- В желчном пузыре не отмечаются конкременты.
- Портальная вена имеет диаметр до 13 мм.
- Правая доля печени имеет размеры 120-125 мм.
- Левая доля печени имеет размер до 70 мм.
- Общий желчный проток ограничен 6-8 мм.
При обследовании желчного пузыря в норме должны получиться такие показатели:
- Размеры желчного пузыря составляют 40-140 х 20-40 мм.
- Толщина стенки пузыря не должна превышать 4 мм.
Обнаружение отклонений в состоянии органов потребует более глубокого обследования и выполнения целого ряда анализов по назначению лечащего врача.
Заболевания, которые может выявить УЗИ
Проведение УЗИ печени и желчного пузыря поможет обнаружить целый ряд болезней или подтвердить (опровергнуть) имеющиеся предварительные диагнозы.
С помощью УЗИ можно выявить заболевания на ранних стадиях и начать правильное лечение
В ходе обследования врач может выявить следующие отклонения в состоянии органов:
- Увеличение размеров печени может указывать на ее жировое перерождение, алкоголизм, острый или хронический воспалительный процесс, недавно съеденную очень жирную или острую пищу, вызвавшую воспалительный процесс.
- Изменение контуров и структуры печени говорит о наличии гепатита или цирроза.
- Увеличение размеров желчного пузыря и изменение его плотности – яркое указание на наличие в нем конкрементов, то есть желчных камней.
- Расширение портальной вены указывает на наличие портальной гипертонии на нарушения кровообращения в органе.
- Увеличенные или спазмированные желчные протоки чаще всего свидетельствуют о наличии воспалительного процесса в желчном пузыре или желчнокаменной болезни.
- Участки затемнения или уплотнения тканей могут указывать на наличие новообразований доброкачественной или злокачественной природы, а также быть свидетельством развития абсцессов печени. Такие очаги затемнений могут оказаться кистами, то есть полостями с плотными стенками, заполненными жидкостью. Природа таких новообразований может быть воспалительной или паразитарной, то есть вызванной различными микроорганизмами.
- Также может быть обнаружена глистная инвазия – лямблиоз. Эти гельминты очень опасны, а на УЗИ видны так темные участки – там собираются лямблии.
Подробнее о том, как правильно подготовить к УЗИ печени можно узнать из видео:
Кроме указанных заболеваний и желчнокаменной болезни во время УЗИ можно найти водянку, холангит, острый холецистит, холедохолитиаз и другие проблемы желчного пузыря. Такая диагностика очень важна, потому что помогает своевременно обнаружить опасное заболевание и начать лечить его, не дожидаясь острого состояния, угрожающего жизни больного.
Ультразвуковое обследование помогает выявить множество различных заболеваний или угрожающих состояний. Это недорогая, быстрая и не хлопотная для больного процедура с большим потенциалом.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
diagnozlab.com
Как подготовиться к УЗИ желчного пузыря и печени?
Главная Исследования органов
Ультразвуковые исследования, а именно УЗИ, относятся к наиболее безопасным и информативным методикам обследования. Это касается всех внутренних органов, в том числе печени и желчного пузыря. Однако для того чтобы обследование показало на 100% достоверные результаты, очень важно правильно подготовиться к исследованию и помнить все о том, что именно оно демонстрирует.
Как подготовиться к УЗИ желчного пузыря?
Подготовка к УЗИ печени и желчного пузыря может оказаться необходимой в связи с определенными показателями, например, при расстройстве опорожнения кишечника, болезненных ощущениях и других неприятных симптомах. Для того чтобы сделать это правильно, очень важно должным образом подготовиться. Этапы этого процесса определяются как недельные, за три дня до обследования и накануне.
Рассказывая про УЗИ желчного пузыря, подготовку к процедуре, настоятельно рекомендуется обратить внимание на то, что за неделю до этого потребуется отказаться от употребления алкогольных напитков и максимально ограничить употребление жирных продуктов. Помимо этого очень важно будет отказаться от таких наименований, которые могут спровоцировать повышенное газообразование. К ним относится выпечка с содержанием дрожжей, ржаной хлеб, а также сырые фрукты и овощи и многое другое.
Также перед проверкой желчного пузыря у взрослого человека или ребенка потребуется за трое суток до обследования:
- начать использование ферментных средств с каждым сеансом употребления пищи, однако не чаще трех раз в течение 24 часов;
- это могут быть любые составы панкреатина – Мезим Форте, Креон, Фестал и другие;
- конкретную дозировку потребуется уточнить у лечащего врача, но обычно она составляет 1000 ЕД;
- очень важно начать использование ветрогонных наименований, которые создают препятствия для появления газов.
Итак, перед проверкой желчного потребуется использовать средства с наличием Симетикона или Домперидона. К подобным наименованиям специалисты причисляют Эспумизан, Мотилиум. Обычной дозировкой следует считать не более двух таблеток до или после употребления пищи. Для того чтобы подготовка к УЗИ желчного пузыря прошла правильно, настоятельно рекомендуется предварительно пройти консультацию специалиста.
Что еще нужно знать о подготовке?
 Накануне диагностики гастроэнтерологи рекомендуют поужинать не позже 19 часов и при этом пища должна быть максимально легкой, но в то же время сытной. Обязательным условием для людей любого возраста следует считать естественное опорожнение кишечника. В качестве дополнительных мер воздействия можно будет использовать суппозитории на основе глицерина, препараты с содержанием лактулозы. Речь идет о Дюфалаке, Лактулаке и других наименованиях.
Накануне диагностики гастроэнтерологи рекомендуют поужинать не позже 19 часов и при этом пища должна быть максимально легкой, но в то же время сытной. Обязательным условием для людей любого возраста следует считать естественное опорожнение кишечника. В качестве дополнительных мер воздействия можно будет использовать суппозитории на основе глицерина, препараты с содержанием лактулозы. Речь идет о Дюфалаке, Лактулаке и других наименованиях.
Для того чтобы быстрее вывести содержимое кишечника, рекомендуют начать использовать лактулозу за несколько дней до УЗИ. Еще одной отличительной характеристикой подготовки является отсутствие необходимости в проведении специальной очистительной клизмы. Утром, непосредственно в день обследования, следует воздержаться от завтрака или употребления жидкости, если УЗИ назначают на утро.
При условии посещения врача после обеда можно будет позавтракать в семь утра чем-нибудь легким, но одновременно с этим питательным.
Для готовящихся к процедуре также очень важно будет запомнить, что при обследовании ребенка ферментные препараты используются крайне редко.
Более чем достаточно окажется корректировки питания и соблюдения условий не кормления за определенное количество часов до диагностики. Для детей, которые уже достигли восьмилетнего возраста, правила обследования желчного и печени совпадают с нормами для взрослых.
Особенности процедуры и понятие нормы
Рассказывая про УЗИ печени и желчного пузыря, хотелось бы обратить внимание на то, что такое обследование может осуществляться исключительно трансабдоминально – через стенки живота. Далее следует учитывать, что:
- пациент располагается на кушетке в горизонтальном положении и именно на спине;
- специалист должен будет нанести на датчик устройства проводящий гель, после чего им нужно будет водить по животу для получения результатов проверки;
- в нормальном состоянии диагностика является совершенно безболезненной, исключением являются лишь те ситуации, когда именно боль указывает на те или иные отклонения;
- нормальные показатели и любые другие, полученные на УЗИ, оказываются известными сразу в процессе обеспечения диагностики.
Отдельного внимания заслуживают размеры желчного пузыря, которые могут очень сильно отличаться. Длина может составлять от четырех до 14 см, ширина – от двух до четырех, толщина – около четырех мм. Также важно будет идентифицировать проходимость и габариты протоков, присутствие конкрементов и общее состояние окружающих тканевых структур и внутренних органов. При помощи обследования специалист получает возможность найти желчекаменное заболевание, водянку, острую форму холецистита и многое другое. Очень важно узнать все о том, каковы нормальные размеры печени, и в целом УЗИ печени как проводится.
Как подготовиться к УЗИ печени?
 Целью подготовительного этапа в данном случае следует считать снижение процесса образования газов. Это позволит не только печени, но и другим органам не быть заслоненными раздутыми петлями кишечника. За трое суток до определения состояния печени по УЗИ у взрослых и детей потребуется отказаться от употребления продуктов, которые могут способствовать образованию газов. В том случае, если имеется склонность к образованию запоров, желательно озаботиться постановкой клизмы. По назначению лечащего врача можно будет воспользоваться слабительным.
Целью подготовительного этапа в данном случае следует считать снижение процесса образования газов. Это позволит не только печени, но и другим органам не быть заслоненными раздутыми петлями кишечника. За трое суток до определения состояния печени по УЗИ у взрослых и детей потребуется отказаться от употребления продуктов, которые могут способствовать образованию газов. В том случае, если имеется склонность к образованию запоров, желательно озаботиться постановкой клизмы. По назначению лечащего врача можно будет воспользоваться слабительным.
Подготовка к УЗИ печени обязательно должна включать в себя специальную диету. Речь идет о дробном питании незначительными порциями, уменьшении употребления жидкости, а именно до полутора литров в течение суток. Кроме того, перед УЗИ печени отказываются от использования бобовых наименований, жирного мяса и рыбы, а также продуктов с наличием в них дрожжей.
Важно учитывать еще и то, что обследование может осуществляться в утреннее время, на голодный желудок или после голодания на протяжении восьми часов. Именно в таком случае все, что показывает УЗИ печени, будет на 100% правдивым и информативным.
Показания к УЗИ
Для сохранения максимально здоровой печени необходимо учитывать то, какими являются показания для данной диагностической процедуры. Речь идет о:
- развитии болей в области правого подреберья, если они усиливаются после употребления определенных продуктов или осуществления физических нагрузок;
- изменении оттенка кожного покрова и слизистой оболочки – при условии приобретения желтоватого или желто-серого оттенка;
- поводом к обследованию печени может оказаться то или иное заболевание желчного пузыря или поджелудочной железы;
- любых повреждениях и травмах области брюшины.
В некоторых случаях может оказаться необходимой ультрасонография и другие типы обследования. Вне зависимости от этого, очень важно будет ответить на вопрос, УЗИ желчного пузыря и печени — как именно подготовиться к ним.
Каковы особенности диагностики?
Помимо того, каким может быть УЗИ печени и подготовка к процедуре, обращают внимание на особенности осуществления обследования. Оно не требует от пациента каких-либо особенных усилий: лежащему на спине человеку требуется обнажить область брюшины, куда наносится специальная гелевая основа. Начинается обследование печени у взрослых именно с области правого подреберья и при необходимости проверяют состояние всей брюшной полости.
Подобное диагностическое мероприятие является совершенно безболезненным, не причиняя совершенно никаких неприятных ощущений пациенту. Очень важно озаботиться тем, какие именно показатели являются нормой, соответствуют ли нынешние размеры органа требуемой величине. Определить все это может лишь специалист, который в рамках обследования обращает внимание на общее состояние органа и его габариты.
Целью врача следует считать присутствие или отсутствие симптомов воспалительного процесса, состояния сосудов в области печени, протоков, выводящих желчь. Кроме того, зная, как именно делают УЗИ печени, следует понимать, что именно таким образом идентифицируется наличие новообразований. Таким образом, описываемый тип диагностики является одним из наиболее информативных и простых в плане подготовки. Неудивительно, что именно таким образом определяется однородная или неоднородная структура, а также другие характеристики желчного пузыря и печени.
Важно!КАК ЗНАЧИТЕЛЬНО СНИЗИТЬ РИСК ЗАБОЛЕТЬ РАКОМ?
0 из 9 заданий окончено
Вопросы:
ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! Благодаря развернутым ответам на все вопросы в конце теста, вы сможете в РАЗЫ СОКРАТИТЬ вероятность заболевания!
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Время вышло
1.Можно ли предотвратить рак? Возникновение такого заболевания, как рак, зависит от многих факторов. Обеспечить себе полную безопасность не может ни один человек. Но существенно снизить шансы появления злокачественной опухоли может каждый.
2.Как влияет курение на развитие рака? Абсолютно, категорически запретите себе курить. Эта истина уже всем надоела. Но отказ от курения снижает риск развития всех видов рака. С курением связывают 30% смертей от онкологических заболеваний. В России опухоли лёгких убивают больше людей, чем опухоли всех других органов.
Исключение табака из своей жизни — лучшая профилактика. Даже если курить не пачку в день, а только половину, риск рака лёгких уже снижается на 27%, как выяснила Американская медицинская ассоциация.
3.Влияет ли лишний вес на развитие рака? Почаще смотрите на весы! Лишние килограммы скажутся не только на талии. Американский институт исследований рака обнаружил, что ожирение провоцирует развитие опухолей пищевода, почек и желчного пузыря. Дело в том, что жировая ткань служит не только для сохранения запасов энергии, у неё есть ещё и секреторная функция: жир вырабатывает белки, которые влияют на развитие хронического воспалительного процесса в организме. А онкологические заболевания как раз появляются на фоне воспалений. В России 26% всех случаев онкологических заболеваний ВОЗ связывает с ожирением.
4.Способствуют ли занятия спортом снижению риска рака? Уделите тренировкам хотя бы полчаса в неделю. Спорт стоит на одной ступени с правильным питанием, когда речь идёт о профилактике онкологии. В США треть всех смертельных случаев связывают с тем, что больные не соблюдали никакой диеты и не уделяли внимания физкультуре. Американское онкологическое общество рекомендует тренироваться 150 минут в неделю в умеренном темпе или в два раза меньше, но активнее. Однако исследование, опубликованное в журнале Nutrition and Cancer в 2010 году, доказывает, что даже 30 минут хватит, чтобы сократить риск рака молочной железы (которому подвержена каждая восьмая женщина в мире) на 35%.
5.Как влияет алкоголь на клетки рака? Поменьше алкоголя! Алкоголь обвиняют в возникновении опухолей полости рта, гортани, печени, прямой кишки и молочных желёз. Этиловый спирт распадается в организме до уксусного альдегида, который затем под действием ферментов переходит в уксусную кислоту. Ацетальдегид же является сильнейшим канцерогеном. Особенно же вреден алкоголь женщинам, так как он стимулирует выработку эстрогенов — гормонов, влияющих на рост тканей молочной железы. Избыток эстрогенов ведёт к образованию опухолей груди, а значит, каждый лишний глоток спиртного увеличивает риск заболеть.
6.Какая капуста помогает бороться с раком? Полюбите капусту брокколи. Овощи не только входят в здоровую диету, они ещё и помогают бороться с раком. В том числе поэтому рекомендации по здоровому питанию содержат правило: половину дневного рациона должны составлять овощи и фрукты. Особенно полезны овощи, относящиеся к крестоцветным, в которых содержатся глюкозинолаты — вещества, которые при переработке обретают противораковые свойства. К этим овощам относится капуста: обычная белокочанная, брюссельская и брокколи.
7.На заболевание раком какого органа влияет красное мясо? Чем больше едите овощей, тем меньше кладите в тарелку красного мяса. Исследования подтвердили, что у людей, съедающих больше 500 г красного мяса в неделю, выше риск заболеть раком прямой кишки.
8.Какие средства из предложенных защищают от рака кожи? Запаситесь солнцезащитными средствами! Женщины в возрасте 18–36 лет особенно подвержены меланоме, самой опасной из форм рака кожи. В России только за 10 лет заболеваемость меланомой выросла на 26%, мировая статистика показывает ещё больший прирост. В этом обвиняют и оборудование для искусственного загара, и солнечные лучи. Опасность можно свести к минимуму с помощью простого тюбика солнцезащитного средства. Исследование издания Journal of Clinical Oncology 2010 года подтвердило, что люди, регулярно наносящие специальный крем, болеют меланомой в два раза меньше, чем те, кто пренебрегает такой косметикой.
Крем нужно выбирать с фактором защиты SPF 15, наносить его даже зимой и даже в пасмурную погоду (процедура должна превратиться в такую же привычку, как чистка зубов), а также не подставляться под солнечные лучи с 10 до 16 часов.
9.Как вы думаете, влияют ли стрессы на развитие рака? Сам по себе стресс рака не вызывает, но он ослабляет весь организм и создаёт условия для развития этой болезни. Исследования показали, что постоянное беспокойство изменяет активность иммунных клеток, отвечающих за включение механизма «бей и беги». В результате в крови постоянно циркулирует большое количество кортизола, моноцитов и нейтрофилов, которые отвечают за воспалительные процессы. А как уже упоминалось, хронические воспалительные процессы могут привести к образованию раковых клеток.
СПАСИБО ЗА УДЕЛЕННОЕ ВРЕМЯ! ЕСЛИ ИНФОРМАЦИЯ БЫЛА НУЖНОЙ, ВЫ МОЖЕТЕ ОСТАВИТЬ ОТЗЫВ В КОММЕНТАРИЯХ В КОНЦЕ СТАТЬИ! БУДЕМ ВАМ БЛАГОДАРНЫ!
Загрузка...propishevarenie.ru
Как подготовиться к узи печени желчного пузыря и поджелудочной железы
УЗИ – это современный неинвазивный метод диагностики, который помогает выявить различные патологии внутренних органов. С его помощью можно определить размеры, расположение и структуры органа. УЗИ печени требует тщательной подготовки, которая обеспечит лучшую визуализацию и достоверность полученных результатов. Как подготовиться к УЗИ печени, желчного пузыря и поджелудочной железы?
Подготовка за 3 дня до исследования
Готовиться к обследованию необходимо заранее, за 3 дня. Если же у пациента отмечаются явные проблемы с пищеварением, то подготовка начинается за 5 суток до УЗИ.
Первым и важным этапом подготовки является диета. Человек должен правильно и дробно питаться. Частота приемов пищи от 4 до 6 раз в сутки малыми порциями.
Из рациона пациента исключаются продукты, способствующие гниению и повышенному газообразованию в кишечнике:
- Бобовые (горох, соя, фасоль);
- Капуста белокочанная;
- Хлеб и сдоба;
- Кондитерские изделия;
- Цельное молоко;
- Жирные и жареные блюда;
- Колбасные изделия;
- Пища быстрого приготовления.
Все блюда должны быть отварными, запеченными или приготовленными на пару.
Также за 3 дня до обследования необходимо отказаться от следующих напитков:
- Кофе;
- Крепкий чай;
- Газированные напитки;
- Алкоголь.
Если человек страдает метеоризмом, то необходимо начать прием ветрогонных препаратов, например, Эспумизан, Плантекс. Еще в данном случае рекомендуется употреблять адсорбенты (Активированный уголь).
Подготовка за день до исследования
За день до обследования диета несколько ужесточается. Пища становиться более легкой (каши на воде, овощные бульоны и блюда).
Накануне обследования последний прием пищи должен быть не позднее 19:00 – 20:00. Ужин должен быть легким. Можно съесть кашу овсяную на воде, овощное рагу, запеченные овощи. Пить разрешается чистую воду и морсы. От чая лучше отказаться.
Накануне проведения ультразвуковой диагностики необходимо принимать следующие группы препаратов (но только после консультации с лечащим врачом!):
- Абсорбенты (Активированный уголь, Полисорб, Энтеросгель и другие). Они способствуют очищению кишечника от токсинов и каловых камней;
- Слабительные препараты. Они помогут очистить кишечник.Часто назначаются препараты на основе лекарственной травы Сенна. Следует отметить, что слабительные средства можно использовать людям, не имеющим проблем с опорожнением кишечника.
Если у пациента хронический запор, то необходимо провести очистительную клизму вечером. Для этого в кишечник следует ввести 1 – 1,5 литра чистой воды комнатной температуры. Опорожнять кишечник следует не сразу, а через 10 – 15 минут. В некоторых случаях может потребоваться повторное проведение клизмы утром в день обследования.
Подготовка к УЗИ печени в день исследования
Если требуется повторное проведение очистительной клизмы, то ее проводят сразу после пробуждения.
Обследование печени проводится на голодный желудок, то есть пациенту необходимо отказаться от завтрака, если УЗИ назначено на утренние часы. В том случае, если исследование проводится после обеда, то разрешается прием пищи за 6 часов до УЗИ. Позавтракать можно легкой пищей, например, овощным супом, бульоном или кашей на воде в небольшом количестве.
Можно ли пить перед обследованием? Перед УЗИ печени можно выпить немного чистой воды без газа, не более 200 – 250 миллилитров. Однако прием жидкости не должен быть непосредственно перед исследованием, попить можно за 1 – 2 часа.
У детей подготовка в день обследования печени зависит от возраста:
- Грудных детей следует покормить последний раз за 3 – 4 часа до УЗИ, так как более длительного голода они не вытерпят. За час до процедуры малышу можно дать попить воду;
- Ребенку в возрасте от 1 года до 3 лет нельзя есть в течение 4 часов, и пить в течение 60 минут перед обследованием;
- Ребенку старше 3 лет нельзя есть от 6 до 8 часов, принимать жидкость в течение часа перед УЗИ.
У детей старше 10 лет подготовка такая же, как у взрослых, то есть обследование проводится после голода в течение 10 – 12 часов.
Что нужно взять с собой на процедуру?
Перед походом на УЗИ печени следует проверить список необходимых вещей:
- Направление на ультразвуковое обследование, в котором указывается ФИО, возраст пациента и предполагаемый диагноз;
- Медицинская карта с результатами всех дополнительных обследований (лабораторной и функциональной диагностики);
- Результаты ранее проведенных ультразвуковых обследований печени, если таковые имеются;
- Полотенце или простыня, которую можно постелить на кушетку;
- Одноразовые салфетки или платочки, для удаления геля с кожи.
Чтобы процедура прошла комфортно следует надеть удобную одежду, которую можно легко снять и обеспечить доступ к области обследования. Также можно взять с собой перекус, чтобы поесть после процедуры, особенно это важно для детей.
Особенности подготовки при УЗИ печени, желчного пузыря и поджелудочной железы
Чаще всего проводится комплексное УЗИ, то есть смотрят все органы пищеварения (печень, желчный пузырь и поджелудочную железу). В этом случае подготовка несколько меняется.
Особенности подготовки при УЗИ органов пищеварения:
- Соблюдение диеты в течение 3 – 5 дней;
- Обследование проводится на голодный желудок;
- Запрещается курить перед обследованием, так как никотин приводит к сужению не только кровеносных сосудов, но и желчных протоков;
- При обследовании желчного пузыря, может потребоваться принести с собой желчегонный завтрак (сметана, натуральный йогурт, желтки куриных яиц);
- При боли в животе назначают спазмолитики (Но-шпа, Папаверин). Они снимают спазм;
- При проведении УЗИ поджелудочной железы назначаются ферментативные препараты: Креон, Панкреатин, Мезим и другие. Они улучшают пищеварение;
- Очищение кишечника однократное с помощью очистительной клизмы или слабительных средств;
- Ветрогонные препараты для снижения газообразования в кишечнике.
Как подготовиться к узи печени поджелудочной железы желчного пузыря - Лечение гастрита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Как подготовиться к УЗИ поджелудочной железы важные аспекты ? Насколько показано это исследование при тех или иных жалобах? Что необходимо сделать перед процедурой, и нужно что-либо делать дома, накануне исследования? Все это будет рассмотрено в нашей публикации.
Известно, что все органы с течением времени претерпевают определенные изменения. Для того чтобы отличить где норма, а какие признаки являются патологией, можно сделать различные исследования. Так, для исследования костно – мышечной системы можно провести рентгеновское исследование, а для понимания работы сердца необходимо проведение ЭКГ.
Пожалуй, самым недоступным для исследования органом долгое время являлась поджелудочная железа. Увидеть ее можно было только при операции, ее пальпация у пациента (прощупывание), было доступна далеко не всегда. Поэтому зачастую, и лечение ее заболеваний проводилось врачом не всегда своевременно, особенно в стертых, или субклинических случаях.
Своевременно прийти на помощь человеку при многих болезнях такого органа, как поджелудочная железа, порой было просто невозможно. Особенно бессильна медицина была в случае «немых» опухолей, различных объемных образований и при наличии кист, а также при появлении гнойных осложнений острого панкреатита, например, при уточнении локализации абсцессов, появившихся в большом количестве.
И лишь только к концу XX века, начиная с середины 80-х годов, в клиническую практику широко внедрилось, пожалуй, самое безопасное современное исследование – с помощью ультразвука. УЗИ совершенно безопасно, его можно использовать у взрослых и у детей, а количество и кратность исследований может быть таким, какое нужно врачу.
Зачем делают УЗИ поджелудочной железы, и что видит врач?
УЗИ, или УЗДГ (ультразвуковая допплерография) проводится в тех случаях, когда нежно просто «увидеть» поджелудочную железу и окружающие ее ткани. Поэтому, когда специалист на приеме проводит диагностику, он в буквальном смысле, «собственными глазами» видит состояние железы и может оценить следующие показатели:
- видимые размеры и объем органа, его положение и взаимоотношение с другими образованиями;
- плотность паренхимы (эхоплотность), которую еще называют эхогенностью. Чем более эхогенна ткань, тем более она плотная. Поэтому фиброзные рубцы, спайки, оставшиеся после панкреатита, всегда «бросаются» врачу в глаза;
- состояние протоковой системы железы. Как известно, по протокам подаются ферменты в двенадцатиперстную кишку, для того, чтобы можно было переваривать различные питательные вещества. Врач может видеть рубцовые сужения протоков (стриктуры), признаки воспаления, обтурацию (закупорку) и многие другие симптомы, которые могут привести к недостаточности пищеварения;
- наличие конкрементов, или камней. Здесь нужно пояснить, что хороший врач никогда не ограничится только одним исследованием поджелудочной железы. Он обязательно осмотрит печень, желчный пузырь, двенадцатиперстную кишку, то место, куда в нее вбрасывается желчь и панкреатический сок. Иногда требуется тщательный осмотр всей брюшной полости (например, при подозрении на рубцы, спайки и мелкие гнойно – септические очаги), и даже забрюшинного пространства (например, осмотр почек).
- наконец, на УЗИ можно оценить состояние кровотока в органе. Чтобы кровеносные сосуды были заметны, или, как говорят врачи, «лоцировались», включается режим цветной допплерографии. Он основан на том, что если кровоток направлен от датчика – то частота возвратного сигнала падает, а если кровь приближается – то частота отраженного ультразвука возрастает.
Программа обработки раскрашивает эти показатели в различные цвета, и врач видит, где кровоток ускорен, где замедлен, и где есть препятствия для нормального кровоснабжения органа. Кроме этого, можно высчитать диаметр сосудов, как артериальных, так и венозных.
Вся эта информация является очень важной и нужной, и позволяет в некоторых случаях не только выставить диагноз, но и определить показания к оперативному вмешательству.
Не всегда пациент должен просто сидеть и ждать, когда ему назначат это обследование. Поскольку противопоказаний для УЗИ практически нет, и его можно делать даже пациентам в реанимации, то каждый может сам заранее сходить в медицинский центр и записаться на УЗИ поджелудочной железы, а еще лучше – брюшной полости. Тогда врач посмотрит и многие другие органы. Какие жалобы могут быть основанием для проведения УЗИ? Перечислим наиболее характерные из них:
- хронические боли в эпигастрии, связанные с приемом пищи, тупые и тянущие боли в правом подреберье;
- непереносимость острых, жирных, жареных и копченых продуктов;
- вздутие живота, метеоризм, горечь во рту, отрыжка, изжога;
- неустойчивость стула, выделение жирных фекалий, которые не смываются водой;
- в том случае, если у вас установлен диагноз хронического панкреатита;
- если возникает желтуха, или периодическое пожелтение белков глаз, потемнение мочи, осветление кала;
- если в крови возникает повышенный уровень сахара крови;
- после различных тупых травм живота, ДТП, и прочих экстренных ситуаций;
- выраженное истощение пациента, появление непонятной анемии.
Все эти симптомы могут свидетельствовать о различных поражениях поджелудочной железы: от хронической недостаточности пищеварения, и до различных объемных образований.
Известно, что для многих исследований органов пищеварения требуется подготовка. Нужна ли подготовка перед проведением УЗИ поджелудочной железы?
Подготовка к обследованию УЗИ поджелудочной железы
Подготовка к процедуре УЗИ поджелудочной железы не отнимет у вас много сил и времени: подготовиться к исследованию толстой кишки нужно не в пример более тщательно. Весь смысл подготовки состоит в том, чтобы глубоко лежащую железу не закрывали различные газовые пузыри, а также содержимое желудка. При астеничном телосложении и низком стоянии поджелудочной железы петли кишечника, например, поперечно – ободочной кишки, могут прикрывать ее. Поэтому нужен контроль над питанием накануне исследования. За 2 суток до начала исследования рекомендовано:
- исключить те продукты, которые вызывают «ветрогонное» действие: молоко, грубую клетчатку, овощи, хлеб из муки грубого помола;
- за 12 часов до исследования пищу принимать не рекомендуется;
- на всякий случай, вечером накануне исследования лучше принять слабительное, чтобы не было скоплений веществ в поперечно – ободочной кишке.
Если же вы хотите знать, как подготовиться к УЗИ поджелудочной «в совершенстве», то к этим рекомендациям можно добавить, что за двое, или трое суток до назначенного времени не рекомендуется употреблять в пищу бобовые, жирные и сдобные блюда, газированные напитки, спиртное, а также жирное мясо и жирную рыбу. Если прислушаться этих советов, то ультразвуковое обследование пройдет с максимальной информативностью для специалиста, и он сумеет без ошибки определить не только нужные размеры, но и выполнит расшифровку скоростей кровотока, и много других показателей.
Как проходит УЗИ поджелудочной железы?
Для этого пациент, раздевшись до пояса, ложится на кушетку. Вначале исследование врач проводит в положении лежа на спине. УЗИ — это совершенно безболезненная процедура. Единственное, что должен сделать врач – это нанести на кожу живота пациента специальный гель, который обеспечивает плотный контакт звукопроводящих сред с датчиком.
Врач может попросить «надуть» или втянуть живот, задержать дыхание, или повернуться набок, в зависимости о того, какой отдел железы как именно смотрит врач. Иногда пациента даже могут попросить встать и согнуться в «позу просителя». Пока пациент будет так стоять, врач может получить более подробные данные, поскольку при наклоне вперед железа не так прилежит к позвоночному столбу, как в положении лежа.
Эхогенность поджелудочной железы повышена что это такое при ультразвуковом исследовании
Распространение и доступность ультразвукового исследования помогает диагностировать на раннем этапе многие заболевания человеческого организма. Конечно, речь идет не только о крупных жизненно важных органах, но и железах внутренней секреции, опорно-двигательном аппарате. Однозначно, что эхогенность — это результат ультразвукового исследования, но о чем он говорит — попробуем сейчас разобраться.
Выполняемые функции поджелудочной железы и ее значение для организма.
Поджелудочная железа важный орган пищеварительной системы. Находится она ниже желудка и примыкает к двенадцатиперстной кишке, связана с желчными протоками, желудком, окружена большим количеством мелких и крупных кровеносных сосудов, таких как артерии, вены, скоплением капилляров. Поджелудочная железа выделяет пищеварительные ферменты и гормоны. Ферменты принимают участие в расщеплении белков, жиров, углеводов, а гормоны глюкагон и инсулин регулируют содержание сахара в крови, причем глюкагон повышает, а инсулин уменьшает этот уровень. Все это показывает, что поджелудочная железа является жизненно важным органом, без которого жизнедеятельность организма невозможна.
Что такое эхогенность и как диагностируется. Неоднородная эхогенность поджелудочной железы
Этот термин стал распространенным с появлением ультразвукового диагностирования. Основывается он на принципе эхолокации и способности тканей организма отражать ультразвуковые волны. В организме человека присутствуют разные органы и у всех у них своя степень отражения звука. Есть в организме органы, которые наполнены жидкостью (мочевой, желчный пузыри) или жидкостные образования (кисты), которые не задерживают ультразвуковые волны.
В этом случае звук беспрепятственно проходит через эти органы и жидкостные новообразования и УЗИ не обнаруживаются. Есть органы, которые имеют плотную структуру и хорошо отражают ультразвук — это печень, кости, железистые ткани, образовавшиеся камни, почки. Такая степень отражения (эхогенность) и легла в основу диагностики. Каждый здоровый орган человеческого организма наполнен жидкостью и имеет свою степень отражения звуковых волн, которая является нормой. Соответственно, диагностика проводится как сравнение диагностируемого органа с его нормой, но обычно за норму принимают эхогенность здоровой печени. Исследования могут показать как пониженную, так и повышенную эхогенность разберем что это такое. Если ультразвуковое исследование показывает эхогенность пониженную, то это может означать возникновение новообразования наполненного жидкостью. Это только предположение, которое нуждается в дополнительном обследовании для определения и подтверждения диагноза. В любом случае пониженная эхогенность это тоже отклонение от нормы. Когда в органе возникает уплотнение, где жидкость отсутствует или ее очень мало, тогда УЗИ показывает повышенную эхогенность. Это могут быть камни или плотная соединительная ткань, или отек ткани, но это тоже не диагноз.
Что это значит? Это говорит о том, что возникли условия для отражения ультразвуковой волны выше нормы. Сразу возникает вопрос — что это такое?
Повышенная эхогенность поджелудочной железы что это такое?
Причины, которые приводят к повышению эхогенности поджелудочной железы. На повышение эхогенности поджелудочной железы влияют следующие причины:
- скопление газов
- хронический панкреатит
- образование камней в протоках или кальцинирование ткани
- замещение клеток железы соединительной или жировой тканью
- повышение кровяного давления в артериях и венах
Как видно из этого перечня причины могут быть разными и даже очень простыми. Например, качество пищи, режим питания и отношение к жизни. Что касается режима питания — от свежеиспеченных булочек и хлеба придется отказываться, а вот белковая пища без углеводов будет желательна. Замещение здоровых клеток на жировые приводит к липоматозу. Что такое жировая дисфункция или липоматоз? При липоматозе происходит последовательное замещение здоровых клеток жировыми. На начальной стадии процесс проходит совершенно без каких-либо симптомов. Подобные изменения происходят при заболевании сахарным диабетом, при нарушении обмена веществ, употреблении нездоровой пищи и алкоголя или как возрастные изменения у людей пожилого возраста.
При этом размер органа остается без изменения, но эхогенность повышается, а человек на первом этапе не ощущает никакого дискомфорта. После перенесенного острого панкреатита разрушенные клетки паренхимы железы зарубцовываются соединительной тканью. Размер органа становится меньше. Эхогенность паренхимы поджелудочной железы повышает плотная соединительная ткань. Железа теряет способность к полноценному выделению гормонов и ферментов. Наблюдается нарушение в пищеварении.
Для диагностики других более сложных случаев требуется более детальное клиническое обследование и мнение специалиста, а может и не одного. Следовательно, необходимо дальнейшее обследование, а возможно и лечение, которое должен назначать специалист. Это может быть гастроэнтеролог или эндокринолог или другой врач, но для начала нужно обратиться к терапевту, а он уже направит к профильному доктору.
Следовательно, повышение эхогенности не должно оставаться без внимания, даже если пока нет никаких болезненных проявлений. На повышение эхогенности поджелудочной железы могут повлиять заболевания органов, которые участвуют в процессе пищеварения это и желчный пузырь, и желудок, и двенадцатиперстная кишка, и печень. Своевременные консультации врачей, изменение образа жизни помогут отодвинуть, а то и избежать серьезных заболеваний.
На ранней стадии повышенная эхогенность поджелудочной железы подает сигнал, что больше вести такой образ жизни, как мы привыкли, нельзя. Организм на грани исчерпания своих возможностей определенных природой и требует хотя бы щадящего режима функционирования. Но в любом случае заниматься самолечением и само диагностикой не стоит.
Осторожно: самолечение!
Мы разобрали те основные вопросы, которые беспокоят пациентов при подготовке к УЗИ поджелудочной железы. В некоторых статьях приводятся основные количественные показатели, размеры и данные, в виде выкладок цифр и показателей. Но это лучше оставить для интерпретации специалистам, и спросить у них, на что, по их мнению, нужно обратить внимание. Дело в том, что зачастую эта информация неправильно интерпретируется пациентом, и на основании неверных данных он начинает самолечение.
Можно привести пример, как пациент, не разобравшись, какой из выводных протоков у него сужен, решил самостоятельно «почистить печень». «Чистку» он провел на фоне органического, рубцового стеноза общего желчного протока, перепутав его с панкреатическим. В результате пациент с тяжелым приступом желчной колики был госпитализирован в хирургический стационар, и только экстренное оперативное вмешательство позволило предотвратить разрыв желчного пузыря и возникновение перитонита.
Вместо заключения
Пожалуй, осталось только сообщить о ценах на это исследование. Вряд ли в каком – либо медицинском центре вы увидите название исследования «УЗИ поджелудочной железы». Вместо этого там будет стоять название – УЗИ брюшной полости. Это правильно. Не стоит торопиться и осуждать врачей, что «они берут деньги за осмотр лишних органов». Почти всегда только комплексная оценка состояния желудка, печени, кишечника и других органов брюшной полости, и органов, лежащих забрюшинно (таких, как почки, брюшной отдел аорты, надпочечники) может дать правильное понимание картины поражения.
Сколько стоит пройти обследование? Средняя цена исследования органов брюшной полости составляет 450 рублей, а отдельное исследование панкреатическое железы обойдется примерно в 450 – 1100 рублей, в зависимости от клиники. Это небольшая сумма, но вовремя проведенное исследование может предотвратить, например, не только обострение хронического заболевания, но и тяжелое обострение. Поэтому никогда не стоит пренебрегать возможностью проведения этого важного и нужного исследования, если у вас есть показания к его проведению.
Врач, который лечит гастрит — как понять, что он профессионал?
 Бывает, что больной, имеющий жалобы на неудобство в желудке, начинает путешествие по кабинетам с посещения терапевта районной больницы или сельского врача общей практики.
Бывает, что больной, имеющий жалобы на неудобство в желудке, начинает путешествие по кабинетам с посещения терапевта районной больницы или сельского врача общей практики.
Некоторые люди из глубинки до поры-до времени вообще не представляют, как называется доктор, который смотрит пациентов с жалобами на пищеварение.
Уже потом, получив направление в городскую или областную клинику, они впервые узнают, что их «узкий» специалист — гастроэнтеролог.
Жителям крупных городов повезло больше, особенно москвичам. Они могут сразу же обратиться к профессионалу в какой-либо платный медицинский центр.
Правда, выбирать клинику приходится с осторожностью. Чем больше клиник, тем выше шанс случайно попасть в учреждение-однодневку.
Выбираем специалиста
Чем именно занимается гастроэнтеролог? Он лечит не только воспаление желудка, но ещё и заболевания других органов ЖКТ — пищевода, кишечника. В ведении этого доктора и патологии других органов, причастных к процессу пищеварения (имеются в виду поражения печени, поджелудочной железы, желчного пузыря).
Иногда специалист целенаправленно приобретает дополнительную квалификацию «гепатолог» или «проктолог». В подобном случае он особенно хорошо разбирается в проблемах, которые связаны с функционированием печени либо, соответственно, кишечника.
Некоторые врачи позиционируют себя как экспертов по строго определенным болезням — например, по гипертрофическому гастриту или по ГЭРБ. Информация подобного рода обычно указывается в портфолио тех докторов, которые находят клиентов через Интернет.
Кстати, о поиске. Сориентироваться в предложениях столичных гастроэнтерологов вам поможет наш каталог. Он доступен по ссылке:
http://gastrit-yazva.ru/katalog/
«Правильный» приём — как он проходит?
Вначале врач должен внимательно и вежливо, без спешки выслушать жалобы больного, сколь бы бессистемным ни было их изложение. Он должен задать уточняющие вопросы:
- об особенностях вашего питания;
- о характере и периодичности дискомфорта;
- о других выявленных у вас патологиях;
- о наличии болезней ЖКТ у кого-то из ваших ближайших родных.
Последний пункт особенно важен, потому что он позволяет оценивать вероятность А-гастритов.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Доктор обязан не только расспросить, но и осмотреть вас, а именно прощупать ваш живот и проверить, есть ли налёт у вас на языке.
Какими должны быть первые рекомендации?
Не рассчитывайте, что вам сразу же после беседы назовут диагноз и выпишут лечение. Попытки доктора поспешно подогнать анамнез под клиническую картину определённого заболевания должны восприниматься больным как очень тревожный звоночек.
Разговор с пациентом и пальпация могут стать основанием лишь для осторожного предварительного прогноза (типичный анамнез, который описывается в медицинской литературе — вообще редкий случай). Предположения необходимо проверить. Гастроэнтеролог не вправе делать выводы раньше, чем получит на руки результаты:
- лабораторных исследований (анализа крови, копрограммы, хелик-теста);
- УЗИ;
- ФГС.
Однако доктор обязан сразу же порекомендовать вам щадящую диету, рассказать о профилактических противопоказаниях. Из лекарств он может предложить разве что сравнительно универсальное симптоматическое средство (скажем, от мучительного поноса или ночных спазмов).
Впоследствии при необходимости вам будут назначены более сильные препараты. Кстати, не пугайтесь, если врач заговорит о народных средствах или гомеопатии.
Это вовсе не повод считать его целителем-самоучкой. Отдельные гомеопатические средства и полезные травы хорошо изучены.
Можно ли доверять молоденьким врачам или лучше искать специалиста постарше? Не думайте, что возраст настолько уж важен. Пожилой врач имеет опыт, но молодой подчас лучше ориентируется в современных медицинских технологиях, в новейших достижениях науки.
Отметим, что наука в наше время развивается не менее активно, чем в советское, просто о ней меньше пишут в газетах и журналах.
В завершение — любопытный факт: при лечении заболеваний желудочно-кишечного тракта очень высок эффект плацебо — 60%. Поясним проще: если человек верит в грамотность врача и целесообразность предложенных процедур, он в большинстве случаев быстро идёт на поправку.
поиск клиники
- Лечение хронического колита: обзор препаратов
- Диета при хроническом колите: что можно и что нельзя кушать
- Что такое ирригоскопия кишечника, зачем и как её делают?
- Колоноскопия: показания, подготовка, прохождение
- Что показывает копрограмма и как правильно её сдавать?
Как подготовиться к гастроскопии?
Это значит, что в течение одной процедуры можно последовательно осмотреть пищевод, место его перехода в желудок, разные отделы желудка, его выходной отдел и сфинктер привратника. Последним и самым «глубоким» участком пищеварительного тракта, куда может попасть гастродуоденоскоп, является первая часть тонкого кишечника – двенадцатиперстная кишка. Это исследование может быть неприятным, особенно если требуется биопсия – получение для исследования маленького кусочка слизистой оболочки или образования. Как нужно готовиться к этому исследованию?
Второе популярное название исследования – фиброгастроскопия. Раньше, до появления пластмасс, медицинской резины и упругих материалов, которые возможно стерилизовать, в медицине применялись жесткие гастроскопы, которые представляли собой полую металлическую трубку. Исследовать с ее помощью можно было только пищевод и иногда желудок. Такое исследование было мучительным и небезопасным, так как напоминало известный цирковой трюк с «глотанием шпаги». После изобретения гибкого фиброгастроскопа, который послушно повторяет все изгибы пищевода, а также после появления волоконной оптики и миниатюрных светодиодов достаточной мощности отпала необходимость помещать на конце миниатюрную фотокамеру. При необходимости могут быть использованы миниатюрные щипчики различной конфигурации для взятия биопсии. В том случае, если необходимо остановить небольшое кровотечение, возможно применение электрокоагуляции (прижигания) для скорейшего заживления.
Это исследование перешло в разряд рутинных медицинских инструментальных методик, обладающих высокой информативностью. Поэтому третье, сокращенное название этой методики – ФГДС (фиброгастродуоденоскопия).
Методика проведения процедуры ФГДС
Прежде чем объяснить, как происходит необходимая подготовка к процедуре, нужно рассказать, как она будет протекать:
- нужно будет снять обувь, брючные ремни, расстегнуть пуговицы, снять очки, съемные зубные протезы, галстук и лечь на кушетку на бок, лицом к врачу, который сидит перед вами;
- медсестра с помощью специального спрея оросит заднюю стенку глотки анестетиком, (чаще всего, лидокаином), чтобы уменьшить рвотный рефлекс, который может вытолкнуть аппарат;
- в зубы вставят специальный загубник, который предохраняет фиброскоп от случайного укуса, а также предохраняет зубы;
- под зрительным контролем трубка фиброскопа, ярко светящаяся на конце, погружается через рот в глотку и далее – в пищевод; периодически для расправления стенок органов через трубку подается некоторое количество воздуха – это помогает осмотреть желудок и двенадцатиперстную кишку;
- среднее время исследования – от 10 минут до получаса;
- после окончания процедуры из-за анестезии слизистой оболочки глотки возможно поперхивание при глотании; поэтому после процедуры нужно подождать несколько часов, прежде чем чувствительность слизистой восстановится полностью.
Как подготовиться к процедуре гастроскопии
Подготовка к процедуре ЭФГДС очень простая, но все ее пункты нужно выполнить неукоснительно. Это позволит избежать неприятных ощущений во время исследования, а также поможет сделать его более информативным. Если пренебречь рекомендациями по подготовке, то можно просто потратить и время, и средства впустую. Подготовка к гастроскопии состоит в следующем:
- За 2 – 3 суток до исследования нужно отменить орехи, шоколад, семечки (они могут задерживаться в желудке более трех суток), различные спиртные напитки, а также соусы и приправы. Если нужно будет взять биопсию, то такие раздражающие блюда смогут вызвать более длительное кровотечение, чем обычно.
- Во второй половине дня накануне исследования не стоит переедать, ужин должен быть легким, не позже чем за 12 часов до исследования, которое назначается утром натощак или в первой половине дня. Так, например, если исследование назначено на 10 часов утра, то ужинать нужно накануне не позже чем в 8 часов вечера, а за 8 часов и ближе к исследованию есть категорически запрещено.
- С утра для подготовки к исследованию нужно хорошо почистить зубы, при этом стараться не проглотить зубную пасту. Также запрещен любой прием пищи. При жажде можно выпить стакан воды, но не позже, чем за два часа до процедуры. Все другие жидкости (молоко, кефир) запрещены.
- Очень важно утром накануне исследования воздержаться от сигарет, не брызгаться духами и одеколоном.
- В том случае, если вам прописан утренний прием лекарств, от которого нельзя воздержаться, нужно предупредить врача не утром, а в то время, когда вам только собираются назначить исследование. Это касается всех видов пищевой и лекарственной аллергии, особенно на местноанестезирующие препараты (Новокаин и Лидокаин).
- Явиться нужно за 10 минут до назначенного времени, с собой нужно иметь направление, паспорт, страховой полис (в том случае, если процедура проводится бесплатно за счет средств фонда ОМС), амбулаторную карту пациента или результаты предыдущих исследований, а также полотенце.
Какие медицинские исследования и манипуляции можно делать в тот день, когда назначена ФГДС, если они назначены еще раньше? Можно делать:
- УЗИ брюшной полости;
- рентгенографию, рентгеноскопию (без применения бариевой взвеси), ФЛГ;
- медицинские инъекции, взятие крови, и все, что не связано с дачей лекарств и диагностических жидкостей через рот.
После того, как фиброгастроскопия закончена, необходимо не делать резких движений, а необходимо спокойно посидеть 10 – 15 минут. В том случае, если выполнялась биопсия, врачи сами предложат полежать некоторое время. Кроме того, необходимо и после процедуры соблюдать определенные правила:
- Прием воды и пищи после процедуры запрещен в течение 30 минут или до возвращения чувствительности слизистой оболочки глотки, обработанной анестетиком.
- В том случае, если проводилась диагностическая биопсия, в течение последующих 24 часов должна соблюдаться диета, направленная на максимальное механическое, термическое и химическое щажение слизистой оболочки пищевода и желудка. Для этого можно употреблять протертые негорячие и неострые супы-пюре, молоко, фруктовые некислые кисели. Следует ограничить употребление грубой клетчатки.
Эта простая памятка, без сомнения, будет полезна всем, кому назначено это важное исследование. Кто предупрежден – тот вооружен и может без страха и лишних вопросов спокойно пройти важное исследование, которое может стать первым шагом на пути к выздоровлению.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе