Как узнать про овуляцию с помощью УЗИ: важная информация, рекомендации к подготовке
Не редкость когда семейная пара хочет завести ребенка, видимых препятствий этому нет, но беременность так и не наступает. Известно, что вероятность зачатия высока в период овуляции у женщины. Существуют симптомы помогающие распознать данный период, в некоторых случаях они отсутствуют или яйцеклетка выходит раньше или позже. Разобраться с происходящим в женском организме и что препятствует оплодотворению поможет узи на овуляцию.
Можно ли определить овуляцию по УЗИ
Обычно определяют овуляцию по УЗИ, используя трансвагинальный, ультразвуковой датчик. Задача врача определить рост главного фолликула, состояние эндометрия и развитие желтого тела.
В норме овуляционный период наступает каждый месяц приблизительно в середине менструального цикла. Каждый яичник содержит по 10-12 фолликулов, приблизительно через 3 дня по окончанию месячных появляется доминантный, один или несколько фолликулов. Он выделяет яйцеклетку, возможно несколько, если оплодотворились обе, то наступает беременность двойней или несколькими эмбрионами. Метод УЗИ помогает понять, происходит ли вообще процесс выхода яйцеклетки.
Как делают исследование на овуляцию
УЗИ для определения овуляции выполняют двумя способами: путем введения датчика во влагалище или проводя им по поверхности живота. Женщина не при каком из методов не испытывает дискомфорта, полученные результаты высвечиваются у доктора на экране.
При отслеживании овуляции по УЗИ первым способом, женщина ложится на спину, предварительно сняв трусики. Далее коленки подтягиваются, ноги должны быть раздвинуты. Врач надевает на аппарат презерватив и вводит во влагалище. Во втором случае пациентка оголяет поверхность живота и лобок.
Когда делать обследование на овуляцию
УЗИ мониторинг позволяет с максимальной точностью определить период овуляции и выявить причины сбоев в репродуктивной системе, соответственно правильно и своевременно вылечить пациентку. Чтоб понять, когда выполнять процедуру нужно учитывать менструальный цикл женщины, продолжительность которого в среднем равна 28-30 дням. Началом цикла принято считать первый день последней менструации. Если у женщины он без сбоев, то для точного определения выхода яйцеклетки достаточно 2-3 процедур.
При регулярных месячных женщине проводят первую процедуру на 8-10 день от их начала. При сбоях, пациентке назначают исследование за 3-4 дня до предполагаемого числа выхода яйцеклетки. В последнем случае дополнительно проводят исследования яичников и эндометрия, по данным которых устанавливаются причины нерегулярных менструаций.
Читайте также: Тесты на овуляцию — современный подход к проблеме зачатия
Повторное УЗИ можно делать на 3 день, при котором доктор еще раз проверяет доминантный фолликул, он может достигнуть размера 2 см. Прекращение его развития говорит о не наступлении овуляции по каким-либо причинам.
Исходя из данных анализов, специалист определяет, на какой день делать УЗИ в третий раз, процедуру проводят когда фолликул достигнет максимальных размеров, после происходит его разрыв и наступает период овуляции.
Признаки овуляции по ультразвуковому исследованию
Наступление овуляции сигнализирует о готовности женщины к оплодотворению. В большинстве случаев, если предварительное исследование показало выросший фолликул, выход яйцеклетки происходит. На мониторе процесс овуляции выглядит одним из следующих образов:
- виднеется фолликулярный разрыв;
- за маткой наблюдается скопление жидкости;
- после разрыва фолликула узист обнаруживает желтое тело;
- отсутствует выросший фолликул, который был отчетливо виден на предыдущих процедурах.
Подтвердить результаты УЗИ могут симптомы овуляции:
- появление небольшого количества крови;
- вязкие выделения;
- тянущая боль внизу живота;
- резкая смена настроения без причины;
- увеличение груди;
- повышенное сексуальное влечение.
Узи позволяет делать мониторинг органов репродуктивной системы во время овуляции. При необходимости специалисты могут искусственно спровоцировать выход яйцеклетки, такое действие помогает многим парам зачать ребенка.
Желтое тело на обследовании овуляции
Желтое тело появляется на УЗИ после овуляции, им принято считать вспомогательную железу в яичниках, которая появляется сразу после разрыва фолликула. Уникальное название было дано из-за присутствия в составе лютеина, с характерным желтым оттенком.
Появление железы заметно во второй фазе менструального цикла. Главной ее функцией считается выработка прогестерона для поддержания нормальной беременности. Гормон подготавливает эндометрий к прикреплению плодного яйца. Если оплодотворение не произошло, УЗИ после овуляции не покажет желтое тело.
Как на узи определяется желтое тело?
Диагностика УЗИ с высокой точностью обнаруживает желтое тело, которое имеет форму неординарного мешочка с жидкостью внутри. Его размер составляет 12-26 мм, у беременных 20-30 мм. Если величина превышает показатели и изменяет свою привычную норму, возможно образование у пациентки кисты. Процесс последующего УЗИ мониторинга поможет распознать патологию.
Как выглядит желтое тело на УЗИ сразу после овуляции?
При осмотре, на мониторе узист видит возле яичника желтое тело, в отсутствии зачатия узи после овуляции показывает железу в виде белой массы, позже на яичнике остается рубец и больше ничего не видно. При цикле без сбоев железа появляется в одно и тоже время, отсутствие тела свидетельствует о наличии сбоев репродуктивной системы и патологиях. При нерегулярных месячных отсутствие железы может свидетельствовать об их задержке.
Читайте также: Вероятность забеременеть при прерванном половом акте
Допплерометрические признаки гипофункции желтого тела
Если желтое пятно меньше нормы, это говорит об его недостаточности, что может спровоцировать выкидыш или принести другие проблемы из-за недостатка выработки прогестерона. Внешние признаки гипофункции желтого тела проявляются:
- бесплодием;
- повторяющимися выкидышами на 2-4 неделе беременности.
Обычно лечение заключается в стимулировании желтого тела и поддержании уровня прогестерона в крови. Но данная терапия не всегда дает результаты, так как гипофункция чаще является симптомом какой-либо патологии, нежели самостоятельной болезнью.
Фолликулометрия – разбираемся в деталях
Процедура фолликулометрии позволяет определить наличие сбоев с овуляционным периодом и выявить причину. Данным методом специалист прослеживает весь процесс формирования яйцеклеток и получает точные данные о цикле женщины.
Исследование помогает:
- определить подходящий день для зачатия;
- дать характеристику работоспособности яичников;
- контролировать гормональный фон;
- диагностировать патологии;
- следить за состоянием здоровья после назначения терапии.
УЗИ яичников для определения овуляции дает практически 100% результаты в отличие от измерений базальной температуры, применения тестовых полосок и высчитывания дней по календарю.
Подготовка к процедуре заключает в себе не только тщательную гигиену половых органов перед визитом к врачу, но и правильном питании за несколько дней до нее и приеме слабительного накануне. Обычно исследование проводят в утреннее время, пациентке разрешен легкий завтрак за час.
С собой женщине нужно взять 1,5 литра обычной воды и употребить ее за час до осмотра, если диагностика проводится наружным методом. При использовании вагинального датчика пить не нужно, в случае проведения процедуры двумя способами одновременно, сначала пьют жидкость, а перед введением аппарата мочатся.
Нарушения фолликулогенеза – что это
От процесса фолликулогенеза напрямую зависит овуляция и процесс наступления оплодотворения. Фолликулы появляются в организме с самого рождения, при наступлении полового созревания, во время месячных у девочки около 300 штук начинает развиваться и расти.
В процессе своего развития им предстоит прохождение периодов:
- примордиального;
- первичного;
- вторичного;
- преовуляторного.
До последней стадии развития доходит лишь малая часть, в самом периоде овуляции действует лишь один фолликул. Таким образом, процесс перехода из примордиального этапа до преовуляторного называется фолликулогенезом, во время которого происходит изменение структуры. В нем формируется пространство для содержания яйцеклетки, в период овуляции происходит разрыв его стенок. Выполнив свои функции, мешочек исчезает, вместо него появляется желтое тело.
При нарушениях этих функций пациентка не может забеременеть, патология может проявляться следующим образом:
- Полным отсутствием развития фолликула.
- Образованием кисты – это фолликулярный рост больше своих размеров из-за скопления в нем большого количества жидкости.
- Лютеинизацией, при которой желтое тело образуется, но разрыва пузырька с яйцеклеткой не наблюдается. Такое случается при гормональных нарушениях или нарушениях в структуре яичников.
- При атрезии узист обнаруживает, что доминантный фолликул образуется, изначально все происходит как положено, но внезапно наблюдается уменьшение в размерах, а после исчезновение. В таком случае овуляционный период не наступает совсем.
- Персистенция характеризуется тем, что пузырек, достигнув своих размеров, не лопается и яйцеклетка не выходит наружу, находясь некоторое время в организме он исчезает.
УЗИ на овуляцию, если произошло зачатие
Оплодотворение яйцеклетки происходит в маточных трубах, после чего в женском организме формируется зигота, которая спустя 5 суток превращается в бластоцисту. Далее эмбрион ищет место крепления к эндометрию в течение некоторого периода.
Если произошло зачатие, женщина почувствует первые признаки сразу после крепления плодного яйца.
Когда на УЗИ видно желтое тело в первый день задержки месячных, это свидетельствует о наступлении беременности. Аппарат фиксирует тело до 2 недель ее течения, после чего происходит формирование плаценты, железа исчезает, размеры яичников увеличиваются.
Иногда женщины говорят: что овуляции не было, а беременность наступила. Такое утверждение не верно, а зачатие произошло в тот момент, когда женщина не заметила наступление этого периода, что могло произойти из-за неправильной диагностики по БЗ, тестовым полоскам или календарному высчитыванию.
Ультразвуковое исследование при поздней овуляции
Определить позднее созревание яйцеклетки можно только ведя наблюдение в течение нескольких циклов подряд. Исходя из этого, гинеколог определяет дату исследования на овуляцию. Данные ультразвуковых исследований при поздней овуляции очень важны, ведь если доктор неправильно определил срок выхода яйцеклетки, пользуясь календарным методом, то он мог поставить неправильный диагноз. Соответственно назначить неправильную или ненужную вовсе терапию. Если факт установлен, врач должен ставить на учет таких беременных записывая в их карту 2 предполагаемых срока, ориентируясь на день овуляции и последних месячных.
Когда покажет беременности на УЗИ при поздней овуляции
Диагностика при поздней овуляции покажет эмбрион спустя 3-4 недели после оплодотворения, соответственно смысла в раннем посещении узиста нет. Дата визита рассчитывается примерно так: к установленному гинекологом сроку прибавляется еще 2-3 недели, после чего отправляются на осмотр. Таким образом, при установке доктором срока 8 недель, исследование покажет 11-12 недель.
Заключение
Благодаря фолликулометрии специалисты могут выявлять многие патологические состояния из-за которых женщины не могут забеременеть, при том что не всегда сбои репродуктивной системы имеют видимые признаки. Метод помог многим парам, старающимся зачать малыша и уже опустившим руки.
Как выглядит овуляция на УЗИ — Ovulyacia.ru
Если у семейной пары возникают трудности с зачатием, то начинает обсуждаться вопрос определения благоприятного периода, когда нужно вести открытую половую жизнь. Возможно, у женщины не созревает яйцеклетка. Чтобы понять, существует ли проблема, необходимо определить, наступает ли овуляция по УЗИ. Именно в этот период увеличивается шанс забеременеть.
Процедура, когда овуляция определяется по УЗИ, получила название фолликулометрия. Она представляет собой полную диагностику репродуктивных органов будущей мамы. На экране медики видят, как развиваются фолликулы.
Как определить овуляцию по УЗИ
Определение овуляции по УЗИ уже давно получило широкое распространение. Данный метод является одним из наиболее точных. Само обследование производится посредством ультразвукового датчика. Последний вводится во влагалище, ведь только так врач-узист может получить изображение внутренних органов на экране. К слову, процедура не несет никакой угрозы и не является болезненной. Смысл заключается в определении роста доминантного фолликула, развития желтого тела и состояния слоя эндометрия.
Как показывает практика, результаты понятны только специалисту. В связи с этим не нужно стесняться просить объяснить их. Плановое сканирование будет сохранено на аппарате. По его итогам медик назначит лечение, если оно необходимо.
Когда делать?
Многие спросят, когда лучше делать УЗИ на овуляцию. По словам медиков, на первую фолликулометрию нужно идти:
- в середине менструального цикла, то есть на 9-10 день, если он является стандартным и состоит из 28 дней;
- когда цикл регулярный, но превышает среднее значение, то процедура делается за 4-5 дней до предполагаемого выхода яйцеклетки;
- при нерегулярном – через 3-4 дня после прекращения месячных.
Читайте также Как узнать о наступлении овуляции по ощущениям?
Как правило, диагностика делается не менее трёх раз, периодичность должна составлять два дня. Если выход ооцита так и не произошел, то обследование продолжается до начала следующих кровяных выделений. Также диагностика назначается через неделю после того, как лопнул фолликул, чтобы подтвердить более ранние результаты. Также врачи направляют женщину на анализ крови, в котором должно наблюдаться увеличение прогестерона.
Подготовка
Поскольку обследование относится к категории плановых, имеет место быть подготовка. В частности, врачи советуют:
- отправляться в кабинет узиста с пустым мочевым пузырем;
- за 2-3 дня до проведения пациентке рекомендуется отказаться от употребления алкогольных напитков;
- лучше воздержаться от продуктов питания, способных вызвать газообразование. К ним относится горох, молоко, сырые овощи, бобовые, газированная вода;
- последний прием еды должен быть за 12 часов до процедуры.
Как происходит процесс диагностики
После того, как лечащий врач определи дату исследования, женщине необходимо прийти в назначенный день. Сама процедура является очень простой, она может проводиться тремя способами:
- трансвагинально. Тогда капсулы исследуются через влагалище. На датчик надевается презерватив, после чего он вводится вовнутрь. Спустя время медик может оценить состояние внутренних орган. К слову, такой способ не используется, если девушка является девственницей или беременной;
- трансбдоминально, то есть наружно. На лобковую область наносится специальный гель, а потом по ней водят специальным приспособлением. Здесь нужна небольшая подготовка, ведь сканирование делается на полный мочевой пузырь. К слову этот способ считается менее информативным;
- трансректально, то есть через задний проход. На экране узист видит состояние яичников. Сразу стоит предупредить о высокой степени болезненности этого метода. Он применяется, если пациентка пожилая или девственница.
Когда компьютерный анализ назначается с целью планирования беременности, то используется первый способ.
Признаки выхода яйцеклетки
Признаки овуляции на УЗИ следующие:
- примерно на третьем посещении медучреждения обнаруживаются созревающие капсулы;
- разрыв водянистой оболочки;
- скопление жидкости за маткой;
- растет желтое тело;
- отсутствует доминантный фолликул.
Читайте также Вздутие живота: простое расстройство или признак овуляции?
Дополнительное подтверждение прошедшего выхода яйцеклетки заключается в обнаружении в крови огромного количества прогестерона.
Возможные нарушения
Бывает так, что после посещения фолликулометрии доктор обнаруживает патологию. Речь идет о:
- регрессии. Она представляет собой рост фолликула до определенного размера, однако в определенный момент увеличение оболочки останавливается и идет в обратном направлении;
- перистенции. Это нормальное развитие капсулы, однако, в итоге яйцеклетка не выходит наружу;
- фолликулярной кисте. Накапливается жидкость из-за целостности оболочки;
- лютеиниизации. Желтое тело формируется, но не происходит разрыв.
Когда обнаруживаются подобные отклонения, исследование откладываются, пока пациентка не пойдет на поправку.
Расшифровка результатов
Многие спросят, как выглядит овуляция на УЗИ. Это может знать только профильный специалист. На экране зачастую наблюдаются несколько округлых оболочек, если одна из них разорвана, то созревший ооцит готов к оплодотворению. В ходе исследования определяются следующие показатели:
- фаза роста объектов;
- с 1 по 8 день ничего нет;
- следующие четыре дня размер объекта увеличивается до 10 мм;
- спустя 12-14 сутки после начала цикла показатель достигает 15 мм;
- 15-15 день – 21 мм;
- процесс разрыва;
- виден яйценосный бугорок;
- утолщается стенка;
- если овуляция произошла, то оболочка больше не видна;
- формируется желтое тело;
- в случае менструации видны маленькие шарики, не достигающие 8 мм.
Почему может не показываться овуляция
Те или иные методы определения благоприятной фазы для зачатия могут показывать разные результаты. Будущие мамы часто интересуются, почему так происходит.
Некоторые используют способ измерения базальной температуры, но есть и те, кто приобретает аптечные тесты. Последние показывают ответ на основе ЛГ-гормона. Если он повышается, что по идее наступает «день Х». Однако тесты могут ошибаться, а УЗи – самый надежный способ определения выхода яйцеклетки.
В то же время на самом деле водяная оболочка не лопнула и яйцеклетка осталась на месте. К слову, некорректные результаты могут показываться, если пациентка не подготовилась к обследованию как следует.
Что наблюдается во второй фазе
На этой стадии речь идет о желтом теле. Его норма составляет 12-мм, появление этого элемента означает успешность процесса и готовность организма к наступлению беременности.
Компьютерное исследование выступает основным методом контроля формирования желтого тела. Спустя неделю после дня овуляции оно увеличивается до 20 мм. Когда показатель возрастает до 30-40, то диагностируется киста. Если отметка закреплена на уровне 20-30 мм, то это говорит о нормально протекающей беременности.
Если же женщина уже вынашивает ребенка, то есть смысл воспользоваться калькулятором срока беременности по УЗИ.
Выводы
Овуляция по УЗИ определяется несколькими методами. На него нужно записываться по рекомендации лечащего врача. Существуют и другие способы определения овуляции, однако УЗИ покажет наиболее точные результаты.
УЗИ-мониторинг овуляции: все про способ определения благоприятного времени для зачатия
Любая пара, которая планирует завести ребенка, считает, что лучшим временем для этого является период овуляции. Важно отметить, что такое состояние – единственный момент, когда может произойти оплодотворение. Все оставшиеся дни не подходят для зачатия ребенка.
Как правило, каждая женщина должна иметь представление о том, что это за период, когда он наступает и как определяются те самые подходящие дни. В гинекологической практике существует множество способов, позволяющих узнать период овуляции. Одним из таких методов является ультразвуковое исследование.
Показания к проведению
Решение о том, насколько необходимо УЗИ, принимает специалист. Кроме того, оно является возможным, если пациентка сама изъявила желание.
Процедуру рекомендуют в следующих случаях:
- гинекологический осмотр в целях профилактики;
- болезненные месячные;
- нарушения менструального цикла;
- аномалии в развитии половых органов;
- увеличение живота в объеме, что может свидетельствовать о наличии кистозного образования;
- боль при половом акте;
- планирование зачатия;
- патологии шейки матки;
- болезни надпочечников и щитовидки;
- определение срока овуляции;
- преждевременное произвольное прерывание беременности;
- нарушения гормонального фона;
- контроль искусственного оплодотворения;
- заболевания, которые передаются половым путем;
- апоплексия;
- прочие патологические процессы.
Необходимость определить овуляцию возникает при наличии следующих моментов:
- сбои менструального цикла;
- отсутствие месячных;
- нарушение концентрации половых гормонов в составе кровяной жидкости;
- подготовка получить яйцеклетку, задействованную в процессе экстракорпорального оплодотворения;
- стимуляция овуляции, если менструальный цикл не сопровождается выходом созревшей яйцеклетки.
Кроме того, процедура необходима в случае, если в анамнезе зафиксированы выкидыши или апоплексия.
Когда эффективнее делать УЗИ
Чтобы выявить овуляцию, проводить ультразвуковое исследование необходимо около четырех раз. Именно в этот период у специалиста появляется возможность отслеживания всего процесса, на протяжении которого яйцеклетка созревает.
Процедура проводится каждые 2-3 дня:
- первую делают на десятые сутки менструального цикла (необходимое условие: классический цикл составляет 28 дн.);
- вторую – на 13 день с целью подтверждения наличия фолликула доминантного типа;
- третью – на 14 сутки, когда должна быть овуляция;
- четвертая является контрольной процедурой и проводится спустя три дня; необходима для того, чтобы окончательно убедиться в появлении овуляции.
Время первого сеанса УЗИ может быть несколько изменено. При регулярном менструальном цикле (но он длиннее или короче обычного) первую процедуру проводят за четыре дня до середины. Когда цикл непостоянный, то диагностическое исследование можно выполнять спустя четверо суток после того, как закончится менструация.
На второй процедуре определяется доминантный фолликул, в котором происходит созревание яйцеклетки или же регрессия. При наличии неразвитой половой клетки отсутствует возможность ее выявления на экране монитора. Третье сканирование проводится непосредственно перед овуляцией.
Не стоит игнорировать контрольный сеанс. Поскольку именно он позволяет определить, произошел ли выход яйцеклетки из яичника или нет. В противном случае может потребоваться продолжение мониторинга до того момента, пока не начнутся месячные.
Как происходит процедура определения овуляции
В медицинской практике существует три разновидности УЗИ яичников.
Трансвагинально
Обследование осуществляется через внутренний половой орган женщины. На датчик надевается презерватив одноразового использования. Прибор вводят во влагалище, что позволяет за считаные минуты вывести результат на монитор.
Основной положительный момент такой методики заключается в отсутствии необходимости осуществлять специальную подготовку. Важно отметить, что процедура проводится после опорожнения кишечника. По окончании не рекомендуется кушать продукты, которые могут спровоцировать газообразование.
Метод считается одним из самых высокоинформативных. Однако не применяется во время беременности на 2-3 триместрах и не назначается девственницам.
Трансабдоминально
Яичники обследуют через стенку брюшины. Для проведения процедуры на лобок наносится специальный гель. Затем датчиком ультразвукового аппарата специалист производит круговые движения. Этого времени достаточно, чтобы получить результат.
Подобная методика проводится только после предварительной подготовки, суть которой заключается в наполнении мочевого пузыря жидкостью. При этом важно отметить, что чем больше в нем будет воды, тем точнее получится окончательный результат. Но также перед процедурой необходимо опорожнить кишечник и отказаться от пищи, вызывающей повышенное газообразование.
Основной минус такой методики в том, что она является малоинформативной.
Трансректально
Проводится крайне редко, к примеру, девочкам, которые еще не имеют интимных отношений, а также женщинам преклонного возраста. Процесс выполнения процедуры аналогичен ультразвуковому исследованию трансвагинального типа.
Признаки овуляции на УЗИ
Существуют определенные показатели, которые помогают специалисту понять, что произошел выход яйцеклетки. На экране монитора отобразятся следующие симптомы:
- наличие созревающих фолликулов непосредственно перед процессом овуляции (как правило, третья по счету процедура);
- появление жидкости за маткой;
- развитие желтого тела;
- определение фолликулярного разрыва;
- отсутствие главного элемента.
Косвенными признаками наступления овуляции являются:
- болезненные ощущения в области живота, имеющие тянущий характер;
- увеличение молочных желез;
- незначительные выделения вязкой консистенции;
- перепады настроения;
- повышенный аппетит;
- изменение вкусовых привычек.
Кроме того, на положительную динамику указывает увеличение концентрации прогестерона в составе кровяной жидкости.
Возможные нарушения
От того, как пройдет фолликулогенез, напрямую будет зависеть овуляция и наступление оплодотворения. Формирование фолликулов происходит с момента рождения. Когда наступает половое созревание, около 30 штук развиваются и растут в период менструального цикла.
Процесс формирования совершается по нескольким этапам:
- примордиальный;
- первичный;
- вторичный;
- преовуляторный.
Последнюю стадию развития проходит лишь незначительная доля фолликулов. В периоде овуляции принимает участие только один. Начинает формироваться пространство, в котором содержится яйцеклетка. Во время овуляции ее стенки разрываются. Когда все функции будут выполнены, мешочек исчезает. На его месте образуется желтое тело.
Однако если они нарушаются, то все шансы забеременеть сводятся к минимуму. Патологический процесс проявляется, как правило, следующими состояниями:
- развитие фолликула полностью отсутствует;
- формируется кистозное новообразование: фолликулы имеют значительные размеры в результате наличия большого объема жидкости;
- развивается лютеинизация, сопровождающаяся формированием желтого тела, однако разрыва оболочки, в которой размещается женская половая клетка, не наблюдается;
- обнаруживается атрезия: течение процесса проходит как обычно, но в конце отмечается неожиданное исчезновение фолликула;
- персистенция – состояние, для которого характерно наличие пузырька с яйцеклеткой, но разрыва и выхода не случается; через некоторое время он исчезает.
Если диагностируется какое-либо из выше перечисленных нарушений, проведение ультразвукового исследования будет невозможным до полного устранения патологического отклонения.
Расшифровка
Интерпретацией результатов занимается исключительно специалист, сравнивая полученные данные с показателями, соответствующими норме:
- фолликулярный рост;
- 1-8 день – отсутствует доминанта;
- 8-12 – проявляется на аппарате УЗИ, имеет размер не более 1 см;
- 12-14 – увеличивается на 5 мм;
- период овуляции;
- заметна яйцеклетка;
- утолщение фолликулярной стенки;
- исчезновение фолликула;
- наличие жидкости за областью матки;
- образование желтого тельца;
- месячные.
Как правило, значения приведенных показателей будут меняться в зависимости от того, какую фазу проходит цикл.
Заключение
Ультразвуковое исследование на определение овуляции является одним из наиболее информативных способов диагностики. Кроме того, подобная методика позволяет обнаружить имеющиеся патологические процессы в репродуктивной системе.
УЗИ яичников для выявления овуляции. Показания, как производится, результаты.
Репродуктивное здоровье для любой женщины очень важно. От состояния женских половых органов зависит самое главное, почувствует ли женщина радость материнства. Рождение ребенка – призвание любого человека, которое заложено на генетическом уровне, ведь природа требует продолжения человеческого рода.
В современное время с развитием цивилизации, распространением инфекций, передающихся половым путем, с неправильным образом жизни людей, с неразборчивостью в половых связях, не все женщины имеют возможности здоровья стать матерями. В последнее время все больше девушек стремятся к независимости, карьерному росту, а как результат – продолжение рода откладывают на потом, и хорошо, если нежелательная беременность предупреждается, а не прерывается. С возрастом (после 30-35 лет) способность забеременеть резко снижается, что связано с физиологической особенностью гормонального старения женщин.
Немного статистики! Количество бесплодных женщин в мире ежегодно растет, и статистика некоторых стран ужасает. Так, по данным ВОЗ за 2010 год распространение бесплодия в мире среди женщин фертильного возраста (от 20 до 44 лет) составляет 1,9%, а невозможность родить второго или третьего ребенка имеет каждая десятая женщина.
Наибольшие показатели женского бесплодия в странах Европы, Средней Азии и Южной Африки, Северной Америки, а также в богатых странах мира. В России, Белоруссии, Украине, Молдавии бесплодными оказываются примерно 15% семей, среди которых около половины по причине женского бесплодия. Но медицина не стоит на месте и позволяет вылечить 95% всех случаев бесплодия у женщин. Хоть этот путь часто оказывается длительным, изнурительным и дорогостоящим, те, кто настойчив и терпелив, все же могут добиться своего, главное сильно захотеть и все для этого делать. Яичники –женский парный эндокринный орган, выделяющий половые гормоны и обеспечивающий функцию размножения, вырабатывают фолликулы. Яичники находятся в малом тазу.
Строение яичника:
- белковая оболочка (зародышевая),
- корковый слой– содержит в себе фолликулы на разных этапах созревания,
- мозговое вещество – богато кровеносными сосудами и нервными волокнами.
Размеры яичников у женщин фертильного возраста:
- длина – от 2,5 до 5 см,
- ширина – от 1,5 до 3 см,
- толщина – от 0,5 до 1,5 см,
- вес – от 5 до 8 г.
В ходе различных процессов в организме (менструация, овуляция, стресс и т. д.) и с возрастом размеры яичников изменяются. С помощью маточных труб, яичниковых и маточных связок яичники соединяются с маткой.
Функции яичников:
- созревание яйцеклеток,
- продукция гормонов (эстрогены, прогестерон, андрогены).
Обе функции зависят друг от друга, без продукции гормонов нет выработки яйцеклеток и наоборот. Менструальный цикл – периодический цикл состояния женского организма. В один менструальный цикл созревает одна яйцеклетка и происходит подготовка к созреванию следующей яйцеклетки. Менструальный цикл начинается с первого дня менструации и длится в течение 28 дней до начала следующей менструации. 28 дней – нормальная длительность менструального цикла для большинства женщин, но бывают индивидуальные отклонения длительности цикла.
Фазы менструального цикла:
- Фаза созревания фолликулов
- Фаза овуляции
- Лютеиновая фаза.
Фаза созревания фолликулов начинается с первого дня менструального цикла. Фолликулы составляют основную часть яичника и представляют собой яйцеклетку, покрытую оболочками.
Процесс созревания фолликулов (фолликулогенез) очень сложный и регулируется множественными факторами.
Формирование фолликулов в организме девочки начинается еще в утробе матери и продолжается вплоть до климакса. Когда еще девочка не родилась, в ее яичниках находится до 500 тысяч фолликул, но к половому созреванию остается 4-5 десятков тысяч, а созревает всего лишь несколько сотен. Не созревающие фолликулы подвергаются рассасыванию (апоптоз – гибель фолликула).
Этапы фолликулогенеза:
- Примордиальный фолликул – первичный ооцит (незрелая половая женская клетка), покрытый фолликулярными клетками,
- Первичный фолликул – фолликулярные клетки вокруг ооцита начинают делиться и дифференцироваться в зернистые клетки, формируя фолликулярный эпителий, который покрывается соединительной тканью и образует теки — оболочку фолликула. Яйцеклетка придвигается к фолликулярной оболочке, где образуется яйценосный бугорок. Между оболочкой фолликула и овоцитом начинает выделяться прозрачная зона, представляющая собой белковую жидкость (содержит в себе, в большей степени, глюкозамины). Белковая жидкость вырабатывается зернистыми клетками и является источником питания ооцита.
- Вторичный фолликул – дальнейшее утолщение и дифференцирование фолликулярного эпителия, формирование фолликулярной полости. Клетки фолликулярного эпителия продуцируют большее количество питательной жидкости, за счет чего увеличивается размер фолликула.При этом вокруг яйцеклетки формируется прозрачная оболочка из глюкозаминов, которая в дальнейшем служит питанием для оплодотворенной яйцеклетки и клеточная оболочка из фолликулярных клеток, которую называют лучистым венцом.
- Третичный фолликул (граафов пузырек) – самая высокая степень развития фолликула, зрелый фолликул готов к овуляторной фазе менструального цикла. Третичный фолликул – самый крупный, его размер достигает 1 – 1,5 см. Ежемесячно в яичниках начинает созревать с десяток примордиальных фолликулов, но интенсивно развивается и доходит до граафова пузырька только один, остальные фолликулы подлежат атрезии (рассасыванию).
Атрезия фолликулов происходит под действием гормонов (эстрогенов), которые высвобождаются из третичного фолликула. Этот процесс необходим для того, чтобы беременность, в норме была одноплодной.
Схематическое изображение третичного фолликула (граафова пузырька) Овуляция наступает у большинства женщин на 14-й день менструального цикла или в середине цикла и длится всего лишь несколько минут. Эта фаза характеризуется выходом яйцеклетки из фолликула в маточную трубу.
Достигая своего максимального объема, третичный фолликул лопается и из него начинает вытекать фолликулярная жидкость с яйцеклеткой, покрытой прозрачной оболочкой и лучистым венцом. Яйцеклетка продвигается к маточной трубе и готова к оплодотворению. Оплодотворение происходит при слиянии яйцеклетки со сперматозоидом. При планировании беременности, ребенка «надо делать» за 3 дня до овуляции и через 1 день после нее.
Если зачатия не произошло, яйцеклетка погибает через 1 – 5 дней после овуляции.
Если овуляция прошла «удачно», с оплодотворением, наступает беременность, а если нет – наступает лютеиновая фаза менструального цикла.
Лютеиновая фаза характеризуется переходом отработанного фолликула в желтое тело. Эта фаза наступает через час после овуляции.
Формирование желтого тела:
- Фолликулярные и соединительно-тканные клетки увеличиваются в размере и наполняются жировой тканью, которая и объясняет цвет желтого тела, фолликулярные клетки преобразовываются в лютеиновые клетки.
- Максимальные размеры (до 1,8 см) желтое тело достигает через 1 неделю после овуляторной фазы менструального цикла, в этот период происходит выработка желтым телом большого количества женских гормонов (в первую очередь прогестерона).
- Обратное развитие желтого тела – утрата жировых запасов, превращение желтого тела в белое тело, прекращение выработки женских гормонов. Этот этап заканчивается через 14-15 дней после овуляции или через 28-30 дней после менструации.
- Если наступает беременность, то желтое тело не подвергается инволюции, а сохраняется на протяжении всего периода беременности.
- Если беременность не наступила, наступает менструация.
Менструация(mensis, месячные, регулы)– отслоение функционального клеточного слоя слизистой оболочки матки (эндометрия), это необходимо для подготовки матки к закреплению оплодотворенного яйца в следующем менструальном цикле. Менструация проходит в виде выделения кровянистых масс, длиться в среднем 5 дней. За время одних месячных из матки выделяется в среднем 50 мл.крови. Длительность, периодичность, обильность менструации индивидуальны у каждой женщины. Менструация может сопровождаться предменструальным синдромом и болезненностью, а может протекать, не доставляя женщине дискомфорта. Предменструальный синдром у каждой женщины индивидуален, объясняется недостаточностью женских гормонов и сокращениями матки.
Некоторые проявления предменструального синдрома и менструации:
- тянущие боли внизу живота и в поясничной области,
- отечность лица и конечностей,
- головные боли,
- слабость и головокружение,
- лабильность нервной системы, повышенная возбудимость, раздражительность,
- тошнота, рвота, частый жидкий стул.
Значительное ухудшение состояния женщины во время менструации, потеря работоспособности, активности в критические дни являются поводом для обращения к гинекологам, так как могут указывать на наличие патологических процессов в яичниках и матке, дисбаланс женских гормонов, наличие образований и другие патологии.
Схематическое изображение процессов менструального цикла, происходящих в организме женщины.
Репродуктивная система – одна из самых сложных организаций женского организма, ведь размножение – эта основная цель любого живого. Регуляция этих процессов осуществляется пятью уровнями. Каждые звенья регуляции взаимосвязаны друг с другом, при нарушении работы одного из звеньев происходит сбой во всей репродуктивной системе.
Схематическое изображение уровней регуляции репродуктивной системы.
Импульсы из окружающей и внутренней среды поступают в кору головного мозга – в экстрагипоталамические мозговые центры. Эти центры отвечают за эмоциональное состояние, стрессы, поведение. Именно это объясняет нарушение менструального цикла и изменение репродуктивных возможностей на фоне стрессовых ситуаций (например, смена климата, смерть близких, сдача экзаменов, смена работы, сильное желание забеременеть, страх нежелательной беременности и так далее).
После анализа поступившей извне информации, в коре головного мозга вырабатываются вещества, передающие нервные импульсы в гипоталамус:
- Нейротрансмиттеры:
- дофамин,
- норадреналин,
- ГАМК,
- серотонин,
- мелатонин,
- ацетилхолин.
- Нейропептиды (опиоидные пептиды):
- эндорфины,
- динорфины,
- энкефалины.
Нейротрансмиттеры и нейропептиды действуют на рецепторы гипоталамуса, где вырабатываются рилизинг-гормоны. В большинстве случаев повышенное количество этих веществ тормозят работу гипоталамуса.
Гипоталамус – это структура головного мозга, которая находится в продолговатом мозгу, содержит в себе практически все ядра регуляции нейроэндокринных процессов. Основная функция гипоталамуса – выработка рилизинг-гормонов или рилизинг-факторов. Эти факторы влияют на гипофиз.
Виды рилизинг-факторов:
- Статины – вещества, угнетающие выработку гормонов гипофиза;
- Либерины– вещества, стимулирующие выработку гормонов гипофиза. Люлиберины и их производные участвуют в работе репродуктивной системы.
Также в гипоталамусе вырабатываются гормоны окситоцин (стимулирующий тонус матки) и вазопрессин (влияет на обмен воды в организме). После полового созревания рилизинг-гормоны выделяются с постоянной регулярностью – приблизительно один раз в час. Это так называемый цирхоральный ритм. Гипофиз – это структура головного мозга, железа внутренней секреции, которая находится в турецком седле черепа. Эта железа является самой маленькой в организме человека, ее средние размеры – 5 на 15 мм, а вес всего лишь один грамм.
Гипофиз состоит из двух частей:
- Аденогипофиз (передняя доля гипофиза) вырабатывает тропные гормоны, участвующие в регуляции работы эндокринной системы.
- Нейрогипофиз (задняя доля гипофиза) вырабатывает гормоны, влияющие на регуляцию тонуса гладкой мускулатуры, сосудов.
Гипофиз выделяет гормоны, влияющие на яичники:
- Фолликулостимулирующий гормон или ФСГ – влияет на рост и созревание фолликулов.
- Лютеинизирующий гормон или ЛГ– влияет на образование желтого и белого тела в яичниках.
- Также в гипофизе вырабатывается пролактин – гормон, стимулирующий лактацию – выработку грудного молока после родов.
Все процессы в яичниках контролируются гормонами гипофизарно-гипоталамической системой, а также регулируются теми гормонами, которые выделяют сами яичники. Синтез гормонов происходит в созревающем фолликуле, а точнее, фолликулярными клетками и клетками теки фолликула.
Какие гормоны выделяются в ходе менструального цикла?
- Фолликулярная фаза менструального цикла:
- Фолликулостимулирующий гормон(ФСГ) аденогипофиза способствуют созреванию примордиального фолликула и содержащейся в ней яйцеклетки.
- Лютеинизирующий гормон (ЛГ) нейрогипофиза способствует выработке андрогенов(синтезируется клетками теки фолликула), которые, в свою очередь, являются предшественниками гормонов эстрогенов.
- Эстрогены.При росте фолликула фолликулярные клетки и клетки теки начинают продуцировать эстрогены из андрогенов. Самый высокий уровень эстрогенов вырабатывается в третичном фолликуле.
- Овуляция:
- На фоне пика выработки эстрогенов синтезируются ингибины, которые отправляют импульсы в головной мозг и способствуют повышенной выработке рилизинг-гормонов в гипоталамусе и резкому повышению уровня лютеинизирующего и фолликулостимулирующего гормонов. В результате этого происходит овуляция – выход яйцеклетки из фолликула.
- Биологически активные вещества:коллагеназа, плазмин, простогладины, окситацин и релаксин – способствуютразрыву теки фолликула. Все эти биологически активные вещества вырабатываются клетками самого фолликула.
- Лютеиновая фаза менструального цикла:
- Постепенное снижение уровня эстрогенов, фолликулостимулирующего илютеинизирующего гормонов, одновременно лютеинизирующий гормон способствует началу образования желтого тела.
- Выработка прогестерона и эстрогенов клетками желтого тела, пик выработки этих гормонов наблюдается через одну неделю после овуляции.
- При формировании белого тела происходит резкое снижение уровня эстрогенов и прогестерона, на этом фоне происходит менструация.
Гомоны яичников являются стероидами.
Группы стероидных женских половых гормонов:
- Эстрогены: эстрадиол, эстриол, эстрон. В яичниках каждый день выделяется около 200 мкг этих гормонов, а в период овуляции – около 500 мкг. Нормальные и небольшие дозы эстрогеновспособствуют созреванию фолликула в яичнике, пролиферации и секреции эндометрия матки. Но увеличенные дозы эстрогенов подавляют овуляторную способность яичников и даже могут привести к атрофическим процессам в половых железах, а также способствуют разрастанию и утолщению эндометрия, образованию миотических узлов в матке.
- Гестогены: прогестерон. В период созревания фолликула прогестерона вырабатывается от 0,75 до 2,5 мг, а в период формирования желтого тела – до 20 мг. Прогестерон – гормон зачатия и наступления беременности. Он влияет на продвижении яйцеклетки по маточной трубе после овуляции, закрепление оплодотворенной яйцеклетки в матке, в первом триместре прогестерон благоприятствует развитию плодаи плаценты, регулирует тонус матки, препятствуя ее сокращению во время беременности, а также способствует расширению матки по мере роста плода. Увеличенные дозы прогестерона используют для оральной контрацепции из-за подавления овуляции.
- Андрогены: тестостерон, андростендион. Кроме яичников андрогены секретируют надпочечники. Из андрогенов в яичниках образуются эстрогены, также в небольшом количестве они способствуют пролиферации и секреции эндометрия матки. Андрогены большую роль играют в репродуктивной системе мужчин. Большое количество мужских гормонов в течение длительного периода в женском организме приводят к увеличению клитора и половых губ, нарушению овуляторной способности яичников и появлению вторичных мужских половых признаков.
Ко всем половым гормонам в некоторых органах есть рецепторы – клетки-мишени. Только органы, содержащие такие клетки чувствительны к действию половых гормонов. Положительное воздействие эстрогенов на органы репродуктивной системы возможны только при наличии в организме достаточного количества фолиевой кислоты (витамин В9) Органы мишени – органы чувствительные к половым гормонам яичников.
- Матка. В процессе менструального цикла изменению подвергается только эндометрий. В эндометрии различают базальный и функциональные слои. Функциональный слой отторгается во время менструации, а базальный способствует восстановлению функционального слоя.
Изменения, которым подвергается эндометрий:
- Пролиферация – происходит параллельно созреванию фолликула. В этот период эндометрий представляет собой цилиндрический эпителий с трубчатыми железами. Клетки цилиндрического эпителия размножаются. Пролиферация эндометрия регулируется эстрогенами.
- Секреция– происходит во время лютеиновой фазы менструального цикла. При этом железами эндометрия секретируется жидкость, содержащая в себе гликоген, гликозаминогликаны и протеиды. Сосуды эндометрия увеличиваются в размерах, изгибаются и расширяются. Так матка готовится к прикреплению оплодотворенной яйцеклетки, наилучшие условия для этого наблюдаются через 1 неделю после овуляции. Толщина эндометрия достигает 8 мм. Этот процесс регулируется гормонами, вырабатываемыми желтым телом (прогестероном и эстрогенами). Если не наступила беременность, после снижения активности желтого тела, образования белого тела и снижения уровня женских гормонов происходит нарушение питания эндометрия. Из базального слоя выделяется биологически активные вещества (релаксин), которые способствуют подготовке к десквамации и отторжению функционального слоя.
- Десквамация (отслаивание эпителия) и отторжение эндометрия соответствуют менструации. Развивается на фоне значительного снижения уровня прогестерона и эстрогенов. Сосуды эндометрия сужаются, а затем резко расширяются, что приводит к их разрыву и появлению кровянистых выделений из влагалища.
- Регенерация (восстановление) эндометрия наступает сразу после отторжения и полностью происходит к концу менструации. Восстановление эндометрия происходит за счет базального слоя.Эндометрий готов к следующему менструальному циклу.
- Маточные трубы – основная функция их включается во время овуляции и в лютеиновую фазу менструального цикла. Под действием эстрогенов и прогестерона, начинает функционировать реснитчатый эпителий маточных труб, реснички способствуют продвижению яйцеклетки в полость матки. Также в этот период происходит сокращение гладкой мускулатуры маточной трубы, необходимые для продвижения яйцеклетки.
- Влагалище –под действием эстрогенов перед началом овуляции во влагалище выделяется большее количество смазочной жидкости, которая необходима для лучшего продвижения сперматозоидов к яйцеклетке.
- Молочная железа – в яичниках и в гипофизе выделяется гормоны пролактин и окситоцин, которые способствуют выработке грудного молока в молочной железе. Эстрогены способствуют увеличению молочной железы, формированию молочных протоков и увеличению сосков во время полового созревания девочки.
- Кожа – под действием эстрогенов и андрогенов в коже образуется коллаген, благодаря которому кожа гладкая. Чем меньше эстрогенов вырабатывается в организме женщины, тем раньше наступает старение кожи. Чем больше андрогенов, тем более развит волосяной покров кожи, на коже могут быть акне.
- Костная система – женские половые гормоны способствуют хорошему усвоению кальция костной тканью. При недостаточном уровне этих гормонов, наблюдается повышенная ломкость костей.
- Жировая ткань–при нарушении уровня гормонов яичников происходит нарушение метаболизма жировой ткани. При повышенном уровне эстрогенов – женщина склонна к полноте.
- Действие половых гормонов на обмен веществ:
- Минеральный обмен– задержка натрия и воды в тканях, усвоение кальция и фосфора костной тканью
- Углеводный обмен – повышает уровень глюкозы, гликогена и других углеводов в мышечной ткани,
- Обмен жиров – снижает количество холестерина в крови, стимулирует выработку аминокислот,
- Свертывающая система крови – эстрогены снижает уровень тромбоцитов.
На репродуктивную систему женщины также влияет состояние и других эндокринных желез: щитовидной железы и надпочечников.
Дисбаланс гормонов щитовидной железы влияет на:
- синтезирование половых стероидных гормонов в яичниках;
- гипоталамо-гипофизарную систему, нарушая баланс рилизинг-гормонов и фолликулостимулирующего и лютеинизирующего гормонов, что проводит к нарушению регуляции менструального цикла;
- обмен веществ, тем самым нарушая чувствительность органов-мишеней к половым гормонам;
Нарушения репродуктивной системы при заболеваниях щитовидной железы:
- отсутствие овуляции,
- дисменорея или аменорея – нарушение цикла или отсутствию менструации,
- отсутствие становления менструации в подростковом возрасте у девочек,
- бесплодие,
- невынашиваемость беременности.
Взаимосвязь гормонов яичников и щитовидной железы можно объяснить сходством химической структуры фолликулостимулирующего, лютеинизирующего и тиреотропного гормонов. В надпочечниках синтезируются стероидные гормоны, в том числе андрогены и в небольшом количестве эстрогены. Андрогены надпочечников являются резервными андрогенами для синтеза эстрогенов. При нарушении функции надпочечников с их гиперфункцией (например, гиперкортицизм, опухоль надпочечников) возможно повышение уровня эстрогенов и андрогенов, и как результат – нарушение овуляторной функции яичников, сбои менструального цикла, появление вторичных мужских признаков. УЗИ – ультразвуковое исследование внутренних органов. На современном этапе в медицине ультразвуковая диагностика стала одним из незаменимых доступных методов исследования, так как это эффективный и безопасный метод. Метод ультразвуковых исследований основан на пьезоэлектрическом эффекте. Ультразвуковое исследование также называют эхография или сонография.
- Физические характеристики УЗИ:
- Пьезоэлектрический эффект – явление поляризации диэлектрика в результате механических воздействий. В аппарате УЗИ пьезоэлектрический эффект выполняет датчик УЗИ, который способен преобразовывать электрический ток в ультразвуковой.
- Поляризация диэлектрика–смена электрических диполей в диэлектрике.
- Диэлектрик – нейтральное вещество, которое не проводит электрический ток. При проведении УЗИ диэлектриком является специальный гель, которым обрабатывают кожу над исследуемым органом.
- Принцип метода ультразвукового исследования. Ультразвуковая волна проходит в тело, а встречаясь с плотной тканью, возвращается назад к датчику. Через жидкие среды ультразвуковые волны походят насквозь, и отображаются только тогда, когдасталкиваются с другой плотной стенкой органа или его структуры. Измеряя длину ультразвукового луча и сопоставивши эти измерения со всеми измерениями по кругу органа, компьютер анализирует и воспроизводит суммарное изображение органа и его структур.
- Что обследуют с помощью ультразвуковой диагностики:
- органы брюшной полости,
- органы полости малого таза (яичники, трубы, матка, шейка матки),
- плод у беременных, плаценту,
- головной мозг у младенцев,
- лимфатические узлы,
- щитовидную железу,
- плевральную полость,
- мягкие ткани,
- сосуды и так далее.
- Преимущества метода:
- неинвазивный метод,
- безболезненная процедура,
- визуализирующий метод: получение изображения, возможность сохранить полученные данные на электронном или бумажном носителе, что важно для диагностики и сравнения в динамике,
- информативность и точность,
- безопасность – не используется рентгеновские лучи, как во многих других визуализирующих методах (рентгенография, рентгеноскопия, компьютерная томография и другие),
- занимает мало времени, результат можно получить непосредственно сразу после исследования,
- возможность определять движения, например, при исследованиибеременных,
- УЗИ Допплера применяют при исследовании сосудов, этот метод основан на преобразовании звука, поэтому результатполучают в виде звуковой волны, а не изображения.
О необходимости проведения ультразвуковой диагностики яичников решает врач гинеколог или эндокринолог. Также возможно проведение данного метода исследования по желанию самой женщины (например, при планировании беременности).
В каких ситуациях Ваш доктор может порекомендовать УЗИ яичников?
- Профилактические гинекологические осмотры,
- нарушение менструального цикла – нерегулярность менструального цикла или отсутствие менструации,
- сильные боли во время менструации, длительные и/или обильные менструальные кровотечения,
- боли внизу живота и в пояснице,
- определение сроков овуляции,
- резкие боли в животе в середине цикла (подозрение на апоплексию яичника),
- подтверждение наступления беременности,
- маточные кровотечения, кровомазания, не связанные с менструацией,
- необходимость определения овуляции при планировании беременности,
- болезненность во время полового контакта,
- рост объема живота, при подозрении кистозных образований на яичниках,
- невынашиваемость беременности,
- патология шейки матки,
- наличие любых заболеваний, передающихся половым путем, дисбиоза влагалища и других воспалительных процессов половых органов,
- отсутствие беременности в течение 2-х лет, при условии регулярного незащищенного полового контакта пары,
- патологические процессы в молочной железе (мастопатия, опухоли, кистозные образования и другое),
- патологии щитовидной железы или надпочечников,
- онкологические заболевания любых органов с целью исключить метастазы,
- изменения баланса половых гормонов,
- контроль экстракорпорального оплодотворения (ЭКО),
- выявление врожденных аномалий развития половых органов, появление выраженных вторичных мужских половых признаков у женщин,
- другие патологические и физиологические состояния организма.
Когда необходимо определять овуляцию яичника с помощью УЗИ-диагностики?
- Дисменорея – нарушение цикличности менструального цикла;
- Аменорея – отсутствие менструации;
- При необходимости стимуляции овуляции, если менструальный цикл проходит без выхода зрелой яйцеклетки;
- Бесплодие – если не наступает беременность в течение 2-х лет ее планирования;
- Подготовка к получению яйцеклеток для проведения экстракорпорального оплодотворения;
- Выявление дисбаланса половых гормонов в крови,
- Планирование беременности, если в анамнезе была невынашиваемость плода, апоплексия яичников и так далее.
Зачем необходимо определять сроки овуляции?
- для установления наличия или отсутствия овуляции как таковой,
- для определения сроков овуляции при планировании беременности (когда самый благоприятный период для зачатия)
- для подбора контрацепции,
- для определения благоприятного периода забора яйцеклеток при проведении экстракорпорального оплодостворения.
Методика УЗИ-диагностики очень простая. Для определения овуляции УЗИ необходимо начинать проводить с 8-го дня менструального цикла, когда уже можно увидеть доминирующий фолликул, а к середине цикла, а точнее, на 12-16 день менструального цикла (в среднем 14-й день) уже можно выявить овуляцию.
Существует три вида УЗИ-диагностики яичников:
- Трансвагинальная УЗИ-диагностика – яичники обследуются через влагалище. При этом на специальный датчик для трансвагинального УЗИ надевают одноразовый презерватив. Датчик со специальным гелем вводится во влагалище, и получают результат на экран компьютера в течение нескольких минут. Преимуществом данного метода является отсутствие необходимости специальной подготовки. Но все же исследование необходимо проводить после опорожнения кишечника и перед процедурой не употреблять продукты,провоцирующие повышенное газообразование в кишечнике.Этот метод высокоинформативный при исследовании яичников. Его нельзя применять только у беременных во ІІ и ІІІ триместре и у девственниц.
- Трансабдоминальная УЗИ-диагностика – при исследовании яичников через стенку брюшной полости. Приэтом специальный гель наносится на лобковую область живота, затем датчиком аппарата УЗИ врач-диагност проводит круговые движения. Несколько минут и получен результат. Этот метод требует специальной подготовки – наполнение мочевого пузыря, при чем, чем больше, тем достовернее результаты, опорожнение кишечника и воздержание от переедания и употребления пищи, вызывающей газообразование в кишечнике. Недостатком этого метода является мало информативность, по сравнению с трансвагинальным ультразвуковым исследованием. При беременности на сроке более 12 недельиспользуют только трансабдоминальное УЗИ.
- Трансректальное УЗИ – используется редко, например, у девочек, не живущих половой жизнью и у пожилых пациенток. Методика идентичная трансвагинальному УЗИ.
Медицина не стоит на месте и поэтому на современном этапе есть возможность получать трехмерное изображение органов с помощью ультразвуковой диагностики. Это дает возможность более качественно оценивать состояние яичников и других органов. Для этого используют трехмерный УЗИ-аппарат. При этом подходит как трансабдоминальное, так и трансвагиналное УЗИ.
Что можно определить при УЗИ яичников?
- размеры яичников,
- форму яичников,
- наличие патологических включений в гонадах,
- структуру органа,
- связь яичников с окружающими органами и тканями,
- наличие и состояние доминирующего фолликула,
- выход яйцеклетки из фолликула,
- желтое тело в яичнике,
- состояние близлежащих органов, состояние маточных труб можно определить только при введении в них контрастного вещества,
- наличие жидкости в малом тазу.
Норма показателей УЗИ яичников:
- объем яичника составляет до 12 мл3,
- в каждом яичнике определяется около десятка незрелых фолликулов и только один доминантный;
- яичники могут прилегать к матке или располагаться на небольшом расстоянии от нее;
- в лютеиновую фазу всегда определяется желтое тело.
Динамика изменений яичника на УЗИ в разные фазы менструального цикла:
- Фолликулярная фаза:
- До 8-го дня после менструации в яичнике нельзя определить наличие доминирующего фолликула;
- С 8-го дня размер фолликула достигает 10 мм, уже визуализируется при УЗИ-диагностике;
- К 12-му дню размер фолликула 15мм – это третичный фолликул,
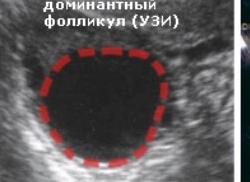
- К 14-15 дню фолликул готов к овуляции, его размер около 20-21 мм. Размеры фолликула около 17 мм уже говорят о предстоящей овуляции.
- Овуляция.
УЗИ-признаки приближающейся овуляции:
- размер доминирующего фолликула 17 мм и более,
- визуализация в фолликуле яйценосного бугорка,
- утолщение теки фолликула.
УЗИ-признаки прошедшей овуляции:
- доминантный фолликул уже не определяется или резко уменьшенный в размерах,
- небольшое количество жидкости в малом тазу (дугласовом пространстве – пространстве между прямой кишкой и маткой),
- Лютеиновая фаза: на УЗИ можно увидеть круглый мешочек на яичнике – желтое тело, которое образовывается всегда после овуляции, не зависимо от оплодотворения яйцеклетки. При благоприятном фоне для зачатия размер желтого тела составляет 18 мм. Если желтое тело имеет размеры более 23 мм – это говорит о наступлении беременности. Если беременность не наступила, большие размеры желтого тела могут указывать на наличие кист фолликула или желтого тела (в этом случае, овуляция обычно не происходит).
- Во время менструации в яичнике определяются фолликулы мелких размеров до 8 мм.
- Кисты яичников: фолликулярная или функциональная киста, киста желтого тела, эндометриоз яичника, тератодермоидная киста и другие. На УЗИ могут проявляться как увеличенные размеры фолликула или желтого тела,и как дополнительные образования.
- Образования в яичниках (доброкачественные и онкологические) на УЗИ видны как патологические плотные образования в строме яичников или плотно прилегающие к ним.
- Поликистоз яичников характеризуется наличием множества кист на обоих яичниках. Развитие поликистоза связано с нарушением баланса половых гормонов.
- Воспалительный процесс в яичниках (воспаление, вызванное заболеваниями, передающимися половым путем).На УЗИ наблюдается увеличение размера яичника, утолщение наружной оболочки, увеличение и расширение кровеносных сосудов в строме яичника.
- Истощение яичников, обычно наступает перед климактерическим периодом в норме, также может наблюдаться при неправильном образе жизни женщины (наркомания, голодание, чрезмерные занятия спортом, избыток или недостаток массы тела и другое). При УЗИ – исследовании на истощение яичников указывает небольшое количество незрелых фолликулов (единичные в каждом).
Базальная температура тела измеряется в прямой кишке обычным термометром по утрам, когда женщина еще не встала с кровати. При этом девушке необходимо вести здоровый и правильный образ жизни, так как любые стрессовые состояния влияют на результат, искажая его. По результатам составляют температурный график. Сразу после овуляции и при функционировании желтого тела в яичнике, базальная температура увеличивается в среднем на 0,5 градусов. Когда температура повысилась – произошла овуляция, поэтому необходимо стараться над зачатием ребенка. Если базальная температура не повышается в середине цикла, это указывает на то, что овуляция не произошла. Падение базальной температуры после «овуляторного подъема» до наступления менструации может указывать на недостаточное синтезирование прогестерона желтым телом. В аптечной сети представлен ассортимент экспресс тестов, в том числе на овуляцию. Этот тест очень удобный, так как его можно использовать дома. Для исследуемого материала используют мочу. Тест содержит в себе индикатор на лютеинизирующий гормон (ЛГ). Если тест показывает одну полоску – овуляция не произошла, а две полоски указывают на овуляцию, то есть самый благоприятный период для зачатия ребенка. Этот тест необходимо проводить неоднократно, а ежедневно, начиная с 12-го дня менструального цикла, пока не получится положительный результат. Этот метод также удобный и можно проводить в домашних условиях. Такой микроскоп можно приобрести в аптечной сети. В качестве исследуемого материала используют слюну. Слюна под действием половых гормонов изменяется. Перед овуляцией наблюдается повышение уровня эстрогенов, что действует на состав слюны. Утреннюю слюну (сразу после пробуждения, до приема пищи) капают на стеклышко микроскопа, когда слюна высохнет, в микроскопе рассматривают слюну. При готовности овуляции слюна под микроскопом выглядит как листья папоротника. Если овуляция не наступает, слюна под микроскопом выглядит в виде отдельных точек. Этот метод используется редко, так как он малодоступный, необходимо посещать лабораторию и сдавать венозную кровь. При лабораторной диагностике овуляции определяют уровень половых гормонов в середине менструального цикла. Если менструальный цикл нерегулярный, то использование этого метода не совсем обоснованный. Признаком овуляции является повышение уровня фолликулостимулирующего и лютеинизирующего гормонов, а также повышение уровня прогестерона во второй половине менструального цикла. Если овуляция не происходит, наблюдается повышение уровня андрогенов и понижение уровня эстрогенов.
Будьте здоровы!
Специальность: Врач детский фтизиатр І категории