Инсулин через 2 часа после еды норма
Инсулин после еды норма
Для здоровых людей норма инсулина в крови равняется 3,0–25,0 мкЕд/мл. У детей этот показатель несколько ниже – 3,0–20,0 мкЕд/мл. Более высокие значения допускаются у беременных женщин (6,0−27,0 мкЕд/мл.) и пожилых людей, чей возраст превышает 60 лет (6,0–35,0 мкЕд/мл.).
Оглавление:
Изменение количества этого гормона в крови может свидетельствовать о наличии различных заболеваний.
Почему важна норма инсулина?
Основной функцией данного гормона является поддержание на нужном уровне количества глюкозы в крови. Также он регулирует обмен жиров и белков, трансформируя в мышечную массу поступающие с едой питательные вещества. Соответственно, при нормальном уровне инсулина в нашем организме:
- активно синтезируется белок, необходимый для создания мышц;
- поддерживается равновесие между синтезом и катаболизмом белка (то есть создается мышц больше, нежели разрушается);
- стимулируется образование гликогена, требуемого для повышения выносливости и регенерации мышечных клеток;
- в клетки регулярно поступают глюкоза, аминокислоты и калий.
Основными признаками колебаний количества данного гормона в крови является учащенное мочеиспускание, медленное заживление ран, постоянная усталость, зуд кожных покровов, нехватка энергии и сильная жажда. Иногда к этому приводит передозировка инсулина или же, наоборот, его недостаток, часто бывающие у диабетиков, еще не научившихся правильно рассчитывать дозу вводимого препарата.
Инсулин выше нормы
Длительное превышение нормального уровня инсулина грозит необратимыми патологическими изменениями во всех жизненно важных системах человеческого организма. Высокое содержание его в крови может быть обусловлено:
- интенсивными физическими нагрузками (особенно у женщин);
- постоянными стрессами;
- некоторыми заболеваниями печени;
- наличием диабета 2 типа;
- акромегалией (хроническим избытком гормона роста);
- синдромом Кушинга;
- ожирением;
- дистрофической митотонией (нервно-мышечным заболеванием);
- инсулиномой (опухоль, продуцирующая инсулин);
- нарушением резистентности клеток к углеводам и инсулину;
- поликистозом яичников (у женщин);
- сбоем функционирования гипофиза;
- раковыми и доброкачественными опухолями надпочечников;
- заболеваниями поджелудочной железы (рак, специфические новообразования).
Резкое повышение количества данного гормона в крови вызывает падение уровня сахара, сопровождающееся дрожью, потливостью, сердцебиением, внезапными приступами голода, тошнотой (особенно натощак) обмороком. Причиной такого состояния может стать и передозировка инсулина, а это значит, что пациентам, использующим данный препарат, нужно максимально внимательно рассчитывать его дозу.
Инсулин ниже нормы
Низкий уровень инсулина говорит о нарушениях в работе организма, которые могут быть вызваны:
- диабетом 1 типа;
- малоподвижным образом жизни;
- диабетической комой;
- нарушениями в работе гипофиза (гипопитуитаризм);
- длительными, непосильными физическими нагрузками, в том числе натощак;
- ежедневным употреблением большого количества рафинированных углеводов (изделий из белой муки, сахара);
- хроническими и инфекционными заболеваниями;
- нервным истощением.
Недостаток данного гормона блокирует поступление глюкозы в клетки, увеличивая ее концентрацию в крови. В результате повышенный уровень сахара провоцирует появление сильной жажды, беспокойства, внезапных приступов голода, раздражительности, учащенного мочеиспускания. Поскольку в некоторых случаях симптомы высокого и низкого содержания инсулина в крови схожи, диагностика осуществляется путем проведения соответствующих исследований крови.
Как узнать, в норме ли показатели инсулина?
Обычно исследование, проверяющее, соответствует ли норме количество инсулина в крови у взрослых женщин и мужчин, проводится натощак, так как после еды концентрация гормона повышается в ответ на поступление в организм углеводов. Не действует это правило только для малышей. У них в крови уровень инсулина остается неизменным даже после плотного обеда. Зависимость количества данного гормона от процесса пищеварения формируется в процессе полового созревания.
Также за 24 часа до сдачи крови на анализ не рекомендуется принимать лекарства. Однако пациент должен предварительно оговорить такую возможность со своим лечащим врачом.
Наиболее точные данные получают в результате сочетания двух видов анализа на инсулин: утром берут кровь натощак, затем дают выпить пациенту раствор глюкозы и осуществляют повторный забор материала через 2 часа. На основе этого делаются выводы о повышении/понижении в кровотоке уровня этого гормона. Только таким образом, можно увидеть полную картину функционирования поджелудочной железы у мужчин, женщин и детей. Для проведения обоих видов исследований требуется венозная кровь.
Источник: http://adiabetic.ru/lechenie/norma-insulina-v-krovi-natoshhak.html
Нормы инсулина после нагрузки глюкозой через 2 часа
При сахарном диабете 2 типа очень важно выявить, насколько чувствительны периферические клетки к гормону, для этого определяется как глюкоза, так и инсулин после нагрузки норма через 2 часа.
Такое исследование разрешается как в детском возрасте (от 14 лет), так и взрослым, пожилым и даже беременным женщинам с большим сроком.
Являясь достаточно простым методом диагностики, глюкозотолерантный тест позволяет с точностью определить уровень сахара и инсулина в крови. Как его проводят и какими считаются нормальные показатели инсулина после еды? Будем разбираться.
Когда нужно сдавать анализ?
Поскольку сахарный диабет является очень распространенной болезнью, ВОЗ настоятельно рекомендует сдавать анализ на содержание глюкозы и инсулина как минимум дважды в год.
Такие мероприятия обезопасят человека от серьезных последствий «сладкой болезни», которая иногда прогрессирует достаточно быстро без каких-либо ярко выраженных признаков.
Хотя, на самом деле, клиническая картина диабета очень обширная. Главными симптомами заболевания считается полиурия и неутолимая жажда.
Эти два патологических процесса вызваны увеличением нагрузки на почки, которые фильтруют кровь, освобождая организм от всевозможных токсинов, в том числе от переизбытка глюкозы.
Также могут быть сигналами, свидетельствующими о развитии диабета, хотя менее выраженными, следующие признаки:
- стремительное снижение массы тела;
- постоянное чувство голода;
- сухость в ротовой полости;
- покалывание или онемение ног;
- головная боль и головокружения;
- расстройство пищеварения (тошнота, рвота, диарея, метеоризм);
- ухудшение работы зрительного аппарата;
- повышение кровяного давления;
- снижение концентрации внимания;
- повышенная утомляемость и раздражительность;
- проблемы сексуального характера;
- у женщин – нарушение менструального цикла.
При выявлении у себя таких признаков человеку следует срочно обратиться к доктору. В свою очередь, специалист зачастую направляет сделать экспресс-метод на определение уровня глюкозы. Если результаты говорят о развитии преддиабетического состояния, врач направляет на прохождение теста с нагрузкой.
Именно это исследование поможет определить степень толерантности к глюкозе.
Показания и противопоказания к исследованию
Тест с нагрузкой помогает определить функционирование поджелудочной железы. Сущность анализа заключается в том, что пациенту вводят определенное количество глюкозы, а после двух часов берут кровь для ее дальнейшего исследования. В поджелудочной железе находятся бета-клетки, которые отвечают за продуцирование инсулина. При сахарном диабете происходит поражение 80-90% таких клеток.
Существует два вида такого исследования – внутривенный и пероральный либо оральный. Первый метод применяют очень редко. Такой способ введения глюкозы пригодится только в том случае, когда пациент сам не в состоянии выпить подслащенную жидкость. Например, при беременности либо желудочно-кишечных расстройствах. Второй тип исследования заключается в том, что больному необходимо выпить сладкую воду. Как правило, в 300 мл воды разводится 100 мг сахара.
При каких же патологиях врач может назначить прохождение глюкозотолерантного теста? Список их не так уж мал.
Анализ с нагрузкой проводится при подозрении:
- Сахарного диабета 2 типа.
- Сахарного диабета 1 типа.
- Гестационного диабета.
- Метаболического синдрома.
- Преддиабетического состояния.
- Ожирения.
- Дисфункции поджелудочной железы и надпочечников.
- Нарушения работы печени или гипофиза.
- Различных эндокринных патологий.
- Нарушения глюкозотолерантности.
Тем не менее, существуют некоторые противопоказания, при которых проведение данного исследования придется отложить на некоторое время. К ним относятся:
- воспалительный процесс в организме;
- общее недомогание;
- заболевание Крона и язвенная болезнь;
- проблемы с приемом пищи после операции на желудке;
- геморрагический инсульт в тяжелой форме;
- отечность мозга либо инфаркты;
- применение противозачаточных средств;
- развитие акромегалии либо гипертиреоза;
- прием ацетозоламида, тиазидов, фенитоина;
- употребление ГКС и стероидов;
Помимо этого исследование следует отложить при наличии дефицита магния и кальция в организме.
Подготовка к сдаче анализа
Чтобы получить наиболее достоверные результаты, необходимо знать как подготовиться к сдаче крови на сахар. Во-первых, хотя бы за 3-4 дня до теста с нагрузкой глюкозой не нужно отказываться от пищи, содержащей углеводы. Если пациент будет пренебрегать едой, это, несомненно, отразиться на результатах его анализа, показав заниженное содержание глюкозы и инсулина. Поэтому можно не переживать, если в определенном продукте будет содержаться 150г и более углеводов.
Во-вторых, перед забором крови как минимум на протяжении трех дней запрещается принимать некоторые препараты. К ним относятся пероральные контрацептивы, глюкокортикостероиды и тиазидные мочегонные средства. А за 15 часов до теста с нагрузкой запрещается принимать алкоголь и пищу.
Кроме того, на достоверность результатов влияет общее самочувствие больного. Если человек за день до анализа выполнял непосильную физическую работу, итоги исследования с большой вероятностью окажутся неправдивыми. Поэтому перед забором крови пациенту необходимо хорошенько выспаться. Если же больному приходится сдавать анализ после ночной смены – лучше перенести это мероприятие.
Нельзя также забывать о психоэмоциональном состоянии: стрессы также влияют на процессы обмена в организме.
Расшифровка результатов исследования
После того, как врач получает на руки результаты теста с нагрузкой, он может поставить точный диагноз своему пациенту.
В некоторых случаях, если специалист сомневается, он направляет больного для проведения повторного анализа.
Начиная с 1999 года ВОЗ установила определенные показатели глюкозотолерантного теста.
Приведенные ниже значения касаются забора крови, произведенного из пальца, и показывают нормы глюкозы в разных случаях.
Касательно нормальных показателей глюкозы в венозной крови, то они немного отличаются от выше приведенных значений.
В следующей таблице можно ознакомиться с показателями.
Какова же норма инсулина до и после нагрузки? Следует отметить, что показатели могут немного отличаться в зависимости от того, в какой лаборатории пациент проходит данное исследование. Однако наиболее распространенными значениями, которые свидетельствуют о том, что с углеводным обменом у человека все в порядке, являются следующие:
- Инсулин до нагрузки: 3-17 мкМЕ/мл.
- Инсулин после нагрузки (через 2 часа): 17,8-173 мкМЕ/мл.
Каждый 9 из 10 пациентов, который узнает о диагностированном сахарном диабете, впадает в панику. Однако расстраиваться нельзя. Современная медицина не стоит на месте и разрабатывает все более новые методы борьбы с данным недугом. Главными составляющими успешного выздоровления остаются:
- инсулинотерапия и применение препаратов;
- постоянный контроль гликемии;
- ведение активного образа жизни, то есть занятия лфк при сахарном диабете любого типа;
- соблюдение сбалансированного питания.
Глюкозотолерантный тест – достаточно надежный анализ, который помогает определить не только величину глюкозы, но и инсулин с нагрузкой и без нее. При соблюдении всех правил пациент получит наиболее достоверные результаты.
В видео в этой статье рассказано, как подготовиться к сдаче анализа.
Источник: http://diabetik.guru/injections/insulin-posle-nagruzki-norma-cherez-2-chasa.html
Норма инсулина в крови у человека
Поджелудочная железа – это эндокринный орган. Каждая ее часть выделяет собственный гормон, жизненно необходимый человеку.
В бета-клетках органа образуется инсулин – гормон, выполняющий множество важных функций в организме.
Его недостаток, как и переизбыток, ведет к различным заболеваниям.
Значение и основные функции инсулина
Изначально поджелудочная железа синтезирует неактивный гормон. Затем, проходя несколько этапов, он переходит в активную форму. Белковое соединение является своеобразным ключом, с помощью которого глюкоза проникает во все ткани и органы.
В мозг, глаза, почки, надпочечники и кровеносные сосуды глюкоза попадет и без инсулина. Если в крови его не хватает, то органы начинают перерабатывать лишнюю глюкозу, тем самым подвергая себя большой нагрузке. Именно поэтому при диабете эти органы считаются «мишенями» и поражаются в первую очередь.
Остальные ткани пропускают глюкозу только с помощью инсулина. Попав в нужное место, глюкоза превращается в энергию и мышечную массу. Гормон вырабатывается непрерывно, в течение всего дня, но во время приема пищи выделение идет в большем объеме. Это нужно для предотвращения скачков сахара.
- Помогает глюкозе проникать в ткани и образовывать энергию.
- Снижает нагрузку на печень, которая синтезирует глюкозу.
- Способствует проникновению некоторых аминокислот в ткани.
- Участвует в обмене веществ, особенно, в углеводном обмене.
- Основная функция вещества — гипогликемическая. Кроме пищи, употребляемой человеком, сам организм синтезирует большое количество гормонов, повышающих уровень глюкозы в крови. К ним относятся адреналин, гормон роста, глюкагон.
Диагностика и норма в зависимости от возраста
Чтобы узнать свой уровень гормона, важно правильно подготовиться к сдаче крови.
Подготовка к сдаче анализа:
- Кровь необходимо сдавать натощак.
- Накануне должен быть легкий ужин, минимум за 8 часов до сдачи анализа.
- С утра разрешается выпить кипяченой воды.
- Чистить зубы и пользоваться ополаскивателем не рекомендуется.
- За 2 недели до обследования пациент должен прекратить прием всех лекарственных препаратов. В противном случае врач должен указать, какое лечение получает человек.
- За несколько дней до обследования необходимо отказаться от вредной пищи: жирной, жареной, маринованной и соленой, а также от алкогольных напитков и фастфуда.
- За день до исследования нужно оградить себя от занятий спортом и стрессовых перегрузок.
Результат, полученный при сдаче анализа крови на инсулин, малоинформативен без результата анализа крови на сахар. Лишь оба показателя в совокупности дают полную картину состояния организма. Для этого пациенту проводят нагрузочный и провокационный тесты.
Нагрузочный тест покажет, насколько быстро инсулин реагирует на поступление в кровь глюкозы. При его запаздывании устанавливается диагноз скрытый сахарный диабет.
Проводится это тестирование следующим образом. Натощак берется кровь из вены. Затем пациент выпивает некоторое количество чистой глюкозы. Повторное определение сахара в крови производится через 2 часа после нагрузки.
Таблица для оценки результатов:
Провокационный тест или проба с голоданием длится более суток. Сначала пациент сдает кровь натощак. Затем еще сутки ничего не ест, и периодически сдает кровь. Во всех образцах определяются одни и те же показатели: инсулин, глюкоза, С-пептид. У женщин и у мужчин показатели нормы одинаковы.
Таблица оценки результатов по количеству инсулина в крови:
О чем говорит высокий уровень?
Гиперинсулинемия обычно наблюдается через некоторое время после еды. Но даже в этом случае его уровень не должен превышать верхнюю границу.
Высокое содержание гормона в крови сопровождается следующими признаками:
- постоянное чувство голода, сопровождающееся тошнотой;
- учащенное сердцебиение;
- повышенная потливость;
- дрожь в руках;
- частая потеря сознания.
Заболевания, сопровождающиеся повышением инсулина в крови:
- Инсулинома – доброкачественное новообразование поджелудочной железы. Оно поражает островки Лангерганса и стимулирует повышенное образование инсулина. При постановке такого диагноза больному назначается хирургическое лечение. После удаления опухоли у 8 человек из десяти наступает полное выздоровление.
- Сахарныйдиабет 2 типа. Основной причиной его развития является инсулинорезистентность. Клетки теряют чувствительность к гормону и подают сигнал поджелудочной железе о том, что в крови его мало. Она начинает выделять большее количество гормона, что приводит к гиперинсулинемии.
- Акромегалия или гигантизм. Данное заболевание сопровождается выработкой большого количества гормона роста.
- Синдром Кушинга сопровождается высоким уровнем глюкокортикостероидов в крови, в ответ на это поджелудочная железа вырабатывает большое количество своего гормона.
- Поликистоз яичников – заболевание, характеризующееся гормональным сбоем в организме, который приводят к повышению уровня гормона в крови. Гиперинсулинемия является причиной лишнего веса, высокого артериального давления, повышенного холестерина, а также развития опухолей, так как гормон способствует их росту.
- Ожирение. В некоторых случаях сложно определить, является ли заболевание следствием высокого уровня гормона в крови или его причиной. Если изначально в крови большое количество инсулина, человек испытывает чувство голода, много ест и от этого набирает лишний вес. У других людей лишний вес приводит к инсулинорезистентности, из-за которой развивается гиперинсулинемия.
- Болезни печени.
- Беременность. Может протекать без осложнений, но с повышенным аппетитом.
- Непереносимость фруктозы и галактозы, передающиеся по наследству.
В случае обнаружения гиперинсулинемии нужно искать причину этого состояния, потому что не существует лекарства, которое снизит уровень гормона.
С целью снижения показателя рекомендуется:
- питаться 2-3 раза в день без перекусов;
- раз в неделю устраивать разгрузочный день;
- правильно выбирать еду, использовать в пищу продукты только с низким и средним гликемическим индексом;
- рациональные физические нагрузки;
- в еде должна присутствовать клетчатка.
Последствия недостатка гормона
Существует абсолютная и относительная инсулиновая недостаточность. Абсолютная недостаточность означает, что поджелудочная железа не вырабатывает гормон и у человека развивается диабет 1 типа.
Относительная недостаточность развивается тогда, когда гормон в крови присутствует в нормальном количестве или даже больше нормы, но клетками организма он не усваивается.
Гипоинсулинемия свидетельствует о развитии сахарного диабета 1 типа. При этом заболевании поражаются островки Лангерганса поджелудочной железы, что приводит к снижению или прекращению выработки гормона. Заболевание является неизлечимым. Для нормального уровня жизни, больным назначаются пожизненные инъекции инсулина.
- Генетические факторы.
- Переедание. Постоянное употребление в пищу выпечки и сладостей может привести к снижению выработки гормона.
- Инфекционные заболевания. Некоторые болезни оказывает разрушающее действие на островки Лангерганса, что приводит к снижению выработки гормона.
- Стресс. Нервное перевозбуждение сопровождается большим потреблением глюкозы, поэтому инсулин в крови может падать.
Виды искусственного инсулина
Пациентам с сахарным диабетом назначают подкожное введение гормона.
Все они делятся в зависимости от времени действия:
- Деглюдек относится к сверхдлительным инсулинам, который действует до 42 часов;
- Гларгин имеет длительное действие и действует от 20 до 36 часов;
- Хумулин НПХ и Базал являются препаратами средней длительности, их действие начинается только через 1-3 часа после инъекции и заканчивается через 14 часов.
Эти препараты считаются базой в лечении сахарного диабета. Другими словами, пациенту назначается нужное лекарственное средство, которое он будет колоть один или два раза в сутки. Данные инъекции не связаны с приемом пищи.
На еду больному нужны инъекции короткого и ультракороткого действия:
- К первым относятся Актрапид НМ, Инсуман Rapid. После укола гормон начинает действовать черезминут, а заканчивает свою работу через 8 часов.
- Ультракороткие инъекции Хумалог и Новорапид начинают свое действие через несколько минут после инъекции и работают всего 4 часа.
Сейчас для лечения диабета 1 типа используются препараты длительного и ультракороткого действия. Первый укол у больного должен быть сразу после пробуждения – длительного действия. Иногда данную инъекцию люди переносят на обед или вечер, в зависимости от образа жизни и индивидуальной чувствительности.
Короткий инсулин назначают перед основными приемами пищи, 3 раза в день. Доза рассчитывается индивидуально для каждого пациента. Больному диабетом необходимо уметь правильно рассчитывать количество хлебных единиц и гликемический индекс, также ему необходимо знать соотношение инсулина к одной хлебной единице.
Считается, что самая высокая потребность в гормоне с утра, а к вечеру она снижается. Но не стоит воспринимать эти слова, как аксиому. Организм каждого человека индивидуален, поэтому подборкой доз должен заниматься сам больной человек вместе с эндокринологом. Для того чтобы быстрее изучить свой организм и правильно подобрать дозы, нужно вести дневник самоконтроля.
Каждый человек должен заботиться о своем здоровье самостоятельно. При хорошем самочувствии сдача анализов должна проводиться 1 раз в год. В случае появления каких-либо признаков болезни следует немедленно обратиться к доктору для обследования. Своевременная постановка диагноза поможет сохранить здоровье и предупредить развитие грозных осложнений.
©diabethelp.guru — простым языком о проблеме диабета
Копирование материалов разрешено только с указанием первоисточника.
Присоединяйтесь к нам и следите за новостями в социальных сетях
Источник: http://diabethelp.guru/diagnostics/insulin/norma.html
Инсулин норма у женщин по возрасту таблица
Инсулин – белковый гормон, вырабатываемый поджелудочной железой. Оказывает большое влияние на обменные процессы практически во всех тканях организма. Одна из его основных задач – контроль уровня глюкозы в крови.
Благодаря инсулину процесс поглощения глюкозы жировыми и мышечными клетками ускоряется, тормозится образование новых клеток глюкозы в печени. Создает запас гликогена – формы глюкозы – в клетках, способствует сохранению и накоплению других источников энергии, таких как жиры, белки. Благодаря инсулину их распад и утилизация тормозятся.
В том случае, если функция поджелудочной не нарушена и железа в порядке, она постоянно вырабатывает количество инсулина, необходимое для нормального функционирования всего организма. После еды объем инсулина повышается, это нужно для качественной переработки поступивших белков, жиров и углеводов.
При недостаточности выработки инсулина возникает сахарный диабет первого типа. При данном заболевание бета-клетки поджелудочной железы, которые вырабатывают инсулин, разрушаются. Организм не в состоянии качественно усваивать поступающую еду.
Чтобы поддерживать работу организма в нормальном состоянии, такому больному перед едой вводят инсулин «на еду». Тот объем, который должен справиться с качественной переработкой поступающей еды. Между приемами пищи также вводится инсулин. Цель этих инъекций – обеспечить нормальную работу организма в перерывах между едой.
В том случае, когда инсулин в организме вырабатывается в нужном объеме, но его качество нарушено – возникает сахарный диабет второго типа. При этом типе заболевания качество инсулина снижено, и он не может оказывать на клетки организма нужного воздействия. По сути толку от такого инсулина нет. Он не в состоянии перерабатывать глюкозу в крови. При данном типе применяются препараты, призванные побудить инсулин к действию.
Уровень инсулина в крови норма
Инсулин. Норма у женщин по возрасту (таблица)
Уровень нормального показателя инсулин в крови и у мужчин, и у женщин примерно одинаковый, есть небольшие отличия в определенных ситуациях.
В моменты, когда в организме повышается содержание глюкозы поджелудочная железа начинает активнее вырабатывать инсулин. Такие моменты в здоровом женском организме наступают в период полового созревания, беременности и в пожилом возрасте.
Все эти ситуации наглядно отражены в таблицах ниже:
от 25 до 50 лет
Норма инсулина в крови у женщины различна в зависимости от возраста. С годами он заметно повышается.
Норма инсулина в крови у мужчин
У мужчин, также как у женщин, содержание инсулина в организме меняется в зависимости от возраста.
от 25 до 50 лет
В пожилом возрасте требуется дополнительная энергия, поэтому после шестидесяти у мужчин, как и у женщин объем вырабатываемого инсулина становится больше и достигает 35 мкед/л.
Инсулин в крови. Норма у детей и подростков
Дети и подростки составляют особую категорию. Дети не нуждаются в дополнительной энергии, поэтому продуцирование данного гормона у них немного занижено. Но в период полового созревания картина резко меняется. На фоне всеобщего гормонального всплеска показатели нормы инсулина в крови у подростков становятся выше.
Когда показатели инсулина колеблются в пределах выше обозначенных цифр – это обозначает, что человек здоров. В ситуации, когда гормон выше указанных показателей, с годами могут развиться болезни верхних дыхательных путей и других органов, эти процессы могут стать необратимыми.
Инсулин — гормон с характером. На его уровень могут повлиять много факторов – стрессы, физическое перенапряжение, заболевание поджелудочной, но чаще всего нарушение вызвано имеющимся у человека сахарным диабетом.
Симптомы, говорящие, что имеется повышение инсулина – зуд, сухость во рту, долго заживающие раны, повышенный аппетит, но при этом тенденция к снижению веса.
Ситуация, когда инсулин ниже положенной нормы, сигнализирует о длительной физической нагрузке или что у человека имеется сахарный диабет первого типа. Заболевания поджелудочной железы также исключать не стоит. Часто к вышеперечисленным симптомам добавляются бледность, сердцебиение, обмороки, раздражительность, потливость.
Как узнать уровень инсулина?
Для определения содержания инсулина требуется проведение анализа. существует две основные разновидности анализа – после глюкозной нагрузки и натощак. Для того, чтобы поставить диагноз сахарный диабет, нужно провести оба этих анализа. Такое исследование можно провести исключительно в условиях клиники.
Норма инсулина в крови у женщин и мужчин натощак
Данный анализ проводится на голодный желудок утром, чтобы результаты наиболее четко отражали действительность, рекомендуется не кушать как минимум за 12 часов до забора крови. Поэтому данный анализ назначают на утро, что позволяет хорошо подготовиться к сдаче крови.
За сутки до анализа из меню пациента исключается вся жирная пища, сладости, от спиртных напитков также нужно воздержатся. В противном случае полученный результат может не соответствовать действительности, что затруднит процедуру правильной постановки диагноза.
Помимо корректировок меню необходимо накануне сдачи анализа необходимо вести более спокойный образ жизни – отказаться от активных занятий спортом, тяжелой физической работы, постараться избегать эмоциональных переживаний. Не лишним будет отказ от курения за сутки до анализа.
После сна перед сдачей крови на анализ нельзя ничего есть и пить кроме чистой негазированной воды. Забор крови делается из пальца, в редких случаях проводят забор венозной крови, также натощак.
Помимо анализа крови врачи нередко назначают проведение ультразвукового исследования поджелудочной железы, что позволяет выяснить причины в неправильной выработке инсулина.
Результаты могут быть ниже, чем в приведенной выше таблице. Так нормальным показателем для взрослого человека будут параметры от 1,9 до 23 мкед/л. для детей в возрасте до 14 лет этот показатель может варьироваться от 2 до 20 мкед/л. у женщин в положении этот показатель будет равен от 6 до 27 мкед/л.
Норма инсулина при глюкозной нагрузке
Чтобы понять, как быстро и на сколько качественно организм способен вырабатывать инсулин, проводится тест на определение этого гормона после инсулиновой нагрузки. Подготовка к этому способу диагностирования проводится точно также, как в предыдущем случае. Нельзя кушать как минимум 8 часов, от курения, алкоголя и физической нагрузки следует отказаться.
В течении всего времени нельзя совершать активных физических действий, курить. По истечении двух часов кровь берут на анализ, замеряя уровень инсулина.
При заборе от пациента требуется соблюдать спокойствие, в противном случае результат может быть некорректным.
После такого анализа нормальными показателями будут следующие параметры: для взрослого цифры от 13 до 15 мкед/л, для женщины, вынашивающей малыша показателем нормы станут числа от 16 до 17 мкед/л, для детей в возрасте до 14 лет нормальными показателями будут числа от 10 до 11 мкед/л.
В отдельных случаях бывает целесообразным проводить двойной анализ по выявлению содержания инсулина в плазме человека. Первый анализ проводят натощак утром, после дают пациенту выпить глюкозу и через два часа повторяют забор крови. Комбинированный анализ позволит получить расширенную картину о действии инсулина.
Как меняется уровень инсулина после еды
После приема пищи в организм попадают белки, жиры и углеводы, поджелудочная железа начинает активно вырабатывать гормон для правильного усваивания всего этого разнообразия. То есть объем инсулина резко растет, именно поэтому невозможно корректно определить норму содержания инсулина в организме человека после еды. По мере того, как пища перерабатывается содержание инсулина приходит в норму.
Норма инсулина после еды возрастает на% от уровня нормы, так как в это время поднимается и уровень глюкозы в крови. После еды через два с половиной часа, максимум три уровень инсулина должен прийти в норму.
Как удержать в норме
Для людей, испытывающих проблемы, связанные с правильной выработкой инсулина, актуальны диеты с пониженным содержанием углеводов. Поддерживать уровень глюкозы в норме, а, следовательно, и инсулина – сложно, но возможно.
Следует отказаться от сдобной выпечки с корицей и сделать акцент на овощах, кашах, компотах, чае. Количество сладкого должно быть четко регламентировано и правильнее будет заменить его несладкими фруктами и сухофруктами. Из мяса лучше предпочесть говядину и прочее нежирное мясо.
Источник: http://pridiabete.ru/insulin/insulin-norma-u-zhenshhin-po-vozrastu-tablitsa.html
Инсулин: норма у женщин в крови
Одним из самых важных гормонов в организме человека является инсулин: он отвечает за транспортировку глюкозы и другие важные процессы.
При повышении или понижении нормы инсулина у женщин в крови нарушается уровень гликемии, что может свидетельствовать о наличии различных заболеваний, в т.ч. и сахарного диабета.
Роль и функции инсулина ^
Инсулин – это вырабатываемый поджелудочной железой гормон, основной функцией которого является стабилизация уровня гликемии и участие во всех метаболических процессах: транспортировке жиров, глюкозы, калия и аминокислот к клеткам.
При помощи инсулина поддерживается нормальное содержание глюкозы в крови и регулируется углеводный баланс, поэтому при его недостатке зачастую повышается уровень сахара и диагностируется диабет. Какие еще функции выполняет данный гормон:
- Участвует в наращивании мышечной массы, т.к. он активирует рибосомы, запускающие процессы синтеза белка – элемента, необходимого для построения мышц;
- Нормализует функционирование мышечных клеток и препятствует распаду их волокон;
- Повышает активность ферментов, влияющих на образование гликогена, который, в свою очередь, помогает сохранить оптимальное количество глюкозы.
Пониженный или повышенный инсулин в крови: что это значит
Чтобы проверить уровень этого гормона, достаточно сделать соответствующий анализ крови. Чаще всего превышение его уровня может свидетельствовать о таких заболеваниях, как:
- Нарушение работы гипофиза;
- Акромегалия;
- Сахарный диабет 2 типа;
- Заболевания поджелудочной железы;
- Ожирение;
- Дистрофическая миотония;
- Синдром Кушинга;
- Поликистоз яичников.
Низкое содержание может указывать на наличие других проблем:
- Сахарный диабет 1 типа;
- Инфекции;
- Диабетическая кома;
- Малоподвижный образ жизни;
- Высокие спортивные нагрузки;
- Истощение нервной системы.
Для диагностирования и лечения болезней, связанных с нарушением выработки инсулина, в первую очередь следует обратиться к эндокринологу и исключить наличие сахарного диабета, сдав необходимые анализы крови. Делать это лучше всего натощак, ведь после еды выработка такого гормона в результате поступления ферментов увеличивается, и данные бывают искажены.
Инсулин: норма у женщин в крови натощак, после еды, для зачатия ребенка ^
Норма натощак
Согласно медицинским исследованием, оптимальное содержание инсулина в крови утром до еды может варьироваться от 3 до 25 мкЕД/мл или до 240 пмоль/л. Здесь все зависит от конкретной ситуации и возраста человека:
- У беременных содержание гормона может увеличиваться от 6 до 27 мкЕД/мл;
- У пожилых людей также отмечается увеличение нормы инсулина, и после 60 лет она обычно составляет от 6 до 35 мкЕД/мл.
Норма после еды
Для диагностирования сахарного диабета медики часто используют такой способ, как взятие анализа крови с нагрузкой глюкозой. В этих целях человеку вводится глюкоза, после чего через 2 часа берутся повторные пробы. Какова норма гормона в этом случае:
- Нормальное состояние – менее 7,5 ммоль/л;
- Преддиабет: от 7,6 до 10,9 ммоль/л;
- Сахарный диабет: более 11 ммоль/л.
Норма для зачатия ребенка
Прямое влияние уровня инсулина на способность женского организма к зачатию не выявлено, однако известно, что при повышении содержания данного гормона усиливается выработка тестостерона, что нередко приводит к ановуляции.
- Наступление беременности возможно при сахарном диабете любой формы, но нужно учитывать все негативные последствия как для матери, так и для плода.
- В любом случае оптимальным для зачатия можно назвать уровень инсулина, свойственный для каждого человека.
Высокий инсулин при нормальном сахаре
Повышение гормона при оптимальном количестве глюкозы обычно происходит при поликистозе яичников, инсулиноме или болезни Кушинга. Для всех заболеваний свойственны такие симптомы, как усталость, ухудшение памяти, быстрый набор веса и снижение концентрации внимания. В такой ситуации в первую очередь необходимо использовать два метода лечения после тщательного обследования:
- Начать заниматься спортом (хотя бы утренней зарядкой);
- Придерживаться диеты, составленной врачом.
Низкий инсулин при нормальном сахаре
В таком состоянии следует обратить внимание на факторы, из-за которых уровень инсулина может быть понижен:
- Употребление вредной калорийной пищи;
- Эндокринные патологии;
- Частые стрессы.
Если случай снижения гормона был замечен однократно, беспокоиться не стоит, т.к. даже при голодании в течение 12 часов он может достигать минимальных пределов. Наиболее важным показателем является уровень глюкозы, ведь без нормального количества инсулина его придется постоянно поддерживать препаратами.
Выводы и рекомендации врачей ^
Для выявления уровня инсулина проводится анализ крови, к которому необходимо предварительно подготовиться:
- Не принимать пищу в течение 12 часов,
- Прекратить прием гормональных препаратов,
- Не заниматься физической работой.
После того, как будут готовы результаты исследования с указанием содержания гормона в мкме/мл или ммоль/л, пациенту подбирается индивидуальное лечение эндокринологом, которое включает в себя соблюдение низкоуглеводной диеты и прием лекарственных средств.
Отзывы врачей
Ирина, 39 лет, эндокринолог:
«При выявлении отклонений инсулина от нормы в первую очередь следует обратить внимание на работу поджелудочной железы. Не исключено, что придется принимать препараты для улучшения выработки производимых ею ферментов»
Жанна, 35 лет, терапевт:
«Лично я при признаках дестабилизации инсулина сразу направляю пациентов на анализ крови, а оттуда – к эндокринологу. Заметила, что чаще всего это бывает связано с сахарным диабетом, спровоцированным ожирением, поэтому для предотвращения болезни желательно следить за своим питанием»
Валентина, 45 лет, эндокринолог:
«Чаще всего ненормальный уровень инсулина говорит о наличии сахарного диабета, особенно это касается лиц после 50 лет. Для лечения необходимо сначала сдать анализы, и только потом составляется диета в зависимости от типа заболевания».
Фасциальная гимнастика: очищаем сосуды и улучшаем кровоток
Какой хлеб можно есть при сахарном диабете и сколько, а какой нельзя и почему
Как снизить кислотность желудка в домашних условиях: лучшие народные средства
Чем и как правильно запивать таблетки
Оцените статью, нам очень важно Ваше мнение:
Гороскоп 2018: что ждет в год Желтой Собаки
Похудение по лунному календарю: благоприятные и неблагоприятные дни для диеты в 2018 году
Диеты по знакам Зодиака
- Овен
- Телец
- Близнецы
- Рак
- Лев
- Дева
- Весы
- Скорпион
- Стрелец
- Козерог
- Водолей
- Рыбы
Диета для Рыб – это уникальная система питания, составленная с учетом индивидуальных особенностей данного зодиакального знака и помогающая одинаково успешно бороться и с лишним весом, и с характерными заболеваниями.
Диета для Водолеев – это методика, разработанная специально для представителей данного знака Зодиака с учетом их слабых мест в организме и индивидуальных потребностей в питании.
Эффективная диета для Козерогов помогает не только быстро избавиться от лишних килограммов, но и укрепить здоровье, ведь ее рацион составлен с использованием полезных для данного знака продуктов.
Диета для Стрельцов – это система питания, разработанная с учетом общих особенностей и потребностей этого знака Зодиака и позволяющая при желании избавиться от лишнего веса.
Диета для Скорпионов помогает не только убрать все лишние килограммы, но и укрепить здоровье, поэтому ей отдают предпочтение чаще всего представители этого знака Зодиака.
Диета для Весов – это система питания, созданная специально для представителей данного знака Зодиака, отличающихся особой любовью к жирной и калорийной пище, из-за которой у них нередко появляется лишний вес.
Диета для Овнов – это сбалансированная система питания, созданная с учетом индивидуальных потребностей представителей огненного знака Зодиака и помогающая похудеть и повлиять на здоровье самым положительным образом.
Диета для Близнецов помогает похудеть, нормализует обмен веществ и улучшает самочувствие, поэтому она очень популярна у представителей воздушной стихии.
Диета для Тельцов помогает укрепить организм и избавиться от лишнего веса, поэтому пользуется большой популярностью среди представителей земной стихии.
Диета для Дев – это полезная и эффективная методика похудения, разработанная специально для людей, рожденных под знаком земной стихии.
Диета для Львов – это сбалансированная методика питания, позволяющая представительницам огненного знака худеть с пользой для здоровья, поэтому она пользуется среди них большой популярностью.
Диета для Раков – это методика питания, разработанная специально для представителей стихии Воды, которые чаще других знаков страдают проблемами с пищеварением и расстройством пищевого поведения.
Как питаться в Великий пост: календарь по дням и постные рецепты
Кто из звезд делал пластику попы
Как худеют знаменитости: фото и секреты звезд
Самые красивые женщины мира — лучшие фото
Звезды до и после пластики
©18. «Секреты здоровья и долголетия». Все авторские статьи защищены сервисами Google+ и Яндекс.Вебмастер «Оригинальные тексты».
При использовании любых материалов сайта, активная обратная ссылка на happy-womens.com обязательна!
Материалы на сайте носят информационный характер. Необходима консультация специалиста.
Источник: http://happy-womens.com/insulin-norma.html
Справочник химика 21
Химия и химическая технология
Инсулин уровень в крови после еды
После инъекции инсулина развивается гипогли-кемическое состояние, которое, однако, быстро ликвидируется при введении глутаминовой кислоты. Объясните, почему глутаминовая кислота нормализует уровень глюкозы в крови. Ответ поясните схемой. [c.412]
Моносахариды пищи представлены в основном глюкозой и фруктозой, которые содержатся во многих фруктах, меде и называются сахарами. В организм они поступают в свободном виде либо образуются в процессе пищеварения из ди- и полисахаридов пищи. Поступление в организм большого количества свободной глюкозы и быстрое ее всасывание в кровь (уже через 15—20 мин после приема пищи она обнаруживается в крови) приводит к гипергликемии крови, что активирует функцию поджелудочной железы, которая выделяет гормон инсулин, обеспечивающий поступление глюкозы в ткани, где она используется для синтеза гликогена, а при значительном избытке — и для синтеза жиров. После действия инсулина уровень глюкозы в крови снижается, что может привести к гипогликемии и общей слабости. Систематическая активация поджелудочной железы может способствовать развитию заболевания сахарным диабетом. Поэтому количество моносахаридов в питании людей, особенно в пожилом возрасте, должно быть ограничено и не превышать 25—35 % общего количества потребляемых углеводов. [c.448]
В конце XIX столетия было обнаружено, что у собак после хирургического удаления поджелудочной железы развивается состояние, близкое к сахарному диабету у человека (гл. 24). У этих животных, как и у людей больных диабетом, уровень глюкозы в крови повышен, т.е. имеет место гипергликемия. Глюкоза при этом выделяется с мочой в большом количестве, придавая ей сладкий вкус, т.е. имеет место глюкозурия. (В свое время сахарный и несахарный диабет различали по вкусу мочи, так как другой признак, а именно выделение больших объемов мочи свойствен обоим состояниям.) Попытки лечить собак с удаленной поджелудочной железой путем скармливания им необработанной ткани поджелудочной железы, полученной от здоровых животных, не привели к успеху, однако инъекция экстрактов нормальной поджелудочной железы прооперированным собакам ослабляла проявление у них симптомов диабета. После многих безуспешных попыток в 1922 г. все же удалось выделить в чистом виде активный фактор, присутствующий в экстракте поджелудочной железы. Он был назван инсулином (т. е. островковым веществом ), поскольку к тому времени уже было известно, что именно островковая теань служит источником гормона. Вскоре инсулин стал применяться для лечения лю- [c.796]
Источник: http://chem21.info/info//
Нормальный уровень инсулина в крови после еды и натощак
Инсулин – гормон, имеющий исключительное значение для размеренного протекания процессов жизнедеятельности в организме каждого человека. Без него в клетках остановится белковый обмен, жиры также не будут накапливаться в нужном количестве. Кроме того, он играет решающую роль и в углеводном обмене. Вот почему нормальный инсулин в крови настолько важен для человека.
Норма инсулина в крови – 3-20 мкЕД/мл. Это нормальный показатель, который говорит о том, что человек здоров. Однако с возрастом он может существенно меняться. Как правило, концентрация гормона у детей дошкольного возраста практически не колеблется. А вот в период дальнейшего полового созревания его количество все больше зависит от употребляемой пищи и еще от множества других факторов. То есть, если вы употребите еду, богатую углеводами, то инсулин после еды в норме (6 – 27 мкЕД/мл) не удержится практически наверняка. Вот почему лабораторные анализы не рекомендуется сдавать после еды: такой анализ покажет лишь временное содержание гормона в клетках крови. Все анализы рекомендуется сдавать натощак. Ведь анализ, сделанный натощак, поможет исключительно точно определить уровень гормона в организме и сделать выводы о наличии сахарного диабета первого или второго типа. Снижение уровня инсулина в крови может быть следствием того, что организм не вырабатывает нужное его количество самостоятельно. Данное отклонение именуется диабетом первого типа. Однако возможны и случаи, когда он вырабатывается точно в требуемом количестве, но клетки организма не реагируют на него, вследствие чего уровень сахара в крови не снижается. Тогда мы имеем дело с диабетом второго типа. Также, помимо нехватки в организме, возможны случаи, когда концентрация инсулина норму превышает. Это также довольно-таки распространенная патология.
Аптеки в очередной раз хотят нажиться на диабетиках. Есть толковый современный европейский препарат, но о нём помалкивают. Это.
Для нормального функционирования человеческого организма очень важно постоянно поддерживать нормальный уровень инсулина в крови. Если этот гормон практически полностью отсутствует или его количество резко снижается, то состояние здоровья человека ощутимо ухудшается: учащается сердцебиение, появляется тошнота, слабость, возможны обмороки. Если вы работаете натощак и не ели долгое время, то организму неоткуда получить нужное количество глюкозы для выработки энергии. А ведь после еды уровень инсулина резко вскакивает, что также чревато неприятными последствиями. Вот почему нерегулярное питание может вызвать самые серьезные заболевания, в том числе и сахарный диабет.
Также нужно помнить еще об одной важной детали – период выработки данного гормона составляет три часа. А значит, чтобы поддерживать инсулин гормон в норме, нужно регулярно питаться. Если же вы не успеваете кушать из-за плотного и интенсивного графика жизни, то держите у себя в сумке конфету или шоколадку и скушайте ее, когда появится свободная минута. Помните, что правильная еда является гарантом обеспечения нормального уровня гормона в крови.
Если же после сдачи анализа на инсулин натощак, норма, которая составляет 3-20 мкЕД/мл, оказалась превышена и у вас диагностировали инсулинозависимый диабет, то отныне вам придется постоянно искусственно корректировать уровень инсулина для обеспечения продуктивной жизнедеятельности. В таких случаях больному, как правило, приписывают специальные инъекции, которые осуществляются до или после еды или согласно графику, составленному врачом.
Будьте здоровы и поддерживайте отпимальный уровень инсулина в организме! Так вы будете максимально активны и постоянно в тонусе!
Я страдал сахарным диабетом 31 год. Сейчас здоров. Но, эти капсулы недоступны простым людям, их не хотят продавать аптеки, это им не выгодно.
Отзывы и комментарии
У меня СД 2 типа — инсулинонезависимый. Подруга посоветовала снижать уровень сахара в крови с помощью препарата DiabeNot. Заказала через интернет. Начала приём. Соблюдаю нестрогую диету, начала каждое утро проходить пешком 2-3 километра. В течении двух последних недель замечаю плавное снижение сахара по глюкометру утром до завтрака с 9.3 до 7.1, а вчера даже до 6.1! Продолжаю профилактический курс. Об успехах отпишусь.
Маргарита Павловна, я тоже сейчас сижу на Диабеноте. СД 2. У меня правда нет времени на диету и прогулки, но я не злоупотребляю сладким и углеводами, считаю ХЕ, но в силу возраста сахар всё равно повышенный. Результаты не так хороши как ваши, но за 7.0 сахар не вылезает уже неделю. Вы каким глюкометром измеряете сахар? Он у вас по плазме показывает или по цельной крови? Хочется сравнить результаты от приёма препарата.
То есть если у меня инсулин натощак 3,2 это норма. А если 2,9 это диабет.
Оставить отзыв или комментарий
Не менее полезные материалы по теме:
Если исходить из того, что инсулин у человека вырабатывается в островках Лангерганса, то бывают случаи, когда этот процесс по каким-либо причинам нарушается, и случается дефицит и нехватка содержания в организме этого гормона. Главным основанием для описанных выше процессов является именно сама иммунная.
Гормоны – вещества, которые вырабатываются железами внутренней секреции и выделяются непосредственно в кровоток. Как лекарства влияют на организм изнутри, так и гормоны влияют на состояние клеток органов и систем организма. Вырабатываемый же в особых клетках поджелудочной железы гормон инсулин влияет конкретно.
В настоящее время люди все чаще сталкиваются с проблемой повышенного уровня инсулина в крови. Уровень этого гормона может быть как пониженным, так и повышенным. Вопреки мнению некоторых людей – чем больше, тем лучше, повышенный уровень инсулина не менее опасен, чем его.
Здоровый организм — как компьютер: сколько человек съел, ровно настолько поджелудочная железа и выделит инсулина. Именно он отвечает за преобразование белков, углеводов и жиров в глюкозу, которая является главным топливом для клеток организма. 70% полученных углеводов у здорового нормального человека во.
Все знают, что инсулин — очень важный гормон, за уровнем которого следить необходимо постоянно. Однако многие люди даже не догадываются, почему его объем в крови может повышаться. А, значит, они не могут эффективно регулировать и контролировать его выработку организмом. Итак.
Инсулин участвует во многих обменных процессах, связанных с глюкозой. Если он высокий, значит, снижена концентрация сахара, низкий же показатель инсулина подразумевает высокий сахар. По этой причине логичным будет вопрос: как повысить уровень инсулина в крови и привести показатель глюкозы в норму.
Препараты от диабета
Если его выпустят на российский аптечный рынок, то аптекари недосчитаются миллиардов рублей!
ДИА-НОВОСТИ
Хочу всё знать!
О ДиабетеТипы и видыПитаниеЛечениеПрофилактикаЗаболеванияВНИМАНИЕ! ИНФОРМАЦИЯ, ОПУБЛИКОВАННАЯ НА САЙТЕ, НОСИТ ИСКЛЮЧИТЕЛЬНО ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЯВЛЯЕТСЯ РЕКОМЕНДАЦИЕЙ К ПРИМЕНЕНИЮ. ОБЯЗАТЕЛЬНО ПРОКОНСУЛЬТИРУЙТЕСЬ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ!
Копирование материалов разрешено только с указанием активной ссылки на первоисточник
Источник: http://www.saharniy-diabet.com/insulin/norma-posle-edy-natoshchak
Инсулин с нагрузкой
Также не забывайте благодарить врачей.
эндокринолог7 00:01
22.11.2016 г след. Анализы:
1) Гликозилированный гемоглобин — 5,8 (4,5-6,5) %
Оглавление:
2) Инсулин на голодный желудок — 5,75 (1,9-23) мМЕ/мл
3) Инсулин с нагрузкой — 44,88 (1,9-23) мМЕ/мл
4) Глюкоза в сыворотке — 4,6 (4,1-5,9) ммоль/л
После этого сдала анализы(через 1,5 часа после еды)
1) инсулин с нагрузкой, показатель увеличился до 62 (при норме1,9- 23) мМЕ/мл
2) глюкоза в сыворотке с нагрузкой — 6,6 (при норме 4,1-5,9) ммоль/л
Вес до начала приема таблеток был 85, сейчас за 3 месяца снизился до 80 кг. Сладкое употребляю в умеренных количествах.
Прошу Вас, поясните пожалуйста: 1) что это может быть?
Источник: http://03online.com/news/vysokiy_insulin_posle_nagruzki/395
Нормы инсулина после нагрузки глюкозой через 2 часа
При сахарном диабете 2 типа очень важно выявить, насколько чувствительны периферические клетки к гормону, для этого определяется как глюкоза, так и инсулин после нагрузки норма через 2 часа.
Такое исследование разрешается как в детском возрасте (от 14 лет), так и взрослым, пожилым и даже беременным женщинам с большим сроком.
Являясь достаточно простым методом диагностики, глюкозотолерантный тест позволяет с точностью определить уровень сахара и инсулина в крови. Как его проводят и какими считаются нормальные показатели инсулина после еды? Будем разбираться.
Когда нужно сдавать анализ?
Поскольку сахарный диабет является очень распространенной болезнью, ВОЗ настоятельно рекомендует сдавать анализ на содержание глюкозы и инсулина как минимум дважды в год.
Такие мероприятия обезопасят человека от серьезных последствий «сладкой болезни», которая иногда прогрессирует достаточно быстро без каких-либо ярко выраженных признаков.
Хотя, на самом деле, клиническая картина диабета очень обширная. Главными симптомами заболевания считается полиурия и неутолимая жажда.
Эти два патологических процесса вызваны увеличением нагрузки на почки, которые фильтруют кровь, освобождая организм от всевозможных токсинов, в том числе от переизбытка глюкозы.
Также могут быть сигналами, свидетельствующими о развитии диабета, хотя менее выраженными, следующие признаки:
- стремительное снижение массы тела;
- постоянное чувство голода;
- сухость в ротовой полости;
- покалывание или онемение ног;
- головная боль и головокружения;
- расстройство пищеварения (тошнота, рвота, диарея, метеоризм);
- ухудшение работы зрительного аппарата;
- повышение кровяного давления;
- снижение концентрации внимания;
- повышенная утомляемость и раздражительность;
- проблемы сексуального характера;
- у женщин – нарушение менструального цикла.
При выявлении у себя таких признаков человеку следует срочно обратиться к доктору. В свою очередь, специалист зачастую направляет сделать экспресс-метод на определение уровня глюкозы. Если результаты говорят о развитии преддиабетического состояния, врач направляет на прохождение теста с нагрузкой.
Именно это исследование поможет определить степень толерантности к глюкозе.
Показания и противопоказания к исследованию
Тест с нагрузкой помогает определить функционирование поджелудочной железы. Сущность анализа заключается в том, что пациенту вводят определенное количество глюкозы, а после двух часов берут кровь для ее дальнейшего исследования. В поджелудочной железе находятся бета-клетки, которые отвечают за продуцирование инсулина. При сахарном диабете происходит поражение 80-90% таких клеток.
Существует два вида такого исследования – внутривенный и пероральный либо оральный. Первый метод применяют очень редко. Такой способ введения глюкозы пригодится только в том случае, когда пациент сам не в состоянии выпить подслащенную жидкость. Например, при беременности либо желудочно-кишечных расстройствах. Второй тип исследования заключается в том, что больному необходимо выпить сладкую воду. Как правило, в 300 мл воды разводится 100 мг сахара.
При каких же патологиях врач может назначить прохождение глюкозотолерантного теста? Список их не так уж мал.
Анализ с нагрузкой проводится при подозрении:
- Сахарного диабета 2 типа.
- Сахарного диабета 1 типа.
- Гестационного диабета.
- Метаболического синдрома.
- Преддиабетического состояния.
- Ожирения.
- Дисфункции поджелудочной железы и надпочечников.
- Нарушения работы печени или гипофиза.
- Различных эндокринных патологий.
- Нарушения глюкозотолерантности.
Тем не менее, существуют некоторые противопоказания, при которых проведение данного исследования придется отложить на некоторое время. К ним относятся:
- воспалительный процесс в организме;
- общее недомогание;
- заболевание Крона и язвенная болезнь;
- проблемы с приемом пищи после операции на желудке;
- геморрагический инсульт в тяжелой форме;
- отечность мозга либо инфаркты;
- применение противозачаточных средств;
- развитие акромегалии либо гипертиреоза;
- прием ацетозоламида, тиазидов, фенитоина;
- употребление ГКС и стероидов;
Помимо этого исследование следует отложить при наличии дефицита магния и кальция в организме.
Подготовка к сдаче анализа
Чтобы получить наиболее достоверные результаты, необходимо знать как подготовиться к сдаче крови на сахар. Во-первых, хотя бы за 3-4 дня до теста с нагрузкой глюкозой не нужно отказываться от пищи, содержащей углеводы. Если пациент будет пренебрегать едой, это, несомненно, отразиться на результатах его анализа, показав заниженное содержание глюкозы и инсулина. Поэтому можно не переживать, если в определенном продукте будет содержаться 150г и более углеводов.
Во-вторых, перед забором крови как минимум на протяжении трех дней запрещается принимать некоторые препараты. К ним относятся пероральные контрацептивы, глюкокортикостероиды и тиазидные мочегонные средства. А за 15 часов до теста с нагрузкой запрещается принимать алкоголь и пищу.
Кроме того, на достоверность результатов влияет общее самочувствие больного. Если человек за день до анализа выполнял непосильную физическую работу, итоги исследования с большой вероятностью окажутся неправдивыми. Поэтому перед забором крови пациенту необходимо хорошенько выспаться. Если же больному приходится сдавать анализ после ночной смены – лучше перенести это мероприятие.
Нельзя также забывать о психоэмоциональном состоянии: стрессы также влияют на процессы обмена в организме.
Расшифровка результатов исследования
После того, как врач получает на руки результаты теста с нагрузкой, он может поставить точный диагноз своему пациенту.
В некоторых случаях, если специалист сомневается, он направляет больного для проведения повторного анализа.
Начиная с 1999 года ВОЗ установила определенные показатели глюкозотолерантного теста.
Приведенные ниже значения касаются забора крови, произведенного из пальца, и показывают нормы глюкозы в разных случаях.
Касательно нормальных показателей глюкозы в венозной крови, то они немного отличаются от выше приведенных значений.
В следующей таблице можно ознакомиться с показателями.
Какова же норма инсулина до и после нагрузки? Следует отметить, что показатели могут немного отличаться в зависимости от того, в какой лаборатории пациент проходит данное исследование. Однако наиболее распространенными значениями, которые свидетельствуют о том, что с углеводным обменом у человека все в порядке, являются следующие:
- Инсулин до нагрузки: 3-17 мкМЕ/мл.
- Инсулин после нагрузки (через 2 часа): 17,8-173 мкМЕ/мл.
Каждый 9 из 10 пациентов, который узнает о диагностированном сахарном диабете, впадает в панику. Однако расстраиваться нельзя. Современная медицина не стоит на месте и разрабатывает все более новые методы борьбы с данным недугом. Главными составляющими успешного выздоровления остаются:
- инсулинотерапия и применение препаратов;
- постоянный контроль гликемии;
- ведение активного образа жизни, то есть занятия лфк при сахарном диабете любого типа;
- соблюдение сбалансированного питания.
Глюкозотолерантный тест – достаточно надежный анализ, который помогает определить не только величину глюкозы, но и инсулин с нагрузкой и без нее. При соблюдении всех правил пациент получит наиболее достоверные результаты.
В видео в этой статье рассказано, как подготовиться к сдаче анализа.Источник: http://diabetik.guru/injections/insulin-posle-nagruzki-norma-cherez-2-chasa.html
Вопросы
Вопрос: Повышеный инсулин?
Мне 37лет, бесплодие, рост полипов( 3 удаления)(патология эндометрии) причины под вопросом: ожирение или гормональное нарушение. Сдала анализ на инсулин с нагрузкой (до еды 19.3 после еды 107.6) эндокринолог сказал мне, что у меня инсулин повышен в 4 раза. Был назначен препарат Глюкофаж, но я отказалась, так как я уже его принимала и я постоянно ощущала голод, поэтому назначили Сиофор 1000,курс лечения 6 недель(1 упаковка) потом сдать на сахар кровь.Но мне сказали , что эта норма инсулина нормальная ,и если я буду принимать лекарство, то могу посадить поджелудочную. Это нормальный уровень инсулина или все же повышенный и пропить лекарство( сахар в норме) ?
Укажите, пожалуйста единицы измерения инсулина в анализе. Нормой инсулина является 5-20 МЕД/л или в единицах СИпмоль/л.
Единицы измерения инсулина в анализе пмоль/л
В этом случае нет порода для беспокойства. Сахарного диабета у Вас нет.
Здравствуйте,мне 37 лет.Рост 156, вес 92кг. Бесплодие II , ожирение II с рождения,Патология эндометрии( полипы) чистилась 3 раза, последний раз выросли за пол года.Была направлена к эндокринологу, Сдала на инсулин с нагрузкой и биохимию кровь.Инсулин натощак 19,73 МкМЕ/мл, стимулированный через 1 час ( а все говорят меряют после 2 часов, когда инсулин идет на убыль, а потом сравнивают)107,6 МкМЕ/мл, ( сравнивали я поняла с моим результатом и сказали увеличен инсулин в 4 раза), Глюкоза 5,4.Диагноз был поставлен гиперинсулинизм (приступов не каких у меня нет , даже близко) , Лечение Сиофор 1000( упаковка на 6 недель в начале по половине . потом по целой) ( глюкофаж не могу пить , от него я очень хочу есть , постоянно) . Но знакомые врачи говорят, что у меня инсулин в норме и если я буду пить Сиофор то могу посадить поджелудочную. Правильный ли диагноз мне поставили,и пить ли таблетки или нет? Спасибо!Извините , раньше данные были не правильные.( карточку брала и смотрела сама ).
Назначенное Вам лечение необосновано. Гиперинсулинизм может быть вызван органической патологией поджелудочной железы, ЦНС, печени или являться функциональным нарушением. Необходимо исключить заболевания, требующие хирургического лечения, борьба с функциональным гиперинсулинизмом включает диетические ограничения и назначение глюкозы при гипогликемических кризах.
Мне 40 лет,у меня полукистоз, в крови нашли инсулин 34.8 uU/ml, глюкоза 6.1 mmol/L назначили metfoqamma 850 утром 1 т. вечером 1 т. курс лечения 4-6 месяц- он мне не повридит? и какую диету мне саблюдать
В условии стационара пациентам с сахарным диабетом (с подозрением на сахарный диабет) показан стол N9. Рекомендации по рациональному питанию назначаются лечащим врачом эндокринологом индивидуально. Назначенный Вам препарат (метфогамма) снижает усвояемость сахаров, улучшает обменные процессы организма, тем самым, снижая уровень сахара в крови.
спасибо большое за ответ
но я хотела бы узнать доза метфогамма 850 утром 1 т. вечером 1т -это мне не повредит?!
Нет, не повредит, данный препарат снизит содержание сахара в крови.
Здравствуйте! У меня инсулин 20.6 мкЕд/мл а С-пептид 1245 пмоль/л. Что означает такой высокий инсулин?
Высокий уровень инсулина при нормальных значениях сахара может свидетельствовать о таком состоянии как преддиабьет или метаболический синдром. Для диагностики данного состояния необходима личная консультация врача эндокринолога и проведения теста на толерантность к глюкозе.
Здравствуйте врач сказал сдать анализы на инсулин , до нагрузки 3,8mU/ml после 35,9mU/ml, скажите норма ли это?
Данные показатели соответствуют норме.
Здравствуйте, мне 18 лет. у меня повышен инсулин и С-пептид. я принимаю Глюкофаж 1000 уже 6 месяцев, у меня наоборот повышается инсулин. инсулин был 19.0 через 3 месяца после применения Глюкофаж 1000 стало 25, а еще через 3 месяца 21., С пептид был 6,12 а теперь 5,15. А сахар был 4,3 стал 5,1. Что мне делать? врач каждый раз повышает дозу лекарства теперь я пью 2 таблетки в день!
Вам необходимо повторно проконсультироваться с врачом эндокринологом для проведения корректировки лечения, только ваш лечащий врач сможет заменить вам препарат или скорректировать дозировку.
инсулин в крови 14.6 а с-пептид 2,06 это норма или нет? еще у меня поликистоз яичников.
Для правильной интерпретации результатов анализов, помимо лабораторных норм, необходимо знать единицы измерения, в которых проводилось обследования. Различные лаборатории могут определять уровень одних и тех же гормонов в крови с помощью различных диагностических систем и пользуясь при этом совершенно разными единицами измерения. Именно поэтому, кроме цифр, показывающих уровень гормона в крови, необходимо указание единиц измерения, в которых этот уровень определялся, например г/л, МКме/мл и так далее.
Здравствуйте. Подскажите, пожалуйста, по направлению гинеколога сдавала анализ ГТТ и индекс инсулинорезистентности. У меня гиперплазия эндометрия, ожирение 2. бесплодие 2. Результаты такие: глюкоза натощак 5,3 ммоль/л, ГТТ (с нагрузкой через 2 часа) 5,3 ммоль/л, инсулин натощак 14.3 мкЕд/мл, Индекс инсулинорезист НОМА 3.3 Гинеколог сказала, что с такими показателями я не смогу похудеть и большой риск развития диабета. Что предпринять в такой ситуации? Какие препараты могут помочь?
Уважаемая Светлана, уровень инсулина, глюкозы и результаты теста толерантности к глюкозе — в норме. Повышенный уровень инсулинорезистентности, который выявлен у Вас, — не причина, а следствие ожирения. Лечения противодиабетическими препаратами не требуется. Попробуйте найти грамотного диетолога, который сможет подсказать и составить оптимальный рацион питания а также, такие меры, наряду с регулярными физическими нагрузками, помогут нормализовать вес. Более подробно о данной проблеме, Вы можете прочитать в нашем тематическом разделе, посвященном снижению веса: Похудение. Подробнее о сахарном диабете, причинах его возникновения, методах лечения и диагностики, Вы можете прочитать в нашем медико-информационном разделе: Сахарный диабет.
Добрый день, скажите пожалуйста у меня повышенный инсулин 19, мне 28 я не могу забеременеть прошла полную проверку анализы крови мазка и.т.д. Обнаружено не большой поликистоз яичников, инфекция кишечной палочки в матке, и проблемы с поджелудочной железой. Врач назначил лечение ампициллин 250мг. 1 таб. 3 раза в день 7 дней. на 8 день флюкастат. вагин. свечи Гексикон 7 дней. после свечи нео-пенотра. 14 дней. Сифортаб. 2 раза в день.Менопред 4 млг. 1 раз в день, Циклодинон по 1 таб. раз вдень 6 мес. с первого дня месячных Диана н35 6 мес. Через месяц явка и сдача анализов на инсулин и кишечную бактерию. Хочу уточнить что с момента наступления месячных сбой регулярный.
В данной ситуации с учетом имеющихся заболеваний лечение назначено правильно. Рекомендую Вам придерживаться врачебных рекомендаций, сдать анализы в динамике, после чего лечащий врач сможет при необходимости откорректировать лечение. Назначенный курс лечения должен помочь восстановлению регулярного менструального цикла. Подробнее по данному вопросу читайте в разделе: Гормональные нарушения
Добрый день,несколько дней назад сдала кров на инсулин и глюкозу: инсулин 12,1 мкЕД/мл допустимые значения 2,7-10,4; Глюкоза 5,2ммоль/л. До этого в июле сдавала на сахар 4,2, в нач октября 4,4, хотела узнать,что может означать такая динамика, что значит высокий уровень инсулина?год назад пила Сиофор 500 в течении нескольких месяцев,можно ли его снова пропить?
Натощак норма инсулина в крови составляет от 3 до 28 мкЕд/мл, уточните, пожалуйста, действительно ли указанные Вами данные соответствуют нормам лаборатории (2,7-10,4), чтобы исключить вероятность ошибки. Уровень глюкозы в крови у Вас в норме, которая равна 3,3-5,5 ммоль/л. Самостоятельно ничего принимать не рекомендуется, так как любые назначения может сделать только лечащий врач эндокринолог на основании личного осмотра, изучения данных лабораторных исследований в динамике. Подробнее получить информацию в тематическом разделе нашего сайта: Уровень сахара в крови
Здравствуйте! мне 27 лет, в последние 3 месяца начались проблемы с кожей лица, появились болезненные подкожные высыпания, которые долго не проходят и каждый день появляются новые. Обратилась к эндокринологу, он посоветовал сдать анализ на инсулин, с-пептид и проинсулин натощак и через час после нагрузки. Результаты: инсулин 11,1 mlU/ml натощак, через час после нагрузки — 34,5 mlU/ml; с-пептид 0,83 нг/мл натощак, через час после нагрузки — 2,2 нг/мл; проинсулин 0,91 пмоль/л натощак, через час после нагрузки 2,62 пмоль/л. По результатам анализов врач сказал, что у меня метаболическое нарушение и инсулинорезистентность, назначил глюкофаж 500 мг утром и 850 мг на ночь каждый день в течение 1-1,5 месяца. Устно проконсультировалась с другим эндокринологом, она сказала, что лечение не нужно, что инсулин в норме, а сдавать и адекватно оценивать его уровень нужно через 2 часа после нагрузки. Подскажите, пожалуйста, как мне быть, принимать ли дальше препарат.
Пробу на толерантность к глюкозе проводят с интервалом 1-2 часа, поэтому выполнена она правильно и полученные результаты считаются действительными. Рекомендую Вам выполнять врачебные рекомендации. Подробнее по интересующему Вас вопросу Вы можете получить информацию в тематическом разделе нашего сайта: Лабораторная диагностика
Вы не могли бы прокомментировать результаты анализов, хочется послушать ваше мнение. Спасибо.
Значительное повышение уровня инсулина после сахарной нагрузки свидетельствует о нарушении толерантности к глюкозе, поэтому Вам необходимо принимать назначенное лечение, стараться соблюдать диетические меры, исключить стрессы. Подробнее по данному вопросу читайте в тематическом разделе нашего сайта: Лабораторная диагностика
Добрый день дорогие врачи.
Планируем беременность и врач гинеколог-эндокринолог направил на глюкозотолерантный тест инсулина и глюкозы с нагрузкой. Помогите пожалуйста расшифровать и понять начинать переживать или нет.
На 0 мин. — глюкоза — 5,5 ммоль/л (норма 3,1-6,1); инсулин — 26,1 мкЕ/мл (норма 2,3-26,4)
На 120 мин. — глюкоза — 8,9 ммоль/л (норма не значится); инсулин — 134,6 мкЕ/мл (норма не значится).
В данном случае, к сожалению, есть снижение толерантности к глюкозе, поэтому рекомендую Вам лично посетить врача эндокринолога для получения дальнейших рекомендаций. Подробнее по интересующему Вас вопросу Вы можете получить информацию в тематических разделах нашего сайта, перейдя по ссылке: Лабораторная диагностика
Здравствуйте!У меня сын 13 лет.Сдали кровь на инсулин,помогите разобраться.Анализ-Инсулин,мкМЕ/мл(анализатор Liaison0.Значение 22.
Референтные значения-3,21-16,32.Что это значит?И насколько всё плохо?
Данное заключение свидетельствует о повышении уровня инсулина выше нормы, поэтому Вам необходимо лично посетить врача эндокринолога для назначения адекватного лечения. Получить более подробную информацию по интересующему Вас вопросу Вы можете в тематическом разделе нашего сайта, перейдя по следующей ссылке: Лабораторная диагностика
Добрый день! Помогите мне понять, по верному ли пути лечения я иду. Вес 86 кг. Поликистоз яичников. Глюкоза натощак 4.1., после сахарной нагрузки 4.2. при норме до 7. Врач назначает мне Берлитион, Омега 3 и глюкофаж. Через неделю вес составил 89 кг. Питание овощи, каши, фрукты, творог. Физические упражнения каждый день. Что мне делать, ведь вес повышается? Очень буду благодарна Вашему ответу.
Лечение Вам назначено правильно, повышение веса может быть не связано с принимаемым лечением. Рекомендую Вам повторно посетить врача эндокринолога через 7-10 дней. Получить дополнительную информацию по интересующему Вас вопросу Вы можете в тематическом разделе нашего сайта, перейдя по следующей ссылке: Эндокринолог
Здравствуйте! Сдала анализ инсулин 17,9, сахар вернее глюкоза 5,4 на голодный желудок, вес 74 кг , мне 31 год, 2 детей оба по 5 кг. Это что и как? В анализах вижу, что норма вроде (в бланке пределы нормы вписаны. 5 лет назад была у эндокринолога вес был 62 рост 164. Прописали сиафор , не пила. Это все таки отклонение и СД или норма? Спасибо.
Данный результат находится в пределах нормы, поэтому нет повода для беспокойства. Тем не менее, учитывая что полученное значение глюкозы крови приближается к верхней границе нормы, рекомендую Вам лично проконсультироваться с врачом эндокринологом. Получить более подробную информацию по интересующему Вас вопросу Вы можете в тематическом разделе нашего сайта, перейдя по следующей ссылке: Эндокринолог
Здравствуйте.2 месяца назад был ОНМК по ишемическому типу,при выписке направили до врачей,у эндокринолога сдавала анализы,был повышен С пептид 1301(норма от 601 до1101пмоль/л)при нормальном уровне глюкозы4,2 врач поставила ожирение 1 степени и назначила сиофор500,на ночь по одной таблетке,скажите,сколько месяцев нужно принимать это лекарство?так как доктор не написал,опасен ли он при моем первоночальном заболевании?может ли этот препарат вызвать диабет так как его нет,и есть ли риск располнеть при отмене этого препарата.спасибо
Данный медикамент, как правило, назначается для длительного приема — до 3-6 месяцев под контролем врача. Опасности прием данного медикамента не представляет, к развитию сахарного диабета или повышению массы тела его прием не приводит. Получить более подробную информацию по интересующему Вас вопросу Вы можете в тематическом разделе нашего сайта, перейдя по следующей ссылке: Ожирение. Дополнительную информацию также Вы можете получить в следующем разделе нашего сайта: Гормональные нарушения у мужчин и женщин — приичны, симптомы, методы лечения
Добрый день! Искали причину замерших беременностей. Сделала сахарную кривую. Сахар в норме до и после нагрузки. Инсулин натощак 8,6 мкме/мл, инсулин через час после нагрузки 79,04 мкМЕ/мл, через 2 часа после нагрузки 71,55 мкме/мл. Лишнего веса у меня нет (рост 161, вес 56). Постоянно занимаюсь спортом, плюс низкоуглеводная диета уже лет 10. Может ли инсулин быть причиной замирания беременности?
К сожалению, нарушение углеводного обмена может быть одной из причин неразвивающейся беременности. Рекомендую Вам лично проконсультироваться с лечащим врачом эндокринологом. Получить дополнительную информацию по интересующему Вас вопросу Вы можете в соответствующем разделе нашего сайта, перейдя по следующей ссылке: Эндокринолог
Мне 30 лет, вес до обращения к эндокринологу 95. Обратилась к эндокринологу в связи в ожирением, та направила на анализы глюкозо-толерантный тест на тощак был 5,8 ммоль/л, через 120 минут 5,1; инсулин натощак был 17,54 мкЕ/мл, с нашрузкой 24,59. Врач выписала Глюкофаж 1000 утром и 1000 на ночь. Сбросила в том числе с помощью диеты и фитнеса 15 кг за 5 месяцев. Чувствую себя отлично. Сейчас сдала анализы Гт- тест натощак 5,5 с нашрузкой 6,6, инсулин натощак 10,59 с нагрузкой 71,95. Врач в отпуске. Какова моя ситуация? Результаты положительные?
Контрольный анализ не выявляет нарушения толерантности к глюкозе. В данной ситуации рекомендуется лично проконсультироваться с врачом эндокринологом, продолжать соблюдать диету с низким потреблением углеводов, а также рекомендуется повторить данное исследование в динамике (в среднем через 6-12 месяцев).
Контрольный анализ не выявляет нарушения толерантности к глюкозе. В данной ситуации рекомендуется лично проконсультироваться с врачом эндокринологом, продолжать соблюдать диету с низким потреблением углеводов, а также рекомендуется повторить данное исследование в динамике (в среднем через 6-12 месяцев).
Добрый день! Мне 43 года. За последние пол года стала сильно прибавлять в весе. Обратилась к врачу, сдала кровь на сахар и инсулин, на тощак. Мои результаты: Инсулин 10.9 мкЕд/мл (Референсные значения 2.7 — 10.4 мкЕд/мл); глюкоза 5.1 ммоль/л (Референсные значения 4.1 — 5.9 ммоль/л). Врач назначил мне Метформин 500мг, по 1 т.х 3 раза в день и диету.Подскажите пожалуйста правильно ли подобрано лечение и как долго мне оно будет необходимо? Какова вероятность сахарного диабета? За ранее Спасибо!
Учитывая результаты предоставленных анализов, лечение назначено правильно, рекомендуем Вам его продолжать. Полученные данные свидетельствуют о снижение толерантности к глюкозе, поэтому лечение нужно проводить регулярно, а также придерживаться диеты (уменьшить употребление сладостей, углеводов, хлебобулочных изделий и т.п.), осуществлять адекватную физическую активность, что позволит предупредить развитие инсулинозависимого сахарного диабета. Как правило, курс лечения Метформином длительный и может составлять нечколько месяцев — прием данного медикамента осуществляется под контролем врача эндокринолога и с учетом динамики лабораторных показателей.
Узнать больше на эту тему:Поиск вопросов и ответов
Форма для дополнения вопроса или отзыва:
Пожалуйста воспользуйтесь поиском ответов (База содержит болееответов). На многие вопросы уже даны ответы.
Источник: http://www.tiensmed.ru/news/answers/povyshenyi-insulin.html
Инсулин норма у женщин по возрасту таблица
Инсулин – белковый гормон, вырабатываемый поджелудочной железой. Оказывает большое влияние на обменные процессы практически во всех тканях организма. Одна из его основных задач – контроль уровня глюкозы в крови.
Благодаря инсулину процесс поглощения глюкозы жировыми и мышечными клетками ускоряется, тормозится образование новых клеток глюкозы в печени. Создает запас гликогена – формы глюкозы – в клетках, способствует сохранению и накоплению других источников энергии, таких как жиры, белки. Благодаря инсулину их распад и утилизация тормозятся.
В том случае, если функция поджелудочной не нарушена и железа в порядке, она постоянно вырабатывает количество инсулина, необходимое для нормального функционирования всего организма. После еды объем инсулина повышается, это нужно для качественной переработки поступивших белков, жиров и углеводов.
При недостаточности выработки инсулина возникает сахарный диабет первого типа. При данном заболевание бета-клетки поджелудочной железы, которые вырабатывают инсулин, разрушаются. Организм не в состоянии качественно усваивать поступающую еду.
Чтобы поддерживать работу организма в нормальном состоянии, такому больному перед едой вводят инсулин «на еду». Тот объем, который должен справиться с качественной переработкой поступающей еды. Между приемами пищи также вводится инсулин. Цель этих инъекций – обеспечить нормальную работу организма в перерывах между едой.
В том случае, когда инсулин в организме вырабатывается в нужном объеме, но его качество нарушено – возникает сахарный диабет второго типа. При этом типе заболевания качество инсулина снижено, и он не может оказывать на клетки организма нужного воздействия. По сути толку от такого инсулина нет. Он не в состоянии перерабатывать глюкозу в крови. При данном типе применяются препараты, призванные побудить инсулин к действию.
Уровень инсулина в крови норма
Инсулин. Норма у женщин по возрасту (таблица)
Уровень нормального показателя инсулин в крови и у мужчин, и у женщин примерно одинаковый, есть небольшие отличия в определенных ситуациях.
В моменты, когда в организме повышается содержание глюкозы поджелудочная железа начинает активнее вырабатывать инсулин. Такие моменты в здоровом женском организме наступают в период полового созревания, беременности и в пожилом возрасте.
Все эти ситуации наглядно отражены в таблицах ниже:
от 25 до 50 лет
Норма инсулина в крови у женщины различна в зависимости от возраста. С годами он заметно повышается.
Норма инсулина в крови у мужчин
У мужчин, также как у женщин, содержание инсулина в организме меняется в зависимости от возраста.
В пожилом возрасте требуется дополнительная энергия, поэтому после шестидесяти у мужчин, как и у женщин объем вырабатываемого инсулина становится больше и достигает 35 мкед/л.
Инсулин в крови. Норма у детей и подростков
Дети и подростки составляют особую категорию. Дети не нуждаются в дополнительной энергии, поэтому продуцирование данного гормона у них немного занижено. Но в период полового созревания картина резко меняется. На фоне всеобщего гормонального всплеска показатели нормы инсулина в крови у подростков становятся выше.
Когда показатели инсулина колеблются в пределах выше обозначенных цифр – это обозначает, что человек здоров. В ситуации, когда гормон выше указанных показателей, с годами могут развиться болезни верхних дыхательных путей и других органов, эти процессы могут стать необратимыми.
Инсулин — гормон с характером. На его уровень могут повлиять много факторов – стрессы, физическое перенапряжение, заболевание поджелудочной, но чаще всего нарушение вызвано имеющимся у человека сахарным диабетом.
Симптомы, говорящие, что имеется повышение инсулина – зуд, сухость во рту, долго заживающие раны, повышенный аппетит, но при этом тенденция к снижению веса.
Ситуация, когда инсулин ниже положенной нормы, сигнализирует о длительной физической нагрузке или что у человека имеется сахарный диабет первого типа. Заболевания поджелудочной железы также исключать не стоит. Часто к вышеперечисленным симптомам добавляются бледность, сердцебиение, обмороки, раздражительность, потливость.
Как узнать уровень инсулина?
Для определения содержания инсулина требуется проведение анализа. существует две основные разновидности анализа – после глюкозной нагрузки и натощак. Для того, чтобы поставить диагноз сахарный диабет, нужно провести оба этих анализа. Такое исследование можно провести исключительно в условиях клиники.
Норма инсулина в крови у женщин и мужчин натощак
Данный анализ проводится на голодный желудок утром, чтобы результаты наиболее четко отражали действительность, рекомендуется не кушать как минимум за 12 часов до забора крови. Поэтому данный анализ назначают на утро, что позволяет хорошо подготовиться к сдаче крови.
За сутки до анализа из меню пациента исключается вся жирная пища, сладости, от спиртных напитков также нужно воздержатся. В противном случае полученный результат может не соответствовать действительности, что затруднит процедуру правильной постановки диагноза.
Помимо корректировок меню необходимо накануне сдачи анализа необходимо вести более спокойный образ жизни – отказаться от активных занятий спортом, тяжелой физической работы, постараться избегать эмоциональных переживаний. Не лишним будет отказ от курения за сутки до анализа.
После сна перед сдачей крови на анализ нельзя ничего есть и пить кроме чистой негазированной воды. Забор крови делается из пальца, в редких случаях проводят забор венозной крови, также натощак.
Помимо анализа крови врачи нередко назначают проведение ультразвукового исследования поджелудочной железы, что позволяет выяснить причины в неправильной выработке инсулина.
Результаты могут быть ниже, чем в приведенной выше таблице. Так нормальным показателем для взрослого человека будут параметры от 1,9 до 23 мкед/л. для детей в возрасте до 14 лет этот показатель может варьироваться от 2 до 20 мкед/л. у женщин в положении этот показатель будет равен от 6 до 27 мкед/л.
Норма инсулина при глюкозной нагрузке
Чтобы понять, как быстро и на сколько качественно организм способен вырабатывать инсулин, проводится тест на определение этого гормона после инсулиновой нагрузки. Подготовка к этому способу диагностирования проводится точно также, как в предыдущем случае. Нельзя кушать как минимум 8 часов, от курения, алкоголя и физической нагрузки следует отказаться.
В течении всего времени нельзя совершать активных физических действий, курить. По истечении двух часов кровь берут на анализ, замеряя уровень инсулина.
При заборе от пациента требуется соблюдать спокойствие, в противном случае результат может быть некорректным.
После такого анализа нормальными показателями будут следующие параметры: для взрослого цифры от 13 до 15 мкед/л, для женщины, вынашивающей малыша показателем нормы станут числа от 16 до 17 мкед/л, для детей в возрасте до 14 лет нормальными показателями будут числа от 10 до 11 мкед/л.
В отдельных случаях бывает целесообразным проводить двойной анализ по выявлению содержания инсулина в плазме человека. Первый анализ проводят натощак утром, после дают пациенту выпить глюкозу и через два часа повторяют забор крови. Комбинированный анализ позволит получить расширенную картину о действии инсулина.
Как меняется уровень инсулина после еды
После приема пищи в организм попадают белки, жиры и углеводы, поджелудочная железа начинает активно вырабатывать гормон для правильного усваивания всего этого разнообразия. То есть объем инсулина резко растет, именно поэтому невозможно корректно определить норму содержания инсулина в организме человека после еды. По мере того, как пища перерабатывается содержание инсулина приходит в норму.
Норма инсулина после еды возрастает на% от уровня нормы, так как в это время поднимается и уровень глюкозы в крови. После еды через два с половиной часа, максимум три уровень инсулина должен прийти в норму.
Как удержать в норме
Для людей, испытывающих проблемы, связанные с правильной выработкой инсулина, актуальны диеты с пониженным содержанием углеводов. Поддерживать уровень глюкозы в норме, а, следовательно, и инсулина – сложно, но возможно.
Следует отказаться от сдобной выпечки с корицей и сделать акцент на овощах, кашах, компотах, чае. Количество сладкого должно быть четко регламентировано и правильнее будет заменить его несладкими фруктами и сухофруктами. Из мяса лучше предпочесть говядину и прочее нежирное мясо.
Источник: http://pridiabete.ru/insulin/insulin-norma-u-zhenshhin-po-vozrastu-tablitsa.html
про инсулин после нагрузки.
Привет Всем я новичок!Принимайте)))
Комментарии
Привет! Наверно в разных лабораториях свои нормы. Я сдавала в гемотесте у меня стоит норма
Инсулин через 2 часа после еды норма - Лечение гипертонии
Что же это за вещество такое – инсулин, о котором так часто пишут и говорят в связи с распространенным ныне сахарным диабетом? Почему в какой-то момент он перестает вырабатываться в необходимых количествах или, наоборот, синтезируется в избытке?
Инсулин – биологически активное вещество (БАВ), белковый гормон, контролирующий уровень глюкозы в крови. Синтезируют этот гормон бета-клетки, принадлежащие островковому аппарату (островки Лангерганса) поджелудочной железы, что объясняет риск развития сахарного диабета при нарушении ее функциональных способностей. Кроме инсулина, в поджелудочной железе синтезируются и другие гормоны, в частности, гипергликемический фактор (глюкагон), вырабатываемый альфа-клетками островкового аппарата и также участвующий в поддержании постоянной концентрации глюкозы в организме.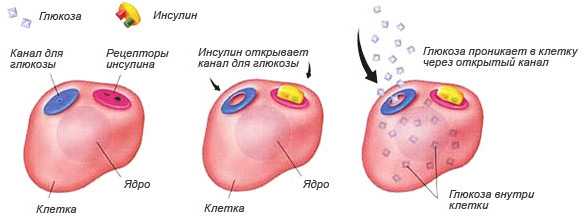
Показатели нормы инсулина в крови (плазме, сыворотке) взрослого человека находятся в диапазоне от 3 до в 30 мкЕд/мл (или до 240 пмоль/л).
У детей до 12 лет показатели не должны превышать 10 мкЕд/мл (или 69 пмоль/л).
Хотя где-то читатель встретит норму до 20 мкЕд/мл, где-то до 25 мкЕд/мл – в разных лабораториях норма может несколько отличаться, поэтому всегда, сдав кровь на анализ, нужно ориентироваться на точные данные (референтные значения) той лаборатории, которая производит исследование, а не на значения, приведенные в различных источниках.
Повышенный инсулин может обозначать как патологию, например, развитие опухоли поджелудочной железы (инсулинома), так и физиологическое состояние (беременность).
Снижение уровня инсулина может свидетельствовать о развитии сахарного диабета или просто физической усталости.
Основная роль гормона — гипогликемическая
Действие инсулина в человеческом организме (и не только человеческом, в этом плане все млекопитающие похожи) заключается в его участии в процессах обмена:
- Этот гормон дает возможность сахару, полученному с питанием, беспрепятственно проникать в клетки мышечных и жировых тканей, повышая проницаемость их мембран:
- Он является индуктором выработки глюкогена из глюкозы в печеночных и мышечных клетках:
- Инсулин способствует накоплению белков, повышая их синтез и препятствуя распаду, и жировых продуктов (он помогает жировой ткани захватывать глюкозу и превращать ее в жир (вот откуда берутся излишние жировые запасы и почему излишняя любовь к углеводам приводит к ожирению);
- Повышая активность ферментов, усиливающих распад глюкозы (анаболический эффект), данный гормон препятствует работе других ферментов, стремящихся расщепить жиры и гликоген (антикатаболическое действие инсулина).
Инсулин – везде и всюду, он участвует во всех обменных процессах, происходящих в человеческом организме, но основное назначение этого вещества – обеспечение углеводного обмена, поскольку оно является единственным гипогликемическим гормоном, тогда как его «противников», гипергликемических гормонов, стремящихся повысить содержание сахара в крови, заметно больше (адреналин, гормон роста, глюкагон).
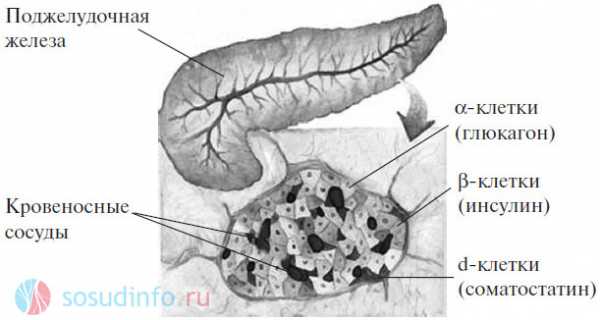
В первую очередь, механизм образования инсулина β-клетками островков Лангерганса запускает повышенная концентрация углеводов в крови, однако до этого гормон начинает вырабатываться, как только человек, пережевав кусок чего-нибудь съестного, проглатывает его и доставляет в желудок (и совсем не обязательно, чтобы продукт питания был углеводным). Таким образом, пища (любая) вызывает повышение уровня инсулина в крови, а голод без поступления продуктов питания, наоборот, снижает его содержание.
Кроме этого, процесс образования инсулина стимулируют другие гормоны, повышенные концентрации некоторых микроэлементов в крови, например, калия и кальция, увеличенное количество жирных кислот. Угнетает продукцию инсулина в наибольшей степени гормон роста соматотропин (СТГ). Другие гормоны, тоже в некоторой мере снижают выработку инсулина, например, соматостатин, синтезируемый дельта-клетками островкового аппарата поджелудочной железы, однако действие его все же не имеет силы соматотропина.
Очевидно, что колебания уровня инсулина в крови зависят от изменения содержания глюкозы в организме, поэтому понятно, почему исследуя лабораторными методами инсулин, заодно проводят определение количества глюкозы (анализ крови на сахар).
Видео: инсулин и его функции — медицинская анимация
Инсулин и «сахарная» болезнь обоих типов
Чаще всего секреция и функциональная активность описываемого гормона изменяется при сахарном диабете 2 типа (инсулиннезависимый сахарный диабет — ИНЗСД), который нередко формируется у лиц среднего и пожилого возраста, имеющих избыточную массу тела. Пациенты довольно часто интересуются, почему именно лишний вес является фактором риска развития СД. А происходит это следующим образом: накопление жировых запасов в избыточных количествах сопровождается увеличением в крови липопротеинов, которые, в свою очередь, способствуют сокращению количества рецепторов к гормону и изменению сродства к нему. Результатом подобных нарушений является снижение продукции инсулина и, соответственно, уменьшение его уровня в крови, что ведет к увеличению концентрации глюкозы, которая не может своевременно утилизироваться из-за дефицита инсулина.
Кстати, некоторые люди, узнав результаты своих анализов (гипергликемия, нарушение липидного спектра), расстроившись на время по такому поводу, начинают активно искать пути профилактики грозного заболевания — они срочно «садятся» на диету, снижающую массу тела. И очень правильно делают! Подобный опыт может быть весьма полезен всем пациентам, входящим в группу риска по СД: принятые своевременно меры позволяют на неопределенный срок оттянуть развитие самой болезни и ее последствий, а также зависимость от препаратов, снижающих сахар в сыворотке (плазме) крови.
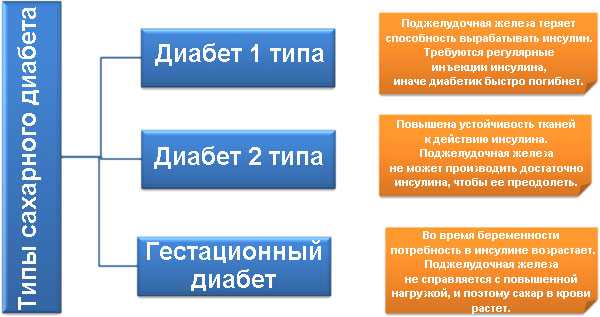
Несколько иная картина наблюдается при сахарном диабете 1 типа, который называют инсулинзависимым (ИЗСД). Глюкозы в данном случае вокруг клеток более чем достаточно, они просто купаются в сахарной среде, однако усвоить важный энергетический материал не могут по причине абсолютного дефицита проводника – инсулина нет. Клетки принять глюкозу не могут, и в результате подобных обстоятельств в организме начинают происходить нарушение других процессов:
- Резервный жир, не сгорая полностью в цикле Кребса, направляется в печень и участвует в образовании кетоновых тел;
- Значительное повышение сахара в крови ведет к появлению неимоверной жажды, большое количество глюкозы начинает выделяться с мочой;
- Углеводный обмен направляется по альтернативному пути (сорбитоловому), образуя избыток сорбитола, который начинает откладываться в различных местах, формируя патологические состояния: катаракту (в глазном хрусталике), полиневриты (в нервных проводниках), атеросклеротический процесс (в сосудистой стенке).
Организм, пытаясь компенсировать эти нарушения, стимулирует расщепление жиров, в результате чего в крови возрастает содержание триглицеридов, но падает уровень полезной фракции холестерина. Атерогенная диспротеинемия снижает защитные силы организма, что проявляется изменением других лабораторных показателей (повышается фруктозамин и гликозилированный гемоглобин, нарушается электролитный состав крови). В таком состоянии абсолютного дефицита инсулина пациенты слабеют, постоянно хотят пить, у них выделяется большое количество мочи.
При сахарном диабете недостаток инсулина, в конечном итоге, отражается практически на всех органах и системах, то есть, его дефицит способствует развитию многих других симптомов, обогащающих клиническую картину «сладкой» болезни.
О чем «расскажут» избытки и недостатки
Повышенный инсулин, то есть, увеличение его уровня в плазме (сыворотке) крови можно ожидать в случае некоторых патологических состояний:
- Инсулиномы – опухоли ткани островков Лангерганса, бесконтрольно и в больших количествах продуцирующей гипогликемический гормон. Данное новообразование дает довольно высокий уровень инсулина, а содержание глюкозы натощак при этом снижено. Для диагностики аденомы поджелудочной железы данного типа производят расчет соотношения инсулина и глюкозы (I/G) по формуле: количественное значение гормона в крови, мкЕд/мл : (содержание сахара, определенного утром на голодный желудок, ммоль/л – 1,70).
- Начальной стадии формирования инсулиннезависимого сахарного диабета, позже уровень инсулина начнет падать, а сахар будет расти.
- Ожирения. Между тем, здесь и в случае некоторых других болезней нужно различать причину и следствие: на первых этапах не ожирение является причиной повышенного инсулина, а наоборот, высокий уровень гормона повышает аппетит и способствует быстрой трансформации глюкозы, поступающей с пищей, в жир. Впрочем, все так взаимосвязано, что не всегда можно отчетливо проследить первопричину.
- Заболеваний печени.
- Акромегалии. У здоровых людей высокий уровень инсулина быстро снижает содержание глюкозы в крови, что в значительной степени стимулирует синтез соматотропина, у больных акромегалией повышение значений инсулина и последующая гипогликемия не вызывает особой реакции со стороны гормона роста. Эта особенность используется в качестве стимулирующей пробы при мониторинге гормонального баланса (внутривенная инъекция инсулина не вызывает особого повышения СТГ ни через час, ни через 2 часа после введения инсулина).
- Синдрома Иценко-Кушинга. Нарушение обмена углеводов при этой болезни обусловлено усиленной секрецией глюкокортикоидов, подавляющих процесс утилизации глюкозы, которая, невзирая на высокий уровень инсулина, остается в крови в высоких концентрациях.
- Инсулин повышен при мышечной дистрофии, которая стала результатом различных метаболических нарушений.
- Беременность, протекающая нормально, но с повышенным аппетитом.
- Наследственной непереносимости фруктозы и галактозы.
Введения инсулина (быстродействующего) под кожу вызывает резкий скачок гормона в крови пациента, что используется для выведения пациента из состояния гипергликемической комы. Применение гормона и препаратов, снижающих глюкозу, с целью лечения сахарного диабета также приводит к повышению инсулина в крови.
Следует заметить, хотя многие люди и так знают, что нет лечения от повышенного уровня инсулина, есть лечение конкретной болезни, при которой происходит подобный «раздрай» в гормональном статусе и нарушение различных метаболических процессов.
Снижение уровня инсулина наблюдается при сахарном диабете и 1, и 2 типа. Разница лишь в том, что при ИНЗСД дефицит гормона — относительный и вызван иными факторами, нежели абсолютный дефицит при ИЗСД. Кроме этого, к падению количественных значений гормона в крови приводят стрессовые ситуации, интенсивная физическая нагрузка или воздействие других неблагоприятных факторов.
Почему важно знать уровень инсулина?
Абсолютные показатели уровня инсулина, полученные при лабораторном исследовании, сами по себе не имеют большой диагностической ценности, так как без количественных значений концентрации глюкозы не о многом говорят. То есть, прежде чем судить о каких-то нарушениях в организме, связанных с поведением инсулина, следует изучить его отношение к глюкозе.

С такой целью (для повышения диагностической значимости анализа) проводят тест стимуляции продукции инсулина глюкозой (нагрузочный тест), который показывает, что у людей, имеющих скрыто протекающий сахарный диабет, гипогликемический гормон, продуцируемый бета-клетками поджелудочной железы, запаздывает, его концентрация растет медленнее, зато достигает более высоких значений, нежели у здоровых людей.
Помимо нагрузочного теста с глюкозой, в диагностическом поиске используется провокационный тест или, как его называют, проба с голоданием. Суть пробы состоит в определении натощак в крови пациента количественных значений глюкозы, инсулина и С-пептида (белковая часть молекулы проинсулина), после чего больного ограничивают в еде и питье на сутки и более (до 27 часов), проводя каждые 6 часов исследование показателей, вызывающих интерес (глюкоза, инсулин, С-пептид).
Итак, если инсулин повышен преимущественно при патологических состояниях, за исключением нормально протекающей беременности, где увеличение его уровня относят к физиологическим явлениям, то выявление высокой концентрации гормона, наряду со снижением сахара в крови, играет не последнюю роль в диагностике:
- Опухолевых процессов, локализованных в ткани островкового аппарата поджелудочной железы;
- Гиперплазии островковой ткани;
- Глюкокортикоидной недостаточности;
- Тяжелой патологии печени;
- Сахарного диабета на начальном этапе его развития.
Между тем, наличие таких патологических состояний, как синдром Иценко-Кушинга, акромегалия, мышечная дистрофия, болезни печени требуют проведения исследования уровня инсулина даже не столько с целью диагностики, сколько для слежения за функционированием и сохранением работоспособности органов и систем.
Содержание инсулина определяют в плазме (кровь забирают в пробирку с гепарином) или в сыворотке (кровь, взятую без антикоагулянта, центрифугируют). К работе с биологическим материалом приступают немедленно (максимум через четверть часа), поскольку данная среда не терпит длительного «простоя» без обработки.

Перед исследованием пациенту объясняют значение анализа, его особенности. Реакция поджелудочной железы на пищу, напитки, лекарства, физические нагрузки такова, что пациент должен до исследования поголодать 12 часов, не заниматься тяжелой физической работой, исключить прием гормональных препаратов. Если последнее невозможно, то есть, лекарства никак нельзя игнорировать, то на бланке анализа производится запись, что тест проводится на фоне гормонотерапии.
За полчаса до венепункции (кровь берут из вены) человеку, ожидающему очереди на анализ, предлагают прилечь на кушетку и максимально расслабиться. Пациента следует предупредить, что несоблюдение правил может отразиться на результатах и тогда повторный приход в лабораторию, а, стало быть, и повторные ограничения будут неизбежны.
Введение инсулина: страшна только первая инъекция, потом – привычка
Коль так много внимания было уделено гипогликемическому гормону, продуцируемому поджелудочной железой, то нелишним будет вкратце остановиться на инсулине, как лекарственном препарате, назначаемом при различных патологических состояниях и, в первую очередь, при сахарном диабете.
Введение инсулина самими пациентами стало делом привычным, с ним справляются даже дети школьного возраста, которых лечащий врач обучает всем премудростям (пользоваться устройством для введения инсулина, соблюдать правила асептики, ориентироваться в свойствах препарата и знать действие каждого вида). На инъекциях инсулина «сидят» практически все больные, имеющие СД 1 тип, и пациенты с тяжелым течением инсулиннезависимого сахарного диабета. Кроме этого, некоторые экстренные состояния или осложнения СД, при отсутствии эффекта от других медикаментозных средств, купируются инсулином. Правда, в случаях диабета 2 типа после стабилизации состояния больного гипогликемический гормон в инъекционной форме заменяется другими средствами, употребляемыми внутрь, чтобы не возиться со шприцами, производить расчет и зависеть от укола, который сделать себе самому без привычки бывает довольно трудно, даже если имеются некоторые навыки проведения несложных медицинских манипуляций.
Самым лучшим лекарственным средством с минимумом побочных эффектов и без серьезных противопоказаний признан раствор инсулина, основой которого выступает инсулиновая субстанция человека.
По своему строению на человеческий инсулин больше всего похож гипогликемический гормон поджелудочной железы свиньи, вот он-то в большинстве случаев и выручал человечество долгие годы до получения (с помощью генной инженерии) полусинтетических или ДНК-рекомбинантных форм инсулина. Для лечения сахарного диабета у детей в настоящее время используется только человеческий инсулин.
Инъекции инсулина имеют своей задачей поддержание нормальной концентрации глюкозы в крови, недопущение крайностей: скачков вверх (гипергликемии) и падение уровня ниже допустимых значений (гипогликемии).
Назначение видов инсулинов, расчет их дозы в соответствии с особенностями организма, возрастом, сопутствующей патологией производит только врач в строго индивидуальном порядке. Он же обучает пациента, как самостоятельно делать инъекции инсулина, не прибегая к посторонней помощи, обозначает зоны введения инсулина, дает советы в отношении питания (прием пищи должен согласовываться с поступлением гипогликемического гормона в кровь), образа жизни, режима дня, физических нагрузок. В общем, в кабинете эндокринолога пациент получает все необходимые знания, от которых зависит качество его жизни, самому больному остается только правильно ими пользоваться и неукоснительно следовать всем рекомендациям врача.
Виды инсулинов
Пациентам, получающим гипогликемический гормон в инъекционной форме, придется узнать, какие виды инсулинов бывают, в какое время суток (и почему) они назначаются:
- Инсулины ультракороткого, но непродолжительного действия (Хумалог, Новорапид) – они появляются в крови от нескольких секунд до 15 минут, пик их действия достигается через час-полтора, но через 4 часа организм пациента опять оказывается без инсулина и это придется учитывать, если в этот момент срочно захочется поесть.
 Инсулины короткого действия (Актрапид НМ, Инсуман Рапид, Хумулин Регуляр) – эффект наступает от получаса до 45 минут после инъекции и длится от 6 до 8 часов, пик гипогликемического действия находится в интервале между 2 – 4 часами после введения.
Инсулины короткого действия (Актрапид НМ, Инсуман Рапид, Хумулин Регуляр) – эффект наступает от получаса до 45 минут после инъекции и длится от 6 до 8 часов, пик гипогликемического действия находится в интервале между 2 – 4 часами после введения.- Инсулины средней продолжительности действия (Хумулин НПХ, Инсуман Базал, Протафан НМ) – ожидать быстрого эффекта от введения инсулина данного вида не приходится, он наступает через 1 – 3 часа, на пике находится между 6 – 8 часами и заканчивается через 10 – 14 часов (в иных случаях до 20 часов).
- Инсулины длительного действия (до 20 – 30 часов, иногда до 36 часов). Представитель группы: уникальный препарат, не имеющий пика действия — Инсулин Гларгин, который пациенты больше знают под названием «Лантус».
- Инсулины сверхдлительного действия (до 42 часов). В качестве представителя можно назвать датский препарат Инсулин Деглюдек.
Инсулины длительного и сверхдлительного действия вводят 1 раз в день, они не подходят для экстренных ситуаций (пока дойдут до крови). Безусловно, в случае комы используют инсулины ультракороткого действия, которые быстро восстанавливают уровни инсулина и глюкозы, приближая их к нормальному значению.
Назначая пациенту разные виды инсулинов, врач рассчитывает дозу каждого, способ введения (под кожу или в мышцу), обозначает правила смешивания (если в этом есть необходимость) и часы введения в соответствии с приемом пищи. Вероятно, читатель уже понял, что лечение сахарного диабета (инсулином, в особенности) не потерпит несерьезного отношения к диете. Приемы пищи (основные) и «перекусы» очень сильно взаимосвязаны с уровнем инсулина на момент трапезы, поэтому должны строго контролироваться самим пациентом – от этого зависит его здоровье.
Видео: о действии инсулина и его видах
Тахикардия после приема алкоголя
Результат принятия внутрь спиртного всегда негативен для сердца. Сердечные ткани, подвергшиеся влиянию токсических веществ (продуктов переработки этилового спирта в организме) начинают функционировать в ухудшенном режиме. Это способствует стремительному росту давления в артериях. Нарушается ритм сокращений сердца и пульс приобретает значения 90 и выше ударов за минуту. При тахикардии, заключающейся в повышении частоты сердечных сокращений (ЧСС — измеряется в количестве ударов за минуту) после того, как вы приняли алкогольный напиток/напитки, кровь начинает циркулировать хуже, происходит сужение сосудов мелкого диаметра и ухудшается доставка полезных веществ к разным тканям в организме человека.
Какие-то из сосудов способны лопнуть. Следствием этого являются незначительные кровоизлияния. В большей степени это становится заметным в местах, которые находятся на небольшой глубине от поверхности кожи. Сердце, подверженное влиянию алкоголя в крови испытывает нехватку кислорода.
С течением времени у человека, который изо дня в день не переставая или время от времени употребляет дурманящее зелье, состояние сердечной мышцы ухудшается — она дряблеет и теряет эластичность. Воздействие горячительного на сердечно-сосудистую систему инициирует ранние атеросклеротические изменения (отложение холестерина в сосудах сердца и, как одно из возможных следствий — инфаркт) и гипертензию (увеличение давления в сосудах). Добавочными провоцирующими факторами способными сделать такие изменения реальностью, могут стать:

- избыточный вес;
- пожилой возраст;
- простуда, которую человек перенёс ранее.
Случаи учащения ЧСС после приёма алкогольных напитков являются показателем начала тахикардии и могут быть предваряющей симптоматикой сердечных недугов хронического типа.
Интенсивная растрата ресурсов сердца и ускоренное изнашивание последнего являются следствием тахикардии, вызванной принятием дурманящего зелья. Эта ситуация обусловлена сравнительно более усиленным режимом функционирования сердца при повышенной ЧСС. Чем чаще сердцебиение, тем больше объём крови вовлекается в кровяное русло, что способствует более высокому артериальному давлению (АД) в сосудах. Частое употребление спиртных напитков способно привести к хроническому характеру повышенного давления и ЧСС будет при этом тоже высокой. Когда сердечная мышца изо дня в день функционирует на пределе своих возможностей, для неё этот режим работы становится привычным.
Даже сравнительно малый алкогольный стаж пациента способен привести к алкогольной миопатии. Данное заболевание характеризуется повышенной ЧСС.
Алкоголь — одна из причин тахикардии
По характеру инициирующих факторов тахикардию подразделяют на физиологическую и патологическую.
Как один из видов стимуляторов сердечной деятельности, горячительное способно вызвать физиологическую тахикардию (в данном конкретном случае вид нарушения сердечного ритма будет видом тахикардии, которая имеет название «тахикардия после алкоголя»). Сочетание ряда факторов (в том числе и приём внутрь стимуляторов) в человеческой жизнедеятельности в количестве больше одного чревато серьёзными негативными последствиями для здоровья. Вот эти факторы:

- существенные нагрузки физического характера;
- нехватка кислорода;
- стрессовое состояние;
- употребление стимулирующих веществ (алкогольные напитки, энергетики, кофе).
Данный вид (физиологическая) тахикардии относится к роду нормальных реакций организма. Он проявляется от влияния внешних условий и не имеет патологического характера.
Многие задаются вопросом: «Можно ли париться для устранения похмелья?» Ответ ограничен условием:
- ЧСС должна быть не больше 110 ударов за минуту.
Парную при желании придется поменять на приём соляной ванны, так как в парилке сауны или бани сердце будет сильнее перегружено.
Употребление спиртных напитков способно привести к одной из дестабилизаций (нарушениям) функционирования сердца под названием «патологическая тахикардия». Это явление способно показать себя в состоянии покоя и сна.
Симптомы и болезни, спряженные с ЧСС выше нормы
Главные симптомы, наблюдающиеся при сверхнормативном превышении ЧСС:
- В течение малого промежутка времени ориентация в пространстве утрачивается.
- Кружится голова.
- Становится темно в глазах.
- Кратковременная утрата ориентации в пространстве.
- Перебои в функционировании сердца. Увеличение ЧСС. Ускорение пульса наблюдается на промежутке времени свыше 5 минут и замедление без терапии невозможно.

При недугах системы сосудов и сердца приём дурманящего зелья губителен. Организм, имеющий болезни сердца и сосудов, под влиянием алкогольных напитков осложняет течение этих заболеваний усугублением патологий. Такая же ситуация и с тахикардией. Для основной массы недугов сердца (к примеру: гипертоническая болезнь, ишемия, стенокардия) принятие горячительных напитков способствует повышению ЧСС и АД.
Алкогольная кардиомиопатия — злейший враг хронических алкоголиков, сопряженный с тахикардией. Болезнь способна развиться даже спустя 3-4 месяца непрерывного пития. Данное заболевание вызывает сильные деструктивные (разрушительные) изменения в анатомии и физиологии сердца.
При увеличении ЧСС выше нормы после принятия горячительных напитков человеку требуется обратиться в медицинское учреждение чтобы обследоваться. 20% — такова величина показателя смертности при патологической тахикардии. Последняя относится к одной из главных причин смертности алкоголиков. Решающим фактором в препятствии диагностике случаев кардиомиопатии стало то, что те, кто страдает хроническим алкоголизмом отрицают данный факт.
В учреждениях медицинского профиля с целью диагностики кардиомиопатии используют 2 метода:
- Эхокардиография;
- Электрокардиография (ЭКГ).
Симптоматика начального этапа заболевания:
- Темнеет в глазах;
- Возникают головные боли внезапного характера;
- Возникает одышка;
- Увеличение ЧСС связано с незначительными нагрузками.
Ниже приведены примеры симптоматики характерные для недуга, когда он прогрессирует:
- Гипертрофические изменения в левом желудочке;
- Аритмии.
Если после принятия горячительного сердце бьётся сильно, то это один из основных симптомов кардиомиопатии.
Меры для избавления от тахикардии при похмелье
Что делать, если хочется самостоятельно избавиться от превышений нормальной ЧСС? Путь самостоятельного разрешения проблемы состоит в следующих двух способах:
- Приём внутрь хлорида калия и магнезии.
- Приём аптечных успокоительных сборов трав, мяты, пустырника либо валерианы — это все в случае, когда наблюдается слабая желудочковая тахикардия.
Так называемая «тахикардия с похмелья» наблюдается на следующее утро после обильных возлияний почти всегда. Такой эффект вызван нарушением деятельности нервной системы, которое именуется гиперсимпатикотонией (блокируется свойственная для критических случаев подавляющая реакция организма на стресс). В данной ситуации она называется похмельной гиперсимпатикотонией, так как сопряжена с похмельем. Тахикардия, сопряжённая с похмельем является итогом, к которому приводит воздействие следующих факторов:
- Нехватка калия (также чревата нарушением других функций сердечно-сосудистой системы и функций нервной и мышечной систем).
- Нехватка магния (также чревата появлением хронической усталости, бессонницы, нарушениями в опорно-двигательном аппарате, частой тошнотой, тревогой и путаницей в голове).
- Влияние катехоламинов (два из этих органических соединений и в то же время физиологически активных веществ, гормон адреналин и медиатор дофамин — вызывают увеличение ЧСС).
- Отрицательное воздействие на сердце органических веществ, содержащих в качестве функциональной лишь карбонильную группу, — альдегидов и кетонов. Также они поражают центральную нервную систему, обладают наркотическим действием, некоторые из них (например, уксусный альдегид, присутствующий в крови при похмелье) — канцерогены и мутагены.
- Вегетативный дисбаланс — описывается начальными проявлениями нарушений в деятельности вегетативной нервной системы (состоит из нервов, которые замкнуты на гладкой мускулатуре — есть у сосудов, внутренних органов и кожи; сердце; железах) и является, так сказать, предболезнью.
Лечение тахикардии после запоя
Увеличение АД и повышение ЧСС сверх нормы очень часто наблюдаются когда человек пытается выйти из продолжительного запоя. Средства, устраняющие тахикардию после запоя для самостоятельного приёма:
- Приём внутрь хлорида калия и магнезии.
- Коринфар (блокатор кальциевых каналов) под язык.
- Анаприлин. С этим лекарством следует быть особенно аккуратным — увеличение дозы выше нормы чревато опасными осложнениями.
Меры по избавлению требующие присмотра врача:
- Инфузионная (применение капельниц) детоксикационная терапия с использованием калия и магния,
- Использование мочегонных средств.
- Применение иногда блокаторов кальциевых каналов (многие являются средствами для лечения гипертонии) и бета-блокаторов (блокаторы бета-адренорецепторов — многие используются в лечении гипертонии).
Нормализации самочувствия стоит ждать только спустя то количество дней, которое составил сам запой.
Последние меры для устранения тахикардии
Что делать, если не помогают меры устранения тахикардии описанные выше? Нужно обратиться в больницу, где могут поставить капельницу, которую назначит врач. Похмельный синдром сопряжён с увеличенной потребностью сердечной мышцы в кислороде. Соответственно этому и подбирают составы для лечения:
- Реполяризующая смесь (250 или 500 мл водного раствора калия, магния, инсулина и глюкозы) внутривенно.
- Раствор Рингера-Локка (1 литр водного раствора хлорида и гидрокарбоната натрия, хлоридов калия и кальция + глюкоза) внутривенно — можно использовать в ряде случаев вместо реполяризующей смеси.
- Бета-блокаторы — в самых сложных случаях.
Профилактика посталкогольной тахикардии
Слово «посталкогольная» значит — являющаяся следствием выпитого алкоголя. Как уже говорилось недуги сердца и сосудов — это препятствие на пути пития горячительного, даже в малых дозах. Оно способно запустить патологические процессы. В случае невозможности полного отказа от алкогольных напитков требуется быть приверженцем соблюдения мер профилактики. Вот 3 из них:
- Выпивать позволено только, когда вы находитесь в состоянии покоя.
- Перед тем, как пить, важно поесть.
- Обязательно необходимо закусывать.

Тщательный контроль своего самочувствия — обязательное условие при приёме горячительных напитков теми, кто болен вегетососудистой дистонией. Для таких больных характерны все выше перечисленные симптомы тахикардии + обмороки. Даже в случае незначительного ослабления здоровья требуется непременное обращение в медучреждение. Кардиомиопатия алкогольного происхождения является быстропрогрессирующим заболеванием и на поздней стадии уже не излечима. В последнем случае, если больной полностью отказался от алкогольных напитков, то он может обеспечить себе лишь частичное восстановление сердца.
Больные гипертонией сильнее всех подвержены риску увеличения ЧСС после приёма горячительного. Тем, кто ей болеет и пьют алкогольные напитки помимо принятия самих лекарств, необходимо с помощью врача удостовериться в их совместимости с горячительными напитками.
Ситуации, когда приём спиртных напитков запрещён:
- Температура тела выше нормы;
- Человек заболел вирусной инфекцией;
- Стрессовое состояние;
- После физнагрузок.
Многие, глубоко не задумываясь о своём здоровье, скажут: «Да я пью совсем немного». Но этот путь тоже чреват последствиями для здоровья. Исключение алкогольных напитков из рациона питания — вот путь для исключения отрицательного влияния спиртных напитков на сердце!
ПОИСК
Первый подъем уровня сахара после введения углеводов отражает силу рефлекторного раздражения симпатических нервов, возникающего при попадании глюкозы в пищеварительный канал. Дальнейшее увеличение концентрации сахара, как правило, связано с быстротой всасывания углеводов, определяемой состоянием кишечной стенки, функцией печени. У здорового человека величина содержания сахара в крови через час после нагрузки на 50—75% превышает уровень сахара в крови натощак. Нисходящая часть гликемической кривой отражает продукцию инсулина и зависит от состояния парасимпатической нервной системы обследуемого, функции поджелудочной железы, печени и других органов. Этот отрезок гликемической кривой носит название гипогликемической фазы. Последняя точка на гликемической кривой, определяемая через 2,5-3 ч, обусловлена состоянием равновесия всех систем организма, участвующих в регуляции содержания сахара в крови В норме она должна совпадать с уровнем сахара в крови у обследуемого натощак. У больных сахарным диабетом содержание глюкозы в крови натощак бывает повышенным, нарастание гликемической кривой происходит медленнее, достигая через 60-150 мин значительной величины (более чем в 1,8 раза превышает [c.159] После инъекции инсулина развивается гипогли-кемическое состояние, которое, однако, быстро ликвидируется при введении глутаминовой кислоты. Объясните, почему глутаминовая кислота нормализует уровень глюкозы в крови. Ответ поясните схемой. [c.412]Тест на толерантность к глюкозе. Скорость секреции инсулина регулируется уровнем сахара в крови. После принятия пищи, богатой сахаром, уровень сахара в крови временно повышается. Это стимулирует секрецию инсулина поджелудочно11 железой, что в свою очередь приводит к снижению уровня сахара крови. Эта закономерность лежит в основе диагностического теста на диабет. При возникновении подозрения на возможность сахарного диабета (в результате определения глюкозы в моче с помощью реакции Бенедикта) у больного исследуют гликемиче-скую кривую (тест на толерантность к глюкозе). Ему дают массивную дозу глюкозы — 1 г на 1 кг веса тела — и через определенные интервалы в течение нескольких часов определяют уровень сахара крови. Вначале, независимо от того, болен ли человек диабетом или нет, уровень сахара крови быстро повышается, В нормальном организме в результате этого увеличивается секреция инсулина, и примерно через час содержание сахара в крови возвращается к исходному уровню. При введении больших доз глюкозы оно может понизиться даже до гипогликемического уровня, так как в этом случае может наступить слишком сильная стимуляция поджелудочной железы. При сахарном же диабете уровень сахара в крови поднимется и останется повышенным в течение нескольких часов. Типичные гликемические кривые для обоих случаев показаны на фиг. 107. [c.385]
Концентрация глюкозы в норме натощак составляет 80 мг/100 мл (4,4 мМ). В течение дня концентрация глюкозы в крови в норме колеблется от 80 мг/100 мл перед едой до примерно 120 мг/100 мл после еды. Как же поддерживается относительно постоянный уровень содержания глюкозы, несмотря на значительные изменения в ее поступлении и использовании Выше мы уже обсуждали основные регуляторные элементы, так что теперь мы рассмотрим их во взаимодействии. Содержание глюкозы в крови регулируется прежде всего печенью, которая может поглощать и вьщелять в кровь большое количество глюкозы в ответ на гормональные сигналы и на само изменение концентрации глюкозы (рис. 23.18). Повышение концентрации глюкозы в крови, происходящее после приема богатой углеводами пищи, в свою очередь вызывает повышение содержания глюкозо-6-фосфата в печени, так как только в этих условиях каталитические участки глюкокиназы заполняются глюкозой. Напомним, что глюкокиназа в отличие от гексокиназы имеет высокую Км для глюкозы ( 10 мМ, тогда как концентрация глюкозы в крови натощак составляет 4,4 мМ) и не ингибируется глюкозо-6-фосфатом. В результате при повышении содержания глюкозы в крови скорость образования глюкозо-б-фосфата в печени увеличивается. Дальнейшая судьба глюкозо-6-фосфата регулируется в основном противоположно направленным действием глюкагона и инсулина. Глюкагон запускает каскадный механизм регуляции, [c.292]
Моносахариды пищи представлены в основном глюкозой и фруктозой, которые содержатся во многих фруктах, меде и называются сахарами. В организм они поступают в свободном виде либо образуются в процессе пищеварения из ди- и полисахаридов пищи. Поступление в организм большого количества свободной глюкозы и быстрое ее всасывание в кровь (уже через 15—20 мин после приема пищи она обнаруживается в крови) приводит к гипергликемии крови, что активирует функцию поджелудочной железы, которая выделяет гормон инсулин, обеспечивающий поступление глюкозы в ткани, где она используется для синтеза гликогена, а при значительном избытке — и для синтеза жиров. После действия инсулина уровень глюкозы в крови снижается, что может привести к гипогликемии и общей слабости. Систематическая активация поджелудочной железы может способствовать развитию заболевания сахарным диабетом. Поэтому количество моносахаридов в питании людей, особенно в пожилом возрасте, должно быть ограничено и не превышать 25—35 % общего количества потребляемых углеводов. [c.448]
Тяжелая гипогликемия может возникнуть у людей, больных диабетом, если по небрежности им ввели слишком много инсулина. Менее тяжелая гипогликемия, сопровождаемая умеренными расстройствами центральной нервной системы, наблюдается часто V людей, завтрак которых ограничивается лишь сладким черным кофе и сладкой сдобной булочкой или пончиком. Гликемическая кривая здоровых людей (см. фиг. 107) указывает, что в течение примерно 3 час после принятия большого количества сахара (что приводит к некоторой избыточной стимуляции секреции инсулина) уровень сахара крови падает ниже исходного (до еды). Поэтому в течение примерно 3 час после такого завтрака человек чувствует слабость, раздражимость и общее недомогание, так как уровень сахара крови у него слишком низок, чтобы удовлетворить потребность мозговых клеток в энергии. (Если он студент, то он может [c.386]
Инсулин — гормон поджелудочной железы, регулирующий углеводный обмен и поддерживающий нормальный уровень сахара в крови. Недостаток этого гормона в организме приводит к одному из тяжелейших заболеваний — сахарному диабету, который как причина смерти стоит на третьем месте после сердечно-сосудистьк заболеваний и рака. Инсулин — небольшой глобулярный белок, содержащий 51 аминокислотный остаток и состоящий из двух полипептидных цепей, связанных между собой двумя дисульфидными мостиками. Синтезируется он в виде одноцепочечного предшественника — препроинсулина, содержащего концевой сигнальный пептид (23 аминокислотных остатка) и 35-звенный соединительный пептид (С-пептид). При удалении сигнального пептида в клетке образуется проинсулин из 86 аминокислотных остатков, в котором А и В-цепи инсулина соединены С-пеп-тидом, обеспечивающим им необходимую ориентацию при замыкании дисульфидных связей. После протеолитического отщепления С-пептида образуется инсулин. [c.132]
Когда поджелудочная железа выделяет недостаточное количество инсулина, организм оказывается неспособным окислять глюкозу или превращать ее с нормальной скоростью в гликоген. В результате этого глюкоза накапливается в крови. Повышение уровня сахара в крови зависит от потребления углеводов и от степени повреждения поджелудочной железы. В серьезных случаях диабета прием внутрь 1 г глюкозы на 1 кг веса может в течение 1 часа привести к повышению уровня сахара до 0,4—0,5%. В отличие от нормальных людей, уровень сахара у диабетиков может оставаться высоким в течение нескольких часов и превышать 0,2% после голодания в течение ночи. [c.190]
В конце XIX столетия было обнаружено, что у собак после хирургического удаления поджелудочной железы развивается состояние, близкое к сахарному диабету у человека (гл. 24). У этих животных, как и у людей больных диабетом, уровень глюкозы в крови повышен, т.е. имеет место гипергликемия. Глюкоза при этом выделяется с мочой в большом количестве, придавая ей сладкий вкус, т.е. имеет место глюкозурия. (В свое время сахарный и несахарный диабет различали по вкусу мочи, так как другой признак, а именно выделение больших объемов мочи свойствен обоим состояниям.) Попытки лечить собак с удаленной поджелудочной железой путем скармливания им необработанной ткани поджелудочной железы, полученной от здоровых животных, не привели к успеху, однако инъекция экстрактов нормальной поджелудочной железы прооперированным собакам ослабляла проявление у них симптомов диабета. После многих безуспешных попыток в 1922 г. все же удалось выделить в чистом виде активный фактор, присутствующий в экстракте поджелудочной железы. Он был назван инсулином (т. е. островковым веществом ), поскольку к тому времени уже было известно, что именно островковая теань служит источником гормона. Вскоре инсулин стал применяться для лечения лю- [c.796]
В жировой ткани уменьшается утилизация глюкозы и снижается ингибирующее действие инсулина на липолиз, жир мобилизуется в виде свободных жирных кислот и глицерола. Свободные жирные кислоты переносятся в другие ткани, где они либо окисляются, либо эстерифицируются. Глицерол после активации (превращения в глицерол-З-фосфат) поступает в углеводный пул (в основном в печени и почках). Во время перехода от сытого состояния к голоданию эндогенное образование глюкозы (из аминокислот и глицерола) отстает от ее использования и окисления, запасы гликогена в печени истощаются и концентрация глюкозы в крови падает. Мобилизация жира возрастает в течение нескольких часов, затем содержание свободных жирных кислот в плазме и глюкозы в крови стабилизируется на уровне, характерном для состояния голодания (0,7 —0,8 мкмоль мл и 60—70 мг/100 мл соответственно). Можно полагать, что при этом уровне глюкозы в крови животного ее поступление в ткани обеспечивает потребности утилизации и окисления. Компенсаторное увеличение окисления жирных кислот и ке тоновых тел позволяет снизить уровень окисления [c.297]
Метаболические изменения в течение первых суток голодания подобны состоянию организма натощак после ночного сна. Низкий уровень содержания сахара в крови приводит к снижению секреции инсулина и повышению секреции глюкагона. Доминирующие метаболические процессы - мобилизация триацилглицеролов в жировой тка- [c.294]
У людей богатая волокнами диета оказывает благоприятный эффект, способствуя задержке воды при прохождении пищи по кишечнику и формированию благодаря этому объемных мягких фекалий. Такая диета снижает вероятность возникновения дивер-тикулоза, рака толстой кишки, сердечно-сосудистых заболеваний и сахарного диабета. Волокна с небольшой растворимостью, такие, как целлюлоза и лигнин, содержащиеся в пшеничных отрубях, хорошо действуют на функцию толстой кишки, тогда как более растворимые волокна, присутствующие в овощах и фруктах, например смолы и пектины, снижают уровень холестерола в крови, возможно, благодаря связыванию желчных кислот и холестерола пищи. Растворимые волокна также препятствуют опорожнению желудка, замедляют и снижают подъем уровня глюкозы в крови после приема пищи с последующим уменьшением секреции инсулина. Этот эффект особенно благоприятен для больных диабетом и лиц, находящихся на диете, поскольку в таких условиях степень последующего падения уровня глюкозы в крови (феномен отдачи), которое стимулирует аппетит, уменьшается. [c.278]
Больной инсулинзависимым сахарным диабетом длительное время не получал инъекций инсулина. После обращения к врачу и тщательного обследования назначена терапия инсулином. Через 2 мес концентрация глюкозы в крови натощак 85 мг/дл, уровень гликозилированного гемоглобина 14% от общего уровня гемоглобина (норма 5,8—7,2%). [c.428]
В процессе иммунизации у животных отбирают небольшие пробы крови для оценки количества антител. Максимальный уровень иммунного ответа на введение большинства растворимых антигенов (белков, полисахаридов и т. д.) достигается через 40—60 дней после первой инъекции. В том случае, когда иммуногеном являются клетки микроорганизмов, максимально высокий уровень антител наблюдается гораздо раньше (через 12—20 дней). После окончания первого цикла иммунизации животному в течение 30 дней дают восстановить здоровье и проводят реиммунизацию (2-й цикл иммунизации), включающую 1—3 внутривенные инъекции. Ниже приводятся схемы иммунизации морских свинок и кроликов инсулином и конъюгатом тироксин — бычий сывороточный альбумин (ВСА). [c.152]
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе