Ифа на вич достоверность 12 недель
Ифа на вич достоверность 12 недель - Все про паразитов
- Как можно провериться на глисты в больнице: к какому врачу обращаться
- Микроскопические исследования на паразитов
- ПЦР (полимерно-цепной реакции)- диагностика
- КИД (клинико-инструментальная диагностика)
- ИФА (иммуноферментный анализ)
- ВРТ (вегетативно-резонансное тестирование)
- Как провериться на глисты в печени
- Как можно провериться на наличие глистов в легких
- Как выявить гельминтов у ребенка
- Как быстро провериться на глистов в домашних условиях за 1 день
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день...
Читать далее »
Гельминтозы – коварные заболевания. Некоторые глисты могут долго присутствовать в организме, ничем не выдавая себя, а ухудшение самочувствия и неприятные симптомы мы обычно списываем на другие причины.
Однако они далеко не безобидны: продукты их жизнедеятельности токсичны, они нарушают функционирование наших органов и систем и могут привести к их тяжелым поражениям. Вот почему при малейшем подозрении на наличие глистов, особенно у детей, необходимо сразу же обратиться к врачу. Только он укажет, как провериться на глисты, и назначит эффективное комплексное лечение.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Как можно провериться на глисты в больнице: к какому врачу обращаться
Если у вас возникли подозрения на гельминтоз, то обязательно нужно сдать необходимые анализы. Где провериться и у какого врача можно записаться на обследование? Лечением гельминтозов занимается специалист – паразитолог (еще более узкая специализация – гельминтолог) или инфекционист, но они есть далеко не в каждой поликлинике, поэтому начинать нужно с участкового терапевта, который даст направление на анализ кала и на мазок на энтеробиоз, а также на анализ крови для выявления специфических антител.
Следует учесть, что анализ кала считается не слишком достоверным, так как даже при наличии гельминтоза в нем могут быть не обнаружены яйца глистов, поэтому его обычно сдают несколько раз. Кстати, существует мнение, что в полнолуние глисты наиболее активны, так что анализ лучше по возможности сдавать именно в это время.
Мазок на энтеробиоз выявляет заражение острицами, которые по ночам выползают из анального отверстия и откладывают вокруг него яйца. Но это происходит не каждый день, так что и этот анализ лучше сделать несколько раз.
При подтверждении наличия гельминтов терапевт должен направить вас к узкому специалисту в то медицинское учреждение, где он есть. Там вам придется пройти еще целый ряд исследований и сдать основной стандартный набор анализов, после чего будет назначено лечение. Напоминаем, что при наличии направления и полиса медстрахования лечение будет бесплатным.
к содержанию ↑
Микроскопические исследования на паразитов
восточный сосальщик ланцетовидный сосальщик печеночная двуустка сибирский сосальщик острицы аскариды головные вши лямблии сибирская двуустка кошачья двуустка кровяные сосальщики бычий и свиной цепни
Методики прямого визуального обнаружения (микроскопические исследования) требуют минимальной экспозиции диагностического материала и многократных повторных исследований.
При этом учитывается локализация паразитов:
- Личинки и яйца гельминтов, локализующиеся в желчевыводящих путях, печени, поджелудочной железе и двенадцатиперстной кишке, обнаруживают в дуоденальном содержимом и желчи.
- Гельминты, паразитирующие в кишечнике, выявляют с помощью различных методов исследования фекалий: копрограмма, метод толстого мазка фекалий по Като, метод обогащения, перианальный соскоб, метод Бермана, метод формалин-эфирного осаждения, обнаруживают яйца, личинки, цисты, ооцисты, трофозоиты.
- При подозрении на парагонимоз исследуют мокроту, на мочеполовой шистосомоз — мочу.
Достоверность микроскопических исследований не превышает 15–20 %, результат зависит от стадии гельминтной инвазии, времени активности гельминтов, их концентрации в исследуемом материале, профессионализма лаборанта.
Иногда положительный результат можно получить лишь после неоднократных исследований. Например, перианальный соскоб на энтеробиоз может не дать результата из-за периодичности яйцекладки самками остриц.
Особенность выделения цист лямблиями получила название «феномен прерывистого цистовыделения», при котором фазы массивного выделения цист сменяются отрицательной фазой, которая может длиться от 2–3 суток до 2–3 недель. В этот период обнаружить лямблии в кале невозможно.
Непосредственное выявление паразита не всегда возможно ввиду его тканевой локализации (трихинеллез, эхинококкоз, токсокароз).
к содержанию ↑
ПЦР (полимерно-цепной реакции)- диагностика
Развёрнутый анализ кала намного более точный, чем стандартный, за счёт того, что в нём применяется технология полимеразной цепной реакции (ПЦР), делающая ДНК паразита более заметным. Это означает, что паразит может быть мёртв или находиться в спячке, но в ходе этого анализа он всё равно будет выявлен.
Поскольку в этом анализе используется технология ПЦР, его успешность не зависит от способности лаборанта разглядеть паразита в микроскоп.
Довольно частым является диагностирование паразита у пациента, стандартный анализ кала которого не выявил вредителя.
ПЦР-диагностика позволяет выявить только простейших паразитов. В исследуемом материале определяют участок молекулы ДНК или РНК гельминтов. При этом совсем не важно, материал используется живой или нет.
Материалом для анализа может быть что угодно, например, кровь, моча, плазма крови, сыворотка, биологические жидкости и выделения.
к содержанию ↑
КИД (клинико-инструментальная диагностика)
Клинико-инструментальная диагностика включает в себя следующие исследования:
- УЗИ;
- Компьютерную томографию;
- Магнитно-резонансную томографию (МРТ);
- Ядерно-магнитный резонанс (ЯМР).
Перечисленные методы при высокой информативности могут использоваться только как дополнительные. Это связано с субъективностью трактовки полученных результатов. Специалист, делающий заключение, может не иметь достаточного опыта для постановки диагноза глистного заражения.
к содержанию ↑
ИФА (иммуноферментный анализ)
Иммуноферментный анализ позволяет обнаружить антитела и антигены в крови взрослых и детей. Он показывает достаточно достоверно, сколько имеется паразитических червей и продуктов их жизнедеятельности. Данный анализ позволяет не только определить присутствие гельминтов в организме, но и проследить динамику лечения или заболеваний, которые были вызваны глистами.
Чаще всего иммуноферментный анализ назначают, когда есть подозрение на присутствие эхинококка в тканях. У этого метода имеется и недостаток – это высокая стоимость, поэтому не в каждой лаборатории можно его сделать.
к содержанию ↑
ВРТ (вегетативно-резонансное тестирование)
Вегетативно-резонансное тестирование (ВРТ) является сегодня наиболее эффективным и точным диагностическим мероприятием для обнаружения и определения типа глистов.
Специалисты могут с высокой точностью не только поставить диагноз, но и указать, какой именно вид глистов паразитирует в организме пациента на основании чрезвычайно слабых электромагнитных колебаний широкого спектра частот, присущих не только каждому живому организму, но и бактериям, вирусам, грибкам и паразитам.
Специфический спектр этих частот называют электромагнитным портретом. Он изменяется в пораженном органе, и на основании этого удается выявить конкретного возбудителя того или иного заболевания.
Правда, вследствие высокой стоимости данный вид диагностики не пользуется большой популярностью.
к содержанию ↑
Как провериться на глисты в печени
Основные анализы, которые проводят на определение паразитов в печени человека:
- Биохимическое исследование крови;
- Кал на яйца глистов (сдается несколько раз для достоверности). Некоторые особи, размножаясь, выделяют зародыши вместе с каловыми массами наружу, так что их можно визуально обнаружить в анализе кала;
- Иммуноферментный анализ крови: выделение в сыворотке крови человека антител, вырабатываемых организмом в качестве защитной реакции (IgM, IgG);
- ПЦР: для этого метода диагностики может быть взят любой материал с последующим выделением ДНК паразита и сравнение его с уже ранее изученными образцами;
- Дуоденальное зондирование: забор материала проб желчи из двенадцатиперстной кишки, состава внепеченочных желчных протоков;
- Эндоскопия: внутренний осмотр с помощью введения специального зонда. Определяется степень поражения печени;
- Ультразвуковое исследование (УЗИ);
- Рентгенография;
- Компьютерная томография (КТ): используются для нахождения локализации в организме гельминтов;
- Внешняя аппаратная диагностика.
С помощью данных методов обследования пациента специалисты определяют вид предполагаемого паразита, количество, продолжительность его жизненного цикла и повреждения, которые он вызвал. Все эти данные повлияют на последующее лечение и назначение препаратов в зависимости от сопутствующих заболеваний и осложнений.
к содержанию ↑
Как можно провериться на наличие глистов в легких
Довольно часто в период бессимптомного протекания заболевания поражения легочной ткани, вызванные паразитами, могут быть обнаружены абсолютно случайно на рентгеновском снимке органа. Но если человек обращается за медицинской помощью уже с характерными признаками, ему назначается целый ряд диагностических обследований.
Прежде всего, рекомендуется сдать анализ крови на наличие в ней паразитов. С его помощью можно не только определить, чем именно заражен человек, но и понять, как долго паразиты пребывают в организме, узнать уровень интоксикации и выявить, какие именно внутренние органы были поражены.
Детальную информацию можно получить и с помощью других диагностических методов:
- Рентгеноскопии;
- Компьютерной томографии;
- Ультразвукового исследования;
- Лапароскопии.
к содержанию ↑
Как выявить гельминтов у ребенка
Дети наиболее подвержены заражению гельминтами, чаще всего острицами и аскаридами. Определить это можно по следующим симптомам:
- Ребенок становится неспокойным, раздражительным;
- Может наблюдаться повышенное слюнотечение;
- Возможны проявления тошноты, рвоты;
- Нарушения стула: диарея или запоры;
- Снижение аппетита;
- Нарушения сна;
- Общая слабость.
При острой стадии и большом количестве гельминтов в организме ребенка к этим симптомам добавляются:
- Сильные боли в животе, которые не проходят через несколько минут;
- Запоры более 3 дней;
- Приступы вегетососудистой дистонии (усиленное дыхание, панические атаки, синдром «бегающих мурашек» по телу, темнота в глазах, мигрень);
- Очень неприятный запах изо рта и отрыжка;
- Тахикардия.
При первых же признаках неблагополучия необходимо обратиться к педиатру за направлением на анализы и на основании их результатов начинать лечение строго по назначению врача. Запускать гельминтозы ни в коем случае нельзя, ведь интоксикация продуктами жизнедеятельности паразита способна вызвать очень тяжелые последствия, вплоть до задержки физического и умственного развития.
Нельзя заниматься и самолечением, так как большинство антигельминтных препаратов для детей в той или иной мере токсичны и могут вызвать нежелательные побочные явления. Кроме того, они действуют обычно на тот или иной вид червей, и только правильный выбор препарата позволит уничтожить не только взрослых глистов, но также их яйца и личинки.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
к содержанию ↑
Как быстро провериться на глистов в домашних условиях за 1 день
В домашних условиях проще всего провериться на наличие остриц. Первым признаком энтеробиоза является сильный зуд в области ануса, где самки остриц откладывают свои яйца. Поэтому стоит провести скотч-тест, лучше всего с помощью набора, приобретенного в аптеке, но можно воспользоваться и подручными средствами.
Вам понадобится кусочек скотча, небольшой кусочек прозрачного стекла (оно должно быть абсолютно чистым и сухим) и достаточно сильное увеличительное стекло. Скотч плотно накладывается на кожные ткани в области ануса, затем аккуратно снимается и клейкой стороной кладется на стекло. Теперь через увеличительное стекло можно будет увидеть мелкие беловатые яйца остриц.
Для достоверности такой скотч-тест лучше сделать несколько раз в течение 10-12 дней. Тест делается сразу же после пробуждения, до посещения туалета и водных процедур, чтобы не смыть яйца.
Более универсальный и неприятный, хотя и относительно верный способ выяснить, есть ли в организме глисты, – сделать клизму, затем воспользоваться чисто вымытым горшком и проверить «чистоту» кала. Если вы заметите белых маленьких червячков или яйца, срочно обращайтесь к врачу и начинайте лечение.
Помните, что не всегда можно определить наличие глистов именно таким способом, поэтому ограничиваться только им не стоит. Также учтите, что если вы выбрали такой вариант, по возможности, стоит проводить процедуру проверки в полнолуние ближе к ночи.
В это время у глистов, как правило, начинается пик размножения, а потому заметить их легче всего. Проводить процедуру следует незадолго до сна, поскольку паразиты часто откладывают яйца в тот период, когда «носитель» отдыхает.
- Отпускается без рецепта врача;
- Можно использовать в домашних условиях;
- Очищает от паразитов за 1 курс;
- Благодаря дубильным веществам оздоравливает и защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Избавляет от гниения в кишечнике, обезвреживает яйца паразитов благодаря моллекуле F.
Сертифицированное, рекомендуемое врачами-гельминтологами средство для избавления от паразитов в домашних условиях. Имеет приятный вкус, который понравится детям. Состоит исключительно из лекарственных растений, собранных в экологически чистых местах.
👉Мнение экспертов о препарате.
Диагностика хламидиоза методом ИФА анализа крови
На сегодняшний день человечеству доступно проведение множества лабораторных анализов с разностью степенью точности для определения различных болезней, в том числе и хламидиоза. Одним из таких тестов является ИФА на хламидии, расшифровка которого означает иммуноферментный анализ.
Суть ИФА заключается в том, как именно реагируют на введение антигена иммуноглобулины в организме, если они там присутствуют. Их реакция позволяет выявить в организме наличие определённых белковых соединений, что скажет о том, есть ли у человека те или иные микроорганизмы. Анализ на хламидии посредством ИФА также возможен.
Преимущества метода
ИФА может быть применим для диагностики множества различных инфекционных заболеваний, от ВИЧ до различных форм гепатита и венерических заболеваний. Помимо этого, данный анализ может быть использован для определения онкологических маркеров, различных гормонов и состояния репродуктивных функций.
В большинстве случаев для такого анализа требуется забор крови. Чтобы сделать ИФА на хламидии, кровь также придётся сдать. Такой метод даст точность определения в 80-90%, в зависимости от формы проведения анализа, профессионализма врачей и лаборантов, а также индивидуальных физиологических особенностей человека. Результат будет готов примерно в течение недели.
Главное преимущество метода – это его чувствительность к наличию антител. Однако это делает необходимым применение конкретных антигенов для выявления иммуноглобулинов. Проще говоря, необходимо знать, что искать. И если результат анализа оказался положительным, это придаёт дополнительную уверенность, что был обнаружен именно тот возбудитель инфекции, который искали.
Диагностика хламидиоза по ИФА на сегодняшний день – это устоявшийся и действенный микробиологический метод. В течение нескольких дней образец тканей с вероятным возбудителем выращивается, будучи помещённым в питательную среду. Определение конкретных антител позволяет быстро определиться с диагнозом и незамедлительно приступить к лечению.
Иммуноферментный анализ в значительной степени автоматизирован, и влияние человеческого фактора, а значит и врачебной ошибки, таким образом, значительно снижается. Как правило, применяемые при тесте реактивы и оборудование созданы на высокоточном производстве, что обеспечивает надёжный и достоверный результат при проведении анализа.
Виды антител
На данный момент в медицине ориентируются на 5 открытых и хорошо изученных иммуноглобулинов: IgА, IgM, IgG, IgD, IgE. Иммуноглобулины первых трёх групп считаются наиболее полезными для постановки диагноза, так как сведения о разнице во времени их формирования и распада наиболее информативны.
Иммуноглобулин A организмом вырабатывается при защите слизистых оболочек мочевыделительной системы, дыхательных путей и желудочно-кишечного тракта. Их формирование начинается примерно после недели от начала болезни, и скапливаются они преимущественно в слизистой различных органов и систем.
Исчезают из организма иммуноглобулины группы A примерно через 7 недель от начала развития болезни. Благодаря известным срокам можно установить какое именно заболевание поразило организм. Если же антитела этой группы будут выявлены в более поздний период, это может говорить о переходе болезни в хроническую стадию.
Иммуноглобулины группы M можно обнаружить в сроки от 5 дней до 6 недель в течение развития болезни. Исчезают они также быстро, как и появляются. В целом, данные антитела говорят об острой форме протекающего заболевания.
Группа G говорит об остаточной реакции иммунной системы на угрозу. Выявить антитела этой группы можно спустя месяц после выхода болезни из инкубационного периода. Также они могут оставаться в крови на протяжении нескольких лет, предотвращая повторное заражение и рецидив заболевания.
Тем не менее, высокий уровень иммуноглобулина G может свидетельствовать и о повторном заражении организма. Для уточнения диагноза в данном случае проводятся несколько дополнительных проб по одной на 2 недели.
Антитела группы E обычно вырабатываются при появлении в организме паразитов. Иммуноглобулины группы D есть и у здоровых людей в небольших количествах, находясь в B-лимфоцитах. Их количество возрастает у больных бронхиальной астмой, системными аутоиммунными заболеваниями и у беременных женщин.
Недостатки
Однако, анализ на хламидии методом ИФА имеет и свои недостатки:
- Необходимо знать, какое именно заболевание искать. Проведение теста требует от врача иметь обоснованное предположение о природе и характере болезни.
- Анализ не выявляет конкретного возбудителя и очаг заражения, показывая лишь наличие конкретных антител, которые хоть и сужают круг поиска, но говорят только о наличии в теле человека того или иного иммуноглобулина.
- ИФА – дорогостоящий метод, требующий при этом высокой медицинской квалификации для корректной интерпретации результатов.
Помимо этого на достоверность результата может повлиять приём некоторых лекарственных препаратов и нарушение обмена веществ в организме, особенно, если оно является следствием хронических заболеваний пациента.
Ифа на вич достоверность 12 недель - Про паразитов
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
Токсоплазмоз при беременности – одна из самых коварных паразитарных инфекций, способная причинить существенный ущерб здоровью еще не родившегося ребенка. Частое ее течение без симптомов, и отсутствие специфических признаков в принципе, существенно затрудняет диагностику и оттягивает начало медикаментозной терапии. Это оборачивается риском преждевременных родов и внутриутробной гибели плода.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- Чем вызывается заболевание
- Поведение паразита в организме человека
- Симптомы заболевания
- Угроза для плода
- Диагностика токсоплазмоза
- Лечение заболевания у беременных
- Профилактика
Чем вызывается заболевание
Токсоплазмоз вызывают паразит из царства Простейших – токсоплазма гондии. В основном простейшие попадают в организм человека от промежуточного хозяина – домашнего кота (при уборке кошачьего туалета). Однако, высок риск передачи заболевания и другими путями:
- С пищей. При поедании недостаточно прожаренного мяса («с кровью»), зараженного цистами паразита; уточнении «на язык» количества специй и соли во время готовки мясных блюд, рыбы и фарша; недостаточной обработке свежих овощей и фруктов.
- От загрязненной почвы. Чаще это места, которые используются кошками для дефекации (грядки, песочницы).
- От зараженной матери. Происходит внутриутробно.
- При переливании крови. Крайне редкий путь распространения паразита.
При этом инфицированный человек не является распространителем заболевания и не нуждается в изоляции. Поэтому токсоплазмоз у беременных может лечиться амбулаторно.
Поведение паразита в организме человека

При попадании токсоплазмы в организм, личинки выходят из ооцист и цист, внедряются в клетки слизистой тонкого кишечника и размножаются там. Из кишечника они мигрируют в лимфатические узлы и кровь. Далее паразиты распространяются по всему организму и поселяются в любых тканях и органах человека. В том числе, и в тканях плода, минуя плацентарный барьер. Заражение может произойти в любой триместр беременности, причем, более высокая вероятность передачи заболевания ребенку на последних месяцах беременности, но более серьезные патологии развиваются при заражении плода в первом триместре.
Важно, что на фоне пониженного иммунитета беременной женщины с хронической формой заболевания, может произойти реактивация возбудителя (выход из ооцист) с последующим заражением ребенка.
Симптомы заболевания
Распознать токсоплазмоз сложно: поставить диагноз можно только после расшифровки специфических анализов крови. В большинстве случаев заболевание протекает в хронической форме и только у 0,2-0,3% заразившихся развиваются симптомы острого инфицирования, чаще при ослабленном иммунитете (у больных хроническими заболеваниями, ВИЧ, СПИДом).
Острый период наступает после 2-25 дней инкубационного периода (в основном клинические проявления появляются на 12-14 сутки после заражения). Отмечаются общие жалобы пациентов:
- Появление озноба.
- Снижение работоспособности.
- Человек быстро утомляется, испытывает слабость, озноб.
- Температура тела может превышать порог в 38,5 градусов.
- Отмечаются головные, мышечные и суставные боли.
- Лимфоузлы на шее существенно увеличены после нескольких недель после заражения.
- Может наблюдаться увеличение паховых, под- и надключичных лимфоузлов, болезненность отсутствует.
- Заболевание может протекать на фоне пневмонии, выраженного поражения головного мозга, сердечной мышцы, воспаления сосудов глазного яблока и сетчатки.
После периода острого течения, длящегося от одного до нескольких месяцев, токсоплазмоз переходит в хроническую форму. При этом может наблюдаться незначительное ухудшение здоровья человека на протяжение нескольких лет. В этот период больной испытывает:
- Повышение температуры тела до 37,6 градусов, не поддающееся терапии обычными препаратами, обладающими жаропонижающим эффектом.
- Увеличение селезенки и печени.
- Ухудшение памяти.
- Появление апатии.
- Головная боль.
- Увеличение лимфоузлов.
- Общая слабость.
- Развитие навязчивых состояний, появление необоснованной боязни чего-либо.
- Расстройство аппетита и сна.
- Перепады настроения, повышенная раздражительность.
- Нежелание двигаться.

В зависимости от места внедрения токсоплазмы у человека могут развиваться специфические симптомы заболевания. При поражении сердца и сосудов пациент может ощущать сердцебиение, проявления аритмии (изменение сердечного ритма), гипотонии (снижения артериального давления), давящие боли в сердце.
Если поражению подвергся ЖКТ, то появляется сухость слизистой рта, тупые болезненные ощущения в животе, затруднение отхождения газов, вздутие, существенное снижение аппетита. Если паразит проник в органы эндокринной системы, то могут произойти нарушения половой функции (импотенция мужчин, нарушение периодичности менструации), сбои в работе поджелудочной железы. В некоторых случаях заболевание приводит к невозможности вынашивания беременности (самопроизвольным выкидышам на ранних сроках развития плода).
Достаточно специфическими симптомами токсоплазмоза являются заболевания глаз: увеит, прогрессирование близорукости, хориоретинит. При поражении опорно-двигательного аппарата возможны постоянные сильные болезненные ощущения пациентов в мышцах ног и поясницы, реже боль появляется в области шей, рук или спины. Нередко такого рода симптомы препятствуют движению больного и приводят к преимущественно лежачему образу жизни.
Хроническое течение заболевания проходит с периодами ремиссии, во время которых больной может вести привычный образ жизни и не ощущать никаких неудобств или ухудшения самочувствия.
Если токсоплазмоз при беременности передается плоду, то интенсивное размножение возбудителя может привести к развитию различного рода воспалительных реакций, сопровождающихся интенсивным кальцинозом (отложением кальция в тканях) и некрозом (отмирании тканей). Если к моменту заражения собственная иммунная система малыша еще не сформировалась, то возможно развитие гидроцефалии, асцита, гепатоза, менингоэнцефалита (поражения тканей головного мозга) и хориоретинита (заболевания глаз). Нередко токсоплазма развивается в определенном органе плода, в этом случае присутствуют специфические симптомы (гепатит, миокардит). На ранних сроках беременности такие нарушения приводят к выкидышу. В случае выживания плода рождается ребенок с признаками деформации и нарушения функционирования пораженных внутриутробно органов и систем.
Более позднее инфицирование плода может проявиться в форме легкой патологии, либо крайне тяжелого поражения органов. Симптомы могут проявиться в форме лихорадки, увеличения лимфатических узлов, желтухой, анемией, гепатоспленомегалией, судорогами, экзантемой или тромбоцитопенией. Если явных признаков нарушений развития родившегося ребенка нет, то они могут проявиться спустя годы. Выражаются такие поздние проявления в форме неврологических отклонений, отставания в развитии психики, глухоты, хориоретините и других заболеваниях.
Диагностика токсоплазмоза
Для распознавания заболевания используют несколько видов лабораторных анализов:
- РНИФ (реакция непрямой иммунофлюоресценции).
- ИФА (иммуноферментный анализ).
Постановка диагноза токсоплазмоз осуществляется по результатам явного нарастания уровня показателей, либо присутствием в крови специфических антител (IgM). Именно поэтому забор анализа проводится неоднократно и отслеживается изменение показателей серологических реакций. Наибольшего количества показатели достигают к концу второй-третьей недели после заражения.
Токсоплазмоз у беременных диагностируется комплексом необходимых анализов с последующей консультацией врача-инфекциониста. Узкий специалист подтвердит или опровергнет наличие паразитов в организме женщины.
После проведенных исследований в сравнении с предыдущими анализами врач определяет заключение и рекомендует дальнейшие действия. Возможно несколько вариантов.
- Симптомов заболевания у беременной не наблюдается, серологические реакции не подтверждают наличие антител – женщина здорова, опасности для ребенка нет. В последующем проводится исследование крови один раз в триместр.
- Симптомы токсоплазмоза отсутствуют, иммуноглобулины G присутствуют в низких и средник титрах без изменения в сравнении с предыдущими исследованиями, иммуноглобулины М не обнаружены – женщина является носителем заболевания, риска заражения плода нет. Принимать лекарственные препараты не нужно, беременность сохраняется.
- Симптомов болезни нет, в крови обнаруживаются иммуноглобулины G в низких и средних количествах, иногда в высоких титрах, иммуноглобулины М нарастают по сравнению с предыдущими исследованиями – острое бессимптомное течение токсоплазмоза, существует объективная угроза внутриутробного заражения плода. Пациентке проводится назначение лекарственных средств со второго триместра (в первом триместре может быть рекомендовано прерывание беременности). Новорожденный обследуется на наличие заболевания, в случае подтверждения диагноза проводится его медикаментозная терапия и наблюдение на протяжении 5 лет.
- Имеются симптомы заболевания, титры иммуноглобулинов G определяются в низких и средних количествах, иногда на высоком уровне, иммуноглобулины М определяются и их количество увеличивается – острый токсоплазмоз. Проводится экстренное назначение лекарственных препаратов во втором триместре беременности (в первом – рекомендуется прерывание), в период между 22-ой и 23-ей неделями проводится кордо- и амниоцентез. Новорожденный сразу обследуется на наличие заболевания, в случае подтверждения – проводится необходимое лечение и диспансерное наблюдение на протяжении 5 лет.
- Симптомы заболевания у беременной присутствуют, иммуноглобулины G обнаруживаются в высоких и средних концентрациях, обнаруживается тенденция к снижению их количества, иммуноглобулины М присутствуют – начало перехода заболевания в хроническую форму. Во втором триместре проводится медикаментозная терапия беременной (в первые месяцы решается вопрос о возможности сохранения плода). Новорожденный обследуется на наличие заболевания, при подтверждении токсоплазмоза назначаются препараты против паразитов, ребенок остается под наблюдением до 5 лет.
- Симптомы заболевания присутствуют, концентрация иммуноглобулинов G находится в средних и низких пределах без изменения их количества, иммуноглобулины М не обнаруживаются – хроническое течение приобретенного токсоплазмоза. Лечение в период беременности не проводится, риски заражения плода отсутствуют. Возможно лечение матери после родоразрешения.
Если токсоплазмоз обнаружен у беременной – это не значит, что ребенок внутри утробы также окажется инфицированным. При своевременном проведении медикаментозного лечения можно рассчитывать на рождение совершенно здорового малыша.
Лечение заболевания у беременных
Токсоплазмоз при беременности подлежит обязательной медикаментозной терапии. Необходимо учитывать, что препараты действуют только на паразитов, находящихся в крови, или других органах в форме личинок или взрослых особей. Если заболевание протекает в хронической форме, то применение препаратов будет неэффективно. При наличии в организме только цист, собственные защитные клетки обеспечивают защиту от паразита, и формируют иммунитет к заболеванию.
Во втором-третьем триместрах наиболее эффективной комбинацией лекарственных средств являются препараты сульфаниламидов и пириметамина. Их действие проявляется в блокировании работы ферментов в клетках паразита. Поскольку препараты воздействуют и на ферменты человека, их действие нивелируется назначением фолиевой кислоты. Возможно употребление у беременных препаратов из группы маклолидов – они нарушают процессы синтезирования белка в клетках токсоплазм.
Если женщина узнала о заболевании в первом триместре и настойчиво желает сохранить беременность, то ее предупреждают о возможных последствиях заболевания и применения лекарственных препаратов, и берут расписку о том, что ее предупредили о рисках. В первые три месяца беременной назначают спирамицин, в последующем терапия проводится препаратами пириметамина и сульфаниламидов с чередованием приема спирамицина до родоразрешения. Только за 2 недели до времени родов отменяют прием сульфаниламидов.
В период всего лечения женщина находится под наблюдением врача и еженедельно сдает анализы крови и мочи для отслеживания ее состояния и состояния плода. Если женщина не переносит препараты пириметамина, то они могут быть заменены на эритромицин.
Нарушение эритропоэза с анемиями различного типа, нарушения в функционировании почек, печеночная недостаточность, нарушение сердечной деятельности являются противопоказаниями для проведения терапии сочетанием сульфаниламидов и пириметамина.
Возможно одновременное назначение иммуномодуляторов (хорошо зарекомендовали себя такие препараты, как Полиоксидоний и Галовит). Необходимость их применения определяет только врач.
Поскольку диагностика заболевания возможна только в лабораторных условиях и лечение проводится препаратами из группы антибиотиков, способных повлиять на состояние плода при бесконтрольном приеме, лечение может назначать только врач. Он определить вид лекарственных средств, схему и периодичность их применения. Самолечение может обернуться еще большими патологиями в развитии плода. Женщине лучше уделить большее внимание профилактическим мероприятиям для недопущения попадания в организм возбудителя заболевания.
Профилактика
Все профилактические мероприятия можно разделить на три группы.
- Первичная профилактика. Выражается в информировании населения о путях передачи токсоплазмоза, и необходимости соблюдения простых правил во время беременности:
- Хорошо прожаривать или проваривать мясо.
- Не использовать одну разделочную доску для нарезания свежего и приготовленного мяса и рыбы.
- Обливать кипяченой водой свежие овощи и фрукты, собранные с земли.
- Хорошо мыть руки после контакта с почвой.
- Поручить уход за домашним котом другим членам семьи.
- Проводить ежедневную уборку кошачьего туалета с обработкой его кипятком.
- Не давать питомцу сырого мяса.
- Проводить периодическое обследование и своевременное лечение кота на наличие токсоплазмоза.
- Немедленно обращаться к врачу при появлении малейших недомоганий.
- Вторичная профилактика. Заключается в своевременном выявлении у беременной заболевания. проводится путем периодической сдачи всех необходимых анализов в период беременности.
- Третичная профилактика. Заключается в своевременном назначении необходимых лекарственных препаратов для недопущения внутриутробного заражения плода токсоплазмой; обследовании новорожденного; диспансерном наблюдении за ребенком до исполнения ему 5 лет.
источник
Антитела к токсоплазме: igg и igm анализы, в чём разница?
- Показания к диагностике
- Виды анализов на токсоплазмоз
- Иммуноглобулины
- Иммуноглобулины группы М
- Антитела класса G
- О чём говорит наличие в крови IgA?
- Расшифровка показателей
- Расшифровка по показателям IgM – IgG
- Разъяснение по значениям авидности
- Что делать, если IgM положительный?
Токсоплазма – внутриутробной паразит, который является простейшим организмом и не относится к бактериям и вирусам. У людей инфицирование протекает скрыто. Исключением выступают беременные женщины. Чтобы определить наличие паразита в организме, существуют специальные показатели – антитела к токсоплазме. Ниже рассмотрим специфику диагностики заболевания и расшифровку анализов.
Показания к диагностике
Часто женщины задают вопрос, зачем необходимо сдавать кровь на антитела к токсоплазме?
Есть несколько показаний:
- планирование беременности;
- скрининговое обследование на протяжении периода вынашивания плода;
- слабый иммунитет или ВИЧ-инфицирование;
- изменение размеров лимфатических узлов во время беременности;
- подозрение на внутриутробное инфицирование плода.
Обследование на наличие токсоплазмоза лучше проводить до планирования беременности. Заболевание можно вылечить, и обезопасить будущего ребёнка от инфицирования.
Виды анализов на токсоплазмоз
Диагностика токсоплазмоза включает в себя несколько методов исследования.
Наиболее точные:
- иммуноферментный анализ (ИФА);
- полимеразная цепная реакция (ПЦР).
В начале изучения биологического материала применяют ИФА. С его помощью определяют наличие в крови иммуноглобулинов – особых белков, которые вырабатывает организм с целью утилизации токсоплазмы. С помощью необходимых реагентов вычисляют антитела группы G, М и А (IgG, IgM, IgA).
Исследование ПЦР даёт возможность обнаружить ДНК паразита. Анализ определяет даже самое маленькое количество инфекции и давность её попадания в организм (первичное или вторичное заражение).
Иммуноглобулины
При попадании в организм любого вредоносного вируса защитная система начинает вырабатывать к нему антитела – иммуноглобулины, которые защищают внутренние органы от чужеродного проникновения. Рассмотрим каждый из них подробнее.
Иммуноглобулины группы М
Белки группы М относятся к антителам раннего возникновения. При попадании инфекции в организм такие иммуноглобулины начинают вырабатываться практически сразу. Наивысший уровень их развития наблюдается на 2 или 3 недели после проникновения паразитов во внутренние ткани. Исчезать антитела М начинают через 1–2 месяца.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Присутствие в крови IgM свидетельствует о развитии острой стадии токсоплазмоза.
Антитела класса G
Anti toxoplasma gondii igg представляет собой показатель контакта с токсоплазмой. Иммуноглобулины IgG начинают появляться в крови на несколько дней позже, чем IgM. Количество toxoplasma gondii igg достигает максимального значения ближе к месяцу после попадания инфекции и в основном при прогрессировании заболевания.
Так в чём разница? Отличаются антитела класса G от класса М тем, что IgG не исчезают из организма, а остаются в нём на длительный период (в основном пожизненно). Таким образом формируется иммунитет к токсоплазмозу.
Во время исследования обращается большое внимание на индекс авидности IgG. Он показывает уровень сцепления антител с антигенами для дальнейшего уничтожения последних. В начальной стадии болезни этот маркер низкий, то есть иммуноглобулины слабо связываются с токсоплазмой для её устранения. Со временем иммунитет к заболеванию крепнет, и авидность увеличивается.
О чём говорит наличие в крови IgA?
Антитела класса А появляются через несколько недель (2–3) после попадания токсоплазмы в организм. Количество такого иммуноглобулина указывает на интенсивность развития заболевания. Низкий уровень IgA свидетельствует о скрытом и бессимптомном течении таксоплазмоза, а увеличение титра – об активации процесса.
Расшифровка показателей
Исследование крови на антитела к токсоплазме делается с помощью иммуноферментного анализа. Он имеет определённые показатели – пороговые или референтные значения. У каждой лаборатории есть свои бланки, в которых указана норма иммуноглобулинов. Что это значит? Если величина полученных маркёров ниже порогового титра, результат анализа считается отрицательным, а когда выше – положительным.
Расшифровка по показателям IgM – IgG
Анализ крови на антитела к токсоплазме имеет несколько значений.
- Если исследование показало, что IgG повышен, а IgM отсутствует, речь идёт о стойком и пожизненном иммунитете к токсоплазмозу.
- Присутствие в большом количестве антител класса М без белков группы G характерно для острой инфекции, которая проникла в организм человека впервые.
- Если в результатах анализов оба показателя повышены, большая вероятность первичного заражения токсоплазмозом.
В то же время необходимо помнить, что IgM способны долго (до 2 лет) оставаться в организме. Поэтому при одновременном выявлении в крови IgM и IgG выше нормы, рекомендуется провести ПЦР. Это даст возможность подтвердить или опровергнуть наличие ДНК токсоплазм в крови.
Разъяснение по значениям авидности
Не только наличие антител к токсоплазме даёт конкретную картину заболевания. Ещё важно изучить их сцепление с антигенами паразитов.
Результаты определения авидности могут иметь такие показатели, как:
- низкоавидные – инфекция пребывает в острой форме протекания;
- переходные – ошибочное значение, которое требует повторной сдачи биологического материала через 14 дней;
- высокоавидные – выработанный иммунитет к токсоплазмозу, угрозы для здоровья нет.
Изучение уровня сцепления иммуноглобулинов с паразитами позволяет дополнить исследование ИФА и подтвердить конечные результаты диагностики болезни.
Что делать, если IgM положительный?
Заражение токсоплазмозом в период вынашивания плода грозит здоровью и жизни будущего ребёнка. Если при обследовании обнаружены антитела к паразиту, сразу паниковать не стоит. Нужно разобраться, в каких случаях есть угроза беременности.
Наличие IgM и отсутствие IgG свидетельствуют об остром инфицировании. В таком случае помимо ИФА необходимо сдать кровь на ПЦР. Определение ДНК паразита в организме женщины подтверждает токсоплазмоз. В этом случае врач назначает лечение. Стоит ли прерывать беременность, чтобы не допустить мертворождение или тяжёлые отклонения в развитии малыша из-за инфицирования, зависит от степени заражения и срока. Наиболее опасным является первый триместр.
Иммуноглобулины защищают организм человека от вредоносных микроорганизмов. Их наличие и количество в крови помогает с точностью определить уровень развития инфекции. Благодаря этому специалистам удаётся подобрать соответствующие препараты для лечения заболевания. Если антитела к токсоплазме выработались, то повторное заражение не угрожает ни женщине, ни её ребёнку. Иммуноглобулины нейтрализуют инфекцию в короткие сроки.
Toxoplasma gondii и что значит положительный анализ на антитела IgG?
Паразитарные микроорганизмы типа Toxoplasma gondii могут вызвать серьезные нарушения нервной системы человека. Чаще всего болезнь протекает достаточно легко, но поражение беременных женщин или людей с пониженной иммунной защищенностью приводит к серьезным последствиям, вплоть до летального исхода. Эта патология требует самого внимательного отношения, своевременного выявления и адекватного лечения.
Сущность болезни
Токсоплазма гондии (Toxoplasma gondii) представляет собой простейший внутриклеточный организм, имеющий особую тягу к нейронам, микроглии, сосудам, сетчатке и к клеткам ретикулоэндотелиальной системы. Этот паразит активно размножается в человеческом кишечнике, откуда по кровеносным и лимфатическим путям разносится по всем органам.
Жизнедеятельность возбудителя в человеческом организме вызывает специфическую болезнь — токсоплазмоз. В принципе, данная патология может провоцироваться в любом возрасте, но наиболее часто встречается у детей. По этиологическому механизму выделяются врожденная и приобретенная формы заболевания.
Паразит пребывает в крови недолго, но за это время он способен поразить различные органы и целые системы, вызывая острую воспалительную реакцию. Наиболее чувствительными к такому поражению оказываются нервные клетки, печень, сердечная мышца, сетчатка, так как в них токсоплазма имеет внутриклеточное и экстрацеллюлярное расположение. Микроорганизмы имеют склонность к формированию цист в тканях органов, обеспечивая нахождение инфекции в латентном виде.
Если у человека иммунная система находится в хорошем состоянии, то токсоплазмоз протекает достаточно легко. Чрезмерная активность возбудителя отмечается при некоторых благоприятных для него условиях и при дефиците иммунитета. В таких случаях развивается серьезное нарушение нервной системы в результате воспаления очагового характера (энцефалита некротизирующего типа), дисциркуляторных аномалий (при васкулите), блокирования ликворных путей с провоцированием гидроцефалий.
Стадии развития паразита
Человеческий организм по отношению к Toxoplasma gondii является промежуточным хозяином, в котором не может обеспечиваться весь цикл развития паразита. В связи с этим заражение от человека к человеку не происходит.
Основным хозяином возбудителя являются животные семейства кошачьих, в том числе домашние кошки. Именно в их организме происходит полный жизненный цикл токсоплазмы.
В целом в развитии рассматриваемого микроорганизма отмечаются 2 основные стадии. Половая фаза жизненного цикла токсоплазмы может происходить только внутри основного хозяина (кошки). Второй этап — бесполое развитие — может протекать в организме промежуточного хозяина (любое теплокровное животное и человек).
Жизненный цикл токсоплазмы осуществляется следующим образом. Кошки заражаются алиментарным путем (чаще всего при поедании грызунов и птиц), а в их организме паразиты поселяются в кишечных клетках, где после ряда трансформаций образуются макрогаметы. Половая фаза оканчивается формированием особых структур — ооцист, которые с экскрементами выводятся наружу. Именно они через 2–4 суток становятся заразными, при этом их живучесть сохраняется несколько месяцев.
Попав в человеческий организм, ооцисты продолжают развиваться, поражая тканевые клетки. В промежуточном хозяине паразиты могут находиться в двух формах — это трофозоит (вызывает острую воспалительную реакцию) и циста (персистентная и латентная инфекция). Обе формы порождают патологические процессы, но заразным вариантом является только ооциста, которая может возникать лишь в кошачьем организме.
Как можно заразиться
Опасная инфекция может обнаруживаться, прежде всего, у домашних кошек, но не исключено и наличие ее у других животных — собаки, птицы, крупный рогатый скот, овцы, мыши и т. п. В принципе, возможны следующие пути заражения:
- мясо, не прошедшее необходимой термической обработки;
- попадание частичек кошачьих экскрементов в ротовую полость при нарушении элементарной гигиены;
- употребление немытых овощей и фруктов;
- переливание крови или пересадка органов от инфицированного человека;
- внутриутробное заражение плода от инфицированной матери.
Повышенная частота инфицирования детей часто связана с излишне тесным их контактом с кошками, а также играми в песочницах, где могут находиться кошачьи экскременты. Заражение ребенка от больной матери может происходить в утробе через плаценту или в процессе родов. Риск развития токсоплазмоза оценивается на разных сроках беременности таким образом: 1 триместр — до 17–18%, 2 триместр — 26–28%, 3 триместр — до 63%.
В целом поражающая способность токсоплазмы зависит от состояния иммунной защиты человека. Все факторы, приводящие к снижению иммунитета, можно рассматривать, как провоцирующие причины болезни. Активная форма болезни отмечается в интервале 25–75% от всех инфицированных людей в зависимости от возраста.
Симптоматические проявления болезни
В зависимости от локализации основного очага поражения, стадии и формы заболевания можно отметить наиболее характерные проявления патологии:
- Острая форма токсоплазмоза. У взрослых людей симптомы болезни могут не иметь выраженного характера, но у детей патология проявляется достаточно остро. Отмечаются следующие основные симптомы: увеличение лимфатических узлов в подмышечной области (иногда могут набухать шейные, подчелюстные и паховые узлы); подъем температуры тела до +38,5…+39,5ºС; общая слабость; мышечные боли; увеличение размеров печени и селезенки с появлением болевого синдрома в подреберье справа.
- Церебральная форма заболевания. Она развивается при зарождении воспалительного процесса в головном мозге. При пониженном иммунитете начинается активное поражение нервных клеток. Можно выделить такие признаки данной разновидности токсоплазмоза: головная боль; слабость и головокружение; подъем температуры тела; снижение (вплоть до полной утраты) чувствительности разных органов; появление «бегающих мурашек» по телу; параличи разных участков; потеря сознания, вплоть до коматозного состояния.
- Офтальмологическая форма токсоплазмоза. Развивается при поражении глазной сетчатки. Чаще всего обусловлена врожденным механизмом болезни, а потому выявляется у подростков и совсем молодых людей. Основные симптомы: болевой синдром в глазах; ухудшение остроты зрения; появление тумана перед глазами; периодические яркие вспышки; постепенная утрата зрения, вплоть до полной слепоты.
- Врожденная патология. Признаки внутриутробного заражения могут наблюдаться у младенца уже через несколько месяцев после рождения. Наиболее опасные проявления: хориоретинит (воспаление глаз); глухота; признаки желтухи на кожном покрове, ротовой слизистой оболочке, глазной склере; кожная сыпь по всему телу в форме красных узелков; увеличение печени и селезенки; нарушение пропорции в размере головы у новорожденного ребенка; значительное отставание психомоторного развития младенца.
- Токсоплазмоз во время беременности. Токсоплазма в данный период очень опасна для плода и течения беременности. При первичном заражении в 1 триместре повышается риск спонтанных выкидышей и гибели плода из-за поражения трофобластов. Во 2 триместре беременности инфицирование может вызвать рождение мертвого ребенка или младенца с такими отклонениями, как энцефалит, менингоэнцефалит, микроцефалия, гидроцефалия, миокардиты, микрофтальмия, хориоретинит. Поражение в 3 триместре грозит будущим аномальным развитием новорожденного — это нарушения зрения и слуха, задержка психомоторного развития.
- Распространенная или генерализованная форма. Развивается при значительном дефиците иммунитета, в том числе при ВИЧ-патологиях. Воспаление охватывает одновременно многие органы, в частности сердечную мышцу, легкие и т. д.
Поражая нервную систему, токсоплазма может существенно изменить личностные характеристики. Отмечаются такие возможные нарушения, как:
- тяга к рискованным мероприятиям;
- замедленная реакция;
- частые ДТП при вождении автотранспорта;
- постоянное чувство тревоги;
- невротизм.
Обнаруживается прямая зависимость развития шизофрении и паранойи от заражения Toxoplasma gondii.
Принципы иммунологической диагностики патологии
Основным методом диагностирования токсоплазмоза считается иммуноферментный анализ (ИФА). Принцип такого исследования опирается на то, что в ответ на проникновение чужеродных патогенов (антигенов), человеческий организм начинает вырабатывать антитела, призванные противостоять вторгшимся «непрошеным гостям». Любому антигену соответствует специфическое антитело. Естественно, что при рассматриваемой патологии вырабатываются антитела к токсоплазме. Необходимо отметить, что anti-toxoplasma может иметь 2 основные разновидности:
- lgM — это антитела, которые появляются после инфицирования и, как правило, указывают на острую фазу патологии. Они обнаруживаются в крови через 12–14 суток после проникновения возбудителя, затем наблюдается постепенный рост их количества до определенного максимума. lgM снижается почти до 0 через 50–70 суток после заражения. Таким образом, когда М-антитела обнаружены, можно говорить о наличии токсоплазмоза.
- Антитела класса G к токсоплазме (Toxoplasma gondii IgG) появляются значительно позже и дольше сохраняются в крови. Они говорят о том, что организм ранее встречался с этой инфекцией и может ее распознать. Кроме того, IgG положительный может указывать и на наличие хронической инфекции. В частности обнаружение одновременно lgG и IgM означает, что заражение произошло 10–12 месяцев назад.
Помимо выявления наличия токсоплазмы igG и IgM, ИФА предусматривает обнаружение так называемой авидности, то есть появления связанных комплексов антиген-антитело. Что это значит? Чем раньше началась борьба с инфекцией, тем выше этот показатель. По своей сути авидность показывает способность антитела связывать антиген.
Расшифровка результатов анализа
Результаты ИФА требуют расшифровки опытного специалиста. Положительно оценивается выявление уровня антител, значительно превышающего норму. Отсутствие их определяется как отрицательный результат. Однако следует помнить о возможных граничных условиях — это сомнительный результат, когда требуются дополнительные исследования.
Для примера можно рассмотреть результаты определения lgG. Норма устанавливается в пределах 1,6 Ед/мл. Если полученное значение ниже этой концентрации, то результат признается отрицательным. Положительно оценивается уровень выше 3 Ед/мл. Наконец, интервал значений 1,6–2,9 Ед/мл трудно оценить однозначно, а потому такой результат считается сомнительным. Анализ проводится повторно через 13–15 суток.
Авидность определяется по количеству связанных антител, а вернее, по отношению их объема к общему количеству. Низкая авидность фиксируется при количестве таких элементов не более 30%. При высокой авидности связанные комплексы превышают 40%. Интервал 30–40% считается серой зоной, когда оценку лучше проводить по другим результатам.
Принципы лечения патологии
Результаты ИФА, особенно при сомнительном уровне, целесообразно подтвердить путем проведения инструментальной диагностики. Наиболее точным признается ПЦР. Для выявления степени поражения головного мозга необходима компьютерная томография и метод магнитно-ядерного резонанса. Чтобы убедиться в наличии именно токсоплазмы, может проводиться биопсия.
В большинстве случаев человеческая иммунная система сама справляется с инфекцией и ей надо просто помочь в этом, обеспечивая витаминотерапию, усиленное питание, нормализацию обменных процессов. Лечение токсоплазмоза чаще всего осуществляется назначением следующих препаратов:
- Пириметамин или Дараприм. Применяется, как правило, совместно с Сульфадиазином. Курс лечения — 25–30 дней.
- Клиндамицин. Особенно эффективен при употреблении вышеуказанных препаратов.
- Преднизолон. Относится к группе глюкокортикостероидов и назначается для устранения воспалительной реакции. Особенно важен при наличии такого осложнения, как хориоретинит.
- Спирамицин. Данное средство предназначено для лечения беременных женщин и способно предотвратить заражение плода.
Токсоплазма может стать серьезной патологией при пониженном иммунитете. Особенно опасно заболевание для женщин во время беременности. Болезнь не следует запускать, даже когда она протекает бессимптомно. Своевременное и качественное лечение поможет легко избавиться от этой инфекционной проблемы.
Ифа 4 поколения на вич через 12 недель - Про паразитов
Многие годы безуспешно боретесь с ПАРАЗИТАМИ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов просто принимая каждый день...
Читать далее »
Что же такое ИФА? Так сокращенно называют один из методов лабораторной диагностики, помогающий исследовать состав крови на предмет содержания антигенов и антител.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Более полное название звучит так: иммуноферментный анализ. Он помогает выявить количество и качество антител. Помимо этого кровь анализируют данным методом, чтобы определить уровень гормонов, присутствие иммунологического комплекса и прочих биоактивных элементов.
В сегодняшней медицинской практике такой вид лабораторной диагностики используют для диагностирования различных болезней. А в отношении нахождения паразитов в организме человека ИФА считается одним из самых эффективных.
Берут по данной методике не только кровь из вены, но анализируют стекловидное тело, слизь цервикального канала и уретры, мазки и спинномозговую жидкость. Беременная женщина, по требованию врача, может также проанализировать околоплодную жидкость. Сдача крови происходит на голодный желудок. За пару недель до даты ее проведения пациент прекращает все виды специальных лечений, сопровождаемых приёмом антигельминтных препаратов и других лекарств.
Несколько вариантов проведения исследования:
- Прямой;
- Непрямой;
- Блокирование;
- Конкурентный.
Если в организм проник антиген (так называется возбудитель болезни), клетки иммунитета начинают производство антител для уничтожения чуждого агента. Антителами названы особенные белки. Когда они соединяются с антигенами, идёт построение иммунологических комплексов. Проведение этого исследования изучает состояние этих самых комплексов.
Иммунная реакция соединяет антиген с антителом, и выстраивается иммунный комплекс. Антиген находится на поверхности каждой клетки. Клетка иммунитета, если встречает другую клетку сомнительного характера, то начинает сравнивать совпадение антигена на ее поверхности с теми кодами, которые содержатся в ее базе данных. Если процесс опознавания прошел удачно, то иммунная клетка, будучи в роли полицейского, отпускает подозрительный объект. Когда же информация антигена той клетки не знакома иммунной, то посредством антител идёт опознание по принципу «свой/чужой», как и у военного радиомаяка.
Выявленный чужак вынуждает иммунную клетку «позвать» еще группу антител и уничтожить «неприятеля».
В ферментативном процессе одно вещество преобразуется в другое. Каждый отдельный субстрат обладает своим ферментом. Вещество, полученное в результате реакции, исследуется на концентрацию возбудителя. Окраска раствора (ее тональность) является своеобразным индикатором количества.

Показание к проведению
Наиболее частыми встречаются показания такого рода:
- Изучения инфекционной патологии передающейся половым путём. Сокращенно ИППП. Это уже знакомые инфекции (уреаплазмоз, хламидоз, микоплазмоз, трихомониаз). Идет выявление специфических антител к возбудителю заражения.
- Изучение инфекционных патологий, чтобы узнать стадию болезни. Обычно так диагностируются вирусные гепатиты, а также ВИЧ.
- Выявление скопления гормонов для определения болезни таких органов, как железа внутренней секреции.
- Идентификация разнообразных соединений, помогающих узнать причину интоксикации организма в момент отравления, укуса змеи или насекомого.
Вот основной список медицинских назначений для проведения ИФА. Экспериментальная медицина, когда проводит клинические испытания и разрабатывает новые лечебные препараты и вакцины для профилактики иммунитета, тоже обращается за помощью к ИФА.
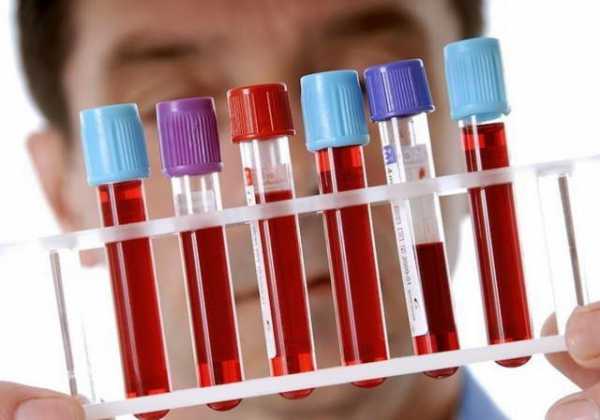
ИФА на паразитов
ИФА относится к типу лучших диагностик обнаружения паразитов в организме человека. Не скроется от него даже небольшое количество гельминтов.
Кровь с целью выявления «гостей!» исследуется разными путями. Все зависит то того, какой тип гельминта интересует врача. Обнаруживаются и диагностируются следующие болезни:
- Амебиаз;
- Аскаридоз;
- Тениоз;
- Токсоплазмоз;
- Цистицеркоз;
- Лямблиоз;
- Трихинеллез исследуют более одного раза. От 4-й до 12-й недели после инвазии ищут максимальное число антител;
- Фасциолез. Когда болезнь протекает в острой форме, ИФА определяет концентрацию антител и по ним диагностируется кожный лейшманиоз или висцеральный;
- Описторхоз определяется дифференциальной диагностикой от острого до хронического протекания заболевания.
Взятие кала дает распознать наличие глистов не только в кишечном тракте, но и в желчных протоках, печени, двенадцатиперстной кишке и поджелудочной железе. Точность результатов зависит от состояния и возможностей оборудования, квалификации лаборанта и его внимательности.
Пока вредитель не начал размножаться в теле человека и находится в малом числе, то и самому лучшему лаборанту весьма сложно выявить болезнь.
Если использовать соскоб на тест энтеробиоза, можно получить достаточный объем данных, не причиняя болезненных ощущений пациенту. И даже его эффективность зависит от того: начал гельминт размножаться или нет. Такой тип анализ требует повторного исследования в случае появления сомнений.
Не так давно лаборанты получили в свое распоряжение наиболее технологичный способ проведения иммунологических исследований. Методом ИФА анализ делается более точно. Наличие антигенов и антитела к паразитам различных видов в нём определяются через изучение состава крови. Его безошибочность зависит от:
- вида паразита;
- активен ли тот в размножении;
- число гельминтов в теле человека.
Как выглядит тестирование?
Для ИФА на наличие гельминтов сдается кровь из локтевой вены и помещается в стерильной сухой пробирке. Чтобы достичь четкого результата, требуется до 5 мл образца крови.
Если подозревают наличие лямблий и глистов у новорожденного младенца, то анализ у него не берут из вены. Используют сохранившуюся плаценту или отбирают кровь из пуповины.
Пациент не должен принимать пищи за 8 часов до процедуры. Никакого алкоголя, приёма лекарств и газированных напитков.
Когда лучше сдать кровь на обнаружение гельминтов?
Если взрослый человек начал обнаруживать у себя симптомы глистной инвазии, но не вполне уверен, то обращается к врачу. И если нет причин другого характера, которые выводили бы организм из нормального самочувствия, то назначается лабораторный анализ.
Паразиты вызывают аллергию и провоцируют большой список болезней.
Помимо ИФА есть еще методика полимеразной цепной реакции (ПЦР). Она также отличается большой точностью результатов и эффективна даже тогда, когда другие способы диагностики оказались бессильными
Лечащий врач выбирает один из видов лабораторных исследований для каждого отдельного пациента. Увы, но далеко не каждый населенный пункт и не каждая клиника имеют лаборатории, оснащенные оборудованием, для проведения таких анализов. Это стоит хороших денег. Но когда есть возможность применить эти методики диагностирования, то лучше воспользоваться, так как результат они дают весьма точный.
Если же не получится, придется обойтись тем, что доступно.
Еще одной причиной проанализировать кровь является подбор необходимой вакцины, лечение болезней, вызванных паразитами и при беременности.

Анализы на паразитов для детского возраста
Более частыми гостями гельминты бывают именно у детей. Причина простая – несоблюдение малышами правил гигиены, особенно при игре в песочницах и на детских площадках. Их руки постоянно соприкасаются с чем-то грязным. И заболеть им куда проще, чем взрослым людям. Статистика говорит, что в детстве каждый человек минимум один раз был заражен гельминтами.
Если возникают подозрения на глистную инвазию, то чаще всего берут именно кал на исследование, а также соскоб для обнаружения энтеробиоза.
Как правило, такой методики бывает вполне достаточно, и она позволяет выявить наличие паразитов. Но если эти методики проводятся неоднократно, а результата заражения нет, хотя внешние симптомы остаются и даже развиваются, то необходимо исследование крови.
Детям ИФА также делают, как и взрослым, забором крови натощак из локтевой вены. Надо отметить, что в отношении детей оно является наиболее полным по объему и точности информации.

Достоверность ИФА
Основой иммуноферментного анализа считается изучение крови на присутствие иммуноглобулинов. На этом строятся основные правила иммунологии. Как только в организме появляется чуждый элемент, иммунная система вырабатывает их в большем, чем прежде, количестве. Также встреча с различными вирусами приводит эти механизмы иммунитета в действие. Иммуноглобулины нейтрализуют вредоносные антигены.
Такая особенность позволяет вступать белкам в союз с антигенами и образовывать комплекс, называемый «антитело-антиген». Именно его качество определяется во время проведения теста.
Превосходство метода ИФА:
- доступен по цене;
- удобен в работе;
- очень большая информативность;
- обнаруживает болезнь на ранней стадии;
- сравнительно быстрое проведение анализа до получения результата;
- можно контролировать развитие болезни в организме;
- высокая унификация позволяет сделать большой объем обследования;
- каждый этап диагностики проводится в автоматизированном режиме.
ИФА имеет достоверность в районе 90%. Такой вид исследования помогает врачу распознать вид заражения. Уровень иммуноглобулинов способствует наблюдению динамики лечебного процесса.
Видео
Заключение
Теперь можно подвести итог описанию диагностики ИФА в отношении паразитов. Такой вид лабораторных исследований выявляет антигены, появившиеся вместе с продуктами жизнедеятельности глистов. Им же определяются иммуноглобулины (антитела). Благодаря ИФА доктор, с высокой точностью определяет тип гельминтов, динамику патологии и контролирует процесс выздоровления.
Ифа на вич достоверность 12 недель - Все про паразитов
Специалисты на вопрос молодых родителей,что такое энтеробиоз и кто является его возбудителем, как правило, отвечают, что заболевание вызвано нарушением мер личной гигиены и относят его к категории «болезней грязных рук». Энтеробиоз ‒ поражение внутренних органов человека острицами – паразитирующими круглыми червями класса нематод.
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день...
Читать далее »
Нематоды – самый многочисленный вид паразитов, обитающих на планете, превышающий отметку 200 наименований. Острицы считаются наиболее распространенным типом гельминтов, а энтеробиоз – самым массовым паразитарным заболеванием среди населения планеты.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Заболеванию подвержены все слои населения любой возрастной категории. Но группу риска составляют «дошколята» и младший школьный возраст детей. Привычка малышей тянуть все в рот, облизывать пальцы рук, а также грызть ногти – вот основной источник заражения энтеробиозом, который легче предотвратить, чем лечить, говорит педиатр московской детской клиники МЕДСИ в Благовещенском переулке, инфекционист Людмила Николаевна Емельянова.
Возбудитель энтеробиоза проникает в человеческий организм исключительно через ротовое отверстие, а источник заболевания – это инфицированный паразитом человек, и не важно, взрослый или ребенок.
Вид острица, класс полостные, группа круглые черви. Паразит имеет небольшие размеры, причем самка вдвое крупнее самца, достигает 12 мм в длину. Форма тела веретенообразная, заостренная с хвоста. Цвет белый или серо-белый.
Острые боковые кили, проходящие по всему телу острицы, образуют боковые кили, венчающие голову паразита. На голове находится ротовое отверстие с присасывающимся к стенкам кишечника аппаратом. Ротовое отверстие соединено с пищеводом в форме цилиндра, проходящим по всему телу острицы, и заканчивается анусом.
Цикл жизни острицы таков, что в среде своего обитания – человеческом кишечнике, не содержащем кислорода, самка не сможет произвести кладку. Ей обязательно необходимо выйти наружу, где присутствует кислород, необходимый для процесса откладывания яиц.
Форма яиц острицы продолговатая. Облаченные в гладкую тонкую оболочку, яйца не видны человеческому глазу. Их можно рассмотреть только под микроскопом, проводя соответствующее исследование в лабораторных условиях на наличие остриц в человеческом организме.
Паразитический образ жизни ведут только самки в просвете нижнего отдела тонкого кишечника, слепой кишки и в верхнем отделе толстой кишки. Самцы погибают по окончании процесса оплодотворения и выделяются с фекалиями. Жизненный цикл острицы непродолжителен и составляет пять недель. При первичном заражении количество паразита может исчисляться десятками, при вторичном самозаражении инвазия достигает многотысячного числа количества особей в человеческом организме. Примеры глистной инвазии высокой степени представлены на фото в рамках многочисленных тематических форумов в сети Интернет.
Патогенез энтеробиоза
На цикл жизни острицы огромное влияние имеют санитарные условия, в которых обитает человек, и то, соблюдает ли он правила личной гигиены. Человек, инфицированный острицами, является прямым источником заражения окружающих. Яйца, находящиеся на руках человека с глистной инвазией, остаются на всех вещах, с которыми он соприкасается: деньги, пища, предметы общего пользования, школьные принадлежности. Мух, посетивших жилище такого человека, также можно отнести к переносчикам энтеробиоза.
Яйца гельминта данного вида весьма устойчивы к любым проявлениям внешней среды, особенно в период, когда сочетание теплой погоды и влажности воздуха обеспечивают им комфортное существование. Как показало целевое исследование жизнедеятельности остриц, на яйца гельминта сильное негативное влияние оказывает не холод внешней среды, а зной, сухость воздуха и прямое попадание солнечных лучей.
Основные тенденции влияния поражения острицами организма человека:
- Основа патогенеза инвазионного влияния остриц лежит в области механического воздействия гельминта на слизистую кишечного тракта. Присасываясь к поверхности, глисты приводят к нарушению целостности внутренней поверхности, что вызывает возникновение множественных очагов воспалительного процесса и присоединение вторичных инфекций. На фото хорошо видны очаги воспаления, вызванные гельминтами. При полном погружении нематоды в толщу слизистой вокруг каждой особи формируется гранулема. Это грозит прободением кишечника, что, в принципе, не является редкостью. При перфорации кишечника острицы выходят в брюшную полость, вызывая функциональные нарушения ЖКТ. Как следствие, у пациента развивается энтерит или гастродуоденит. Нарушая микрофлору кишечника, острица приводит к развитию дисбактериоза.
- Проведенное статистическое исследование показало, что именно острицы вызывают воспаление слепой кишки, провоцируя приступ аппендицита. Также в результате жизнедеятельности гельминтов могут развиваться различные гинекологические заболевания, в частности вульвовагинит у девочек, уже не говоря о развитии цистита, дерматита заднего прохода, экземы.
- Причина тяжелого токсикоза беременных также может скрываться в глистной инвазии как реакции организма на токсины – продукты метаболизма остриц.
- Нарушения сна, вызванные паразитами, приводят к бессоннице и становятся причиной многих нервных расстройств.
- Глистная инвазия вызывает снижение иммунитета.
Дифференцированная диагностика и лечение заболевания
При дифференциальной диагностике необходимы консультации специалистов:
- в области гастроэнтерологии – для нахождения причины кишечных расстройств;
- в области гинекологии – для установления причин зуда половых органов;
- в области хирургии – для выявления характера болей в области живота.
Для того, чтобы лечить острицы, пациенту госпитализация не нужна. Вполне достаточно условий амбулаторного лечения под четким руководством лечащего специалиста.
При проведении терапевтических мер по борьбе с энтеробиозом необходимо задействовать комплексные мероприятия:
- обозначить контактную группу пациента с окружающими его людьми;
- сделать обследование внутри всей группы контактов;
- провести одновременную дегельминтизацию для всех инфицированных участников группы;
- осуществить профилактическое мероприятие во избежание рецидива;
- сделать контрольные лабораторные исследования спустя две недели.
Основным акцентом при проведении мероприятий по ликвидации очага глистной инвазии является полное соблюдение гигиенических норм и правил:
- Коротко остриженные ногти.
- Пользоваться трусами с верхним и нижним расположением резинок в период ночного сна.
- Ежедневная смена нательного белья.
- Дважды в день омывать перианальную область с мылом, а вместо ванной пользоваться душевой.
- Женщинам во избежание вагинитов закладывать ватный тампон, намазанный вазелином, в задний проход.
К мерампрофилактики относятся каждодневные влажные уборки помещения с применением дезинфицирующего раствора. Также принимаются меры по протиранию дверных ручек и предметов общего пользования.Проводится стирка детских мягких игрушек. Постельное белье должно быть выстирано и проглажено. Оно подлежит смене на каждый третий день.
Если придерживаться элементарной гигиены, то при слабой степени инвазии вышеперечисленных мер бывает достаточно, чтобы организм самостоятельно излечился от остриц. Терапевтические медикаментозные назначения проводит исключительно специалист по инфекционным заболеваниям. При сильной степени инвазии назначается соответствующая схема лечения, подобранная для каждого пациента индивидуально.
Что такое педикулез и как от него можно избавиться
Заметное распространение сегодня приобрела такая проблема, как педикулез, и что это такое, мало кто знает, а также основные признаки педикулеза и как его лечить. Чаще всего с таким неприятным явлением сталкиваются родители, чьи дети посещают детский сад или школу. Тем не менее, из-за моментальной передачи этого заболевания от человека к человеку, заразиться им можно в любом возрасте при контакте с опасной средой.
- Виды
- Несколько мифов
- Симптомы
- Особенности лечения
- Дети и педикулез
- Народные средства
Виды
Педикулез представляет собой заболевание, вызванное паразитами, вшами. Обычно происходит поражение кожного покрова – головы, при этом паразиты поселяются в волосистой части и питаются кровью человека. Диагностика педикулеза под силу человеку, далекому от медицины, поскольку для него характерно наличие на теле маленьких насекомых без крыльев, а также их яиц, которые прикрепляются к корневой части волоса.
Официально переносчиками этого диагноза считаются люди, не соблюдающие должную гигиену, тем не менее, заразиться им может любой человек в общественном месте при контакте с зараженными людьми или предметами.
Виды педикулеза различаются в зависимости от типа вшей, его сопровождающих. Размеры насекомых при этом не больше семени кунжута, а окрас в обычном состоянии является черным. После того как насекомое напилось кровью, его тельце приобретает красноту.
Разделяют следующие виды вшей:
- Головная. Вызывает головной педикулез. Такие виды вшей имеют три стадии своей жизни – развитие яйца, три стадии, которые проходит нимфа, и жизнь взрослого насекомого. Последняя стадия влечет за собой активное размножение насекомого, когда возможно наиболее активное выявление головного педикулеза.
- Платяная. Педикулез, возникающий обычно на одежде, а также на волосах на груди у мужчин. Единственное отличие, которое поможет провести правильное выявление платяного педикулеза, заключается в наличии на тельце насекомого желтоватого окраса. Эти вши наиболее устойчивы к голоду и суровым погодным условиям. Активно размножаются. Борьба с платяным педикулезом эффективна только через кипячение.
- Лобковая. Отличается темным цветом и заметно укороченным тельцем. Это наиболее распространенный на сегодня педикулез. Сильная чесотка при этом заражении наблюдается по основным местам локализации насекомых – в подмышках, паху, ягодицах и даже бровях и ресницах.
Несколько мифов
Педикулез у взрослых, в большей своей степени, возможен по двум причинам – заражение при контакте с переносчиками паразитов, а также в случае несоблюдения гигиенических правил.
Существует множество мифов, которые характеризуют педикулез, объясняя, что это такое в современном обществе:
- Миф 1. Считается, что данная болезнь имеет отношение только к бедным слоям населения. Однако соблюдать полную изоляцию от внешнего мира не могут даже самые богатые люди на свете.
- Миф 2. Диагноз не страшен людям, которые красят волосы. Вшам не интересны волосы, поскольку они питаются кровью, именно укусами кожи характеризуется педикулез.
- Миф 3. Насекомые выбирают определенную группу крови. Насекомые питаются любой кровью, независимо от группы, соответственно, человек с любой группой может подхватить педикулез, поскольку причины его появления состоят в другом.
- Миф 4. Осложнения педикулеза могут проявляться в способности паразитов переносить ВИЧ. Однако данный вирус не переносит ни один из видов насекомых.
- Миф 5. Паразиты способны перепрыгивать с человека на человека. На самом деле, педикулез, средний инкубационный период которого составляет до трех недель, возможен только при непосредственном контакте, поскольку вошь переползает со скоростью 23 сантиметра в минуту на будущего носителя.
- Миф 6. Вошь отдает предпочтение грязным волосам. На самом деле, паразитам больше нравится чистая кожа головы.
Симптомы
Прежде чем говорить про лечение и последствия педикулеза, следует максимально точно убедиться в его наличии.
Кожный зуд – это первый и самый верный признак педикулеза, он отличается сильной выраженностью, которая обуславливается особенностью строения слюны насекомых. При этом зуд будет возникать независимо от типа вшей, попавших на человека. Различается только место появления зуда, к примеру, при головных насекомых, чесаться будет кожный покров головы. Что такое педикулез платяной можно будет узнать по зуду на теле.
Примечательно, что зуд будет варьироваться, в зависимости от типа вшей по своей силе:
- К примеру, головной педикулез, грамотное лечение которого сведет на нет все признаки, может характеризоваться почти полным отсутствием зудящих укусов. Максимум, что может чувствовать зараженный, – небольшой дискомфорт в области головы, длиться который будет ровно столько, сколько насекомые присутствуют на теле.
- Сильнее ощущается укус лобковых вшей, которые способны поражать не только паховые области, но и подмышки и даже брови.
- И совершенно невыносимыми являются места укусов платяных вшей, выявить и распознать которых сразу удается не всегда.
Второй симптом, выявляемый при заражении, представляет собой появление характерной сыпи.
Появляется она спустя несколько дней после укуса, причем цвет сыпи также будет варьироваться в зависимости от типа вшей:
- Так, платяной педикулез может проявляться повсеместной пигментацией в виде синюшных кругов.
- Лобковые вши оставляют после себя пятна голубого цвета, в то время как головные насекомые наделяют красными пятнами кожу около волосистой части, от чего нередко ставится неправильный диагноз. Помимо пятен, бывает расчес, который появляется в результате нестерпимого зуда. В дальнейшем вшивость может покрываться гнойничковыми корочками и превращаться в воспаления.
- При заражении головы в волосах можно обнаружить гниды, которые будут прямым доказательством наличия паразитов. С виду они смотрятся как серебристые пузыри мизерного размера (до 2 мм), прикрепляются к волосам и могут появляться только при головной и платяном педикулезе.
Особенности лечения
Чтобы вылечить педикулез, следует запастись терпением и понимать все риски положения, если не заниматься необходимой терапией.
Приемлемые способы лечения:
- Для устранения проблемы с головы современная фармацевтика предлагает широкий набор всевозможных мазей, аэрозолей и шампуней. Примеры препаратов – Веда-2, Пара плюс, мазь Серортутная. Из старых и проверенных средств все же используют бензилбензоат, который помогает снять сильный зуд, однако средство данное токсично, поэтому врачи рекомендуют максимально воздержаться от его использования.
- Важна также механическая чистка кожи головы от паразитов, поскольку существует приличная вероятность того, что некоторая их часть после обработки выживает. Помимо гребня можно заниматься ручным удалением каждой вши отдельно, однако данное занятие слишком трудоемкое. В качестве помощи для дополнительного скольжения при использовании металлического гребня можно использовать специальные масла для расчесывания. Применение любого средства от педикулеза в голове требует соблюдения мер безопасности, поскольку каждое из них является токсичным ядом. В качестве заживления ран и оказания противовоспалительного действия можно использовать масло герани.
- Помимо обработки головы человека, важно помнить о необходимости устранения паразитов с постельного белья и одежды. В противном случае возможно повторное заражение. Особенного внимания заслуживают подушки и простыни, которые следует прокипятить, а после прогладить утюгом с функцией пара и проверить на педикулез.
- Лечить лобковый педикулез эффективнее всего, предварительно избавившись от волос по всем местам расположения паразитов. Методы лечения предусматривают дезинфекцию борной мазью. Если же лобковые вши поразили брови и ресницы, то тут их удаление возможно исключительно при помощи ногтей. Эффективно использовать также специальный медикамент – спрей-лакс с анти паразитарным эффектом.
- Платяной педикулез требует, прежде всего, полной обработки одежды пациента. Сделать это можно при помощи кипячения или пара, под действием которого вши не выживают. Добиться удаления паразитов при помощи низкотемпературной стирки не получится, убить можно только высокой температурой. Можно также применять обработку специальными средствами, которые являются токсичными и требуют высокой степени осторожности при использовании. Наиболее эффективной будет обработка зараженных вещей в условиях камеры с применением пара и формалина. Нередко дезинфекция вещей является не достаточной формой борьбы с паразитами, могут потребоваться меры в отношении их владельца.
Дети и педикулез
Поскольку заражение паразитами обычно очень распространено в детских учреждениях, нередко возникает вопрос, чем опасен педикулез у детей. Наиболее распространенный вариант для ребенка – головные вши, хотя могут встречаться и две другие разновидности заражения. Примечательно, что самой активной по заражению группой являются подростки от 14 до 18 лет, а вот маленькие дети находятся на второй ступени по популярности.
По медицинским данным, существует несколько причин детского головного педикулеза:
- Тесный контакт с больным представителем в любом детском учреждении, включая лагерь, именно в таких местах очень заметно, как передается заражение.
- Активные игры.
- Пользование чужими предметами личного характера – шапки, заколки, расчески, а также постельное белье и полотенца.
- Может передаваться от родителей.
- Купания в естественных водоемах.
- Посещение любых общественных мест.
Основные признаки паразитарного заражения у детей идентичны проявлениям заболевания у взрослых – зуд, сыпь и расчесы, которые будут более заметны на детской коже. Игнорирование данной проблемы у ребенка чревато различными осложнениями, к примеру, сепсисом, блефаритом, сыпным тифом, конъюнктивитом и воспалением лимфоузлов.
Как лечить педикулез у ребенка правильно сможет подсказать только грамотный дерматолог. Обычно врачебная практика предусматривает три направления лечения – механический, химический, а также комбинированный.
При механическом способе применяется специальный металлический гребень, при помощи которого осуществляется счесывание гнид с волос и кожи головы. Проводить такую процедуру следует при хорошем освещении и очень тщательно.
При химическом способе применяются различные спреи и мази, которые должен посоветовать врач. Выбирать средство можно только с учетом индивидуальных показаний, а также возможности возникновения аллергических реакций.
Народные средства
Помимо аптечных препаратов, которые позволяют пролечить педикулез быстро и эффективно, существуют некоторые народные рецепты, которые подскажут, как бороться с паразитами. Разумеется, далеко не все они безопасны, поэтому предварительная консультация дерматолога и соблюдение мер осторожности обязательны.
Способы лечения:
- Керосин. Этот метод считается одним из самых старых, поскольку применялся тогда, когда не существовало никаких фармацевтических препаратов по устранению вшей. Керосин разбавляется с растительным маслом в пропорциях 1 к 12, наносится на волосы, после чего голова укутывается целлофаном и полотенцем. Утром смесь с волос необходимо смыть, а дальше провести механическую чистку гребнем.
- Дихлофос. Наиболее радикальный метод, при котором голова обрабатывается известным всем средством для борьбы с насекомыми. Его действие считается наиболее мощным, однако риск отравления пациента неоправданно высок.
- Уксус. Волосы смачиваются уксусом и укутываются полотенцем на два часа. Смывать средство необходимо при помощи мыла, а далее ополоснуть уксусным раствором.
- Гранатовый сок и мята. В небольшой емкости следует смешать 200 мл гранатового сока, только натурального, без добавления сахара и консервантов. Добавить в него две ложки высушенной мяты и поварить примерно 10 минут на маленьком огне. Полученный состав необходимо втирать в кожу головы.
- Герань. Запах этого растения является невыносимым для вшей любого типа. Именно поэтому дерматологи советуют добавлять масло герани к спреям для расчесывания при механическом способе. Кроме того, данное средство способно снимать воспаления от укуса.
- Дегтярное мыло. Это средство помогает от различного вида паразитов, особенно если они располагаются непосредственно в голове. Следует намылить голову дегтярным мылом, обернуть пленкой и оставить так на полчаса. Важно после смывания использовать механический метод, который позволит удалить погибших вшей.
- Девясил. Данная трава помогает избавиться от педикулеза, но известна своей токсичностью, поэтому важно применять ее с осторожностью. Пять ложек сухой смеси заливается литром кипятка, после чего состав должен настояться в течение часа. Применять непосредственно для мытья головы.
- Черемуха и дудник. Смесь этих трав дает прекрасный эффект для лечения педикулеза. Из сухих корневых частей растений делают общую смесь, после чего смешивают ее с жиром. В результате получается мазь, которой следует обрабатывать места поражения вшами в течение одной недели, не забывая про механический способ.
- Кашица из чеснока. Кашицу из нескольких долек следует наносить на кожу головы втирающими движениями не менее трех раз в день. Насекомые погибают полностью в течение трех-четырех суток.
Платяным вшам народная медицина советует применять следующие меры борьбы: двадцатиминутное кипячение постельного и нательного белья с добавлением инсектицидного средства. Как избавиться от платяных паразитов на теле подскажет дерматолог.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе