Холестерин ниже нормы что это значит
Если холестерин ниже нормы, что это значит?
На сегодняшний день, в медицине остро стоит проблема борьбы с атеросклерозом. Повышенный уровень холестерина является первой причиной заболеваемости атеросклерозом и всеми его клиническими проявлениями.
Но большинство людей не осведомлены с проблемой низкого уровня липида в крови. Пониженный холестерин у мужчин и женщин свидетельствует о дефекте в системе обмена липидов. Основная причина подобного нарушения — это недостаточное поступление холестерина с продуктами питания или нарушение его эндогенного синтеза. Такое состояние также может означать передозировку препаратами, принимаемыми для борьбы с проявлениями атеросклероза.
Холестерин по химической структуре является сложным спиртом. Его молекулы являются гидрофобными, что означает не растворимы в воде. В крови они могут транспортироваться лишь с помощью белков-переносчиков.
Преимущественно, липиды транспортируются в комплексе с альбуминами. Также, кровь содержит свободную взвесь общего холестерина.
Виды комплексов липидов с белками, классифицированные по количественным значениям содержания молекул холестерина:
- липопротеины низкой плотности, обладают выраженным атерогенным эффектом; их концентрацию должна находится под тщательным контролем;
- липопротеины очень низкой плотности, также являются атерогенной фракцией;
- липопротеины высокой плотности, представляю собой, тот самый, «полезный» комплекс с выраженными антиатерогенными свойствами;
- липопротеины очень высокой плотности также обладают выраженным антиатерогенным эффектом.
Понижение количества антиатерогенных фракций и рост атерогенных является причиной атеросклеротических изменений стенок сосудов.
Подобный дисбаланс требует системного подхода к профилактике осложнений и лечению.
Функция холестерина в организме
Молекулы холестерина являются незаменимыми элементами многих биохимических реакций в организме. Их недостаточность ведет к нарушению синтетической функции и вызывает стойкие морфофункциональные изменения в организме.
Биологическое значение холестерина:
- Без холестерина не возможен синтез половых гормонов и гормонов надпочечников.
- Необходим для синтеза витамина D под воздействием ультрафиолетового излучения.
- Участвует в синтезе желчных кислот, которые являются необходимыми компонентами желчи и участвуют в процессах переваривания пищи.
- Является незаменимым элементом клеточной стенки.
- Способствует выработке биологически активного вещества – серотонина.
- Участвует в синтезе практически всех клеточных мембран, а также противостоит пагубному влияние свободных радикалов.
- Активно участвует в синтетических процессах, чем крайне важен для поддержания нормального процесса роста.
Молекулы холестерина необходимы для поддержания мышечной силы, функциональной активности нейроцитов, плотности органической и неорганической части костной ткани.
Также оказывает влияние на водно-солевой и минеральный обмены.
Участвует в синтезе гормона инсулина и в процессе усвоения жирорастворимых витаминов. Также антиатерогенные фракции обеспечивают защиту сосудов от атеросклероза.
Пониженный холестерин может грозить:
- развитием депрессии легкой, средней или тяжелой степени тяжести с наличием навязчивых и суицидальных мыслей в связи с подавлением выработки холестерина;
- остеопорозом;
- первичным бесплодием как для мужчин, так и для женщин;
- нарушением либидо;
- ожирением;
- гипертиреозом;
- диабетом;
- гиповитаминозом жирорастворимых витаминов;
- при дефиците антиатерогенных фракций липопротеинов возможно развитие таких тяжелых состояний, как острое нарушение мозгового кровообращения и острый коронарный синдром.
Холестерин ниже нормы у женщин, что это значит, волнует вопрос многих представительниц женского пола.
Подобная патология может приводить к привычному невынашиванию беременности и бесплодию из-за недостаточности половых гормонов.
Причины снижения уровня холестерина
Большинство людей после сорока лет страдают от дисбаланса значений липидограммы.
Изменения данного анализа являются опасными и могут свидетельствовать о развитие атеросклероза.
Рост «плохого» холестерина, атерогенных фракций и понижение фракций высокой плотности клинически проявляются развитием гипертонии, ишемической болезни сердца и облитерирующего эндартериита.
Причинами нарушений баланса липидов являются:
- Болезни печени и нарушения оттока желчи. Дисфункция клеток печени плохо отражается на синтезе холестерина и транспортных белков-переносчиков липидов, так как в клетках органа вырабатываются молекулы холестерина.
- Неправильное питание или диета с исключением поступления полезных полиненасыщенных жирных кислот.
- Длительный прием некоторых лекарств (статинов, гипотензивных препаратов, антибиотиков).
- Мальабсорбция в связи органическими патологиями пищеварительного тракта.
- Низкая стрессоустойчивость и неблагоприятных психоэмоциональный фон.
- Гиперфункция щитовидной железы.
- Хроническая интоксикация организма пылью тяжелых металлов, ртутью и т.д.
- Активный рост (характерно для подростков).
- Пол. Мужчина более подвержен изменениям в липидограмме, нежели женщина.
- Возрастные изменения. Пожилой возраст является фактором риска дефицита многих биологически активных веществ.
- Сыроедение.
- Длительная лихорадка вследствие тяжелых инфекционных процессов.
- Анемия при сахарном диабете.
В ряде случаев, дефицит холестерина является профессиональной патологией (спортсмены, работники вредных производств) и требуют смены профессиональной деятельности.
Симптомы развития заболевания
Для выявления дефицита холестерина редко достаточно лишь объективного исследования пациента.
В целях уточняющей диагностики врачу необходимо провести биохимический анализ крови пациента.
Таким образом, доктор сможет оценить соотношение уровней ЛПНП и ЛПВП, а также выяснить истинную причину нарушений.
Но существует некоторые специфические симптомы недостатка холестерина в организме:
- внезапное развитие выраженной мышечной слабости;
- рост лимфатических узлов (при инфекционной, опухолевой этиологии процесса);
- нарушение аппетита (в случае проблем с пищеварением и печенью);
- стеаторея (кал с большой примесью жиров);
- нарушение рефлекторной активности;
- депрессия;
- снижение либидо;
- боли в сердце;
- скачки давления.
Уровень холестерина следует мониторировать у пациентов с перечисленными симптомами, у всех людей старше сорока лет, а также у лиц, входящих в группу риска.
К группе риска относятся следующие категории лиц:
- Курильщики.
- Лица, страдающие от ожирения и сахарного диабета.
- Лица, старшей возрастной группы.
- Ведущие пассивный или сидячий образ жизни.
- Приверженцы фастфуда и другой вредной пищи.
Важно регулярно проводить анализ липидов крови у лиц, страдающих гипертонической болезнью, сахарным диабетом, имеющих в анамнезе острое нарушение мозгового кровообращения или острый коронарный синдром, больным с ишемической болезнью сердца.
Способы повышения холестерина
Прежде чем преступить к лечению, следует обязательно пройти полное диагностическое обследование и выяснить истинную причину дефицита холестерина.
В первую очередь для нормализации уровня липидов следует провести коррекцию рациона. В меню обязательно должны быть включены растительные масла и определённые сорта рыбы. В данных продуктах питания содержится большое количество полиненасыщенных жиров, в частности Омега-3 и Омега-6 жирных кислот, которые активно участвуют в липидном обмене и предотвращают развитие атеросклеротического поражения сосудов. Данные жирные кислоты способны повысить в организме уровень антиатерогенных липидов и снизить атерогенную фракцию.
Меню при невысоком уровне «полезного» холестерина является стандартом диетического питания и составлено на принципах здорового питания. Для устранения дефицита полезных липидов в меню необходимо включить:
- овощи, богатые клетчаткой и низким содержанием крахмала;
- цельнозерновой хлеб;
- кисломолочные продукты;
- блюда из сои;
- нежирные сорта мяса;
- каши с низким содержанием глютена;
- сезонные фрукты и ягоды;
- соки и морсы без добавления сахара;
Кроме того, следует отказаться от вредных привычек и ввести активный образ жизни. Последствием нарушения в липидном обмене могут серьезные состояния, ведущие к тяжелой инвалидности или, даже, к летальному исходу.
Чем опасен низкий уровень холестерина рассказано в видео в этой статье.
Укажите Ваш сахар или выберите пол для получения рекомендацийИдет поискНе найденоПоказатьИдет поискНе найденоПоказатьИдет поискНе найденоПоказатьЧто означает и чем так страшен низкий холестерин?
Распространено мнение, что холестерин чрезвычайно опасен для здоровья. Эта теория активно поддерживается фармацевтическими компаниями, выпускающими статины — лекарственные препараты для снижения уровня липидов в крови. В США, например, даже разработана специальная диета, рекомендуемая всем американцам начиная с двухлетнего возраста. Заключается она в ограничении количества яиц до двух в день, замене многих натуральных продуктов синтетическими аналогами. Главный принцип американской национальной программы по борьбе с атеросклерозом — чем меньше жиров в еде, тем лучше. Но ученые доказали, что недостаток холестерина ничуть не менее опасен, чем повышенное его содержание.

Холестерол – жизненно необходимое для организма вещество
Так в чем же причина? Холестерол — органическое соединение, жизненно важное для организма. Дефицит его в продуктах питания неизбежно сказывается на физическом и эмоциональном состоянии человека. Очень опасен «холестериновый» голод для маленьких детей.
Биологическая роль
Холестерин был открыт в 1815 году французским химиком Мишелем Шеврелем. Впоследствии было доказано, что по химической структуре он относится к спиртам. Отсюда второе его название — холестерол. Это жироподобное вещество входит в состав клеточных мембран практически всех живых организмов. С пищей в организм человека поступает лишь около 20% холестерина, оставшаяся часть синтезируется печенью, почками, яичниками и т. д.
Функция холестерина:
- Структурная. Он является обязательным элементом клеточных мембран и оболочек нервных волокон, особенно много холестерина требуется при делении и росте клеток.
- Регуляторная. Без него невозможен синтез тестостерона и эстрогена, стероидных гормонов надпочечников, витамина Д, желчных кислот.
- Защитная. Излишки жира откладываются в подкожно-жировой клетчатке и предохраняют органы от травм и переохлаждения. При необходимости запас холестерола преобразуется в более простые молекулы с выделением энергии.
Почему так опасен низкий уровень холестерола? У взрослых людей нехватка его в пище неизбежно сказывается на функционировании репродуктивной системы. У женщин могут полностью прекратиться менструации, у мужчин уменьшиться выработка тестостерона, что приводит к снижению потенции. Длительные диеты или голодание в конечном итоге заканчиваются бесплодием.

Низкий уровень холестерола может привести к развитию бесплодия
Особенно негативно сказывается низкое содержание холестерина в пище на здоровье маленьких детей.
Растущему организму он требуется в качестве строительного материала для активно делящихся клеток. Также холестерин кожи под действием солнечных лучей превращается в витамин Д, необходимый для образования костной ткани. При недостатке жиров ребенок неизбежно будет отставать как в физическом, так и в психическом развитии.
От содержания холестерина зависят интеллектуальные способности и эмоциональное состояние человека. Низкий уровень холестерина в крови способен привести к депрессии, суицидальным наклонностям. При этом возможно снижение интеллекта, особенно у пожилых людей, значительно повышается риск болезни Альцгеймера.
Формы холестерина
В крови человека холестерин циркулирует как в свободной форме, так и в комплексе с жирными кислотами и липопротеидами. Наибольшее медицинское значение имеют следующие фракции:
- Общий холестерин.
- Холестерин липопротеидов высокой плотности (ЛПВП).
- Холестерин липопротеидов низкой плотности (ЛПНП).

Нормы липидограммы варьируются в зависимости от пола и возраста
Первый показатель включает в себя все вышеперечисленные разновидности. Его значение варьируется в зависимости от возраста и пола пациента.
В норме у мужчин он составляет 3,21 – 6,32 ммоль/л, у женщин – 3,16 – 5,75 ммоль/л.
Нормальный уровень ЛПВП равняется 0,78 – 1,63 ммоль/л для мужчин, у женщин — 0,85 – 2,15 ммоль/л. ЛПВП иначе называются «хорошим» холестерином, чем выше его содержание в крови, тем ниже риск развития атеросклероза. Опасность представляет собой низкий уровень ЛПВП, при этом значительно увеличивается вероятность развития сердечно-сосудистых заболеваний.
Снижение концентрации ЛПНП, напротив, считается благоприятным фактором в прогнозе атеросклероза. Норма его в крови для мужчин 1,71 – 4,27 ммоль/л, для женщин – 1,48 – 4,25 ммоль/л. При повышении концентрации он начинает откладываться на стенках сосудов, образуя атеросклеротические бляшки.
Симптомы гипохолестеринемии
Гипохолестеринемия или пониженный холестерин в крови — что же это значит? Это патологическое состояние само по себе заболеванием не является. Тем не менее в данной ситуации рекомендуется обязательно обратиться к специалисту для установления причины патологии и назначения лечения.
Факторы, приводящие к гипохолестеринемии:
- Длительное голодание.
- Диета с недостаточным количеством жиров.

Низкий уровень холестерина может быть связан с особенностями питания
- Заболевания печени, пищеварительного тракта.
- Отравление солями тяжелых металлов.
- Сепсис, анемия.
- Гипертиреоз.
- Стрессовые ситуации.
- Нерациональное назначение лекарственных препаратов.
Следует помнить, чем опасны любые заболевания печени – они могут привести к снижению уровня липидов.
Это объясняется тем, что большая часть холестерина синтезируется именно этим органом. Чревато последствиями бесконтрольное, а зачастую и необоснованное назначение статинов. Такое лечение, особенно при пограничных значениях липидограммы, зачастую сопровождается значительным падением уровня холестерола.
Симптомы:
- снижение аппетита;
- мышечная слабость;
- остеопороз;
- апатия, депрессия;
- снижение либидо;

Гипохолестеринемия может проялвяться снижением сексуальной активности
- отставание в развитии у детей;
- нарушение памяти и интеллекта;
- стеаторея.
Если эти симптомы оставить без должного внимания, в конечном итоге гипохолестеринемия может закончиться плачевно. Недостаточный синтез половых гормонов приводит к бесплодию, поэтому молодым девушкам и не рекомендуется долго сидеть на диетах с ограничением жира. К тому же для профилактики атеросклероза это бесполезно – до наступления менопаузы женские сосуды защищены от пагубного воздействия. В данной ситуации антиатерогенный эффект проявляют эстрогены – женские половые гормоны.
Недостаток уровня холестерина сказывается и на состоянии сосудов – они становятся более хрупкими. При этом увеличивается риск появления кровоизлияний. Впоследствии могут появиться как мелкие гематомы на коже, так и геморрагический инсульт. Также, согласно статистическим данным, если холестерин длительное время понижен в крови, повышается риск развития онкологических заболеваний.
При недостаточном содержании жиров в пище нарушается усвоение жирорастворимых витаминов. Это неизбежно сказывается на состоянии всего организма в целом (выпадение волос, сухость кожи, проблемы с пищеварением и др.). Из-за повышенной проницаемости кишечных капилляров в кровь легко проникают токсины и отходы жизнедеятельности, приводя к общей интоксикации организма.
Лечение
Если понижен холестерин в крови, необходимо обратиться к врачу-терапевту или эндокринологу для диагностики и лечения. Специалист может назначить дополнительное обследование и соответствующие анализы. Лечение, прежде всего, сводится к устранению первопричины патологического состояния. Например, если будет выявлено что холестерина мало в крови из-за неправильного назначения статинов, то медикаменты рекомендуется немедленно прекратить принимать. При заболеваниях печени или щитовидной железы назначается соответствующая терапия.
Немаловажна для лечения гипохолестеринемии и диета.

Рыба содержит полезные для организма полиненасыщенные жирные кислоты
При этом не стоит излишне налегать на жирные и пережаренные блюда. Такое питание приведет к повышению «вредного» холестерина в крови, что увеличивает вероятность развития сердечно-сосудистых заболеваний. Если холестерин ниже нормы, рацион питания следует обогатить полезными продуктами, богатыми холестеролом, такими как яйца, сметана, печень, сливочное масло, сыр, отварное или тушеное мясо. Очень полезна морская рыба и морепродукты, они богаты полиненасыщенными жирными кислотами. Для усиления синтеза липопротеидов высокой плотности необходимо ежедневно употреблять свежую зелень, овощи, орехи, ягоды, оливковое масло.
Откровенно говоря, в народе широко распространено лечение средствами нетрадиционной медицины. Если низкий холестерин в крови обусловлен патологией печени, то весьма эффективен настой чертополоха. Он помогает нормализовать работу печени и вывести токсины из организма. Довольно распространенным методом для стабилизации уровня липидов считается морковная диета. Заключается она в ежедневном употреблении морковного сока и свежей моркови совместно с луком, петрушкой и сельдереем.
Важной лечебной и профилактической мерой при пониженном холестерине считается поддержание правил здорового образа жизни. Отказ от вредных привычек, активный образ жизни в сочетании с правильным питанием помогут нормализовать показатели и не допустить нарушений обмена липидов в дальнейшем. Это поможет надолго сохранить здоровье.
Холестерин лпнп ниже нормы что это значит - Про холестерин
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день...
Читать далее »
Холестерин – это жизненно необходимое вещество, входящее в состав мембран клеток, из которых состоят внутренние органы и мягкие ткани человеческого организма. Принимает участие в образовании половых гормонов; кислот, вырабатываемых поджелудочной железой; витамина D и др. Холестерин в крови соединен с белками, и эти вещества имеют название – липопротеиды. Присутствует в организме в виде 2-х фракций: ЛПНП – холестерин липопротеидов низкой плотности и ЛПВП – холестерин липопротеидов высокой плотности. В процентном соотношении 20% холестерина поступает в организм с пищей, а 80% вырабатывается им самим. При этом ЛПВП синтезируются печенью и способствуют рассасыванию атеросклеротических бляшек, образующихся с участием ЛПНП. Повышенный уровень холестерина в крови грозит развитием инсульта, инфаркта миокарда и другими сердечно-сосудистыми патологиями.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Повышенное образование холестерина
Уровень холестерина в пределах нормы опасности не представляет, но под влиянием различных причин его количество в организме может колебаться. Для мужчин и женщин уровень «плохого» холестерина (ЛПНП):
- в нормальном количестве равен 2,59 ммоль/л;
- повышенный оптимальный – до 3,34 ммоль/л;
- пограничный высокий – до 4,12 ммоль/л;
- высокий – до 4,9 ммоль/л;
- опасный – выше 4,9 ммоль/л.
Холестерин у мужчин высокой плотности (ЛПВП) представляет угрозу для здоровья, когда превышает 1,036 ммоль/л. А «хороший» повышенный холестерин (тот же ЛПВП) у женщин – о чем это говорит и что надо делать? Для представительниц слабого пола опасен уровень ЛПВП ниже 1,29 ммоль/л, потому что липопротеиды высокой плотности не дают сосудам «забиваться» тромбами и жировыми веществами.
Задача женщин и мужчин – поддерживать оптимальный баланс «хорошего» и «плохого» холестерина, ведя здоровый образ жизни и избегая в питании вредных продуктов.
Общий холестерин не должен превышать 5,18 ммоль/л, его пограничное количество – 5,18-6,19 ммоль/л, опасное для здоровья – 6,2 ммоль/л и выше. Это показатель представляет собой сумму ЛПВП и ЛПНП. Схема их взаимодействия: липопротеиды низкой плотности захватывают с собой транс-жиры (триглицериды, участвующие в обмене клеток) и разносят их по организму. Часть ЛПНП оседает в сосудах. Липопротеиды высокой плотности выполняют роль «санитаров», унося с собой ЛПНП обратно в печень и не позволяя разрастаться атеросклеротическим бляшкам.
Чем опасен повышенный холестерин? На внутренних стенках сосудов постепенно откладываются липиды и жиры, затрудняя поступление крови в жизненно важные органы. Атеросклероз – опасное заболевание, при котором атеросклеротические бляшки постепенно прорастают соединительной тканью (склероз) и увеличиваются в размерах из-за откладывающегося в них кальция (кальциноз).
Это процесс затрагивает не только мелкие сосуды, но и крупные артерии. Происходит сужение просвета каналов и их деформация, что может приводить к их полному закупориванию. Недостаточное кровоснабжение органов, которые питают пораженные сосуды и артерии, приводит к серьезным нарушениям в работе внутренних систем и некрозу тканей. Над тем, как лечить повышенный холестерин в крови и что это значит, многие люди задумываются слишком поздно, когда у них развивается инсульт, инфаркт миокарда, ишемическая болезнь сердца, паралич ног и другие опасные состояния, угрожающие не только здоровью, но и жизни.
Повышенный холестерин в крови у мужчины образуется в результате:
- Питания, в котором преобладают жирные, мясные, насыщенные простыми углеводами продукты.
- Злоупотребления алкоголем и курением.
- Малоподвижного образа жизни, при котором нередко образуются излишки веса.
- Возрастных изменений (обмен веществ замедляется).
- Наследственной предрасположенности.
- Заболеваний почек, печени, щитовидной железы.
- Сахарного диабета.
- Гипертонии.
- Повышенной свертываемости крови.
У женщин к вышеперечисленному списку добавляются:
- Гормональная перестройка организма во время беременности.
- Климакс.
Повышенный холестерин у женщин – о чем это еще говорит? Содержание жировых клеток в женском организме выше, чем у мужчин. А мышечная масса – меньше. Поэтому тело женщины – более гибкое, а мышцы – тоньше и слабее, чем у представителей сильного пола. Нарушение обмена веществ ведет к быстрому образованию лишнего веса. Что делать, если повышенный холестерин обнаружен у полной женщины? Нужно скорректировать питание и внести в ежедневный график физкультурные занятия.

Признаки
Чем грозит повышенный холестерин в крови, и какие симптомы он вызывает? Деструктивные изменения могут происходить в коронарных (сердечных) артериях, каналах кровоснабжения головного мозга, крупных сосудах нижних конечностей.
В избыточном объеме плохой холестерин провоцирует патологические состояния, обусловленные атеросклерозом. Если заболевания находятся в тяжелой стадии, бороться приходится и с причиной, и со следствием.
Образование бляшек в коронарных артериях сопровождается:
- сильными болезненными ощущениями за грудиной или в районе сердца, распространяющимися в левую руку;
- ощущением замирания сердца, перебоями в его работе, усиливающегося (тахикардия) сердцебиения;
- одышкой даже при незначительных физических нагрузках и др.
Эти признаки являются предвестниками аритмии, инфаркта миокарда, стенокардии, ишемической болезни сердца.
Если поражены артерии, через которые кровь доставляет ценные вещества к мозгу, то проявляется это через:
- ухудшение памяти;
- нарушение координации движений;
- головные боли;
- головокружение;
- ощущение «ватных» ног;
- хроническую усталость, слабость, сонливость, частые зевания.
Это – первые «звонки», которые могут иметь непоправимые последствия в виде инсульта.
Атеросклероз сосудов ног сопровождается:
- интенсивными болями в икроножных мышцах после длительных нагрузок;
- ослаблением пульса в подколенных и бедренных артериях;
- в запущенных стадиях появлением язв и участков тканей, в которых развивается некроз.
Помимо этого, болезнь может спровоцировать нарушение рефлекторной чувствительности коленных суставов и паралич ног (если лечение отсутствует).
Как лечить повышенный холестерин, затрагивающий почечные артерии? Это патологическое состояние имеет последствия в виде развития артериальной гипертензии, поэтому приходится приводить уровень липопротеидов низкой плотности в норму – тогда есть шанс, что давление не будет превышать нормальных показателей.
К другим тревожным симптомам можно отнести: образование ксантом (желтовато-белые бляшки на внутренней поверхности век и на коже локтей) и взбухшие вены на руках и ногах (нарушение венозного оттока крови).
Диагностика
Как снизить риск развития опасных для жизни состояний? Специалистами будет назначен комплекс мероприятий по исследованию липидного обмена, включающий определение (как минимум) 2-х показателей:
- объем обнаруженного в крови ЛПВП (липопротеидов высокой плотности, отвечающих за «чистку» сосудов);
- концентрацию уровня общего холестерина.
Полученные цифры позволяют рассчитать коэффициент атерогенности (Ка). Если он выше показателя 3,5, то пациент находится в группе риска, даже если на настоящий момент его состояние не внушает опасений. Проводятся подробные исследования работы сердечно-сосудистой системы, включающие:
- допплерографию;
- рентгеноконтрастную ангиографию;
- электрокардиографию;
- велоэргометрию и др.
На основании полученных данных специалистами разрабатывается индивидуальный курс лечения, включающий комплексные мероприятия, препятствующие повышению холестерина в крови.
Терапия
Главными условиями лечения являются:
- Отказ от вредных привычек.
- Контроль уровня сахара в крови.
- Регулярные измерения артериального давления.
- Корректировка меню.
- Повышение физической активности.
Неукоснительное их соблюдение может способствовать возвращению уровня холестерина к нормальным показателям, и тогда в приеме лекарственных препаратов не возникнет необходимости.
Диета
Из питания исключаются продукты, в которых много холестерина и насыщенных жиров:
- жирное мясо;
- копченые колбасные изделия;
- молочные продукты с высоким процентом жирности;
- печень, почки и мозги животных;
- кулинарные жиры;
- маргарин;
- майонез.
- продукты, содержащие простые углеводы (конфеты, сахар)
Предпочтение стоит отдать:
- молочным продуктам, в которых мало жира;
- растительному маслу (льняному, оливковому, подсолнечному);
- жирной морской рыбе;
- орехам;
- легким маргаринам;
- обезжиренному творогу;
- нежирному мясу птиц и животных;
- овощам;
- фруктам;
- ягодам;
- цельнозерновым продуктам.
В период лечения дополнительно назначается прием витаминных комплексов. Учеными доказано, что дозированное употребление красного виноградного вина – в пересчете на содержание этилового спирта 20 мл для мужчин и 10 мл для женщин ежесуточно – даже полезно для сосудов. Но из этого числа исключаются беременные женщины, кормящие матери и люди преклонного возраста.
Следует придерживаться следующих рекомендаций: перед термообработкой срезать куски жира с мяса, с птицы удалять кожу; убирать с бульонов затвердевшую жировую пленку; не готовить овощные блюда вместе с мясом, так как растительные продукты легко впитывают жиры; избегать добавления в каши и картофельное пюре сливочного масла; не использовать заменители сливок, так как они содержат большое количество пальмового или кокосового масла – источников насыщенных жиров. Принимать пищу следует в одно и то же время, небольшими порциями – 5-6 раз в день. Нельзя запивать еду во время еды. Употребление жидкости разрешается за 1 час до этого и через 1 час после.
Лекарственные препараты
Содержание липидов в крови нормализуют лекарства, относящиеся к группе гиполипидемических. Они принимаются под строгим контролем специалиста и только на основании показателей липидного обмена. В лечении применяются:
- Препараты из группы статинов (тормозят образование холестерина в печени).
- Фибраты (снижают высокий холестериновый уровень).
- Лекарства, содержащие никотиновую кислоту (происходит нормализация липидного обмена)
При тяжелых формах заболеваний, связанных с повышенным уровнем холестерина, могут применяться сорбционные методы, когда излишек холестерина удаляется путем прохождения крови через сорбенты, расположенные в специальном приборе вне тела человека (например, плазмосорбция).
Народные способы лечения
Как вспомогательные способы лечения, применяются народные рецепты, в ряде случаев зарекомендовавшие себя, как эффективные средства, по силе воздействия не уступающие некоторым лекарственным препаратам:
- В течение 45 дней нужно употреблять по 100 г лесных орехов, смешанных с медом. Начинать нужно с нескольких орехов, постепенно доводя их до требуемого количества.
- Залить 1 стаканом воды 1 головку чеснока и довести жидкость до кипения. Держать на огне 1 минуту, остудить и пить по 2-3 ст. л. в день.
- Взять 100 г красной лесной рябины, добавить в емкость 0,5 л воды, довести до кипения и держать на медленном огне 2 часа. Пить по 1 ст. л. каждое утро за 30-40 минут до завтрака.
Нужно помнить, что опасен не повышенный холестерин сам по себе, а целый ряд патологических состояний, который он вызывает.
Замечено, что люди, у которых липидные показатели превышают норму – выглядят намного старше своих лет. Это и немудрено, ведь нарушение кровотока в сосудах ведет к сбоям в работе внутренних органов и нарушению обмена веществ, и организм человека изнашивается гораздо быстрее. Чем раньше будет проведено тщательное диагностическое обследование и грамотное лечение, тем больше у больного шансов дожить в здравии и ясном уме до самой старости.
Что значит пониженные триглицериды в крови?
Триглицериды — это универсальный энергетический субстрат для всего организма. Они образуются путем переваривания в желудочно-кишечном тракте из жиров, поступающих с пищей, или же, в случае недостаточного поступления извне, синтезируются печенью из запасенных ею ранее жирных кислот.
Организму необходима энергия для осуществления любых биохимических процессов.
Продукты распада жиров жизненно нужны каждому человеку, и если триглицериды понижены, стоит задуматься и принять ряд мер по нормализации показателя.
Пределы нормы
Единой нормы для всех людей не существует.
Женщины в разных положениях, мужчины, дети, подростки — интенсивность обмена веществ для каждой группы очень индивидуальна, и при попытке обозначить норму, мы будем опираться именно на это.
Посмотрите видео про уровень триглицеридов в крови
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Детский возраст
| Возраст, лет | Мальчики, ммоль/л | Девочки, ммоль/л |
| До 9 | 0,34 – 1,13 | 0,40 – 1,24 |
| От 10 до 15 | 0,36 – 1,41 | 0,42 – 1,48 |
Юношеский и средний возраст
| Возраст, лет | Мужчины, ммоль/л | Женщины, ммоль/л |
| От 15 до 25 | 0,45 – 2, 27 | 0,40 – 1,48 |
| От 25 до 35 | 0,52 – 3,01 | 0,42 – 1,70 |
| От 35 до 45 | 0,61 – 3,61 | 0,45 – 2,16 |
| От 45 до 55 | 0,65 – 3,61 | 0,52 – 2,63 |
Пожилой возраст
| Возраст, лет | Мужчины, ммоль/л | Женщины, ммоль/л |
| От 55 до 65 | 0,65 – 3,29 | 0,62 – 2,70 |
| От 65 до 75 | 0,62 – 2,94 | 0,68 – 2,71 |
Следует отметить, что у женщин уровень триглицеридов понижен по сравнению с мужчинами из-за активного потребления ТГ при синтезе женских половых гормонов.
Из-за этого в период менопаузы, когда их выработка значительно уменьшается, показатель может расти.
А в период беременности, из-за большой нагрузки на все органы и системы, а также гормональной неустойчивости, слегка завышенное значение не принимается в учет.
Проведение анализа и факторы, влияющие на результат
 Кровь берется из вены. Анализ проводится натощак с предварительным девятичасовым голоданием. В это время можно потреблять в желаемом количестве лишь очищенную питьевую воду.
Кровь берется из вены. Анализ проводится натощак с предварительным девятичасовым голоданием. В это время можно потреблять в желаемом количестве лишь очищенную питьевую воду.
В течение суток до предполагаемой процедуры запрещается курение, прием алкоголя, интенсивные физические нагрузки.
Соблюдение всех этих требований сможет гарантировать вам реальный результат, точную диагностику и адекватную коррекцию состояния, если имеются отклонения.
Причины
Как правило, когда ТГ понижены, это означает, что в организм поступает недостаточное количество пищевых жиров. В этом случае единственным и достаточным методом коррекции состояния будет расширение рациона и введение в него продуктов, богатых животными жирами.
Однако снижение уровня триглицеридов в крови может быть маркером серьезного заболевания. Факт неблагоприятного результата анализа нельзя игнорировать, следует пройти полное обследование, найти или исключить причину, повлекшую за собой снижение ТГ. Рассмотрим наиболее распространенные.
Если липиды в крови ниже нормы — это может говорить о наличии хронической обструктивной болезни легких (ХОБЛ).
Она сопровождается постоянным кашлем, одышкой отделением мокроты, чаще возникает у курильщиков.
 При ХОБЛ существенно затруднено дыхание, кислород не поступает в организм в необходимых количествах для активации процессов жизнедеятельности. Реакции замедляются. Процесс окисления жиров происходит с меньшей интенсивностью.
При ХОБЛ существенно затруднено дыхание, кислород не поступает в организм в необходимых количествах для активации процессов жизнедеятельности. Реакции замедляются. Процесс окисления жиров происходит с меньшей интенсивностью.
ХОБЛ не лечится, но при своевременном медицинском вмешательстве, состояние легко скорректировать и не дать болезни усугубляться.
Диагностировать ее сможет врач при внешнем осмотре и прослушивании, а также при исследовании органов грудной клетки с помощью рентгена.
Еще одной возможной причиной, скрывающейся за снижением уровня ТГ является гиперфункция щитовидной железы, или гипертиреоз. Щитовидка начинает работать слишком активно, выбрасывая в кровь огромные порции гормонов и токсинов. Процессы жизнедеятельности проходят в ускоренном режиме, что отражается в первую очередь на показателях крови.
Заболевание крайне опасно, требует немедленного лечения под наблюдением врача. Основными симптомами будет чрезмерная потливость, головная боль, быстрая утомляемость.
Тошнота, вследствие неконтролируемого выброса токсинов.
 Если при определении липидного спектра в вашем анализе ТГ ниже нормы и вы наблюдаете за собой ряд вышеперечисленных симптомов, немедленно обратитесь к терапевту.
Если при определении липидного спектра в вашем анализе ТГ ниже нормы и вы наблюдаете за собой ряд вышеперечисленных симптомов, немедленно обратитесь к терапевту.
Дисфункция почек также влечет за собой снижение уровня липидов крови. Почечная недостаточность крайне опасна. При отсутствии своевременного лечения может быть летальный исход. Следует обратиться к врачу, если у вас появились рези при мочеиспускании, ноющая боль в пояснице, отеки.
Инсульт, или инфаркт клеток головного мозга характеризуется снижением показателя ТГ. Атеросклероз, отмирание клеток, участвующих в обеспечении питательными веществами органов черепной коробки, затрудняет кровоток, препятствует высвобождению питательных веществ. За ненадобностью, они перестают интенсивно вырабатываться, как это происходит в случае нормального функционирования организма. Их уровень снижается.
Инсульт, перенесенный «на ногах» и оставшийся незамеченным может негативно сказаться на памяти, речи и сознании больного. Необходима восстанавливающая терапия, препятствующая дальнейшим органическим поражениям клеток мозга.
Если в недавнее время у вас был резкий приступ головной боли, потемнение в глазах, возможно, обморочное состояние, желательно как можно быстрее обсудить этот вопрос с терапевтом.
Другими возможными причинами снижения ТГ могут быть:
- миастения;
- нарушение липидного баланса;
- нарушение всасывания питательных веществ различной этиологии;
- длительный прием медикаментов;
- наследственные заболевания.
Отдельно нужно отметить снижение показателя у беременных
Это может быть крайне опасно не только для здоровья самой мамы, но и для развития плода. В таком случае следует как можно быстрее принять необходимые меры.
Злоупотребление препаратами для снижения холестерина также может быть причиной сниженного показателя. Сюда относятся статины, фибраты, в меньшей степени никотиновая кислота.
Коррекция пониженного уровня
После того, как будет выяснена причина результата анализа, следует начать ее устранение.

Лечение серьезных заболеваний будет проводиться под наблюдением врача и строго по его рекомендациям.
Если же дисбаланс липидного спектра вызван неправильным образом жизни, несбалансированным питанием и чрезмерными нагрузками, то коррекция состояния будет выглядеть примерно так:
- устранение причины стресса и вредных привычек;
- отказ от медикаментов, повлекших за собой снижение показателей;
- диета.
Стресс обладает колоссальным разрушающим влиянием на работу всех органов и систем. Решение этой проблемы должно быть первостепенным, ведь любые остальные меры в этом случае могут оказаться бесполезными.
Следующим этапом будет анализ всех применяемых медикаментов, консультация с врачом.
Устранение нежелательного влияния на организм одного из них может моментально скорректировать состояние.
Диета при пониженном липидном показателе
Характеризуется высоким содержанием жиров животного и растительного происхождения.
 Продукты, содержащие большое количество животных жиров:
Продукты, содержащие большое количество животных жиров:
- мясо птицы;
- баранина;
- говядина;
- рыба жирных сортов;
- бобовые;
- свиное сало;
- молоко, творог;
- яйца;
- сливочное масло и др.
Растительные жиры:
- масло растительное;
- орехи;
- авокадо;
- крупы, хлеб;
- кальмар, треска;
- овощи и фрукты.
Диета должна содержать в себе большое количество вышеперечисленных ингредиентов, равномерно распределенных в течение дня.
| Пример№1 | Пример№2 | |
| Завтрак |
|
|
| Второй завтрак | ||
| Обед |
|
|
| Полдник | Фрукты, кефир, орехи | Фрукты, йогурт, орехи |
| Ужин |
|
|
| Перед сном | Молоко. | Какао. |
Профилактика и советы
В первую очередь то, что в организме снижен уровень триглицеридов говорит о недостаточно сбалансированном питании ( кроме других серьезных патологий).
Профилактикой этого состояния является ежедневное удовлетворение потребностей организма в жизненно-необходимых компонентах пищи, здоровый образ жизни, правильное питание, умеренные занятия спортом.
Все эти мероприятия будут поддерживать тело в тонусе и не дадут биохимическим процессам нарушить свой ход.
Также неотъемлемым элементом профилактики будет согласование любых применяемых медикаментов с лечащим врачом, ведь никто лучше него не знает как отреагирует ваш организм на то или иное воздействие окружающей среды.
Триглицериды в биохимическом анализе крови
Триглицериды – это важные липиды в крови человека, производные глицерина, служащие источником энергии для нормальной жизнедеятельности клеток организма. Нормальный их уровень в крови женщин и мужчин различен. Чтобы определить их содержание, проводят биохимический анализ сыворотки крови. Полученный показатель используют для диагностики множества заболеваний.
Научные исследования зависимости баланса триглицеридов и здоровья организма
На протяжении многих лет светила медицины неустанно исследуют влияние уровня триглицеридов на состояние человека. Так, финские ученые провели исследование и доказали, что у пожилых людей с нарушенным балансом холестерина и повышенной нормой триглицеридов (больше 2,3 ммоль/л) риск инфаркта в несколько раз выше, чем у сверстников с нормальным уровнем данных веществ.
В представленной выше таблице указана норма содержания производных глицерина у людей различных возрастных категорий. Но американские ученые предполагают, что уровень 1,13 ммоль/л – это уже тревожный сигнал, возможно развитие заболеваний сердца и сосудов. Но даже в случае, когда норма не повышена, стоит обратить внимание на еще одно вещество, которое находится в неразрывной связи с триглицеридами – холестерин. Определяется его концентрация также при биохимическом исследовании крови.
Триглицериды и холестерин
Холестерин бывает двух типов:
Если избегать медицинских терминов, то эти два типа – «хороший» и «плохой» холестерин. Первого должно быть как можно больше, второго – как можно меньше. Зависимость проста: высокий показатель плохого холестерина неизменно влечет за собой повышенный уровень производных глицерина.
О чем говорят повышенные и пониженные показатели триглицеридов в крови?
Если анализ показал отклонение от нормы, то это причины для беспокойства. Высокое содержание говорит о возможных сердечно-сосудистых недугах, болезнях почек, диабете, панкреатите, всевозможных болезнях печени. Неизменно биохимия покажет чрезмерное содержание производных глицерина в крови алкоголиков. Возможно повышение и при беременности или приеме гормонов. Так как список возможных причин огромен, анализ на триглицериды – это лишь малая часть исследований для постановки верного диагноза. Снизить уровень данных веществ можно, если правильно выявлены причины отклонения от нормы.
Приведение производных глицерина к должному уровню возможно с помощью лекарственных препаратов или народными средствами.
Анализ на триглицериды в крови
Биоматериалом для данного исследования является венозная кровь. Назначается анализ в следующих целях:
- Для оценки возможности появления симптомов атеросклероза, который характеризуется неконтролируемым ростом холестериновых бляшек и есть риск полного закупоривания ими сосуда.
- Для наблюдения за ходом лечения препаратами, применяемыми для снижения уровня производных глицерина.
Ситуации, когда врач назначает исследование на триглицериды:
- Вместе с анализом на уровень холестерола или для определения общей липидограммы. Данное исследование рекомендовано взрослым, переступившим 20-летний порог не реже 1 раза в 4-5 лет;
- В профилактических целях, если пациенту рекомендована диета с уменьшенным количеством жиров, для контроля уровня липидов и определения степени риска возникновения заболеваний сердца и сосудов;
- При сахарном диабете этот анализ не просто рекомендован, он обязателен, поскольку уровень сахара и триглицеридов находятся в постоянной зависимости друг от друга;
- Если у ребенка был выявлен повышенный уровень холестерина или недуги сердца наблюдение за триглицеридами необходимо.
Интерпретация результатов
Если обнаружено отклонение от нормы, выделяют 4 группы риска:
- Приемлемый риск – до 1,7 ммоль/л – небольшой риск развития заболеваний сердца и сосудов;
- Средний риск – 1,7-2,2 ммоль/л – средняя вероятность возникновения заболеваний сердца и сосудов;
- Высокий риск – 2,3-5,6 ммоль/л – большая вероятность появления недугов сердца;
- Очень высокий риск – более 5,6 ммоль/л – критическое значение, есть риск возникновения панкреатита, необходимо срочно начинать лечение препаратами, снижающими количество триглицеридов в организме.
Уровень триглицеридов ниже нормы может свидетельствовать о:
- Гиполипропротеинемии;
- Нарушении работы щитовидной железы;
- Инфаркте мозга;
- Неправильной функции всасывания в кишечнике;
- Болезни легких.
Лекарства, призванные снизить уровень концентрации триглицеридов
- Фибраты. Принадлежат к карбоновым кислотам. Снижение показателя происходит за счет амфипатической функции;
- Никотиновая кислота. Действует так же, как и фибраты, но повышает показатель «хорошего» холестерина;
- Омега-3 жирные кислоты. Снижение триглицеридов с их помощью достигается быстро. Дешевое и всем доступное средство, которое можно найти в каждой аптеке – рыбий жир;
- Статины. Борются с «плохим» холестерином.
Перечисленные препараты необходимо применять с осторожностью. Стоит помнить, что прием этих средств может вызвать различные побочные эффекты:
- расстройства желудка;
- головокружение;
- резкое снижение артериального давления;
- нарушение дыхания;
- сыпь.
Советы по поддержанию нормального уровня триглицеридов
Определение уровня триглицеридов в крови – важный шаг, если набран лишний вес. Чрезмерное поступление в организм лишних калорий, постепенное их накопление – отличная почва для развития всевозможных заболеваний и повышения уровня холестерина. Лучше ограничить себя в сладком и потреблении продуктов с большой долей насыщенных жиров – цельного молока, сыра, мяса, чем потом лечить приобретенный недуг.
Понизить концентрацию производных глицерина можно, отказавшись от сахара. Фруктоза содержится в большом количестве в:
- мороженом;
- йогуртах с добавками;
- сухих завтраках (хлопья, шарики и т.д.);
- газированных напитках;
- конфетах и выпечке.
Ограничьте себя в этих продуктах, если баланс триглицеридов и холестерина в вашем организме нарушен.
Читайте состав продуктов, избегайте скрытых сахаров. Скажите «нет» продуктам, если на этикетке видите слово с окончанием «-оза»:
- лактоза;
- фруктоза;
- глюкоза и т.д.
Кушайте «правильные» жиры, которые содержатся в орехах, курице, оливковом масле, авокадо. Откажитесь от «плохих» жиров крекеров, тортов, картофеля фри, маргарина.
Рыба – источник омега-3 жиров, которые так необходимы организму.
Орехи, овощи и зелень способствуют поддержанию баланса веществ в организме.
Откажитесь от алкоголя.
Не злоупотребляйте сладкими напитками. Лучше отказаться от кофе с молоком и сахаром, выпив чашку ароматного зеленого чая.
Не ведите малоподвижный образ жизни. Лишний вес – верный способ превысить норму триглицеридов.
Проходите регулярно медосмотр, следя за уровнем триглицеридов и холестерина.
Как и во многих других проблемах со здоровьем, повышенные триглицериды могут явиться следствием нарушения режима дня, неправильного питания, вредных привычек. Решили вести здоровый образ жизни, заниматься спортом, питаться свежими и полезными продуктами? Значит все показатели будут в норме!
Холестерин в крови ниже нормы что это значит - Про холестерин
Липопротеиды низкой плотности (ЛПНП) – это самый атерогенный класс липопротеинов крови, которые образуются из липопротеидов очень низкой плотности. Их основная функция – транспортировка холестерина из печени к клеткам и тканям организма, поэтому их наличие в крови так важно для нормального функционирования организма.
Однако же если уровень липопротеидов низкой плотности повышен, это создает определенную угрозу для здоровья человека, особенно для его сердечно-сосудистой системы, поэтому второе название данных компонентов в крови – «плохой» холестерин. Малые размеры этих липопротеидов позволяют им свободно проникать через сосудистую стенку, но при повышении их концентрации в крови они способны задерживаться на эндотелии сосудов, накапливаясь там в виде холестериновых бляшек.
Определение уровня ЛПНП проводится для установления риска развития атеросклероза и других тяжелых заболеваний. Но чтобы полноценно оценить происходящие в организме процессы, медики рекомендуют рассматривать липопротеины низкой плотности в комплексе с другими фракциями холестерина.
Для определения концентрации липопротеинов низкой плотности пациенту нужно сделать липидограмму, материалом для которой служит венозная кровь. Этот анализ покажет не только уровень ЛПНП, но и другие важные показатели для оценки липидного обмена в организме и риска развития патологий сосудов и сердца. В частности, рассчитывается коэффициент атерогенности, который определяет соотношение ЛПВП и ЛПНП в крови и на основании этих данных показывает риск атеросклеротических изменений сосудов.
Пациент должен знать, что перед сдачей такого анализа нельзя за сутки употреблять очень жирную пищу, выполнять тяжелую физическую работу. Последний прием пищи перед сдачей крови на исследование должен быть не менее чем за 12 часов, но и не позднее 14 часов. Исказить результаты липидограммы может и прием некоторых медикаментов, поэтому этот вопрос нужно обязательно обсудить с врачом, направляющим на исследование, и указать препараты и их дозировку, которые пациент принимает на данный момент.
Липопротеиды низкой плотности наиболее сказываются на уровне общего холестерина в крови, так как ЛПНП – это самая атерогенная фракция холестерина. Поэтому изучая липидограмму конкретного пациента, медики большое внимание уделяют именно этому показателю. При его оценке во внимание берутся индивидуальные особенности организма, поэтому для разных категорий людей нормальные значения ЛПНП и их отхождение от нормы могут немного отличаться.
Так, для пациента 20-35 лет без патологий сердечно-сосудистой системы и нормальным индексом массы тела оценка уровня «плохого» холестерина в крови будет выглядеть следующим образом:
| 1,55-2,59 | 2,59-3,34 | 3,37-4,12 | 4,14-4,9 | Выше 4,92 |
| Оптимальный | Повышенный оптимальный | Пограничный высокий | Высокий | Очень высокий |
Как правило, особую опасность для здоровья несет уровень ЛПНП, определяемый как высокий или очень высокий. В этом случае требуется немедленная его корректировка, для чего пациенту назначают медикаментозные препараты и рекомендуют скорректировать образ жизни. Если количественный показатель ЛПНП выше 4,14 ммоль/л, существует некоторая вероятность сужения просвета сосудов и развития атеросклероза. Если показатель превышает 4,92 ммоль/л, эта вероятность значительно увеличивается.
В остальных случаях серьезного вмешательства не требуется, возможно, придется только несколько скорректировать свой ежедневный рацион и заняться посильной физической нагрузкой. Поэтому значения ЛПНП ниже критического уровня 4,92 ммоль/л медики относят к вариантам нормы, так как показатель «плохого» холестерина в диапазоне 4,14-4,92 ммоль/л может быть обусловлен особенностями образа жизни или наследственными факторами.
До определенного момента считалось, что чем ниже уровень липопротеинов низкой плотности, тем лучше. Но в ходе многочисленных исследований было доказано, что если уровень ЛПНП понижен, это также может свидетельствовать о патологических процессах, протекающих в организме. Поэтому был установлен диапазон значений – норма липопротеинов низкой плотности в крови, который характеризует нормальный липидный обмен в организме и говорит о низком риске развития сердечно-сосудистых патологий.
Во внимание также берут и возраст пациента, наличие в его анамнезе некоторых заболеваний (в основном, патологий сердца или сосудов), вес, прием некоторых лекарственных препаратов и некоторые другие особенности, которые обсуждаются с лечащим врачом в индивидуальном порядке.
В следующей таблице показана норма «плохого» холестерина, т. е. ЛПНП для женщин разных возрастных категорий:
| Младше 19 лет | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70 лет и старше |
| 1,55-3,89 | 1,55-4,14 | 1,81-4,4 | 2,07-4,92 | 2,33-5,7 | 2,59-6,09 | 2,46-5,57 |
Для мужчин липопротеиды низкой плотности норма находятся в следующем диапазоне (с учетом возраста):
| Младше 19 лет | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70 лет и старше |
| 1,55-3,63 | 1,55-4,53 | 2,07-4,92 | 2,33-5,31 | 2,33-5,31 | 2,33-5,57 | 2,33-4,92 |
С возрастом выработка холестерина печенью усиливается, что связано с гормональными изменениями, происходящими в организме мужчин и женщин после 40 лет. Поэтому критический уровень ЛПНП сдвигается в большую сторону. Но после 70 лет обменные процессы уже не подвержены такому влиянию гормонов, поэтому норма «плохого» холестерина становится такой же, как у людей молодого возраста.
Если у пациента диагностированы проблемы с сердцем, сосудами, работой поджелудочной железы, у него существует риск ССЗ или выявлен высокий уровень холестерина в крови, ему нужно стремиться к более низкой границе нормы ЛПНП – менее 3 ммоль/л. Эта же рекомендация относится и к тем пациентам, у которых на фоне высокого холестерина в крови уже развилась ишемическая болезнь сердца. Такие больные должны становиться на учет к кардиологу и регулярно контролировать уровень холестерина в крови.
ЛПНП повышены в крови
Для женщин уровень липопротеидов в крови выше 4,52 ммоль/л и для мужчин выше 4,92 ммоль/л считается завышенным. Это значит, что у пациента с такими показателями существует повышенный риск развития патологий в работе сердца и сосудов.
Причинами повышения липопротеидов низкой плотности в крови обычно становится неправильный образ жизни или заболевания различных органов и систем. Так, частыми виновниками развития подобного процесса в организме являются:
- неправильное питание: частое употребление в пищу полуфабрикатов, продуктов, богатых транс-жирами и насыщенными жирами (твердые сыры, красное мясо, сало, кондитерские изделия, сливки, печенье и т. д.), маргарина, майонеза, чипсов, жареной и жирной пищи естественным образом ведет к повышению «плохого» холестерина в крови;
- сидячий образ жизни: гипотония негативно сказывается на многих процессах в организме, в том числе и на выработке гормонов, работе сердца и т. д. Доказано, что отсутствие регулярной физической нагрузки ведет к снижению выработки липопротеидов высокой плотности и к повышению в крови ЛПНП;
- ожирение: это один из основных факторов развития сердечно-сосудистых патологий, который соответственно сказывается на уровне «плохого» холестерина в крови. Особенно опасны «скопления» жира на животе;
- лекарственные препараты: некоторые медикаменты способны ухудшать липидный профиль, т. е. понижать уровень «хорошего» холестерина и повышать уровень «плохого». К таким лекарствам относят анаболические стероиды, кортикостероиды, гормональные контрацептивы и некоторые другие;
- наследственность: такое системное заболевание, как семейная гиперхолестеринемия, передается по наследству и повышает холестерин в крови.
Высокий уровень ЛПНП в крови – гиперлипидемия – может быть спровоцирован серьезными заболеваниями:
- Эндокринными нарушениями: сбоем работы щитовидной железы, гипофиза, яичников у женщин.
- Гипотиреоз.
- Генетическое нарушение жирового обмена.
- Нервная анорексия.
- Сахарный диабет.
- Заболевания печени и почек, хроническая почечная недостаточность.
- Артериальная гипертензия.
- Камни или застойные процессы в желчном пузыре.
- Злокачественная опухоль, локализованная в поджелудочной железе или предстательной железе у мужчин.
- Синдром Кушинга.
Еще одной немаловажной причиной повышения уровня ЛПНП является нарушение обменных реакций в организме, что связано с функцией захвата клетками организма различных соединений крови. Вырабатываемый печенью холестерин не доставляется к тканям организма, а оседает на сосудистом эндотелии, из-за чего печень начинает вырабатывать холестерин в еще больших объемах.
Чем опасен высокий уровень ЛПНП?
Липопротеины низкой плотности являются наиболее атерогенной фракцией липидов в крови, поэтому при их высоком уровне возникает опасность развития заболеваний сосудов и сердца, в первую очередь, атеросклероза. У таких пациентов нередко наблюдается болезнь сосудов головного мозга, деформация строения сердца и другие серьезные патологии, для избегания которых требуется немедленное лечение.
Механизм развития всех последствий высокого уровня «плохого» холестерина идентичен: холестерин оседает на стенках сосудов в виде сгустков, при этом в первую очередь страдают коронарные артерии. Подобные бляшки растут в размерах и сильно затрудняют кровоток, нарушая таким образом нормальную работу органов и систем организма.
Наибольшая опасность повышения общего холестерина и ЛПНП в частности кроется в том, что человек не может на первых стадиях этого процесса обнаружить развивающиеся патологии, так как характерная симптоматика в большинстве случаев отсутствует. Поэтому после 30 лет врачи рекомендуют ежегодно сдавать липидограмму. Если пациент попадает в группу риска (наследственность, повышенная масса тела и т. д.), то такой анализ нужно делать чаще по показаниям лечащего врача.
Критический показатель ЛПНП может вызвать развитие следующих неблагоприятных для здоровья состояний:
- Атеросклеротические изменения в сердце. В этом случае появляются признаки стенокардии, когда орган не получает необходимое количество кислорода для нормальной его работы.
- Ишемическая болезнь сердца. Это наиболее частое осложнение, возникающее на фоне высокого холестерина в крови. Если его вовремя понизить, можно сберечь здоровье сердца и предотвратить инфаркт. Особенно опасен высокий уровень ЛПНП для женщин в период менопаузы, когда в их организме происходит серьезная гормональная перестройка. Холестерин активнее откладывается на стенках сосудов, что приводит ко многим проблемам с сосудами и сердцем. Поэтому женщинам после 45 лет нужно регулярно наблюдаться у кардиолога и сдавать необходимые анализы.
- Заболевания кровеносных сосудов. Эта патология также может быть легко определена самим пациентом: при выполнении каких-либо физических упражнений в конечностях появляется ощутимая боль, даже может возникнуть хромота. Этот признак связан с ухудшением кровообращения в самих конечностях из-за закупорки их сосудов холестериновыми бляшками.
- Снижение кровоснабжения мозга. При распаде и оседании холестерина из ЛПНП заметно сужаются малые артерии головного мозга, а более крупные могут быть и вовсе блокированными холестериновыми бляшками. Такой процесс в головном мозге может спровоцировать резкое снижение кровообращения, что чревато возникновением транзиторной ишемической атаки.
- Сужение просвета других артерий организма (почечной, брыжеечной и т. д.) также может вызвать тяжелые осложнения. Так, ухудшение кровообращения в почечных артериях может привести к аневризме, тромбозу или стенозу.
- Острый инфаркт миокарда и инсульт мозга. Обе названные патологии связаны с образованием тромба, полностью перекрывающего кровоснабжение сердца или мозга.
Как снизить ЛПНП в крови?
Для достижения этой цели нужно подходить к проблеме всесторонне с учетом индивидуальных особенностей организма. При этом важно наладить липидный обмен в организме, т. е. снизить уровень ЛПНВ и повысить ЛПВП. Для этого нужно следовать следующим рекомендациям врачей:
- Умеренные занятия спортом. Умеренные – это значит посильные для каждого пациента в индивидуальном порядке, т. е. одним порекомендуют ежедневные быстрые пробежки на протяжении 30-40 минут, другим же разрешены только 40-минутные прогулки в нормальном темпе. Главный критерий оценки «умеренности» — учащение пульса: во время выполнения физической нагрузки он не должен подниматься более чем на 80% от обычного показателя.
- Правильное питание. Употреблять пищу нужно малыми порциями, но часто. Избегать жирной, острой, консервированной пищи, полуфабрикатов, всех жирных сортов мяса и молочных продуктов, яиц, животных жиров, сыра, выпечки, сладостей. Отдавать предпочтение продуктам с низким гликемическим индексом, кашам, богатым грубой нерастворимой клетчаткой, свежим овощам, ягодам и фруктам, обезжиренным молочным продуктам, морской рыбе, нежирным сортам мяса, зеленому чаю. Сегодня установлено, что существуют продукты, ежедневное употребление которых способно нормализовать соотношение «хорошего» и «плохого» холестерина:
- чеснок;
- соя;
- капуста;
- яблоки;
- авокадо;
- орехи;
- зерновые;
- кукурузное масло;
- семечки подсолнечника.
Чтобы добиться стойкой нормализации липидного обмена, нужно сбросить лишний вес. Эта рекомендация особенно касается пациентов с повышенным индексом массы тела.
При этом нельзя полностью исключать продукты, содержащие холестерин: это может еще больше нарушить обменные процессы в организме. Лучше придерживаться сбалансированной диеты, рекомендованной врачом в индивидуальном порядке.
- Бросить курить и отказаться от употребления алкоголя. Эти вредные привычки приводят к окислению продуктов распада ЛПНП в крови, из-за чего на стенках сосудов остается осадок и начинают формироваться холестериновые бляшки.
Кроме этого, нужно обязательно устранить причину, которая может приводить к тому, что липопротеины низкой плотности повышаются: это могут быть как алиментарные факторы (злоупотребление жирной пищей, гиподинамия и т. д.), так и серьезные заболевания, требующие специального лечения.
Если описанные методы не дают выраженного результата, врач-кардиолог назначит специальное лечение с использованием медикаментозных препаратов. В комплексной терапии могут быть назначены:
- статины;
- фибраты;
- никотиновая кислота;
- пищевые добавки, обогащенные омега-3 жирными кислотами;
- ингибиторы абсорбции холестерина;
- секвестранты желчных кислот.
Прием лекарств в комплексе с выше описанной терапией позволит понизить уровень ЛПНП в крови и нормализовать жировой обмен в организме. Если после пройденного лечения соблюдать основные рекомендации по здоровому образу жизни, возможно, удастся удержать холестерин в пределах нормы без лекарств.
ЛПНП понижены
Когда уровень ЛПНП повышен, это всегда настораживает как врачей, так и самих пациентов, которые знают об опасности высокого холестерина. Но если этот показатель ниже нормы, стоит ли волноваться или можно проигнорировать такой результат анализов?
Если ЛПНП ниже 1,55 ммоль/л, опытный врач всегда назначит дополнительные обследования и направит на консультацию к нескольким узкопрофильным специалистам с целью обнаружения других заболеваний, не связанных с жировым обменом в организме. Так, у пациента с пониженным липопротеином низкой плотности могут быть обнаружены следующие заболевания:
- хроническая анемия;
- цирроз печени;
- онкологическое заболевание печени;
- миеломная болезнь;
- хроническая сердечная недостаточность;
- хронические заболевания легких, чаще обструктивные изменения их тканей;
- синдром Рейно;
- острый стресс, требующий медицинского вмешательства;
- болезни суставов (в острой стадии), например, артрит;
- острые инфекционные заболевания, сепсис, заражение крови.
В последнем случае обычно присутствует выраженная симптоматика, которая провоцирует больного вовремя обратиться к врачу за помощью.
Кроме этого, у пациента с низким содержанием ЛПНП в крови могут наблюдаться следующие состояния:
- Гипертиреоз.
- Гипобетапротеинемия.
- Дефицит ферментов: альфа-липопротеинов, липопротеинлипазы, лецитинхолестеринацилтрансферазы.
- Абетапротеинемия.
Самой безобидной причиной, приводящей к стойкому снижению ЛПНП, может быть питание, бедное на продукты с умеренным или высоким содержанием насыщенных жирных кислот и холестерина. В этом случае врач порекомендует скорректировать диету: рассчитает допустимые порции холестеринсодержащих продуктов, которые нужно будет ежедневно употреблять с учетом привычного питания.
К врачам стоит обращаться не только когда уровень ЛПНП повышен, но и когда «плохой» холестерин ниже нормы. И в первом, и во втором случае есть риск, что у больного уже развиты некоторые заболевания, нуждающиеся в срочном лечении.
Триглицериды в биохимическом анализе крови
Триглицериды – это важные липиды в крови человека, производные глицерина, служащие источником энергии для нормальной жизнедеятельности клеток организма. Нормальный их уровень в крови женщин и мужчин различен. Чтобы определить их содержание, проводят биохимический анализ сыворотки крови. Полученный показатель используют для диагностики множества заболеваний.
Научные исследования зависимости баланса триглицеридов и здоровья организма
На протяжении многих лет светила медицины неустанно исследуют влияние уровня триглицеридов на состояние человека. Так, финские ученые провели исследование и доказали, что у пожилых людей с нарушенным балансом холестерина и повышенной нормой триглицеридов (больше 2,3 ммоль/л) риск инфаркта в несколько раз выше, чем у сверстников с нормальным уровнем данных веществ.
В представленной выше таблице указана норма содержания производных глицерина у людей различных возрастных категорий. Но американские ученые предполагают, что уровень 1,13 ммоль/л – это уже тревожный сигнал, возможно развитие заболеваний сердца и сосудов. Но даже в случае, когда норма не повышена, стоит обратить внимание на еще одно вещество, которое находится в неразрывной связи с триглицеридами – холестерин. Определяется его концентрация также при биохимическом исследовании крови.
Триглицериды и холестерин
Холестерин бывает двух типов:
Если избегать медицинских терминов, то эти два типа – «хороший» и «плохой» холестерин. Первого должно быть как можно больше, второго – как можно меньше. Зависимость проста: высокий показатель плохого холестерина неизменно влечет за собой повышенный уровень производных глицерина.
О чем говорят повышенные и пониженные показатели триглицеридов в крови?
Если анализ показал отклонение от нормы, то это причины для беспокойства. Высокое содержание говорит о возможных сердечно-сосудистых недугах, болезнях почек, диабете, панкреатите, всевозможных болезнях печени. Неизменно биохимия покажет чрезмерное содержание производных глицерина в крови алкоголиков. Возможно повышение и при беременности или приеме гормонов. Так как список возможных причин огромен, анализ на триглицериды – это лишь малая часть исследований для постановки верного диагноза. Снизить уровень данных веществ можно, если правильно выявлены причины отклонения от нормы.
Приведение производных глицерина к должному уровню возможно с помощью лекарственных препаратов или народными средствами.
Анализ на триглицериды в крови
Биоматериалом для данного исследования является венозная кровь. Назначается анализ в следующих целях:
- Для оценки возможности появления симптомов атеросклероза, который характеризуется неконтролируемым ростом холестериновых бляшек и есть риск полного закупоривания ими сосуда.
- Для наблюдения за ходом лечения препаратами, применяемыми для снижения уровня производных глицерина.
Ситуации, когда врач назначает исследование на триглицериды:
- Вместе с анализом на уровень холестерола или для определения общей липидограммы. Данное исследование рекомендовано взрослым, переступившим 20-летний порог не реже 1 раза в 4-5 лет;
- В профилактических целях, если пациенту рекомендована диета с уменьшенным количеством жиров, для контроля уровня липидов и определения степени риска возникновения заболеваний сердца и сосудов;
- При сахарном диабете этот анализ не просто рекомендован, он обязателен, поскольку уровень сахара и триглицеридов находятся в постоянной зависимости друг от друга;
- Если у ребенка был выявлен повышенный уровень холестерина или недуги сердца наблюдение за триглицеридами необходимо.
Интерпретация результатов
Если обнаружено отклонение от нормы, выделяют 4 группы риска:
- Приемлемый риск – до 1,7 ммоль/л – небольшой риск развития заболеваний сердца и сосудов;
- Средний риск – 1,7-2,2 ммоль/л – средняя вероятность возникновения заболеваний сердца и сосудов;
- Высокий риск – 2,3-5,6 ммоль/л – большая вероятность появления недугов сердца;
- Очень высокий риск – более 5,6 ммоль/л – критическое значение, есть риск возникновения панкреатита, необходимо срочно начинать лечение препаратами, снижающими количество триглицеридов в организме.
Уровень триглицеридов ниже нормы может свидетельствовать о:
- Гиполипропротеинемии;
- Нарушении работы щитовидной железы;
- Инфаркте мозга;
- Неправильной функции всасывания в кишечнике;
- Болезни легких.
Лекарства, призванные снизить уровень концентрации триглицеридов
- Фибраты. Принадлежат к карбоновым кислотам. Снижение показателя происходит за счет амфипатической функции;
- Никотиновая кислота. Действует так же, как и фибраты, но повышает показатель «хорошего» холестерина;
- Омега-3 жирные кислоты. Снижение триглицеридов с их помощью достигается быстро. Дешевое и всем доступное средство, которое можно найти в каждой аптеке – рыбий жир;
- Статины. Борются с «плохим» холестерином.
Перечисленные препараты необходимо применять с осторожностью. Стоит помнить, что прием этих средств может вызвать различные побочные эффекты:
- расстройства желудка;
- головокружение;
- резкое снижение артериального давления;
- нарушение дыхания;
- сыпь.
Советы по поддержанию нормального уровня триглицеридов
Определение уровня триглицеридов в крови – важный шаг, если набран лишний вес. Чрезмерное поступление в организм лишних калорий, постепенное их накопление – отличная почва для развития всевозможных заболеваний и повышения уровня холестерина. Лучше ограничить себя в сладком и потреблении продуктов с большой долей насыщенных жиров – цельного молока, сыра, мяса, чем потом лечить приобретенный недуг.
Понизить концентрацию производных глицерина можно, отказавшись от сахара. Фруктоза содержится в большом количестве в:
- мороженом;
- йогуртах с добавками;
- сухих завтраках (хлопья, шарики и т.д.);
- газированных напитках;
- конфетах и выпечке.
Ограничьте себя в этих продуктах, если баланс триглицеридов и холестерина в вашем организме нарушен.
Читайте состав продуктов, избегайте скрытых сахаров. Скажите «нет» продуктам, если на этикетке видите слово с окончанием «-оза»:
- лактоза;
- фруктоза;
- глюкоза и т.д.
Кушайте «правильные» жиры, которые содержатся в орехах, курице, оливковом масле, авокадо. Откажитесь от «плохих» жиров крекеров, тортов, картофеля фри, маргарина.
Рыба – источник омега-3 жиров, которые так необходимы организму.
Орехи, овощи и зелень способствуют поддержанию баланса веществ в организме.
Откажитесь от алкоголя.
Не злоупотребляйте сладкими напитками. Лучше отказаться от кофе с молоком и сахаром, выпив чашку ароматного зеленого чая.
Не ведите малоподвижный образ жизни. Лишний вес – верный способ превысить норму триглицеридов.
Проходите регулярно медосмотр, следя за уровнем триглицеридов и холестерина.
Как и во многих других проблемах со здоровьем, повышенные триглицериды могут явиться следствием нарушения режима дня, неправильного питания, вредных привычек. Решили вести здоровый образ жизни, заниматься спортом, питаться свежими и полезными продуктами? Значит все показатели будут в норме!
Норма уровня холестерина в крови
Опасность пониженного холестерина у мужчин и женщин
Высокий уровень холестерина в крови увеличивает риск развития ишемической болезни сердца. Но и слишком низкий холестерин может свидетельствовать о проблемах со здоровьем. Гипохолестеринемия относится к редким и еще недостаточно хорошо изученным заболеваниям. Хорошо или плохо иметь пониженный холестерин в крови? Для ответа на этот вопрос надо понимать, какие причины вызывают подобное состояние и нюансы этой патологии.
Виды холестерина и его роль в организме
Холестерин или холестерол — это органическое вещество, относящееся к группе жирных спиртов. Большая его часть (до 80%) вырабатывается клетками печени, и только 20% поступает с пищей. Холестерин хорошо растворяется в жирах, которые выполняют роль его переносчиков по сосудам, и вместе они образуют липопротеиновые комплексы. Существует 2 вида холестериновых соединений:
- Липопротеины с высокой плотностью (полезный холестерин). Данные комплексы выводят холестерол из сосудов, доставляя его в печень для последующего удаления из организма. Большое количество этого вида холестерина уменьшает риск сердечно-сосудистых заболеваний.
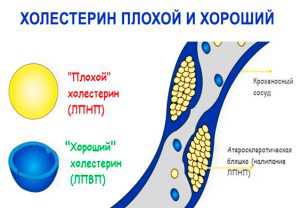 Липопротеины с низкой плотностью (вредный холестерин). Подобные липопротеины формируют сгустки, которые, накапливаясь, откладываются на стенках сосудов в виде бляшек. Из-за этого просвет артерий сужается, что приводит к уменьшению кровотока и нарушению питания органов и тканей. Высокое содержание данного соединения приводит к атеросклеротическим изменениям сосудов и возникновению инсультов и инфарктов.
Липопротеины с низкой плотностью (вредный холестерин). Подобные липопротеины формируют сгустки, которые, накапливаясь, откладываются на стенках сосудов в виде бляшек. Из-за этого просвет артерий сужается, что приводит к уменьшению кровотока и нарушению питания органов и тканей. Высокое содержание данного соединения приводит к атеросклеротическим изменениям сосудов и возникновению инсультов и инфарктов.
Эти 2 вида соединений создают общий холестерин, уровень которого можно определить с помощью биохимического анализа крови. Это вещество имеет важное значение для процессов жизнедеятельности. Роль холестерина:
- незаменим при построении клеточных оболочек;
- образует защитную (миелиновую) оболочку нервных волокон;
- защищает эритроциты от воздействия токсинов;
- участвует в продуцировании многих гормонов, нормализует деятельность рецепторов серотонина, который отвечает за хорошее настроение;
- помогает усвоению организмом жирорастворимых витаминов;
- модифицирует солнечные лучи в усвояемую форму витамина Д, способствуя тем самым укреплению костной ткани;
- делает сетчатку и роговицу глаза более прочными и помогает сохранить хорошее зрение;
- принимает участие в выработке жирных кислот, благодаря чему улучшаются процессы пищеварения и нормализуется работа кишечника.
Важно поддерживать нормальный уровень холестерина. Этот показатель находится в интервале 3,6–7,8 ммоль/л.
Значения колеблются в зависимости от возраста и пола. Нежелательно как повышение, так и понижение количества вещества в крови. Чем опасен низкий холестерин, и каковы причины его уменьшения?
Характерные симптомы при пониженном холестерине
Недостаток холестерола считается серьезной патологией и представляет большую проблему для здоровья. Симптомы, которые сопровождают данное состояние, не всегда ясные и четкие. Достоверно узнать, что холестерин ниже нормы, можно только по результатам анализов, которые назначает врач.

Существуют симптомы, указывающие на низкий уровень холестерина в крови. К ним относятся:
- отсутствие аппетита;
- слабость и быстрая утомляемость;
- разрастание лимфоидной ткани;
- снижение чувствительности и замедление рефлексов;
- беспричинные перепады настроения, вплоть до депрессивных состояний;
- стеаторея, когда жир в избытке выводится с каловыми массами, которым присущ маслянистый блеск;
- отсутствие полового влечения.
Поскольку данное вещество имеет для организма важное значение, его нехватка влечет серьезные последствия:
- развитие сахарного диабета;
- ожирение;
- депрессия со склонностью к суицидам;
- патология мозговых сосудов, которая приводит к инсультам;
- остеопороз;
- болезни щитовидной железы;
- нарушения работы желудочно-кишечного тракта;
Следует знать, что низкий холестерол в крови у мужчин повышает риск пристрастия к алкоголю, курению и наркотическим веществам. Также высоки шансы развития онкологических заболеваний и нарушения сексуальных функций. Повышение уровня этого вещества в крови у женщин способно привести к бесплодию.
Причины снижения
Причинами понижения уровня липидов могут послужить следующие факторы:
- патологии печени, приводящие к нарушению выработки липопротеинов;
- неполноценное или ограниченное питание;
- регулярные или затяжные стрессовые ситуации и нервное перенапряжение (вырабатывается в больших количествах адреналин, который понижает уровень холестерина);
- болезни щитовидки.
Возникновению гипохолестеринемии способствуют затяжные инфекции (в т. ч. туберкулез), анемия и наследственная предрасположенность. Прием некоторых лекарственных препаратов способен повлиять на уровень холестерола. Сюда следует отнести средства, понижающие всасывание холестерина из кишечника, а также статины и никотиновую кислоту.
Способы лечения состояния
 Как повысить холестерин? Изначально проводится тщательное обследование, оцениваются показатели работы сердца, сосудов и дыхательной системы. После сдачи анализов пациент может быть направлен на обследование к более узким специалистам — эндокринологу или гастроэнтерологу в зависимости от преобладающей патологии. После получения всех данных врач установит причину снижения уровня липидов в крови. Только после этого будет назначена терапия.
Как повысить холестерин? Изначально проводится тщательное обследование, оцениваются показатели работы сердца, сосудов и дыхательной системы. После сдачи анализов пациент может быть направлен на обследование к более узким специалистам — эндокринологу или гастроэнтерологу в зависимости от преобладающей патологии. После получения всех данных врач установит причину снижения уровня липидов в крови. Только после этого будет назначена терапия.
Гипохолестериномия лечится у каждого индивидуально. Это значит, что специальных препаратов, чтобы повысить холестерин в крови, не существует. Лечение направлено на устранение причины данного состояния и устранение симптоматики. Поднять уровень липидов можно при помощи специальной диеты. Она включает продукты, которые содержат много жиров и мало углеводов. Рекомендуются:
- сыры твердых сортов;
- мясо свинины и жирная говядина;
- печень, мозги;
- яйца (лучше одни желтки);
- морская рыба и морепродукты;
- семя льна, ядра грецкого ореха;
- растительные и животные жиры.
Не стоит забывать и о растительной пище. Желательно употреблять много овощей, фруктов и зелени. Специалисты советуют готовить каши из зерна, богатого клетчаткой — овсянки, пшена, риса. Из напитков следует отдать предпочтение зеленому чаю и свежевыжатым сокам. Употреблять продукты рекомендуется в запеченном, вареном или тушеном виде. Овощи и фрукты желательно использовать сырыми. Следует исключить прием алкоголя, кофе и сладостей.
Анна Ивановна Жукова
- Анализаторы крови
- Анализы
- Атеросклероз
- Лекарства
- Лечение
- Народные методы
- Питание
Высокий уровень холестерина в крови увеличивает риск развития ишемической болезни сердца. Но и слишком низкий холестерин может свидетельствовать о проблемах со здоровьем. Гипохолестеринемия относится к редким и еще недостаточно хорошо изученным заболеваниям. Хорошо или плохо иметь пониженный холестерин в крови? Для ответа на этот вопрос надо понимать, какие причины вызывают подобное состояние и нюансы этой патологии.

Виды холестерина и его роль в организме
Холестерин или холестерол — это органическое вещество, относящееся к группе жирных спиртов. Большая его часть (до 80%) вырабатывается клетками печени, и только 20% поступает с пищей. Холестерин хорошо растворяется в жирах, которые выполняют роль его переносчиков по сосудам, и вместе они образуют липопротеиновые комплексы. Существует 2 вида холестериновых соединений:
- Липопротеины с высокой плотностью (полезный холестерин). Данные комплексы выводят холестерол из сосудов, доставляя его в печень для последующего удаления из организма. Большое количество этого вида холестерина уменьшает риск сердечно-сосудистых заболеваний.
 Липопротеины с низкой плотностью (вредный холестерин). Подобные липопротеины формируют сгустки, которые, накапливаясь, откладываются на стенках сосудов в виде бляшек. Из-за этого просвет артерий сужается, что приводит к уменьшению кровотока и нарушению питания органов и тканей. Высокое содержание данного соединения приводит к атеросклеротическим изменениям сосудов и возникновению инсультов и инфарктов.
Липопротеины с низкой плотностью (вредный холестерин). Подобные липопротеины формируют сгустки, которые, накапливаясь, откладываются на стенках сосудов в виде бляшек. Из-за этого просвет артерий сужается, что приводит к уменьшению кровотока и нарушению питания органов и тканей. Высокое содержание данного соединения приводит к атеросклеротическим изменениям сосудов и возникновению инсультов и инфарктов.
Эти 2 вида соединений создают общий холестерин, уровень которого можно определить с помощью биохимического анализа крови. Это вещество имеет важное значение для процессов жизнедеятельности. Роль холестерина:
- незаменим при построении клеточных оболочек;
- образует защитную (миелиновую) оболочку нервных волокон;
- защищает эритроциты от воздействия токсинов;
- участвует в продуцировании многих гормонов, нормализует деятельность рецепторов серотонина, который отвечает за хорошее настроение;
- помогает усвоению организмом жирорастворимых витаминов;
- модифицирует солнечные лучи в усвояемую форму витамина Д, способствуя тем самым укреплению костной ткани;
- делает сетчатку и роговицу глаза более прочными и помогает сохранить хорошее зрение;
- принимает участие в выработке жирных кислот, благодаря чему улучшаются процессы пищеварения и нормализуется работа кишечника.
Важно поддерживать нормальный уровень холестерина. Этот показатель находится в интервале 3,6–7,8 ммоль/л.
Значения колеблются в зависимости от возраста и пола. Нежелательно как повышение, так и понижение количества вещества в крови. Чем опасен низкий холестерин, и каковы причины его уменьшения?
Характерные симптомы при пониженном холестерине
Недостаток холестерола считается серьезной патологией и представляет большую проблему для здоровья. Симптомы, которые сопровождают данное состояние, не всегда ясные и четкие. Достоверно узнать, что холестерин ниже нормы, можно только по результатам анализов, которые назначает врач.

Существуют симптомы, указывающие на низкий уровень холестерина в крови. К ним относятся:
- отсутствие аппетита;
- слабость и быстрая утомляемость;
- разрастание лимфоидной ткани;
- снижение чувствительности и замедление рефлексов;
- беспричинные перепады настроения, вплоть до депрессивных состояний;
- стеаторея, когда жир в избытке выводится с каловыми массами, которым присущ маслянистый блеск;
- отсутствие полового влечения.
Поскольку данное вещество имеет для организма важное значение, его нехватка влечет серьезные последствия:
- развитие сахарного диабета;
- ожирение;
- депрессия со склонностью к суицидам;
- патология мозговых сосудов, которая приводит к инсультам;
- остеопороз;
- болезни щитовидной железы;
- нарушения работы желудочно-кишечного тракта;
Следует знать, что низкий холестерол в крови у мужчин повышает риск пристрастия к алкоголю, курению и наркотическим веществам. Также высоки шансы развития онкологических заболеваний и нарушения сексуальных функций. Повышение уровня этого вещества в крови у женщин способно привести к бесплодию.
Причины снижения
Причинами понижения уровня липидов могут послужить следующие факторы:
- патологии печени, приводящие к нарушению выработки липопротеинов;
- неполноценное или ограниченное питание;
- регулярные или затяжные стрессовые ситуации и нервное перенапряжение (вырабатывается в больших количествах адреналин, который понижает уровень холестерина);
- болезни щитовидки.
Возникновению гипохолестеринемии способствуют затяжные инфекции (в т. ч. туберкулез), анемия и наследственная предрасположенность. Прием некоторых лекарственных препаратов способен повлиять на уровень холестерола. Сюда следует отнести средства, понижающие всасывание холестерина из кишечника, а также статины и никотиновую кислоту.
Способы лечения состояния
 Как повысить холестерин? Изначально проводится тщательное обследование, оцениваются показатели работы сердца, сосудов и дыхательной системы. После сдачи анализов пациент может быть направлен на обследование к более узким специалистам — эндокринологу или гастроэнтерологу в зависимости от преобладающей патологии. После получения всех данных врач установит причину снижения уровня липидов в крови. Только после этого будет назначена терапия.
Как повысить холестерин? Изначально проводится тщательное обследование, оцениваются показатели работы сердца, сосудов и дыхательной системы. После сдачи анализов пациент может быть направлен на обследование к более узким специалистам — эндокринологу или гастроэнтерологу в зависимости от преобладающей патологии. После получения всех данных врач установит причину снижения уровня липидов в крови. Только после этого будет назначена терапия.
Гипохолестериномия лечится у каждого индивидуально. Это значит, что специальных препаратов, чтобы повысить холестерин в крови, не существует. Лечение направлено на устранение причины данного состояния и устранение симптоматики. Поднять уровень липидов можно при помощи специальной диеты. Она включает продукты, которые содержат много жиров и мало углеводов. Рекомендуются:
- сыры твердых сортов;
- мясо свинины и жирная говядина;
- печень, мозги;
- яйца (лучше одни желтки);
- морская рыба и морепродукты;
- семя льна, ядра грецкого ореха;
- растительные и животные жиры.
Не стоит забывать и о растительной пище. Желательно употреблять много овощей, фруктов и зелени. Специалисты советуют готовить каши из зерна, богатого клетчаткой — овсянки, пшена, риса. Из напитков следует отдать предпочтение зеленому чаю и свежевыжатым сокам. Употреблять продукты рекомендуется в запеченном, вареном или тушеном виде. Овощи и фрукты желательно использовать сырыми. Следует исключить прием алкоголя, кофе и сладостей.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе