 [Грыжа узи брюшной полости]
[Грыжа узи брюшной полости]
УЗИ брюшной полости. Грыжи передней брюшной стенки на УЗИ. Ультразвуковая диагностика печени, желчного пузыря, поджелудочной железы
Оглавление
УЗИ брюшной полости является распространенной диагностической процедурой. УЗИ брюшной полости проводится как для изучения заболеваний определенных органов, так и при профилактическом осмотре. Из-за анатомической близости и выполнения схожих функций заболевание одного органа может затронуть соседние. Для правильной оценки состояния органов врач должен хорошо знать анатомию органов брюшной полости, их размеры и особенности. Для всех органов описаны их анатомические ориентиры, привычная локализация. Однако каждый человек является уникальным, поэтому используются определенные средние значения размеров органов.Брюшная полость – это пространство, расположенное между диафрагмой и полостью таза. Брюшная полость выстлана оболочкой – брюшиной, которая служит дополнительной защитой для органов брюшной полости. Она отделяет так называемое забрюшинное пространство.
В брюшной полости находятся следующие органы:
В забрюшинном пространстве расположены почки, поджелудочная железа, нервные сплетения, аорта, нижняя полая вена, лимфатические узлы и сосуды. Все органы забрюшинного пространства окружены жировой клетчаткой. На УЗИ органы брюшной полости и забрюшинного пространства исследуются вместе, поскольку брюшина не видна на УЗИ. Сканирование органов брюшной полости проводят при различных положениях ультразвукового датчика, но всегда в минимум двух плоскостях – продольной и поперечной. При уточнении некоторых образований используются косые, межреберные и другие проекции. При сканировании правой верхней части брюшной полости на экране аппарата УЗИ можно исследовать печень, желчный пузырь, головку поджелудочной железы, двенадцатиперстную кишку. Из сосудов здесь можно увидеть воротную вену, печеночную артерию, аорту и нижнюю полую вену. При сканировании средней верхней части желудка исследуют желудок, поджелудочную железу, двенадцатиперстную кишку, аорту и ее основные ветви. Селезенка исследуется при сканировании левой верхней части брюшной полости.Проведение УЗИ брюшной полости у мужчин и женщин не имеет значительных особенностей, несмотря на то, что фактические различия в строении брюшной полости все же существуют. Анатомические различия заключаются в том, что у женщин полость брюшины имеет сообщение с внешней средой через яичники и маточные трубы. У мужчин полость брюшины является замкнутой. Перечисленные отличия имеют значение при исследовании органов малого таза, так как репродуктивная система у мужчин и женщин построена по-разному. Органы брюшной полости расположены одинаково и имеют примерно равные размеры у обоих полов. Поэтому методика ультразвукового исследования органов брюшной полости является одинаковой для мужчин и женщин.УЗИ является быстрым, доступным и безопасным методом исследования брюшной полости у детей. УЗИ не доставляет им болезненных ощущений и дискомфорта, поэтому может проводиться с самого маленького возраста. Новорожденным УЗИ брюшной полости делают еще в роддоме. Оценка органов на УЗИ проводится с учетом существующих возрастных стандартов.
У новорожденных органы брюшной полости имеют следующие средние размеры:
- толщина правой доли печени – 50 мм;
- длина желчного пузыря – 20 мм;
- толщина поджелудочной железы – 7 мм;
- длина селезенки – 40 мм.
Детям в течение первого года жизни УЗИ брюшной полости делают по определенным показаниям. С помощью УЗИ можно выявить отклонения в развитии внутренних органов. Если у ребенка наблюдается недобор веса, плохой аппетит, частое срыгивание, то рекомендуется провести УЗИ органов брюшной полости с целью обнаружить причину плохого питания малыша. При этом методика исследования у детей не отличается от таковой для взрослых. Для детей старшего возраста показания к ультразвуковому исследованию такие же, как и у взрослых. По мере роста ребенка ультразвуковая характеристика и размеры органов должны соответствовать возрастным нормам. Ультразвуковое исследование детей лучше проводить в педиатрических учреждениях, которые специализируются на детских заболеваниях.При ультразвуковом исследовании на экране монитора получают изображение, состоящее из оттенков различной яркости. Показатель яркости данных структур носит название эхогенности. Он соответствует количеству ультразвуковых волн, отраженных от анатомических структур. Количество отраженных волн зависит от плотности исследуемого органа. При сканировании в наиболее распространенном В-режиме эхогенность описывается оттенками серого цвета. Чем качественнее аппаратура, тем больше оттенков серого, а значит и больше вариантов эхогенности может быть описано в ходе исследования. На практике при описании структур и составлении заключения пользуются пятью вариантами эхогенности. Это позволяет в значительной мере упростить описание ультразвукового исследования. За среднее значение эхогенности принята акустическая плотность печени.
Варианты эхогенности образований брюшной полости на УЗИ
|
Характеристика акустической плотности на УЗИ |
Цветовое соответствие |
Органы и образования брюшной полости |
|
Анэхогенность |
Черный |
Любые скопления жидкости в брюшной полости. Просвет сосудов, желудка, кишечника, желчного пузыря. |
|
Гипоэхогенность |
Темно-серый |
Селезенка, лимфатические узлы. |
|
Средняя эхогенность |
Серый |
Печень, поджелудочная железа. |
|
Повышенная эхогенность |
Светло-серый |
Стенка сосудов, полых органов. Капсула селезенки. Спайки брюшной полости. |
|
Гиперэхогенность |
Ярко-белый |
Камни желчного пузыря, кальцинаты поджелудочной железы, инородные тела. |
Многие образования, особенно патологические, не имеют однородной эхогенности. В таком случае она описывается как смешанная. Смешанная эхогенность на УЗИ соответствует злокачественным опухолям. Это объясняется тем, что в них наблюдаются различные процессы – образование кист, разрастание соединительной ткани, некроз и кальцинация. УЗИ мягких тканей живота проводится отдельно от исследования внутренних органов брюшной стенки. Это исследование ставит целью обнаружение грыж, скоплений жидкости, опухолей в передней брюшной стенке. Так как брюшная стенка имеет небольшую толщину, исследование мягких тканей проводится на небольшой глубине с применением высокочастотных датчиков (10 МГц). Исключение составляют пациенты с избыточным весом. Передняя часть брюшной стенки состоит из двух прямых мышц живота, разделенных по центру белой линией. Боковая часть брюшной стенки включает три слоя мышц, разделенных оболочками — фасциями. Мышцы покрыты слоем подкожной жировой клетки, дермой и эпидермисом.
На УЗИ мышцы являются менее эхогенными, чем окружающие их оболочки, однако при появлении грыж, абсцессов или опухолей могут появляться необычные участки между слоями мышц. В зависимости от содержимого такие образования могут быть как анэхогенными, так и иметь повышенную эхогенность (в случае опухоли). Во время исследования мягких тканей больше диагностическое значение имеет изменение патологических образований во время дыхания (проба Вальсальвы) и при изменении положения тела.
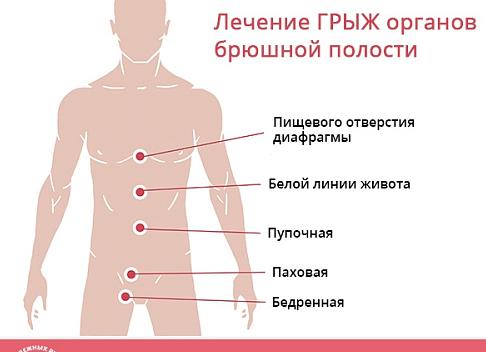
Грыжи передней брюшной стенки представляют собой выхождение содержимого брюшной полости через сформированное патологическое отверстие в брюшной стенке. Местом образования грыж являются места, где мышечный каркас брюшной стенки недостаточно прочен или ослаблен вследствие похудения, перенесенных операций. При этом структуры, содержащиеся в грыжевом мешке, окутаны брюшиной.
Грыжи передней брюшной стенки чаще всего располагаются в следующих местах:
- по средней линии в верхней трети живота (грыжа белой линии);
- около пупочного кольца;
- в переднебоковой части живота (грыжа спигелиевой линии);
- на месте послеоперационных швов.
Диагноз грыжи обычно устанавливается после клинического осмотра. УЗИ помогает подтвердить диагноз грыжи, обнаружить их при отсутствии кожного выпячивания. На УЗИ хорошо видны грыжевые ворота, содержимое и размеры грыжевого мешка. Наиболее опасным осложнением грыжи является ее ущемление. Не ущемленная грыжа при кашле или глубоком вдохе увеличивается в размерах. Это происходит по причине повышения внутрибрюшного давления.
Грыжи обычно оперируются, для того чтобы избежать увеличения грыжевого мешка и осложнений в будущем. Кроме того, они доставляют большие неудобства пациенту. Одновременно с вправлением грыжи укрепляют брюшную стенку во избежание рецидива (повторения) ее образования. У детей образование околопупочных грыж может быть объяснено возрастной слабостью брюшной стенки. Вправление грыж, использование тугих повязок и укрепление мышечного каркаса приводит к самоизлечению грыж у детей.
Ультразвуковое исследование печени и желчевыводящих путей проводится при большинстве заболеваний названных органов. УЗИ печени проводят первым среди всех методов лучевой диагностики, поскольку такой метод исследования дает почти всю необходимую информацию без риска нанести вред пациенту. Рентгеновские методы применяют только по строгим показаниям.
УЗИ печени, желчного пузыря и желчевыводящих путей проводятся при наличии следующих симптомов:
- боль в правом подреберье;
- желтушность кожных покровов;
- тошнота, рвота;
- неоправданное увеличение температуры тела;
- нарушения стула.
С помощью ультразвукового метода можно поставить диагноз большинства заболеваний печени, таких как острый или хронический гепатит, опухоли печени, цирроз. Иногда для уточнения диагноза прибегают к дополнительным методам обследования печени. К ним относятся компьютерная томография (КТ) или магнитно-резонансная томография (МРТ), диагностическая хирургическая операция. Печень является жизненно важным органом, выполняющим большое количество различных функций. Самыми важными из них являются обезвреживание различных токсинов, синтез белков крови и глюкозы, продукция желчи, кроветворение у плода. Печень расположена в правом подреберье и состоит из левой и правой доли, которые делятся на относительно самостоятельные сегменты. Функциональной единицей печени является печеночная долька. Кровоснабжение и отток желчи происходит в области ворот печени, где находится так называемая печеночная триада.
В области ворот печени расположены три анатомических образования со следующими размерами в норме:
- воротная вена, диаметром от 0,9 до 1,4 см;
- печеночная артерия, имеющая диаметр 0,5 см;
- общий желчный проток, диаметр которого составляет 0,7 см.
Ультразвуковое сканирование печени производится в правой верхней части стенки живота. Сканирование проводится в сагиттальной, поперечной и косых плоскостях. Верхний край печени находится за ребрами, поэтому датчик обязательно помещается и в межреберные промежутки. Нормальная печень выглядит как однородная эхогенная структура, поскольку вся паренхима печени состоит из печеночных долек. Эхогенность печени является средней, именно с ее плотностью сравниваются все другие органы брюшной полости. В однородной картине печени также встречаются участки гипоэхогенности, соответствующие воротной вене и венозному руслу печени. Как известно, вены печени имеют больший диаметр, чем артерии, поэтому они лучше видны на УЗИ. При проведении пробы Вальсальвы печеночные вены расширяются. Проба Вальсальвы заключается в попытке сделать форсированный выдох с закрытым ртом и носом. На УЗИ также следует отличать квадратную и хвостатую доли печени, которые меньше левой и правой долей. Хвостатая и квадратная доли расположены спереди и сзади от ворот печени. В поперечном сечении хвостатая доля должна быть меньше 2/3 правой доли печени. Хвостатая и квадратная доли имеют среднюю эхогенность, но их можно ошибочно принять за опухоли. Ворота печени являются анэхогенными в области просвета сосудов, так как жидкость в их просвете полностью поглощает ультразвуковые колебания. Для изучения ворот печени пациент ложится на левый бок, в то время как датчик располагается в поперечной плоскости.Размеры печени имеют огромное значение в диагностике различных заболеваний. Клиническое обследование пациента обязательно включает определение ее границ и размеров путем пальпации. Однако с помощью УЗИ размеры печени определяются гораздо точнее. Увеличение печени, как и ее уменьшение, являются признаками заболеваний. Однако при оценке результатов следует учитывать большие индивидуальные различия в размерах печени, которые зависят от наследственных факторов и сложения тела пациента.
Печень имеет неправильную форму, поэтому ее измеряют в нескольких местах — по средней линии тела и по среднеключичной линии. Средняя линия тела является осью симметрии тела. Среднеключичная линия ей параллельна, но проходит через середину ключицы. Длину (продольный размер печени) определяют от высшей точки купола диафрагмы до нижнего края печени.
Врачи пользуются следующими средними значениями печени, соответствующими норме:
- продольный размер по среднеключичной линии — 10,5 см;
- продольный размер по средней линии тела – 8,3 см;
- переднезадний размер по среднеключичной линии — 8,1 см;
- переднезадний размер по средней линии – 5,7 см.
Из-за анатомических различий допускается отклонение приведенных значений на 1,5 сантиметра, причем как в меньшую, так и в большую сторону. У детей печень на УЗИ имеет такие же признаки, что и у взрослых, но видна обычно лучше из-за меньших размеров и более тонкого слоя жировой клетчатки.
Продольный размер печени детей по среднеключичной линии в зависимости от возраста
|
Возраст |
новорожденный |
1 год |
3 года |
5 лет |
8 лет |
12 лет |
15 лет |
|
Длина печени (см) |
6,4 |
7,9 |
8,6 |
10,0 |
10,5 |
11,5 |
11,8 |
Гепатомегалией называют состояние, при котором печень увеличена в размере. На УЗИ признаком гепатомегалии является определение ее продольного размера по среднеключичной линии более 12 сантиметров. Гепатомегалия встречается при большом количестве заболеваний и может быть вызвана большим количеством причин.
Гепатомегалия наблюдается при следующих заболеваниях:
- Острый гепатит. Обычно для острого гепатита также является характерным неоднородность паренхимы, наряду с увеличением печени. Кроме того, при наличии желтухи с помощью УЗИ можно выявить возможное наличие обструкции (закупорки) желчевыводящих путей.
- Хронический гепатит. Нарушение оттока желчи в результате хронических воспалительных процессов приводит к интоксикации и гибели клеток печени. При этом нарушается однородный рисунок эхогенности печени, поскольку в ней встречается соединительная ткань.
- Цирроз. Данный дегенеративный процесс приводит к почти полному замещению ткани печени соединительной тканью, из-за чего печень практически не выполняет свою функцию. Вначале печень увеличена в размере, но впоследствии она уменьшается, становясь в длину около 7 см по среднеключичной линии.
- Жировой гепатоз. Это заболевание печени сопровождается накоплением в клетках печени гранул жира. Оно вызывается нарушением диеты, употреблением слишком жирной пищи, алкоголя. На УЗИ появляется неоднородность паренхимы печени.
- Опухоли печени. Отличаются большим разнообразием, поэтому для уточнения диагноза зачастую выполняют забор кусочка опухолевой ткани и исследуют его под микроскопом.
- Сердечная недостаточность. В этом случае увеличение размеров печени вызвано переполненностью венозного русла. При этом однородность паренхимы на УЗИ сохранена, но определяется расширение воротной вены.
Таким образом, для установления точных причин гепатомегалии необходимо обладать полной информацией о пациенте. УЗИ печени помогает исключить некоторые заболевания, но для верного лечения нужен полноценный анализ всех диагностических данных. В норме эхогенность печени является однородной. Это позволяет считать ее эталоном и сравнивать с плотностью структур других органов брюшной полости. Изменение эхогенности печени говорит об изменениях в ее клеточной структуре. Этот признак имеет наибольшее значение в выявлении заболеваний печени с помощью ультразвука.
Диффузные изменения эхогенности печени наблюдаются при следующих заболеваниях:
Острый гепатит является вирусным заболеванием, которое протекает по типу пищевой инфекции. При остром гепатите наблюдается интоксикация организма, в некоторых случаях желтуха, жар, тошнота. Острый гепатит заканчивается полным выздоровлением больного, однако в некоторых случаях он переходит в хроническую форму. На УЗИ характерными признаками острого гепатита являются увеличение печени и селезенки, небольшое повышение эхогенности печеночной паренхимы. Лимфатические узлы у ворот печени увеличены. Желчный пузырь пустой, так как печень временно снижает продукцию желчи, и имеет утолщенные стенки из-за воспалительного отека.
Хронический гепатит вызывается вирусной инфекцией, передающейся через кровь. Длительное течение хронического гепатита отличается бессимптомным течением, но приводит в большинстве случаев к циррозу или к формированию злокачественных опухолей печени. Грубость рисунка печени на УЗИ зависит от длительности течения хронического гепатита и наличия обострений. Хронический гепатит отличает незначительное расширение воротной вены (более 15 мм в диаметре) и выраженный дольчатый рисунок печеночной паренхимы. Она объясняется уплотнением соединительной ткани, находящейся между дольками печени. В здоровой печени соединительная ткань очень тонкая и не видна на УЗИ.
Цирроз печени представляет собой хроническое заболевание, которое выражается в замещении паренхимы печени фиброзной тканью. Это происходит в результате действия различных факторов, но всегда приводит к одинаковому исходу – полной печеночной недостаточности. Для предотвращения цирроза печени требуется лечение заболеваний печени на более ранних стадиях.
Причинами, приводящими к циррозу печени, являются:
Цирроз является терминальной стадией поражения паренхимы почек. Очень хорошо изучены признаки цирроза, проявляющиеся на ультразвуковом исследовании. При циррозе поражается не только паренхима, но также от функциональной недостаточности печени страдают и окружающие ткани.
Признаками цирроза печени на УЗИ являются:
- пятнистая структура паренхимы;
- повышение эхогенности паренхимы;
- дефекты капсулы печени (прерывистость);
- дольчатость паренхимы;
- гепатомегалия, а в поздней стадии – уменьшение размеров печени;
- расширение печеночных вен и нижней полой вены;
- отсутствие изменения просвета печеночных вен при дыхании;
- увеличение селезенки;
- асцит (скопление свободной жидкости в брюшной полости).
Цирроз печени является необратимым состоянием, для его лечения необходима трансплантация печени. Для продления жизни пациента при циррозе используется диета и лекарства, защищающие клетки печени от разрушения. Кровь попадает в печень по двум сосудам – портальной (воротной) вене и печеночной артерии. Воротная вена является сосудом, в который впадает венозный кровоток от всех органов брюшной полости. Проходя в печени фильтрацию, венозная кровь по печеночным венам попадает в нижнюю полую вену и направляется в сердце.
При заболеваниях печени (например, при хроническом гепатите) происходит гибель печеночных клеток и их замена на соединительную ткань. Это приводит к затруднению кровотока в печени, из-за чего в воротной вене повышается давление и она расширяется. Это явление носит название портальной гипертензии. Без устранения фактора, вызвавшего гибель гепатоцитов (клеток печени) такое состояние не поддается лечению.
Признаками портальной (воротной) гипертензии на УЗИ печени являются:
- расширение портальной вены более 11 мм внутри печени и более 15 мм вне печени;
- отсутствие вариации просвета воротной вены при дыхании и пробе Вальсальвы;
- расширение и ригидность вен, впадающих в портальную вену (желудочных, брыжеечных);
- скорость кровотока в портальной вене на дуплексном УЗИ с цветовым допплеровским картированием (ЦДЭ) уменьшается до 10 см/с (в норме составляет 18 – 20 см/с).
В тяжелых случаях портальная гипертензия вызывает очень неприятные симптомы. Первый из них – это перенаправление венозного кровотока. Венозная кровь начинает циркулировать не через печень, а через поверхностные вены, расположенные в коже. Синие вздутые вены выглядят как «голова медузы» при осмотре живота. Расширение вен пищевода грозит их разрывом и внутренним кровотечением. Самым сложным осложнением портальной гипертензии является асцит. Асцит представляет собой выход свободной жидкости из венозного кровотока в брюшную полость. Ее объем может составлять до 25 литров. На УЗИ асцит выглядит как обширная анэхогенная область с редкими эхогенными включениями. Эта жидкость может спонтанно инфицироваться, однако даже ее извлечение не приносит облегчения, поскольку она образуется вновь. Для лечения необходимо устранить причину повреждения печени или выполнить ее трансплантацию.На УЗИ печени могут быть выявлены локальные изменения различной эхогенности. Они могут быть различных форм и размеров. Для уверенного различия между ними нужно обладать данными общего анализа крови, а также при необходимости проводить дополнительные исследования.
Локальные изменения печени на УЗИ могут быть объяснены следующими структурами:
- Кисты печени. Это полости в ткани печени, которые являются анэхогенными структурами темного цвета. Могут быть врожденными или приобретенными в результате воспалительных или инфекционных процессов.
- Аневризма почечной артерии. Представляет собой врожденное расширение почечной артерии. На УЗИ выглядит как анэхогенная область.
- Абсцесс печени. Скопление гноя в ткани печени, которое может быть неоднородной структуры, от гипоэхогенной до гиперэхогенной.
- Местная жировая инфильтрация (гепатоз). Представляет собой участки, где ткань печени имеет участки жировых включений. Чаще всего они расположены у ворот печени и имеют гипоэхогенную окраску на УЗИ.
- Опухоли печени (карцинома, аденома, гемангиома и другие). Опухоли печени имеют различную характеристику на УЗИ. Они могут быть как гипоэхогенными, так и гиперэхогенными. Злокачественные опухоли часто имеют неровные границы и могут проникать в область ворот печени или в соседние органы.
- Камни и кальцинаты. Могут встречаться как внутри печени, так и в выводном печеночном протоке. Они выглядят как гиперэхогенные образования и оставляют после себя акустическую тень. Акустическая тень — это место, куда не проникают ультразвуковые волны из-за высокой плотности самого камня.
Для дифференциации (различия) перечисленных образований может потребоваться проведение дополнительных исследований. Для опухолей достоверным методом диагностики может считаться только биопсия тканей и их микроскопия. Несмотря на это компьютерная и магнитно-резонансная томография являются более информативными методами в диагностике опухолей печени. Желчный пузырь считается частью печени из-за анатомической близости и наличия общей функции. Желчный пузырь помогает печени выполнять пищеварительную функцию. Однако заболевания желчного пузыря выделяются в отдельную группу и лечатся самостоятельно. Необходимо учитывать, что заболевания желчного пузыря очень часто приводят к различным нарушениям печени. Воспаление с желчного пузыря легко переходит на печень, так как они вплотную прилегают вдруг к другу. Наличие камней в желчном пузыре приводит к тому, что клетки печени поражаются компонентами желчи.
С помощью УЗИ можно диагностировать многие заболевания желчного пузыря. Самыми распространенными среди них являются холецистит, желчекаменная болезнь, полипы. УЗИ является основным методом диагностики состояний желчного пузыря ввиду высокой доступности и информативности. Дискинезии (нарушения опорожнения) желчного пузыря можно диагностировать с помощью УЗИ с пищевой нагрузкой.
Желчный пузырь находится под печенью, на ее нижней поверхности. Это полый орган, который является коллектором желчи. Печень вырабатывает желчь практически постоянно, но в желудочно-кишечный тракт она поступает только при необходимости путем сокращения мышечной стенки желчного пузыря. Она возникает во время приема пищи. Все время между приемами пищи желчь скапливается в желчном пузыре.
УЗИ желчного пузыря проводится, как и УЗИ печени, при положении пациента на спине или на левом боку. Исследование желчного пузыря должно проводиться очень тщательно, чтобы не пропустить наличие желчных камней в пузыре. Желчный пузырь – полый орган, поэтому на УЗИ он является анэхогенным, то есть темно-черного цвета. Однако стенка желчного пузыря, состоящая из мышц и соединительной ткани, на УЗИ выглядит как четкий гиперэхогенный ободок светло-яркого цвета. Желчный пузырь имеет грушевидную форму на поперечных срезах и овальную при продольном изучении.
Желчные протоки составляют определенную замкнутую систему. Из правой и левой долей печени выходят правый и левый печеночный протоки. Они объединяются в общий печеночный проток. К нему подходит извилистый пузырный проток. Печеночный и пузырный проток объединяются в общий желчный проток. Вне приема пищи желчь поступает из печеночного протока в желчный пузырь, а уже оттуда – в желудочно-кишечный тракт. Печеночные протоки визуализируются при тщательном исследовании как тонкие анэхогенные полоски. Общий желчный проток измеряется в продольной плоскости спереди от правой ветви нижней полой вены. Нормальный диаметр его составляет до 4 мм. С возрастом диаметр протока увеличивается до 10 мм. При удалении желчного пузыря просвет протока также становится шире.Изменение размеров желчного пузыря чувствительно к нарушению его функции. Поэтому при ультразвуковом исследовании врачи обязательно определяют его размеры. Они находятся в зависимости от приема пищи, поэтому очень важно сообщить врачу о времени последней трапезы. Длина желчного пузыря у взрослых составляет от 10 до 12 см, а ширина равняется 4 – 5 сантиметрам. Толщина стенки желчного пузыря определяется в области, которая прилежит к печени. Средняя толщина стенки должна быть не больше 3 мм. Если она имеет большую толщину, это говорит о воспалении или патологическом образовании. У детей размеры желчного пузыря зависят от возраста. Метод исследования и ультразвуковая картина желчного пузыря у детей не отличается от изображения желчного пузыря на УЗИ взрослых. Однако последний прием пищи перед исследованием у детей младшего возраста может быть проведен не за 6 часов, как у взрослых, а за 3 – 4 часа.
Средняя длина желчного пузыря у детей
|
2 – 5 лет |
6 – 8 лет |
9 – 11 лет |
12 – 15 лет |
||
|
Длина желчного пузыря (см) |
3,2 |
4,2 |
5,5 |
6,1 |
7,0 |
УЗИ желчного пузыря является единственным методом оценить его состояние, не вмешиваясь во внутренние среды организма. С помощью ультразвукового исследования можно оценить функциональное состояние органа. Оно заключается в способности стенки желчного пузыря сокращаться после приема пищи, выделяя желчь в тонкий кишечник. Иногда проблемы с желчным пузырем выявляются только после приема пищи, а в состоянии покоя соответствуют норме. Для оценки функционального состояния органа применяется специальный метод ультразвукового исследования – УЗИ желчного пузыря с пищевой нагрузкой. Вначале проводят обычное исследование желчного пузыря и желчевыводящих путей. Предполагается, что пациент правильно соблюдал диету и принимал пищу в последний раз за 8 часов до исследования. Врач замеряет размеры органа, которые должны составлять в длину 12 см, в ширину 2 – 4 см. Толщина стенки составляет до 3 мм. Исследование проводят как минимум в двух положениях — лежа на спине и на боку.
После этого пациент съедает принесенные с собой два яйца, кефир или сметану с высокой жирностью. Это делается, для того чтобы желчный пузырь сократился и выделил желчь, что, как известно, происходит в ответ на употребление пищи, содержащей жиры (в том числе холестерин). УЗИ повторяется через 10, 25 и 50 минут после приема пищи. При каждом исследовании замеряются размеры органа. В норме желчный пузырь должен уменьшиться на 60 – 70% через 50 минут, то есть его длина должна составить около 5,5 см.
Во время УЗИ желчного пузыря с пищевой нагрузкой оценивают следующие параметры:
- скорость желчевыделения;
- степень сокращения стенок желчного пузыря;
- тонус сфинктера Одди, находящегося между желчевыводящим протоком и двенадцатиперстной кишкой.
УЗИ желчного пузыря с пищевой нагрузкой позволяет поставить диагноз дискинезии желчных путей. Это позволяет вовремя провести лечение, предотвращающее заболевания желчного пузыря, печени и всего желудочно-кишечного тракта. Дискинезия желчевыводящих путей представляет собой нарушение моторики желчевыводящих путей. В норме желчь должна выделяться при любом приеме пищи. Если желчь не выделяется, то из-за этого страдают другие органы желудочно-кишечного тракта, а организм не усваивает все необходимые элементы из продуктов питания, в первую очередь, незаменимые жирные кислоты. ДЖВП сопровождается болями в области правого подреберья, связанной с приемом пищи, периодической тошнотой, горечью во рту.
В развитии ДЖВП виновны следующие факторы:
- различные заболевания желчного пузыря (например, холецистит);
- нарушение нервной регуляции желчевыделения.
На УЗИ обычно выявляются симптомы заболеваний желчного пузыря, которыми оно вызвано. Чаще всего в желчном пузыре обнаруживаются камни в виде гиперэхогенных структур. При отсутствии симптомов заболеваний проводится УЗИ с пищевой нагрузкой и устанавливается вегетативный характер дискинезии. Неврогенная дискинезия желчевыводящих путей может приводить ко многим заболеваниям, таким как холецистит, желчекаменная болезнь. Для успешного лечения необходимо установить причину дискинезии и воздействовать на нее. Обычно для лечения ДЖВП применяется специальная диета и желчегонные препараты. Желчекаменная болезнь является заболеванием, при котором в желчном пузыре образуются различного рода камни. Камни могут состоять из холестерина, билирубина, кальциевых солей. Заболевание является очень распространенным, встречается у 10% населения, причем у женщин в несколько раз чаще, чем у мужчин. В образовании камней в желчном пузыре большую роль играют особенности питания, а именно жирная и богатая белками пища. Формирование камней в желчном пузыре в течение долгого времени может не вызывать никаких симптомов, но с течением времени повышает риск развития воспалительных заболеваний желчного пузыря. Попадание камня в желчевыводящие пути приводит к нарушению оттока желчи, сильной боли, механической желтухе и требует оперативного лечения. На УЗИ камни могут выглядеть по-разному. Это во многом зависит от их размера и состава. Преимущество ультразвукового исследования заключается в том, что с помощью УЗИ можно обнаружить зарождающиеся камни в виде осадка и предпринять профилактические меры.
На УЗИ определяются следующие признаки желчекаменной болезни:
- Осадок кристаллов холестерина и билирубина. Представляет собой эхогенную однородную массу, которая смещается при изменении положения тела пациента. От сформированных камней его отличает отсутствие акустической тени.
- Песок. Представляет собой скопление зернистых эхо-сигналов, более эхогенных, чем осадок. Также может смещаться относительно стенки желчного пузыря во время движения тела.
- Одиночный камень. Представляет собой плотное гиперэхогенное образование. Оставляет после себя акустическую тень – полностью черный участок, куда не проникают ультразвуковые волны.
- «Каменный» желчный пузырь. В результате прогрессирования желчекаменной болезни весь желчный пузырь заполняется камнями. Визуализация отдельных камней затруднена, так как все вместе они дают плотную акустическую тень.
Очень часто на УЗИ могут выявляться несколько различных признаков желчекаменной болезни (например, песок и камень). В таком случае врачи отмечают сложную эхоструктуру, включающую признаки обоих образований. Желчекаменная болезнь опасна тем, что приводит к различным осложнениям, среди которых холецистит, водянка желчного пузыря, холестаз (застой желчи в желчном пузыре и печени). Холецистит представляет собой воспаление стенки желчного пузыря и чаще всего проявляется при желчекаменной болезни. При нарушении оттока желчи происходит активизация патогенных микроорганизмов, которые вызывают воспаление. Холецистит в зависимости от длительности развития патологических процессов может быть острым и хроническим.
Острый холецистит протекает с сильной болевой симптоматикой и носит название печеночной колики. На УЗИ выявляется слоистость и утолщение стенок желчного пузыря, а в просвете желчевыводящих протоков обнаруживается камень, из-за которого и появляются боли и воспаление. Желчный пузырь увеличивается в размере, так как желчь не имеет путей оттока и скапливается в желчном пузыре, растягивая его. Рядом с пузырем может быть обнаружена свободная жидкость.
Хронический холецистит протекает без закупорки желчевыводящих путей, боли при нем тупые и непостоянные. Иногда процесс может обостряться и проходить по типу острой печеночной колики. При хроническом холецистите обнаруживается большое скопление камней в желчном пузыре, ограниченное или диффузное утолщение стенок пузыря, вызванное патогенной микрофлорой. Иногда при длительном течении хронического холецистита обнаруживается уменьшение размеров пузыря, его сморщивание. Стенки могут иметь повышенную эхогенность из-за отложения солей кальция (так называемый «фарфоровый» желчный пузырь). Прогноз в данном случае неблагоприятен, заболевание может привести к раку.
Лечение холецистита обычно хирургическое. Консервативное лечение не всегда эффективно, поэтому при повторных обострениях проводят лапароскопическую операцию по удалению желчного пузыря. При этом совершается небольшой разрез (до 5 см в длину) передней брюшной стенки и удаление желчного пузыря под контролем специальной внутрибрюшной камеры. Без желчного пузыря рекомендуется придерживаться определенной диеты, однако его отсутствие не влияет на качество жизни.
Полипы желчного пузыря представляют собой разрастания слизистой оболочки желчного пузыря, которые выступают в его просвет. Они обычно не вызывают симптомов и не приводят к осложнениям. Обнаруживаются полипы случайно при ультразвуковом исследовании брюшной полости.
Выделяют следующие разновидности полипов желчного пузыря:
- Холестериновый полип. Такой вид полипа образуется из-за того, что слизистая оболочка накапливает отложения холестерина.
- Папиллома. Представляет собой доброкачественную опухоль слизистой оболочки, имеющую ножку и выглядящую в виде сосочков.
- Аденоматозный полип. Также является доброкачественной опухолью, но состоит из железистой ткани.
- Грануляционный полип. Грануляции образуются при травме слизистой, например, желчными камнями. Их образование говорит о наличии воспаления в желчном пузыре.
Полип на УЗИ представляет собой округлое образование, прилегающее к одной из стенок желчного пузыря. При изменении положения тела контакт полипа со стенкой сохраняется. Полип является более эхогенным по сравнению с содержимым желчного пузыря. Размер полипа не превышает 5 мм. Если его размеры превышают 5 мм, то образование принимают за опухоль, а при размерах более 10 мм она с высокой вероятностью является злокачественной. Поджелудочная железа представляет собой орган, выполняющий функции пищеварения и синтеза гормонов. В поджелудочной железе образуются практически все ферменты, необходимые для переваривания белков и углеводов (трипсин, амилаза и другие), а также инсулин — гормон, регулирующий уровень сахара в крови.
При проведении УЗИ брюшной полости всегда исследуется размер, форма поджелудочной железы. Огромное внимание уделяется строению поджелудочной железы. Исследование поджелудочной железы представляет особую важность, поскольку ее заболевания говорят о серьезных нарушениях во всем желудочно-кишечном тракте. К заболеваниям поджелудочной железы, которые можно диагностировать на УЗИ относятся острый и хронический панкреатит, опухоли, кисты, врожденные аномалии.
Поджелудочная железа расположена позади желудка. В строении поджелудочной железы выделяют головку и хвост. Головка расположена чуть левее оси симметрии человеческого тела, она окружена двенадцатиперстной кишкой. Хвост поджелудочной железы находится левее, выше и тянется к корню селезенки. Между головкой и хвостом выделяют тело поджелудочной железы. Протоки, по которым пищеварительные ферменты поступают в желудочно-кишечный тракт, открываются вместе с общим желчным протоком в двенадцатиперстную кишку. Поджелудочная железа исследуется в верхней продольной и поперечной плоскости брюшной полости. УЗИ поджелудочной железы выполняется с небольшим давлением датчика, которое в норме не должно вызывать неприятных болевых ощущений. При глубокой пальпации орган является подвижным, эластичной консистенции. Если поджелудочная железа закрыта воздухом, то можно выпить 500 мл жидкости небольшими глотками для улучшения визуализации.
На УЗИ поджелудочная железа представляет собой узкий продолговатый S-образный орган, ограниченный двенадцатиперстной кишкой и селезенкой. В норме она имеет однородную структуру на УЗИ, чуть более эхогенную по сравнению с печенью. Эхогенность поджелудочной железы повышена у пожилых людей. Изменения эхогенности обусловлены жировыми включениями в клетках поджелудочной железы, что наблюдается при старении организма.
Поджелудочная железа имеет небольшие размеры, но продолговатую форму. Размеры поджелудочной железы измеряют в продольной и поперечной плоскости. В качестве ориентиров используют сосуды верхнего этажа брюшной полости. Например, головку поджелудочной железы измеряют в области прохождения нижней полой вены. Головка имеет размеры 25 – 30 мм в диаметре, тело – 15 – 20 мм, а хвост – около 10 мм. Проток поджелудочной железы выглядит как трубчатая структура с эхогенными стенками. Проток является более широким в области головки и уменьшается в направлении хвоста поджелудочной железы. Проток поджелудочной железы имеет диаметр 2 – 3 мм, а в концевой части – 1,5 мм. Иногда диаметр протока увеличивается до 1 мм во время глубокого вдоха.Острый панкреатит представляет собой заболевание, при котором ткань поджелудочной железы разрушается под действием собственных ферментов. При остром панкреатите происходит преждевременная активация пищеварительных ферментов, повреждение и некроз клеток печени. Острый панкреатит в абсолютном большинстве случаев связан с приемом алкоголя. Реже острый панкреатит вызывается заболеваниями желчевыводящих путей, отравлениями или травмами.
Острый панкреатит является опасным заболеванием, которое может привести к быстрому летальному исходу. При остром панкреатите появляются жалобы на сильную боль в животе, тошноту, рвоту, вздутие живота. Ультразвуковое исследование является не единственным, но информативным методом диагностики острого панкреатита.
При остром панкреатите на УЗИ отмечаются следующие признаки:
- увеличение размеров поджелудочной железы;
- снижение эхогенности ткани поджелудочной железы;
- анэхогенные включения, которые представляют собой участки некроза или кровоизлияния;
- расширение протока поджелудочной железы;
- может наблюдаться отек или свободная жидкость в ткани поджелудочной железы (анэхогенные полости).
При остром панкреатите могут быть обнаружены заболевания желчевыводящих путей в случае, если они были определяющей причиной. Лечение острого панкреатита проводится в соответствии с тяжестью состояния пациента. Используется лечебное голодание и препараты, уменьшающие секрецию поджелудочной железы, но в тяжелых случаях проводится хирургическое лечение. Хронический панкреатит является поражением ткани поджелудочной железы, протекающим на основе длительно воздействующих факторов. При этом поджелудочная железа сморщивается, функциональные клетки погибают, в ней образуются полости, камни и рубцы. Хронический панкреатит очень часто связан с хроническим холециститом, язвой двенадцатиперстной кишки и другими заболеваниями желудочно-кишечного тракта.
Признаками хронического панкреатита на УЗИ являются:
- уменьшение размеров поджелудочной железы или нормальные размеры;
- гиперэхогенная структура неправильной формы;
- неровные края контура поджелудочной железы;
- наличие кист в виде анэхогенных структур;
- окаменелости в виде округлых гиперэхогенных структур с акустической тенью;
- расширение протока поджелудочной железы более 3 мм.
Лечение хронического панкреатита должно поводиться комплексно, совместно с лечением всего желудочно-кишечного тракта. В этом плане УЗИ брюшной полости является очень удобным исследованием, так как представляет информацию о состоянии печени, желчного пузыря, желудка и кишечника. Сахарный диабет является гормональным заболеванием, при котором поражается часть поджелудочной железы, вырабатывающая инсулин. Диагностика сахарного диабета должна проводиться как можно раньше, для того чтобы вовремя начать заместительную терапию препаратами инсулина. УЗИ брюшной полости для диагностики сахарного диабета не применяется, поскольку более важными являются показатели сахара в крови. Кроме того, изменения в ткани поджелудочной железы, характерные для сахарного диабета, проявляются только после длительного течения заболевания. В начале сахарного диабета на УЗИ обнаруживается поджелудочная железа нормальной внутренней структуры. Ее размеры незначительно увеличены. Эти изменения не позволяют с уверенностью поставить диагноз сахарного диабета по данным ультразвукового сканирования. При длительном течении сахарного диабета выявляются определенные дистрофические изменения структуры поджелудочной железы.
На УЗИ выявляются следующие признаки поражения поджелудочной железы сахарным диабетом при его длительном течении:
- уменьшение размеров органа;
- неоднородная эхогенность поджелудочной железы;
- появление разрастаний соединительной ткани – склерозирование;
- наличие гипоэхогенных жировых включений в ткани железы – липоматоз.
Сахарный диабет можно успешно контролировать с помощью препаратов и соблюдения правильного питания. Благодаря этому можно предотвратить развитие осложнений сахарного диабета, включающих поражение почек, сосудов, нервной системы. Самыми частыми локальными изменениями поджелудочной железы являются кисты и опухоли поджелудочной железы. Они могут быть как врожденными, так и приобретенными. Кисты и опухоли сопровождают течение как острого, так и хронического панкреатита. Опухоли могут быть доброкачественными, не представляющими угрозы для организма и злокачественными, которые опасны метастазированием и разрушением внутренних органов. Кисты на УЗИ выглядят как анэхогенные образования. Они представляют собой полость в ткани поджелудочной железы, ограниченную эпителиальной стенкой. Содержимым кист поджелудочной железы является кровь, серозная жидкость с содержанием ферментов. Иногда в ней можно обнаружить камни. Кисты при хроническом панкреатите имеют размер до 4 мм. Опухоли, как доброкачественные, так и злокачественные, могут включать кисты.
Карцинома поджелудочной железы является шестой злокачественной опухолью по распространенности в организме человека. УЗИ традиционно считается привычным исследованием для диагностики данного заболевания, однако ультразвуковое исследование эффективно не в 100% случаев. Трудности заключаются в ее обнаружении и отличии от доброкачественных опухолей. Для диагностики карциномы поджелудочной железы также применяются рентгеновские методы (компьютерная томография), лабораторная диагностика крови.
Карцинома на УЗИ создает выпячивания в контуре поджелудочной железы. Она представляет собой равномерное эхогенное образование. На агрессивный инфильтративный рост указывают периферические выросты карциномы. При прорастании в окружающие сосуды с уверенностью можно говорить о злокачественности опухоли. С помощью цветового допплеровского картирования можно увидеть усиленный кровоток вокруг опухоли.
Вернуться к началу страницы
Как проводится узи паховой и пупочной грыжи
УЗИ паховой и пупочной грыжи позволит установить точный диагноз и дифференцирования с другими заболеваниями, сопровождающимися сходной симптоматикой. Поможет определить развитие патологии на начальных стадиях заболевания, когда петли кишечника еще не выходят через грыжевые ворота.
УЗИ паховой и пупочной грыжи позволит установить точный диагноз и дифференцирования с другими заболеваниями, сопровождающимися сходной симптоматикой.
Симптомы заболевания
Паховая грыжа характеризуется возникновением выпячивания в области паха. Сопровождается усилением боли во время движения, натуживания, при кашле. В покое дефект сглаживается и становится практически незаметным. Пациенты жалуются на хронические запоры. Развивается расстройство мочеиспускания — частое, болезненное, появляются боли над лобком.
Возникновение дефекта в области пупка сопровождается расширением пупочного кольца, выпячивание увеличивается в вертикальном положении больного и при выполнении физических работ.
Подготовка
Грыжа на УЗИ легко визуализируется, поскольку отличается поверхностным расположением. Специальная подготовка перед проведением процедуры не требуется.
Скорректировать режим питания следует только в том случае, когда параллельно нужно сделать исследование внутренних органов. При этом последний прием пищи должен быть не позже 18:00 предыдущего вечере. К тому же следует избегать употребления продуктов, имеющих способность вызывать повышенное газообразование в кишечнике.
Как проходит процедура
УЗИ грыжи брюшной полости проводится в положении пациента стоя. Место исследования смазывается специальным гелем для обеспечения хорошего контакта датчика с кожей и улучшения проведения ультразвуковых лучей.
Продолжительность процедуры составляет 10-15 минут. Во время диагностики определяют размер и объем выпячивания, содержимое мешка, наличие спаек и других осложнений.
Узи пупочной области
При проведении УЗИ пупочной грыжи врач не только осматривает местоположение дефекта, но и осуществляет пробу Вальсавы при необходимости. Это нужно для того, чтобы детально рассмотреть его при нетипичном расположении.
УЗИ выпячивания дает возможность предотвратить осложнения, поскольку при попадании в грыжевой мешок петель кишечника существует высокая вероятность ущемления.
Узи паховой грыжи
Для выявления паховой переходной грыжи требуется проведение пробы с натуживанием. Дефекты могут быть прямыми и косыми, в соотношении к паховому каналу. Патология чаще всего встречается у мужчин, чем у женщин. При этом требуется проведение ультразвуковой диагностики не только пахового канала, где обнаружено выпячивание, но и мошонки.
В зависимости от местоположения дефекта выделяют паховые, пахово-мошоночные и пахово-мошоночно-яичковые грыжи. Выпячивание может носить как односторонний, так и двухсторонний характер.
Противопоказания
Ультразвуковая диагностика не имеет никаких противопоказаний к проведению. Единственное исключение составляют заболевания кожи над выпячиванием, в результате чего на эпидермис нельзя наносить гель.
Похожие статьи
(Пока оценок нет) Загрузка…
Диагностика грыжи передней брюшной стенки
У подавляющего числа пациентов диагностика наружных брюшных грыж не представляет особых трудностей. Основной симптом заболевания — наличие опухолевидного образования, которое изменяет свои размеры под влиянием различных факторов. Оно увеличивается в вертикальном положении пациента, при кашле и натуживании, а в горизонтальном положении уменьшается или даже совсем перестаёт определяться. Быстрое изменение размеров вплоть до полного исчезновения позволяет отличить грыжевое выпячивание от иных опухолевидных образований, размеры которых во время осмотра постоянны.
При пальпации неосложнённая грыжа безболезненна, имеет мягкоэластическую консистенцию и обычно свободно вправляется в брюшную полость в горизонтальном положении пациента. После вправления грыжевого содержимого удаётся определить дефект в брюшной стенке — грыжевые ворота. Классическим признаком любых форм грыж, за исключением ущемлённых, служит положительный симптом кашлевого толчка. При покашливании пациента пальцы врача ощущают толчки органа, выходящего в грыжевой мешок.
Определённые трудности в диагностике возникают в начальной стадии заболевания, когда ещё не образовалось заметное на глаз выпячивание. В этот период пациент ощущает умеренные тянущие боли в области формирующейся грыжи. Боли обычно возникают при поднятии тяжести, кашле или натуживании во время дефекации или мочеиспускания. При пальпации обычно удаётся определить дефект брюшной стенки, через который при покашливании или натуживании пациента выходит небольшое опухолевидное образование. В случае затруднений клинической диагностики используют специальные методы исследования. Современная инструментальная диагностика больных с грыжевыми образованиями включает комплекс рентгенологических, ультразвуковых и эндоскопических методов исследования, а также выполнение ряда функциональных проб. Их проводят как для уточнения диагноза, так и для выявления сочетанной патологии органов брюшной полости и сопутствующей сердечно-лёгочной патологии.
Наиболее информативным методом рентгенологической диагностики грыж передней брюшной стенки — рентгеновская КТ. Её применение позволяет решать различные практические задачи — диагностировать грыжевое выпячивание, оценивать характер грыжевого содержимого и размеры грыжевых ворот, проводить дифференциальную диагностику грыж с другими патологическими образованиями, оценивать состояние тканей передней брюшной стенки. Кроме решения диагностических задач, КТ позволяет определить соотношение объёма грыжевого содержимого к общему объёму брюшной полости пациента, что необходимо учитывать при выборе метода пластики и прогнозирования вероятности развития компартмент-синдрома в раннем послеоперационном периоде.
УЗИ — высокоинформативный метод инструментального обследования пациентов с различными видами грыж. Его проведение по своей информативности во многих клинических ситуациях существенно не уступает КТ и позволяет решать аналогичные диагностические задачи. Кроме того, применение допплеровских режимов ультразвукового сканирования позволяет регистрировать различные функциональные и органические изменения органного кровотока, наличие которых может накладывать свой отпечаток на течение раннего послеоперационного периода, в особенности на фоне повышения внутрибрюшного давления после выполнения пластики передней брюшной стенки.
Из рентгеноконтрастных методов исследования в диагностике грыжевых образований наибольшее распространение получила перитонеорентгенография. При её выполнении водорастворимый рентгеноконтрастный препарат вводят в брюшную полость, после чего с помощью ряда технических приёмов (натуживание, надавливание рукой в гипогастрии) добиваются равномерного распределения препарата в различных отделах паховых и подвздошных областей. Применение перитонеорентгенографии позволяет добиться высокой точности в выявлении грыжевых образований нижней части передней брюшной стенки, в определении вида (бедренная, паховая или запирательного канала) и типа (прямая или косая паховая, скользящая паховая) грыжи, степени разрушения задней стенки пахового канала, а также с высокой точностью диагностировать рецидив заболевания. Кроме того, этот метод даёт возможность дифференциальной диагностики ряда таких чрезвычайно схожих с симптомами паховой грыжи клинико-морфологических синдромов, как пубалгия, спортивные паховые боли и расширение входа в бедренный канал. Основными отрицательными моментами перитонеорентгенографии, ограничивающими её применение, служит инвазивность самой манипуляции и возможные аллергические реакции на введение рентгеноконтрастных препаратов в брюшную полость.
Эндоскопические исследования у пациентов с грыжевыми образованиями в основном применяют для выявления сопутствующей патологии органов брюшной полости, коррекцию которой необходимо проводить при выполнении симультанных хирургических вмешательств. И только в наиболее трудных для диагностики наблюдениях прибегают к выполнению диагностической лапароскопии для дифференцирования грыжи от других заболеваний органов брюшной полости.
Один из обязательных методов инструментальной диагностики больных с грыжевыми образованиями больших размеров — спирометрия, выполнение которой позволяет дать оценку функции внешнего дыхания пациента. Спирометрия позволяет оценить вентиляционную способность лёгких, провести измерение минутного объёма дыхания, выполнить анализ изменений скорости потоков воздуха в различных отделах дыхательных путей при выполнении манёвра форсированного дыхания. Оценка функции внешнего дыхания пациента позволяет дать оценку уровня бронхиальной проходимости и провести индивидуальный подбор наиболее подходящего вида пластики передней брюшной стенки и метода анестезии.
B.C. Савельев, Н.А. Кузнецов, С.В. Харитонов
УЗИ паховой и пупочной грыжи у детей и взрослых
Чтобы четко представлять себе, что такое грыжа белой линии живота, необходимо знать особенности анатомии передней брюшной стенки.
Передняя брюшная стенка образована двумя слоями мышц, которые располагаются справа и слева от средней линии живота. Данные мышцы прикрепляются в нижним ребрам, гребням подвздошных костей и позвоночному столбу.
А в центральной части живота мышцы правой и левой половин соединяются друг с другом путем переплетения их сухожилий. Данное сухожильное соединение мышц живота можно образно представить себе в виде шва, которым соединены свободные концы вязаного изделия в одну структуру, например, горловина свитера.
Именно сухожильное переплетение свободных концов брюшных мышц с правой и левой сторон и образует так называемую белую линию живота, которая является своеобразным «сварным» швом, соединяющим мягкие ткани передней брюшной стенки в единую и плотную структуру.
То есть, белая линия живота – это плотное сплетение мышечных сухожилий, удерживающее их на передней брюшной стенке и помогающее им образовывать наружный каркас, защищающий органы брюшной полости от негативного внешнего воздействия.
Белая линия располагается точно посередине живота, проходя от конца грудины до верхней части лобкового симфиза через пупок. То есть, если мысленно от грудины и до лобка нарисовать продольную линию, проходящую через пупок и делящую живот на две равные половинки, то именно под ней и окажется анатомическая структура, называемая белой линией и являющаяся сплетением мышечных сухожилий.
Ширина белой линии живота небольшая и в норме составляет 1 – 2,5 см выше пупка, и уменьшается до 0,2 – 0,3 см на участке ниже пупка.
Название «белая линия живота» данная анатомическая структура получила из-за характерного светло-серого, беловатого цвета образующих ее сухожилий. Белую линию живота также называют апоневрозом.
Грыжа белой линии – это выпячивание наружу подкожной жировой клетчатки и внутренних органов сквозь большие щели между сплетением сухожилий белой линии живота.
Дело в том, что сухожилия белой линии переплетены между собой таким образом, что между ними имеются небольшие щели. В норме они слишком малы для того, чтобы в них мог попасть достаточно крупный кусок подкожной жировой клетчатки или петля кишки, и начал выбухать наружу, растягивая кожу.
Однако при расширении щелей между сплетением сухожилий белой линии, попадание в них кишечных петель, подкожной жировой клетчатки, желудка или других органов брюшной полости становится вполне возможным.
И когда часть какого-либо органа попадает в такую щель в белой линии, она начинает выпячиваться наружу в форме небольшого округлого образования, поскольку кожный покров является недостаточно плотным для их удержания внутри брюшной полости.
И именно такое выпячивание органов брюшной полости сквозь широкую щель между сухожилиями и есть грыжа белой линии живота (см. рисунок 1).
Рисунок 1 – Возможные варианты расположения грыж белой линии живота.
Грыжи белой линии живота чаще всего развиваются у мужчин и женщин в возрасте 20 – 40 лет и составляют 3 – 5% от общего количества наружных грыж. У детей грыжи белой линии живота встречаются относительно редко, и, как правило, являются пупочными.
(hernia epigastrica) – располагаются на участке белой линии живота, идущем от нижнего конца грудины и до пупка. Надпупочные грыжи составляют 70 – 85% от всех грыж белой линии живота;
(параумбиликальные, hernia paraumbilicalis) – располагаются в области пупка и составляют от 0,3 до 1%;
(hernia hypogastrica) – располагаются на участке белой линии живота, идущем от пупка до лобкового симфиза. Подпупочные грыжи составляют по разным данным от 2% до 9% от общего количества грыж белой линии живота.
Одновременно у одного и того же человека может быть одна или несколько грыж белой линии живота. Если грыжа одна, то ее называют единичной, а если их две или более – то множественными. Множественные грыжи белой линии живота встречаются очень редко, как правило, это единичные образования.
По клиническому течению все грыжи белой линии подразделяются на вправимые, невправимые и ущемленные. Вправимыми грыжами являются такие выпячивания структур брюшной полости, которые можно легко заправить обратно, не повредив каких-либо органов или тканей.
Однако при напряжении мышц брюшного пресса (например, при кашле, чихании, дефекации, подъеме тяжестей и т. д.) вправленные структуры выпадают снова, если не было произведено хирургического ушивания щелей сухожилий белой линии.
Невправимые грыжи представляют собой такие выпячивания структур брюшной полости, которые невозможно заправить обратно. Невправимые грыжи выбухают постоянно, лишь умеренно увеличиваясь в размерах при натуживании мышц брюшного пресса.
Невправимая грыжа обычно развивается в результате воспаления вправимой и формирования необратимых изменений структуры сухожилий и мягких тканей брюшной полости, выбухающих в щели белой линии.
После воспаления сухожилия становятся твердыми, а просвет щели может суживаться, в результате чего выбухающие органы плотно обхватываются кольцом из утолщенных структур белой линии живота, что не дает им возможности зайти обратно в брюшную полость.
Воспаление грыжи может развиваться на фоне ее ущемления бандажом, попыткой грубого вправления или воздействия иных механических повреждающих факторов.
Кроме того, воспаление грыжи способно стать следствием воспалительного процесса, протекающего в части органа и ткани (например, аппендицит, аднексит и т.
д.), выбухающей в щель между сухожилиями белой линии.
Ущемленными грыжами называются такие образования, при которых выбухающие в щели апоневроза органы и ткани сильно сдавливаются. В результате сдавления грыжи нарушается кровообращение, что провоцирует быстрое прогрессирование воспалительного процесса с отмиранием тканей и его распространением на окружающие органы брюшной полости.
Ущемление грыжи может спровоцировать обширный разлитой перитонит или гангрену.
Грыжа пупочной области
Обычно грыжу диагностируют как у взрослых, так и у детей уже после первичного осмотра пациента. Случается и так, что пациент сам видит у себя образование, решает, что это грыжа и идет к доктору за подтверждением самостоятельно поставленного диагноза.
Исследование ультразвуком позволяет подтвердить наличие пупочной грыжи и выявить осложненные, то есть невправимые небольшие выпячивания, а главное – дифференцировать их от опухолей или лимфоузлов.
Грыжи белой линии живота у детей встречаются крайне редко и, как правило, бывают врожденными. Они формируются из-за нарушения образования сухожильного переплетения брюшных мышц живота еще в утробе матери.
Наиболее часто такие грыжи выявляются у детей в возрасте 2 – 5 лет, когда можно четко увидеть глазами небольшое выпячивание в области белой линии живота.
Размер грыжи зависит от величины щели между сухожилиями.
У детей старше 5 – 7 лет грыжа белой линии живота может быть приобретенной, то есть, сформироваться точно так же, как у взрослого человека.
Разновидности, клиническое течение и методы лечения приобретенной и врожденной грыж белой линии живота у детей точно такие же, как и у взрослых людей. Поэтому данные образования, как правило, не имеют каких-либо отличительных особенностей, которые заставляют рассматривать их отдельно.
Грыжа в медицине явление распространенное. Известно много типов, среди самых распространенных: бедренная, пупочная, паховая, брюшная и послеоперационная.
От возраста наличие этой патологии не зависит – она может появляться как у молодых, так и у пожилых. Некоторые можно вправить, некоторые нет.
В последнем случае нужна операция, так как наличие такого поражения может доставлять массу неудобств и иметь серьезные последствия.
Как подготовиться?
Если пациент планирует дальнейшее обследование брюшной полости, то без подготовки не обойтись. Она будет заключаться в соблюдении определенного режима питания и употребления препаратов, снижающих метеоризм (при необходимости).
Если планируется дальнейшее детальное обследование органов, расположенных в брюшной полости, то без специальной подготовки не обойтись. Ее детали стоит обсудить с врачом, но обычно подготовка – это пищевые ограничения и прием специальных лекарственных средств.
Если же нужно обследовать только зону паховой грыжи, то пациент не нуждается в подготовке.
Подготовка к процедуре
Пупочные грыжи еще носят название «параумбиликальные» и локализуются обычно в околопупочной области. Пупочное кольцо с возрастом может увеличиваться в размерах или быть увеличенным от рождения – что и позволяет органам выпячиваться через ослабленные ткани.
Для лучшей визуализации проблемной области датчик вокруг пупка перемещают по окружности в 360 градусов.
Случается, что грыжа располагается на расстоянии от 2 до 4 см от глубокой области пупка. Это затрудняет осмотр и диагностику выпячивания, так как внутри пупочной щели расположен воздух.
Тогда доктору приходится заполнять пупок проводящим гелем, чтобы ткани, расположенные позади пупка, можно было как следует рассмотреть. Гель уплотняется датчиком, оставшиеся пузырьки воздуха вытесняются, и хорошая визуализация области обеспечена.
Осмотр проходит стоя, что особенно важно для полных и соматически тяжелых пациентов. Дело в том, что в другом положении им сложно сделать маневр Вальсальвы, если доктор посчитает его необходимым.
Маневр заключается в попытке сильного вдоха, причем рот и нос пациента должны быть зажаты. Выпячивание совершает движения вперед-назад, иногда с отклонением вбок.
УЗИ грыжи не требует особой подготовки. Рекомендуется за сутки исключить из рациона продукты питания, способствующие газообразованию: молоко, свежие овощи, бобовые, ржаной хлеб.
Наряду с УЗИ для диагностики грыжи применяются такие методы, как ирригоскопия, герниография и КТ (компьютерная томография). Решение о целесообразности проведения того или иного исследования принимает лечащий врач.
В раздел «Ультразвуковые исследования»
Расшифровка результатов
В протоколе ультразвукового исследования должно быть детальное описание грыжи в области осмотра пупка.
Это актуально для выпячивания любой разновидности, а также для любой другой области исследования.
Шейка и параметры грыжевого мешка должны быть указаны в заключении двух измерениях, что важно для хирурга, определяющего размер сетки.
Важно! Также должна быть указана возможность вправления пупочного выпячивания. Потому, что грыжи, которые вправить нельзя, считаются осложненными и имеют высокий риск ущемления.
Этот вид обследования целесообразен лишь тогда, когда грыжевой мешок уже наполнен содержимым – при этом УЗИ покажет наличие мешка и степень его полноты. Для точного диагноза понадобится узнать, что именно наполняет грыжевой мешок.
Кроме того, доктору необходимо учесть разницу в анатомических особенностях обследования паховой грыжи у мужчин, и у женщин. У представителей сильного пола для выяснения характера содержимого мешка врач исследует мошонку, паховые каналы и область брюшины.
На экране визуализируется грыжа с содержимым грыжевого мешка, семенные канатики и яичко.
В ходе дополнительного осмотра можно получить исчерпывающую информацию о состоянии прилежащих органов, о расположении грыжи и ее особенностях. Все это имеет важное диагностическое значение в дифференцировании паховых грыж от других патологий.
При осмотре женщин на предмет паховой грыжи, исследуются органы малого таза, что необходимо для выяснения содержимого грыжевого мешка.
Строение грыжи белой линии живота
Снаружи грыжа выглядит как небольшое округлое выпячивание в области белой линии живота. Выпячивание может уменьшаться в положении лежа и увеличиваться при натуживании мышц брюшного пресса, например, при кашле, чихании, подъеме тяжестей и т.д. Однако под кожей в этом выпячивании находятся органы и ткани, выпавшие из брюшной полости и составляющие собственно грыжу.
Грыжа белой линии живота состоит из трех основных анатомических элементов:
- Грыжевой мешок;
- Содержимое грыжевого мешка;
- Грыжевые ворота.
Грыжевой мешок – это образованное подкожной жировой клетчаткой и брюшиной выпячивание в щель белой линии живота. Выпячивание имеет форму мешка и потому получило соответствующее название.
В такой грыжевой мешок со временем попадают ткани и органы брюшной полости, выбухая наружу. Именно эти органы и ткани составляют содержимое грыжевого мешка.
Однако в грыжевом мешке не всегда имеется содержимое. Так, если в мешок еще не попали какие-либо органы или ткани, то он пустой, то есть, не имеющий содержимого.
Грыжевые ворота представляют собой границы щели, образованные разошедшимися сухожилиями мышц живота.
Помимо указанных структур любая грыжа сверху остается покрыта кожей и серозной оболочкой, которые не разрываются, а просто сильно растягиваются.
Причины грыжи
Формирование любой грыжи, в том числе белой линии, представляет собой сложный патологический процесс, в основе которого лежат причинные факторы, связанные с недостаточной функциональной полноценностью сухожилий и соединительной ткани.
ЧИТАЙТЕ ТАКЖЕ: Ущемление грыжи живота лечение и симптомы
То есть, основной причиной развития грыжи белой линии живота считается анатомическая слабость сухожильных волокон, которая может быть приобретенной или врожденной.
Из-за появившейся слабости сухожилий они истончаются, среди соединительных сплетений появляются большие щели и развивается диастаз (расхождение прямых мышц живота).
В образовавшиеся щели между сухожилиями начинает сначала выбухать подкожная жировая клетчатка, а затем и органы брюшной полости. Когда в щель попадет часть какого-либо органа, грыжа считается полностью сформировавшейся.
Однако развитие функциональной недостаточности соединительной ткани (слабости сухожилий) происходит постепенно, под влиянием так называемых предрасполагающих факторов, которые, в принципе, также можно считать косвенными причинами грыжи белой линии живота.
Предрасполагающие факторы развития слабости сухожилий и соединительной ткани живота делят на две большие группы:1. Факторы, вызывающие повышение внутрибрюшного давления;2.
Факторы, ослабляющие брюшную стенку.
К факторам, повышающим внутрибрюшное давление относят следующие:
- Тяжелый физический труд;
- Тяжелые роды;
- Повторные роды;
- Хронический запор;
- Сильный продолжительный кашель;
- Беременность;
- Асцит;
- Затруднение мочеиспускания при стриктурах уретры или аденоме простаты;
- Длительный плач и крик у младенцев.
- Тяжелые и длительные болезни, истощающие человека;
- Похудение;
- Операции на органах брюшной полости;
- Ожирение;
- Травмы живота.
Для развития грыжи необходимо сначала длительное воздействие предрасполагающих факторов (и повышающих внутрибрюшное
, и ослабляющих стенку живота), которое приведет к слабости сухожилий и мышц передней брюшной стенки, и образованию щелей и просветов между их волокнами.
Затем в уже образовавшиеся щели под влиянием все тех же предрасполагающих факторов начнут проталкиваться органы и ткани брюшной полости, формируя собственно грыжу.
Обычно процесс образования грыжи белой линии живота длительный. Однако в единичных случаях возможно одномоментное быстрое образование грыжи, например, при подъеме очень тяжелого предмета или сильном напряжении всего тела.
Пупочная грыжа развивается из-за неправильно развития мышц. Появляется она в первые месяцы у детей, чаще у девочек. Внутрибрюшное давление при плаче или вздутии живота приводит к расширению кольца, куда выпадает кишка.
У взрослых повышенный риск развития патологии появляется после 50 лет. Многочисленные роды, ожирения приводят к ослаблению мышц пресса.
Причиной формирования грыжи служит врожденная либо приобретенная анатомическая слабость соединительнотканных волокон белой линии живота, что сопровождается ее истончением, расширением, появлением щелевидных отверстий и диастазом (расхождением) прямых мышц живота.
У детей причиной образования грыжи белой линии живота выступает физиологическое недоразвитие апоневроза.
Факторами, приводящими к ослаблению соединительной ткани белой линии живота, могут выступать наследственная предрасположенность, ожирение, травмы живота, рубцы после операций.
Если у вас появились частые боли в животе, то это можно считать ярко выраженными симптомами. Боль может появляться даже от незначительных физических нагрузок и даже при кашле.
И если у вас изначально были сильные боли, а потом все стало утихать, то это может означать одно — что болезнь перешла в следующую стадию, и просто обязательно нужно сделать УЗИ брюшной полости.
Снижению боли служит увеличение грыжи. Признаком может служить выпячивание, опухоль может появляться, а потом исчезать или некоторое время можно будет вправлять самостоятельно.
Образование грыжи сулит следующее: у вас начнется постоянная рвота и запоры, будет затруднено мочеиспускание. Если это паховая грыжа, то боль будет не уменьшаться, а только возрастать.
При грыже пищевода визуально ничего проявляться не будет, но у вас постоянно будет колоть в груди с сопровождением изжоги. .
Грыжа брюшной полости бывает двух видов — которые можно самостоятельно вправить, и которые уже не вправятся даже в лежачем положении. Ущемление грыжи будет сопровождаться резкой и сильной болью, а если ее пощупать, то она будет каменной.
Произойдет нарушение кровообращения. Причиной такой болезни является врожденная или приобретенная патология.
Если у вас начались первые признаки, то физические нагрузки поспособствуют ускорению процесса, лучше сразу обратиться в больницу. .
Разновидности грыж:
- паховая грыжа;
- бедренная грыжа;
- пупочная грыжа;
- надчревная грыжа;
- послеоперационная грыжа;
- внутренняя грыжа.
В каких случая назначают мужчинам и женщинам?
Если говорить о характере распространения пупочных грыж у взрослых, то больше всего ей подвержены рожавшие женщины.
Провоцирующим фактором является ослабление пупочного кольца во время беременности.
Женщины страдают пупочными грыжами в пять раз чаще, чем представители сильного пола.
Статистика гласит, что 70% всех заболеваний грыж брюшной полости составляет именно паховая грыжа. Это касается как взрослых, так и детей.
Патология больше характерна для мужчин: из 5 случаев заболевания только один будет у пациентки женского пола. Хотя факторы, которые влияют на развитие болезни, характерны для представителей обоих полов и встречаются примерно поровну как у мужчин, так и у женщин. Среди факторов развития паховых грыж:
- анатомические особенности строения организма;
- наследственная предрасположенность;
- склонность к длительным запорам;
- нарушение нервных связей в мышцах пресса, вследствие чего наступила их атрофия;
- непроходящий кашель;
- значительные спортивные нагрузки или тяжелый физический труд;
- тяжелые или частые роды.
Противопоказания и особенности метода
Процедура ультразвукового обследования пупочного кольца не имеет противопоказаний, за исключением кожных заболеваний, которые могут препятствовать нанесению геля с последующим исследованием датчиком области обследования.
Ультразвуковая диагностика не имеет противопоказаний, а по технологии проведения совершенно идентична аналогичным обследованиям других органов.
Если врач считает нужным уточнить параметры патологии, он может направить пациента на дополнительное обследование паховых каналов и мошонки, либо малого таза, брюшной полости и мочевого пузыря.
УЗИ брюшной полости – исследование, которое часто проводится в современной медицине. Это связано с большой распространенностью болезней желудочно-кишечного тракта и органов, участвующих в пищеварении. При современном темпе жизни людям приходится нарушать режим
, что провоцирует различные заболевания. Вместе с тем ультразвуковое исследование позволяет быстро и довольно точно обследовать все органы брюшной полости и установить характер патологии.
Цель проведения УЗИ брюшной полости
Проведение УЗИ брюшной полости преследует несколько целей. Основным предназначением УЗИ брюшной полости является помощь в установлении правильного диагноза при наличии симптомов и жалоб со стороны пациента.
Однако болезнь гораздо легче предотвратить, чем лечить, поэтому УЗИ брюшной полости может и должно быть проведено в профилактических целях. Кроме того, ультразвуковое исследование проводится для наблюдения за состоянием внутренних органов в динамике.
Целями проведения УЗИ брюшной полости являются:
- Профилактическое обследование внутренних органов. Рекомендуется выполнение профилактического обследования раз в три года, начиная с 21-летнего возраста.
- Исключение или подтверждение заболеваний органов брюшной полости. В этом случае УЗИ проводится для установления диагноза и выбора тактики лечения.
- Наблюдение за хроническими процессами. При некоторых заболеваниях придерживаются выжидательной тактики, так как их лечение представляет большой риск. При этом проводится обследование органов примерно раз в полгода.
- Помощь в выполнении диагностических и лечебных процедур.Пункция кист, абсцессов, забор кусочка тканей (биопсия) выполняются под контролем ультразвукового датчика.
- Послеоперационное наблюдение. Успешность операций, проведенных на брюшной полости, оценивается с помощью живого обследования, а также с помощью УЗИ.
Таким образом, УЗИ брюшной полости проводится для разных целей. Учитывая его безопасность, ультразвуковое исследование можно проводить неограниченное количество раз. УЗИ можно проводить также и по собственной инициативе, для того чтобы удостовериться в хорошем состоянии внутренних органов.
Показания к УЗИ брюшной полости. При каких симптомах следует обратиться к врачу и пройти УЗИ брюшной полости?
Симптомы заболевания
Неосложненная абдоминальная грыжа передней брюшной стенки без непроходимости или гангрены имеет типичную симптоматику у каждого больного. Диагностируется она врачом при осмотре, дополнительно может назначаться УЗИ.
Блуждающая грыжа в брюшной полости более опасна, она проявляет слабые симптомы, но в любой момент может произойти ущемление.
Как определить грыжу живота по внешним проявлениям и ощущениям:
- слабая болезненность в области образования;
- иррадиации боли в промежность, поясницу, семенной канатик, половые губы;
- усиление неприятных ощущений во время напряжения мышц;
- выпирание грыжи во время кашля (симптом кашлевого толчка);
- уменьшение или полное вправление грыжи в лежачем положении;
- запор, урчание в животе, скопление газов, реже тошнота и рвота;
- при внутренней грыже тревожит изжога, икота, боль за грудиной.
Признаки внутренней грыжи живота:
- нарушение функции органа, попавшего в мешок;
- тестообразная консистенция стенки;
- увеличение пахового канала;
- задержка мочеиспускания, отсутствие стула.
На начальных этапах грыжа белой линии протекает бессимптомно. Человек может ощущать только небольшое выпячивание на белой линии живота, которое образуется или увеличивается при напряжении мышц брюшного пресса и полностью исчезает или уменьшается в размерах в покое или при переводе тела в горизонтальное положение.
Вправимая грыжа обычно уменьшается в положении лежа, а невправимая – практически не изменяется в размерах. При аккуратном надавливании на вправимое грыжевое выпячивание оно уходит в брюшную полость.
А невправимая грыжа даже при сильном надавливании не уходит в брюшную полость, не изменяет своих размеров и конфигурации.
Постепенно выбухание становится болезненным и более заметным. Боль при грыже белой линии живота обычно локализуется в эпигастрии (области желудка), однако может иррадиировать в подреберье, в лопатку, в поясницу, в глубину брюшной полости.
Болевое ощущение может иметь различный характер – ноющий, колющий, тянущий, режущий и т.д.
Болезненность усиливается после приема пищи или выпивания большого количества жидкости, а также при физических нагрузках, кашле, чихании, дефекации и других действиях, связанных с повышением внутрибрюшного давления.
Помимо болезненности в области грыжи может ощущаться легкое покалывание. После ослабления напряжения брюшной стенки болезненность, как правило, уменьшается или совсем исчезает.
Основной признак грыжи – выпячивание за брюшной стенкой. Первое время оно небольшое и легко вправляется, но может появиться чувство распирания и дискомфорт в этой области.
Образование увеличивается при повышении внутреннего давления (кашель, дефекация). Болевой синдром увеличивается после физических нагрузок и приема пищи.
- Асимметричное увеличение мошонки в том случае, когда грыжа односторонняя.
- Отклонение полового члена в здоровую сторону.
- При больших размерах грыжи половой член может быть практически полностью «спрятан» в мошонке и складках кожи.
- У девочек – безболезненное увеличение одной половой губы.
- Хирург попробует ввести кончик пальца в паховый канал и попросит покашлять. При этом он почувствует толчки внутренних органов в направлении из брюшной полости наружу. Это называется «положительный симптом кашлевого толчка».
Иногда пациентов беспокоят ноющие боли на стороне выпячивания, проблемы с пищеварением или мочеиспусканием, в зависимости от того, какой именно орган опускается в грыжевой мешок.
Основным симптомом наружной грыжи живота является наличие выпячивания (припухлости), которое имеет округлую форму, тестообразную консистенцию, может самостоятельно вправляться в горизонтальном положении или при незначительном надавливании пальцем.
На начальных этапах грыжа, как правило, безболезненна, а после ее вправления можно пропальпировать ворота грыжи — чаще всего это щелевидной или округлой формы дефект брюшной стенки.
Размеры грыжевого мешка могут быть различными — встречаются грыжи от нескольких миллиметров до десятков сантиметров (так называемые гигантские грыжи). Если содержимым грыжи является петля кишки, при ее аускультации можно услышать урчание, связанное с перистальтикой, а при перкуссии — характерный тимпанический звук.
Характерным для грыжи живота является симптом «кашлевого толчка». Если попросить больного покашлять и одновременно приложить руку к грыжевому выпячиванию, можно почувствовать толчок.
Это свидетельствует, что полость грыжи сообщается с брюшной полостью. Отсутствие передачи кашлевого толчка может свидетельствовать об ущемлении грыжи.
При наличии длительно существующей грыжи больной может жаловаться также на диспепсические расстройства — изжогу, тошноту, запоры, отрыжку, вздутие или чувство тяжести. В некоторых случаях наблюдаются нарушения мочеиспускания.
Типичными местами, где может появиться наружная брюшная грыжа, являются:
- пупок (пупочное кольцо);
- белая (срединная) линия живота;
- область паха;
- передняя поверхность бедра;
- послеоперационные рубцы на животе.
Отдельно следует уметь распознать симптомы ущемления грыжи, так как данное состояние относится к разряду неотложных и требует немедленного хирургического лечения.
При ущемлении грыжевой мешок зажимается грыжевыми воротами, что сопровождается нарушением кровоснабжения выпяченного органа или его участка с последующим развитием ишемии и некроза тканей.
В ряде случаев грыжа белой линии живота ничем себя не проявляет и обнаруживается случайно. Первым и основным признаком заболевания, как правило, служит болезненное выбухание вдоль белой линии живота.
Конечно, самым видимым признаком является образование уплотнения, шишки, которую можно прощупать самостоятельно. Грыжу сопровождают болезненные ощущения во время физической активности или при кашле.
Когда грыжа начинает увеличиваться в размерах, болевые ощущения становятся менее сильными. Это не значит, что можно забыть о проблеме и не обращаться к врачу, потому как дальнейшими симптомами становятся: тошнота, вздутие живота, рвота, снижение аппетита и общее ухудшение самочувствия человека.
Клиническая диагностика грыжи включает в себя:
- Пальпация. Во время пальпации грыжа неосложненной формы мягкая и легко вправляется. Болезненных ощущений не вызывает.
- Рентгеновская компьютерная томография (КТ). Один из наиболее информативных способов рентгенологической диагностики грыжи. Благодаря КТ можно определить характер содержимого грыжи и его объем относительно общего объема брюшины.
- УЗИ брюшной полости. Высокоинформативный способ диагностирования грыжи. Позволяет определить точное место образования грыжи, размер, форму, а также наличие изменений кровотока.
- Эндоскопическое исследование. В редких случаях, когда трудно продиагностировать грыжу, прибегают к способу диагностической лапароскопии, чтобы исключить другие заболевания внутренних органов брюшной полости.
Чаще всего, диагностируют, так называемые, наружные грыжи. К ним относятся пупочные, паховые и бедренные.
Реже, внутренние: предбрюшинные, внутрибрюшинные. Совсем редко встречается блуждающая или скользящая грыжа.
ЧИТАЙТЕ ТАКЖЕ: Околопупочная грыжа у взрослых — Всё о лечении грыжи
Появиться грыжа может и у человека с повышенной физической активностью и у людей, ведущих малоактивный образ жизни.
Диагностика болезни
- обследование у врача;
- УЗИ;
- прохождение ирригоскопии;
- герниографиия;
- обследование у хирурга.
Существует несколько этапов осмотра больного хирургом для уточнения диагноза. Нередко, дополнительно хирург назначает УЗИ для подтверждения диагноза.
Вначале врач делает осмотр паховой зоны. И проводит опрос пациента для уточнения таких моментов, как: есть ли боли в паху, период грыжевого проявления, какие нагрузки испытывает пациент в быту и в профессиональной деятельности.
Проявления ПГр в ряде случает незаметно для больного. В других случаях человек ощущает боли ноющего характера внизу живота. Возможно их усиление при физических нагрузках. Бывает легкое перенапряжение уже провоцирует грыжу к проявлению.
Ультразвуковое исследование печени и желчевыводящих путей проводится при большинстве заболеваний названных органов. УЗИ печени проводят первым среди всех методов лучевой диагностики, поскольку такой метод исследования дает почти всю необходимую информацию без риска нанести вред пациенту.
Рентгеновские методы применяют только по строгим показаниям.
- боль в правом подреберье;
- желтушность кожных покровов;
С помощью ультразвукового метода можно поставить диагноз большинства заболеваний печени, таких как острый или хронический
, опухоли печени,
. Иногда для уточнения диагноза прибегают к дополнительным методам обследования печени. К ним относятся
, диагностическая хирургическая операция.
УЗИ печени в норме. Анатомия и признаки ультразвуковой картины печени
Печень является жизненно важным органом, выполняющим большое количество различных функций. Самыми важными из них являются обезвреживание различных токсинов, синтез белков крови и
, продукция желчи, кроветворение у плода. Печень расположена в правом подреберье и состоит из левой и правой доли, которые делятся на относительно самостоятельные сегменты.
Функциональной единицей печени является печеночная долька. Кровоснабжение и отток желчи происходит в области ворот печени, где находится так называемая печеночная триада.
- воротная вена, диаметром от 0,9 до 1,4 см;
- печеночная артерия, имеющая диаметр 0,5 см;
- общий желчный проток, диаметр которого составляет 0,7 см.
Ультразвуковое сканирование печени производится в правой верхней части стенки живота. Сканирование проводится в сагиттальной, поперечной и косых плоскостях.
Верхний край печени находится за ребрами, поэтому датчик обязательно помещается и в межреберные промежутки. Нормальная печень выглядит как однородная эхогенная структура, поскольку вся паренхима печени состоит из печеночных долек.
Эхогенность печени является средней, именно с ее плотностью сравниваются все другие органы брюшной полости. В однородной картине печени также встречаются участки гипоэхогенности, соответствующие воротной вене и венозному руслу печени.
Как известно, вены печени имеют больший диаметр, чем артерии, поэтому они лучше видны на УЗИ. При проведении пробы Вальсальвы печеночные вены расширяются.
Проба Вальсальвы заключается в попытке сделать форсированный выдох с закрытым ртом и носом.
На УЗИ также следует отличать квадратную и хвостатую доли печени, которые меньше левой и правой долей. Хвостатая и квадратная доли расположены спереди и сзади от ворот печени.
В поперечном сечении хвостатая доля должна быть меньше 2/3 правой доли печени. Хвостатая и квадратная доли имеют среднюю эхогенность, но их можно ошибочно принять за опухоли.
Ворота печени являются анэхогенными в области просвета сосудов, так как жидкость в их просвете полностью поглощает ультразвуковые колебания. Для изучения ворот печени пациент ложится на левый бок, в то время как датчик располагается в поперечной плоскости.
Размеры печени у взрослых и детей в норме
Размеры печени имеют огромное значение в диагностике различных заболеваний. Клиническое обследование пациента обязательно включает определение ее границ и размеров путем пальпации.
Однако с помощью УЗИ размеры печени определяются гораздо точнее. Увеличение печени, как и ее уменьшение, являются признаками заболеваний.
Однако при оценке результатов следует учитывать большие индивидуальные различия в размерах печени, которые зависят от наследственных факторов и сложения тела пациента.
Печень имеет неправильную форму, поэтому ее измеряют в нескольких местах — по средней линии тела и по среднеключичной линии. Средняя линия тела является осью симметрии тела.
Среднеключичная линия ей параллельна, но проходит через середину ключицы. Длину (продольный размер печени) определяют от высшей точки купола диафрагмы до нижнего края печени.
- продольный размер по среднеключичной линии — 10,5 см;
- продольный размер по средней линии тела – 8,3 см;
- переднезадний размер по среднеключичной линии — 8,1 см;
- переднезадний размер по средней линии – 5,7 см.
Из-за анатомических различий допускается отклонение приведенных значений на 1,5 сантиметра, причем как в меньшую, так и в большую сторону. У детей печень на УЗИ имеет такие же признаки, что и у взрослых, но видна обычно лучше из-за меньших размеров и более тонкого слоя жировой клетчатки.
| Возраст | новорожденный | 1 год | 3 года | 5 лет | 8 лет | 12 лет | 15 лет |
| Длина печени (см) | 6,4 | 7,9 | 8,6 | 10,0 | 10,5 | 11,5 | 11,8 |
Гепатомегалия на УЗИ печени
Гепатомегалией называют состояние, при котором печень увеличена в размере. На УЗИ признаком гепатомегалии является определение ее продольного размера по среднеключичной линии более 12 сантиметров.
Гепатомегалия встречается при большом количестве заболеваний и может быть вызвана большим количеством причин.
Таким образом, для установления точных причин гепатомегалии необходимо обладать полной информацией о пациенте. УЗИ печени помогает исключить некоторые заболевания, но для верного лечения нужен полноценный анализ всех диагностических данных.
Повышенная и сниженная эхогенность печени на УЗИ. Острый и хронический гепатит на УЗИ
В норме эхогенность печени является однородной. Это позволяет считать ее эталоном и сравнивать с плотностью структур других органов брюшной полости.
Изменение эхогенности печени говорит об изменениях в ее клеточной структуре. Этот признак имеет наибольшее значение в выявлении заболеваний печени с помощью ультразвука.
Острый гепатит является вирусным заболеванием, которое протекает по типу пищевой
. При остром гепатите наблюдается интоксикация организма, в некоторых случаях
, жар, тошнота. Острый гепатит заканчивается полным выздоровлением больного, однако в некоторых случаях он переходит в хроническую форму.
На УЗИ характерными признаками острого гепатита являются увеличение печени и селезенки, небольшое повышение эхогенности печеночной паренхимы. Лимфатические узлы у ворот печени увеличены.
Желчный пузырь пустой, так как печень временно снижает продукцию желчи, и имеет утолщенные стенки из-за воспалительного отека.
Хронический гепатит вызывается вирусной инфекцией, передающейся через кровь. Длительное течение хронического гепатита отличается бессимптомным течением, но приводит в большинстве случаев к циррозу или к формированию злокачественных опухолей печени.
Грубость рисунка печени на УЗИ зависит от длительности течения хронического гепатита и наличия обострений. Хронический гепатит отличает незначительное расширение воротной вены (более 15 мм в диаметре) и выраженный дольчатый рисунок печеночной паренхимы.
Она объясняется уплотнением соединительной ткани, находящейся между дольками печени. В здоровой печени соединительная ткань очень тонкая и не видна на УЗИ.
Цирроз печени на УЗИ
Цирроз печени представляет собой хроническое заболевание, которое выражается в замещении паренхимы печени фиброзной тканью. Это происходит в результате действия различных факторов, но всегда приводит к одинаковому исходу – полной
. Для предотвращения цирроза печени требуется лечение заболеваний печени на более ранних стадиях.
Цирроз является терминальной стадией поражения паренхимы почек. Очень хорошо изучены признаки цирроза, проявляющиеся на ультразвуковом исследовании. При циррозе поражается не только паренхима, но также от функциональной недостаточности печени страдают и окружающие ткани.
- пятнистая структура паренхимы;
- повышение эхогенности паренхимы;
- дефекты капсулы печени (прерывистость);
- дольчатость паренхимы;
- гепатомегалия, а в поздней стадии – уменьшение размеров печени;
- расширение печеночных вен и нижней полой вены;
- отсутствие изменения просвета печеночных вен при дыхании;
- увеличение селезенки;
- асцит (скопление свободной жидкости в брюшной полости).
Цирроз печени является необратимым состоянием, для его лечения необходима
печени. Для продления жизни пациента при циррозе используется диета и лекарства, защищающие клетки печени от разрушения.
Расширение портальной вены. Портальная гипертензия. Асцит (скопление жидкости в брюшной полости) на УЗИ
Кровь попадает в печень по двум сосудам – портальной (
воротной
) вене и печеночной артерии. Воротная вена является сосудом, в который впадает венозный кровоток от всех органов брюшной полости. Проходя в печени фильтрацию, венозная кровь по печеночным венам попадает в нижнюю полую вену и направляется в
При заболеваниях печени (например, при хроническом гепатите) происходит гибель печеночных клеток и их замена на соединительную ткань. Это приводит к затруднению кровотока в печени, из-за чего в воротной вене повышается давление и она расширяется.
Это явление носит название портальной гипертензии. Без устранения фактора, вызвавшего гибель гепатоцитов (клеток печени) такое состояние не поддается лечению.
- расширение портальной вены более 11 мм внутри печени и более 15 мм вне печени;
- отсутствие вариации просвета воротной вены при дыхании и пробе Вальсальвы;
- расширение и ригидность вен, впадающих в портальную вену (желудочных, брыжеечных);
- скорость кровотока в портальной вене на дуплексном УЗИ с цветовым допплеровским картированием (ЦДЭ) уменьшается до 10 см/с (в норме составляет 18 – 20 см/с).
В тяжелых случаях портальная гипертензия вызывает очень неприятные симптомы. Первый из них – это перенаправление венозного кровотока.
Венозная кровь начинает циркулировать не через печень, а через поверхностные вены, расположенные в коже. Синие вздутые вены выглядят как «голова медузы» при осмотре живота.
Расширение вен пищевода грозит их разрывом и внутренним
. Самым сложным осложнением портальной гипертензии является асцит.
Асцит представляет собой выход свободной жидкости из венозного кровотока в брюшную полость. Ее объем может составлять до 25 литров.
На УЗИ асцит выглядит как обширная анэхогенная область с редкими эхогенными включениями. Эта жидкость может спонтанно инфицироваться, однако даже ее извлечение не приносит облегчения, поскольку она образуется вновь.
Для лечения необходимо устранить причину повреждения печени или выполнить ее трансплантацию.
Локальные изменения в ткани печени на УЗИ. Опухоли и кисты печени на УЗИ
На УЗИ печени могут быть выявлены локальные изменения различной эхогенности. Они могут быть различных форм и размеров. Для уверенного различия между ними нужно обладать данными общего
, а также при необходимости проводить дополнительные исследования.
Диагностика грыжи белой линии живота осуществляется на основе общего осмотра в горизонтальном и вертикальном положении тела,
белой линии,
, герниографии или рентгенологического обследования живота.
Тщательный осмотр поверхности живота позволяет увидеть грыжевое выпячивание, которое может увеличиваться при натуживании и в вертикальном положении тела.
Обычно при подозрении на грыжу белой линии живота человека просят лечь на спину и медленно приподнять за счет мышц брюшного пресса верхнюю часть тела.
Имеющаяся грыжа при напряжении мышц живота проявится в виде четкого выбухания. Кроме того, можно попросить человека откинуть туловище назад, поскольку в таком положении грыжа также становится видимой из-за напряжения белой линии живота.
Если грыжа видна и без напряжения мышц брюшного пресса, то ее просто тщательно прощупывают.
Если грыжа еще не видна, то есть, на животе отсутствует четко видимое и хорошо контурированное выпячивание, то врач тщательно пальцами прощупывает всю поверхность белой линии от начала и до конца.
При наличии грыжи под пальцами ощущается расхождение мышц живота и плотное, болезненное образование. В сомнительных случаях врач прослушивает подозреваемое грыжевое образование при помощи стетоскопа.
Над грыжевым мешком обычно прослушивается урчание. Если же данное образование не является грыжей, то урчание над ним не выслушивается.
Для уточнения того, какие именно органы и ткани оказались вовлечены в грыжевой мешок, при необходимости производятся следующие исследования:
- Рентген желудка с барием (рентгеноконтрастным веществом);
- Эзофагогастродуоденоскопия;
- УЗИ белой линии и грыжевого выпячивания;
- Томография органов брюшной полости;
- Герниография (рентген грыжи с контрастным веществом).
Указанные инструментальные обследования производятся не всегда, а только при необходимости.
Диагностика грыжи проводится при осмотре пациента. При этом врач использует методы пальпации (прощупывание), перкуссии (простукивание) и аускультации (прослушивание естественных звуков организма).
При подозрении на патологию «грыжа живота», симптомы соответствующие наблюдаются, то нужно обратиться к специалисту для комплексного обследования организма.
Если опухоль образуется на привычных для грыж местах (области паха, пупка и бедра), болезнь диагностируется легко. Вентральная грыжа узнается по «кашлевому толчку».
Надо положить руку на выпячивание и попросить больного покашлять, при этом должны ощущаться четкие толчки. К способам диагностики относится пальпация грыжевых ворот, ощупывание и постукивание опухоли.
Опухолевидное образование в паху, по белой линии живота, на месте рубца или около пупка должны стать поводом посещения хирурга. Только врач способен определить правильно диагноз, характер грыжи и способ лечения.
Осмотр
Определить наличие патологии можно при обычной осмотре и пальпации. Обязательно проверяют ЖКТ, печень, мочевой пузырь и грудную клетку. Кишечную непроходимость диагностируют при помощи рентгенографии или КТ. Для определения точной локализации могут использовать барий.
Диагностировать некоторые виды выпячиваний можно посредством осмотра и пальпации: пупочная, паховая. В случае осложненных или внутренних выпячиваний необходимо провести дополнительное исследование для определения стадии, локализации и объема патологии.
Инструментальная и лабораторная диагностика грыж брюшной полости включает:
- Рентген: на снимке живота можно увидеть орган, находящийся в грыжевом мешке. Диагностика проводится с использованием контрастного вещества;
- Ультразвуковое исследование: проводится в случае паховой, пупочной, грыжи белой линии живота;
- Общий анализ крови и мочи помогает выявить воспалительный процесс, интоксикацию организма в случае осложнений.
ЧИТАЙТЕ ТАКЖЕ: Позвоночная грыжа — симптомы, причны возникновения, лечение
В диагностике большое значение имеет анамнез жизни больного. Пациенты, чья деятельность связана с тяжелой физической работой, более подвержены повторному появлению недуга и его осложнению.
После лечения таким людям нельзя возвращаться к такой профессии и спорту. Важно выявить и другие причины образования для их устранения.
Предварительный диагноз брюшной грыжи устанавливается врачом-хирургом после осмотра пациента и тщательного сбора анамнеза. Особенное внимание обращается на образ жизни больного, перенесенные ранее операции и заболевания.
Чтобы уточнить, какие именно органы находятся в грыжевом мешке, точные размеры грыжи и ее особенности, применяются инструментальные методы диагностики.
- УЗИ органов живота и грыжевого выпячивания — позволяет не только визуализировать грыжу, но и провести дифференциальную диагностику с другой патологией ЖКТ.
- Герниография — контрастный рентгенологический метод исследования.
Тщательное физикальное обследование позволяет выявить грыжу белой линии живота без существенных трудностей. При пальпации определяется плотное болезненное выпячивание овальной или округлой формы, диаметром от 1 до 12 см, расположенное вдоль белой линии живота.
Грыжевое выпячивание более четко контурирует сквозь переднюю брюшную стенку при откидывании туловища назад, поскольку это связано с напряжением белой линии.
При вправимой грыже белой линии живота можно пропальпировать щелевидные грыжевые ворота. С помощью аускультации выслушивается урчание над грыжевым мешком.
Для уточнения анатомических структур, вовлеченных в грыжевой процесс, проводится рентгенография желудка с барием, гастроскопия (эзофагогастродуоденоскопия), УЗИ грыжевого выпячивания, МСКТ органов брюшной полости. В ряде случаев выполняется герниография — рентеноконтрастное исследование грыжи.
Дифференциальная диагностика грыжи белой линии живота проводится с язвенной болезнью желудка и двенадцатиперстной кишки, панкреатитом, холециститом.
Осложнения грыжи белой линии живота
К осложнениям грыжи белой линии живота относят следующие патологические процессы:
- Воспаление грыжевого мешка и содержимого;
- Ущемление грыжи;
- Странгуляция брыжейки кишки;
- Перитонит;
- Копростаз грыжи;
- Экстрасистолия.
Наиболее частым и широко распространенным осложнением грыжи является воспалительный процесс, поражающий как грыжевой мешок, так и его содержимое. Воспаление обычно провоцируется собственной
, которая застаивается в сдавленном участке органа, оказавшемся в грыжевом мешке. Воспаление может протекать медленно или быстро, однако в завершение данного процесса происходит рубцевание и утолщение тканей грыжевых ворот, а также формирование
. В результате содержимое грыжевого мешка перестает вправляться в брюшную полость, и вправимая грыжа становится невправимой.
Вторым очень частым осложнением является ущемление грыжи, которое развивается следующим образом: при резком напряжении мышц брюшной стенки грыжевые ворота расширяются, в результате чего в них попадает большая часть какого-либо органа.
Затем расширенные ворота резко суживаются, и выпавший орган или его часть не успевают вправиться обратно в брюшную полость. А поскольку отверстие, через которое произошло выпячивание органов или тканей резко сузилось, то оно защемляет содержимое грыжевого мешка.
Обычно ущемление грыжи развивается при резком и внезапном повышении внутрибрюшного давления, например, кашле, чихании, дефекации при запоре и т.д.
Однако если в грыжевом мешке оказалась петля тонкой кишки, то ее ущемление может развиваться по другому механизму. Так, из-за сдавления петли кишки по ней успевают проходить газы и продвигаться пищевой комок, в результате чего содержимое застаивается, участок кишки растягивается и перестает совершать перистальтические сокращения.
Значительно увеличившаяся в размерах петля кишки защемляется в грыжевых воротах.
Если вовремя не обратиться к врачу, то обязательно начнутся осложнения заболевания. Самое страшное и больное что может произойти – это защемление грыжи, которое происходит от физических нагрузок и кашля. Такое может произойти из-за рубца на мешке.
Заключение
У взрослых людей выпячивания органов через пупок, если и встречаются, то это происходит из-за слабости белой линии живота. Важно вовремя обнаружить такую грыжу, потому что она имеет большой риск ущемления, а это чревато сильной болью.
Грыжи, при отсутствии вовремя начатого лечения, способны ущемляться и тогда больному потребуется экстренная госпитализация. Избежать подобных осложнений поможет ультразвуковая диагностика, которую важно проходить также и в целях профилактики.
Способы лечения
Операция
Лечение грыжи белой линии живота только оперативное, поскольку какие-либо консервативные методики при данном заболевании являются неэффективными. Суть оперативного лечения заключается во вскрытии грыжевого мешка с последующим удалением или вправлением выпавших частей органов и тканей обратно в брюшную полость и тщательным восстановлением целостности передней брюшной стенки.
Грыжевой мешок после вскрытия санируют и внимательно осматривают. Если в нем имеются признаки воспалительного процесса, то ткани иссекают и удаляют, не вправляя их обратно в брюшную полость.
После этого полость прикрывают листком брюшины, а поверх нее сшивают листы сухожилий внахлест, формируя из них двойной плотный слой (дубликатуру).
Для усиления сформированного соединения сухожилий белой линии живота часто используют различные варианты пластики. Пластика представляет собой наложение дополнительного слоя материала, который будет усиливать прочность сухожильного соединения белой линии живота.
Для проведения пластики могут использовать собственные ткани, взятые из других частей тела, донорские материалы, полученные от других людей или же различные синтетические сетки.
Наиболее эффективны с точки зрения предупреждения рецидивов грыжи белой линии живота сетчатые протезы, которые растягиваются на участке со слабыми сухожилиями и поддерживают их прочность, не давая им расходиться и образовывать большие щели, в которых может вновь образоваться грыжа.
Ношение бандажа, соблюдение диеты и выполнение упражнений
Бандаж рекомендуется носить только после оперативного лечения грыжи белой линии живота с целью снижения давления на переднюю брюшную стенку и профилактики рецидивов.
Без хирургического вмешательства ношение бандажа для лечения грыжи бесполезно. Бандаж рекомендуется носить минимум 3 – 6 месяцев после оперативного лечения грыжи белой линии живота, а в идеале это следует делать всю жизнь.
До, во время и после оперативного удаления грыжи необходимо соблюдать режим питания, который не вызывает запоров. То есть, в рацион питания необходимо ежедневно включать овощи, фрукты, хлеб из муки грубого помола, мясо, рыбу и молочные продукты.
Необходимо избегать хлебобулочных изделий, макарон, копченого, жареного, маринованного, жирного и других вредных продуктов, которые содержат мало клетчатки и могут провоцировать запор.
Также следует избегать употребления бобовых, поскольку они вызывают усиленное газообразование, которое может растягивать кишку и оказывать сильное давление на переднюю брюшную стенку.
При наличии грыжи белой линии живота заниматься физическими упражнениями нельзя, поскольку любое напряжение мышц пресса может спровоцировать ее ущемление.
Приступать к специальным упражнениям, направленным на укрепление передней брюшной стенки, можно только через 2 – 3 месяца после оперативного удаления грыжи.
Комплекс упражнений должен составить врач лечебной физкультуры с учетом индивидуальных особенностей данного конкретного человека. Помните, что при грыже белой линии живота любые упражнения нужно выполнять без утяжеления (гири, гантели и т.
д.).
Тянуть с лечением грыжи нельзя. При обнаружении признаков грыжи следует сразу же обратиться к врачу-хирургу.
Единственным способом лечения грыжи является операция. Подобная операция называется герниопластикой. Также используются такие термины, как грыжесечение и удаление грыжи. Но герниопластика – более правильное название, так как грыжа в большинстве случаев всё же не удаляется, а вправляется.
Очень редко вентральная грыжа живота исчезает благодаря консервативному лечению. Почти всегда требуется хирургическое вмешательство. Если произошло ущемление внутренних органов, то операция проводится в срочном порядке. Ниже более детально рассмотрим все способы лечения.
class=»fa tie-shortcode-boxicon»> Единственный способ справиться с патологией – удаление грыжи живота путем проведения операции.
Лишь один вид грыжи может исчезнуть самостоятельно – это пупочная у детей до 5 лет. Другие виды, в том числе и вентральная грыжа, сами не исчезнут, более того со временем они будут увеличиваться в размере и создадут серьезную угрозу для здоровья человека.
С проявлением первых симптомов необходимо сразу же обратиться к хирургу. Своевременно проведенная операция дает больше шансов на быстрое восстановление без различных осложнений.
Перед операцией пациент должен пройти обследование и сдать все необходимые анализы. Анализ здоровья больного позволит хирургу назначить подходящий вариант лечения.
Как правило, грыжу живота удаляют с помощью проведения герниопластики. Всего выделяют 3 способа её проведения:
- Натяжная (отверстие на месте удаленной грыжи затягивается собственными тканями).
- Без натяжения (чтобы закрыть отверстие, применяют имплантаты из полипропиленовой сетки).
- Комбинированная (применяют и сетку, и собственные ткани).
Обычно прибегают ко второму способу. Он не растягивает ткани, а сетка из полипропилена обеспечивает надежную защиту, способную выдержать значительные нагрузки.
Также операцию по удалению грыжи можно провести открытым, лапароскопическим и эндоскопическим способами:
- Открытая операция считается классической и проводится путем проведения разреза брюшины, осмотра, непосредственного устранения либо вправления грыжи, установления сетки и зашивания.
- Эндоскопический и лапароскопический способы проведения операции не требуют выполнения разрезов больших размеров. Делается несколько небольших проколов (5 мм). Чтобы образовать рабочее пространство, в брюшину вводится углекислый газ. Затем вводится прибор с фонариком и видеокамерой и специальные манипуляторы, с помощью которых выполняют операцию.
Патология характеризуются сложной аномалией, лечение требует наличие определенных знаний в области топографии зоны и современных методик лечения.
Порядок лечения
Любой тип грыжи лечится только хирургическим вмешательством. Для всех грыж, кроме паховой, используют открытую операцию.
Больным под общим наркозом разрезают область локализации патологии, вскрывают грыжевый мешок, а потом вправляют выпавшие органы. Подробные этапы проиллюстрированы ниже.
Потом врач ушивает края грыжевого дефекта по определенной технологии. Этот этап является наиболее важным, так как будет определять дальнейшие прогнозы по восстановлению и развитию рецидива.
Открытые операции сопровождаются болевым синдромом, рубцами на коже и опасностью инфицирования.
Такие больные носят бандаж и корсет. Однако это временное решение, так как постоянное использование подобных приспособлений приводит к деградации мышц и прогрессированию болезни.
Операции по удалению грыжи практикуют более столетия. В медицинской практике разработано более 400 способов пластики стенок.
Однако из-за натяжения сшитых тканей высока вероятность растяжения рубцовой ткани и рецидива заболевания. Последний встречается в 12-20%, точное значение зависит от размера грыжи и вида операции.
Сейчас активно используются новые методики, которые исключают внутреннее натяжение. Для этого используют специальную сетку, вставленную в проекцию грыжевого кольца.
Паховые грыжи можно лечить закрытым методом – лапароскопической герниопластикой. Врач в проколы вводит длинный инструмент для вшивания сетки в проекцию грыжевого дефекта. Она закроет все возможные места выхода.
Основной вид лечения грыжи живота — хирургический. Бандаж, как консервативную терапию, назначают только при отсутствии осложнений у пожилых людей или пациентам с тяжелыми сопутствующими заболеваниями, то есть тем лицам, для которых проведение операции сопровождается значительным риском.
Оперативное лечение грыжи может проводиться в плановом порядке (после соответствующей подготовки) либо в экстренном. Показанием к неотложному хирургическому вмешательству является защемление грыжи или кишечная непроходимость.
Удаление грыжи брюшной полости выполняется под общим или местным обезболиванием. В ходе операции грыжевой мешок вскрывают, внимательно осматривают его содержимое на предмет наличия участков ишемии (особенно в случаях, когда имело место ущемление грыжи).
Если ткани в грыжевом мешке не изменены, орган вправляется в брюшную полость, после чего производится ушивание грыжевого мешка и пластика ворот грыжи.
Этот этап хирургического вмешательства может быть выполнен как с использованием тканей пациента, так и с помощью искусственных материалов (специальной сетки).
Если в процессе осмотра обнаружены участки мертвой ткани, производится резекция пораженного органа, после чего ушиваются грыжевые ворота.
В послеоперационном периоде особое значение стоит уделить исключению факторов, способствующим повышению внутрибрюшного давления, чтобы не допустить рецидива заболевания впоследующем.
Больным рекомендуется соблюдать диету, предотвращающую запоры и повышенное газообразование, носить бандажа, а также ограничить физические нагрузки.
Основным способом лечения грыжи является хирургический. Пациентам, которым по какой-либо причине нельзя делать операцию (пожилой возраст, тяжелые сопутствующие заболевания, поздние сроки беременности), назначают ношение бандажа.
Операция может происходить в плановом порядке или экстренно. К хирургическим способам лечения грыжи относятся традиционная методика оперативного вмешательства и лапароскопическая герниопластика.
Разница в том, что во втором способе операция проводится через маленькие разрезы и удаление грыжевого мешка проходит несколько другим способом.
Если вы обнаружили грыжу брюшной полости, то самостоятельное лечение ни к чему хорошему не приведет, и лучше сразу обратиться в больницу, так как такая болезнь лечится только хирургическим вмешательством.
При хирургическом вмешательстве используют для закрытия образовавшегося отверстия в брюшной полости сетчатый аллотрансплантат, который изготовляют из гипоаллергенного сырья, так как ткани организма будут неспособны к таким нагрузкам, что приведет к образованию новой грыжи.