Все о влиянии гормонов на структуру предстательной железы
Предстательная железа – непарный орган андроген зависимого типа, входящий в состав эндокринной и половой систем мужского организма. Структура простаты трубчато-альвеолярная, экзокринного характера. Располагается орган в малом тазу, чуть повыше мочевого пузыря.
Ключевые особенности органа
Для предстательной железы характерна выработка секрета, который входит в структуру семенной жидкости. Сам по себе простатический секрет содержит массу веществ, благотворно влияющий на качество спермы и функциональные свойства сперматозоидов.
В состав секрета входят:
- ферменты различных групп;
- иммуноглобулиновые фракции;
- витаминный комплекс;
- ионы цинка;
- микроэлементы;
- белковые формации.
С возрастом функция предстательной железы, а значит и качество простатического секрета, ухудшается. Гормоны в юношеском возрасте позволяют всей репродуктивной системе функционировать на высшем уровне, усиливая сексуальные возможности и половую активность. Однако под воздействием тестостерона эпителиальные клетки в железистой структуре простаты со временем начинают усиленно расти.
Принципы гормональной регуляции работы органов и систем мужского организма
Это приводит к различным возрастным патологиям, гипертрофии предстательной железы, гиперплазии доброкачественного типа. Формирование патологических нарушений происходит за счет эстрогенов, пролактина, тестостерона, гормонов лютеинизирующего типа и других органических структуру. Экспрессия гормонов на фоне неблагополучных процессов в структуре железистого органа часто приводит к формированию злокачественных новообразований.
Наивысшее звено во всей эндокринной системе – гипоталамус. Его деятельность переплетена с функциональными особенностями ключевых зон в коре головного мозга. В структурах гипоталамуса идет выработка гонадотропина. От этого зависит скорость и качество выработки в структуре гипофиза фолликулостимулирующих веществ.
Гормоны проникают в структуру предстательной железы по принципу диффузии. Если на начальный уровень тестостерона влияет именно гипофиз и его функциональная мощь, то в ходе физиологических процессов уровень данного вещества регулируют другие гормональные вещества. Гуморальная регуляция — крайне сложный физиологический алгоритм. Регуляция работы организма посредством гомонов основана на огромном количестве законов и правил, процессов и физиологических аспектов.
Гормоны и патологические состояния в организме мужчины
В ходе диагностики патологий предстательной железы крайне важно исследовать гормональный фон пациента. Любые отклонения от нормы, повышение или понижение уровня определенных гормональных веществ, может привести к существенному сбою в работе, как самой предстательной железы, так и внести дисбаланс в работу организма в целом.
К примеру, структура предстательной железы может пострадать из-за появления кальцинатов. Все дело в том, что неадекватный уровень тестостерона будет провоцировать постоянное сгущение секрета. Даже если кальцинаты и не будут образовываться в структуре простаты, подобный неблагоприятный фон обязательно станет причиной воспалительных реакций в железистой структуре.
Тестостерон: главный мужской гормоны
Для самой предстательной железы не характерно продуцирование гормональных веществ. Однако ее деятельность напрямую зависит от количества и качества гормонов. Гормоны воздействуют на работу всех органов и систем организма комплексно. Однако каждый вид гормональных веществ обладает своими определенными свойствами и особенностями.
Тестостерон – основной гормон в мужской половой сфере. Он отвечает за развитие ряда органов на этапе эмбрионального формирования. В период активного сексуального развития именно от уровня тестостерона зависит рост и нормальное становление работы половой системы. Работа предстательной железы и ее здоровье в будущем зависит и от уровня гормонов, и от сексуальной культуры мужчины, и от ряда других второстепенных факторов.
Синтез тестостерона сосредоточен в клетках яичек под воздействием ряда других гормональных веществ. Андроген может проходить ряд сложных химических преобразований. Вследствие ароматизации, он превращается в эстроген.
Редуктаза способна расщеплять тестостерон, преобразовывая его в элемент DHT. Именно данное биологически активное вещество и усваивается железистыми структурами предстательной железы, оказывая в дальнейшем положительное влияние на работу органа.
Старение простаты и гормональный фон
Простата крайне чутко реагирует на все изменения, которые происходят в организме в плане соотношения всех гормонов. В период полового созревания орган быстро формируется и увеличивается в размерах. В дальнейшем структура железы остается неизменной, как и ее функциональная составляющая. Однако с наступлением старения для предстательной железы характерно постепенное увеличение в размерах. При этом, чем больше количество тестостерона в организме мужчины, тем сильнее выражена гипертрофия.
Существует даже смелая версия, объясняющая механизм усиленного роста железы у мужчин старше 65 лет. С возрастом уровень андрогенов снижается, частично заменяются эстрогенами. Предстательная железа испытывает некий физиологический «голод» и пытается хоть как-то насытить собственные железистые клетки тестостероном. Для этого в органе начинают быстрее синтезироваться белковые структуры, которые и вызывают стремительное увеличение предстательной железы. Белковые фракции позволяют частично увеличить концентрацию андрогенных рецепторов в тканях простаты. Данное явление можно отследить и в результатах лабораторных исследований гормонального фона.
Опасность гипертрофии предстательной железы
Каким оправданными в плане физиологии не были описанные процессы, зачастую подобные преображения становятся причиной генетической неустойчивости клеток простаты. Нарушается баланс в тканевом полотне. Новые клетки образовываются слишком быстро, хаотично и с явными признаками апоптоза. Гипертрофия и гиперплазия простаты имеют доброкачественное определение. Однако нестабильный гормональный фон и неконтролируемый рост клеток железистого органа может утяжеляться воспалительными процессами, сопутствующими патологиями и общей неблагоприятной ситуацией, что приводит к формированию злокачественных онкологических новообразований.
Гормоны предстательной железы — Простатит
Предстательная железа вырабатывает вещество, которое обеспечивает жизнеспособность сперматозоидов. Кроме того, предстательная железа активирует мужские половые гормоны андрогены, в том числе основной мужской половой гормон тестостерон. Следовательно, от этой железы зависит качество половой жизни мужчины и его детородная функция. Заболевания предстательной железы приводят к бесплодию (см.»Причины мужского бесплодия»), импотенции, а в некоторых случаях являются угрозой для жизни мужчины.
В возрасте 20-45 лет у мужчин преобладают инфекционно-воспалительные заболевания предстательной железы (простатит). После 45 лет нередко развивается доброкачественная опухоль предстательной железы – аденома и повышается риск развития рака.
Настораживающие симптомы, которые требуют немедленной консультации уролога или онколога
- — частые позывы к мочеиспусканию, учащённое мочеиспускание;
- — болезненное мочеиспускание;
- — прерывистое мочеиспускание, слабая струя, мочеиспускание по каплям;
- — самопроизвольное подтекание мочи;
- — ощущение неполного опорожнения мочевого пузыря;
- — ночное недержание мочи;
- — кровь в моче.
Всем мужчинам старше 45 лет следует взять за правило 1 раз в год посещать уролога, который исследует предстательную железу пальцевым методом, назначит УЗИ простаты, а также анализ крови на простатический специфический антиген (ПСА, PSA). Простатический специфический антиген – это опухолевый маркёр, читайте о нём на сайте статью по ссылке.
Возникновению рака предстательной железы могут способствовать:
- — наследственность; риск развития рака предстательной железы в 2-3 раза выше у мужчин, в роду которых были случаи таких заболеваний;
- — возраст (после 45 лет);
- — гормональные нарушения в организме мужчины – лишний вес (читайте статью «Гормоны и лишний вес»), повышение уровня основного мужского полового гормона тестостерона;
- — воздействие радиации;
- — хронический простатит и аденома предстательной железы.
Помните, что злокачественные заболевания излечимы при условии своевременного обнаружения и своевременного лечения. Настоятельно рекомендую ежегодно посещать уролога или онколога и 1 раз в год исследовать кровь на простатический специфический антиген (ПСА, PSA).
gormonyplus.ru
Позвоните нам бесплатночерез Viber или WhatsApp!
рейтинг статьи: 0 0.0 0
Дополнительная информация:
Автор: IS-med
is-med.com
Показания
Показанием к применению такого лечения, как гормонотерапия при раке предстательной железы, является:
- ухудшение состояния больного при обострении ракового заболевания;
- перед хирургической операцией по удалению яичек в целях задержки процесса заражения;
- после безрезультатного облучения выявленной онкологии;
- после хирургического вмешательства;
- преклонный возраст заболевшего;
- при выявлении новообразований, которые невозможно удалить при помощи операции;
- другие заболевания, препятствующие подобранным методам терапии;
- появились метастазы, т. е. раковые клетки обнаружены на здоровых тканях (диссеминированный рак предстательной железы);
- отказ пациента от других методов лечения;
- на завершающей стадии заболевания для предотвращения дальнейшего распространения за пределы зараженного органа и препятствия разрастания новообразования.
При назначении гормонотерапии при раке предстательной железы онколог-уролог учитывает:
- возрастные особенности человека;
- весовые показатели;
- рост;
- наличие у пациента хронических заболеваний и аллергии к медицинским средствам;
- возможность хирургической операции в последующем;
- скорость роста новообразования;
- стадию заболевания.
Если гормонотерапия не дает должного эффекта, либо появляются побочные действия от использования медицинских препаратов, тогда доза и кратность лекарственного средства корректируются. Необходимость гормонолечения при раке предстательной железы определяется лечащим доктором, учитывая общее состояние пациента и результаты обследования.
Противопоказания
При проведении гормонального лечения продолжительность жизни некоторых больных с последней стадией заболевания увеличивается на 3-7 лет. Но не всегда возможно применять гормонотерапию.
Противопоказанием назначения гормонального лечения при раке предстательной железы является обнаружение следующих симптомов:
- патологические нарушения в работе сердца и сосудов;
- психологическое состояние пациента, связанное с неготовностью к подобному процессу.
Принцип воздействия на организм
Выявить рак предстательной железы на ранних стадиях позволяет медицинское обследование со сдачей анализов для обнаружения:
- простатического специфического антигена (ПСА);
- гормонального сбоя.
Уровень ПСА-белка в крови позволяет подобрать методику и продолжительность лечения рака предстательной железы. При понижении значения ПСА гормонотерапию прекращают, но при новом повышении антираковый цикл запускается снова. При правильно подобранной методике лечения срок применения гормонов колеблется от 8 до 9 месяцев.
Рост раковых клеток в простате мужчины и степень заражения зависит от тестостерона. Задачи гормонотерапии при раке предстательной железы:
- блокировать действие полового гормона на опухоль (применяют антиандрогенотерапию и эстрогенную);
- прекратить синтез тестостерона или сделать его уровень низким (операция по удалению яичка – орхиэктомия или медицинская кастрация).
Гормонотерапия применяется и на ранних этапах заболевания, и на последних стадиях, если клетки рака предстательной железы восприимчивы к изменению гормонального фона. В некоторых случаях применяют последовательно несколько препаратов, если реакция злокачественных клеток на один медикамент прекращается. Уничтожить полностью рак предстательной железы невозможно.
Подготовка к процедуре
Любое долговременное лечение сильными лекарственными средствами предполагает подготовку, для устранения нежелательных реакций организма. Врач-онколог при выявлении рака предстательной железы, чтобы назначить правильную гормонотерапию, в первую очередь направит пациента на полное обследование с обязательной сдачей анализов:
- анализы крови, общий и биохимический;
- исследование на половые инфекции;
- рентген органов грудной клетки;
- ЭКГ (электрокардиография) и ЭхоКГ (эхокардиография) сердца с заключением кардиолога о разрешении проведения гормонотерапии.
Каждые несколько месяцев обследование повторяется, чтобы прослеживать процесс гормонотерапии при раке предстательной железы и исключить непредвиденные реакции. При назначении хирургической кастрации, возможно, потребуется консультация психолога.
Как проводится терапия
В зависимости от результатов полученных анализов, назначается один из видов гормонотерапии при раке предстательной железы. Каждый из видов лечения способен эффективно бороться с опухолью различным действием на него:
- хирургическое удаление яичка;
- инъекционная кастрация;
- медикаментозное лечение (андрогенами и эстрогенами).
Гормонотерапию проводят непрерывно или циклами, достигая необходимых результатов.
Хирургическая кастрация или орхиэктомия применяется редко, так как считается последним из имеющихся вариантов воздействия на рак предстательной железы, по причине необратимости процедуры удаления яичек. В основном назначается мужчинам пожилого возраста. Почти 95% тестостерона воспроизводится в яичках. Их удаление запускает работу по производству полового гормона в большем количестве в надпочечной железе. По данной причине не больше 70 % мужчин с хирургической кастрацией имеют благоприятный исход. Для оставшихся 30 % пациентов метод неэффективен.
Орхиэктомия проводится под местным наркозом. Хирург надрезает корень мошонки и удаляет яички. Устанавливаются имплантаты, которые создают иллюзию нормальных яичек. Операция проста и после нее мужчине разрешается покинуть больницу и наблюдаться дома. Спустя одну неделю об операции знает только врач и пациент, потому что внешне отсутствие яичек не выявить. Мужчине психологически решиться на такую процедуру очень сложно.
При хирургическом удалении яичек не избежать развития неприятных последствий:
- отсутствует сексуальная жизнь;
- простата умирает;
- мужчины начинают полнеть;
- грудь начинает расти;
- развивается сахарный диабет;
- память ухудшается;
- появляется постоянная слабость.
Перед применением орхиэктомии необходимо рассмотреть другие варианты.
Инъекционная кастрация или медикаментозная, применяется в противовес хирургической операции. В организм пациента вводятся гормональные препараты, которые воздействуют на функции гипофиза. На первых порах наблюдается повышение выработки гормона тестостерона, затем постепенно уровень понижается, влияя на рост опухоли. Медикаментозная кастрация не влияет на психологическое состояние мужчин.
Для снижения выработки тестостерона посредством торможения функции яичек используют лютеинизирующие гормоны, содержащиеся в таких медицинских средствах, как: Люкрин депо, Супрефакт, Декапептил и Гозерелин. Для запуска процесса нужно от 2 до 3 недель. Раз в месяц проводят инъекцию, которая останавливает рост опухоли. Достоинство медикаментозной процедуры по снижению уровня тестостерона – после окончания цикла уколов, функции мужского организма восстанавливаются.
При своем щадящем действии, процедура имеет отрицательные стороны:
- сексуальная дисфункция;
- повышается давление;
- боли в костях усиливаются.
Антиандрогенные препараты понижают действие тестостерона на простату и его концентрацию в крови. Лечение противоандрогенными средствами используется, если новообразование находится в пределах тканей простаты и не распространилась на другие органы. Рецепторы – это области на поверхности раковых клеток, к которым присоединяется тестостерон и запускает деление. Антиандрогены прикрепляются к этим сегментам и препятствуют попаданию мужского гормона к злокачественным областям.
Во время лечения антиандрогенными средствами не наблюдается эректильная дисфункция, но минусы имеются:
- мочеиспускание затруднено;
- боль и чувство ломоты в костях;
- растет грудь.
Антиандрогенные медикаменты подразделяют на:
- Нестероидные, такие как: Флутамид, Нилутамид, Бикалутамид, которые блокируют рецепторы андрогенов;
- Стероидные, например: Ципротерон, Медроксипрогестерон, Ципротерон ацетат, Мегестрола ацетат, которые блокируют и понижают уровень выработки тестостерона, воздействуя непосредственно на гипофиз.
Лечение эстрогенами предотвращает рост клеток опухоли. Гормонотерапия женскими эстрогенами используется в распространённых случаях новообразования. Хотя врачи данную процедуру считают менее эффективной, чем антиандрогенную. Современная противораковая процедура проводится синтетически аналогичными медикаментами — Фосфэстрол, Хонван или Синестрол. Применение подобного лечения ограничено, поскольку появляются тяжелые последствия:
- иммунитет понижается;
- возможен инфаркт;
- болезни печени;
- работа сердечно-сосудистой системы и пищеварительной нарушается;
- кровь плохо свертывается.
Снижение вредных последствий достигается путем циклического антиракового воздействия, в перерывах организм успевает частично восстановиться. Лечить рак предстательной железы эстрогенами – один из эффективных вариантов, при котором состояние улучшается в 60-80% случаев. Относительно низкие цены на эстрогеновые средства, наличие в аптеках делают методику доступнее.
Для достижения более длительного эффекта от гормонотерапии и максимальной блокады андрогенов во многих случаях используют комбинированную гормонотерапию несколькими способами. Данный вид практикуют для того, чтобы злокачественные клетки под действием мутаций не стали менее чувствительными к лекарственным средствам.
Совместный прием лекарств с орхиэктомией применяется:
- если нет положительных результатов от приема медикаментов;
- уровень тестостерона продолжает расти. Данная комбинация позволяет снизить количество мужского гормона на 90%.
Полностью излечиться от рака предстательной железы невозможно. Правильно назначенная гормонотерапия и грамотное его проведение способно улучшить состояние пациента, замедлить развитие болезни и продлить жизнь.
Побочные эффекты
Как при любом лечении, гормонотерапия имеет ряд побочных эффектов, которые появляются через 2-3 месяца. Каждый из видов антиракового лечения гормонами характеризуется своими осложнениями. Но выделяют общие последствия:
- память нарушается;
- лимфоузлы увеличиваются с болезненными ощущениями, покраснениями, отеками;
- уровень гемоглобина снижается (анемия);
- гипертония, изменяется работа сердечно-сосудистой системы в сочетании с проявлением сахарного диабета;
- метаболизм нарушается (повышается вес с возможным развитием ожирения);
- хрупкость костной ткани повышается (остеопороз);
- чувство усталости и слабости;
- депрессия;
- повышенное потоотделение;
- диарея;
- эректильная дисфункция (либидо снижается).
В редких случаях после хирургического вмешательства также возникают последствия в виде кровотечения в мошонке, возможно инфицирование раны.
После прекращения лечения лекарствами побочные эффекты постепенно исчезают, функционирование организма нормализуется. Но хирургический способ необратим.
Уменьшить воздействие гормональных медпрепаратов позволит соблюдение некоторых профилактических мероприятий:
- рациональное питание, при котором жирная, соленая и копченая пища не рекомендована;
- питание небольшими порциями 5-6 раз в день для понижения нагрузки на сердце, повышения метаболизма;
- употреблять сырые, свежие овощи и фрукты;
- повысить количество молочных продуктов богатых кальцием;
- отказаться от курения, алкогольных напитков, продуктов с кофеином, т. е. провести своеобразную чистку организма;
- избегать стрессовых ситуаций;
- в день выпивать 2 литра воды, чтобы не было застойных процессов, мочеиспускательная система функционировала нормально;
- здоровый образ жизни, занятия спортом, регулярные физические нагрузки.
Иногда побочные эффекты могут не проявляться.
mensila.com
Что такое предстательная железа
Экзокринная (внешней секреции) альвеолярная железа в мужском организме называется предстательной. По внешнему виду этот орган напоминает каштан. Он вырабатывает секрет, защищающий и питающий сперматозоиды. От функционирования органа зависит общее состояние мужского здоровья, его психологическое здоровье и сексуальная жизнь. Кроме того, орган находится близко от мочевыделительной системы, поэтому она оказывает на нее прямое влияние. Каштанообразный орган выполняет роль клапана, помогает закрывать выход из мочевого пузыря при эрекции.
Где находится простата
Многих мужчин, которые интересуются своим здоровьем, волнует вопрос, что такое простата. У человека предстательная железа относится к непарным органам. Она находится ниже мочевого пузыря. Через него проходит часть мочеиспускательного канала (уретра). Он же производит андрогинные гормоны и секрет, входящий в состав спермы. Выводные протоки важного мужского органа могут открываться в мочеиспускательный канал. У мальчиков данная железа еще не развита, она увеличивается лишь во время полового созревания.
Строение
Железа имеет сложный нервный аппарат, поэтому при возникновении в ней даже небольших патологических процессов возникают неприятные ощущения во всем организме. Орган является непарным, состоящим из фибрино-мышечной пленки и железистой ткани. Передняя часть органа плотно прилегает к лобковой кости, задняя – к прямой кишке. Боковая нижняя поверхность простаты соединена с анальным сфинктером фибринозными пленками, поддерживающими ее в правильном анатомическом положении. Такое месторасположение помогает проводить ее обследование.
Структура и поверхность железы образуют три основные доли: левую, правую и переднюю. Строение органа характеризуется двумя зонами: периферической и центральной. Между боковыми долями проходят семявыводящие протоки, соединяющиеся с железой в половом члене. Питают орган несколько кровеносных сосудов, которые отходят от брюшной артерии. Строение органа лучше всего рассматривать на фото.
Функции
Как и любой орган, простата выполняет функции, без которых невозможна нормальная работа всего организма. Предстательная железа вырабатывает питательный секрет, состоящий из жиров, белков, электролитов и гормонов. Благодаря этому составу сперматозоиды надолго остаются способными к оплодотворению. Кроме того, выделяют следующие функции важного мужского органа:
- нормализация эректильной функции, т.к. кроме секреторной деятельности, органом вырабатываются гормоны, вызывающие эрекцию;
- сокращение мышечных волокон, что помогает выбросу семени в уретру, гарантируя при этом нормальное семяизвержение;
- разжижение семенной жидкости.
Заболевания простаты
С возрастом у мужчины встречаются случаи, когда предстательная железа плохо функционирует. При этом сразу начинает ощущаться боль и дискомфорт при мочеиспускании. Патологии и заболевания предстательной железы часто встречаются у мужчин старше 30 лет. Острые воспалительные процессы могут развиться из-за проникновения болезнетворных вирусов, бактерий, микроорганизмов. Они долгое время могут находиться в мочевыделительной системе, но без должного лечения непременно попадают в простату.
К воспалению органа может привести затяжная гонорея, хронический трихомониаз, частое инфицирование вирусными болезнями. Самыми распространенными болезнями предстательной железы является аденома простаты, простатит, рак простаты. Промедление может осложнить терапию, иногда это является причиной летального исхода. Если мужчина замечает признаки болезни, ему срочно нужно обратиться к урологу. Основными симптомами недуга являются:
- сильный болевой синдром;
- уменьшение напора струи мочи;
- частые позывы в туалет;
- рези при мочеиспускании;
- эякуляция становится болезненной;
- изменение цвета мочи.
Воспаление простаты
Острая форма воспалительного процесса во «втором сердце» мужчины называется простатитом. Он может быть вызван патогенными микроорганизмами: трихомонадами, хламидиями, стафилококком, стрептококком. Кроме инфекционных агентов простатит возникает у мужчин, склонных к малоподвижному образу жизни, и у тех, кто долго ограничивает себя в сексе. Застойные явления провоцируют нарушение кровообращения, что и приводит к заболеванию. Воспаление может сопутствовать аденоме. Симптомы простатита у мужчин такие:
- болезненные ощущения в малом тазу;
- нарушение мочеиспускания (частые позывы, неприятные ощущения, слабая струя);
- редко возникает недержание и подтекание мочи;
- высокая температура;
- боль внизу живота.
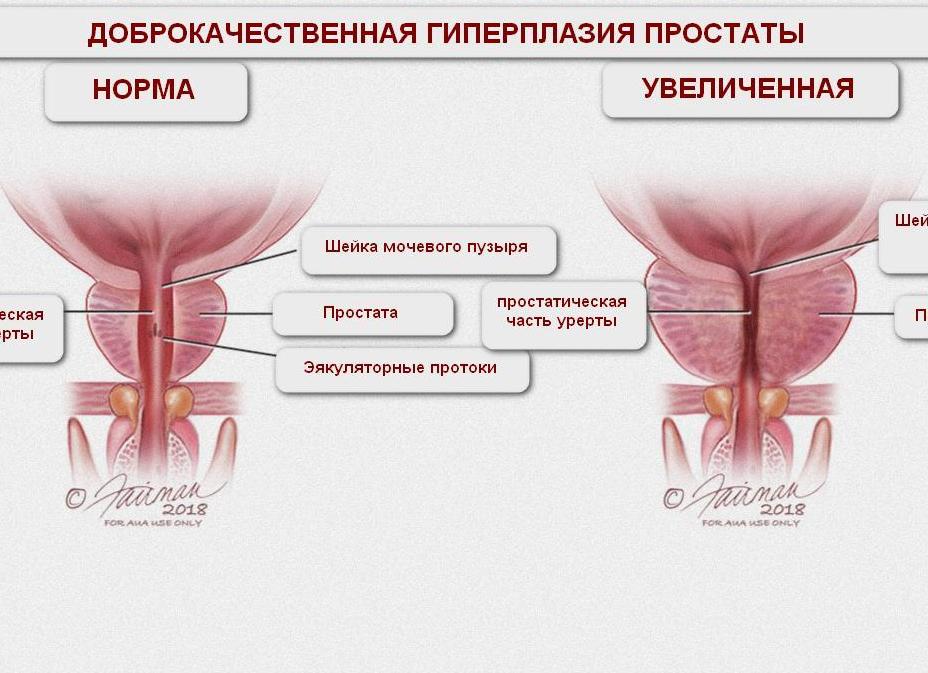
Аденома предстательной железы
Любые изменения в тканях органа влекут за собой появление болезней. Самой распространенной является аденома простаты. В настоящее время она классифицируется как доброкачественная гиперплазия предстательной железы (ДГПЖ). Это неправильные разрастания мышечных тканей в железе, которые влекут за собой полное или частичное сдавливание уретры. Помимо задержек мочеиспускания данный недуг способен вызвать ряд осложнений в мочевыделительной системе, а также острую почечную недостаточность. Первыми проявлениями аденомы простаты является:
- гипоксия гладкой мускулатуры мочевого пузыря;
- вялая струя мочи;
- учащение позывов;
- запаздывание начальной фазы мочеиспускания;
- нарушение функции детрузора;
- затрудненное мочеиспускание.
Рак
Самым сложным в лечении и диагностике является рак предстательной железы. Его легко можно спутать с доброкачественным разрастанием, но последствия у данного заболевания значительно опаснее. Опухоль, диагностированную на раннем этапе, можно вылечить даже без операции. Первые признаки недуга начинают проявляться болевыми ощущениями в паху. При этом простата увеличивается в размерах. Она начинает давить и раздражать чувствительную стенку мочевого пузыря. Кроме того, выделяются следующие симптомы болезни:
- частые позывы в туалет;
- жжение и сильная боль во время мочеиспускания;
- появление крови в сперме и моче;
- боли в промежности;
- прерывистая струя мочи;
- после посещения туалета появляется ощущение, что мочевой пузырь полный;
- боль в пояснице;
- появление камней в почках.
Лечение заболеваний простаты
Терапия при воспалении предстательной железы должна назначаться лишь врачом после обследования. Специалист быстро проведет диагностику на современном оборудовании и выявит истинные причины развития заболевания. При этом он может использовать следующие методы исследования: рентгенологическое обследование, УЗИ простаты, компьютерную томографию, пальпирование предстательной железы, лабораторное изучение состава и структуры секрета простаты.
Лечение предстательной железы на основании полученных результатов может быть разным:
- Медикаментозная терапия. Больной должен будет пройти курс приема антибиотиков. Лекарственные средства назначает лишь врач с учетом выявленных болезнетворных микроорганизмов и индивидуальных особенностей мужского организма. Лечить воспаление простаты можно с помощью Простатилена, свечей Диклофенак. Во время такой терапии пациент должен постоянно наблюдаться у специалиста, который проводит осмотр и забор материала для промежуточного исследования.
- Массаж. Эта процедура стимулирует кровоснабжение простаты, помогает избавиться от отечности, стабилизирует и восстанавливает процесс мочеиспускания. Кроме того, это может уменьшить боль в паху. При этом нельзя делать массажи при остром течении воспалительного процесса.
- Физиотерапия. Эффективный способ снять воспаление. Часто используется лечение ультразвуковой терапией, воздействие лазером, магнитотерапия и микроволновая гипертермия, проводимая через анальное отверстие.
- Хирургическое лечение. Если не помогают никакие методы лечения на протяжении нескольких курсов, а состояние пациента ухудшается, то врач назначает хирургическое лечение. Оперативное вмешательство часто проводится при разрастании простаты или гиперплазии.
- Можно использовать и народные методы лечения, но лишь в комплексе с традиционной терапией.
Профилактика заболеваний органа
Чтобы снизить риск развития болезней, связанных с предстательной железой, следует уделять много времени профилактическим мерам. Для начала надо перейти на правильное питание и исключить алкоголь. Существует специальная диета с большим количеством растительной и белковой пищи. Занятия спортом способны предотвратить застойные процессы в районе малого таза. Кроме того, воспаления простаты можно избежать, если следовать рекомендациям специалистов:
- следует стабилизировать половую жизнь — мужчина должен хотя бы 2 раз в неделю совершать половой акт;
- мужчинам старше 30 лет чаще следует посещать уролога;
- при случайной половой связи обязательно надо использовать презерватив — венерические заболевания считаются одной из причин появления воспаления в предстательной железе;
- нельзя купаться в холодной воде и ходить на морозе в тонких джинсах.
sovets.net
Гормонотерапия рака простаты
Почему при раке предстательной железы проводится гормонотерапия?
Рак предстательной железы это гормонзависимая опухоль, рост которой обусловлен андрогенами (мужскими половыми гормонами). Основная часть андрогенов вырабатывается яичками, а также небольшое количество их вырабатывается в надпочечниках. Цель Гормонотерапии при помощи различных методов предотвратить стимуляцию роста раковой опухоли андрогенами, то есть произвести андрогенную блокаду.
Показания к гормонотерапии?
— категорический отказ больного от радикальной простатэктомии и радикального лучевого лечения при локализованном (когда опухоль находится в пределах предстательной железы и не имеет метастазов) раке предстательной железы.
— местнораспространенный (когда опухоль выходит за пределы железы и при этом нет данных за метастазы) рак предстатальной железы. с выраженной симптоматикой и опухолью большой протяженностью (подготовка к возможной ТУР предстательной железы ), высокий уровень ПСА (>25 нг/мл).
— диссеминированный (распространенный т. е. с выявленными метастазами) рак предстательной железы.
— в некоторых случаях перед, в ходе или после лучевого лечения.
Какие методы андрогенной блокады бывают?
— Кастрация удаление обоих яичек (двусторонняя орхиэктомия) и соответственно прекращение выработки собственных андрогенов.
— Лечение эстрогенами женскими половыми гормонами, которые конкурентно подавляют выработку андрогенов.
— Лечение антиандрогенами препаратами блокирующими рецепторы к андрогенам в предстательной железе.
— Лечение аналогами (агонистами) лютеинизирующего гормона релизинг-гормона (ЛГРГ) это лечение еще называют медикаментозной кастрацией. Данные препараты блокируют выработку вещества в гипофизе (лютеинизирующего гормона), которое предназначено для стимуляции выработки собственных андрогенов яичками.
— Так же возможна комбинация этих методов лечения для достижения более выраженного эффекта.
Что такое максимальная андрогенная блокада?
Это когда проводится комбинированное гормональное лечение: кастрация (хирургическая или медикаментозная) и лечение антиандрогенами. Данный метод лечения обычно имеет наиболее выраженный эффект при диссеминированном раке предстательной железы.
Что предпочтительнее хирургическая или медикаментозная кастрация?
По клинической эффективности медикаментозная кастрация столь же эффективна, как и хирургическая (т. е. удаление яичек). Проведение гормонотерапии в интермиттирующем режиме (прерывисто) при использовании аналогов ЛГРГ (т. е. медикаментозной кастрации), позволит при перерыве в лечении восстановить нормальный уровень андрогенов и уменьшить побочные действия кастрации (атрофия мышц, остеопороз, падение гемоглобина, ощущение хронической усталости, слабость, депрессия, потеря полового влечения и потенции), что соответственно будет при больном на всю оставшуюся жизнь после хирургической кастрации. Поэтому хирургическая кастрация должна проводиться только после того, как больному разъяснены все возможные варианты лечения и его последствия. Так же немаловажен тот факт, что больному часто предлагается хирургическая кастрация не по показаниям, например при локализованном раке предстательной железы, при котором необходимо проведение радикального лечения, и больной его в итоге не редко получает. А яички на место не пришьешь! Самый неприятный момент в лечении аналогами ЛГРГ это высокая стоимость препаратов, так как во многих регионах России получить эти лекарства по льготному рецепту бывает проблематично.
Гормонотерапия проводится до конца жизни больного?
Так как Гормонотерапия проводится обычно при диссеминированном (распространенном) раке предстательной железы и носит паллиативный характер, то надеяться на полное излечение больного от опухоли не приходится. То есть лечение проводится длительно, до конца жизни больного, но очень важно. чтобы лечебный процесс проходил под контролем опытного онкоуролога, так как бесконтрольный, длительный прием гормональных препаратов может привести к развитию очень опасного заболевания гормонрезистентного рака предстательной железы.
Гормональная терапия рака простаты
Гормональная терапия также называется андрогенной депривационной или андроген-супрессивной терапией. Цель лечения – снижение в крови уровня мужских гормонов (андрогенов), или предотвращение воздействия этих гормонов на раковые клетки простаты.
Основные мужские андрогены – это тестостерон и дигидротестостерон (ДГТ). Андрогены, вырабатываются в яичках, под контролем гипоталамо-гипофизарной системы.
Глядя на изображение выше, можно увидеть, что в гипоталамусе вырабатывается рилизинг гормон лютеинизирующего гормона (ЛГРГ), т. е. вещество, под воздействием которого в гипофизе высвобождается лютеинизирующий гормон (ЛГ). В свою очередь лютеинизирующий гормон стимулирует секрецию тестостерона в яичках. 90% тестостерона вырабатывается в яичках, лишь 10% — в надпочечниках. Тестостерон, достигая клеток предстательной железы, превращается в дигидротестостерон под воздействием фермента 5-альфа-редуктазы. Дигидротестостерон в десятки раз активнее тестостерона. Дигидротестостерон и тестостерон стимулируют рост раковых клеток. Содержащийся в крови фермент ароматаза превращает тестостерон в эстрогены. Циркулирующие в крови эстрогены и андрогены по принципу обратной связи подавляют выработку ЛГ и ЛГРГ гипоталамо-гипофизарной системой.
Снижение в крови уровня андрогенов или предотвращение их воздействия на клетки простаты, приводит к сморщиванию раковых клеток или замедлению их роста. Стоит знать, что одна гормонотерапия не может полностью вылечить рак простаты.
Гормональная терапия используется:
Когда не может быть выполнена операция или проведена радиационная терапия, или когда рак распространился за пределы предстательной железы. Если произошло повторное развитие рака простаты (рецидив) после хирургического или радиационного лечения. В комбинации с радиационной терапией, как начальное лечение рака у мужчин с высоким риском рецидива после лечения (Основываясь на высоком индексе Глисона, высоком уровне ПСА и/или распространении опухоли за пределы железы). Перед радиационной терапией для повышения эффективности лечения. Перед операцией для уменьшения простаты в размере.
Типы гормональной терапии рака простаты:
1. Хирургическая кастрация – орхэктомия
Несмотря на то, что орхэктомия – это операция, ее основной эффект связан с гормональной перестройкой. Во время операции хирург удаляет яички, в которых вырабатывается 90% андрогенов. После удаления источника андрогенов со временем происходит снижение их концентрации в крови и остановка роста опухоли или ее сморщивание.
Орхэктомия – операция, которая может выполняться в амбулаторных условиях. Для достижения удовлетворительного косметического эффекта, удаленные яички могут заменяться искусственными имплантами. Хирургическая кастрация – наиболее легкий и дешевый способ снижения уровня андрогенов в крови.
2. Медикаментозная гормональная терапия рака простаты
В лечении рака простаты могут использоваться следующие группы препаратов:
Аналоги, или агонисты рилизинг-гормона лютеинизирующего гормона (ЛГРГ)
Благодаря использованию этих препаратов достигается эффект аналогичный эффекту хирургической кастрации, т. е. происходит снижение уровня андрогенов в крови. Это так называемая медикаментозная кастрация. Суть действия аналогов ЛГРГ заключается в том, что в связи со схожестью их химического строения с истинным гормоном, аналоги связываются с рецепторами гипоталамуса, но при этом не стимулируют, а наоборот снижают секрецию ЛГ. Это в конечном итоге приводит к снижению уровня тестостерона в крови. В отличие от хирургической кастрации, эффект медикаментозной кастрации обратим после отмены препаратов. К препаратам группы аналогов ЛГРГ относятся леупролид, гозерелин, трипторелин и др. Препараты могут использоваться в виде подкожных инъекций или имплантов. В зависимости от вида препарата, частота его введения может варьировать от одного месяца до года. Первый прием аналога ЛГРГ сопровождается кратковременным подъемом уровня тестостерона, после чего происходит его снижение до минимальной концентрации в крови. Первая инъекция у пациентов с распространенным раком сопровождается обострением опухолевого процесса и ухудшением симптомов заболевания. Такой феномен носит название вспышки. Он проявляется выраженными костными болями, компрессией спинного мозга, нарушением свертывания крови и др. Для предотвращения феномена вспышки на две недели назначаются антиандрогенные препараты.
Антиандрогены
Несмотря на то, что яички – основное место выработки тестостерона, небольшая его часть (10%) образуется в надпочечниках. Поэтому не всегда блокировка выработки андрогенов в яичках полностью снижает их концентрацию в крови, это значит, что надо блокировать и андрогены, образовавшиеся в надпочечниках. Иногда некоторые врачи использует антиандрогены как монотерапию рака простаты вместо орхэктомии или лечения агонистами ЛГРГ. Согласно результатам ряда исследований не выявлено разницы в выживаемости между пациентами, у которых гормональная терапия рака простаты проводилась агонистами ЛГРГ и антиандрогенами, хотя несколько работ свидетельствуют о более низкой эффективности антиандрогенов.
Чаще всего антиандрогены используются в комбинации с орхэктомией или агонистами ЛГРГ. Такое лечение называется комбинированной андрогенной блокадой.
К группе антиандрогенов относятся следующие лекарственные средства: ципротерона ацетат, флутамид, бикалутамид.
Во многих странах, применение ципротерона ацетата ограничено в связи с его выраженными побочными эффектами, в особенности тяжелыми поражениями печени после длительного приема препарата. Однако в ряде случаев лечение ципротероном оправдано, несмотря на побочные эффекты. Многие мужчины жалуются на диарею, ассоциированную с приемом флутамида. Флутамид и высокие дозы бикалуамида реже вызывают эректильную дисфункцию и другие побочные эффекты, по сравнению агонистами ЛГРГ. Но эти препараты чаще приводят к набуханию грудных желез и слабости.
Блокаторы ЛГРГ
Блокаторы рилизинг-гормона лютеинизирующего гормона (ЛГРГ) – они блокируют выработку ЛГ гипофизом, что в свою очередь останавливает синтез тестостерона. Эффект препаратов аналогичен действию агонистов ЛГРГ, но в отличие от агонистов, антагонисты приводят к более быстрому снижению уровня тестостерона в крови и не вызывают феномена вспышки. В настоящее время существует один препарат этой группы – дегареликс. Препарат вводится подкожно раз в месяц. Наиболее частые побочные эффекты: боль, покраснение и припухание в месте инъекции, повышение уровня ферментов печени.
Применение эстрогенов – женских гормонов – является альтернативой орхэктомии у мужчин с распространенным раком простаты. Многонаправленное действие эстрогенов (подавление секреции ЛГРГ, дезактивация андрогенов и др.) приводит к снижению уровня тестостерона в крови. Однако в связи тяжелыми побочными эффектами эстрогенов, а именно формированием тромбов и осложнениями со стороны сердечно-сосудистой системы, они были вытеснены аналогами ЛГРГ и анти-андрогенами. Тем не менее, эстрогены применяются в случае неэффективности андрогенной блокады.
Ингибиторы синтеза андрогенов
К этой группе препаратов относится лишь одно лекарственное средство – абиратерон. Абиратерон был одобрен в апреле 2011 года для лечения мужчин с метастатическим раком простаты, резистентным к другим типам гормональной терапии или химиотерапии доцитакселом. Путем подавления активности фермента, участвующего в синтезе тестостерона, абиратерон подавляет выработку тестостерона и снижает его концентрацию в крови. При этом препарат подавляет синтез тестостерона и в яичках, и в надпочечниках, и в раковых клетках.
Побочные эффекты гормональной терапии
Увеличение и боль грудных желез. известные также как и гинекомастия, проявляются следующими симптомами: повышенная чувствительность и болезненность сосков, увеличение объема груди. Гинекомастия наблюдается при приеме антиандрогенов и эстрогенов.
Осложнения со стороны сердечно-сосудистой системы наблюдаются при длительном приеме эстрогенных препаратов. Образование тромбов, сердечные приступы – серьезные осложнения эстрогенной терапии. Прием противосвертывающих препаратов значительно снижает риск осложнений.
Изменение уровня холестерина в крови. Использование антиандрогенов повышает уровень холестерина и триглицеридов в крови.
Диарея и/или запор – побочный эффект гормональной терапии рака простаты, ассоциированный с приемом антиандрогенов.
Эректильная дисфункция/снижение либидо. Прием антиандрогенов и агонистов ЛГРГ вызывает эректильную дисфункцию, а агонисты еще и снижают либидо.
Усталость и утомляемость сопутствуют терапии антиандрогенами, агонистами ЛГРГ и эстрогенами.
Изменения скорости роста волос. Мужчины могут заметить, что на голове увеличилось количество волос, в то время как на остальных участках тела наблюдается потеря волос. Эти эффекты характерны для антиандрогенов и агонистов ЛГРГ.
Приливы (ощущения жара) наблюдаются при снижении уровня тестостеронов в крови. Частота и выраженность приливов индивидуальна для каждого мужчины.
Остеопороз. Применение любого из гормональных препаратов снижает уровень тестостеронов в крови и приводит к развитию остеопороза. Выраженность разрушения костей зависит от ряда факторов, таких как общее состояние здоровья до начала лечения, длительность гормонотерапии и др.
Уменьшение в размере пениса и мошонки. Снижение уровня тестостеронов в крови может иметь потенциальный риск уменьшения в размере мошонки и пениса.
Прибавка в весе и отложение жира в области живота. Антиандрогены и агонисты ЛГРГ предрасполагают к развитию ожирения.
Incoming search terms:
- https://yandex ru/clck/jsredir?from=yandex ru;search;web;;&text=&etext=1822 giFADacqGe1aUWRIZuncD3c0dq3bQ2LT7_o-orXrL5V1PiA8lMTAxBVANRyhNTYm 6b4d9d00a153d46c665a6a32e9c1151f4ee0e380&uuid=&state=_BLhILn4SxNIvvL0W45KSic66uCIg23qh8iRG98qeIXme
sborboleznei.ru
Как действует гормон роста
Соматотропный гормон является одним из гормонов, вырабатываемых передней долей гипофиза – эндокринной железой, расположенной на нижней поверхности головного мозга. Его выработка осуществляется в течение всей жизни человека, достигая своего апогея к 20 годам. В течение каждых последующих 10 лет выработка СТГ снижается на 14%.
Каждый человек растет до определенного времени, пока не закроются зоны роста, определяемые рентгенологическим обследованием кистей рук. До этих пор гормон роста стимулирует линейный рост костей, то есть с рождения и до закрытия зон роста кости растут в длину. Однако гормон роста выполняет и другие функции:
- увеличивает объем мышечной массы;
- стимулирует рост внутренних органов;
- воздействует на обменные процессы;
- стимулирует выработку инсулиноподобного фактора роста;
- способствует образованию коллагена в клетках кожи и других тканях организма.
Гормон роста и риск развития рака — есть ли взаимосвязь?
Способность гормона роста увеличивать мышечную массу, улучшать рельеф мышц и сжигать жиры сделала его очень популярным среди спортсменов, применяющих синтетический аналог гормона в немедицинских целях.
Однако у многих пользователей данного препарата возникают вопросы относительно способности соматотропина оказывать влияние не только на рост мышечной ткани, но и на увеличение количества раковых клеток.
Ученые до сих пор занимаются изучением вопроса, касающегося воздействия гормона роста на человеческий организм. По их мнению, данное вещество не способно вызвать развитие злокачественных новообразований. Однако введение соматотропина в организм человека, имеющего склонность к раковым заболеваниям, способно ускорить процесс роста злокачественной опухоли.
В настоящее время ведется множество споров о подобном действии на организм человека и веществ, применяемых для ускорения роста растений, к которым относится ауксин. Он очень часто применяется цветоводами-любителями для роста цветов. Одни специалисты считают, что данные вещества являются канцерогенными и способны вызывать рост опухоли. Другие убеждены, что применение веществ для роста растений, в том числе овощей и фруктов, не способно принести вреда человеческому организму.
Исследования показали, что люди, страдающие синдромом Ларона – генетическим заболеванием, возникающим вследствие недостаточной выработки гормона роста, не болеют раком. К такому мнению ученые пришли, изучив карликов, проживающих в южной части Эквадора. Несмотря на то, что на планете проживает всего 250 карликов, ни один из них не имеет склонности к образованию раковых опухолей.
Между тем существуют и другие исследования, которые показывают, что введение соматотропина позволяет предотвращать развитие рака. К примеру, гормонотерапия при раке простаты способна остановить рост опухоли.
О раке простаты
Предстательная железа (простата) – это мужская половая железа, расположенная в малом тазу ниже мочевого пузыря. Простата окружает кольцом мочеиспускательный канал, поэтому ее увеличение приводит к возникновению проблем с мочеиспусканием.
Чтобы оценить важность ее функций, следует разобраться, на что влияет простата у мужчин.
- Предстательная железа способствует выработке сперматозоидов, усиливая их активность.
- В ней вырабатывается предстательный секрет, влияющий на консистенцию спермы.
- Простата повышает либидо, способствует получению оргазма и помогает сперме выходить наружу.
- Во время эрекции предстательная железа перекрывает выход из мочевого пузыря.
Причины развития рака простаты до конца невыяснены. Однако, по мнению ученых, злокачественная опухоль возникает на железе, структура которой изменена под действием состояний, вызывающих нарушение в строении клеток.
- Нарушение выработки гормонов. В данном случае просматривается связь между простатитом и тестостероном, концентрация которого увеличивается, вызывая рост простаты и клеток опухоли. По этой причине рак предстательной железы относят к гормонозависимым опухолям.
- Аденома простаты. Несмотря на доброкачественную структуру данной опухоли, изменения, вызываемые ей, способствуют мутации и росту клеток.
- Простатит. Воспаление в железе хронического характера, нарушающее кровообращение, и вызывающее гипоксию. Ее причиной нередко становится гипокинезия организма, развивающаяся при малоподвижном образе жизни.
Опухоль носит метастазирующий характер и при позднем обнаружении распространяется на паховые лимфатические узлы, кишечник, печень, легкие и кости.
Признаки, указывающие на рак простаты
Ранняя стадия заболевания может быть обнаружена лишь при анализе крови, показывающего повышение уровня ПСА – специфического простатического антигена. Симптомы, как правило, появляются на метазстазированной стадии рака, когда опухоль поражает мочевой пузырь и кишечник. К ним относятся:
- частые посещения туалета в ночное время;
- частое мочеиспускание в дневное время;
- нестерпимые позывы к мочеиспусканию и недержание мочи;
- боль и жжение в процессе опорожнения мочевого пузыря;
- дискомфорт и боли в области простаты и промежности.
Большинство симптомов рака простаты затрагивают акт мочеиспускания. Сексуальная жизнь мужчин страдает только в том случае, если опухоль поражает нервы, контролирующие эрекцию и семяизвержение. Однако сам диагноз может вызывать у мужчин депрессию, которая оказывает немалое влияние на их сексуальную активность.
Что такое гипоплазия простаты
Гипоплазия простаты – это врожденный порок, определяющий недоразвитие наружных мужских половых органов. У плода, находящегося в утробе матери, очень маленькая простата. Гипоплазия выражается в том, что данная железа в период рождения практически не увеличивается. Как проявляет себя данное заболевание?
Активный рост предстательной железы у мальчиков начинается в возрасте 15-18 лет. И если гипоплазия была выявлена еще в раннем возрасте, в данный период ее роста не наблюдается.
Следует заметить, что гипоплазия может поражать либо всю простату, либо одну ее часть. В любом случае данное заболевание отражается на дальнейшей жизни мужчины. А при поражении всего органа мужчина приобретает евнухоидный тип внешности.
Как самостоятельно проверить простату
На первый взгляд может показаться, что осмотреть предстательную железу самостоятельно не представляется возможным. Однако данный процесс не настолько сложен и в большинстве случаев домашний осмотр позволяет выявить наличие простатита, аденомы или ранней стадии рака.
Простата практически вплотную примыкает к прямой кишке. Именно это становится причиной болей при дефекации, сопровождающих проявленный рак простаты. Проверяется простата путем введения указательного пальца в анальное отверстие. Через 5 см от начала входа нащупывается небольшое округлое образование, являющееся предстательной железой.
Стоит заметить, что у здоровых мужчин ее структура плотная, но эластичная. При хроническом простатите она становится мягкой. А наличие рубцов и уплотнений свидетельствует о застойном простатите. Увеличение размеров простаты или повышение ее плотности могут указывать на аденому и рак.
На наличие воспалительных процессов могут указывать следующие признаки:
- дискомфорт и болевые ощущения свидетельствуют о начале воспалительного процесса;
- резкая и сильная, а иногда и пульсирующая боль указывает на прогрессирующий воспалительный процесс.
Для получения наиболее достоверных результатов, осмотр должен проводиться на полный мочевой пузырь, который сильнее прижимает простату к прямой кишке. Чтобы избежать повреждения и инфицирования прямой кишки, осмотр нужно проводить в резиновых перчатках, предварительно нанеся на палец смазку или вазелин.
Очень важно при обнаружении любого из этих признаков незамедлительно обратиться к врачу. Болезнь всегда проще вылечить в начальной стадии. В противном случае может развиться аутоиммунный простатит, отличительной особенностью которого является иммунная аутоагрессия. Этот процесс выражается в том, что клетки иммунитета начинают уничтожать собственные структуры ткани.
Способы лечения рака простаты
Любые онкологические заболевания, в том числе и рак простаты, лечатся двумя способами:
- медикаментозным;
- операбельным.
В первом случае речь идет о гормональной терапии, а во втором – о хирургическом вмешательстве, рекомендуемом в большинстве случаев.
Как проводится гормональная терапия
Принципом лечения рака предстательной железы гормонально является устранение из организма мужских гормонов, в частности, тестостерона, вызывающего рост раковых клеток. Несмотря на то, что такое лечение не устраняет злокачественное новообразование, а лишь подавляет его рост, в большинстве случаев оно избавляет мужчину от мучительных симптомов, которыми сопровождается заболевание.
Методики гормонотерапии подбираются индивидуально для каждого больного с учетом его возраста, физических данных и стадии болезни. Гормонотерапия назначается в следующих случаях:
- при рецидиве заболевания после применения других методик лечения;
- пациентам преклонного возраста;
- при наличии метастаз в других органах;
- для повышения эффективности операционного метода;
- после полного удаления простаты;
- перед лучевой терапией.
Людям преклонного возраста нередко проводят орхиэктомию – хирургическую кастрацию, в ходе которой удаляются яички, вырабатывающие большую часть тестостерона.
Аналогом орхиэктомии является медикаментозная кастрация, заключающаяся в ведении инъекций синтетических гормонов гипофиза.
Чаще всего на территории России используются следующие препараты:
- Люкрин;
- Простап;
- Диферелин;
- Гозерелин.
Данные препараты вводятся подкожно 1-3 раза в месяц.
В целом применение лекарственной терапии при лечении предстательной железы заключается в назначении комплекса препаратов.
- Антибактериальные, к примеру, Гатилоксацин, Офлоксацин, Ципрофлоксацин.
- Противовоспалительные, в том числе Диклофенак, Ибупрофен, Мидокалм, Метокарбамол.
- Расслабляющие гладкую мускулатуру – Баклофен.
- Альфа-адреноблокаторы – Доксизозин, Тамсулозин, Альфузозин.
- Обезболивающие – Аспирин, Анальгин, Новокаин.
- Гормональные – Флутамид, Андрокур, Ципротеронацетат.
- Антихолинергические – Троспиум, Оксибутинин.
- Успокоительные – Ново-Пассит.
- Антигистаминные – Димедрол.
- Пептиды или биологические регуляторы, действующим веществом которых являются вытяжки из простаты крупного рогатого скота.
- Средства для укрепления иммунитета – Витрум, Циклоферон, Виферон.
В целях снижения вероятности развития тяжелой формы анемии, следует принимать препараты, содержащие железо.
Особое место в лечении предстательной железы занимают свечи, повышающие эффективность действующего вещества за счет его растворения в непосредственной близости от очага воспаления. В качестве активного вещества могут выступать антибиотики, иммуномодуляторы, анальгетики или компоненты, содержащиеся в предстательной железе КРС. Впрочем, последняя разновидность лекарственных средств применяется в качестве основного лечения и для КРС. Наиболее популярными препаратами являются Диклофенак, Релиф, Простакор, Вольтарен, Прокто-Гливенол.
Оперативное вмешательство
Целью хирургического вмешательства является удаление участка предстательной железы, пораженного злокачественным новообразованием. В некоторых случаях проводится полное удаление органа. В ходе оперативного вмешательства также проводится удаление раковых клеток, и принимаются меры, которые препятствуют их дальнейшему распространению. Любая операция, как правило, дополняется лучевой и химиотерапией.
Операции могут проводиться несколькими способами, выбор которых зависит от стадии заболевания, особенностей организма больного, а также расположения опухоли и места, куда распространились метастазы.
- лапароскопия – операция, проводимая через небольшой разрез;
- удаление простаты;
- удаление очагов метастаз с применением криохирургии (воздействия холода) или ультразвука.
В качестве побочных эффектов, наступающих после оперативного вмешательства, выступают следующие состояния:
- сращивание уретры и недержание мочи;
- нарушение половых функций;
- импотенция.
Люди, столкнувшиеся с этим заболеванием, всегда задаются вопросом о том, сколько стоит такая операция. В зависимости от применяемой методики и способов подготовки стоимость операции на предстательной железе начинается от 10 тысяч рублей. И здесь очень важно найти квалифицированного специалиста, так как при нарушении целостности опухоли раковые клетки вместе с кровью способны перемещаться в другие органы человеческого тела, создавая благоприятную среду для роста новой опухоли.
Заключение
Начинается операция с введения в уретру мужчины катетера, отводящего мочу из мочевого пузыря, и создающего благоприятные условия для заживления уретры. Катетер может быть удален еще до выписки пациента из стационара, а иногда его оставляют на более длительно время. Поэтому после выписки мужчине потребуется определенное время для восстановления функции мочеиспускания.
В течение некоторого времени сохраняются болевые синдромы и дискомфорт в области шва, которые снимается приемом болеутоляющих препаратов.
Сексуальная жизнь мужчины тоже выходит из привычного русла. Если в процессе оперативного вмешательства не были повреждены нервные пучки, эрекция восстановится. Однако данный процесс может затянуться на 2-3 года. Также следует учитывать, что при удалении простаты и семенных пузырьков эякуляция будет сопровождаться выделением лишь небольшого количества эякулята, или же вовсе без него.
В любом случае в ходе операции по удалению рака простаты нарушается сообщение между уретрой и семенными протоками, поэтому выделение сперматозоидов будет невозможным. А значит, операция приводит к мужскому бесплодию.
Кроме этого на мужчин накладываются определенные ограничения, относящиеся к трудовой деятельности, к примеру, им нельзя поднимать тяжести и долго стоять.
Группа инвалидности при раке простаты определяется решением медико-социальной экспертизы. На МСЭ направляют пациентов в следующих случаях:
- если им необходимо уменьшить интенсивность и объем трудовой деятельности, либо сменность работы;
- при неэффективном лечении гормонами;
- при последней стадии онкологической болезни.
Решение о присвоении той или иной группы инвалидности принимается следующим образом:
- третья группа инвалидности дается людям, у которых функция мочеиспускания полностью восстановлена;
- вторая группа инвалидности назначается при недержании мочи и малой эффективности лечения, не позволившего добиться полного выздоровления;
- первую группу требуется давать в том случае, если больной нуждается в постоянном уходе.
Важно помнить, что добившись стойкой ремиссии после перенесенного лечения рака простаты, следует отказаться от дальнейшего применения гормона роста. В противном случае рост раковых клеток может возобновиться.
ogormone.ru
Рак предстательной железы: влияние гормонов
Известно, что функцией половых желез и концентрацией мужских гормонов (андрогенов) в сыворотке крови больных во многом определяется патогенез рака предстательной железы. Половые гормоны, в частности, мужские половые стероиды — андрогены , являются стимуляторами роста, развития и функциональной активности этой железы в норме. Экспериментальные исследования убедительно доказали их стимулирующую роль в механизмах роста злокачественных новообразований. При этом большинство исследователей склонны считать андрогены промоторами канцерогенеза в предстательной железе, но не инициаторами развития опухоли [ Дегтярь ea 1998 ]. Однако неоднократные попытки сравнительного изучения концентрации половых стероидов у больных раком предстательной железы и у практически здоровых мужчин соответствующего возраста не увенчались успехом. Исследования подтвердили данные профессора Хаггинса — основоположника эндокринной терапии рака предстательной железы, который в свое время сформулировал один из важных принципов онкоэндокринологии: «Гормональная секреция может поддерживать и стимулировать развитие рака, даже не будучи качественно измененной или избыточной; эта секреция может оказывать свое воздействие при обычном или даже пониженном уровне гормональной активности» (цит. по [ Эндокринная … 1976 , с. 11]). На наш взгляд, большого внимания заслуживают экспериментальные исследования канцерогенных эффектов на плод ( перинатальное воздействие гормонов ). Подобные эффекты не наблюдаются при воздействии гормонов на взрослый организм. Исследователи полагают, что чувствительность к химическим канцерогенам также выше в перинатальном периоде [ Турусов ea 1998 ].
В какой мере полученные на животных экспериментальные данные по канцерогенезу и модификации чувствительности к канцерогенам могут быть перенесены на человека, сказать пока трудно. Однако перинатальный период является критическим в формировании гормонального профиля у мужчин. У животных эффекты перинатальных воздействий наблюдаются во второй половине жизни, что для мужчины будет означать 40-50 лет, — возраст, в котором начинают выявлять рак предстательной железы. Эти данные можно рассматривать как дополнительное подтверждение известной рекомендации оберегать по возможности беременных женщин и мальчиков раннего возраста от химических и гормональных воздействий.
Среди эпидемиологических факторов риска рака простаты нередко упоминаются этническая принадлежность (у афро-американцев заболевание выявляется чаще, чем у европеоидов , и гораздо чаще, чем у японцев или жителей некоторых других азиатских стран), роль семейного анамнеза (обнаружение того же заболевания у кровных родственников), увеличенное потребление пищевого жира и возраст — прежде всего в том смысле, что пик заболеваемости сдвинут «вправо», — по некоторым данным, у 50-70 % мужчин в возрасте 80 лет могут быть обнаружены гистологические признаки карциномы предстательной железы ( Pienta, Esper, 1987 ). Тот факт, что пищевой жир , вероятно, играет существенную роль в патогенезе заболевания (см. также гл. 5 ), следует сопоставить с данными о повышенном риске развития рака простаты у мужчин с разнообразными признаками макросомии (от рождения с крупной массой до высокого роста и большой массы тела , — Берштейн, 1997 ; Andersson et al., 1997 ; гл, 3 ). Другая сторона этой проблемы — комплекс факторов, ассоциированных с инсулинорезистентностью , верхним типом жироотложения, усиленной продукцией ИФР-1 , значимость чего подтверждается и в проспективных наблюдениях ( Burroughs et al., 1999 ). Недавно полученные и уже упоминавшиеся нами данные о способности простатспецифического антигена (ПСА) как одной из сериновых протеаз подвергать гидролизу ИФР-СБ-3 и потенцировать тем самым клеточные эффекты ИФР-1 ( Cohen et al., 1994 ; Зезеров, Северин, 1999 ) дополняют эти сведения еще одним важным элементом. При анализе вовлечения в этиопатогенез рака предстательной железы других факторов роста особо подчеркивается их участие в обеспечении взаимодействия эпителиальных и стромальных клеток ( Steiner, 1995 ), что, кстати, имеет не меньшее значение и для особенностей возникновения некоторых других гормонозависимых опухолей, в частности рака эндометрия и рака молочной железы. Хотя степень участия в канцерогенезе предстательной железы пептидных гормонов гипофиза обычно обсуждается редко и трудно назвать работу, в которой бы этот вопрос изучался в проспективном плане, в «case-control-исследовании, выполненном ранее в нашей лаборатории, у больных раком было обнаружено повышение концентрации гормона роста и ФСГ в крови ( табл. 21 ), что также сочеталось с признаками гиперактивности гипоталамо-гипофизарно-надпочечниковой системы по результатам теста с дексаметазоном ( Гамаюнова, 1987 ). Наибольший интерес, однако, в отношении рака предстательной железы, как правило, вызывают те закономерности, которые могут быть «выведены» из анализа содержания стероидных гормонов, особенностей их метаболизма и эффектов. В этом, очевидно, сочетаются и истинное положение дел, и определенная дань традиции, берущая начало с очень успешных работ Чарльза Хаггинса. Именно на основании результатов этих работ (эффективное применение орхэктомии и эстрогенов для лечения заболевания) ведущая роль в патогенезе данного новообразования изначально отводилась андрогенам, и в частности тестостерону . В значительной степени в этом направлении побуждал думать тот факт, что подкожное введение тестостерона с высокой частотой индуцирует рак предстательной железы у крыс линии Noble, или Nb (Henderson et al., 1997). Ряд наблюдений такое заключение, однако, не подтверждал. Среди них следует отметить не только определенное снижение концентрации тестостерона в крови мужчин с возрастом (что еще, по сути, не является «антифактором»: например, тестостерон мог подействовать на более раннем этапе онтогенеза), но и то, что у молодых японцев — этнической популяции с низким риском развития рака предстательной железы — уровень тестостерона плазмы не отличается от такового у европеоидов и афро-американцев (см.: Ross et al., 1998 ). Был сделан вывод о том, что метаболизм андрогенов (и в циркуляторном русле, и особенно внутритканевой — непосредственно в самой предстательной железе) в указанном отношении более значим. В действительности обнаружилось, что активность фермента, катализирующего превращение тестостерона в дигидротестостерон в ткани простаты ( 5а-редуктазы II типа ), может различаться в нормальной и опухолевой ткани. Эти данные, как и сведения об отличии в тканевой концентрации самого дигидротестостерона , подтверждаются тем не менее далеко не всегда, и дальнейшие исследования были ориентированы на поиск преобладающих изоформ указанного фермента, мутаций или особенностей аллельного полиморфизма его гена и т.д. Одно из важных и близких к клинике наблюдений, сделанных при этом, состоит в том, что у уже упоминавшейся группы молодых японцев уровень в крови андростендиол-глюкуронида — надежного показателя активности 5а-редуктазы II типа in vivo — был все же на 23-25 % ниже, чем у представителей других этнических групп; в то же время величина этого параметра позитивно коррелировала с частотой выявления мутации в гене 5а-редуктазы ; проявляющейся заменой валина на лейцин в кодоне 89 и, возможно, имеющей отношение к различиям в частоте рака предстательной железы в сравниваемых популяциях ( Ross et al., 1998 ). Несмотря на несомненный прогресс в анализе проблемы, а также принимая во внимание существование данных, связывающих эффект дигидротестерона с индукцией синтеза ИФР-1 , ПСА и некоторых других факторов, а регуляцию экспрессии гена 5а-редуктазы — с функционированием/инактивацией гена р53 ( Зезеров, Северин, 1998 ), вопрос о «достаточности» андрогенов для процесса гормонального канцерогенеза в предстательной железе остается открытым. Следует отметить, что на протяжении ряда лет отстаивается «гипотеза двойного гормонального эффекта» (dual hormone hypothesis) ( Bosland, 1993 ; Ho, Roy, 1994 ), в соответствии с которой андрогены действуют «в паре» с эстрогенами , причем, более того, первым приписывается роль промоторов, а вторым — инициаторов канцерогенеза. Согласно некоторым (но не всем) проспективным наблюдениям, чем выше уровень в крови андростендиона — предшественника эстрогенов (способного к превращению в последние, в том числе и в самой ткани простаты), тем больше риск развития рака предстательной железы ( Barrett-Connor et al., 1990 ). Выявлению подобной связи и с концентрацией андростендиона, и с содержанием эстрадиола в крови может препятствовать фактор курения ( Dorgan et al., 1998 ). Тем не менее независимо от последнего при исследовании типа «case-control» у больных с карциномой простаты уровень эстрогенемии и соответственно величина соотношения эстрадиол/тестостерон оказались более высокими, чем у здоровых пожилых мужчин ( Гамаюнова, 1987 ; табл. 21 ). Наиболее важным в данном отношении представляется то обстоятельство, что только сочетанное воздействие тестостерона и эстрадиола приводит к повреждению — одноцепочечным разрывам ДНК и образованию аддуктов последней с гормонами в ткани простаты ( Bosland, 1993 ; Но, Roy, 1994 ). Соответственно это позволяет как отдавать должное значимости генотоксического (а не только промоторного) варианта гормонального канцерогенеза в предстательной железе, так и не сбрасывать со счетов роль эстрогенного компонента в этом процессе. Следует отметить, что ткань простаты богата и эстрогенными рецепторами , хотя, по мнению некоторых исследователей, их комплекс с эстрогенами лишь выполняет роль посредника — модификатора внутритканевой концентрации рецепторов андрогенов. Последние, как и рецепторы эстрогенов, являются транскрипционными факторами, которые активируются после связывания с ними лиганда, в частности дигидротестостерона. Прямая оценка концентрации рецепторов андрогенов в нормальной и опухолевой ткани предстательной железы не привела к получению каких-либо данных, значимых в патогенетическом отношении. Более перспективными в этом смысле представляются сведения об особенностях аллельного полиморфизма гена андрогенных рецепторов ( Ross et al., 1998 ; Ruijter et al., 1999 ; КАНЦЕРОГЕНЕЗ ГОРМОНАЛЬНЫЙ: ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ), и не исключено, что они смогут оказаться полезными и при разработке мер профилактики рака предстательной железы.
medbiol.ru
X
Гормоны предстательной железы
09.10.2018
Ключевые особенности органа
- ферменты различных групп;
- иммуноглобулиновые фракции;
- витаминный комплекс;
- ионы цинка;
- микроэлементы;
- белковые формации.
Принципы гормональной регуляции работы органов и систем мужского организма
Гормоны и патологические состояния в организме мужчины
Тестостерон: главный мужской гормоны
Старение простаты и гормональный фон
Опасность гипертрофии предстательной железы
Гормональные препараты для мужчин при простатите
Процессы воспалительного характера в простате возникают у мужчин в возрасте от 40 до 55 лет, хотя в современных условиях они все чаще замечаются уже после 25 лет. Вызваны в основном инфекционными или венерическими заболеваниями, нарушениями гормонального баланса, снижением иммунитета, длительным отсутствием секса, многочисленными грибками и вирусами.
Основными симптомами простатита являются боли при мочеиспускании, частые позывы, особенно ночью, половое бессилие и даже прекращение репродуктивных способностей.
Фармацевтический рынок предлагает сегодня огромное количество медикаментозных препаратов, поэтому лечение простаты не вызывает затруднений. Но только в том случае, если больной вовремя обратился к урологу. Иначе болезнь усугубляется, приобретает хронический характер, что затрудняет выздоровление.
Гормональные препараты для мужчин при простатите: цель и свойства
Лечение простатита включает целый ряд мероприятий, основными из которых является прием лекарственных препаратов. На начальной стадии врач назначает антибиотики или нестероидные противовоспалительные средства, НПВС.
Читать также: Мазь витапрост
В случае когда болезнь запущена, длится несколько лет, приобрела хроническую форму, уролог может назначить гормональные препараты. Это означает, что антимикробные средства и НПВС уже не справляются с воспалительными процессами в предстательной железе.
Лечение гормонами условно может преследовать две цели – снять воспаление или улучшить сексуальные возможности мужчины, которые ухудшаются во время лечения.
В первом случае назначаются гормоны коры надпочечников, группа глюкокортикоидов. К ним относят гидрокортизон, кортизон, преднизолон. Применяют их в основном путем электрофореза, чтобы избежать вредного действия на весь организм.
При хроническом простатите, когда назначение гормонов становится неизбежным, специалист прежде всего должен назначить анализы, чтобы определить в сыворотке крови уровень тестостерона, эстрадиола, пролактина, ФСГ, ЛГ.
Может быть назначен соскоб, который берется из ладьевидной ямки мочеиспускательного канала. И лишь при определении изменения гормонального фона назначает гормональные препараты для его коррекции. Они снимают воспаления, снижают риск их дальнейшего развития, ускоряют процесс заживления поврежденных тканей, устраняя дисбаланс между андрогенами – мужскими половыми гормонами, и эстрогенами – женскими половыми гормонами.
Дело в том, что повышенная выработка тестостерона провоцирует разрастание предстательной железы. Именно поэтому назначаются женские половые гормоны.
Гормон лидаза – это фермент, который назначается для рассасывания противовоспалительных рубцов ткани простаты.
Применение гормонов при воспалении простаты для восстановления и улучшения сексуальных возможностей используется в самых крайних случаях и с особой осторожностью.
Несмотря на то, что хроническое заболевание простаты может значительно снизить собственную выработку мужских гормонов, они все-таки еще вырабатываются. А в случае поступления их в организм извне их продуцирование может прекратиться вовсе, когда лечение будет закончено. Тогда сексуальная жизнь мужчины будет закончена, как и его детородные возможности.
Функции яичек подвергаются внутренним изменениям и неспособны больше вырабатывать сперматозоиды. Поэтому принимать андрогенные препараты можно после 30 лет и только в тех случаях, когда болезнь длится более двух лет.
Прием мужских гормонов назначается в исключительных случаях по самым жестким показаниям и под строгим контролем врача. При этом он учитывает ряд факторов, начиная от возраста больного, степени заболевания и заканчивая картиной его интимной жизни.
После 55 лет в случае полного отсутствия продуцирования гормонов, мужчинам могут быть назначены препараты омнадрен, сустанон-250, тестэнат, андриол. В более раннем возрасте обычно рекомендуется небольшая дозировка метилтестостерона или тестобромлецита.
Препараты андрогенных гормонов обязательно назначаются при онкологических заболеваниях простаты. В этом случае они снижают риск повторной опухоли после ее удаления, появления метастаз. Курс в обязательном порядке назначают перед лучевой терапией.
Выбор препаратов при простатите: состав, показания к применению
Сустанон-250
Относится к андрогенным препаратам, основное действующее вещество тестостерон. Применяется как противоопухолевое гормональное средство. В составе четыре формы тестостерона:
- пропионат;
- фенилпропионат;
- изокапронат;
- деконоат;
- масло арахиса – растворитель;
- спирт бензиловый – антисептик и консервант.
- усиливает выработку мужских половых гормонов;
- улучшает сперматогенез;
- участвует в белковых, фосфорных и азотистых обменах организма.
Применяется в качестве гормонозаменяющей терапии при:
- посткастрационном болевом синдроме;
- климактерических нарушениях у мужчин;
- импотенции при эндокринных нарушениях;
- воспалениях предстательной железы;
- уменьшении сексуального влечения, умственной и физической активности;
- дефиците андрогенов, вызвавших остеопороз;
- заболеваниях мужской половой сферы;
- слабой генитальной реакции.
Выпускается в ампулах, применяется внутримышечно. Курс назначается врачом, но обычно делают одну инъекцию один раз в три недели. Препарат во флаконах – это подделка, ничего общего не имеющая с фирменным средством.
- повышение сексуальных желаний и фантазий;
- раннее половое развитие подростков;
- увеличение пениса;
- олигоспермия;
- отечность в результате нарушения водно-солевого баланса;
- задержка жидкости в организме.
Цены начинаются с 250 рублей за ампулу.
Омнадрен 250
Сустанон-250 является его аналогом. Андроген, относится к группе антагонистов гормонов и противоопухолевых гормональных препаратов.
Применяется при генитальных гормональных расстройствах, болезнях мужских половых органов и бесплодии.
Нельзя применять при:
- опухолях предстательной железы;
- болезнях почек или печени;
- достаточно пожилом возрасте;
- сердечно-сосудистых заболеваниях;
- до достижения юношей возраста 18 лет.
Могут возникнуть побочные эффекты желудочно-кишечного характера, аллергические проявления, расстройства мочеполовых органов.
Выпускается в ампулах, применяется внутримышечно. В одной упаковке 5 ампул. Срок годности три года с момента выпуска. Условия хранения обычные. Цена коробки от 1000 рублей.
Лидаза от простатита
Препарат, главным действующим веществом которого является фермент гиалуронидаза. Это натуральный продукт, добывается из семенников быков. Основные свойства:
- нормализация оттока жидкости;
- устранение отечности;
- рассасывание рубцов;
- повышение проницаемости капилляров и сосудов.
Используется в общей терапии при лечении хронического или склерозного простатита. Побочные эффекты проявляются в основном в виде высыпаний, зуда и покраснения кожных покровов.
Выпускается в порошке, расфасованном в ампулы или стеклянные пузырьки. Применяется внутримышечно в виде инъекций или в качестве наружного средства для физиотерапии. В качестве растворителя обычно применяют новокаин. Курс основного лечения составляет от 10 до 15 уколов, после чего для профилактики колется еще 14 дней.
- индивидуальная непереносимость компонентов;
- злокачественные опухоли;
- бронхолегочные заболевания, туберкулез;
- острый период воспалительного процесса.
Стоимость колеблется от 330 до 390 рублей за упаковку, в которой 10 ампул препарата. Производство отечественное. Срок хранения 2 года.
Применяются в качестве противовоспалительного средства при простатите в тех случаях, когда нужно снизить сексуальную активность. Используются при раковых опухолях простаты. Тормозит действие мужских половых гормонов, снижает функции семенников. Но только на время приема.
Производится в Германии в форме таблеток для приема внутрь и в ампулах в виде масляного раствора для внутримышечного введения. В блистере по 10 таблеток, которые могут содержать 10, 50 или 100 мг активного вещества ципротерона ацетата.
Курс лечения подбирается врачом для каждого пациента индивидуально. Применение длительное, может продолжаться несколько месяцев, привыкания не вызывает. Возможно совмещение с сеансами психотерапии.
Побочных эффектов при передозировке не наблюдается. Нельзя применять при заболевании печени. Побочные действия: тошнота, рвота, боли в области живота, признаки остеопороза.
Стоимость одной упаковки в аптеке от 1200 до 7000 рублей в зависимости от содержания активного компонента. Упаковка ампул – от 2500 рублей. По рецепту врача, аналог – Ципротерон.
Нестероидное противовоспалительное, противоопухолевое, антиандрогенное средство, выпускается в Хорватии, Италии, на Кипре в форме таблеток для приема перорально. Каждая из них содержит 250 мг активного вещества.
Не назначается при нарушениях работы печени, склонности к образованию тромбов, сердечно-сосудистых заболеваниях.
- тошнота, рвота;
- упадок сил, утомляемость;
- нарушения сна;
- отсутствие аппетита;
- реже могут встречаться боли в животе, головные боли и головокружение, жажда, ухудшение зрения.
Вызовите рвоту, если произошла передозировка
Принимают по три таблетки в день. Длительность приема определяет врач в каждом случае индивидуально.
Читать также: Витапрост как принимать
Продается по рецепту. Не рекомендуется садиться за руль транспорта.
Стоимость одной таблетки в аптеках от 200 рублей.
Пользователи отмечают высокую эффективность препарата. Однако высок и риск неблагоприятного действия на печень, функции которой ухудшаются даже если орган ранее был здоров.
Гормоны и простата
Половые гормоны.Основных половых гормонов шесть. Их разделяют на «мужские» (андрогены), уровень которых обычно больше у мужчин, и «женские» (эстрогены), уровень которых больше у женщин. К основным андрогенам относят тестостерон (Т), андростендион (А), и дегидроэпиандростерон (ДГЭА), андрогенная активность которого в 5-10 раз выше, чем тестостерона. А к основным эстрогенам — эстрон (E1), эстриол (E3) — самый слабый и менее опасный, и эстрадиол (E2) — самый сильный и канцерогенный; его эстрогенная активность в 10 раз выше, чем эстрона, и в 80 раз выше, чем эстриола. У женщин эстрогены влияют на ткани молочной железы, яичника и матки; а у мужчин — на ткани предстательной железы и яичек.
Эстроген обычно называют основным женским половым гормоном наряду с прогестероном. Он вырабатывается из холестерина, циркулирует в крови, легко проникает во все органы и ткани, и в конечном итоге метаболизируется ферментами в печени.
Борьба гормонов.В силу до конца не изученных причин, в организме человека с годами меняется соотношение анаболических и катаболических гормонов в пользу последних. У мужчин уровень тестостерона в сыворотке снижается не менее, чем на треть, в возрасте от 21 до 85 лет, тогда как уровни эстрадиола остаются постоянными или увеличиваются. И примерно после 50 лет эстроген начинает доминировать над андрогеном *, что является основной причиной дегенеративных проблем предстательной железы *. Это изменение соотношения андрогены:эстрогены (T:E) замешано в развитии доброкачественной и злокачественной болезней предстательной железы.
Эстрогены подавляют андрогены путём нескольких механизмов. Уровни эстрадиола и эстрона в простатической жидкости выше, чем в сыворотке, тогда как для пролактина наблюдается обратная картина *. Эстрадиол поднимает уровень ГСПГ (глобулин, связывающий половые гормоны), связывая их свободный тестостерон, что приводит к заметному у мужчин с раком простаты снижению количества свободного (активного) тестостерона *, и способствует увеличению предстательной железы *. Далее, низкие уровни эстрадиола способствуют проникновению андрогенов в ткани простаты, в то время как высокие уровни эстрадиола наоборот, препятствуют поглощению тестостерона и андростендиона, одновременно увеличивая темпы поглощения ДГТ. Причём данный эффект эстрадиола не зависит от концентрации андрогенов *. Таким образом, дигидротестостерона накапливается в простате больше, чем тестостерона и андростендиона, и он сохраняется в течение более длительного времени. В результате сильный ДГТ связывается с предстательной железой вместо более слабых гормонов — андростендиона и тестостерона. Именно связывание ДГТ с клетками предстательной железы, а не просто его количество в сыворотке крови, является основной проблемой при болезни простаты.
Эстрадиол может сыграть главную роль в стимулировании роста стромы доброкачественной гиперплазии простаты (ДГПЖ) *, и действительно, высокие уровни эстрадиола в плазме были явно связаны с (ДГПЖ) *. Обнаружена чёткая связь между уровнем эстрогенов в плазме, особенно эстрадиола, и ДГПЖ, в то время как c тестостероном не было обнаружено никакой корреляции *. Мужчины с раком простаты, как правило, имеют высокие уровни эстрадиола и низкие уровни тестостерона в сыворотке, демонстрируя классическое обратное соотношение тестостерона к эстрогену. В тканях ДГПЖ концентрация эстрадиола более, чем в два раза выше по сравнению со здоровыми тканями, наглядно подтверждая, что чрезмерное производство эстрогенов является фактором развития опухолей *. В то время, как введение тестостерона извне практически не ухудшает, если не улучшает картину болезни.
Множественные исследования говорят о том, что в случае опухоли простаты, эстроген представляется не ассоциацией, и не следствием, а причиной явления. Эстрадиол до 120% стимулирует рост андроген-зависимых клеточных линий рака человека *. Он вызывает стимуляцию роста в клетках рака простаты, которые классически считаются андроген-, а не эстроген-зависимыми *, и естественно, что ингибиторы ароматазы, которые предотвращают преобразование андрогенов в эстрогены, вызывают уменьшение размеров гиперплазии *.
Роль эстрогена и баланса T:E в предстательной железе дополнительно осложняется различающимися действиями эстрогеновых рецепторов. Реакция на эстроген диктуется не только балансом T:E, но и локальным балансом рецепторов ER-альфа:ER-бета. Стимуляция ER-альфа приводит к росту клеток, воспалению и пред-раковой патологии; тогда как активация ER-бета, по-видимому, оказывает благотворное влияние на клеточный рост и предполагает защитную роль против рака *.
Непосредственная коррекция. Ароматаза, безусловно, является наиболее важным фактором, определяющим соотношение T:E в предстательной железе и при заболеваниях предстательной железы. Однако другие стероидогенные ферменты могут также влияют на это соотношение, особенно при раке простаты. Ответственные за преобразование эстрадиола в эстрон и обратно, такие ферменты, как стероидная сульфатаза, эстроген-сульфотрансфераза *, показывают повышенную экспрессию в опухолевых клетках простаты; а 17-гидрокси-стероид дегидрогеназа уменьшенную *, что предполагает преобладающую конверсию слабого эстрона в более мощный эстрадиол.
Инсулин, как видно из рисунка, сопровождает конверсию прогестерон-андростендион-тестостерон-эс традиол на всём её протяжении. А 5-альфа-редуктаза способствует конверсии тестостерона в канцерогенный дигидротестостерон.
К сожалению, трудно снизить уровень эстрогенов, особенно естественным путём. Современные ингибиторы ароматазы, как правило, имеют опасные побочные эффекты и/или не очень эффективны. Очень трудно сбить уровень или активность ароматазы, за исключением изменений диеты, физических упражнений и образа жизни, а также приема добавок, о чем будет сказано ниже.
Косвенная коррекция.Стоит отметить, что промоторы ароматазы, фигурирующие в доброкачественных и злокачественных клетках простаты, реагируют на воспалительные цитокины, и могут стимулироваться ими. Эстрогены также способны сами по себе вызывать воспаление предстательной железы *, что может создавать замкнутый цикл: активность ароматазы — местный метаболизм эстрогенов — воспалительная реакция — активность ароматазы. Таким образом, скрытое хроническое воспаление может быть важным механизмом, посредством которого эстроген вызывает развитие злокачественности в предстательной железе *.
Тестостерон — оклеветанный гормон.Господствующее до сих пор мнение о канцерогенном действии тестостерона не в состоянии объяснить тот факт, что в юном возрасте, когда его уровень максимальный, мы наблюдаем минимум риска рака простаты, в то время как в пожилом возрасте, когда уровень тестостерона неуклонно падает, риск рака растет, и к 80-ти годам практически все мужчины имеют проблемы с гиперплазией простаты.Всё новые и новые открытия, углубляющие наше понимание гормональных функций, вынуждает пересмотреть устоявшуюся медицинскую догму о вреде тестостерона для простаты. Поскольку рост гормоно-чувствительных клеток простаты стимулирует не тестостерон, а эстрадиол, то нынешняя модель гормональной зависимость рака простаты человека должна быть пересмотрена. Надлежащим лечением опухолей простаты должно быть подавление эстрогенов (а не тестостерона, как утверждает догма) *.
Тем не менее,нам требуется более полная картина гормональной активности и более тонкие и эффективные методы её коррекции для снижения риска рака простаты.
Читать также: Левофлоксацин курс лечения при простатите
Гормональная коррекция. Конечно, наиболее эффективны рецептурные ингибиторы ароматазы, однако они слишком опасны для здоровья и не предполагают длительного применения. Натуральные ингибиторы, хотя и на порядок слабее, и имеют менее прогнозируемый эффект, могут приниматься на постоянной основе без каких-либо серьёзных осложнений.
Ингибиторы активности ароматазы.
— Танакан™ — экстракт листьев Гинкго билоба (Ginkgo biloba). Дозировка: по 40 мг сухого экстракта или 1-2 мл спиртового экстракта трижды в сутки. — Вёшенка, шампиньоны. Отвар сухого порошка грибов содержит вещества, способные блокировать активность ароматазы. Дозировка: не менее 2-3 ст.л./сутки сухой грибной муки, варить не менее 2 часов. — Селен, цинк, эпигаллокатехин-галлат (экстракт зелёного чая). — Ферментированный сок (вино) и масло семян граната ингибируют как ароматазу, так и эстрадиол. — Апигенин, гесперидин и хризин проявляют наивысшую среди всех флавоноидов активность против ароматазы.
Бета-ситостерол регулирует уровень холестерина (ЛПНП), сахара и эстрогена в крови, усиливает иммунитет, а также обладает противовоспалительным, противовирусным, антибактериальным и противогрибковым свойствами. Дозировка: 1’200 мг/сутки.
ДИМ (ди-индолилметан) помогает трансформировать более сильные виды эстрогенов в менее сильные, гидроксилирует эстрогены в менее канцерогенные метаболиты, препятствует связыванию сильных эстрогенов с рецепторами эстрогена (HER). ДИМ в виде индол-3-карбинола (И3К) содержится в крестоцветных овощах (капуста, цветная капуста, кале, китайская капуста, зелень горчицы, перуанская мака и брюссельская капуста, а особенно брокколи). ДИМ жирорастворим, поэтому для лучшего усвоения его лучше смешивать с растительным маслом (льняным, конопляным, оливковым). Дозировка: от 200 мг/сутки ДИМ или от 400 мг/сутки И3К. Достичь такую дозировку путём потребления исключительно растительной пищи крайне трудно. Альфа-липоевая кислота предотвращает превращение эстрогенов в канцерогенные хиноны. Дозировка: 400-1’000 мг/сутки (6х80-150 мг).Диаллил трисульфид, содержащийся в чесноке, особенно в комбинации с 0,1 мг селена, подавляет активность рецептора эстрогена. Чеснок следует принимать не свежий, а состаренный (выдержанный несколько недель после его размалывания и смешивания с водой). Дозировка в расчёте на сухой вес: до 10 г/сутки. Льняное масло снижает чрезмерные уровни холестерина и эстрогена в крови, особенно эстрадиола (Е2) и эстрона (Е1), смещая баланс эстрогенов в пользу более слабого эстриола (Е3). Дозировка: 1 ст.л./сутки.Лигнаны (из льняного семени) и клетчатка (из отрубей зерновых культур – ржи, ячменя, пшеницы, овса) совместно с пробиотиками улучшают бактериальный профиль толстого кишечника, улучшению процесса вывода эстрогенов через кишечник и подавлению активности ароматазы. Дозировка: от 50 г/сутки и выше. Кальций D-глюкарат подавляет активность бета-глюкуронидазы; способствует безопасному метаболированию, связыванию и удалению эстрогенов из крови; снижает воспаление. Дозировка: 1’200 мг/сутки. Мелатонин. Регулирует баланс эстрогенов и фактора гормона роста IGF-1, подавляет активность ароматазы, противодействует активности эстрадиола. Дозировка: 3-6 мг перед сном подъязычно.Все это не отменяет других добавок и, естественно, здорового образа жизни, физической активности и противовоспалительного питания.
Гормональное лечение рака предстательной железы
Ежегодно во всем мире карцинома предстательной железы диагностируется у 400.000 мужчин, среди всех онкологических случаев рак простаты занимает 2 или 3 место на Земле (в зависимости от континента), уступая лишь злокачественным новообразованиям в легких или желудке.
Чуть больше 160 лет назад данное заболевание описывалось Адамсом как «крайне редкая болезнь». Именно он, британский хирург, в 1853 году впервые выполнил гистологическое исследование тканей, взятых у мужчины 59 лет. Происходило это в Лондонском королевском госпитале.
Сейчас же относительно карциномы простаты существует прямо противоположное мнение.
Почему именно гормональное лечение?
Одной из причин возникновения аденокарциномы является возрастное нарушение гормонального фона, то есть патология гормонозависима. Используют такое лечение не всегда. Обычно в случаях, когда другие способы либо невозможно осуществить, либо они оказались неэффективными.
зачем нужно гормональное лечение предстательной железы?
Гормональное лечение рака предстательной железы основано на блокировании мужских половых гормонов. То есть суть терапии заключается в том, чтобы не допустить их выработку, что и влияет на рост злокачественного новообразования.
Показания к гормонотерапии
- Рецидив аденокарциномы после хирургического радикального вмешательства или лучевой терапии;
- Наличие рака простаты у мужчин, имеющих ряд сопутствующих заболеваний, при которых исключено проведение операций и других методов лечения;
- Пациенты, отказывающиеся от операции или лучевой терапии;
- Метастазы и распространение злокачественного новообразования за пределы предстательной железы.
Помимо этого, лечение гормонами может быть назначено как 1 ступень в лечении с целью уменьшения размера карциномы. Вторая ступень – облучение или простатэктомия.
Гормонотерапия при раке простаты: виды
Блокировать выработку мужских половых гормонов можно тремя способами:
- Лекарственные препараты – когда назначаются соответствующие медикаменты в форме капсул или таблеток для перорального применения, а также в виде инъекций.
- Операция – когда проводится хирургическое вмешательство с целью удаления яичек, чтобы снизить уровень гормонов.
- Андрогенная терапия – при ней также назначаются лекарственные препараты, только их действие направлено на блокировку непосредственно функциональности тестостерона. То есть эти медикаменты мешают ему выполнять свои «обязанности».
Чем отличается медикаментозная гормонотерапия от операции?
гормонотерапия как один вариантов лечения аденомы
При хирургическом вмешательстве производится удаление яичек, вследствие чего выработка гормонов прекращается вообще. Этот процесс необратим, то есть гормональный фон восстановить после такого радикального метода будет просто невозможно.
Гормональное лечение рака предстательной железы медикаментами является не менее эффективной процедурой, однако, в случае необходимости, выработка тестостерона может быть восстановлена. Также некогда существовал метод, называемый эстрогенотерапией. Использовались женские гормоны, которые подавляли мужские. Но просуществовал он недолго – из-за того, что после такой терапии возникали серьезные побочные явления.
Немного подробнее о каждом методе гормонотерапии
- Орхиэктомия (удаление яичек/хирургическая кастрация). Радикальный метод, при котором применяется местная или общая анестезия. В ходе операции делается либо 1 четырехсантиметровый разрез в области корня мошонки, либо 2, только по бокам от мошонки. Через некоторое время после проведенного хирургического вмешательства визуальное определение отсутствия яичек практически невозможно.
- Инъекционная гормонотерапия. Такое лечение рака предстательной железы гормонами подразумевает собой введение лекарственных препаратов, являющихся аналогами гормонов гипофиза. Эффект от данной терапии заметен приблизительно через месяц после его начала. Уровень тестостерона в крови падает до минимума.
- Андрогенная блокада. Антиандрогены делают невозможным взаимодействие половых гормонов с раковыми клетками. Между тем, по некоторым данным этот метод является самым эффективным. Таким образом, рост злокачественного новообразования прекращается.
Минусы гормонотерапии
Гормональное лечение мужского рака предстательной железы имеет не только положительные качества, но и отрицательные.
ДМН перечисляет минусы лечения рака предстательной железы гормонами
Среди побочных явлений – высокая вероятность развития таких патологий:
- Анемия;
- Нарушение обмена веществ;
- Импотенция;
- Ухудшение памяти;
- Остеопороз;
- Снижение либидо;
- Депрессия;
- Сахарный диабет;
- Повышение артериального давления.
Источники:
https://kaklechitprostatit.ru/vopros-otvet/gormony-prostaty.html https://otprostatita.su/gormonalnye-preparaty https://hozar.livejournal.com/511795.html https://stopprostatit.ru/adenoma-prostaty/gormonalnoe-lechenie-raka-predstatelnoj-zhelezy-opisanie-protsessa-ot-i-do.html
Гормоны предстательной железы Ссылка на основную публикацию
Влияние гормонов на структуру предстательной железы
Структура гормонов предстательной железы. Фото предоставлено flickr.com
Функционирование предстательной железы во многом определяется уровнем половых гормонов. Вырабатываются они железами внутренней и внешней секреции, снижение или повышение их количества вызывает дисбаланс в работе простаты, что способствует развитию новообразований и ухудшает репродуктивную мужскую функцию.
Сама предстательная железа гормоны не продуцирует, однако работа этого органа напрямую связана с гормональным фоном организма. Чтобы организм функционировал правильно железы внутренней и внешней секреции должны всегда вырабатывать определенное количество биологически активных веществ, каждое из которых выполняет определенные функции. Действуют гормональные вещества комплексно, недостаток или переизбыток одного из них влечет к общим сбоям в организме.
Подробности о тестостероне
Основным гормоном организма мужчины является тестостерон. Его секреция происходит в клетках яичках, часть образованного тестостерона под влиянием редуктазы преобразуется в дигидротестостерон (ДГТ). Именно ДГТ положительно влияет на состояние и функционирование предстательной железы.
Тестостерон активно продуцироваться в мужском организме начинает в период полового созревания, от его количества зависит:
- Степень выраженности вторичных половых признаков – оволосение, особенности фигуры, состояние мышечной массы;
- Выработка сперматозоидов;
- Темперамент мужчины;
- Обменные процессы в организме.
Примерно с 40 лет тестостерон начинает вырабатываться в меньшем количестве. Косвенно это может стать причиной доброкачественного разрастания железистой ткани, эректильной дисфункции, воспалительных реакций.
ФСГ – влияние на простату
Фолликулостимулирующий гормон (фоллитропин) секретируется под воздействием гормоноподобных веществ, выделяемых гипофизом. В норме его гораздо больше у женщин, в мужском организме ФСГ выполняет несколько функций:
- Активизирует развитие семенных канальцев и семенников, способствует их правильному функционированию;
- Помогает «транспортировать» тестостерон в полость придатка яичка, вследствие чего способствует правильному формированию сперматозоидов:
- Оказывает влияние на деятельность всей эндокринной системы.
Количество секретируемого тестостерона влияет на уровень фоллитропина за счет воздействия на систему гипоталамус-гипофиз. Если тестостерона выделяется мало, то ФСГ становится больше.
Переизбыток фоллитропина у мужчин приводит к эректильной дисфункции, к недостаточной выраженности основных признаков половой принадлежности, к импотенции и бесплодию.
Гормоны щитовидной железы – влияние на простату и организм мужчин
К гормонам щитовидной железы тестостерон не относится. Однако этот орган играет немаловажную роль в работе всей репродуктивной системы. Ее функции определяются половой принадлежностью.
У мужчин основная функция щитовидки заключается:
- В выработке йодсодержащих гормональных веществ, которые регулируют обменные процессы, функционирование органов нервной системы, умственное развитие;
- В контроле над отсутствием сбоев в мужской репродуктивной системе. Измененная секреция трийодтиронина и L-тироксин нарушает половую активность.
Дисбаланс гормонов щитовидной железы может быть обусловлен несколькими причинами:
- Гипервыработкой или иначе гипертиреозом;
- Снижением общего количества – тиреоидитом;
- Активизацией работы щитовидки при Базедовой болезни;
- Злокачественными новообразованиями.
У мужчин щитовидная железа более выражена по сравнению с данным органом у женщин. Поэтому органа увеличение в размерах хорошо заметно и визуально, что позволяет быстрее установить причинный фактор беспокоящих изменений.
Роль эндокринных желез
Термином эндокринные или иначе железы внутренней секреции обозначаются органы, выделяющие гормональные вещества непосредственно в сосуды с лимфой или кровью. Выводных протоков у них нет, но они обильно оплетены мелкими сосудиками, в которые и поступают секретируемые гормоны, после чего они разносятся по всем внутренним системам.
Все эндокринные железы входят в эндокринную систему, от правильной работы которой зависит функционирование всего организма. Под влиянием гормонов происходят биохимические процессы и реакции, поэтому при нарушении функционирования структур эндокринной системы возникает дисбаланс, что может стать основной причиной достаточно тяжелых заболеваний.
Эндо- и экзокринные секреторные органы
К основным органам гормональной (эндокринной) системы относят:
- Гипофиз с гипоталамусом;
- Щитовидную и прилегающие к ней паращитовидные железы;
- Яички у мужчин и яичники у женщин;
- Надпочечники;
- Отдельные островки в поджелудочной железе.
Помимо желез внутренней секреции в организме есть еще два типа подобных органов, это:
- Экзокринные или иначе внешней секреции. Их основное отличие от внутренних – наличие выводных протоков, через которые гормоны выходят на поверхность тела или во внутренние среды организма. К экзокринным относят — сальные, потовые, слюнную и слезную, железы кишечника;
- Смешанные. Могут выделять гормональные вещества, как в полости органов, так и в кровь или лимфу, что обеспечивает их циркуляцию по всему организму.
Центральными органами гормональной системы считаются гипофиз и гипоталамус. Первичная их функция – выработка гормональных веществ и постоянная нейроэндокринная регуляция работы смешанных, экзокринных и эндокринных желез.
Смешанная секреция
Экзокринное и эндокринное выделение активных гормонов характерно для поджелудочной железы, яичек у мужчин и яичников у женщин.
Внешняя секреция происходит за счет ацинусов, которые выделяют пищеварительные ферментные вещества – липазу, химотрипсин, амилазу и т.д.
Поджелудочная железа осуществляет функцию эндокринных органов, выделяя в кровь два важных для живого существа гормона – глюкагон и инсулин.
В семенниках мужчины продуцируются андрогены, в том числе и тестостерон.
Половые гормоны обеспечивают развитие живого биологического организма по женскому и мужскому типу и в дальнейшем поддерживают его функционирование. Полностью работа половых гормонов начинает проявляться в пубертатный период, а с возрастом постепенно ослабевает.
У мужчин к половым железам относят яички, гормоны они выпускают в кровеносное русло, а половые клетки во внешнюю среду.
У мужчин и женщин происходит секреция и гормональных веществ, которые характерны для представителей противоположного пола. В норме должен соблюдаться определенный баланс, иногда он нарушается, что приводит к сбоям в работе внутренних органов и к появлению половых признаков, соответствующих другому полу. Так, например, у мужчин, в организме которых начинается усиленная выработка женских эстрогенов, может увеличиться грудь, измениться тембр голоса, часто происходит быстрый набор массы тела.
В семенниках мужчины продуцируются андрогены — андростерон и тестостерон, в надпочечниках стероиды, наделенные андрогенной активностью. Их секреция контролируется особыми веществами, выделяемыми гипофизом.
Регуляция функций щитовидной и половых желез
Щитовидная железа входит в одну систему вместе с гипофизом и гипоталамусом. Работа системы включает в себя несколько этапов:
- При снижении общей концентрации тиреоидных гормонов сигнал поступает в мозг;
- От головного мозга соответствующий импульс идет в гипоталамус, вследствие чего орган начинает продуцировать гормон ТРГ;
- В свою очередь под влиянием ТРГ в гипофизе начинает производиться тиреотропный гормон – ТТГ;
- Под воздействием ТТГ активизируется выработка активных веществ в щитовидке.
Комплекс половые железы – гипофиз, гипоталамус работает практически по идентичной схеме:
- В гипоталамусе происходит секреция рилизинг гормонов (Люлиберина и фоллиберина), которые активизируют в гипофизе выработку лютеинизирующего и фолликулостимулирующего гормонов;
- ФСГ и ЛГ способствуют секреции прогестерона и эстрогенов. У мужчин ФСГ влияет на количество тестостерона.
Старение предстательной железы и гормональный фон
Предстательная железа окончательно формируется и увеличивается в размерах в период полового созревания. Затем, если в организме не происходят патологические нарушения, особым изменениям этот орган не подвергается. Старческие процессы приводят к тому, что предстательная железа начинает неуклонно увеличиваться в объеме. Разрастание ткани, то есть ее гипертрофия, особенно хорошо выражена, если тестостерона секретируется много. Однако основной причиной увеличения простаты в преклонном возрасте называют общий дисбаланс гормонов и следующие за этим обменные нарушения.
Единая система органов внутренней секреции
Совместно с нервной и иммунной системой все эндокринные железы составляют один комплекс внутренней секреции. При сбое в работе одного из них неуклонно нарушается и функционирование других.
Так дисбаланс щитовидки приводит у мужчин:
- К преждевременному или наоборот запоздалому становлению половой системы;
- К бесплодию;
- К эректильным дисфункциям.
Доказано и опосредованное влияние гормонов щитовидки на репродуктивное состояние половых органов за счет:
- Усиления процессов всасывания холестерина стенками кишечника;
- Повышения секреции в печени эндогенного (собственного) холестерина.
И экзогенный и эндогенный холестерин принимают участие в воспроизводстве стероидов, в том числе и половых.
Гормонотерапия при раке предстательной железы
Злокачественные процессы в предстательной железе считаются самой распространенной патологией со смертельным исходом среди мужчин. Причины патологии продолжают устанавливаться, но одной из самых достоверных версий появления рака считается сбой в работе эндокринных органов, приводящий к нарушению продуцирования половых гормонов. При исследовании гормонального фона у мужчин с мужчин со злокачественными новообразованиями предстательной железы показывает существенное возрастание андрогенов по отношению к эстрогенам. Также возрастают гонадотропины, и снижается уровень некоторых кетостероидов.
Поэтому лечение рака предстательной железы гормонами – обоснованный научно способ терапии, приводящий к выздоровлению на ранних стадиях и к значительному замедлению ее роста на поздних.
Сущность гормонотерапии при злокачественном перерождении предстательной железы
Гормоны при раке предстательной железы назначаются с целью подавления выработки андрогенов. За счет этого тестостерон перестает воздействовать на ткани предстательной железы, что останавливает и разрастание органа.
Схема гормонотерапии для каждого больного с раком подбирается индивидуально с учетом:
- Возраста;
- Веса;
- Роста;
- Стадии злокачественного поражения предстательной железы;
- Сопутствующих заболеваний.
Показания к гормонотерапии при раке простаты
Гормоны мужчинам при раке предстательной железы назначаются не всегда, так как такое лечение часто приводит к побочным реакциям, которые могут негативно сказаться на внешнем виде и психике.
Гормонотерапия может быть предложена:
- Пациентам с рецидивом рака;
- Пожилым мужчинам, так как в преклонном возрасте побочные реакции от гормонотерапии меньше в негативном плане влияют на состояние психоэмоциональной сферы;
- При разрастании образования за границы органа и при метастазировании;
- После хирургического вмешательства. Гормоны для лечения предстательной железы в послеоперационный период приостанавливают рост атипичных клеток;
- В период подготовки лучевой терапии;
- После полного удаления простаты
Орхиэктомия при раке предстательной железы
Основная масса половых гормонов у мужчин продуцируется тканями яичка. Кастрация или иначе полное удаление яичек позволяет полностью блокировать выработку тестостерона. В результате разрастание предстательной железы приостанавливается.
Инъекционная гормонотерапия
Под инъекционной гормонотерапией при злокачественном поражении предстательной железы понимают медикаментозную кастрацию. Мужчине в течение нескольких недель вводят синтетические аналоги гормонов, продуцируемых гипофизом. В итоге этого останавливает функционирование яичек, и андрогены больше не производятся.
Побочные реакции гормонотерапии
Лечение гормонами мужчин может привести к:
- Росту грудных желез;
- Снижению сексуального влечения и к импотенции;
- Сокращению объема мышц;
- Нарушением в работе ЖКТ;
- Диабету;
- Увеличению веса;
- Слабости и лихорадочному синдрому;
- Падению концентрации внимания.
Нежелательные побочные эффекты появляются не во всех случаях, и существенно снизить вероятность их развития позволяет грамотно подобранная схема приема препаратов.
Оценка результатов гормонотерапии
На протяжении всего периода лечения и после курса мужчинам необходимо сдавать анализы на ПСА – простатоспецифический антиген. О хороших результатах гормонотерапии свидетельствует его снижение до 0,5 — 0,1 нг/мл.
Механизм действия гормона роста
Соматотропный гормон спортсменами принимается с целью увеличения мышечной массы и для снижения объема жира на животе. Данных о его влиянии на гиперплазию предстательной железы нет. Однако, данный гормон не рекомендуется принимать людям, имеющим склонность к злокачественному перерождению простаты, так как это может способствовать разрастанию железистой ткани.