Гастропатия что это
 [Гастропатия что это]
[Гастропатия что это]
Гастропатия: симптомы и лечение — Хорошее самочувствие
Многие люди задаются вопросом, услышав диагноз «гастропатия», что это такое, и довольно часто путают ее с гастритом, хотя эти положения в медицине совсем различные.
Если гастрит – это патология слизистой оболочки желудка, сопровождающаяся его воспалением, то гастропатия – это наименование разных желудочных заболеваний, которые характеризуются повреждениями эпителия, сосудистой системы желудка с возможным незначительным его воспалением. При этом недуге исследования покажут покраснение поверхности органа.
По МКБ-10 код этого заболевания такой же, как и у гастрита – К29.
Описание
В медицине гастропатия желудка представляет собой нарушение функции пищеварения, которые сопровождаются ощущением дискомфорта и болями в животе, а также поражение верхних отделов ЭКТ, что появляются в результате приема медицинских препаратов, имеющих раздражающее и повреждающее воздействие на эпителий желудка и двенадцатиперстной кишки.
Данное заболевание выражается в неполном изменении строения эпителия желудка, нарушении деятельности клеток его желез, способствующих сбою пищеварения и сокращения органа. При этом воспаления здесь нет или оно слабо выражено.
Эпидемиология
В настоящее время каждый второй человек на планете имеет заболевания органов пищеварения. Более 60% людей приходится на возраст выше пятидесяти лет. Картина приобретает огромные масштабы, если учитывать тот факт, что болезнь на начальных стадиях себя не проявляет.
Гастропатия встречается как у мужчин, так и у женщин, наблюдается она и у детей. У представительниц слабого пола недуг диагностируется немного чаще, связано это с проблемами на гормональном уровне.
Классификация
В медицине существует несколько классификаций гастропатии. По одной из них недуг делят на острый и хронический, согласно другой различают заболевание по стадиям, а третьи выделяют степени развития патологии. По степени развития недуга гастропатия бывает:
- 1 степени, что проявляется в несильном изменении слизистой желудка, а также небольшим снижением выработки соляной кислоты;
- 2 степень, что обуславливается более сильными патологическими процессами, нарушение клеток и омертвление эпителия желудка проходит быстрее, чем в первом случае. Но эти изменения конвертируемы, если своевременно начать лечение.
Стадии болезни зависят от ее длительности, характера течения, эффективности лечения, а также от состояния эпителия желудка. Выделяют следующие стадии гастропатии:
- Начальная стадия, характеризующаяся небольшим воспалением слизистой без изменения ее структуры;
- Хроническая, что обуславливается появлением эрозий и язв, поражением желез органа. Обычно такая стадия наступает, если заболевание запущено, поздно диагностировалось или не лечилось должным образом;
- Стадия атрофии, проявляющаяся в вырождении стенок желудка, замещении некоторых участков соединительной тканью, плохом самочувствии;
- Гипертрофия, что выступает самой тяжелой стадией, при которой происходит утолщение и огрубение стенок желудка, образование кист и аденом.
По форме болезнь делится на:
- Острую гастропатию, что возникает при воздействии на желудок алкоголя, кислот или щелочей, инфекций;
- Хроническую, характеризующуюся медленным течением с постепенным изменением эпителия органа, его атрофией, снижением функций желудка. В частых случаях данная форма недуга протекает бессимптомно;
- Умеренную гастропатию, что обуславливается превращением клеток эпителия в соединительную ткань.
Причины и факторы риска
Разные виды заболевания в настоящее время диагностируются часто. Причины появления недуга медики разделяют на внутренние и внешние. К ним относят:
- Неправильный рацион питания, употребление алкоголя и никотина, кофе, наличие инфекций;
- Недостаточное выделение ферментов в организме, которые нужны для пищеварения;
- Продолжительный прием медикаментов, ожоги и прочие травмы;
- Заброс желчи в желудок, застойные процессы;
- Неполное кровоснабжение желудка из-за образования внутренних патологий;
- Генетическая предрасположенность.
Факторами риска при данном заболевании выступают: возраст более пятидесяти лет, наличие хронических болезней, гормональные нарушения, бесконтрольный прием медицинских препаратов, пренебрежение проблемами со здоровьем.
Симптоматика
Сначала болезнь не проявляет никаких признаков. В частых случаях первые симптомы закрываются теми, что присущи иным недугам, на плане которых развивается гастропатия. Спустя некоторое время гастропатия симптомы имеет, как и при гастрите, она сопровождается болевыми ощущениями и тяжестью в желудке, метеоризмом, тошнотой и изжогой.
Источник: https://gastrit.guru/lechenie/gastropatiya-chto-eto-takoe.html
Застойная гастропатия: причины, симптомы, диагностика и лечение
Если задуматься, то у всех людей на планете были или есть проблемы с пищеварением. Многие даже не догадываются о том, что в их организме «созревает» бомба. Неправильное питание, несоблюдение диеты и режима, небрежность в приготовлении пищи или слишком эксцентричные вкусовые пристрастия могут проявить себя в будущем не с самой лучшей стороны.
Застойная гастропатия: что это такое? Как лечить?
Все результаты воспалительного процесса в желудке можно условно разделить на две категории. Это знакомые всем гастриты и гастропатии.
При гастрите поражается слизистая желудка, на ней видны эрозии и незначительные изъязвления. При этом человек испытывает дискомфорт после приема слишком острой, горячей или холодной пищи.
Каждый хоть раз в жизни сталкивался с ним, особенно в то время, когда был молод и жил отдельно от родителей.
При гастропатии никаких существенных изменений в слизистой желудка не происходит. На ней видны небольшие участки воспаления – и только. Однако это благополучие обманчиво. На клеточном уровне повреждения все же есть. Клетки эпителия разрушены, а их восстановление замедленно, по сравнению с нормой.
Застойной же гастропатией называют нарушение моторики желудка и пассаж ее по пищеварительному каналу вплоть до тонкого кишечника.
Лечение патологии включает в себя медикаментозную терапию, прием витаминов, определенную диету и отказ от вредных привычек. Также рекомендуется вести здоровый образ жизни, включающий прогулки на свежем воздухе.
Распространенность
Врачи по всему миру регистрируют заболевания желудочно-кишечного тракта, а затем сводят полученную информацию в общую статистику, чтобы знать, какие меры предпринять для ограничения заболеваемости.
Застойная гастропатия является довольно частым патологическим процессом, даже на фоне остальных нозологий. Она возникает не только на фоне неправильного питания, но так же и при приеме некоторых лекарств, после длительного стресса, а так же ввиду несчастных случаев и как осложнение других соматических заболеваний.
Более четверти пациентов, принимающих нестероидные противовоспалительные, отмечают боли в желудке, процент гастропатий после ожогов, травм и оперативных вмешательств уже доходит до восьмидесяти.
Цирроз печени и гипертоническая болезнь также вносят свою лепту в общий «котел».
А учитывая, что пациенты либо не обращают внимания на симптомы, либо скрывают их от своего врача, то цифры статистики сильно занижены.
Этиология
Застойная гастропатия вызывается частым и неконтролируемым приемом неселективных НПВС (нестероидных противовоспалительных препаратов).
Они назначаются часто, так как оказывают сразу несколько положительных эффектов: снижают воспаления, уменьшают температуру и отек, убирают боль.
Но пациенты должны придерживаться определенных условий, которые они часто игнорируют или считают несущественными.
Второй причиной гастропатий можно назвать заболевания других систем и органов:
- опухоль поджелудочной железы;
- цирроз печени;
- портальная гипертензия.
Следующими в рейтинге идут несчастные случаи, связанные с употреблением химически активных веществ. На четвертом месте перманентный стресс и травмы головы. И только в конце списка появляются болезни ЖКТ, такие как рефлюкс желчи или кишечного содержимого обратно в желудок, антиперистальтика.
Факторы риска
Застойная гастропатия не возникает на пустом месте. Ей всегда сопутствуют действия или условия, которые усугубляют или провоцируют действие этиологического фактора.
К ним относятся:
- частое употребление алкоголя;
- большой стаж курения;
- возраст старше шестидесяти лет;
- наличие хронических заболеваний;
- наличие в желудке хеликобактер пилори (микроорганизм, вызывающий один из видов гастрита);
- язва;
- длительный неконтролируемый прием лекарств.
Некоторые из этих факторов человек не в состоянии контролировать, но чтобы развилась болезнь, необходимо иметь сочетание двух или трех пунктов из списка.
Патогенез
Грубая, горячая или острая пища в большом количестве попадает в желудок, который не в состоянии справиться с таким объемом работы. Из-за этого площадь слизистого слоя увеличивается, появляется больше складок, они становятся выше и утолщаются. Повышается микроциркуляция и проницаемость сосудов, вырабатывается больше слизи и соляной кислоты. Орган пытается справиться с перегрузками.
Антральный отдел желудка перерастягивается, что приводит к неплотному смыканию сфинктера между желудком и двенадцатиперстной кишкой. Из-за этого содержимое тонкого кишечника вместе с желчью и ферментами поджелудочной железы попадает обратно в желудок, вызывая ожоги и атрофию слизистой. Это еще больше усложняет процесс пищеварения.
Симптомы
Как же проявляет себя застойная гастропатия? Симптомы могут проявиться намного позже появления самого заболевания. Это связано с тем, что требуется время для формирования гастропатии, и на первых порах человек не замечает никаких дискомфортных для себя изменений в организме.
https://www.youtube.com/watch?v=fgFRzz0zRHI
В более позднем периоде проявляется весь набор диспептических явлений:
- тошнота с рвотой, изжога;
- снижение или отсутствие аппетита;
- слабость;
- чувство тяжести в желудке, боль при надавливании;
- отрыжка и появление желтого налета на языке.
В запущенных случаях, когда пациент упорно игнорирует симптомы, гастропатия может манифестировать клиникой желудочного кровотечения.
Формы
Морфологически выделяют две формы застойной гастропатии – это легкая и тяжелая степень. При легком течении на слизистой обнаруживают мозаичный рисунок из складок и патологически расширенных сосудов. В тяжелых случаях, кроме этого еще имеются кровоизлияния и воспалительные пятна.
Существует еще гастропатия, которая затрагивает только антральный отдел желудка. Он расположен на границе с двенадцатиперстной кишкой, и первый поражается при рефлюксе химуса.
При появлении застойных процессов в желудке, пассаж пищи через антральный отдел замедляется, что приводит к закисанию или брожению пищи. Это повышает кислотность среды и повреждает слизистую.
Человек ощущает боли по ночам, изжогу, тошноту и рвоту.
Очаговая гастропатия проявляется участками покраснения на фоне гастритически измененной слизистой желудка. На этих местах могут со временем появиться язвы.
Диагностика
Гастропатия желудка не имеет специфических симптомов. Она имитирует сразу несколько заболеваний ЖКТ, поэтому с первого взгляда понять, в чем именно проблема, не в состоянии даже самый опытный врач.
Начинается все с опроса, установления времени появления первых симптомов и сбора жалоб. Затем идет осмотр и лабораторно-инструментальная диагностика.
В первую очередь врач назначает общий и развернутый анализ крови, биохимические тесты, бактериологическое исследование желудочной среды для выявления хеликобактер пилори.
Характерными признаками является снижение гемоглобина и уровня тромбоцитов.
Фиброгастроскопия является золотым стандартом в вопросах диагностики гастропатий. Она позволяет не только осмотреть слизистую, но и сделать забор материала для гистологического исследования. Биопсию берут из патологически измененных участков желудка.
Если требуется, то пациенту проводят сонографию органов брюшной полости, рентгенографию, КТ или МРТ.
Осложнения
Застойная гастропатия в антруме имеет склонность к осложнениям. К наиболее частым из них относят кровотечения из патологически измененных сосудов желудка. Иногда, это поздний и единственный симптом заболевания. Более чем у половины пациентов с диагнозом «гастропатия» на фиброгастроскопии обнаруживают язвы, эрозии и перфорации.
Наиболее опасным осложнением является развитие опухолевого процесса на слизистой желудка. Так как нарушается процесс восстановления слизистой, и защитная система органа работает «на износ», возможно появление неконтролируемого роста клеток на фоне воспаления.
Дифференциальная диагностика
Застойная гастропатия – крайне сложный диагноз, несмотря на кажущееся обилие симптомов. Так как она мимикрирует под другие нозологические формы, встречающиеся в ЖКТ. Самыми распространенными среди них являются гастрит, язва желудка или двенадцатиперстной кишки, стеноз привратника, недостаточность сфинктера антрального отдела, рефлюксная болезнь и другие, более экзотические болезни.
Для того чтобы сделать правильный выбор, врач назначает фиброгастродуоденоскопию, бактериальное исследование, биопсию и другие анализы. Исключив все другие варианты, остается только застойная гастропатия.
Лечение
Что же можно предпринять пациенту с диагнозом «застойная гастропатия»? Лечение начинается с выявления этиологического фактора и его устранения. Если поражение кишечной трубки имеет вторичный характер, то целесообразно направить все усилия на то, чтобы вылечить первичную патологию.
Для непосредственного купирования симптомов гастропатии используют ингибиторы протонной помпы, блокаторы гистаминовых рецепторов, антациды, антибиотики и препараты, улучшающие микроциркуляцию. Главной задачей врача является подобрать такую комбинацию лекарств, которые преумножали бы свои положительные эффекты и нивелировали побочные действия друг друга.
Не стоит недооценивать и роль поддерживающей терапии. Пациенту необходимо назначить витамины группы В, особенно В12, так как при нарушении работы ЖКТ его количество резко уменьшается. Кроме того, целесообразно принимать витамины С и К. Кроме того, больному советуют больше гулять на свежем воздухе, делать гимнастику и укреплять мышцы брюшного пресса и диафрагмы.
Питание при застойной гастропатии
Для успешного лечения необходимо соблюдать диету. И этот тезис должен прочно укорениться в голове пациента, потому что весь эффект от медикаментозного лечения сойдет на нет, если человек при первых же признаках улучшения вернется к старым пищевым привычкам.
Из рациона исключатся продукты, раздражающие слизистую: слишком горячая пища, острое, копченое, соленое и маринованное. Пищу нужно принимать дробно, мелкими порциями с перерывами в два-три часа.
Источник: https://fb.ru/article/308368/zastoynaya-gastropatiya-prichinyi-simptomyi-diagnostika-i-lechenie
Антон Павлович Чехов устами своего героя, секретаря съезда Жилина, заявил, что «катар желудка доктора выдумали. Больше от вольнодумства да от гордости бывает эта болезнь».
В чеховские времена «катарами» именовали весь спектр заболеваний желудка. Люди страдали ими до самой смерти, которая приходила намного раньше срока.
Медицина XXI века научилась диагностировать и исцелять злополучный катар, одной из разновидностей которого является гастропатия.
Определение и виды гастропатии
Термином «гастропатия» обозначают группу заболеваний, вызванных повреждением эпителиального слоя слизистой оболочки желудка. В отличие от гастритов, когда присутствуют явные признаки воспалённого состояния слизистой, при гастропатии воспаления нет, изменения касаются лишь эпителия и его сосудов.
Эпителиальные клетки выстилают внутреннюю поверхность желудка, образуя естественный защитный барьер. Они продуцируют слизь, предохраняющую орган от поражения соляной кислотой, механических повреждений. Потому, насколько повреждён барьер, какими изменениями отреагировали ткани желудка на негативные факторы, различают следующие виды заболевания:
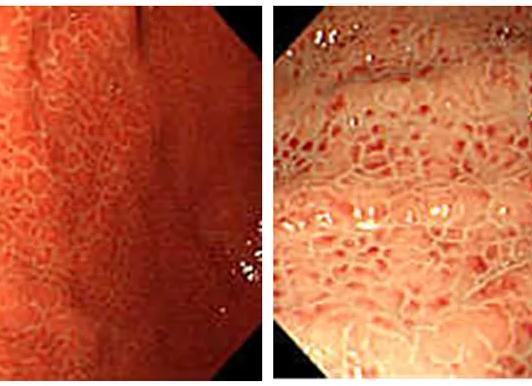
- Эритематозная гастропатия – покраснение слизистой по всей поверхности желудка или на отдельных участках.
- Эрозивная гастропатия – образование мелких, от 2 до 6 мм, язвочек на слизистой, называющихся эрозиями.
- Застойная гастропатия – нарушение моторики желудка. Ухудшается кровоснабжение, появляются поражения слизистой в виде мелких изъязвлений.
- Гиперемическая гастропатия – усиление кровотока в стенках желудка. Слизистая красная из-за расширенных сосудов, отёчная.
- Папулёзная гастропатия – образуются маленькие припухлости (папулы) в разных отделах желудка. Расположены одиночно или группами. Глубокие слои слизистой не затрагивают, заживают без рубцов.
- Геморрагическая гастропатия – характеризуется повреждением сосудистой стенки с последующим желудочным кровотечением.
По скорости возникновения, длительности течения выделяют острые и хронические формы болезни. Однократное сильное воздействие на желудок кислот, щелочей, алкоголя, лекарств, микробных токсинов порождает острый вид недуга. Если раздражение агрессивными веществами сохраняется, переходит в хроническую форму.
Медленное прогрессирование патологических нарушений слизистой считается хроническим течением, в котором выделяют несколько стадий:
- начальную, с лёгкими воспалительными процессами в желудке без глубоких поражений;
- атрофическую, когда секреторная ткань замещается соединительной. Функции переваривания нарушены;
- гипертрофическую, самую опасную. Стенки органа покрываются соединительнотканными разрастаниями и кистами. Пища почти не усваивается.
Патологический процесс может охватывать весь желудок либо отдельную часть органа. Например, застойная гастропатия – это такое поражение нижней (антральной) части желудка вследствие снижения тонуса мускулатуры. Пища, пропитанная желудочным соком, долго не эвакуируется в кишечник. Происходит длительное воздействие соляной кислоты на донную часть, образуются эрозии, язвочки.
Причины возникновения
Век назад считали, что «хронический катар желудка наблюдается также у привычных пьяниц, обжор, вообще у людей, ведущих неумеренный образ жизни…» (А.П. Чехов, «Житейские невзгоды»). На сегодняшний день список причин гораздо обширнее:
- нерациональное питание — нарушение режима; жареная, острая, жирная, копчёная, маринованная еда. Несвежие продукты, слишком горячая или чрезмерно охлаждённая пища;
- алкоголь, особенно крепкий, растворяет барьерную слизь, открывает доступ агрессивным ферментам к беззащитной поверхности желудка;
- курение усиливает секреторную активность пищеварительных желёз;
- хронический гастрит при неправильном лечении или его отсутствии;
- попадание желчи из 12-перстной кишки сквозь неплотно смыкающийся привратник;
- длительный приём лекарств, в том числе нестероидных противовоспалительных препаратов (НПВП), к которым относят Аспирин, Диклофенак, Ибупрофен, Кеторолак, Индометацин;
- хронические застойные явления, возникающие на фоне панкреатита, патологий печени, почек, язвенной болезни желудка;
- травмы, химические и термические ожоги ЖКТ;
- плохое кровообращение желудка;
- инфекции ЖКТ (хеликобактер) и гельминтозы (аскариды, острицы);
- повышение давления в воротной вене приводит к расширению артерий, вен, капилляров желудка, переполнению их кровью. Возможен прорыв сосудов с кровотечением.
Предрасполагающими к заболеванию условиями являются пенсионный возраст, женский пол, ревматоидный артрит.
Симптомы
Сначала болезнь может не проявлять себя симптомами либо прятаться за признаками другого заболевания, например, язвы, панкреатита. По мере развития патологических процессов чувствуется тяжесть после еды, боль в животе. Желудочный сок раздражает пищевод, возникает изжога.
Снижение переваривающей функции желудка вызывает защитную реакцию – тошноту и рвоту. Пища задерживается, начинается брожение с выделением газов через отрыжку, икоту, метеоризм. Возникают нарушения стула в виде диареи или запоров у взрослых и детей.
Человек не может есть, резко худеет, слабеет.
Дети начиная с грудного возраста, страдают недугом не меньше взрослых. У них преобладает острая форма заболевания. Оно начинается внезапно, развивается стремительно. Ребёнок не может указать, где болит.
Малыш температурит, отказывается от еды, плачет, плохо спит, его рвёт и поносит. Причиной становятся инфекции ЖКТ, аллергии, некачественные продукты и молочные смеси.
Отсутствие лечения переведёт болезнь в хроническое русло.
Диагностика
Точная диагностика необходима для выбора правильной тактики лечения. Первый шаг – пойти к гастроэнтерологу, который проведёт начальный поверхностный осмотр. Далее последует сдача анализов, процедуры обследования:
- Биопсия ткани желудка посредством ФГС с последующей микроскопией взятого материала.
- Тесты на кислотность желудочного сока и соотношение ферментов.
- Анализ крови на Helicobacter pylori.
- Биохимический анализ крови.
- Анализ мочи, копрограмма.
- УЗИ органов брюшной полости.
Крайне важно отличать гастропатию от разных форм гастрита, язвы желудка, панкреатита, новообразований ЖКТ.
Лечение гастропатии
Как лечить гастропатию, зависит от вида патологии, стадии болезни, индивидуальных данных пациента. Общие рекомендации заключаются в следующем:
- прекратить приём лекарственных препаратов, спровоцировавших заболевание;
- нормализовать питание, придерживаться диеты № 1 по Певзнеру;
- организовать распорядок дня – найти время для спорта, соблюдать режим труда и отдыха, спать 8 часов;
- исключить алкоголь, курение.
Лечение народными средствами подойдёт всем видам гастропатий, в том числе застойной. Отвары из травяных сборов мягко, но эффективно стимулируют моторику желудка, обволакивают слизистую, восполняют потери витаминов, минералов.
Для приготовления сбора берут по чайной ложке сухой травы каждого вида, смешивают. Столовую ложку полученной смеси заваривают 500 мл кипятка в термосе, настаивают час. Принимают по 100–150 мл тёплого отвара за полчаса до еды.
Лечатся травяными чаями до двух недель, затем следует перерыв на 20 дней и смена целебного сбора.
- Сбор № 1 предназначен для эритематозной, гиперемической гастропатии: ромашка, тысячелистник, шалфей, одуванчик.
- Сбор № 2 поможет при застойной форме болезни: цветки липы, льняное семя, корень солодки, мята перечная.
- Сбор № 3 рекомендован от воспалительных изменений в желудке: ромашка аптечная, плоды фенхеля, корень пырея ползучего, льняное семя, тысячелистник.
Хорошие результаты показывает облепиховое масло. Оно обволакивает, снижает кислотность желудочного сока, заживляет эрозии. Чайную ложку масла употребляют внутрь за 20 минут до еды по 3 раза в день. Курс лечения — 10 дней.
Осложнения
Неправильное лечение, самолечение, игнорирование симптомов заболевания неминуемо перерастёт в осложнение. Деградация секреторной ткани, замещение её соединительной сделает невозможным качественное переваривание и измельчение пищи.
Застой содержимого желудка усугубит повреждения слизистой. Могут развиться кисты, опухоли, препятствующие деятельности ЖКТ. Избежать столь серьёзных последствий вполне реально, если вовремя лечить заболевание, вести здоровый образ жизни.
Профилактика
Предупредить недуг помогут несложные меры профилактики:
- правильное питание, нормальный питьевой режим;
- отсутствие пагубных пристрастий – алкоголя, курения;
- приём лекарств только по назначению врача;
- ежегодная диспансеризация;
- умеренная физическая активность;
- достаточный отдых;
- оптимистичный настрой.
Если приём НПВП жизненно необходим, защищайте желудок препаратами Омез, Ланзап, Париет.
Гастропатия знакома многим людям на собственном горьком опыте. Пути излечения болезни зависят от нюансов течения недуга, индивидуальных данных пациента. Лекарства и процедуры имеют противопоказания.
Самолечение грозит переходом заболевания в запущенную стадию, когда поможет лишь хирургия. Прислушивайтесь к своему организму и не игнорируйте подаваемые им тревожные сигналы.
Всегда помните, что позитивный, доброжелательный настрой, душевное равновесие считаются ведущими факторами в деле сохранения здоровья и поддержания высокого качества жизни.
Источник: https://gastrot.ru/gastrit/gastropatiya
НПВП-гастропатия
НПВП-гастропатия – патологическое изменение слизистой оболочки желудка, вызванное приемом нестероидных противовоспалительных препаратов. Заболевание проявляется «голодной» или ночной болью в эпигастрии, тошнотой, изжогой, метеоризмом. В половине случаев симптомы болезни отсутствуют или слабо выражены.
Диагностика гастропатии основывается на выявлении связи патологической симптоматики с началом приема НПВП, данных ЭГДС и гастрографии. Во время лечения по возможности отменяют НПВП, назначают Н2-блокаторы, ингибиторы протонной помпы, аналоги простагландина Е1.
При развитии осложнений проводят хирургическое вмешательство, предполагающее остановку кровотечения, ушивание дефекта или резекцию желудка.
НПВП-гастропатия (нестероидная гастропатия) — поражение верхних отделов желудочно-кишечного тракта, которое развивается на фоне приема НПВП. Нестероидные противовоспалительные средства являются наиболее востребованной группой препаратов, применяемых для снятия воспаления и уменьшения боли в ревматологической, кардиологической, хирургической практике.
За последние 10 лет потребление нестероидных медикаментов выросло в 3 раза. Термин «НПВП-гастропатия» впервые был предложен в 1986 г. американским ученым С. Ротом для обозначения повреждений слизистой желудка на фоне терапии НПВС, отличных от дефектов при язвенной болезни. Нестероидная гастропатия развивается у 30% пациентов, длительно принимающих НПВС.
Подавляющее большинство составляют лица пожилого и старческого возраста.
Причины НПВП-гастропатии
Заболевание возникает при непрерывном лечении нестероидными препаратами в течение 4-х и более недель. Существует ряд дополнительных факторов, наличие которых увеличивает риск формирования гастропатии. К ним относятся:
- Пожилой возраст. У пациентов старше 65 лет ввиду возрастных изменений ЖКТ (сокращения числа секреторных клеток, уменьшения выработки соляной кислоты и желудочных ферментов, снижения моторной функции, атрофических изменений оболочек желудка) повышается вероятность развития гастропатии во время приема НПВС.
- Язвенная болезнь желудка в анамнезе. Прием нестероидных лекарственных средств оказывает негативное воздействие на скомпрометированную слизистую оболочку, вызывая повторные эрозивные изменения. Наличие Halicobacter pylori усугубляет течение заболевания, провоцируя формирование изъязвлений.
- Большая лекарственная нагрузка (высокие дозы, продолжительная терапия и/или совместный прием нескольких НПВП). Превышение рекомендуемой суточной дозы увеличивает риск возникновения гастропатии в 4 раза. При комбинированном приеме различных НПВП побочные действия препаратов суммируются. Максимальный риск развития гастропатии отмечается на первом месяце употребления медикаментов. Затем вероятность несколько снижается. Данный феномен можно объяснить адаптацией слизистой ЖКТ к действию НПВС.
- Сочетание НПВП с другими лекарственными препаратами. Совместное использование НПВС и глюкокортикостероидов увеличивает риск развития поражений ЖКТ в несколько раз. Прием НПВС на фоне лечения антикоагулянтами повышает вероятность возникновения эрозивного кровотечения.
- Женский пол. По статистике, женщины чаще и не всегда оправданно употребляют нестероидные препараты (при менструальной боли в животе, головной боли на фоне усталости и стресса).
- Вредные привычки. Курение и алкоголь оказывают губительное действие на гастродуоденальную слизистую, вызывая ее раздражение и воспаление. Пагубные зависимости в сочетании с приемом НПВП увеличивают риск появления эрозивно-язвенных изменений.
В современной гастроэнтерологии вероятность возникновения болезни оценивается, исходя из количества факторов риска у пациента, принимающего НПВС. Градация определяет вероятность формирования НПВП-гастропатии и ассоциированных с ней осложнений. Выделяют 3 степени риска:
- Высокая. Предполагает наличие 2-х и более факторов риска или/и осложненной язвы желудка в прошлом. Пациентам рекомендовано избегать назначения НПВС. При необходимости нестероидные препараты следует назначать с осторожностью: в минимальной дозе, под «прикрытием» протекторной терапии.
- Умеренная. Формируется при одновременном воздействии 1-2 факторов риска, при наличии неосложненной язвы в анамнезе. При назначении НПВП пациенты должны получать протекторную терапию.
- Низкая. Предполагает отсутствие факторов риска. В этом случае пациентам не требуется назначение профилактических препаратов.
Современные представления о природе развития НПВП-гастропатии базируются на циклооксигеназной теории. Механизм действия нестероидных препаратов заключается в ингибировании фермента циклооксигеназы (ЦОГ), который играет важную роль в синтезе простагландинов (ПГ) — медиаторов воспаления.
Подавление выработки ЦОГ приводит к уменьшению воспаления. Существуют 2 разновидности фермента: ЦОГ-1 и ЦОГ-2. Первый влияет на синтез ПГ, которые регулируют целостность слизистой ЖКТ, функцию тромбоцитов и скорость почечного кровотока.
Второй принимает участие в синтезе ПГ непосредственно в очаге воспаления.
Токсический эффект НПВП связан с неселективным подавлением ПГ. Если снижение выработки ЦОГ-2 вызывает уменьшение воспаления, то ингибирование ЦОГ-1 приводит к ухудшению микроциркуляции и питания слизистой, уменьшению защитной функции преимущественно в антральной части желудка. Нарушение трофики ведет к формированию изъявлений и эрозий.
Системное действие НПВП не зависит от способа употребления медикаментов (пероральный, парентеральный, ректальный). В первые дни приема препаратов развивается местное токсическое действие на слизистую желудка. При пероральном использовании НПВП трансформируются в кислой среде желудка и проникают в эпителиоциты, вызывая их разрушение.
На месте повреждения клеток образуются микроэрозии.
Симптомы НПВП-гастропатии
Клинические проявления заболевания различны. В 40-50% случаев патология протекает бессимптомно, а диагностировать болезнь удается на этапе развития осложнений. В остальных случаях отмечается тошнота, чувство тяжести и болезненные ощущения в области эпигастрия, метеоризм, снижение аппетита.
Боль возникает на голодный желудок, чаще в ночное время суток. Обращает внимание несоответствие результатов эндоскопического исследования клинической картине болезни.
У ряда пациентов при отсутствии боли и диспепсических явлений отмечаются множественные изъязвления слизистой желудка и, наоборот, у пациентов с выраженной симптоматикой отсутствуют эндоскопические изменения слизистой оболочки.
Наиболее частым осложнением болезни является кровотечение из язвенных дефектов. При отсутствии экстренных гемостатических мер данное состояние может привести к развитию геморрагического шока и летальному исходу.
Перфорация язвы способствует проникновению желудочного содержимого в брюшную полость, что влечет за собой развитие перитонита. При попадании токсинов в кровоток формируется выраженная интоксикация.
Продолжительное течение перитонита с признаками нагноения может привести к проникновению патогенных микроорганизмов в кровь и возникновению сепсиса.
Диагностика
Ввиду вариабельности симптомов, расхождений в клинической и эндоскопической картине болезни диагностика НПВП-гастропатии вызывает значительные трудности. При постановке диагноза целесообразно провести следующие исследования:
- Осмотр гастроэнтеролога. Специалист после расспроса и сбора анамнеза выявляет четкую связь развития симптомов болезни с началом приема НПВП.
- Эзофагогастродуоденоскопия. ЭГДС позволяет определить локализацию и остроту эрозивного процесса, количество изъязвлений и состояние слизистой ЖКТ. НПВП-индуцированные эрозии характеризуются преимущественно антральной локализацией, небольшими размерами, отсутствием воспалительных изменений и гистологических признаков гастрита. В ходе исследования проводится биопсия язв, эрозий для морфологического исследования. При развитии небольшого кровотечения эндоскопист выполняет хирургический гемостаз.
- Рентгенография желудкас контрастированием. Используется при невозможности проведения ЭГДС. Для лучшего результата выполняют двойное контрастирование, с помощью которого визуализируется дефект слизистой в виде контрастного пятна стенки желудка.
- Лабораторные обследования. Играют второстепенную роль в диагностике гастропатии. При подозрении на инфицирование хеликобактер назначают тесты на выявление бактерии (ИФА, ПЦР, исследование биоптатов и др.). Для исключения кровотечения проводят анализ кала на скрытую кровь. рН-метрия позволяет определить кислотность желудочного сока и обнаружить агрессивные факторы риска.
Дифференциальная диагностика патологии проводится с язвенной болезнью желудка. Нестероидная гастропатия чаще поражает верхний отдел ЖКТ и, в отличие от классической ЯБЖ, возникает у пожилых людей.
Болезнь дифференцируют со злокачественными новообразованиями желудка, синдромом Золлингера-Эллисона.
Для исключения сопутствующей патологии со стороны печени, поджелудочной железы, желчного пузыря выполняют УЗИ брюшной полости.
Лечение НПВП-гастропатии
Лечение заболевания направлено на эпителизацию эрозивно-язвенного дефекта, коррекцию НПВП-терапии, предупреждение осложнений болезни. В первую очередь необходимо решить вопрос об отмене нестероидного противовоспалительного препарата.
Если такая возможность существует, пациенту показано применение блокаторов Н2-рецепторов второго и третьего поколений. Если отменить НПВП не представляется возможным, больному назначаются ингибиторы протонной помпы (ИПП). Терапия проводится непрерывно в течение 1-2 месяцев.
Для профилактики и лечения используются аналоги простагландинов Е1, которые обладают цитопротекторным действием, увеличивая образование слизи в желудке, подавляя ночную и стимулированную (пищей, гистамином) секрецию.
При выявлении хеликобактер пилори проводят эрадикационную терапию антибактериальными препаратами.
При возникновении осложнений (кровотечение, перфорация) выполняют хирургическое вмешательство. Для прекращения кровотечения проводят эндоскопические гемостатические мероприятия с одновременным парентеральным введением коагулянтов. При массивном кровотечении, больших язвенных дефектах, прободении язвы выполняют иссечение и ушивание дефекта, резекцию желудка, гастроэнтеростомию.
Прогноз и профилактика
При грамотном применении НПВП, своевременном выявлении факторов риска и проведении медикаментозной профилактики гастропатии прогноз заболевания благоприятный. Бесконтрольный прием нестероидных препаратов, длительное течение болезни с развитием осложнений может вызывать серьезные жизнеугрожающие последствия (перитонит, сепсис).
Профилактика нестероидной гастропатии включает выявление и уменьшение количества факторов риска, прием НПВП только по назначению врача. При использовании НПВП предпочтение следует отдавать селективным препаратам, блокирующим преимущественно ЦОГ-2.
Пациентам с эрозивно-измененной слизистой необходимо раз в полгода проходить эндоскопическое исследование ЖКТ.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/nsaid-gastropathy
После эндоскопического обследования врач может поставить заключение: эритематозная гастропатия – это патологическое состояние, не является самостоятельным клиническим заболеванием, а выступает в роли тревожного симптома, в основном поверхностного гастрита.
Что собой представляет
При эритематозной гастропатии возникает гиперемия (покраснение) верхнего слоя слизистой оболочки желудка. Происходит это по причине процессов воспаления, обычно не затрагивающих глубокие слои тканей, которые провоцируют отёчность и приток крови, вызванный расширением капилляров.
Воспаление при гастропатии обычно менее выражено, чем при истинном гастрите, и затрагивает лишь поверхностные слои, поэтому часто именуется как поверхностный гастрит.
Встречается в диффузной и очаговой форме.
- Очаговая форма ещё называется эритематозная антральная гастропатия, чаще обнаруживается в антральном отделе желудка. Главным образом отличается локальным характером повреждений, воспаление и отёк слабо выражены.
- Диффузная (распространённая) гастропатия охватывает обширную часть поверхности слизистой в разных отделах. При отсутствии адекватного лечение приводит к гастриту, язве желудка.
По степени тяжести условно разделяют первую и вторую стадии. Отличаются они степенью поражения эпителия.
Причины
Воспаление и эритема желудка может быть вызвана рядом причин:
- Нарушение кровообращения.
- Инфекционные заболевания.
- Химические ожоги.
- Лекарственный (медикаментозный гастрит).
- Неправильное питание.
- Нарушение обменных процессов вследствие других патологий.
- Другие раздражающие факторы (курение, алкоголь).
- Немаловажную роль играет режим дня, стрессоустойчивость.
Вероятность возникновения эритематозной гастропатии зависит от защитных факторов желудка, общей сопротивляемости организма, наследственности.
Симптомы
Поскольку гастропатия это воспаление, она сопровождается типичными симптомами нарушения пищеварения:
- Тяжесть в подреберье.
- Боли в эпигастрии.
- Отрыжка воздухом.
- Тошнота и рвота, после еды.
- Постоянный белый налёт на языке.
На начальных этапах протекает полностью бессимптомно, дальше либо проходит самостоятельно (если провоцирующие факторы оказывали непродолжительное воздействие), либо усугубляется и переходит во вторую, более опасную, стадию.
Диагностика
Раннее обнаружение даёт больше шансов на успешное выздоровление. Диагностируется гастропатия обычно при исследованиях на другие расстройства. Заключение ставится при подтверждении морфологических изменений слизистой, характерных воспалительным процессам и только после фиброгастродуоденоскопии (ФГДС).
Перед диагностикой следует соблюдать некоторые рекомендации, за несколько дней не употреблять алкоголь, жирные блюда, газированные напитки. Исключить, или хотя бы уменьшить, количество выкуриваемых сигарет.
Эндоскопическое исследование иногда становится причиной эритематозной гастропатии, в таких случаях её называют – эндоскопический синдром, обычно специального лечения не требует.
Лечение
Для того чтобы правильно лечить гастропатию, перед началом терапии устанавливают факторы вызвавшие гиперемию, это могут быть разные лекарственные средства или постоянное неправильное питание. Чем быстрее устранить причину, тем быстрее наступит выздоровление.
Важным моментом в лечении является обнаружение сопутствующих заболеваний, ими часто бывает хронический или эрозивный гастрит, гастродуоденит, ГЭРБ.
Медикаменты
Если установлено, что причиной гастропатии являются принимаемые лекарственные средства, желательно попросить врача заменить их. Если в данной ситуации это невозможно, применяют медикаменты, защищающие желудок от пагубных факторов.
Лекарства, которые могут назначаться при эритематозной гастропатии:
- Антисекреторные (Омепразол, Нольпаза, Кваметел, Париет). Снижают выработку основного раздражителя слизистой – соляной кислоты.
- Гастропротекторы (Де-нол, Викаир, Викалин). За счёт содержащегося в составе висмута оказывают вяжущее и противовоспалительное действие, защищают стенки органа. Помогают бороться с бактерией, вызывающей язву желудка.
- Антацидные средства (Алмагель, Маалокс, Гастал). Понижают кислотность, следовательно, агрессивность среды желудка. Связывают и выводят патогенные вещества.
- Регулирующие моторику (Ганатон, Итоприд). Могут быть назначены в случае застойных явлений в желудке и, последующим за этим брожением и гниением.
Хорошие результаты даёт комплексное лечение с народными средствами. Используют травы: желудочные сборы, ромашку, фенхель. В основном они направлены на мягкое снятие воспаления, улучшение пищеварения. Семена льна, кисель из овса применяются как обволакивающее, защищающее желудок домашнее средство.
Особенно осторожным нужно быть с лекарствами группы НПВС, из-за своего ульцерогенного действия они часто являются причиной патологий желудка.
Питание
Важной составляющей лечения остаётся правильное питание. Исключаются продукты раздражающие слизистую: кислое, острое, солёное, копчёное, жареное, газировки, алкоголь кофе и другие. Рекомендуется готовить в пароварке и больше внимания уделять таким блюдам, как каши, кисели, бульоны. Противопоказано употребление горячей или холодной пищи.
Прогноз
Гастропатия эритематозного типа не опасна, но требует своевременного лечения, в противном случае она может усугубляться и, без лечения врача, привести к гастриту, язве или гастродуоденопатии.
При появлении первых симптомов быстро и полностью избавиться от недуга позволяет своевременная медикаментозная терапия и правильная диета.
Источник: https://vzheludke.ru/zheludok/eritematoznaya-gastropatiya.html
Поделиться:
Нет комментариев
Что такое эритематозная гастропатия, её симптомы и лечение
Что собой представляет
- Очаговая форма ещё называется эритематозная антральная гастропатия, чаще обнаруживается в антральном отделе желудка. Главным образом отличается локальным характером повреждений, воспаление и отёк слабо выражены.
- Диффузная (распространённая) гастропатия охватывает обширную часть поверхности слизистой в разных отделах. При отсутствии адекватного лечение приводит к гастриту, язве желудка.
Причины
- Нарушение кровообращения.
- Инфекционные заболевания.
- Химические ожоги.
- Лекарственный (медикаментозный гастрит).
- Неправильное питание.
- Нарушение обменных процессов вследствие других патологий.
- Другие раздражающие факторы (курение, алкоголь).
- Немаловажную роль играет режим дня, стрессоустойчивость.
Симптомы
- Тяжесть в подреберье.
- Боли в эпигастрии.
- Отрыжка воздухом.
- Тошнота и рвота, после еды.
- Постоянный белый налёт на языке.
Диагностика
Лечение
Медикаменты
- Антисекреторные (Омепразол, Нольпаза, Кваметел, Париет). Снижают выработку основного раздражителя слизистой – соляной кислоты.
- Гастропротекторы (Де-нол, Викаир, Викалин). За счёт содержащегося в составе висмута оказывают вяжущее и противовоспалительное действие, защищают стенки органа. Помогают бороться с бактерией, вызывающей язву желудка.
- Антацидные средства (Алмагель, Маалокс, Гастал). Понижают кислотность, следовательно, агрессивность среды желудка. Связывают и выводят патогенные вещества.
- Регулирующие моторику (Ганатон, Итоприд). Могут быть назначены в случае застойных явлений в желудке и, последующим за этим брожением и гниением.
Питание
Прогноз
Эритематозная гастропатия
В медицине принято различать понятия гастрит и гастропатия. Первый диагноз устанавливают при подтверждении морфологических изменений в слизистой желудка, характерных для воспаления. Поэтому помимо оценки симптомов и данных объективного исследования для подтверждения хронического гастрита необходимо проводить гистологическое исследование биоптата, полученного в ходе фиброгастродуоденоскопии. Второй вариант поражения слизистой желудка – гастропатия, возникает вследствие воздействия различных повреждающих факторов, проявляется нарушениями со стороны эпителиального покрова и сосудистыми изменениями. Для гастропатий характерно отсутствие воспалительного процесса или его незначительная выраженность.
Под эритематозной гастропатией подразумевается гиперемия слизистой желудка. Это не заболевание, а название эндоскопического синдрома, при котором наблюдается покраснение желудочного эпителиального покрова. Изменения могут проявляться также незначительным отеком и повышенной ранимостью слизистой. Процесс не затрагивает глубокие слои слизистой, поэтому данный вид патологии еще называют поверхностной гастропатией. Во многих случаях этот синдром свидетельствует о поверхностном гастрите, развившемся под действием тех или иных факторов. В этом случае изменения сохраняются продолжительное время и требуют проведения лечебных мероприятий. Но возможны и другие причины, вызывающие изменения преходящего характера, к примеру, употребление накануне алкогольных напитков, большое количество специй в пище, сильногазированная вода, дефекты режима питания. Поэтому важно соблюдать правильный режим принятия пищи, не злоупотреблять продуктами с раздражающим действием. Дефекты диеты накануне проведения фиброгастроскопии могут вызвать гиперемию и незначительную отечность слизистой. Такое состояние не требует специального лечения.
Причины поражения слизистой желудка
Эритематозная гастропатия отсутствует среди нозологий в принятой международной классификации болезней. Зато такую формулировку нередко можно встретить в заключении о результатах фиброгастродуоденоскопии. В то же время, в классификации присутствуют такие диагнозы как острая геморрагическая или эрозивная гастропатия, химическая гастропатия, НПВС-гастропатия и другие. В основе классификации гастритов и гастропатий лежит несколько параметров:
- их этиологическое происхождение,
- гистологические особенности нозологий,
- динамика процесса (острый, хронический).
Поэтому врач, учитывая эндоскопическое заключение о наличии эритематозной гастропатии, выставляет диагноз, основываясь также на анамнестических и клинических данных, результатах гистологического обследования, если оно проводилось.
Принято считать, что гастрит развивается в ответ на воздействие инфекционных и аутоиммунных факторов, реже причиной заболевания становятся аллергические реакции, побочное действие лекарств, экстремальные стрессовые факторы. Гастропатия же обычно вторична к действию таких раздражителей эндогенного и экзогенного происхождения как:
- прием нестероидных противовоспалительных средств, глюкокортикоидов, антикоагулянтов,
- рефлюкс желчи,
- употребление крепкого алкоголя,
- табакокурение,
- ишемические явления в стенке желудка,
- хронические застойные процессы.
Виды поверхностной гастропатии
Гастропатия может иметь разлитой или локальный, ограниченный характер. При введении зонда после осмотра пищевода изучается слизистая кардиального отдела, затем тела желудка и, наконец, антрального отдела и привратника. Если выявляется гиперемия во всех желудочных отделах, то в заключении указывается диффузный характер патологии, так чаще всего бывает при эритематозном варианте гастропатии. Если же процесс имеет очаговый характер, то диагностируется локализованная форма гастропатии.
При продолжающемся воздействии инфекционных, повреждающих или провоцирующих факторов на слизистую желудка, а также при неадекватной терапии, острый процесс может переходить в хроническую форму гастропатии или гастрита.
Сам по себе эндоскопический синдром, обозначаемый как гастропатия эритематозная, не является болезнью и показанием для назначения медикаментозной терапии. Но обычно фиброгастродуоденоскопию проводят при наличии симптомов заболеваний желудочно-кишечного тракта, и присутствие тех или иных изменений на слизистой помогает установить правильный диагноз.
ФГДС назначают при наличии следующих жалоб:
- Периодически или постоянно беспокоящие боли в эпигастрии;
- Ощущение тяжести после еды;
- Тошнота, рвота;
- Отрыжка воздухом;
- Вздутие живота;
- Обложенность языка;
- Нарушения стула в виде периодически возникающих запоров или диареи.
Что может означать наличие эритематозной гастропатии
Гиперемия, повышенная ранимость, небольшая отечность слизистой желудка, характерные для эритематозной гастропатии, могут наблюдаться при поверхностном гастрите или гастропатии. Врач в ходе диагностического поиска может выставить один из следующих диагнозов:
- Хеликобактерный гастрит. Для окончательной постановки диагноза необходимы помимо клинических данных, подтверждение инфицирования Helicobacter pylori, которое проводят с помощью специального неинвазивного тестирования.
- Аутоиммунный гастрит, тип A. Несмотря на наследственный характер патологического аутоиммунного процесса, запускается он, как правило, после инициирующего воздействия факторов, ведущих к повреждению желудочной слизистой. Такое провоцирующее влияние может оказать частое переедание, тяга к острым или кислым блюдам, грубая пища, употребление чрезмерно горячих или холодных продуктов и другое.
- НПВС-гастропатия возникает в ответ на прием аспирина и других противовоспалительных средств. Повышается риск развития патологии при одновременном с НПВС приеме антикоагулянтов, стероидов, у пожилых пациентов, в случае курения или употребления алкоголя.
- Перечисленные выше нозологии – самые распространенные варианты поражения желудочной слизистой. На них приходится 92–97% всех случаев гастритов.
Гораздо реже встречаются другие типы патологии слизистой желудка, но они имеют важное клиническое значение, поскольку выбор оптимального способа лечения напрямую зависит от правильно установленной причины заболевания. К таким редким формам гастритов и гастропатий, на начальных этапах которых эндоскопически может выявляться картина эритематозной гастропатии, относятся:
- Рефлюкс-гастрит – один из вариантов химического гастрита. Заболевание является следствием заброса желчи из двенадцатиперстной кишки в дистальный участок желудка. При этом поражается в основном антральный отдел. Гиперемия на ограниченном участке может наблюдаться в начале заболевания, при длительном течении могут появиться язвы и неопластическая метаплазия эпителия желудка.
- Химические гастриты могут быть вызваны также воздействием различных лекарственных средств, кислот, щелочей, раздражающих веществ на слизистую желудка. В постановке диагноза помогают тщательно собранные данные анамнеза.
- Радиационный гастрит возникает после лучевой терапии. В легких случаях может проявляться гиперемией и отеком слизистой, шелушением эпителия, при тяжелом течении развивается эрозивно-язвенное поражение вплоть до некроза и кровотечения.
- Хотя хеликобактерный гастрит является самым распространенным вариантом желудочной патологии, гастриты, вызванные иными инфекционными агентами (грибками, вирусами, паразитами), возникают редко. Но не следует забывать про возможность такой формы болезни у пациентов, страдающих иммунодефицитными синдромами или получающих иммуносупрессорную терапию.
- Эозинофильный гастрит – крайне редкая форма, ассоциируемая с аллергическими реакциями и проявляющаяся инфильтрацией слизистой эозинофилами. Это диагноз исключения, для постановки которого следует убедиться в отсутствии таких патологий, как злокачественные опухоли, паразитарная инвазия, системные соединительнотканные заболевания.
- Лимфоцитарный гастрит развивается с участием аутоиммунных механизмов. Для него характерно поражение слизистой всех отделов желудка (пангастрит) и появление эрозий.
Наличие эритематозной гастропатии при проведении эндоскопического исследования в большинстве случаев свидетельствует о незначительных проблемах с желудком, но может служить сигналом о том, что пора позаботиться о здоровье, в частности, о правильном питании. Не следует забывать, что подобная формулировка в заключении о результатах фиброгастроскопии, может также предупреждать о начальном этапе серьезного заболевания. При необходимости врач порекомендует дополнительные методы обследования и назначит адекватную терапию согласно выявленной проблеме. Не лишним будет выполнение следующих рекомендаций:
- Умеренность в питании, правильный режим, отказ от продуктов с раздражающим действием. Пища и напитки не должны быть слишком холодными или горячими.
- Прием препаратов и растительных отваров, способствующих восстановлению слизистой желудка. К таким лекарствам относятся цимед, вентер, регесол. Перед приемом любых препаратов рекомендуется проконсультироваться с гастроэнтерологом.
- Отказ от употребления алкоголя и от курения.
Лечение Эритематозной гастропатии — суть патологии, причины и диагностика
Эритематозная гастропатия представляет собой появление воспаленных участков на поверхности желудка. Данное нарушение сопровождается болевыми ощущениями, которые обычно возникают в центре живота. Чтобы выявить воспаление, проводят специальную диагностику. По ее результатам врач назначает адекватное лечение.
Суть патологии
Многие люди интересуются: эритематозная гастропатия – что это такое? По сути, патология представляет собой покраснение слизистых тканей желудка, которое диагностируется во время выполнения фиброгастродуоденоскопии. Данная аномалия может сопровождается отеками эпителия, повышением чувствительности, чрезмерной выработкой слизи.
Данный эндоскопический синдром обусловлен влиянием различных повреждающих факторов на слизистые покровы органов пищеварения. В результате это приводит к образованию эритем – покраснений, спровоцированных притоком крови к пораженной области. Данные дефекты локализуются на поверхности и не приводят к поражению глубоких структур.
Данное состояние нельзя назвать заболеванием, однако оно часто возникает при поверхностном эритематозном гастрите. В этой ситуации гастропатия присутствует долгое время. Если вовремя не приступить к лечению, есть риск развития достаточно серьезных патологий. Одной из них является язвенная болезнь.
При выявлении покраснения эпителия может возникать необходимость в проведении дополнительных диагностических процедур, с помощью которых можно выявить бактериальную инфекцию и определить кислотность. В отдельных ситуациях может возникать потребность в биопсии пораженных участков.
Причины
Покраснение слизистых покровов желудка обусловлено влиянием негативных факторов внешней среды или аномальных изменений в организме. К появлению патологии приводит следующее:
- Нарушения в питании. Раздражение желудка может быть обусловлено употреблением жирных, жареных и острых продуктов;
- Избыточное употребление спиртного и курение;
- Продолжительные перерывы между приемами пищи. В желудке вырабатывается соляная кислота, которая требуется для переваривания пищи. Если желудок пуст, данное вещество приводит к поражению его стенок. Это становится причиной покраснения;
- Применение лекарственных препаратов. К причинам данной формы гастропатии относят употребление аспирина и нестероидных противовоспалительных лекарств;
- Патогенные микроорганизмы и грибковая инфекция. Чаще всего причиной становится влияние бактерии хеликобактер пилори. В данном случае терапия должна быть направлена на устранение провоцирующего фактора;
- Постоянное попадание содержимого кишечника в желудок. Это вызывает покраснение и развитие атрофических процессов.
Классификация
Ключевым диагностическим методом недуга является фиброгастродуоденоскопия. Это самый надежный метод выявления покраснения пищеварительной системы. В ходе процедуры врач с помощью особого прибора – эндоскопа – проводит осмотр пищевода, полости двенадцатиперстной кишки и желудка. Иногда возникает необходимость в заборе материала для проведения гистологии.
Во время выполнения фиброгастродуоденоскопии специалист оценивает разные параметры повреждения слизистого покрова пищеварительной системы. Это поможет поставить точный диагноз и оценить состояние человека. В зависимости от этого выделяют различные виды гастропатии.
По области локализации аномального процесса существуют такие формы недуга:
- Очаговая гастропатия – характеризуется ограниченным повреждением тканей. В данном случае воспаление поражает лишь незначительный участок слизистого покрова. Такая аномалия достаточно редко трансформируется в гастрит. Она появляется в зависимости от нарушений питания или становится реакцией на применение некоторых лекарств.
- Распространенная или диффузная эритематозная гастропатия – обладает разлитым характером. В такой ситуации эритемы локализуются в разных отделах органа и поражают внушительные поверхности тканей. Если вовремя не начать терапию, есть риск негативных последствий – гастрита и язвы.
В зависимости от тяжести воспалительного процесса выделяют такие виды недуга:
- Эритематозная гастропатия 1 степени воспаления – для нее характерны начальные проявления повреждения эпителия органа. Симптомы запущенности патологии отсутствуют.
- Эритематозная гастропатия 2 степени воспаления – характеризуется прогрессированием процесса. Это обусловлено продолжающимся воздействием повреждающих факторов. В такой ситуации процесс приобретает хронический характер.
Помимо этого, существуют другие разновидности патологии. Для каждой из них характерны определенные особенности.
Эритематозная гастропатия антрального отдела
Этот отдел локализуется в нижней части желудка. Его задача заключается в смешивании пищи и поддержании кислотно-щелочного равновесия в норме. Вследствие поражения данной зоны замедляется перемещение пищи через пилорический отдел в двенадцатиперстную кишку. Это влечет появление застойных процессов и начало брожения.
Если сразу не приступить к терапии данного нарушения, эритематозная гастропатия антрума приведет к отрицательным последствиям. Одним из них становится злокачественное поражение желудка.
Эритематозная эрозивная гастропатия
Данная разновидность патологии сопровождается гиперемией и появлением поверхностных эрозий. Их тоже выявляют при помощи проведения эндоскопического обследования.
Патология может иметь острый или хронический характер. В первом случае размер эрозий не превышает 2 мм. При устранении провоцирующего фактора они заживают в течение 7 дней. Хронический процесс сопровождается образованием достаточно крупных дефектов – более 7 мм.
Данная разновидность недуга является результатом травматических повреждений, стрессовых ситуаций, избыточного употребления спиртных напитков. Также причинами являются ожоги, сахарный диабет, недостаточность почек, сердца и печени, употребление аспирина и преднизолона.
Избыточная выработка кислоты приводит к нарушению кровообращения в слизистом слое органа. К симптомам недуга относят кислую отрыжку, изжогу, болевой синдром. Также патология сопровождается появлением тяжести в правом подреберье и метеоризмом.
Чтобы справиться с недугом, нужно устранить провоцирующий фактор. Для этой цели применяют антибиотики, цитопротекторы, антациды. Также могут использоваться препараты для улучшения кровообращения.
Застойная эритематозная гастропатия
Данная форма гастропатии характеризуется нарушением работы пищеварительных органов. Обычно ее симптомы имеют невыраженный характер, потому их сложно заметить на фоне основного недуга.
К провоцирующим факторам этой формы гастропатии относят язвенную болезнь, курение, избыточное употребление спиртного, инфицирование бактерией хеликобактер пилори. Патология сопровождается эрозивно-язвенными дефектами на поверхности слизистого покрова. Они связаны с ослаблением защитных характеристик слизистого секрета и нарушением кровообращения.
Выявить застойные процессы помогают множественные повреждения слизистого покрова. Они образуются на фоне полного отсутствия болевого синдрома и диспепсических явлений. Иногда патология сопровождается появлением изжоги, ощущения тяжести после еды, отрыжки, тошноты.
Довольно часто данная форма недуга возникает на фоне патологий почек или печени, опухолевых поражений поджелудочной железы, портальной гипертонии. Также провоцирующими факторами могут быть сложные травмы и ожоги.
Клиническая картина
Патология представляет собой гиперемию слизистого покрова желудка. Обычно она является одним из симптомов гастрита. Данная аномалия может сопровождаться такими проявлениями, как тошнота, болевой синдром и ощущение тяжести в желудке, снижение аппетита, рвота.
При ухудшении аппетита наблюдается общая слабость и снижение массы тела. В отдельных ситуациях у человека появляются такие признаки эритематозной гастропатии, как общая утомляемость и тревожность. Появление подобных симптомов является основанием для проведения эндоскопического обследования.
Если в результате диагностики были выявлены симптомы поражения, которое выглядит как гиперемия, это подтверждает первоначальный диагноз. Краснота слизистого покрова является симптомом воспалительного поражения органов пищеварения. Чтобы избежать хронизации процесса, нужно своевременно приступить к терапии.
Диагностика
Чтобы справиться с недугом, очень важно выявить его как можно раньше. Чаще всего гастропатию диагностируют при проведении обследования по другим поводам. Врач ставит заключение при выявлении морфологических изменений слизистого покрова, которые присущи воспалениям. Это можно сделать только после выполнения фиброгастродуоденоскопии.
Перед проведением диагностики важно придерживаться целого ряда рекомендаций. За несколько суток до выполнения исследования нужно исключить спиртные напитки, жирную пищу, газированную воду. Также следует отказаться от курения.
В отдельных ситуациях эндоскопическое обследование само становится причиной развития эритематозной гастропатии. Данное состояние именуют эндоскопическим синдромом. В специальной терапии он не нуждается.
Лечение
Темпы прогрессирования патологии зависят от длительности влияния поражающих факторов на слизистые покровы желудка. Чем быстрее будет выявлена причина, тем скорее восстановится целостность тканей.
Читайте также: Как вылечить бульбит желудка?
Лечение эритематозной гастропатии не будет эффективным без коррекции рациона. Пищу следует готовить на пару. Очень важно исключить раздражающие продукты. К ним относят пряности, острые блюда, копчености, соления. Также под запретом находятся газированные напитки, кофе, спиртное. Вместо черного чая лучше пить травяной или обычную воду.
Основу рациона должны составлять нежирные виды мяса и рыбы, бульоны, кисели, жидкие каши. Также можно есть желе, белки яиц, творог. Вся еда должна употребляться в теплом виде.
Слишком холодные или чересчур горячие продукты провоцируют раздражение слизистых покровов и приводят к спазмам гладких мышц.
Помимо диеты, следует придерживаться определенного режима питания. Есть рекомендуется с промежутком 2-3 часа. Порции должны быть небольшими – их размер не может превышать 350 г. Это поможет избежать чрезмерных нагрузок на органы пищеварения. Также не рекомендуется переедать. Избыточное количество пищи приводит к ее гниению в желудке. Это вызывает признаки тяжести, тошноты, отрыжки.
Если причиной возникновения такой гастропатии являются нарушения питании, недельное соблюдение диеты поможет значительно улучшить состояние человека.
Если покраснение слизистого покрова желудка является следствием применения медикаментозных препаратов, стоит исключить их прием или подобрать более щадящую альтернативу. Если сделать это нельзя, нужно дополнительно принимать средства для поддержания желудка.
Вынужденное применение лекарств из категории нестероидных противовоспалительных препаратов можно сочетать с употреблением антисекреторных лекарств. К ним относят квамател, омез и другие средства. Также рекомендуется чередовать применение раздражающих медикаментов с антацидами – альмагелем или фосфалюгелем. Однако делать это разрешается с интервалом в 2 часа. Это поможет избежать ослабления терапевтического эффекта.
О
чень важно полностью исключить вредные привычки – прежде всего курение. Также нужно минимизировать влияние стрессовых факторов и нормализовать режим работы и отдыха.
Медикаментозные методы подбирают в зависимости от жалоб человека и диагностических параметров. При увеличении кислотности следует принимать ингибиторы протонной помпы, которые обладают антисекреторным действием.
Помимо этого, может возникать необходимость в использовании вяжущих и гастропротекторных средств – препаратов висмута. Нередко применяются антацидные лекарства, которые хорошо обволакивают органы пищеварения. В эту группу входят маалокс, алмагель.
Также можно использовать препараты, которые регулируют моторику органов пищеварения. К ним относят ганатон. Очень эффективны лекарства, которые производят защитное и восстанавливающее воздействие на желудок. В эту категорию входят гастрофарм, гастроцепин. Если была выявлена хеликобактерная инфекция, назначается антибактериальная терапия.
В крайне редких ситуациях возникает необходимость в проведении оперативного вмешательства. Для этого проводится резекция пораженных зон. Доступ к ним осуществляется через ротовую полость и пищевод. Данная методика обеспечивает минимальное повреждение тканей.
В дополнение к медикаментозным методам можно использовать эффективные народные рецепты. К ним относят растительные отвары и настои. Обволакивающее воздействие оказывает отвар овса. Если у человека наблюдается пониженная кислотность, ему показан свежий капустный сок.
Эритематозная гастропатия обычно свидетельствует о неправильном образе жизни. Она легко диагностируется и лечится. В большинстве случаев справиться с патологией помогает соблюдение диеты.












Комментарии 0