Диагностика поджелудочной железы
Как обследовать поджелудочную железу
Болезни поджелудочной железы (панкреатиты, новообразования, кисты, камни в протоках) сопровождаются нарушением общего процесса пищеварения. А вызванное изменение синтеза гормонов (инсулина и глюкагона), регулирующих уровень глюкозы в крови, сказывается на метаболизме всего организма. Поэтому важно использовать возможности диагностики патологии поджелудочной железы для оказания помощи и предупреждения опасных последствий.
Мы рассмотрим, как проверить поджелудочную железу, доступными методами. Насколько целесообразно использовать весь объем диагностики зависит от состояния пациента, возможностей ближайшего лечебного учреждения.
Предупреждаем читателя, что конкретный выбор способа или необходимых анализов для обследования поджелудочной железы остается за врачом. Это же относится к трактовке результатов и заключений.
Работа с пациентом
Очень ошибаются люди, недооценивающие выяснение жалоб больного человека и значение личного осмотра врача. Разумеется, каждый человек описывает свои ощущения как может, но полученная информация не менее ценна для диагностики, чем инструментальные исследования.
Результаты расспроса пациента
Основными жалобами, указывающими на патологию поджелудочной железы, считаются:
- боли в животе;
- диспепсические явления (тошнота, жидкий стул, вздутие живота, рвота);
- желтушность кожи;
- общая слабость;
- значительное похудание.
Характеристика болевого синдрома описывается пациентом достаточно четко:
- возможны боли кратковременные схваткообразные спустя 3–4 часа после употребления жирной пищи или длительные интенсивные, продолжающиеся несколько дней;
- нередко плохо снимаются препаратами спазмолитического действия;
- локализация — зона эпигастрия или левое подреберье, иррадиируют в спину, захватывают всю верхнюю часть живота, пациенты подчеркивают «опоясывающий» характер.
Внезапные и очень интенсивные боли характерны для острого панкреатита. Они вызваны закупоркой главного выводного протока железы из-за воспаления и отека окружающей ткани.
 В механизме боли играет роль перераздражение солнечного сплетения
В механизме боли играет роль перераздражение солнечного сплетения Про опухоли имеет значение постоянность, усиление в положении на спине. Если подозревается рак головки железы, пациент описывает боль в подреберье справа с распространением в спину, тела и хвоста — характерны боли в эпигастрии, левом подреберье, «опоясывающий» характер. Длительные ноющие боли возможны при хроническом панкреатите. При выяснении, что помогает во время приступа, пациент показывает типичную полусогнутую позу.
Диспепсия связана с нарушенным ферментным составом пищеварительного сока, рефлекторным ответом других органов.
Больные жалуются:
- на плохой аппетит;
- отвращение к пище, особенно жирной;
- постоянную тошноту;
- вздутие живота;
- поносы с выделением кала, покрытого блестящей оболочкой («жирный стул»), со зловонным запахом.
Желтушность кожи имеет буроватый или зеленоватый оттенок, сопровождается выраженным зудом кожи, геморрагиями (синяками). Если пациент жалуется на подобные признаки, то можно без анализов крови предварительно диагностировать опухоль в области головки поджелудочной железы или последствия хронического панкреатита (склероз органа).
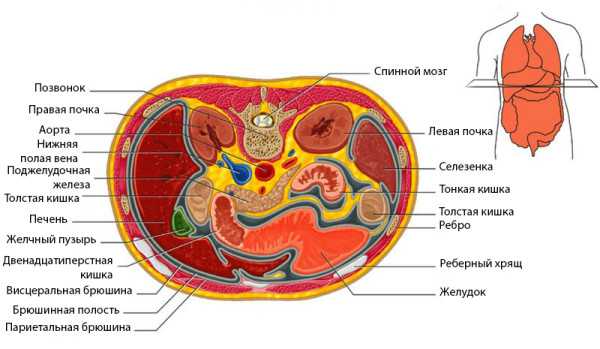
Симптом вызван сдавлением общего желчного протока, выходящего из печени. Возникает ситуация, когда для проверки поджелудочной железы приходится обследовать печень и желчный пузырь. Диагностика заболеваний поджелудочной железы предполагает выяснение факторов, способствующих возникновению патологии.
Пациента обязательно расспрашивают:
- о режиме питания и увлечении жирными блюдами;
- употреблении алкоголя;
- наличии в истории заболевания данных о хроническом холецистите;
- наследственной предрасположенности к опухолевому росту.
Оценка результатов осмотра
Осмотр пациента при умелом проведении дает необходимые данные для диагноза. Для острого панкреатита характерна бледность кожи с зонами синюшности (последствия интоксикации и поражения капилляров).
При раке пациент истощен, кожа пожелтевшая, сухая со следами расчесов и геморрагий. Часто заметно выбухание живота, вздутие. Пропальпировать болезненный живот очень трудно. Мышцы брюшного пресса напряжены. Максимальная болезненность наблюдается в эпигастрии, реже — в подреберье слева.
Прощупать увеличенную железу удается только в 4–5% случаев у пациенток женщин, в 1–2% мужчин. Вместо ровного горизонтального цилиндрического образования, определяется плотный, бугристый тяж. При пальпации можно ошибочно принять за поджелудочную железу части соседних органов:
- желудок;
- поперечно ободочную кишку;
- увеличенные лимфатические узлы.
 Особенность органа требует учета как внешнесекреторной, так и гормональной функции
Особенность органа требует учета как внешнесекреторной, так и гормональной функции Какие исследования входят в схему диагностики?
При выявлении во время расспроса и осмотра подозрительных на заболевания поджелудочной железы признаков врач назначает полное обследование поджелудочной железы. Для этого используются:
- анализ крови на биохимические тесты;
- биохимическое исследование мочи, выявляющее уровень диастазы;
- анализ кала на копрологию для выявления непереваренных пищевых остатков, жиров (стеатореи);
- УЗИ помогает в обнаружении размеров, формы, опухолей и кист;
- диагностические тесты дают информацию о нарушенных функциональных способностях органа;
- в качестве дополнительных источников в поиске косвенных признаков используют рентгеновское исследование, магниторезонансная (МРТ) и компьютерная томографии поджелудочной железы, соседних органов;
- биопсия ткани.
Значение биохимических тестов крови и мочи на ферменты
Методы обследования поджелудочной железы обычно начинаются с наиболее простых лабораторных анализов. Суть их результатов — выявление повышенного уровня специфических ферментов в крови и моче, которые попали в необычную среду из-за нарушенного оттока секрета в двенадцатиперстную кишку.
На патологию поджелудочной железы указывает повышение концентрации ферментов:
- липазы,
- амилазы,
- трипсина.
Поджелудочная железа вырабатывает около 20 ферментов. Но чаще всего пациентам рекомендуют сдать кровь и мочу на первые 2 вида, трипсин исследуют редко.
Амилаза в норме поступает в кровь в небольшом количестве из слюнных желез. У 78% пациентов с панкреатитом уровень амилазы повышен в 2 и более раза. Биохимические способы выявления амилазы основаны на реакции расщепления крахмала. Используют способы Вольгемута, Смита-Роя.
 Итогом определения амилазы является электрофотоколориметрия окрашенного соединения
Итогом определения амилазы является электрофотоколориметрия окрашенного соединения Липазу определяют способом сталогмометрии. Он показывает изменение поверхностного натяжения, образованного под действием липазы из жирных кислот, в чувствительном растворе трибутирина. В крови содержится несколько разновидностей липаз. В диагностике поджелудочной железы наибольшее значение имеет этоксилрезистентный вид, она повышена у 90% больных.
Важно оценить оба результата, если амилаза повышена, а липаза на нормальном уровне, нужно думать о другой патологии. Анализ крови сдают натощак. Моча должна собираться в чистую посуду. Специальной подготовки не требуется. При необходимости делают анализ для обследования поджелудочной железы по экстренным показаниям в любое время суток.
Эндокринную функцию железы по поддержке оптимального уровня глюкозы в крови с помощью инсулина и глюкагона имеет смысл проверять всем пациентам, поскольку опыт показывает, что она нарушена у 75% больных с панкреатитом и опухолями.
Изучение проводится методами определения глюкозы в крови однократно натощак, тестирования на толерантность к глюкозе с нагрузочными пробами, оценки глюкозурии в суточной моче.
При наличии жидкого стула назначают анализ кала на копрологию. Исследуются как макроскопические признаки (консистенция, запах, цвет), так и мазок под микроскопом. Можно выявить последствия нарушенного пищеварения: непереваренные волокна мышц (из мясной пищи), нейтральный жир.
При подозрении на патологию поджелудочной железы обследование должно установить стеаторею. Количественно выявляется из содержимого кишечника до 15 г жира за сутки, хотя в норме его содержится только 6 г (94% всасывается). В кале при хроническом панкреатите выявляется снижение активности химотрипсина.
Возможности УЗИ
Ультразвуковое исследование нашло широкое применение в практическом здравоохранении. Оно особенно значимо возможностью проверки поджелудочной железы без каких-либо анализов при глубоком расположении органа.
Сложность УЗИ обусловлена индивидуальными особенностями расположения и размеров железы, наличием газов в кишечнике. Поэтому у 10% обследуемых не удается определить орган. Особенно это касается пациентов с лишним весом. Метод в 80% подтверждает наличие и локализацию опухоли, почти в 100% диагностирует кисты, если они по размерам составляют более 15 мм.
Исследование поджелудочной железы при необходимости может быть дополнено диагностическими тестами для выявления негормональных функций органа (экзокринных). Все методики делят:
- на требующие использования кишечного зонда;
- неинвазивные (беззондовые).
Преимуществом тестов (особенно беззондовых) является удобство для пациента и невысокая стоимость.
 Недостаток тестов — появление результатов только при существенном снижении секретирующей способности поджелудочной железы, поэтому они считаются малочувствительными
Недостаток тестов — появление результатов только при существенном снижении секретирующей способности поджелудочной железы, поэтому они считаются малочувствительными В практической деятельности используются следующие тесты:
- панкреозимин-секретиновый;
- тест Лунда;
- солянокислый;
- эластазный.
Панкреозимин-секретиновый тест
Пациенту натощак вставляют зонд в двенадцатиперстную кишку с двумя отверстиями. Поэтапно проводится аспирация желудочного и дуоденального секрета. Затем вводят внутривенно секретин и панкреозимин. После инъекции забирают новые пробы для исследования концентрации бикарбонатов, активности трипсина. Вычисляется скорость секреции.
Для панкреатита характерны падение секреции, снижение уровня бикарбонатов, рост концентрации ферментов. Возможно выявление ложноположительных данных у пациентов с сахарным диабетом, нарушением функции желчевыводящих путей, гепатитом и циррозом печени.
Тест Лунда
Отличается использованием стандартной пищевой смеси в качестве пищевого раздражителя железы. Утром пациенту вводят зонд в двенадцатиперстную кишку с прикрепленным на конце грузом, через него — пищевую смесь (растительное масло, сухое молоко с декстрозой). Аспираты проб собирают в течение двух часов. Затем определяют в них уровень амилазы. Вариант более простой и дешевый, не связан с инъекциями.
Солянокислый тест
От предыдущих отличается видом применяемого раздражителя — раствором соляной кислоты 0,5% на оливковом масле. Дальнейшие действия такие же. Недостатки общие.
Эластазный тест
Основан на исследовании эластазы кала больного. Дает положительный результат при хроническом панкреатите, болезнях печения, камнях в желчном пузыре, сахарном диабете.
Рентгенологические признаки
На рентгенограмме органов брюшной полости возможно обнаружение косвенных признаков или последствий поражения поджелудочной железы. К ним относятся:
- редкое выявление камней или солей извести в панкреатических протоках на уровне верхних поясничных позвонков (признак хронического панкреатита);
- киста больших размеров в виде однородного образования с четкими границами;
- деформация и смещение изгиба двенадцатиперстной кишки при увеличенной головке поджелудочной железы;
- дефекты наполнения по задней стенке или большой кривизне желудка при опухоли (кисте) в области тела или хвоста.
С целью улучшения видимости перед исследованием вводят пациенту раствор атропина, чем достигается понижение тонуса двенадцатиперстной кишки, далее через зонд — взвесь бария.
 Рентген - не совсем подходящий метод для исследования железы
Рентген - не совсем подходящий метод для исследования железы Более прицельное исследование — ретроградная панкреатография, вирсунгография. Контраст необходимо ввести непосредственно в проток поджелудочной железы. Затем проводят снимки, на которых выявляют его расширение или резкое сужение до полного обрыва (камень). Значительной сложностью отличается ангиографическое исследование. При нем контрастное вещество вводится через катетер в аорту и чревную артерию через бедренный доступ.
Радиоизотопные методы
Радиоизотопная диагностика заключается во внутривенном введении родственного по составу меченого вещества с преимущественным всасыванием поджелудочной железой. Используется специальный препарат метионин, меченный изотопом селена.
Сканирование начинают спустя полчаса. Учитывается быстрота накопления изотопа в железе и перехода в кишечник. Если поражены клетки железы, то поглощение идет медленно, возникает пятнистая картина сканнограммы.
Что дает биопсия тканей?
Метод биопсии означает забор образца ткани поджелудочной железы для проведения гистологического исследования. Это нечастая процедура. Проводится в крайнем случае с целью исключения рака, в дифференциальной диагностике.
Может быть самостоятельным исследованием или входит в процесс хирургического вмешательства. Для проведения необходимо специальное оборудование, иглы. Инструмент имеет вид пистолета с ножевым окончанием для рассечения тканей.
 Биопсию проводят под контролем компьютерной томографии при местной анестезии, при малом размере предполагаемой опухоли попасть в нее сложно
Биопсию проводят под контролем компьютерной томографии при местной анестезии, при малом размере предполагаемой опухоли попасть в нее сложно Лапароскопическим методом под наркозом врач вводит тонкий эндоскоп в брюшную полость, осматривает ее на предмет метастазов, размеров инфильтрата при воспалении, выпота в брюшину. Специальными щипцами берется образец ткани. Во время операции забор материала из головки железы возможен иглой сквозь двенадцатиперстную кишку.
Дальнейшее гистологическое исследование позволяет подтвердить или отвергнуть предположение о злокачественном поражении, показывает степень воспалительной реакции, замены функционирующей ткани рубцами. Чтобы обследовать такой сложный орган, как поджелудочная железа недостаточно одного метода. Врачу необходимы результаты комплексного исследования, собственного осмотра и анализа жалоб.
Диагностика поджелудочной железы - методы исследований
В нынешнее время существует много различных методик, которые позволяют с высокой точностью поставить диагноз. Но встречаются и такие случаи, когда врач неопытен и не может верно определять причину и тип патологического процесса. Что избежать неурядиц, пациент должен знать, как проводить обследование организма.
Клинические методики диагностики
Физиология поджелудочной железы — довольно сложный процесс. Понимать ее работу может не каждый. Когда наблюдается даже незначительный сбой в работе ферментативного органа или селезенки, нужно начать своевременно лечить болезнь. Но перед этим нужно пройти обследование.
Диагностика поджелудочной железы начинается с изучения анамнеза, выявления симптоматической картины на основе жалоб и пальпирования пораженной области.
Многим известно, что главным признаком патологического процесса является боль, которая может иметь различную интенсивность. Она может ноющей и малозаметной или острой, режущей и нестерпимой. Физиология поджелудочной железы такова, что дискомфорт может наблюдаться как в правой, так и в левой части живота. Только он всегда будет ощущаться в подложечной зоне. Чаще наблюдается в верхнем участке живота. Если болит правый бок, то принято говорить о поражении головки. Если дискомфорт отдает в левую часть, то значит, поражен хвостовой участок. Болевой синдром может отдавать в спину, грудину, левую руку или лопатку. Его усиление происходит после потребления жирных, копченых, острых и пряных блюд, а также после спиртных напитков.
Кроме болезненного чувства, пациент жалуется на ряд других симптомов в виде:
- поноса;
- тошноты упорного характера;
- рвотных позывов без облегчения состояния;
- жжения слева или справа;
- понижения веса по необъяснимым причинам. Этот признак говорит о выраженном воспалительном процессе, раковой интоксикации или нарушении выработки ферментов;
- лихорадочного состояния;
- увеличения живота на фоне вздутия, повышенного образования газов или скопления жидкости;
- желтухи. Такое явление наблюдается при сдавливании желчных путей из-за отекшей головки поджелудочной железы;
- зуда и высыпаний на кожном покрове;
- нарушения общего самочувствия.
Огромное значение имеет врачебное осматривание больного. При поражении поджелудочной железы врач внимательно осматривает кожный покров и слизистые оболочки, прощупывает область живота, нажимает на панкреатические точки в разном положении тела. В некоторых случаях удается не только выявить место болезненности, но и пропальпировать опухоль или отекший участок органа.
Лабораторные методики диагностики
Диагностика заболеваний поджелудочной железы основывается на проведении лабораторных методов. Такой вид мероприятий позволяет уточнить наличие воспалительного процесса, оценить активность болезни, степень продуцирования пищеварительных ферментов и гормонов.
Исследование поджелудочной железы подразумевают проведение:
- гемограммы. При воспалении или гнойных процессах наблюдается завышение лейкоцитов и тромбоцитов, ускорение СОЭ. При раковых образованиях диагностируется анемия;
- биохимического теста крови и мочи. Наблюдается подъем липазы, общей и панкреатической амилазы, эластазы, трипсина крови или амилазы при остром воспалении. Если эти показатели снижены, то значит поджелудочная железа теряет клетки. Повышение С-реактивного белка крови говорит о злокачественном опухолевом процессе. Увеличение значений глюкозы сигнализирует о фиброзе поджелудочной железы. При повышении билирубина и щелочной фосфатазы наблюдается передавливание желчных протоков;
- копрограммы. При замещении клеток, вырабатывающих ферменты, соединительными тканями в каловых массах обнаруживаются непереваренные жиры и белки;
- оценки эластазы в фекалиях. При понижении этого показателя в каловых массах устанавливается экскреторная недостаточность ферментативного органа. Сигнализирует о запущенном панкреатите, муковисцидозе, злокачественных образованиях;
- анализа на онкомаркеры. При раковых патологиях поджелудочной железы происходит подъем эмбрионального антигена;
- тестов для определения ферментативной недостаточности поджелудочной железы. В эту группу входят тест Лунда, бентираминовый тест, панкреатолауриновая проба, тест с метионином, тест с эфиром-мехолилом;
- глюкозотолерантного теста или нагрузочной пробы с крахмалом. Такой способ диагностики используется для выявления инкреторных нарушений.
Правильно расшифровать результаты сможет только опытный специалист. Один лабораторный метод не сможет показать полной картины. К примеру, увеличение ферментов при панкреатите может быть кратковременным явлением и наблюдаться при других патологиях.
Инструментальные методики диагностики
 Если есть подозрения на болезни поджелудочной железы, диагностика не может обойтись без проведения инструментальных способов. Такие способы обследования дают возможность дать оценку величине органа, визуализировать структуру, обнаружить отечность, камни, кисты и гнойники. При помощи их удается понять, что стало причиной патологии — сужение протоков, новообразования, фиброз, врожденные аномалии.
Если есть подозрения на болезни поджелудочной железы, диагностика не может обойтись без проведения инструментальных способов. Такие способы обследования дают возможность дать оценку величине органа, визуализировать структуру, обнаружить отечность, камни, кисты и гнойники. При помощи их удается понять, что стало причиной патологии — сужение протоков, новообразования, фиброз, врожденные аномалии.
Методы исследования поджелудочной железы включают:
- фиброэзофагогастродуоденоскопию. Под этим понятием принято понимать визуальное осматривание органа при помощи эндоскопа. Позволяет выявить изменения в области впадения панкреатического протока в тонкую кишку;
- обзорную рентгенографию брюшной полости. Этот способ показывает в тканях или протоках камни-кальцификаты;
- контрастную дуоденографию. Если головка поджелудочной железы увеличена, то изменяется форма заполнения двенадцатиперстной кишки раствором бария;
- ультразвуковую диагностику. Этот способ исследования считается самым распространенным и безопасным. Он позволяет изучить величину, контур, структуру поджелудочной железы, состояние протоковой системы. Ко всему этому, можно выявить наличие лишней жидкости в брюшной полости, кист разных размеров, метастазы в соседние органы;
- эндоультрасонографию. Такой метод дополняет предыдущий диагностический метод. Помогает детально осмотреть структурные нарушения в панкреатической ткани, Также можно увидеть увеличение лимфоузлов;
- компьютерную томографию. По сравнению с вышеописанными методами, этот тип диагностики считается более информативным в плане визуализации псевдокист, новообразований, атрофических явлений в ферментативном органе. Ко всему этому, компьютерная томография видит осложнения на другие органы. Но имеет один минус — организм испытывает лучевую нагрузку;
- МРТ-холангиопанкреатографию. Такой вид методики помогает в анализировании проходимости, формы и размеров протоков. Также удается дать оценку состоянию панкреатических и желчных тканей;
- эндоскопическую ретроградную холангиопанкреатографию. Этот способ исследования считается наиболее информативным для обнаружения сужения протоков на фоне образования рубцов, камней, белковых отложений или опухолей;
- биопсию. После забора материал отправляется на гистологию. Выявляет воспаление, атрофию, фиброз поджелудочной железы. Отличает доброкачественные образования от злокачественных.
Какой тип диагностики использовать, решает только лечащий врач исходя из симптоматической картины, тяжести болезни и возраста больного.
Обращение к специалисту
 Когда начинает страдать желудок и поджелудочная железа, больной не знает к кому можно обратиться. При первых признаках для начала можно посетить терапевта. Он проведет осмотр пациента, выслушает жалобы, составит анамнез.
Когда начинает страдать желудок и поджелудочная железа, больной не знает к кому можно обратиться. При первых признаках для начала можно посетить терапевта. Он проведет осмотр пациента, выслушает жалобы, составит анамнез.
После этого назначит общий анализ крови. По нему можно выявить признаки воспалительного процесса, которые характерны для панкреатита. При этом наблюдается повышение лейкоцитов, СОЭ. Если в ферментативном органе имеются деструктивные изменения, то кровь может отреагировать по-другому. Тогда наблюдается сдвиг влево по лейкоцитарной формуле. При отяжеленном процессе отмечается анемия с понижением количества эритроцитов и гемоглобина. Если говорить об уровне глюкозы, то он находится в повышенных значениях.
Также терапевт просит пациент сдать мочу на анализ. Анатомия поджелудочной железы настолько сложна, что ее гиперфункция или гипофункция сказываются на работе других органов.
Отдавать на анализ мочу лучше свежую. Этот метод считается одним из нужных. По нему можно узнавать о функции железы. При воспалении наблюдается повышенная плотность мочи и появление белка. Также в урине могут находиться кетоновые тела и сахар. По этому способу определяется и завышение амилазы — фермента, который может вырабатывать поджелудочная железа. При подозрении на патологию, врач производит измерения креатинина в мочке.
Немаловажным методом считается анализ каловых масс. Этот способ говорит не только о нарушениях желудка, двенадцатиперстной кишки или пищеварительного канала, но и о сбоях в ферментативном органе.
При поражении поджелудочной диагностируют:
- стеаторею. В фекалиях определяются остатки жирной пищи;
- крепторею. Присутствуют мышечные волокна;
- амилорею. Каловые массы могут выделять непереваренные углеводы.
Если показатели будут плохими, то пациента отправят к гастроэнтерологу.
В дальнейшем метод исследования зависит от причины заболевания. Если начинает плохо вырабатываться гормон под названием инсулин, то значит развился сахарный диабет. Тогда понадобится помощь эндокринолога. При выявлении раковых клеток может развиваться злокачественное образование. Лечить человека отправляют на консультацию к онкологу.
Подготовительные мероприятия
Чтобы выявить болезнь, необходимо правильно подготовиться к обследованию. До и после приема пищи орган может выглядеть по-разному. Ко всему этому, происходит усиление или снижение синтеза ферментов. Из-за этого поджелудочная железа может образовывать лишний панкреатический сок.
Кровь на общий и биохимический анализ сдается на голодный желудок. Последний прием пищи должен быть за 8-9 часов до исследования.
Каловые массы и моча должны быть свежими. Это позволит дать более точный анализ.
Нельзя пить воду или чай. Не рекомендуется есть перед другими видами исследований. За несколько дней до узи или компьютерной томографии пациент должен придерживаться диеты. Из рациона исключаются жареные и жирные блюда, спиртные напитки, бобовые культуры, свежие фрукты и овощи.
С собой необходимо взять то, чем можно перекусить. Исследование может проводиться два раза в один день с перерывом в 30-40 минут.
При подозрении на патологию, больного нужно быстрее приводить к врачу для назначения соответствующего лечения.
Советы и рекомендации
Все варианты диагностики заболеваний поджелудочной железы
Современные методы диагностики заболеваний поджелудочной железы позволяют с точностью определить причину нарушений, происходящих в данном органе, и не допустить дальнейшее развитие той или иной патологии. Для того чтобы держать состояние своего здоровья под контролем, специалисты рекомендуют проходить медицинское обследование ежегодно: только таким образом можно отследить наличие или отсутствие болезней и, в случае необходимости, начать лечение своевременно. Особое значение нужно придавать органам пищеварительной системы, и в частности, поджелудочной железе. Многие люди даже не подозревают о том, насколько велика роль этого органа в процессе пищеварения. Между тем, расщепление пищи и усваивание питательных веществ в организме без деятельности ПЖ попросту невозможно. Именно поэтому следует обращать пристальное внимание на любой из признаков нарушения её работы и вовремя осуществлять необходимую диагностику.
Симптомы для проведения диагностики
Поджелудочная железа — это орган, отвечающий за две главные функции: производство некоторых гормонов (инсулина, глюкагона, соматостатина и пр.), а также выработка пищеварительных ферментов. Благодаря последним пища, поступаемая в организм, имеет возможность перевариться. При естественном функционировании продуцируемые ферменты, соединяясь с печёночной желчью, проникают в двенадцатиперстную кишку, и непосредственно в ней начинают процесс осуществления своей деятельности. Любое нарушение приводит к длительной задержке панкреатического сока внутри органа, в результате этого застоя ферменты активизируются в самой железе и попросту начинают расщеплять её. Происходит самопереваривание органа, которое и становится причиной появления характерного ряда симптомов.
В медицине подобное принято называть панкреатитом. Однако это не единственная болезнь, которая может затронуть поджелудочную железу. Следует понимать, что воспаление ПЖ, заявив о себе однажды, уже не излечивается, а лишь периодически переходит в хроническую форму. Длительное течение заболевания, особенно при отсутствии должного лечения или на фоне несоблюдения диеты, может спровоцировать ряд осложнений, в частности, некроз (отмирание поражённых тканей органа), кисту или даже злокачественную опухоль.
Определить, что именно беспокоит больного, только лишь в результате беседы с ним или проведения пальпации болезненной зоны невозможно. Однако по некоторым признакам, присущим любой патологии данного органа, можно понять, что человека беспокоит именно поджелудочная железа.
Специалисты выделяют ряд симптомов, которые красноречиво указывают на нарушение деятельности ПЖ.
- Болевой синдром. Чаще всего боли локализуются в зоне левого подреберья (особенно, когда поражению подвергся хвост органа), однако, если очаги повреждения располагаются в теле или головке поджелудочной железы, то неприятные ощущения могут возникать в эпигастральной области или вовсе с правой стороны. Если говорить конкретно о панкреатите, стоит отметить, что нередко это заболевание путают с кардиологическими болезнями, поскольку боли очень часто проявляют себя за грудиной. Иногда они иррадируют в спину и носят опоясывающий характер. Подобный симптом вкупе с резкими и острыми болевыми ощущениями свидетельствует об остром характере той или иной патологии. В то время как тупые и тянущие боли зачастую сопровождают воспаление поджелудочной, которое успело приобрести хроническую форму.
- Диспепсические проявления, к которым относится:
- Диарея: стул приобретает полужидкую кашицеобразную консистенцию, в нём отмечается наличие жира, что связано с недостаточным перевариванием жирной пищи;
- Тошнота и рвота — два неразрывно связанных симптома: подташнивание выступает предшественником рвоты, после которой больной чувствует незначительное облегчение; в наиболее тяжёлых случаях рвота может носить неукротимый характер, что при отсутствии должных мер может привести к обезвоживанию организма;
- Метеоризм — усиленное газообразование в кишечнике, сопровождающееся дискомфортом в животе и его вздутием;
- Появление неприятного запаха или специфического привкуса в ротовой полости.
- Симптомы внешнесекреторной недостаточности, о которых подробнее мы поговорим чуть ниже.
Проявления внешнесекреторной недостаточности
Ещё одно негативное последствие хронического панкреатита — это внешнесекреторная недостаточность ПЖ. Длительное течение воспалительного процесса приводит к тому, что железистый слой органа погибает, а на его месте формируются рубцы и соединительные волокна. В результате этого количество ацинарных клеток, которые вырабатывают необходимые для расщепления пищи вещества, уменьшается, снижается функция железы, заключающаяся в её способности производить ферменты. Мальдигестия, или, иначе говоря, нарушение расщепления пищи на необходимые для организма компоненты, становится причиной плохого их всасывания и усваивания (мальабсорбция).
При естественном функционировании секреция ПЖ содержит весь комплекс ферментов, призванных расщеплять белки, углеводы и жиры. Например, фермент липаза направлен на расщепление пищи до жирных кислот и дальнейшее всасывание жиров. Никакой из органов пищеварительной системы не производит вещество, которое могло бы взять на себя роль липазы. Вследствие гибели секреторных клеток ПЖ первым делом происходит недостаток ферментов для переработки жиров. Именно по этой причине при употреблении жирной пищи у человека возникают болезненные коликообразные ощущения. Однако это не единственный признак внешнесекреторной недостаточности.
Данному явлению характерен целый ряд симптомов:

- Чувство тяжести в животе;
- Вздутие;
- Изжога;
- Тошнота;
- Снижение аппетита;
- Нарушения стула.
Отдельное внимание необходимо уделить внешнему виду каловых масс. Изменяется их цвет, который становится серым, появляется зловонный запах, поверхность кала приобретает маслянистую и блестящую структуру, нередко в нём отмечаются кусочки непереваренной еды. Меняется и частота стула: позывы могут достигать 6-7 раз в сутки.
Подобные явления вызывают белково-энергетическую недостаточность, которая становится причиной анемии, тотальной нехватки витаминов и минералов, а также похудения и обезвоживания организма. Нередко соблюдение диеты вкупе с боязнью пищи и связанным с ней страхом дальнейших болезненных ощущений провоцирует патологическую потерю веса.
Специалисты выделяют ряд дополнительных симптомов, которые также могут указывать на недостаток ферментов:
- Чрезмерная бледность кожи;
- Слабость и быстрая утомляемость;
- Появление одышки даже после незначительной физической нагрузки;
- Боли в суставах и костях, судороги;
- Нарушение зрения, сильная сухость кожи, ломкость волос и ногтей (что связано с дефицитом витамина А).
Учитывая неспецифичность симптоматики данной патологии, поставить правильный диагноз без проведения соответствующей диагностики очень сложно.
К какому врачу обратиться?
При возникновении неприятных ощущений в области живота или с развитием других клинических проявлений необходимо в обязательном порядке обратиться за медицинской помощью. В первую очередь следует посетить участкового врача, который после беседы и тщательного осмотра больного определит дальнейшую схему действий. Обычно терапевт назначает пациенту ряд лабораторных анализов, а затем перенаправляет к более узкому специалисту — гастроэнтерологу.
Диагностика поджелудочной железы при панкреатите
Для того, чтобы определить наличие или отсутствие воспалительного процесса в поджелудочной железе, больному понадобится сдать некоторые анализы:
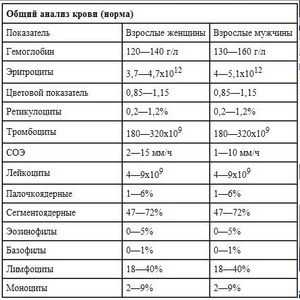
- Общий анализ крови (изучается уровень лейкоцитов и СОЭ в крови: при панкреатите эти показатели повышены);
- Биохимический анализ (определяются значения ферментов);
- Анализ крови на сахар (высокий уровень глюкозы свидетельствует о нарушении производства инсулина);
- Анализ мочи (необходим для изучения фермента амилазы, его повышение указывает на развитие воспалительного процесса в поджелудочной);
- Анализ кала (информирует о качестве усвоения пищи, для этого оценивается цвет стула, его консистенция и запах, наличие или отсутствие в нём кусочков непереваренной пищи и пр.).
Кроме того, установить точный диагноз помогут и инструментальные способы диагностики. К ним относится:
- УЗИ брюшной полости, которое позволяет детально рассмотреть размер и структуру железы, измерять диаметр протоков, выявить имеющиеся в паренхиме органа некротические очаги или другие патологии (в частности, кисты и опухоли);
- ЭГДС — направлена на изучение близлежащих органов пищеварительной системы, в частности, желудка и двенадцатиперстной кишки;
- В некоторых случаях, когда врач подозревает у своего пациента наличие камней, назначается рентген; целью этого исследования становится выявление конкрементов в протоках ПЖ или отложений в ней солей кальция.
Также в индивидуальном порядке решается вопрос об осуществлении ПАБК-теста или теста Лунда, КТ, ЭРХПГ, холецистохолангиографии.
На основе полученных сведений устанавливается диагноз и назначается схема дальнейшего лечения. Зачастую о таком заболевании, как воспаление поджелудочной железы, больные узнают лишь в больнице. Заявив о себе впервые, патология имеет острый характер течения, а потому лечится она исключительно в условиях стационара. Сложность острого панкреатита заключается в том, что на его фоне могут возникнуть тяжёлые осложнения, а при отсутствии своевременной медицинской помощи — даже летальный исход. Именно поэтому при возникновении болезненных ощущений в области левого подреберья не стоит тянуть с визитом к врачу или же заниматься самолечением.
Диагностика рака поджелудочной железы
Рак поджелудочной железы — не распространённый вид онкологии, однако, специалисты отмечают, что ежегодно процент этой патологии неумолимо растёт, причём заболеванию подвергаются не только люди пожилого возраста, но и те, кому ещё нет 40 лет. Прежде всего, такой прогрессирующий характер связывают с пристрастием к некачественной пище (фаст-фуду, жирным и острым блюдам), алкогольным напиткам и кофе. Кроме того, среди молодёжи наблюдается тенденция к чрезмерному похудению, а регулярное голодание выступает одним из виновников нарушения внешнесекреторной недостаточности ПЖ. Как следствие — развивается панкреатит со всеми вытекающими последствиями и осложнениями.
При возникновении странных ощущений в области живота, тошноты и рвоты, метеоризма и диареи необходимо сразу же обратиться к доктору — это может быть терапевт или гастроэнтеролог. На приёме специалист уточнит все сведения, касающиеся клинической картины, а также проведёт пальпацию. Если в ПЖ развивается злокачественная опухоль, то уже при прощупывании этой области брюшины можно обнаружить, что и поджелудочная, и рядом расположенные органы увеличены. Запущенные стадии патологии нередко сопровождаются брюшной водянкой, или, как принято говорить в медицине, асцитом.
О том, что в организме прогрессирует рак ПЖ, можно узнать по следующим результатам лабораторных анализов:
- Большое количество ферментов в крови: липазы, амилазы и пр.;
- Возрастание уровня билирубина;
- Увеличенные показатели печёночных трансаминаз;
- Значительная концентрация желчных кислот;
- Чрезмерно низкий уровень белков.
Благодаря современным методам исследования, можно с точностью определить диагноз, вычислив в том числе и злокачественный процесс. Для того чтобы подтвердить или опровергнуть свои подозрения, специалисты предлагают выполнить один или несколько способов инструментальной проверки.
К таковым относится:
- УЗИ;
- Рентгенография;
- Магнитно-резонансная или компьютерная томография;
- Ангиография;
- Чрескожная или чреспечёночная холангиография.
Для уточнения природы опухоли больному проводится биопсия — забор образца ткани с места поражения на предмет изучения его морфологии.
Диагностика заболеваний поджелудочной железы у детей
Первостепенная задача доктора в данном вопросе заключается в дифференциации болезней поджелудочной железы от любых других заболеваний пищеварительной системы, которые имеют сходную симптоматику, это острый аппендицит, кишечная непроходимость, острый холецистит, а также почечная или желчная колика. Опираясь на сведения о клинической картине и информацию, составленную на основе результатов проведения лабораторных и инструментальных исследований, специалист получает возможность поставить ребёнку правильный диагноз.
Осуществляя пальпацию той области, где располагается поджелудочная железа, доктор обычно обнаруживает болезненность. На наличие воспалительного процесса, протекающего в рамках данного органа, указывают и лабораторные анализы: общий анализ крови определяет повышенный уровень СОЭ и нейтрофильный лейкоцитоз, в биохимическом анализе наблюдается гипергликемия, а также повышение активности ферментов ПЖ (липазы, амилазы, трипсина). Обязательным является забор кала — копрограмма и липидограмма. Стеаторея (наличие в стуле жира) и креаторея (непереваренная пища в каловых массах) — это два верных признака хронического панкреатита у ребёнка.
Ведущими способами определения источника болезненности выступают УЗИ или рентгенография. Если рентгеновский снимок способен выявить конкременты и другие серьёзные патологические образования, то исследование посредством ультразвука даёт полную информацию о параметрах органа, изменениях, произошедших в его структуре, о сужении или расширении протоков, а также о наличии участков некроза. В том случае, если есть необходимость в получении более детальных сведений, ребёнку проводят КТ или МРТ.
Как проверить поджелудочную железу на рак — современные методы исследования
Такой серьёзный диагноз, как злокачественная опухоль поджелудочной железы, можно поставить лишь с учётом полного комплекса диагностических процедур. К таковым относятся лабораторные и инструментальные способы исследования, а также клинические методы, подразумевающие внешний осмотр больного и изучение его анамнеза: получение информации о клинической картине, о наличии или отсутствии хронических или параллельно протекающих заболеваний, об имеющихся вредных привычках и пр.
Благодаря научным разработкам, в настоящее время мы имеем множество устройств, позволяющих с точностью диагностировать ту или иную патологию, получать важную информацию, касающуюся не только размеров, но и состояния органов в целом.
К современным диагностическим методикам относится:
- УЗИ;
- КТ и МРТ;
- Ангиография и холангиография.
Рассмотрим способы установления диагноза более подробно.
Клинические методы
Первое посещение врача начинается с беседы, в ходе которой доктор получает ценную информацию об имеющейся клинической картине. Во внимание принимаются жалобы пациента: характер и место локализации боли, наличие или отсутствие диспепсических проявлений, их интенсивность и частота. Поскольку специфическим признаком сбоя ПЖ выступает именно болевой синдром, особое значение уделяется сведениям об этом симптоме.
Чаще всего данные ощущения характеризуются следующими особенностями:
- Возникновение в верхней зоне живота, при этом ошибочно полагать, что признаком нарушенной работы ПЖ выступает боль обязательно в левом подреберье — если поражена головка органа или его тело, то дискомфорт может наблюдаться как с правой стороны, так и в срединной области;
- Иногда болевые ощущения носят опоясывающий и иррадирующий характер: они могут отдавать в спину, поясницу, за грудину или вовсе в левую руку;
- Болевой синдром имеет разную продолжительность и степень выраженности;
- Набирают силу или появляются после употребления жирной и жареной пищи, острых блюд, кислых и копчёных продуктов, алкоголя.
Кроме этого, у пациента, имеющего проблемы с ПЖ, отмечаются и другие симптомы:
- Тошнота, а также рвота, которая приносит незначительное облегчение или же не улучшает состояние больного вовсе; нередко в рвотных массах присутствуют примеси желчи;
- Диарея, сопровождающаяся кашицеобразным стулом, имеющим зловонный запах и блестящую жирную поверхность (так называемая стеаторея);
- Вздутие живота и метеоризм;
- Пожелтение и сухость кожных покровов, а также сопутствующий данному явлению зуд;
- Общее недомогание: слабость, быстрая утомляемость.
Развитие ферментной недостаточности зачастую влечёт за собой быструю потерю веса, которая отмечается у больного. Этот симптом должен особенно насторожить, поскольку немотивированная потеря веса может являться признаком куда более серьёзных патологий, к примеру, злокачественной опухоли ПЖ.
Лабораторные методы
Следующий этап — осуществление лабораторных анализов, результаты которых также внесут свою лепту в определение природы патологического процесса.
Пациенту рекомендуют сдать не только общий и биохимический анализы крови, но также мочу и копрограмму.
- Общий анализ крови: на рак ПЖ указывает ускорение СОЭ и повышение лейкоцитоза, при этом показатели эритроцитов, тромбоцитов и гемоглобина, наоборот, снижаются.
- Биохимический анализ мочи, в котором специалистов интересует содержание диастазы: в том случае, если её уровень значительно высок, можно предположить о том, что в ПЖ, действительно, происходят какие-то нарушения.
- Копрограмма: присутствие в каловых массах непереваренной пищи и жиров может являться признаком не только воспалительного процесса ПЖ, но и злокачественной опухоли этого органа. Кроме того, проводится оценка фекальной эластазы-1: снижение уровня данного показателя красноречиво указывает на экскреторную недостаточность поджелудочной.
- Функциональные пробы. Наиболее информативными здесь являются онкомаркеры: при злокачественном процессе ПЖ наблюдается повышение СА 50, СА 19-9, СА 242 и некоторых других показателей. В отдельных случаях пациенту могут быть назначены специальные тесты, направленные на определение экскреторной дисфункции ПЖ: бентираминовый тест, тест Лунда, тест с метионином или эфиром мехолилом, панкреатолауриновая проба и пр. Дополнительные сведения может предоставить глюкозотолерантный тест, который позволяет получить информацию о инкреторных нарушениях, то есть о дисфункции производства инсулина эндокринным отделом ПЖ.
Биохимический анализ крови
Особое внимание при подозрении на злокачественную опухоль ПЖ уделяется биохимическому анализу крови. Выделяют ряд показателей, которые при любом воспалительном процессе поджелудочной железы имеют свойство повышаться.
К таковым относятся:
- Количество амилазы (норма до 50 Ед/л);
- Содержание других ферментов, в частности липазы и эластазы (до 5 мг/л);
- Билирубин;
- АсАТ и АлАТ (до 40 и 45 Ед/л);
- Щелочная фосфотаза (до 145 Ед/л);
- ГамаГТП.
Кроме того, на рак данного органа может указывать появление С-реактивного белка или нарушение соотношения белковых фракций. Свидетельством начавшегося фиброза ПЖ выступает повышение концентрации глюкозы, поэтому на данный компонент лаборанты также обращают внимание (в норме содержание глюкозы в крови не превышает 3,3-5,5 ммоль/л).
Инструментальные методы
Завершающим этапом в верификации недуга являются инструментальные методы. Благодаря им специалисты получают возможность оценить параметры и состояние структуры ПЖ, выявить камни или кисты, отёки или некротические очаги, фиброз или сужение протоков. Кроме того, любая из методик позволяет определить наличие или отсутствие одной из серьёзных патологий — злокачественной опухоли.
Пациенту может назначаться как один способ диагностики, так и несколько. В перечень таковых входит:
- Ультразвуковое исследование — наиболее распространённая и вместе с тем безболезненная процедура, с помощью которой изучается размер, структура, контуры органа, состояние его протоков, определяется наличие в нём жидкости, камней, кист, рубцов и опухолей (более 2 см);
- Обзорная рентгенография брюшной полости — эффективна при необходимости уточнить присутствие камней в рамках ПЖ;
- Компьютерная томография — наиболее информативный способ, позволяющий визуализировать атрофические процессы, происходящие в органе, наличие в нём псевдокист, злокачественных образований, а также осложнений хронического панкреатита;
- Магнитно-резонансная томография — абсолютно безболезненная диагностическая процедура, в ходе которой оцениваются размеры органа и его протоков, состояние клеточных структур ПЖ и желчного пузыря;
- Контрастная дуоденография — способ, совмещающий в себе и рентген, и приём контрастного вещества (баррия), в данном случае позволяет оценить состояние органа, сопряжённого с поджелудочной железой;
- Фиброзофагогастродуоденоскопия — дополнительная методика, необходимая для изучения области впадения панкреатического протока в двенадцатиперстную кишку;
- ЭРХПГ, или эндоскопическая ретроградная холангиопанкреатография, довольно болезненная и небезопасная процедура, применяемая в самых необходимых случаях; её суть заключается во введении эндоскопа в двенадцатиперстную кишку, после которого происходит его прикрепление к устью большого дуоденального сосочка и дальнейшая подача контрастного вещества, необходимого для получения информативных снимков;
- Биопсия — забор образца ткани с мест поражений для последующего её изучения (позволяет определить тип опухоли, отличить доброкачественное образование от злокачественного, выявить воспалительный процесс, атрофию клеточных структур или наличие фиброза).
Что показывает УЗИ поджелудочной железы при панкреатите?
Понять о том, что происходит в поджелудочной железе только лишь путём её пальпации, невозможно: орган располагается в брюшной полости достаточно глубоко. Именно по этой причине с целью получения более подробных сведений, используют метод ультразвуковой диагностики.
Наличие у пациента ряда симптомов, характерных для болезней ПЖ, является прямым показанием к проведению УЗИ и самой железы, и органов, окружающих её.
К таковым признакам относится:
- Ощущение дискомфорта в зоне левого подреберья (иногда в срединной области или с правой стороны);
- Болезненность при пальпации этих участков;
- Тошнота и рвота;
- Вздутие живота и метеоризм;
- Диарея, наличие в каловых массах следов жира и остатков непереваренной пищи;
- Пожелтение кожных покровов и глазных склер;
- Сухость кожи, ломкость волос и ногтей;
- Анемия;
- Общее недомогание: слабость и быстрая утомляемость, сонливость.
С помощью использования ультразвуковой волны можно определить:
- Наличие камней в выводных протоках, а также в желчном пузыре;
- Диффузные изменения паренхимы, увеличение органа, размытые очертания его контуров, отёчность ˗ наиболее яркие свидетельства воспалительного процесса, происходящего в ПЖ;
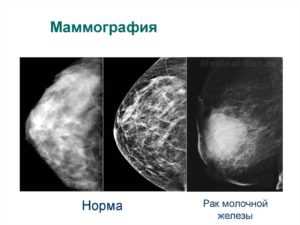
- Злокачественное образование, которое достаточно чётко визуализируется на мониторе: как правило, имеется явная граница между здоровой и раковой тканью.
УЗИ поджелудочной железы
Ультразвуковое исследование позволяет детально рассмотреть ткани органа и оценить его состояние. При диагностике заболеваний ПЖ УЗИ считается наиболее востребованным методом, что объясняется не только его безопасностью и безболезненностью, но и точностью. Специалисты применяют данную методику не только для установления диагноза, но и для контроля над ходом лечебного процесса.
Подготовка к процедуре
Одним из преимуществ исследования ультразвуком является отсутствие надобности в трудоёмкой подготовке. Всё, что необходимо выполнить, отказаться от приёма воды и пищи за 12-14 часов до обследования, а также за день до процедуры исключить из рациона отдельные продукты, которые вызывают чрезмерное газообразование.
Такая еда может искажать результаты исследования, к ней относится:

- Блюда из капусты;
- Бобовые;
- Дрожжевая выпечка;
- Рыбные консервы;
- Молоко;
- Жирные соусы и майонез;
- Газированные напитки.
Кроме того, накануне проведения УЗИ под строжайший запрет попадает курение и употребление алкоголя. Если вы принимаете какие-либо лекарства, необходимо проконсультироваться с доктором о возможности их применения в день обследования.
Ход процедуры
Поскольку данная процедура является совершенно безболезненной, её можно осуществлять даже детям. Выполняется исследование ультразвуком в горизонтальном положении, для чего специалист предлагает пациенту прилечь на кушетку. Нанеся специальное гелеобразное вещество на область брюшины, врач начинает передвигать по смазанной поверхности датчиком. На экран монитора выводятся изображения, которые отражают всю имеющуюся картину: оценивается форма и размер железы, а также её протоков, изучается структура органа, устанавливается наличие или отсутствие отёков, некротических очагов, дистрофии или фиброза, кист и псевдокист, опухолей или липоматоза.
При необходимости сонолог выполняет ряд фотоснимков тех участков, которые требуют повышенного внимания и записывает их на цифровой носитель.
УЗИ поджелудочной железы: расшифровка
Нет никаких оснований для беспокойств, если в результатах УЗИ зафиксированы следующие сведения:
- Параметры ПЖ — от 14 до 22 см;
- Сегменты органа (головка, тело и хвост) хорошо визуализируются;
- Размер головки составляет любое значение до 30 мм, длина тела не превышает 17 мм, а длина хвоста определяется показателем до 20 мм;
- Структура паренхимы органа зернистая, однородная;
- Края стенок ПЖ ровные и чёткие;
- Диаметр Вирсунгова протока составляет 2 мм;
- Эхогенность равномерная, плотность железы средняя.
Любая другая информация должна послужить веским поводом для немедленного обращения к специалисту. К таковой относится:
- Увеличение размера ПЖ;
- Отёчность органа;
- Нечёткость контуров, размытость границ;
- Неоднородная структура паренхимы;
- Расширение Вирсунгова протока (до 3 мм);
- Наличие асцита в брюшной полости;
- Повышенная эхогенность, которая, как правило, свидетельствует об уплотнениях;
- Наличие некротических очагов или новообразований: кист и псевдокист, опухоли;
- Увеличение близлежащих органов.
Насколько бы информативным ни было ультразвуковое исследование, не стоит ограничиваться только лишь его результатами. Рекомендуется пройти комплексное обследование, которое позволит подтвердить или опровергнуть полученный диагноз.
Широкий спектр методов диагностики болезней ПЖ позволяет с точностью установить природу недуга. При возникновении неприятных ощущений в области левого подреберья, а также других симптомов, например, тошноты или рвоты, не следует тянуть с обращением за медицинской помощью. Любое заболевание легче приостановить, когда оно не набрало полную силу и не стало стремительно прогрессировать. Консультация с врачом, с полным изложением клинической картины, проведение лабораторных анализов, а также инструментальной диагностики — это именно то, что необходимо выполнить при появлении дискомфорта в области ПЖ.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о диагностике заболеваний поджелудочной железы в комментариях, это также будет полезно другим пользователям сайта.

Ирина
Недавно прошла обследование по поводу болей в левом подреберье: делала УЗИ брюшной полости. Результаты показали, что у меня воспаление ПЖ. Я не стала доверяться только этой процедуре и решила пройти ещё и МРТ. В итоге и это обследование подтвердило мой диагноз.
Ольга
Как-то разболелся у меня живот, преимущественно, с верхней левой стороны. Почитав кое-какую информацию, я поняла, что в той области находится поджелудочная железа, поэтому я сразу же записалась на приём к гастроэнтерологу. Врач выдал мне целую кучу анализов и сказал сделать УЗИ. В общем, именно так у меня и обнаружился панкреатит.
Видео
Диагностика болезней поджелудочной железы
За выработку ферментов, которые осуществляют процесс пищеварения, и синтез инсулина отвечает в организме человека поджелудочная железа. Диагностика ее состояния и выявление на ранних порах патологий позволяют предотвратить серьезные заболевания. Недостаточно знать симптомы, чтобы поставить диагноз. Важно своевременно подкрепить признаки недомоганий анализами и исследованиями.
Диагностика поджелудочной железы при панкреатите
Перекусы на лету фастфудом, увлечение алкоголем, стрессы, наследственная предрасположенность и заболевания пищеварительной системы – один из этих факторов или совокупность нескольких могут привести к воспалительному процессу в поджелудочной железе – панкреатической болезни.
Распознать это заболевание не так уж и просто, ведь большинство симптомов панкреатита достаточно универсальны: тошноту можно cписать на отравление, повышенную температуру – на простуду, а боли в животе – на неправильное питание и пр.
Однако на деле за подозрениями на безобидные, казалось бы, причины недомогания, могут скрываться более опасные для здоровья недуги: гастрит, язва, аппендицит, панкреатит и прочие.
Диагностика воспаления поджелудочной железы начинается с осмотра у врача-гастроэнтеролога. Доктор опросит вас на наличие жалоб, подробно расспросит об образе жизни, генетике и питании. Проведет пальпацию. Выпишет направления на анализы:
- На воспалительный процесс укажут повышенные лейкоциты и СОЭ в общем клиническом анализе крови.
- Об остром течении заболевания расскажут завышенные показатели ферментов в биохимии крови.
- Анализ крови на сахар призван подтвердить нарушения в продуцировании инсулина, о чем будет свидетельствовать избыточная глюкоза.
- Посредством анализа мочи удастся выяснить уровень фермента амилазы, при отклонении в большую сторону от нормы которого высока вероятность воспаления поджелудочной.
- Анализ кала покажет насколько усваивается поступившая пища и расщепляется ли. Оценивается характер стула, цвет, консистенция, запах и пр.
Помимо клинических анализов для постановки диагноза панкреатит обращаются также к:
- Ультразвуковой диагностике брюшных органов, благодаря которой можно рассмотреть структуру железы, размер и состояние смежных органов.
- ЭГДС поможет понять насколько пострадали желудок и двенадцатиперстная кишка в ходе воспалительного процесса.
- Рентген брюшной полости обязателен при подозрениях на конкременты в протоках поджелудочной и отложение в них солей кальция.
В соответствии с индивидуальной клинической картиной на усмотрение врача могут быть проведены ПАБК-тест, компьютерная томография, тест Лунда, холецистохолангиография, секретин-холецистокининовый тест, ЭРХПГ и т.д.
По результатам обследования ставится диагноз и составляется схема лечения. В большинстве случаев о заболевании больные узнают в условиях больницы, куда попали с острым панкреатитом. Весь ужас заключается в высокой вероятности осложнений и даже летального исхода. Хронический панкреатит также коварен, и чтобы не допустить его рецидивов и обострений, нужно неукоснительно соблюдать все требования и рекомендации лечащего врача.
Диагностика рака поджелудочной железы
Онкология – чума 21 века, как ее нередко называют. Многие врачи вовсе убеждены, что раком болеют все, просто кто-то не доживает до его проявления. Раньше группу риска составляли люди в возрасте, чей организм в силу лет становится более уязвим и ослаблен. Однако обилие разновидностей данного заболевания и его беспринципность не щадит ни детей, ни стариков, ни женщин, ни мужчин.
Не самый распространенный из видов онкологии, но довольно прогрессирующий (число заболевших им растет год от года) – это рак поджелудочной железы. Диагностика начинается с обращения к специалисту-гастроэнтерологу. Врач расспросит о причинах беспокойства и проведет пальпацию. Обычно опрос мало информативен, а вот посредством прощупывания брюшной полости можно обнаружить, что внутренние органы увеличились в размерах: желчный пузырь, печень, селезенка.
Если заболевание находится на запущенной стадии, возможна брюшная водянка (асцит).
Из клинических анализов на онкологию указывают:
- Повышение билирубина.
- Увеличение показателей ферментов: липазы, амилазы и др.
- Отклонение от нормы в большую сторону печеночных трансаминаз.
- Повышенный уровень желчных кислот.
- Пониженный показатель белков (на поздней стадии).
Как проверить поджелудочную железу на рак- современные методы исследования.
Рентгенографические и ультразвуковые способы диагностики наиболее информативны и вносят предельную ясность в клиническую картину:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Ангиография.
- Чреспеченочная холангиография.
- Чрескожная холангиография.
Доброкачественная опухоль поджелудочной железы и ее симптомы или злокачественную природу новообразование помогает подтвердить или опровергнуть микроскопическое исследование фрагмента ткани — биопсия.
Что показывает узи поджелудочной железы при панкреатите
Оценить работу поджелудочной железы только с помощью пальпации невозможно, так как она залегает глубоко в брюшной полости и скрыта другими органами. Поэтому для обнаружения патологических нарушений в железе используют УЗИ.
Показания
Ультразвуковое обследование назначают при таких нарушениях:
- появление тяжести в зоне подреберья;
- возникновение болевых проявлений;
- тошнота;
- боль при пальпации;
- присутствие в каловых массах следов непереваренной пищи;
- желтизна склер;
- снижение веса;
- механические травмы;
- расстройства стула;
- вздутие живота.
Специалисты назначают УЗИ при выявлении явных отклонений в результатах анализов крови и мочи, которые свидетельствуют о наличии патологических изменений в железе. Кроме этого, УЗИ может применяться при заболеваниях желудка, желчного пузыря и печени. Объясняется это тем, что все эти органы активно вовлечены в работу пищеварительной системы, и функциональный сбой, к примеру, в желчном пузыре неминуемо влечет за собой возникновение дисбаланса в выделении ферментов поджелудочной железой.
Узи поджелудочной железы подготовка к процедуре
УЗИ поджелудочной железы дает возможность в разных проекциях увидеть ткани железы и проанализировать ее состояние. При диагностике патологий железы именно УЗИ является самым востребованным, безопасным и достоверным методом. Его можно использовать не только для выявления заболеваний, но и для наблюдения за ходом назначенного лечения.
Этапы подготовки к обследованию
Так как процессы активного газообразования могут искажать данные результатов УЗИ, то за два дня до проведения процедуры необходимо полностью удалить из рациона:
- молоко;
- рыбные консервы;
- дрожжевую выпечку;
- салаты из фасоли и гороха;
- блюда из капусты;
- газированные напитки;
- жирные соусы.
Ход процедуры
Весь процесс обследования включает визуальную оценку формы железы, установление ее размера, определение пространственного расположения в брюшной полости, наблюдение за особенностями структуры и строением протоков. При проведении УЗИ врач предлагает расположиться пациенту горизонтально на специальной кушетке. На область железы наносят гелеобразное вещество, и начинают движение датчика по коже. Результаты изображения сразу видны на экране. Их можно фиксировать с помощью фотоснимков.
Какие патологии выявляют?
При проведении УЗИ определяют наличие опухоли, кисты, липоматоза, воспаления, присутствие в тканях железы солей кальция.
Узи поджелудочная железа расшифровка
Острый панкреатит характеризуется снижением эхоструктуры железы. Рубцовые изменения наблюдают при развитии воспалительных процессов. Специалисты во время исследования выявляют опухоли, анализируют однородность паренхимы, обнаруживают присутствие кистозных образований и районы патологических уплотнений. Диагностическое заключение, в котором фиксируется конфигурация железы, ее размеры и состояние панкреатических протоков, используется врачом-гастроэнтерологом или терапевтом для осуществления лечебных назначений.
Несмотря на неблагоприятный прогноз, нужно прикладывать все усилия и бороться за свою жизнь. Регулярные обследования, правильный образ жизни, сбалансированное питание – это отличная профилактика большинства заболеваний. Если что-то Вас беспокоит, незамедлительно отправляйтесь ко врачу.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе