 [Диагностика панкреатита анализы]
[Диагностика панкреатита анализы]
Диагностика панкреатита: как выявить заболевание
Диагностика панкреатита (pancreatitis, лат.) – это сложный и многоэтапный процесс, включающий в себя сбор жалоб, подробного анамнеза, проведение ряда лабораторных и инструментальных исследований. Такое разнообразие диагностических методов обусловлено тем, что панкреатит может протекать под «маской» заболеваний других органов брюшной полости. Чтобы провести точную диагностику и дифференциальный диагноз, необходимо комплексное обследование пациента. Начнём по порядку.
Жалобы больного
Уже по первым жалобам пациента можно достаточно точно диагностировать острое или хроническое воспаление в поджелудочной железе, тем самым провести дифференциальный диагноз на этапе опроса. На заболевание указывают следующие жалобы:
- Боли интенсивные, возникающие через полчаса после приёма жирной или жареной пищи, после употребления алкогольных напитков. Они носят опоясывающий характер, распространяются по всему животу с иррадиацией в поясницу, лопатку. Болевой синдром сохраняется длительное время, не купируется приёмом привычных анальгетиков.
Важно! Не у всех пациентов отмечаются боли. В 15% случаев патология протекает безболезненно или бессимптомно, что приводит к ошибкам в постановке диагноза.
- Жалобы на отрыжку, рвоту, метеоризм, жидкий, частый стул. Нарушения пищеварения обусловлены атонией двенадцатиперстной кишки и обратным забрасыванием панкреатического сока в протоки. И для острого, и для хронического панкреатита специфична рвота, не приносящая облегчения состояния. Напротив, больной продолжает ощущать тошноту. При этом отмечается горький привкус во рту или горький привкус рвотных масс.
- Потеря массы тела, мышечная слабость, авитаминоз. Данные жалобы обусловлены ферментной недостаточностью поджелудочной железы.
- Жажда, сухость во рту, «голодные» обмороки – симптомы, характерные для сахарного диабета. Связаны они с тем, что пораженный орган не вырабатывает достаточного количества сахароснижающего гормона инсулина.
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Сбор анамнеза
Не менее важный этап для постановки диагноза. У пациента выясняют время возникновения болей, связано ли их появление с приёмом пищи. При хроническом панкреатите боли носят постоянный характер либо возникают после приёма жирных и жареных блюд, а также других погрешностей в диете. Первые болевые ощущения появляются уже через 30-40 мин. после приёма пищи. Также важно, чем купировал пациент болевой приступ, помогло ли это ему. При остром процессе – боли более интенсивные.
Врач интересуется, было ли снижение аппетита накануне обострения, ощущение сухости или горечи во рту. При остром панкреатите все эти симптомы у пациента присутствуют. Время возникновения диспепсический расстройств и характер рвотных масс также значимы для постановки диагноза. Ещё один критерий диагноза – характер стула. И при остром, и при хроническом панкреатите стул жидкий, жёлтого цвета, с примесью в кале жиров (стеаторея).
Читайте также: Диагностические методики при патологии поджелудочной железы
Внешний осмотр
При осмотре обращают внимание на кожные покровы. При хроническом билиарнозависимом панкреатите из-за механической желтухи кожа, склеры, слизистая оболочка рта могут быть окрашены в желтушный цвет.
Затем врач пальпирует живот, при этом больной отмечает боль в точке проекции желчного пузыря на брюшную стенку. Увеличенный желчный пузырь, который легко можно пальпировать, также поможет заподозрить диагноз хронического билиарнозависимого панкреатита.
При осмотре отмечаются следующие симптомы: отсутствие пульсации брюшной аорты при пальпации (из-за отёкшей поджелудочной железы), положительный френикус-симптом (болезненность, возникающая в ответ на пальпацию между ножками грудинно-ключично-сосцевидной мышцы), истончение подкожно-жировой клетчатки в области проекции поджелудочной железы.
Лабораторные методы диагностики
Определение содержания амилазы в крови
Не достаточно информативное исследование, так как в крови амилаза при остром панкреатите определяется только в первые сутки заболевания. Амилаза попадает в кровь из разрушенных клеток поджелудочной железы. Увеличение данного фермента не всегда говорит в пользу патологии, так как большая часть этого соединения поступает в кровь из слюны, а не из железы. Тем не менее, если больной поступил в первые часы от начала болевого синдрома и биохимический анализ крови показал повышение уровня амилазы, то это позволяет заподозрить заболевание.
Определение в анализе крови ферментов поджелудочной железы
Основные исследуемые ферменты – липаза и эластаза.
Важно! Все показатели (при воспалении повышаются). Это более чувствительный анализ, однако, не разрешает с полной гарантией говорить об остром или хроническом панкреатите, так как данные соединения содержатся в большом количестве и в других органах.
Функциональные тесты
Призваны оценить экскреторную функцию поджелудочной железы. Выделяют прямые (зондовые) и непрямые исследования. При этом в заключении указывается, какой тип секреции преобладает у пациента. При остром pancreatitis ферментная функция резко снижается, что приводит к гипосекреции всех гормонов и пищеварительных ферментов.
Анализ кала
Производится с целью определения количественного содержания в нём жиров. В условиях гипосекреции пищеварение нарушается, что приводит к нарушениям распада и всасывания нутриентов. Признаком, указывающим на хронический панкреатит, будет содержание в кале непереваренных жиров (стеаторея). После этого определяют количественное соотношение жиров к другим непереваренным нутриентам. Применяют тест для определения содержания в кале эластазы. Данные исследования — высокоспецифичные для заболевания поджелудочной железы.
Биохимический анализ мочи
Определение содержания амилазы (диастазы) в моче. Также высокоспецифичный анализ, который прост и недорог в применении. Его назначают сразу же, как только пациент с острым или хроническим панкреатитом поступил в стационар. Чётких границ повышения диастазы в моче нет, так как уровень фермента будет зависеть от степени тяжести заболевания и того, какой объём органа подвергся некрозу и распаду. При остром процессе количество амилазы превышает в 5-10 раз нормальный уровень.
Клинический анализ крови
Входит в клинический минимум анализов. При остром и хроническом панкреатите будут отмечаться воспалительные изменения: увеличение количества лейкоцитов вплоть до юных форм, С-реактивного белка, ускорение скорости оседания эритроцитов.
Биохимический анализ крови
Производится с целью определения уровня всех остальных ферментов (трансфераз (АлАТ, АсАТ), ЛДГ и др.), уровня белка (общего белка и соотношение фракций альбуминов и глобулинов), уровня билирубина (прямого и непрямого).
Имеет смысл провести анализ для определения уровня алкоголя в крови. При хроническом алкогольном панкреатите обострение наступает после принятия даже небольших количеств спиртных напитков. При увеличении уровня алкоголя у больного наблюдается алкогольная интоксикация, что позволит предположить наличие pancreatitis.
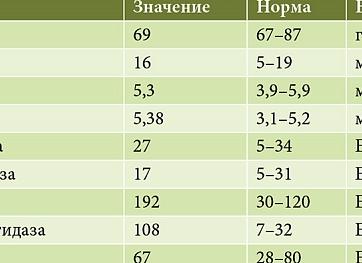
Таблица основных показателей крови изменяющихся при панкреатите
| Показатель | Значения при панкреатите |
| Амилаза
В крови: В моче (диастаза): |
≥150 ед/л ≥320 ЕД |
| Липаза | ≥ 60 МЕ/л |
| Эластаза в 1 г кала | ≤ 200 мкг |
| Лейкоциты крови | ≥9х109 |
| АсАТ | ≥37 ЕД/л |
| АлАТ | ≥45 ЕД/л |
| Общий белок | ≥83 г/л |
| С-реактивный белок | ≥5 мг/л |
| СОЭ | ≥20 мм/ч |
| Прямой билирубин | ≥8 мкмоль/л |
| Непрямой билирубин | ≥19 мкмоль/л |
Инструментальные методы диагностики
По большому счёту всем пациентам с данным заболеванием из инструментальных исследований проводят только ультразвуковое обследование органов брюшной полости. Связано это с тем, что диагноз без труда может быть поставлен уже после опроса, осмотра пациента и получения лабораторных анализов. УЗИ – качественное и надёжное исследование первой линии, так как является недорогим, при этом высокоинформативным. Все другие исследования – малоинформативны и не несут высокой эффективности для диагностики. Их применение обоснованно только тогда, когда не удаётся визуализировать поражённые отделы с помощью ультразвукового обследования или при подозрении на наличие в органе объёмного образования (раковая опухоль, киста, псевдокиста). В этом случае встаёт вопрос о хирургической операции и объёме резекции.
УЗИ-обследование
«Золотой стандарт» постановки диагноза. Врач без лишних затруднений увидит диффузные изменения в ткани поражённого органа, утолщение и отёк капсулы поджелудочной железы. При хроническом панкреатите обнаруживаются кальцификаты и петрификаты, участки деструкции паренхимы. Преимущество данного исследования в том, что он даёт возможность оценить состояние других органов (желчного пузыря, печени и их протоков). Это важно при нарушении оттока секрета из-за конкрементов и наличии холецистита, так как в этом случае создаются все условия для развития заболевания.
Важно! В настоящее время разработаны новые методы ультразвуковой диагностики. В частности, эндоскопическое УЗИ и внутрипротоковое УЗИ поджелудочной железы. Эти исследования позволяют заводить датчики в желудок или в сами протоки, и врач может более детально изучить и дать заключение о состоянии органа. Недостаток этих исследований – инвазивность, что усугубляет воспаление и деструкцию органа.
Компьютерная томография
Чаще всего это исследование назначается уже при возникновении осложнений. Рентгенологическое исследование позволяет подробно изучить структуру органа (в том числе кровеносную систему), оценить степень поражения деструкции, определить количество живой и здоровой ткани.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
При билиарнозависимом панкреатите проводят ЭРХПГ. Специальный зонд заводят в главный проток, отверстие которого открывается на большом дуоденальном сосочке, и подают контрастное вещество. После этого больному делают рентгенологический снимок. Такое обследование позволяет оценить проходимость многих (даже самых мелких) протоков, определить наличие или отсутствие конкрементов и других возможных препятствий (стриктуры, спайки, перегибы). В ходе обследования можно производить удаление камней небольших размеров, которые потом выведутся естественным путём. Такой оперативный метод является малоинвазивным, поэтому сейчас ему отдают предпочтение.
Редко используемые методы инструментальной диагностики
- Фиброгастродуоденоскопия (ФГДС) – позволяет оценить состояние большого сосочка двенадцатиперстной кишки, оценить конечные отделы самого протока, оценить функциональность сфинктера Одди.
- Обзорная рентгенография брюшной полости – исследование, применяемое для дифференциального диагноза. Зачастую при данном заболевании изменений на снимке никаких нет, за исключением тех случаев, когда в поджелудочной железе уже образовались петрификаты (участки обызвествления). Данный признак разрешает с полной гарантией говорить о наличии у больного хронического панкреатита.
- Лапароскопия. Больше лечебный, а не диагностический метод. Применяется при спорных ситуациях, когда вышеперечисленные исследования не смогли полностью визуализировать поражённый орган. В ходе диагностики могут применяться различные хирургические манипуляции в лечебных целях.
Заключение
Панкреатит – один из немногих диагнозов, который может быть выставлен уже на этапе опроса пациента. Лабораторные и инструментальные данные подтверждают наличие данного заболевания. При поступлении пациента в стационар или приёмный покой, ему проводят полный спектр лабораторных анализов и УЗИ. При трудностях постановки диагноза и при тяжёлых формах заболевания, когда требуется оперативное вмешательство, пациенту проводят дополнительные инструментальные методы обследования (КТ или МРТ, ЭРХПГ, ФГДС, лапароскопию). После постановки диагноза больному назначается терапия, и он ещё две недели находится под наблюдением врачей.
Полезное видео: Главные методы и способы диагностики панкреатита
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Диагностика панкреатита
Содержание:
Диагноз панкреатит опирается на анамнестических данные картине результатах лабораторного анализа, повышение содержания панкреатических ферментов в крови и моче.
При диагностике панкреатита необходимо пройти ряд исследований организма: сделать анализы на гастроскопию, что бы определить величину поражения желудка и двенадцати перстной кишки.
Панкреатит диагностика ведется чтобы исключить похожие симптомы таких заболеваний, как;
с подлиными симптомами панкреатита у заболевшего человека.
Анализы при панкреатите проводят с помощью гастроскопа, что позволяет так же взять анализ на биопсию. Назначается УЗИ брюшной полости, анализ поможет обнаружить изменения в поджелудочной железе, обнаружить сужение сосудов и жидкости. Врач может направить также и на компьютерную топографию и рентгенографию органов брюшной полости. Сдача общего анализа крови выявит воспалительный процесс, что укажет повышение лейкоцитов.
Биохимический анализ крови (кровь на биохимию) окончательно может подтвердить диагноз врача. Высокий уровень амилазы укажет на панкреатит.
Диагностика острого панкреатита
Диагностика острого панкреатита, особенно когда есть появления острых приступов, требует оперативного действия от медицинского персонала. Больного немедленно направляют на анализы крови.
Анализ крови при панкреатите
Анализ крови при панкреатите проверяют на лейкоцитоз, норму СОЭ (РОЭ), уровнь амилазы в биохимическом анализе крови. Сдают МРТ поджелудочной железы, гипер или гипогликемия (повышение или понижение сахара).
- Лейкоциты повышены выше 4 х 10*9 – 8,5 х 10*9/л.
- СОЭ- более 2- 15мм/ч
- Обнаружение антигена поджелудочной железы в крови
- Глюкоза выше нормы 3, 89 — 5, 83 (3, 5 — 5, 9) ммоль/л. (непостоянная гипергликемия)
- Холестерин не высок, норма 3, 0 — 6, 0 ммоль/л
- Глобулины низкие, норма 7 -13%
- Амилаза крови высокая выше 28- 100 Ед/л
Анализ мочи при панкреатите
Один из характерных показателей — это повышение амилазы в анализах мочи при панкреатите, особенно когда стимуляции фуросемидом, норма 0,48-,72 г Д мин/л.
Анализ кала при панкреатите
Кал при панкреатите (копрологическое исследование) имеет светлый окрас серого цвета. В кале обнаруживаются неперевариваемые куски пищи, из за сбоя пищеварительного тракта, нейтральный жир, не переваренные мышечные волокна с поперечной исчерченностью.
При обзорной рентгенографии брюшной полости — признаки пареза кишечника, метеоризма толстой кишки, высокое стояние диафрагмы; в плевральных полостях может определяться жидкость.
Ультрозвуковое исследование, УЗИ
Для диагностики острой формы применяют УЗИ диагностику, еще называемую как эхографией. Эхография один из главных методов диагностики острого панкреатита, показывает отечность поджелудочной железы, признаки воспаления уже на ранних этапах проявления болезни. УЗИ диагностику применяют для динамикой развития процесса и эффективности принятого лечения. Для проведения исследования пациент делает форсированный вдох, или при надутом животе. Больному предлагают выпить пол литра обычной воды. Пить воду нужно теплой и небольшими глотками.
При ультразвуковом исследовании отмечается рост органа за счет воспаления, кисты, наличие абсцессов. В более трудных случаях проводится лапароскопия — наблюдение органа через лапароскоп.
Компьютерная томография
Компьютерная томография или сокращено (КТ) на сегодняшний день это самый передовой метод диагностики заболеваний. Это метод диагностики осуществляется с помощью введения контрастных составляющих. КТ дает возможность не только обнаружить воспаление поджелудочной железы, но и выявить некроз тканей, абсцессов в железе, установить степень поражения самого органа. Также компьютерная томография выявляет осложнения после прогрессирующего заболевания, обнаруживает развитие кисты.
Следует отметить, что панкреатит в начальной или легкой стадии КТ может не выявить явных изменений примерно до тридцати процентов больных. Это метод диагностики панкреатита может применяться установления величины поражения поджелудочной железы, как прогностический фактор.
- Степень А — поджелудочная железа выглядит в норме
- Степень В — не нормальный размер
- Степень С — выявлены признаки воспаления
- Степень D — замечен рост поджелудочной
- Степень Е замечено скопление жидкости в не менее 2 зонах
А,В,С формы панкреатита не представляют угрозы жизни больного и протекают без острых и опасных форм. Смертельный случаи этих степеней панкреатита выявлены крайне редко. D,E степени воспаления очень опасны и больные не редко могут умереть во время неправильного или поздно начатого лечения.
Примерно 15% всех больных погибают во время D, E степени, а примерно 30-50 процентов развивается гнойный панкреатит. Эти гнойные осложнения выявляют при проведении компьютерной томографии с попаданием рентгеноконтрастных веществ в негрозные ткани.
Компьютерную томографию надо выполнять если есть подозрение на тяжелую форму:
- возникают симптомы развития полиорганной недостаточности;
- состояние больного ухудшаться, несмотря на лечение;
- присоединяются признаки гнойно-септических осложнений (лихорадка выше 38,3 С, усугубление болей, лейкоцитоз, тахикардия или гипотензия).
Подозрении на созревание гнойно-септических осложнений обнаруживаются четкие очаги некроза ткани, то надо осуществлять пункцию под контролем компьютерной томографии, чтобы поставить диагноз бактериальной или грибковой инфекции.
Диагностика хронического панкреатита
Диагностика хронического панкреатита использует УЗИ брюшной полости. Показатели исследования: увеличенная или уменьшенная в размерах железа, плотная, иногда с участками фиброза, обызвествления, неровные фестончатые края. В период обострения — лейкоцитоз и ускорение реакции СОЭ, повышение амилазы крови и мочи. Последние два анализа специфичны только для этого заболевания.
Холангиопанкреатография
Прямое исследование состояния панкреатических протоков осуществляется методом эндоскопической ретроградной холангиопанкреатографии. Сегодня эта методика является если не общедоступной, то во всяком случае широко применяемой во многих лечебных учреждениях. С помощью дуоденоскопа с боковой оптикой обследуется Фатера сосочек. В него вводят катетер, через который поступает контрастное вещество.
На снимках четко заметна панкреатическая протока, может принимать различные формы. Типичным есть панкреатический проток в виде «цепи озер»: сужение чередуются с расширениями, напоминающие четки.
Иногда можно найти камень, локализуется в протоке (панкреатолитиаз). При эндоскопической ретроградной холангиопанкреатографии контрастное вещество в протоку надо вводить очень медленно, чтобы предотвратить гипертензию. Однако, несмотря на осторожность во время эндоскопической ретроградной холангиопанкреатографии можно затронуть — разорвать мелкие и мельчайшие панкреатические протоки, в результате чего развиваться панкреонекроз. Случается это у 1-3% больных, которым выполнено эндоскопическую ретроградную холангиопанк-реатографию.
Чтобы предотвратить это осложнение, необходимо принять следующие меры: голодание в течение 1-2 суток после эндоскопической ретроградной холангиопанкреатографии, внутршньовенне введение ингибиторов протеаз (контрикал по 100 000 ЕД / сут).
Комплексная диагностика панкреатита: максимально полный ответ
Панкреатит – острое или хроническое воспаление поджелудочной железы, в отдельных случаях приводящее к развитию тяжелого осложнения – панкреонекроза. Клиническая картина обычно не оставляет сомнений в диагнозе, однако диагностика панкреатита всегда проводится комплексно, с применением физикальных, инструментальных и лабораторных методик. Предположить наличие процесса можно самостоятельно, по специфическим симптомам. Однако окончательный диагноз ставится в условиях гастроэнтерологического отделения стационара.
Панкреатит – воспаление поджелудочной железы
Жалобы больного
Первым и основным симптомом панкреатита является боль в эпигастральной области, иррадиирующая в спину (опоясывающая). Возникает остро, через несколько часов после употребления алкоголя, энергетических напитков, жирной или чрезмерно острой пищи. В редких случаях провоцирующий фактор отсутствует. Ощущения усиливаются при положении больного лежа на спине.
Основная жалоба при панкреатитах – боль в животе
Другие характерные симптомы:
- Незначительная тахикардия (95-110 ударов/минуту), снижение артериального давления.
- При выраженном болевом синдроме, а также при гипертонической болезни возможны эпизоды повышенного артериального давления.
- Температура тела субфебрильная.
- На коже живота возможно появление эритематозных узелков.
- При тяжелых процессах вокруг пупка образуется синее пятно, по бокам – участки зелено-коричневого или красно-фиолетового окрашивания, обусловленные распадом гемоглобина и выходом продуктов его деструкции в ткани.
- Диспепсические явления возникают через несколько часов после начала заболевания.
- Отмечается метеоризм, умеренное вздутие, болезненность и напряжение мышц живота во время пальпации.
Особенности диагностики острого и хронического панкреатита
Острый панкреатит отличается выраженным болевым синдромом. Снять боль с помощью анальгетических и спазмолитических препаратов не удается. Болезнь может протекать по инфильтративному или некротическому типу. При панкреонекрозах клинические проявления наиболее выражены. Отмечаются признаки эндотоксикоза, в брюшной полости скапливается выпот. Возможно развитие экссудативного плеврита. Возникает рвота, кишечная непроходимость, полиорганная недостаточность. Определяется положительный симптом Воскресенского, Керте, Мейо-Робинсона.
Хронический панкреатит в стадии ремиссии может не иметь клинических признаков или приводить к развитию незначительных диспепсических явлений. При обострении хронического процесса, а также при отечной форме острого панкреатита без панкреонекроза у пациента возникают приступы опоясывающих болей средней интенсивности, частично купирующиеся спазмолитиками и обезболивающими средствами. 20% случаев заболевания протекает по безболевому варианту. Отмечается нарушение толерантности к глюкозе, возможно развитие сахарного диабета I типа.
Комплекс мероприятий
При постановке диагноза применяется УЗИ и другие визуализирующие методики
Постановка диагноза производится после тщательного сбора анамнеза, внешнего осмотра больного, лабораторных и инструментальных обследований.
Необходима тщательная дифференциальная диагностика, так как некоторые заболевания приводят к сходной с панкреатитом клинической картине:
- Сбор анамнеза. У пациента необходимо выяснить, как давно и в какой последовательности появились беспокоящие симптомы, что предшествовало их возникновению. Большое значение имеет характер питания пациента, нерегулярный прием пищи, злоупотребление алкоголем, любовь к острым, соленым, копченым блюдам. Также выясняют характер трудовой деятельности больного. Развитие панкреатита может быть спровоцировано контактом с токсическими производственными веществами.
- Внешний осмотр. Осмотр начинают с полости рта. При панкреатитах может отмечаться сухость слизистых оболочек, белый налет, «лакированный» язык. При осмотре живота выявляют вышеописанные изменения цвета кожи. При накоплении большого количества жидкости внутри брюшной полости живот выпуклый, присутствует выпячивание пупка. При выстукивании – чередование участков тупого и тимпанического звука.
- Лабораторная диагностика. Основной диагностический признак острого панкреатита – рост уровня ферментов поджелудочной железы: амилазы, липазы, трипсиногена, фосфолипазы. При хронических процессах в крови присутствует лейкоцитоз, в каловых массах определяется большое количество неусвоенного жира. Рост количества ферментов умеренный, не столь резкий, как при острой разновидности болезни.
- Инструментальные методы. Используются для уточнения диагноза. Пациенту могут быть назначены такие способы обследования, как:
- УЗИ – атрофия паренхимы органа, наличие конкрементов, псевдокист, кальциевых отложения. На ранних стадиях развития хронического панкреатита неэффективно;
- КТ – атрофия поджелудочной железы, утолщение перипанкреатической фасции, расширение главного протока;
- МРТ – снижение интенсивности сигнала T1W1, заполненные жидкостью структуры, снижение контрастности;
- ЭРХПГ – нерегулярное расширение протоков, их обструкция, увеличение размеров органа;
- ФГДС – при панкреатитах не имеет важного диагностического значения. В некоторых случаях используется для диагностики сопутствующих нарушений;
- рентгенография – 40% случаев хронического панкреатита выявляет кальцификаты в составе поджелудочной железы;
- лапароскопия – позволяет визуально осмотреть ПЖ. Применяется при неэффективности всех других способов диагностики, так как сопряжена с операционными рисками. Позволяет выявить макроскопические изменения органа.
Дифференциальная диагностика проводится с такими заболеваниями, как острый аппендицит на начальной стадии развития, холецистит, гастроэнтерит и другие заболевания органов брюшной полости. Как правило, применение визуализирующих методик не оставляет сомнений в правильности поставленного диагноза.
Особенности диагностики у детей
При диагностировании панкреатита у детей следует учитывать, что интерстициальный отек ПЖ протекает в более мягкой форме. Рост уровня панкреатических ферментов умеренный, температура тела часто держится на субфебрильном уровне. Характерна задержка стула вместо диареи у взрослых. Живот обычно мягкий, напряжение мышц отмечается только при панкреонекрозе.
Хронические панкреатиты у детей часто протекают бессимптомно. Умеренная болезненность обнаруживается только при глубокой пальпации живота. Возможны эпизоды диареи, стеатореи. Уровень амилазы повышается через 12 часов и снижается через 2-4 дня от начала обострения.
Особенности в зависимости от пола и возраста
У пожилых людей панкреатит может протекать бессимптомно или смазано
В целом диагностика у пациентов разного пола и возраста не имеет принципиальных отличий. Нужно учитывать, что у пожилых людей болезнь может протекать в смазанной, неявной форме. Многие дети склонны преувеличивать интенсивность болевого синдрома, что вынуждает врача назначать чрезмерное количество диагностических мероприятий. Это происходит, так как специалист не может понять, почему клиническая картина не соответствует данным инструментальных обследований.
В отношении детей и ослабленных пациентов не следует применять инвазивные методики обследования. Предпочтение отдается чрескожным способам осмотра поджелудочной железы (УЗИ, рентгенография, КТ, МРТ).
Как ставится окончательный диагноз
Диагноз ставится на основании полного диагностического комплекса
Окончательный диагноз ставится после прохождения пациентом полного курса обследования и получения врачом результатов проведенной работы. При этом весь набор возможных исследований не применяется. На начальном этапе больному назначают физикальное и лабораторное обследование плюс один из вариантов визуализации ПЖ, обычно УЗИ или рентгенографию. Другие способы используют тогда, когда клиническая и лабораторная картина свидетельствует о наличии болезни, а визуальные признаки изменений со стороны пораженного органа не обнаруживаются.
Панкреатит – тяжелое заболевание с неопределенным прогнозом. Поэтому каждый человек, имеющий склонность к заболеваниям пищеварительной системы, должен знать его основные признаки. При появлении первых симптомов ждать развития полной картины не следует. Необходимо обратиться в медицинскую организацию для подтверждения диагноза и раннего начала терапии.
Диагностика панкреатита: у взрослых, анализы, обнаружение
Существует целый ряд достаточно серьезных заболеваний, симптомы которых могут быть слабо выражены. Диагностика панкреатита — это непростая задача, особенно на ранних стадиях. Поэтому при возникновении первых подозрений на этот недуг необходимо обращаться к грамотному специалисту-гастроэнтерологу, который владеет необходимой информацией, касающейся проведения лабораторных анализов и других методов исследования для постановки верного диагноза и определения тактики лечения. Чем раньше это произойдет, тем лучше для пациента. Запущенный и нелеченный острый панкреатит со временем становится хроническим, и в тканях железы к тому времени могут произойти необратимые патологические изменения.
На сегодняшний день панкреатит — достаточно распространенное заболевание, он может возникать вместе с другими болезнями желудочно-кишечного тракта, а может быть их следствием. К основным причинам, приводящим к воспалению поджелудочной железы, относятся злоупотребление алкогольными напитками, употребление в пищу большого количества жирной, жареной пищи, а также болезни желчного пузыря и его протоков.
Прогноз для больного при панкреатите напрямую зависит от своевременной постановки верного диагноза. Чтобы эффективно лечить это заболевание, должны быть выявлены точные причины его возникновения. Обследование при панкреатите включает в себя осмотр больного врачом-гастроэнтерологом, проведение лабораторных анализов и обследование с помощью различных инструментов (УЗИ, эндоскопия, томография, рентген). При подозрении на проблемы с поджелудочной визит к врачу лучше не откладывать, так как не все виды панкреатита поддаются лечению и имеют для больного благоприятный прогноз.
Методы диагностики панкреатита
Панкреатит представляет собой воспаление поджелудочной железы. Симптомами этого заболевания могут быть болевые ощущения в животе, общая слабость организма, перепады температуры тела и артериального давления, ощущение сухости во рту, частые приступы тошноты и рвоты.
Однако эти симптомы могут свидетельствовать и о развитии целого ряда других заболеваний, не связанных с поджелудочной железой.
Как диагностировать панкреатит и можно ли это сделать, не используя инструментальное обследование? При подозрении на панкреатит для постановки правильного диагноза необходимо провести тщательное обследование и сдать необходимые анализы (лабораторная диагностика). А до этого о проблемах с поджелудочной железой могут свидетельствовать такие симптомы:
- появление синих пятен около пупка или в области брюшной стенки;
- болевые ощущения при пальпации или постукивании в месте расположения поджелудочной железы;
- регулярное возникновение болевых ощущений после употребления алкогольных напитков, жареной или жирной пищи;
- при панкреатите у пациента не прощупывается пульсация аорты в районе желудка;
- при надавливании вглубь брюшной стенки больной ощущает сильную и резкую боль.
Можно ли принимать Аллохол при панкреатите
При наличии подобных симптомов для точной постановки диагноза после первичного осмотра больного врачом будет назначен биохимический анализ крови. Это самый простой метод, но информативный. По его результатам определяется тип болезни. За основу берут такие показатели: повышение или снижение определенных ферментов поджелудочной железы, снижение содержания в крови белков, уменьшение уровня инсулина и т.д.
Общий анализ крови по количеству лейкоцитов сразу покажет, есть ли в организме воспалительный процесс. Диагностировать панкреатит помогут электролитический и водный анализы крови, так как сбои в работе поджелудочной приводят к изменениям в количестве жидкости в крови, а также к уменьшению концентрации минералов, необходимых для полноценного функционирования сердечно-сосудистой системы.
Общий анализ мочи при панкреатите показывает значительные отклонения от нормальных значений.
Инструментальные способы диагностики панкреатита
Важной составляющей диагностики болезней поджелудочной железы являются инструментальные методы исследования, в ходе которых можно увидеть последствия панкреатита для железы и других органов. Самым известным методом является ультразвуковая диагностика. Это и самый эффективный способ увидеть все, что происходит с поджелудочной железой, определить, произошли ли изменения в тканях органа, есть ли воспаления, гнойные абсцессы, каково состояние желчных протоков. Перед проведением ультразвукового исследования больному необходимо придерживаться диеты в течение 3 дней. Перед самой процедурой и последним приемом пищи должно пройти не менее 12 часов.
Второй способ исследовать поджелудочную железу — это рентген. С его помощью можно точно определить состояние железы, увидеть есть ли камни в желчных протоках, увеличенные петли кишечника, состояние селезенки, почек и т.д. Этот метод исследования позволяет выявить проблемы с железой тогда, когда бессильны ультразвуковые методы (например, при сильном метеоризме).
Гомеопатия при лечении панкреатита
Очень информативным, но дорогостоящим способом является томография. С ее помощью врач определяет размеры поджелудочной железы, устанавливает, есть ли отмершие участки ткани, воспаления. Рак поджелудочной на ранних стадиях наиболее точно диагностируется при помощи томографии. Метод позволяет определить и характер новообразования, и точную локализацию.
В тяжелых случаях для диагностики может быть применена лапароскопия. Эта процедура позволяет увидеть в реальности железу и изменения, произошедшие с ней, а также обнаружить причину, определить стадию болезни.
Лапароскопия в случае надобности может использоваться и как метод хирургического вмешательства.
Еще одним методом диагностики болезней поджелудочной железы является эндоскопия. Эта процедура заключается в том, что через пищевод вводится эндоскоп, в котором установлена камера. После введения специального контрастного вещества специалист может увидеть пути желчного пузыря, протоки поджелудочной железы. При проведении такого исследования в случае необходимости больному может быть проведена эндоскопическая мини-операция. Во время эндоскопии возможно извлечение образцов тканей для различного рода исследований, извлечение желчных камней, установление стентов в желчных путях, удаление полипов, клипирование при внутренних кровотечениях.
Трудности при диагностике панкреатита
Так как основными и самыми распространенными симптомами панкреатита являются боли в брюшной области, тошнота, рвота и расстройство стула, то необходимо учитывать тот факт, что подобные симптомы имеют и другие заболевания органов пищеварения. Специалисты-гастроэнтерологи, которые диагностируют воспаление поджелудочной, при постановке панкреатита у взрослых и детей должны непременно исключить иные возможные заболевания.
Можно ли есть пельмени при панкреатите
Прободная язва имеет очень схожие симптомы с воспалением поджелудочной железы. Для этих болезней характерны сильные болевые ощущения, которые могут спровоцировать болевой шок, снижение частоты пульса, напряжение стенок брюшной полости. Отличие заключается в том, что при прободной язве довольно редко возникает рвота, а при панкреатите она постоянна. Второй момент, отличающий одно заболевание от другого, — больной с прободной язвой может найти удобное для себя положение, в котором почти не будет чувствовать боли, а при панкреатите болевой синдром не проходит и не ослабляется ни в каком положении тела.
Схожие симптомы панкреатит имеет и с холециститом. Зачастую холецистит — это следствие воспаления поджелудочной железы. Боли при холецистите локализуются с правой стороны и отдают в правое плечо, чтобы подтвердить диагноз, достаточно ультразвукового исследования, на котором будет четко виден воспалительный процесс.
К симптомам, сопровождающим панкреатит, относятся метеоризм, запоры, резкие боли в кишечнике. Такие же признаки имеет острая непроходимость кишечника. Чтобы исключить это заболевание больному необходимо сделать анализ крови. Если в крови будет повышен уровень хлоридов и диастазы, значит, у больного — панкреатит. В том случае, когда уровень хлоридов понижен, можно говорить о кишечной непроходимости.
Как уменьшить риск возникновения панкреатита
Учитывая сложность такого заболевания, как панкреатит, его диагностика и лечение могут стоить человеку очень многих сил и времени. Поэтому очень важно не пренебрегать профилактикой. Для этого необходимо своевременно лечить заболевания внутренних органов, следить за рационом, не злоупотреблять алкогольными напитками и вредной пищей, стараться есть больше овощей и фруктов, исключить кондитерские изделия с высоким содержанием жира и сладкие газированные напитки. Эти несложные меры помогут сохранить здоровье железы.