Что такое пиелонефрит у ребенка
Пиелонефрит у детей до года: причины воспаления почек и методы лечения
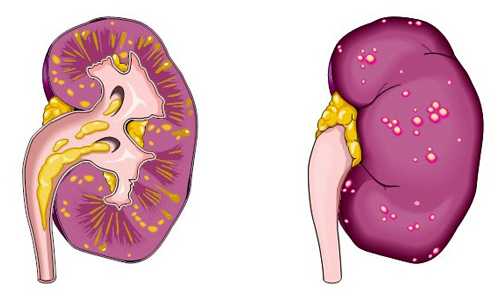
Пиелонефрит — это воспаление в почках, вызываемое инфекцией. Поражается чашечно-лоханочная система, канальцы почек и почечная ткань. Лоханка представляет собой воронкообразный резервуар, формирующийся в результате слияния больших почечных чашечек, и служит для накопления мочи, которая затем поступает в мочевой пузырь.
Канальцы – это небольшие трубочки, фильтрующие мочу, а почечная ткань – это ткань органа, заполняющая пространство между основными структурами. Воспаление начинается после попадания в почки инфекции и у детей это одно из наиболее часто встречаемых заболеваний, стоящее на втором месте после болезней дыхательных путей.
Причины возникновения

Пиелонефрит у детей до года: возможные причины и факторы
Пиелонефрит встречается у людей любого возраста от 6 месяцев до старости. Однако все же чаще всего оно встречается у маленьких детей. Это связанно с тем, что в их моче еще отсутствуют антимикробные вещества, да и анатомия детской мочеиспускательной системы несколько отличается от взрослой.
В раннем возрасте у девочек это заболевание встречается в 5 раз чаще, чем у мальчиков из-за того, что их мочеиспускательный канал построен по-другому и занести туда инфекцию очень легко, после чего она быстро движется вверх и достигает почек.
Воспаление в почках вызывают бактерии, наиболее частым возбудителем становится кишечная палочка. Кроме нее заболевания могут спровоцировать стафилококки, стрептококки и энтерококки.
Помимо бактерий воспаление вызывают вирусы, простейшие и грибы.
Микроорганизмы могут попасть в почки несколькими разными путями:
- Гематогенный – по крови из других органов, в которых находится очаг инфекции. Особенно распространенный путь для новорожденных детей, у которых пиелонефрит может возникнуть после пневмонии или отита, причем очагами инфекции могут быть даже органы, расположенные в совершенно другой части тела. У детей же более старшего возраста инфекция может достигнуть почечной системы только при более тяжелых заболеваниях.
- Уриногенный (или восходящий) – микроорганизмы, находящиеся в области ануса и половых органов, уретры и мочевого пузыря, как бы поднимаются вверх и попадают в почки. Это наиболее распространенный путь попадания инфекции у девочек, так как из-за особенностей строения мочеиспускательного канала, бактерии легко попадают внутрь него и поднимаются вверх. Именно поэтому девочки больше подвержены заболеванию, нежели мальчики.
- Лимфогенный путь основан на попадании инфекции в почки по системе лимфообращения. Как правило, лимфа идет из почек в кишечник , но при каких-либо неполадках, например, поражение слизистой кишечника, застой лимфы при запорах, диарее, кишечных инфекциях, почки могут быть инфицированы кишечной микрофлорой.
Условия и факторы
 Воспаление в почках провоцирует определенный возбудитель, но также есть некоторые условия и факторы, благоприятствующие возникновению заболевания.
Воспаление в почках провоцирует определенный возбудитель, но также есть некоторые условия и факторы, благоприятствующие возникновению заболевания.
Итак, в основном пиелонефрит возникает при следующих условиях:
- сниженный иммунитет
- заболевания почек и мочевых путей, которые препятствуют нормальному оттоку мочи
Способствуют возникновению воспаления следующие факторы:
- сильное переохлаждение организма
- острое простудное заболевание
- частые ангины
- скарлатина
- сахарный диабет
- дисбактериоз кишечника
- зубы с кариесом, которые могут стать очагом инфекции
- невозможность полностью опорожнить мочевой пузырь при мочеиспускании
- пренебрежение правилами личной гигиены
- мочекаменная болезнь, при которой возникают преграды в мочевыводящих путях
- пузырно-мочеточниковый рефлюкс – моча из мочевого пузыря попадает обратно в почки
- увеличение нагрузки на иммунную систему из-за перехода с грудного на искусственное вскармливание, начала прикормов, а также прорезывания первых зубов
Все вышеперечисленные факторы способствуют возникновению пиелонефрита у детей при попадании в организм возбудителя.
Формы пиелонефрита
Первичная и вторичная формы пиелонефрита: причины и симптомы
У детей до года выделяются 2 основные формы заболевания:
- Первичная форма. Заболевание развивается в изначально здоровом органе с нормальным анатомическим строением и отсутствием каких-либо патологий. То есть, нет каких-либо анатомических факторов и аномалий, обычно провоцирующих данный недуг. Возникает пиелонефрит при такой форме из-за дисбактериоза кишечника, основанного на неблагоприятных условиях, например, частые ОРВИ или кишечные инфекции. Микробы попадают в мочеиспускательный канал, откуда уриногенным путем проникают в мочевой пузырь и почки.
- Вторичная форма. В этом случае ребенок по своей природе предрасположен к возникновению данного заболевания из-за врожденных аномалий строения мочевыводящей системы. Это могут быть нарушения в строении или анатомическом расположении самих почек, а также других органов этой системы. Все это препятствует нормальному оттоку мочи, либо вызывая ее застой, либо забрасывая обратно в почки уже вместе с бактериями, которые и вызывают воспаление. Возможна также такая аномалия как недоразвитость почек, из-за чего их размер слишком мал и функциональность, соответственно, снижена. Если поначалу это не так заметно, то с ростом ребенка нагрузка на почки увеличивается, и они уже не справляются со своей задачей.
Симптомы
Признаки пиелонефрита
У разных детей симптомы сильно различаются и зависят от остроты заболевания, сопутствующих патологий и возраста ребенка.
Однако есть некоторые общие симптомы, по которым можно заподозрить наличие пиелонефрита:
- Повышенная температура. У ребенка она поднимается до 38-39°С причем без видимых на то причин. Это основной признак, который часто бывает и единственным. У малыша нет ни кашля, ни насморка, а только выраженная лихорадка и повышенное потоотделение.
- Вялость, сонливость и отсутствие аппетита, тошнота и срыгивание.
- Бледный оттенок кожи. Кожа может быть серого цвета, а также появляется синева под глазами. Возможна легкая отечность лица и век.
- Нарушение сна. Ребенок становится вялым и сонливым днем, а ночью беспокоен и мучается от бессонницы.
- Боли в животе и поясничной области, усиливающиеся при движении. К сожалению, в возрасте до года ребенок еще не может сообщить о своих болевых ощущениях, но по тому, каким беспокойным стал малыш, родитель сразу поймет, что его что-то тревожит.
- Болезненное мочеиспускание. Это также можно определить по беспокойному поведению ребенка во время мочеиспускания – ребенок может кряхтеть, хныкать и даже кричать.
- Нарушение мочеиспускания. Особенно тревожный сигнал, если малыш мочится маленькими порциями. Также он может слишком часто ходить «по-маленькому» или, наоборот, слишком редко при том, что потребляет воду не меньше обычного. Нормальное количество мочеиспусканий в сутки для малыша до полугода – до 20 раз, от полугода до года – до 15 раз. Струя должна быть светлой, непрерывной и наполненной.
- Цвет мочи. Нормальный цвет детской мочи – светло желтый и прозрачный. При нарушениях же она становится мутной и приобретает более темный оттенок. Если цвет розовато-красный, то это говорит о наличии в моче клеток крови. Такое происходит при поражениях почек, в том числе и при пиелонефрит. Моча также может приобрести резкий неприятный запах.
Диагностика
Анализы на исследование пиелонефрита
Обследование начинается у педиатра, после чего назначается консультация с врачом-нефрологом. В первую очередь врач выясняет историю болезни малыша, были ли простудные заболевания, и есть ли какие-либо хронические недуги.
Далее врач расспросит родителя о состоянии малыша, его поведении, о наличии каких-либо жалоб и настораживающих симптомов. Если у ребенка беспричинно повышена температура при отсутствии каких-либо симптомов, сразу возникает подозрение на пиелонефрит. Врач обязательно осматривает малыша, чтобы выявить бледность кожи и наличие отеков.
Доктор производит пальпацию почек и наблюдает при этом за поведением малыша, чтобы выяснить, имеются ли какие-либо болевые ощущения в этой области при прощупывании.
Далее специалист даст направление на анализы. Для того, чтобы поставить диагноз, возможно, будет необходимо пройти следующие лабораторные исследования:
- общий анализ крови
- биохимический анализ крови
- общий анализ мочи
Дополнительно к анализам специалист может назначить следующие исследования:
- УЗИ органов мочевой системы
- экскреторная урография — рентгеноконтрастное вещество вводится внутривенно и в зависимости от изменений в работе почек выявляется наличие аномалий развития, которые были уже при рождении
- радиоизотопная ренография – исследование почек, которое при пиелонефрите покажет асимметрию поражения органа
- компьютерная томография
- биопсия почек – исследование почечной ткани, но назначается только в крайнем случае, когда поставить точный диагноз по каким-либо причинам не удается.
Подготовка к анализу мочи

Правильный сбор мочи для исследования заболевания
Для того чтобы диагноз был поставлен наиболее точно, перед ним необходимо тщательно соблюдать некоторые правила:
- накануне не давайте малышу минеральную воду, так это может исказить результаты анализа
- для сбора анализа купите в аптеке специальную емкость, хорошенько ее помойте и облейте кипятком
- собирайте материал для анализа утром
- перед этим тщательно вымойте малыша
- не нужно подставлять баночку сразу, так как первая моча не слишком точная, поэтому собирайте после первых пары секунд мочеиспускания
Если результаты общего анализа не удовлетворительны и есть отклонения от нормы, то могут назначить исследование Нечипоренко. При подозрении почечной недостаточности или воспаления назначают анализ по Зимницкому.
Результаты анализов можно будет получить уже через 1-2 дня. Изучив их, уролог подробно пояснит состояние здоровья малыша, но на этом диагностика не завершается.
Лечение

Способы лечения: медикаментозные препараты и диета
Лечение и необходимые препараты может назначить только специалист. В первую очередь восстанавливается нормальный отток мочи, если он был нарушен, возможна установка катетера.
Далее лечение направлено на уничтожение возбудителя, для чего назначаются антибактериальные препараты. Антибиотики назначают на 3-4 недели, в таблетках и менять препарат следует каждые 7-10 дней, чтобы избежать возникновения у организмов устойчивости к антибиотикам.
После того, как возбудитель выявлен, назначается препарат, который наиболее эффективен в борьбе конкретно с этим возбудителем. В особо тяжелом случае могут назначить несколько антибиотиков сразу.
Другие препараты направлены на устранение симптомов, сопровождающих заболевание – это жаропонижающие, спазмолитики (если есть боли), препараты, улучшающие кровообращение в почках и витамины. Возможна госпитализация ребенка, и этот вопрос решается в зависимости от состояния малыша и степени тяжести заболевания. В условиях стационара лечение длится около 2-4 недель, однако возможно и больше. Точнее о каких-либо прогнозах и сроках лечения может сказать только лечащий врач.
При пиелонефрите ребенку назначается особая диета, направленная на снижение нагрузки на почки.
Детям до года необходимо потреблять повышенное количество воды (на 50% больше соответствующей возрасту суточной нормы). Можно употреблять только белково-растительную пищу и рекомендуется исключить любые раздражающие продукты.
Полезное видео для родителей — Особенности развития пиелонефрита у детей.
Читайте: Менингококковая инфекция: симптомы и опасность болезниИз-за неправильного лечения или полного отсутствия какого-либо лечения болезнь будет прогрессировать, перетекая в более сложные формы, провоцируя следующие последствия:
- возникновение гнойников в пораженном органе, накопление гноя в почке (абсцесс), гнойное воспаление и заражение крови
- хроническая почечная недостаточность, которая может привести к смерти.
Профилактика
 Чтобы уберечь малыша от данного заболевания, нужно просто следовать таким правилам:
Чтобы уберечь малыша от данного заболевания, нужно просто следовать таким правилам:
- Регулярно меняйте подгузники и обязательно надевайте их перед прогулкой и сном, так как чем дольше половые органы ребенка соприкасаются с выделением, тем выше риск попадания в них инфекции.
- Следите за частотой мочеиспускания, так как длительное нахождение жидкости в мочевом пузыре способствует скапливанию бактерий.
- Тщательно соблюдайте правила гигиены и регулярно подмывайте ребенка. Девочку можно подмывать только движениями спереди назад. Регулярно меняйте белье малыша. Если на наружных половых органах появились покраснения, сделайте ванночку из отвара ромашки или календулы.
- Пить малыш должен только очищенную, кипяченую воду. Приобретая минеральную воду, отдавайте предпочтение столовой. Если ребенок раз переболел пиелонефритом, то ему будет назначена особая диета.
Пиелонефрит – это одно частых детских заболеваний, и дети в возрасте до года подвержены ему не меньше, чем остальные возрастные группы. Важно тщательно следить за состоянием малыша и при первых же тревожных симптомах обращаться к врачу, чтобы своевременно начать лечение и избежать осложнений и печальных последствий.
Как проявляется и чем лечится пиелонефрит у детей
- Дата: 06-02-2015
- Просмотров: 103
- Рейтинг: 46
Оглавление: [скрыть]
- Из-за чего возникает пиелонефрит у ребятишек?
- Каким бывает пиелонефрит: разделение на виды
- Особенности первичного вида
- Природа вторичного вида
- Как проявляется заболевание?
- Как уберечься от заболевания?
- Как лечить пиелонефрит?
Почки – жизненно важный орган для человека. И их воспаление может повлечь серьезные последствия. Если замечены какие-либо, даже слабые, признаки пиелонефрита у детей, следует незамедлительно обратиться к врачу. Борьба с болезнью на ранних этапах ее развития – залог скорейшего выздоровления малыша.
Из-за чего возникает пиелонефрит у ребятишек?
Чтобы провести лечение маленького заболевшего пациента правильно и качественно, следует разобраться в источниках возникновения болезни. Причины пиелонефрита у детей могут быть самыми разными. Одной из основных и наиболее распространенных является недостаточно высокий иммунитет. Существуют такие периоды в жизни ребенка, когда риск заболеть пиелонефритом становится критическим. Обычно дети подвержены развитию этого недуга в возрасте до двух лет, с 4 до 7 лет. Будучи подростками, они тоже легко могут стать заложниками заболевания.
Если ребенок переживает острую инфекцию, его зачастую лечат антибиотиками. А отличительное свойство подобных препаратов – губительное воздействие на иммунитет. После того как воспаление уходит, детский организм, напичканный сильнодействующими лекарствами, ослабляется. Отсюда – угроза заболеть пиелонефритом.
Другой причиной возникновения воспаления почек может быть неполное опорожнение мочевого пузыря. Вследствие того, что моча застаивается в организме, в ней начинают размножаться вредные бактерии, деятельность которых может легко привести к пиелонефриту. Подростки, которые лечатся от болезней половых органов, еще легче могут подхватить недуг.
Кишечная палочка, тонзиллит, даже самый обычный зубной кариес могут привести к патологии почек. Случается, что малыш заражается еще тогда, когда находится в утробе матери, а хронический пиелонефрит у детей потребует срочного лечения сразу после рождения. Недостаток кислорода при рождении может также вызвать инфекцию, и происходит это достаточно часто.
Вернуться к оглавлению
В зависимости от происхождения и по своей сути воспаление почек у детей может быть двух разных видов. Классификация включает первичный и вторичный пиелонефрит.
Вернуться к оглавлению
Кишечная среда в организме ребенка очень неустойчивая, в медицине ее называют даже условно-патогенной. Претерпевая постоянные изменения из-за воздействия негативных факторов, как последствий перенесенных вирусных заболеваний, флора ослабевает.
В этих условиях может развиться дисбактериоз, который ведет к пиелонефриту первичного вида. Он может возникнуть и под влиянием осложнений после сильного гриппа, ангины, любой болезни, поразившей кожу.
Если у малыша наблюдается цистит, надо быть готовыми к возможному развитию воспаления почек. Мочеиспускательный канал становится доступным для проникновения в него микробов. Последние без труда достигают мочевыводящей системы, оттуда перебираются в пузырь, мочеточники. Конечным пунктом их пути становятся почки.
Вернуться к оглавлению
Вторичный пиелонефрит имеет другие причины возникновения. Его могут вызвать врожденные патологии внутренних органов мочевыделительной системы. Например, неправильное строение мочевого пузыря. Если почка не на месте, это также поспособствует повышению риска заболеть пиелонефритом. Причина проста: аномалия приводит к плохому отхождению мочи либо моча не может найти выход и затекает назад в почку. Она несет с собой ненужные бактерии, оказывающие отрицательное влияние на органы ребенка.
Иногда ребятишки растут с недоразвитыми почками. В этом случае также возникает хронический пиелонефрит у детей. Дело в том, что недостаток почечной ткани будет непременно отражаться на функционировании организма. Если в первое время патология никак не проявляется у малыша, то позже ее симптомы станут очевидными, поскольку с ростом ребенка давление на почки становится все сильнее, и орган просто-напросто слабеет. Чтобы не допустить печального исхода, рекомендуется в начале жизни ребенка делать ему ультразвуковое исследование почек.
Вернуться к оглавлению
Важно уметь распознавать симптомы пиелонефрита у детей, чтобы на первых же порах развития болезни начать лечить малыша и избежать последствий. Воспаление почек обязательно сопровождается высокой температурой. Заболевшего лихорадит, отметка термометра может доходить до 39 градусов. Ребенок отказывается от еды, жалуется на боль в голове, видно, что он ослаб. Но признаков, характерных для простуды или гриппа, нет. Горло не воспалено, малыш не кашляет, носовые пазухи в порядке.
Второй симптом заключается в том, что при обычном для ребенка потреблении жидкости он почему-то за день может сходить в туалет всего 1-2 раза или, наоборот, все чаще садится на горшок. Ночью просыпается чуть ли не каждый час из-за этого. Мама явственно чувствует запах мочи – он становится очень сильным.
Для детей до года характерно следующее: перед тем как сходить на горшок, они капризничают, плачут, ноют. Ребятам постарше мочиться больно и тяжело. Такие симптомы обязательно должны насторожить маму. Скорее всего, это не что иное, как пиелонефрит у ребенка.
Следует обратить внимание и на цвет мочи. Если со здоровьем нет проблем, моча должна быть желтого цвета, близкого к тону соломы. Если же она значительно потемнела, нужно проверить малыша у доктора. В случае появления мочи красноватого оттенка можно не волноваться, но только если накануне ребенок ел свеклу, ягоды клубники и морковку. Привести к покраснению могут и отдельные лекарства. Если же никаких медикаментов малыш не принимал и не употреблял в пищу красящие овощи, значит, есть угроза возникновения воспаления почек, и лечением пиелонефрита у детей стоит заняться немедленно.
Дети грудного возраста, заболев, перестают набирать вес. Появляются сбои в работе кишечника, что можно понять по стулу. Мочится малыш понемногу. Но даже если внешне признаки пиелонефрита никак не проявляются, стоит проконтролировать активность ребенка. Если он устает без причины, если заметна частая смена настроения, обязательно следует проконсультироваться со специалистом. Все это тоже может являться начинающимся пиелонефритом.
Вернуться к оглавлению
Если болезнь уже вступила в свои права, своевременная диагностика пиелонефрита у детей поможет вылечиться быстрее. Но как не допустить развития болезни ? Ничего сложно в профилактических процедурах нет.
https://www.youtube.com/watch?v=MgE_guhlIB0
Когда малыш еще грудной, следует по возможности ограничивать соприкосновение его тела с наполненными подгузниками. В этих целях желательно приобрести одноразовые памперсы и надевать их непосредственно перед выходом на улицу.
Малыш в возрасте до двух лет должен сам садиться на горшок, когда чувствует, что хочет в туалет. Если будет подолгу терпеть, может развиться пиелонефрит. Маленькую девочку следует подмывать в направлении спереди назад и каждый день одевать ее в свежее белье. Поить ребенка можно только чистой водой, полезна будет столовая минеральная. Окрашенных соков и газированных вод нужно опасаться. Должна быть соблюдена строгая диета при пиелонефрите у детей или в целях профилактики болезни – ничего острого, минимум соли, поменьше жирной пищи.
Вернуться к оглавлению
Помимо того, что назначается диета при пиелонефрите у детей, требуется медикаментозное лечение. Врач прописывает антибактериальные средства. Он может назначить гомеопатические средства и прохождение фитотерапии. Лечение может продлиться не один месяц. После окончания курса антибиотиков обычно выписывают пробиотики, помогающие кишечнику восстановиться.
http://www.youtube.com/watch?v=eOBhIf6r-bI
Периодически ребенка нужно водить на УЗИ и делать анализ мочи.
Желательно хотя бы раз в 6 месяцев обращаться к специалисту за осмотром малыша. И даже если пиелонефрит диагностирован не будет, и все показатели будут в норме, все равно посещать врача необходимо в целях исключения возникновения заболевания.
Пиелонефрит у детей | Наш здоровый малыш
Пиелонефрит у детей это воспалительное заболевание почек, вызванное различными патогенными микроорганизмами. Примерно половина всех случаев заболевания приходится на детский возраст. Причем начало его приходится на очень ранний возраст. Среди возбудителей заболевания преобладают микроорганизмы, которые составляют нормальную микрофлору кишечника, но по тем или иным причинам попадают в мочевыводящие пути, а затем почки. Основные представители: кишечные палочки, протеи, энтерококки и др. Непосредственными возбудителями являются бактерии. Однако вирусы и другие микроорганизмы, не вызывая патологических изменений в почках, способствуют более легкому оседанию и размножению в них бактерий.
Большую роль в развитии заболевания у маленьких детей играет наличие в семье больных родственников. Около половины больных детей одновременно являются носителями различных вирусных инфекций.
Определенное значение имеют также наследственные факторы. Пиелонефрит намного чаше развивается при наличии у ребенка заболеваний, связанных с нарушением обмена веществ и с врожденными пороками почек. Играют роль также наследственные нарушения иммунитета.
Попадая в почки, не всякий микроорганизм способен удержаться в них, начать размножаться и вызвать патологические изменения. Для этого бактериальная клетка должна обязательно иметь на своей поверхности особые реснички, способные прикрепляться к тканям почки. Необходимым условием для размножения и выживания бактериальной клетки является также наличие в ее структуре особого набора антигенов и токсинов. Эти вещества способны вызывать изменения в стенках мочевыводящих путей, что приводит к нарушению мочевыделения. Моча застаивается в мочеточниках и впоследствии происходит ее заброс в почечные лоханки и сами почки. С этим током мочи бактериальные клетки проникают все выше, поражая все новые ткани. Попутно они производят токсины, приводящие к гибели клеток. Во время заболевания нередко происходит смена нескольких поколений микроорганизмов, один их вид может заменяться другим. Часто к уже существующему возбудителю присоединяется возбудитель другого вида, и тогда инфекция начинает носить название смешанной. Такое заболевание очень трудно поддается лечению.
У маленьких детей пиелонефрит часто сопровождается нарушениями пищеварения в виде поносов, запоров, дисбактериозов. Поэтому сделан вывод, что инфекция попадает в почки чаще всего из кишечника, а основными путями ее распространения являются лимфатические сосуды. Если после лечения признаки заболевания полностью исчезли, а в анализе мочи не обнаружены бактерии, то это не значит, что заболевание вылечено. Почти у всех больных с признаками выздоровления в почках еще содержится достаточное количество вредных веществ, оставленных бактериями. Сами по себе они безвредны для организма, но способствуют проникновению в почки других возбудителей и развитию повторной инфекции. Такое состояние неполного выздоровления может сохраняться в течение достаточно длительного времени, до полугода.
Нарушения нормального оттока мочи являются важнейшим фактором в возникновении инфекции и выявляются почти у всех больных детей.
Вторым по значимости фактором является предшествующее повреждение почечной ткани. Это может происходить в результате перенесенных вирусных инфекций, приема токсичных в отношении почек лекарственных препаратов, нарушения обмена веществ, генетических заболеваний. В результате наличия двух вышеуказанных факторов в почечной ткани ребенка имеются так называемые места наименьшей устойчивости, при попадании в которые бактериальных клеток происходит развитие заболевания. Дополнительным условием для развития инфекционного процесса являются различные нарушения иммунитета.
Хронические инфекции мочевыводящих и половых органов, зубов, хронический тонзиллит могут быть причиной длительного течения пиелонефрита и частого развития его обострений.
Ведутся исследования относительно роли аллергических заболеваний в развитии воспалительного процесса в почках. Подтверждением значимости их является обнаружение у больных детей повышенной чувствительности к вызвавшим пиелонефрит микроорганизмам.
Бактерии проникают в почку неравномерно, поражая определенные части органа, чаще заболевание развивается только в одной почке. В первую очередь поражаются те структуры, которые находятся в центре почки, так как там располагаются собирательные трубочки. Поражение центральных структур приводит к вторичному нарушению функций периферических отделов. В итоге развивается нарушение работы всей почки.
Основными разновидностями пиелонефрита являются следующие:
- Обструктивный пиелонефрит — такая разновидность, при которой имеется нарушение оттока мочи вследствие наличия препятствия в мочеиспускательных путях. Такие препятствия могут либо возникать врожденно, либо развиваться в процессе жизни (например, мочекаменная болезнь).
- Необструктивный пиелонефрит — препятствия для оттока мочи нет. Заболевание развивается в результате нарушения обмена веществ и снижения защитных сил организма.
- Первичный пиелонефрит — такой вид заболевания, когда не удается выявить его видимые причины, оно развивается как бы само по себе.
- Вторичный пиелонефрит — причина заболевания точно установлена (наследственная болезнь, хронические инфекции, мочекаменная болезнь и т. д.)
- Хроническим пиелонефрит называется в том случае, если его признаки сохраняются не менее года.
Признаки пиелонефрита у детей:
Обычно поражаются девочки, они болеют примерно в пять раз чаще. Однако в грудном возрасте эти различия выражены не резко и оба пола заболевают примерно одинаково.
Основными признаками болезни являются:
1) болевые ощущения в области поясницы и в животе;
2) нарушения мочеиспускания в виде частого болезненного мочеиспускания, боли и зуда, жжения, увеличения количества выделяемой мочи по ночам, ночного недержания мочи;
3) нарушения общего самочувствия: повышенная температура, лихорадка, вялость, слабость, утомляемость, бледная окраска кожи, иногда с небольшим желтым оттенком. Нарушается сон и аппетит, ребенок отказывается от приемов пищи.
Болевые ощущения в поясничной области не очень сильные, они скорее тянущие, ноющие, становятся сильнее при перемене положения туловища в пространстве (наклон, прыжок). Уменьшению боли способствует применение сухого тепла на область поясницы. Боль тем сильнее, чем больше в почках отек и чем сильнее нарушен отток мочи. При забросе мочи в лоханку и почку из мочеточника возникает очень сильная режущая боль, поднимается температура тела.
В другое же время боль достаточно слабая, практически не беспокоит ребенка. Можно выявить лишь болезненность при несильном поколачивании по области почек (симптом Пастернацкого). Также после поколачивания в анализах мочи увеличивается содержание белка. Отеков при пиелонефрите не бывает, повышения артериального давления не наблюдается. Количество отделяемой мочи чаще всего бывает немного увеличено. Моча непрозрачна и имеет неприятный запах, В выраженных случаях его характеризуют как запах «мясных помоев».
При прощупывании живота и спины на стороне патологии определяется боль.
В анализе мочи выявляется повышенное содержание белка, лейкоцитов, клеток почечных канальцев, в ряде случаев — различных солей. Количество выделяемой в сутки мочи увеличено, причем удельный вес ее очень низкий. Чаще всего кислотность мочи изменена и бывает очень высокой либо, наоборот, низкой в зависимости от причины, вызвавшей заболевание, и разновидности его возбудителя.
В общем анализе крови повышено число лейкоцитов, увеличено количество их молодых форм, повышается также и скорость оседания эритроцитов. Количество эритроцитов иногда может быть снижено.
Характерные особенности в течении заболевания имеются у детей младшего возраста: болевой синдром у них выражен не столь резко, однако очень ярко проявляются симптомы нарушения общего состояния, такие, как вялость, малая двигательная активность либо, напротив, возбуждение, плач, отсутствие аппетита и отказ от кормлений, повышение температуры, лихорадка, судороги, потеря массы тела, нарушения пищеварения, иногда отмечается желтушность кожных покровов. Данные признаки весьма неспецифичны и могут наводить на мысли о самых различных заболеваниях.
У детей грудного возраста инфекция из почек быстро распространяется по всему организму и приводит к развитию сепсиса новорожденных, признаками которого являются: потеря жидкости и обезвоживание, повышение содержания в организме кислых веществ, понос. Нарушается работа почек, печени, надпочечников и других органов. При тяжелом течении появляются признаки поражения головного мозга в виде различных неврологических симптомов. При продолжающемся обезвоживании и отсутствии медицинской помощи наступает коллапс — резкое падение артериального давления с потерей сознания. Но в ряде случаев у младенцев, напротив, течение заболевания может происходить очень благоприятно. При этом отмечаются только такие проявления, как немного сниженный аппетит, замедление в прибавке веса, небольшое отставание в физическом и психическом развитии, которое затем восстанавливается, небольшие подъемы температуры. Данные проявления, хотя и говорят о хорошем дальнейшем прогнозе, все же опасны тем, что не позволяют правильно и быстро поставить диагноз и начать своевременное лечение. У более старших детей заболевание вообще может протекать скрыто, без каких-либо нарушений со стороны самочувствия ребенка и функции почек.
У большей части детей с пиелонефритом при углубленном обследовании выявляются различные длительно текущие инфекции. Чаще всего это хронический тонзиллит, заболевания зубов, хроническое воспаление желчного пузыря, половых органов у девочек. У заболевающих новорожденных практически 100% выявляются врожденные пороки почек и мочевыводящих путей.
Основные осложнения пиелонефрита у детей развиваются при отсутствии адекватной терапии и включают в себя.
- 1. Развитие множества гнойничков в почке. У маленьких детей протекает крайне тяжело с признаками сепсиса. Температура тела повышается до очень больших значений. Состояние ребенка очень тяжелое. Он отказывается от приемов пищи, часто появляется понос, рвота, признаки обезвоживания организма. Кожа бледная и сухая. У детей младшего возраста часто бывают судороги, которые являются ответом на повышение температуры. Окончательно диагноз подтверждается при проведении ультразвукового исследования почек. Один большой гнойник в почечной ткани носит название карбункула почки.
- 2. Воспаление окружающей почку клетчатки — паранефрит. Основное проявление — болевые ощущения в области пораженной почки. В анализе мочи много лейкоцитов. В ряде случаев, особенно у маленьких детей, появляется высокая температура, лихорадка и судороги. На больной стороне ребенок сгибает ногу и поджимает ее к туловищу. Если поставить ребенка на ноги, то можно увидеть искривление позвоночника в больную сторону, что является результатом напряжения раздраженных воспалением мышц поясничной области. Диагноз ставится после проведения ультразвукового обследования. Не-которую помощь может оказать также рентгенологическое ис-следование. При дальнейшем течении заболевания кожа на больной стороне поясничной области краснеет, появляются отек и припухлость. При омертвении тканей почки в моче появляются большие количества примесей крови, иногда вместе с ней выделяются целые фрагменты омертвевших тканей.
- 3. Другие осложнения пиелонефрита являются самостоятельными заболеваниями. К ним относятся мочекаменная болезнь, повышение артериального давления, почечная недостаточность.
Все вышеуказанные осложнения протекают у детей младшего возраста крайне тяжело, с развитием выраженных нарушений функции почек и состояния всего организма. К счастью, у детей они встречаются намного реже, чем у взрослых.
Основные исследования, которые могут быть применены в клинике для постановки верного диагноза при пиелонефрите, следующие:
1) анализы мочи, которые проводят несколько раз в период заболевания с целью оценки его течения. В среднем их нужно делать не реже одного раза в неделю;
2) определение наличия в моче микроорганизмов-возбудителей и их общего количества;
3) различные тесты, помогающие установить рабочее состояние почек и степень нарушения их функции;
4) биохимический анализ крови на определение содержания в ней веществ, сигнализирующих о нарушениях работы почек, о воспалительных изменениях в организме. Это различные продукты обмена, антитела к возбудителям заболевания и другие вещества;
5) ультразвуковое исследование почек, мочеточников, мочевого пузыря, а при необходимости — и других органов. Как уже говорилось, данное исследование является наиболее информативным и ценным;
6) рентгенологическое исследование почек, экскреторная урография;
7) составление родословной больного ребенка с внесением в нее, а при возможности, и непосредственным осмотром всех родственников, страдающих заболеваниями почек и мочевыделительной системы;
8) осмотр врачами других специальностей — детским хирургом, офтальмологом, невропатологом, ЛОР-врачом, стоматологом, фтизиатром;
9) при длительном течении заболевания и неэффективности терапии следует заподозрить пиелонефрит небактериального происхождения. В этом случае проводится ряд более детальных исследований с целью выявления истинного возбудителя.
Лечение пиелонефрита у детей:
Лечение заболевания в период обострения должно непременно осуществляться в стационаре врачами-специалистами. Во время повышенной температуры и лихорадки ребенок должен обязательно находиться на постельном режиме.
Назначают употребление больших количеств жидкости. Если имеются высокая температура, снижение аппетита, вялость, утомляемость, то объемы вводимой жидкости еще более увеличивают, одновременно назначают мочегонные препараты. В течение суток больной не обязательно получает жидкость в виде воды. Старшим детям можно давать арбуз, компот, сок, морс, кисломолочные продукты. Пища во время обострения должна содержать как можно меньше белковых веществ (исключить из питания мясо) и преимущественно состоять из молока и продуктов растительного происхождения. Детям младшего возраста назначаются соответствующие лечебные смеси. Также характер назначаемой диеты в большой степени определяется характером нарушений кислотности мочи. Чаще всего она бывает кислой, поэтому детям назначают щелочные минеральные воды.
Во время появления болей назначаются спазмолитики. Во время обратного заброса мочи назначают частое мочеиспускание в положении сидя на корточках.
Так как пиелонефрит вызывается болезнетворными, микроорганизмами, то и основным медикаментозным методом его лечения является назначение антибиотиков. Но перед выбором того или иного препарата всегда необходимо исследовать мочу и как можно более точно установить возбудителя, так как каждый конкретный вид бактерий является чувствительным к определенному антибактериальному препарату.
Особую проблему составляет применение антибиотиков у младенцев ввиду их токсического действия на организм и развития ряда осложнений. Всем детям после курса антибиотикотерапии непременно должно назначаться лечение препаратами, способствующими восстановлению нормальной микрофлоры, так как прием любого антибактериального препарата у них почти всегда влечет за собой развитие дисбактериоза. Широко применяется группа так называемых уроантисептиков, которая сродни антибиотикам. Все антибактериальные препараты назначаются до тех пор, пока не нормализуется температура тела, общее состояние ребенка и пока не вернется к нормальным показателям содержание лейкоцитов в анализе мочи. Впрочем, продолжительность лечения у каждого отдельного больного определяется в индивидуальном порядке.
Очень распространенным и достаточно эффективным методом в лечении пиелонефрита у детей является фитотерапия, или лечение травами. Применяются травы с мочегонным действием. разрушающим камни, травы-антисептики, действующие почти как антибиотики. Применяют, как правило, сочетания различных растений путем составления травяных сборов.
Их состав подбирается в зависимости от течения заболевания и желаемого эффекта.
Из физиопроцедур часто назначается ультразвук, коротковолновая терапия, электрофорез. Очень большое значение придается лечению сопутствующих инфекционных заболеваний, так как они зачастую способствуют новым обострениям пиелонефрита.
Хирургическое лечение должно проводиться у детей с врожденными пороками развития, так как они являются основной причиной развития заболевания.
Все дети с пиелонефритом обязательно должны наблюдаться участковым врачом поликлиники. Сроки наблюдения должны составлять не менее трех лет. При хроническом же течении ребенок наблюдается до тех пор, пока не будет переведен во взрослую поликлинику. Первый год после возникновения или обострения заболевания ребенок должен посещать врача и обследоваться не менее чем раз в месяц, в дальнейшем — 4 раза в год. Должны проводиться все необходимые инструментальные и лабораторные исследования. Очень полезно было бы организовывать в детских садах и школах отдельные группы детей с заболеваниями почек, которые бы находились под постоянным контролем специалистов.
На весь период наблюдения ребенка для него назначается диета. Исключаются все продукты, в которых содержится большое количество острых веществ, пряности. Запрещается употреблять в пищу маринованные продукты, копчености, колбасы, консервы, различные приправы и специи. После очередного обострения ребенок на год освобождается от занятий спортом и тяжелых физических нагрузок. Но это не значит, что ребенок совсем не должен, заниматься спортом. Умеренные нагрузки играют очень положительную роль. Периодически проводится терапия уроантисептиками с целью предупреждения обострений заболевания. Проводятся также периодические курсы фитотерапии.
Полезно направление больного в первое время после выздоровления на лечение в местные дома отдыха и санатории, а затем и на более отдаленные курорты.
Прогноз определяется многими факторами. Таковыми являются: форма заболевания (первичная, вторичная, обструктивная, необструктивная), адекватность лечения, сопутствующие заболевания и осложнения. Полное выздоровление возможно только при первичном заболевании в детском возрасте. При вторичном — только если возможно устранение первопричины. В противном случае заболевание неизлечимо и все мероприятия направлены на предупреждение очередного осложнения. В любом случае точная оценка дальнейшего прогноза возможна только тогда, когда больной наблюдается не менее пяти лет и при этом выполняются все необходимые исследования и лечебные мероприятия.
Симптомы и лечение острого пиелонефрита у детей
Острый пиелонефрит у детей является довольно частым заболеванием начиная с месячного возраста. Который в большинстве случаев определяется среди маленьких девочек младше 5 лет, реже такое заболевание может наблюдаться у детей противоположного пола.
Где также встречаются ситуации обнаружения хронической стадии пиелонефрита среди взрослых людей. Характеризующихся отсутствием или несвоевременно проведенного лечения на ранней стадии формирования недуга начиная с раннего детства.
Общие сведения
Что такое острый пиелонефрит у ребенка? Это воспалительное заболевание почек, лоханок, каналов и интерстициальной ткани природных фильтров. При поражении которых происходят нарушение выхода мочи из организма, болеющего пиелонефритом ребенка. Вследствие заражения почечно-лоханочной системы вирусной инфекцией.
В качестве первопричины такого заболевания могут быть болезни зубов, воспалительные инфекции горла или кровоточащие ранки на коже ребенка. Когда вирус проникает в почки посредством зараженной кровь. В этом случае заражение, может начаться с надпочечников постепенно переходя на почечные ткани и связующие органа.
Что нередко формируется у детей до возраста 5 лет в виде хронической либо острой форме. Зачастую встречается среди девочек, у мальчиков же обнаруживается гораздо реже. Все объясняется просто женская уретра от анального отверстия расположены друг от друга на близком расстоянии. Что, в свою очередь, доставляет удобство для проникновения бактерий в мочеполовую систему.
Причины первичного пиелонефрита
Детский пиелонефрит имеет две формы своего развития, первичную и вторичную. В первом случае болезнь проявляется вследствие следующих причин:
- Ухудшения флоры кишечника и изменения состава элементов, входящих в кровь. К примеру, если ребенок до заболевания проживал в неблагоприятном районе с повышенной радиацией или воздухом насыщенного химическими элементами.
- Если ребенок съел некачественный продукт, зараженный кишечной палочкой, вызвавшее у ребенка дисбактериоз кишечного тракта.
- Инфицирование пиелонефритом повышается в период длительной простуды, резко ухудшившей детский иммунитет.
- Если элементарно не приучить малыша к правилам личной гигиены, перед приемом пищи.
- После переохлаждения спровоцировавшее цистит у девочек. Когда инфицирование почек возникает на фоне развивающегося цистита мочевого пузыря.
Вторичная форма болезни
Несмотря на одинаково протекающие симптомы первичного и вторичного пиелонефрита, характер заражения последнего совершенно не похож на первый. Причины которого отличаются не только по своему происхождению, но и путях заражения инфекцией у них также разные:
- Если органы мочеполовой системы ребенка вследствие родовой травмы сместились со своего естественного положения или вовсе изменили свое внутреннее строение. Что, в свою очередь, может закончиться неправильным выводом мочи из организма провоцируя застойные процессы в почках.

- Недоразвитость почек новорожденного ребенка. Такое явление зачастую приводит к недостаточной фильтрации организма от переработанной жидкости, урины которая в результате не полностью выводится из детского организма. Проявляется такой недуг, как правило, не сразу, а спустя какое-то время вследствие повышенной нагрузки на почечно-лоханочную систему.
- Мочекаменная болезнь у ребенка зачастую возникает из-за неправильного питания, когда в меню малыша не учитываются разнообразные продукты. К примеру, если ребенок часто употребляет в пищу растительное питание богатое щавелевой кислотой, повышающее риск образования оксалатов в моче.
Клинические проявления
У детей симптомы острого пиелонефрита могут протекать по-разному все зависит от длительности периода болезни, характера инфицирования и района откуда начался процесс. Включая возраст, глубину поражения почек вирусами и иных сопутствующих тому заболеваний.
Какие симптомы могут сигнализировать о поражении почек при пиелонефрите у ребенка:

- Лихорадка и признаки повышенной температуры в теле до 38 градусов. Иногда это единственное недомогание у ребенка, болеющего воспаленными почками, когда иная симптоматика полностью может отсутствовать.
- Часто дети, болеющие пиелонефритом плохо, едят, у них наблюдаются рвотные позывы с признаками тошноты. Кожа их становится бледной иногда с сероватым оттенком. Под глазами появляется синева, со стороны двигательной активности они вялые и сонливые. Что является следствием поражения организма токсинами.
- Зачастую при пиелонефрите ребенок младше 3–4 лет не может самостоятельно определить в каком месте у него болит. Такое явление в основном замечают у него сами родители, наблюдающие за ним, когда боль в животе или пояснице у крохи локализуется в зависимости от стороны и степени поражения почек.

- Возможны симптомы недержания мочи или редкого мочеиспускания иногда с проявлениями сильной боли в зависимости от сопутствующих причин.
- Наблюдается небольшая одутловатость на лице в утренние часы.
- Моча ребенка мутнеет, приобретает неприятный аромат.
В некоторых случаях пиелонефрит ухудшает работу пищеварительной системы. Когда у ребенка вследствие инфекции изменяется цвет фекалий, резко снижается масса тела, он выглядит болезненным на вид.
Пиелонефрит у новорожденных детей

Как правило, чем младше малыш, тем выражение у него проявляются симптомы пиелонефрита.
Пиелонефрит у детей до года, на что следует обратить внимание:
- При остром воспалении почек малыш на фоне повышенной температуры тела может впасть в судорожное состояние.
- Если ребенок отказывается сосать грудь, капризничает, выбрасывает бутылочку с пищей.
- У малыша наблюдаются частые рвотные рефлексы и срыгивания пищи.
- Проявляются симптомы цианоза в виде посинения губ и кожи вокруг рта, включая область над верхней губой.
- Если ребенок постоянно худеет, не может набрать необходимую массу.
- Постепенное обезвоживание кожных покровов до состояния сухости и дряблости.
В этом случае, малыши в силу своей беспомощности не могут пожаловаться на свое плохое состояние. При пиелонефрите они, как правило, начинают проявлять сильное беспокойство в виде плача и частую капризность. В том числе из-за имеющихся нарушений мочеиспускательного акта, родители могут обратить свое внимание на ухудшение настроения малыша. Где также стоит присмотреться к характеру стула. Который при воспалительном процессе может иметь жидкий характер, его часто путают с обычной кишечной инфекцией.
Диагностические мероприятия
Обычно, если у ребенка пиелонефрит у него наблюдается высокая температура, когда врач в обязательном порядке для подтверждения своих догадок об имеющемся заболевании может дать направление на сдачу мочи. Лабораторного анализа, позволяющего отличить обычные симптомы простуды от инфицирования почек по содержанию в урине эритроцитов, лейкоцитов, белков, бактерий и иных составляющих компонентов.
Такое исследование мочи позволяет найти виновника воспалительного процесса и проверить какие медикаменты наиболее способны погубить его. Сюда же входит и лабораторное исследование крови ребенка на количество находящихся в ней эритроцитов, лейкоцитов, гемоглобина и иных элементов ее составляющих.

Куда входят анализы мочи по-Зимницкому, включая пробы по Нечипоренко, Аддис-Каковскому и Амбурже для выявления признаков лейкоцетурии. Где обязательными условиями для лечения острого пиелонефрита у детей является процедура измерения артериального давления. Необходимая для фиксации перехода болезни в хроническую форму, когда давление в результате резко повышается.
К диагностическим мерам также относится УЗИ органов мочевыделительной системы, рентген с контрастным исследованием для выявления пузырно-мочеточникового рефлюкса и аномальных явлений в строение органов мочеполовой системы. Включая иные диагностические процедуры для выявления других патологических процессов, влияющих на развитие пиелонефрита.
Рекомендации родителям
Если ребенок болен пиелонефритом, то родителям рекомендуется соблюдать следующие рекомендации специалистов:

- Вовремя менять заполненные подгузники, одевать ребенка по погоде.
- По необходимости водить малыша на различные обследования, сдавать мочу и кровь.
- Своевременно лечить простудные и мочеполовые инфекции, включая паразитарные заболевания.
- Не оставлять кроху на сквозняках.
- Поить фиточаями обладающими антимикробными и одновременно мочегонными свойствами.
- Тщательно соблюдать чистоту гениталий у ребенка.
- Следить за рационом маленького крохи. Чтобы нормализовать работу почек и улучшить функции иммунной системы его не следует кормить жареной, копченой и острой пищей. Включая крепкий кофе, чай и шоколадные изделия.
Такие методики являются поддерживающими, назначаются в качестве вспомогательных рекомендаций в период медикаментозного курса для ускорения процесса выздоровления крохи. Где также важно подбадривать малыша развлекая его интересными занятиями, по этой причине больного ребенка не стоит подолгу оставлять одного.
Где с целью предостережения случайного заражения родители обязаны на протяжении ближайших трех лет после пройденного лечения периодически показывать кроху врачу-нефрологу.
Лечение воспалительного процесса
Прежде чем приступать к лечению острой стадии пиелонефрита у детей, ребенка перед этим нужно показать врачу, пройти диагностику. Это позволит подобрать наиболее действенные для его выздоровления медикаменты, направленные на устранение недуга и сопутствующих ему симптомом. С включением особого питания для усиления выведения из организма токсинов.
В этом случае, ребенку будет полезно давать сок или мякоть арбуза и дыни. Водить малыша на уколы и лечить пиелонефрит у ребенка посредством оральных препаратов. Но перед этим важно сдать мочу малыша на чувствительность к применению лекарственных средств из группы пенициллиновых, аминогликозидов, а также цефалоспоринов.
Далее, в процессе лечения ребенку назначаются уросептические препараты Нитрофуран и Налидиксовая кислота. Которыми малыша необходимо восстанавливать на протяжении 3–4 месяцев в зависимости от тяжести и последствий болезни. Где с целью контроля действия препаратов периодически по мере необходимости сдавать повторные анализы мочи и крови.
Когда в случае улучшения состояния ребенка в качестве поддерживающий терапии врачи рекомендуют давать детям Канефрон Н. Препарат относящиеся к группе растительных компонентов с эфирными маслами, который допускается даже для лечения новорожденных детей.
Кто поможет

Важно, чтобы симптомы и лечение острого пиелонефрита у детей занимался опытный специалист врач-нефролог. Самостоятельно ставить ребенку диагноз во избежание ухудшения его состояния не стоит так же как и давать ему лекарства без врачебного контроля.
Помимо, этого стоит запомнить, что помощь может понадобиться не только со стороны нефролога иногда необходима помощь врача-инфекциониста на случай, когда симптомы пиелонефрита имеют стертую картину. Куда также могут входить кардиолог, гастроэнтеролог, пульмонолог, невролог, уролог, эндокринолог, отоларинголог или врач-иммунолог.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе