Чп эхокг сердца
Описание чреспищеводной эхокардиографии и в чем заключаются её плюсы, методы проведения
Современные технологии позволяют проводить максимально точные исследования. Объективная информация позволяет врачам составить оптимальный план лечения или проведения операции, тем самым минимизируя риски. В области исследования сердечно-сосудистых заболеваний используется широкий перечень разнообразных тестов и диагностических процедур, нацеленных на изучение проблем или заболеваний.
Чаще всего пациентам назначается обычное ЭхоКГ, однако чреспищеводная эхокардиография тоже находится в разряде популярных методик. Подробнее о том, что она представляет собой – далее в статье.
Что представляет собой чреспищеводная эхокардиография?
Если отойти от сложных терминов, то можно сказать, что данная процедура – это УЗИ сердца через пищевод. При прохождении этой процедуры в пищевод пациента погружается специальная камера, которая с помощью ультразвука создает четкую картинку органа.
По принципу проведения методика напоминает обследование желудка методом эндоскопии.
Такой подход позволяет:
- избежать искажений за счет других тканей;
- получить комплексную картину состояния сердца;
- диагностировать сложные сердечные заболевания.
ЧПЭхоКГ дает полную информацию об актуальном состоянии сердечной мышцы.
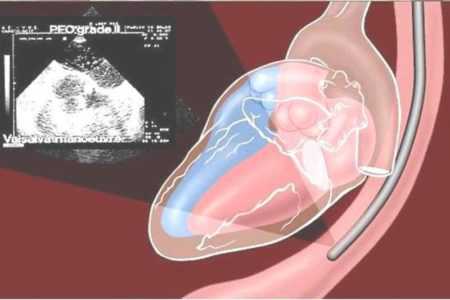 Примерное расположение эндоскопа
Примерное расположение эндоскопаРекомендации к применению ЧПЭхоКГ
Есть ряд показаний и рекомендаций, на основании которых назначается такая процедура. Прежде всего, стоит понимать, что пациент может отказаться от нее по своему желанию. В этом случае важно отдавать себе отчет о последствиях такого решения:
- риск получения менее точного отображения;
- несвоевременное выявление патологических изменений;
- затрудненная диагностика.
ЧПЭхоКГ необходима, если:
- подозреваются серьезные заболевания сердца;
- планируется протезирование клапана;
- качество других исследований неудовлетворительно.
Некоторые нарушения работы сердца можно заметить на ранней стадии только с помощью данного метода. Так, транспищеводная эхокардиография отлично справляется с выявлением:
- расслоения аорты;
- инфекционного эндокардита;
- проблем с функционированием протеза клапана.
Важно! Не отказывайтесь от проведения исследования только из-за дискомфорта! Во время процедуры делается все необходимое для облегчения состояния пациента, а сама она занимает не более 15 минут.
Отказ от рекомендаций врача способен привести к несвоевременному обнаружению нарушений работы сердечной мышцы.
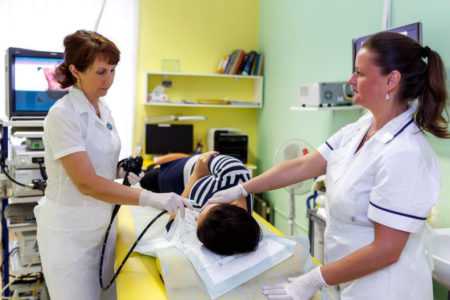 Непосредственное введение оборудования
Непосредственное введение оборудованияЧреспищеводная эхокардиография: противопоказания
Несмотря на популярность данного метода исследования, выделяется ряд противопоказаний к проведению подобной процедуры:
- заболевания пищевода;
- затрудненное введение эндоскопа;
- заболевания глотки или ротовой полости.
Важно! При письменном отказе пациента данная процедура не может быть назначена врачом. Настоятельно не рекомендуется отклонять предложение беспричинно.
Основанием для отказа от ЧПЭхоКГ может стать любой фактор, несущий серьезную угрозу здоровью пациента. Несмотря на миниатюрные размеры оборудование, нежные ткани пищевода все равно немного травмируются. Данный аспект крайне нежелателен при определенных заболеваниях.
При усиленном рвотном рефлексе или воспалениях в ротовой полости проведение процедуры тоже затрудняется.
В чем преимущества ЧПЭхоКГ?
Данная методика получила такое распространение по целому ряду причин, главная среди них – высокая точность отображения актуального состояния сердечной мышцы. Обычное ЭхоКГ сердца, как и другие методы исследования, не всегда дают нужный уровень детализации. Ультразвуковой луч может наткнуться на:
- кости;
- жировую ткань;
- другие органы;
- различные образования.
Все это приведет к помутнению рисунка, и усложнению диагностирования. Чреспищеводное современное ЭхоКГ исключает подобные проблемы, так как точка, из которой исходит луч, находится максимально близко к цели.
 Альтернатива чреспищевому ЭхоКГ
Альтернатива чреспищевому ЭхоКГПроведение ЧПЭхоКГ
Перед процедурой пациент обязательно должен придерживаться некоторых требований. Они одинаковы в любом случае:
- не принимать пищу за 8 часов до назначенного времени;
- минимизировать количество питья, не пить за 2 часа до процедуры;
- отказаться от курения, алкоголя;
- прекратить прием препаратов, не назначенных врачом.
Важно! При наличии заболеваний пищевода или полости рта – сообщить лечащему врачу! В противном случае, проведение ультразвуковой диагностики может навредить здоровью.
Перед началом, врач сообщает пациенту о плане проведения диагностики. Чаще всего анестетиком обрабатывается только горло – этого хватает, чтобы снизить дискомфорт. Тем не менее, в некоторых случаях возможен и общий наркоз. Показания к погружению пациента в такой тип наркоза могут быть разными, но в подавляющем большинстве случаев это желание получить более точные изображения.
В первом случае специальный препарат в виде спрея распыляется на стенки горла, тем самым обеспечивая его нечувствительность. Во втором случае перед введением препарата пациента обследуют на предмет противопоказаний или аллергических реакций.
Независимо от выбора, пациента укладывают на левый бок и просят зафиксировать во рту специальный загубник. Через него в горло, и далее в пищевод вводится специальный шланг. За счет строения организма он перпендикулярен относительно сердца, поэтому луч направляется в стороны, а не прямо. Сама чреспищеводная эхокардиография дает объемные проекции сердечной мышцы, информацию о её дефектах и нарушениях в работе.
Сама процедура не занимает много времени – в среднем 15 минут. За этот промежуток специальный луч исследует все слои органа и дает врачам исчерпывающую картину.
Рекомендации после процедуры
Какой бы щадящей ни была чреспищеводная эхокардиография и с какими бы предосторожностями она ни проводилась, все равно стенки пищевода получат определенные травмы. При правильном проведении они не серьезны и не представляют никакой опасности, однако, налагают некоторые ограничения на поведение пациента после процедуры:
- на протяжении 2 часов нельзя ничего есть;
- жидкость и еда должны быть комнатной температуры;
- рекомендуется отказаться от чая и кофе.
Длительность такого режима определяет врач, но в среднем он длится не дольше 3-4 дней, пока мелкие повреждения слизистой оболочки не восстановятся.
Важно! Есть сразу после операции нельзя! Действие анестетика может негативно сказаться на функции проглатывания, нормальные рефлексы глотания восстанавливаются не сразу. Все это может привести к тому, что во время приема пищи пациент подавится или же будет спровоцирован рвотный рефлекс.
Что требуется для проведения процедуры?
Кроме эндоскопа, из наконечника которого исходит ультразвуковой луч, применяется и другое оборудование:
- загубник;
- аппарат для откачивания слюны;
- реанимационный набор;
- медикаменты (анестетики).
Все это можно обеспечить только в условиях процедурной комнаты, поэтому проведение исследования в домашних условиях исключается.
Для уверенности в безопасности для пациента ему в обязательном порядке предварительно назначается эзофагогастродуоденоскопия (ЭГДС). При невозможности такой процедуры проводят рентгенографию с контрастированием пищевода. Все это дает возможность выявить проблемы с пищеводом ещё до введения эндоскопа.
Подводя итоги: эффективно ли проведение процедуры?
Современные методики часто вызывают сомнения, так как большинство пациентов привыкло к неизбежным неприятным ощущениям и даже боли при некоторых исследованиях. Тем не менее, рассмотренный выше метод получения полноценного отображения состояние сердца – прекрасный пример новомодных технологий. Миниатюрное оборудование и мощный медикаментозный комплекс препаратов снижают дискомфорт до минимума и при этом никак не влияют на точность результатов.
За счет близкого расположения к сердцу и отсутствия на пути ультразвука плотных тканей или костей врач получает возможность досконально изучить орган и сделать выводы о его состоянии.
Такое обследование помогает выявить серьезные заболевания на ранней стадии, что упрощает их лечение, дает информацию о сложно диагностируемых пороках. Несмотря на некоторые противопоказания, этот метод подходит подавляющему большинству пациентов.
К безусловным преимуществам стоит отнести:
- короткий срок проведения;
- высокую точность;
- отсутствие вреда для здоровья.
При четком соблюдении рекомендаций врача риск получить осложнения или нежелательные последствия от проведения процедуры крайне мал.
Важно! Даже при хорошем самочувствии не рекомендуется нарушать предписания относительно питания во время установленного восстановительного срока. В противном случае может возникнуть серьезное раздражение пищевода, что приведет к повышенному дискомфорту.
Чреспищеводная эхокардиография (ЧПЭхоКГ) | Ассоциация сердечно-сосудистых хирургов России Секция "Кардиология и визуализация в кардиохирургии"
Чреспищеводная эхокардиография
Чреспищеводная эхокардиография (ЧПЭхоКГ) – метод ультразвуковой диагностики сердца с использованием специального датчика, вводимого через пищевод. Позволяет улучшить «ультразвуковое окно» и дает возможность значительно лучшей визуализации мелких структур сердца из чреспищеводного доступа. В последние годы в клиническую практику все более активно внедряется методика трехмерной чреспищеводной эхокардиографии (3D-ЧПЭхоКГ) , представляющая интерес, в первую очередь, в кардиохирургической практике.Чреспищеводная эхокардиография применяется в клинической практике достаточно широко, она используется во всех случаях, когда разрешающая способность трансторакальной зхокардиографии не позволяет поставить точный диагноз, детально изучить анатомию различных внутрисердечных структур и оценить внутрисердечную гемодинамику.
Основные показания к проведению ЧПЭхоКГ:
• диагностика внутрисердечных тромбозов (источника эмболий); • инфекционный эндокардит (чувствительность ЧПЭхоКГ в диагностике вегетаций приближается к 100% по мнению большинства исследователей); • диссекция (расслоение) аорты, аневризма аорты;
• диагностика митральной регургитации и оценка клапанных протезов. См. подробнее ЧПЭхоКГ с функцией MVQ (mitral valve quatfification).
Противопоказаниями
являются заболевания пищевода: злокачественные новообразования, дивертикул пищевода, фистулы, стриктуры, варикозное расширение вен пищевода, воспалительные заболевания пищевода, кровотечение из верхней части желудочно-кишечного тракта.
Осложнения.
За четыре десятка лет существования ЧПЭхоКГ признана безопасным методом диагностики. Серьезные осложнения, связанные непосредственно с исследованием, встречаются менее чем в 3% случаев, летальные исходы фиксируются по данным разных авторов в 0,01 – 0,03%. Среди возможных осложнений в литературе в виде единичных случаев перечисляются травмы глотки или трахеи, кровотечение из вен пищевода, перфорация пищевода, транзиторная бактериемия, нестабильность гемодинамики, нарушения ритма.
Как подготовиться к ЧПЭхоКГ.
Обязательным условием для проведения ЧПЭхоКГ является 4–6-часовое голодание перед исследованием. Съемные зубные протезы (в случае их наличия) должны быть удалены.
Методика выполнения ЧПЭхоКГ.
Для уменьшения рвотного рефлекса производят поверхностную анестезию глотки. Во время исследования пациент находится в положении на левом боку лицом к врачу, проводящему исследование. Правое колено пациента согнуто и располагается кпереди от левой ноги, голова слегка наклонена вперед. Для защиты датчика от перекуса используют загубник. Датчика перед введением обрабатывают ультразвуковым гелем. Введение датчика в пищевод проводится врачом. Общее время нахождения датчика в пищеводе обычно не превышает 7-12 минут.
Трехмерная чреспищеводная эхокардиография (3D-ЧПЭхоКГ)
Современные трехмерные ультразвуковые технологии в масштабе реального времени значительно расширяют диагностические возможности метода. Методика «Live 3 D» дает непосредственное «живое» изображение в пирамидальном объеме и позволяет визуализировать клапан во множестве ракурсов, т.е. «посмотреть на анатомическую структуру с разных сторон». Таким образом, оптимизируется топическая и морфологическая диагностика сердечных структур. Программа позволяет также выполнять различные планиметрические измерения. Программа реконструкции клапана в полном объеме позволяет получить пирамидальное изображение с более широким углом (80ْ), что, в свою очередь, увеличивает количество проекций визуализации и информативность исследования. Эти программы также работают в режиме «on-line» Вышеперечисленные методики представляют большой интерес, в первую очередь, в кардиохирургической практике при реконструктивных вмешательствах на клапанах.
На трехмерном изображении нормального митрального клапана видны две створки: большая по площади передняя и задняя, переднелатеральная и заднемедиальная комиссуры. Динамическая трехмерная ЭхоКГ, показывающая клапан в движении, дает возможность судить о подвижности створок. В диастолу, при полном раскрытии створок, можно измерить площадь митрального отверстия, а в систолу – судить о коаптации створок. Преимущество 3D ЭхоКГ, по сравнению с традиционной двухмерной эхокардиографией, заключается в том, что мы имеем изображение створок и фиброзного кольца клапана по всему периметру. Это позволяет, в свою очередь, не только визуально более полно оценивать клапан, но также выполнить измерения переднезаднего и поперечного (комиссурального) диаметров ФК и определить их соотношение. Трехмерная реконструкция дает возможность также оценивать физиологическую подвижность фиброзного кольца клапана, проводя эти измерения в разные фазы сердечного цикла. Стандартные измерения (диаметр ФК, площадь митрального отверстия) осуществляются планиметрически с поправкой на глубину сканирования.
С помощью трехмерной эхокардиографии можно качественно и количественно оценивать степень митрального стеноза. 3D-ЭхоКГ позволяет визуализировать характерные для стеноза анатомические изменения: ограничение подвижности створок, фиброзные изменения створок и подклапанных структур (уплотнение, утолщение и деформация), уменьшение площади отверстия клапана. Трехмерная реконструкция дает возможность проводить достаточно точное планиметрическое измерение площади митрального отверстия и у больных с выраженным подклапанным стенозом.
Методом выбора в диагностике митральной регургитации является допплеркардиография. Трехмерная реконструкция патологических потоков появилась сравнительно недавно, этот метод активно развивается и совершенствуется. Трехмерный цветной допплер позволяет характеризовать кровоток как качественно, так и количественно: • оценить пространственную ориентацию потока; • конфигурацию потока; • провести измерение площади потока; • оценить пространственную ориентацию потока;
• измерение фракции потока регургитации.
ЧПЭхоКГ с функцией MVQ (mitral valve quatfification)
В настоящее время возможности трехмерной эхокардиографии значительно расширились благодаря новым техническим возможностям. Так, с 2007 года в 3D эхокардиографии получил широкое развитие метод Mitral Valve Quantification (MVQ), который позволяет проводить количественный анализ геометрии митрального клапана (МК).
Mitral Valve Quantification – это метод трехмерной реконструкции митрального клапана, который дает представление о форме фиброзного кольца митрального клапана, позволяет измерить диаметры ФК как от переднебоковой стенки до заднемедиальной, так и от задней стенки до передней. С помощью этого метода можно также оценить следующие параметры анатомии аппарата митрального клапана: I. Параметры геометрии фиброзного кольца (ФК) МК: 1. Высота фиброзного кольца МК; 2. Периметр фиброзного кольца МК; 3. Площадь фиброзного кольца в плоскости проекции. II. Параметры геометрии створок ФК: 1. Длина передней створки митрального клапана; 2. Длина задней створки митрального клапана; 3. Площадь передней створки митрального клапана; 4. Площадь задней створки митрального клапана; 5. Угол передней створки митрального клапана; 6. Угол задней створки митрального клапана; 7. Непланарный угол створок; 8. Максимальная высота тента створок; 9. Объем тента створок; 10. Длина соединения в плоскости проекции. III. Хордальный аппарат МК: 1. Длина переднелатеральной хорды; 2. Длина заднемедиальной хорды. IV. Отверстие аорты по отношению к митральному плоскому углу.
V. При пролапсе МК можно оценить максимальную высоту пролапса и его объем.
Данная информация необходима для решения дальнейшей хирургической тактики, при этом модель митрального клапана, построенная с помощью MVQ, позволяет кардиохирургу выбрать оптимальное для конкретного пациента оперативное вмешательство на клапане, что в свою очередь положительно скажется на качестве жизни пациента в послеоперационном периоде.
Источник: Машина Т.В. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
Что такое чреспищеводная эхокардиография?
Ультразвуковое исследования сердца – это самый информативный и доступный метод проверки состояние сердечной мышцы. За счет того, что волны ультразвука могут проникать к тканям органа, такой метода открывает возможности для определения патология клапанов. За счет своей доступности диагностика широко используется в кардиологии. Метод чреспищеводной кардиографии или ЧПЭхоКГ относительно новый и имеет свою специфику проведения и показания.
В чем суть метода?
Данный вариант кардиографии сердца при помощи ультразвука помогает определить патологии не только сердца, но и системы кровообращения. Ключевое отличие от стандартной процедуры ультразвука в том, что подобная диагностика проводится через пищевод, в него водится специальный датчик. Это дает возможность максимально близко подобраться к сердцу и получить более детализованные данные или исследовать его из другого ракурса.
Ключевым преимуществом метода является отсутствие анатомических преград для исследования. Так при трансторакальным методе может происходить экранирование, что мешает полноценной диагностике. Другими преградами могут быть:
- Жировая прослойка под кожей. Она не дает проходить волнам ультразвука при стандартном ЭхоКГ. Картина в результате получается нечеткая.
- Кости – ребра являются экраном.
- Легкие – за счет повышенного содержания в них воздуха не просматриваются УЗ волнами.
На экране удается получить максимально четкие картинки, за счет того что датчик близко располагается к исследуемому органу.
Для реализации метода необходима специальная система оборудования и, конечно, же датчик особой форма. В ходе исследования должен находиться дополнительный медперсонал, если понадобиться предоставление помощи при неотложных ситуациях. ЧПЭхоКГ проводиться только после трансторакально ультразвука.
Хотя исследование и является высоко информативным, объем информации и ее возможность получения зависит от правильности подготовки и опыта/знаний врача. При таких условиях метод полностью безболезненный и не травматичный.
При каких симптомах назначают?
Такой метод используется не очень часто и только по четким показаниям. В большей мере – это тяжелые патологии сердца. Среди них:
- Воспаление аорты (гнойное) и клапанов. Это может быть осложнением после клапанного протезирования.
- Неправильная работа собственных клапанов.
- Аневризмы аорты.
- Тромбоз в предсердии.
- Процесс подготовки к клапанному протезированию.
Также именно это метод назначается, если необходимо определить правильность работы клапанов, при поисках аневризмы аорты, если необходимо определить эндокардит инфекционного характера.
Другими показаниями (относительными) являются:
- Необходимость оценить степень регуригаци клапанов. То есть как происходит сброс крови в предсердия и/или желудочки.
- Если нужна диагностика врожденных сердечных пороков.
- При оценке коронарного синуса.
- Если есть коарктация аорты в грудной ее части.
- Для визуализации опухолей, тромбов в сердце.
- Если нет возможности провести диагностику стандартным образом.
Противопоказания к реализации метода
Метод достаточно специфический, поэтому имеет ряд противопоказаний. Среди них:
- Заболевания пищевода, в частности опухоли.
- Строение пищевода, кровоизлияния в результате варикоза.
- При варикозном расширении вен.
- Если ранее проводилась лучевая терапия в участке грудной клетки.
- Сильный рвотный рефлекс.
Не проводится, если больной отказывается от такой процедуры.
Подготовка к исследованию
Подготовка к этой процедуре нужна, но она не сложная. Есть ряд важных этапов подготовки, а именно:
- Исключить прием пищи за шесть часов по исследования. Воду можно пить не позже чем за два часа до назначенного времени.
- Если нет рекомендации от лечащего врача, то нужно принять все лекарства, но не позже чем за 2 часа до диагностики.
- В некоторых случаях для проведения диагностики потребуется анестезия. В таком случае нужно позаботиться о том, как добираться домой, так как самостоятельно садиться за руль нельзя.
- При наличии аллергий или проблем с глотанием об этом нужно сообщить врачу.
- Если ранее проводилось ЭхоКГ, то необходимо с собой взять его результаты.
- При наличии съемных протезов зубов их нужно убрать.
Схема проведения диагностики
Пациенту нужно лечь на бок. Перед введением датчика производится обезболивание глотки, корня языка. Эта мера обязательна для людей с сильным рвотным рефлексом. В качестве анестетиков используются лидокаин или дикаин. Во рту помещают загубник, по пищеводу вводиться датчик, что еще называют гибким эндоскопом. Далее больному нужно проводить глотательные действия, который помогают датчику продвигаться к сердцу.
Датчик размещается на конце трубки, он заводится в результате введения за заднюю часть сердца и дает возможность изучить орган под разными углами. Это невозможно сделать при использовании стандартного метода.
В процессе ведения датчика нужно соблюдать ровное и спокойное дыхание через нос и четко выполнять все указания врача. Процедура исследования четко отработанна, но в процессе могут возникать некомфортные ощущения, такие как:
- Затрудненное дыхание.
- Учащение и/или замедление пульса.
- Реакция на обезболивание.
- Незначительные повреждения слизистой, которое сопряжено кровянистыми выделениям.
- Очень редко, но встречается перфорация пищевода.
Длительность процедуры не превышает 20 минут.
После окончания процедуры нежелательно есть на протяжении 2 часов. Это время необходимо для завершения срока действия обезболивания и возобновления всех рефлексов глотки. До следующего дня не рекомендовано употреблять горячую еду и питье. Неприятные ощущения могут сохраняться на протяжении 24 часов после процедуры.
Вывод. Действенная методика ЧПЭхоКГ, дает ту информацию которая недоступна при стандартном обследовании. Но такое исследование не удастся применить каждому пациенту, ведь есть ряд противопоказания. Сама процедура сопряжена с определенными рисками.
Чреспищеводная эхокардиография (ЧПЭхоКГ)
Основные показания к проведению ЧПЭхоКГ 1. оценка нативных и протезированных клапанов 2. диагностика объемных внутрисердечных образований (опухоли, тромбы, вегетации) и поиск источников тромбоэмболий в полостях сердца, включая ушки предсердий. 3. диагностика заболеваний грудной аорты 4. врожденные пороки 5. ультразвуковой мониторинг сердца в операционной и блоке интенсивной терапии
6. дополнительная информация у больных ИБС (при плохой акустической доступности сердца при трансторакальном исследовании)
Противопоказания к проведению ЧПЭхоКГ Абсолютные: ряд патологических состояний пищевода - • выраженные сужения (стриктуры) • дивертикулы • злокачественные и доброкачественные новообразования • язвы • перфорации (фистулы) Относительные: • недавно выполненные операции на желудочно-кишечном тракте • кровотечение из верхней части пищеварительного тракта • нарушения глотания с невыясненной причиной
• большие диафрагмальные грыжи
В случае выявления какого-либо из перечисленных патологических состояний пищевода, относящихся к абсолютным противопоказаниям, следует отказаться от выполнения ЧПЭхоКГ, так как введение чреспищеводного датчика в пищевод у пациентов с такой патологией чревато развитием жизнеугрожающих состояний – риск исследования превышает его пользу. В случае наличия относительных противопоказаний перед проведением ЧПЭхоКГ необходимо определить потенциальный риск исследования и сопоставить его с той клинической пользой, которая может быть получена в результате выполнения исследования.
Исходя из возможностей метода, показаний и противопоказаний к его применению, среди основных клинических ситуаций, при которых оправдано его назначение, можно назвать следующие. 1. Протезированные клапаны сердца при наличии клинической картины бактериального эндокардита, а также в случае выявления при трансторакальном исследовании нарастания градиента давления на протезе, дополнительных эхопозитивных образований в проекции протеза, увеличения степени или появление дополнительных потоков регургитации на протезе 2. Указания на резкую отрицательную динамику состояния клапанного аппарата сердца (быстрое появление выраженной недостаточности, существенного стеноза на клапанах при трансторакальной эхокардиографии в динамике) при появлении клинических симптомов сердечной недостаточности или «стертой», неясной клинической картине заболевания (определение причины появления указанных изменений, если она является внутрисердечной). 3. «Стертая» клиника инфекционного эндокардита без четких признаков поражения клапанного аппарата сердца при трансторакальном эхокардиографическом исследовании в условиях сниженной эходоступности (выявление невизуализируемых при трансторакальном исследовании мелких свежих вегетаций на клапанах сердца). 4. Дополнительные эхопозитивные образования в полостях сердца, перикарде и околосердечном пространстве, выявленные при трансторакальном исследовании или прочих методах исследования (определение точной локализации, размеров, места прикрепления, гемодинамической значимости, предположительной природы образования). 5. Клиническая картина, подозрительная на расслоение аорты, без четкого подтверждения при трансторакальном исследовании (определение наличия, локализации расслоения, осложнений). 6. Подозрение на наличие врожденного порока сердца без четкого подтверждения при трансторакальной эхокардиографии. 7. Пароксизм мерцательной аритмии более 4-5 суток или неустановленной давности, если планируется восстановление ритма сердца; пароксизм меньшей давности или постоянная форма мерцательной аритмии – если в анамнезе есть указания на нарушения мозгового кровообращения или тромбоэмболию в системе легочной артерии (для выявления тромбоза ушек предсердий) нарушения мозгового кровообращения предположительно эмболического характера, тромбоэмболия легочной артерии без установленного при обследовании источника эмболии (поиск внутрисердечного источника эмболии). 8. Предоперационное исследование – перед операциями по протезированию клапанов сердца, в некоторых случаях перед иными кардиохирургическими вмешательствами (определение ориентировочного диаметра кольца пораженного клапана для подбора размера протеза, пр.)
9. Неадекватная визуализация сердца при трансторакальном доступе в некоторых случаях (определение выраженности и распространенности нарушений сократимости левого желудочка, наличия аневризмы и тромбоза, пр.)
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе