Болезнь вен на ногах
Как называются болезни вен на ногах?
Одними из наиболее распространенных патологий сосудистой системы организма, которые встречаются у мужчин и женщин разного возраста, являются различные болезни вен на ногах. Эти недуги включают состояния, при которых нарушается венозный тонус и деформируются клапаны, отвечающие за правильность оттока крови.
Кровеносная система в организме человека представляет собой особую структуру, по которой во все органы и ткани доставляется обогащенная кислородом кровь. По ряду причин возникают всевозможные нарушения, которые впоследствии преобразуются в заболевания вен. Их симптомы чаще всего можно обнаружить на нижних конечностях, однако, имеются и такие среди них, проявления которых выявляются на самых разных участках тела.
Сердечная мышца обеспечивает проталкивание плазмы благодаря своим сокращениям. В этом направлении кровь чаще всего продвигается беспрепятственно благодаря силе и мощи сердечных клапанов.
Обратный путь после выполнения своих транспортных функций иногда становится затруднителен. Причиной этому служат вредные привычки, ведение нездорового образа жизни, профессиональная деятельность, различные наследственные факторы, которые способствуют образованию холестериновых бляшек, что приводит к сужению просвета канала, из-за чего кровь не может свободно пульсировать. При этом она в большом объеме скапливается, что приводит к образованию тромбов. А это значительно усугубляет ситуацию.
Осложняются эти обстоятельства по той причине, что с помощью сокращений сердца плазма движется в одном направлении, а для возврата ее служат следующие механизмы:
- Сеть подошвенных кровеносных сосудов, которые под воздействием давления от грунта толкают плазму снизу вверх;
- Особые клапаны, представляющие собой анатомические элементы, при сокращении проталкивающие плазму в восходящем направлении;
- Ткани мышц, которые способствуют сокращению и выполняют функции насоса.
В тех случаях, когда происходит утрата функциональности одним из этих структурных элементов, начинают развиваться разного рода патологии.
Классификация заболеваний вен на ногах
Каждое нарушение в работе кровеносной системы представляет опасность для человека и может приводить к развитию серьезных осложнений, а в некоторых случаях к летальному исходу.
К возможным проблемам лучше готовиться заранее, поэтому очень важно знать, как выявить недуг, чтобы осложнения были минимальны. Каждое заболевание вен на ногах имеет собственные признаки и требует соответствующего лечения.
Среди наиболее часто встречающихся заболеваний сосудов нижних конечностей можно выделить следующие:
- Варикоз;
- Флебит;
- Тромбофлебит;
- Тромбоз;
- Тромбоэмболия;
- Хроническая венозная недостаточность;
- Трофические язвы.
Варикоз
Одной из патологий венозных стенок является варикозное расширение. Из-за того, что происходит нарушение кровотока, стенки сосудов становятся более тонкими и расширенными.
Основными причинами возникновения можно назвать генетические факторы, наличие избыточного веса, постоянное перенапряжение, малоподвижный и сидячий образ жизни, беременность, вредные привычки и прием гормональных препаратов.
Во время ходьбы и в утренние часы симптомы становятся менее заметными, но недуг развивается, и с течением времени признаков становится все больше. Появляются боли, чувство жара, судороги. Происходит образование телеангиоэктазии.
Самыми первыми симптомами, которые указывают на внешний или внутренний варикоз, являются:
- Возникновение отечности, которая значительно возрастает вечером;
- Ощущение дискомфорта в икрах и чувство распирания в них.
На 3 и 4 стадиях недуг лечится только с помощью хирургических методов.
Назначается склеротерапия, при которой происходит раскрытие сосуда специальным препаратом, лазеротерапия или классическая флебэктомия — исключение или полное удаление пораженного участка.
Флебит
Когда в стенках сосудов проходит воспаление, можно говорить о развитии флебита. Чаще всего он является следствием варикозного расширения.
Возникновение воспаления приводит к нарушению кровотока и возникновению тромбов. Если своевременно не приняты меры по лечению, то флебит трансформируется в более опасный недуг — тромбофлебит.
Способствовать появлению патологии может возникновение осложнений при варикозном расширении или гнойном воспаление, химический ожог, наличие в организме стрептококковой инфекции. Флебит может протекать как в острой, так и в хронической формах, то стихая и переходя в стадию ремиссии, то резко обостряясь.
Симптоматика:
- Болевой синдром;
- Покраснение кожи;
- Повышение температуры;
- Общая слабость;
- Отеки.
С целью недопущения прогрессирования заболевания рекомендуется своевременно лечить различные травмы и воспалительные процессы.
Тромбофлебит
Данная патология представляет собой одно из осложнений варикозного расширения поверхностных вен, которое проявляется развитием воспалительного процесса на их стенках и образованием тромбов. Самым распространенным местом их локализации являются ноги.
К факторам, которые могут повлиять на сгущение плазмы и образование тромбов, можно отнести наличие избыточного веса, период беременности у женщины, разного рода травмы, пониженный уровень физической активности, нарушения обмена веществ, в частности, сахарный диабет.
Зачастую течение болезни сопровождается очень быстрым повышением температуры тела и достаточно интенсивными болевыми ощущениями. Появляется увеличивающаяся отечность и покраснение кожи на пораженных участках.
Симптомы:
- Ощущение боли, которая постоянно усиливается и не проходит даже в покое;
- Чувство слабости, общего недомогания;
- Появление покраснений и уплотнений;
- Слабость и ощущение холода в пальцах и иногда икрах;
- Возможно небольшое прихрамывание при ходьбе.
Обычно острый период заболевания длится от 10 дней до месяца, затем патология переходит в хроническую форму.
Тромбоз
Тромбоз развивается в результате повреждения внутренней поверхности венозной стенки глубоких сосудов. Среди приводящих к патологии факторов можно назвать наличие в организме инфекций, разного рода повреждения, аллергические реакции.
Если у пациента выявлена высокая свертываемость крови, опасность тромбоза значительно возрастает. Кроме того, причиной возникновения может являться малоподвижный образ жизни и отсутствие физических нагрузок, что приводит к образованию застойных явлений в нижних конечностях.
Среди основных причин закупорки можно выделить повышенный уровень вязкости плазмы, что может стать следствием недостатка жидкости в организме, нарушения метаболизма или воздействия злокачественной опухоли. Способствовать появлению тромбоза может застой крови при гиподинамии, тромбофлебит, эритремия. Немаловажную роль в процессе развития тромбоза играет наследственный фактор и наличие в организме инфекционных микроорганизмов, лишний вес и сахарный диабет.
На первых стадиях симптомы почти не заметны, но с течением времени отмечается все больше признаков тромбоза, среди которых наиболее распространенными являются:
- Появление сосудистых звездочек;
- Изменение цвета кожи конечностей;
- Появление судорог, которые чаще всего проявляются ночью;
- Боль в бедре, голени и ступне, которая утихает при горизонтальном расположении конечности;
- Повышенная температура.
Для острой стадии характерна полная или частичная остановка оттока крови. При этом бедра и голени увеличиваются в размерах, происходит расширение подкожных вен, возникновение цианоза.
У больного наблюдается значительное и резкое повышение температуры.
Тромбоэмболия
Если у больного выявлено нарушение кровотока, связанное с образованием сгустков, можно говорить о развитии тромбоэмболии. Для тромбоэмболии характерно появление тромбов, которые препятствуют нормальному функционированию кровеносной системы.
Для болезни характерно появление серьезных последствий, среди которых опасным является развитие гангрены. В этом случае ногу придется ампутировать.
Среди основных симптомов выделяют:
- Выраженные болевые ощущения и отечность;
- Пигментация и изменение цвета кожи;
- Увеличение вен в размерах.
Хроническая венозная недостаточность
Болезнь состоит из четырех этапов, в течение которых развивается хроническая венозная недостаточность. Первая стадия практически не имеет симптомов, за исключением незначительных отеков ног. На втором этапе у больного наблюдается увеличение и расширение вен. Для третьей стадии характерно изменение и пигментация кожи, становятся заметны сосуды на ее поверхности. Четвертая стадия сопряжена с развитием трофических изменений на кожных покровах ног.
Среди причин, которые способствуют развитию хронической венозной недостаточности, отмечают наличие у человека высокого давления, флебита, воспалительных процессов.
Терапия проходит с помощью консервативных методов, к которым относятся занятия специальной лечебной гимнастикой, употребление таблеток и использование мазей, применение специального утягивающего белья.
В некоторых случаях используют хирургические операции.
Трофические язвы
Трофические язвы возникают как результат нарушения кровообращения.
Застойные процессы провоцируют начало воспалительного процесса. Кожа подвергается пигментации, а подкожная клетчатка — уплотнению.
Сначала развивается экзема, переходящая затем в трофическую язву.
Симптоматика трофической язвы включает следующие признаки:
- Очень сильные боли;
- Частые судороги, которые наиболее интенсивны в ночное время;
- Зуд и сильный отек ног;
- Озноб;
- Повышение температуры на изъязвленном участке;
- Отслоение эпидермиса и сильная пигментация кожи;
- Выделение язвами экссудата;
- Образование струпьев.
Появление такого серьезного и опасного недуга могут вызвать такие заболевания, как сахарный диабет, разного рода кожные патологии, гипертония, атеросклеротические процессы в ногах, механические и химические травмы, неправильная циркуляция крови.
Таким образом, существует большое количество заболеваний сосудов нижних конечностей. Они имеют схожие симптомы, потому заниматься самостоятельной постановкой диагнозов и лечением ни в коем случае нельзя. Каждый человек, обнаружив первые проблемы с кровообращением, должен обратиться за помощью к квалифицированному врачу. В качестве профилактики рекомендуется отказаться от вредных привычек, правильно питаться и вести здоровый образ жизни.
О симптоматике болезней вен на ногах рассказано в видео в этой статье.
Болезнь вен на ногах как называется
Примерно от 10 до 20% населения страдают воспалением вен нижних конечностей, часто это заболевание сопровождает варикозное расширение сосудов. Флебит и тромбофлебит чаще затрагивают поверхностно проходящие вены.
Оглавление:
От 5 до 10% пациентов страдают тромбозом.
Флебитом называется воспалительный процесс в венозных сосудах в результате заноса инфекции, чаще сочетается с наличием тромбов, в этом случае заболевание носит название тромбофлебит.
Иную природу имеет патология флеботромбоз, причиной которой является нарушение гомеостаза, или процесса свертывания крови, повреждение внутренней оболочки сосуда и снижение скорости тока крови.
Тромбозы и тромбофлебиты являются полиэтиологическими заболеваниями, что стало причиной деления их на группы:
- Застойного происхождения (сопровождают варикозное расширение вен, а также возникают при сдавливании вен извне, наличии препятствий току крови в самом сосуде);
- Воспалительной природы (иммунно- аллергические, постинфекционные, постинъекционные и после травмы);
- Сопровождающие патологию гомеостаза (при заболеваниях печени, обмена веществ, онкологической патологии).
Симптомы острого воспаления вен на ногах
Острое воспаление (тромбофлебит) обычно развивается в притоках и в самой большой подкожной вене. В таком случае воспаление чаще является осложнением варикозного расширения. Диагностика не представляет особых трудностей, так как все симптомы хорошо выражены местно, в месте прохождения пораженной вены и притоков.
Если тромбофлебит возник спонтанно, то следует задуматься о гинекологических заболеваниях и онкологической патологи простаты, почек, печени и легких.
Первый признак начала болезни – боль в области воспаленного сосуда или в месте расположения тромба. Сама вена на ощупь уплотнена, кожа над ней гиперемирована. Иногда наблюдается отек и инфильтрация тканей, может развиться перифлебит, больной жалуется, что болят вены на ногах.
При пальпации участка над тромбом больной предъявляет жалобы на интенсивную боль. Иногда ухудшается общее состояние и самочувствие пациента: повышается температура тела доградусов, появляется слабость, озноб и недомогание.
Тромбоз глубоко лежащих сосудов сопровождается внезапной болью, которая становится сильней при движении и любой физической нагрузке. Воспаление сопровождается отеком окружающих тканей и появлением чувства распирания, больной отмечает постоянную тяжесть в конечностях.
При осмотре видно, что кожа ниже места тромбоза становится цианотичной и блестящей. Повышается и местная температура на 1,5-2 градуса.
При заболевании наблюдается нормальная, ослабленная пульсация артерий периферии, иногда она может совсем отсутствовать. Через 2-3 суток от начала заболевания поверхностные сосуды становятся заметными, образуя сеть.
Скрытая картина наблюдается при воспалении сосудов икроножной мышцы или одной- двух магистральных венозных сосудов. Единственным признаком в таком случае становится болевой синдром в мышцах голени (а именно – в икроножных) и отек лодыжки.
Способы лечения
Как в таком случае лечить вены на ногах? Лечение подбирает врач, оно будет комплексным, может включать в себя как консервативные, так и оперативные методы.
Лечение воспаления вен на ногах медикаментозными средствами начинается с назначения режима. Больной может сохранять активность, но рекомендуется чаще держать ноги в возвышенном положении. Местные методы заключаются в применении холода, гелей и мазей с гепарином и троксевазином.
Признаки воспаления купируют с помощью нестероидных противовоспалительных средств: индометацин, венорутон, эскузан, анавенол. Если тромбофлебит сопровождается воспалением в окружающих тканях, назначают антибактериальные препараты группы сульфаниламидов и другие. Во время острой фазы воспаления лечение можно дополнить УВЧ-терапию.
Больные с диагнозом «тромбофлебит глубоких вен» получают лечение в условиях стационара. Для таких пациентов показан постельный режим, по-прежнему рекомендовано возвышенное положение пораженной конечности наградусов, при этом заранее бинтуют ногу эластичным бинтом.
Когда диагноз подтвердится, начинают терапию, направленную на лизис тромботических масс с помощью препаратов стрептазы, урокиназы, стрептокиназы. Одновременно вводят препараты, приостанавливающие образование тромбов: гепарин, реополиглюкин, пентоксифиллин.
Все медикаменты требуют контроля свертывания крови. На 5-10 сутки врач разрешает двигательную активность больному. Проводят специальные упражнения с разгибанием и сгибанием стоп, сначала в положении лежа, затем с опущенными ногами.
Со временем под наблюдением врача переходят к дозированной ходьбе. Не отменяется эластичное бинтование.
Больным с перенесенным тромбофлебитом рекомендован курс реабилитации на курортах с радоновыми и сероводородными ваннами.
Как лечить варикоз?
Другой распространенной патологией вен нижних конечностей является их варикозное расширение. На первых этапах болезнь не проявляет себя симптомами, пока не появятся косметические дефекты: сосудистые «звездочки», сеточка, а затем судороги и боль в мышцах.
Расширение глубоких вен на ногах нельзя вылечить только консервативными методами. Заболевание требует своевременного начала терапии, так как может привести к неблагоприятным последствиям.
Лечить болезнь необходимо под контролем врача, который из медикаментозных средств назначит венотонизирующие препараты: троксевазин, венорутон, лиотон.
Всем пациентам рекомендовано носить компрессионный специальный трикотаж, который подбирается в каждом отдельном случае индивидуально. Это могут быть бинты, чулки, колготы.
Радикальным методом лечения тромбофлебита и варикоза нижних конечностей является хирургический:
- Самый эффективный и безопасный метод на сегодняшний день – удаление вены на ногах с помощью склеротерапии. В полость сосуда вводят препарат, который разрушает его верхний слой, это ведет к его склеиванию. Метод неинвазивный, за полтора года склеенный сосуд рассосется. Иногда для достижения полного эффекта рекомендуется пройти курс от 3 до 6 раз. Метод совершенствуется – на сегодняшний день возможно введение микропены, процедуру проводят под контролем сканера;
- Иногда требуется удаление сосуда. Операции носят название минифлебэктомии, короткого стриппинга, эндоскопической диссекции. После операции восстанавливается кровоток и исчезают симптомы болезни. Удаление больной вены на ногах показано при значительной степени варикоза, при наличии больших варикозных узлов, если в анамнезе были случаи тромбофлебита, для реканализации сосудов после других методик терапии, при наличии тромбофлебита в острой стадии, а также, если трофические нарушения кожных покровов не поддаются консервативным методам лечения;
- Устранение рефлюкса с помощью лазерного излучения. Световод позволяет провести эндовазальную лазерную облитерацию сосуда, после чего накладывается компрессионный трикотаж.
Больной самостоятельно может применять простые способы, чтобы облегчить свое состояние и течение болезни. Достаточно избегать статической нагрузки на пораженные конечности.
С разрешения врача можно применять некоторые виды упражнений, не забывать о физической активности. Носите прописанный флебологом компрессионный трикотаж, который способствует замедлению течения болезни.
В конце дня отдохните, приподняв ноги выше уровня сердца, можно спать с приподнятым ножным концом кровати. Это способствует гравитационному дренажу нижних конечностей. В течение суток рекомендуется поднимать ноги на 5-10 минут по 3-4 раза, чтобы усилить отток крови и не допускать ее застоя.
Не пренебрегайте диетой. Больному с варикозом на ногах нельзя употреблять много соли, маринадов, копченостей, жирной пищи. Соль притягивает на себя воду, что будет сопровождаться усилением отека и еще большим сдавливанием вен окружающими тканями.
А обилие жирной и жареной пищи ведет к образованию холестериновых бляшек, которые уменьшают просвет и без того больных сосудов.
Врач по венам на ногах название
На сегодняшний день заболевания вен нижних конечностей являются одними из самых распространенных болезней сердечно-сосудистой системы. Но, впервые столкнувшись с симптомами поражения вен, пациент часто не знает, к какому врачу обращаться. Причем это происходит не только от незнания того, как называется врач, который лечит вены на ногах, но и оттого, что больной не может правильно интерпретировать незнакомые явления в ногах. Какие же признаки говорят о поражении венозных сосудов на ногах и как называется врач, который лечит такие заболевания, мы разберем далее.
Несвоевременное лечение сосудистой патологии может привести к серьезным осложнениям, являющимся причиной инвалидности и даже смерти. Поэтому очень важно знать симптомы, которые свидетельствуют о том, что у вас могут быть проблемы с венами, и при появлении которых необходимо идти к врачу:
Тяжесть и усталость в ногах, появляющиеся или нарастающие к вечеру.Боли и судороги в ногах по ночам. Болевой синдром бывает очень сложным для описания. Практически никогда невозможно сказать, что такое болит в ноге. Иногда кажется, что болит что-то рядом с коленом, иногда – что-то в голени и т. п. Боли могут быть совершенно разной интенсивности. От выраженных тянущих и как бы «выкручивающих» болей до неясных, размытых ноющих ощущений, которые мешают заснуть.Видимое расширение вен или появление сосудистых звездочек на коже ног.
Отеки ног, нарастающие к вечеру и проходящие (или почти проходящие) утром после сна. Надо отметить, что отек может быть совсем слабо выражен и едва заметен на глаз. На отечность вообще может указывать лишь ямка, которая сохраняется несколько секунд после надавливания пальцем на область голени или стопы.
Как правило, начальные признаки заболевания пациенты оставляют без внимания. Только выраженные отеки, косметический дефект или выматывающие болевые ощущения заставляют пациентов обращаться к врачу. Вот здесь и возникает вопрос, какой врач лечит венозную патологию и как называется такой доктор.
В России специальность, которая занимается изучением анатомии, физиологии, а также заболеваний венозных сосудов, называется флебология. Флебология не является самостоятельной областью медицины, а представляет собой раздел сердечно-сосудистой хирургии. Поэтому при появлении вышеописанных симптомов можно обратиться к врачу, который может называться и флебологом, и сосудистым хирургом. При отсутствии в поликлинике врача узкой специализации можно также обратиться к хирургу общей практики.
Венозно сосудистыми заболеваниями занимается врач флеболог.
Поскольку в любой поликлинике работает хотя бы один из перечисленных специалистов, найти врача, который занимается лечением вен, не представляет затруднений. Поиск хорошего врача является более сложной задачей.
Настоящий флеболог должен иметь образование по специальности сердечно-сосудистая хирургия. Еще лучше, если он имеет дополнительную специализацию в области УЗИ, т. к. этот метод является основным для постановки диагноза при венозных заболеваниях.
Как мы разобрались выше, флебологом называется сосудистый хирург, занимающийся:
Диагностикой заболеваний вен (варикоза, хронической венозной недостаточности, тромбозов и тромбофлебитов, трофических язв).Лечением венозных нарушений любой локализации.Профилактикой болезней вен.Возникающая вследствие флеботромбоза или хронической венозной недостаточности болезнь лечится по-разному. И решающую роль в определении оптимального метода исцеления играет диагностика. От ее качества во многом зависит результат терапии.
Для того чтобы провести правильное лечение, врач назначает следующие виды диагностики:
Проведение УЗИ сосудов. Это может быть допплерография, дуплексное или триплексное сканирование.Рентгеновскую ангиографию и флебографию. При данном методе внутривенно вводят контрастное вещество, а затем делают рентгеновские снимки.Флебоманометрию, которая позволяет измерить давление в венах.Флебосинцитиографию. Метод, который так называется, использует внутривенное введение радионуклидных веществ и слежение за ними на экране гамма-камеры.
Чтобы оценить состояние и особенности кровотока, а также исключить возможные осложнения терапии, лечащий врач дополнительно может назначить общий и биохимический анализ крови, общий анализ мочи и коагулограмму.
Только врач специалист в данной сфере, может точно определить диагноз и назначить лечение.
После установления диагноза врач назначает соответствующее лечение, которое бывает:
Консервативным. Врач назначает медикаменты для приема внутрь, наружные мази и гели, а также компрессионный трикотаж и лечебную гимнастику.Разными видами хирургического вмешательства. Эти методы еще называются оперативным лечением.Склеротерапией. В сосуд вводят склерозирующее вещество, в результате чего его стенки слипаются.Лазерной терапией. Воздействие на поверхностные сосуды осуществляется лазерным лучом. В результате кровь в сосуде нагревается доградусов по Цельсию. От такой температуры гемоглобин сворачивается, эндотелий сосуда повреждается, его стенки слипаются, и сосуд замещается фиброзной тканью. Это называется лазерной коагуляцией.
После проведенного лечения и для профилактики развития заболеваний вен на ногах флебологи советуют соблюдать несложные, но очень эффективные правила. Это небольшой перечень, включающий самомассаж, лечебную физкультуру, исключение длительного стояния на ногах, сидения в позе «нога на ногу» и циркулярного сдавливания ног тугой одеждой или резинками. Также рекомендуется ношение компрессионного трикотажа.
Подведем итог. В большинстве случаев о том, к какому врачу обратиться и кто такой флеболог, пациенты узнают уже тогда, когда возникает острая необходимость в посещении данного специалиста. В то же время, заниматься лечением вен нужно при появлении самых начальных признаков их поражения или даже просто при наследственной предрасположенности к венозной патологии. А при наличии симптомов болезни вен необходимо сразу же обратиться к одному из трех специалистов: флебологу, сосудистому хирургу или хирургу общей практики, которые смогут правильно диагностировать и вылечить заболевание.
Кровеносная и лимфатическая системы опутывают весь наш организм. Рано или поздно у каждого человека возникают проблемы с теми или иными видами сосудов. Таких заболеваний, врожденных и приобретенных, огромное количество, и специалисты для их лечения нужны разные.
Если возникли проблемы с коронарными сосудами, потребуется помощь кардиолога. Если нарушено кровообращение в головном мозге, нужно обратиться к неврологу. Узкий специалист, который занимается патологиями вен, называется флебологом, артерий – ангиологом. Многие болезни вен, артерий, лимфатических сосудов требуют вмешательства сосудистого хирурга. Системные заболевания соединительной ткани, симптомом которых может быть воспаление сосудистой стенки (васкулит), лечит ревматолог.
Таким образом, для лечения болезней сосудов могут потребоваться специалисты разных отраслей медицины. Кроме перечисленных выше, можно еще назвать дерматолога, иммунолога, онколога, аллерголога, хирурга.
В наше время очень распространены патологии вен, а именно варикозное расширение, хроническая венозная недостаточность, флебит, тромбофлебит, тромбоз. Для их лечения есть специальный врач по венам – флеболог, а если такого доктора нет, его заменяет сосудистый хирург или хирург общей практики.
Это врач узкого профиля, который занимается:
диагностикой заболеваний вен;лечением венозных нарушений любой локализации;профилактикой болезней вен.
К этому специалисту нужно обратиться, если есть симптомы сосудистых нарушений, к которым относятся:
отеки нижних конечностей;тяжесть и усталость ног в конце дня или после ходьбы;жжение и боль в ногах;ночные судороги икроножных мышц;появление фиолетовой сеточки мелких сосудов под кожей;выступающие вены на ногах.
Все эти проявления могут быть признаками варикозного расширения вен, которое плохо поддается лечению и быстро прогрессирует, поэтому нужно идти к врачу как можно раньше. Если в семье есть больные варикозом, лучше не ждать появления симптомов, а обратиться к флебологу с целью профилактики. Это заболевание нередко осложняется воспалением сосудистых стенок с образованием тромбов. Лечит тромбофлебит этот же врач – флеболог.
Расширение вен нижних конечностей – самый распространенный, но не единственный вид варикоза. Болезнь может поразить сосуды малого таза, пищевода, наружных половых органов, прямой кишки.
Особенно трудно диагностируется варикоз малого таза, которому в основном подвержены женщины от 17 до 45 лет. Симптоматика в большинстве случаев не специфична и может быть характерна для других заболеваний. Заподозрить болезнь можно по следующим признакам:
боли в нижней части живота;выделения из половых органов;сильная боль в животе во время месячных;нарушение мочеиспускания;болезненные ощущения в области половых органов;расширенные вены в промежности, в области бедер и ягодиц.
Когда появляются такие симптомы, многие женщины списывают их на гинекологические проблемы. Чаще всего им не приходит в голову, что это может быть варикоз малого таза и нужна помощь флеболога.
Основной симптом варикоза вен малого таза у женщин – боли в нижней части живота и обильные беспричинные выделения из половых органов
При обращении пациента он делает визуальный осмотр и назначает комплексное обследование, которое включает лабораторные и инструментальные методы. На основании анамнеза и этих исследований лечащий врач ставит точный диагноз.
Анализ крови (коагулограмма)
протромбиновое время (активность факторов свертывания и скорость свертывания крови);количество и качество фибриногена;тромбиновое время (скорость превращения фибриногена в фибрин);протромбиновый индекс (соотношение протромбинового времени крови больного и того же показателя контрольного образца плазмы).
Для диагностики варикоза вен ног чаще всего назначают ультразвуковое исследование
УЗИ: допплерография сосудов, триплексное сканирование;рентген с введением в сосуд контрастного вещества – флебография;оценка венозного кровотока с помощью точного и малоинвазивного метода – флебосцинтиграфии;флебоманометрия – метод, позволяющий измерить давление в венах.
Хирургическое удаление пораженных варикозом вен – один из наиболее эффективных методов лечения
Лечение зависит от многих факторов: общего состояния пациента, выраженности симптомов, степени тяжести заболевания, локализации патологического процесса.
На сегодняшний день используются следующие методы лечения варикоза:
Консервативная терапия. Больному назначают препараты для внутреннего приема и местные средства в виде гелей и мазей.Компрессионный трикотаж. Специальное эластичное белье нормализует кровоток, не дает образовываться отекам, облегчает состояние человека.Склеротерапия. Показана для склерозирования мелких вен. Назначают только после тщательного обследования при отсутствии противопоказаний. В сосуд вводят специальное лекарство, которое склеивает его стенки. Просвет закрывается и вена выводится из системы кровообращения.Оперативные методы. К ним относятся флебэктомия и менее травматичная минифлебэктомия. Делает операцию флеболог-хирург. Во время хирургического вмешательства удаляется пораженный участок вены.Лазерная коагуляция. Операция проводится на перфорантных и поверхностных венах и выполняется без разрезов. В основе метода лежит тепловое воздействие лазерного луча на внутреннюю поверхность сосуда, в результате чего происходит закрытие (облитерация) вены. У этого метода есть противопоказания, среди которых выраженный атеросклероз, анемия, почечная и сердечная недостаточность, повышенная свертываемость крови.
Хорошо, что есть специальные врачи, которые помогут нашим сосудам в случае болезни. Но важно не забывать, что главная ответственность за здоровье вен и артерий лежит на самих пациентах. И врачи не устают повторять, что даже несмотря на генетическую предрасположенность к заболеваниям, есть факторы, которые можно корректировать. В первую очередь это относится к образу жизни. Ничто так не губит сосуды, как курение и малоподвижный образ жизни.
Варикозное расширение вен и другие сосудистые заболевания встречаются довольно часто, поэтому рано или поздно может возникнуть необходимость обратиться за медицинской помощью. Все, кто замечает у себя проблемы с венами, задаются вопросом: как называется врач, который занимается болезнями сосудов?
Постановкой диагноза и лечением сосудистых патологий занимается несколько специалистов: флеболог, сосудистый хирург, ангиолог. В зависимости от причин, которые вызвали заболевание, и особенностей его течения может понадобиться помощь врачей других специальностей. Необходимость в дополнительных консультациях определяется после первичного осмотра и сбора анамнеза пациента.
Тяжесть, ощущение жжения и болезненность в ногах, появление отеков и сосудистых сеточек может свидетельствовать о проблемах с венами. При наличии таких симптомов следует обратиться к специалисту, который называется флеболог. Этот врач изучает нормальное и патологическое движение крови по сосудам нижних конечностей, определяет нарушение оттока крови, устанавливает причину развития патологических процессов и назначает соответствующее лечение.
Флеболог диагностирует и лечит следующие болезни:
варикозные изменения сосудов на ногах; хроническую венозную недостаточность; тромбоз.
Консультация у данного специалиста необходима при подозрении на развитие тромбофлебита и выраженных трофических изменениях тканей.
Обращаться к врачу следует не только после появления симптомов патологии. Людям, предрасположенным к сосудистым заболевания, рекомендуется периодически проходить профилактические осмотры. Это поможет выявить деформированные вены на ранних стадиях болезни и провести лечение до того момента, когда в ногах произойдут необратимые изменения.Во время первого визита врач проводит визуальный осмотр пациента, собирает анамнез и назначает необходимые для постановки точного диагноза лабораторные и инструментальные исследования. В первую очередь проводится коагулограмма — исследование, которое помогает установить такие параметры как активность свертываемости крови и ее скорость. К аппаратным методикам относится ультразвуковое сканирование пораженных участков, флебография (рентген с введенным в полость вены контрастным веществом), флебосцинтиграфия (оценка кровотока внутри вен).
Выбор метода лечения врач проводит, основываясь на данные о состоянии пациента, результаты проведенного обследования и локализацию заболевания.
Лечение варикоза и других сосудистых патологий может проводиться одним из следующих способов:
Консервативная терапия заключается в использовании медикаментозных средств для наружного и внутреннего применения. Ношение компрессионного трикотажа дает возможность улучшить ток крови по сосудам и предотвратить их дальнейшую деформацию, облегчить общее состояние пациента. Склетотерапия применяется для запаивания небольших варикозно расширенных вен и заключается во введении в сосудистую полость специального химического вещества, склеивающего венозные стенки. Лазерная коагуляция позволяет проводить лечение варикоза без травмирования кожных покровов и более глубоких тканей. Под тепловым воздействием лазерного излучения происходит облитерация пораженного сосуда и дальнейшее его рассасывание.
Наиболее частые болезни вен на ногах: лечение и симптомы
Если у человека имеются болезни вен на ногах, лечение бывает консервативным и хирургическим. Наиболее часто развивается варикоз. Поражение вен наблюдается у тысяч людей. При этом среди больных нередко встречаются молодые лица.
Самые распространенные заболевания вен
Болезни вен встречаются не реже патологии артерий. Наиболее часто диагностируются следующие заболевания:
Наиболее часто встречается варикоз. Каждая вторая женщина в течение жизни страдает от расширения вен. У мужчин данная патология встречается гораздо реже. Болеют преимущественно лица старше 18 лет. Варикозным расширением вен ног называется хроническое заболевание, которое обусловлено застоем крови. У таких больных вены растягиваются и расширяются.
Эта болезнь развивается при постоянной статической нагрузке, тяжелой физической работе, на фоне ожирения и неправильного питания. Симптомы варикоза зависят от стадии болезни. Выделяют 6 классов заболевания. Ранние симптомы варикоза ног включают в себя наличие сосудистых звездочек, ощущение тяжести в ногах, судороги. По мере прогрессирования болезни признаки становятся более выраженными.
На ногах определяются расширенные вены. Нередко выявляются узлы синего цвета, расположенные под кожей. Появляются следующие симптомы:
- отеки;
- изменение цвета конечностей;
- признаки дерматита;
- гиперпигментация кожи голени.
В запущенных случаях образуются предъязвы и язвы. Расширение вен чаще наблюдается в верхней трети голени. В стадии субкомпенсации появляется боль. Нередко больных беспокоит кожный зуд. Застой венозной крови может спровоцировать падение давления, головокружение и обмороки.
Тромбоз глубоких вен
Опасным является такое заболевание, как тромбоз. При нем в сосуде образуется тромб, который приводит к нарушению тока венозной крови. Он может оторваться и привести к тромбоэмболии. Чаще всего тромбоз развивается на фоне варикозной болезни. В случае если на фоне тромбоза воспаляется стенка сосуда, то имеет место тромбофлебит.
Наибольшую опасность представляет тромбоз глубоких сосудов. Выделяют следующие причины этого состояния:
- варикоз;
- онкологические заболевания;
- хирургические операции;
- инфекционные заболевания (сепсис, пневмония);
- аномалии развития вен;
- переломы костей нижних конечностей;
- паралич ног.
Тромбоз проявляется следующими симптомами:
- отек нижних конечностей;
- тяжесть в ногах;
- тупая боль;
- онемение;
- бледность или синюшность кожи.
При сопутствующем воспалении сосуда (флебите) наблюдается лихорадка. При пальпации пораженная конечность холодная на ощупь.
Лечение варикозной болезни
При выявлении варикозной болезни ног применяются следующие методы лечения:
- медикаментозное;
- компрессия;
- малоинвазивные вмешательства (склеротерапия, лазерная и радиочастотная коагуляция);
- радикальное (удаление пораженного сосуда хирургическим способом).
Схема лечения зависит от класса болезни и тяжести состояния больного. На ранних стадиях, когда отсутствуют симптомы венозной недостаточности, применяется эластическая компрессия. Больные могут носить специальный бельевой трикотаж в виде чулок или гольф, который сдавливает нижние конечности, повышая тем самым тонус вен.
Подобное лечение не может избавить человека от варикоза, оно лишь предупреждает прогрессирование болезни. Вместо трикотажа может проводиться тугое бинтование конечностей. Улучшить состояние вен можно при помощи лекарств, повышающих их тонус. Наиболее востребованы такие препараты, как Флебодиа 600, Детралекс, Венарус, Троксевазин.
Детралекс и Венарус содержат флавоноиды. Они обладают также венопротекторным эффектом, повышая устойчивость сосудов ног к неблагоприятным факторам. При варикозной болезни, тромбофлебите, дерматите на фоне варикоза и перифлебите можно применять гель Троксевазин. Он наносится на кожу. Троксевазин является производным рутина (витамина P).
Длительность лечения этими лекарствами исчисляется месяцами. Больным рекомендуется ограничить время пребывания на ногах. Особенно вредно сидеть, положив одну ногу на другую. Рекомендуется больше двигаться и периодически придавать ногам горизонтальное положение: это улучшает кровоток. Наиболее эффективно радикальное лечение (флебэктомия).
При отсутствии обратного заброса крови из глубоких сосудов в поверхностные проводится склеротерапия.
Лечебные мероприятия при тромбозе
При развитии тромбоза основу терапии составляют лекарственные препараты. Применяются следующие медикаменты:
Лечение должно проводиться в условиях стационара. В основе тромбоза вен лежит интенсивная агрегация тромбоцитов. Для разжижения крови чаще всего используется Гепарин, который снижает активность тромбина. Лекарство вводится инъекционным способом. К таблетированным средствам относится Варфарин.
Применять сразу несколько антикоагулянтов опасно, так как повышается вероятность кровотечения. Могут вводиться перфузионные растворы (Реополиглюкин). После того как тромб становится стабильным и вероятность его отрыва снижается, назначаются тромболитики. Эти препараты растворяют сгусток крови.
В данную группу входят Урокиназа и Стрептокиназа. Проводится и симптоматическая терапия. При выраженном болевом синдроме показаны НПВС (Мовалис, Диклофенак, Кетонал, Кеторол). Для устранения отеков и снижения риска осложнений (тромбоэмболии легочной артерии) ноги больного бинтуются или применяется компрессионный трикотаж.
Такая процедура, как тромболизис, проводится довольно редко. Врач при этом вводит тромболитик через катетер прямо в пораженную вену. В тяжелых случаях требуется операция (тромбэктомия).
Выделяют следующие показания к хирургическому лечению:
- наличие тромбофлебита;
- высокий риск эмболии;
- распространение тромба по вене вверх;
- неустойчивость кровяного тромба.
Операция показана не всем. Ее нельзя проводить при серьезных заболеваниях сердца, в острый период тромбоза и при инфекциях в период обострения.
Другие методы лечения варикоза и тромбоза
В схему комплексного лечения больных варикозом и тромбозом вен нижних конечностей включается диета. При тромбозе питание преследует следующие задачи:
- укрепление сосудов и повышение их эластичности;
- стимуляцию иммунитета;
- снижение массы тела;
- уменьшение вязкости крови.
Все больные должны много пить. Объем выпиваемой жидкости должен быть минимум 2 литра. Рекомендуется пить чистую воду. Требуется обогатить рацион продуктами, в которых содержится достаточно витаминов A, С и P, клетчатки и пектина. Полезны следующие продукты: орехи, шиповник, цитрусовые, зелень, свежие фрукты и овощи, чеснок, отруби, рыба, морепродукты, бобовые, ягоды.
Следует исключить из рациона кофе, алкоголь, шоколад, жареное и жирное, сладости, яйца, сливочное масло, майонез, жирное мясо. При варикозе полезно ставить компрессы на основе яблочного уксуса, пить морковный сок, настойку донника и корня аира. Подобное лечение должен одобрить врач. Большое значение имеет изменение образа жизни.
Больному нужно отказаться от занятий теми видами спорта, при которых наблюдается сильная нагрузка на ноги. Рекомендуется больше лежать. Если у человека стоячая или сидячая работа, следует ее сменить. Если не соблюдать все эти рекомендации, то даже после успешного лечения варикоз может появиться вновь. Таким образом, варикозная болезнь ног является очень актуальной проблемой.
Классификация, симптомы и методы лечения заболеваний вен на ногах
Когда упоминают заболевания вен нижних конечностей, чаще всего подразумевают варикозное расширение вен. Однако перечень патологических процессов, связанных с венами ног, гораздо шире. Он включает в себя многие, даже еще более опасные, заболевания, такие как, например, тромбофлебит. О причинах заболеваний венозной системы и наиболее часто встречающихся патологиях мы расскажем в этой статье.
Варикоз
Варикозное расширение вен представляет собой патологию венозных стенок. При варикозе стенки вен истончаются и расширяются из-за нарушенного кровотока. Болезнь сопряжена с пониженным тонусом венозных стенок и недостаточностью клапанов. Венозный отток затрудняется, просвет в венах увеличивается. Клапаны же подвергаются деформации, их стенки становятся толще и короче. Чаще всего варикоз поражает нижние конечности.
- генетический фактор;
- лишняя масса тела;
- постоянное перенапряжение ног при длительном пребывании в вертикальном положении;
- недостаточная двигательная активность, сидячий образ жизни;
- беременность;
- нарушения гормонального фона;
- вредные привычки (алкоголь, курение, наркотики);
- прием гормональных препаратов.
К первым проявлениям болезни можно отнести следующие признаки:
- отеки ног, усиливающиеся в вечернее время;
- тяжесть в нижних конечностях;
- распирающие ощущения в икрах.
При ходьбе и ближе к утру симптоматика становится менее явной. Однако болезнь прогрессирует, и постепенно симптомов становится больше: появляется болевой синдром, жар в нижних конечностях, судороги. На коже образуются телеангиоэктазии.
Врач-флеболог осматривает пациента и назначает диагностические мероприятия, включающие дуплексное сканирование и контрастную венографию. Терапевтическая тактика зависит от общего состояния больного и стадии заболевания. Используются медикаментозные препараты, средства народной медицины, лечебная физкультура, ношение компрессионного белья и хирургические методы.
Медикаментозное лечение предполагает применение препаратов, укрепляющих сосудистые стенки и разжижающие кровь (флеботоников, антикоагулянтов, венотоников, нестероидных противовоспалительных средств). Также используются местные препараты (мази).
На 3 и 4 стадиях заболевания единственным эффективным способом лечения является хирургическая операция. Пациентам назначается:
- склеротерапия (патологически измененная вена рассасывается с помощью специального препарата);
- лазеротерапия (выключение больной вены из кровотока);
- классическая флебэктомия (удаление вены под наркозом).
Флебит
Данное заболевание представляет собой воспалительный процесс стенок вен. Обычно флебит является следствием варикозного расширения нижних конечностей. Из-за воспаления нарушается кровоток и возникают тромбы. Далее флебит перетекает в более опасное заболевание — тромбофлебит.
Флебит могут спровоцировать следующие факторы:
- осложнение варикозного расширения вен;
- осложнения абсцесса;
- химический ожог кожи;
- стрептококк.
Отправной точкой в развитии заболевания может послужить и человеческий фактор (неудачная склеротерапия). Симптоматика заболевания:
В хронической форме флебита симптомы проявляются менее интенсивно. Болезнь то стихает, переходя в ремиссию, то резко обостряется.
Терапия флебита состоит в комплексном использовании консервативных методик. Если болезнь локализуется только на поверхностных венах, госпитализация не проводится. Во всех остальных случаях больной подлежит госпитализации.
Ноги больного должны находиться в состоянии покоя и на некотором возвышении. Доктор прописывает препараты, укрепляющие стенки вен и снижающие густоту крови. Также лечение направлено на устранение воспаления. Когда обострение сходит на нет, пациент начинает носить компрессионное белье и забинтовывать ноги эластичным бинтом. Профилактика флебита состоит в своевременном лечении гнойничковых болезней, травм и воспалительных процессов.
Обратите внимание! Лечение болезней вен нижних конечностей должно быть комплексным. Недостаточно просто принимать медикаменты. Одно из направлений терапии — строгая диета. Одна из целей диеты — борьба с лишним весом. Также правильное питание должно помочь снизить показатель холестерина в крови.
Тромбофлебит
Это заболевание является осложнением варикозного расширения поверхностных вен. Для тромбофлебита характерен воспалительный процесс на стенках вен и образование тромбов. Считается, что к группе риска с возможностью заболеть тромбофлебитом относится каждый четвертый человек. Наиболее распространенный участок локализации заболевания — нижние конечности (от нижней части ягодиц до нижней части голени).
Факторы, которые могут спровоцировать сгущение крови и образование тромбов:
- лишний вес тела;
- беременность;
- травмы;
- острая респираторная вирусная инфекция;
- генетический фактор;
- низкая двигательная активность;
- сахарный диабет;
- перегрев.
Тромбофлебиту обычно предшествуют следующие патологии:
- воспалительный процесс на стенке вены (флебит);
- чрезмерная свертываемость крови;
- нарушенный кровоток.
- болевой синдром в области вен (постепенно боли становятся все более интенсивными и не прекращающимися даже в состоянии покоя);
- общее недомогание;
- высокая температура тела;
- покраснение кожи;
- уплотненные участки кожи;
- слабость в нижних конечностях;
- ощущение холода в пальцах стоп;
- прихрамывание при ходьбе.
Часто заболевание протекает крайне агрессивно, сопровождаясь стремительным подъемом температуры и сильной болью в области вен. Постепенно нарастает отечность, а кожа на пораженных участках краснеет. Температура может повышаться до 38 градусов. Как правило, острая фаза тромбофлебита продолжается в течениедней. После этого заболевание трансформируется в хроническую форму.
Диагностирование начинается с осмотра пациента. Врач пальпацией вен определяет болезненные участки и характер патологических изменений на коже. Для подтверждения предварительного диагноза назначается анализ крови на свертываемость. Также проводится триплексное сканирование и рентгеноконтрастная флебография.
Терапевтические мероприятия при тромбофлебите делятся на 2 группы:
Лечение консервативными методами осуществляется амбулаторно в том случае, если тромб не вышел за пределы голени. Если заболевание вызвано травмой венозной стенки, применяются антикоагулянты или спиртовой компресс. Для устранения болей используются противовоспалительные препараты.
В терапии тромбофлебита применяются такие группы препаратов:
- флеботоники (Детралекс, Веносмин);
- ангиопротекторы (производные рутина);
- нестероидные противовоспалительные средства (Синметон, Диклофенак, Мелоксикам);
- антикоагулянты (Варфарин, Синкумар).
Хирургические операции показаны в случаях, когда болезнь распространилась на глубокие вены, а также при опасности осложнений.
Оперативные методы лечения тромбофлебита включают:
- перевязку патологических сосудов;
- тромбэктомию (удаление тромба);
- флебэктомию (удаление пораженных патологическим процессом вен).
Тромбоз
Данное заболевание развивается как результат нарушения внутренней поверхности венозной стенки глубоких вен. Факторы, которые могут привести к тромбозу, включают инфекцию, химическое или механическое повреждение, а также аллергическую реакцию.
Опасность тромбоза также возрастает при высокой свертываемости крови и снижении вследствие этого скорости кровотока. Еще одна предпосылка для развития заболевания — застойные явления в венах нижних конечностей из-за низкой физической активности или длительного пребывания на ногах.
Обратите внимание! Гиподинамия – основной фактор, приводящий к тромбозу. Существуют даже такие ненаучные, но распространенные термины, как «телевизионный тромбофлебит» (длительное сидение возле телевизора) и «синдром эконом-класса (продолжительные полеты в неудобном кресле самолета)». Когда человек в течение многих часов находится в сидячей позе с согнутыми ногами, в глубоких венах застаивается кровь, что провоцирует развитие патологии.
Опасность тромбоза заключается в следующих последствиях:
- В нижней части ноги (ниже колена) тромб не настолько опасен, как в верхней части конечности. Чем выше поднимается тромб, тем шире вена, а потому возрастает опасность отрыва этого сгустка крови.
- Если тромб попадает в сердце или легкие, он закупоривает в них кровоток. Возникает тромбоэмболия, которая приводит к тяжелой одышке, остановке сердца и даже летальному исходу.
- Тромб, попавший в артерии головного мозга, становится причиной инсульта.
Причины закупорки сосудов:
- повышенная вязкость крови из-за недостатка жидкости в организме, а также в результате нарушения метаболизма или воздействия злокачественной опухоли;
- застой крови в ногах, возникший вследствие гиподинамии, варикозного расширения вен или воспалительного заболевания;
- патологии кровеносной системы (тромбофлебит, эритремия);
- генетический фактор;
- инфекционные болезни (сепсис, аллергии);
- воспаление легких;
- чрезмерный вес тела;
- сахарный диабет.
На начальной стадии симптоматика заболевания обычно выражена слабо. Однако со временем появляется все больше признаков тромбоза, среди которых:
- отеки нижних конечностей;
- образования в виде сосудистых звездочек;
- изменение цвета кожи на ногах;
- судороги, особенно беспокоящие в ночное время;
- болевой синдром в области бедра, голени и ступни (боль утихает при горизонтальном расположении конечности);
- венозная недостаточность;
- повышенная температура.
В острой стадии тромбоз протекает бурно:
- венозный отток полностью или частично останавливается;
- бедра и голени увеличиваются в размерах;
- подкожные вены ощутимо расширяются;
- возникает цианоз;
- температура повышается до 38 градусов.
Если болезнь протекает бессимптомно, о том, что больной страдает тромбозом, можно догадаться по отчетливым венозным коллатералям в нижней части живота, на голени и бедре.
По результатам осмотра и жгутовых проб эластичным бинтом, врач-флеболог определяет состояние пациента. В качестве диагностических мероприятий назначается флебография, дуплексное сканирование, ультразвуковое исследование вен, реовазография нижних конечностей.
Выбор тактики лечения зависит от стадии болезни, общего состояния здоровья пациента, локализации патологии. Главная задача — избежать распространения тромбоза, а также предотвратить легочную эмболию (то есть закупорку артерий легких).
Лечение осуществляется только в условиях стационара. Больному назначается строгий постельный режим и прием лекарственных препаратов, в числе которых антикоагулянты, тромболитические и фибринолитические препараты, а также дезагреганты. Операция проводится в случае угрозы для жизни больного.
Методы лечения при тромбозе глубоких вен:
- Лекарственная терапия. Прием медикаментозных препаратов снижает активность симптомов и нормализует кровоток. Действие коагулянтов (Кумадина, Гепарина, Варфарина) направлено на снижение густоты крови и предотвращение тромбирования в сосудах и венах ног, а также уменьшение отеков. Тромболитические средства (Трипсин, Химотрипсин) устраняют тромбы. Флеботоники противодействуют застою крови в конечностях и улучшают сосудистый тонус (Детралекс, Веносмин). Нестероидные противовоспалительные препараты направлены на устранение боли и уменьшение отеков в ногах (Диклофенак, Индометацин).
- Хирургическое лечение. Операция показана при опасности отрыва тромба или тромбофлебите. Используются такие методики, как кава-фильтры, операция Троянова-Тренделенбурга, тромбэктомия. Оперативное вмешательство противопоказано на стадии обострения заболевания и при некоторых сердечно-сосудистых патологиях.
- Средства народной медицины. Народная терапия выступает лишь как вспомогательное средство, облегчающее протекание болезни. Используются травные настойки и ванночки для окунания ног на основе крапивы, конского каштана, аптечной ромашки.
В зависимости от состояния здоровья пациента, врач может порекомендовать умеренные нагрузки, в том числе ходьбу и лечебную гимнастику. Из жизни больного должны быть полностью исключены виды деятельности с высокой нагрузкой на стопы, а также тепловые процедуры (сауна, баня, горячие ванны).
Трофические язвы
К образованию трофических язв приводит нарушение кровообращения. Застой венозной крови провоцирует начало воспалительного процесса. Кожа подвергается пигментации, а подкожная клетчатка — уплотнению. Сначала развивается экзема, переходящая затем в трофическую язву.
Симптоматика трофической язвы включает следующие признаки:
- мощный болевой синдром;
- судороги, усиливающиеся в ночное время;
- отечность ног;
- сильный зуд;
- озноб;
- повышение температуры на изъязвленном участке;
- отслоение эпидермиса;
- синюшно выглядящую кожу из-за просвечивающихся сосудов;
- усиленную пигментацию кожных покровов;
- выделение язвами экссудата;
- струп (на запущенных стадиях заболевания).
Заболевания и состояния, провоцирующие возникновения язв:
- сахарный диабет;
- кожные патологии;
- гипертоническая болезнь;
- атеросклеротические процессы в ногах;
- химические ожоги кожных покровов;
- травмы;
- неправильная циркуляция крови.
Терапия трофической язвы включает:
- уменьшение венозного давления;
- ношение компрессионного белья (степень сдавливания определяется доктором, но обычно полагается использовать третий класс компрессии);
- прием обезболивающих и антибактериальных препаратов;
- лечение венозной недостаточности, прием антигистаминных средств, антибиотиков и флебопротекторов;
- хирургическую операцию (вплоть до пересадки кожи).
Прежде чем определиться с тактикой лечения, врач назначает обследование пациента. С диагностическими целями осуществляется УЗИ, общий осмотр и клинические исследования. По результатам анализов доктор может направить на внутривенную, лазерную или инфузионную терапию. Также применяется электромиостимуляция.
Трофическая язва не то заболевание, лечением которого можно пренебрегать. Запущенные стадии болезни приводят к развитию рожистого воспаления, микробной экземы, слоновости, сепсиса и даже летальному исходу.
Хроническая венозная недостаточность
Заболевание классифицируется по четырем стадиям, в течение которых развивается хроническая венозная недостаточность:
- На первом этапе болезнь протекает практически бессимптомно. Единственный симптом — незначительные отеки ног.
- Вторая стадия характеризуется расширением вен. Однако трофических изменений пока не наблюдается.
- На третьей стадии изменяется поверхность кожи: на поверхности ног становятся заметны вены. На коже нижних конечностей появляются выраженные пигментные пятна.
- Четвертая стадия сопряжена с развитием трофических изменений на кожных покровах ног.
К хронической венозной недостаточности приводят такие факторы, как:
- высокое давление крови в венах;
- флебит;
- воспалительные процессы.
Заболевание лечится консервативными методами (медикаментами, лечебной гимнастикой, утягивающим бельем), а также с помощью хирургических операций.
Медикаментозное лечение подразумевает использование следующих групп препаратов:
- флеботоников (Гинкор Форт, Детралекс);
- антигистаминных препаратов (Клемастин);
- противовоспалительных средств (Диклофенак);
- антиоксидантов (Эмоксипин).
Чтобы предупредить распространение инфекционного процесса по всему организму, больным прописывают лечение антибиотиками и антибактериальными препаратами. На устранение болевого синдрома нацелены такие препараты, как Лиотон, гепариновая мазь, Венобене.
Хирургические методы лечения могут включать такие методики:
- Склеротерапию. Этот метод наименее травматичен и отличается заметным косметическим эффектом. Операция осуществляется под местной анестезией и состоит во введении в вену специального иглообразного устройства — склерозанта, через который в организм поступает лечебный раствор. После введения раствора кровоток через вену блокируется, а сама вена постепенно растворяется. Тем самым удается избавиться от патологической вены.
- Лазерную терапию. Также патологически расширенные вены удаляются при помощи лазера. Как и предыдущий метод, лазеротерапия малоинвазивна, не оставляет рубцов на теле и не требует общего наркоза. Метод основан на запаивании вены с помощью лазера. В результате пораженная вена выключается из общего кровотока, который направляется на здоровые участки ноги.
- Классическую флебэктомию. Традиционная хирургическая операция проводится под общим наркозом, достаточно сложна и травматична. Суть операции состоит в удалении больной вены из ноги.
Тромбоэмболия
Данное заболевание вызывается нарушением кровотока по венам или артериям из-за образования сгустков и чрезмерной сворачиваемости крови. Образовавшиеся в результате тромбы препятствуют нормальному функционированию кровеносной системы. Обычно тромбы возникают именно в нижних конечностях.
Лечение осуществляется препаратами-тромболитиками, а также антикоагулянтами и спазмолитиками. Чтобы избавить пациента от болей, врач может назначить Папаверин, Новокаин или Но-шпу. Если медикаментозная терапия не дает результата, назначаются тромбэктомия или эмболэктомия. Одно из опасных осложнений тромбоэмболии — гангрена. В этом случае ногу придется ампутировать.
Заниматься самостоятельной постановкой диагнозов и лечением любых заболеваний нижних конечностей ни в коем случае нельзя. При обнаружении первых подозрений на проблемы с кровообращением в ногах следует незамедлительно обратиться за консультацией к врачу.
Болезни вен
Все болезни вен сопровождаются функциональными изменениями в сосудистой системе, такими как нарушение оттока и притока крови к органам и конечностям, венозной гипертензией, дефектами клапанного аппарата, трофическими изменениями и др. Чаще страдают нижние конечности, так как на них приходятся наибольшие нагрузки в течение жизни. Проблемы с венами могут вызвать серьезные осложнения и привести к инвалидности.
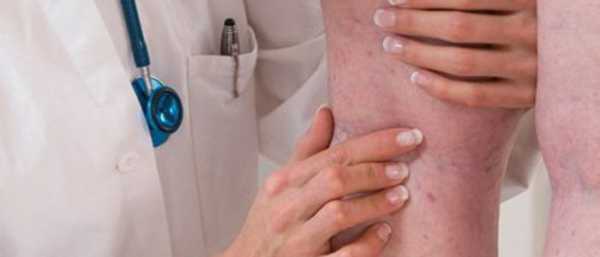
Причины заболеваний вен
Факторы, вызывающие болезнь нижних конечностей:
- генетическая дисфункция (слабость соединительной ткани в кровеносных сосудах);
- пол (чаще болеют женщины);
- беременность (гормональная перестройка приводит к ослаблению тонуса сосудистых стенок);
- возраст (люди старше 50 лет более восприимчивы к развитию варикозных патологий);
- профессия, требующая длительного стояния на ногах, что приводит к застою крови;
- тяжелый физический труд;
- ожирение;
- травмы конечностей;
- плоскостопие;
- запоры.
Виды и симптомы
Сосудистые заболевания прогрессируют постепенно и имеют хронический характер.
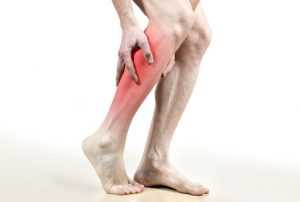 Признаком сосудистой патологии могут быть судороги и боли в мышцах.
Признаком сосудистой патологии могут быть судороги и боли в мышцах.В зависимости от степени тяжести симптомы заболевания вен на ногах включают:
- боль или судороги в мышцах;
- изменения цвета кожного покрова;
- белая атрофия кожи;
- отеки;
- тяжесть в ногах;
- дерматолипосклероз;
- дерматит;
- сухая или мокнущая экзема.
Тромбоз и тромбоэмболия
Патологическое состояние, характеризующееся нарушением кровообращения из-за образования сгустков крови (тромбов), блокирующих кровяное русло, называется тромбозом. Общим осложнением недуга является гипоксия, появившаяся в результате обструкции вен и артерий. Сгусток крови может оторваться и начать перемещение по телу (тромбоэмболия). Тромб препятствует притоку крови к основным органам, что чревато серьезными для жизни человека последствиями, например, может произойти закупоривание сосудов в легких (легочная эмболия), мозгу (инсульт), желудочно-кишечном тракте, почках и др. Это заболевание вен еще опасно тем, что возникает внезапно. Тромбоэмболия — основная причина инвалидности и смерти пациентов.
Вернуться к оглавлениюВарикозная болезнь
При варикозе вены выглядят вспухшими.Заболевание развивается из-за истончения венозных стенок и расширения сосудов. Это приводит к тому, что препятствующие обратному оттоку крови клапаны перестают смыкаться. Процесс циркуляции замедляется, происходит скапливание крови, вызывая еще большее расширение вен. Кровеносные сосуды на ногах обычно выглядят опухшими, имеют синевато-фиолетовый или красный цвет, иногда болезненны при касании.
Вернуться к оглавлениюТрофическая язва
Долго незаживающая рана, вызванная нарушением кровообращения, чаще всего локализуется на стопе или нижней части голени. Она появляется, когда ткани перестают получать необходимые питательные вещества, что приводит к транссудации воспалительных медиаторов в подкожные ткани, которые затем начинают разрушаться, захватывая и кожные покровы. Рана постепенно увеличивается, вызывает сильные боли, зуд, повышение температуры, часто осложняется раневой инфекцией. Заживление происходит тяжело, при неблагоприятном исходе инфицированная трофическая язва приводит к общему заражению организма с угрозой для жизни.
Вернуться к оглавлениюХроническая венозная недостаточность
Заболевание связано с нарушением функционирования клапанов и венозной гипертензией, вследствие чего содержимое сосудов проникает в окружающие ткани. Происходит распад кровяных клеток, развивается воспаление, сопровождающееся отеком тканей, нарушением микроциркуляции, трофическими изменениями. Признаки заболевания — это гиперпигментация, стойкое расширение мелких сосудов (телеангиоэктазия), варикозное расширение вен, усиливающаяся к вечеру и уменьшающаяся к утру отечность.
Вернуться к оглавлениюВарикоцеле
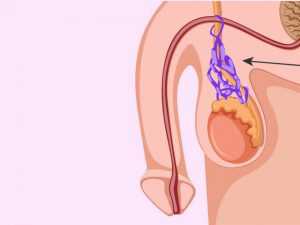 Такая патология у мужчины может привести к серьезным последствиям.
Такая патология у мужчины может привести к серьезным последствиям.Болезнь похожа на варикозные заболевания вен нижних конечностей, но выявляется в сосудах, доставляющих кровь в репродуктивные железы у мужчин. Такая аномалия происходит в мошонке и сопровождается расширением вен в гроздевидном сплетении семенного канатика. Варикоцеле может привести к снижению производства и качества спермы, в отдельных случаях к бесплодию. Патология выявляется чаще у мужчин в возрасте 15—25 лет. Заболевание сигнализирует тянущими и распирающими болями, ощущением тяжести и дискомфорта в мошонке, заметным расширением вен.
Вернуться к оглавлениюФлебит и тромбофлебит
Острое или хроническое воспаление сосудистых стенок называется флебитом. Чаще всего болезнь развивается при варикозном расширении вен. Поверхностный флебит — это воспаление сосудов вблизи поверхности кожи, не является опасным и может быть результатом небольших кровяных сгустков или каких-то раздражающих факторов. Глубокий флебит относится к воспалению более глубоких, больших вен и часто переходит в тромбофлебит — воспаление стенки, сопровождающееся образованием тромбов, чему способствует повышенная вязкость крови. Болезнь может иметь серьезные, угрожающие жизни последствия.
Вернуться к оглавлениюГеморроидальная болезнь
Заболевание часто протекает параллельно с поражением вен на ногах.Заболевание вен на ногах способствует возникновению геморроя — варикозному расширению сосудов прямой кишки. Геморрой — одна из разновидностей болезни вен, с разницей лишь в локализации. Причины, вызывающие заболевание, идентичны — запоры, малоподвижность и любые воздействия, которые оказывают давление на органы в области малого таза. Если выявлено заболевание вен нижних конечностей, то повышается вероятность развития геморроя. Это обусловлено тем, что нарушение кровотока в ногах взаимосвязано с циркуляцией крови в сосудах, располагающихся около заднего прохода.
Вернуться к оглавлениюДиагностика
Диагноз ставится с помощью следующих методов:
- Клиническое обследование, включающее исследование динамики развития заболевания.
- Физикальное обследование.
- Ультразвук.
- Допплерография для исследования кровяного потока в сосудах и оценки функций венозных клапанов.
- Двойное сканирование — метод, позволяющий провести осмотр кровеносных сосудов, измерить скорость и выяснить направление кровотока, выявить местонахождение поврежденного сегмента, оценить состояние отдельного клапана.
Лечение заболевания
Во время лечения противопоказано выполнение тяжелой физической работы, долгая ходьба, обувь на каблуках, некоторым пациентам рекомендуются мероприятия по снижению веса.
 Укреплению сосудистых стенок способствуют радоновые ванны.
Укреплению сосудистых стенок способствуют радоновые ванны.Болезни вен на ногах лечат с помощью следующих методов:
- Ношение эластических бинтов и чулок.
- Применение препаратов, улучшающих трофику венозных и капиллярных стенок.
- При сильных отеках назначаются мочегонные средства.
- При воспалении применяются противовоспалительные лекарства.
- Склеротерапия.
- УВЧ, электрофорез, ультразвук.
- Родоновые, грязевые, сероводородные и ванны с морской солью для повышения тонуса сосудов.
Хирургические или эндовенозные операции предназначаются для устранения косметического дискомфорта или для пациентов с осложнениями, не поддающихся лечению. Основная цель хирургического вмешательства — улучшение кровообращения. Это достигается путем удаления тромбов, поверхностных варикозно расширенных вен, выключением из кровотока или облитерацией пораженных сосудов.
Болезни вен на ногах: симптомы и лечение
Содержание
Болезни вен – самые часто встречающиеся патологии сосудистой системы человека, которые могут возникнуть в любом возрасте. Всему виной образ жизни, профессиональная деятельность, привычки и наследственные факторы.
Кто же подвержен возникновению таких патологий больше, какими они бывают в принципе? Симптомы и причины болезней вен на ногах. Самые распространенные методы лечения.
Предрасполагающие факторы и разновидности болезней
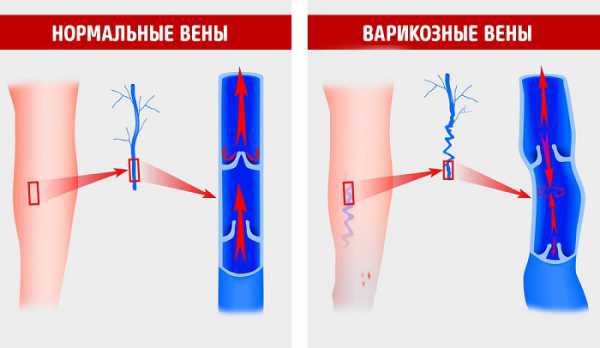
Болезни вен – это целый ряд патологий, затрагивающий все органы, где проходят сосуды этой группы. Прежде всего, нужно сказать, что вены – крупные сосуды, проходящие через тело человека и несущие кровь от органов к сердцу.
Предрасполагающих факторов для развития патологий вен существует много.
Но выделяют такие основные группы:
- генетическая предрасположенность. Если в роду имели место такого рода заболевания, вовсе не обязательно, что человек непременно заболеет. Но риск развития патологий в разы выше;
- пол. К сожалению, заболевание в этом случае не соблюдает принципы гендерного равенства, и женщины болеют чаще, нежели мужчины. Это связано с физиологическими особенностями, которыми отличаются представители разных полов;
- образ жизни. Гиподинамия или же наоборот подверженность большим статическим нагрузкам (особенности профессиональной деятельности), неправильное питание, вредные привычки – все это может послужить «спусковым крючком» для развития болезней.
Чаще других встречаются болезни вен на ногах, лечение которых должно быть безотлагательным, так как игнорирование проблемы может привести к развитию осложнений и переводу патологии в хроническую форму.
Болезнь вен может возникнуть не только на нижних конечностях. Патологии возникают также в органах малого таза, органах ЖКТ (пищевод, желудок), яичниках и семенных канатиках (болезнь имеет название «варикоцеле»).
Среди самых распространенных патологий органов малого таза можно отметить геморрой. Вторая по частотности – варикоцеле – в конечном итоге приводит к бесплодию. Единственный метод лечения этих патологий в запущенном состоянии – оперативное вмешательство.
Однако своевременное лечение консервативными методами дает положительные результаты и возможность не прибегать к радикальным мерам.
Венозная система выполняет жизненно важные функции в организме человека. Она представляет собой целую разветвленную сеть сосудов, по которым кровь продвигается снизу вверх по направлению к сердцу. При этом во время движения из нижних конечностей преодолевается сила земного притяжения, что является довольно сильным препятствием.
Мышечные сокращения, возникающие при движении, помогают этому процессу. Но существует целая система клапанов, которые не дают крови возвращаться обратно, предотвращая застойные явления.
Если в работе таких клапанов случаются сбои, возникают следующие патологии:
- варикозное расширение вен (варикоз);
- тромбофлебиты и тромбозы;
- трофические язвы;
- хроническая венозная недостаточность
Самыми распространенными факторами, которые могут спровоцировать болезни вен на ногах, считаются:
- Беременность. В этот период организм женщины подвергается сильнейшим нагрузкам: изменяется гормональный фон, возрастает количество крови в русле за счет образования третьего круга кровообращения (плаценты), увеличивается вес. Вследствие этих изменений все органы и системы работают в «усиленном режиме», что сказывается и на состоянии сосудов. Врачи всегда предупреждают будущих мамочек, что необходимо заниматься профилактическими мерами или проводить лечение возникающей патологии на ранних этапах. Роды и период кормления грудью могут усугубить положение, спровоцировать стремительное развитие болезни.
- Одежда и обувь. Тесная, узкая обувь, у женщин – на высоких каблуках, оказывает внешнее давление на подкожные сосуды. Такой же эффект оказывает и узкая, облегающая одежда – джинсы, легинсы, узкие плотные платья. Желание выглядеть стильно и модно не всегда оправдано со стороны здоровья.
- Особенности профессиональной деятельности. Как правило, болезни вен на ногах – заболевания парикмахеров, продавцов, водителей, преподавателей. Статическая нагрузка вызывает напряжение в венах и их расширение.
- Психологический дискомфорт. Частые стрессовые ситуации провоцируют выброс в кровь эндорфина и кортизола – гормонов, стимулирующих организм задействовать резервные силы для выживания в экстремальных условиях. Такое положение вещей, продолжающееся длительное время, вызывает спазм сосудов, что мешает работе венозных клапанов, в результате развивается рефлюкс (возврат крови) и ее застой.
Патологии вен на ногах симптомы имеют совершенно определенные, что дает возможность вовремя их заметить и обратиться за помощью.
Симптоматика венозных патологий нижних конечностей
Симптомы патологий вен на ногах весьма разнообразны и на ранних стадиях могут сойти за банальную усталость в конце рабочего дня.
Но нарастание их интенсивности и присоединение других дискомфортных явлений в ногах должно насторожить:
- Все начинается достаточно просто – усталость и тяжесть в ногах, возникающая к вечеру. Постепенно присоединяются отеки и чувство распирания. Однако все это проходит при поднятии ног выше уровня туловища. А на утро и вообще исчезает.
- Далее присоединяются тупые, ноющие боли, которые могут длиться всю ночь (преимущественно они возникают именно в это время). Больной чувствует постоянную боль, не может найти удобное положение для сна. Возникает ощущение «мурашек» под кожей, вызывающее зуд, который не исчезает после механического воздействия. На этом этапе важно не глушить этот симптом анальгетиками, а обратиться к специалисту и пройти комплексное лечение.
- Отеки начинают «донимать» не только в вечернее время. Они могут возникать уже в середине дня после нескольких часов на работе или на улице. Обувь становится тесной, стопы как будто «вываливаются» из нее. Мочегонные препараты для снятия отеков такой этиологии результата не принесут, лишь спровоцируют обезвоживание организма.
- Возникают судороги, особенно в ночное время. Постепенно их интенсивность и выраженность возрастает. Страдает ночной сон и присоединяется стрессовый фактор, который еще больше усугубляет положение.
- Изменяется сосудистый рисунок и состояние кожи. Сетка мелких капилляров становится ярче, приобретает синеватый или ярко-красный цвет. Вены начинают выпирать над поверхностью кожи, образуя узелки или жгуты. Сам кожный покров становится глянцевым, блестящим, на ощупь горячим. При поражении глубоких вен может стать бледным, почти голубоватым.
Заметив любой из этих симптомов или же весь комплекс, немедленно обращайтесь за помощью.
Стадии развития патологии
Болезни поверхностных вен более заметны и вызывают прежде всего косметический дискомфорт, так как значительно влияют на внешний вид ног. Это особенно важно для представительниц прекрасного пола. Такого рода заболевания заставляют обращаться к врачу скорее, да и лечение, особенно на ранних стадиях, не столь сложное, как при поражении глубоких вен.
Именно венозные патологии глубоких вен имеют стадии развития:
- первая, или начальная. На этом этапе симптомы весьма «размазаны», практически не заметны. О надвигающихся проблемах могут сказать только чувство легкой усталости и дискомфорт в ногах, возникающие в конце дня;
- для второй стадии характерно присоединение болей в ногах и ночных судорог. Эти симптомы будут постепенно нарастать, если не начать лечение. Именно на этой стадии пациент положительно реагирует на медикаментозные препараты и средства народной медицины. Последние нужно выбирать с лечащим врачом, чтобы не усугубить положение и не вызвать обострения или побочных эффектов;
- на третьей стадии развития патологии присоединяются кожные реакции в виде изменения структуры и рисунка кожи. Покровы могут стать бледными или гиперимированными. Повышается местная температура. Если не начать терапию, возможно повышение температуры тела до значительных показателей, так как на этой стадии возникают воспалительные процессы в венозных стенках;
- четвертая стадия является самой опасной и непредсказуемой. Опасность заключается в том, что есть возможность инфицирования, так как целостность кожных покровов нарушается. Возникают трещины, эрозии и язвы, грозящие перерасти в трофические. Раны вызывают у пациента боль, иногда довольно сильную.
Методы лечения острых патологий
Вне зависимости от места локализации острого процесса (поверхностные или глубинные вены), больному прописывают ограничение двигательной активности с возможностью держать ноги в приподнятом состоянии. Только в первом случае постельный режим не обязателен, а во втором лечение рекомендовано проводить в условиях стационара.
Тромбофлебит поверхностных вен требует:
- применение холодных компрессов к местам поражения для уменьшения отечности и снятия болезненных ощущений;
- использование мазей на основе Гепарина и Троксевазина, которые уменьшают проницаемость сосудов и препятствуют образованию тромбов;
- воспалительные процессы в сосудах устраняют при помощи нестероидных препаратов: Индометацин, Экузан, Венорутон;
- если присоединяется воспаление соседних тканей, больному прописывают сульфаниламиды.
Также применяются физиотерапевтические процедуры, рекомендуется соблюдать режим дня и откорректировать рацион. Исключают острое, жареное, жирное и сладости. Добавляют овощи с фруктами, злаковые с мясом и рыбой нежирных сортов в отварном и тушеном виде.
При тромбофлебите глубоких вен лечение проводится только в стационаре под контролем специалиста, так как препараты назначаются такого спектра действия, что нужен постоянный контроль свертываемости крови. Обязательно бинтовать ногу эластичным бинтом. Делать это нужно не только во время лечения, но и в период реабилитации.
Терапия варикозов
Варикозное расширение вен – пожалуй, самый распространенный недуг. Его опасность заключается в том, что первичные симптомы настолько незначительны, что на них не обращают внимания практически никогда. Уже на стадии появления косметических дефектов и значительного физического дискомфорта пациенты обращаются за помощью.
Лечение проводится комплексно, с применением как местных, так и общих медицинских препаратов:
- кожные покровы обрабатывают мазями с венотонизирующим эффектом: Венорутон, Лиотон, Троксевазин;
- назначаются лекарственные препараты сосудоукрепляющего действия с витамином С и другими витаминами. Принимать их можно как перорально, так и внутримышечно.
В некоторых случаях врач-флеболог может посоветовать воспользоваться оперативным методом для устранения не только косметического дефекта, но и самой причины патологии.
Сегодня применяются малоинвазивные методы, которые дают возможность избежать больших раневых поверхностей после проведения оперативного вмешательства.
Это минимизирует риск присоединения инфекции и возникновения послеоперационных осложнений:
- Склеротерапия. При помощи тонкой иглы в поврежденный сосуд (непосредственно рядом с местом поражения) вводится специальный препарат, который «склеивает» искаженную структуру. Через несколько месяцев этот сосуд рассосется. Иногда необходимо проведение нескольких процедур для достижения желаемого эффекта.
- Полное удаление сосуда – флебэктомия. Проводятся разные виды такого оперативного вмешательства, которые показаны при неэффективности консервативного лечения, острых формах патологии и наличии ярко выраженного или запущенного тромбофлебита.
- Лазерная коррекция венозных клапанов. При помощи лазера проводится малоинвазивное вмешательство.
Патологии вен – болезни весьма распространенные, но от этого не менее опасные. Своевременное обращение к специалисту даст возможность сохранить здоровье и активность на долгие годы.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе