Белые выделения из клитотора комками
Ответы@Mail.Ru: Выделения белого цвета из клитора, что это?
Каждый день девушка сталкивается с таким понятие, как выделения из области влагалища. Не стоит сразу же впадать в панику. Это вполне нормальное явление, если только эти выделения не причиняют боли и не вызывают зуда, приобретая характерный неприятный запах . Если рассмотреть строение влагалища, то можно будет заметить специальные железы, отвечающие за выработку слизи. Имеются качественные и количественные показатели, которые должны учитываться девушкой каждый раз при обращении внимания на выделения. А теперь о том какие выделения из матки можно считать нормальными. Нормальными выделениями принято считать те, которые не имеют резкого запаха и имеют не плотную структуру, на цвет- прозрачные. Суточный объем выделения слизи не должен заходить за рамки 50 мл. При этом данные слизистые выделения не должны причинять дискомфорта, вызывая, как говорилось выше, зуда, покраснений и не приводя девушку в чувство отчаяния и страха перед своим драгоценным здоровьем. В нормальных условиях и при отсутствии каких-либо заболеваний, слизь может быть образована следующими причинами : овуляция, перенесенный стресс, летняя жара или недавно перенесенное заболевание желудочно- кишечного тракта, грудное вскармливание, использование гормональных контрацептивов, половое возбуждение. Как только вы поняли, что в вашем организме происходит что-то неладное, срочно обратитесь к специалисту-гинекологу и выясните причину. Точный диагноз можно поставить только на основании результатов анализа, сдачи мазка методом ПЦР. До сдачи мазка нежелательно начинать лечение, так как это снизит точность анализа. Единственный препарат, который врачи рекомендуют для облегчения симптомов – Флуомизин, который является антисептиком широкого спектра действия и быстро убирает дискомфорт, но при этом не влияет на результаты анализа. Все чаще девушки обращаются за помощью к врачу при виде белых выделений из матки . Они имеют характерное и говорящее название — бели. Что делать если вы обнаружили выделения из матки белого цвета? Это слизь белого или желтовато-белого цвета, с резким запахом и доставляющая массу неудобств своей обладательнице. Бели встречаются двух видов — физиологические и патологические. В отличие от патологических, первые менее обильны и имеют светлый оттенок. Вызываются бели по нескольким причинам: это и сахарный диабет, и опухоли, отсутствие необходимой заботы о половых органах ( пренебрежение гигиеной) . Частой причиной становится так же и вагинит — воспалительный процесс слизистой оболочки. Это характерно для патологических белей, а вот физиологические вообще могут происходить ввиду прихода менструального цикла или же при беременности. Для того, чтобы исключить возможность иметь бели следует помнить о личной гигиене , исключать частые половые контакты без использования партнером презерватива, а также не переохлаждаться, заботиться о своей физической форме и ежегодно проверяться у врача-гинеколога.
Выделения из клитотора при беременности
Зуд в интимной зоне – недомогание довольно частое. Чесаться может вульва, половые губы, промежность, анальное отверстие, клитор. Причин тому много. Например, аллергия, воспаление и т. д. Часто зуд половых органов проявляется у беременных женщин.
Клитор – наружный половой орган женщин. Он небольшого размера. Надежно закрыт кожным капюшоном, и защищен половыми губами. Функция клитора – накопление и концентрация сексуальных ощущений. В нормальном состоянии он на ощупь как небольшое мягкое уплотнение или сосочек. При возбуждении набухает, увеличивается в размерах и становится более плотным.
Отек клитора иногда возникает при чрезмерном надавливании на него во время ласки (руками, губами). В этом случае может произойти подкожное кровоизлияние. А это приводит к гематомам и отекам.
При длительном половом акте можно увидеть, что опух клитор. Его отечность часто возникает из-за:
- венерических заболеваний;
- молочницы;
- острого вульвита, уретрита, вульвовагинита;
- воспаления и болезни женских половых органов;
- употребления некоторых лекарств (особенно гормональных);
- некоторых заболеваний (например, сахарного диабета и т. д.).

Причины того, что болит или чешется клитор, могут быть разными. Зуд появляется при:
- Кандидозном вульвовагините, более известном как молочница.
- Половом герпесе или папилломавирусе.
- Использовании синтетического нижнего белья.
- Аллергических реакциях, которые вызваны средствами гигиены.
- Различных инфекциях, передающихся половым путем (гонорее, хламидиозе, трихомониазе, микоплазмозе, уреаплазмозе и т. д.).
- Климаксе.
- Сахарном диабете.
- Травме, когда происходит заживление.
- Месячных. В основном это происходит из-за нарушения гигиены. Иногда женщина не имеет возможности часто подмываться во время работы.
- Беременности. В основном это происходит при изменениях гормонального фона.
Зуд половых органов у женщин возникает вследствие различных заболеваний или аллергических реакций. При гинекологических инфекциях можно заметить, что клитор опухает или начинает чесаться. В этом случае необходимо незамедлительно обратиться к врачу, так как такие явления могут быть признаками онкологических заболеваний наружных половых органов. Правда, случается это нечасто. Обычно раку половых органов больше подвержены пожилые люди, у которых есть эндокринные заболевания или сильно нарушен обмен веществ.
Причинами, почему покраснел клитор и начал чесаться, могут быть многие факторы:
- синегнойная или кишечная палочка, попавшая на половые органы;
- энтерококки;
- стрептококки;
- грибки Кандида;
- клебсиелла и т. д.
При сахарном диабете может возникать зуд в области половых губ, клитора, промежности, влагалища. Неприятные и дискомфортные ощущения усиливаются при повышении в крови глюкозы.
Аллергические реакции: чешется клитор и половые губы, на этих органах возникает сыпь и появляются отеки и т. д. Их могут вызвать средства интимной гигиены (гели, мыло и т. д.). В том числе и женские гигиенические прокладки с арома-отдушками. Нередко половые органы чешутся из-за аллергии на стиральные порошки, лекарства и даже некоторые продукты.
Беременные женщины часто замечают, что опух клитор и чешется. Практически всегда это сопровождается покраснением тканей. Все перечисленное может быть связано с воспалительными процессами или развитием инфекционного заболевания. Зуд часто вызывается:
- нарушением кислотно-щелочного баланса;
- ношением синтетического нижнего белья;
- перегревом или переохлаждением малого таза;
- кольпитом;
- генитальным герпесом и многими другими болезнями.

Зуд половых органов иногда возникает из-за нехватки в организме железа, после длительного приема антибиотиков, укусов вшей. Но чаще всего из-за гормонального перестроения организма. В результате начинается дисбактериоз влагалища, слизистая половых органов обильно наполняется кровью и становится очень чувствительной. Поэтому любой, даже незначительный раздражитель, может вызвать зуд. После родов неприятные ощущения проходит самостоятельно, а чувствительность слизистой снижается.
Когда возникает вопрос о том, что делать, если чешется клитор, первый ответ – обратиться к врачу, если это явление не разовое, а постоянное. Сделать это необходимо для выявления и лечения инфекции, которую сможет определить только медработник.
Можно использовать для подмывания отвар из ромашки. А спринцевание другими травами применять не рекомендуется. Если женщина знает точно, что причиной зуда клитора является аллергия, то некоторое время нужно принимать антигистаминные препараты. Обязательно сдать анализы на венерические заболевания.
Как правильно подмываться, чтобы избежать возникновения зуда?
Во влагалище находятся бактерии, которые поддерживают в нем кислую среду. Они препятствуют распространению инфекций и обеспечивают защиту от зуда. При неправильном подмывании, когда струя воды или движения рук при процедуре направляются от ануса к половым губам, во влагалище или на клитор может попасть кишечная палочка или бактерии, нарушая микрофлору. В результате появляются покраснение и зуд половых органов.
Неприятные ощущения могут возникнуть и из-за редкого подмывания. Или, наоборот, при чрезмерных гигиенических процедурах, из-за чего микрофлора влагалища может быть нарушена. Подмываться нужно дважды в сутки. Во время менструаций по несколько раз в день, через каждые 3-4 часа, меняя при этом прокладки на свежие.
Часто перед месячными женщина начинает ощущать зуд половых органов. Как только менструация заканчивается, клитор, половые губы и вход во влагалище перестают чесаться. Так как это индивидуальная реакция организма на гормональные изменения во время месячных, то лечение не требуется. Если зуд продолжается и после менструального цикла – необходимо обратиться к врачу, так как в данном случае, это может быть симптомом какого-либо заболевания.
Причиной зуда клитора может быть множество заболеваний. Определить их можно только по результатам анализов. Лечить нужно изначально первопричину, а не следствие. Для диагностики болезни берут мазок с половых органов, иногда применяется биопсия. Заболевание атрофическим вульвовагинитом можно облегчить при помощи лекарств с кортикостероидами.
Для лечения гормональных и эндокринных заболеваний используются специфические лекарственные препараты. Когда зуд половых органов возникает из-за венерических заболеваний, назначается курс антибиотиков. Курс лечения и препараты определяются только врачом. Самолечением заниматься нельзя, так как подходящие медикаменты выбираются врачом в зависимости от стадии болезни.
Когда чешется клитор и половые губы из-за генитального герпеса, назначаются противовирусные средства. Раздражение снимается с помощью мазей и гелей, имеющих противовоспалительное действие. Эритроплазию Кейра, при которой возникает зуд половых органов, лечат мазью 5% флуроурацила и лучевой терапией.
Если опух клитор и возник зуд половых органов в возрасте около 50 лет, то это может быть сопряжено с климаксом. Гинеколог в таком случае обычно назначает лекарственные препараты, содержащие женские гормоны или фитоэстрогены. К таким медикаментам относят: «Климен», «Онагрис», «Климонорм» и «Овестин».
Зуд половых органов, возникший вследствие психических или нервных заболеваний, лечению поддается плохо. Врач назначает психотерапию, лечебный гипноз. Из лекарственных препаратов выписываются успокаивающие и седативные средства.
Места постоянного зуда иногда обкалывают растворами анестетиков. Но это лишь временно облегчает состояние больного. При постоянном зуде и тяжелом течении болезни, которая его вызвала, делается хирургическая операция. Во время нее иссекаются половые нервы и их отдельные стволы.
Причиной зуда клитора может быть неспецифический бактериальный вагиноз. Лечение будет более успешным, если медпрепараты дополнить средствами народной медицины. Можно делать ежедневные ванночки и подмывания на основе противовоспалительных и антисептических растительных трав. В результате восстанавливается слизистая половых органов.
Когда чешется клитор, это может происходить и из-за микротрещин, которые появляются при сухости половых органов. В этом случае нужно использовать увлажняющие свечи, мази и кремы. Снизить интенсивность зуда половых органов помогут теплые ванночки из шалфея, ромашки и эвкалипта.
Конечно, главное правило, которое необходимо соблюдать для предотвращения зуда клитора – гигиена половых органов. Подмываться нужно как минимум дважды в день – по утрам и вечерам. Средства гигиены при этом лучше не использовать, только обычную воду. Если же зуд уже начался, то применение мыла, интимных гелей и т. д. может только усилить неприятные ощущения. Кроме того, следует помнить о предосторожности и заниматься защищенным сексом, особенно если половой партнер не постоянный.
Необходимо использовать хлопчатобумажное нижнее белье. Оно позволяет «дышать» покровам интимных мест. Синтетические трусики препятствуют доступу воздуха. Создается парниковый эффект, и как результат – покраснение и зуд. Кроме того, не нужно забывать и о том, что каждой женщине в целях профилактики необходимо посещать гинеколога хотя бы раз в шесть месяцев. Это поможет контролировать состояние своего здоровья и вовремя выявить патологии, если таковые возникнут.
Источник: fb.ru

Клитор представляет собой непарный половой орган, состоит из головки, тела и двух ножек, выделяться из которых у некоторых женщин может лишь часть тела. Она обычно прикрыта кожной складкой. Учитывая строение данного органа и его особенности, можно с уверенностью говорить о том, что каких-либо выделений (экскреции) из него быть не может. Именно поэтому, говоря о подобных процессах женской половой системы, было бы корректно говорить про выделения из влагалища. Они могут провоцировать зуд и другие неприятные симптомы.
У девушек до 16-18 лет подобные процессы являются более обильными, чем у представительниц женского пола, уже достигших репродуктивного возраста. Говоря об этом, гинекологи обращают внимание на то, что:
- формирование и начало стабилизации гормонального фона всегда связано с более активными выделениями из влагалища;
- у женщин средней возрастной категории представленный процесс завершен, а потому появление экскреции связано с этапами менструального цикла (до и после него);
- в норме выделения позволяют вывести из влагалища нежелательные микроорганизмы, поддерживая слабокислую среду;
- белые выделения могут считаться нормой, если не имеют запаха, не провоцируют раздражений.
Отделяемое не является признаком патологии, если у него отсутствует цвет. Чаще всего выделениям из клитора (а точнее из влагалища) характерна прозрачность, но по оценкам гинекологов могут встречаться такие оттенки, как кремовый, белый и слабо желтоватый. У нормальной экскреции должен отсутствовать запах, а консистенция должна оставаться водянистой, жидкой, не густой.
В середине менструального цикла у женщины появляются прозрачные тянущиеся слизистые выделения, также являющиеся признаком нормы. К слову, в течение суток не должно выделяться больше одной чайной ложки «секрета». Количество может увеличиваться перед наступлением менструации, во время сексуального возбуждения и после совершенного полового акта. Учитывая все это, если на клиторе или половых губах заметны белые выделения (тем более комочками), это является симптомом гинекологических заболеваний.
На какое-либо гинекологическое заболевание, гормональный сбой указывает ряд характерных особенностей выделений:
- белые, имеющие творожистую консистенцию;
- обильные – больше одной чайной ложки в течение суток;
- пенистые;
- изменение оттенка: коричневый, зеленый, желтоватый;
- присоединение гнилостного запаха, тухлого, рыбы, лука;
- сухость, связанная с наружными половыми органами.
Если выделения из влагалища идентифицируются комочками – это также тревожный признак.
Помимо этого, гинекологи указывают на жжение и зуд, боль в процессе мочеиспускания, как на ничуть не менее тревожные клинические проявления. В каждом из представленных случаев можно заподозрить целый ряд заболеваний: молочницу, дисбактериоз, цервицит.
Кандидоз половых органов формируется вследствие массированного применения антибактериальных или гормональных лекарственных средств. Подобные процессы у женщин могут отмечаться во время беременности, вследствие дисбактериоза кишечника или сахарного диабета. Белый или творожистый комок может появиться по причине сахарного диабета, ВИЧ и других инфекций, подавляющих иммунную систему.

Экскреция может развиться на фоне:
- частого спринцевания, подавляющего микрофлору влагалища;
- ношения ненатурального нижнего белья – тесного, сделанного из синтетических материалов;
- продолжительного неблагоприятного влияния некоторых факторов, допустим, работы в теплом влажном помещении, на производстве.
Специфичными симптомами являются белесые выделения с творожистыми вкраплениями, появляющиеся вне зависимости от этапа менструального цикла, полового возбуждения. Им характерен неприятный и резкий кислый запах. Женщина испытывает жалобы на жжение, зуд в интимной области. Кроме того, проявляются боли в процессе мочеиспускания, сексуального акта.
Для идентификации кандидоза гинеколог осматривает оболочку половых органов. Далее потребуется сдать анализы на бактериальный посев, выделения из влагалища и пройти некоторые другие проверки. После подтверждения диагноза назначается соответствующий восстановительный курс, в результате которого женщина не будет испытывать жалоб на сгусток и другие типы экскреции.
Данная патология развивается на фоне преобладания болезнетворных бактериальных компонентов над полезными лактобактериями. Таким образом, это не венерическое заболевание, а инфекционная патология. Факторами развития вагиноза следует считать усугубление иммунного статуса, кишечную форму дисбактериоза, некорректный рацион (отсутствие или незначительное количество кисломолочных наименований).
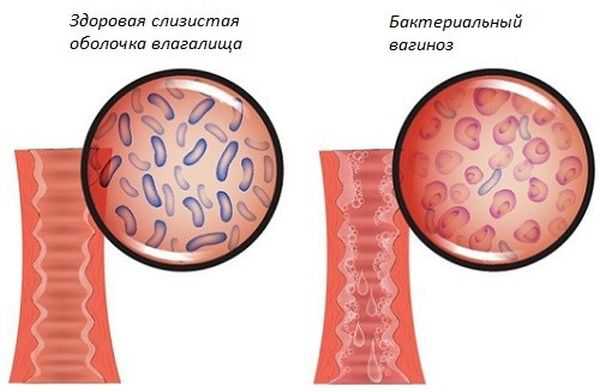
Бактериальный вагиноз развивается вследствие перманентного ношения синтетического нижнего белья, что формирует оптимальные условия для увеличения популяции отрицательных микроорганизмов. Клиническими признаками дисбактериоза гинекологи называют существенное жжение в интимной области, жидкие белесые экскреции (имеющие серый оттенок) и характерный рыбный запах. Рассказывая о диагностике заболевания, гинекологи обращают внимание на следующие мероприятия:
- осуществление осмотра с взятием выделений из влагалища (принимается во внимание задненижний свод);
- повышенная степень кислотности – от 4.5%;
- положительное аминотестирование;
- присутствие эпителиальных клеток, по всей поверхности которых располагаются микробные компоненты.
Осуществление какой-либо одной из представленных проверок для идентификации бактериального вагиноза как причины белой экскреции, окажется недостаточным.
Еще одной причиной выделения из влагалища следует считать цервицит. Речь идет о воспалительном процессе во влагалищном маточном сегменте. Причиной данной патологии может оказаться неспецифическая инфекция (паразитарная, протозойная, например, амебиаз). Формированию данного процесса могут способствовать такие факторы, как травмы шейки матки во время родов, при выскабливаниях в рамках диагностических мероприятий.
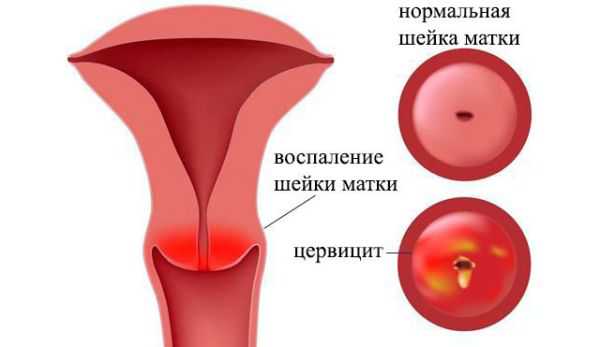
Цервицит может развиться вследствие прерывания беременности, использования внутриматочной спирали (ее установки и удаления). Ничуть не менее вероятными факторами специалисты называют наличие рубцовых деформаций, доброкачественные формирования в области шейки матки, усугубление иммунного статуса.
Данная патология может встречаться в нескольких формах: острой, хронической, по степени поражения – очаговой, диффузной. Однако гинекологи обращают внимание на некоторые общие клинические проявления:
- наличие белых выделений, которые при усугублении цервицита могут стать слизистыми, гнойными;
- зуд и жжение, вследствие которого постоянно будут чесаться половые органы;
- тупая боль в нижней области живота, проявляющаяся реже всего.
Следует понимать, что цервицит обычно сопровождается другими патологиями – воспалениями, кандидозом. К тому же, ему свойственна трансформация в затяжное хроническое течение, если достаточно долго будет отсутствовать адекватная терапия. Так, в 2-3% случаев воспалительный алгоритм при выделениях из влагалища распространяется на окружающие тканевые покровы, железы. Вследствие чего формируются инфильтраты, кисты и даже уплотнение шейки матки.
Рассматривать восстановительный курс в каждом из представленных выше случаев настоятельно рекомендуется в отдельном порядке. Говоря о лечении кандидоза, обращают внимание на целесообразность применения местных и общих методик. Выбор конкретной тактики идентифицируется в зависимости от степени тяжести течения молочницы, обилия выделений из влагалища.
Местная терапия обеспечивается за счет вагинальных суппозиториев и таблеток, мазей с наличием в них противогрибковых наименований.
Так, если у женщины чешется в области клитора, появляется экскреция, чаще всего назначается Клотримазол, Нистатин, Миконазол и другие лекарственные наименования. Настоятельно рекомендуется обратить внимание на то, что:
- Средства общего действия используются внутрь. В их числе находится Флуконазол, Итраконазол.
- Для восстановления оптимальной микрофлоры после подобного курса используют эубиотики. Они включают полезные лактобактерии, необходимые для восстановления микрофлоры влагалища.
- В случае синхронного поражения влагалища и кишечника целесообразно использовать витаминные компоненты категории В, поливитаминные комплексы.
Важно, чтобы кандидоз пролечивался не только женщиной, но и ее половым партнером. В противном случае вероятен рецидив патологического состояния и повторное появление выделений из влагалища, боли в области клитора.
Восстановительный курс при дисбактеориозе влагалища подразумевает устранение патогенных микроорганизмов. Для этого используются суппозитории, которые включают в себя антибиотические наименования и антисептические составляющие. Кроме этого, целесообразным является применение препаратов, содержащих бифидобактерии, потому что они способствуют повышению кислотности среды в области влагалища. Это естественным образом увеличивает степень его сопротивляемости.
Отдельное внимание уделяется рациону, потому что он должен быть полноценным: включать в себя витаминные компоненты, белки, жиры и углеводы, а также клетчатку и все остальное, что необходимо для нормальной работы женского организма. Представленная диета должна согласовываться одновременно с гинекологом и диетологом.
Рассказывая же о том, как лечится цервицит, специалисты обращают внимание на важность ликвидации основных патологий – обменных, иммунных и других нарушений. По мнению специалистов, терапия должна осуществляться следующим образом:
- применение антибактериальных, противовирусных препаратов;
- кандидозный цервицит подразумевает применение Флуконазола;
- местные средства могут выпускаться в виде мазей и суппозиториев;
- наиболее длительным лечение оказывается при вирусных формах цервицита – используются иммунные стимуляторы, витамины, противовирусные наименования.
При развитии хронической стадии гинекологи могут настаивать на хирургическом лечении – крио- и лазеротерапии, использовании других методик. Для их применения обязательным условием следует считать отсутствие инфекционного поражения. Учитывая все это, а также вероятность развития осложнений, настоятельно рекомендуется, как можно раньше начинать лечение при выделениях из влагалища, болях в области клитора.
Источник: venerbol.ru
Зуд клитора редко ощущается без общей неприятной симптоматики – жжения и болезненных ощущений в области половых губ. Если клитор чешется сам по себе, больше никакого дискомфорта не чувствуется – это может быть опасным признаком: началом злокачественных процессов в мягких тканях вульвы.
В остальных случаях, при возникновении зуда в половых губах и клиторе, следует настроиться на лечение бактериального вагиноза или вагинита, вызванного внедрением болезнетворных микроорганизмов извне или возросшей активностью условно-патогенной флоры влагалища.

Причин, вызывающих зуд в области клитора и половых губ много. Самая безобидная из них – нарушение правил интимной гигиены.
Влагалище заселено микроорганизмами – полезными и условно-патогенными, они обеспечивают защиту от проникновения инфекции и находятся в определенном балансе, поддерживают кислую среду.
Если это равновесие нарушить, те или иные бактерии активизируются, что приводит к возникновению неприятных ощущений – начинается бактериальный вагиноз.
Баланс можно нарушить недостатком гигиеническим процедур и их переизбытком. Если полезная флора вымывается, ее место тотчас же занимают условно-патогенные микроорганизмы гандареллы и грибковая флора – Кандида.
Симптомы кандидоза – ощущение на половых губах и клиторе зуда, и появление белого налета. При гандареллезе повышается количество выделений, которые могут быть прозрачными или сероватыми, иметь слизистую консистенцию. Они характерно пахнут несвежей рыбой.
Дисбактериоз влагалища можно спровоцировать даже неправильным подмыванием – если кишечная палочка попадет во влагалище, баланс микрофлоры нарушится.
Вызвать дисбактериоз влагалища способна стрессовая ситуация. Сильные переживания понижают иммунный статус организма, баланс полезной и условно-патогенной флоры нарушается. (Это происходит не только во влагалище, но и в кишечнике)
Чешется клитор при аллергической реакции, которую могут вызвать:
- новые гигиенические средства;
- использование лекарственных препаратов местного и общего действия – особенно если действующее вещество выводится с мочой;
- ношение синтетического белья;
- грубые гигиенические прокладки.
Зуд и жжение клитора испытывают женщины, вступившие в период менопаузы. Уровень эстрогена снижается, слизистая половых органов иссушается, что сопровождается неприятными ощущениями.
При сахарном диабете или тиреотоксикозе нарушается кислотность влагалища, что способствует размножению условно-патогенной грибковой флоры Кандида.
Очень редко, но диагностируются поражения псориазом области половых губ и клитора. Возникновение псориазных бляшек вызывает сильный зуд, на клиторе появляются струпья и грубые рубцы.
К воспалению слизистой клитора и половых губ приводит аутоиммунное заболевание – склероатрофический лихен вульвы. Во время него за счет гормональных нарушений утолщается слизистая половых органов, и этот процесс сопровождается болью и зудом. Основные факторы, влияющие на возникновение болезни – наследственная предрасположенность и снижение иммунного статуса.
Часто на зуд клитора жалуются беременные женщины. Возникает неприятное ощущения по 2 причинам – в связи с гормональными изменениями появляется дисбактериоз влагалища, а из-за повышения кровоснабжения половых органов – обильно кровенаполнения слизистой, она становится излишне чувствительной. Любой дискомфорт вызывает зуд.
У некоторых женщин появление зуда клитора – первый признак месячных.
Как только они заканчиваются, половые органы перестают чесаться. Эта индивидуальная реакция на циклические гормональные изменения, происходящие в организме практически ежемесячно, и лечить их бесполезно.
Если жжение клитора вызвано заражением венерической инфекцией, то избавиться от него будет невозможно, пока главная причина не устранена.
При трихомониазе, хламидиозе, уреаплазме и гонорее, зуд вызывается обильными гнойными выделениями, при генитальном герпесе он появляется потому, что мелкие пузырьки – симптомы проявления этой болезни – начинают лопаться.
Во время сифилиса твердый шанкр можно обнаружить на клиторе или вульве, и он доставляет дискомфорт. Если появились одиночная язва или выпуклость обязательно нужно обратиться к врачу. Первичная симптоматика исчезает в течение 2 месяцев, но это не значит, что произошло самоисцеление.
Просто болезнь ушла вглубь организма, и будет вызывать в нем серьезные патологические изменения, отражающиеся практически на всех органических системах.
Эти заболевания встречаются достаточно редко и в большинстве случаев поражают женщин старшего возраста. Одним из симптомов заболевания является зуд клитора.
Дурнопахнущие выделения из влагалища появляются уже на серьезной стадии заболеваний, но понять, что болезнь уже появилась, можно по мазку и по анализу крови – уровень лейкоцитов повышен.
Женщины старшего возраста ходят к гинекологу нерегулярно, поэтому на начальной стадии заболевания выявляются редко.
Как можно видеть, однозначного совета по устранению дискомфорта при жжении клитора, дать невозможно. Слишком многие заболевания и состояния вызывают этот симптом. Если появилось неприятное ощущение, необходимо обратится к гинекологу и – в большинстве случаев причину зуда обнаружить удается после обычного осмотра по результатам анализа-мазка.
Когда с первого раза определить, почему возникает дискомфорт, не удалось, могут потребоваться дальнейшие диагностические мероприятия – специфические анализы и даже биопсия.
Лечение неспецифического бактериального вагиноза будет более успешным, если кроме медицинских средств, подключить к терапевтическим мероприятиям средства народной медицины. Омовения и ванночки на основе растительного сырья противовоспалительного и антисептического действия помогают остановить воспалительный процесс и восстановить целостность слизистой.
Даже будучи уверенной в том, что раздражение слизистой клитора было вызвано контактом с аллергеном, анализ-мазок сдавать необходимо. При дисбактериозе влагалища повышается риск вторичного инфицирования, и, кроме антигистаминных препаратов, могут понадобиться противовоспалительные, противогрибковые или антибактериальные.
Атрофический вульвовагинит необратим, но для облегчения состояния могут назначаться средства местного действия с кортикостероидами. Воспалительный процесс помогут затормозить средства из арсенала народной медицины.
Лечение эндокринных и гормональных нарушений проводится с использованием специфических и гормональных средств. Такой же подход необходим для устранения проявлений неприятной симптоматики во время аутоиммунных заболеваний.
Нельзя заниматься самолечением венерических инфекций. Даже если применяют один антибиотик широкого спектра действия, курс лечения для каждой болезни различный по длительности. Для уничтожения бледной трепонемы – возбудителя сифилиса – необходимы «свои» лекарства. Терапевтическая схема выбирается в зависимости от стадии заболевания.

Для подавления генитального герпеса используются противовирусные средства, местное раздражение снимается с помощью противовоспалительных гелей и мазей.
Эритроплазию Кейра вызывает инфицирование вирусом папилломы человека. Для ее устранения используется мазь флуроурацила 5% и лучевая терапия.
Для лечения рака вульвы химиотерапия не применяется – лечение проводится только оперативным методом.
В зависимости от стадии заболевания иссекается патологически измененная область слизистой – может захватываться анальная зона, и лимфатические узлы с одной или двух сторон.
Нельзя не определив причину, вызвавшую зуд клитора, заниматься лечением. До визита к гинекологу можно только сделать более регулярными гигиенические процедуры, использовать противовоспалительные ванночки из ромашки, шалфея или эвкалипта для уменьшения неприятного симптома и выпить антигистаминное и седативное средство на растительной основе.
Последняя мера – чтобы меньше волноваться при посещении врача.
Зуд интимный зоны всегда является индикатором нарушений деятельности репродуктивных органов. Чем раньше найдется время на визит к врачу, тем быстрее удастся его устранить, вновь почувствовать себя здоровой и уверенной.
Источник: mjusli.ru
Зуд в области клитора при беременности: причины появления дискомфорта
Если не рассматривать патологические причины зуда в области половых органов, то чаще всего это явление спровоцировано нарушением правил интимной гигиены. В противном случае можно подозревать бактериальную, вирусную или грибковую инфекцию.
Дискомфорт в интимной зоне существенно ухудшает качество жизни, вселяет неуверенность, вызывает нарушения сна и даже невроз. Подобные состояния крайне нежелательны для женщины в период вынашивания малыша. К тому же причины этого явления могут быть весьма опасными для будущего ребенка. Очень важно, чтобы женщина не временила с визитом к врачу.
Зуд в области клитора: почему возникает при беременности?
В основном женщины тщательно следят за своей гигиеной, особенно в период вынашивания ребенка, поэтому в подавляющем большинстве случаев неприятные ощущения спровоцированы патологическими причинами. Когда подобное случается, следует подозревать какое-либо заболевание либо нарушение работы органов/систем.
Как известно, во влагалище всегда присутствуют бактерии. Они поддерживают в нем кислую среду, препятствуют проникновению и распространению инфекций, обеспечивают природную защиту. А неправильное проведение гигиенических процедур может привести к нарушению микрофлоры влагалища. Как недостаток ухода, так и его избыток может привести к дисбактериозу, распространению инфекции, появлению зуда, жжения и других видов дискомфорта.
Гигиену половых органов нужно проводить дважды в сутки, а во время менструаций можно и чаще. Во время месячных прокладки нужно менять каждые 4 часа. Ежедневные прокладки, которые часто используют при беременности, тоже могут стать причиной дискомфорта.
Важен и способ подмывания: струя воды и движение рук должны направляться спереди назад. Такая мера позволит избежать попадания микробов из прямой кишки в уретру и влагалище. Однако не стоит чрезмерно увлекаться гигиеническими процедурами: частые подмывания, спринцевания, применение щелочных средств гигиены способствуют развитию дисбактериоза, разрушая естественную защиту внутренних половых органов.
Зуд может возникать возле клитора в пожилом возрасте, что связано с естественным процессом старения. В организме не хватает женских половых гормонов, соответственно, появляется сухость слизистых мочеполовых путей, кожные покровы становятся более чувствительными. В результате дискомфорт может беспокоить по малейшему поводу.
При беременности гинекологи не рекомендуют носить синтетическое и кружевное белье. Такие трусики не позволяют воздуху свободно проникать к коже, в итоге создается парниковый эффект. Это касается и использование ежедневных гигиенических прокладок.
Часто зуд клитора возникает при беременности в последнем триместре. В данном случае причина дискомфорта может быть вполне естественной – повышение концентрации эстрогенов. Это явление исчезнет самостоятельно после рождения ребенка.
Зуд, возникший в зоне клитора: патологические причины
Зуд в области гениталий, над клитором: лечение и профилактика
Чтобы не допустить появления дискомфорта, требуется тщательно выбирать средства интимной гигиены. Уровень рН таковых должен быть нейтральным или колебаться в пределах 3,5-5,5. Лучше отдать предпочтение средствам, которые не содержат мыла, изготовлены на основе молочной кислоты.
В обязательном порядке хотя бы на период беременности стоит отказаться от ношения синтетического и кружевного белья. Предпочтение стоит отдать натуральным материалам, которые позволят коже дышать.
При появлении сухости слизистых необходимо проконсультироваться с врачом по поводу выбора специального увлажняющего средства, например, мази или свечей.
Во время беременности нельзя оставлять этот симптом без внимания. Практически все патологические причины, которые могут его вызвать, способны негативно повлиять на развитие малыша в утробе. Врач назначит соответствующее лечение, учитывая положение женщины. Могут быть назначены седативные и противоаллергические препараты на растительной основе. Могут быть порекомендованы ванночки с добавлением ромашки, шалфея, эвкалипта.
В заключение хочется отметить, что зуд является всего лишь симптомом. Необходимо принять меры не только по его устранению, но и выявить причину дискомфорта. Своевременное лечение позволит предотвратить развитие осложнений.
Источник: 4-women.ru
Про венерологию
16.09.2018| admin|

Клитор представляет собой непарный половой орган, состоит из головки, тела и двух ножек, выделяться из которых у некоторых женщин может лишь часть тела. Она обычно прикрыта кожной складкой. Учитывая строение данного органа и его особенности, можно с уверенностью говорить о том, что каких-либо выделений (экскреции) из него быть не может. Именно поэтому, говоря о подобных процессах женской половой системы, было бы корректно говорить про выделения из влагалища. Они могут провоцировать зуд и другие неприятные симптомы.
Коротко о выделениях
У девушек до 16-18 лет подобные процессы являются более обильными, чем у представительниц женского пола, уже достигших репродуктивного возраста. Говоря об этом, гинекологи обращают внимание на то, что:
- формирование и начало стабилизации гормонального фона всегда связано с более активными выделениями из влагалища;
- у женщин средней возрастной категории представленный процесс завершен, а потому появление экскреции связано с этапами менструального цикла (до и после него);
- в норме выделения позволяют вывести из влагалища нежелательные микроорганизмы, поддерживая слабокислую среду;
- белые выделения могут считаться нормой, если не имеют запаха, не провоцируют раздражений.
Понятие нормы
Отделяемое не является признаком патологии, если у него отсутствует цвет. Чаще всего выделениям из клитора (а точнее из влагалища) характерна прозрачность, но по оценкам гинекологов могут встречаться такие оттенки, как кремовый, белый и слабо желтоватый. У нормальной экскреции должен отсутствовать запах, а консистенция должна оставаться водянистой, жидкой, не густой.
В середине менструального цикла у женщины появляются прозрачные тянущиеся слизистые выделения, также являющиеся признаком нормы. К слову, в течение суток не должно выделяться больше одной чайной ложки «секрета». Количество может увеличиваться перед наступлением менструации, во время сексуального возбуждения и после совершенного полового акта. Учитывая все это, если на клиторе или половых губах заметны белые выделения (тем более комочками), это является симптомом гинекологических заболеваний.
Признаки патологии
На какое-либо гинекологическое заболевание, гормональный сбой указывает ряд характерных особенностей выделений:
- белые, имеющие творожистую консистенцию;
- обильные – больше одной чайной ложки в течение суток;
- пенистые;
- изменение оттенка: коричневый, зеленый, желтоватый;
- присоединение гнилостного запаха, тухлого, рыбы, лука;
- сухость, связанная с наружными половыми органами.
Если выделения из влагалища идентифицируются комочками – это также тревожный признак.
Помимо этого, гинекологи указывают на жжение и зуд, боль в процессе мочеиспускания, как на ничуть не менее тревожные клинические проявления. В каждом из представленных случаев можно заподозрить целый ряд заболеваний: молочницу, дисбактериоз, цервицит.
Кандидоз половых органов формируется вследствие массированного применения антибактериальных или гормональных лекарственных средств. Подобные процессы у женщин могут отмечаться во время беременности, вследствие дисбактериоза кишечника или сахарного диабета. Белый или творожистый комок может появиться по причине сахарного диабета, ВИЧ и других инфекций, подавляющих иммунную систему.

Экскреция может развиться на фоне:
- частого спринцевания, подавляющего микрофлору влагалища;
- ношения ненатурального нижнего белья – тесного, сделанного из синтетических материалов;
- продолжительного неблагоприятного влияния некоторых факторов, допустим, работы в теплом влажном помещении, на производстве.
Специфичными симптомами являются белесые выделения с творожистыми вкраплениями, появляющиеся вне зависимости от этапа менструального цикла, полового возбуждения. Им характерен неприятный и резкий кислый запах. Женщина испытывает жалобы на жжение, зуд в интимной области. Кроме того, проявляются боли в процессе мочеиспускания, сексуального акта.
Для идентификации кандидоза гинеколог осматривает оболочку половых органов. Далее потребуется сдать анализы на бактериальный посев, выделения из влагалища и пройти некоторые другие проверки. После подтверждения диагноза назначается соответствующий восстановительный курс, в результате которого женщина не будет испытывать жалоб на сгусток и другие типы экскреции.
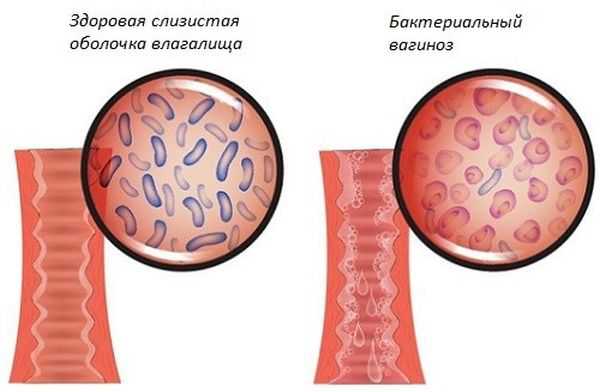
Дисбактериоз (бактериальный вагиноз)
Данная патология развивается на фоне преобладания болезнетворных бактериальных компонентов над полезными лактобактериями. Таким образом, это не венерическое заболевание, а инфекционная патология. Факторами развития вагиноза следует считать усугубление иммунного статуса, кишечную форму дисбактериоза, некорректный рацион (отсутствие или незначительное количество кисломолочных наименований).
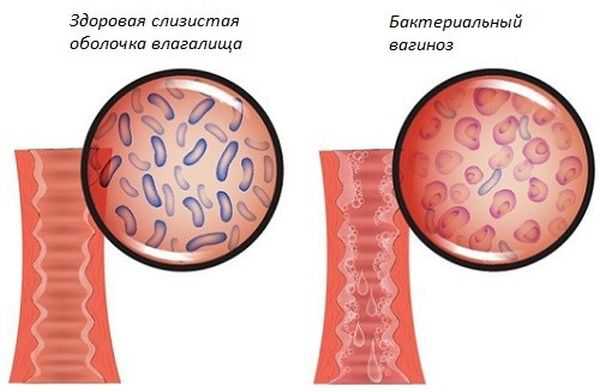
Бактериальный вагиноз развивается вследствие перманентного ношения синтетического нижнего белья, что формирует оптимальные условия для увеличения популяции отрицательных микроорганизмов. Клиническими признаками дисбактериоза гинекологи называют существенное жжение в интимной области, жидкие белесые экскреции (имеющие серый оттенок) и характерный рыбный запах. Рассказывая о диагностике заболевания, гинекологи обращают внимание на следующие мероприятия:
- осуществление осмотра с взятием выделений из влагалища (принимается во внимание задненижний свод);
- повышенная степень кислотности – от 4.5%;
- положительное аминотестирование;
- присутствие эпителиальных клеток, по всей поверхности которых располагаются микробные компоненты.
Осуществление какой-либо одной из представленных проверок для идентификации бактериального вагиноза как причины белой экскреции, окажется недостаточным.
Цервицит
Еще одной причиной выделения из влагалища следует считать цервицит. Речь идет о воспалительном процессе во влагалищном маточном сегменте. Причиной данной патологии может оказаться неспецифическая инфекция (паразитарная, протозойная, например, амебиаз). Формированию данного процесса могут способствовать такие факторы, как травмы шейки матки во время родов, при выскабливаниях в рамках диагностических мероприятий.
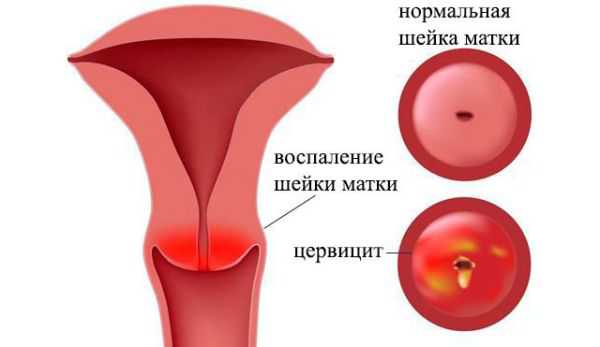
Цервицит может развиться вследствие прерывания беременности, использования внутриматочной спирали (ее установки и удаления). Ничуть не менее вероятными факторами специалисты называют наличие рубцовых деформаций, доброкачественные формирования в области шейки матки, усугубление иммунного статуса.
Данная патология может встречаться в нескольких формах: острой, хронической, по степени поражения – очаговой, диффузной. Однако гинекологи обращают внимание на некоторые общие клинические проявления:
- наличие белых выделений, которые при усугублении цервицита могут стать слизистыми, гнойными;
- зуд и жжение, вследствие которого постоянно будут чесаться половые органы;
- тупая боль в нижней области живота, проявляющаяся реже всего.
Следует понимать, что цервицит обычно сопровождается другими патологиями – воспалениями, кандидозом. К тому же, ему свойственна трансформация в затяжное хроническое течение, если достаточно долго будет отсутствовать адекватная терапия. Так, в 2-3% случаев воспалительный алгоритм при выделениях из влагалища распространяется на окружающие тканевые покровы, железы. Вследствие чего формируются инфильтраты, кисты и даже уплотнение шейки матки.
Лечение молочницы
Рассматривать восстановительный курс в каждом из представленных выше случаев настоятельно рекомендуется в отдельном порядке. Говоря о лечении кандидоза, обращают внимание на целесообразность применения местных и общих методик. Выбор конкретной тактики идентифицируется в зависимости от степени тяжести течения молочницы, обилия выделений из влагалища.
Местная терапия обеспечивается за счет вагинальных суппозиториев и таблеток, мазей с наличием в них противогрибковых наименований.
Так, если у женщины чешется в области клитора, появляется экскреция, чаще всего назначается Клотримазол, Нистатин, Миконазол и другие лекарственные наименования. Настоятельно рекомендуется обратить внимание на то, что:
- Средства общего действия используются внутрь. В их числе находится Флуконазол, Итраконазол.
- Для восстановления оптимальной микрофлоры после подобного курса используют эубиотики. Они включают полезные лактобактерии, необходимые для восстановления микрофлоры влагалища.
- В случае синхронного поражения влагалища и кишечника целесообразно использовать витаминные компоненты категории В, поливитаминные комплексы.
Важно, чтобы кандидоз пролечивался не только женщиной, но и ее половым партнером. В противном случае вероятен рецидив патологического состояния и повторное появление выделений из влагалища, боли в области клитора.
Дополнительно о лечении
Восстановительный курс при дисбактеориозе влагалища подразумевает устранение патогенных микроорганизмов. Для этого используются суппозитории, которые включают в себя антибиотические наименования и антисептические составляющие. Кроме этого, целесообразным является применение препаратов, содержащих бифидобактерии, потому что они способствуют повышению кислотности среды в области влагалища. Это естественным образом увеличивает степень его сопротивляемости.
Отдельное внимание уделяется рациону, потому что он должен быть полноценным: включать в себя витаминные компоненты, белки, жиры и углеводы, а также клетчатку и все остальное, что необходимо для нормальной работы женского организма. Представленная диета должна согласовываться одновременно с гинекологом и диетологом.
Рассказывая же о том, как лечится цервицит, специалисты обращают внимание на важность ликвидации основных патологий – обменных, иммунных и других нарушений. По мнению специалистов, терапия должна осуществляться следующим образом:
- применение антибактериальных, противовирусных препаратов;
- кандидозный цервицит подразумевает применение Флуконазола;
- местные средства могут выпускаться в виде мазей и суппозиториев;
- наиболее длительным лечение оказывается при вирусных формах цервицита – используются иммунные стимуляторы, витамины, противовирусные наименования.
При развитии хронической стадии гинекологи могут настаивать на хирургическом лечении – крио- и лазеротерапии, использовании других методик. Для их применения обязательным условием следует считать отсутствие инфекционного поражения. Учитывая все это, а также вероятность развития осложнений, настоятельно рекомендуется, как можно раньше начинать лечение при выделениях из влагалища, болях в области клитора.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter, и мы все исправим!
белые выделения из клитотора комками

Клитор представляет собой непарный половой орган, состоит из головки, тела и двух ножек, выделяться из которых у некоторых женщин может лишь часть тела. Она обычно прикрыта кожной складкой. Учитывая строение данного органа и его особенности, можно с уверенностью говорить о том, что каких-либо выделений (экскреции) из него быть не может. Именно поэтому, говоря о подобных процессах женской половой системы, было бы корректно говорить про выделения из влагалища. Они могут провоцировать зуд и другие неприятные симптомы.
Коротко о выделениях
У девушек до 16-18 лет подобные процессы являются более обильными, чем у представительниц женского пола, уже достигших репродуктивного возраста. Говоря об этом, гинекологи обращают внимание на то, что:
- формирование и начало стабилизации гормонального фона всегда связано с более активными выделениями из влагалища;
- у женщин средней возрастной категории представленный процесс завершен, а потому появление экскреции связано с этапами менструального цикла (до и после него);
- в норме выделения позволяют вывести из влагалища нежелательные микроорганизмы, поддерживая слабокислую среду;
- белые выделения могут считаться нормой, если не имеют запаха, не провоцируют раздражений.
Понятие нормы
Отделяемое не является признаком патологии, если у него отсутствует цвет. Чаще всего выделениям из клитора (а точнее из влагалища) характерна прозрачность, но по оценкам гинекологов могут встречаться такие оттенки, как кремовый, белый и слабо желтоватый. У нормальной экскреции должен отсутствовать запах, а консистенция должна оставаться водянистой, жидкой, не густой.
В середине менструального цикла у женщины появляются прозрачные тянущиеся слизистые выделения, также являющиеся признаком нормы. К слову, в течение суток не должно выделяться больше одной чайной ложки «секрета». Количество может увеличиваться перед наступлением менструации, во время сексуального возбуждения и после совершенного полового акта. Учитывая все это, если на клиторе или половых губах заметны белые выделения (тем более комочками), это является симптомом гинекологических заболеваний.
Признаки патологии
На какое-либо гинекологическое заболевание, гормональный сбой указывает ряд характерных особенностей выделений:
- белые, имеющие творожистую консистенцию;
- обильные – больше одной чайной ложки в течение суток;
- пенистые;
- изменение оттенка: коричневый, зеленый, желтоватый;
- присоединение гнилостного запаха, тухлого, рыбы, лука;
- сухость, связанная с наружными половыми органами.
Если выделения из влагалища идентифицируются комочками – это также тревожный признак.
Помимо этого, гинекологи указывают на жжение и зуд, боль в процессе мочеиспускания, как на ничуть не менее тревожные клинические проявления. В каждом из представленных случаев можно заподозрить целый ряд заболеваний: молочницу, дисбактериоз, цервицит.
Молочница (кандидоз)
Кандидоз половых органов формируется вследствие массированного применения антибактериальных или гормональных лекарственных средств. Подобные процессы у женщин могут отмечаться во время беременности, вследствие дисбактериоза кишечника или сахарного диабета. Белый или творожистый комок может появиться по причине сахарного диабета, ВИЧ и других инфекций, подавляющих иммунную систему.

Экскреция может развиться на фоне:
- частого спринцевания, подавляющего микрофлору влагалища;
- ношения ненатурального нижнего белья – тесного, сделанного из синтетических материалов;
- продолжительного неблагоприятного влияния некоторых факторов, допустим, работы в теплом влажном помещении, на производстве.
Специфичными симптомами являются белесые выделения с творожистыми вкраплениями, появляющиеся вне зависимости от этапа менструального цикла, полового возбуждения. Им характерен неприятный и резкий кислый запах. Женщина испытывает жалобы на жжение, зуд в интимной области. Кроме того, проявляются боли в процессе мочеиспускания, сексуального акта.
Для идентификации кандидоза гинеколог осматривает оболочку половых органов. Далее потребуется сдать анализы на бактериальный посев, выделения из влагалища и пройти некоторые другие проверки. После подтверждения диагноза назначается соответствующий восстановительный курс, в результате которого женщина не будет испытывать жалоб на сгусток и другие типы экскреции.
Дисбактериоз (бактериальный вагиноз)
Данная патология развивается на фоне преобладания болезнетворных бактериальных компонентов над полезными лактобактериями. Таким образом, это не венерическое заболевание, а инфекционная патология. Факторами развития вагиноза следует считать усугубление иммунного статуса, кишечную форму дисбактериоза, некорректный рацион (отсутствие или незначительное количество кисломолочных наименований).
Бактериальный вагиноз развивается вследствие перманентного ношения синтетического нижнего белья, что формирует оптимальные условия для увеличения популяции отрицательных микроорганизмов. Клиническими признаками дисбактериоза гинекологи называют существенное жжение в интимной области, жидкие белесые экскреции (имеющие серый оттенок) и характерный рыбный запах. Рассказывая о диагностике заболевания, гинекологи обращают внимание на следующие мероприятия:
- осуществление осмотра с взятием выделений из влагалища (принимается во внимание задненижний свод);
- повышенная степень кислотности – от 4.5%;
- положительное аминотестирование;
- присутствие эпителиальных клеток, по всей поверхности которых располагаются микробные компоненты.
Осуществление какой-либо одной из представленных проверок для идентификации бактериального вагиноза как причины белой экскреции, окажется недостаточным.
Цервицит
Еще одной причиной выделения из влагалища следует считать цервицит. Речь идет о воспалительном процессе во влагалищном маточном сегменте. Причиной данной патологии может оказаться неспецифическая инфекция (паразитарная, протозойная, например, амебиаз). Формированию данного процесса могут способствовать такие факторы, как травмы шейки матки во время родов, при выскабливаниях в рамках диагностических мероприятий.
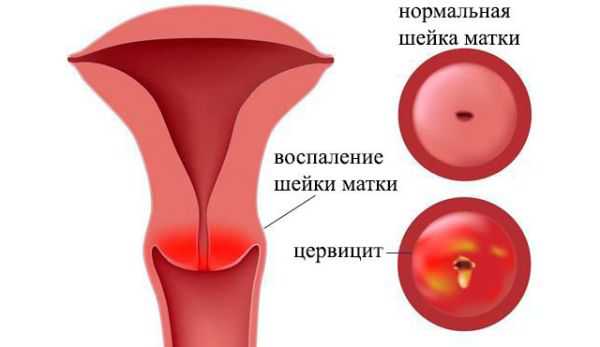
Цервицит может развиться вследствие прерывания беременности, использования внутриматочной спирали (ее установки и удаления). Ничуть не менее вероятными факторами специалисты называют наличие рубцовых деформаций, доброкачественные формирования в области шейки матки, усугубление иммунного статуса.
Данная патология может встречаться в нескольких формах: острой, хронической, по степени поражения – очаговой, диффузной. Однако гинекологи обращают внимание на некоторые общие клинические проявления:
- наличие белых выделений, которые при усугублении цервицита могут стать слизистыми, гнойными;
- зуд и жжение, вследствие которого постоянно будут чесаться половые органы;
- тупая боль в нижней области живота, проявляющаяся реже всего.
Следует понимать, что цервицит обычно сопровождается другими патологиями – воспалениями, кандидозом. К тому же, ему свойственна трансформация в затяжное хроническое течение, если достаточно долго будет отсутствовать адекватная терапия. Так, в 2-3% случаев воспалительный алгоритм при выделениях из влагалища распространяется на окружающие тканевые покровы, железы. Вследствие чего формируются инфильтраты, кисты и даже уплотнение шейки матки.
Лечение молочницы
Рассматривать восстановительный курс в каждом из представленных выше случаев настоятельно рекомендуется в отдельном порядке. Говоря о лечении кандидоза, обращают внимание на целесообразность применения местных и общих методик. Выбор конкретной тактики идентифицируется в зависимости от степени тяжести течения молочницы, обилия выделений из влагалища.
Местная терапия обеспечивается за счет вагинальных суппозиториев и таблеток, мазей с наличием в них противогрибковых наименований.
Так, если у женщины чешется в области клитора, появляется экскреция, чаще всего назначается Клотримазол, Нистатин, Миконазол и другие лекарственные наименования. Настоятельно рекомендуется обратить внимание на то, что:
- Средства общего действия используются внутрь. В их числе находится Флуконазол, Итраконазол.
- Для восстановления оптимальной микрофлоры после подобного курса используют эубиотики. Они включают полезные лактобактерии, необходимые для восстановления микрофлоры влагалища.
- В случае синхронного поражения влагалища и кишечника целесообразно использовать витаминные компоненты категории В, поливитаминные комплексы.
Важно, чтобы кандидоз пролечивался не только женщиной, но и ее половым партнером. В противном случае вероятен рецидив патологического состояния и повторное появление выделений из влагалища, боли в области клитора.
Дополнительно о лечении
Восстановительный курс при дисбактеориозе влагалища подразумевает устранение патогенных микроорганизмов. Для этого используются суппозитории, которые включают в себя антибиотические наименования и антисептические составляющие. Кроме этого, целесообразным является применение препаратов, содержащих бифидобактерии, потому что они способствуют повышению кислотности среды в области влагалища. Это естественным образом увеличивает степень его сопротивляемости.
Отдельное внимание уделяется рациону, потому что он должен быть полноценным: включать в себя витаминные компоненты, белки, жиры и углеводы, а также клетчатку и все остальное, что необходимо для нормальной работы женского организма. Представленная диета должна согласовываться одновременно с гинекологом и диетологом.
Рассказывая же о том, как лечится цервицит, специалисты обращают внимание на важность ликвидации основных патологий – обменных, иммунных и других нарушений. По мнению специалистов, терапия должна осуществляться следующим образом:
- применение антибактериальных, противовирусных препаратов;
- кандидозный цервицит подразумевает применение Флуконазола;
- местные средства могут выпускаться в виде мазей и суппозиториев;
- наиболее длительным лечение оказывается при вирусных формах цервицита – используются иммунные стимуляторы, витамины, противовирусные наименования.
При развитии хронической стадии гинекологи могут настаивать на хирургическом лечении – крио- и лазеротерапии, использовании других методик. Для их применения обязательным условием следует считать отсутствие инфекционного поражения. Учитывая все это, а также вероятность развития осложнений, настоятельно рекомендуется, как можно раньше начинать лечение при выделениях из влагалища, болях в области клитора.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter, и мы все исправим!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе