 [Аппендицит узи брюшной полости]
[Аппендицит узи брюшной полости]
УЗИ аппендицита
В медицине существует понятие «острого живота» — собирательное название различных видов хирургических патологий, к которым относят и аппендицит. При подозрении на аппендицит требуются ургентная диагностика и вмешательство. Среди наиболее часто применяемых методов диагностики аппендикса при подозрении на аппендицит — УЗИ органов брюшной полости. УЗИ аппендицита является наиболее предпочтительным методом исследования благодаря его неинвазивности и информативности.
Диагностика аппендицита вызывает определенные трудности. Они связаны с положением аппендикса в брюшной полости, которое может быть различным. В подавляющем большинстве случаев аппендикс расположен в правой нижней части живота, но в некоторых случаях (при длинной брыжейке — пленке, прикрепляющей аппендикс к другим органам внутри брюшной полости) он может сдвигаться. На расположение аппендикса может оказывать существенное влияние и длина самого аппендикса — чем он длиннее, тем ниже он может опускаться.
Другие воспалительные процессы в брюшной полости могут давать такие же признаки, что и острый аппендицит. Именно поэтому для диагностики аппендицита во многих случаях применяют несколько методов исследования аппендикса, среди которых первое место отводится УЗИ аппендицита.
Показания к УЗИ аппендицита
Основная цель проведения процедуры УЗИ аппендикса — подтверждение или опровержение диагноза «острый аппендицит», а также выявление заболеваний и патологических состояний (в случае опровержения диагноза), имеющих сходную с аппендицитом симптоматику.
Среди показаний к проведению УЗИ диагностики аппендицита:
- Возникновение болей в верхней части живота, острых и непроходящих;
- Симптомы функциональных нарушений в работе желчного пузыря;
- Ощущение пациентом тяжести в области правого подреберья;
- Возникновение болей опоясывающего характера;
- Подозрения на попадание в брюшную полость инородного тела;
- Тошнота и рвота, сопровождаемые повышением температуры;
- Наличие нечетко локализованной боли в области живота.
Среди показаний к проведению УЗИ диагностики на аппендицит — подозрения на наличие заболеваний, которые могут давать сходные с аппендицитом симптомы:
- Дивертикулы Меккеля — выпячивание стенки кишки, расположенное в непосредственной близости от аппендикса;
- Воспалительные заболевания тазовых органов у женщин. Наиболее часто — воспаление яичников или фаллопиевой трубы, находящихся рядом с аппендиксом;
- Воспалительные заболевания органов брюшной полости. Среди наиболее часто встречающихся из тех, которые имеют сходные с аппендицитом признаки — язва двенадцатиперстной кишки и абсцесс печени;
- Заболевания почек. Правая почка расположена очень близко к аппендиксу, поэтому при возникновении воспалительных процессов в ней проявляющиеся симптомы могут быть сходны с симптомами аппендицита.
Противопоказания
Поскольку процедура УЗИ диагностики аппендицита безболезненна и неинвазивна, абсолютных противопоказаний к ее проведению нет. Но существуют относительные противопоказания к УЗИ аппендикса, среди которых беременность, прием определенных групп медицинских препаратов, специфические патологии. Если УЗИ аппендицита вам противопоказано, врач назначит другие, не менее эффективные методы исследования аппендикса.
Ход УЗИ аппендицита
В большинстве случаев процедура УЗИ аппендицита проводится ургентно, поэтому ни о какой предварительной подготовке к УЗИ диагностике аппендикса речь не идет. Больному необходимо предоставить врачу беспрепятственный доступ к обследуемой при УЗИ области, освободив ее от одежды. Пациент для УЗИ аппендикса укладывается на кушетку в положение лежа на спине. На область живота врач наносит специальный гель для УЗИ, способствующий лучшему проникновению ультразвуковых волн, а потом устанавливает датчик. Изображение обследуемой при УЗИ области появляется на экране. Процедура исследования при УЗИ аппендикса у взрослых и детей состоит из нескольких этапов:
- Осмотра верхней части слепой кишки;
- Поиска выше расположения подвздошных сосудов;
- Осмотра илиакальной мышцы;
- Осмотра пространства за подвздошной кишкой (ее терминальным отделом);
- Осмотра пространства за слепой кишкой;
- Осмотра области правого яичника, малого таза, дуглассова пространства.
По результатам УЗИ врач оценивает состояние аппендикса.
К признакам нормального аппендикса в результатах УЗИ аппендицита относятся:
- Трубчатая и в большинстве случаев изогнутая структура из нескольких слоев;
- Слепое окончание;
- Круглый поперечник;
- Отсутствие содержимого и перистальтики;
- Толщина стенок около трех миллиметров, диаметр — до шести миллиметров.
К признакам воспаленного аппендикса в результатах УЗИ аппендицита относят:
- Трубчатая структура со слепым концом;
- Похожее на мишень поперечное сечение;
-
Невозможность компрессии;
- Толщина стенок более трех миллиметров, диаметр более шести миллиметров.
К признакам перфорированного аппендикса в результатах УЗИ аппендицита относят:
- Неравномерное утолщение стенок со слоистой и прерывистой структурой;
- Воспаление сальника, сопровождаемое повышением эхогенности;
- Наличие жидкости в области отростка;
- Наличие в полости живота свободной жидкости;
- Абсцессы в кишечных петлях.
Для подтверждения диагноза «острый аппендицит» в дополнение к УЗИ в то же время могут проводиться и другие исследования, среди которых:
- Анализ крови. Поводится для подсчета белых клеток крови — лейкоцитов. При развитии воспалительного процесса в организме их количество значительно увеличивается. К увеличению их количества может приводить любая попавшая в организм инфекция, поэтому этот признак указывает на аппендицит косвенно. Проводится в дополнение к УЗИ;
- Анализ мочи. Микроскопия мочи проводится для обнаружения эритроцитов и лейкоцитов в моче. Исследование помогает не только косвенно подтвердить острый аппендицит, но также и выявить ряд заболеваний, которые имеют сходную с аппендицитом симптоматику. Дополнительная к УЗИ процедура;
- Рентгеновское исследование. Данный вид диагностики дает возможность выявить копролит (затвердевшую субстанцию, которая закупоривает выход из аппендикса), который мог стать причиной развития аппендицита. Исследование является дополнением к УЗИ;
- Компьютерная томография. Применяется исследование в качестве дополнительного к УЗИ метода, который позволяет исключить другие заболевания таза и брюшной полости, сходные с аппендицитом по признакам;
- Лапараскопия. Исследование представляет собой хирургическую процедуру, которая дает возможность визуализировать органы брюшной полости и таза, а также аппендиксс максимальной точностью. Используется в тех случаях, когда результатов УЗИ аппендицита недостаточно для постановки диагноза.
Где сделать УЗИ аппендицита?
Получить качественные диагностические услуги Вы можете в сети наших клиник. Все клиники оснащены современным оборудованием, которое дает возможность получать максимально точные и быстрые результаты исследований. Наши сотрудники — квалифицированные диагносты, которые имеют большой опыт работы в данном направлении.
Обращаясь к нам, Вы гарантировано получаете высокий уровень обслуживания, приемлемый уровень цен, внимательное отношение и индивидуальный подход. Все процедуры проходят в комфортной для пациента атмосфере с соблюдением конфиденциальности.
Цена УЗИ аппендицита
Записаться на консультацию или исследование можно по телефону — на Ваши вопросы ответит наш консультант, который также посоветует Вам клинику нашей сети, расположенную в непосредственной близости от Вашего дома.
Ультразвуковая диагностика (УЗИ)
УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка)
Звоните и записывайтесь на прием в любое время по телефону 8 (495) 432-06-70
или
Особенности проведения УЗИ аппендицита
Сильные боли в животе могут возникать по разным причинам. Когда воспаляется червеобразный отросток, человек ощущает острые болезненные ощущения в правой стороне живота. Такой воспалительный процесс называется аппендицитом, а сам отросток – аппендиксом. Определить подобное состояние, порой, бывает трудно. Только опытный врач может понять причину таких болей. УЗИ аппендицита – это простой и доступный способ определения воспаления аппендикса. Ультразвуковое исследование дает медикам возможность оценить состояние внутренних органов, рассмотреть патологический очаг и выяснить причину болей в животе.
Преимущества ультразвука
Обследование ультразвуком хорошо воспринимается людьми и не вызывает страха и недоверия. УЗИ аппендикса имеет преимущества перед другими способами диагностики:
- процедура занимает 10-30 минут. Данные, полученные в ходе обследования, обрабатываются быстро, и заключение выдается немедленно;
- осмотр неинвазивен и безболезнен. При острых болях у детей – это большой плюс;
- отсутствие облучающего момента;
- метод способен выявить другие нарушения в организме;
- сканирование может проводиться несколько раз по необходимости.
Симптомы
Откуда исходит боль, понять сначала трудно. Ее локализация не определяется, она как будто перемещается по брюшной полости. Болевое ощущение может появляться в области пупка справа, в районе желудка вверху, потом смещаться вниз. Человек с трудом передвигается, так как при шевелении боль резко усиливается. Она бывает глухой и едва ноющей, потом переходит в режущую и невыносимую.
По прошествии нескольких часов, боль становится настолько нестерпимой, что человек принимает позу эмбриона, сворачивается калачиком. Передвижение становится невозможным. Ко всему присоединяется пищеварительное расстройство. На этот момент становится понятна локализация боли – она четко фиксируется в животе справа. Для начала заболевания характерно повышение температуры до 38 градусов, а также тошнота и рвота. Температура может упасть до нормальной, но потом вновь подняться до 40 градусов, что предшествует прорыву гноя, а это очень опасно. Такова стандартная картина прогрессии аппендицита.
Как диагностировать дома
Заподозрив аппендицит у близкого человека, не стоит впадать в панику. До приезда врачей можно попробовать определить по виду проявлений признаки аппендицита. Для этого следует проделать несколько манипуляций:
- человек может спокойно лежать на правом боку, согнув ноги, в этой «детской» позе боль прекращается. Если положить больного на левый бок и попросить разогнуть ноги, она вернется, это говорит о воспалении аппендикса;
- нет возможности кашлянуть без нарастания боли ;
- при постукивании по правой части живота снизу ощущается боль;
- если чуть-чуть надавить на болевой участок, а потом отпустить, возникает резкая боль – еще один признак аппендицита.
Определение заболевания у себя или у своих близких, конечно, возможно, но зачастую от оказания немедленной помощи зависит жизнь человека. Значит, тратить драгоценные минуты на самостоятельные манипуляции не надо, требуется срочно вызывать врачей.
В каких случаях не выполняют
Когда проявления недуга в результате обследования очевидны, пациентам назначается УЗИ, поскольку последствия бездействия опасны. Сегодня медики спорят, надо ли назначать УЗ-сканирование всем пациентам с клинической картиной аппендицита или только тем группам граждан, у которых имеется нестандартная картина воспаления. Положение отростка у разных людей имеет индивидуальный характер, поэтому симптоматика затруднена. Больные, относящиеся к группам риска (дети, беременные, пожилые), имеют, как правило, нестандартные симптомы. Не вовремя установленное воспаление отростка чревато серьезными осложнениями, при которых право на существование человека ставится в зависимость от своевременности вмешательства врачей без лишних исследований. В этих обстоятельствах УЗИ не выполняется, поскольку пациенту срочно необходимо оперативное решение проблемы. Если из-за воспаления возник сепсис, перитонит или перфорация аппендикса, немедленно проводится срочная операция.
Покажет УЗИ аппендицит или нет, и как проводится диагностика
Если аппендикс найден благодаря обследованию, но признаки, характерные для аппендицита, не просматриваются, медик ставит предварительный диагноз (аппендицит) под сомнение. Диагностировать аппендицит без обнаружения признаков воспаления нельзя. В этих обстоятельствах результат определяется, как отрицательный. Если отросток разорвался, могут быть выявлены следующие показатели разрыва:
- структура имеет слоистый и неравномерный характер;
- плотность и эхогенность сальника повышены из-за возникшего воспаления;
- кишечные петли воспалены (абсцесс).
УЗИ может показывать неоднозначные результаты при нестандартности признаков, и для подтверждения диагноза врач назначает допобследования:
- рентген;
- анализы крови и мочи;
- томографию;
- лапароскопию.
Для проведения такой разновидности УЗИ нет необходимости сидеть на диете, устраивать чистку организма, пить много воды. При подозрении на аппендицит датчик двигается по животу больного, испуская волны высокой частоты, которые отражаются от его органов и выводят на монитор общую картину. При выявлении характера воспаления у взрослых и детей медики применяют способ компрессии с дозированной нагрузкой. Врач делает слабые надавливания на анатомическое место аппендикса. При обнаружении отростка врачи обращают внимание на его внешний вид, стенки, размеры и на расположенные рядом органы. Диагноз «аппендицит» выставляется, когда проверка дает картину изменений:
- стенки толще нормы. Норма – менее 3 мм;
- увеличен диаметр (норма – до 6 мм);
- повышенная эхогенность.
Прободение аппендикса имеет показатели:
- стенки неравномерны по толщине;
- слоистость;
- наличие жидкости в аппендиксе и брюшной полости;
- сальник воспален.
Особенности исследования у женщин
Особенности физиологии женского организма затрудняют выяснение у пациентки, страдающей от боли в животе, воспаление аппендикса. При обследовании симптомы воспаления аппендикса очень похожи на проявление «женских» болезней, например, на внематочную беременность, или проявления аппендицита можно спутать с воспалением придатков. Женщины чаще страдают от этого заболевания, чем мужчины. ЖКТ (желудочно-кишечный тракт) женщины почти вплотную прилегает к органам репродукции. Ежемесячные усиления кровообращения вызывают увеличение объема матки. Матка, увеличиваясь, давит на ближайшие органы. Аппендикс тоже подвергается давлению. От воздействия со стороны матки и может развиться воспаление. Осмотр ультразвуком обычно проводится через брюшную стенку, но определить аппендицит у женщины по УЗИ достоверно можно с помощью и трансвагинального обследования. Дело в том, что симптомы аппендицита похожи у женщин на болезни кишечника и репродуктивных составляющих, которые находятся рядом с воспаленным органом.
Беременных
Увидеть аппендицит у женщины, вынашивающей ребенка, сложно, поскольку растущий внутри малыш давит на все органы, в том числе и на аппендикс. Это снижает снабжение органов кровью и создает благоприятную обстановку для развития инфекции. Будущие матери должны обязательно пройти проверку на аппендицит, так как 3-3,5% больных этим недугом составляют женщины, вынашивающие дитя. По общепринятому положению, воспаление аппендикса происходит из-за забивания расстояния между ним и слепой кишкой. Копролиты (мелкие каловые камешки) закрывают это пространство, чем провоцируют отекание и воспаление. Увеличивающаяся матка растет и занимает в малом тазу все больше и больше места. Она препятствует нормальному кровообращению в отростке и вызывает его воспаление.
В педиатрии
Опасной можно назвать ситуацию, когда у ребенка возникает подозрение на воспаление аппендикса. Малыш не может рассказать, где и что его беспокоит. Дети плачут и капризничают, ложатся в позу эмбриона, так, как подсказывает им сама природа. Причиной таких проявлений у детей может быть простуда, ангина или заболевание, связанное с вирусом. Особенностью аппендицитных проблем у маленьких пациентов является то, что попутно возникают проблемы и в других органах. Родители теряются и не могут определиться, что же болит у их дитя. В «детском» случае ультразвуковой анализ состояния ребенка просто необходим. УЗИ аппендикса у ребенка делается через брюшную полость, что не пугает его и не приносит неприятных ощущений. Течение недуга у малышей проходит сложнее и тяжелей. Сначала он выглядит, как обычная простуда, расстройство желудка или ангина. Однако ребенок плачет, морщится от боли, и ничего ему не помогает: ни уговоры, ни пилюли. Реагировать надо быстро, поскольку воспаление у малышей развивается стремительно. УЗИ прояснит картину, медики вынесут вердикт по состоянию аппендикса. Установление причины болей у ребенка в животе требует собранности родителей и их оперативности.
Сколько стоит
Любая городская или районная поликлиника предоставляет больным возможность обследоваться с помощью УЗИ. Частные медицинские центры и организации проводят подобные осмотры, в среднем, за 800 рублей.
Нормы и расшифровка результатов
В ходе проведения УЗИ при болезненных симптомах монитор показывает однозначную картину: увеличение воспаленного отростка, окруженного экссудатом. Врач сравнивает полученные данные с установленными нормами. Здоровый аппендикс выглядит следующим образом:
- изогнутый, консистенция – трубчатая;
- сечение – круглое;
- окончание – слепое;
- толщина стенок – до 3 мм;
- диаметр – до 6 мм (максимум – 7 мм);
- сокращений стенок нет.
Воспаленный аппендикс имеет признаки:
- структура трубчатая. Окончание – слепое;
- сечение напоминает мишень;
- толщина стенок и диаметр увеличены;
- возможно присутствие калового камня в просвете (1 см).
Бывают случаи, когда аппендикс имеет установленные нормативные показатели, а боли присутствуют, тогда их причину врачи ищут в пороках других органов.
Прободенный и воспаленный аппендикс
Аппендикс прободенного типа имеет прерывистую структуру в виде слоев. Стенки его утолщены неравномерно. Эхогенность находящейся вокруг него жидкости повышена. Ее окружает воспаленный сальник. В кишечных петлях наблюдаются абсцессы.
Воспаленный аппендикс в сечении напоминает мишень. Он наполнен воздухом, который при нажатии не выходит. Присуща трубчатость. Оканчивается слепо. Толщина стенок – больше 3 мм, а диаметр превышает 6 мм. Постановка диагноза «аппендицит» может осложняться наличием в кишечнике газов, поэтому, если осмотр пациента имеет плановый характер, он должен это учитывать и не употреблять накануне продукты, вызывающие газообразование.
Диагностика аппендицита
Диагностика аппендицита показана любому пациенту, у которого наблюдаются симптомы острого или хронического воспалительного процесса в червеобразном отростке, а также в случаях возникновения у гастроэнтеролога подозрений по поводу наличия этого патологического процесса.
Подозрения воспаления в аппендиксе могут возникнуть уже на начальных этапах развития такого расстройства, поскольку есть несколько клинических проявлений, характерных именно для этого недуга. К ним можно отнести – интенсивные и длительные боли в правой подвздошной области, возрастание показателей температуры тела, тошноту и рвоту, не приносящую облегчения, а также диспепсические расстройства и признаки интоксикации.
Установлением правильного диагноза занимается хирург. Диагностика состоит из следующих этапов:
- осмотра пациента;
- пальпации передней стенки брюшной полости;
- лабораторных исследований;
- выполнения инструментального обследования;
- диагностической лапароскопии.
На каждом шаге диагностики клиницисты регистрируют отклонения от нормы и на основании изучения всех данных ставят окончательный диагноз. Кроме этого, врачам очень важно дифференцировать такое расстройство от других заболеваний, которые могут иметь похожее клиническое проявление.
При поступлении пациента на приём, первое, что необходимо сделать специалисту – это провести осмотр больного. Опытные клиницисты могут заподозрить наличие воспалительного процесса в придатке слепой кишки даже по позе, в которой сидит пациент.
Боль справа внизу живота вынуждает держать тело в постоянном напряжении, аккуратно садиться и переносить тяжесть тела на правую сторону. Физикальный осмотр осуществляется в горизонтальном положении. Уже то, как пациент ложится на кушетку, подталкивает врача на подозрение об аппендиците. Человек по инерции сразу же подтягивает ноги к животу, чтобы хоть немного уменьшить проявление болевых ощущений.
После того как пациент лёг, врач приступает к пальпации живота – это основная методика, которая может помочь удостовериться в своих предположениях относительно аппендицита. Ощупывание всегда начинается с противоположной стороны от места локализации болевых ощущений и постепенно переходит на правую сторону. При этом врач следит за реакцией пациента и выслушивает его жалобы относительно ощущений. Над местом локализации аппендикса всегда отмечается напряжение мышц.
Поскольку болевой синдром – это основной признак воспаления придатка слепой кишки, то он имеет несколько характерных черт. Например, отмечается усиление болезненности при положении лёжа на левом боку, в то время как на правом боль может полностью отсутствовать. Также специалист может попросить пациента попрыгать или покашлять. В таких ситуациях также происходит усиление болевых ощущений.
Помимо этого, очень важную роль в установлении правильного диагноза играет опрос пациента. Хирург или гастроэнтеролог может задать такие вопросы, как:
- в какой области болит живот. При этом доктор просит пациента самостоятельно указать на зону болевых ощущений;
- как долго человека тревожит боль;
- по шкале от одного до десяти, как пациент может оценить интенсивность проявления боли;
- какие ещё изменения самочувствия тревожат пациента;
- когда в последний раз ел пациент и что именно;
- удаляли ли пациенту аппендикс.
Последняя врачебная мера, как определить аппендицит – это изучение истории болезни и анамнеза жизни пациента. Это даст возможность выявить причины формирования такого заболевания, которыми наиболее часто является закупорка прохода аппендикса или влияние патологических микроорганизмов.
Лабораторные исследования крови, мочи и каловых масс – это очень важная часть диагностических мероприятий, которая направлена на установление причин возникновения воспалительного процесса и подтверждения его наличия.
К лабораторным исследованиям можно отнести:
- клинический анализ крови – при этом обнаруживается повышенный уровень лейкоцитов и СОЭ, а это основной признак протекания у человека патологического процесса;
- общий анализ мочи – при остром аппендиците в моче могут выявлять эритроциты, которых в норме быть не должно. Кроме этого, такое исследование направлено на контроль над функционированием мочевыделительной системы;
- биохимию крови – для обнаружения возможного поражения других органов, например, печени, поджелудочной железы или почек. В большинстве случаев, такой анализ крови при аппендиците способен указать на развитие осложнений этого недуга;
- микроскопическое изучение каловых масс – для выявления непереваренных частичек пищи, большого количества жира и фрагментов грубых пищевых волокон.
Среди широкого спектра способов, как распознать аппендицит, на первое место выходят именно инструментальные обследования пациента. Это объясняется тем, что вышеуказанные лабораторные диагностические мероприятия указывают на наличие воспаления червеобразного отростка лишь в половине случаев ярко выраженных признаков.
Самое первое обследование при подозрении на аппендицит – это УЗИ органов брюшной полости, которое заменило рентгенографию с использованием контрастного вещества. Точность такой процедуры составляет 90%.
Преимуществом такого метода является неинвазивность, отчего его не запрещается проводить детям и женщинам в период вынашивания ребёнка, а также быстрота осуществления. Основная отрицательная черта – результат обследования зависит от врача. От опыта врача, расшифровывающего результаты такого обследования, зависит установление правильного диагноза.
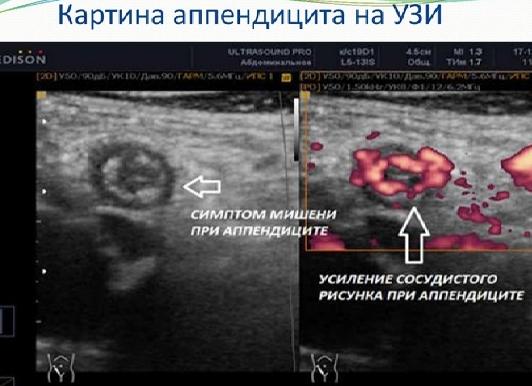
Характерными признаками аппендицита на УЗИ являются:
- увеличение диаметра придатка слепой кишки более чем на семь сантиметров;
- утолщение стенки этого органа свыше трёх сантиметров;
- повышенная эхогенность жировой клетчатки, которая окружает отросток.
Стоит отметить, что при помощи такой процедуры можно выявить аппендицит лишь в половине случаев. Это обуславливается быстрым развитием воспаления в придатке, которое за несколько суток может перейти в гангренозную форму с излитием гнойной жидкости аппендикса в брюшину. В таких ситуациях силуэт аппендикса на УЗИ будет размыт.
КТ и МРТ – это две основных процедуры, которые предоставляют врачу более полную информацию об аппендиксе. КТ даёт возможность получить изображение поражённого органа в разрезе, отчего можно изучить каждый миллиметр строения аппендикса. Основной недостаток – облучение организма.
В МРТ, так же как и КТ, применяется принцип сканирования человеческого организма с получением послойной картинки необходимого органа. Преимуществом МРТ перед КТ считается замена опасных Х-лучей, применяемых в предыдущем обследовании, радиоволнами. Именно это позволяет диагностировать аппендицит даже у детей и беременных женщин. Кроме этого, МРТ – это более чувствительная методика, позволяющая получать контрастное изображение. Недостаток – процедура длится дольше, нежели рентгенография или КТ. Подавляющее количество докторов со всего мира по праву считают МРТ наиболее эффективным способом определения аппендицита.
Ещё один точный метод обнаружения воспаления червеобразного отростка – диагностическая лапароскопия, которая зачастую переходит в лечебную. Суть процедуры заключается в получении изображения внутренней поверхности органов пищеварительной системы и аппендикса в частности. Осуществляется через небольшие надрезы на передней стенке брюшной полости, через которые вводят эндоскопические инструменты с источником света и видеокамерой на конце.
При помощи подобной процедуры врач видит увеличенные размеры аппендикса и его отёчность. Придаток имеет ярко-красный, а при некоторых формах болезни – зеленоватый оттенок. Также на органе можно увидеть гнойники, признаки разрушения или перфорацию. В 70% случаев диагностическая лапароскопия переходит в лечебную.
Инструментальные методики направлены не только на установление правильного диагноза, но и на осуществление дифференциальной диагностики аппендицита с недугами, имеющими похожую клиническую картину.
Зачастую необходима дифференциация воспаления придатка слепой кишки со следующими болезнями:
- прободением язвы ДПК или желудка;
- острой формой холецистита или панкреатита;
- перекрутом или разрывом кисты яичника;
- мочекаменной болезнью;
- гастроэнтероколитом;
- правосторонней почечной коликой;
- внематочной беременностью;
- острым аднекситом или сальпингитом.
Значительно реже необходимо отличать аппендицит от:
- болезни Крона;
- кишечной непроходимости;
- острого воспаления дивертикула Меккеля;
- мезентериального лимфаденита;
- онкологического поражения слепой или восходящей области ободочной кишки;
- расслоения или разрыва аневризмы брюшного отдела аорты;
- правостороннего базального плеврита;
- инфаркта миокарда;
- острых инфекционных заболеваний.
После того как при помощи комплекса вышеуказанных методов диагностики, выставлен диагноз «аппендицит», пациенту показано выполнение хирургической операции — аппендэктомии, направленной на удаление воспалённого червеобразного отростка.
Аппендицит: узи-диагностика аппендицита
Диагностика УЗИ Аппендицит
Стоимость узи-диагностики аппендицита и правой повздошной области с применением цветного допплеровского картирования составляет 250 гривен.
Аппендикс, или червеобразный отросток, это трубчатая структура, которая берет начало от конца слепой кишки. Конец аппендикса заканчивается слепо. Аппендицит возникает из-за воспаления аппендикса и является одной из самых частых причин острого живота. В настоящей статье мы коснемся возможностей узи диагностики аппендицита.
Когда возникает необходимость в узи аппендикса
Классические признаки аппендицита выявляются у больных приблизительной в 50% случаев. У остальных в той или иной степени симптомы могут быть самыми разнообразными и маскироваться под другие заболевания, или наоборот, у больных с явными симптомами аппендицита его может не быть, а боль и другие проявления вызваны заболеванием другого органа.
В настоящее время в медицине (западной) ведется дискуссия о том, стоит ли делать узи аппендикса всем больным с клиническими признаками или же ограничиться только теми пациентами, у которых картина заболевания отличается от классической.
Дело в том, что существуют особые варианты расположения аппендикса, которые существенно влияют на симптомы у больного. Также существует целая группа пациентов, у которых аппендицит протекает атипично. Это дети, ослабленные больные, беременные женщины и пожилые люди.
В острых случаях, когда возникает опасность таких осложнений аппендицита, как перфорация, гангренизация, развитие перитонита или даже сепсиса, чаще всего оперируют не прибегая ни к каким дополнительным методам исследования, ориентируясь только на клинику. Применение узи могло бы помочь в диагностике острого аппендицита в тех случаях, когда симптомы не выражены, а последствия промедления опасны для здоровья пациента.
Для диагностики аппендицита ранее довольно успешно применялось рентгеновское исследование с барием. С середины 80 гг впервые появились сообщения о диагностике аппендицита при помощи узи. Была описана техника сканирования и появились сведения об узи признаках аппендицита.
Преимущества узи диагностики аппендицита
Точность диагностики аппендицита по узи достигает 90%. При этом узи аппендикса имеет ряд преимуществ. Прежде всего это отсутствие облучения, неинвазивность, быстрота осуществления исследования, доступность (исследование проводится обычным датчиком), дешевизна и возможность выявить другие причины болезненных ощущений в правой подвздошной области. Особенно важно это преимущество у женщин детородного периода и у детей. Узи аппендикса методом выбора для диагностики аппендицита у беременных и детей, так как не несет лучевой нагрузки, как это бывает при компьютерной томографии. Использование узи позволяет сосредоточить внимание именно на той зоне, которая болит. Это особенно важно, когда речь идет об аномалиях положения аппендикса или при выявлении патологии отличной от аппендицита, но дающей сходные признаки.
Единственный недостаток метда – это зависимость от врача. В целом,сравнивая методы диагностики аппендицита, на первом месте по точности стоит компьютерная томография, на втором – узи. Однако быстрота, доступность и дешевизна делают этот метод более привлекательным.
Как проводится узи аппендикса
Для проведения узи аппендикса не требуется дополнительной подготовки. Исследование проводится обычным абдоминальным датчиком через переднюю брюшную стенку. Исключение составляет проведение исследования у женщин с ретроцекальным положением аппендикса. Для лучшей визуализации и для дифференцировки с патологией придатков, исследование проводят трансвагинально.
При исследовании применяют прием, который называется дозированная компрессия. Этот прием состоит в том, что врач осуществляет осторожное надавливание датчиком в проекции аппендикса, чем достигается смещение петель кишечника и удаление из них газа. Это улучшает визуализацию аппендикса.
Основными узи признаками аппендицита являются утолщение стенки червеобразного отростка более 3 мм, увеличение диаметра аппендикса свыше 7 мм. Следующим узи признаком аппендицита считается повышение эхогенности окружающей жировой клетчатки. Важную роль в диагностике аппендицита играет применение техники дуплексного сканирования. Узи признаком аппендицита при дуплексном сканировании является повышение плотности сосудов в стенке аппендикса.
Для нахождения аппендикса при узи используют следующие ориентиры: фиксируют конец слепой кишки, визуализируют большую поясничную мышцу и наружную подвздошную артерию. Дело в том, что даже несмотря на аномалии положения, аппендикс всегда берет начало из слепой кишки, поэтому нахождение ее является важной помощью в поиске узи признаков аппендицита.
Так как точность исследования зависит от телосложения больного, то не всегда удается визуализировать аппендикс. В то же время этот недостаток компенсируется возможностью получить информацию о сосотянии смежных органов, которые могут давать боль. У женщин детородного периода это может быть разрыв кисты яичника, перекрут яичника, аднексит, внематочная беременность. Картину, похожую на аппендицит, может давать воспаление брыжеечных лимфатических узлов – мезентериальный лимфаденит, а также болезнь Крона. Эти состояния также можно диагностировать по узи.
Узи признаки аппендицита достаточно однозначные, однако правильному исследованию может помешать избыточный вес больного и сильное вздутие кишечника.
Хотим подчеркнуть, что использование узи для диагностики аппендицита прежде всего необходимо при длительном болевом синдроме и при отсутствии однозначных клинических признаков аппендицита. Если во время исследования были обнаружены узи признаки аппендицита, это еще не ставит автоматический диагноз. Существуют признаки, которые являются «подозрительными», например пограничный диаметр аппендикса 6 мм и толщина стенки 3 мм. В этих случаях необходимо проведение лабораторных методов исследования и обращение к другим способам визуализации, например к компьютерной томографии.
В любом случае, независимо от наличия явных узи признаков аппендицита или их отсутствия, диагноз выносит врач – хирург, который основывается в своих заключениях на данных узи и других методов исследования.