Органы забрюшинного пространства что входит
Органы забрюшинного пространства что входит
Брюшную полость человека изнутри выстилает тонкая оболочка под названием брюшина, обеспечивающая выделение и всасывание незначительного количества жидкости для лучшей работы всех органов. Однако есть органы, которые эта оболочка не затрагивает: они находятся за брюшиной. Именно поэтому пространство, ограниченное впереди брюшиной, а сзади поясничными мышцами и позвоночником, называется забрюшинным, или ретроперитонеальным. Исследование его с помощью ультразвука часто входит в стандартный протокол и проводится вместе с УЗИ органов брюшной полости.
Немного анатомии
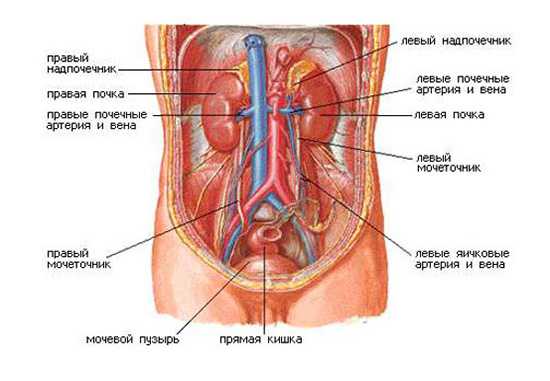
Чтобы понимать, где локализуется ретроперитонеум, необходимо всего лишь знать, где находится поясничная область спины. Теперь можно с точностью назвать органы, расположенные в забрюшинном пространстве:
- почки с мочеточниками;
- надпочечники;
- аорта и нижняя полая вена, проходящие вдоль позвоночника.
Есть органы, которые частично покрыты брюшиной и находятся в брюшной полости, а другим отделом расположены забрюшинно. К таким органам относятся:
- поджелудочная железа;
- двенадцатиперстная кишка;
- часть толстого кишечника: восходящая и нисходящая ободочная кишка.
Помимо органов, забрюшинное пространство заполнено жировой клетчаткой, выполняющей поддерживающую функцию.
Ультразвуковое исследование
УЗИ забрюшинного пространства на сегодняшний день является одним из самых доступных методов диагностики патологии почек, надпочечников. Осмотр сосудов, поджелудочной железы и кишечника входит в исследование органов брюшной полости, однако по экстренным показаниям можно делать сонографию любой структуры, патологию которой подозревает врач, вплоть до мягких тканей поясничной области при подозрении на наличие гематомы. Ретроперитонеум осматривают по следующим показаниям:
- Исследование мочевой системы:
- болевой синдром;
- изменения в анализах мочи;
- нарушение мочеиспускания;
- повышение давления;
- воспалительные процессы;
- травма;
- Осмотр брюшного отдела аорты:
- подозрение на аневризму;
- ослабление пульса на сосудах дог;
- Исследование надпочечников:
- подозрение на опухоль;
- признаки эндокринной патологии.
Подготовка к УЗИ
В зависимости от того, на какой орган или систему необходимо сделать акцент, подготовка к процедуре несколько отличается.
Общим является то, что с собой необходимо взять пелёнку, на которой можно будет лежать во время процедуры и вытереть остатки геля после неё. В некоторых медицинских организациях предоставляют одноразовые пелёнки, однако своё полотенце взять стоит, чтобы вытереться. Необходимо учесть, что влажные салфетки не очень хорошо применять в данном случае, так как они плохо собирают гель, который остаётся на коже.
Мочевая система
Особых подготовительных мероприятий не требуется. Однако следует обратить внимание на питьевой режим: не следует много пить перед УЗИ, так как это спровоцирует активную работу почек и может привести к неправильной интерпретации некоторых показателей при осмотре. Например, может немного расширится лоханка почки, по которой собирается моча из почки в мочеточник и далее в мочевой пузырь.
Расширенная лоханка почки может говорить о наличии патологии или о нормальном физиологическом процессе.
Надпочечники
Они представляют собой парный эндокринный орган, расположенный у верхних полюсов почек. Ткань надпочечников при УЗИ практически не видна, поэтому врач визуально оценивает зону их расположения, в которой достаточно чётко определяются какие-либо дополнительные образования, если они есть.
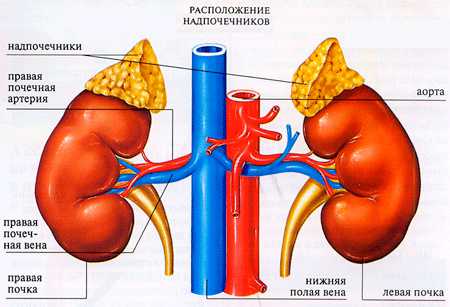
Зона правого надпочечника видна лучше, а зону левого визуализировать сложнее. Это связано с особенностью анатомического расположения самих надпочечников и соседних органов. К левому надпочечнику прилежит желудок, поэтому исследование проводится натощак.
Натощак – это значит, что нельзя кушать и пить за 8 часов до исследования, потому что и твёрдая, и жидкая пища будут мешать осмотру.
Аорта и нижняя полая вена
Для осмотра сосудов необходима диета с исключением продуктов, способствующих брожению и газообразованию в кишечнике, а также приём таких медикаментов, как:
- активированный уголь или другие энтеросорбентоы;
- ферментные препараты, например, Мезим, Фестал, Панкреатин и другие;
- ветрогонные средства: Симетикон и его аналоги.
Проведение ультразвукового исследования забрюшинного пространства
Перед началом осмотра необходимо освободить от одежды область исследования, лечь на кушетку, предварительно застеленную пелёнкой, и выполнять указания специалиста, который нанесёт гель на область исследования или непосредственно на датчик и приступит к осмотру.
Нужно быть готовым к тому, что за время осмотра придётся несколько раз менять положение тела. Если аорту можно исследовать в положении лёжа на спине, то почки и надпочечники необходимо осмотреть со всех сторон, то есть в положении лёжа на спине, на боку, на животе, сидя и стоя.
Нормальные показатели и наиболее частая патология
Качественное исследование забрюшинного пространства с помощью ультразвука невозможно без определения нормы.
Почки
Форма нормальной почки овальная или бобовидная, контур чёткий и ровный, иногда волнистый. Продольный размер не должен превышать 12 см и быть менее, чем 10 см. Однако размер почек зависит от конституциональных особенностей человека и от рода его деятельности, например, у профессиональных спортсменов почки могут быть больше.
Эхоструктура должна быть однородной, эхогенность средней или нормальной, то есть паренхима почки чуть темнее печени при УЗИ. Центр почки наоборот, выглядит белым.
Диффузные изменения почек
Происходит изменение эхоструктуры и эхогенности паренхимы одной или обеих почек.
 Пиелонефрит. При остром процессе почка будет увеличена, она становится более тёмной, что говорит о воспалительном отёке её тканей. Может наблюдаться расширение лоханки с мутным содержимым. Этот процесс может распространяться на клетчатку всего забрюшинного пространства, что может привести к плачевному состоянию. Хронический процесс не имеет специфических признаков на УЗИ.
Пиелонефрит. При остром процессе почка будет увеличена, она становится более тёмной, что говорит о воспалительном отёке её тканей. Может наблюдаться расширение лоханки с мутным содержимым. Этот процесс может распространяться на клетчатку всего забрюшинного пространства, что может привести к плачевному состоянию. Хронический процесс не имеет специфических признаков на УЗИ.- Почечная недостаточность. Остро возникшая недостаточность будет приводить к увеличению почки, однако её паренхима будет становится значительно светлее. При этом тоже расширяется полостная система почки, то есть чашечки, лоханка, мочеточник. При хронической почечной недостаточности почка постепенно становится меньших размеров, её паренхима истончается, в ней появляются фиброзные волокна. Итогом может быть сморщенная почка.
- Артериальная гипертензия. Поражение почек при повышенном давлении схожи с хронической почечной недостаточностью, однако на начальном этапе развития о нём могут свидетельствовать треугольные втяжения паренхимы – это рубцы.
- Нефросклероз. Это общее понятие, в которое вкладывают уменьшение размеров почки, истончение её паренхимы, неровность контуров и снижение основных функций (о чём говорят другие исследования).
Очаговая патология
Самые частые образования, выявляемые при УЗИ почек – это кисты. Они могут быть единичные и множественные, мелкие и гигантские, круглые и неправильной формы. Небольшие кисты необходимо наблюдать, то есть проводить осмотр раз в год. Очень больших размеров – убирают.
Мочекаменная болезнь
Патология почек, характеризующаяся образованием в чашечках или лоханке камней различного состава. При исследовании камни выглядят, как яркая белая структура, которая даёт чёрную тень. Они могут быть множественные или единичные, маленькие или большие, круглы, овальные или неправильной формы.
Надпочечники
В норме этот парный орган не визуализируется.
При проведении УЗИ ретроперитонеального пространства чаще всего выявляются очаговые изменения надпочечников, о природе которых судить достаточно сложно, поэтому методом выбора является компьютерная или магнитно-резонансная томография.
Аорта
Нормальный диаметр аорты составляет около 25 мм, если при осмотре выявлено расширение участка сосуда диметром более 30 мм, следовательно, говорят об аневризме.
Также врач обращает внимание на стенки аорты, так как у возрастных пациентов часто выявляются атеросклеротические бляшки.
Если есть необходимость проведения УЗИ органов забрюшинного пространства, не стоит тянуть, так как именно в ретроперитонеуме располагаются жизненно важные органы: почки, надпочечники и два самых больших сосуда организма.
Ультразвуковое исследования забрюшинного пространста: что это
Универсальным, безопасным и безболезненным методом диагностики внутренних органов является УЗИ забрюшинного пространства которое проводится обычно совместно с ультразвуковым исследованием брюшной полости и исследует органы не покрытые брюшиной.
На современном этапе медицины равного по доступности, легкости и безопасности инструментального исследования еще не придумали. Да, есть более информативные и точные, но трудоемкие и дорогие. К таким можно отнести магнитно-резонансную, компьютерную томографию. Провести их можно только в крупных диагностических центрах, которые не в каждом городе есть. А вот аппарат УЗИ сейчас есть среди каждой поликлиники, как врач-узист.
Исследовать с помощью данной методики можно практически все внутренние органы. Не очень хорошо визуализируются только кишечник и желудок, а вот печень, почки, мочевой и желчный пузырь, матка, яичники у женщин, даже простата у мужчин — видны прекрасно.
В том числе, можно выполнить и ультразвуковое исследование забрюшинного пространства.
Какие органы относят к забрюшинному пространству
Брюшная полость человека устроена довольно сложно. Она ограничена сзади позвоночником и поясничными мышцами. Справа и слева боковыми стенками туловища, а спереди — передней брюшной стенкой, которая состоит из кожи, подкожно-жировой клетчатки, апоневроза, мышц и брюшины. Брюшина — это серозная оболочка. Подобная оболочка есть во всем полостях нашего организма. В грудной полости она называется плеврой. В сердечной сумке — это перикард.
 Брюшина представлена двумя листками — висцеральным, то есть покрывающим органы и париетальным — то есть покрывающим стенки полости. Все органы, располагающиеся в брюшной полости делятся на две части. В одной располагаются в передней ее части — это поперечная часть толстого кишечника, петли тонкого и т. д. Другие входят в группу забрюшинного пространства. Сюда относится брюшная аорта, нижняя полая вена, почки с надпочечниками, мочеточники, поджелудочная железа, нисходящая и горизонтальная часть двенадцатиперстной кишки и группа регионарных лимфатических узлов.
Брюшина представлена двумя листками — висцеральным, то есть покрывающим органы и париетальным — то есть покрывающим стенки полости. Все органы, располагающиеся в брюшной полости делятся на две части. В одной располагаются в передней ее части — это поперечная часть толстого кишечника, петли тонкого и т. д. Другие входят в группу забрюшинного пространства. Сюда относится брюшная аорта, нижняя полая вена, почки с надпочечниками, мочеточники, поджелудочная железа, нисходящая и горизонтальная часть двенадцатиперстной кишки и группа регионарных лимфатических узлов.
Спектр органов очень широк. Здесь и пищеварительная система, мочевыделительная, эндокринная. Брюшная аорта же является значимой частью сердечно-сосудистой системы. Соответственно и список патологий органов забрюшинного пространства чрезвычайно высок.
Показания для проведения эхографии
Существует достаточно много показания для проведения УЗИ. Основные из них:
- Патологии поджелудочной железы (панкреатиты, панкреонекрозы, сахарный диабет первого и второго типов)
- Поражения двенадцатиперстной кишки (дуодениты, язвенная болезнь) — проводится УЗИ с контрастированием
- Заболевания почек, мочеточников. Сюда входит гломерулонефрит, пиелонефрит, хроническая болезнь почек в результате сахарного диабета или гипертонической болезни, острая и хроническая почечная недостаточность, гидронефроз, т. д.
- Поражение надпочечников — синдром Уотерхауса-Фридериксена (кровоизлияние в вещество надпочечника с угнетением выделения всех видов гормонов — глюкокортикоидов, минералокортикоидов, половых)
- Атеросклероз брюшной аорты
- Нарушение венозного кровотока в нижней полой вене
- Патологии печени (гепатиты, гепатозы, циррозы различной этиологии)
Как и где проводится УЗИ
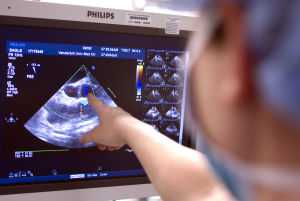 Ультразвуковое исследование забрюшинного пространства не вызывает никаких технических трудностей. Проводится такое УЗИ в любой поликлинике, где имеется аппарат для ультразвуковой диагностики. Можно сделать его как в государственной поликлинике, в частном порядке. Датчик накладывается со специальным гелем на переднюю брюшную стенку. Узист перемещает его, длина волны меняется, формируется картинка исследуемого органа. Исследование забрюшинного пространства может производиться одновременно с доплеровским исследованием.
Ультразвуковое исследование забрюшинного пространства не вызывает никаких технических трудностей. Проводится такое УЗИ в любой поликлинике, где имеется аппарат для ультразвуковой диагностики. Можно сделать его как в государственной поликлинике, в частном порядке. Датчик накладывается со специальным гелем на переднюю брюшную стенку. Узист перемещает его, длина волны меняется, формируется картинка исследуемого органа. Исследование забрюшинного пространства может производиться одновременно с доплеровским исследованием.
Это анализ кровотока по крупным сосудам, который позволяет оценить характер и скорость движения крови по сосудам, то есть адекватность поступающего к тканям питания. При ряде патологий именно это и необходимо знать. Никакой особенной подготовки для УЗИ не требуется. На процедуру в бесплатной поликлинике лучше захватить с собой салфетки или одноразовые полотенца, чтобы вытереть гель. В частных клиниках они предоставляются для каждого пациента индивидуально.
Заключение
Так как спектр патологий, при которых проводится данное исследование, очень велик, то направить на него могут врачи совершенного разных специальностей. Терапевты, хирурги, гастроэнтерологи, урологи, нефрологи. В каждом отдельном случае доктор даст рекомендации, выполнение которых сделает УЗИ наиболее информативным.
Похожие статьи
Ультразвуковое исследование забрюшинного пространства
 С диагностической точки зрения до недавнего времени эта анатомическая область оставалась «белым пятном», была мало или почти недосягаемой для радиологических и инвазивных методов исследования. С появлением метода компьютерной томографии, ультразвукового и магнитного резонанса значительно патологических процессов и на сегодняшний день остаются трудными для определения их точной локализации и правильной трактовки. Из всех вышеназванных методов эхография, будучи очень доступной, в исследовании данной области занимает приоритарное место.
С диагностической точки зрения до недавнего времени эта анатомическая область оставалась «белым пятном», была мало или почти недосягаемой для радиологических и инвазивных методов исследования. С появлением метода компьютерной томографии, ультразвукового и магнитного резонанса значительно патологических процессов и на сегодняшний день остаются трудными для определения их точной локализации и правильной трактовки. Из всех вышеназванных методов эхография, будучи очень доступной, в исследовании данной области занимает приоритарное место.
Эхография – единственный визуальный метод, который быстро, безболезненно и без наличия противопоказаний может применяться неоднократно в течение суток для исследования забрюшинного пространства и ответить на вопрос, имеются ли отклонения от анатомической нормы.
Показания:
– сохраняются все показания при обследовании брюшной полости, ее органов и сосудов;
– с целью дифференциации локализации патологического процесса;
– травма спины и поясничной области;
– с целью обследования органов и сосудов, анатомически расположенных в этом пространстве.
Анатомия
Забрюшинное пространство расположено в глубине полости живота между fasda endo abdominalis (сзади и с боков) и париетальной брюшиной задней стенки брюшной полости (спереди). Сверху ограничено поясничной и реберной частями диафрагмы, снизу граница условно проходит в забрюшинной клетчатке по linea terminalis. Забрюшинное пространство выполнено жировой клетчаткой и рыхлой соединительной тканью, в которых расположены забрюшинные органы: почки, надпочечники, мочеточники, поджелудочная железа, аорта и нижняя полая вена.
Для удобства в составе забрюшинной клетчатки выделяют околопочечное клетчатое пространство (паранефральная клетчатка) и околоободочное, так как именно в этих отделах часто возникает скопление гноя.
Методика исследования
Эхографическая методика исследования органов, расположенных в ретроперитонеальном пространстве, детально описана в соответствующих разделах. Здесь остановимся лишь на некоторых деталях эхографического исследования крупных сосудов и их основных ветвей в норме и патологии. Следует напомнить, что хорошая визуализация сосудов в норме и патологии полностью зависит от подготовки больного по минимализации содержания газа в кишечнике.
Сосуды брюшной полости
Исследование сосудов брюшной полости проводится в положении больного лежа на спине на высоте вдоха, иногда применяется положение стоя. Для исследования используются линейные и конвексные датчики 3.5-5 МГц.
Методика состоит из серии продольных, поперечных и косых сканов с учетом знания анатомического расположения сосудов. Такие крупные сосуды брюшной полости, как аорта, верхняя брыжеечная артерия, нижняя полая, воротная, селезеночная, правая почечная и верхняя брыжеечные вены, эхографически выявляются практически у всех здоровых людей, лучше у худых и при отсутствии газа в кишечнике. Для уменьшения количества газа в кишечнике рекомендуется 2-3-дневная подготовка больного, которая ничем не отличается от подготовки при исследовании органов брюшной полости.
 Следует отметить, что хорошая визуализация и правильная топографическая трактовка крупных сосудов, особенно их основных ветвей, по силам далеко не каждому специалисту. Их выявление имеет большое практическое значение не столько в обнаружении их патологии, сколько в определении по ним степени выраженности патологического процесса органов брюшной полости и ретроперито- неальной области. Они служат ориентиром для определения локализации органов, анатомических образований и патологических процессов.
Следует отметить, что хорошая визуализация и правильная топографическая трактовка крупных сосудов, особенно их основных ветвей, по силам далеко не каждому специалисту. Их выявление имеет большое практическое значение не столько в обнаружении их патологии, сколько в определении по ним степени выраженности патологического процесса органов брюшной полости и ретроперито- неальной области. Они служат ориентиром для определения локализации органов, анатомических образований и патологических процессов.
На продольной эхограмме сосуды изображаются в виде трубчатых образований с эхогенными стенками и анэхогенным содержимым. Стенки артерий более эхогенные, чем стенки вен. Артерии пульсируют в такт с сердечными сокращениями. В полости сосуда иногда удается лоцировать движущиеся эхогенные точечные включения – турбулентное движение крови. Применяя методику Доплера, можно изучить кровоток.
Артерии
Аорта
Эхография позволяет визуализировать лишь брюшную часть аорты от hiatus aorticus диафрагмы (I поясничный позвонок) до уровня ее бифуркации (IV-V поясничные позвонки) на две общие подвздошные артерии. В большинстве случаев выявляется только ее верхний отдел, полностью она визуализируется чаще у худых лиц. На поперечном скане это округлое, четко очерченное пульсирующее анэхогенное образование, расположенное кпереди и слева от позвоночника. На продольном скане визуализируется в виде трубки с эхогенными стенками и анэхогенным содержимым, суживающейся в каудальном направлении. Ее внутренний диаметр (передне-заднее измерение) у взрослых лиц варьирует и составляет: на уровне hiatus aorticus диафрагмы 22.5 -24.8 мм, на уровне почечных артерий 18-21 мм, над бифуркацией 16 -18 мм, длина в среднем 13-14 см.
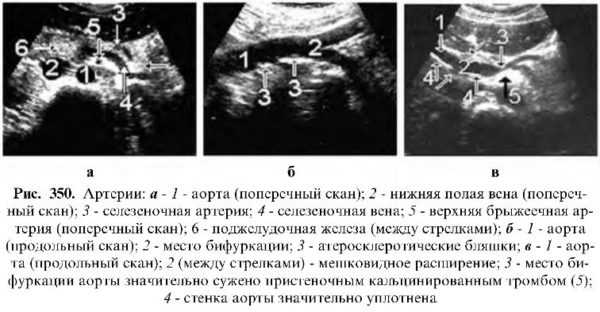 Ветви брюшной аорты подразделяются на париетальные и висцеральные. Эхографический интерес представляют лишь висцеральные ветви, которые почти всегда удается выявить и правильно трактовать. Следует отметить, что ветви, отходящие от передней стенки аорты, лучше выявляются в положении больного на спине, а от боковой стенки – в положении больного на боку в поперечных сканах.
Ветви брюшной аорты подразделяются на париетальные и висцеральные. Эхографический интерес представляют лишь висцеральные ветви, которые почти всегда удается выявить и правильно трактовать. Следует отметить, что ветви, отходящие от передней стенки аорты, лучше выявляются в положении больного на спине, а от боковой стенки – в положении больного на боку в поперечных сканах.
Их значительная анатомическая вариация не позволяет предложить стандартных положений исследования.
Чревный ствол
Отходит от левой передней поверхности аорты коротким стволом длиной 1-2.5 см на уровне нижнего края XII грудного или верхнего края I поясничного позвонка в виде хорошо очерченного трубчатого эхонегативного образования и делится на 3 ветви:
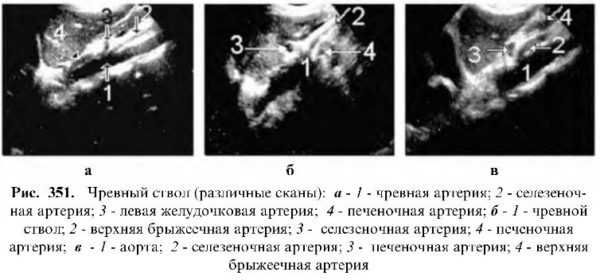
Левая желудочковая артерия
Может отходить от чревного ствола или от селезеночной артерии в виде узкой трубки, направляясь влево. На эхограмме ее визуализация – редкое явление.
Читайте также: Ультразвуковое исследование мошонкиОбщепеченочная артерия
От ствола чревной артерии горизонтально направляется вправо, пересекая спереди нижнюю полую вену, дойдя до ворот печени, делится на правую и левую ветви. В редких случаях печеночная артерия может отходить от верхней брыжеечной артерии и, дойдя до ворот печени, разделиться. У детей и худых пациентов основной ствол до ее бифуркации удается визуализировать почти всегда.
Селезеночная артерия
Отходит от основного чревного ствола почти горизонтально, а затем, смещаясь сзади, входит в ворота селезенки. На эхограмме она видна выше головки и тела поджелудочной железы в виде трубчатой структуры.
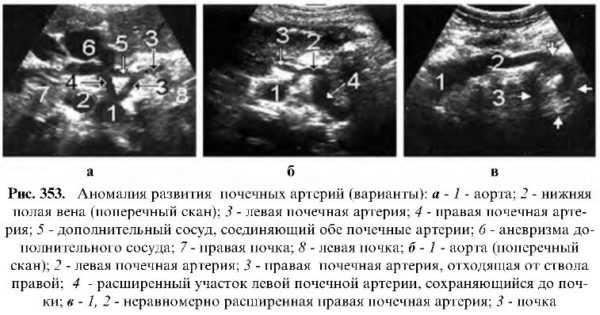
Почечные артерии
Отходят почти под прямым углом от боковой стенки аорты, ниже места отхождения верхней брыжеечной артерии и несколько спереди от одноименных вен.
Верхняя брыжеечная артерия
Отходит от передней поверхности аорты ниже места отхождения чревного ствола. Удается выявить почти у всех здоровых лиц. Чаще может быть лоцирована на уровне шейки поджелудочной железы.
Надпочечные и артерии яичка (яичника) эхо графически не удается выделить.Лишь в редких случаях выявляются артерии яичника на фоне асцита в брюшной полости.
Нижняя брыжеечная артерия
Отходит от переднелевой поверхности брюшной аорты на уровне нижнего края III поясничного позвонка. Лоцируется редко.
Патология
Аномалия развития
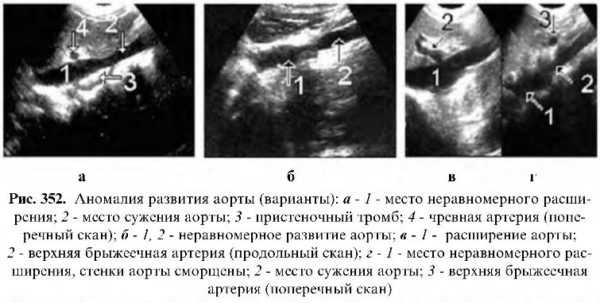
 Эхография в реальном масштабе времени способна лоцировать патологию лишь брюшной части аорты и некоторых ее ветвей, в основном связанную с изменением диаметра, расположения, строения стенок и их тромбозом.
Эхография в реальном масштабе времени способна лоцировать патологию лишь брюшной части аорты и некоторых ее ветвей, в основном связанную с изменением диаметра, расположения, строения стенок и их тромбозом.
Повреждения
Могут быть острые и тупые.
Острое ранение аорты обычно вследствие профузного кровотечения заканчивается летальным исходом. При небольших колотых ранениях на внешней стороне стенки может быть обнаружена небольшая тромбирующая гематома.
При тупых повреждениях участок стенки неравномерно утолщен, низкой эхогенности, и вокруг лоцируется слабо- или анэхогенное разных размеров образование, прилегающее к внешней стороне стенки – внешняя гематома.
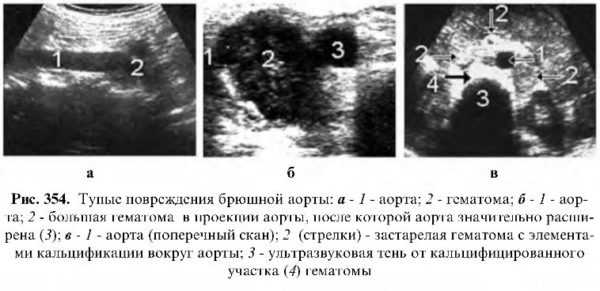
Атеросклероз
На начальном этапе развития атеросклеротического процесса эхографическая диагностика малоэффективна, хотя иногда может быть выявлена очаговая неровность стенок – небольших размеров (5-6 мм) атеросклеротические бляшки в виде эхогенных пристеночных образований. При откладывании на них фибрина приобретают округлую или овальную форму. При выраженной стадии атеросклероза стенки аорты неравномерно утолщаются, становятся эхогенными как следствие соединительно-тканного процесса и отложения в них кальция, а сама аорта приобретает извилистую форму. В редких случаях наблюдается кальцинирование участка аорты, которая лишена пульсовых сокращений. Эти участки хорошо просматриваются в поперечном скане в виде высокоэхогенного кольца.
Аневризма
Это локальное или диффузное расширение аорты. По форме различают мешковидное и веретенообразное. При мешковидном расширении лоцируется асимметричное разных размеров, иногда достигающее 25-30 см, выпячивание какой-либо стенки аорты, которое соединено с полостью аорты отверстием различной ширины. В аневризматическом мешке иногда выявляются тромботические массы в виде включений разной эхогенности. При веретенообразной аневризме отмечается симметричное расширение аорты на определенном участке.
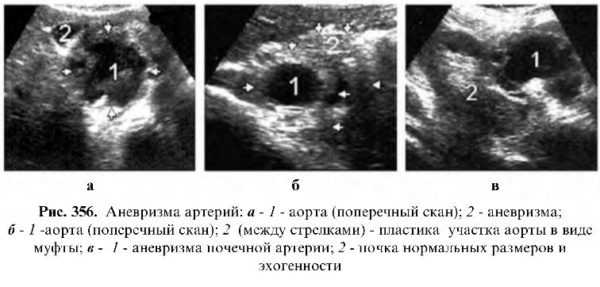
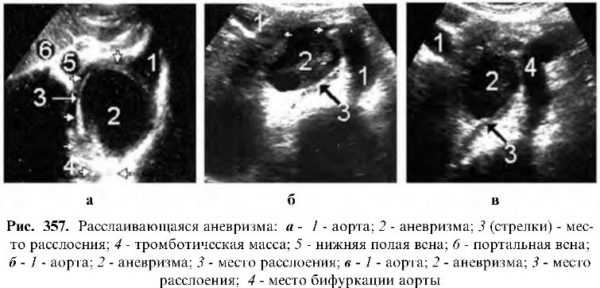
Расслаивающаяся аневризма
Является тяжелым осложнением, при этом в стенке аорты появляются серповидной или полулунной формы разной ширины и протяженности эхонегативные полоски. Между стенками расслаивающейся аневризмы иногда лоцируются эхопозитивные включения – небольшие тромбы. Следует отметить, что эхография высокоэффективно может вести динамическое наблюдение за процессом расслоения аневризмы. Хотя считается, что процесс расслоения аневризмы протекает медленно – до 4 мм в год, эти больные должны подвергаться эхографическому исследованию один раз в месяц.
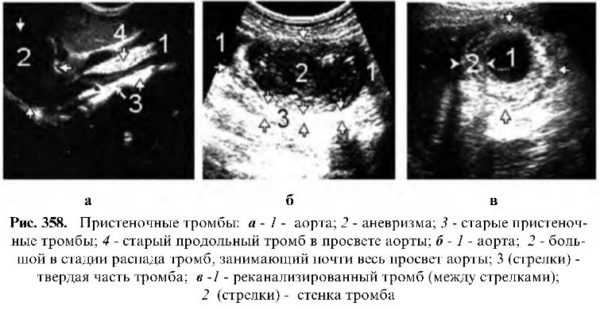
Пристеночные тромбы
В большинстве аневризм образуются пристеночные тромбы, величина которых значительно варьирует, их эхогенность зависит от возраста. Молодые тромбы слабоэхогенны, старые – эхогенны или неравномерной эхогенности.
Мешают кровотоку только большие тромбы, которые нередко способны реканализироваться и восстановить кровоток по аорте. Этот процесс визуализируется только при помощи эхографии.
 Следует отметить, что диагностика даже больших аневризм брюшной аорты -довольно сложный эхографический процесс, который в полной мере зависит от опыта специалиста и хороших знаний топографии сосудистого русла брюшной полости и ее вариаций. За аневризмы аорты могут быть приняты увеличенные парааортальные лимфатические узлы, имеющие низкую эхогенность, кисты кишечника, ретроперитонеальной области, хвоста поджелудочной железы, дистопированной почки и др. Еще сложнее диагностика мелких аневризм, отходящих от артерии.
Следует отметить, что диагностика даже больших аневризм брюшной аорты -довольно сложный эхографический процесс, который в полной мере зависит от опыта специалиста и хороших знаний топографии сосудистого русла брюшной полости и ее вариаций. За аневризмы аорты могут быть приняты увеличенные парааортальные лимфатические узлы, имеющие низкую эхогенность, кисты кишечника, ретроперитонеальной области, хвоста поджелудочной железы, дистопированной почки и др. Еще сложнее диагностика мелких аневризм, отходящих от артерии.
В нашей практике были выявлены аневризма печеночной артерии у 3 пациентов, притом у одного пульсирующая 4-5 см (подтверждено на операции), аневризма почечных артерий – у 4, верхней брыжеечной артерии – у 2 пациентов.
Нижняя полая вена
Берет начало на уровне IV-V поясничных позвонков из слияния двух общих подвздошных вен и подымается вверх спереди и справа от позвоночника. Ее внутренний диаметр значительно варьирует и в зависимости от фазы дыхания составляет 9-28 мм. В среднем ее внутренний размер достигает 18 мм. В нижнюю полую вену на различном уровне впадают пристеночные вены (поясничные и нижняя диафрагмальная вена) и висцеральные вены (яичковая, почечные, надпочечные и печеночные, а также непарная и полунепарные вены).
Методика исследования такая же, как при исследовании брюшной аорты.
На эхограмме нижняя полая вена – это трубчатое образование с тонкими слабо эхогенными стенками и анэхогенным содержимым. Иногда в ее просвете лоцируются движущиеся точечные эхосигналы. В норме вены, впадающие в общий ствол нижней полой вены, лоцируются редко.
Патология
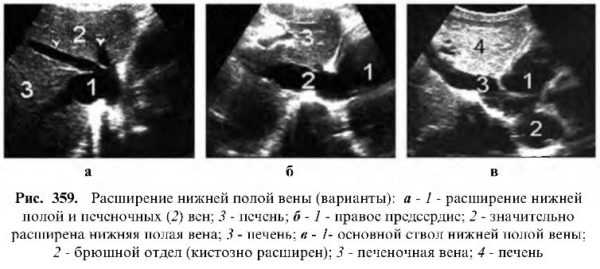 Патология нижней полой вены в основном связана с изменением ее диаметра.
Патология нижней полой вены в основном связана с изменением ее диаметра.
Но так как этот признак подвержен значительным колебаниям, то приобретает диагностическое значение лишь при значительном ее увеличении и присутствии какой-либо клиники.
Расширение нижней полой вены и ее ветвей Нижняя полая вена и ее печеночные ветви значительно расширяются при сердечной недостаточности (слипчивый перикардит, стеноз трехстворчатого клапана, миксома, тромбоз правого предсердия) и циррозе печени.
Читайте также: Повреждения матки - УЗИТромбы
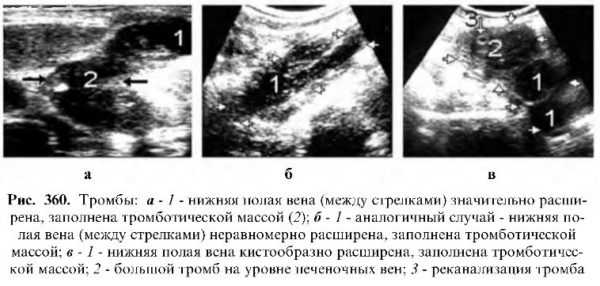
Тромбы делятся на истинные и ложные, оба вида встречаются редко.
Истинные тромбы лоцируются как округлые или овально-удлиненные, слабо-эхогенные, разных размеров образования. Они могут располагаться как в нижней полой вене, так и в ее ветвях. Если тромб закрывает просвет вены наполовину или целиком, то ниже места его расположения вена расширяется.
Ложные тромбы чаще метастатического происхождения и располагаются в вене, отводящей кровь из пораженного органа. Эхокартина мало отличается от истинных тромбов. Возможным отличием может служить то, что метастатический тромб неоднородной эхогенности и состоит из множества мелких некротических масс. Почти всегда в данном органе выявляется опухоль с очагами распада.
Таким образом, несмотря на определенные трудности в эхолокации сосудов брюшной полости, связанные в основном с наличием газа в петлях кишечника, после соответствующей подготовки больного и при наличии опыта у исследователя клиницист или хирург может быстро получить достаточно ценную информацию о состоянии нормы и патологии сосудистого русла брюшной полости.
Надпочечники
Анатомия
Это парная железа внутренней секреции, располагается над верхними полюсами почек на уровне XI-XII грудных позвонков. Каждый надпочечник состоит из внутреннего мозгового вещества и наружного коркового вещества. Оба слоя (вещества) являются различными по происхождению, строению и функции.
Правый надпочечник имеет треугольную или пирамидальную форму. К правому надпочечнику спереди прилежит внебрюшинная поверхность печени, к медиальному его краю – нижняя полая вена. Левый имеет серповидную форму. Его переднюю поверхность с капсулой прикрывает париетальная брюшина задней стенки сальниковой сумки. Спереди и снизу прилежит к поджелудочной железе, медиальный край соприкасается с чревным сплетением и брюшной аортой. Нормальные размеры надпочечников: длина 4-6 см, толщина 3 мм, поперечник 2-3 см.
Методика исследования
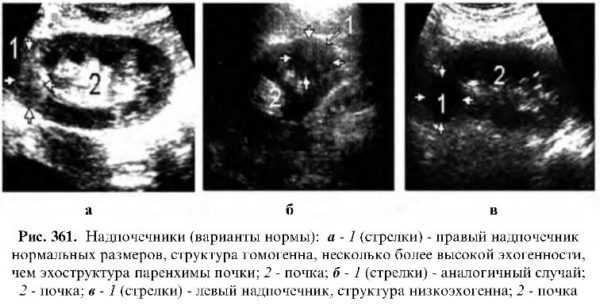 Эхографическое исследование надпочечников сопряжено с большими трудностями, и не каждый эхографист может похвастаться, что он видел нормальный надпочечник.
Эхографическое исследование надпочечников сопряжено с большими трудностями, и не каждый эхографист может похвастаться, что он видел нормальный надпочечник.
Данные литературы о ценности эхографии в исследовании надпочечников противоречивы и нередко отрицательны. Но при определенном навыке, хорошей аппаратуре и соответствующей подготовке больного у 75% худых пациентов и 45% полных эхография может дать ценную информацию о норме и патологии надпочечников. Классический вариант исследования надпочечников – продольное сканирование почки через переднюю, переднебоковую или боковую поверхность живота на высоте вдоха. Исследование проводится также со стороны спины и стоя. В норме на эхограмме надпочечники лоцируются в виде небольших эхогенных образований у верхнего полюса обеих почек. Определение всех трех размеров: длины, ширины и толщины – удается редко. Чаще в практических целях довольствуются наибольшим размером, полученным при исследовании в разных сканах. В среднем длина правого надпочечника составляет 2.2-2.5 см, левого 1.8-2.5 см, а толщина у обоих надпочечников приблизительно одинакова – 1.2 -1.6 см.
Удовлетворительная эхолокация надпочечников осуществляется при их увеличении более 3 см и изменении эхогенности.
Патология
Основные признаки патологии надпочечников связаны с изменением параметров в сторону уменьшения или увеличения и эхогенности в сторону снижения.
Повреждения
Встречаются очень редко при больших, чаще размозженных травмах почек, при этом бывает трудно или почти невозможно обнаружить поврежденный надпочечник. У новорожденных могут встречаться гематомы.
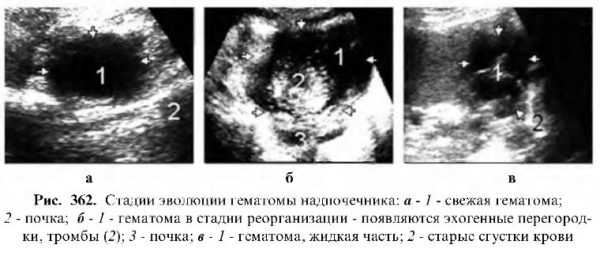
Гематома
Гематома лоцируется как округлое анэхогенное образование, на начальном этапе не отличается от кисты. В процессе эволюции в ее полости лоцируются эхопозитивные включения – сгустки крови. Впоследствии может сморщиться и кальцифицироваться и давать акустическую тень.
Пороки развития
Аплазия
Бывает одно- и двусторонней. При односторонней аплазии у верхнего полюса одной из почек не лоцируется специфическое для надпочечника образование.
Следует отметить, что эхография не в состоянии точно ответить на этот вопрос, особенно когда отсутствуют какие-либо клинические признаки.
Дистопия
Эта патология встречается часто, и надпочечник может быть обнаружен под почечной или печеночной капсулой (интракапсулярные надпочечники). Данную аномалию легко спутать с опухолевидными образованиями.
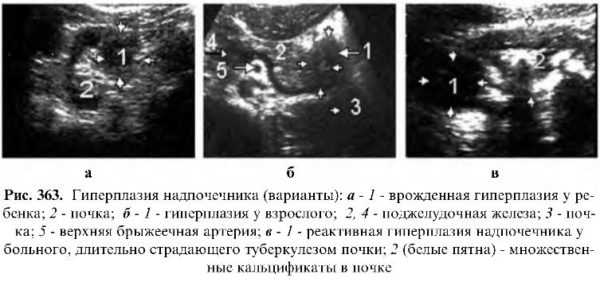
Двусторонняя диффузная или узловая гиперплазия
 Обычно диагностируется в детском возрасте, когда появляется клиническая картина псевдогермафродизма или адреногенитального синдрома. На эхограмме надпочечники увеличены в размере до куриного яйца, имеют округлую форму, контуры неровные, прерывистые, структура повышенной эхогенности.
Обычно диагностируется в детском возрасте, когда появляется клиническая картина псевдогермафродизма или адреногенитального синдрома. На эхограмме надпочечники увеличены в размере до куриного яйца, имеют округлую форму, контуры неровные, прерывистые, структура повышенной эхогенности.
Приобретенная патология
Воспаление
Воспаление надпочечников может быть острое первичное и вторичное.
Острое воспаление возникает вследствие гематогенного распространения инфекции при септическом процессе. При этом надпочечник увеличен в размере, а эхогенность снижена. Иногда в его паренхиме могут лоцироваться мелкие очаги низкой эхогенности (абсцессы).
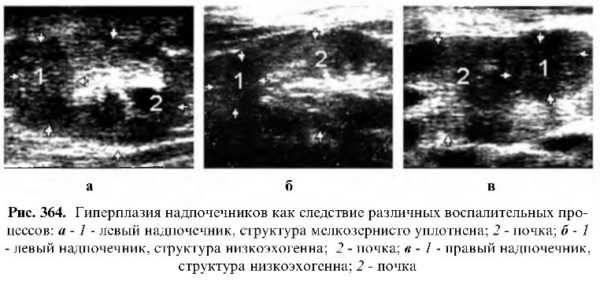 Вторичное специфическое воспаление чаще возникает при гематогенном распространении туберкулеза. Если присутствует крупноузловатый казеозный туберкулез, надпочечник увеличен, контуры неровные, овально-выпуклые, структура смешанной эхогенности. При развитии фиброзно-кавернозного процесса надпочечники уменьшены в размере, деформированы, контуры неровные, прерывистые, а в структуре лоцируются эхогенные тяжи (рубцы) и кальцификаты.
Вторичное специфическое воспаление чаще возникает при гематогенном распространении туберкулеза. Если присутствует крупноузловатый казеозный туберкулез, надпочечник увеличен, контуры неровные, овально-выпуклые, структура смешанной эхогенности. При развитии фиброзно-кавернозного процесса надпочечники уменьшены в размере, деформированы, контуры неровные, прерывистые, а в структуре лоцируются эхогенные тяжи (рубцы) и кальцификаты.
Атрофия
Является следствием воспалительного или склеротического процесса. При этом надпочечники значительно уменьшены в размере и лоцируются над верхним полюсом почки как узкая эхогенная полоска, сливающаяся с капсулой почки.
Опухоли
Опухоли надпочечников делятся на доброкачественные и злокачественные.
Следует отметить, что из-за отсутствия каких-либо специфических признаков их эхографическая нозологическая дифференциация без аспирационной биопсии под контролем УЗИ и гистологического исследования пунктата невозможна. В практических целях исследователь чаще всего довольствуется описанием размерови эхографической картины структуры опухоли. По структуре ткани их можно разделить на жидкостные и плотные. В обоих вариантах могут быть доброкачественные и злокачественные. Определенные предпосылки может дать динамическое наблюдение за эволюцией опухоли и появлением клинических признаков.
Несмотря на диагностические трудности, многие авторы пытаются внести лепту в эхографическое описание опухолей надпочечников.
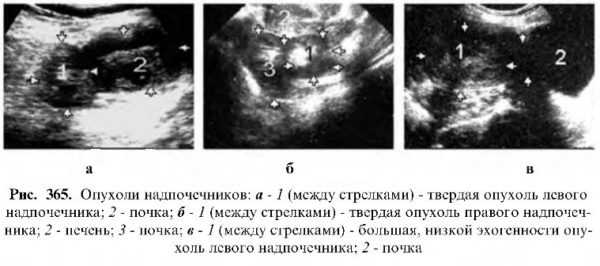
Киста
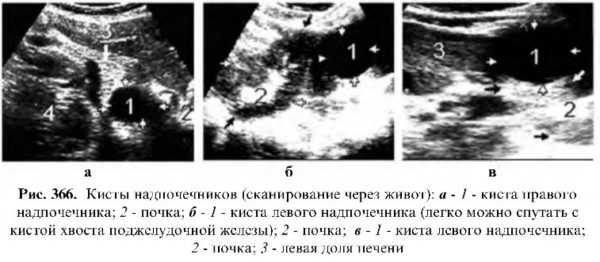 Эхокартина ничем не отличается от солитарных кист верхнего полюса почки.
Эхокартина ничем не отличается от солитарных кист верхнего полюса почки.
Она также имеет округлую форму, нежную капсулу, ровные контуры и анэхогенное содержимое.
Читайте также: Карбункул почки -УЗИЧаще встречается после 40 лет. Если киста обнаруживается в детском возрасте, является врожденной. Иногда бывает сложно отдифференцировать от кистозного перерождения злокачественной опухоли, правда, в этих случаях в пользу злокачественной опухоли говорит то, что данное образование округлой выпуклой формы с нечеткими, иногда прерывистыми контурами и ее содержимое не чисто анэхогенное, а содержит сигналы различной величины и эхогенности.
Повреждения
В мирное время эта область часто подвергается тупым травмам, переломам костей таза и позвоночника, вследствие чего страдают органы, расположенные в этом пространстве, и сама клетчатка.
Гематома
Наиболее часто встречаемое опухолевидное образование, которое может быть обнаружено в этом пространстве. Кроме вышеперечисленных, причиной возникновения гематомы может служить повреждение органов и сосудов, расположенных в этой области, а также гемофилия.
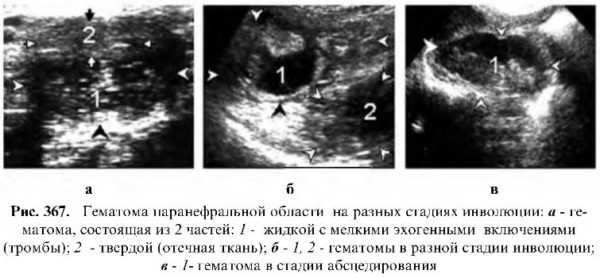 Эхографическая картина во многом зависит от инволютивной стадии гематомы. Свежая гематома – это округлое образование разных размеров без четко контурированных границ, низкой эхогенности. В процессе организации края контурируются, а содержимое имеет смешанную эхогенность. При ее расплавлении содержимое становится низко- или анэхогенно.
Эхографическая картина во многом зависит от инволютивной стадии гематомы. Свежая гематома – это округлое образование разных размеров без четко контурированных границ, низкой эхогенности. В процессе организации края контурируются, а содержимое имеет смешанную эхогенность. При ее расплавлении содержимое становится низко- или анэхогенно.
При рассасывании свежей гематомы редко остаются следы, а при ее медленной инволюции могут лоцироваться имбибация кальцием или большие кальцификаты.
В дифференциации гематомы от других опухолей помогает присутствие анамнеза.
Воспалительно-гнойные процессы
Паранефрит
Это гнойное воспаление околопочечной клетчатки; может быть первичным, когда инфекция в клетчатку попадает извне почки, и вторичным, когда инфекция проникает из пораженной почки; может протекать остро или хронически. В зависимости от локализации процесса может быть передний, задний, верхний, нижний и тотальный (последний встречается крайне редко).
Паранефрит в своем эволюционном процессе проходит две фазы.
Фаза остроотечного воспаления, при которой на эхограмме в зависимости от локализации процесса лоцируется ограниченная низкоэхогенная зона инфильтрации периферической клетчатки поблизости от контуров почки.
При тотальной форме вся периферическая клетчатка расширена и лоцируется как низкоэхогенная зона, окутывающая всю периферию почки. Эта фаза может подвергнуться обратному развитию или перейти в гнойную.
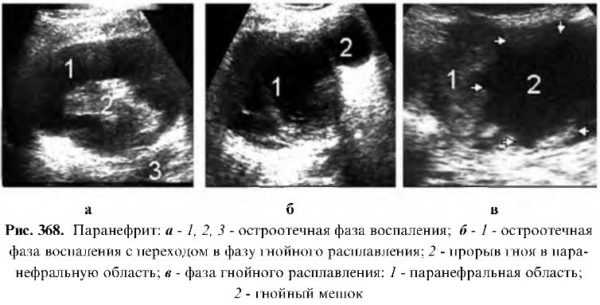 При фазе гнойного расплавления на фоне низкоэхогенной инфильтрации лоцируются разных размеров очаги более низкой эхогенности, чем вся клетчатка, с неровными прерывистыми контурами.
При фазе гнойного расплавления на фоне низкоэхогенной инфильтрации лоцируются разных размеров очаги более низкой эхогенности, чем вся клетчатка, с неровными прерывистыми контурами.
При прогрессировании процесса гной выходит за пределы периферической клетчатки, затекая в забрюшинное пространство и образуя флегмону, которая лоцируется как овально-удлиненное низко- или анэхогенное образование и располагается в брюшной полости на уровне поясницы или около мочевого пузыря.
При обследовании больного, особенно женщин, в этой фазе следует провести дифференциальную диагностику с похожими процессами в брюшной полости, такими, как абсцесс кишечника, дермоидная или инфицированная киста яичника, гидросальпинксом, пиосальпинксом, кистозными расширениями кишечника при болезни Крона и другими, что иногда очень затруднительно.
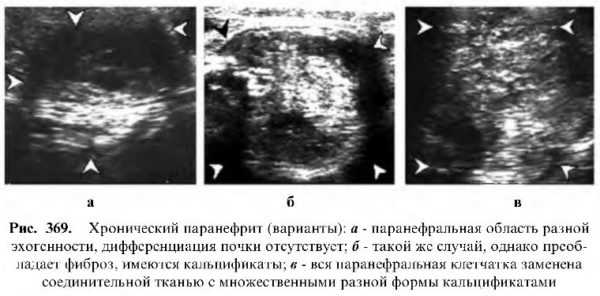
Хронический паранефрит
Может возникнуть как исход острого паранефрита или как осложнение калькулезного пиелонефрита, протекающего с частыми приступами.
На эхограмме лоцируется почка с нечеткими контурами, окутанная высокоэхогенной зоной паранефральной клетчатки, замещенной соединительной тканью. Иногда в эту зону очагово или диффузно откладываются соли, образуя «панцирную» паранефральную оболочку, которая лоцируется как высокоэхогенная с множественными разной величины кальцификатами.
Забрюшинный фиброз
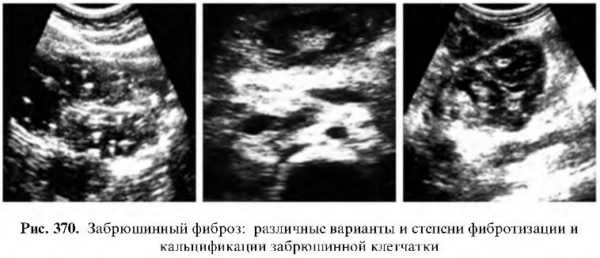 Характеризуется наличием фиброзной ткани в забрюшинной клетчатке, приводит к сдавлению мочеточников на любом уровне, расширению их выше места сдавления, застою мочи в почке с образованием гидронефроза и гидрокаликоза.
Характеризуется наличием фиброзной ткани в забрюшинной клетчатке, приводит к сдавлению мочеточников на любом уровне, расширению их выше места сдавления, застою мочи в почке с образованием гидронефроза и гидрокаликоза.
Поражение может быть одно- и двухстороннее. Эхографическая диагностика очень затруднительна, так как наличие плотной (высокоэхогенной) фиброзной оболочки по ходу мочеточника удается увидеть только в верхней его трети.
На эхограмме видны лишь следствие этого поражения в виде расширения лохано-мочеточникого сегмента, расширение мочеточника на различном уровне, чаще верхней и нижней трети, гидронефроз и гидрокаликоз. Следует провести дифференциальную диагностику с такими же поражениями врожденного характера. Преимущество в диагностике за радиологическими методами.
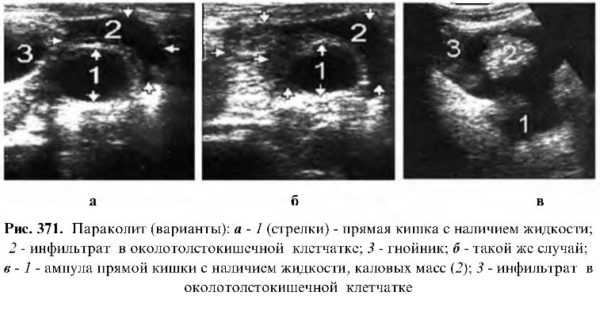
Параколит
Воспалительный процесс околотолстокишечной области забрюшинного пространства, который может возникнуть вследствие травм, но чаще при деструктивных формах острого аппендицита, когда червеобразный отросток расположен ретроперитонеально или ретроцекально, и др. Вначале процесс может носить локальный характер и лоцироваться как низкоэхогенное плохо контурированное образование (инфильтрат). При его прогрессировании возможно развитие разлитой флегмоны забрюшинного пространства, что может привести к расплавлению плевры или брюшины и развитию гнойного плеврита или перитонита. Следует отметить, что при обследовании больного в запущенном состоянии очень сложно или почти невозможно эхографически установить первичный источник инфицирования.
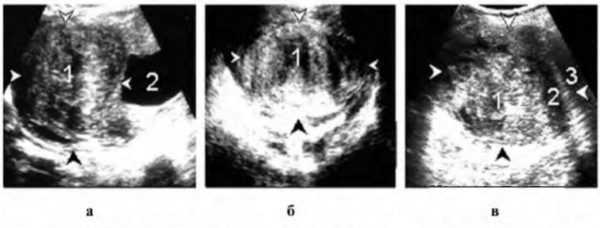
Опухоли забрюшинного пространства
Эхографическая диагностика опухолей забрюшинного пространства, особенно их нозологическая дифференциация, представляет большие трудности.
Ценность эхографического исследования заключается в быстром обнаружении патологического процесса.
Первичные опухоли забрюшинного пространства
Эти неорганные опухоли развиваются из входящих в забрюшинное пространство тканей (жировой, соединительной), фасций, лимфоузлов, сосудов, нервов и др., в связи с чем носят название соответствующей ткани – липомы, липосаркомы, лимфомы, лимфосаркомы, лимфогранулемы, фибромы, фибросаркомы и т.д.
Все эти опухоли могут быть доброкачественные и злокачественные, лоцируются как округлые или овальные, низко- или слабоэхогенные контурированные разных размеров образования (от несколько граммов до нескольких килограммов) и обычно растут в сторону наименьшего сопротивления, т.е. в брюшную полость, оттесняя внутренние органы. Их эхографическая дифференциальная диагностика почти невозможна. Эхографист в большинстве случаев довольствуется лишь их обнаружением, описанием размеров, контуров и эхогенности. Уточненная диагностика осуществляется при помощи пункционной аспирационной биопсии под контролем УЗ с гистологическим исследованием или во время операции.
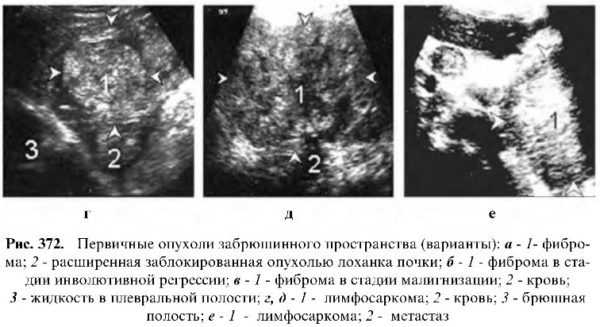 Таким образом, несмотря на определенные трудности в трактовке той или иной патологии, эхография при наличии определенного опыта у исследователя позволяет в считанные минуты ответить на большинство вопросов, касающихся нормы и патологии забрюшинного пространства.
Таким образом, несмотря на определенные трудности в трактовке той или иной патологии, эхография при наличии определенного опыта у исследователя позволяет в считанные минуты ответить на большинство вопросов, касающихся нормы и патологии забрюшинного пространства.
Органы забрюшинного пространства.
В забрюшинном пространстве расположены почки, мочеточники, надпочечники, аорта и нижняя полая вена со своими ветвями, поджелудочная железа и двенадцатиперстная кишка. За исключением двух последних органы забрюшинного пространства со всех сторон окружены жировой клетчаткой.
ПОЧКА
Почка [ren (nephros)] — парный орган, имеющий размер около 10x5x4 см и массу приблизительно 150г, расположенный в поясничной области. Почки проецируются на переднюю стенку живота в пределах собственно надчревной и подреберной областей.
Положение почек
Почки располагаются по бокам от позвоночника на уровне с XII грудного до II (иногда III) поясничного позвонка.
• Правая почка лежит ниже левой: если XII ребро делит левую почку пополам, то от правой почки оно отсекает верхнюю треть. Однако высота положения почек может быть различной. При высоком положении почки могут быть полностью скрыты за рёбрами, при низком положении они могут находиться ниже XII ребра. Различная высота положения почки имеет существенное хирургическое значение: при высоком варианте положения для обеспечения адекватного доступа необходимо резецировать XII ребро, а иногда и два нижних ребра.
• Угол между продольными осями почек располагается выше уровня почек и колеблется от 15° до 30°, так как расстояние между верхними полюсами почек (около 7 см) меньше, чем между нижними (около 10 см).
Синтопия почек:
♦ Сзади оболочки почек прилегают:
- к поясничной части диафрагмы;
- к квадратной мышце поясницы;
- к поперечной мышце живота;
- к большой поясничной мышце.
♦ К верхнему полюсу почек прилегают надпочечники.
♦ Спереди к оболочкам правой почки прилегает:
- правая доля печени;
- нисходящая часть двенадцатиперстной кишки;
- восходящая ободочная и правый изгиб ободочной кишки.
♦ Спереди к оболочкам левой почки прилегает:
- задняя стенка желудка;
- хвост поджелудочной железы;
- селезёнка;
- левый изгиб ободочной кишки;
- пристеночная брюшина левого брыжеечного синуса.
Брюшина при переходе с почки на соседние органы образует связки: у правой почки – печёночно-почечную (lig.hepatorenale) и дуоденально-почечную (lig.duodenorenale, BNA) связки, у левой – селезёночно-почечную связку (lig.lienorenale).
Строение почки
В почке различают:
• переднюю и заднюю поверхности (facies anterior et posterior);
• верхний и нижний концы (extremitas superior et inferior);
• медиальный и латеральный края (margo medialis et lateralis).
♦ Латеральный край почки имеет выпуклую поверхность на всём протяжении.
♦ Медиальный край в верхней и нижней трети также выпуклый, а в средней части имеет вырезку, в которой заключены почечные ворота (hilum renalis), переходящие в почечную пазуху (sinus renalis), открывающуюся в медиально-нижнем направлении, так как расстояние между верхними концами почек меньше, чем между нижними. Проекцией ворот почки на переднюю стенку живота является пересечение латерального края прямой мышцы с рёберной дугой, что приблизительно соответствует переднему концу XI ребра. Проекция ворот почки на заднюю стенку живота соответствует углу между мышцей, выпрямляющей позвоночник (т.erector spinae), и XII ребром.
♦Почечная ножка,подходящая к почечным воротам, состоит (перечисляя спереди назад) из почечной вены (v.renalis), почечной артерии (a.renalis) и почечной лоханки (pelvis renalis). Иногда (в 30% случаев) почечных артерий может быть несколько.
Оболочки почки (капсулы)
• Почка покрыта фиброзной капсулой (capsula fibrosa), которая после рассечения может быть легко отделена от паренхимы.
• Жировая капсула почки (capsula adiposa renis)
окружает фиброзную капсулу со всех сторон равномерным слоем.
• Започечная и предпочечная фасции (fasciae retrorenalis et prerenalis) отделяют околопочечною (паранефральную) клетчатку от забрюшинного клетчаточного пространства сзади и околоободочечной клетчатки спереди, соединившись вместе медиально прикрепляются к фасциальному футляру аорты и нижней полой вены, снизу переходят в предмочеточниковую (fascia preureterica) и замочеточниковую (fascia retroureterica) фасции.
Паренхима почки
• За покрывающей почечную паренхиму фиброзной капсулой располагается паренхима почки, которая делится на корковое (cortex renis) и мозговое (medulla renis) вещество.
♦ Корковое вещество располагается кнаружи от основания пирамид, заходит между пирамидами в виде почечных столбов (columnae renalis), содержит почечные тельца (corpusculi renales), проксимальные и дистальные извитые канальцы (tubuli renales contorti proximales et distales).
♦ Мозговое вещество состоит из 10-15 почечных пирамид, основание которых направлено к наружной поверхности почки, а вершина – в сторону почечной пазухи. Почечные пирамиды содержат прямые канальцы (tubuli renalis recti), петли нефрона (ansa nephroni) и собирательные канальцы (ductus papillares), открывающиеся на сосочках (papillae renalis). Каждый почечный сосочек, образованный соединением верхушек двух-трёх пирамид, охватывает воронкообразная малая почечная чашечка (calyx renalis minor). Несколько малых почечных чашечек, сливаясь, формируют большую почечную чашечку (calyx renalis major). Две-три большие почечные чашечки, объединяясь, образуют почечную лоханку. Почечная лоханка (pelvis renalis) имеет воронкообразную форму, широкая часть которой направлена к воротам почки, а суженная переходит в мочеточник (ureter). Паренхима почки подразделяется на доли и сегменты.
♦ Каждая почечная пирамида с окружающим корковым веществом формирует почечную долю (lobus renalis). Почечные доли бывают хорошо различимы в раннем детском возрасте, затем границы между ними постепенно сглаживаются.
♦ Почка имеет пять относительно независимых по кровоснабжению сегментов: верхний, передний верхний, передний нижний, нижний, задний. Толщина передних сегментов соответствует приблизительно 3/4 толщины почки, толщина заднего сегмента – 1/4 толщины почки. Поэтому при проведении нефротомии разрез почки следует выполнять, отступив назад от наружного края почки на 1 см, чтобы попасть в пограничную область между зонами кровоснабжения.
Фиксация почек в забрюшинном пространстве происходит за счёт:
• жировой капсулы почки (в случае сильного похудания нередко наблюдается опущение почек), предпочечной и започечной фасций, отдающих перемычки к фиброзной капсуле почки;
• сосудистой ножки, на которой почка висит, как плод на ветке;
• внутрибрюшного давления, которое прижимает почку с оболочками к мышечному почечному ложу, образованному сзади квадратной мышцей поясницы, медиально – большой поясничной мышцей, сзади и латерально – апоневрозом поперечной мышцы, выше XII ребра – диафрагмой. Сохранению положения почки способствует поясничный лордоз.
Кровоснабжение, иннервация, крово- и лимфоотток
Кровоснабжениепочки осуществляет почечная артерия (a.renalis), подходя к ней в составе почечной ножки между почечной веной и почечной лоханкой. Почечные артерии отходят от брюшной части аорты (pars abdominalis aortae), причём правая длиннее левой и проходит позади нижней полой вены.
• В воротах почки почечная артерия делится на заднюю ветвь, вступающую в задний сегмент почки, и переднюю ветвь, от которой отходят:
♦ артерия верхнего сегмента (a.segmenti superioris);
♦ артерия верхнего переднего сегмента (a.segmenti anterioris superioris);
♦ артерия нижнего переднего сегмента (a.segmenti anterioris inferioris);
♦ артерия нижнего сегмента (a.segmenti inferioris).
• Добавочные почечные артерии, вступающие в почку вне ворот, встречаются в 30% случаев.
Кровооттокпроисходит по почечной вене (v.renalis). Почечные вены впадают в нижнюю полую вену (v.cava inferior), причем левая длиннее правой и проходит спереди от аорты. В левую почечную вену впадает левая яичковая (яичниковая) вена [v.testicularis (ovarica)].
Иннервация почки:
• Симпатические предузловые нервные волокна от сегментов ThXII-LII проходят через узлы симпатического ствола и направляются по малому внутренностному нерву (n.splanchnicus minor), низшему внутренностному нерву (n.splanchnicus imus) и поясничным внутренностным нервам (nn.splanchnici lumbales) к аортопонечным узлам (ganglia aortorenalia). От этих узлов послеузловые нервные волокна через почечное сплетение (plexus renalis) направляются в почку, где иннервируют преимущественно сосуды.
• Чувствительные нервные волокна от почек по малому внутренностному нерву, низшему внутренностному нерву, поясничным внутренностным нервам и далее по белым соединительным ветвям (rami communicantes albi) достигают сегментов ThXII-LII спинного мозга. Боль от почки и от верхней части мочеточника иррадиирует в поясничную и паховую области и по медиально-внутренней поверхности бедра.
Лимфоотток:
• Лимфатические сосуды почек подразделяются на поверхностные и глубокие.
♦ Поверхностные лимфатические сосуды располагаются в толще оболочек почки – в почечных фасциях, околопочечной клетчатке и фиброзной капсуле почки.
♦ Глубокие лимфатические сосуды обеспечивают отток лимфы от паренхимы почки и следуют по ходу внутрипочечных кровеносных сосудов к воротам почки.
• По поверхностным и глубоким лимфатическим сосудам правой почки лимфа поступает в латеральные кавальные, предкавальные и посткавальные лимфатические узлы (nodi lymphatici cavales laterales, precavales, postcavales), расположенные справа, спереди и сзади от нижней полой вены.
• По поверхностным и глубоким лимфатическим сосудам левой почки лимфа поступает в латеральные аортальные, предаортальные и постаортальные лимфатические узлы (nodi lymphatici aortici laterales, preaortici, postaortici), расположенные слева, спереди и сзади от аорты.
НАДПОЧЕЧНИК
Надпочечник (glandula suprarenalis) — парный орган в форме уплощенного конуса размером 50x25x10 мм, лежащий над верхним концом почки в футляре, образованном предпочечной фасцией.
Каждый надпочечник имеет:
• переднюю (facies anterior), заднюю (facies posterior) и почечную (facies renalis) поверхности;
• верхний (margo superior) и медиальный (margo medialis) края.
Синтопия надпочечника
• Правый надпочечник:
♦ передняя поверхность соприкасается с висцеральной поверхностью печени;
♦ задняя поверхность прилегает к поясничной части диафрагмы;
♦ почечная поверхность прилегает к верхнему концу правой почки;
♦ медиальный край соприкасается с нижней полой веной.
• Левый надпочечник:
♦ передняя поверхность прилегает к хвосту поджелудочной железы, селезёночным сосудам и брюшине задней стенки сальниковой сумки;
♦ задняя поверхность прилегает к поясничной части диафрагмы;
♦ почечная поверхность прилегает к верхнему концу и медиальному краю левой почки;
♦ медиальный край соприкасается с брюшной аортой и лежащим на ней чревным узлом (ganglion coeliacus).
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе