Анализ на пневмонию
Как распознать воспаление легких - план диагностики
Чтобы найти ответ, как распознать пневмонию, предлагаем читателям ознакомиться с диагностическими алгоритмами, которые использует пульмонология для выявления заболевания. Они основаны на осмотре пациента, результатах клинико-диагностических методов исследования и лабораторных анализах.
Для постановки диагноза врачу необходимо:
- Подтвердить, что внутрилегочная патология – это действительно воспаление;
- Выявить причины заболевания;
- Определить степень тяжести патологии.
Лабораторные и инструментальные методы
Для выявления воспаления легких применяются следующие методы диагностики пневмонии:
- Общий анализ крови с определением содержания лейкоцитов;
- Биохимический анализ крови на выявление С-реактивного белка, уровня глюкозы и печеночных ферментов (АЛТ, АСТ);
- Взятие и исследование мокроты по Грамму на определение чувствительности возбудителя к антибиотикам;
- Микробиологическое исследование крови на выявление анаэробных и аэробных микроорганизмов;
- Серологические тесты при подозрении на атипичные пневмонии: легионелла, хламидии, микоплазма;
- Перкуссия – простукивание границ легочных полей, которые уплотняются при воспалительных процессах в легочной ткани;
- Определение концентрации газов в артериальной крови у больных с признаками дыхательной недостаточности;
- Бронхоскопия мокроты с использованием бронхоальвеолярного лаважа и защищенной «браш-биопсии». Применяется при неэффективности лечения у людей со сниженными функциями иммунной системы.

Как выявить болезнь по клинической картине
Первоначально признаки воспалительных изменений в легочной ткани можно предположить на основе анализа клинической картины заболевания у пациента. Чтобы диагностировать патологию, необходимо выявить 2 из 4 нижеперечисленных признаков:
- Повышение концентрации лейкоцитов в анализе крови более 10 на 10*8 на литр;
- Кашель с выделением мокроты;
- Лихорадка вначале заболевания с температурой более 38 градусов;
- Одышка и затруднение дыхания.
Для студентов медицинских ВУЗов существуют простые рекомендации, как распознать пневмонию или бронхит (воспалительные изменения в бронхах) при первичном осмотре пациента:
- Вначале необходимо собрать анамнез, в котором зафиксировать информацию о переохлаждении, перенесенных недавно простудных заболеваниях;
- Затем осмотреть носогубный треугольник и состояние грудной клетки. Если прослеживается синюшность кожных покровов или западение межреберных промежутков, высока вероятность воспаления легких.
Перкуссия и аускультация в процессе диагностического обследования
С помощью пальцев руки глухими ударами по грудной клетке устанавливается область расположения легочных полей, а также воздушность ткани. Чтобы диагностировать бронхит или пневмонию при использовании этого метода диагностики, необходимо знать характеристики перкуторного звука, которые существуют у человека в норме
Следующий этап плана диагностики – аускультация. Она предполагает «выслушивание» дыхания с помощью специального медицинского прибора – фонендоскопа. При пневмонии аускультация позволяет выявить следующие симптомы:
- Влажные, звучные мелкопузырчатые хрипы. Они появляются из-за скопления экссудата в просвете альвеол. Диагностическое значение данного симптома возрастает при наличии одновременно нескольких признаков утолщения легочной ткани (бронхофония, ослабление звука);
- Сухие, распространенные хрипы разного калибра свидетельствуют о хроническом бронхите;
- Отсутствие хрипов свидетельствует о том, что воспалительных изменений стенки бронхов и альвеол не имеется.

Вышеперечисленные аускультативные критерии работают только при поражении нескольких альвеол одновременно. Если у человека очаговая пневмония, аускультация может не выявить патологических симптомов. Перкуссия и аускультация – ведущие методы диагностики заболевания у детей, так как рентгенодиагностику органов грудной клетки для них врачи назначают только в крайних случаях.
У взрослых стандартная диагностика воспаления легких всегда опирается не только на результаты клинической картины, но и на данные рентгенографии органов грудной клетки.
План обследования легких у пульмонологов
В практике пульмонологов встречаются случаи, когда результаты внешнего осмотра пациента свидетельствуют о подозрении на пневмонию, а рентгеновский снимок не подтверждает такую информацию.
Рентгенологическое обследование легких не выявляет мелкую инфильтрацию легочной ткани, которая наблюдается при начале патологического процесса.
Причины рентген негативной картины пневмоний:
- Множество наложений и артефактов (инородных теней), которые затрудняют интерпретацию картины;
- Обезвоживание организма, снижающее интенсивность теней на снимке легких;
- Низкий практический уровень рентгенолога.
Томограммы лёгких проводят при подозрении на связь патологического процесса с корнями легких. Методика предполагает получение послойного изображения органов грудной клетки на определенных уровнях (наиболее часто срез выполняется на уровне корней). Она помогает понять связь патологического образования с анатомическими структурами.
Бактериологическая диагностика воспалительных инфильтратов
Бактериологическая диагностика воспалительных инфильтратов в легочной ткани предполагает выявление возбудителя заболевания путем посева на питательные среды. В последующем при росте колоний можно будет определить их чувствительность к антибиотикам, чтобы проводить направленное лечение.
Для бактериологического исследования собирается мокрота и смывы из слизистых верхних дыхательных путей. Затем в лаборатории материал помещается на специальные питательные среды.
Ожидать роста колоний можно через 2 недели, что существенно ограничивается применение метода. Если диагностировать болезнь лишь с помощью бактериального метода, пациент погибнет, так как классическая очаговая пневмония в среднем вылечивается при использовании антибиотиков широкого спектра действия в течение 10 дней. Вследствие этого тест на чувствительность возбудителей к антибиотикам при пневмонии утрачивает смысл.
Его рациональность незаменима при длительно текущих воспалительных процессах в легочной ткани. Тест на выявление чувствительности микроорганизмов к антибактериальным препаратам всегда проводится при туберкулезе.
Способы лучевой диагностики
Рентгенологические методы являются основой для определения пневмонии на ранних стадиях у взрослых и последующего динамического наблюдения за состоянием их дыхательной системы в процессе лечения.
У детей лучевая диагностика проводится только в крайних случаях. Она позволяет обнаружить экссудативный плеврит (скопление жидкости в плевральной полости), хотя его можно выявить также применением ультразвука.
Как определить пневмонию рентгеновскими методами:
- Обзорная рентгенография органов грудной клетки (ОГК) в прямой и боковой проекциях;
- Компьютерная томография легких выполняется при низкой интенсивности рентген снимка легких или необходимости дифференцировки между различными формами патологии дыхательных путей. Такая диагностика рациональна при неэффективности консервативной терапии патологии.
Ультразвуковое обследование плевральной полости применяется для диагностики плевритов (воспаление плевральных листков).
Что показывает рентгеновский снимок легких
Рентгеновская диагностика позволяет выявить следующие изменения:
- Определить увеличение лимфоузлов средостения;
- Выявить дополнительные тени;
- Оценить причину деформации корней и легочного рисунка;
- Обнаружить прикорневую инфильтрацию.
Компьютерная томография дает более подробную информацию, но она сопровождается высокой лучевой нагрузкой на пациента, поэтому применяется в основном для изучения состояния легочной ткани при пневмониях, которые не лечатся антибактериальными препаратами.
Изменения на рентгенограмме при воспалении легких прослеживаются обычно к 3 дню заболевания. Раньше этого срока можно выявить только усиление легочного рисунка, но оно встречается при множестве заболеваний, поэтому не является специфичным для пневмонии.
Динамическая рентгеновская диагностика пациента в процессе лечения позволяет оценить эффективность терапии. К примеру, если на протяжении недели инфильтративное затемнение не исчезает, можно предположить грибковое или вирусное поражение ткани.
Рентген снимок обычно повторяют через месяц после лечения, что позволяет исключить раковую природу инфильтрата, а также оценить успешность консервативной терапии заболевания.
Вышеперечисленные критерии позволяют пульмонологам узнать о состоянии легочной ткани и определить правильную тактику лечения заболевания.
Рентгенологическая диагностика у детей
Рентгенологическая диагностика пневмоний базируется на выявлении следующих особенностей легочных полей на снимке:
- Наличие очаговых, долевых или сегментарных затемнений;
- Деформация легочного рисунка;
- Усиление корней легких за счет лимфаденита (при вирусном поражении);
- Плевральные изменения (воспалительные изменения плеврального листка);
- Скопление жидкости в реберно-диафрагмальном синусе (при экссудации).
Несмотря на высокую достоверность рентгенологической диагностики заболевания, она не является совершенной. Ее применение у детей ограничено высокой лучевой нагрузкой и низким коэффициентом полезного действия. В молодом возрасте крупные инфильтративные очаги появляются редко, а тени до 2 мм на снимках отображаются плохо.
На рентгенограмме лёгких бронхит вообще не визуализируется. У детей о его наличии по снимкам вообще говорить невозможно, так как деформации легочного рисунка (косвенный признак бронхиальных воспалительных изменений) у них не прослеживается. Клиническая картина болезни в юном возрасте обусловлена множественными мелкими инфильтратами в нескольких альвеолах.
Как на рентгене ОГК выявляется атипичная пневмония
Типичные пневмонии локализуются преимущественно в нижних долях обоих легких. Это связано с тем, что данные отделы богаты сосудами и кислородом, который необходим для жизнедеятельности большинства возбудителей заболевания (аэробных микроорганизмов). Анаэробные бактерии поражают преимущественно верхние отделы легких (к примеру, туберкулез).
Возбудители атипичных пневмоний (хламидии, легионеллы, микоплазмы) являются аэробными, поэтому также поражают нижние доли легких. Вследствие этого по рентгенологическим данным сложно отличить их от инфильтративных очагов, обусловленных типичными бактериальными инфекциями – стрептококковой, стафилококковой и пневмококковой.
У детей атипичные пневмонии характеризуются быстрым прогрессированием, поэтому требуется не только аускультация, перкуссия, выполнение клинико-инструментальных методов, но и бактериологическая диагностика.
Общий план обследования пациента
Существует план обследования заболевания, позволяющий врачам с высокой степенью достоверности определить патологию (бронхит и пневмонию):
- На начальном этапе необходимо провести осмотр и аускультацию пациента.
Типичные симптомы пневмонии при аускультации: укорочение звука над областью локализации воспалительного инфильтрата, бронхиальное дыхание, мелкопузырчатые хрипы, инспираторная крепитация (специфический звук в момент выдоха).
- При наличии признаков воспалительного изменения в легочной ткани назначается общий анализ крови и рентгенография органов грудной клетки.
В общем анализе крови при бактериальном воспалении в легких выявляется увеличение лейкоцитов, повышение количества сегментоядерных или палочковидных форм (при наличии интоксикационного синдрома).
При повышении температуры и наличии влажных хрипов в проекции легочных полей пациент отправляется в первую очередь на рентгенографическое обследование легких, а затем ему выполняются другие клинико-диагностические методы.
- Микробиологическая диагностика проводится при отсутствии эффекта от консервативной терапии антибактериальными препаратами широкого спектра действия в течение первой недели после выявления патологического процесса;
- Для анализа на возбудители собирают мокроту до начала антибиотикотерапии.
Бактериоскопическая диагностика мазка, окрашенного по Грамму, в настоящий момент подвергается дискуссиям, так как в нем кроме возбудителей воспаления в легких обнаруживаются микроорганизмы, присутствующие на слизистой оболочке верхних дыхательных путей.

В пульмонологическом стационаре всем пациентам рекомендовано бактериологическое исследование крови. Достоверность данного метода составляет только 11%, но при наличии воспалительного процесса в легочной ткани, он помогает скорректировать лечение в условиях стационара.
- Серологические тесты не помогают в терапии пневмоний, но имеют большее значение для анализа вероятности появления повторных рецидивов. При них обнаруживают высокое количество иммуноглобулинов в крови, что отражает состояние иммунной системы у детей и взрослых;
- Существуют экспресс методы выявления микроорганизмов в моче. С их помощью можно обнаружить Legionella pneumophila, которая часто приводит к гибели пациента с воспалением легких;
- Биохимический анализ крови при пневмонии назначается для оценки степени тяжести патологического процесса. Он позволяет также узнать о сопутствующей патологии, которая может затруднять терапию заболевания;
- Согласно европейским рекомендациям по лечению пневмоний от 2005 года, при воспалительных изменениях в легких следует определять уровень С-реактивного белка, который отражает прогноз болезни;
- Дополнительная диагностика с помощью ультразвука помогает выявить экссудат в плевральной полости, который появляется при осложнениях заболеваниях.
Отвечая на вопрос, как распознать пневмонию у детей и взрослых на основе вышеприведенной информации, очевидно, что медицина располагает богатым арсеналом средств для своевременной диагностики заболевания. Тем не менее, очень важно, чтобы пациент своевременно обратился к лечащему врачу. Только так можно предотвратить грозные осложнения патологии.
Диагностика пневмонии: мокрота, кровь, моча, аускультация и рентген
Если человек долго страдает хроническим кашлем, то ему редко удается самостоятельно распознать пневмонию (воспаление легких), бронхит или другой острый воспалительный процесс в нижних отделах дыхательных путей. Бронхит и пневмония часто возникают после перенесенных простудных заболеваний. Обе патологии могут иметь как вирусную, так и бактериальную природу.

Острая пневмония и острый бронхит во многом имеют схожие признаки и симптомы, поэтому с уверенностью определить пневмонию в домашних условиях самостоятельно без участия специалистов и без использования «золотых стандартов» диагностики невозможно.
Дифференциальная диагностика
Дифференциальная диагностика пневмонии крайне важна, поскольку в отличие от бронхита ее необходимо совершенно по-иному лечить. Дифференциальный диагноз пневмонии должен складываться по симптомам больного и лабораторно-инструментальным критериям:
- Заболевание начинается, как правило, остро и сопровождается лихорадочным состояние (температура тела превышает 38°C).
- Появляется мокрота с гноем и примесями крови.
- Аускультация выявляет ранее отсутствующие, локальные укорачивания легочного звука при перкуссии.
- Наблюдается лейкоцитарная формула со сдвигом влево.
- Специалисты лучевой диагностики в ходе обследования укажут основной рентгенологический признак — скопление крови и клеток в определенном участке легкого, которое создают определенную картину затемнений.
Диагностика пневмонии — это задача не из простых. Кроме того, что это заболевание легко спутать с другими патологическими процессами, оно само может быть нескольких видов и иметь различную клиническую картину. Классификация воспаления легких у взрослых и педиатрических пациентов зависит от формы, этиологии, условий возникновения, характерных признаков, локализации и возможных осложнений.
По форме данную патологию делят на такие группы:
- внебольничная (домашняя) — встречается наиболее часто;
- воспалительно-инфекционный процесс, приобретаемый в условиях стационарного пребывания;
- пневмоцистная — наблюдается у пациентов с иммунодефицитом.
Большое значение в тактике лечения имеет выявление возбудителя, которым может оказаться один из таких патогенов:
- пневмококк;
- микоплазменные микроорганизмы;
- хламидии пневмонии;
- легионелла;
- палочка Пфейфера;
- золотистый стафилококк;
- палочка Фридлендера;
- неклеточные инфекционные агенты;
- патогенные грибы.
- очаговое (бронхопневмония) бывает с мелкими локализациями или сливное;
- долевая (нижнедолевая);
- двустороннее (поражаются оба легких).
Диагностике и лечению пневмонии должно уделяться серьезное внимание, поскольку данная болезнь без принятия соответствующих мер может закончиться смертельным исходом. Частота летальности у пациентов среднего возраста, которые не страдают серьезными соматическими заболеваниями, составляет не более 3%. А вот пневмония у пожилых людей, отягощенная хроническими заболеваниями, имеет плохой прогноз у каждого третьего пациента.
Основные методы диагностики
Пациенты, которые ценят свою жизнь, не будут долго разбираться в том, как определить воспаление легких в домашних условиях, а при первых же подозрениях на пневмонию отправятся в медицинскую клинику для диагностики и лечения или хотя бы вызовут на дом фельдшера.
Опытный пульмонолог отлично знает, как распознать воспаление легких, и как отличить бронхит от пневмонии.
Диагностика воспаления легких включает такие лабораторно-инструментальные обследования:
- рентгеноскопия;
- клинический анализ крови;
- биохимический анализ крови;
- анализ мочи;
- исследование мокроты и мазков;
- оценка газового состава крови.
Кроме того, методика при обследовании человека может включать такие диагностические процедуры:
- КТ;
- биопсия легкого;
- бронхоскопия.
Однако прежде, чем прибегать к вышеописанным методам, пульмонолог начинает обследование с оценки того, какая у пациента аускультативная картина.
Аускультация
Когда пульмонологи диагностируют патологию с помощью аускультации, то острая пневмония может давать такие признаки заболевания:
- Появляются усиленные признаки бронхиальной фонии о стороны пораженной области.
- При очаговом поражении прослушивается смешанное дыхание. На вдохе его характеризуют как везикулярное, а на выдохе наблюдается ослабленное бронхиальное дыхание.
- При крупозной форме болезни прослушивается хрустящий звук в начальной фазе и в стадии разрешения.
- Плевропневмония характеризуется выраженным шумом, создаваемым трением плевральных листков. А когда образовывается выпот, то наблюдается резкое послабление дыхания.
- При тяжёлом течении воспалительного процесса при выслушивании сердца выявляется выраженное ускорение сердцебиения.
Особенно у престарелых пациентов может наблюдаться резкое снижение артериального давления с развитием острой сосудистой недостаточности.
Диагностика крупозной формы болезни всегда начинается с выслушивания. Данная патология имеет 2 информативные характеристики:
- Альвеолярный треск на вдохе, который не проходит после того, как пациент откашливается.
- Влажные хрипы на вдохе. Они объясняются тем, что при прохождении воздушного потока пузырчатый вязкий экссудат в бронхах лопается.
При очаговой пневмонии специфичный хрустящий звук появляется в первой и третьей стадии. А хрипы при накоплении жидкого секрета классифицируются как мелкопузырчатые звенящие. Аускультация при долевой патологии помогает пульмонологу определить стадию воспаления.
Видео
Видео — Что такое пневмония?
Рентгенологическая диагностика
Рентгенодиагностика заболевания играет ключевое значение в постановке точного диагноза. Но практически все пациенты знают, что при выполнении рентгена при пневмонии не избежать лучевой нагрузки на организм, поэтому они интересуются тем, не покажет ли флюорография воспаление легких.
На самом деле задача флюорографического исследования заключается в профилактике серьезных заболеваний нижних дыхательных путей. И оно занимает достойное место в рентгенологии. Однако если сравнивать снимок легких на флюорографии и легких рентген, то становится очевидно, что затемнения или патологии лучше видно на рентгенограмме.
Можно ли увидеть недуг на флюорографии и насколько хорошо, во многом зависит от разновидности инфекции, которая поражает легочные структуры. В свою очередь рентген легких при пневмонии — это не только способ выявления заболевания, но также с его помощью можно осуществлять контроль лечения и замечать положительную или отрицательную динамику.
Крупозная пневмония на рентгеновском снимке может выглядеть следующим образом:
- обширное затемнение;
- односторонне тотальное или частичное затемнение;
- ограниченное затемнение (изменения не выходят за пределы сегмента).
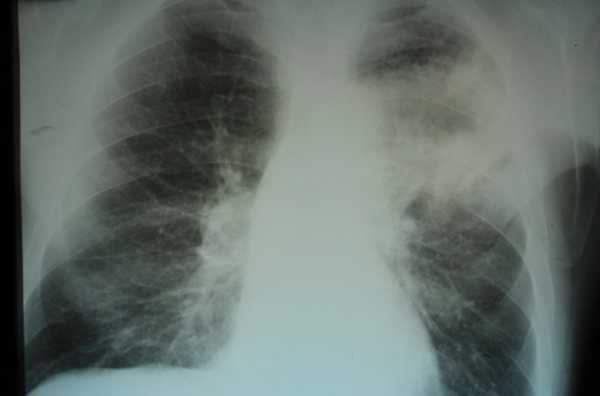
Очаговую пневмонию рентгеновский снимок показывает не всегда, поскольку на начальных стадиях болезнь характеризуется появлением небольших уплотнений с биологическими структурами. И все же опытный рентгенолог знает, как выявить воспалительные процессы даже при отсутствии уплотнений, поскольку очаговая форма на рентгене может показать косвенные признаки:
- локальные патологические тени;
- воспаление плевры с образованием фиброзного налёта на её поверхности или выпота внутри нее;
- увеличение легочных корней;
- искажение легочного рисунка на определенном участке.
Если недуг на рентгеновском снимке явно визуализируется, но существует необходимость обнаружить более тонкие детали патологического процесса, то прибегают к помощи КТ. Компьютерная томография позволяет выявить пневмонию на самых ранних стадиях, поскольку уже тогда она четко показывает патологические изменения в тканях.
Исследование крови
Если, проходя профилактический осмотр, пациенты сомневаются в том, покажет ли флюорография пневмонию, то точно не пропустить развивающийся недуг помогут показатели СОЭ (скорость оседания эритроцитов). При стандартном обследовании они могут сильно превышать норму. А тем более, когда сдается общий анализ крови при пневмонии.
Как правило, острая пневмония имеет показатели СОЭ — 20-25 мм/час. В тяжелых случаях она может достигать 40-50 мм/час. А если имеют место показатели СОЭ — 80 мм/час и выше, то могут заподозрить онкологию или аутоиммунный недуг. Однако стоит учитывать, что СОЭ не является абсолютным показателем, особенно для пациентов, которые проходят терапию, подавляющую нежелательные иммунные реакции организма.
При крупозной пневмонии диагностика не обходится без анализа крови. Гемограмма в таком случае имеет стандартное описание — ускорение СОЭ и сдвиг лейкоцитозной формулы влево. Если уровень лейкоцитов в крови достигает более 10-12х109/литров, то это указывает на высокую вероятность бактериальной инфекции, а если их уровень становится ниже 3х109/литров или выше 25х109/литров, то такие показатели указывают на неблагоприятный прогноз.
Также делают биохимию, но такой анализ крови при воспалении легких не дает специфической информации.
Исследование мочи и кала
При обнаружении патогена в кале и в моче лечение подбирается специфичное. Особенно это актуально в случае клебсиеллезной ее формы. Если бактериальный процесс не будет своевременно выявлен и не начнется адекватное лечение, то патология начнет распространяться на желудочно-кишечный тракт, гепатобилиарную область, мочевыделительную систему и даже может поразить головной мозг.
Если появляется клебсиелла пневмония в моче, то это указывает на то, что процесс затронул мочеполовую систему. Любая другая острая пневмония показывает в моче небольшое количество эритроцитов (микрогематурия), а также белок (протеинурия), чего не бывает в норме. Анализ на пневмонию, исследующий мочу не входит в число наиболее информативных исследований.
Если обнаружена клебсиелла пневмония в кале, то очагом поражения считается пищеварительная система. Но следует учитывать, что эта бактерия при нормальных показателях является стандартным обитателем толстого кишечника и общей микрофлоры желудочно-кишечного тракта. Лабораторное исследование фекалий позволяет четко распознавать отклонение от нормы у младенцев. А если получается обнаружить клебсиеллу пневмонию в кале у взрослого, то эта информация не будет столь существенной.
Исследование мокроты
По усмотрению лечащего врача, который точно знает, как определить пневмонию, может быть назначен анализ мокроты при пневмонии. Изучение секрета, получаемого из дыхательных путей, проводят с целью выявления рода и вида возбудителя развившегося недуга. Решающими оказываются ответы бактериоскопии мазка мокроты, который окрашивают по Граму и проводят микробиологическое исследование.
Для подтверждения хламидийной патологии наиболее специфичным и чувствительным является культуральный метод выделение возбудителя, однако он отличается длительностью и трудоемкостью процесса и на практике обычно ограничиваются серотипированием. При проведении стандартной бактериоскопии мазка мокроты на микоплазму обнаружить этот патоген не удается, поэтому используют метод иммунофлуоресценции или иммуноферментного анализа.
Кроме того, существует целая схема того, как диагностировать редкую пневмонию, вызываемую палочкой Фриндлендера. Проводятся микробиологические исследования на высев бактерий. Выявиться возбудитель могут в мазке из цервикального канала, в мазке из зева, а также иногда обнаруживается клебсиелла пневмония в мазке слизи из горла. Как правило, последний случай характерен для нозокомиальной инфекции.
Формулировка диагноза
После проведения всех определенных анализов при воспалении легких, оценки того, как выглядит пневмония на снимке, будет дана формулировка диагноза. В ней будет указано, что это за патология — бронхит или пневмония, а также другие детали:
- возбудитель, спровоцировавший возникновение патологии;
- область расположения процесса и его масштабы (поражение затрагивает сегмент, долю, одну сторону или сразу две);
- критерии тяжести пневмонии;
- характеристику осложнений, если такие присутствуют;
- в какой фазе находится болезнь (начало, разгар, восстановление нормальной структуры, разрешение, заключительная стадия, затянувшийся процесс);
- общая картина соматических заболеваний, которые могут сказаться на выздоровлении.
Пример формулировки диагноза: «Долевая острая пневмония, вызванная пневмококком. Наблюдается нижнедолевое правостороннее поражение. Болезнь находится в фазе разгара и протекает тяжело. Наблюдается острая частично компенсированная дыхательная недостаточность».
Пациенты, перенесшие тяжелую форму заболевания нижних дыхательных путей, в дальнейшем должны тщательно следить за своим здоровьем и регулярно проходить профилактические осмотры. Даже при хорошем самочувствии раз в год им обязательно показана рентгенография или флюорография.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы исправим ошибку, а Вы получите + к карме 🙂
Анализы мочи и крови при пневмонии – значение показателей
Исследования мочи и крови считаются ключевыми процедурами при воспалительном поражении легких. Они обеспечивают базовую информацию об изменениях, которые протекают в организме.
Однако данные исследования не позволяют поставить точный диагноз. Чтобы получить полную картину, у взрослых проводится также анализ мокроты, рентгенография, биохимическое исследование крови.
Показания к проведению диагностики
Анализы на пневмонию нужно проводить в таких ситуациях:
- хроническое воспаление легких;
- выраженная одышка и кашель с удушьем;
- повышение температуры до 39 градусов;
- сильная выраженность симптомов вирусной инфекции;
- наличие в мокроте кровянистых или гнойных примесей;
- боли в груди.
Диагностические исследования при пневмонии
Если у врача возникает подозрение на наличие пневмонии, назначается целый комплекс процедур. С их помощью удается получить такие результаты:
- подтвердить развитие недуга;
- оценить степень сложности патологии и уровень поражения легких;
- определить возбудителя;
- контролировать тактику терапии и скорость выздоровления.
Чтобы определить наличие патологии, врачи назначают анализы крови. Также непременно выполняется общий анализ мочи. Чтобы выявить возбудителя недуга, исследуют состав крови и мокроты.
Для определения особенностей протекания болезни и скорости ее распространения выполняют рентгенографию легких. Также может возникать необходимость в проведении бронхоскопии и компьютерной томографии. Для контроля восстановительного процесса применяют контрольные исследования крови и мочи.
Информативность общего анализа крови
Выполнение ОАК при пневмонии помогает выявить воспаление и определить уровень его выраженности. Лейкоцитарная формула позволит получить информацию о происхождении недуга – бактериальном или вирусном.
Анализ крови при пневмонии выполняется дважды – при госпитализации и после выздоровления. Это позволяет оценить эффективность терапии. Также нередко требуются и другие показатели. Их получают на различных стадиях терапии для определения динамики процесса выздоровления.
К основным изменениям, которые демонстрируют анализы крови при пневмонии, относят следующее:
- смещение лейкоцитарной формулы в левую сторону;
- лейкоцитоз;
- возрастание СОЭ.
Нарушения показателей анализа прежде всего касаются количества лейкоцитов. Чтобы точно интерпретировать результаты, очень важно ознакомиться с нормальными значениями уровня кровяных телец.
У здоровых людей уровень лейкоцитов составляет 4-9 Г/л. При воспалительном поражении легких данное значение существенно возрастает. В отдельных случаях оно достигает отметки 40-60. Это обусловлено тем, что организм старается противостоять инфекции. Существенное повышение объема этих кровяных телец в медицине называется лейкоцитозом.
Помимо этого, ключевым показателем анализа крови является СОЭ. У здоровых людей данный результат не должен быть больше 15 мм/ч для женщин и 10 мм/ч для мужчин. Исключением являются дети, беременные женщины и старики. СОЭ при пневмонии значительно возрастает. Это подтверждает воспаление легких.
Рекомендуем – как лечить двустороннее воспаление легких.
Изменение лейкоцитарной формулы
Лейкоциты представляют собой частицы крови, которые позволяют справляться с воспалением. К ним относят огромное количество видов клеток. Каждый из них играет важную роль.
 По цвету лейкоцитов, которые можно увидеть под микроскопом, выделяют такие элементы:
По цвету лейкоцитов, которые можно увидеть под микроскопом, выделяют такие элементы:
- эозинофилы – представляют собой розовые элементы;
- базофилы – имеют фиолетовый оттенок;
- нейтрофилы – являются бесцветными.
Нейтрофилы могут иметь разный возраст. У здоровых людей количество юных палочкоядерных клеток не должно быть более 5 % всех лейкоцитов. При этом зрелые сегментоядерные клетки преобладают – их количество составляет примерно 60 %. Такие пропорции являются нормой. При пневмонии данное соотношение серьезно меняется.
Чтобы иммунитет мог противостоять инфекции, нужно увеличить число молодых клеток. При этом количество палочкоядерных элементов может резко увеличиваться.
Такие процессы именуют смещением лейкоцитарной формулы в левую сторону. Это объясняется тем, что в лабораторном бланке молодые клетки располагаются левее, чем зрелые.
Статья в тему – правила диагностики пневмонии.
Увеличение СОЭ
Нарастание данного показателя может происходить при воспалениях или быть вариантом нормы. Так, у беременных женщин он составляет 30-40 мм/ч, а у пожилых людей достигает 20-30 мм/ч. У детей раннего возраста СОЭ напротив существенно снижена. Даже небольшое увеличение показателя свидетельствует о развитии воспаления.
Ускорение скорости оседания эритроцитов обусловлено повышением в плазме крови содержания защитных белковых элементов. К ним относят глобулины и фибриноген. В результате эритроциты склеиваются, что приводит к быстрому оседанию на дне лабораторной емкости. Определить точный объем белковых элементов поможет биохимическое исследование.
Данные при вирусной пневмонии
Далеко не всегда повышение объема лейкоцитов обусловлено нарастанием количества нейтрофилов. Если патология связана с заражением вирусами, увеличивается объем лимфоцитов – они успешно справляются с такими возбудителями.
На основании данной особенности удастся определить, что именно послужило причиной развития недуга – вирусы или бактерии.
Как сдавать общий анализ крови?
Чтобы получить точные результаты исследования, очень важно правильно подготовиться к его сдаче:
- Анализ необходимо сдавать натощак. Желательно делать это в утреннее время суток. Допустимо употреблять только свежую негазированную воду. Ужинать можно не менее чем за 8 часов до исследования. Лишь в этом случае удастся получить достоверные результаты.
- За несколько суток до обследования нужно отказаться от применения медикаментозных средств. Отдельные препараты приводят к серьезному изменению состава крови. Это может стать причиной получения неправильных результатов.
- За 1 день до сдачи анализа нужно немного скорректировать свой рацион. При этом важно исключить жирную пищу и спиртные напитки. Также обязательно нужно отказаться от физических нагрузок.
Анализы после исследования
После проведения лечебных мероприятий состав крови меняется, однако это происходит достаточно медленно. Исследование мокроты, которое проводится с анализом крови, позволяет правильно скорректировать терапию и ускорить наступление выздоровления.
После нормализации состояния пациента на рентгенографических изображениях отсутствуют очаговые изменения воспалительного характера. Также пропадают другие признаки недуга:
- нормализуется температура;
- увеличивается общий тонус;
- пропадает кашель;
- устраняются хрипы в легких и одышка;
- пропадает тошнота и болевые ощущения в животе;
- проходит боль в грудной клетке.
На фоне положительной динамики состав крови остается патологическим в течение определенного времени. Восстановительный период характеризуется повышением объема эозинофилов. Это говорит о хорошем прогнозе. Если же данные элементы пропадают из данных исследований крови, специалист может подозревать развитие осложнений.
Рекомендуем – как лечить микоплазменную пневмонию.
Биохимическое исследование
 При пневмонии специалисты нередко назначают биохимическое исследование. Эта процедура помогает выявить возможные осложнения и получить точную картину развития аномального процесса.
При пневмонии специалисты нередко назначают биохимическое исследование. Эта процедура помогает выявить возможные осложнения и получить точную картину развития аномального процесса.
Ключевой целью процедуры является определение пропорций углекислого газа и кислорода в крови. Если развиваются осложнения в форме угнетения функций дыхательной системы, у больного появляются обструктивные симптомы удушья.
Это очень опасное состояние, которое провоцирует гипоксию тканей. Причем страдают все органы, включая легкие и мозг. Если удастся вовремя выявить нарушение, можно сразу же остановить последующее развитие патологии.
Другие диагностические исследования
Чтобы определить причины развития недуга, проводят исследование мокроты. С его помощью можно понять, какой именно возбудитель спровоцировал пневмонию. Если по результатам исследования крови было выявлено увеличение числа лейкоцитов, мокроту исследуют на присутствие бактериальных микроорганизмов и грибков. Также оценивается их чувствительность к лекарственным препаратам.
Помимо этого, исследование мокроты позволяет получить такие данные:
- При наличии кровянистых примесей в секрете можно заподозрить очаговую или крупозную пневмонию. При коричневом оттенке мокроты можно быть уверенным, что кровеносные тельца погибли. Это говорит о крупозном воспалении.
- Желтый оттенок секрета свидетельствует об эозинофильном воспалении. Под данным термином понимают аллергическую пневмонию.
- Фиброзные элементы и желчные пигменты свидетельствуют о том, что эритроциты погибают непосредственно в полости легких. Это говорит об очень серьезном нарушении, при котором кровь наполняет пораженный орган дыхания.
Высокую диагностическую ценность имеет и исследование мочи. При пневмонии оно может показывать незначительный объем белковых структур. Также моча при пневмонии включает немного эритроцитов, поскольку их уровень в крови при таком недуге существенно возрастает.
Чтобы выявить патологию и вовремя начать терапию, очень важно провести целый комплекс диагностических исследований. Благодаря выполнению данных процедур можно не только выявить пневмонию, но и определить причины ее развития. Это позволяет подобрать максимально эффективную схему терапии.
Внимание, только СЕГОДНЯ!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе