Жидкость в печени что это
Жидкость в печени что это
Печень, один из самых больших паренхиматозных желез внешней секреции. Ее функция заключается в продуцировании желчи, которая движется по протокам печени с выполнением физиологических свойств, связанных с пищеварением.
Мы рекомендуем!
Для лечения и чистки ПЕЧЕНИ наши читатели успешно используют
метод Елены Малышевой
. Внимательно изучив этот метод мы решили предложить его и вашему вниманию.
В брюшном отделе занимает правый верхний угол под диафрагмой. Вес этого органа составляет около 1800.00 килограммов.
Она имеет форму двух гладких долей (большую правую и левую хвостатую) с вдавливаниями других органов брюшной полости (пищеводным, желудочным, дуоденальным, почечным и надпочечниковым).
Железа имеет бордовый цвет, потому что она является кроветворным органом (депо для эритроцитов).
Междолевое пространство занимают:
артерия; воротная вена; желчный пузырь; общий желчный проток; лимфатические сосуды и нервное сплетение.
Если габариты печени увеличены, то имеет место заболевания с названием Гепатомегалия (оттек, водянка, вздутие).
 К этой тяжелой патологии приводят нарушения физиологического функционирования, как самой железы, так и других органов и систем.
К этой тяжелой патологии приводят нарушения физиологического функционирования, как самой железы, так и других органов и систем.
Если в организм поступило большое количество токсичных элементов, то дольки железы увеличиваются (оттекают) для компенсации процесса обезвреживания.
Увеличение структурных единиц паренхимы может быть причиной кроветворной компенсационной работы железы. Этиологией возникновения водянки железистого органа могут быть:
Ожирение; Разрастание метастазирующей опухоли; Тромбоз нижней полой вены; Алкоголизм; Гепатит инфекционной этиологии; Цирроз печени; Дисфункция синтеза белка; Паразитарные гепатиты; Почечные и сердечные отеки.
Механизм развития отеков на клеточном уровне
Рассмотрим подробней механизмы развития отеков:
Усиление мембранной проницаемости сосудов; Недостача белка в крови (нарушение синтеза и переход белка в мочу при понижении осмотического давления); Застой венозной крови (жидкость просачивается через сосуды при медленном темпе движения крови с нижней части тела к сердцу); Лимфостаз (большой приток лимфы к месту воспалительного процесса, чаще встречаемая водянка); Нейрогенная водянка (дисфункция проницаемости сосудов жидкостью); Гемостаз (уменьшение движения крови, ее сосудистый застой, с выпотом плазмы ведущий к водянке и сердечной недостаточности);
к оглавлению ↑
Симптоматика
Из симптомов визуального осмотра отмечается: желтизна и зуд кожных покровов и слизистых, болезненное выпячивание области правого подреберья или вздутие живота, то есть асцит.
Это экссудация жидкости при лимфостазе, в область брюшной полости. Водянка классифицируется по количеству жидкости (малое, умеренное, значительное), по ее составу (стерильное, инфицированное и спонтанное).
При ярко выраженном количестве жидкости выступает наружу пупочное кольцо, просматриваются сосудистые звездочки и в процессе осложнения, это приводит к перитониту.
Наблюдаются также жалобы, характерные для вздутия железы при определенном положении тела с симптомами диспепсии, характеризующиеся тошнотой, изжогой, рвотой, наличием зловонного запаха изо рта, потливостью, изменения состава содержимого при акте дифекации.
к оглавлению ↑
Диагностика
При диагностике методом пальпации, доктор обращает внимание на плотность железы, болезненность, уровень вздутия, ее контуры и границы. При таком патологическом состоянии, больному необходимо немедленно обратиться к врачу.
ВНИМАНИЕ!
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
 Доктор проведет первичный осмотр, соберет анамнез на наличие факторов риска или случайных эндемий, повлекших водянку: периодичность на протяжении суток, при каком положении тела, аллергические реакции, травмы, ранее перенесенные недомогания, питание, отравления и социальные условия жизнедеятельности.
Доктор проведет первичный осмотр, соберет анамнез на наличие факторов риска или случайных эндемий, повлекших водянку: периодичность на протяжении суток, при каком положении тела, аллергические реакции, травмы, ранее перенесенные недомогания, питание, отравления и социальные условия жизнедеятельности.
При этом подключается и лабораторное обследование для выяснения причины возникновения вздутия:
Общий анализ крови и мочи; Печеночные пробы; Коагулограмма; Тестирование маркерами на вирусы и онкологию; Электрокардиограмма; Ультразвуковое обследование брюшной полости; Рентгенография и компьютерная томография; Лапароскопия (биопсия участка ткани или содержимого жидкости).
к оглавлению ↑
Способы терапии
Рассмотрим методы лечения печени при наличии жидкости в ее тканях, на примере таблицы
| При ожирении | Принятие большого количества жирной пищи, а также нарушение процессов обмена веществ при синтезе белков, углеводов, витаминов, сопутствие тиреотоксикозом и сахарным диабетом приводят к жировому гепатозу (перерождение паренхимы долек в жировую ткань). | Таким больным назначается длительная диета № 5, с исключением жирной, соленой, острой и копченой пищи на протяжении всей жизни. Рекомендуются занятия спортом и медикаментозная терапия: диуретические средства для снятия водянки, гепатопротекторы, которые принимать около трех месяцев. Витаминный комплекс назначают один раз в полгода. Для контроля липидного обмена, применяют противохолистериновые препараты. Народная медицина предлагает настои и отвары растений шиповника и расторопши. |
| При циррозе печени | Чрезмерное употребление алкоголя, вирусы, токсические отравления и тяжелые хронические заболевания приводят к нарушению структуры паренхиматозной ткани, ее некрозу. То есть предрасполагает к образованию цирроза печени, сопровождающегося повышением венозного давления (наличие рубцов, следствие внутреннего кровотечения) и билирубина, лейкоцитопенией, анемией и вздутием железы. Визуально отмечается наличие характерных знаков (печеночные паучки, ладони, язык). | Таким больным назначается длительная диета № 5, с исключением жирной, соленой, острой и копченой пищи и алкогольных напитков на протяжении всей жизни. Рекомендуются занятия спортом и медикаментозная терапия: диуретические средства для снятия водянки, гепатопротекторы, витаминотерапия, применение вакцины биологического назначения (регенерация клеток всего организма). Показано санаторно-курортное лечение. Также, при необратимых процессах рассматривается вариант трансплантации органа. Отзыв нашей читательницы Светланы Литвиновой Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях. Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью. Читать статью —> Прогноз исцеления будет положительным, в случае строгого соблюдения схемы лечения и высоких защитных свойств организма. |
| При онкологии: холангиокарционома, гепатоцеллюлярная карцинома, гемангиосаркома и гепатобалстома, ангиопластическая саркома | Предшествующий цирроз или хронические формы вирусных гепатитов могут стать причиной возникновения рака железы. Опухоль может возникнуть и вследствие метастазов раковых клеток от других очагов организма. Выражается отсутствием аппетита, похудением, желтизной слизистых и кожных участков, слабостью, вздутием и накоплением жидкости в области живота, возникновение и усиление боли с иррадиацией в спину. | Для назначения лечения необходимо уточнить вид и степень опухоли. Как правило, лечение заключается в радикальном подходе (удаление метастазов или частичных участков органа) с закреплением химиопрепаратами. Также эффективным методом используют радиотерапию, которая сочетается с хирургическим вмешательством или химиотерапией. Прогнозы зависят от успешности операции, сопротивляемости и стойкости организма больного. |
Иванова Светлана, 50 лет. Госпитализирована в стационар инфекционной больницы с жалобами на боль в области подреберья, справа, частую рвоту, слабость. При пальпации, обнаружилась значительная гепатомегалия с участками плотной консистенции органа. При осмотре, склеры глаз желтые, язык малиновый и присутствие кожных сосудистых звездочек. После окончательного обследования, установлен диагноз: активный хронический гепатит.
Назначена терапия: Постельный режим, диета № 5, с категорическим исключением алкогольных напитков. Показаны: диуретики, гепатопротекторы и витамины (эссенциале, карсил и др.). Лечение проводить под контролем уровня холестерина и билирубина.
Вам все еще кажется, что ВОССТАНОВИТЬ ПЕЧЕНЬ невозможно?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте историю Алевтины Третьяковой, о том как она не только справилась с болезнью печени, но и восстановила ее…. Читать статью >>
Рекомендуем прочитать:
Рекомендуем прочитать:

Якутина Светлана
Эксперт проекта VseProPechen.ru
Витамины группы В; Токоферолы; Кальциферолы; Аскорбиновая кислота.
жидкость в печени что это
Накопление жидкости в брюшной полости является вторичным заболеванием, свидетельствующим о серьезных нарушениях кровообращения и оттока лимфы. Подобное состояние носит название асцит и чаще всего является следствием цирроза. Накопленную жидкость под печенью на начальных стадиях можно обнаружить с помощью узи. Её образование опасно для больного и требует обязательного лечения.
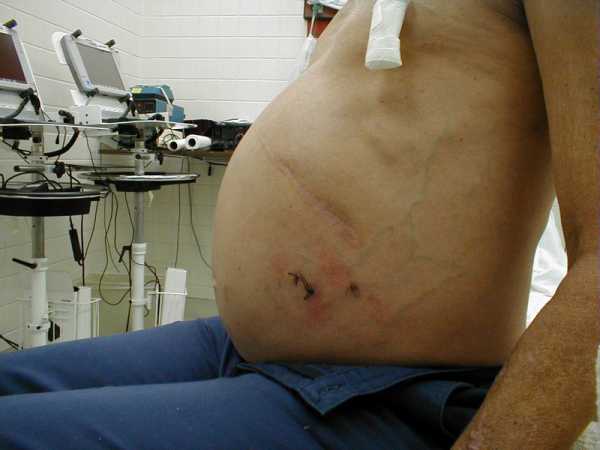
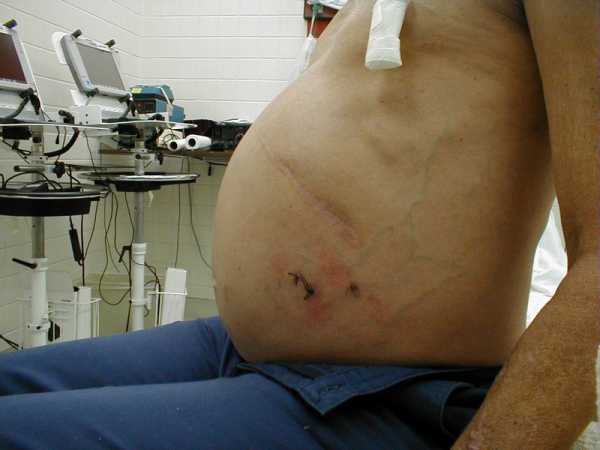
Накопление жидкости в брюшной полости является вторичным заболеванием, свидетельствующим о серьезных нарушениях кровообращения и оттока лимфы
Что такое асцит и чем он опасен
Асцит — это патологический процес, характеризующиеся постепенным накоплением в области живота экссудата (жидкости).
Механизм развития асцита зависит от основного заболевания, но чаще всего появляется из-за тяжелых патологий печёночной функции, в том числе последних стадий цирроза. Объем брюшной водянки может быть различен, в запущенной стадии жидкость в животе достигает 25 л.
Скопление воды в брюшной полости часто является следствием развития рака печени, патологического истощения и белковой недостаточности, кардиальных заболеваний. При онкологии и циррозе полностью вылечить водянку сложно, потому что такое состояние проходит после полного излечения основного заболевания.
Выделяемое количество воды сдавливает желудок и другие внутренние органы, мешает их нормальному функционированию. Скопление выпота в брюшине усугубляет положение больного, особенно при онкологической опухоли печени. Сколько живут пациенты с водянкой, зависит от медикаментозного лечения и выполнения рекомендаций в питании.
Причины
В большинстве случаев развитие патологического процесса в брюшной полости вызывают тяжелые болезни печени (цирроз и рак). При циррозе из-за некроза гепатоцитов и разрастания фиброзной ткани, постепенно разрушаются кровеносные сосуды. Плазма понемногу просачивается из сосудов и наполняет собой брюшную полость. Обратного оттока вследствие нарушения печёночной функции не происходит.
Асцит при раке печени возникает из-за разрастания метастазов и увеличения давления на воротную вену. Опухолевый процесс приводит к нарушению кровотока в портальной венозной системе, что мешает нормальному оттоку жидкости из брюшины. Скопление выпота регистрируется примерно у 10 % онкологических больных. При онкологии других органов, экссудат появляется из-за развития портальной гипертензии — нарушении нормального кровообращения в печёночной ткани.
Основные причины скопления излишней воды:
Одной из причин скопления лишней воды является цирроз печени
- Портальная гипертензия, развившаяся из-за цирроза или рака.
- Нарушение кровотока при правожелудочковой сердечной недостаточности.
- Распространение раковых клеток по брюшной полости и появление в ней метастазов.
- Аномально низкое количество белка в крови.
Симптомы
Жидкость под печенью может накапливаться стремительно — в течение нескольких дней, либо постепенно. Больной может несколько недель, иногда и месяцев не подозревать о развитии патологического процесса.
В зависимости от телосложения пациента, скопление воды до 1 л литра зрительно незаметно. Вздутие живота происходит постепенно, кожа на нем становится гладкой, блестящей, нередко появляются растяжки. При образовании портальной гипертензии под кожей просвечивают синие разветвленные вены.
Характерные симптомы водянки следующие:
- Нарушенное дыхание, одышка, кашель вследствие сдавливания диафрагмы. Особенно это проявляется, когда больной принимает горизонтальное положение.
- Расстройство пищеварения. Появляется из-за нажима водянки на стенки желудка и кишечника. Пациент жалуется на отрыжку, изжогу, быстрое насыщение. Хронические запоры могут сменяться диареей, при сильном сжимании кишечника возникает полная непроходимость его содержимого.
- Затрудненное мочеиспускание. Могут фиксироваться частые позывы, постепенное развитие цистита, пиелонефрита и других инфекций мочеполовых органов.
- Отечность на ногах. Появляются из-за затрудненного оттока по нижней полой вене и лимфы.
- Снижение работоспособности.
При осмотре пациента врач обращает внимание на живот в зависимости от положения пациента. В вертикальном положении он провисает вниз. Если больной ложится на спину, живот спадает вниз, а стенки его выпячиваются («лягушачий живот»).
Кроме этого, специалист выявляет симптом флюктуации. Пациента кладут на спину, с одной стороны брюшины пациент прикладывает руку, с другой врач постукивает ладонью по боковой стенке. При скоплении выпота наблюдаются волнообразные движения на поверхности, которые появляются из-за колебания жидкости.
Асцит при беременности
В период вынашивания ребенка брюшная водянка является опасной
В период вынашивания ребенка брюшная водянка является опасной, она сдавливает плод и мешает его нормальному внутриутробному развитию. Наиболее опасным при беременности считается асцит, сформировавшийся из-за недостаточности работы печени, сердца и почек. Очень часто у будущих мам наблюдается сильное выпячивание пупка, образование паховой грыжи, варикоза, появление геморроидальных вен.
Усложняет заболевание и то, что большинство медикаментозных средств являются токсичными, а прокол брюшины для вывода экссудата может негативно сказаться на ребенке.
Основные лечебные меры — ограничение употребление соли и воды. Очень важна диета, способная поддержать нормальное функционирование печени и сердечно-сосудистой системы. При отсутствии противопоказаний можно употреблять целебные отвары трав, способствующие снятию отеков, обладающие желчегонным действием.
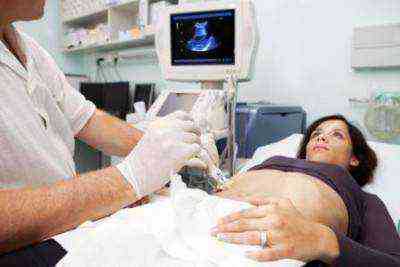
УЗИ при жидкости под печенью
С помощью ультразвукового обследования можно наиболее точно установить характер патологического процесса и причины его появления. При установлении диагноза асцит, выполняется диагностика следующих факторов:
- Объем образовавшегося экссудата.
- Расширение и тромбоз воротной вены.
- Размер печени при онкологическом заболевании.
- Увеличение селезёнки в случае портальной гипертензии и гемолитической анемии.
- Расширение полой вены в правом предсердии при сердечной недостаточности.
Перед проведением УЗИ рекомендуется не употреблять блюда и продукты в пищу, вызывающие брожение и вздутие живота. Процедура безболезненна и не вызывает негативных ощущений.
Лечение
Меры по ликвидации процесса должны быть предприняты как можно раньше, чем больше скопилось воды в брюшине, тем более длительным и сложным будет лечение. Принципы терапии водянки:
- Устранение основного заболевания.
- Прием медикаментозных средств.
- Лапароцентез — откачка экссудата через отверстие в брюшной полости.
- Соблюдение питьевого режима и рациона питания.
Инвазивный метод лечения путем прокола используется в случае запущенности болезни и риске для жизни пациента. Значительное скопление экссудата препятствует нормальному дыханию и вызывает сердечную недостаточность, поэтому лапароцентез является необходимой мерой. Прием лекарственных средств направлен на ликвидацию патологии, вызвавшей водянку, и снятие отечности.
Используемые категории медикаментов:
Для лечения асцита назначают диуретики
- Гепапротекторы. (Фосфолипиды, витамины, антиоксиданты, аминокислоты).
- Диуретики. (Спиронолактон, Фуросемид, Маннитол).
- Дополнительные источники калия и магния. (Панангин, Аспаркам).
- Капельные инъекции белковых препаратов в случае нехватки белка в крови. (Альбумин, нативная плазма).
- Антагонисты ангиотензина II и ингибиторов АПФ (Эналаприл, Лизиноприл).
- Стероидные противовоспалительные препараты (Преднизолон).
Кроме медикаментозного лечения, пациенты могут использовать альтернативные методы лечения. К ним относятся настои и отвары из лекарственных растений, фитопрепараты.
Диета
В период болезни требуется обязательное соблюдение ограничений в употреблении соли (не более 3-5 г в день) и воды (до 1,5 литров в сутки). Строгое соблюдение всех предписаний врача и лечебное питание при асците является гарантией для успешного излечения или значительного улучшения в случае, если основное заболевание вылечить невозможно. При скоплении выпота в брюшине следует питаться с соблюдением диеты стол №5.
Разрешенные продукты:
Овощи рекомендуются к употреблению при асците
- Нежирное мясо и рыба (телятина, курятина, индюшатина, крольчатина).
- Кисломолочная продукция невысокой жирности.
- Овощи.
- Некислые фрукты.
- Растительные масла.
- Каши (гречневая, рисовая, овсянка).
- Белковые омлеты.
- Ржаной или подсушенный хлеб.
- Взвары, компоты, пудинги, желе.
- Сухофрукты.
- Варенье, мед, зефир, пастила.
- Некрепкий чай, отвар шиповника.
Запрещено употреблять:
- Консервы.
- Копчёности.
- Соленья и маринады.
- Пряности и специи.
- Колбасу и все виды жирного мяса.
- Тугоплавкие жиры.
- Чеснок и лук (свежие), редис, редька.
- Грубо волоконные овощи, препятствующие пищеварению.
- Грибы в любом виде.
- Наваристые мясные и рыбные бульоны.
- Сдоба и кондитерские изделия.
- Шоколад.
- Кофе.
Рекомендованы фрукты и овощи, обладающие легким диуретическим эффектом: арбуз и дыня, огурцы, тыква, свекла, шпинат, имбирь, свежая зелень, клюква, калина, брусника.При нарастании болезни соль из рациона исключается полностью.
Для улучшения вкуса блюд можно использовать лимонный или томатный соки, лавровый лист. В случае появления печёночной недостаточности снижают количество потребляемого животного белка до 20-30 г в сутки. Для облегчения деятельности печени приоритетными способами приготовления блюд являются запекание, отваривание, тушение.
Видео
Цирроз печени. Асцит. Нити фибрина. Печеночная связка.
Жидкость в печени симптомы лечение
Печень, один из самых больших паренхиматозных желез внешней секреции. Ее функция заключается в продуцировании желчи, которая движется по протокам печени с выполнением физиологических свойств, связанных с пищеварением.
Оглавление:
В брюшном отделе занимает правый верхний угол под диафрагмой. Вес этого органа составляет около 1800.00 килограммов.
Она имеет форму двух гладких долей (большую правую и левую хвостатую) с вдавливаниями других органов брюшной полости (пищеводным, желудочным, дуоденальным, почечным и надпочечниковым).
Железа имеет бордовый цвет, потому что она является кроветворным органом (депо для эритроцитов).
Междолевое пространство занимают:
- артерия;
- воротная вена;
- желчный пузырь;
- общий желчный проток;
- лимфатические сосуды и нервное сплетение.
Если габариты печени увеличены, то имеет место заболевания с названием Гепатомегалия (оттек, водянка, вздутие).
К этой тяжелой патологии приводят нарушения физиологического функционирования, как самой железы, так и других органов и систем.
Если в организм поступило большое количество токсичных элементов, то дольки железы увеличиваются (оттекают) для компенсации процесса обезвреживания.
Увеличение структурных единиц паренхимы может быть причиной кроветворной компенсационной работы железы. Этиологией возникновения водянки железистого органа могут быть:
- Ожирение;
- Разрастание метастазирующей опухоли;
- Тромбоз нижней полой вены;
- Алкоголизм;
- Гепатит инфекционной этиологии;
- Цирроз печени;
- Дисфункция синтеза белка;
- Паразитарные гепатиты;
- Почечные и сердечные отеки.
Механизм развития отеков на клеточном уровне
Рассмотрим подробней механизмы развития отеков:
- Усиление мембранной проницаемости сосудов;
- Недостача белка в крови (нарушение синтеза и переход белка в мочу при понижении осмотического давления);
- Застой венозной крови (жидкость просачивается через сосуды при медленном темпе движения крови с нижней части тела к сердцу);
- Лимфостаз (большой приток лимфы к месту воспалительного процесса, чаще встречаемая водянка);
- Нейрогенная водянка (дисфункция проницаемости сосудов жидкостью);
- Гемостаз (уменьшение движения крови, ее сосудистый застой, с выпотом плазмы ведущий к водянке и сердечной недостаточности);
Недавно я прочитала статью, в которой рассказывается о «Leviron Duo» для лечения заболеваний печени. При помощи данного сиропа можно НАВСЕГДА вылечить печень в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли, тяжесть и покалывания в печени мучившие меня до этого — отступили, а через 2 недели пропали совсем. Улучшился настроение, снова появилось желание жить и радоваться жизни! Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Симптоматика
Из симптомов визуального осмотра отмечается: желтизна и зуд кожных покровов и слизистых, болезненное выпячивание области правого подреберья или вздутие живота, то есть асцит.
Это экссудация жидкости при лимфостазе, в область брюшной полости. Водянка классифицируется по количеству жидкости (малое, умеренное, значительное), по ее составу (стерильное, инфицированное и спонтанное).
При ярко выраженном количестве жидкости выступает наружу пупочное кольцо, просматриваются сосудистые звездочки и в процессе осложнения, это приводит к перитониту.
Наблюдаются также жалобы, характерные для вздутия железы при определенном положении тела с симптомами диспепсии, характеризующиеся тошнотой, изжогой, рвотой, наличием зловонного запаха изо рта, потливостью, изменения состава содержимого при акте дифекации.
Диагностика
При диагностике методом пальпации, доктор обращает внимание на плотность железы, болезненность, уровень вздутия, ее контуры и границы. При таком патологическом состоянии, больному необходимо немедленно обратиться к врачу.
Доктор проведет первичный осмотр, соберет анамнез на наличие факторов риска или случайных эндемий, повлекших водянку: периодичность на протяжении суток, при каком положении тела, аллергические реакции, травмы, ранее перенесенные недомогания, питание, отравления и социальные условия жизнедеятельности.
При этом подключается и лабораторное обследование для выяснения причины возникновения вздутия:
- Общий анализ крови и мочи;
- Печеночные пробы;
- Коагулограмма;
- Тестирование маркерами на вирусы и онкологию;
- Электрокардиограмма;
- Ультразвуковое обследование брюшной полости;
- Рентгенография и компьютерная томография;
- Лапароскопия (биопсия участка ткани или содержимого жидкости).
Способы терапии
Рассмотрим методы лечения печени при наличии жидкости в ее тканях, на примере таблицы
Рекомендуются занятия спортом и медикаментозная терапия: диуретические средства для снятия водянки, гепатопротекторы, которые принимать около трех месяцев.
Витаминный комплекс назначают один раз в полгода. Для контроля липидного обмена, применяют противохолистериновые препараты. Народная медицина предлагает настои и отвары растений шиповника и расторопши.
То есть предрасполагает к образованию цирроза печени, сопровождающегося повышением венозного давления (наличие рубцов, следствие внутреннего кровотечения) и билирубина, лейкоцитопенией, анемией и вздутием железы.
Визуально отмечается наличие характерных знаков (печеночные паучки, ладони, язык).
Рекомендуются занятия спортом и медикаментозная терапия: диуретические средства для снятия водянки, гепатопротекторы, витаминотерапия, применение вакцины биологического назначения (регенерация клеток всего организма).
Показано санаторно-курортное лечение. Также, при необратимых процессах рассматривается вариант трансплантации органа.
Прогноз исцеления будет положительным, в случае строгого соблюдения схемы лечения и высоких защитных свойств организма.
Выражается отсутствием аппетита, похудением, желтизной слизистых и кожных участков, слабостью, вздутием и накоплением жидкости в области живота, возникновение и усиление боли с иррадиацией в спину.
Также эффективным методом используют радиотерапию, которая сочетается с хирургическим вмешательством или химиотерапией. Прогнозы зависят от успешности операции, сопротивляемости и стойкости организма больного.
Иванова Светлана, 50 лет. Госпитализирована в стационар инфекционной больницы с жалобами на боль в области подреберья, справа, частую рвоту, слабость. При пальпации, обнаружилась значительная гепатомегалия с участками плотной консистенции органа. При осмотре, склеры глаз желтые, язык малиновый и присутствие кожных сосудистых звездочек. После окончательного обследования, установлен диагноз: активный хронический гепатит.
Назначена терапия: Постельный режим, диета № 5, с категорическим исключением алкогольных напитков. Показаны: диуретики, гепатопротекторы и витамины (эссенциале, карсил и др.). Лечение проводить под контролем уровня холестерина и билирубина.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь игнорирования болей и тяжести в печени, может привести к тяжелым последствиям. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Прочитайте новый метод Елены Малышевой, о том как не только справиться с болезнью печени, но и восстановить ее. Читать статью >>
Почитайте лучше, что говорит Елена Малышева,по этому поводу. Несколько лет мучилась от проблем с печенью – тупые боли под правым ребром, отрыжка, вздутие живота, изжога, иногда тошнота, сосудистые звездочки, усталость и слабость даже после отдыха, дипрессия. Бесконечные анализы, походы к врачам, диеты и таблетки не решали мои проблемы. НО благодаря простому рецепту, перестала беспокоить печень, даже после жирного или острого, улучшилось общее самочувствие, я похудела, появились силы и энергия. Теперь мой лечащий врач удивляется как это так. Вот ссылка на статью.
Источник: http://vsepropechen.ru/o-pecheni/zhidkost-v-pecheni.html
Асцит при циррозе печени
Печень постоянно принимает на себя «удары» в процессе жизнедеятельности человека. Неправильное питание, употребление алкогольных напитков, воздействие на организм химических веществ и т.д., негативным образом сказывается на работе этого органа. В его клетках запускаются патологические процессы, приводящие к их гибели. Если отмирает много клеток, печень пытается восстановить свою целостность, заполняя «пустоты» соединительной тканью. Так начинает развиваться цирроз, который часто сопровождается различными осложнениями. Среди них находится асцит. Асцит при циррозе печени значительно усложняет лечение и приводит к еще большему ухудшению состояния пациента. Прогноз при таком «букете», к сожалению, становится неблагоприятным.
Пару слов о патологии
Прежде чем говорить о том, как лечить асцит и поддается ли он вообще терапии, необходимо разобрать его механизм развития. Итак, эта патология не является самостоятельной болезнью. Как правило, развивается она на фоне других заболеваний, в числе которых находится гепатит и цирроз. Первый недуг характеризуется поражением человеческого организма вирусом гепатита, а второй – преобладанием в печени соединительной ткани, которая не может выполнять функции погибших клеток. Эти две патологии связаны друг с другом, так как именно в 30% случаев основной причиной развития цирроза является именно гепатит, который разрушает клетки печени, после чего они начинают замещаться соединительными элементами.
Асцит – это заболевание, характеризующееся скоплением жидкости в брюшной полости. Его развитие происходит по причине того, что отмирание печени приводит к нарушению процесса очистки крови. В результате этого в организме начинают скапливаться различные вредные для него вещества. Функциональность печени нарушена, и она не может синтезировать нужное количество ферментов и белков, которые являются ответственными за протекание многих процессов в организме, в том числе и за очистку крови.
На фоне недостаточной выработки белков и ферментов процесс просачивания жидкости сквозь ткани и стенки сосудов нарушается. А так как ей некуда деваться, она начинает скапливаться в брюшной полости. Так и происходит развитие асцита (второе название болезни – водянка).
Асцит – серьезное осложнение цирроза печени, требующего немедленного лечения
Причины развития
Как уже было сказано, основной причиной развития асцита на фоне цирроза является дефицит белка (альбумина) в организме, что приводит к снижению способности крови находиться в кровеносных сосудах. Иными словами, недостаточное количество альбуминов повышает проходимость жидкости сквозь стенки сосудов, в результате чего она легко попадает в брюшную полость, где и происходит ее скопление.
Но не только дефицит белка становится причиной развития асцита. Так как при циррозе печень теряет свою способность контролировать концентрацию натрия в организме, его уровень начинает возрастать, что также провоцирует задержку жидкости в тканях и внутренних органах человека, провоцируя возникновение серьезных отеков.
Говоря о том, какие еще причины развития имеет асцит, следует также упомянуть, что при циррозе нарушается также работа лимфатической системы, так как именно печень занимается продуцированием лимфы. А в силу того, что орган при такой патологии не может работать полноценно, лимфатическая система также подвергается некоторым сбоям. В организме повышается давление лимфы, что тоже приводит к проникновению жидкости в брюшной полости. А из-за того что функциональность печени с каждым днем ухудшается, жидкость начинает постепенно скапливаться.
И если подводить небольшие итоги всего вышесказанного, то следует сказать о том, что в основе развития асцита лежит сразу несколько факторов:
- нарушенная работа лимфатической системы;
- повышенная проницаемость сосудов;
- высокое содержание натрия в крови на фоне нарушенной работы почек и печени;
- повышенное печеночное давление.
Симптомы
Так как асцит развивается на фоне цирроза, необходимо отдельно рассмотреть симптомы, которые характерны для этих недугов. Ведь часто они плавно перетекают друг в друга, и оставлять их без внимания ни в коем случае нельзя, так как только своевременно выявив эти симптомы и обратившись за помощью к лечащему врачу, можно избежать серьезных и необратимых последствий.
Основные проявления асцита
Симптомы цирроза
Развитие цирроза в 3 раза чаще обнаруживается у мужчин, чем у женщин. Для него характерны следующие симптомы:
- ощущение чувства тяжести под ребром, в правом боку;
- дискомфорт в этой же области, который усиливается после физических нагрузок (чем масштабнее патологические процессы, тем чаще возникает дискомфорт, причем спровоцировать его появление могут даже незначительные нагрузки);
- ощущение тяжести и дискомфорта в правом боку под ребром после употребления алкогольных напитков, жирной или острой еды;
- присутствие во рту привкуса горечи, сухость;
- тошнота, которая может возникать вне зависимости от употребления пищи, часто заканчивающаяся рвотой;
- быстрая утомляемость;
- расстройства кишечника (дефекация наступает часто, при этом стул имеет жидкую консистенцию);
- вздутие живота;
- резкое снижение массы тела;
- кожный зуд;
- механическая желтуха (кожа и склеры глаз приобретают желтоватый оттенок);
- увеличение объемов печени, что легко прощупывается под кожей (при пальпации отмечается уплотнение и бугристость органа, возможны болезненные ощущения);
- снижение либидо и сексуальной активности.
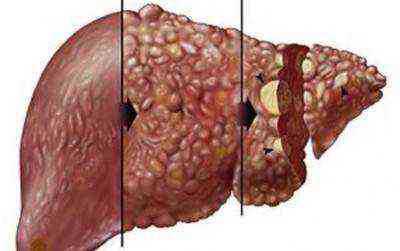
На фото изображена здоровая печень и печень, пораженная циррозом
Также при развитии цирроза у многих больных отмечается увеличение размера груди, причем не только у женщин, но и у мужчин. При этом у сильных представителей пола возможно уменьшение размеров наружных половых органов.
Кроме того, при развитии цирроза возникают и другие неприятные симптомы. Нарушается свертываемость крови, что часто становится причиной появления беспричинных синяков и кровоподтеков. Моча становится мутной и приобретает бурый оттенок, а вот кал, наоборот, светлеет. Периодически у больного может повышаться температура и наблюдаться лихорадка.
Симптомы асцита
Как уже было сказано, асцит – это заболевание, при котором происходит скопление жидкости в брюшной полости. К сожалению, распознать на начальной стадии развития это заболевания удается лишь в единичных случаях, так как первая его симптоматика возникает только тогда, когда в брюшной полости скапливается более 1 л жидкости. Постепенно ее количество возрастает. И в медицинской практике нередко встречались случаи, когда количество жидкости в брюшной полости пациентов достигало 25 л.
Если говорить кратко, для асцита характеры следующие признаки:
- увеличение объемов живота;
- натянутость кожных покровов в области живота (возможно появление растяжек);
- при совершении любых действий человек испытывает неприятные ощущения внутри брюшины (бульканье воды);
- при постукивании по животу отмечается глухой звук;
- на кожных покровах отчетливо видны вены;
- возникает частая тошнота;
- наблюдается отечность ног и рук;
- появляется периодическая боль в желудке (она возникает из-за давления жидкости на этот орган);
- выпячивается пупок.
Примерно так выглядит живот при асците
Лечить асцит при циррозе печени необходимо немедленно. В противном случае болезнь начнет быстро прогрессировать и станет причиной необратимых последствий.
Осложнения асцита
Асцит является серьезной патологией, которая может приводить к различным осложнениям. Чаще всего его развитие становится причиной возникновения перитонита. Его появление обуславливается инфицированием жидкости в брюшной полости. Если при развитии перитонита человек не получит своевременную медицинскую помощь, это может привести к внезапной смерти.
При декомпенсации печени и асцита перитонит проявляет себя следующим образом:
- ослабление кишечных шумом;
- возникновение симптомов энцефалопатии;
- повышение в крови уровня лейкоцитоза (выявляется путем лабораторного исследования крови);
- повышение температуры;
- озноб.
Следует отметить, что перитонит – это не единственное осложнение, возникающее на фоне данного недуга. Если лечение асцита при циррозе печени не будет осуществляться по всем правилам, то это может повлечь за собой:
- развитие геморроя (возникает на фоне повышенного внутриутробного давления);
- выпот жидкости в плевру;
- проникновение содержимого желудка в пищевод, что приводит к частой рвоте, изжоге и т.д.;
- смещение внутренних органов;
- формирование диафрагмальных грыж.
Асцит может стать причиной внезапного летального исхода!
Стадии развития болезни
Асцит имеет несколько стадий своего развития:
- Первая стадия. В брюшной полости скапливается до 3 л воды. Проявляется незначительным увеличением объемов живота. Прогноз в данном случае благоприятен. Если лечение будет начато вовремя, приостановить прогрессирование болезни можно медикаментозным путем.
- Вторая стадия. В брюшной полости скапливается от 3 до 10 л жидкости. Проявляется всеми вышеописанными симптомами. Наблюдается сильная деформация формы живота. При развитии 2-й стадии асцита у людей часто возникает почечная недостаточность.
- Третья стадия. В брюшной полости скапливается более 10 л жидкости. Состояние пациента становится критичным. Он начинает испытывать трудности с дыханием, нарушается функциональность сердца, отмечаются отеки по всему телу.
Прогноз
Люди, имеющие осложненный асцитом цирроз, часто задаются вопросом о том, сколько живут с такой патологией и можно ли вылечить ее. Вылечить асцит можно, но только если он был своевременно обнаружен, что происходит крайне редко. В большинстве случаев цирроз с асцитом заканчивается, к сожалению, летальным исходом. Происходит это в результате повышенного содержания кетоновых тел и ацетона в крови, которые приводят к сильной интоксикации организма и гибели его клеток. И как показывает статистика, около 10% больных при осложненном цистите живут не более 1 месяца.
Однако если человек вовремя обратился за помощью к квалифицированным врачам и начал курс лечения мочегонными препаратами и средствами калия и магния, это позволяет ему предотвратить дальнейшее прогрессирование болезни и продлить свою жизнь. При своевременном лечении продолжительность жизни больных составляет около 8–10 лет.
Избежать серьезных последствий асцита можно только при условии строго соблюдения всех рекомендаций врача
Постановка диагноза
Диагноз ставится на основании:
- осмотра пациента;
- изучения истории болезни;
- результатов лабораторного исследования крови, кала и мочи;
- результатов УЗИ, МРТ, КТ и рентгена.
Лечение
Лечение асцита на фоне цирроза печени осуществляется следующим образом:
- назначаются препараты, способствующие предотвращению скопления жидкости в брюшной полости и ее выведение из организма;
- применяет специальная диета;
- используются дополнительные методы, помогающие эвакуировать жидкость из брюшной полости.
В данном случае используются следующие препараты:
- эссенциальные фосфолипиды;
- противовирусные препараты;
- синтетические гепатопротекторы;
- противовоспалительные стероидные средства;
- диуретики;
- гепатопротекторные аминокислоты.
В тех случаях, когда медикаментозная терапия не дает положительных результатов, проводится операция – лапароцентез, которая подразумевает под собой выкачивание жидкости из брюшины при помощи специальной иглы.
Лапароцентез является одним из методов лечения асцита
Что касается диеты, то в этом случае назначается лечебный стол №5. Пациенту потребуется откорректировать свое ежедневное меню и исключить из него все жареные, жирные, копченые и соленые блюда. Разрешается есть только фрукты и овощи, каши, приготовленные на воде, нежирные сорта мяса и рыбы, молочные и кисломолочные продукты питания, травяные чаи. Подробно о списке разрешенных и запрещенных продуктов должен рассказать лечащий врач.
Помните, что асцит – это серьезное осложнение цирроза, которое может всего за несколько месяцев привести к летальному исходу. Поэтому при возникновении его первичных признаков нужно сразу же идти к врачу и следовать всем его рекомендациям. Самодеятельность в данном случае не приемлема, так как она может привести к необратимым последствиям.
Podjeludochnaya.ru © 2017 — 2018
Копирование текстов с сайта возможно только с указанием ссылки на источник.
ВНИМАНИЕ! Вся информация на сайте является популярно-ознакомительной и не претендует на абсолютную точность с медицинской точки зрения. Лечение обязательно должно проводиться квалифицированным врачом. Занимаясь самолечением вы можете навредить себе!
Источник: http://podjeludochnaya.ru/bolezni/ascit-cirroze-pecheni
Асцит
Асцит – вторичное состояние, характеризующееся накоплением экссудата или транссудата в свободной брюшной полости. Клинически асцит проявляется увеличением объема живота, тяжестью, чувством распирания и болями в брюшной полости, одышкой. Диагностика асцита включает проведение УЗИ, КТ, УЗДГ, диагностической лапароскопии с исследованием асцитической жидкости. Для патогенетического лечения асцита всегда необходимо установить причину, вызвавшую скопление жидкости; к симптоматическим мероприятиям при асците относятся назначение мочегонных средств, пункционное удаление жидкости из брюшной полости.
Асцит
Асцит или брюшная водянка может сопровождать течение самого широкого круга заболеваний в гастроэнтерологии, гинекологии, онкологии, урологии, кардиологии, эндокринологии, ревматологии, лимфологии. Накопление перитонеальной жидкости при асците сопровождается повышением внутрибрюшного давления, оттеснением купола диафрагмы в грудную полость. При этом значительно ограничивается дыхательная экскурсия легких, нарушается сердечная деятельность, кровообращение и функционирование органов брюшной полости. Массивный асцит может сопровождаться значительной потерей белка и электролитными нарушениями. Таким образом, при асците может развиваться дыхательная и сердечная недостаточность, выраженные обменные нарушения, что ухудшает прогноз основного заболевания.
Причины асцита
В норме серозный покров брюшной полости – брюшина продуцирует незначительное количество жидкости, необходимое для свободного движения петель кишечника и предупреждения склеивания органов. Этот экссудат всасывается обратно самой же брюшиной. При целом ряде заболеваний секреторная, резорбтивная и барьерная функции брюшины нарушаются, что приводит к возникновению асцита.
Асцит у новорожденных часто встречается при гемолитической болезни плода; у детей раннего возраста – при гипотрофии, экссудативных энтеропатиях, врожденном нефротическом синдроме. Развитие асцита может сопровождать различные поражения брюшины: разлитой перитонит неспецифической, туберкулезной, грибковой, паразитарной этиологии; мезотелиому брюшины, псевдомиксому, перитонеальный карциноз вследствие рака желудка, рака толстого кишечника, рака молочной железы, рака яичников, рака эндометрия.
Асцит может служить проявлением полисерозита (одновременного перикардита, плеврита и водянки брюшной полости), который встречается при ревматизме, системной красной волчанке, ревматоидном артрите, уремии, а также синдрома Мейгса (включает фиброму яичника, асцит и гидроторакс).
Частыми причинами асцита выступают заболевания, протекающие с портальной гипертензией – повышением давления в портальной системе печени (воротной вене и ее притоках). Портальная гипертензия и асцит могут развиваться вследствие цирроза печени, саркоидоза, гепатоза, алкогольного гепатита; тромбоза печеночных вен, вызванного раком печени, гипернефромой, заболеваниями крови, распространенным тромбофлебитом и т. д.; стеноза (тромбоза) воротной или нижней полой вены; венозного застоя при правожелудочковой недостаточности.
К развитию асцита предрасполагает белковая недостаточность, заболевания почек (нефротический синдром, хронический гломерулонефрит), сердечная недостаточность, микседема, болезни ЖКТ (панкреатит, болезнь Крона, хроническая диарея), лимфостаз, связанный со сдавлением грудного лимфатического протока, лимфоангиоэктазиями и затруднением лимфооттока из брюшной полости.
Таким образом, в основе патогенеза асцита может лежать сложный комплекс воспалительных, гемодинамических, гидростатических, водно-электролитных, метаболических нарушений, вследствие чего происходит пропотевание интерстициальной жидкости и ее скопление в брюшной полости.
Симптомы асцита
В зависимости от причин асцит может развиваться внезапно или постепенно, нарастая на протяжении нескольких месяцев. Обычно пациент обращает внимание на изменение размера одежды и невозможность застегнуть пояс, увеличение веса.
Клинические проявления асцита характеризуются ощущениями распирания в животе, тяжестью, абдоминальными болями, метеоризмом, изжогой и отрыжкой, тошнотой. По мере нарастания количества жидкости живот увеличивается в объеме, пупок выпячивается. При этом в положении стоя живот выглядит отвисшим, а в положении лежа становится распластанным, выбухающим в боковых отделах («лягушачий живот»). При большом объеме перитонеального выпота появляется одышка, отеки на ногах, затрудняются движения, особенно повороты и наклоны туловища. Значительное повышение внутрибрюшного давления при асците может приводить к развитию пупочной или бедренной грыж, варикоцеле, геморрою, выпадению прямой кишки.
Асцит при туберкулезном перитоните вызван вторичным инфицированием брюшины вследствие генитального туберкулеза или туберкулеза кишечника. Для асцита туберкулезной этиологии также характерны похудание, лихорадка, явления общей интоксикации. В брюшной полости, кроме асцитической жидкости, определяются увеличенные лимфоузлы вдоль брыжейки кишечника. Экссудат, полученный при туберкулезном асците, имеет плотность >1016, содержание белкаг/л, положительную реакцию Ривальта, осадок, состоящий из лимфоцитов, эритроцитов, эндотелиальных клеток, содержит микобактерии туберкулеза.
Асцит, сопровождающий перитонеальный карциноз, протекает с множественными увеличенными лимфоузлами, которые пальпируются через переднюю брюшную стенку. Ведущие жалобы при данной форме асцита определяются локализацией первичной опухоли. Перитонеальный выпот практически всегда имеет геморрагический характер, иногда в осадке обнаруживаются атипичные клетки.
При синдроме Мейгса у пациенток выявляется фиброма яичника (иногда злокачественные опухоли яичника), асцит и гидроторакс. Характерны боли в животе, выраженная одышка. Правожелудочковая сердечная недостаточность, протекающая с асцитом, проявляется акроцианозом, отеками голеней и стоп, гепатомегалией, болезненностью в правом подреберье, гидротораксом. При почечной недостаточности асцит сочетается с диффузным отеком кожи и подкожной клетчатки – анасаркой.
Асцит, развивающийся на фоне тромбоза воротной вены, носит упорный характер, сопровождается выраженным болевым синдромом, спленомегалией, незначительной гепатомегалией. Вследствие развития коллатерального кровообращения нередко возникают массивные кровотечения из геморроидальных узлов или варикозно увеличенных вен пищевода. В периферической крови выявляется анемия, лейкопения, тромбоцитопения.
Асцит, сопровождающий внутрипеченочную портальную гипертензию, протекает с мышечной дистрофией, умеренной гепатомегалией. На коже живота при этом хорошо заметно расширение венозной сети в виде «головы медузы». При постпеченочной портальной гипертензии стойкий асцит сочетается с желтухой, выраженной гепатомегалией, тошнотой и рвотой.
Асцит при белковой недостаточности, как правило, небольшой; отмечаются периферические отеки, плевральный выпот. Полисерозиты при ревматических заболеваниях проявляются специфическими кожными симптомами, асцитом, наличием жидкости в полости перикарда и плевры, гломерулопатией, артралгиями. При нарушениях лимфооттока (хилезном асците) живот быстро увеличивается в размерах. Асцитическая жидкость имеет молочный цвет, пастообразную консистенцию; при лабораторном исследовании в ней выявляются жиры и липоиды. Количество жидкости в брюшинной полости при асците может достигать 5-10, а иногда и 20 литров.
Диагностика асцита
Прежде всего, необходимо исключить другие возможные причины увеличения объема живота – ожирение, кисту яичника, беременность, опухоли брюшной полости и т. д. Для диагностики асцита и его причин проводится перкуссия и пальпация живота, УЗИ брюшной полости, УЗДГ венозных и лимфатических сосудов, МСКТ брюшной полости, сцинтиграфия печени, диагностическая лапароскопия, исследование асцитической жидкости.
Перкуссия живота при асците характеризуется притуплением звука, смещением границы тупости при изменениях положения тела. Прикладывание ладони к боковой поверхности живота позволяет ощутить толчки (симптом флюктуации) при постукивании пальцами по противоположной стенке живота. Обзорная рентгенография брюшной полости позволяет идентифицировать асцит при объеме свободной жидкости более 0,5 л.
Из лабораторный тестов при асците проводится исследование коагулограммы, биохимических проб печени, уровней IgA, IgM, IgG, общего анализа мочи. У пациентов с портальной гипертензией показано выполнение ЭГДС с целью обнаружения варикозно измененных вен пищевода или желудка. При рентгеноскопии грудной клетки может выявляться жидкость в плевральных полостях, высокое стояние дна диафрагмы, ограничение дыхательной экскурсии легких.
В ходе УЗИ органов брюшной полости при асците изучаются размеры, состояние тканей печени и селезенки, исключаются опухолевые процессы и поражения брюшины. Допплерография позволяет оценить кровоток в сосудах портальной системы. Гепатосцинтиграфия проводится для определения поглотительно-экскреторной функции печени, ее размеров и структуры, оценки выраженности цирротических изменений. С целью оценки состояния спленопортального русла проводится селективная ангиография – портография (спленопортография).
Всем пациентам с асцитом, выявленным впервые, выполняется диагностический лапароцентез для забора и исследования характера асцитической жидкости: определения плотности, клеточного состава, количества белка и бактериологического посева. При сложно дифференцируемых случаях асцита показано проведение диагностической лапароскопии или лапаротомии с прицельной биопсией брюшины.
Лечение асцита
Патогенетическое лечение асцита требует устранения причины его развития, т. е. первичной патологии. Для уменьшения проявлений асцита назначаются бессолевая диета, ограничение приема жидкости, мочегонные препараты (спиронолактон, фуросемид под прикрытием препаратов калия), проводится коррекция нарушений водно-электролитного обмена и снижение портальной гипертензии с помощью антагонистов рецепторов ангиотензина II и ингибиторов АПФ. Одновременно показано применение гепатопротекторов, внутривенное введение белковых препаратов (нативной плазмы, раствора альбумина).
При асците, резистентном к проводимой медикаментозной терапии, прибегают к абдоминальному парацентезу (лапароцентезу) – пункционному удалению жидкости из брюшной полости. За одну пункцию рекомендуется эвакуировать не более 4-6 л асцитической жидкости ввиду опасности развития коллапса. Частые повторные пункции создают условия для воспаления брюшины, образования спаек и повышают вероятность осложнений последующих сеансов лапароцентеза. Поэтому при массивных асцитах для длительной эвакуации жидкости производят установку постоянного перитонеального катетера.
К вмешательствам, обеспечивающим условия для путей прямого оттока перитонеальной жидкости, относятся перитонеовенозный шунт и частичная деперитонизация стенок брюшной полости. К косвенным вмешательствам при асците относятся операции, снижающие давление в портальной системе. В их число входят вмешательства с наложением различных портокавальных анастомозов (портокавальное шунтирование, трансъюгулярное внутрипеченочное портосистемное шунтирование, редукция селезеночного кровотока), лимфовенозное соустье. В некоторых случаях при рефрактерном асците производится спленэктомия. При резистентном асците может быть показана трансплантация печени.
Прогноз при асците
Наличие асцита существенно утяжеляет течение основного заболевания и ухудшает его прогноз. Осложнениями самого асцита могут стать спонтанный бактериальный перитонит, печеночная энцефалопатия, гепаторенальный синдром, кровотечения.
К неблагоприятным прогностическим факторам у пациентов с асцитом относят возраст старше 60 лет, гипотонию (ниже 80 мм рт. ст), почечную недостаточность, гепатоцеллюлярную карциному, сахарный диабет, цирроз печени, печеночноклеточную недостаточность и др. Двухлетняя выживаемость при асците составляет около 50%.
Асцит — лечение в Москве
Cправочник болезней
Болезни органов пищеварения
Последние новости
- © 2018 «Красота и медицина»
предназначена только для ознакомления
и не заменяет квалифицированную медицинскую помощь.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/ascites
Асцит при циррозе печени — симптомы и признаки скопления жидкости в брюшной полости, лечение и диета
Один или несколько негативных факторов, к примеру, гепатит, потребление алкоголя, некоторые лекарственные средства, ядовитые вещества, оказывают разрушительное воздействие на печень. Асцит при циррозе является негативным осложнением, которое постепенно проявляется, указывает на запущенность болезни, имеет неблагоприятный прогноз.
Почему скапливается жидкость в брюшной полости
Из-за процесса отмирания печеночных клеток, разрастания соединительной ткани происходит разрушение кровеносных сосудов органа. Больная печень не способна очищать необходимое количество крови. Из-за этого давление портальной венозной системы постепенно повышается, организм загрязняется токсичными продуктами обмена. По причине уменьшения печеночного кровотока происходит просачивание плазмы из крови сквозь стенки сосудов, которая скапливается в брюшной полости. Это становится началом развития асцита.
Признаки асцита
Определить точно, что у пациента развивается асцит при циррозе печени, можно только при накоплении 1 л жидкости. Она стерильна, не содержит патогенных микроорганизмов, имеет 2,5% белка, прозрачный цвет с желтоватым оттенком. Живот постепенно увеличивается, отвисает, становится напряженным. Во время постукивания пальцами получается тупой звук. Обнаруживается и флюктуация: при толчкообразной пальпации происходит волнообразное движение жидкости внутри.
Еще один нередкий симптом – кровотечение вен пищевода. Могут наблюдаться также поверхностные венозные коллатерали при увеличении объема живота. Больной может жаловаться на нарушения памяти, тяжесть в желудке, увеличение массы тела, отеки ног, рук. При сильном асците течение болезни характеризуется:
- расширением вен;
- развитием грыжи;
- сильным вздутием живота;
- выпученным пупком.
Как классифицируют асцит брюшной полости
Болезнь имеет классификацию по стадии развития и типу. Эти факторы определяют, как пациента будут лечить, сколько тому осталось жить. По количеству накопленной жидкости выделяют 3 стадии:
- Менее 3 литров. Внешние симптомы не слишком заметны, определяется этот этап на ультразвуковом обследовании или при помощи лапароцентеза (диагностический прокол). При выявлении стадии высок прогноз выздоровления.
- Более 3 литров. Меняется форма живота, но брюшная стенка все еще не растянута, движение диафрагмы остается прежним. Наблюдаются признаки почечной недостаточности, могут проявляться симптомы нарушения высшей мозговой деятельности, которая называется печеночной энцефалопатией.
- От 10 до 20 л. Увеличенный живот мешает больному, появляются затруднения при дыхании, возникает нарушение сердечной деятельности. Человек чувствует постоянную усталость, отекает тело.
Отдельно асцит делят на рефрактерный и нерефрактерный. Последний случай лечению не поддается, а первый реагирует на терапию. Выделяют 3 группы асцита при циррозе печени. Разделение происходит по характеру поведения жидкости:
- Напряженный. Лечащая терапия не помогает, количество жидкости растет.
- Стационарный. От жидкости удается избавиться, если лечить консервативным методом.
- Транзиторный. Лечить легко, используя эффективные методы.
Как лечат скопление жидкости в брюшной полости
Основное направление терапии при данном заболевании – удаление жидкости из брюшной полости, предотвращение развития цирроза. На сегодняшний день доказанного эффективного лечения заболевания нет. Все средства, которые прописывает врач, влияют либо только на симптомы болезни, либо избавляют от первопричины недуга: алкогольной или иной интоксикации, вируса, аутоиммунных процессов. Это помогает улучшить прогноз, замедлить течение заболевания. Частым решением становится пересадка печени, что обязывает всю оставшуюся жизнь придерживаться иммуноподавляющей терапии.
Медикаментозное лечение цирроза печени с асцитом
Как правило, больному назначаются диуретики (Этакриновая кислота, Фуросемид, Спиронолактон), когда необходимо лечить асцит при циррозе печени. Человек обязан контролировать количество выпитой воды, но реальная эффективность мочегонных средств незначительна. Важным фактором курса лечения печеночной недостаточности, часто сопровождающей асцит, становится регулярный стул (минимум 2 раза за сутки), профилактика запоров. Для этого прописывают слабительное, к примеру, Дюфалак.
Диета при циррозе печени с асцитом
Важным аспектом лечения является диета при асците. Питание относится к консервативному методу терапии и может остановить дальнейшее развитие заболевания. Цирроз бывает двух видов: компенсированный и декомпенсированный. Для них существуют разные рекомендации. Питание при циррозе печени с асцитом назначается разное – в зависимости от обнаруженного типа недуга.
Печень при компенсированном типе способна утилизировать аммиак при синтезе мочевины. Больному необходимо включить в меню больше продуктов с содержанием белка. За сутки его следует получать не менее 140 г. Большое количество аминокислот, веществ, препятствующих синтезу ТАГ и помогающих синтезировать фосфолипиды, облегчит состояние. Необходимый для пополнения меню белок находится:
- в кисломолочных, молочных продуктах;
- рыбе;
- яичном белке;
- гречневой крупе;
- постной говядине.
В данном случае в крови находится много аминокислот, характерна аминоацидурия (выведение полезных белковых соединений с мочой). Состояние человека может быть близким к коматозному. Меню диеты не должно быть богато белком, не более 30 г за сутки. Это важный фактор, потому что при развитии состояния печеночной комы белок нанесет дополнительный вред организму. Самыми приемлемыми считаются диетические столы под номером 5 и 10.
Пункция брюшной полости
Когда консервативная терапия, правильное питание не дают необходимого эффекта, больному часть жидкости могут удалить при помощи пункции. Процедура происходит следующим образом:
- толстой иглой пациенту прокалывают брюшную полость между лобком и пупком;
- отсасывают скопившуюся жидкость;
- для прекращения прогрессирования асцита назначают диету, диуретики;
- для восстановления нормы белка прописывают внутривенное введение альбумина.
Видео: жидкость в брюшной полости при УЗИ
Современная медицина рассматривает асцит как скопление жидкостей в брюшной полости, разнообразных по составу и происхождению, возникшее вследствие заболеваний, травм или лечебных воздействий.
Согласно имеющимся данным в 75% случаев асцит развивается на фоне цирроза печени, в том числе, обусловленного алкоголизмом. При условии систематического употребления алкоголя на протяжении более 10 лет алкогольный цирроз печени развивается у 15-25% алкоголиков.
Обострения цирроза связаны с употребления алкоголя. При воздержании пациента от принятия спиртных напитков, его состояние значительно улучшается и стабилизируется.
Если же человек продолжает употреблять спиртные напитки, развивается гипоальбуминемия – белковый дисбаланс, повышается внутрисосудистое давление в системе воротной вены, происходит задержка воды и натрия, расширяются периферические сосуды, увеличивается уровень ренина, альдостерона, норадреналина и вазопрессина в плазме, меняется мембранная проницаемости брюшины. В результате этих патологических изменений развивается асцит.
Прежде чем говорить об асците при циррозе, следует заглянуть в глубинные причины этого сложного и тяжело протекающего заболевания.
На пути от первой рюмки до асцита вследствие алкоголизма пьющий человек несколько лет терзает свой организм и, прежде всего, печень.
Во всех учебниках и словарях печень совершенно справедливо называют жизненно важным органом. Она участвует в обезвреживании чужеродных веществ разной природы, попадающих в организм извне, уничтожает промежуточные токсичные продукты обмена веществ.От нее зависит, насколько будет обеспечен энергетическими веществами – глюкозой, свободными жирными кислотами, глицерином и пр. Именно печень является главным хранилищем энергетических резервов, обеспечивает регуляцию углеводного обмена.
Без печени невозможны синтез и хранение витаминов D, А, B12. Она имеет отношение к обмену в организме витаминов А, К, РР, E, С, В, D и фолиевой кислоты.
В печени уничтожается так называемый «плохой» холестерин и синтезируется «хороший», необходимый для образования желчных кислот и гормонов. Холестерин является мощнейшим антиоксидантом – входя в состав клеточных мембран, он предохраняет клетки от старения и болезней.
Печень участвует в липидном обмене, синтезируя липопротеиды и фосфолипиды, билирубин и желчные кислоты.
В качестве депо крови печень может сохранить жизнь человеку при массивных кровопотерях, выбросив в сосудистое русло значительный объем крови.
Употребляющий спиртные напитки человек сознательно нарушает эти и многие другие функции печени.
Печень не зря называют воротами организма, потому что все полезные и ядовитые жидкости всасываются в пищеварительном тракте и сразу же попадают в кровь. Затем по воротной вене они доставляются для обеззараживания к печени, где начинаются сложные химические процессы по превращению веществ. Окисление связано с отсоединением электронов, восстановление – с присоединением. Вновь образованные активные химические группы взаимодействуют, то есть конъюгируют с другими нужными организму соединениями.
Спиртные напитки, поступившие в печеночные клетки, гепатоциты, расщепляются при помощи специальных ферментов – алкогольдегидрогеназ с образованием ацетальдегида. Пока организм здоров, он справляется с окислением этанола до ацетальдегида, который является ядом в десятки раз более сильным, чем сам алкоголь. Более того, развивается компенсаторное повышение активности алкогольдегидрогеназы.
Она приобретает способность очень быстро преобразовывать в ацетальдегид даже значительные дозы алкоголя. В гепатоцитах активизируется вспомогательная этанолокисляющая микросомальная система, которая тоже расщепляет продукты распада этанола.
При обезвреживании продукты распада алкоголя преобразуются в неядовитые вещества, которые попадают в мочу и выводятся из организма.
Со временем активность альдегиддегидрогеназы падает и наступает истощение ферментативной системы.
Это означает, что вредоносный ацетальдегид у алкоголика после приема спиртного накапливается быстро при повышенных концентрациях, а разрушается медленнее. Наступают моменты, когда в печени, крови, головном мозгу, других органах концентрируется очень большое количество ацетальдегида. Возникает отравление организма, сопровождающееся утратой контроля и тяжелым похмельем, с которым знаком каждый пьющий человек.
Пока организм здоров, он справляется с детоксикацией ацетальдегида. Но регулярное употребление алкоголя приводит к тому, что организм не успевает синтезировать ферменты и этанол и ацетальдегид в связи с этим не перерабатываться печенью.
Токсины накапливаются в ее тканях, в результате чего у людей, злоупотребляющих спиртным, появляется и прогрессирует алкогольный гепатит. Этому способствуют панкреатит, гастрит, холецистит, возникающие при злоупотреблении алкоголем.
После того как ресурсы печени истощаются, развиваются печеночная недостаточность и цирроз печени.
Форма заболевания обусловлена качеством и количеством употребляемого алкоголя, исходным здоровьем человека и наличием других заболеваний.
Первые симптомы могут появиться после тяжелого запоя.
Острая форма алкогольного гепатита проявляется желтушностью рук и ног, склеры глаз, кожи туловища. У больного появляются жалобы на сильную боль в печени на фоне слабости и повышения температуры тела. Исследования показывают, что эти симптомы вызваны воспалением тканей печени с омертвлением ее центральных долек.
Хроническая форма алкогольного гепатита возникает постепенно после острого проявления, если алкоголик не прекратит злоупотреблять спиртным. Характерными признаками хронической формы считается общая слабость, периодические боли в области печени, появление желтушности склер и кожи. Это ситуация, когда патологические изменения могут привести к циррозу печени даже в случае полного отказа от спиртного.
На первой, наиболее легкой стадии алкогольного гепатита отмечается увеличение печени. При диагностике учитываются результаты печеночных проб – биохимических анализов, показывающих состояние печени.
Средняя стадия заболевания сопровождается ощущением тяжести у больного и возникновением периодических болей в правом подреберье.
Наблюдается стойкое увеличение печени, при ее пальпации отмечаются болезненные ощущения. У некоторых больных появляется желтушность глаз и кожи, развивается общая слабость, пропадает аппетит, снижается вес. На такой стадии заболевания похмельный синдром может привести к белой горячке.
Биохимический анализ «печеночного» комплекса анализов показывает плохие результаты.
При полном отказе от спиртного от 10 до 20% больных с этим диагнозом имеют благоприятный прогноз.
Те, кто не отказался от пагубной привычки, и продолжают употреблять алкоголь, приобретают алкогольный цирроз печени – необратимое, неизлечимое заболевание.
Одним из главных осложнений являются:
- развитие печеночной недостаточности;
- ранняя портальная гипертензия, то есть повышение давления, связанного с нарушением кровотока в печеночных венах, нижней полой вене и портальных сосудах.
Развитие процесса сопровождается изменениями в периферической и центральной нервной системе, кровеносной, мышечной системе и др. Периферические невриты переходят в алкогольные полинейропатии, что приводит к атрофии мышцы плечевого пояса, ног.
Снижение интеллекта сопровождается резким похуданием, тяжелым гиповитаминозом, нарушением работы сердечной мышцы. Со стороны желудочно-кишечного тракта отмечаются панкреатиты, язвы желудка, гастриты.
Практически во всех клинических случаях наблюдаются В-12 дефицитная и железодефицитная анемии, что связано со следующими причинами:
- токсическим влиянием алкоголя на печень;
- большого недостатка витаминов из-за несбалансированного питания;
- дефицитом железа;
- венозным кровотечением из расширенных сосудов желудочно-кишечного тракта;
Постоянные воспалительные процессы сопровождаются гиперлейкоцитозом, изменениями скорости оседания лейкоцитов, белковым голоданием.
Следует помнить: алкогольный цирроз печени – конечная стадия заболевания, которой предшествуют жировая дистрофия печени и алкогольный гепатит.
Уже на третьей стадии алкогольного гепатита у алкоголика начинает развиваться асцит – грозный симптом, предупреждающий, что, в случае отказа от лечения, ему осталось жить не более 3-5 лет.
Выявление заболевания возможно при накоплении в брюшной полости около 1 литра или более избыточной жидкости. Известны случаи, когда накапливалось до 20 литров транссудата.
В таком случае живот в вертикальном положении выглядит отвисшим. Пупок выпячивается под давлением жидкости. В горизонтальном положении тела боковые отделы области живота выглядят набухшими, а живот – распластанным.
На натянутой коже живота виден рисунок венозных сосудов, сконцентрированных вокруг пупка.
Границы патологического процесса легко определяются при помощи перкуссии (простукивания), которую проводят у больных, лежащих на спине, боку, стоящих и находящихся в колено-локтевом положении.
Характерным признаком является симптом флюктуации, то есть улавливание колебаний от постукивания пальцев на одной из сторон живота ладонью, расположенной на другой стороне. Это возможно только при наличии жидкости в промежуточном пространстве.
Если заболевание усложнено сердечной недостаточностью, в плевре накапливается жидкость, отмечается состояние гидроторакса. Диафрагма оттесняется в грудную полость, что подтверждается перкуссией и рентгенологическим исследованием. Движение легких в связи с этим ограничиваются, вследствие чего развивается легочная недостаточность.
У больных циррозом печени при асците могут наблюдаться кровотечения вен пищевода и коллатералей кожи живота.
Накопление избыточной жидкости приводит к потере белка, на фоне которой развивается белковая недостаточность, проявляющаяся астеничностью больных.
Развитие асцита зависит от процессов, происходящих в паренхиматозной ткани печени, состоящей из гепатоцитов. Длительная интоксикация приводит к гибели клеток, развивается их некроз, омертвение. Печень реагирует на появление некротических очагов воспалительным процессом, одним из исходов которого является зарубцовывание поврежденных участков. При хроническом алкоголизме этот процесс происходит постоянно и в результате паренхиматозная ткань заменяется соединительной фиброзной тканью, стромой. Следует подчеркнуть необратимость данного процесса.
Жировая дистрофия печени развивается под воздействием ацетата, который получается при окислении ацетальдегида ферментом альдегиддегидрогеназой.
Все эти патологические процессы меняют размеры печени, ее внешний вид. Наступает индуррация – она становится очень плотной, бугристой, шероховатой. Все это полностью изменяет нормальную структуру печени, не дает выполнять физиологические функции.
При асците лечение всегда направлено на устранение основного заболевания. Медикаментозная терапия предусматривает прием диуретических препаратов (верошпирон, фуросемид), проведение процедур, направленных на восстанавление водно-солевого обмена, устранение портальной гипертензии.
С целью стабилизации показателей водно-солевого обмена применяются антогонисты альдостерона. Эффективность проводимой терапии определяется уровнем водного баланса.
В случае если медикаментозная терапия не помогает, больного направляют в стационар для проведения парацентеза – пункции брюшной полости. Под местной анестезией в области средней линии живота, между лобком и пупком, делают троакаром прокол стенки брюшной полости. Через прокол медленно выпускают не более 5 литров жидкости, чтобы не допустить коллапса. Частые пункции приводят к образованию спаек в области кишок, сальника, что может затруднить проведение последующих процедур.
В случаях быстрого повторного накопления жидкости можно говорить о неблагоприятном прогнозе.
Самым опасным осложнением считается внутреннее кровотечение в результате резкого увеличения давления жидкости, скопившейся в брюшной полости. Клинически оно проявляется жидким стулом с примесью крови, рвотой коричневого цвета на фоне резкой слабости больного, потери сознания. При таких симптомах нужна срочная помощь врача. К мерам первой доврачебной помощи можно отнести холодный компресс (замороженные продукты или лед) на область живота.
Печеночная энцефалопатия – такое же опасное осложнение заболевания, которое может не иметь видимых симптомов. Печень, которую продолжают отравлять токсическими продуктами, накапливает их и передает в другие органы и ткани. В результате нарушается сознание и поведение больного, появляются нервно-мышечные расстройства. Своевременное вмешательство устраняет возникшие расстройства. При неоказании медицинской помощи развивается кома.
Близким людям больного циррозом печени нужно понять его и помочь. Больного нельзя нагружать непосильной физической работой, поднятием тяжестей, чтобы не спровоцировать желудочно-кишечное кровотечение.
Следует следить за стулом больного, который должен быть 2 раза в течение дня. Важно контролировать количество употребленной и выделяемой жидкости. При избыточном выделении мочи следует поставить об этом в известность лечащего врача. Необходимо каждый день измерять объем живота и вес больного, чтобы следить за процессом нарастания задержки жидкости в организме. Лечащему врачу следует докладывать обо всех заметных изменениях.
Учитывая, что асцит – осложнение основного заболевания, при разработке диеты учитывают причины его возникновения и механизм развития. Главный принцип – вводить в рацион недостающие в организме больного вещества.
При наличии диагноза «цирроз» некоторые продукты питания нужно назначать очень осторожно. Например, недостаток белка, сопровождающий любые алкогольные патологии печени, нельзя восполнить, вводя его напрямую в рацион. Это может спровоцировать аммиачную интоксикацию и, как следствие, кому. Поэтому альбуминовые растворы вводят в виде инъекций.
Бессолевая диеты обеспечивает свободный выход жидкости из межклеточных пространств и сосудистого русла.
Количество углеводов ограничивается, а если они употребляются, то предпочтительнее сложные углеводы (овощи, крупы, фрукты).
Количество жиров должно быть ограниченно. Пищу готовить лучше всего с использованием растительных масел.
Употребление жидкости в течение суток следует ограничить домл.
Запретными становятся кофе, крепкий чай, алкоголь, маринады, специи, приправы. Не рекомендуется употребление овощей, содержащих эфирные масла: редиса, чеснока, лука.
Рацион не должен включать копчености, консерванты, сыры, майонез, выпечку, пирожные, оливки, мороженое. Количество молока ограничивается до 1 стакана в день. Для употребления рекомендуются мясо говядины, птицы и кролика, рыба, яйца (1 в день), нежирная сметана, фрукты, овощи, вареный рис, зелень. Продукты готовят на пару или варят в воде, не добавляя соль. Фрукты лучше всего употреблять в виде начинки для запеканок, компотов, киселей. Если в организме не хватает калия из-за приема мочегонных препаратов, можно усилить рацион свежими фруктами, сухофруктами, овощами.
Древняя диета Авиценны предусматривает употребление орехов, смешанных с медом, бульонов с травами, гранатового сока.
Диета, рекомендованная для больных асцитом, должна быть направлена на предотвращение задержки жидкости в организме, облегчение работы тканей, внутренних органов, систем. Соблюдение диеты способствует значительному улучшению состояния.
Каждые 2-3 часа больной должен получать пищу небольшими порциями. Диета должна содержать легкоусвояемые углеводы, витамины и жидкость.
Очень полезны фруктовые и овощные соки, содержащие вегетационную воду. Кроме того, можно давать фрукты, ягоды, некрепкий сладкий чай с добавлением лимона, варенье, мед, настой шиповника, кисели. После улучшения состояния в рацион вводят молоко, творог, протертые супы, сливочное масло, салаты на растительном масле. В качестве источников белков в небольших количествах используют творог, яйца всмятку, кисломолочные продукты, отварную рыбу.
При снижении аппетита диета строится по предпочтениям больного.
При правильном лечении, отказе от алкоголя, соблюдении диеты, печень способна восстанавливаться даже при сохранении 25% здоровой ткани. Это возможно благодаря наличию в ней овальных клеток – разновидностей стволовых клеток.
Но лучше всего вести трезвую жизнь!
ВНИМАНИЕ! Информация, опубликованная в статье, носит исключительно ознакомительный характер и не является инструкцией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
- Абстинентный синдром
- Выведение из запоя
- Методы лечения
- Последствия
- Признаки и причины
- Семья и социум
Цирроз печени, прогноз его, в частности, в большинстве случаев неутешительный для больных. Сам по себе цирроз — это позднее развитие воспалительных заболеваний печени, а также других органов, к примеру, сердца.
Симптомы цирроза печени у алкоголиков: признаки, формы и стадии заболевания. Лечение алкогольного цирроза печени, диета. Прогноз и профилактические мероприятия недуга.
Алкогольная болезнь печени: почему появляется и насколько она опасна? Основные симптомы и возможные осложнения. Варианты лечения алкогольной болезни печени.
Внимание! Информация, опубликованная на сайте, носит исключительно ознакомительный характер и не является рекомендацией к применению. Обязательно проконсультируйтесь с вашим лечащим врачом!
Воспаление сухожилий плечевого сустава при тендините: симптомы и лечение надостной мышцы плеча
Воспаление почек при камнях: диагностика, лечение
Почему болят лимфоузлы на шее?
Пневмония: симптомы и лечение воспаления легких
Туберкулез лимфоузлов: симптомы
Читать 2018 Вся информация на сайте представлена только для ознакомления. Не занимайтесь самолечением. Все авторские права на материалы принадлежат их правообладателям
Источник: http://life4well.ru/pechen/pechen-i-podzheludochnaya/88742-astsit-pri-tsirroze-pecheni-simptomy-i-priznaki-skopleniya-zhidkosti-v-bryushnoj-polosti-lechenie-i-dieta
Асцит печени
Большое количество жизненно важных функций выполняет наша печень. Она первой принимает на себя удар при попадании токсинов в организм. Ежедневно печень перекачивает около ста литров крови, очищая ее. Очень важно следить за ее здоровьем. Серьезным заболеванием является асцит данной железы, который в основном возникает на фоне цирроза. Асцитом называют скопление жидкости в брюшной полости.
Причины развития асцита печени
Существует несколько причин развития асцита печени. Главной из них является цирроз. Асцит при циррозе печени развивается в результате повышения давления в воротной вене. При отмирании большого количества клеток печени, замещении на жировую и соединительную ткань, кровеносные сосуды тоже зарастают. Это приводит к закупорке, что значительно повышает давление в еще здоровых сосудах. Плазма крови постепенно начинает просачиваться через стенки сосудов и вен, заполняя при это всю брюшную полость.
 При циррозе печени также страдают лимфатические сосуды. Лимфа застаивается, что также приводит к ее выбросу в брюшную полость. Именно такие изменения наблюдаются у людей, употребляющих алкоголь длительное время. В стадии цирроза происходит изменение функций всех систем и органов. Так, асцит при циррозе печени может появится в результате сердечной недостаточности. Интоксикация алкоголем поражает сердечную мышцу. Орган постепенно начинает обрастать жиром, сто усложняет ему работу. Возникают закупорки сосудов.
При циррозе печени также страдают лимфатические сосуды. Лимфа застаивается, что также приводит к ее выбросу в брюшную полость. Именно такие изменения наблюдаются у людей, употребляющих алкоголь длительное время. В стадии цирроза происходит изменение функций всех систем и органов. Так, асцит при циррозе печени может появится в результате сердечной недостаточности. Интоксикация алкоголем поражает сердечную мышцу. Орган постепенно начинает обрастать жиром, сто усложняет ему работу. Возникают закупорки сосудов.
Цирроз также провоцирует снижение уровня белка в крови. Происходит белковая недостаточность. Печень перестает вырабатывать очень важный для организма альбумин. Начинается задержка натрия и воды в организме, которые выходят в брюшную полость. Пораженная печень становится неспособной вырабатывать многие жизненно важные гормоны. К другим причинам развития асцита печени относят:
- Заболевания почек;
- Врожденный отек;
- Заболевания желчевыводящих путей;
- Потеря плазмы крови;
- Нефротический синдром врожденный;
- Злокачественные опухоли;
- Туберкулез органов брюшной полости.
Симптомы асцита
Симптомы асцита связаны со стремительным накоплением жидкости в животе. Этот процесс связан с тромбозом воротной вены. Но, может быть и постепенно развитие недуга, в течение нескольких месяцев. В последнем случае у больного наблюдается метеоризм, незначительное увеличение окружности живота. Также, можно отметить такие основные симптомы асцита печени:
- Геморроидальные кровотечения;
- Кровотечения вен в пищеводе;
- Венозная сетка на поверхности живота;
- Тошнота;
- Боль, тяжесть в животе;
- Потеря памяти.
У многих больных наблюдаются отечности верхних и нижних конечностей. Происходит значительное увеличение массы тела. Специалисты отмечают, что во время пальпации брюшной полости при постукивании издается тупой звук. Также при нажатии можно прочувствовать движение жидкости по волнообразному типу.
В случае сильного асцита встречаются такие симптомы, как расширение вен, выпирающий пупок. Увеличение живота происходит равномерно. Нередко наблюдается образование грыжи. Такие видимые симптомы трудно не заметить. Количество застоявшейся жидкости может достигать до 25 литров. Данная жидкость считается стерильной, не содержащей в себе бактерий.
Виды асцита печени
Асцит при циррозе можно подразделить на три степени, по количеству скопившейся жидкости:
- Менее трех литров. Видимые симптомы наблюдаются редко. Выявить недуг можно только при ультразвуковом исследовании, лапароскопии. В данном случае вероятность быстрого излечения наиболее высокая.
- Более трех литров жидкости. Живот зрительно увеличен, но передняя стенка брюшины не вытянута. Нарушается мозговая деятельность больного. Проявляются симптомы печеночной недостаточности.
- Более десяти литров. В результате сильного увеличения живота нарушается дыхание. Ухудшается работа сердца. Наблюдается хроническая усталость, апатия, отечность всего тела.
В медицине асцит также делиться на три группы, в зависимости от характера поведения жидкости в брюшной полости:
- Транзиторный асцит — при своевременном выявлении легко поддается лечению;
- Стационарный асцит — консервативное лечение не дает желаемого результата;
- Напряженный асцит — лечение не приносит результата при постоянном увеличении жидкости.
Стоит отметить, что асцит развивается в течение минимум десяти лет после постановки диагноза цирроз печени. Чтобы сделать прогноз при асците стоит выявить компенсированный он, или декомпенсированный. В первом случае пациент сможет прожить еще минимум 7-10 лет с момента диагностирования недуга. Второй же случай является тяжелым. Больные живут не более трех лет в случае отсутствия сопутствующих заболеваний со стороны центральной нервной системы.
Лечение
Лечение асцита при циррозе печени направлено на устранение жидкости из полости живота. Для этого требуется местная терапия, а также хирургическое вмешательство. Устранить симптомы асцита помогут мочегонные препараты. Среди них можно отметить следующие:
- Фуросемид;
- Верошпирон;
- Буметонид;
- Торасемид;
- Нефропил.
Диуретики при асците назначаются таким образом, чтобы происходил самостоятельный контроль вывода жидкости. Ведь при резком ее выведении в большом количестве может произойти коллапс. Схему употребления препаратов назначает только доктор, исходя из конкретной ситуации. При видимом увеличении живота допустимым является выведении одного литра жидкости в день. Если же видимые симптомы асцита отсутствуют, выводится не более 0,5 литра.
Для уменьшения уровня хлорида натрия в организме обязательно назначается диета №5. Ее суть заключается в полном устранение соленой пищи, и поваренной соли. При этом количество выпиваемой жидкости не должно превышать 1,5 литра в сутки. А вот количество белка в организме стоит увеличивать при помощи белковой пищи, но не резко. Обязательным условием является полный отказ от алкоголя, и других вредных привычек.
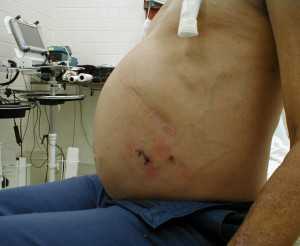 При скоплении большого количества жидкости требуется хирургическое вмешательство, параллельно с соблюдением диеты. Жидкость удаляется путем пункции. Процедура проводится в стационаре, соблюдая все меры дезинфекции. Больному делается местная анестезия в области живота, затем прокол. Через этот прокол медленно выпускается жидкость, не более пяти литров за один раз. Через некоторое время пункция повторяется. Чем больше проколов, тем выше шансы развития инфекций брюшной полости. Могут возникать спайки кишок и протоков.
При скоплении большого количества жидкости требуется хирургическое вмешательство, параллельно с соблюдением диеты. Жидкость удаляется путем пункции. Процедура проводится в стационаре, соблюдая все меры дезинфекции. Больному делается местная анестезия в области живота, затем прокол. Через этот прокол медленно выпускается жидкость, не более пяти литров за один раз. Через некоторое время пункция повторяется. Чем больше проколов, тем выше шансы развития инфекций брюшной полости. Могут возникать спайки кишок и протоков.
Если асцит сопровождается нарушениями работы сердца, больному необходимо избегать стрессовых ситуаций. В случае сердечной недостаточности требуется ограничение в потреблении воды и соли. Назначаются препараты для снижения риска развития инфаркта миокарда. Также, требуется поддерживающая терапия для почек.
В период диагностики и лечения очень большую роль играет поведение родственников больного. Ни в коем случае нельзя давить, и упрекать человека. Любое угнетение его психики приведет к осложнениям. Необходимо понять и принять проблему, всячески поддерживать страдающего от цирроза и асцита. Опасным осложнением является кровоизлияние в брюшную полость. Поэтому нужно оградить больного от тяжелой физической нагрузки.
Родственники должны наблюдать за любыми изменениями в поведении больного. Важным аспектом является регулярный стул, что приводит к планомерному выведению вредных токсинов. Он должен быть не менее одного раза в день. Недопустимы примеси крови в кале. В случае обнаружении таковых, обязательно сообщить доктору. Следить за процессом выздоровления можно при помощи ежедневного измерения массы тела, а также объема живота.
Принципы питания
 При асците, обусловленном наличием цирроза, нужно восполнить недостающие витамины и микроэлементы. Но, некоторые из них вводятся очень осторожно. Так, заболевание сопровождается недостатком белка в организме. Сразу напрямую его принимать не рекомендуется. На начальном этапе нужно делать инъекции альбуминовым раствором. Любая пища готовится без использования соли.
При асците, обусловленном наличием цирроза, нужно восполнить недостающие витамины и микроэлементы. Но, некоторые из них вводятся очень осторожно. Так, заболевание сопровождается недостатком белка в организме. Сразу напрямую его принимать не рекомендуется. На начальном этапе нужно делать инъекции альбуминовым раствором. Любая пища готовится без использования соли.
Требуется ограничение по количеству потребляемых углеводов. Но, если полностью их исключить нет возможности (наличие у больного сахарного диабета), разрешены сложные углеводы: фрукты, каши, овощи. При компенсированном циррозе стоит употреблять молочную продукцию, говядину, нежирную рыбу, яичный белок, гречневую крупу, соевую муку.
Если же цирроз печени декомпенсированный, количество потребляемого белка должно быть минимальным (не более 30 грамм в сутки). Важно, кушать больше продуктов с содержание калия: фрукты, ягоды, творог, натуральные соки, сухофрукты. Необходимо восполнить недостаток цинка, фосфора, кальция. Также, в небольшом количестве вводятся:
- Витамины группы В;
- Токоферолы;
- Кальциферолы;
- Аскорбиновая кислота.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе