Язва желудка фото
Язва желудка: симптомы, лечение, фото язвы желудка
Язвенной болезнью называют заболевание, которое проявляется образованием хронических язвенных дефектов в гастродуоденальной зоне (в желудке и двенадцатиперстной кишке).
Язвы могут быть как единичными, так и множественными (более трех). Их существенное отличие от более поверхностных дефектов слизистой (например, эрозий) заключается в том, что данное повреждение затрагивает более глубокие слои (в том числе и подслизистый, мышечный) желудочной или кишечной стенки. После заживления таких язв всегда образуются рубцы.
В среднем распространенность заболевания достигает 10%. Двенадцатиперстная кишка поражается в четыре раза чаще, чем желудок. Среди больных доминируют мужчины молодого и среднего возраста с первой 0 (I) группой крови. У женщин частота развития язвенной болезни значительно увеличивается вместе с наступлением климакса (это сопряжено с дефицитом выработки таких женских гормонов, как эстрогены). Смертность не превышает 5%, в основном она связана с грозными осложнениями болезни (перфорациями, кровотечениями).
Течение язвенной болезни нередко характеризуется определенной сезонной цикличностью, ее рецидивы (обострения) чаще развиваются в осенне-весенний период.
Причины язвы желудка
Современные ученые считают, что в основе развития язвенной болезни находится нарушение зыбкого баланса между факторами агрессии и факторами защиты гастродуоденальной слизистой. Такими факторами агрессии являются:
- избыточная выработка желудочного сока с его неотъемлемыми ингредиентами: соляной кислотой и пепсином;
- дуоденогастральный рефлюкс (обратное попадание содержимого из двенадцатиперстной кишки вместе с желчными компонентами в желудок);
- заражение желудочной слизистой микробами Helicobacter pylori (с этими крошечными микроорганизмами ассоциировано до 75% язв желудочной локализации и более 90% язв, обнаруживаемых в двенадцатиперстной кишке, вырабатываемые ими вещества провоцируют воспаление и разрушение клеток слизистой).
Следует заметить, что не все виды микроорганизмов Helicobacter pylori обладают ульцерогенностью (потенциальной способностью к язвообразованию). И далеко не у всех инфицированных людей развивается язвенная болезнь и прочие ассоциированные с этими микробами недуги (рак желудка, хронический гастрит, MALT-лимфома).
К факторам защиты относятся:
- бикарбонаты (вещества для нейтрализации избытка соляной кислоты);
- мукопротеины (слизь, которая прикрывает клетки желудочной слизистой):
- простагландины;
- достаточное кровоснабжение гастродуоденальной слизистой;
- адекватный местный иммунитет слизистой.
При язвенной болезни увеличивается активность факторов агрессии на фоне дефицита или недостаточной функции факторов защиты, что приводит к формированию язвенных дефектов.
Кроме того, возникновению или новым рецидивам язвенной болезни способствуют:
- нерациональное беспорядочное питание;
- хронические и острые стрессы или умственные перегрузки;
- отягощенная наследственность (у 15 – 40% пациентов близкие родственники тоже имеют язвенную болезнь той или иной локализации);
- курение (оно к тому же замедляет заживление уже образовавшихся язвенных дефектов);
- злоупотребление алкоголем (горячительные напитки стимулируют продукцию агрессивного желудочного сока);
- уже существующий хронический гастрит с высокой секреторной активностью (продукцией желудочного сока);
- экологические проблемы.
Как правило, к реализации имеющегося генетического дефекта (избыток клеток, синтезирующих соляную кислоту, или дефицит выработки защитных компонентов слизи) приводит сочетанное воздействие различных факторов.
Классификация заболевания
По местонахождению отдельно выделяют:
- язвы желудка:
- язва кардиального отдела;
- язва тела желудка;
- язва антрального отдела;
- язва пилорического канала;
- дуоденальные язвы (локализующиеся в двенадцатиперстной кишке):
- язва луковицы;
- залуковичная язва;
- сочетанные язвы (одновременно поражающие и желудок, и двенадцатиперстную кишку).
В зависимости от величины крупные язвы подразделяются на:
- большие язвы (размерами более 2 сантиметров);
- гигантские язвы (их диаметр превышает 3 сантиметра).
В течении язвенной болезни различают:
- фазу обострения (рецидива);
- фазу стихающего или затухающего обострения;
- фазу ремиссии.
Симптомы язвы желудка
Язвенная болезнь имеет достаточно характерные клинические проявления. Поэтому зачастую уже по жалобам пришедшего на прием пациента опытный специалист может заподозрить данное заболевание. Как правило, больных беспокоят:
- постоянные или приступообразные ноющие боли в подложечной (эпигастральной) области или локализующиеся сразу под мечевидным отростком грудины, связанные непосредственно с употреблением еды (при расположении язвы в кардиальной части они появляются или усиливаются буквально через несколько минут, при поражении тела желудка боли начинаются через полчаса или 1,5 часа, а в случае дуоденальной локализации они развиваются натощак и купируются едой);
- «ночные» боли (являются прерогативой дуоденальных язв и язвенных дефектов, образовавшихся в выходном желудочном отделе);
- иррадиация или распространение возникающих болей в спину, подреберья или околопупочную зону (непостоянный симптом);
- ощущение тяжести, жжения, переполнения и дискомфорта в области желудка натощак или после пищи;
- тошнота, которая может сменяться обильной рвотой, возникающей на пике пищеварения (примерно через полчаса или 1,5 часа после употребления пищи) и приводящей к выраженному облегчению (исчезновение, как тошноты, так и болей), рвотные массы содержат съеденную пищу, иногда в них визуализируется желчь;
- нарушения стула (чаще наблюдается склонность к рефлекторным запорам во время обострения);
- усиление аппетита (из-за повышенной желудочной секреции);
- похудение (некоторые пациенты начинают сокращать количество съедаемой пищи и частоту ее употребления из-за боязни возобновления болей);
- психоэмоциональные расстройства (пониженное настроение, излишняя тревожность, агрессивность, утомляемость, суицидальные мысли, внутреннее напряжение, расстройства сна).
Обычно заболевание развивается постепенно. Однако иногда наблюдается и совсем бессимптомное течение болезни. В таких клинических случаях заболевание дебютирует появлением осложнений или давние постъязвенные рубцы становятся неожиданной находкой при эндоскопическом исследовании.
Осложнения язвы желудка
Язвенная болезнь чревата грозными осложнениями, которые могут оказаться смертельными. Каждое из них характеризуется своими особыми клиническими признаками. К этим специфичным осложнениям относятся:
- желудочно-кишечное кровотечение (о его развитии свидетельствуют внезапная слабость, ощущение дурноты, рвота черного цвета и жидкий дегтеобразный стул, может наблюдаться потеря сознания, при этом имеющиеся боли в животе прекращаются);
- прободение или перфорация (процесс распространяется на всю толщу желудочной или дуоденальной стенки, через образующийся в результате этого дефект кислое содержимое проникает в брюшную полость и провоцирует развитие воспаления брюшины – перитонит; это осложнение сопровождается интенсивнейшими «кинжальными» болями и доскообразным мышечным напряжением в подложечной зоне);
- пенетрация (проникновение язв в рядом расположенные органы, чаще – в поджелудочную железу, после чего появляются признаки ее воспаления, называемого панкреатитом: меняется характер и иррадиация болей, они не снимаются традиционными противоязвенными средствами);
- стеноз (серьезная рубцовая деформация ведет к значимому сужению луковицы двенадцатиперстной кишки или выходной части желудка, которое манифестирует зловонной рвотой вчерашней едой, существенным снижением веса, уменьшением аппетита, обменными расстройствами);
- рак желудка (злокачественная трансформация наблюдается в 4% случаев желудочных язв, ее признаками могут служить нарастающая потеря массы, изменение болей, исчезновение их связи с едой, отвращение к пище, прогрессирующая слабость, иногда появляются расстройства глотания или вышеописанные проявления стеноза).
Диагностика заболевания
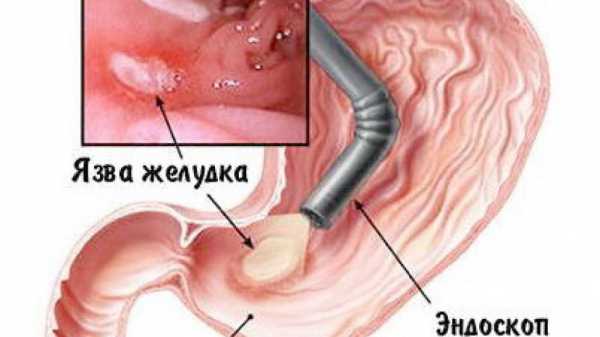 Уже от одного физикального осмотра пациента с рецидивом или дебютом язвенной болезни грамотный специалист может получить ориентировочную важную диагностическую информацию. При тяжелом обострении, которое сопровождается сильными болями, больные ложатся на бок или спину с согнутыми в коленях ногами и прижимают руками болезненную зону живота. Это помогает снизить напряжение брюшного пресса. Если язвенный дефект располагается на задней желудочной стенке, то пациентам становится немного легче, когда они ложатся на живот и подкладывают под него подушку. Данное положение снижает давление воспаленного желудка на чревное нервное сплетение и значимо уменьшает боли.
Уже от одного физикального осмотра пациента с рецидивом или дебютом язвенной болезни грамотный специалист может получить ориентировочную важную диагностическую информацию. При тяжелом обострении, которое сопровождается сильными болями, больные ложатся на бок или спину с согнутыми в коленях ногами и прижимают руками болезненную зону живота. Это помогает снизить напряжение брюшного пресса. Если язвенный дефект располагается на задней желудочной стенке, то пациентам становится немного легче, когда они ложатся на живот и подкладывают под него подушку. Данное положение снижает давление воспаленного желудка на чревное нервное сплетение и значимо уменьшает боли.
Язык у таких пациентов обложен бело-желтым налетом. Отсутствие движений брюшной стенки, синхронных с дыханием, наблюдается при развитии перитонита (неизменное последствие перфорации желудочных или дуоденальных язв). При нажатии и простукивании живота доктор выявляет в зоне проекции желудка и двенадцатиперстной кишки ограниченную местную болезненность и иногда локальное напряжение мышц. Кроме того, иногда обнаруживается болезненность в рефлекторных зонах (остистые отростки ряда грудных позвонков VII – XII – точки Опенховского и др.). В случае развития пилородуоденального рубцового стеноза при простукивании подложечной зоны может выявляться специфичный для этого осложнения шум плеска.
Проанализировав услышанные жалобы и данные врачебного осмотра, для уточнения заподозренного диагноза далее специалист рекомендует комплексное обследование:
- эндоскопическое исследование (фиброэзофагогастродуоденоскопия) – главный диагностический метод, позволяющий увидеть язвенные дефекты, определить их местонахождение, количество, внешний вид, величину, глубину, воспалительные изменения слизистой вокруг язвы, свежие и старые рубцы, кровотечение, установить обсемененность бактериями Helicobacter pylori, произвести забор множественных биоптатов (образцов гастродуоденальной ткани) для исключения предраковой трансформации слизистой и уже развившегося онкологического процесса, осуществить местное лечение (остановка кровотечения, обкалывание гастродуоденальных язв с медленным рубцеванием);
- хромогастроскопия с контрастными красителями (выявляет избыточную желудочную секрецию и образование предраковых изменений);
- морфологический анализ (микроскопический осмотр подтверждает язвенное поражение, оценивает интенсивность воспаления, атрофических и склеротических процессов, исключает злокачественное перерождение желудочной слизистой);
- рентгеноскопия с контрастной бариевой взвесью – методика верифицирует и уточняет месторасположение язвенных дефектов, их величину и глубину, исключает развитие осложнений (стеноза, пенетрацию), оценивает моторную активность, наличие рубцовых деформаций, инфильтрирующих желудочную стенку онкологических процессов, но не может служить полноценной заменой эндоскопическому осмотру;
- обзорная рентгенография для обнаружения свободного воздуха, попавшего в брюшную полость (специфичный признак перфорации);
- методы выявления Helicobacter pylori (гистологический, экспресс-методики, посев биоптатов на особые бактериологические среды, дыхательный, серологический тесты и др.);
- эндоскопическая ультрасонография – метод используют при подозрении на образование раковой инфильтрации (утолщение желудочной стенки);
- pH-метрия – исследование оценивает состояние кислотообразующей функции желудка (при язвенной болезни она, как правило, повышена или в норме).
Лечение язвы желудка

В зависимости от конкретной клинической ситуации пациенту назначают:
- консервативное лечение:
- диетотерапия;
- медикаментозное (лекарственное) лечение;
- физиотерапия;
- лечебная гимнастика;
- фитотерапия;
- хирургическое лечение:
- малоинвазивные хирургические процедуры;
- радикальное оперативное лечение.
Большинство пациентов лечатся в амбулаторных условиях. Госпитализируют больных с интенсивным болевым синдромом, подозрением на осложненное течение, гигантскими, глубокими и множественными язвами, отсутствием эффекта от адекватного амбулаторного лечения, пациентов с неясным диагнозом.
Лечебная диета
С появлением мощных и высокоэффективных лекарств диета приобрела второстепенное значение в лечении пациентов с язвенной болезнью. Однако врачи, как правило, рекомендуют пациентам придерживаться определенных правил питания. Они сводятся к следующим требованиям:
- с целью химического щажения воспаленной слизистой следует исключить все маринованные, копченые, острые, кислые и излишне соленые блюда (в том числе ржаной хлеб, клюкву, сливу, бруснику, красную смородину, кетчуп и др.);
- запрещаются богатые экстрактивными веществами овощи (лук, редис, чеснок, редька, кресс-салат и др.) и наваристые бульоны;
- нежелательно употребление слишком холодных или излишне горячих блюд;
- пищу дают в вареном виде (протирать ее необязательно);
- необходимый (в качестве своеобразного строительного материала) для заживления гастродуоденальной слизистой белок поступает в организм пациентов с достаточным количеством отварного нежилистого постного мяса, нежирной рыбы, яичного белка, соевых и молочных продуктов, специальных белковых питательных смесей (нутридринк, супро 2640, нутризон, берламин, нутрикомп и др.);
- дробность питания (до 6 раз в сутки).
Рацион можно дополнить лечебными минеральными водами. Они должны быть маломинерализованными, с минимальным количеством углекислого газа или совсем без него, с нейтральной, щелочной или слабокислой реакцией. Этим требованиям соответствуют такие минеральные воды, как «Ессентуки» №4, «Джермук», «Боржоми», «Березовская», «Славяновская», «Смирновская» №1. Их следует пить в слегка подогретом виде через 2 часа (при дуоденальных язвах и язвах выходной части желудка) или через полчаса после употребления диетической пищи (в случае локализации язв в теле желудка). Начинают лечение с трети стакана минеральной воды на прием. В дальнейшем при условии нормальной переносимости ее объем увеличивают до целого стакана.
Медикаментозное лечение
В настоящее время существует немало высокоэффективных противоязвенных лекарств, поэтому грамотная медикаментозная терапия представляет основу лечения пациентов с язвенной болезнью. Рекомендуемые врачами схемы препаратов могут включать следующие их группы:
- секретолитики – средства, понижающие выработку соляной кислоты и способствующие рубцеванию язвенных дефектов:
ü М-холинолитики (платифиллин, гастроцепин, метацин, телензепин и др.);
ü блокаторы Н2 (гистаминовых) рецепторов (роксацидин, ранитидин, фамотидин, низатидин, пилорид и др.);
ü блокаторы протоновой помпы (пантопразол, омепразол, лансопразол, эзомепразол, рабепразол и др.) – самые мощные и современные из всех секретолитиков;
- средства для полного устранения (эрадикации) микроорганизмов Helicobacter pylori (действенные эрадикационные схемы представляют комбинации блокаторов протонового насоса с отдельными антибиотиками (тетрациклин, кларитромицин, левофлоксацин, метронидазол) и препаратами, содержащими висмут);
- невсасывающиеся и всасывающиеся антациды, позволяющие нейтрализовать избыток соляной кислоты и купировать мышечный спазм (ренни, протаб, маалокс, гастал, альмагель, компенсан, фосфалюгель, гелюсил-лак, гевискон и др.);
- гастроцитопротекторы, усиливающие резистентность гастродуоденальной слизистой:
- препараты коллоидного висмута (вентрисол, де-нол и др.);
- сукральфат;
- цитопротекторы, стимулирующие образование защитной слизи (сайтотек, карбеноксолон, энпростил и др.);
- смекта (формирует защитную пленку);
- вяжущие и обволакивающие препараты (викаир, викалин и др.);
- репаранты, стимулирующие восстановление гастродуоденальной слизистой и рубцевание язв (солкосерил, гастрофарм, масло облепихи, ацемин, калефлон, этаден, ретаболил и др.);
- психотропные лекарства (элениум, диазепам, седуксен, настой пустырника и валерианы).
Ключевую роль играют секретолитики и эрадикационная терапия. Остальные препараты являются дополнением. Длительность курса антисекреторных препаратов определяется размерами, количеством, глубиной, местонахождением язвенных дефектов, состоянием окружающей их гастродуоденальной слизистой, сопутствующими недугами. Обычно она составляет от 2 до 8 недель. Эффективная эрадикация микроорганизмов Helicobacter pylori способна предотвратить дальнейшие рецидивы язвенной болезни.
Адекватное лечение приводит к быстрому исчезновению болей (иногда через 3 дня), но купирование болевого синдрома не обозначает заживление язв и не позволяет прекратить прием предписанных врачом лекарств. Контрольный эндоскопический осмотр для оценки успешности осуществляемого лечения, обычно рекомендуют проводить через 4 (дуоденальные язвы) или 6 (желудочные язвы) недель.
Физиотерапевтические процедуры
Физиотерапевтические методики демонстрируют свою эффективность в сочетании с обязательным медикаментозным лечением. Они способствуют уменьшению болей, улучшают местное крово- и лимфообращение, обладают противовоспалительным воздействием, ускоряют восстановление гастродуоденальной слизистой.
На пике обострения заболевания пациентам обычно назначают микроволновую терапию, синусоидальные токи, диадинамические токи, ультразвук, магнитотерапию, гальванизацию, электрофорез с папаверином, новокаином или даларгином, гипербарическую оксигенацию.
В период стихания обострения разрешаются торфяные, парафиновые, грязевые, озокеритовые аппликации на подложечную (эпигастральную) область, гальваногрязь, УВЧ, электрофорез с теми же лекарственными средствами, валериановые ванны или ванны с минеральной водой.
Противопоказаниями к применению любых физиотерапевтических процедур служат все осложнения (см. выше) язвенной болезни.
Лечебная физкультура

Правильно подобранные комплексы нехитрых гимнастических упражнений могут:
- стабилизировать нервную регуляцию гастродуоденальной зоны;
- увеличить локальное кровоснабжение и окислительно-восстановительные процессы в слизистой;
- поднять мышечный тонус (общий и местный);
- улучшить психоэмоциональный статус пациентов;
- оказать общетонизирующий эффект.
Во избежание осложнений и усиления болей занятия начинают в период стихания обострения недуга. Гимнастический комплекс должен составляться индивидуально для каждого пациента. Больным показаны общеразвивающие и дыхательные упражнения (динамические и статические). Кроме того, после наступления ремиссии применяются особые упражнения для брюшного мышечного пресса с осторожным увеличением нагрузки.
Хороший эффект оказывают занятия лечебной физкультурой в бассейне, терренкур (ходьба) на свежем воздухе, дозированные спортивные игры (кегельбан, крокет, бадминтон и др.).
Фитотерапия
Фитотерапия не заменяет медикаментозное лечение. Она увеличивает его эффективность. В случае язвенной болезни правильное использование лекарственных растений (в качестве дополнения к принимаемым лекарственным препаратам) позволяет:
- уменьшить интенсивность имеющегося воспаления;
- справиться с болью;
- защитить гастродуоденальную слизистую от факторов агрессии;
- улучшить снабжение гастродуоденальной слизистой питательными веществами;
- стимулировать заживление язв;
- нормализовать стул.
Противовоспалительным эффектом обладают целебные сборы, включающие зверобой, тысячелистник, календула и др. В роли природных спазмолитиков могут выступить мята, душица, ромашка, укроп. Устраняя спазм желудочной гладкомышечной мускулатуры, эти замечательные лекарственные растения купируют боль. Обволакивающее действие присуще солодке, девясилу, семени льна. Полноценному рубцеванию язв способствуют чистотел, цикорий, кипрей, пастушья сумка, корень лопуха. Для послабления стула можно применять крушину, жостер, ревень, вахту трехлистную и др.
Упомянутые лекарственные растения рекомендуется употреблять в виде настоев, отваров, фитоаппликаций на брюшную стенку и лечебных ванн. При этом следует не забывать, что фитоаппликации категорически запрещаются при кровотечениях, беременности (весь период), лихорадке, любых онкологических болезнях.
Малоинвазивные хирургические процедуры
Если при контрольном эндоскопическом осмотре выясняется, что язвы не зарубцевались, а проводимое комплексное лечение было адекватным, то в ряде случаев традиционную терапию дополняют эндоскопическими лечебными процедурами. Они могут включать:
- нанесение на прямо язвенный дефект лекарств (эйконол и др.) или медицинского клея через специальный тефлоновый катетер, введенный в биопсийный канал эндоскопического аппарата;
- местное обкалывание гастродуоденальных язв (через эндоскоп с помощью особой иглы непосредственно в слизистую вводят лекарственные препараты (репаранты, антиоксиданты, иммуномодуляторы): даларгин, солкосерил, эйконол, оксиферрискорбон, интерферон, ронколейкин и др.);
- интрагастральная лазерная терапия (язвы через эндоскоп облучают низкоэнергетическим лазером: аргоновым, криптоновым, на парах меди, гелий-неоновым, гелий-кадмиевым);
- облучение язв некогерентным красным светом от галогеновой лампы.
Основное неудобство для пациентов этих методик связано с тем, что для эффективного лечения необходимы неоднократные и частые малоприятные эндоскопические манипуляции.
Радикальное оперативное лечение
В наше время к оперативному лечению больных с язвенной болезнью врачи вынуждены прибегать при развитии осложнений этого недуга или при отсутствии какого-либо эффекта от всех возможных методов комплексной консервативной терапии.
При кровотечениях прошивают кровоточащий кровеносный сосуд или осуществляют желудочную резекцию (той части, где находится язва), или ваготомию (пересекают блуждающий нерв, стимулирующий кислотопродукцию желудка) с пилороспластикой.
Если у больного развилась язвенная перфорация, то хирурги могут выполнить резекцию части желудка с образовавшимся дефектом, провести ваготомию с пилоропластикой или ушить дефект. Иногда сочетают несколько приемов.
В случае декомпенсированного стеноза доктора резецируют желудок или накладывают гастроеюноанастомоз (соустье между тощей кишкой и желудком).
При неосложненной язвенной болезни или язвенной пенетрации прибегают к желудочной резекции или ваготомии с пилоропластикой.
Профилактика язвы желудка
Чтобы избежать язвенной болезни следует отказаться от курения, не злоупотреблять горячительными напитками, нормализовать режим питания, не забывать про полноценный отдых, избегать стрессов.

Кроме того, если пациент страдает от хронического гастрита и имеет повышенную кислотообразующую функцию желудка, то ему необходимо избавиться от микроорганизмов Helicobacter pylori.
Если язвенная болезнь уже развилась, то кроме уже упомянутых мер (с целью профилактики ее возможных обострений) нужно обсудить со своим доктором тактику поведения при возобновлении болей в животе. Так, некоторым пациентам иногда советуют принимать антисекреторные лекарства постоянно или «по требованию».
Ремиссию язвенной болезни доктора считают полной, если в течение трех лет и более у больного совершенно отсутствуют признаки ее обострения.
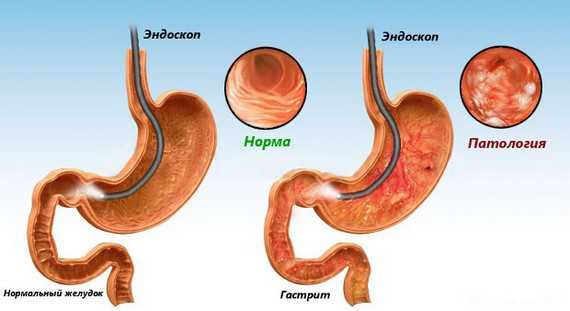
Что такое язва желудка или язвенная болезнь у человека?
Опубликовано: 6 мая 2015 в 16:31Язва желудка – это одно из тех заболеваний, которое доставляет много неприятностей человеку. Медики считают данную болезнь хронической, так как, получив ее однажды, очень трудно расстаться с ней даже после полного курса лечения и соблюдения профилактических мер. Несмотря на то, что название это практически каждый взрослый слышал, даже если с органами пищеварения у него все нормально, как выглядит язвенная болезнь желудка на фото и на видео, а также какие причины ее могут вызвать и как определить ее первые симптомы, известно далеко не всем. Однако избежать встречи с этим коварным недугом, оградить себя от его неприятностей может каждый. Для этого достаточно нашего врага знать в лицо, поэтому начать знакомство лучше всего с просмотра видео, как выглядит язва, а затем перейти к подробному рассказу о ней.
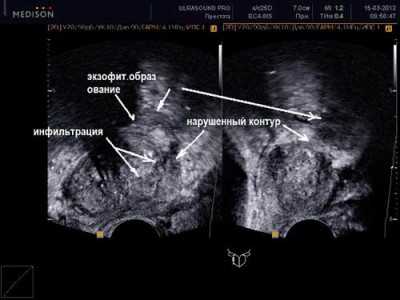
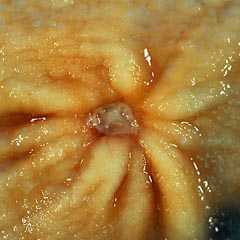 Язва или язвенная болезнь желудка поражает слизистую оболочку этого органа. Ее дефекты образуются в разных местах, могут иметь различные размеры. Рассмотреть язву желудка можно на фото, которые сделаны врачами при осмотре пациентов с помощью специальных приспособлений. Отчетливые снимки заболевания получены при исследовании больного органа с использованием гастроскопа при проведении гастроскопии. Также изображение или картинка болезни может быть получена при проведении УЗИ, рентгенографии. Приглядевшись к фото язвы желудка, можно отметить, что это незначительная ранка, которая имеется на внутренней поверхности органа. Следует знать, что дефекты слизистой могут появиться и в области двенадцатиперстной кишки или пищевода, причем в 12-перстной кишке они встречаются чаще, чем в желудке примерно в 4 раза. Язвенный дефект может распространяться не только на слизистую оболочку. Иногда он поражает мышечные ткани органов пищеварения. Если при этом возникает кровотечение, жизнь пациента может оказаться в опасности.
Язва или язвенная болезнь желудка поражает слизистую оболочку этого органа. Ее дефекты образуются в разных местах, могут иметь различные размеры. Рассмотреть язву желудка можно на фото, которые сделаны врачами при осмотре пациентов с помощью специальных приспособлений. Отчетливые снимки заболевания получены при исследовании больного органа с использованием гастроскопа при проведении гастроскопии. Также изображение или картинка болезни может быть получена при проведении УЗИ, рентгенографии. Приглядевшись к фото язвы желудка, можно отметить, что это незначительная ранка, которая имеется на внутренней поверхности органа. Следует знать, что дефекты слизистой могут появиться и в области двенадцатиперстной кишки или пищевода, причем в 12-перстной кишке они встречаются чаще, чем в желудке примерно в 4 раза. Язвенный дефект может распространяться не только на слизистую оболочку. Иногда он поражает мышечные ткани органов пищеварения. Если при этом возникает кровотечение, жизнь пациента может оказаться в опасности.
Болезнь язва встречается в наше время очень часто. Многие медики называют ее расплатой за неправильное питание и нездоровый образ жизни, который присущ некоторой части современных людей. Основная часть пациентов, получающих данный диагноз, – люди в возрасте от 20 до 50 лет. Эти цифры весьма тревожны, так как заболевание поражает тех, кто находится в самом расцвете жизни и может достигать своих целей. Статистические данные утверждают, что каждый десятый житель нашей планеты страдает желудочной язвой, но мужской организм подвержен ее проявлениям более часто. Болезнь проявляет себя периодическими обострениями. Их пик приходится на осенне-весенний сезон.
Причины язвы
Язвенный дефект желудка возникает в тех случаях, когда желудочный сок оказывает на слизистую губительное действие. Сбой происходит при появлении дисбаланса между выделяемой желудком слизью и соляной кислотой. К такому состоянию приводят многие факторы или причины язвы желудка. Отмечено, что в группы риска попадают лица, жизнь которых связана с нервными перегрузками и несистематическим характером питания.
Отметим сначала две наиболее важные причины язвы:
-
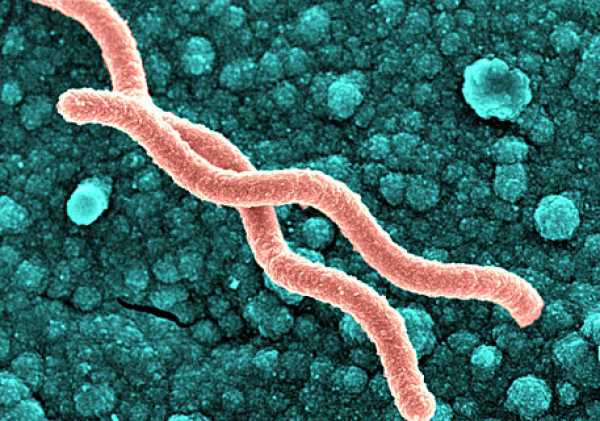 Разрушающее действие бактерии Helicobacter pylori на слизистые оболочки желудка.
Разрушающее действие бактерии Helicobacter pylori на слизистые оболочки желудка. - Повышенная кислотность в желудке, которая оказывает разрушающее действие на его слизистые.
Кроме того к факторам риска, вызывающим данное заболевание, относятся:
- нервные расстройства;
- курение;
- хронические заболевания ЖКТ;
- наследственность;
- неправильное питание;
- длительный прием некоторых медикаментозных препаратов;
- химические отравления;
- злоупотребление спиртным.
Клубок заболеваний органов ЖКТ порой настолько сильно запутан, что поставить диагноз правильно может только врач после проведения диагностики. Однако стоит хотя бы в общих чертах знать отличительные признаки язвенной болезни, чтобы своевременно обратиться за необходимой больному помощью. Это избавит от осложнений, которые развиваются у тех, кто не принимает меры для устранения болезни.
Симптомами язвенной болезни считаются:
-
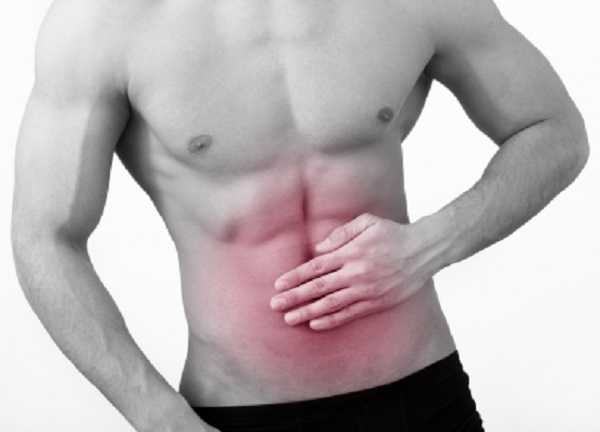 различные болевые ощущения в области живота, чаще в районе желудка или подложечной области;
различные болевые ощущения в области живота, чаще в районе желудка или подложечной области; - тошнота как сразу после принятия пищи, так и натощак или через 20 – 30 минут после завершения трапезы;
- изжога;
- рвота кислым или с кровью;
- потеря аппетита;
- резкое снижение веса;
- бледность кожных покровов;
- запоры;
- черный стул.
Эти признаки заболевания язвы больные могут отмечать у себя самостоятельно. Во время осмотра пациента с использованием специального медицинского оборудования врачи называют и другие симптомы язвенной болезни:
- внутренние спайки;
- перфорация;
- открывшееся кровотечение.
В редких случаях отмечается и бессимптомное течение язвенной болезни. Такое проявление недуга может быть отмечено в начале его развития. Кроме того отсутствие симптомов язвенной болезни бывает у лиц преклонного возраста, у тех, кто употребляет много алкоголя, кто принимает нестероидные противовоспалительные лекарственные средства.
Чем ранее на основании замеченных признаков будет диагностировано заболевание, тем быстрее с ним можно справиться, избежав страшных последствий.
Для того чтобы поставить диагноз язва желудка или двенадцатиперстной кишки, гастроэнтеролог должен провести комплекс диагностических исследований. Также немаловажно учитывать при этом показания самого пациента, результаты осмотра и полученных анализов.
Самым распространенным методом диагностики язвы желудка считается эзофагогастродуоденоскопия (ЭГДС). Ее проводят для обнаружения язвенных дефектов на стенках. Осмотр с использование гастроскопа позволяет определить размер имеющихся язв, их точное место локализации, глубину раны, состояние краев и дна. У пациента при необходимости берется биологический материал для проведения биопсии, чтобы сделать выводы о наличии или отсутствии злокачественных новообразований.
Рентгенологическое исследование желудка – это то метод диагностики, который используется не только для выявления самого заболевания, но и для определения причин, вызвавших его. Так при проведении рентгенологических диагностических исследований обнаруживаются сужения, появляющиеся на выходной части этого органа пищеварения.
Не менее важно провести комплекс лабораторных исследований кала, мочи, крови. Проведение ПЦР позволит выявить ДНК Helicobacter pylori в биоптате слизистой, серологическое исследование крови – антитела к упомянутым ранее микроорганизмам, а исследование кала по методу Грегерсена – скрытую кровь в испражнениях. Иногда пациентам назначаются дыхательные тесты, внутрижелудочная рН-метрия, гистологические, бактериологические и другие исследования.
Чтобы исключить наличие врачебной ошибки, распознавание болезни ведется и с помощью исследования других органов, так как данное заболевание не является изолированным, а дает осложнения на соседние органы и системы. Дифференциальная диагностика позволит отличить язву желудка от недугов, имеющих схожую клиническую картину.
Лечение язвы
Несколько обязательных компонентов включает в себя лечение язвенной болезни:
- щадящий режим и изменение образа жизни;
- строгая диета, рекомендуемая врачом;
- сбалансированное питание;
- прием медикаментов.
 Лечение язвы с использованием лекарственных препаратов ведется только по назначению врача и после тщательной диагностики. Для устранения симптомов болезни и заживления образовавшихся дефектов пациентам назначаются различные группы препаратов. В период обострения заболевания не обойтись без следующих средств:
Лечение язвы с использованием лекарственных препаратов ведется только по назначению врача и после тщательной диагностики. Для устранения симптомов болезни и заживления образовавшихся дефектов пациентам назначаются различные группы препаратов. В период обострения заболевания не обойтись без следующих средств:
- Лекарства для снижения агрессивности желудочного содержимого. Учитывая состояние больного и симптоматику заболевания, может быть назначен один из препаратов: Маалокс, Альмагель, Викалин, Алмол, Топалкан и другие антациды.
- Препараты, подавляющие секрецию соляной кислоты. Это Гастроцепин, Платифиллин, Метацин.
- Препараты для блокировки в желудке рецепторов гистамина. Ранитидин, Топсид, Квамател позволяют понизить в содержимом желудка уровень соляной кислоты.
- Лекарства, способные увеличить защитные свойства слизистой (Вентер, Де-Нол, Солкосерил, Дуогастрон и другие). Народная медицина рекомендует для лечения язвы желудка в этом случае использовать облепиховое масло.
- Препараты для снижения кислотности желудочного сока. Наиболее распространенными считаются Ланзопрозол, Онепразол.
Для полного заживления ран на стенках желудка необходимо провести эрадикацию Helicobakter pylori. В этом случае поможет антибактериальная терапия, употребление ингибиторов протонного насоса и антимикробных препаратов.
Как дополнительный метод лечения желудочной язвы наряду с применением препаратов может использоваться физиотерапия. Значительное облегчение состояния наступает при применении тепловых процедур. Их назначение категорически запрещено, если имеются злокачественные образования.
Больным язвенной болезнью может быть показана гидротерапия, магнитотерапия, гипербарическая оксигенация. Даже психотерапия и электросон бывают полезными и действенными, если причиной развития недуга стали нервные потрясения, расстройства.
Правильное питание при язве желудка
Весьма ответственно необходимо относиться к лечебному или диетическому питанию при язве желудка. От него зависит не только быстрейшее выздоровление, но и отсутствие дальнейших рецидивов. Главным правилом при составлении рациона питания является включение в меню тех продуктов, которые смогут восстановить слизистую желудка. Так же важно убрать из своего рациона все продукты, блюда, напитки, способные вызывать обострение процесса.
Чтобы остановить болезнь, необходимо заживить все ранки, которые образовались на слизистой. В связи с этим следует отказаться от употребления горячей еды, которая бывает губительной для открывшихся ранок. Такими же опасными являются для больного человека острые блюда, жирная пища, спиртные напитки.
Еда будет легче усваиваться и перевариваться полностью, если принимать ее небольшими порциями. Больным с язвенными дефектами желудка рекомендуется для восстановления здоровья дробленое питание. Небольшие порции пищи принимаются на протяжении дня не реже чем 5 – 6 раз.
В первую неделю после обострения болезни пищу необходимо принимать только в жидком или желеобразном состоянии, так как крупные куски, попадая в желудок, усложняют процесс переваривания продуктов. Протертые супы, негустые каши, компот, кисель, станут основной пищей на данном этапе лечения. Спустя 7 – 10 дней можно добавлять в свой рацион пюре, приготовленные на пару блюда из измельченного мяса и рыбы.
В рационе язвенника некоторых продуктов быть не должно совсем. Сюда относятся грубые сорта мяса, жареная пища, копчености, колбасы, консервы, сало, грибы, мороженое, специи. Воздержаться в период обострения следует от ржаного хлеба, от употребления сдобы.
Профилактика язвы невозможна без соблюдения рекомендаций по питанию. Хотите быть здоровыми, научитесь разумно кушать и не нервничать. Только так можно справиться с коварствами язвенной болезни.
Заболевания желудка: признаки, симптомы и лечение
Оглавление: [скрыть]
- Ограниченный и общий гастрит
- Язва внутренних оболочек
- Функциональное расстройство и эрозия
- Раковые образования и опухоли
Человечеству с незапамятных времен известны многие заболевания желудка, симптомы и лечение которых требуют пристального внимания со стороны как медицинских работников, так и пациента.

Желудок представляет собой мышечный орган, который является своеобразным расширением трубки пищевода. В этом жизненно важном органе происходят процессы пищеварения. Процесс пищеварения напрямую связан с выделением желудочного сока, который имеет в своем составе соляную кислоту.
Кислоту продуцируют специальные клетки. Она помогает в расщеплении тяжелой белковой пищи и уничтожает болезнетворные микроорганизмы. Помимо кислоты, клетками эпителия желудка вырабатывается муцин. Это вещество предохраняет стенки органа от пагубного воздействия на него кислотной среды. При нарушении функций продукции кислоты или муцина возникают многие болезни желудка.
Гастритом называют воспаление слизистой желудка. Особенно опасны хронические гастриты, которые характеризуются различным течением. Гастрит может долго себя не проявлять, сохраняя большое количество воспалительных процессов в желудке. Опасность этого заболевания заключается в том, что оно приводит к другим, более серьезным заболеваниям. Это могут быть язва, полипы, доброкачественные и злокачественные опухоли.
Есть 2 формы гастрита:
- ограниченная форма (охватывается нижняя выходная часть органа);
- распространенная форма (воспаление всего тела органа).
При ограниченном гастрите больной жалуется на сильные боли, изжогу, отрыжку. Иногда может возникнуть рвота. Распространенный гастрит не вызывает сильных и продолжительных болей. Основными симптомами этой формы могут быть тяжесть в желудке, отрыжка, расстройство пищеварения.
Лечение гастрита подразумевает собой строгую диету, которая направлена на легкое питание и стимуляцию желудочных желез. Диетолог назначает отварные или запеченные блюда:
- обезжиренные супы;
- нежирное мясо курицы или говядину;
- овощи;
- всевозможные крупы;
- макаронные изделия;
- яйца, творог и кисломолочные продукты.
Не рекомендуется употреблять сдобу, жареное, копченое, консервы, газированную воду, специи, крепкий чай и кофе. Неплохо себя зарекомендовало лечение лекарственными травами. Отвары и настои из девясила, одуванчика, подорожника, льна, цикория, мяты помогают справиться с распространенным гастритом. Для предупреждения и замедления заболевания нужно употреблять минеральные воды из целебных источников.
Вернуться к оглавлению
Язва желудка является серьезным заболеванием, которое характеризуется образованием язв на слизистой желудка. Язвенная болезнь вызывается бактериями, характеризуется длительным течением и снижением защитных сил организма. Среди причин возникновения недуга медики выделяют наследственную предрасположенность, чрезмерное употребление алкоголя, курение, частые стрессы и неврологические расстройства.
Основные признаки язвенной болезни:
- Боли в брюшине.
- Боли при употреблении пищи.
- Сильная изжога.
- Отрыжка с кислым привкусом.
- Запоры.
- Тошнота и рвота.
Язва сопровождается воспалительными процессами с возможными негативными последствиями. Язва может привести к внутренним кровотечениям и возникновению злокачественных опухолей. Лечение язвы предполагает строгую диету и использование лекарственных препаратов, действие которых направлено на обезболивание, подавление активности бактерий, снижение секреции желудочного сока.
Длительность терапии зависит от степени и тяжести болезни. Обычно лечение длится от одного до двух месяцев. В периоды обострения врач назначает антибиотики и препараты для подавления секреции. В период покоя рекомендуется принимать настои лекарственных трав (аниса, люцерны, лаванды, крапивы, календулы и др.).
Вернуться к оглавлению
При данной патологии происходит функциональное расстройство желудка без видимых изменений со стороны слизистой. Заболеванию способствуют частые стрессы, алкоголь, нерегулярное питание, вредные условия труда (высокая температура, шум, вибрация).
Симптомы недуга:
- боли после приема пищи;
- повышенная кислотность;
- изжога;
- нарушения работы сердечной и сосудистой систем.
При лечении этого заболевания необходимо исключить из своего рациона следующие продукты:
- Соль.
- Алкоголь.
- Уксус и кислоты.
- Крепкий чай и кофе.
- Газированные напитки.
- Специи.
- Копчености.
Еще рекомендуется нормализовать питание, сделать его регулярным и здоровым. При значительном увеличении кислотности врач может назначить антацидные препараты (маалокс, альмагель). Эффективны настои календулы, душицы, крапивы, аниса, подорожника.
Эрозия представляет собой дефект слизистой оболочки, возникающий в результате негативного воздействия различных внутренних и внешних факторов:
- алкоголь;
- бактерии;
- инфекции;
- ожоги, травмы;
- медикаменты;
- операции.
Эрозия не проникает глубоко внутрь слизистой, относительно быстро заживает и не рубцуется. В большинстве случаев заболеванию сопутствует наличие других патологий и болезней желудочно-кишечного тракта. Основными признаками эрозии являются:
- внутреннее кровотечение;
- повышенная кислотность;
- резкая боль в желудке;
- сильная изжога;
- отрыжка с характерным запахом.
Лечение эрозии может продолжаться не один день. Назначается комплексное лечение под постоянным наблюдением лечащего врача. Антибиотики и антибактериальные препараты назначают в тех случаях, когда эрозию вызвала бактериальная инфекция. Часто врач назначает терапию стимуляторами регенерации клеток, обволакивающими средствами, пленкообразующими препаратами и Н2-блокаторами.
Для быстрого заживления эрозии необходимо обеспечить щадящий режим работы желудка, поэтому неотъемлемой частью терапии является специальная диета. Диета исключает прием пищи стимулирующего и раздражающего характера. Еда должна быть теплой, исключается прием внутрь кислот, горячего чая или кофе. Это повышает риск возникновения внутренних кровотечений.
Вернуться к оглавлению
Долгие годы ученые занимаются изучением причин и признаков заболевания желудка раком. До конца причины не изучены, но есть предположения, что в зону риска попадают генетически предрасположенные люди. Люди, живущие в северных широтах, наиболее подвержены этому недугу.
Медики считают, что чаще болеют люди, употребляющие в пищу большое количество копченой или соленой рыбы. Негативным фактором является употребление большого количества жареной пищи. В зоне риска оказываются люди, которым удалили язву оперативным путем. Также раку способствуют язва, эрозия, полипы и хронический гастрит. Влияют на образование опухолей курение и алкоголь.
Симптомы заболеваний раком:
- Плохой аппетит.
- Сильная слабость.
- Дискомфорт.
- Значительная потеря веса.
- Депрессия и расстройства психики.
- Снижение работоспособности.
Если болезнь не диагностировать на ранних стадиях, то она переходит в поздние стадии. Признаками рака на поздних стадиях являются различные боли в области брюшины, ощущения переполнения желудка, расстройства пищеварения, рвота, жидкий стул, затруднения прохождения пищи. На последних стадиях возможны пальпация опухоли, увеличение брюшины, печени и лимфатических узлов, асцит.
Наиболее действенным методом лечения рака желудка является оперативное вмешательство. При проведении этой сложной операции могут быть полностью удалены часть желудка или весь желудок с последующим формированием емкости из тонкого кишечника.
При появлении метастазов назначают курс химиотерапии. Облучение при раке желудка не дает никаких результатов из-за постоянных движений органа в полости брюшины.
Сегодня гастрит, эрозия, язва и рак занимают первые позиции в рейтинге заболеваний желудка, поэтому своевременная диагностика и правильное лечение помогут сохранить здоровье или даже спасти жизнь.
Прободная язва желудка: классификация, причины, симптомы, диагностика, лечение и диета + фото

Язвенная болезнь встречается часто, однако далеко не все пациенты при возникновении признаков этой болезни обращаются к врачу для проведения необходимого лечения, что способствует прогрессированию патологии и развитию тяжёлых осложнений. Одним из таковых является прободная язва желудка. Это состояние требуется обязательной госпитализации, так как представляет угрозу для жизни пациента.
Что такое прободная язва желудка
 При данном состоянии происходит попадание содержимого желудка и крови в брюшную полость
При данном состоянии происходит попадание содержимого желудка и крови в брюшную полостьПрободная язва желудка — это состояние, при котором происходит перфорация стенки органа в месте локализации изъязвления. Оно требует неотложной медицинской помощи, ведь при её отсутствии может привести к развитию перитонита и даже смерти пациента.
Как правило, заболевание возникает чаще в осенне-весенний период, что объясняется сезонным обострением язвенной болезни. По статистике, оно наблюдается примерно у 15% пациентов, страдающих от этого недуга.
При перфорации содержимое желудка и кровь, попадают в брюшную полость, вызывая раздражение брюшины, сопровождающееся соответствующей симптоматикой. Самочувствие больного при этом стремительно ухудшается.
Наиболее опасным является состояние, когда прободная язва прикрывается иным органом: печенью, жёлчным пузырём, сальников. Тогда больной ощущает себя лучше, но патология прогрессирует дальше, а выявить её становится намного сложнее.
Классификация
Учитывая различные характеристики прободной язвы желудка, её разделяют на несколько форм. В зависимости от локализации она может быть:
- малой или большой кривизны;
- задней или передней стенки кардиального, пилорического, препилорического или антрального отделов органа.
По происхождению перфорацию разделяют на следующие формы:
- следствие острой язвы;
- проявление хронической язвенной болезни;
- прободение, возникшее в результате паразитарной инвазии;
- патология, развившаяся из-за нарушения кровотока в сосудах, питающих желудок.
В зависимости от клинического течения прободение язвы бывает:
- Типичное, или прикрытое. Когда язва открывается непосредственно в брюшную полость.
- Атипичное. В данном случае перфорация происходит в одну из нижеуказанных структур:
-
сальниковую сумку;
-
малый или большой сальник;
-
полость, образовавшуюся между спайками;
-
в забрюшинную клетчатку;
-
между листками брюшины.
-
- С кровотечением. Может открыться в брюшную полость или пищеварительный канал.
При наличии перитонита прободная язва характеризуется тремя клиническими фазами:
- Первичный шок, или фаза химического перитонита. Начинается с момента прободения и длится около 6 часов.
- Мнимое благополучие, или фаза бактериального перитонита с развитием синдрома системного воспаления. Составляет от 6 до 12 часов.
- Тяжёлый абдоминальный сепсис, или фаза разлитого гнойного перитонита. Развивается через 12 часов после перфорации.
Причины возникновения
Прободная язва относится к неотложным состояниям, однако она возникает далеко не у всех пациентов, страдающих язвенной болезнью желудка. Спровоцировать её развитие способны следующие факторы:
- стрессовые ситуации;
- погрешности в диете: употребление острой, жирной, копчёной пищи, переедание;
- вредные привычки, среди которых курение и злоупотребление алкоголем;
- повышение кислотности желудочного сока;
- инфекционные заболевания пищеварительного канала;
- наследственная предрасположенность;
- употребление некоторых медикаментов, чаще всего спровоцировать перфорацию могут нестероидные противовоспалительные средства, антикоагулянты, глюкокортикостероиды, препараты химиотерапии;
- значительные физические нагрузки.
Если человек страдает язвенной болезнью, стоит предупреждать воздействия вышеуказанных факторов на организм, это поможет предупредить перфорацию.
Симптомы и признаки
Прободная язва характеризуется трема периодами, которые соответствуют клиническим фазам и протекает с определённой симптоматикой. Признаки каждого из них приведены ниже.
Проявления прободной язвы желудка — таблица
Вышеуказанные признаки прободной язвы характерны для типичного течения болезни. Однако около 5% больных страдают атипичной формой этой патологии. В таком случае перфорация происходит в толщу сальника или забрюшинную клетчатку. При этом пациенты отмечают слабую боль разлитого характера. При пальпации живота отмечается незначительное напряжение мышц брюшного пресса.
Важно своевременно обнаружить атипичную форму болезни и провести лечение, так как она может привести к осложнениям гнойного характера.
Диагностика
Своевременная и точная постановка диагноза является одной из составляющих успешного лечения прободной язвы желудка. Прежде всего необходимо опросить пациента, выяснить последовательность возникновения симптомов, сопутствующие заболевания пищеварительного канала. Если становится известно, что больной страдал язвенной болезнью, то постановка диагноза значительно облегчается.
Затем приступают к проведению объективного осмотра пациента, который включает:
- Пальпацию. Метод прощупывания живота позволяет определить локализацию боли, напряжение мышц.
- Перкуссию. Используется для выявления свободного газа и жидкости в брюшной полости.
- Аускультацию. Даёт возможность определить перистальтику пищеварительного канала.
Для подтверждения диагноза пациентам назначается ряд инструментальных методов диагностики. К ним относятся:
- Рентгенологическое исследование. Позволяет определить скопление газа в брюшной полости. Как правило, этот признак позволяет точно установить факт прободения, однако он зависит от количества воздуха, так как незначительный объём может присутствовать у женщин старше 50 лет при атонии маточных труб. Если точно определить количество газа сложно, пациенту предлагают выпить немного газированной воды, а затем повторяют исследование. При перфорации его количество увеличивается.
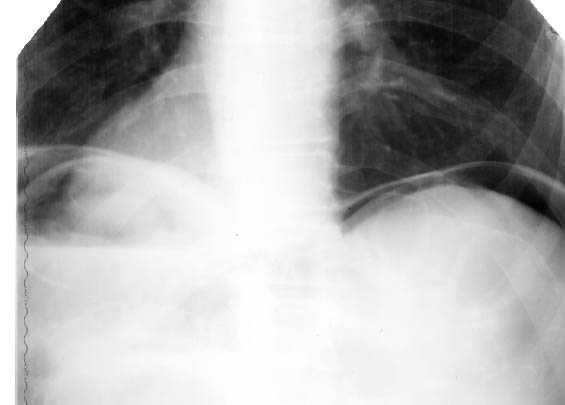 Присутствует скопление газа в брюшной полости
Присутствует скопление газа в брюшной полости - Фиброгастроскопия. С помощью этого эндоскопического метода удаётся обнаружить наличие язвы желудка, её точное расположение и место перфорации. Кроме того, в ходе исследования в полость пищеварительного органа попадает большое количество воздуха, что вызывает усилие боли. Такой признак также характерен для прободения язвы. Если после эндоскопии провести рентгенологическое исследование, удастся обнаружить увеличение количества газа в брюшной полости.
- УЗИ. Применяют иногда для определения свободной жидкости в брюшной полости.
- Электрокардиография. Используется для оценки работы сердца.
- Диагностическая лапароскопия. Применяется в случаях, когда вышеуказанные методы не позволяют точно установить причину диагноз. Это исследование используется для определения причины раздражения брюшины.
 Лапароскопия используется, если иные методы не установили точный диагноз
Лапароскопия используется, если иные методы не установили точный диагноз
После подтверждения наличия прободной язвы немедленно приступают к лечебным мероприятиям.
Лечение
При подозрении на развитие перфорации язвы больного необходимо госпитализировать в хирургическое отделение. Если диагноз подтверждается, основным методом лечения в таких случаях является оперативное вмешательство, так как только это поможет устранить этиологический фактор и предупредить прогрессирование заболевания.
До постановки диагноза нельзя давать больному наркотические анальгетики, это может стереть клинические проявления.
Хирургическое
Оперативное вмешательство может быть:
- паллиативным — участок перфорации зашивают;
- радикальным — проводится резекция (удаление) части желудка с ваготомией — рассечением блуждающего нерва.
Какой именно метод будет выбран зависит от многих факторов. Основной целью является сохранение жизни пациента, поэтому при определении способа оперативного вмешательства учитывают такие показатели:
- возраст больного;
- наличие сопутствующих болезней пищеварительного канала и других органов;
- сколько времени прошло от начала заболевания;
- локализацию перфорированной язвы, её происхождение;
- степень перитонита;
- возможности медицинского учреждения, в котором будет проводиться вмешательство.
Операция при прободной язве проводится в экстренном порядке. На подготовительном этапе проводится отсасывание содержимого желудка, обработка операционного поля, катетеризация мочевого пузыря.
Летальный исход при прободении язвы желудка возникает лишь в случаях позднего обращения больного, когда перитонит широко распространился, а также при тяжёлых сопутствующих болезнях внутренних органов. Такое завершение наблюдается примерно в 5–7% пациентов.
Хирургическое вмешательство в большинстве случаев проводится под общим наркозом, иногда прибегают к использованию эпидуральной анестезии.
Операция по ушиванию
Ушивание является наиболее щадящим методом. Заключается в иссечении краёв перфорированной язвы и их сшивании. Основная цель — полностью сохранить функции желудка.
После зашивания участка повреждения проводится обработка брюшной полости, удаление свободной жидкости из неё. Затем производится ушивание операционной раны и постановка дренажа.
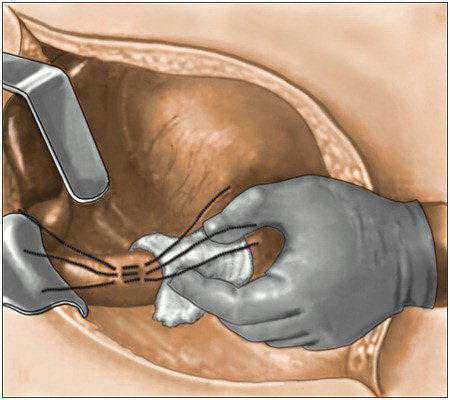 Ушивание прободной язвы
Ушивание прободной язвыТакой тип операции нередко приводит к рецидивам, поэтому применяется только в таких случаях:
- пожилые больные;
- острые язвы, не сопровождающиеся отягощённым анамнезом;
- наличие разлитого перитонита;
- тяжёлые заболевания внутренних органов.
Также ушивание может проводиться и методом лапароскопии. Однако он применяется лишь при следующих условиях:
- точно определено место перфорации;
- присутствует всё необходимое оборудование;
- прободная язва не сопровождается разлитым перитонитом;
- в брюшную полость попало немного содержимого желудка.
Резекция желудка
Удаление части органа проводится по методу Бильрот I или Бильрот II в зависимости от тяжести состояния больного. При этом проводится формирование гастроэнтероанастомоза — соединение желудка с тонкой кишкой.
Такая операция применяется по следующим показаниям:
- присутствие большого количества грубых устарелых язв;
- подозрение на присутствие злокачественного процесса в желудке;
- если заболевание сопровождается пилородуоденальным стенозом.
Резекция желудка может выполняться только при таких условиях:
- возраст больного не превышает 60–65 лет;
- отсутствует разлитой фибринозно-гнойный перитонит;
- не выявлено тяжёлых заболеваний внутренних органов.
Иссечение прободной язвы с пилоропластикой и ваготомией
Данный метод оперативного лечения применяется при расположении перфорации в области передней стенки луковицы двенадцатиперстной кишки. Обязательным условием для проведения пилоропластики (расширения канала привратника) и ваготомии является отсутствие выраженных признаков перитонита.
После манипуляции просвет органа остаётся неизменным. Также в ходе вмешательства проводится пересечение блуждающего нерва, что приводит к уменьшению продукции соляной кислоты железистыми клетками желудка. В результате риск повторного возникновения патологии значительно снижается.
Пилороантрумэктомия со стволовой ваготомией
Этот метод используется в случаях, когда язвенная болезнь желудка сочетается с перфорацией язвы двенадцатипёрстной кишки. Также манипуляция применяется для лечения этой болезни пациентам, страдающим дуоденостазом. В ходе операции также пересекается ветка блуждающего нерва.
Консервативное лечение
Как правило, при прободной язве показано оперативное вмешательство, однако иногда приходится использовать и консервативные методы лечения. Это необходимо в случаях, когда пациент категорически отказывается от проведения операции, или же провести её невозможно из-за тяжёлого физического состояния больного.
В таких ситуациях проводится лечение по методу Тейлора, который включает в себя:
- Введение зонда в желудок через носовую полость. Через него проводится отсасывание содержимого органа и последующее дренирование на протяжении нескольких дней.
- Прикладывание пузыря со льдом к брюшной полости.
- Введение антибиотиков на протяжении не менее 1 недели.
- Парентеральное питание (внутривенное).
- Массивную инфузионную терапию для коррекции кислотно-щелочного баланса организма и устранения признаков интоксикации.
Консервативное лечение стоит применять только в крайних случаях, так как существует риск образования гнойников в брюшной полости. Если это произойдёт, спасти пациента не удастся даже путём проведения операции.
Особенности послеоперационного периода
Восстановление организма после операции происходит постепенно. Важно отметить, что врачи заметили более благоприятный прогноз при активном ведении этого периода. В первый день, когда больной выйдет из наркоза, разрешается двигать ногами. На 2–3 сутки можно вставать с постели. Также рекомендуется заниматься специальными физическими упражнениями и дыхательной гимнастикой. Это позволяет предупредить развитие послеоперационных осложнений.
Если неприятных последствий не возникает, пациента отправляют на амбулаторное лечение, спустя 1,5–2 недели после хирургического вмешательства.
Медикаментозные средства
В послеоперационном периоде пациентам назначается применение противоязвенных препаратов, таких как:
- Ранитидин;
- Омепразол;
- Викалин;
- Алмагель;
- Рабепразол;
- Фосфалюгель.
Медикаменты для лечения язвы на фото
Ранитидин Фосфалюгель АлмагельДиета
Обязательным условием успешного восстановления после операции является соблюдение диеты. Существует перечень рекомендаций, которых пациент должен беспрекословно придерживаться, дабы предупредить рецидив болезни.
Питание предполагает употребление отварных блюд, а также приготовленных на пару. Все продукты должны обязательно проходить термическую и механическую обработку, употреблять их нужно в полужидком или пюреобразном виде. Чтобы снизить нагрузку на пищеварительный канал и дать ему возможность восстановиться, стоит питаться не менее 6 раз в день и соблюдать диету на протяжении 2–3 месяцев в зависимости от особенностей течения патологии.
Рекомендуемые продукты — таблица
Разрешённые продукты — фотогалерея
Гречневая каша Творог Овощной суп Рисовая каша Кефир Сухари Фруктовый кисель Отвар шиповника Яйцо всмятку Паровые котлетыВ период лечения, а желательно и в последующем, рекомендуется полностью исключить из своего рациона следующие блюда:
- копчёности;
- маринады, соусы;
- солёное, острое, жирное;
- шоколад;
- субпродукты;
- грибы;
- кофе;
- газированные напитки;
- алкоголь;
- бульоны;
- консервы;
- какао;
- сдобную выпечку;
- жирное мясо, рыбу;
- бобовые;
- продукты, богатые грубыми волокнами (щавель, капуста, редька, шпинат, перец).
Также стоит резко ограничить употребление соли, жидкости и продуктов, богатых углеводами.
Запрещённые продукты на фото
Бульон Субпродукты Грибы Шоколад, сдобная выпечка Кофе Редька Капуста Шпинат Копчёности Консервы АлкогольПрободение язвы является неотложным состоянием, которое представляет реальную угрозу жизни больного. Поэтому при возникновении первых симптомов следует сразу же обращаться за медицинской помощью. Это позволит быстро диагностировать патологию и провести её лечение. При этом риск возникновения осложнений будет значительно ниже, нежели в запущенных случаях заболевания.
- Автор: Оля Серенькая
- Распечатать
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе