Воспаление костного мозга позвоночника
Как лечить воспаление костного мозга позвоночника
Заболевание костного мозга сложно диагностировать на ранней стадии развития. Однако без адекватной терапии болезнь приобретает хроническую форму. Воспаление костного мозга требует квалифицированной помощи и соответствующего лечения. Врач расскажет о причинах возникновения остеомиелита и о том, как лечить остеомиелит, чтобы предупредить серьезные осложнения.
Особенности заболевания
Патологические процессы затрагивают не только костную ткань: воспаляется также надкостница, негативные изменения воздействуют на костный мозг. Важно своевременно обратиться в больницу, пройти обследование и лечение. На фоне длительной или неправильной терапии болезнь становится хронической.
Остеомиелит может поразить любую часть костной системы. В большинстве случаев речь идет о трубчатых костях. Самая опасная для жизни человека форма – инфекционный остеомиелит. Патологические процессы негативно влияют на позвонковые тела, способствуя их деформации и разрушению. Существует асептический остеомиелит – легкая форма заболевания.
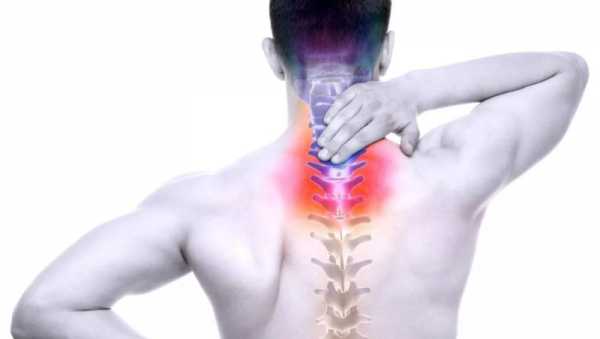
В 4% случаев врачи диагностируют гнойное воспаление костного мозга позвоночника. Этому заболеванию больше подвержены мужчины.
Как вывести мочевую кислоту из суставов?
Причины остеомиелита
Возбудителями патологических процессов чаще являются стафилококки (золотистый, эпидермальный, стрептококк), но спровоцировать развитие воспаления могут и другие бактерии (кишечная палочка, грибы, риккетсии, микобактерии туберкулеза). Существуют также провоцирующие факторы, которые способствуют возникновению остеомиелита:
- скрытые инфекционные заболевания;
- аллергическая реакция;
- недостаток питательных веществ в организме по причине длительного голодания;
- серьезные физические нагрузки;
- нарушение работы иммунной системы;
- заболевания, которые поражают периферические сосуды и нервы;
- наркотическая зависимость;
- авитаминоз;
- частые перепады температурного режима.
Воспалительный процесс в области костного мозга позвоночника развивается на фоне патологий, которые негативно влияют на иммунную систему человека, ослабляя ее. Речь идет о сахарном диабете, СПИДе, пересадке органов. Химиотерапия способствует уменьшению защитных сил организма. Пересадка суставов, перелом костей, нарушения в работе почек и печени также вызывают остеомиелит.
Патологические процессы могут спровоцировать разнообразные механические повреждения, травмы, ожоги, обморожения, простудные заболевания. То же самое касается стрессов и длительных депрессий, когда нарушается общее психоэмоциональное состояние человека.
Узнайте, как лечат суставы плазмолифтингом.
Классификация
В медицине воспаление костного мозга определяют по формам. Классификация по характеру протекания патологии различает:
- Острый остеомиелит. Клинические признаки стремительно развиваются. У больного проявляется выраженная воспалительная реакция и симптомы интоксикации организма.
- Хронический остеомиелит. Форма патологии, являющаяся следствием острого воспаления. О развитии хронического заболевания свидетельствуют свищи и некрозные участки в костной ткани.
Учитывая механизм возникновения патологических процессов, существуют следующие формы остеомиелита:
- Первичный (эндогенный и гематогенный). Возбудителями патологии в данном случае являются гноеродные микроорганизмы. Они попадают в костную ткань через кровь из первичного очага. Речь идет о фурункулах, абсцессах, инфицированных ранах, синусите, отите и зубах, пораженных кариесом. В категории риска находятся маленькие дети и подростки.
- Вторичный (экзогенный и посттравматический). Патологические процессы провоцируют повреждения костей. Сюда относятся открытые переломы, хирургическое вмешательство и огнестрельное ранение.
- Контактно-компрессионный. Остеомиелит развивается от гнойной инфекции, которая поразила рядом расположенные мягкие ткани. Это могут быть глубокие свищевые пролежни или панариции.
Установить форму заболевания и подобрать максимально адекватное лечение сможет квалифицированный специалист. Важно своевременно обратиться за помощью к врачу при появлении любых тревожных признаков. Своевременная терапия позволит предупредить серьезные осложнения и рассчитывать на благоприятный прогноз.
Узнайте, как питаться при боли в суставах.
Клинические симптомы
В большинстве случаев на ранней стадии развития воспалительного процесса у человека отсутствуют характерные признаки. Проявления во многом зависят от области поражения и распространения болезни.
Остеомиелит начинается с того, что образуется гнойная опухоль небольшого размера. Ее можно обнаружить уже через 2-3 дня. В месте очага появляется припухлость, отечность, при пальпации пациент жалуется на острые болезненные ощущения.
Кожные покровы над пораженной областью краснеют. Пальцами при обследовании чувствуется жидкое содержимое. Чаще встречается острая форма воспаления костного мозга. Признаки патологического процесса сохраняются на протяжении 3 недель:
- Пациент чувствует сильный болевой синдром в области поражения позвоночника.
- Повышается температура тела.
- На фоне патологических изменений развиваются пневмония, плеврит.
- Болит голова, человек теряет сознание.
- Повышается потливость, особенно во время приступа.
Врачу необходимо описать все симптомы, которые беспокоят, чтобы специалист установил точный диагноз и назначил дополнительное обследование. Болезненные ощущения носят постоянный характер. Медицинские препараты не помогают устранить дискомфорт. Боль усиливается во время передвижения или ночью.
Возбудители выделяют вредные вещества, которые отравляют организм человека. Появляются характерные симптомы интоксикации. Повышается риск заражения крови – сепсиса. В качестве осложнения может образоваться свищ в легких.
Неврологические спинномозговые расстройства сопровождаются тяжелыми симптомами. Образуется абсцесс, который оказывает давление на нервные окончания. Воспалительный процесс нарушает работу многих внутренних органов, что провоцирует парезы, параличи.
Без адекватного лечения поражение позвоночника приводит к тяжелым последствиям и даже летальному исходу. Врачи рекомендуют обращаться в больницу при появлении любых тревожных нарушений.
Диагностические мероприятия
Для постановки точного диагноза врачу необходимо провести медицинский осмотр, определить общее состояние пациента. Дополнительно назначаются лабораторные исследования для получения максимально точных результатов:
- Общий анализ крови и мочи. Исследование показывает присутствие воспалительного процесса в теле человека благодаря определенным параметрам.
- Ультразвуковое исследование (УЗИ). Результаты процедуры покажут область поражения патологическими процессами.
- Биохимический анализ крови. Позволяет определить нарушения в работе почек и печени.
- Инфракрасное сканирование. Исследование показывает развитие острой скрытой формы остеомиелита.
- Рентгенография. Информативный метод диагностики, позволяющий определить очаг патологических процессов, степень их распространения и область поражения. Рентген помогает определить воспаление костного мозга позвоночника на ранних стадиях развития. По мере прогрессирования болезни изображения на снимках меняются. Рентгенография на сегодняшний день является наиболее информативным способом диагностики.
- Компьютерная томография (КТ). Процедура назначается больным с воспалением костного мозга на любой стадии. Объемные изображения показывают место локализации остеомиелита, интенсивность патологии. Компьютерная томография помогает врачам спрогнозировать течение воспалительного процесса.
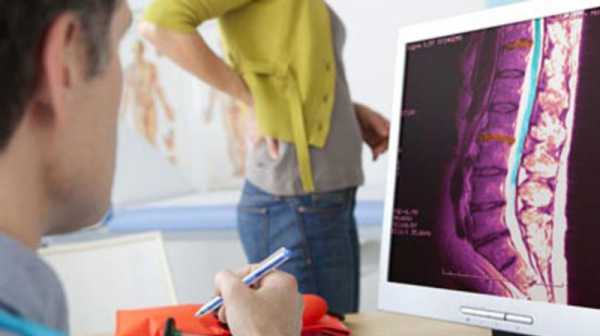
Установить точный диагноз может только врач. Он учитывает не только результаты анализов, но и состояние пациента. Лабораторные и инструментальные методы диагностики позволяют получить максимально точные данные о воспалительном процессе.
Как укрепить сухожилия и связки?
Лечение
Терапия осуществляется строго в условиях медицинского учреждения. Пациентам назначают медикаментозное лечение или оперативное вмешательство. Все зависит от стадии развития воспалительного процесса, области поражения и состояния больного. Лечение назначает квалифицированный врач, учитывая индивидуальные особенности организма и протекание патологических процессов.
Медикаментозная терапия
Схема лечения подбирается с учетом полученных результатов после обследования. Чаще всего при остеомиелите назначают:
- Лекарства для восстановления электролитных и гемодинамических нарушений («Плазма», «Альбумин», растворы электролитов).
- Препараты для выведения токсинов из организма (хлорид натрия, «Нормосоль», раствор Рингера).
- Антибактериальные средства широкого спектра. Уменьшают не только воспалительный процесс и сроки лечения, но и предупреждают возможные осложнения («Гентамицин», «Канамицин», «Мефоксин»).
- Иммуномодуляторы. Лекарства помогают восстановить защитные силы организма («Амиксин», «Тимоген»).
Главная задача медикаментозной терапии – уничтожение возбудителей патологии. Принимая антибиотики, необходимо помнить о защите микрофлоры кишечника. Для ее восстановления также назначаются специальные средства («Линекс», «Аципол», «Бифиформ»).
Хирургическое вмешательство
Операция назначается пациентам на основании определенных показаний. Решение принимает лечащий врач. Специалист подбирает процедуру, учитывая распространение патологических процессов, состояние больного и индивидуальные особенности его организма:
- Операция с первичной обработкой очага. В процессе медицинских манипуляций хирург удаляет пораженные ткани.
- Остеоперфорация. Выполняется дренирование очага воспалительного процесса. Операция показана при острой форме остеомиелита. Кроме дренирования, вводятся антибактериальные препараты, зона воспаления обрабатывается антисептиками.
- Пациентам с хроническим остеомиелитом назначается радикальное хирургическое вмешательство.
- В отдельных случаях врачи проводят восстановительную операцию.
Дополнительно во время терапии воспаления костного мозга больным рекомендуется посещать физиотерапевтические процедуры. Лечебная физкультура также позволяет восстановить функции опорно-двигательного аппарата, положительно влияет на мышечную ткань. Упражнения можно выполнять после уменьшения болевого синдрома, если разрешит лечащий доктор.
Для скорейшего выздоровления после оперативного вмешательства и во время терапии пациентам рекомендуется соблюдать правильное питание. Необходимо разбавить рацион продуктами, в состав которых входят витамины, аминокислоты, протеины, цинк, магний, кальций и фолиевая кислота.
Профилактика болезни
Врачи рекомендуют не только своевременно лечить нарушения, но и помнить о профилактике болезни: правильно и тщательно ухаживать за любыми травматическими повреждениями, не забывать про прием антибиотиков, соблюдать простые правила гигиены и своевременно лечить инфекционные болезни.
Заключение
Определить симптомы и лечение асептического воспаления костного мозга позвоночника или инфекционной формы остеомиелита может только квалифицированный специалист. Важно следить за своим здоровьем, посещать врача в профилактических целях, чтобы своевременно выявить развитие патологических процессов.
Симптомы и лечение воспаления костного мозга
Гнойный процесс, развивающийся в костном мозге – тяжелое заболевание, которое сложно диагностировать в начальном периоде. Воспаление костного мозга опасно для жизни, требует безотлагательной помощи и длительного лечения.
Что такое остеомиелит
Болезнь поражает костную ткань (остит), вызывает воспаление надкостницы (периостит), действует непосредственно на костный мозг (миелит). Вновь выявленный остеомиелит протекает остро. Если лечение длительное и не приводит к улучшению состояния, болезнь приобретает хроническое течение.
Остеомиелит может развиваться в любой части костной системы, чаще всего это трубчатые кости. Воспалительный процесс позвоночника является опасным для жизни неврологическим состоянием. Асептическое, неинфекционное поражение – это более легкий вариант остеомиелита. При инфекционном заболевании костей позвоночника происходит деформация и разрушение позвонковых тел.
Гнойный остеомиелит составляет около 4% от всех заболевших, причем мужчины болеют в два раза чаще, нежели женщины. По возрастным категориям в группу риска входят дети и люди преклонного возраста. Более всего заболеванию подвержен поясничный отдел позвоночника, реже грудной и шейный отделы. Положительный результат после лечения наблюдается у 60% больных, 30% пациентов переносят рецидивы в течение 5 лет, около 7% заболевших плохо поддаются лечению, молниеносное течение у 3% приводит к смерти.
Причины развития воспалений
Возбудитель может проникнуть внутренним (эндогенным) путем по кровеносным сосудам. Это гематогенный вид передачи инфекции, чаще он встречается у детей и подростков. При экзогенном пути внедрение микроорганизмов происходит из внешней среды, например, во время открытого перелома. Контактный вид развивается в результате инфицирования кости от воспаленных мягких тканей. Асептическое течение остеомиелита позвоночника наблюдается при закрытых переломах, хирургических операциях. Основным возбудителем гнойного процесса является стафилококк золотистый, иногда кишечная палочка, синегнойная или стрептококк. Причины воспалительного заболевания костей позвоночника могут быть следующие:
- наличие в организме инфекционных очагов – фурункулы, ангина, аденоиды;
- открытые переломы, раны, язвы, проникающие ранения;
- склонность организма к аллергическим реакциям;
- снижение общего иммунитета;
- недостаток питания, физическое истощение;
- почечная и сердечная недостаточность, сахарный диабет;
- неконтролируемый прием стероидов или психотропных препаратов.
Существуют и другие причины, например, использование необработанных инъекционных игл, медицинские катетеры тоже могут служить проводником инфекции. К группе риска относятся пожилые люди, а также лица, имеющие хронические заболевания.
Классификация
Остеомиелит бывает специфическим – возбудителями являются микроорганизмы, вызывающие сифилис, туберкулез костной системы, бруцеллез и другие. Неспецифический процесс возникает из-за деятельности гноеродных микроорганизмов.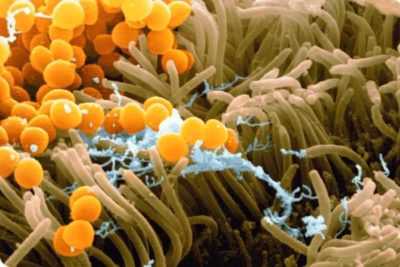
От того, каким путем попала инфекции, различают эндогенный и экзогенный остеомиелит. Первый может быть гематогенным или контактным. Экзогенный остеомиелит бывает послеоперационным, посттравматическим, огнестрельным, а также как осложнение воспалительного процесса костей челюсти.
Учитывая симптомы, различают такие формы остеомиелита: острая, первично-хроническая, хроническая и атипичная. Для заболеваний позвоночника характерно острое и хроническое состояние. Обычно болезнь начинается остро, при неблагоприятном течении заболевание переходит в затяжную хроническую форму. Различают следующие стадии и фазы воспалительного процесса:
- острый период длится несколько дней;
- подострый затягивается на недели и месяцы;
- хронический процесс может продолжаться годы.
Встречаются заболевания, причины которых не выяснены, это поражение костей лонного сочленения или подвздошной кости. Асептическое течение болезни характеризуется появлением экссудата в костном мозге, воспаление постепенно затухает само по себе без осложнений.
Признаки остеомиелита
Симптомы заболевания проявляются по-разному и зависят от характера болезни и ее тяжести, в начальной стадии распознать болезнь тяжело. Заболевание начинается с гнойного образования, которое обнаруживается через 2–3 дня. Возникает отечность, припухлость, при ощупывании суставов наблюдается резкая болезненность.
Кожа над очагом инфекции краснеет, под пальцами ощущается наличие жидкого содержимого (гноя). Острая форма остеомиелита чаще встречается, ее симптомы сохраняются около трех недель:
- боль в инфицированной части позвоночника;
- повышение температуры (как местное, так и общее);
- головная боль, возможна потеря сознания;
- осложнения (пневмония, плеврит);
- потливость во время болевого приступа.
 Боли в спине носят постоянный ноющий характер, анальгетики не купируют приступ, боль усиливается при движении и в ночное время, в покое не стихает. Как осложнение может образоваться свищ в бронхах. Продукты жизнедеятельности бактерий отравляют организм, растет интоксикация, возможно заражение крови – сепсис.
Боли в спине носят постоянный ноющий характер, анальгетики не купируют приступ, боль усиливается при движении и в ночное время, в покое не стихает. Как осложнение может образоваться свищ в бронхах. Продукты жизнедеятельности бактерий отравляют организм, растет интоксикация, возможно заражение крови – сепсис.
Особенно тяжелым являются симптомы неврологических спинномозговых расстройств. Образовавшийся абсцесс сдавливает нервные окончания, их воспаление приводит к нарушению функций органов, возможны парезы и параличи. Если не назначено лечение, поражение позвоночника может закончиться смертельным исходом.
Диагностика
Определить точный диагноз на начальной стадии проблематично. Предположение о возможной патологии делают на основе жалоб пациента, учитывая симптомы и принадлежность к группе риска. Окончательный диагноз ставят после комплексного инструментального и лабораторного обследования пациента. Необходимо дифференцировать остеомиелит с опухолью позвоночника, туберкулезом кости и другими заболеваниями.
Рентгенологический метод способен показать развитие остеомиелита ближе к четвертой неделе. Значительно раньше изменение тел позвонков может распознать компьютерная томография. Метод МРТ дает возможность выявить болезнь на ранней стадии. Отек мягких тканей, наличие жидкости в суставе, образование костных дефектов поможет обнаружить УЗИ.
Установить точный диагноз в самом начале процесса, когда отсутствуют видимые симптомы, можно с помощью радионуклидного обследования. С помощью введенного в кость контрастного вещества на мониторе отслеживают масштаб распространения патологии, ее характер.
Выполняют общий анализ крови, повышенное количество лейкоцитов и СОЭ (скорость оседания эритроцитов), говорят о наличии воспалительного процесса. С целью определить возбудителя выполняют биопсию пораженных тканей, с последующим лабораторным исследованием. Эти характеристики являются важными показателями эффективности проводимого лечения.
Лечение остеомиелита
 Есть два основных способа лечения остеомиелита – это консервативный и хирургический. Большая часть пациентов обходится без операции. Вовремя начатое лечение, после того как появились первые симптомы, может длиться от шести месяцев до двух лет без операции. Частота рецидивов и осложнения возникает у 14% пациентов. Современные методы лечения позволили уменьшить развитие хронической формы у 10% от всех случаев, длительность лечебного процесса заметно сократилась. Хирургическое вмешательство требуется 20% больных.
Есть два основных способа лечения остеомиелита – это консервативный и хирургический. Большая часть пациентов обходится без операции. Вовремя начатое лечение, после того как появились первые симптомы, может длиться от шести месяцев до двух лет без операции. Частота рецидивов и осложнения возникает у 14% пациентов. Современные методы лечения позволили уменьшить развитие хронической формы у 10% от всех случаев, длительность лечебного процесса заметно сократилась. Хирургическое вмешательство требуется 20% больных.
Острая фаза болезни предполагает обязательный постельный режим. Чтобы избежать деформации грудной клетки, стабилизировать позвоночный столб, уменьшить боли необходима внешняя иммобилизация. Для этой цели используют специальную кровать, такой период длится до трех месяцев.
Консервативный способ лечения включает в себя комплекс мероприятий. Это антибактериальная терапия, используются антибиотики широкого спектра действия или препараты, чувствительность к которым определена результатами бактериологического посева.
С течением времени патогенная микрофлора и ее чувствительность в костном очаге меняется, требуется замена антибиотиков. Иногда используют несколько препаратов, которые способны усиливать действие друг друга. Антибиотики вводят внутривенно в течение месяца, затем переходят на пероральный прием лекарств, иногда лечение длится около года.
Воспалительный гнойный очаг чистят, промывают антибактериальными средствами и ставят дренаж для оттока гноя. С целью удаления токсинов из организма проводится дезинтоксикационная терапия. Назначают общеукрепляющие средства, иммуностимуляторы. После того как стихнут острые симптомы, больному можно вставать, а позвоночник фиксируют с помощью специального корсета.
Фиксацию позвоночника отменяют при положительной динамике на рентгенологических снимках. Консервативное лечение контролируется с помощью лабораторных анализов. В период реабилитации показана лечебная физкультура для стимуляции мышц и восстановления функций в пострадавшей части тела. Лечение пациента проходит амбулаторно обязательно под контролем доктора. Успех выздоровления зависит от ранней постановки диагноза, адекватного лечения, степени поражения и желания больного выздороветь.
Воспаление костного мозга: возможные причины, симптомы, диагностика, виды лечения, последствия
Внутри кости расположен костный мозг. При его воспалении начинает развиваться остеомиелит. Болезнь распространяется на губчатое и компактное вещество, а затем постепенно и на надкостницу. Воспаление костного мозга – опасное и сложное заболевание, которое тяжело выявить на первоначальных стадиях, именно поэтому зачастую развиваются различного рода осложнения. Подобное состояние опасно для жизни, обязательно требует срочной помощи и продолжительного лечения.
Особенности болезни
Воспаление костного мозга – инфекционная болезнь, которая сложно поддается терапии и может спровоцировать возникновение множества неприятных последствий. Болезнетворные микроорганизмы проникают в ткани кости по кровотоку или из рядом расположенных органов. Инфекция может изначально развиваться в кости при ее повреждении вследствие перелома или огнестрельного ранения.
У пациентов в детском возрасте болезнь поражает преимущественно длинные кости конечностей. У взрослого значительно возрастает частота возникновения патологического процесса. Если человек страдает от диабета, то болезнь может поражать кости стопы.

В случае, когда болезнетворные микроорганизмы ослаблены, а иммунитет высокий, воспаление костного мозга может принимать хронический характер без нагноения и изменения структуры кости. При протекании остеомиелита формируется омертвевшая ткань, которая через время отторгается. Вокруг нее постепенно образуется тромбоз сосудов, нарушается процесс кровообращения и питания кости.
Помимо этого, постепенно скапливаются клетки иммунной системы, создающие своего рода грануляционный вал. Он проявляется в виде утолщения надкостницы и называется периоститом. Такой вал четко разграничивает омертвевшие части ткани и здоровые. Периостит относится к одному из специфических признаков остеомиелита.
В зависимости от причины воспаления костного мозга выделяют несколько форм протекания болезни, отличающихся по характеру протекания, а также методу диагностики и лечения. Среди основных видов поражения нужно выделить:
- туберкулезный;
- актиномикотический;
- бруцеллезный;
- гонорейный;
- сифилитический.
Туберкулезный вид протекания болезни встречается зачастую у детей, подростков.
Актиномикотический тип патологии сопровождается значительным повреждением надкостницы с последующим образованием свищей и отделением гнойного содержимого.
Бруцеллезный обуславливается поражением позвоночника в поясничном отделе и затрагивает рядом расположенные органы и нервные окончания.
Сифилитический вид болезни возникает при третичной форме и локализуется в шейном отделе. Он имеет хроническое протекание и сопровождается формированием абсцессов.
Гонорейный тип заболевания возникает на фоне имеющейся половой инфекции, локализуется в поясничном отделе и по своим признакам напоминает протекание радикулита. Кроме того, доктора выделяют неспецифическое воспаление костного мозга позвоночника, а именно:
- псориатическое;
- анкилозирующее;
- асептическое;
- реактивное;
- гематогенное.
Анкилозирующий тип патологии относится к группе ревматических заболеваний, зачастую встречается на фоне протекания ревматоидного артрита, приводит к нарушению двигательной активности и постепенно прогрессирует.
Реактивный образуется при различных сбоях иммунной системы после заражения кишечной или половой инфекцией. При этом затрагивается поясничный отдел позвоночника.
Псориатический тип заболевания возникает на фоне тяжелого протекания псориаза.
Гематогенный остеомиелит образуется в случае проникновения в организм стафилококковой инфекции.
Асептическое воспаление костного мозга не связано с протеканием инфекционного процесса, а развивается при травмах спины, что провоцирует некроз.
Учитывая имеющуюся симптоматику, выделяют такие формы остеомиелита, как:
- острая;
- первично-хроническая;
- хроническая;
- атипичная.
В основном патология начинается довольно остро и при самом неблагоприятном ее протекании переходит в хроническую форму. Острый период продолжается несколько дней. Хроническое поражение может продолжаться на протяжении нескольких лет.
Причины возникновения
Воспаление костного мозга позвоночника и суставов провоцируется различными инфекционными процессами. Болезнетворные микроорганизмы могут проникать по сосудам. Это гематогенный путь передачи инфекции и зачастую он возникает у детей и подростков.
Контактный вид образуется в случае инфицирования кости при воспалении мягких тканей. Асептическое протекание болезни наблюдается при операциях и закрытых переломах. В основном патологию провоцирует золотистый стафилококк, синегнойная или кишечная палочка, а иногда стрептококк.
Среди причин остеомиелита нужно выделить:
- переломы, язвы, раны;
- наличие очагов инфекции;
- снижение иммунитета;
- склонность к аллергии;
- физическое истощение;
- бесконтрольный прием психотропных средств и стероидов;
- диабет;
- сердечную и почечную недостаточность.
Существуют также и многие другие причины, в частности такие, как использование необработанных игл для инъекций, медицинских катетеров.
Какие могут быть признаки
Среди основных симптомов воспаления костного мозга позвоночника нужно выделить такие, как:
- боль в кости;
- озноб и лихорадка;
- отечность места поражения;
- нарушение функционирования пораженной конечности;
- образование свищей;
- плохое самочувствие.
В некоторых случаях болезнь протекает почти бессимптомно. Нужно обратиться за медицинской помощью при наличии болей в костях и лихорадки. Хроническая форма остеомиелита всегда возникает после протекания острого процесса. В костях образуется патологическая полость. Она содержит в своем составе частички отмершей ткани и жидкое гнойное содержимое, которое периодически выделяется через свищи на поверхности кожи.
Протекание болезни волнообразное, постепенно закрытие свищей сменяется новым периодом обострения и выделения гноя. При стихании острой стадии самочувствие человека быстро улучшается. Температура снижается, и боль постепенно проходит. Показатели крови при этом приближаются к норме. В этот период в костном веществе начинают постепенно накапливаться новые секвестры, которые со временем начинают отторгаться и провоцируют обострение. Продолжительность ремиссии может быть до нескольких лет.
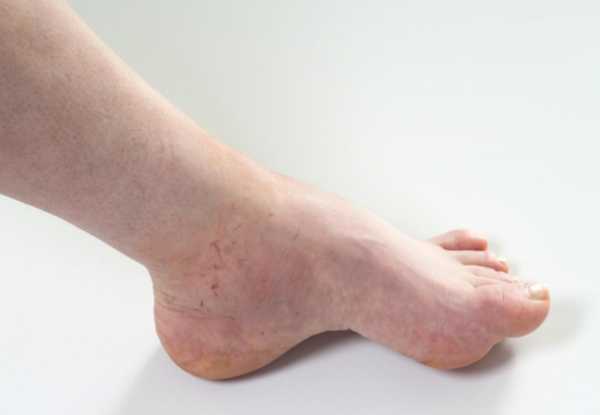
Признаки рецидива во многом напоминают течение острого остеомиелита. При этом возникает острая боль и воспаление, развивается флегмона.
При воспалении костного мозга бедренной кости образуется одиночная полость округлой формы в костном веществе. Абсцесс содержит гной. Болезнь вялотекущая, и нет никаких особых признаков протекания воспалительного процесса. При обострении возникает сильная боль в ноге, особенно в ночное время. При этом свищи не образуются.
Склерозирующий остеомиелит сопровождается повышением плотности костной ткани, а также наслоением надкостницы. Кость при этом утолщается и становится похожей на веретено. Эта форма патологии довольно плохо поддается проведению терапии.
При остром воспалении костного мозга симптомы довольно ярко выражены. Подобное нарушение в основном наблюдается у мальчиков. При этом образуется флегмонозное воспаление.
Токсическая форма болезни протекает практически молниеносно и может привести к смерти больного. Заболевание начинается внезапно. При этом возникает ощущение сильного распирания и резкая боль в конечностях, зачастую возле плечевого, коленного или локтевого сустава. Болезненность и дискомфорт существенно усиливаются при движениях. Незначительно повышается температура.
Отмечается бледность кожных покровов, заторможенность, учащенное дыхание и пульс, сонливость. Над воспаленной областью возникает отечность и покраснение кожи. Рентгенологические изменения наблюдаются только через 2 недели с момента протекания болезни.
Проведение диагностики
При наличии признаков воспаления костного мозга сустава или позвоночника нужно обратиться к доктору, который проведет комплексное обследование и назначит терапию. Изначально врач осматривает область, расположенную около травмированной кости, чтобы определить наличие отечности, болезненности и покраснения тканей. Для исследования свищей применяется тупой зонд.
Выявить признаки протекания воспаления можно при проведении лабораторных исследований, результаты которых покажут повышение СОЭ и количества лейкоцитов. Кровь и отделяемое из свищей подвергаются тщательному микробиологическому исследованию для определения вида болезнетворных микроорганизмов и выбора антибактериальных средств.
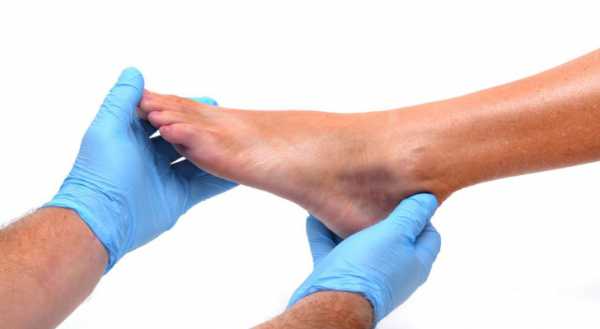
Для определения некротизированных областей кости применяется рентгенография. Фистулография подразумевает под собой введение в свищевые проходы специального вещества, а затем проводится изучение внутреннего строения свища. Стоит отметить, что на первоначальных стадиях протекания болезни рентгенологическое исследование недостаточно информативно.
Томография подразумевает под собой выполнение целого ряда рентгеновских снимков с разных позиций. При проведении их анализа формируется трехмерное изображение пораженной кости. Это безопасный метод исследования, который позволяет максимально воссоздать также изображение окружающих мягких тканей.
Для подтверждения поставленного диагноза назначается биопсия кости. Она выполняется в период операции под общим наркозом. В таком случае хирург осторожно рассекает ткань и проводит забор кусочка исследуемого материала. Это позволяет определить тип болезнетворных микроорганизмов. В некоторых случаях биопсия выполняется тонкой длинной иглой под местным обезболиванием. Весь процесс контролируется при помощи рентгенографии.
Особенности лечения
При протекании острого воспаления костного мозга бедренной кости или позвоночника требуется госпитализация. Лечение выполняется при помощи операции и применения медикаментозных препаратов. Операция подразумевает выполнение отверстия в кости, очищение и последующее дренирование образовавшейся полости. При особо сложном протекании патологии вскрываются имеющиеся гнойные области в мышцах, и выполняется трепанация кости.
После полного очищения полости от гноя в нее через катетеры вводятся антимикробные средства. Лечение воспаления костного мозга позвоночника включает:
- антибактериальные средства в высоких дозировках;
- дезинтоксикацию;
- стимулирование восстановления тканей;
- средства для повышения иммунитета и витамины.
Если болезнь была спровоцирована стафилококком, то могут применяться методики специфической иммунотерапии. Обязательным условием является иммобилизация конечности при помощи лонгеты. После затихания острого воспаления назначают физиопроцедуры, в частности такие, как магнитное поле, УВЧ и многие другие.
При протекании хронической формы болезни лечение воспаления костного мозга подразумевает под собой проведение операции. При этом иссекаются свищи и очищается костная полость.
Медикаментозная терапия
Так как воспаление костного мозга коленного сустава и позвоночника провоцируется болезнетворными микроорганизмами, то рекомендуется проводить антибиотикотерапию. Однако стоит помнить, что далеко не все виды инфекции поддаются подобному виду лечения. Препарат подбирается на основе проведенного лабораторного исследования. При этом нужно определить, воздействию какого именно антибиотика наиболее подвержены болезнетворные микроорганизмы. Препарат вводится прямо в костные полости.
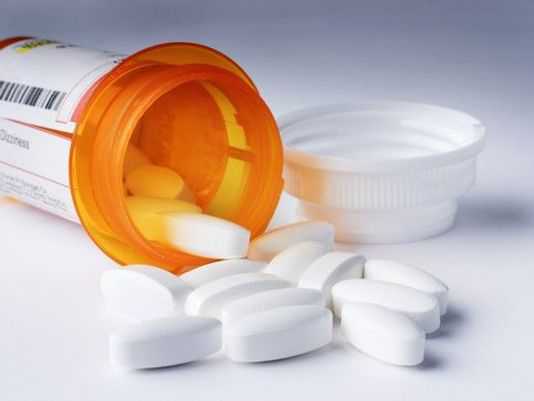
При сильной интоксикации организма показано применение капельниц с физраствором. Это позволяет вывести из организма накопленные токсические вещества. Особенно важное значение такая процедура имеет в случае, если образуется сепсис. Помимо этого, физраствор помогает организму справляться с антибиотиками.
Дополнительно назначаются иммуностимуляторы и пробиотики, так как при продолжительном приеме антибактериальных средств разрушается микрофлора кишечника, что приводит к снижению защитных сил организма. Учитывая то, что при протекании такой патологии поражаются также мягкие ткани, назначают человеку лекарственные препараты локального воздействия, в частности гели и мази. Обработка пораженных кожных покровов проводится ежедневно.
Проведение операции
При воспалении красного костного мозга показано проведение операции, так как такое состояние может быть очень опасным. Кроме того, есть другие показания для проведения вмешательства, а именно:
- гнойные воспалительные процессы;
- свищи;
- хроническая форма болезни.
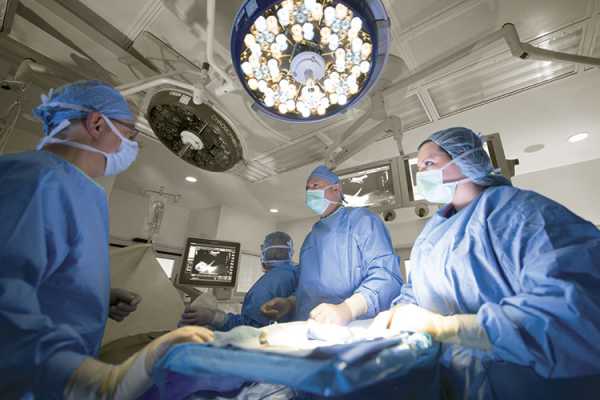
Хирургическое вмешательство предполагает вскрытие надкостницы, так как это позволит добраться до источника гнойного воспаления. Изначально пораженная область обрабатывается антисептиком, делается разрез мягких тканей. Часть надкостницы удаляется, открывшийся внутренний канал очищается при помощи антибактериальных средств.
Возможные осложнения
Очень важно знать, чем опасно воспаление костного мозга и как именно предотвратить возникновение осложнений. Последствия могут быть местного и общего характера. К местным осложнениям нужно отнести такие, как:
- флегмона и абсцесс;
- самопроизвольные переломы;
- гнойный артрит;
- потеря подвижности суставов.
К осложнениям общего характера нужно отнести вторичную анемию, сепсис и аутоиммунные болезни.
Проведение профилактических мероприятий
Очень важное значение имеет профилактика остеомиелита, которая подразумевает под собой:
- полноценный сон и отдых;
- здоровый образ жизни;
- отсутствие стрессов;
- сбалансированное питание;
- укрепление иммунитета;
- своевременное лечение инфекций.

При малейшем ухудшении самочувствия рекомендуется сразу же обращаться к доктору, так как это позволит предотвратить возникновение воспаления и осложнений данной патологии.
Воспаление костного мозга позвоночника симптомы
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Сакроилеит – это крайне коварное и опасное заболевание, для которого характерно воспаление крестцово-подвздошного сустава. Патология поражает молодых людей трудоспособного возраста. Спустя 10-15 лет у 70% из них происходят тяжелые необратимые изменения в суставе. Это ведет к существенному снижению качества жизни и потере трудоспособности.
Из-за похожих клинических симптомов сакроилеит нередко путают с дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника (остеохондрозом, спондилоартрозом, спондилезом и др.). У большинства больных выявляют рентгенологические признаки этих болезней. Большинство врачей на этом останавливается, выставляет диагноз и отправляет пациента лечиться. Но… сакроилеит очень часто развивается вместе с другими заболеваниями позвоночника. Он может иметь разные причины возникновения и говорить о наличии других, более серьезных системных заболеваний.
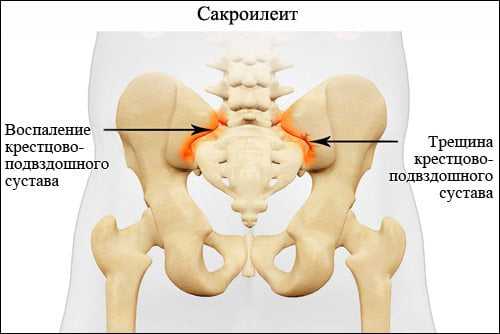
Судя по комментариям на форумах, врачи испытывают трудности в диагностике заболевания и ставят пациентам неконкретные диагнозы вроде «дорсалгии» или «вертеброгенной люмбалгии». Нередки и те случаи, когда медики выявляют у больного остеохондроз, но не находят сопутствующего ему поражения крестцово-подвздошного сочленения. Все это обусловлено отсутствием четких рентгенологических признаков сакроилеита на ранних стадиях болезни.
В международной классификации болезней (МКБ-10) сакроилеиту присвоен код М46.1. Патологию относят к воспалительным спондилопатиям – заболеваниям позвоночника, которые сопровождаются прогрессирующим нарушением функций его суставов и выраженным болевым синдромом. Сакроилеит вынесен в другие рубрики, как симптом некоторых заболеваний костно-мышечной системы и соединительной ткани. В качестве примера можно привести поражение крестцово-подвздошного сустава при остеомиелитах (М86.15, М86.25) или анкилозирующем спондилите (М45.8).
В своем развитии сакроилеит проходит несколько последовательных стадий. Изменения на рентгенограммах появляются лишь на последних из них, когда лечить патологию оказывается крайне тяжело. Сакроилеит может развиваться на фоне многих заболеваний, из-за чего его сложно диагностировать и классифицировать.
Разберемся с причинами и классификацией болезни.
Классификация и описание видов сакроилеита
Воспаление крестцово-подвздошного сустава может быть самостоятельной болезнью или возникать вторично на фоне аутоиммунных или инфекционных заболеваний. Сакроилеит может иметь одностороннюю или двустороннюю локализацию, острое, подострое или хроническое течение.
| По локализации | Односторонний – воспалительный процесс затрагивает лишь правое или левое крестцово-подвздошное сочленение |
| Двусторонний – патологические изменения распространяются на оба сустава. Чаще всего болезнь возникает при анкилозирующем спондилоартрите и бруцеллезе | |
| По распространенности и активности воспалительного процесса | Синовит – наиболее легкая форма сакроилеита. Характеризуется изолированным воспалением синовиальной оболочки, выстилающей полость крестцово-подвздовшного сустава. Чаще всего имеет реактивную природу. Если в суставной полости скапливается гнойный экссудат, заболевание протекает остро и крайне тяжело |
| Остеоартрит (деформирующий остеоартроз) – хроническое поражение крестцово-подвздошного сочленения, при котором в патологический процесс вовлекаются практически все структуры сустава. Также поражаются расположенные рядом кости, мышцы, связки. Обычно развивается на фоне хронических дегенеративно-дистрофических или ревматических заболеваний костно-мышечной системы | |
| Панартрит (флегмона) – острое гнойное воспаление сустава со всеми его оболочками, связками и сухожилиями. Воспалительный процесс также затрагивает прилежащие мягкие ткани и кости. В форме панартрита обычно протекает сакроилеит, вызванный острым гематогенным остеомиелитом | |
| В зависимости от причины возникновения | Неспецифический инфекционный – развивается вследствие проникновения в сустав золотистого или эпидермального стафилококка, стрептококка, энтеробактерий или синегнойной палочки. Обычно развивается на фоне остеомиелита и имеет острое течение |
| Специфический инфекционный – вызывается специфическими возбудителями — это микобактерии туберкулеза, бледные трепонемы или бруцеллы. К таким сакроилеитам относят туберкулезный, сифилитический, бруцеллезный и т. д. В большинстве случаев имеет хроническое медленнопрогрессирующее течение, хотя может возникать и остро | |
| Инфекционно-аллергический (асептический, реактивный) – развивается на фоне кишечных или урогенитальных инфекций. При этом патогенные микроорганизмы в суставной полости не обнаруживаются. Воспаление имеет реактивный характер и сложный механизм развития. Болезнь протекает остро или подостро и проходит спустя 4-6 месяцев | |
| Ревматический – развивается на фоне ревматических заболеваний (болезнь Уиппла, синдром Бехчета, подагра, анкилозирующий спондилоартрит). Имеет хроническое медленнопрогрессирующее, но тяжелое течение. Часто приводит к деформации суставов, выраженному болевому синдрому и даже инвалидности. Лечение позволяет лишь замедлить прогрессирование патологии и добиться ремиссии | |
| Неинфекционный – возникает первично и этиологически не связан с другими заболеваниями. Причиной выступают травмы, тяжелые физические нагрузки, активные занятия спортом или сидячий образ жизни. Сакроилеит неинфекционной природы развивается у беременных женщин и рожениц из-за чрезмерной нагрузки на крестцово-подвздовшние суставы или вследствие их травматизации во время родов | |
| По течению | Острый гнойный – имеет внезапное начало, стремительное развитие и бурное течение. Возникает на фоне остеомиелита или после тяжелых травм. Очень опасен, поскольку может привести к тяжелым осложнениям и распространению инфекции на спинной мозг. Требует немедленного лечения. Больному требуется хирургическое вмешательство |
| Подострый – может иметь специфическую инфекционную или реактивную природу. Проявляется достаточно сильными болями и трудностями при ходьбе. Не сопровождается скоплением гноя в суставной полости. Обычно хорошо реагирует на лечение и полностью излечивается в течение 6 месяцев | |
| Хронический – имеет длительное течение и поначалу очень скудную симптоматику. Со временем боли в пояснице и копчике появляются все чаще и доставляют больному все больше дискомфорта. Хронический сакроилеит обычно развивается у людей с аутоиммунными нарушениями или длительнотекущими инфекционными заболеваниями |
Одно- и двухсторонний
В большинстве случаев воспаление крестцово-подвздовшного сустава имеет односторонний характер. При локализации патологического процесса справа речь идет о правостороннем, слева – левостороннем сакроилеите.
2-х сторонний сакроилеит – что это такое и чем он опасен? Для заболевания характерно одновременное вовлечение в воспалительный процесс сразу обоих крестцово-подвздошных суставов. Данная патология нередко является признаком болезни Бехтерева, которая имеет тяжелое течение и приводит к ранней инвалидизации.
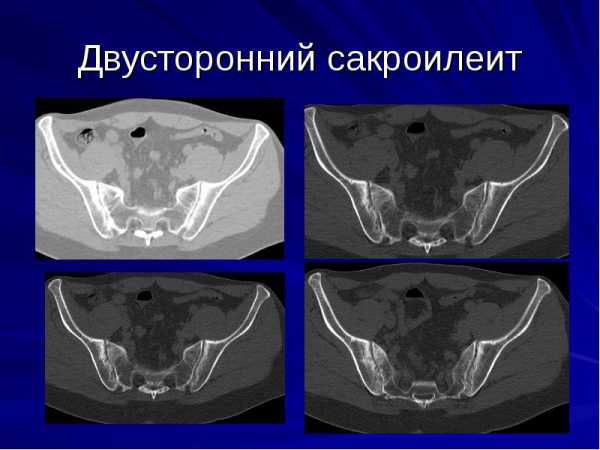
Степени активности двустороннего сакроилеита:
- 1 степень – минимальная. Человека беспокоят умеренные боли и легкая скованность в пояснице по утрам. При сопутствующем поражении межпозвоночных суставов возможны трудности при сгибании и разгибании поясницы.
- 2 степень – умеренная. Больной жалуется на постоянные ноющие боли в пояснично-крестцовой области. Скованность и неприятные ощущения сохраняются в течение дня. Болезнь мешает человеку вести привычный образ жизни.
- 3 степень – выраженная. Больного мучают сильные боли и выраженное ограничение подвижности в спине. В области крестцово-подвздошных суставов у него образуются анкилозы – полные сращения костей между собой. В патологический процесс вовлекает позвоночник и другие суставы.
На ранней стадии болезни рентгенологические признаки либо отсутствуют, либо практически незаметны. Очаги остеосклероза, сужение межсуставных щелей и признаки анкилозов появляются лишь на 2 и 3 степени сакроилеита. Диагностировать болезнь в самом ее начале можно с помощью МРТ. Большинство пациентов с сакроилеитом обращается к врачу лишь на 2 стадии болезни, когда боли начинают вызывать дискомфорт.
Чаще всего развивается вследствие занесения инфекции с током крови при остром гематогенном остеомиелите. Патогенные микроорганизмы также могут проникать в сустав из близрасположенных очагов инфекции. Причиной патологии бывают проникающие ранения и перенесенные хирургические вмешательства.
Характерные симптомы острого гнойного сакроилеита:
- сильные боли в крестце, усиливающиеся при движениях;
- вынужденное положение больного – он принимает «позу эмбриона»;
- резкое повышение температуры до 39-40 градусов;
- общая слабость, озноб, головные боли и другие признаки интоксикации.
В общем анализе крови у больного выявляют повышение СОЭ и лейкоцитоз. Поначалу на рентгенограммах нет видимых изменений, позже становится заметным расширение суставной щели, вызванное скоплением гноя в синовиальной полости сустава. В дальнейшем инфекция распространяется на близрасположенные органы и ткани. Больному с гнойным сакроилеитом требуется немедленное хирургическое вмешательство и курс антибиотикотерапии.
Туберкулезный
Крестцово-подвздошный сустав — одно из «любимых» мест микобактерий туберкулеза. По статистике, сакроилеит выявляют у 40% больных с костно-суставной формой заболевания. Женщины болеют в 2 раза чаще мужчин. Воспаление имеет одностороннюю локализацию.
Признаки патологии:
- локальная боль, припухлость и покраснение кожи в месте проекции подвздошно-крестцового соединения;
- болезненные ощущения в области ягодицы, крестца, задней поверхности бедра, которые усиливаются при движениях;
- сколиоз с искривлением в здоровую сторону, трудности и чувство скованности в пояснице, вызванные рефлекторным сокращением мышц;
- постоянное повышение температуры тела до 39-40 градусов, признаки воспалительного процесса в общем анализе крови.
Рентгенологические признаки туберкулезного сакроилеита появляются по мере разрушения костей, формирующих подвздошно-крестцовый сустав. Поначалу на подвздошной кости или крестце появляются очаги деструкции с секвестрами. Со временем патологический процесс распространяется на весь сустав. Его контуры становятся размытыми, из-за чего наблюдается частичное или даже полное исчезновение суставной щели.
Сифилитический
В редких случаях сакроилеит может развиваться при вторичном сифилисе. Он протекает в виде артралгий – болей в суставах, быстро исчезающих после адекватной антибиотикотерапии. Чаще воспаление подвздошно-крестцового сустава возникает при третичном сифилисе. Такой сакроилеит обычно протекает в виде синовита или остеоартрита.
Подробнее
В костных или хрящевых структурах сустава могут образовываться сифилитические гуммы — плотные образования округлой формы. Рентгенологическое исследование информативно лишь при значительных деструктивных изменениях в костях подвздошно-крестцового сустава.
Бруцеллезный
У больных с бруцеллезом сакроилеит развивается довольно часто. Подвздошно-крестцовый сустав поражается у 42% пациентов с артралгиями. Для заболевания характерны периодические боли летучего характера. В один день может болеть плечо, во второй – колено, в третий – поясница. Вместе с этим у больного появляются признаки поражения других органов: сердца, легких, печени, органов мочеполовой системы.
Гораздо реже у пациентов развивается сакроилеит в форме артрита, периартрита, синовита или остеоартрита. В патологический процесс может вовлекаться как один, так и сразу оба сустава. Диагностировать бруцеллезный сакроилеит с помощью рентгенограмм невозможно из-за отсутствия специфических признаков патологии.
Псориатический
Псориатический сакроилеит выявляют у 50-60% больных с псориазом. Патология имеет четкую рентгенологическую картину и не вызывает трудностей при диагностике. Болезнь протекает бессимптомно и не доставляет человеку никакого дискомфорта. Лишь у 5% людей возникает клинико-рентгенологическая картина, напоминающая таковую при болезни Бехтерева.
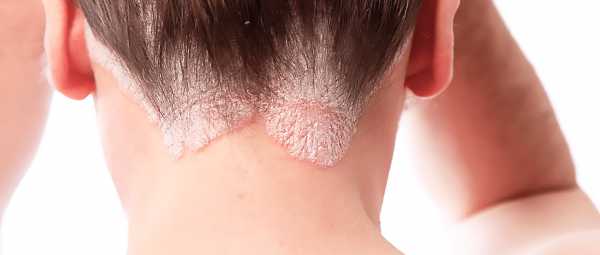
Более 70% пациентов с псориазом страдают от артритов разной локализации. Они имеют ярко выраженное клиническое течение и приводят к нарушению нормального функционирования суставов. Чаще всего у больных встречается олигоартрит. Страдать могут голеностопные, коленные, тазобедренные или другие крупные суставы.
У 5-10% людей развивается полиартрит мелких межфаланговых суставов кисти. По клиническому течению заболевание напоминает ревматоидный артрит.
Энтеропатический
Воспаление подвздошно-крестцового сустава развивается примерно у 50% пациентов с хроническими аутоиммунными заболеваниями кишечника. Сакроилеит возникает у людей с болезнью Крона и неспецифическим язвенным колитом. В 90% случаев патология имеет бессимптомное течение.
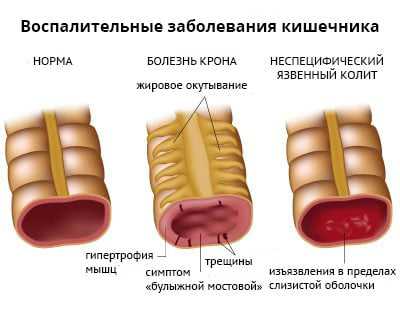
Выраженность воспалительного процесса и дегенеративных изменений в суставе никак не зависит от тяжести кишечной патологии. А специфическое лечение язвенного колита и болезни Крона не влияет на течение сакроилеита.
В 10% случаев энтеропатический сакроилеит является ранним симптомом болезни Бехтерева. Клиническое течение анкилозирующего спондилоартрита при кишечной патологии не отличается от такового при идиопатической (неуточненной) природе заболевания.
Сакроитеит при синдроме Рейтера
Синдромом Рейтера называют сочетанное поражение органов мочеполовой системы, суставов и глаз. Болезнь развивается вследствие хламидийной инфекции. Реже возбудителями выступают микоплазмы и уреаплазмы. Также заболевание может развиваться после перенесенных кишечных инфекций (энтероколит, шигеллез, сальмонеллез).
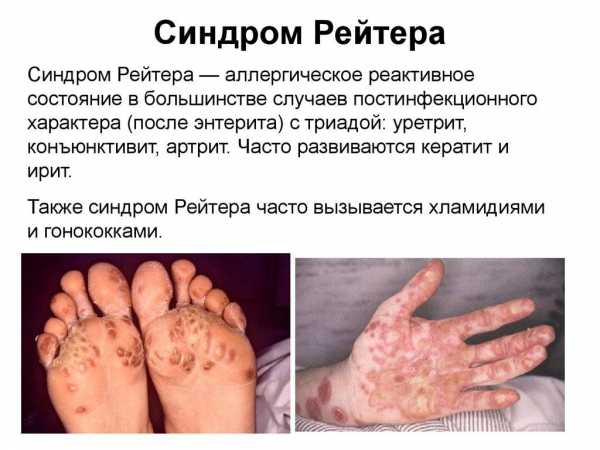
Классические признаки синдрома Рейтера:
- связь с перенесенной урогенитальной или кишечной инфекцией;
- молодой возраст заболевших;
- признаки воспаления органов мочеполового тракта;
- воспалительное поражение глаз (иридоциклит, конъюнктивит);
- наличие у больного суставного синдрома (моно-, олиго- или полиартрит).
Сакроилеит выявляют у 30-50% больных с синдромом Рейтера. Воспаление обычно имеет реактивную природу и одностороннюю локализацию. Вместе с этим у больных могут поражаться и другие суставы, развиваться подошвенный фасциит, подпяточный бурсит, периоститы позвонков или костей таза.
Сакроилеит при анкилозирующем спондилоартрите
В отличие от гнойного инфекционного, реактивного, туберкулезного и аутоиммунного сакроилеитов всегда имеет двустороннюю локализацию. На начальных стадиях протекает практически бессимптомно. Острые боли и нарушение подвижности позвоночника возникают в более позднем периоде из-за постепенного разрушения суставов.
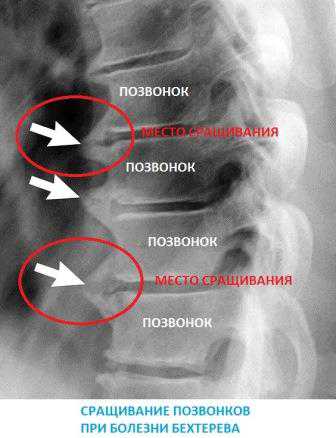
Анкилозирующий сакроилеит — один из симптомов болезни Бехтерева. У многих больных поражаются межпозвоночные и периферические суставы. Типично и развитие иридоциклита или ирита – воспаления радужной оболочки глазного яблока.
Роль КТ и МРТ в диагностике
Рентгенологические признаки появляются на поздних стадиях сакроилеита, причем далеко не при всех его видах. Рентген-диагностика не позволяет вовремя выявить болезнь и своевременно начать лечение. Однако диагностировать заболевание на начальных этапах развития можно с помощью других, более современных методов исследования. Ранние признаки сакроилеита лучше всего видны на МРТ.
Наличие достоверных рентгенологических признаков поражения крестцово-подвздошного сустава позволяет поставить диагноз «сакроилеит». При отсутствии четких изменений на рентгенограммах больным рекомендуется определение статуса HLA-B27 и применение более чувствительных визуализирующих методов исследования (КТ, МРТ).
Магнитно-резонансная томография (МРТ) наиболее информативна в диагностике сакроилеита на самых ранних стадиях. Она позволяет выявить первые признаки воспалительного процесса в суставе – жидкость в суставной полости и субхондральный отек костного мозга. Эти изменения не визуализуются на компьютерных томограммах (КТ).
Компьютерная томография более информативна на поздних стадиях сакроилеита. КТ выявляет костные дефекты, трещины, склеротические изменения, сужение или расширение суставной щели. Но компьютерная томография практически бесполезна в ранней диагностике сакроилеита.
Как лечить: этиологический подход
Услышав диагноз «сакроилеит» многие люди впадают в ступор. Что это за болезнь, и какие ее последствия? Как ее вылечить и возможно ли это вообще? Какие мышцы зажимаются при сакроилеите и могут ли они вызвать защемление седалищного нерва? Какие препараты принимать, какие упражнения делать, как одеваться при заболевании? Дают ли инвалидность при анкилозирующем спондилоартрите, который вызвал безвозвратное нарушение функций позвоночника? Эти и многие другие вопросы не дают покоя большинству больных.
Лечение остеохондроза Подробнее >>
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Наиболее важным шагом в борьбе с сакроилеитом является выявление его причины. Для этого человеку необходимо пройти полноценное обследование и сдать ряд анализов. После этого пациенту назначают этиологическое лечение. Больным с туберкулезом показана схема противотуберкулезной терапии, людям с инфекционными заболеваниями проводят антибиотикотерапию. При аутоиммунной патологии используют стероидные гормоны.
Основные методы лечения
Тактика лечения и прогноз при заболевании зависят от его причины, активности воспаления и степени вовлеченности в патологический процесс суставных структур. При наличии симптомов острого гнойного сакроилеита больному показано немедленное хирургическое вмешательство. Во всех остальных случаях болезнь лечат консервативно. Вопрос о целесообразности операции встает на поздних стадиях, когда заболевание уже не поддается консервативной терапии.
Какой врач лечит сакроилеит? Диагностикой и лечением патологии занимаются ортопеды, травматологи и ревматологи. При необходимости больному может потребоваться помощь фтизиатра, инфекциониста, терапевта, иммунолога или другого узкого специалиста.
Для купирования болевого синдрома при сакроилеите используют препараты из группы НПВС в виде мазей, гелей или таблеток. При сильных болях нестероидные противовоспалительные препараты вводят внутримышечно. В случае защемления и воспаления седалищного нерва больному выполняют лекарственные блокады. С этой целью ему вводят кортикостероиды и ненаркотические анальгетики в точку, максимально близкую к месту прохождения нерва.
После затихания острого воспалительного процесса человеку необходимо пройти курс реабилитации. В этом периоде очень полезны массаж, плавание и лечебная гимнастика (ЛФК). Специальные упражнения помогают вернуть нормальную подвижность позвоночника и избавиться от чувства скованности в пояснице. Пользоваться народными средствами при сакроилеите можно с разрешения лечащего врача.
Отек костного мозга не является самостоятельной нозологической единицей, т. е. такого заболевания в медицинской практике не существует. Отек – это всего лишь один из симптомов имеющейся в организме патологии. Возможно, вся клиника патологического процесса будет характеризоваться именно наличием отека, без каких-либо других проявлений. В этом случае перед врачом-клиницистом встает проблема этиологии заболевания. Ведь прежде, чем лечить недуг, необходимо установить его причину.
ПРИЧИНЫ

Пусковых механизмов для развития отека костного или спинного мозга множество. Данный симптом может быть следствием следующих процессов:
- Наличие в организме инфекционного агента – это может быть как клинически выраженная инфекция, так и хроническая, которая уже долгое время персистирует в организме.
- Травмы различного характера: компрессионные переломы позвонков, ушибы позвоночника, травмы коленного сустава, вывихи, подвывихи и т. д. Отек, возникающий вследствие травматического повреждения костей, называется трабекулярным.
- Остеомиелит – воспаление инфекционного генеза всех структур кости зачастую сопровождается отеком костного мозга.
- Дегенеративные заболевания позвоночника, например, остеохондроз, артроз позвоночника.
- Грыжа межпозвоночного диска.
- Нарушение регионарного кровообращения.
Перед началом лечения отека костного мозга доктор тщательно собирает анамнез, выясняя наличие эпизодов травм, недавно перенесенных заболеваний, наличия хронических патологий. После этого проводится ряд обязательных лабораторных и инструментальных исследований.
При отеке костного мозга позвоночника в этот список входит рентгенография позвоночного столба или компьютерная томография, что является в данном случае золотым стандартом диагностики.
На томографии врач увидит не только локализацию, объем и форму отека, но и возможную причину его появления.
КОСТНЫЙ МОЗГ
Прежде чем разбираться в нюансах лечения, нужно для начала понять, что же такое костный мозг, где он находится и какие функции выполняет.
Костный мозг – это орган, относящийся к кроветворной системе человека, который составляет около 4% от массы тела. Он находится внутри длинных трубчатых костей, в грудине, ребрах, костях таза и черепа, а также внутри позвонков.
Костный мозг является главным поставщиком низкодифференцированных, т. е. стволовых клеток, из которых может в последующем образоваться любая другая ткань.
Основной функцией костного мозга является кроветворная.
ПОРАЖЕНИЕ КОЛЕННОГО СУСТАВА
Из всех суставов организма именно коленный наиболее часто подвергается отеку костного мозга. Это возникает вследствие повышенных нагрузок на этот сустав: постоянные движения, микротравмы, ношение тяжестей, спортивные тренировки зачастую приводят к появлению трабекулярного отека.
Наиболее частой причиной здесь является повреждение бедренной кости.
Важно уже на первом этапе развития заболевания обратиться к специалисту, т. к. возможно развитие в короткие сроки достаточно грозных последствий:
- Ограничение или полная невозможность в осуществлении движений коленным суставом, что неизбежно ведет к инвалидизации пациента.
- Возможно укорочение длинника бедренной кости, за счет чего появляется хромота, которая уже не поддается коррекции.
- Нарушение нормальной работы костного мозга: сбой в системе кроветворения, за счет чего появляется геморрагический синдром – появление на теле синяков и петехий, носовые кровотечения, кровоточивость десен и даже внутренние кровотечения (желудочно-кишечные, пищеводные, легочные и др.), что является жизнеугрожающим состоянием.
- Снижение иммунной защиты организма, что проявляется снижением резистентности пациента к внешним факторам агрессии: стресс, инфекционные агенты, воздействие экологии и вредных привычек и т. д.
При поражении коленного сустава процесс, как правило, не распространяется на другие кости, а характеризуется лишь местным болевым синдромом и нарушением функции коленного сустава.
ЛЕЧЕНИЕ
Терапия трабекулярного отека базируется на снятии болевого синдрома, восстановлении нормального кровоснабжения сустава и кроветворительной функции костного мозга. Зачастую медикаментозное лечение сопровождается проведением хирургического вмешательства на сустав.
Медикаментозная терапия должна носить комплексный характер и состоять из нескольких лекарственных препаратов:
- Болевой синдром снимают с помощью анальгетиков (как наркотических, так и ненаркотических – это зависит от выраженности боли и морбидности самого пациента). Чаще всего применяют Кетонал, Пироксикам, Трамадол.
- Для восстановления местного кровотока используются препараты, улучшающие реологию и циркуляцию крови: Трентал, Актовегин.
- Для поддержания нормальной деятельности нервной ткани прибегают к внутримышечным инъекциям витаминов группы В.
- Для достижения противовоспалительного эффекта используют препараты йодистого калия или несистемные глюкокортикостероиды – Преднизалон, Будесонид.
ПОРАЖЕНИЕ ПОЗВОНОЧНИКА
Клинические проявления отека костного мозга позвоночника имеют более яркую выраженность. Такой отек сопровождается задействованием и отеком спинного мозга, нарушением чувствительности – онемение, похолодание, парастезии (чувство ползания мурашек) в дистальных отделах конечностей или полным отсутствием ее. Помимо этого, появляются интенсивные боли острого характера ниже уровня поражения.
Клиника также зависит и от уровня процесса – если отек локализуется в шейном отделе, то в процесс вовлечены верхние и нижние конечности, помимо этого, могут быть и расстройства дыхания и глотания (при травме или опухоли на уровне 5 шейного позвонка). Если причина в поясничном отделе позвоночника, то задействованы лишь ноги.
Помимо этого больных беспокоят тазовые расстройства – задержка мочи и кала, непроизвольное постоянное подтекание мочи.
ЛЕЧЕНИЕ
Главное – вовремя начать терапию основного заболевания (травма, опухоль, грыжа и т. д.). Как правило, наиболее эффективными методами в данном случае являются хирургические операции.
Медикаментозное лечение базируется на тех же самых принципах, что и терапия трабекулярного отека:
- Обеспечить снятие болевого синдрома.
- Восстановить нормальную реологию крови и местное кровоснабжение.
- Улучшить метаболические процессы в нервной ткани.
К сожалению, пациенту нужно быть готовым к тому, что чувствительность, рефлексы, тазовые функции и возможность свободных движений в конечностях не вернуться к исходному состоянию, даже после устранения провоцирующего фактора.
Это обусловлено тем, что отек сдавливает и деформирует ткань спинного мозга внутри позвоночника. И даже если врачам удается полностью снять отек спинного мозга, конфигурация его структур уже не вернется в первоначальное состояние.
Именно по этой причине уже при первых симптомах повреждения спинного мозга и позвоночника нужно незамедлительно обратиться за консультацией к специалисту во избежание этих неприятных последствий.
Поперечный миелит — инфекционное воспалительное заболевание, поражающее спинной мозг. Возбудитель инфекции проникает в костный мозг, вызывая его воспаление. При этом поражаются нервные корешки и спинномозговые оболочки. Существует несколько типов миелита, имеющих свои симптомы и прогнозы. Оптикомиелит обычно возникает у взрослых, заболевание имеет благоприятный прогноз.
Миелит может быть первичным, возникает он при проникновении в организм вирусов, поражающих нейроны. Вторичный миелит встречается чаще, он является осложнением различных инфекционных болезней. По тяжести и длительности течения заболевание может быть острым, подострым или хроническим. По степени распространенности различают очаговый, рассеянный и поперечный миелит. Поперечная форма заболевания поражает часть спинномозговых сегментов, расположенных подряд. Болезнь чаще всего развивается в шейно-грудном отделе позвоночника.
Помимо инфекционного, бывает токсический, травматический и лучевой миелит. При оптикомиелите имеют место проявления со стороны зрительных органов, вплоть до слепоты.
Причины возникновения заболевания
Гнойный миелит — инфекционное заболевание, вызываемое менингококками. В большинстве случаев болезнь провоцируется вирусами. Травматическая форма заболевания возникает при травмах позвоночника. Токсический миелит поражает нервные окончания. Радиотерапия при раковых заболеваниях пищеварительного тракта и гортани способна вызвать лучевую форму заболевания. Развитию воспаления спинного мозга способствует снижение иммунитета и переохлаждение организма.
Постановка диагноза затрудняется тем, что поперечный миелит имеет симптомы, схожие с признаками других заболеваний. Развитие болезни начинается с острого процесса, за которым следует ранний восстановительный период. Остаточные явления могут наблюдаться даже спустя 2 года после выздоровления. На ранних стадиях миелита появляются боли в мышцах, общая слабость, головные боли. На следующей стадии появляются покалывания и судороги в конечностях, опоясывающие боли. После того как интенсивность болей снижается, появляются симптомы неврологических нарушений — слабость в конечностях, снижение чувствительности, недержание мочи, повышенное газообразование, запоры.
На поздних стадиях заболевания появляются пролежни и трофические язвы. Полная клиническая картина может развиться стремительно, симптомы могут нарастать и постепенно. Наиболее тяжело протекает воспаление спинного мозга поясничного, грудного и шейного отдела позвоночника. При поперечном миелите часто отмечается снижение мышечного тонуса.
При хронической форме заболевания наблюдаются слабые боли в области спины, нарушения в работе органов малого таза, паралич конечностей, нарушение кровоснабжения тканей, приводящее к появлению пролежней. Возможно присоединение вторичных инфекций и развитие сепсиса. Признаки лучевой формы заболевания могут появиться спустя 0,5-2 года после прохождения радиотерапии преимущественно в виде нарушений двигательной активности.
Диагностика и лечение патологии
Диагноз ставится на основании проявлений поражения спинного мозга и результатов пункции костномозговой жидкости. Полученный материал исследуют на наличие возбудителей инфекции и воспалительных явлений. Миелит дифференцируют с арахноидитом, онкологическими заболеваниями позвоночника, механическими повреждениями спинного мозга.
Лечение проходит в стационарных условиях, применяются для этого антибиотики, глюкокортикостероиды, адренокортикотропные гормоны, миорелаксанты, мочегонные препараты. При повышении температуры тела назначаются жаропонижающие средства. Для снятия болевого синдрома при остром миелите применяются наркотические и ненаркотические анальгетики. При параличах назначаются физиотерапевтические процедуры.
При лечении необходимо проводить детоксикацию организма, обеспечивать регулярное опорожнение мочевого пузыря, предупреждать появление пролежней и обрабатывать уже имеющиеся участки некроза. При параличе мышц грудного отдела требуется искусственная вентиляция легких. В восстановительный период показана лечебная физкультура, физиотерапия, прием витаминов, санаторно-курортное лечение.
Использование народных методов лечения при миелитах недопустимо, не стоит откладывать визит к врачу.
При выраженных двигательных нарушениях проводится хирургическое вмешательство. Операция показана при наличии гнойных воспалительных очагов, сдавлении костного мозга.
При остром миелите возможна стабилизация состояния с постепенным исчезновением его симптомов. Проявления заболевания могут сохраняться в течение многих лет, ухудшения состояния пациента при этом не возникает. При прогрессировании заболевания возможно поражение нижних отделов головного мозга. Воспаление спинного мозга грудного и шейного отдела имеет неблагоприятный прогноз. Гнойные миелиты в большинстве случаев приводят к летальному исходу.
Поражение спинного мозга при гнойных формах заболевания способно привести к потере двигательных функций конечностей, даже при легком течении заболевания неврологические нарушения проявляются в течение нескольких лет после завершения лечения. Выражаются они в виде дистрофии мышц, судорог и потери чувствительности. Частыми осложнениями заболевания являются пролежни и нарушения двигательных функций крупных суставов.
Профилактические мероприятия способны предупредить возникновение вторичных воспалений. Они включают в себя прививки против полиомиелита, кори, паротита и бешенства. Заболевание значительно затрудняет возвращение пациента к привычному образу жизни и способно привести к инвалидности. Своевременно начатое лечение увеличивает шансы на полное выздоровление.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе