Видно ли на узи
Видно ли на узи беременность - Все о беременности
УЗИ (ультразвуковое исследование) матки на первой неделе беременности – это миф, бытовое название. На самом деле это первая неделя от момента зачатия и уже пятая неделя беременности, так как акушеры-гинекологи считают первым днем беременности первый день последней менструации. Впрочем, будем называть эту неделю привычно: 1 неделя беременности.
Плод на раннем сроке беременности
УЗИ на 1 неделе не всегда результативно. Дело в том, что плод может еще находиться на пути к матке в маточной трубе на 1 неделе беременности.
В этот период клетки его непрерывно делятся, образуя плаценту, которая станет для ребенка защитной оболочкой, и пуповину, которая будет снабжать малыша питательными веществами и обеспечивать его связь с мамой.
Плод напоминает ягоду ежевики или малины: клетки его поделились на несколько частей и покрылись ворсинками, которые понадобятся ему, чтобы закрепиться в матке на 40 недель. На сроке 1 неделя плод размером с горошинку начинает постепенно расти и превращаться в эмбрион.
Так имеет ли смысл делать УЗИ на ранних сроках беременности (1 неделя)? На самом деле, имеет, особенно, если у женщины были регулярные менструации и срок овуляции не смещен: в этом случае на сроке 1 неделя уже можно увидеть зародыш прикрепившимся к стенке матки.
Если же отклонения в цикле были, то УЗИ на сроке 1 неделя еще не покажет беременность: плод будет находиться в маточной трубе. Таким образом, УЗИ на самых ранних сроках беременности нужно делать, чтобы определить, где находится плод на 1 неделе беременности: уже в матке или еще в маточной трубе.
И это не единственная цель ультразвукового обследования беременной женщины. 1 неделя беременности – очень важное время для проведения УЗИ: именно сейчас можно определить реальный срок развития плода, а эта информация нужна будет постоянно, в течение всего срока вынашивания ребенка.
Также важно рассмотреть плод на мониторе на 1 неделе беременности, чтобы исключить все возможные патологии, а если таковые имеются, по возможности устранить их. Во время УЗИ на сроке 1 неделя врач должен внимательно рассмотреть развитие пуповины и плаценты, а также оценить состояние придатков и матки женщины.
Неприятность состоит лишь в том, что может быть опасно делать УЗИ на ранних сроках, но об этом далее.
Даже на таком маленьком сроке крошечное сердечко зародыша уже должно биться и просматриваться на УЗИ. 1 неделя – это очень малый срок, поэтому, чтобы увидеть ребенка, врач проводит обследование трансвагинально (датчик вводится во влагалище женщины).
На более поздних сроках УЗИ проводят трансабдоминально (датчиком водят по поверхности живота). Чтобы между датчиком и кожей не оставалось воздушной преграды для ультразвуковых волн, кожу смазывают специальным гелем – он совершенно безвреден и не пачкает одежду.
Среди врачей распространено мнение, что опасно делать УЗИ на слишком ранних сроках. Итак, 1 неделя беременности женщины: УЗИ необходимо, чтобы точно установить, что беременность – маточная, без патологий, а сердце ребенка бьется.
Если же имеет место задержка менструации, а беременность не выявлена, то это прямое показание для дальнейшего обследования и лечения женщины вплоть до устранения патологического состояния.
Вредно ли делать УЗИ на ранних сроках?
Любой врач скажет, что УЗИ на ранних сроках вредно. Несмотря на то, что не существует подтвержденных данных о реальной угрозе, о полной безвредности УЗИ для плода речи также не идет. Есть информация о том, что воздействие ультразвуковых волн может привести к изменениям в структуре ДНК зародыша, которые, в свою очередь, могут повлечь за собой необратимые последствия.
Риск есть всегда, поэтому делать УЗИ на очень ранних сроках беременности не рекомендуется. Исключения составляют особые случаи, когда просто необходимо оценить состояние плода и матери на сроке 1 неделя беременности. УЗИ в таком случае необходимо, во-первых, при наличии болей внизу живота или пояснице.
Во-вторых, данным риском можно пренебречь, если присутствует угроза выкидыша (женщина испытала сильный стресс или в семье раньше бывали подобные патологии). В-третьих, плод может начать развиваться в маточной трубе на 1 неделе беременности, так что, если есть подозрение на внематочную беременность, без УЗИ не обойтись.
Если перечисленных патологических симптомов не наблюдается, то лучше подождать, пока ребенок окрепнет, потому что УЗИ на ранних сроках скорее вредно, чем абсолютно безопасно, а рисковать здоровьем малыша, если причин для беспокойства нет, совсем ни к чему. К тому же в течение всей беременности порой приходится делать УЗИ больше десяти раз, а это немалая доза облучения ультразвуком.
Риск, конечно, присутствует лишь в теории, но лучше свести данное воздействие к минимуму, если для еще не окрепшего организма это может быть опасно.
УЗИ на ранних сроках делает достаточно много женщин: им не терпится убедиться в своей беременности, увидеть на экране долгожданный комочек и услышать биение его сердечка.
Многие врачи не считают процедуру опасной, однако им стоило бы назначать УЗИ для определения беременности не так часто, к тому же анализ крови на ХГЧ является стопроцентно надежным методом даже на сроке 1 неделя.
УЗИ на ранних сроках делать вредно – это надо запомнить и врачам, и будущим мамам.
Источник: http://www.pinetka.com/beremennost/vse-dlya-beremennyih/budet-li-vidna-na-uzi-1-nedelya-beremennosti.html
Внематочная беременность (ВМБ) – состояние, при котором оплодотворенная яйцеклетка присоединилась к слизистой не в полости матки, а в других частях репродуктивной системы.
Это могут быть яичник, фаллопиевы трубы, шейка, брюшная полость. Состояние тяжелое и способно привести даже к летальному исходу. Потому необходима его своевременная диагностика.
Внематочная беременность на УЗИ сама по себе не видна, но на его основе может происходить диагностирование.
Ультразвуковое исследование необходимо в любом случае, при возникновении подозрений на беременность. Наиболее важным признаком является задержка менструаций. Если присутствует она, а иногда также и тошнота, можно предполагать беременность.
Для более точного предположения рекомендуется провести тест. Если сделать его своевременно (после задержки), то он может показать наличие эмбриона, даже если он располагается вне матки. В этом случае стоит обратиться к врачу. УЗИ проводится, когда присутствуют и иные признаки ВМБ.
Методы
Существует два метода проведения ультразвукового исследования женской репродуктивной системы. Он выбирается в зависимости от состояния пациентки и того, какой орган необходимо осмотреть.
- Трансабдоминальным методом УЗИ проводится с использованием проводящего геля и специального датчика. Гель наносится на живот пациентки. Специалист водит датчиком по нижней части живота. В результате, на мониторе аппарата УЗИ выстраивается картинка, полученная при сканировании через брюшную стенку;
- Трансвагинальный метод предполагает использование иного датчика – более вытянутого и узкого. Он вводится во влагалище пациентки. Сканирование происходит через его своды. Считается, что такое УЗИ более информативное, так как позволяет получить более четкую визуализацию некоторых органов и систем. Однако при подозрении на беременность оно проводится достаточно редко. Предпочтение отдается трансабдоминальному методу.
Наиболее подходящий в каждом конкретном случае метод подбирается специалистом. Он определяет целесообразность того или иного типа УЗИ в зависимости от того, где предполагается обнаружить эмбрион.
Видна ли патология на УЗИ?
Можно ли на УЗИ увидеть внематочную беременность? Строго говоря, при стандартной процедуре ультразвукового исследования заметить ВМБ невозможно. Дело в том, что в ходе такого исследования осматривается сама полость матки. Но в этом случае эмбрион в ней отсутствует. Потому, судить о наличии ВМБ можно лишь по косвенным признакам, заметным на УЗИ. Это такие признаки, как:
- Отсутствие эмбриона в матке при наличии признаков беременности;
- Незначительное увеличение органа в размерах (если оно большое, то это может говорить об иных патологиях);
- Наличие ложного плодного яйца в матке (которое на самом деле является скоплением жидкости);
- Признаки углубления малого таза;
- Наличие жидкости в маточной полости.
Иногда косвенным признаком служит киста желтого тела. Определить внематочную беременность в шейке можно также, отметив на УЗИ ее увеличение. Кроме того, размер эндометрия будет таким же, как при обычной беременности.
Кроме того, при постановке диагноза в расчет берутся другие признаки наступления беременности. Например, изменения уровня прогестерона, которое происходит на ранних сроках вынашивания. А также появление в моче и крови специфического гормона, который появляется лишь при зачатии.
В крайне редких, специфических случаях УЗИ показывает внематочную беременность. Иногда возможно заметить непосредственно эмбрион, находящийся вне полости матки. Но для большинства случаев такой диагностики недостаточно. Необходима лапароскопия, которая позволяет осмотреть любую часть органа и имеет гораздо более высокую точность (97-100%).
Сроки
На каком сроке можно диагностировать ВМБ с помощью УЗИ? Это зависит от того, какой метод исследования используется. При трансабдоминальном исследовании образование будет видно лишь на сроке 6-7 недель и более.
А вот при трансвагинальном методе исследования диагноз можно поставить на ранних сроках. Однако до пятой недели нельзя делать однозначных выводов о наличии патологии по результатом только ультразвукового исследования.
5 недель
10 недель
13 недель
Показаниями к проведению ультразвукового исследования являются:
- Задержка менструаций;
- Тошнота;
- Боли в животе, преимущественно односторонние, отдающие в бедра или поясницу;
- Положительный тест на беременность;
- Данные анамнеза, предполагающие развитие такой патологии;
- Внематочная беременность, произошедшая в прошлом;
- Наличие воспалительных, инфекционных или спаечных процессов во внутренних органах малого таза;
- Спаечные процессы в этих органах;
- Наличие гормональных изменений, характерных для беременности – основной признак.
Некоторые и таких признаков характерны и для других гинекологических патологий. УЗИ в этом случае позволяет исключить их вероятность.
Противопоказания
Ультразвуковое исследование имеет ряд противопоказаний. Проводить его можно не всем пациенткам. Лучше заменить его, например, на диагностическую лапароскопию в следующих случаях:
- Воспалительные процессы, ожоги и рубцы на коже в нижней части живота;
- Трансвагинальное УЗИ не делается при кровотечениях неясной этиологии (сильных), менструации, а также после операций трансвагинальным методом;
- В некоторых случаях исследование можно проводить только при наполненном мочевом пузыре, при пустом же оно бессмысленно и неинформативно;
- Также необходимо учитывать день цикла.
Специфических противопоказаний при подозрении на ВМБ не существует. Однако проводиться такое исследование все равно должно строго по указаниям врача.
Ход исследования
При трасвагинальном методе исследования пациентка раздевается ниже пояса. Затем ложится на кушетку. Специалист надевает на датчик специальный презерватив, наносит гель. Затем датчик вводится во влагалище и на мониторе появляется изображение.
При абдоминальном исследовании пациентка также ложится на кушетку. Необходимо приподнять кофту и приспустить брюки так, чтобы открыть нижнюю часть живота. На этот участок наносится гель. Врач УЗИ водит датчиком по брюшине, получая проекцию органов на мониторе аппарата.
При подозрении на ВМБ в первую очередь осматриваются придатки и маточные трубы. Это наиболее вероятные места патологической локализации эмбриона. Если он локализован в неспецифическом месте, то может быть не обнаружен вовсе.
Точность
Насколько же эффективен данный способ диагностики? Видно ли на нем ВМБ остаточно четко для постановки диагноза? Вероятность ошибки в данном случае не исключена. Потому большая часть диагностической работы приходится именно на дифференцирование результатов исследования с такими заболеваниями и состояниями, как:
- Разрыв яичника или кисты;
- Аппендицит;
- Миома в репродуктивной системе;
- Какие-либо иные новообразования, как доброкачественные, так и недоброкачественные;
- Киста желтого тела;
- Перекрут маточной трубы, яичника и т. п.
Эти патологии могут иметь те же косвенные признаки на УЗИ, что и ВМБ.
Дальнейшие действия
Если присутствует внематочная беременность, УЗИ и другие методы исследования подтвердили это, то необходимо приступать к лечению. Цель такого лечения – устранить патологический эмбрион. Существует два подхода к нему.
- При консервативном подходе используются препараты, которые вызывают выкидыш. Они используются системно (перорально, внутримышечно и т. п.) или местно (например, вводятся в маточные трубы). Метод является достаточно вредным и оказывает негативно воздействие на организм. Кроме того, не всегда эффективен. Потому используют его редко;
- При радикальном лечении проводится хирургическая операция лапароскопическим или лапаротомическим методом. Она предполагает рассечение или прокол брюшной и маточной стенки и иссечение, а затем и извлечение микропрепарата, то есть эмбриона. В некоторых случаях метод бывает не слишком травматичным. При большинстве таких вмешательств фертильность не снижается.
Подробнее о том, как избавиться от патологии, рассказано в статье «Лечение внематочной беременности».
Источник: https://vashamatka.ru/zabolevaniya/vnematochnaya-beremennost/vnematochnaya-beremennost-na-uzi.html
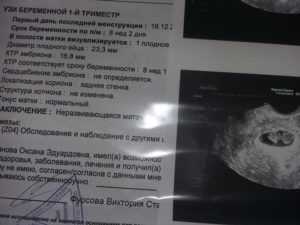
Внематочная беременность – патологическое явление, при котором развитие оплодотворенной яйцеклетки происходит не в положенном месте. Согласно статистике, от 0.8% до 2.4% женщин сталкиваются с такой проблемой.
Триггеры нетипичной имплантации плодного яйца:
- Медные внутриматочные контрацептивные спирали.
- Курение табака.
- Половые инфекции.
- Операции в малом тазу, например, миомэктомия.
- Исследование непроходимости маточных труб.
Внематочную беременность классифицируют в зависимости от места расположения яйцеклетки.
- Трубная. Яйцеклетка закрепляется в одной из фаллопиевых труб.
- Яичниковая. Плодное яйцо развивается в яичнике, куда попадает оплодотворенная яйцеклетка из маточной трубы.
- Брюшная. Явление, при котором эмбрион имплантируется в брюшную полость в область сальника.
- Шеечная. Такая патология встречается очень редко, но бывают случаи когда яйцеклетка прикрепляется к шейке матки. В аком случае проводится операция, иногда с удалением матки.
Признаки
Первичные признаки обычной и эктопической беременности не отличаются.
- Женщина испытывает тошноту, головокружение и слабость, перемены во вкусовых предпочтениях. Тревожные сигналы могут появиться только через 2-3 недели после оплодотворения.
- У женщины может резко подняться температура, которая сопровождается болями в нижней части живота. Часто появляются кровянистые выделения, тяжесть в области прямой кишки, болевые ощущения во время полового акта.
Конечно, эти признаки не специфические и встречаются при различных заболеваниях, а не только при беременности. Но в любом случае подобные жалобы — повод обратиться к врачу.
Видна ли на УЗИ
Да, врач УЗИ может определить, что в полости матки нет плодного яйца, но достоверно определить, есть ли оно в яичнике или маточной трубе бывает затруднительно до 4,5 недель.
Чтобы уменьшить риск для жизни будущей матери, нужно как можно скорее выявить такую патологию. На сроке до 4 недель плодное яйцо практически невозможно засечь, поэтому точный диагноз УЗИ возможет только после 4,5-5 недель беременности.
Помимо УЗИ проводится контроль уровня ХГЧ и прогестерона в крови.
Методы исследования
Существуют несколько методов для определения такой патологии. Все они могут выявить неправильное расположение плода уже на первых неделях. Поэтому, если самочувствие женщины ухудшается, наблюдаются кровянистые выделения из влагалища – стоит сразу посетить врача. Положительный тест не гарантирует, что беременность произошла в положенном месте.
Анализ мочи на ХГЧ
Хорионический гонадотропин человека. На таком принципе работают тесты для определения беременности.
Высокочувствительные тесты улавливают минимальную дозу ХГЧ в моче и показывают вторую полоску.
Анализ крови на ХГЧ
Намного точнее, нежели тест мочи на ХГЧ. Концентрация гормона растет с первого дня беременности и достовернее всего свидетельствует о маточной или внематочной беременности. Дело в том, что при обычной беременности уровень этого гормона с каждым днем значительно повышается, когда при патологической повышение ХГЧ совсем незначительное.
Анализ крови на прогестерон
Некоторые акушерские клиники ориентируются на этот показатель. Повсеместно не применяется.
Допплер-диагностика
Возможно использования только цветного картирования.
Такая процедура назначается для более точного диагноза. В современных аппаратах УЗИ уже встроен допплерограф.
Однако в клинические рекомендации этот метод не включен.
(Клинические рекомендации — документ, по которому врачи ориентируются при диагностике и лечении пациентов)
Трансвагинальный метод
Неправильное название трансвагинальной эхографии, то есть УЗИ через влагалище. В этом случае внематочный плод можно рассмотреть только в 6-7 недель.
Варианты исследования УЗИ
Метод исследования УЗИ направлен на обнаружение места имплантации эмбриона.
Во время УЗИ малого таза исследуются различные зоны:
Трубная зона
Фаллопиевы трубы. Оплодотворенная яйцеклетка имплантируется, как правило, в ампулярную часть маточной трубы.
Яичниковая зона
Исследуются оба яичника на наличие плодного яйца.
Брюшное
Такой метод направлен на оплодотворенной яйцеклетки в брюшной полости.
Исследование шеечной зоны
Беременность в шейке матки встречается крайне редко.
Может ли гинеколог без УЗИ определить внематочную беременность
Врач заподозрит эктопическую беременность в случае, если уровень ХГЧ ниже, чем должен быть по сроку гестации.
В 50% процентов случаев точный диагноз эктопической беременности исключительно во время гинекологического осмотра поставить затруднительно. На помощь приходят ультразвуковое исследование органов малого таза (трансабдоминальным или трансвагинальным датчиком), анализ крови на ХГЧ и/или прогестерон.
На каком сроке видна на УЗИ
Определить наличие ВБ при трансвагинальном ультразвуковом исследовании можно не раньше 6 недель с момента оплодотворения. В то время, как обычное УЗИ может показать патологию уже на 4,5 неделе.
Как выглядит
Начиная с 4 недель от момента зачатия при ультразвуковом исследовании на экране аппарата УЗИ, есть вероятность увидеть плодное яйцо, которое расположилось в нетипичном месте. Однако полость маточной трубы очень мала и далеко не каждый аппарат УЗИ способен это показать.
Признаки на УЗИ
Есть несколько важных факторов, которые помогут обнаружить патологию:
- Жидкость в Дугласовом пространстве — между маткой и прямой кишкой. Либо в брюшной полости.
- Увеличение матки без обнаружения в ней новообразований.
- Гематосальпинкс — кровь в маточных трубах
- Обнаружение «ложного» плодного яйца в матке — скопление жидкости.
- Гиперплазия эндометрия — слизистого слоя в матке.
- Повышенный кровоток в зоне прикрепления плодного яйца.
- Самое главное — отсутствие эмбриона в полости матки.
Возможные осложнения
Если патология не выявляется на ранних сроках, это приведет к разрыву яичника или фаллопиевой трубы. Процесс сопровождается обильным внутренним кровотечением. В таком случае женщину срочно оперируют и удаляют придатки. Если другая труба удалена или не проходима — наступление женского бесплодия.
Если женщина не знала о беременности или не хотела удалять плодное яйцо из маточной трубы — то при обильном кровотечении возможен летальный исход.
Постановка диагноза своевременно на раннем сроке поможет избежать множества негативных последствий для здоровья, что дает возможность в последующем повторно забеременеть, и нормально выносить плод.
Источник: https://formama.online/vnematochnaya-beremennost/pokazhet-li-vnematochnuyu-beremennost-na-uzi/
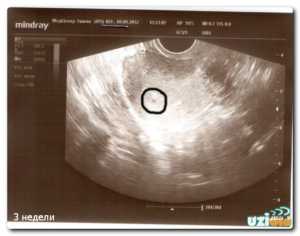
Самым надежным, доступным, информативным и относительно дешевым методом подтверждения беременности является ультразвуковая диагностика. Ультразвук считается безопасным как для материнского организма, так и для эмбриона. Для будущей матери особенно важно знать, когда на УЗИ видно беременность и что представляет из себя эмбрион на мониторе аппарата.
Критерии беременности
В медицине все критерии беременности подразделяются на три условные группы:
- Предположительные. Признаки этой группы не являются подтверждением беременности, а могут только навести на мысли о ней, а в некоторых случаях являются симптомами предменструального синдрома или какого-либо заболевания. К ним относят утреннюю тошноту, иногда с присоединением рвоты, эмоциональную нестабильность, извращение вкуса, обоняния и появление ранее не характерных пристрастий в пище.
- Вероятные. Они в большей степени указывают на наличие беременности, но при этом также могут встречаться при разнообразных заболеваниях. В первую очередь это задержка менструаций, особенно более, чем на 10 дней. Также к ним относится появление пигментаций на половых губах, срединной линии живота и на внутренней стороне бедер, положительный результат теста на беременность. Наблюдается нагрубание молочных желез и в редких случаях – выделение из них молозива. Возможно появление учащенного мочеиспускания и увеличение матки в размерах, которое зарегистрировать может только врач-гинеколог.
- Достоверные. В их число входит беременность на УЗИ (визуализация эмбриона и увеличенной матки) и пальпация частей плода (спинка, головка, конечности) во время общего гинекологического осмотра. Бывали случаи, когда женщина обращалась в женскую консультацию только после ощущения «шевеления» плода в утробе.
Когда делать УЗИ на беременность
В идеале беременность на ранних сроках подтверждается с помощью положительного теста, осмотра врача-гинеколога и высокого уровня хорионического гонадотропина в периферической крови. При этом первое УЗИ для определения беременности, вернее, для уточнения ее срока и диагностики состояния плода, проводится лишь на 11-13-й неделе (первый скрининг).
Распространенные показания к раннему ультрасонографическому исследованию:
- Тест показывает беременность при условии в анамнезе эктопической локализации эмбриона. Увидеть внематочную беременность с помощью трансвагинального метода УЗ-диагностики можно лишь на пятой неделе, а при использовании трансабдоминального способа – не ранее 7-8-й недели.
- Наличие длительной задержки менструации и отрицательного теста на беременность.
- Когда врач во время осмотра и с помощью уровня ХГЧ подтверждает беременность, а у женщины в анамнезе заболеваний есть фибромиома матки, киста яичника или другая серьезная патология репродуктивной системы. В таком случае диагностика проводится не только с целью подтверждения наличия плодного яйца, но и для определения степени тяжести заболевания.
- Также на ранних сроках проводится УЗИ для подтверждения беременности после ЭКО. Обычно процедура назначается на 21-й день после подсаживания эмбрионов.
Сроки определения беременности
Определение нормальной беременности по УЗИ требует наличия ряда факторов. Во-первых, должно пройти как минимум две-три недели после зачатия, чтобы эмбриональный бугорок достаточно сформировался и имел размеры, видимые с помощью ультразвука.
Во-вторых, женщина не должна иметь воспалительных изменений в полости матки, так как они приводят к отеку ее слизистой оболочки, что в значительной степени ухудшает визуализацию плодного яйца.
В-третьих, обследование должно проводится врачом-сонологом, специализирующимся на акушерстве и только на ультразвуковом сканере с высоким разрешением.
Таким образом, целесообразно процедуру назначать тогда, когда видно плодное яйцо на УЗИ, то есть на 7-8-й день задержки или спустя три недели после зачатия. Однако наиболее информативно диагностировать беременность с помощью трансвагинальной эхографии через 10 дней задержки менструаций.
Иногда выполняется УЗИ всего на 2-й неделе беременности, когда эмбрион представлен маленьким диском, не превышающим 2 мм в диаметре. Такое маленькое плодное яйцо видит только высокочувствительный аппарат и высококвалифицированный специалист.
Первое сердцебиение плода можно прослушать уже на сроке в 7-8 недель. Однако и это зависит от продолжительности менструального периода, а также от того, на какой день цикла была овуляция и через какое время произошла имплантация зиготы.
Почему УЗИ не показывает беременность
Многих женщин волнует, может ли УЗИ не показать беременность. Существует ряд причин «отсутствия» плодного яйца в матке:
- Слишком маленький эмбрион. Большое количество женщин имеют нерегулярный менструальный цикл, поэтому точно не знают день овуляции. В таком случае сложно подсчитать срок предполагаемой беременности.
- Также УЗИ не показывает беременность в том случае, если плодное яйцо закрепилось в фаллопиевой трубе, в шейке матки или на мочевом пузыре. Сама матка будет увеличена, однако толщина эндометрия останется практически неизменной, что и будет указывать на отсутствие эмбриона в положенном месте.
- Немаловажную роль играет фирма и чувствительность УЗ-аппарата, так как не каждый из них способен увидеть плодное яйцо маленьких размеров. Не стоит забывать и об опыте врача, который может поспособствовать «пропуску» беременности на ранней ее стадии.
- Иногда на УЗИ-диагностике не видно плодного яйца из-за аномалий строения матки либо вследствие расположения эмбриона на ее задней стенке. Возможны погрешности в диагностике из-за воспаления эндометрия.
Эхокартина плодного яйца
УЗИ диагностика беременности предполагает обнаружение плодного яйца в полости матки. В норме на 5-6-й неделе оно имеет вид каплевидного или округлого эхонегативного образования, окруженного по всей периферии гиперэхогенным валиком, диаметром в 6 мм. При этом на ранних сроках эмбрион ежедневно в среднем увеличивается на 1 миллиметр.
К 6-7-й неделе плодное яйцо практически полностью заполняет маточную полость и при продольном сканировании имеет овальную форму, а при поперечном – округлую.
Также врачу важно найти желточный мешок, который лучше всего визуализируется на 8-й неделе (5 мм) и представлен округлой формой с жидкостным содержимым. Эмбрион же определяется как утолщение его краев, поэтому на мониторе виден «двойной пузырек».
Если УЗИ при задержке беременности обнаруживает деформированное плодное яйцо (вытянутой либо сплюснутой формы), то это указывает на повышенный тонус матки. Также это может свидетельствовать о частичной его отслойке либо о замершей беременности.
Неблагоприятным признаком считается отсутствие желточного мешка при диаметре эмбриона в 10-11 мм, так как это является критерием угрозы самопроизвольного выкидыша. О гибели зародыша говорит пустое плодное яйцо в диаметре от 16-17 мм, деформированные плодные оболочки и неровные границы децидуального мешочка.
Виды УЗ-диагностики
Далее рассмотрим ,какое УЗИ определяет беременность наиболее точно. Если речь идет о малых сроках предполагаемой беременности, то целесообразно назначить трансвагинальную эхографию, при которой чувствительный датчик вводится непосредственно во влагалищную полость и располагается вблизи матки. Такой способ выявляет зародыш уже на 3-5-недельном сроке.
Подготовка к трансвагинальному обследованию заключается в гигиене наружных гениталий и в соблюдении диеты (2-3 дня). Чтобы предупредить вздутие кишечника, которое может исказить картину, из рациона питания женщины исключаются все бобовые культуры, газированная вода, хлебобулочные изделия, рис и свежие овощи. Мочевой пузырь должен оставаться пустым.
Трансабдоминальную ультрасонографию целесообразно проводить уже в 7-8 условных недель, так как на более ранних сроках этот метод может оказаться малоинформативным. При подготовке также соблюдаются диетические рекомендации, но в день исследования наполняется мочевой пузырь (выпивается примерно 1 л негазированной воды за час до процедуры).
Таким образом, идти на ультразвуковую диагностику рекомендуется не ранее, чем через 10-14 дней задержки, после осмотра врача и сдачи крови на уровень хорионического гонадотропина.
Источник: https://UZIkab.ru/prenatalnaya/kogda-na-uzi-vidno-beremennost.html
Первое УЗИ: на каком сроке делать и что можно узнать
Ультразвуковое исследование во время беременности – важная процедура, с помощью которой можно определить, состоялось ли зачатие, точный срок, и есть ли какие-либо отклонения в развитии эмбриона.
После зачатия в течение нескольких недель размеры плода настолько малы, что даже специализированная аппаратура не способна определить, состоялось ли оплодотворение яйцеклетки или нет.
На каком же сроке УЗИ покажет беременность?
Когда ультразвук увидит беременность?
Существует несколько видов УЗИ-мониторинга, которые используются докторами в зависимости от целей и функций, требуемых от процедуры. На раннем сроке беременности ультразвуковое исследование проводится двумя методами:
- Трансвагинальное. Самая точная методика обследования, используемая на ранних сроках вынашивания ребенка. С помощью этой методики определить беременность можно уже спустя 3 недели со дня предполагаемого зачатия. Наряду с обследованием необходимо сдать анализ крови на определение уровня ХГЧ. И если наблюдается динамика роста этого гормона, но при этом во время УЗИ не было обнаружено плодное яйцо, то речь может идти о внематочной беременности.
- Трансабдоминальное исследование. Процедура проводится путем размещения датчиков на передней стенки брюшной полости. При этом точность этого обследования на порядок ниже, нежели в случае трансвагинальной диагностики. В этом случае беременность можно зафиксировать только на 4-5 неделе после оплодотворения яйцеклетки и успешной имплантации эмбриона к стенке матки.
А можно ли делать узи так рано?
Практически каждая женщина, находящаяся в «интересном положении», осведомлена, что на протяжении всего периода вынашивания ребенка ей необходимо пройти 3 плановых процедур по ультразвуковому исследованию, целью которых является определение динамики развития плода и исключение рисков развития каких-либо патологических отклонений у будущего ребенка.
Первый скрининг-УЗИ, после которого производится забор крови на анализ динамики роста ХГЧ, назначается на 10-12 недели беременности. Но, как правило, большинство женщин, хотят узнать о наличии внутри ее утроба развивающегося плода как можно раньше. И тогда становится актуальным вопрос, а не отразится ли негативно эта процедура на развитии малыша?
На самом деле, ультразвук, используемый во время обследования, представляет собой обыкновенные и безопасные звуковые волны высокой частоты, которые не воспринимаются нашими органами слуха.
Единственное, на что оказывает воздействие УЗИ-мониторинг, — это матка, которая после проведения процедуры может прийти в тонус.
Поэтому если матка находится в гипертонусе или же есть риск выкидыша, то проведение трансвагинального УЗИ лучше отложить.
Совет! Вопрос о том, когда можно делать первое УЗИ, лучше решать со своим консультирующим врачом. Доктора не рекомендуют внеплановые трансвагинальные УЗИ, если имеет место быть ноющая боль внизу живота, спазмы и кровянистые выделения.
Тут же стоит сказать, что проведение ультразвукового исследования на ранних сроках беременности имеет ряд преимуществ:
- подтверждение результата теста на наличие беременности;
- определение внематочной беременности на ранней стадии, что позволяет избежать угрозы репродуктивному здоровью женщины;
- возможность определения одноплодной или многоплодной беременности;
- оценка степени риска выкидыша по причине повышенного тонуса матки;
- определение максимально точного срока зачатия.
Когда назначают ультразвук?
Когда идти на первое УЗИ? Если после задержки женщина сделала тест на беременность, и он показал 2 полоски, то необходимо отправиться к врачу-гинекологу, который точно скажет, когда необходимо провести первое ультразвуковое исследование. Подобная процедура назначается сугубо в индивидуальном порядке, учитывая все риски и необходимость проведения обследования.
Если после визуального осмотра выяснилось, что беременность протекает без осложнений, то первое УЗИ назначается на конец первого триместра – на 10-12 неделе. Правда, иногда ультразвуковое исследование назначается и гораздо раньше – на 4-6 неделе – с целью подтверждения, наступила ли беременность или нет.
Показания к раннему исследованию
Ультразвуковое исследование уже через 10 дней после задержки способно показать, наступила ли беременность или нет. Но это не означает, что абсолютно всем женщина показана такая ранняя диагностика. Существует ряд показаний, согласно которым врач может порекомендовать раннее исследование:
- Задержка менструации сопровождается болями внизу живота и кровянистыми выделениями, не характерными для месячных.
- Если в анамнезе у женщины уже имеются случаи с выкидышами на раннем сроке.
- Когда задержка менструации, тест положительный, но при этом, ни визуальный осмотр, ни пальпация не подтверждает факт зачатия.
- При ранее проводимых операций на матке, в том числе и кесарево сечение.
- Когда нет точных данных о последних месячных.
УЗИ-диагностика в данном случае позволит не только определить срок беременности, но и правильность прикрепления плода, есть ли риск ВБ, а также возможные патологии в развитии эмбриона.
В случае, если ранее на матке проводилось оперативное вмешательство, то с помощью диагностического ультразвукового обследования удастся определить, в каком состоянии находится послеоперационных рубец и не закрепился ли эмбрион в области рубца.
Как проводится процедура?
Как было сказано ранее, существует два метода проведения ультразвукового исследования: трансвагинальный и трансабдоминальный. Чаще всего для раннего диагностирования врачи обращаются к первому методу, поскольку он более точный.
Суть методики заключается в следующем: во влагалище женщины вводиться специальное приспособление, на которого предварительно надевается презерватив, что исключает возможность попадания инфекции внутрь детородного органа.
На конце этого устройства находится камера-датчик, которая фиксирует состояние внутренней полости матки и передает данные на аппаратуру. В итоге, на экране мы можем наблюдать все то, что происходит внутри матки.
Если же все-таки было назначено трансабдоминальное обследование, то следует знать, что оно проводится с наполненным мочевым пузырем.
Если беременность не подтверждена
Итак, с какого срока УЗИ показывает беременность, мы уже выяснили. Теперь попробуем разобраться, а возможно ли, что в процессе обследования не был обнаружен эмбрион внутри матки?
Этому есть несколько объяснений:
- Очень малый срок беременности.
- Устаревшее оборудование
- Низкая квалификация узиста.
- Имплантация произошла в другом месте: фаллопиевых трубах, придатках, брюшине.
- Беременности нет, а результат теста – ложноположительный.
- Ошибка врача. Все мы люди и каждый имеет право на ошибку.
Если в ходе ультразвукового исследования беременность не подтвердилась, то, в первую очередь, необходимо показать результаты обследования своему консультирующему врачу. Когда факт наличия ВБ будет исключен, через некоторое время можно повторить тест и посетить гинеколога.
Итог
В завершении этой публикации, хотелось бы добавить: в подавляющем большинстве случаев УЗИ на раннем сроке проводится исключительно из праздного интереса.
Если нет никаких тревожных симптомов, то это вполне возможно, но в случае, когда имеет место быть тянущая боль внизу живота и нехарактерные выделения, то лучше перед ультразвуковым исследованием проконсультироваться с врачом-гинекологом.
А вы или ваши знакомые проходили УЗИ-диагностику только положенные 3 раза за всю беременность или же были назначены дополнительные обследования?
Источник: https://DaZachatie.ru/diagnostika/uzi
Можно ли не увидеть беременномсть на УЗИ?
Многие женщины, едва получив положительный результат теста по определению беременности. Сразу же спешат в кабинет УЗИ, чтобы узнать срок своего радостного состояния.
Но тут их может ожидать большое разочарование – на УЗИ можно не увидеть беременность! Да, это огорчает и расстраивает – ведь сразу несколько тестов подтвердили, что женщина ожидает малыша.
Нужно разобраться, по каким причинам ультразвуковое исследование не показывает наличие эмбриона.
Для начала уточним, что ультразвуковое обследование – это способ, использующий ультразвуковые волны для изображения того, что происходит внутри организма.
Волны передают на мониторе то, о что они ударяются и от чего отбиваются. В связи с этим не увидеть на УЗИ беременность можно в нескольких случаях.
Первый из них – плохой несовременный аппарат диагностики, который имеет недостаточную мощность.
Устаревший аппарат и квалификация врача
Приходя на ультразвуковое обследование, убедитесь, что установленный аппарат относится к приборам современного поколения. Именно они могут давать четкую картинку и демонстрировать детально, что же на самом деле происходит в матке беременной женщины. Но даже наиболее современный аппарат еще не гарантирует, что беременность будет видна при первом посещении.
Хороший аппарат и низкая квалификация специалиста дадут тот же результат – можно не увидеть беременность.
Даже если эмбрион еще слишком маленький, опытный специалист сумеет отметить что-то необычное в полости матки и сделает заключение о возможном счастливом состоянии.
Поэтому перед походом на ультразвуковую диагностику стоит поинтересоваться репутацией человека, который будет проводить процедуру УЗИ.
Ранний срок беременности
Зачастую женщины при задержке менструального цикла сразу же бегут на УЗИ, чтобы определить беременность. Их ждет ответ о том, что беременность не видна. Такое случается из-за слишком малого срока беременности.
Сначала оплодотворенной яйцеклетке придется подняться по маточной трубе и прикрепиться внутри нее. Это происходит в течение первой недели.
Естественно можно не рассмотреть столь маленькое плодной яйцо даже с большим опытом работы и наиболее современным диагностическим аппаратом.
Начиная со второй недели на УЗИ можно заметить маленький бугорок в матке, как раз в том месте, где яйцо проникло в полость матки.
В процессе диагностики увидеть его можно, но вот сказать о том, что это стопроцентная вероятность беременности, еще нельзя. Слишком ранние сроки беременности предполагают такой размер эмбриона, который можно принять за полип.
Только в конце второй недели увеличение эмбриона и появление зародышевых листков позволит диагностировать беременность с большой вероятностью.
Вид обследования
Не забывайте о том, что важно правильно выбрать способ проведения исследования ультразвуком. Существует два основных способа – это трансвагинальный и трансабдоминальный. Трансабдоминальный способ предполагает проведение процедуры через брюшную стенку. Такой вариант не подходит для диагностирования ранних сроков беременности из-за большого удаления от матки.
Трансвагинальное УЗИ проводится при помещении датчика во влагалище. Этот способ наиболее подходящий, так как датчик располагается максимально близко к матке и позволяет подробно рассмотреть, что и где находится в полости матки. Правильно выбранный способ позволяет получить более точный ответ.
К трансвагинальному проведению медицинского мероприятия необходимо правильно подготовиться. Датчик не сможет вывести на экран картинку, если будет мешать наполненный мочевой пузырь. Кстати, это доставит немалый дискомфорт и женщине. Пустой мочевой пузырь – это основное условие для проведения данного вида диагностики.
Женщины считают, что можно диагностировать беременность с помощью УЗИ сразу после положительного теста. Хотя на результатах теста могут отражаться различные другие факторы, искажающие результат.
Поэтому УЗИ не покажет наличия эмбриона. Не увидеть на УЗИ беременность можно тогда, когда случился выкидыш на ранних сроках.
Женщина все еще будет считать себя беременной, и тест будет это подтверждать.
Внематочная беременность
Еще одной причиной, по которой можно не увидеть на УЗИ беременность является внематочная беременность. Это состояние является крайне опасным. По результатам УЗИ не будет виден эмбрион в полости матки, не будет слышно сердцебиение.
Когда диагностика показывает ложное плодное яйцо можно говорить о внематочной беременности. Стоит отметить, что эмбрион и беременность все-таки присутствуют.
Но это аномальное состояние, когда беременность прервется сама по себе или это будут вынуждены сделать специалисты.
Следить за своим состоянием нужно обязательно, так как УЗИ может помочь выявить внематочную беременность на ранних сроках, когда можно обойтись более мягкими способами ее прерывания. Задержки с лечением могут привести к летальному исходу для женщины. Современная качественная аппаратура способна достаточно точно давать прогнозы в сочетании с другими видами анализов.
Результат в 2-4 недели
Что касается самих сроков беременности, то, как уже было сказано выше, определить, что в матке присутствует эмбрион достаточно точно можно только к концу второй – началу третьей недели.
Оптимальным сроком является срок в четыре недели, поскольку в этот период специалист по ультразвуковой диагностике, конечно, еще не увидит эмбрион во всех деталях, но констатирует наличие желтого мешка. Он должен иметь размеры от двух до трех миллиметров.
Еще неделей позже диагностика покажет совсем небольшой зародыш.
Начиная с четырехнедельного срока можно практически на сто процентов говорить о том, является ли беременность маточной или внематочной. Специалист по УЗИ сможет сказать, где точно находится эмбрион.
Конечно, в определенных случаях даже в четыре недели не всегда есть возможность определить наличие зародыша и беременность.
Тогда наблюдающий гинеколог порекомендует пройти повторное ультразвуковое исследование через неделю или две, а также сдать кровь на ХГЧ.
Если вы не согласны с результатами проведенного ультразвукового исследования, то лучше не расстраиваться и не опускать руки. Обследование можно провести через некоторое время.
Также вы успеете сдать кровь на определение особого гормона, который вырабатывается организмом беременной женщины.
Осмотр на гинекологическом кресле тоже внесет ясность в вопрос определения беременности на раннем сроке.
Если беременность не удается выявить на ультразвуковом обследовании, а тесты показывают положительный результат, постарайтесь исключить все факторы, которые позволят тесту показать ложноположительный результат.
Источник: http://DelaiUzi.ru/pri-beremennosti/mozhno-li-uvidet-beremennomst-na-uzi
Поделиться:
Нет комментариев
Видно ли на УЗИ эрозию шейки матки у женщины?
Свернуть
Эрозия может быть диагностирована различными методами. Доктор назначает биопсию, кольпоскопию, сдачу анализов. Видно ли на УЗИ эрозию шейки матки? Да, видно. Притом такой диагностический тест считается достаточно эффективным и совершенно безболезненным. Однако в большинстве случаев врачи назначают применение других методик, которые позволяют поставить более точный диагноз.
Видна ли эрозия шейки матки на УЗИ?
УЗИ при эрозии шейки матки проводится двумя способами: путем введения ультразвукового датчика во влагалище или при обследовании нижней части живота (для девственниц и женщин во время беременности). При внутреннем введении датчика эрозия лучше видна. Доктор ее отличает на специальном экране – пораженные области выделяются другим цветом.
При помощи такого диагностического теста можно оценить структуру слизистой оболочки, ее клеточный состав, толщину, размеры. Притом, с помощью ультразвукового датчика можно увидеть изменения в кровоснабжении. Как правило, пораженные ткани хуже снабжаются кровью. Подробнее, как проводится УЗИ шейки матки, можно увидеть на нижерасположенном фото.
к содержанию ↑Всегда ли видна эрозия?
Распознать эрозию шейки матки на УЗИ можно не всегда. Обычно такой тест позволяет диагностировать заболевания более тяжелой формы. А вот эрозию слабой и умеренной степени практически не видно, поскольку в этом случае в органе происходят более слабые изменения.
Да и вообще, диагностировать заболевание только с помощью УЗИ очень сложно. Ведь такой тест не позволяет увидеть врачу точную картину. Нередко во время такой процедуры наблюдаются погрешности. Если у врача имеются подозрения на эрозию, он назначает дополнительные тесты (биопсию, кольпоскопию, сдачу анализов и другие).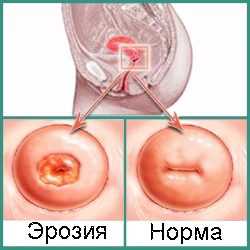
Зачем назначают УЗИ при эрозии шейки матки?
УЗИ при эрозии шейки матки менее эффективно, чем биопсия или кольпоскопия. Ведь во время биопсии берут участок ткани и исследуют его. А кольпоскопия позволяет увидеть орган изнутри. Однако УЗИ считается более безболезненным методом диагностики. Он подходит для женщин, склонных к обильным кровотечениям. Кровянистые выделения часто появляются после биопсии или кольпоскопии, поскольку во время процедур происходит повреждение тканей.
Кроме того, ультразвуковое исследование показано для девственниц, поскольку им нельзя проводить кольпоскопию, биопсию и другие процедуры. В период беременности эти тесты также противопоказаны, так как они могут привести к кровотечению, что чревато выкидышем.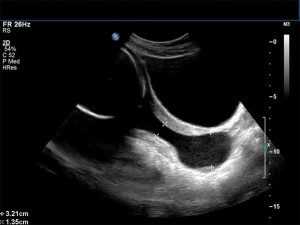
Как проводится процедура: типы и методики
Чтобы увидеть эрозию на УЗИ, врач может использовать одну из двух техник выполнения процедуры:
- Трансабдоминальная. Перед проведением исследования женщине не рекомендуется ходить в туалет в течение 2 часов. За счет этого наполняется мочевой пузырь, давит на кишечник, приподнимая его. Кроме того, за час до диагностического теста женщина выпивает 2-3 стакана воды, чтобы усилить интенсивность мочеобразования. При поднятии кишечника открывается доступ к шейке матки, поэтому легче обнаружить возможные патологии. Во время процедуры врач перемещает ультразвуковой датчик по животу пациентки. Предварительно он обрабатывает его специальным гелем, чтобы датчик легче двигался по коже. Притом, специальная жидкость улучшает проводимость ультразвука, что позволяет получить более точные результаты. Такая процедура полностью безболезненная и не обладает побочными действиями. Уже после ее проведения женщина может опорожнить мочевой пузырь.
- Трансвагинальная. В этом случае ультразвуковой датчик вводится непосредственно во влагалище женщины. Используется специальное устройство, тонкое и длинное. Оно аккуратно вводится во влагалище, не травмируя его стенок. Гель не используется, так как он может вызвать раздражение или зуд. Обязательно перед процедурой женщина идет в туалет с целью опорожнения мочевого пузыря. После теста женщине также следует пойти в туалет. Такая процедура безболезненная, не сопровождается неприятными ощущениями.
При помощи УЗИ могут диагностировать не только эрозию шейки матки, но и другие заболевания мочеполовой системы. Эффективнее всего исследование считается для диагностики кистообразных образований, имеющих округлую форму. Процедура также позволяет обнаружить доброкачественные образования, полипы. Ее проводит диагност, а обращаться к нему можно без назначения гинеколога. Результаты может прочитать пациенту сам специалист. Хотя рекомендуется, чтобы гинеколог также изучил их и назначил лечение.
Конечно, ультразвуковое исследование – это достаточно эффективный тест. Однако для диагностики эрозии его используют редко, поскольку выявить такое заболевание при помощи УЗИ сложно. В большинстве случаев, такой тест совмещают с другими диагностическими процедурами.
Можно ли увидеть внематочную беременность на УЗИ
Внематочная беременность — это патологическая беременность, которая представляет собой серьезную угрозу здоровью женщины и требует неотложной медицинской помощи. Оплодотворенная яйцеклетка в этом случае развивается за пределами матки. Чаще всего она закрепляется в маточной трубе, но имеются случаи ее локализации в яичниках или в брюшной полости.
Согласно статистическим данным, 1-2% всех беременностей, включая те, что наступили в результате искусственного оплодотворения, являются внематочными. Риск такой патологии повышается у более зрелых женщин старше 35 лет. Ввиду этого представительницы прекрасного пола, находящиеся в репродуктивном возрасте довольно часто интересуются — видна ли внематочная беременность на УЗИ?
Варианты внематочной беременности
В соответствии с локализацией оплодотворенной яйцеклетки внематочную беременность можно разделить на такие типы:
- Трубное расположение. Сперматозоид настигает яйцеклетку в маточных трубах, но из-за нарушения проходимости труб эмбрион не может проникнуть в матку. В результате может произойти разрыв труб или показано срочное прерывание беременности.
- Расположение в яичнике. Оплодотворение происходит до выхода яйцеклетки из фолликула или сперматозоид настигает только что выброшенную женскую половую клетку, которая сразу же крепится к яичнику. В результате может произойти апоплексия яичника или своевременно производят удаление эмбриона.
- Шеечное крепление — редкая патология, которая очень легко диагностируется. При исследовании матка своей формой напоминает песочные часы. В просвете можно обнаружить плод. Прогноз неблагоприятный — иногда чтобы сохранить жизнь пациентке прибегают к гистерэктомии.
- Расположение эмбриона в брюшине. Встречается такая патология еще реже, когда оплодотворенная яйцеклетка случайно попадает в брюшную полость, имплантируется и начинает развиваться. Или она может оторваться от маточной трубы и отправиться в полость брюшины.
Крайне редко диагностируется гетеротопическая беременность. Она представляет собой сосуществование маточной и внематочной беременности.
Признаки внематочной беременности — важная информация для любой женщины. Среди первичных можно выделить такие:
- задержка менструации;
- первые признаки токсикоза;
- болезненные молочные железы;
- слегка повышена базальная температура.
Эти признаки особо не помогут, поскольку они один в один, как и у маточной беременности. Но есть то, что должно насторожить женщину ближе к 4 неделе предполагаемой беременности:
- Концентрация хронического гонадотропина (ХГЧ) ниже нормы, характерной для данного срока.
- Стандартные тесты на определение беременности не показывают положительный результат.
- Из влагалища наблюдаются обильные выделения с примесью крови.
- Болезненные ощущения в области матки и придатков.
- Снижение артериального давления и головокружения.
- Значительное повышение температуры тела.
Беспокоящаяся о своем здоровье и будущем своего малыша женщина, безусловно, должна отправиться в женскую консультацию. Уже там подозрение у гинеколога на наличие внематочной беременности может возникнуть в таких случаях:
- Размеры матки несколько меньше, чем должны быть на этом сроке.
- Ультразвуковое исследование не показало наличие плодного яйца в матке.
- Низкий уровень ХГЧ.
- Болевые ощущения.
Причем если матка имеет меньшие размеры, чем должны быть, то гинеколог может порекомендовать контрольный осмотр через 7 дней. Если же тогда все остается без изменений, то женщину направляют на УЗИ и сдачу крови на ХГЧ. Такая симптоматика не всегда указывает на внематочную беременность. Речь может идти о полном отсутствии беременности или о замершей беременности.
 Более чем в половине случаев, ориентируясь на кровотечения или боли, женщины обращаются к специалисту раньше, чем могут возникнуть серьезные осложнения
Более чем в половине случаев, ориентируясь на кровотечения или боли, женщины обращаются к специалисту раньше, чем могут возникнуть серьезные осложнения Диагностика
Определить местоположения эмбриона лучше всего помогает УЗИ с использованием трансвагинального датчика. Если же тест на беременность упорно показывает 2 полоски, а в матке не обнаружено плодное яйцо, то начинают подозревать, что эмбрион находится в яичнике или в брюшине.
Актуальным остается вопрос — на каком сроке можно определить внематочную беременность на УЗИ? Некоторые специалисты утверждают, что данный диагностический метод делает возможным уже на 20 день вынашивания ребенка обнаружить место прикрепления плодного яйца. Но все же более распространенное мнение заключается в том, что объективную информацию можно получить только после 30 дня.
Бывает, что женщина обращается на очень маленьком сроке и физически рассмотреть плодное яйцо в матке невозможно. Если имеются серьезные основания подозревать патологическую беременность, то процедуру повторяют спустя 5-7 дней. А еще более правильно в таком случае сразу же госпитализировать женщину и провести полноценный врачебный осмотр.
При маточной беременности ультразвуковое исследование с вагинальным датчиком способно показать эмбрион в полости матки спустя 5 недель с момента наступления задержки в менструальном цикле. Тогда как плодное яйцо можно увидеть уже через 14 дней.
Методика ультразвукового исследования через переднюю брюшную стенку является менее чувствительной. Такое УЗИ показывает внематочную беременность только на 7-8 неделе.
Признаки, которые можно увидеть на УЗИ
Обнаружение живого зародыша за пределами матки — это неоспоримый признак патологической беременности.
Кроме того, выделяют еще ряд дополнительных признаков, помогающих выявить такую патологию:
Абдоминальное УЗИ органов малого таза- В области маточных труб и яичников визуализируется патологическое образование, имеющее различную форму и размер.
- Несмотря на наличие первых признаков беременности, в матке не обнаруживают эмбрион.
- Тело матки имеет увеличенный размер или другие изменения в мышечном слое этого органа, но при этом полностью отсутствует картина здоровой беременности.
- Усиленное отражение ультразвука внутренней слизистой оболочкой матки, на фоне воздействия на него хорионического гонадотропина.
- В полости матки обнаруживают ложный зародыш.
- В углублении париетальной брюшины определяется скопление жидкости.
- Обнаруживается киста, которая возникает вследствие скопления жидкости в месте лопнувшего фолликула и иногда может содержать кровь.
Ультразвуковая картина внематочной беременности может отличаться в каждом конкретном случае. На её формирование могут повлиять различные факторы:
- органические изменения в фаллопиевых трубах (непроходимость, сальпингит, водянка);
- образование кист на месте лопнувшего яичника;
- обширные кровоизлияния в брюшную полость и малый таз;
- тесное расположение петель в тонком отделе кишечника;
- скопление доброкачественных опухолей матки.
На мониторе ультразвукового аппарата или сделанном для пациентки фото можно увидеть ложное плодное яйцо (эмбрион внутри отсутствует). Для спасения жизни женщины требуется в срочном порядке производить операцию по удалению оплодотворенной яйцеклетки из маточной трубы или другого органа.
 О домашнем лечении в таком случае не может идти речь, своевременная госпитализация — залог спасения жизни женщины
О домашнем лечении в таком случае не может идти речь, своевременная госпитализация — залог спасения жизни женщины Неточности и осложнения
И все же обеспокоенные женщины интересуются — покажет ли УЗИ внематочную беременность на ранних сроках во всех случаях? Или имеют место ошибки? Стопроцентной гарантии не может дать никто, ввиду таких причин:
- Слишком маленький срок беременности физически не позволяет определить, есть ли в полости матки зародыш или нет.
- Ограниченный диапазон возможностей ультразвукового аппарата.
- Несовершенство используемого оборудования и его возможная неисправность.
- Специалист, выполняющий диагностическую процедуру, не имел достаточной квалификации и опыта.
Иногда скопление жидкости или кровяной сгусток в матке выглядит как плодное яйцо и специалист ошибочно определяет маточную беременность. Женщина соответственно успокаивается и если внутреннее кровотечение незначительное, то патологическая беременность может долго протекать скрыто и при этом не иметь выраженной симптоматики.
Частый вариант дальнейшего развития событий — разрыв маточной трубы. Это происходит внезапно и сопровождается такими симптомами:
- Ощущается резкая боль внизу живота, преимущественно с той стороны, где было прикреплено плодное яйцо к трубе. Боль отдает в область прямой кишки, а также правую ключицу.
- Нередко появляются ложные позывы к испражнению или появляется жидкий стул. Живот вздут, при пальпации болезненный.
- Снижение кровяного давления, резкая слабость, вплоть до обморока. При выраженном кровотечении развивается геморрагический шок.
- Бледность кожи и слизистых, одышка, появление холодного пота.
- Апатия, заторможенность, частый, слабый пульс.
Лечение в таком случае подразумевает незамедлительное оперативное вмешательство. Поврежденную маточную трубу удаляют лапароскопическим способом, а если наступил геморрагический шок, то проводя лапаротомию (открытый доступ к брюшной полости).
УЗИ с введением вагинального датчика считается самым точным диагностическим методом в определении внематочной беременности. Но и от него не стоит ожидать стопроцентной гарантии. Не во всех случаях будет видно данную патологию и будет поставлен правильный диагноз. Целесообразно для большей точности ультразвуковую диагностику сочетать с другими методами.
Видно ли на УЗИ эрозию шейки матки
Для диагностики многих болезней репродуктивной сферы используется УЗИ. В связи с чем возникает вопрос, что видно при выполнении УЗИ. Женщины интересуются, можно ли увидеть эрозию на УЗИ шейки матки. Тем более известно, что воспаление не видно на УЗИ шейки матки.
В современной гинекологии ультразвуковое исследование является одним из ведущих методов диагностики. УЗИ органов малого таза позволяет обнаружить заболевания на начальной стадии развития, а также предупредить развитие многих опасных патологий. Ультразвуковое обследование незаменимо при наблюдении за развитием беременности, а также для диагностики патологических состояний шейки матки.
УЗИ в гинекологии обычно проводится комплексно. В рамках ультразвукового метода врач может увидеть состояние шейки, тела матки и яичников. Для диагностики состояния шейки матки УЗИ выполняется двумя способами:
- трансвагинально;
- трансабдоминально.
Иногда целесообразно проводить обследование трансректально. Однако гинекологи считают, что наиболее достоверным способом ультразвукового исследования шейки матки является способ, посредством которого датчик вводится во влагалище. Данный метод позволяет увидеть характерные изменения более отчётливо.
Это связано с тем, что при трансвагинальном исследовании сигнал характеризуется абсолютной чёткостью, так как между исследуемой тканью и датчиком отсутствует искажающая изображение среда. Трансвагинальное ультразвуковое исследование помогает увидеть и разглядеть патологии на ранней стадии.
Трансабдоминальный способ проводится, когда трансвагинальное УЗИ невозможно. В целом трансабдоминальное ультразвуковое исследование осуществляется в следующих случаях:
- девственность;
- детский возраст;
- вагинизм;
- сужение шеечного канала или сращение маточной шейки.
УЗИ при выявлении
Среди самых распространённых патологий шейки матки выделяют эрозию, дисплазию и рак. Эрозия маточной шейки диагностируется у представительниц разного возраста, так как недуг характерен для девушек, женщин репродуктивного цикла и климактерического периода. Читайте также: Вагинальные свечи от эрозии
Эрозию можно назвать доброкачественным процессом. В действительности под эрозией понимают не одно, а несколько состояний эпителия шейки матки. Особенность эрозии в том, что в некоторых случаях она подразумевает не патологию, а закономерный физиологический этап развития. Поскольку зачастую эрозия выявляется в форме эктопии, в медицинской литературе встречается преимущественно этот термин.
Эктопия означает замещение одного вида эпителия другим. В структуре маточной шейки выделяют два вида эпителиальной ткани:
Плоский эпителий покрывает влагалищную часть шейки матки, которая визуализируется при осмотре. Его особенностью является наличие нескольких слоёв. К тому же именно на этом участке располагается эрозия.
Цилиндрический эпителий покрывает цервикальный канал. Он отличается однослойной структурой. Цервикальный канал характеризуется активностью желез, продуцирующих слизь.
Плоский и цилиндрический эпителий имеют визуальные отличия. Многослойная ткань имеет гладкую поверхность и светлый розовый окрас. Однослойная ткань отличается красноватым оттенком и бархатистой текстурой.
Нижний участок цервикального канала называется наружным зевом. Эта область примечательна тем, что в ней находится переходная зона. В этой зоне трансформации соединяются два вида эпителия, что делает её уязвимой и восприимчивой к неблагоприятным факторам.
Эрозия шейки матки возникает в результате воздействия на эпителиальную ткань многих факторов. Самыми распространёнными причинами недуга являются:
- гормональные нарушения, вызванные колебаниями уровня эстрогенов и неадекватным приёмом некоторых медикаментозных препаратов;
- инфекции, которые могут быть результатом отсутствия барьерной контрацепции, нескольких половых партнёров;
- травмы шеечного эпителия вследствие различных хирургических манипуляций, ранней половой жизни;
- наследственность и внутриутробные особенности развития эпителиальной ткани.
Влияние тех или иных факторов обуславливает развитие определённых форм эрозии.
- Врождённая эрозия представляет собой одну из форм эктопии. При данном дефекте видно, что влагалищная часть шейки матки выстилается не плоским многослойным, а цилиндрическим однослойным эпителием. Зона трансформации выходит за область наружного зева, таким образом, её можно разглядеть в процессе исследования шейки матки. Однако такой вариант является физиологической нормой, так как со временем эрозивное пятно ровной формы без признаков воспаления исчезает.
- Истинную эрозию можно увидеть, если целостность покровного эпителия нарушается. Таким образом, видно язву или рану. В течение двух недель истинная эрозия заживает. При неправильном восстановлении повреждённого участка со временем можно увидеть и разглядеть псевдоэрозию, представляющую собой приобретённую эктопию.
- Псевдоэрозия – это появление на участке повреждённого эпителия влагалищной части шейки матки клеток цервикального канала. В отличие от врождённой эктопии, такой дефект не исчезает. Риск перехода эрозивного пятна в рак и частое присоединение инфекции обуславливает показания к лечению. Устранение псевдоэрозии проводят при помощи прижигания.
Эрозия нередко сопровождается слизистыми выделениями, которые являются результатом функционирования желез цилиндрических клеток. При эрозии также можно увидеть контактные кровянистые выделения после осмотра гинекологом или половых актов. Во влагалищном мазке иногда определяется повышенное содержание лейкоцитов в случае отсутствия признаков воспаления.
Многие женщины интересуются, при помощи каких методов можно диагностировать недуг и видно ли на УЗИ эрозию шейки матки. Дефект можно разглядеть во время визуального осмотра шейки матки. В качестве дифференциальной диагностики используют кольпоскопию, мазок на онкоцитологию и биопсию. В целом УЗИ при выявлении эрозии является лишь вспомогательным методом. Ультразвуковой датчик не улавливает такие патологические процессы, как эрозия, соответственно на УЗИ ее не видно.
Посредством ультразвукового исследования нельзя увидеть характерные изменения, которые происходят в слизистом слое. Доброкачественное образование можно разглядеть визуально и подтвердить при помощи цитологического обследования.
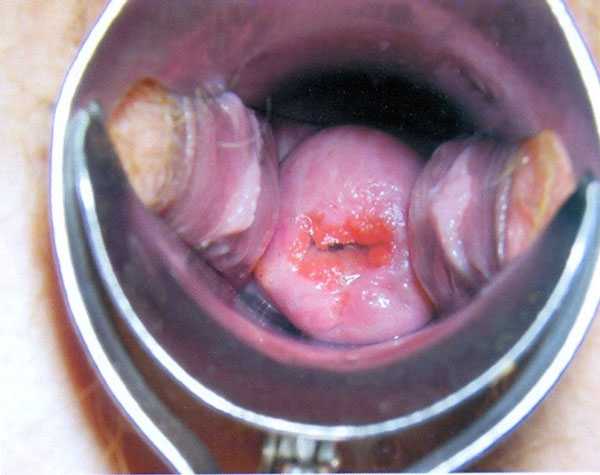
Несмотря на то что эктопию на УЗИ не видно, метод обладает диагностической ценностью. Специалисту видно общее состояние шейки матки. Он может разглядеть другие патологии и оценить следующие показатели маточной шейки и цервикального канала:
- длина;
- толщина;
- структура;
- проходимость;
- форма;
- консистенция;
- расположение.
По УЗИ видно есть ли опухоли, кисты и другие образования. Посредством ультразвукового исследования можно разглядеть общее состояние внутреннего зева. Благодаря УЗИ можно увидеть и оценить кровоток. Это связано с тем, что если видно изменение в кровотоке, врачи подозревают онкологию.
Нередко можно увидеть, что рак шейки матки маскируется под такой фоновый процесс, как эрозия. При помощи ультразвукового исследования видно, является ли образование злокачественной опухолью. Но видно это только при 2, 3 или 4 стадии рака. УЗИ позволяет увидеть и разглядеть изменения, которые характерны для опухоли. В процессе ультразвукового исследования видно злокачественное образование, которое можно разглядеть при диаметре от трёх миллиметров. Читайте также: Лекарства от эрозии шейки матки
УЗИ считается базовым и наиболее достоверным методом обследования. Его проведение рекомендуется всем женщинам, ведущим половую жизнь, не менее одного раза в год.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе