В моче у ребенка повышены бактерии
В моче у ребенка бактерии
Если анализы показывают повышенные бактерии в моче у ребенка, это является поводом посетить педиатра, так как это говорит о том, что в организме протекают воспалительные процессы, осложненные бактериальным присоединением. Случается так, что болезнь протекает без характерных симптомов, что более опасно и требует выбора специфической схемы лечения. Какие причины развития бактериурий у новорожденных и детей старшего возраста, какое лечение проводится и какие меры профилактики помогут предотвратить рецидив?
Что значит?
Если в анализе мочи у ребенка повышены показатели уровня лейкоцитов, эритроцитов и бактерий, это не является нормой и требует дополнительных диагностических мероприятий, чтобы определить первопричину воспаления. Если у ребенка нет проблем со здоровьем и в его организме не протекает никаких скрытых воспалений, значит, моча не должна содержать патологических включений, иметь нехарактерный оттенок и запах. Диагноз бактериурия ставится в том случае, когда количество патогена превышает 100 шт/мл.
Симптомы проявления
Если в моче у детей много бактерий, проявляется такая симптоматика:
- болезненность, жжение и рези в области половых органов;
- частые позывы к мочеиспусканию;
- потемнение мочи и образование осадка;
- маленький объем мочи;
- температура тела повышена, беспокоит лихорадка, озноб;
- ухудшение общего самочувствия, головные боли и другие признаки интоксикации.
Отсутствие патогена в моче и наличие в посеве
Такая ситуация имеет место, так как при бакпосеве врач получает уточненную картину данных, а при анализу мочи результаты будут показывать лишь отклонение от нормы. При бакпосеве образец мочи помещают в питательную среду, благоприятную для размножения уже имеющихся в урине микроорганизмов. А при общем анализе мочи лаборант просто сможет не увидеть микроорганизмов в капле образца.
Если в 1 мл мочи обнаружено микробов более 100−105 единиц, это означает, что в организме протекает воспалительное заболевание, которое нужно срочно выявить и приступать к терапии.
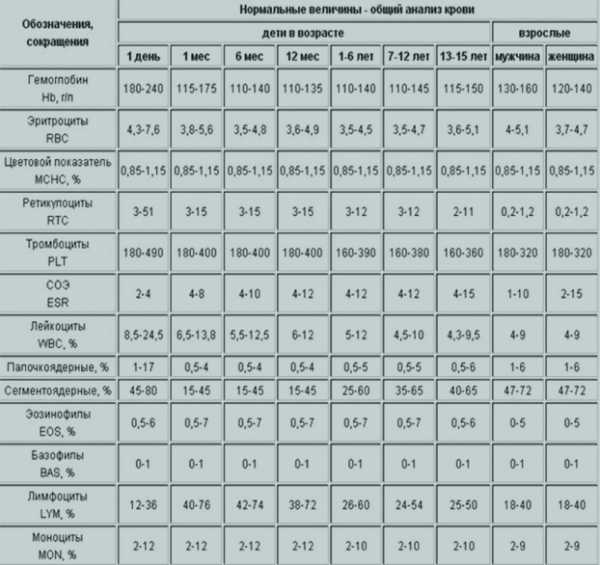
Норма показателей бактерий в моче у ребенка
У здорового малыша при мочеиспускании всегда можно определить единичные включения бактерий. Это незначительное количество попадает в урину из мочепротоков и внешних половых органов, особенно у девочки. Такие явления являются нормой и не должны вызывать беспокойства. Но в случае, когда бактерий в моче у ребенка больше нормальных значений и повторные анализы тоже показывают отклонение от нормы, это означает, что присоединилось воспалительное осложнение, которое может поражать почки и другие органы мочеполовой системы.
У грудничка до 12 месяцев
Важно знать о том, что у грудничка до года бактерий в моче значительно меньше, чем у старших детей. До 6 лет при нормальном здоровье проявление бактериурии нехарактерно, однако, когда такое явление возникает, значит, в организме развивается заболевание. Но стоит знать о том, что анализы мочи у грудничков могут показывать отклонение от нормы и это совершенно не значит, что кроха болеет. Все дело в том, что у грудных детей крайне затруднительно собрать мочу, соблюдая все правила стерильности, поэтому при получении результатов врач может увидеть превышение нормальных показателей.
Чтобы данные были максимально правдивыми, мамам советуют покупать в аптеку специальные приспособления — мочеприемники, которые облегчат процедуру и помогут получить образец без лишних включений. Другим моментом в определении заболевания является то, что у новорожденного симптоматика бактериурии совпадает с другими заболеваниями, поэтому при плохом самочувствии и подозрении на болезнь малыша врач в обязательном порядке отправляет кроху на общий анализ крови и мочи.
У детей от года
Повышенный уровень патогена в моче свидетельствует о протекании в организме воспалительного заболевания, осложненного бактериальной инфекцией. У ребенка после года бактериурия — это нетипичное состояние и если диагноз подтверждается, значит, ребенок болен. В более старшем возрасте детки могут сказать родителям о дискомфорте и болях, которые их беспокоят, пожаловаться на недомогание и проблемы с мочеиспусканием.
Если малыш жалуется на проблемы со здоровьем или грудной ребенок ведет себя неестественно, при этом присутствуют характерные симптомы, ни в коем случае нельзя заниматься самолечением и пытаться снять симптоматику. Это вызовет осложнения и проблемы с постановкой правильного диагноза.
Причины проявления
Если у ребенка диагностирована бактериурия, то такие показатели значат, что воспалением поражены органы мочевыделительной системы, при этом возникают цистит, уретрит, при осложнении на почки — пиелонефрит. К такому состоянию приводят слабый иммунитет ребенка, частые простудные заболевания, переохлаждение, неправильное питание, несоблюдение правил личной гигиены. Родителям нужно строго следить за тем, в каких условиях растет их ребенок, так как именно от этого зависит состояние здоровья их чада. Другой причиной, по которой у грудного ребенка или ребенка постарше обнаружены бактерии в моче, является некачественно собранный материал. Чтобы избежать неточностей, врач потребует сдать повторный анализ мочи и бакпосев. Бывает так, что результаты не подтверждаются и ребенок абсолютно здоров.
Что предпринять?
Когда картина бакпосева плохая и показывает наличие бактериурии, врач направляет кроху на более детальное обследование с применением инструментальных методов. Это УЗИ почек, которое покажет размер органа, есть ли там воспалительные очаги, их место локализации. Также рекомендуется сдать анализ мочи по Нечипоренко, который даст врачу более развернутую картину состояния здоровья малыша, что важно для выбора дальнейшей схемы лечения.
Лечение первопричины
Когда врач получит результаты анализов и выявит первоисточник воспаления, будет назначена соответствующая терапия, направленная на борьбу с инфекцией, плюс вспомогательная терапия. Если выявлен конкретный возбудитель, врач назначает антибиотик узконаправленного спектра действия, который в кратчайшие сроки устранит патогенную микрофлору. При сильных болях и жжении назначается обезболивающее, а для нормализации работы почек показано применять уросептики. При лечении важно соблюдать постельный режим, постоянно быть в тепле, пить побольше жидкости. Также показана и щадящая диета, которая исключает острые и жирные продукты, фастфуд, сладости, шоколад.
Профилактика
Если у ребенка были проблемы со здоровьем мочеполовой системы, важно проводить профилактические мероприятия, которые не дадут болезни рецидивировать. В первую очередь важно поддерживать иммунную систему крохи на высоком уровне. Для этого нужно правильно питаться, пить витамины по рекомендации врача, заниматься легкими физическими упражнениями, закаляться. Важно соблюдать правила личной гигиены, регулярно менять белье, тепло одеваться. Также нужно постоянно следить за здоровьем малыша, регулярно посещать педиатра, сдавать анализы, при проявлении симптоматики, характерной воспалению органов мочеполовой системы, немедленно обращаться за медицинской помощью и не заниматься самолечением.
Бактерии в моче у детей - Все про почки
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день...
Читать далее »
Лейкоциты в моче у ребенка, если они значительно повышены, должны насторожить заботливых родителей. Это один из симптомов воспаления в мочевыводящей системе, особенно если параллельно обнаруживаются и бактерии в моче. Еще одним распространенным фактором развития лейкоцитурии является неверный сбора материала для анализа. Разберемся в истинных и ложных причинах повышения уровня лейкоцитов в моче, необходимом дополнительном обследовании и вариантах лечения.
Методы анализа
Лейкоцитурия у детей обнаруживается после общего анализа мочи, который выполняется планово согласно возрасту ребенка или назначается при появлении признаков болезни. Если данные анализа неудовлетворительны, стоит обратиться к врачу.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В первый раз доктор назначит повторное контрольное исследование и дополнительные методы диагностики. Для подтверждения истинной лейкоцитурии необходимы
- повторный общий анализ мочи;
- сбор мочи по Нечипоренко;
- проба Амбурже;
- анализ на «живые» лейкоциты;
- проба Аддис-Каковского.
Перед повторным общим анализом необходимо учесть все правила сбора мочи.
- Заранее подготавливают стерильную тару (аптечный контейнер).
- Утром перед первым мочеиспусканием подмывают ребенка (для девочки движения должны быть направлены спереди назад, для мальчика – в любую сторону).
- Собрать “среднюю” мочу в контейнер и плотно закрутить крышку.
- Хранить собранный материал можно в холодильнике, но не более 2 часов.
Для младенца используют стерильные мочеприемники. Их наклеивают на чистую и сухую кожу промежности, вокруг мочеиспускательного канала.
В рамках дополнительной диагностики исследуют количество лейкоцитов, эритроцитов – красных кровяных телец и цилиндров – “слепков” соединений, находящихся в почках. Эти методы точны и специфичны для воспалительных заболеваний мочевыводящей системы.
Проба по Нечипоренко
Сбор материала по Нечипоренко отличается тем, что в контейнер берется только средняя порция мочи. Для анализа необходимо не менее 10 мл. В лаборатории высчитывают количество форменных элементов в 1 мл мочи.
Анализ по Амбурже
В анализе по Амбурже определяют форменные элементы, выделяемые с мочой за 1 мин. Для этого метода первое мочеиспускание (время которого фиксируется) проводится в горшок, подгузник или унитаз. Через 3 часа ребенок снова мочится, но уже в подготовленный контейнер. В лабораторию доставляется весь объем выделенной мочи.
Исследование по Аддис-Каковскому
При исследовании по методике Аддис-Каковского количество лейкоцитов определяют в моче, собранной за сутки. Накануне анализа ребенка кормят белковой пищей и не дают пить много жидкости. Собирают материал в течение 12 часов, а лаборанты делают пересчет на 24 часа.
При пиелонефрите активные или «живые» лейкоциты непрерывно выделяются из воспаленной почки. Но при понижении плотности мочи они превращаются в специфические клетки, незаметные для стандартных методов диагностики лейкоцитурии.
Чтобы выявить такие лейкоциты, в мочевой осадок добавляют дистиллированную воду и специальный краситель. Клетки впитывают жидкость, набухают и становятся видны. При воспалении в чашечно-лоханочной системе количество таких клеток значительно увеличивается относительно общего числа лейкоцитов.
Норма лейкоцитов
Норма лейкоцитов в моче у ребенка имеет гендерные различия при общем анализе. У девочки допустимое количество белых кровяных телец – до 10 в поле зрения, а у мальчика до 7 единиц. Эти различия возникают из анатомо-физиологических особенностей строения мочевыводящей системы у детей разного пола. У девочки уретра широкая и короткая, рядом с мочеиспускательным каналом располагается вход во влагалище и анальное отверстие.
Для других методов нормативные показатели по лейкоцитам такие:
- менее 2000 в 1 мл (по Нечипоренко);
- менее 2000 за сутки (по Аддису-Каковскому);
- менее 2000 за минуту (по Амбурже);
- не более 10% активных лейкоцитов к общему числу.
Когда в осадке обнаруживается от 10 до 50 лейкоцитов, это считается умеренным их повышением (лейкоцитоз).
Если более 60, то состояние обозначают как гной в моче (пиурия).
Если, помимо лейкоцитов, обнаруживаются бактерии в моче, необходимо провести бактериологический посев на питательную среду с определением чувствительности флоры к антибиотикам. Для подтверждения диагноза назначают клинический анализ крови, мазок из влагалища (у девочек), УЗИ, рентгенологическое обследование, КТ и МРТ.
Причины повышения лейкоцитов
Причины, по которым могут быть повышены лейкоциты в моче у ребенка, условно делятся на инфекционные и неинфекционные. К первым относят такие заболевания:
- пиелонефриты;
- постстрептококковый гломерулонефрит;
- туберкулез;
- инфекции мочевыделительной системы (при неуточненной локализации);
- цистит;
- уретрит;
- вульвовагинит у девочек;
- баланопостит у мальчиков.
Вторая группа – это причины, связанные с неинфекционным повреждением почек:
- врожденные аномалии строения почек (удвоение, подковообразная, пиелоэктазия);
- мегауретер;
- перегибы мочевого пузыря;
- амилоидоз;
- травма почек и мочевыводящих путей;
- мочекаменная болезнь;
- пузырно-мочеточниковый рефлюкс (обратный заброс мочи).
У месячного ребенка из-за неверного ухода появляются опрелости. Воспалительные изменения в области промежности под подгузником могут стать источником инфекции и причиной того, что в моче повышены лейкоциты.
У грудничка, находящегося на искусственном вскармливании, общий и местный иммунитет снижен из-за того, что материнские антитела и защитные факторы не попадают в организм ребенка. Иммунологический дефицит обуславливает высокую частоту ИМВС (инфекций мочевыделительной системы) в этой группе младенцев.
Симптомы
Повышение лейкоцитов у ребенка сопровождается такими симптомами:
- учащенное мочеиспускание;
- повышение температуры тела;
- помутнение мочи;
- беспокойство и плач перед мочеиспусканием из-за болезненности;
- боли в животе и пояснице;
- изменение цвета мочи, ее неприятный запах.
Бывает, у детей до года без видимой причины повышается температура тела. Это списывается на прорезывание зубов, но часто анализ мочи в этот период выявляет, что лейкоциты в моче у грудничка повышены. Скрытое течение инфекции мочевыводящей системы объясняет лихорадку у малыша первого года жизни.
Лечение
Само по себе повышение лейкоцитов в осадке мочи не лечится. Первоначально необходимо установить причину патологических изменений и подтвердить предполагаемый диагноз. Если лейкоцитурия обусловлена заболеваниями половых органов, опрелостями, воспалением анального отверстия, то соответствующую терапию назначает профильный специалист (гинеколог, уролог, проктолог).
Если же причина патологического симптома лежит в воспалении органов мочевыводящей системы, то назначаются препараты следующих групп:
- антибиотики широкого спектра, если обнаружены бактерии в моче (Флемоклав, Супракс, Цефтриаксон);
- пробиотики для поддержания микрофлоры кишечника (Линекс, Бификол, Аципол, Бифиформ Беби);
- уроантисептики (Фурагин, Фурамаг, Фуродонин);
- жаропонижающие (Нурофен, Панадол, Цефекон);
- спазмолитики для облегчения боли (Но-шпа, Папаверин);
- растительные препараты (Канефрон, Фитолизин, мочегонный сбор).
Кроме применения лекарственных средств, важно соблюдать питьевой режим, следить, чтобы ребенок своевременно опорожнял мочевой пузырь. Критерием выздоровления является понижение концентрации лейкоцитов до нормы.
Лейкоцитурия у грудничка и ребенка старшего возраста – прямое показание к консультации у педиатра. Врач установит причины этого состояния, назначит дополнительное обследование и необходимое лечение.
Следы крови в моче у ребенка

При наличии красных кровяных телец в урине диагностируют гематурию. Кровь в моче у ребенка, розовые вкрапления на памперсе вызывают серьезную тревогу у родителей.
- В каких случаях кровь в урине считается нормой?
- Причины
- У новорожденных
- У грудничка
- У подростков
- Классификация причин
- Ошибочные анализы
- Гематурия при патологиях
- Симптомы гематурии
- Диагностика
- Вид эритроцитов
- Лечение
Не всегда появление эритроцитов в моче можно увидеть визуально. При небольшой концентрации диагностируют микрогематурию только по результатам лабораторных исследований. При наличии кровяных телец требуется сдать дополнительные анализы, для выяснения причин таких изменений в детском организме.
Кровь в моче не всегда свидетельствует о наличии заболеваний. Причиной может стать физиологический процесс, например, сильные нагрузки при занятиях спортом.
В каких случаях кровь в урине считается нормой?

Уровень содержания красных кровяных телец в моче различный для каждого возраста и пола.
После рождения ребенка происходит перестройка организма и адаптация к новым условиям. При этом уничтожаются накопленные во время дородового развития эритроциты и образуются другие. При таком процессе возможно появление красных кровяных телец в количестве до 7 клеток в поле зрения. Как долго будет длиться этот процесс, зависит от иммунитета ребенка.
Учитывая недоразвитость парного органа у детей младше двух лет, возможно появление красных телец в моче по причине недостаточной фильтрации. В таком случае наличие эритроцитов до 5 клеток в поле зрения является нормой.
У детей старше двух лет, если в анамнезе нет заболеваний мочевыделительной системы, содержание в урине эритроцитов должно быть следующим:

- для мальчиков до 1;
- для девочек до 3.
Увеличенная концентрация свидетельствует об отклонении от нормы.
Появление крови в моче ребенка считается безопасным в таких случаях:
- после использования катетера в мочеиспускательном канале, возможны кровянистые выделения спустя 2–3 дня;
- когда ребенок перед сдачей анализа испытывал тяжелые физические нагрузки;
- при использовании в целях диагностики заболевания эндоскопа возможно присутствие кровяных вкраплений в моче на протяжении двух дней;
- после удаления или дробления камней.
Причины
При отсутствии патологий гематурия у детей развивается в результате неприспособленности организма к окружающим факторам и нагрузкам. Зачастую дети с кровью в моче нуждаются в укрепляющей терапии.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения почек наши читатели успешно используют Ренон Дуо. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Причины развития гематурии:
- продолжительное нахождение на солнце в жаркое время года;
- посещение бани;
- употребление острых продуктов и специй;
- чрезмерный прием в пищу цитрусовых и шоколада;
- слишком тяжелая физическая нагрузка;
- перенесенные стрессы;
- реакция организма на прием медикаментозных препаратов.
У новорожденных

Если изменение цвета мочи произошло у младенца в первые дни жизни, не стоит паниковать. Скорее всего, это физиологический процесс – мочекислый инфаркт, который, несмотря на серьезность названия, не является заболеванием и не требует лечения.
Но присутствие крови в моче у новорожденного может быть следствием инфицирования путей, аномалий развития, травмирования в процессе родоразрешения. Поэтому образование крови в моче у малыша требует сдачи анализов и дополнительного обследования.
У грудничка
Развитие гематурии у детей до года чаще всего является следствием хрупкости сосудов. Может возникнуть при сильном простудном заболевании, в результате непомерной для малыша нагрузке. Кровь в моче может появиться при несоблюдении гигиены, что способствует развитию инфекционных процессов. Возможно появление эритроцитов в моче и при наличии врожденных патологий у ребенка.

У подростков
У детей старшего возраста причиной развития гематурии становятся заболевания органов мочевыводящей системы воспалительного характера. При этом вместе с кровью возможно отхождение слизи и гноя. Образование кровяных примесей может быть следствием МКБ, конкремент идет по мочевыводящим протокам, повреждая их.
Классификация причин
Провоцирующие факторы появления крови в моче разделяют следующим образом:
- Преренальные – интоксикации, сепсис, инфекции.
- Ренальные – болезни, поражающие почки.
- Постренальные – патологии нижних органов мочевыводящей системы.
Ошибочные анализы
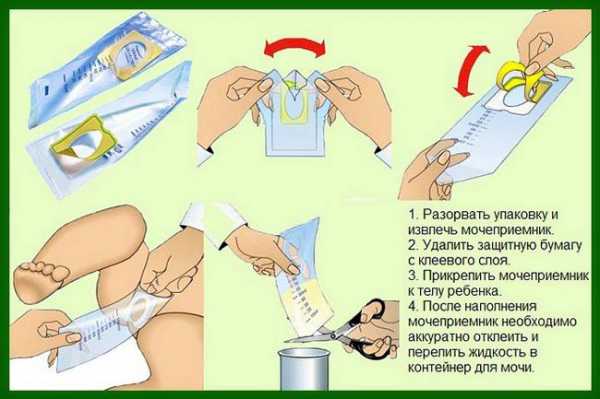
Очень важно правильно собирать мочу для исследования. Если не соблюдать гигиену перед сдачей биологической жидкости, результат может быть ложным. При наличии воспалительного процесса в кишечнике, содержащиеся эритроциты попадают в емкость для сбора урины.
Девочкам нельзя сдавать мочу перед началом менструации и спустя неделю после окончания. Появиться кровянистые тельца могут при гормональных нарушениях, а также при патологиях придатков.
Гематурия при патологиях
Следы крови в моче у ребенка могут стать результатом травмирования. При падении, ударах в область живота, ушибах поясницы, при спортивных травмах происходит нарушение кровотока в паренхиме, что приводит к макрогематурии. При разрыве почек и мочеточников идет обильное внутреннее кровотечение, требующее немедленной госпитализации.
Гематурия у детей чаще всего развивается в результате нарушений работы органов мочевыделения:

- Воспалительные. Заболевания лоханок, паренхимы, цистит и уретрит.
- Невоспалительные. МКБ, онкология, аномалии развития, гидронефроз.
У детей кровь в моче может быть следствием заболеваний:
- инфекционных (грипп, менингит, скарлатина, тиф);
- образований нагноений при флегмоне;
- пневмонии и сепсиса;
- врожденных патологий, связанных с нарушением кроветворной функции, видоизменением кровяных телец, недостаточной свертываемости, гемофилии;
- пороках сердца.
Симптомы гематурии
Помимо окрашивания мочи при патологических процессах в органах мочевыводящей системы могут проявляться и другие признаки.
При гломерулонефрите происходит резкое снижение объема выделяемой урины, присутствуют и такие симптомы:
- недомогание;
- головная боль;
- увеличение температуры тела;
- наличие слизи и примесей в моче;
- отечность лица.
При пиелонефрите присутствуют следующие проявления:
- боли в пояснице;
- перепады температуры, сопровождающиеся ознобом;
- наличие слизи и гноя в моче;
- рези при деуринизации;
- внезапное недержание урины;
- частые позывы к опорожнению мочевого пузыря.
Циститы чаще всего возникают у девочек, характеризующиеся такими симптомами:
- при опорожнении пузыря постоянная боль;
- отхождение урины со слизью и гноем;
- недомогание;
- дискомфорт в области лобка;
- недержание.

МКБ встречается у детей довольно редко. В таком возрасте чаще бывает нарушение обменных процессов, что приводит к высокому содержанию солей, что в будущем может спровоцировать формирование конкрементов.
Диагностика
При появлении эритроцитов в моче у детей в первую очередь нужно сдать анализ крови. Относительно дополнительных методов, которые возможно потребуется пройти платно, сообщит лечащий врач. Могут понадобиться такие исследования:
- анализ крови (общий, клинический, по методу Нечипоренко и Амбурже);
- установление показателя свертываемости;
- тесты относительно содержания азотистых веществ;
- ультразвуковое исследование мочеполовой системы и органов брюшной полости;
- КТ;
- экскреторная уропиелография.
Вид эритроцитов
Не только количественный уровень позволяет установить степень развития гематурии, вид красных кровяных телец указывает на причину появления крови в моче.
При наличии эритроцитов стандартного строения возможно присутствие воспаления нижних органов мочевыводящей системы. Если идет кровь в конце мочеиспускания, это свидетельствует о повреждении шейки мочевика, развития опухоли в нем, у мальчиков – воспаление канала уретры.
При видоизменении красных кровяных телец возможны заболевания застойного характера, что часто встречается при развитии МКБ. Это происходит в результате задержки мочи при перекрывании конкрементом мочевыводящих путей, при этом тельца изменяют форму, преобразуется в кольца.
Для установления причины гематурии у детей требуется обследование гинеколога и уролога.
Лечение
Терапия гематурии осуществляется после диагностики и зависит от вида заболевания:
- при травмировании может потребоваться оперативное вмешательство;
- если установлен гломерулонефрит, необходима специальная диета и прием медикаментозных средств (гормональных и цитостатиков);
- при наличии цистита или пиелонефрита для лечения используются антибиотики;
- если туберкулез является причиной развития гематурии — требуется госпитализацмя в специализированном диспансере.
Заболевания онкологической природы у малышей встречаются редко, чаще такие процессы диагностируют у пожилых людей. В качестве симптоматической терапии применяют гемостатические средства.
При своевременном выявлении патологий и комплексном лечении можно избавиться от заболевания и такого проявления, как кровь в моче.
Ураты в моче в повышенном количестве: причины, симптомы, методы лечения
Ураты в моче – это соли натрия и калия, которые выпали в осадок.
В основном, появление этих солей в моче происходит вследствие нарушений в питании.
Причины повышения нормы солей уратов в моче
Причины образования уратов бывают следующие:
- Особенности питания;
- Ухудшение кровоснабжения почки;
- При снижении объема жидкости в организме;
- Прием лекарственных средств;
- Инфекция мочевой системы;
- Подагра;
- Отдельные виды лейкозов.
Допустимая норма уратов
В идеале кристаллов уратов в мочене должно быть. Но допустимым у взрослых является одноразовое повышение их до двух плюсов в анализе мочи.
У детей в моче нередко можно найти кристаллы солей. Это связано с питанием малыша и малой способностью почек растворять большое количество солей. Наличие в анализе до двух плюсов является допустимым.
Какие симптомы свидетельствуют об уратурии?
Взрослые не ощущают никаких симптомов при уратах в моче: эти соли выявляются при анализе.
Любые признаки появляются лишь тогда, когда из-за большого количества мочевой кислоты на фоне малой скорости выделения мочи и нарушения баланса в кислую сторону, усугубленное нерациональным питанием, образом жизни, приемом обезболивающих, нехваткой витаминов группы В, в почках появляются уратные конкременты или инфекция.
В таких ситуациях появляются следующие симптомы:
- Повышение давления;
- Высокая температура;

- Кровь в урине;
- Боль в пояснице или животе;
- Болезненное, частое опорожнение пузыря;
- Слабость;
- Тошнота и рвота.
У детей проявляется так:
- Малыш гиперактивный, подвижный;
- Нарушения сна;
- Часто просыпается, просится на руки;
- Развивается быстрее сверстников.
Если на эти проявления камней в почках не обратить внимания и не пройти лечение, то у малыша:
- В суставах и под кожей начинают скапливаться кристаллы мочевой кислоты;
- Могут быть астматические приступы;
- Может быть рвота с утра;
- Запоры;
- Появляются красные пятна на коже.
Уратурия у беременных женщин
Ураты в моче при беременности появляются достаточно часто. В первые три месяца – это из-за обезвоживания или из-за рвоты при токсикозе.
Но если были выявлены ураты в большом количестве, это может быть по таким причинам:
- Малое объем потребляемой жидкости;
- Употребление больших доз мяса, томатов, острой и копченой еды, шоколада;
- Инфекция мочевых органов.
Если же, кроме уратов, в урине иных отклонений нет, следует придерживаться диеты и пересдать анализ через 2 недели.
Если же в этот период продолжается тошнота и рвота, стоит пролечить этот токсикоз в больнице, чтобы облегчить участь почкам.
Почему ураты могут возникнуть в детской моче?
Ураты в моче у ребенка редко указывают на подагру, лейкоз. Неправильное питание малыша на фоне того, что выделительная система малыша еще не сформирована, часто вызывает осаждение именно мочевой кислоты.
Обратите внимание, были ли такие события перед сдачей анализа:
- Болезнь с подъемом температуры;
- Понос;
- Рвота;
- Прием антибиотиков или жаропонижающих;
- Потребление большого количества мяса, рыбы, мясных бульонов, съел много сыра, выпил много сока из помидоров, черного чая;
- Малыш ест много шоколада;
- Мог перегреться;
- Абсолютно отказывался от еды.
 Если были какие-либо из перечисленных событий, не стоит тревожиться. Следует изменить питание и пересдать анализ, сделать узи почек и, если требуется, компьютерную томографию.
Если были какие-либо из перечисленных событий, не стоит тревожиться. Следует изменить питание и пересдать анализ, сделать узи почек и, если требуется, компьютерную томографию.
В отдельных случаях ураты в огромном количестве выявляются при дисбактериозе, глистах, но могут также указывать на развитие подагры или уратных конкрементов в почках.
Особенно внимательными надо быть родителям детей, у которых в семье были такие болезни:
- Подагра;
- Болезни опорной системы;
- Ожирение;
- Сахарный диабет;
- Нарушения сосудов.
В этой ситуации ребенку требуется посетить нефролога. Последующее лечение и обследование назначает именно этот доктор.
Что такое аморфные ураты и почему они возникают?
Аморфные ураты в моче — мочекислые соли, окрашивают осадок в коричнево-розовый цвет. В норме они  единичны.
единичны.
В больших количествах наблюдаются в урине при
- гломерулонефрите,
- хронической недостаточности почек,
- застойной почке,
- лихорадке.
Лечение болезни
Основное лечение уратов в моче – диетотерапия.
Но существует и лекарственное лечение этой проблемы. Начинать его нужно, когда в почках уже выявлены конкременты:
- Блемарен. Подщелачивает мочу, из-за чего мочевой кислоте легче в ней раствориться и выйти с уриной. Это средство помогает, если в моче выявлены ураты и оксалаты. Нельзя употреблять при фосфатных конкрементах.
- Аллопуринол. Влияет на фермент при превращении мочевой кислоты, в результате чего ее количество уменьшается, а также распадаются имеющиеся отложения уратов в тканях и почках;
- Аспаркам. Калиево-магниевое средство благоприятствует выведению солей уратов и оксалатов. Это препарат можно давать детям с грудного возраста, если придерживаться правильной дозировки. Противопоказание — фосфатные конкременты;
- Канефрон , Фитолизин, Уролесан не растворяют конкременты, но благотворно влияют на отток мочи, выводя соли;
- Полезным будет прием травы пол-палы, она имеет мягкое мочегонное действие, не причиняя организму вреда.
При неэффективности осуществляется удаление камней в почках:
- дистанционное,
- контактное,
- эндоскопическое,
- ударно-волновое.
Для этого используют ультразвук или лазер.
Диета при уратурии
Диета при уратах в моче назначается следующая:
- Калорийность пищи увеличивается до 2800 ккал/сутки;
- Белков нужно 80 г, жиров – 90 г, углеводов – 400 г.
Исключить полностью:
- Воду из бутылок с высоким содержанием кальция;
- Жирное мясо и рыбу;
- Алкоголь;
- Консервы;
- Бульоны;
- Жир, смалец;
- Субпродукты;
- Шоколад;

- Какао.
- Ограничить:
- Рыбу нежирных сортов;
- Хлеб;
- Специи;
- Острое;
- Капусту;
- Шпинат;
- Лук;
- Бобовые;
- Соль.
Можно употреблять в пищу:
- Сладости;
- Фрукты;
- Орехи;
- Продукты из молока;
- Яйца;
- Баклажаны;
- Картофель;
- Цитрусовые;
- Продукты с витамином В: сладкий перец, хлеб из ржи, крупы, макароны;
- Тыкву, огурцы, арбузы;
- Яблоки, курагу, грушу, виноград.
При этом жидкости нужно выпивать 2 л в сутки, а в жаркий период существенно увеличивать это количество.
Ураты в урине – это проявления несбалансированного питания с перегибом в сторону мяса и уменьшением овощей. Это состояние требует изменения диеты.
Если это проигнорировать, не поменять питание и образ жизни, можно нажить осложнения в виде мочекаменной болезни или подагры.
Видео: Современные методы лечения мочекаменной болезни
Что делать при обнаружении бактерий и повышенного уровня лейкоцитов в моче у ребенка?
Лейкоциты и бактерии в моче у ребенка указывают на наличие инфекционного процесса в мочевыделительной системе. Не забывайте, что для выявления отклонений необходимо правильно сдавать анализы. Если вы случайно использовали не стерильную емкость, при диагностике будут выявлены бактерии, которые на самом деле не содержатся в организме. В некоторых случаях приходится несколько раз сдавать анализы, чтобы исключить вероятность постановки ошибочного диагноза.
Механизм появления нарушений
Моча здорового человека может быть практически стерильной, однако при передвижении по органам выделения возможно присоединение небольшого количества инфекции, что является вариантом нормы. В этом случае не стоит волноваться, так как грудной ребенок не может пострадать от небольшого количества бактерий и лейкоцитов в моче.

Наличие посторонних микроорганизмов в моче указывает на возникновение бактериурии. Данное отклонение подразделяется на два вида:
- Истинная бактериурия, при которой опасные микроорганизмы активно размножаются, используя мочу как питательную среду.
- Ложная, при которой инфекция находится в моче, так как попадает в нее из очагов инфекции, расположенных в любых отделах организма. Данное заболевание представляет опасность для беременных женщин, пострадать от этого может и новорожденный ребенок.
Как бактерии попадают в мочевыделительную систему?
Бактерии оказываются в моче по физиологическому восходящему и нисходящему пути. Также есть вероятность их попадания в органы выделения при распространении по лимфотоку, а также гематогенным образом.
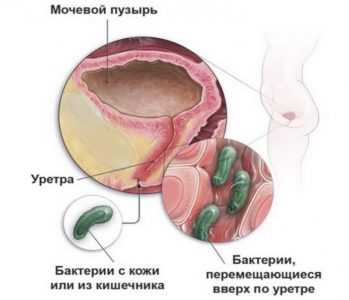
По причине физиологических особенностей восходящая инфекция поражает в первую очередь людей женского пола. Особую опасность данное отклонение имеет при беременности. Бактерии попадают в мочеиспускательный канал, вызывая дальнейшие нарушения. Присоединение инфекции возможно при хирургических вмешательствах, постановке катетера, уретроскопии и других процедурах.
Инфекция распространяется по нисходящему пути в большинстве случаев из-за того, что оказывается недостаточное лечение болезней почек. Любые очаги воспаления способны стать причиной попадания инфекции в том числе и в область мочевыделительной системы по лимфе. Также бактерии распространяются по кровотоку, поражая мочеполовые органы.
Факторы риска
Дети страдают бактериурией при наличии таких предрасполагающих факторов:
- Резкое снижение иммунитета, что часто проявляется при сильных заболеваниях.
- Наличие отклонений в половой системе, а также период реабилитации после аналогичных болезней, поражающих мочевыводящие протоки.
- Недостаточная гигиена, отказ от осуществления надлежащего ухода за детьми.
- Острые или хронические нарушения мочеполовой системы, различные отклонения в организме, включая сахарный диабет.

Чтобы выявить определенные заболевания, осуществить грамотное лечение, выполняют бактериологический посев. С его помощью можно определить конкретный вид микроорганизмов, а также определить возможность взаимодействия с различными антибиотиками, устойчивость к конкретным препаратам.
Бактериурия при беременности
Если беременная страдает данным заболеванием, есть риск передачи инфекции ребенку. Этот опасный процесс можно купировать, если своевременно выявить и вылечить заболевание. В некоторых случаях при беременности бактериурией страдают потому, что приобрели данное заболевание еще до зачатия плода. Иногда бактерии в моче обнаруживаются уже в процессе прохождения беременности.
На появление заболевания влияют такие факторы:
- Непрерывное увеличение матки, что является нормой для беременных женщин. В результате происходит сдавливание почек другими органами, что негативно сказывается на их функционировании.
- При беременности организм адаптируется к вынашиванию плода, что может негативно сказаться на состоянии здоровья будущей матери. Вероятно образование застойных явлений в мочевом пузыре, из-за чего микроорганизмы плодятся намного быстрее, чем в обычном состоянии.
- Сильные гормональные перестройки негативно сказываются на состоянии иммунной системы, из-за чего повышается риск увеличения числа бактерий в моче.
Если в анализах подтверждено повышение количества бактерий и лейкоцитов в моче, необходимо своевременно начать лечение. Особенно опасны при беременности различные инфекционные заболевания, включая пиелонефрит, так как они могут спровоцировать преждевременное наступление родов и появление врожденной инфекции у младенца.
Проявления у детей
Когда взрослые сталкиваются с отклонениями в анализах у детей, они точно не знают, что это значит. Не забывайте, что по причине постоянного ухода и отсутствия половых контактов бактерии в моче у грудничка встречаются крайне редко. Это касается детей, не достигших возраста 6 лет.
Бактериурия проявляется при следующих обстоятельствах:
- Недостаточная гигиена.
- Травмирование половых или прилегающих к ним органов.
- Попадание ребенка на общественный пляж, водоемы, частые походы в бассейн.
У школьников бактериурия встречается довольно редко, однако с подросткового возраста необходимо тщательно следить за состоянием здоровья. В результате раннего начала половой жизни, при ношении недостаточно теплой одежды возможно формирование хронических инфекционных процессов в мочеполовой системе. В случае переохлаждения в области внизу живота повышается риск появления бактерий и лейкоцитов в моче.
Часто у детей бактериурия протекает без появления ярких признаков. Обратите внимание, если ребенок хотя бы раз пожаловался на неприятные ощущения внизу живота, затрудненное мочеиспускание. В некоторых случаях при диагностике не выявляется значительного количества бактерий в моче, однако присутствуют лейкоциты. Также особое внимание необходимо уделить наличию примесей. Чтобы избавиться от заболевания, следует обратиться в поликлинику.

Норма содержания лейкоцитов
Нормальные показатели определяются в зависимости от половой принадлежности, возраста, а также особенностей проведения конкретного анализа. Если выполняется общий анализ, то для женщин норма составляет 0-6 лейкоцитов, для людей мужского пола не более 3. В 1 мкл. мочи количество лейкоцитов не должно превышать 10.
В противном случае могут быть такие отклонения:
- Лейкоцитурия, проявляющаяся при небольшом несоответствии параметров норме.
- Пиурия, оказывающая негативное влияние на особенности оттенка и прозрачность мочи.
Для грудничков предназначено множество анализов, которые проводятся до достижения ребенком 1 года. Выявляется не только точное количество бактерий и лейкоцитов, но и других веществ. В результате можно очень быстро заметить любые отклонения в развитии структуры почек, других органов мочевыводящей системы.
Нормальные показатели определяются в следующих случаях:
- Белок, сахар и ацетон отсутствуют.
- Эритроциты в количестве до 5.
- Лейкоциты у мальчиков примерно 1-2, у девочек не более 5.
Норма содержания лейкоцитов в моче у детей младенческого возраста превышает данный показатель у взрослых. Если ребенку еще не исполнилось 1 года, нормальным считается уровень до 8. В дальнейшем это цифра снижается. Чтобы своевременно выявить опасные заболевания, следует проводить анализы на наличие бактерий и лейкоцитов в моче у ребенка, при необходимости применяя оптимальные лечебные меры.
Бактерии в моче у ребенка
Нередко поводом для волнения мамочек становится сдача анализов у ребенка. К их результатам стоит отнестись со всей серьёзностью. Необходимо помнить, что в здоровом состоянии в моче ребенка не должно содержаться бактерий, грибов и паразитов. Норма бактерий в моче у ребенка не более 105 на 1 мм мочи.
Что же делать, если в анализе мочи вашего малыша обнаружены бактерии? Такое состояние носит название бактериурия и может свидетельствовать об инфекции мочевыделительных органов (уретрит, цистит, пиелонефрит и другие).
Бактерии в моче - причины
1. Часто наличие бактерий в моче может объясняться неправильно собранными анализами. В таких случаях необходимо провести повторный анализ, чтобы убедится в его точности.
Сбор мочи должен проводиться только в стерилизованный сухой сосуд (баночку, специальный контейнер). Предварительно теплой кипяченой водой ополосните ребенку наружные половые органы (в направлении ануса) и вытрите чистой сухой салфеткой. Сбор утренней мочи (первое мочеиспускание после сна) проводится следующим образом: первая порция-в унитаз, вторая в чистый сосуд. Отнести анализ в лабораторию желательно в течение 2 часов после сбора.
2. Если анализы все же подтвердились, необходимо выяснить природу возникновения бактерий. Существует два основных пути попадания бактерий в детский организм:
- восходящий (инфекция проходит по мочевыводящим каналам вверх из нижних половых путей);
- нисходящий (микроорганизмы спускаются из верхних отделов мочевой системы).
Так, много бактерий могут попадать в мочу из толстого кишечника. Бактерии перемещаются из анального отверстия к мочеиспускательному каналу и, подымаясь выше до мочевого пузыря, распространяются дальше. Бактерии могут образоваться в моче и при инфекционном поражении почек.
3. Причиной могут стать и медицинские процедуры (нестерильные приборы, неправильная установка катетера).
4. Особенно внимательным надо быть родителям девочек, у них такая проблема может возникнуть из-за несоблюдения личной гигиены.
Бактерии в моче - симптомы
Обычно бактериурия сопровождается выраженными признаками, но иногда возможно и бессимптомное протекание болезни. Появление бактерий в моче у ребенка может сопровождаться частыми, а нередко и болезненными (колики, жжение) мочеиспусканиями с болью внизу живота и недержанием мочи. Иногда появляется резкий неприятный запах, примеси крови и слизи в моче. Цвет мочи мутнеет или приобретает беловатый оттенок.
Если помимо мочеиспускательных органов инфекция распространилась и на почки, повышается температура тела. Может появиться рвота, тошнота и боль в поясничной части спинки.
Ребенок становится раздражительным и капризным, падает аппетит. На половых органах могут появиться покраснения и зуд.
Чем опасны бактерии в моче?
В зависимости от результатов анализа (количества бактерий) и характера развития бактерий, у ребенка возможно развитие следующих заболеваний:
- пиелонефрит у детей (инфекционно-воспалительное заболевание почек, характеризующее поражение почечной лоханки);
- цистит (воспаление слизистой мочевого пузыря);
- асимптомная бактериурия (наличие и развитие бактерий в моче, но отсутствие при этом каких-либо симптомов и опознавательных признаков).
Бактерии в моче - лечение
Прежде всего, необходимо пройти детальное обследование для обнаружения характера и причины возникновения бактериурии. Также экспериментальным путем выявляется стойкость бактерий к тому или иному антибиотику.
Лечение направлено на устранение очага заболевания и на улучшение процесса мочеиспускания. Обычно назначаются антибиотики, нитрофураны и сульфаниламидные препараты.
Также улучшить состояние помогут отвары петрушки, листьев березы, плодов можжевельника и других трав.
Что бы предотвратить возникновение бактериурии обязательно необходимо соблюдать личную гигиену ребенка, а при любых подозрениях немедленно обращаться к врачу. Сдача анализов не просто прихоть врачей, а способ оградить ваше чадо от опасных заболеваний. Если при обследовании обнаружены сомнительные микроорганизмы, повторите анализ.
Статьи по теме:| Артериальное давление у детей Принято считать, что с проблемами с артериальным давлением сталкиваются в основном взрослые. Однако, это не так, и очень часто отклонения от норм встречаются и в детском возрасте. В нашей статье мы расскажем о средних показателях артериального давления у детей. | Дыхание - естественный процесс нашего организма, который мы практически не замечаем. Однако, иногда у детей можно заметить ускорение или замедление дыхательных движений. В нашей статье мы поговорим о нормах дыхания в детском возрасте. |
| Как собрать мочу у новорожденного? С появлением на свет ребенка у его родителей возникает масса вопросов по уходу. Так, одним из них становится сдача анализов в поликлинику, а именно анализ мочи. Как собрать мочу у младенца - узнаете из нашей статьи. | Медкомиссия в детский сад Перед первым посещением детского сада всем малышам без исключения необходимо пройти медкомиссию, чтобы получить справку и состоянии здоровья и результаты анализов. В нашей статье мы подробнее расскажем о том, каких специалистов придется посетить. |
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе