Узи тазобедренных суставов у грудничков норма углов таблица
Узи тазобедренных суставов у грудничков норма углов таблица
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей...
Читать далее »
Методика ультразвукового исследования является способом функционального исследования пациента и занимает одну из ведущих позиций в клинической медицине, благодаря точности получаемых данных. Особенно важен результат УЗИ тазобедренных суставов у взрослых и детей при заболеваниях соответствующего характера, а также для наблюдения за состоянием здоровья у новорожденных для выявления врожденных дисплазий, подвывихов и вывихов.
Показания к выполнению процедуры
Существует много заболеваний опорно-двигательного аппарата, при которых требуется выполнение УЗИ тазобедренного сустава, особенно, когда у врача возникают сомнения по поводу этиологии изменений.
К наиболее частым показаниям к выполнению ультразвукового исследования относятся:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
- синовиты, артриты;
- остеоартрозы, гемартрозы;
- некротические изменения бедренной головки;
- разрывы, ушибы, растяжения связок и сухожилий;
- опухолевидные образования, тендинит, бурситы;
- остеомиелиты и т.д.
Выполнение процедуры УЗИ в области тазобедренного сустава включено в стандартную клиническую диагностику, в том числе детское обследование для получения более точных сведений о развитии возможного патологического процесса.
Процедура выполнения ультразвукового исследования тазобедренного сустава характеризуется быстротой и простотой. Как правило, не требуется специальной подготовки, поэтому УЗИ можно выполнять сразу же, по мере того, как возникла такая необходимость. Скорость и результативность делает незаменимым такое обследование при неотложной диагностике экстренных состояний, которые представляют угрозу для жизни пациента.
До начала процедуры область осмотра смазывается специальным гелем, для того, чтобы лучше было звукопроведение и изображение, которое основано на отражении от тканей эхосигнала. За счет того, что ткани имеют различную плотность и звукопоглощение, изображение визуализируется и позволяет сделать определенное заключение о развитии патологии.
В зависимости от поставленной диагностической задачи УЗИ может выполняться в различных вариантах:
- Передний. Больного укладывают на спину с выпрямленными ногами, устанавливая датчик вдоль оси на бедренной кости. В этом положении хорошо просматривается бедренная головка, крыло кости таза, паховые лимфоузлы и ткани.
- Медиальный. Исходное положение лежа, с ногой, отведенной наружу и согнутой в области колена. В этом положении можно просмотреть состояние приводящих мышц и околосуставных связок.
- Задний. Пациента нужно уложить на бок, а колени подтянуть к животу. Такое положение позволяет более точно обследовать седалищный нерв и область ягодиц.
- Латеральный. В положении на боку бедро нужно повернуть внутрь, что позволяет более точно визуализировать состояние вертельной сумки.
Выбор способа обследования зависит от предварительного диагноза, а также от расположения пораженных областей.
Результаты исследования у взрослых
УЗИ тазобедренного сустава у взрослых позволяет оценить не только структурность тканей, но и их размер, форму, а также сосудистый кровоток. Результат исследования оценивает врач, занося в специальную карту.
Снимок УЗИ показывает следующие изменения:
- при артритах достаточно хорошо просматривается утолщенная капсула сустава;
- синовит и гемартроз выявляются на УЗИ в виде минимального скопления жидкости;
- протрузия и остеоартроз диагностируются неравномерностью хрящевых тканей и образованиями остеофитов;
- нарушение тканевой целостности указывает на внесуставное поражение (травмы и т.д.);
- на снимке четко определяются подвывихи и вывихи бедренной головки;
- обследование указывает на злокачественные новообразования и метастазирование;
- процедура позволяет выявить выпот в суставную полость, что проявляется увеличением расстояния между капсулой и бедренной костью;
- воспалительный процесс в синовиальных оболочках характеризуется утолщением суставной капсулы.
Нередко при УЗИ выявляются гематомы в ягодичной и бедренной областях, полученные в результате сильных ушибов, падений и травм, что позволяет определить дальнейшую тактику лечения с четким выявлением зоны патологических изменений.
Тем не менее, нужно учитывать, что существуют случаи, когда врач не может вынести заключительный вердикт на основании только УЗИ-диагностики. В этом случае требуется ряд дополнительных процедур, включая лабораторные анализы и забор материала на биопсию при подозрении на развитие злокачественных опухолей. Иногда назначается лучевое обследование с использованием контрастного вещества.
После заключительного диагноза врач, совместно с другими специалистами, имеющими непосредственное отношение к заболеванию, назначает адекватное лечение с помощью медикаментозной терапии или оперативного вмешательства. Достаточно часто проблема требует участия физиотерапии. При осложненном течении, а также при хронических процессах пациенту назначается постоянный прием медикаментозных препаратов для поддержания жизнедеятельности организма.
Показания к выполнению процедуры у детей
В первые несколько месяцев жизни малышу достаточно часто назначается ультразвуковое исследование для выявления патологии в тазобедренных суставах. В этом случае своевременно выполненная процедура позволяет предупредить осложнения и избежать хирургического вмешательства. Первое УЗИ тазобедренного сустава у детей проводится в 1 месяц, при плановом осмотре ортопеда.
Прямыми показаниями для того, чтобы ребенок был обследован с помощью УЗИ, являются:
- болезни матери, которые затрудняли движение ребенка (миомы, маточные спайки и т.д.);
- много- и маловодие в период беременности;
- ягодичное или тазовое предлежание;
- сильный токсикоз в первых 2 триместра беременности;
- преждевременные или быстрые роды;
- крупный размер плода;
- многоплодная беременность;
- травмы в ходе родовой деятельности.
Результаты УЗИ указывают, что у 4% младенцев наблюдается дисплазия, особенно если это заболевание присутствует у родителей. Такое состояние проявляется неправильным положением кости бедра, головка которого смещена или полностью вышла из вертлужной впадины кости таза. Этот процесс провоцирует замедление обмена хрящевой и суставной ткани и, как следствие, ведет к развитию коксартроза (изменению костных сопряжений и мышечной атрофии). При несвоевременной диагностике дисплазии у грудничков возникает необходимость в проведении тяжелой операции с имплантацией искусственного сустава.
Тактика выполнения процедуры
Для выполнения процедуры врач укладывает малыша на бок, чтобы угол суставного сгиба составлял от 20 до 30 градусов. Далее зона обследования смазывается гелем (гипоаллергенным) и к ней плотно прикладывается датчик.
Снимок выполняется в 5 позициях: естественное состояние, разогнутое и согнутое положение конечности, отведение и приведение к туловищу. Аналогичный порядок действий выполняется с другой стороны. Снимки с монитора распечатываются в черно-белом цвете на специальной бумаге. При этом результат оценивается на сравнительной характеристике графических линий и углов. Такая методика называется методом УЗИ Графа.
Расшифровка результата выполняется на основании ключевых моментов:
- дисплазия тазобедренного сустава отсутствует, если наружный участок подвздошной кости и малая ягодичная мышца (основание) лежат горизонтально (прямо) и в том месте, где наблюдается переход к хрящевой ткани вертлужной впадины, образуется изгиб;
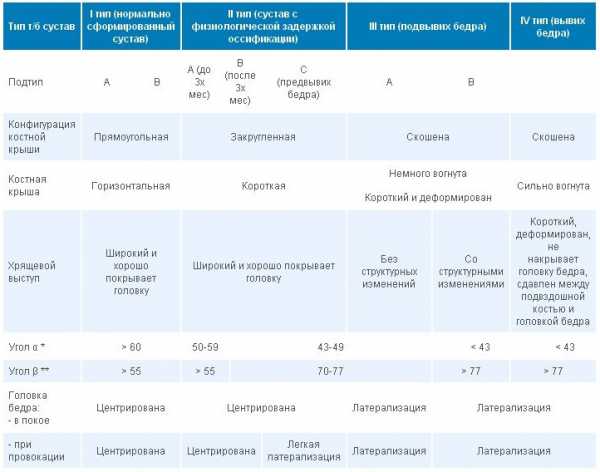
- степень разрастания зоны хрящей определяется углами альфа (не должен превышать 60) и бета (норма угла составляет 55). В том случае, когда у новорожденного наблюдаются изменения, 1 и 2 угол отклонены от нормы (альфа – увеличен, бета – уменьшен). Серьезность патологического процесса оценивается по специальной таблице;
- оценка УЗИ тазобедренных суставов у детей проводится ортопедом для исключения ошибки при диагностировании. При этом важно учитывать, что изменения в костной ткани зависят от возраста малыша.
Для каждой возрастной группы составляется собственная оценочная таблица. Результат обследования заносится в бланк.
Преимущества УЗИ
Позитивные свойства ультразвукового исследования определяются следующими преимуществами:
- возможность исследования кровотока при помощи специального датчика;
- не инвазивность процедуры;
- возможность оценки состояния органов и тканей с высокой точностью;
- отсутствие негативного воздействия ионов;
- абсолютная безопасность для пациента.
Положительные качества методики УЗИ полностью перекрывают вероятные минусы, которые достаточно трудно выявить. Однако в сравнении с МРТ отмечается меньшая четкость и наглядность полученного изображения, что нередко ведет к различному результату диагностирования. В этом случае ответственность за правильную постановку диагноза ложится на доктора.
Необходимо помнить, что ультразвуковое исследование, как и остальные способы диагностики, например, рентген, лабораторные анализы и т.д. обладают своими плюсами и минусами. При выборе методики первоочередно оценивается состояние пациента и безопасность выполнения процедуры. В каждом случае врач оценивает оптимальное соотношение всех особенностей течения болезни, однако возможности УЗИ позволяют максимально широко его использовать.
Врожденный вывих бедра у детей
Врожденный вывих бедра – это тяжелое заболевание опорно-двигательного аппарата, приводящее к инвалидности. Одной из самых основных целей детской ортопедии до сих пор является раннее выявление этой болезни, потому как полное выздоровление возможно исключительно в первые несколько недель после рождения.
Содержание:
- Причины возникновения заболевания
- Симптомы заболевания
- Особенности заболевания
- Статистика по данному заболеванию
- Лечение
- Неоперативное лечение
- Возможные осложнения неоперативного лечения
- Оперативное вмешательство
- Осложнения после операции
Данный порок характеризуется тем, что недоразвитыми оказываются все элементы тазобедренного сустава. Нарушается соотношение головки бедренной кости и вертлужной впадины. Это проявляется в трех разных вариациях: неустойчивое бедро, врожденных вывих бедра и врожденный подвывих.
Чаще двустороннего встречается односторонний вывих, а у девочек он наблюдается в пять раз чаще, чем у мальчиков.
Врожденный вывих бедра у детей является последствием начальной стадии дисплазии тазобедренных суставов, заключающейся в нарушении анатомических образований сустава.
Причины возникновения заболевания
Причины возникновения врожденного вывиха бедра до сих пор не до конца изучены. Есть много теорий, которые так или иначе пытаются объяснить механизм появления этой болезни, но все они требуют больших подтверждений.
Причины появления заболевания могут быть разными: порок первичной закладки всего опорно-двигательного аппарата, гормональные нарушения, задержка развития плода внутри утроба матери, токсикоз, сопровождающийся нарушением белкового обмена, наследственная дисплазия суставов и многое другое.
Патогенез врожденного вывиха имеет прямую зависимость с предшествующим его подвывихом или дисплазией (неустойчивостью) бедра.
Дисплазия бедра – это врожденная неполноценность сустава, которая обусловлена неправильным его развитием и приводящая к вывиху или подвывиху головки кости. Если сразу после рождения появляется дисплазия и при этом отсутствует оперативное лечение, к моменту начала ходьбы у ребенка разовьется врожденный вывих бедра.
Степени вывиха бедра
Различают 5 степеней вывиха:
- Первая степень — головка располагается латерально и определяется скошенность подвздошной кости (то есть дисплазия).
- Вторая степень – головка бедренной кости находится выше линии v-образных хрящей.
- Третья степень – вся головка располагается над краем впадины.
- Четвертая степень – головка покрыта тенью от крыла подвздошной кости.
- Пятая степень – высокое стояние головок у части подвздошной кости.
Так как рентгенологическое обследование становится возможным только на четвертом месяце жизни ребенка, зачастую используется метод ультрасонографии, который позволяет выявить изменения уже на второй неделе.
Симптомы заболевания
Есть несколько симптомов, по которым можно определить наличие или отсутствие врожденного вывиха бедра у ребенка.
Главным симптомом дисплазии бедра у детей является несильное ограничение разведения согнутых ног ребенка под определенным (прямым) углом. У новорожденных повышен тонус мышц, поэтому полное разведение бедер в сторону невозможно, но разница в углах отведения есть и она говорит о том, что головка бедра в вертлужной впадине децентрализована. В норме, ноги должны отводиться до угла в 90 градусов. Иногда невозможность отведения бедра говорит о наличии другого заболевания, например, о спастическом параличе или патологическом вывихе бедра.
О наличии заболевания свидетельствуют и асимметричные складки на бедрах и ягодицах. Их можно разглядеть, уложив ребенка на живот. Признак является достаточно сомнительным, поскольку ребенок все время будет вертеться, более того этот признак может встречаться при других заболеваниях, но обратить на него внимание все же стоит.
Подвывих бедра характеризуется симптомом щелчка, который свидетельствует о перескакивании головки через край вертлужной впадины. При приведении ног ребенка к средней линии, головка вправляется обратно и снова раздается щелчок. При этом ножки новорожденного немного вздрагивают. Щелчок не стоит путать с небольшим хрустом, который для детей такого возраста является нормальным, потому как темп роста связок и костей еще не стабилизирован.
Укорочение нижней конечности является еще одним симптомом наличия врожденного вывиха. В первые месяцы он встречается крайне редко.
Наружная ротация ноги – это тоже признак.В этом случае нога ребенка как бы вывернута наружу. Лучше всего это заметно во время сна ребенка, но она бывает и при наружной косолапости, поэтому для полной диагностики необходимо обратиться к врачу.
При вывихе бедра нарушается общая целостность походки. При одностороннем вывихе наблюдается прихрамывание с характерным отклонением туловища в сторону вывиха и наклоном таза в больную сторону. При двустороннем вывихе походка выглядит «утиной», так как имеет наклон вперед с образованием лордоза.
Диагностика
При обнаружении данных симптомов лучше сразу же обратиться врачу, не дожидаясь рентгенологического обследования, которое становится возможным только на четвертом месяце жизни. Процедуру рентгена проводят в положении лежа, с разведенными в сторону ногами, которые должны быть расположены симметрично.
К рентгенологическим признакам дисплазии бедра относятся, позднее появление ядер окостенения кости и явная скошенность края впадины тазобедренного сустава.
Для диагностики заболевания важны и такие факторы, как наличие дисплазии у одного или обоих родителей, формирование «крупного плода», или же токсикоз при беременности. Риск врожденной патологии в этих случаях значительно увеличивается. Таких детей автоматически относят к группе риска.
Диагноз «дисплазия», а после – «врожденный вывих бедра» часто ставят после рентгена и ультразвукового исследования.
Особенности заболевания
Самой важными критерием в лечении врожденного вывиха бедра является факт того, что чем раньше оно начато, тем больше у пациента шансов на полное выздоровление. Максимальный же возраст, при котором можно добиться успеха – два-три года. Если ребенка не лечить до этого возраста, в дальнейшем без операции уже не обойтись.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Еще одной особенностью заболевания является то, что оно долгое время никак не проявляется. Многие родители начинают замечать, что с ребенком что-то не так только тогда, когда он уже начинает ходить и при этом хромать. В этой ситуации время уже упущено и, скорее всего ребенку предстоят тяжелые операции, возможно инвалидность. Без соответствующего рентгеновского снимка или снимка УЗИ, а так же врача, способного диагностировать болезнь, ее практически невозможно увидеть и распознать.
Зачастую вывих бедра пытаются вправить самостоятельно, однако последствия таких процедур могут проявиться когда и как угодно.
Статистика по данному заболеванию
Детская инвалидность в связи с этим заболеванием растет с каждым годом. За последние несколько лет количество больных с врожденным вывихом бедра выросло на 60%. У детей в возрасте семи-восьми и двенадцати-пятнадцати лет происходит ухудшение состояния. Появляется боль, хромота усиливается, что вызвано гормональными изменениями.
Врожденный вывих бедра распространен во всех странах, но имеются и расовые особенности распространения. Например, в США численность заболевших среди белого населения больше, чем среди афроамериканцев. В Германии детей с этим заболеванием рождается меньше, чем в Скандинавских странах.
Есть определенная связь и с экологической обстановкой. Например, заболевание детей в нашей стране колеблется в пределах двух-трех процентов, а в странах с менее благополучными условиями достигает двенадцати процентов.
На развитие болезни влияет и тугое пеленание ног младенца в выпрямленном состоянии. У народов, у которых принято пеленать детей таким образом, дисплазия бедра встречается чаще, чем у других. Подтверждением этого факта является то, что в 70-х годах в Японии была изменена традиция туго пеленать новорожденных, и результат не заставил себя ждать. Врожденный вывих бедра снизился с 3,5% до 0,2%.
В 80% случаев, врожденным вывихом бедра страдают девочки. В десять раз чаще данное заболевание встречается у тех, чьи родители имели какие-либо признаки этой болезни. Чаще поражается левый тазобедренный сустав (в 60%), чем правый (20%) или оба (20%).
Лечение
Лечение врожденного вывиха бедра может быть консервативным или оперативным (хирургическим). Если диагноз ставится правильно и вовремя, то достаточно консервативных методов, однако если диагноз поставлен поздно, то без операции уже не обойтись.
При консервативном лечении ребенку подбирается индивидуальная шина, позволяющая удерживать его ноги под прямым углом и отведенными в области тазобедренного сустава. Эта поза способствует их правильному развитию и формированию.
Вправление головки должно проходить постепенно, медленно, чтобы не допустить возникновения новой травмы. Если переусердствовать, можно повредить ткани суставов.
Одним из ведущих методов является консервативное лечение и чем быстрее удается добиться сопоставления головки бедра с вертлужной впадины, тем более комфортные условия создаются для дальнейшего правильного развития тазобедренного сустава. Самым идеальным сроком для начала лечения считается первая неделя жизни ребенка, когда изменения впадины и набедренной кости минимальны.
Неоперативное лечение
Лечение вывиха должно быть ранним, функциональным и самое главное щадящим. Неоперативный тип лечения представляет собой упражнения ЛФК, призванные устранить контрактуры мышц бедра. Это легкие движения в области тазобедренного сустава в виде сгибаний и разгибаний, вращательных движений и разведения бедер. Подобные упражнения проводят от восьми до десяти раз за сутки, по десять-двадцать раз за занятие.
Неоперативное лечение так же включает в себя легкий массаж ягодиц, задней поверхности бедер и спины. Важным элементом так же является широкое пеленание на подушке Фрейка. Это позволяет ногам новорожденного находиться в положении отведения постоянно. Головка центрируется в вертлужной впадине и развивается нормально.
Затем в четыре месяца делается рентгенологический снимок, и врач определяет дальнейшую тактику лечения. Чаще всего лечение при помощи шины продолжают еще в течение полугода, а ходить ребенку не позволяют до одного года. Наблюдение у ортопеда должно проходить до пяти лет при условии благоприятного исхода ранее назначенного лечения.
У детей, которым больше года часто прописывают вправление бедра при помощи липкопластырного вытяжения, которое было предложено Соммервилом. После наложения таких пластырей на ноги пациента, ноги устанавливают в тазобедренных суставах под углом в 90 градусов. Постепенно, через несколько недель достигается полное отведение суставов до угла близкого к 90 градусам. В таком положении ноги ребенка фиксируют гипсовой повязкой на тот срок примерно в полгода. При безуспешности этого метода чаще всего прописывается оперативное лечение.
Возможные осложнения неоперативного лечения
Самым частым и тяжелым осложнением вывиха бедра является дистрофический процесс в головке кости. Основная роль в этом случае принадлежит нарушению кровообращения, которое может быть вызвано нефизиологическим положением конечности. Клиническим проявлением такого нарушения кровообращения в бедренной кости является боль. Активные движения либо отсутствуют, либо ребенок плохо двигает больной ногой. В этом случае пассивные движения становятся болезненными.
В некоторых случаях возможно извинение дефекта головки. Он может наблюдаться в латеральной и медиальной частях.
Оперативное вмешательство
Хирургическое вмешательство требуется в запущенных и тяжелых случаях. Позднее выявление врожденного вывиха вынуждает прибегать к открытому вправлению бедренной кости в вертлужную впадину.
При хирургическом вмешательстве ортопеды всегда учитывают степень вывиха бедра, возраст ребенка, степень анатомических изменений, эффективность или не эффективность пройденного курса консервативного лечения.
При одностороннем вывихе бедра следует учитывать некоторые факторы при показаниях к вправлению вывиха оперативным путем, а именно, высокое смещение головки кости и утолщение вертлужной впадины. Лечение детей до трех лет стоит начинать с постепенного и закрытого вправления и исключительно при неудаче переходить к операции.
При двусторонних вывихах бедра открытое вправление не должно производиться вовсе. Таким пациентам сначала назначается консервативное лечение, которое направлено на улучшение тонуса мышц и улучшение походки в целом.
Из хирургического вмешательства наибольшее распространение получили операции по созданию навеса по Лоренцу, а так же остеотомия Шанца. Эти методы направлены на получение определенного упора для кости, который достигается путем создания навеса на уровне крыла подвздошной кости (этот навес называется навес Кенига).
Подобными операциями можно добиться большого успеха в улучшении походки, но у некоторых больных со временем и боль, и хромота постепенно возвращаются.
Чаще всего такие операции проводятся у взрослых, у детей же они заканчиваются выпрямлением узла после остеотомии по Шанцу.
Распространенными являются и внесуставные операции, которые сохраняют все имеющиеся адаптационные механизмы и создают благоприятные условия. В детском возрасте предпочтительней всего операция Солтера, во взрослом – операция Хиари.
Осложнения после операции
Открытое вправление врожденного вывиха относится к числу травматичных операций, которые проходят с большими кровопотерями, которые возрастают тогда, когда операцию приходится дополнять остеотомией кости или же реконструкцией края вертлужной впадины.
После подобных костнопластических операциях в организме человека происходят достаточно значительные гемодинамические сдвиги, которые являются ответной реакцией организма на наркоз и общую кровопотерю.
Ортопеды делят осложнения на два вида: местные и общие. К местным относятся нагноение в области раны, релюксации, а так же остеомиелит головки бедренной кости. К общим — шок, гнойный отит, пневмония.
Тяжелым осложнением считается повреждение кости, а именно перелом вертлужной впадины или перелом шейки бедренной кости.
Реабилитация после хирургического вмешательства
Задачей реабилитации после оперативного вмешательства является улучшение состояния мышц и восстановление объема движений в прооперированной конечности, а так же обучение правильной ходьбе.
Вся реабилитация делится на несколько периодов:
- иммобилизационный;
- восстановительный;
- период обучения правильной ходьбе.
Период иммобилизации длится несколько недель и проходит с повязкой в положении сгибание под углом в тридцать градусов.
Период восстановления начинается примерно с пятой или шестой недели после операции, когда у пациента снимается повязка и устанавливается шина Виленского с грузом в один — два килограмма.
Восстановительный период подразделяется на два этапа:
- Этап пассивных движений.
- Этап пассивных и активных движений.
Задачами первого этапа являются увеличение объема пассивных движений в суставе. Целью второго является укрепление отводящих мышц бедер, а также мышц спины и живота.
ЛФК начинается с простых движений, а затем, постепенно, нагрузки увеличиваются, амплитуда движений изменяется.
Период обучения правильной ходьбе является заключительным этапом реабилитации и длится около полутора лет. Его основной целью является восстановление нормальной ходьбы после долгой иммобилизации. Для того чтобы походка была ровной, без покачиваний, больному требуется время и терпение. В этом помогает специальная дорожка со следами «стоп», занятия на которых постепенно увеличиваются с десяти минут до тридцати.
Эффективность реабилитации контролируется врачом при помощи рентгенологических, электрофизиологических и биохимических данных.
Узи тазобедренных суставов у новорожденных норма углов таблица
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
После внедрения в клиническую ортопедию методики УЗИ тазобедренных суставов (ультрасонография) значительно расширились представления о стадиях течения патологических процессов, ускорилось проведение реабилитационных мероприятий. Для выявления деструктивно-дистрофических изменений в опорно-двигательном аппарате взрослых и детей долгое время использовались рентгенологические исследования, а затем и компьютерная томография.
Их высокая стоимость и невозможность обнаружения заболеваний на ранней стадии развития стало толчком для применения УЗИ в диагностике патологий тазобедренного сустава. Этот метод позволил устанавливать не только морфологические изменения в костной структуре, но и дегенеративные процессы, протекающие в суставном хряще.
Оценка результативности диагностического метода
Ультразвуковая визуализация суставных хрящей и субхондральных слоев у взрослых и маленьких пациентов позволяет оценить широкий спектр деструктивно-дегенеративных изменений. УЗИ тазобедренного сустава назначается для выявления гиперэхогенных включений в гиалиновом хряще. При помощи неинвазивного исследования устанавливается толщина суставной щели, и даже малейшая деформация контуров. Для ультрасонографических изображений, при обработке которых применяется пространственная денситометрия, характерна высокая информативность в диагностике практически всех суставных заболеваний.
В медицинских ультразвуковых устройствах в большинстве случаев используются частоты от 2 до 29 МГц. Для работающей способности современных устройств характерны значения, измеряемые в долях мм.
Достоинства метода
УЗИ используется как самостоятельный метод исследования, так и в качестве дополнения к рентгенографии, если полученные снимки оказались малоинформативными, не позволили точно определить стадию патологического процесса и оценить степень разрушения тканей. У ультрасонографии есть масса преимуществ перед другими диагностическими способами обнаружения заболеваний тазобедренного сустава:
- бюджетная стоимость (в частных клиниках от 550 рублей);
- короткий срок проведения обследования;
- удобная эксплуатация ультразвуковой диагностической аппаратуры;
- возможность одновременно измерять морфологические и функциональные характеристики тазобедренного сустава;
- незначительный перечень противопоказаний к обследованию.
Немаловажным достоинством УЗИ тазобедренного сустава становится отсутствие какого-либо вредного облучения пациента во время проведения диагностической процедуры. Широкое применение ультрасонографии при обследовании новорожденных и детей старшего возраста объяснятся именно доступностью и безопасностью метода, способностью предоставления для врача объективной информации о состоянии костных и хрящевых структур ребенка.
Недостатки
Данный метод исследования в ортопедической практике используется для определения основных сонографических показателей тазобедренных суставов, выявления структурных изменений, спровоцированных развитием артрозов и артритов, изучения динамики сонографических критериев на фоне консервативного лечения и оценки результативности хирургических вмешательств. Его основными проблемами являются:
- требование определенной точности проводимых измерений;
- невысокое качество получаемых снимков;
- неточная установка датчиков в стандартные ультразвуковые позиции становится причиной низкой повторяемости результатов.
Ультразвуковые снимки характеризуются весьма специфическими искажениями, помехами и артефактами, которые тесно связаны с особенностями распространения ультразвуковой волны в биологических тканях. На неточность изображений оказывают влияние характеристики ультразвукового датчика, сложность получения стандартной позиции, а также психофизическое состояние зрительных органов человека. Углубленный анализ условий проведения исследования тазобедренного сустава и применение современного оборудования, позволяющего реализовать новейшие методики цифровой обработки и количественной оценки изображений, помогает постепенно решить все проблемы ультрасонографии.
Показания к проведению
Структурные образования тазобедренного сустава — головка бедренной кости и вертлужная впадина кости таза. К ее краю крепится вертлужная губа, что отражается на глубинных характеристиках. Вертлужная губа является местом прикрепления суставной капсулы, наполненной синовиальной жидкостью. Тазобедренный сустав — одно из самых крупных сочленений поверхностей костей, постоянно испытывающий повышенные нагрузки при увеличении двигательной активности человека. К основным показаниям для проведения ультразвукового исследования тазобедренного сустава становятся:
- ограничение объема движений, появление дискомфортных ощущений скованности, особенно в утренние часы;
- возникновение болей различной интенсивности, как в состоянии покоя, так и при движении;
- необходимость оценки состояния тазобедренных структур после падения, удара, длительного сдавливания;
- появление характерного хруста при движении или попытки изменить положение тела;
- регулярная или периодическая отечность в области тазобедренного сустава;
- различные повреждения мышечных тканей;
- возникающие время от времени спазмы поперечнополосатой мускулатуры ягодиц и нижних конечностей;
- патологическое изменение длины ног.
При возникновении серьезных заболеваний тазобедренного сустава изменения его структур визуализируются даже при внешнем осмотре пациента. Проведение УЗИ необходимо в этом случае для оценки степени повреждения и выбора способов лечения — консервативной терапии или хирургической операции.
Это диагностическое исследование показано при выявлении у человека патологии, которая способна спровоцировать постепенное разрушение суставов, в том числе тазобедренного. Это могут эндокринные заболевания или нарушения абсорбции биологически активных веществ.
Полученные при проведении диагностики изображения позволяют достоверно устанавливать не только повреждения в костных и суставных структурах, но и поражения мягких тканей в результате развившегося воспалительного процесса. Это имеет немаловажное значение при составлении терапевтической схемы и выборе фармакологических препаратов. Что показывает УЗИ тазобедренного сустава у взрослых:
- дисплазия;
- бурсит;
- синовит;
- артроз;
- остеомиелит;
- протрузия;
- коксартроз;
- артрит.
Ультрасонография может быть использована для оценки поражения мягких тканей микобактериями туберкулеза. Развитие в тазобедренном суставе деструктивно-дегенеративных изменений любой выраженности провоцирует нарушение работы всего опорно-двигательного аппарата. Нагрузки постепенно распределяются на колени или голеностоп, что становится причиной стремительного распространения патологического процесса. Это визуализируется, прежде всего в кардинальном изменении походки, прихрамывании.
Ультразвуковое исследование тазобедренного сустава у детей
Основным показанием для проведения УЗИ тазобедренного сустава у детей первых дней жизни становится дисплазия, или врожденный вывих. Это одна из самых распространенных патологий среди всех пороков развития опорно-двигательного аппарата. Согласно статистическим данным дисплазия диагностируется у 15 из 1000 новорожденных, а в экологически неблагополучном районе этот показатель существенно увеличивается. Ультразвуковое исследование позволяет своевременно выявить врожденный вывих и незамедлительно приступить к лечению.
Этиология этого детского заболевания различна, в медицинской литературе даже описаны случаи о формировании патологии тазобедренного сустава в результате перинатального поражения ЦНС, что получило название нейрогенной дисплазии. Она была подтверждена экспериментами А.Ю. Ратнера и его сотрудников в 1992-2005 годах.
В течение длительного времени врожденный вывих устанавливался при внешнем осмотре ребенка ортопедом, а для подтверждения первоначального диагноза проводилось рентгенологическое исследование. Этот метод сопряжен с облучением детей, а при интерпретации полученных изображений возникали определенные сложности из-за преобладания в тазобедренном суставе младенцев хрящевых тканей. Поэтому все чаще используется безопасное ультразвуковое исследование. Показаниями к его проведению может стать одно из нижеперечисленных обстоятельств:
- рождение ребенка в результате многоплодной или недоношенной беременности, так как это является предрасполагающим фактором к развитию врожденного вывиха тазобедренного сустава;
- ягодичное или тазовое прилежание плода перед началом родов, повышающие вероятность дисплазии во время прохождения ребенка по родовым путям;
- осложненная беременность, протекающая на фоне сильного токсикоза и (или) авитаминоза;
- прием женщиной во время вынашивания ребенка фармакологических препаратов (диуретики, цитостатики, антибиотики, иммуномодуляторы), в том числе для лечения хронических заболеваний;
- периодическая или регулярная необходимость сохранения (коррекция) беременности;
- вирусные, бактериальные, грибковые тяжелые респираторные или кишечные инфекции, диагностированные у матери на поздних сроках беременности, во время закладывания у плода основных суставных структур и формирования очагов окостенения головки бедра.
Любой из этих факторов становится причиной проведения ультразвукового исследования в максимально короткое время после рождения ребенка. Детям до 6 месяцев диагностическая процедура показана в случае обнаружения у них при очередном медицинском осмотре асимметрии складок кожи в ягодичной или паховой области, укорочении одной их нижних конечностей по отношению к другой, трудностей, возникающих при отведении бедра. Педиатр направляет ребенка на ультрасонографию при появлении специфических щелков при попытке отвести бедро, повышенной или пониженной активности мышечной мускулатуры ног. Детям старшего возраста УЗИ тазобедренного сустава назначается в следующих случаях:
Подробнее
- травмирование;
- отставание в физическом развитии, сопровождающееся отказом хождения или ползанья;
- хромая неустойчивая походка, частые падения;
- замедление или остановка физического развития в результате перенесенных тяжелых инфекционных патологий, ставших причиной снижения объема движений в тазобедренном суставе.
Довольно редко возникают ситуации, когда дисплазия тазобедренного сустава не выявляется как при ультразвуковом, так и при рентгенологическом исследовании, несмотря на выраженность симптоматики патологии. В этом случае проводится постоянный мониторинг состояния ребенка и своевременного появления ядер окостенения до наступления 6 месяцев.
Длительное наблюдение необходимо на стадиях реабилитации и лечения для оценки восстановления детского тазобедренного сустава. В таблице представлена расшифровка параметров, полученных при проведении УЗИ тазобедренного сочленения у маленьких детей:
| Тип детской патологии | Полученные результаты УЗИ тазобедренного сустава |
| норма (правильное формирование тазобедренного сустава) | расширенная и укороченная хрящевая пластинка |
| излишне медленное формирование (предвывих) | замеленное окостенение |
| подвывих | смещение головки бедренной кости относительно вертлужной впадины, неизменность хрящевой структуры |
| вывих (дисплазия) | неправильное развитие тазобедренного сустава, выступ хряща не прикрывает головку бедренной кости |
Процедура проведения
Для проведения УЗИ тазобедренного сустава у взрослых и детей не требуется какая-либо специальная подготовка. Единственным противопоказанием к этому диагностическому исследованию становится индивидуальная чувствительность к используемому инертному прозрачному гелю, облегчающему движение датчика, улучшающему звукопроводность и качество получаемых изображений. Для проведения процедуры достаточно направления от лечащего врача, упаковки влажных салфеток или полотенца, пеленки или простыни.
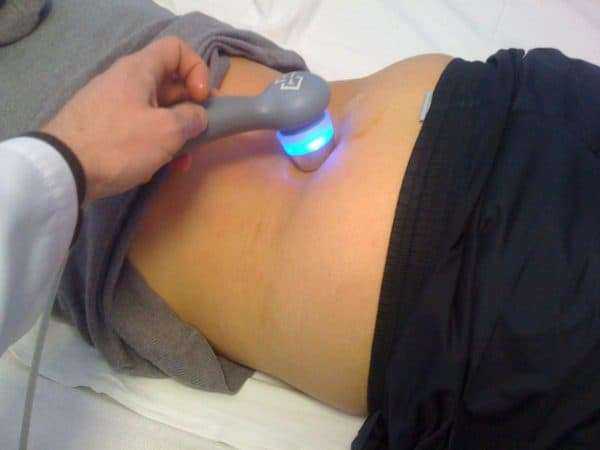
Чтобы оптимизировать ультразвуковую диагностику, обеспечить полный контакт датчика с телом пациента на микроуровне применяется гель, состоящий из глицерина, натрия тетрабората, сополимера стирола с мелеиновым ангидридом и дистиллированной воды.
Для генерации ультразвуковых волн применяется специальный датчик, который врач перемещает в области тазобедренного сустава. Принцип методики ультрасонографии базируется на разной плотности костных, хрящевых и мягких структур. Для них характерен определенный уровень поглощения звуковых волн, трансформирующихся в эхосигналы, отличающиеся силой и фонограммой. Эти сигналы визуализируются на мониторе в виде структурных изображений, позволяющих определить патологию, стадию ее развития и количество возникших осложнений. Чтобы получить необходимые качественные снимки, специалист диагностической лаборатории использует один или несколько вариантов доступа:
- передний. Пациента просят принять горизонтальное положение, при этом устанавливая валик в продольной проекции относительно бедренной поверхности. Это расположение помогает лучше визуализировать структурные элементы тазобедренного сустава. На полученных снимках хорошо просматриваются подвздошные кости, передние бедренных головок, связки, мышечная мускулатура и лимфатические узлы паха;
- задний. Пациента укладывают на бок и просят подтянуть колени к нижней части живота. Такое положение позволяет получить снимки, на которых в мельчайших деталях визуализируется седалищный нерв, бугор, поверхность гиалинового хряща, поверхностная и внутренняя структура мышечных волокон в ягодичной области;
- медиальный. Пациента просят лечь на спину, согнуть ногу и немного ее отвести. Такой метод диагностики позволяет детально обследовать сгибающие мышцы таза и суставные связки при подозрении на развитие в них воспалительного процесса;
- латеральный. Пациента просят лечь на бок и развернуть бедро внутрь. При таком положении хорошо визуализируются выступающие элементы берцовых костей и вертельная сумка.
Время проведения ультразвукового исследования варьируется от 15 до 25 минут в зависимости от задач диагностики и степени устанавливаемых деструктивно-дегенеративных изменений. Выбор методики обследования и оптимального варианта доступа осуществляет непосредственно врач после изучения предварительного диагноза и расположения зоны предполагаемых повреждений тазобедренного сустава.
Лечение суставов Подробнее >>
Первооткрывателями ультразвуковых волн можно считать братьев Кюри, обнаруживших в 1880 году пьезоэлектрический эффект, который при механическом воздействии возникал в кварцевых кристаллах.
Если процедура УЗИ показана новорожденному или маленькому ребенку, то в ходе обследования родители помогают сохранить ему должную неподвижность. Это нужно для получения высококачественных изображений, позволяет исключить повторное проведение ультразвукового или другого исследования. Нередко возникает необходимость обследовать другие суставы у взрослых или детей для подтверждения первоначального диагноза. В этом случае процедура занимает более длительное время.
Расшифровка полученных результатов
Полученные значения УЗИ тазобедренных суставов у детей принимаются за норму, а развитие тазобедренного сочленение происходит в соответствии с возрастом, если эхогенность бедренной кости и вертлужной впадины повышена. На экране осцилографа они визуализируются в виде белых пятен, а бедренная головка и ткани гиалинового хряща выглядят как темные, немного размытые участки. Чем старше ребенок, тем более выражены контрастные очертания тазобедренного сустава из-за сформировавшихся очагов окостенения. Расшифровкой полученный значений занимается врач-диагност, проводящий измерение углов, получившихся после начертания линейных отрезков на снимках. При соединении нижней части малой седалищной мышцы с подвздошной костью должны получаться только прямые линии, а гиалиновых хрящевых структур с вертлужными впадинами — изгибающиеся. При перекрещивании линий в таких проекциях происходит образование альфа- и бета-углов, измеряющихся диагностом по методу Графа. Для нормы характерны следующие цифровые параметры:
- альфа-угол более 60°, образующийся изгибами и горизонтальными прямыми, указывает на правильное формирование и отвердевание поверхностей вертлужных впадин;
- бета-угол менее 55° обозначает степени развития хрящевых зон в вертлужных впадинах и соответствует норме.
Отклонениями от нормы при УЗИ тазобедренных суставов считаются альфа-углы с величинами 39-40°. Такие параметры диагностического исследования обозначают наличие у ребенка подвывиха сочленения. При значении альфа-угла менее 43° у детей выявляется дисплазия тазобедренного сустава. Бета-углы при этих заболеваниях практически всегда более 77°.

У взрослых пациентов за норму строения тазобедренного сочленения принимается повышенная эхогенность вертлужной губы, волокнистое расположение связок синовиальной капсулы, отсутствие визуализации синовиальной оболочки. При этом расстояние от шейки бедра до суставной капсулы должно варьироваться в пределах 0,6-0,9 см. Основной задачей врача при обследовании взрослых становится проведение дифференциальной диагностики, позволяющей отделить внутрисуставную патологию от внесуставной. Это помогает врачу незамедлительно составить тактику лечения и определиться с выбором фармакологических препаратов. Какие внутрисуставные патологии можно выявить с помощью ультразвукового исследования:
- наличие выпота в суставной полости, или синовит. На скопление посторонней жидкости указывает утолщенная суставная капсула. Проводится сравнение толщины этого структурного элемента с подобным в здоровом суставе. Если разница составляет более 0,2 см, то синовиальная суставная сумка функционирует неправильно. На полученных изображениях обязательно измеряется длина линии, соединяющей суставную капсулу и шейку кости бедра. Значения выше 1 см позволяет установить развившийся синовит;
- присутствие инородных фрагментов в синовиальной жидкости. Такому патологическому состоянию обычно предшествуют переломы, отрывы частиц хрящей или костей. Причиной появления мельчайших инородных тел становятся остеоартрит, сопровождающийся острым или хроническим воспалительным процессом. Посторонние частицы проникают суставную сумку, визуализируются на полученных снимках в виде внутрисуставной подвижной гиперэхогенной структуры;
- формирование ложного сустава. При замедленном сращении отломков образуются неправильные посторонние сочленения. Их формирование провоцирует хирургическая репозиция костных отломков при помощи различных фиксирующих конструкций при закрытых переломах бедренных костей, осложнение которой стало нагноение, а также остеомиелит. УЗИ тазобедренного сустава выявляет ложные суставы. Признаками их образования становятся прерывистые очертания костных структур с неровными мозолями. Также хорошо визуализированы зоны воспаления и отечности, расположенных поблизости мягких тканей.
Ультрасонография назначается для выявления некротических изменений в бедренной головке — патологии, поражающей в подавляющем большинстве случаев мужчин. Заболевание протекает быстро и тяжело, нередко становится причиной снижения трудоспособности и инвалидизации. Проведение УЗИ тазобедренного сустава позволяет определить патологию на начальной стадии и незамедлительно приступить к лечению. При некрозе в симптоматике преобладают болевые ощущения, атрофическое поражение мышц, ограничение объема движений и нарушение походки. При расшифровке результатов УЗИ на заболевание указывают нарушение симметричности контуров сустава, сужение суставной щели, неровные очертания головки.
УЗИ тазобедренных суставов у новорожденных и грудничков: норма углов и таблица для расшифровка по месяцам
Кому нужно УЗИ тазобедренных суставов у новорожденных? Это бессмысленное требование врачей, на которое тратится время и деньги пациентов, или все же забота о маленьких пациентах? Поможет ли оно выявить отклонения или станет очередной галочкой в череде пройденных исследований?
Что покажет УЗИ бедер?
УЗИ тазобедренных суставов новорожденных – неинвазивное исследование с помощью звуковых волн, для проведения которого требуется специализированная техника. Датчик попеременно выступает как источник и как приемник ультразвуковых импульсов. Для сонографии тазобедренных суставов используют конвексные волны, имеющие частоту 1,8-7,5 МГц, которая позволяет сканировать на глубине 20-25 см.
Отраженные эхосигналы поступают в усилитель, а потом оказываются в специальных системах реконструкции. Только после этого на экране монитора формируется черно-белое изображение срезов анатомических структур, которые и анализирует врач.
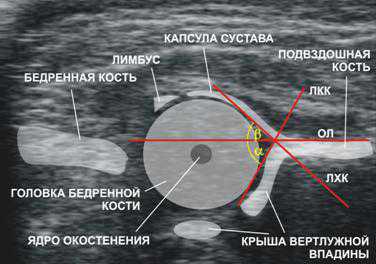
Когда нужное изображение сустава видно на мониторе, врач делает снимок и проводит на нем три линии – основную, линии костной и хрящевой крыши. В месте их пересечения образуются углы, которым присвоены следующие названия:
- Альфа. Благодаря ему можно узнать степень развития костного купола вертлужной впадины.
- Бета. Позволяет узнать, в какой степени головка бедра покрыта хрящевой частью крыши.
УЗ-диагностика не ограничивается только измерениями этих углов, врач внимательно изучает линию, которая пролегает между поверхностью подвздошной кости и основанием малой ягодичной мышцы. Если эта прямая проходит горизонтально, а потом изгибается, то это свидетельствует о нормальном развитии. При этом изгиб располагается в месте перехода вертлужной впадины в хрящ. Тогда в выписке, согласно классификации по Графу, записывают тип 1а. (При этом величина угла Альфа должна быть больше 60°, а угла Бета менее 55°).
В таблице Графа представлены критерии диагностики для УЗИ тазобедренных суставов у грудничков, среди которых прописана норма углов. Точная расшифровка полученных данных на УЗ-диагностике невозможна без сверки с этой таблицей.
 Перед началом процедуры для обеспечения полного контакта датчика с телом пациента используют специальные гипоаллергенные гели. Они выполняют роль переходной среды, минимизируя отражение ультразвука при переходе границы из воздуха на кожу. По окончанию процедуры результаты вместе с расшифровкой распечатываются и отдаются пациенту.
Перед началом процедуры для обеспечения полного контакта датчика с телом пациента используют специальные гипоаллергенные гели. Они выполняют роль переходной среды, минимизируя отражение ультразвука при переходе границы из воздуха на кожу. По окончанию процедуры результаты вместе с расшифровкой распечатываются и отдаются пациенту.
Интересно! Впервые этот метод был применен в 1980 году австрийским врачом Рейхардом Графом.
Как подготовиться к процедуре, и как ее будут проводить?
Подготовиться к проведению данной процедуры достаточно просто. Для этого потребуется выполнить следующие рекомендации:
- В случае болезни или явных проявлений дискомфорта, например, болей или колик, процедуру лучше перенести.
- Покормить ребенка минимум за 30-40 минут до проведения сонографии, чтобы исключить вероятность срыгивания.
- Успокоить малыша – повышенная активность не даст получить точные результаты.
- Взять с собой две пеленки. Первая потребуется для того, чтобы положить на нее малыша, вторая, чтобы вытереть нанесенный гель.
Выполнение этих условий гарантирует быстрое и качественное выполнение процедуры.
Она состоит из нескольких этапов:
- Малыша кладут на кушетку, покрытую пеленкой.
- Для верной диагностики потребуется находиться неподвижно в определенной позе – чтобы ее занять ножки малыша, согнутые в коленях и тазобедренном суставе, придерживает взрослый (мама или папа).
- Пока ребенок находится в этом положении, датчик прикладывается к областям проекций суставов.
Во время диагностики врач изучает состояние обоих бедер, а также прилегающие к ним кости и мягкие ткани. Как правило, для передачи изображения на монитор достаточно нескольких секунд. Расшифровка полученных данных может занять чуть больше времени. Врач, построив определенные геометрические фигуры и сделав некоторые измерения, определяет степень выраженности дисплазии, если она выявлена, или сообщает о нормальном развитии суставов. Длительность процедуры редко превышает 20 минут.
Эффективность
Неоспоримым преимуществом УЗИ тазобедренного сустава у детей является то, что процедура облегчает выявление патологии и позволяет разделить их по типам:
- Незрелость или тип 2а, 2б. Физиологическая незрелость, требующая наблюдения.
- Предвывих или тип 2с. Это незрелый нестабильный сустав с растянутой капсулой, из-за чего он легко смещается и возвращается во впадину. Дальнейшее развитие может быть нормальным или перейти в следующую стадию дисплазии.
- Подвывих или тип 3. Наблюдаются морфологические изменения – головка бедра смещается вверх и в сторону (относительно вертлужной впадины).
- Вывих или тип 4. Происходит полное смещение сустава.
К особенностям данных патологий относят необходимость в раннем возрасте коррекции, которая дает больше шансов на то, что лечение ограничится консервативными методами – применением ортопедических приспособлений и курсом массажа. Если лечение отсутствует, происходят осложнения, в результате которых повышается риск развития в дальнейшем артрозов и других нарушений подвижности нижних конечностей. В запущенных случаях не обойтись без оперативного вмешательства.
Совет! Не смотря на безопасность исследования, врачи рекомендуют не повторять сделанное УЗИ больше двух раз в месяц.
У врачей нет четкого ответа на вопрос о том, по какой причине происходят подобные нарушения суставов у детей. Однако имеется ряд симптомов, которые указывают на данное заболевание:
- Ассиметричное расположение складок на ягодицах.
- Многоплодная беременность.
- Рождение раньше срока (недоношенные малыши).
- Присутствуют щелчки и хруст в суставах, а также ограничено движение ножки в бедре.
- Заметна разница в длине ног.
- У нижних конечностей повышенный тонус.
- Неврологические отклонения.
Все это является основанием для проведения УЗИ тазобедренного сустава у грудничка и наблюдения за его состоянием в динамике.
Факт! УЗИ информативно примерно до 8 месяцев, когда еще головка бедра окончательно не сформирована. После этого от нее отбрасывается тень, затрудняющая визуализацию.
Соответственно, точно выстроить угол Альфа невозможно.
Кто направляет на УЗИ?

За первые погода ребенок посещает врачей разных специальностей и проходит множество исследований. К сожалению, не все родители серьезно относятся к этим посещениям. Но именно они позволяют выявлять патологии на ранних сроках. Так обязательные профилактические осмотры хирурга-ортопеда в 1 и 3 месяца позволяют выявить нарушения в развитии нижних конечностей. Также врачи выдают направление для малыша на информативное и безвредное исследование, сонографию ТБС, известное под более распространенным названием, как УЗИ тазобедренных суставов у грудничков. Эта процедура является эффективной до достижения ребенком 6 месяцев, после этого возраста чаще используется рентген.
Факт! УЗИ в 1 месяц является скрининговым, то есть обязательным для всех деток. В 3 месяца может потребоваться повторный визит, о необходимости которого сообщит врач.
Если младенец наблюдается в детской поликлинике, то УЗИ делают здесь же по направлению врача. Если же наблюдение проходит в платной клинике, то может возникнуть вопрос – где можно сделать УЗИ? В этом случае есть альтернативные варианты – частные клиники или детские медицинские центры, предоставляющие такую услугу. Для проведения этой процедуры у них должна быть соответствующая лицензия, а средний диапазон цен может составить от 700 до 2000 рублей в зависимости от квалификации врача и выбранного центра.
Как и любое другое исследование этот метод допускает небольшой процент погрешности, но врачи утверждают, что в этих случаях устанавливается только ложноположительная дисплазия. Соответственно, последствия такого заключения будут вполне обычными – профилактика ортопедических проблем и курс массажа. Это пойдет на пользу даже здоровому организму. Таким образом, сонография – это не прихоть врачей или напрасная трата времени и денег. Это та процедура, благодаря которой можно предотвратить тяжелые случаи дисплазии у 80-97% детей, тем самым избежав не только осложнений, но и операции.
УЗИ тазобедренных суставов у новорожденных и взрослых: что показывает и таблица норм углов - Здоровье и все для него
УЗИ тазобедренных суставов – надежный и безвредный метод инструментальной диагностики патологии суставов. Впервые осуществил использование данного метода австрийский ортопед Рейнхард Граф в 1980 году. Сейчас в каждой оборудованной необходимой аппаратурой педиатрический клинике делают УЗИ тазобедренного сустава, что способствует ранней диагностике и раннему началу лечения такой патологии, как дисплазия тазобедренного сустава у детей. Ультразвуковое исследование при дисплазии признано оптимальным диагностическим мероприятием из-за высокой точности и безопасности.
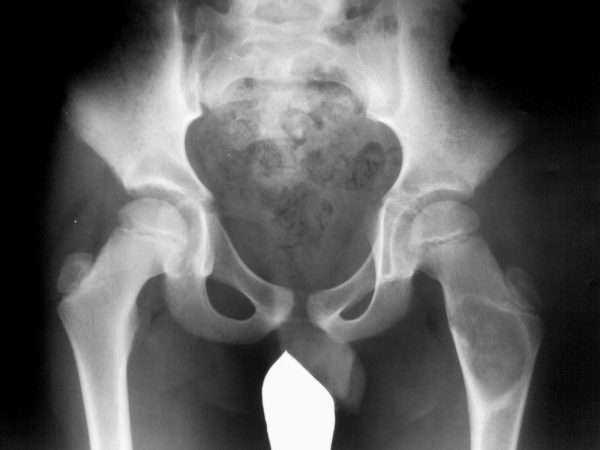
Тазобедренный сустав (ТБС) образован головкой бедренной кости и полулунной поверхностью ацетабулярной (вертельной) впадины тазовой кости. Полулунная поверхность и головка бедренной кости покрыта гиалиновым хрящом, остальная суставная поверхность – синовиальной оболочкой. Суставная капсула обворачивает шейку бедра, с другой стороны крепится к тазовой кости по окружности вертельной впадины. Капсула усилена внекапсульными связками.. Сустав классифицируют как простой, чашевидный. Строение этого сустава у детей отличается от взрослых – большая его часть состоит из хрящевой ткани. До 14-17 лет он рассматривается как сложный сустав.
В норме процесс оссификации (окостенения) бедренной кости начинается на 8-9 неделе внутриутробного развития плода. Когда ребенок рождается, крайние отделы тазовых костей еще состоят из хряща. То же самое можно сказать и о бедренной кости – тут сохраняют хрящевое строение головка, часть шейки, оба вертела. В 3-4 месяца в головке бедра появляются ядра окостенения. Если же нет ядер на рентгеновском снимке или УЗИ, это может показывать наличие дисплазии, и необходимо динамическое наблюдение за ребенком.
Авторская методика Семена Гольцмана вылечила суставы половине России. Впервые ее опубликовали в открытом доступе. Подробнее>>
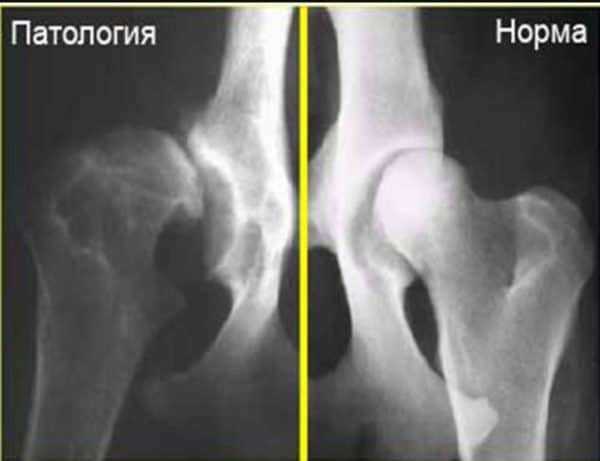
Врожденная патология тазобедренного сустава
Наиболее частым заболеванием детского возраста в этой локализации является врожденная дисплазия тазобедренного сустава (ДТС). ДТС также называют дисплазией бедра, врожденной дислокацией бедренного сустава, ацетабулярной дисплазией и т.д.
Под этим состоянием подразумевается недоразвитие ТБС, что влечет за собой аномальное соотношение головки бедренной кости и вертельной впадины. Частота данного заболевания варьирует от 1,5 до 20 случаев на 1000 новорожденных, причем 60-80% этой патологии спонтанно разрешается в течение 2-8 недель.
Факторы риска включают:
- женский пол (у девочек дисплазия наблюдается в 8 раз чаще);
- отягощенный семейный анамнез;
- тазовое предлежание;
- маловодие;
- варусную девиацию стопы.
Есть данные, которые рекомендуют использовать ультразвуковую диагностику как скриниговый метод определения ДТС у этих групп детей. С другой стороны, среди младенцев с факторами риска только от 1 до 10 процентов имеют ДТС, что серьезно ограничивает прогностическую ценность скрининга на основе наличия факторов риска.
В развитии дисплазии выделяют три стадии:
- Предвывих тазобедренного сустава.
- Подвывих.
- Вывих.
Клинические симптомы могут отсутствовать. При одностороннем поражении может наблюдаться асимметрия в длине нижних конечностей, что обусловлено смещением одной бедренных костей. Иногда отмечают болевой синдром – может болеть как в районе тазобедренных суставов, так и отдавать в близлежащие мягкие ткани, тазовые органы, в колено. Может наблюдаться асимметрия кожных складок на задней поверхности бедер, неравномерное напряжение мыщц бедра и т.д.
Особенности подготовки и проведения УЗИ ТБС
Считается, что наиболее подходящим для ультразвукового сканирования ТБС является возраст старше 6 недель. Это обусловлено тем, что бедра уже становятся более сильными. В противном случае могут наблюдаться ложные позитивные результаты, так как бедра ребенка изначально мобильны и слабы.
Не пропустите: Как делают и что показывает УЗИ сосудов головы и шеи?
Подгузник можно снять, или просто открыть складки с той стороны, которую сканируют, чтобы получить доступ к тазобедренному суставу. Оба родителя могут всегда оставаться с ребенком, чтобы успокоить его. ТБС ребенка должны быть просканированы в:
- нейтральном положении;
- в состоянии отведения и приведения бедра;
- в состоянии сгибания без нагрузки.
Ребенка кладут на бок. Сначала врач придает тазобедренному суставу физиологическое нейтральное положение (сгибание 15°-20°) или согнутое положение. На область исследуемых суставов наносят гель для свободного скольжения датчика. Затем врач водит ультразвуковым датчиком по коже ребенка, исследуя поочередно оба сустава, меняя положение бедер младенца.
Безопасность УЗИ ТБС
Ультрасонография является предпочтительным методом оценки состояния бедренного сустава у младенцев 6 месяцев или младше. Она позволяет визуализировать хрящевые части тазобедренного сустава, которые невозможно увидеть на обычных рентгенограммах.
Время выполнения УЗИ суставов бедер у грудничка составляет не больше, чем 10-15 минут. Преимуществом этого метода является также его безвредность. Ультразвуковое излучение не несет каких-либо негативных последствий как для родившегося ребенка, так и для развивающегося – именно потому будущим матерям назначают УЗИ по неделям беременности для проверки состояния плода. Даже если проводить УЗИ 1 раз в месяц, чтоб наблюдать за состоянием ТБС в динамике, это никак не повлияет на развитие ребенка.
Противопоказаний к ультрасонографии нет, за исключением некоторых факторов, которые могут всего лишь отсрочить процедуру, – например, кожные раздражения или раны в области использования датчика.
Узнайте больше:
МРТ шейного отдела позвоночника: подготовка к процедуре, как проходит и сколько стоит?
МРТ тазобедренного сустава: подготовка к процедуре, как проходит и сколько стоит?
Как часто и сколько раз в год можно делать МРТ?
МРТ сустава и мягких тканей плеча
Как проходит и сколько стоит МРТ коленного сустава? Что показывает и сколько времени длиться?
Отличие МРТ от рентгена. Можно ли делать МРТ и рентген в один день?
МРТ коленного сустава: показания, противопоказания, особенности проведения
УЗИ плечевого сустава и его связок
Анализ крови на АЦЦП при ревматоидном артрите
Проблемы диагностики при помощи УЗИ
Существует два типа ультразвуковой оценки ТБС новорожденного: динамический и статический. Динамическое УЗИ оценивает стабильность сустава путем измерения подвижности головки бедра в ацетабулярной впадине. Статическое УЗИ оценивает анатомические аномалии сустава в фиксированных положениях.
Хотя некоторые эксперты считают, что визуализация более объективна, чем клинические обследование, исследования показали, что ультрасонография тазобедренного сустава напрямую зависит от квалификации врача функциональной диагностики, ведь интерпретация результатов может быть субъективной.
«Если вам говорят, что вылечить спину и суставы после 50 лет невозможно, знайте — это не правда!» — Мирахмедова Аида Хамидовна, ревматолог высшей категории, кандидат медицинских наук. Подробнее>>
Ультразвуковая классификация
Ультразвуковая классификация ДТС по методу Графа основывается на измерении альфа- и бета-углов. Это углы, образованные условными линиями, проведенными специалистом на снимке через определенные анатомические образования. Альфа-угол отражает глубину костной ацетабулярной впадины. Нормальное значение угла – больше или равно 60°. Бета-угол образован крышей подвздошной кости и треугольным фиброзным хрящом губы. В норме он меньше 55°. Ниже представлена таблица с нормами углов, которые определяют по УЗИ, а также типы врожденной ДТС.
| Тип 1 | 1а | Больше 60 | Меньше 55 |
| 1b | Больше 60 | Больше 55 | |
| Тип 2 | 2a | 50-59 (менее 3 месяцев) | — |
| 2b | 50-59 (более 3 месяцев) | — | |
| 2c | 43-49 | 70-77 | |
| Тип 3 | Разделение на основании структурных изменений ацетабулярной поверхности | Меньше 43 | |
| Тип D | — | 43-49 | Больше 77 |
| Тип 4 | — | Меньше 43 | — |
Не пропустите: Лечение и последствия синовита тазобедренного сустава у детей
Лечение суставов дорогими пустышками: ревматологи 12 лет обманывали пациентов по всей стране… Подробнее>>
Результат УЗИ
Протокол УЗИ ТБС унифицирован и описывает четко определенные структуры, что помогает максимально уточнить диагноз. В протоколе УЗИ описывается:
- головка бедренной кости (её центрированность, наличие ядра окостенения);
- состояние костной крыши (наличие уплощенности);
- состояние костного выступа (наличие закругленности);
- состояние хрящевой крыши;
- величина альфа- и бета-углов.
В норме ядро окостенения присутствует в зависимости от возраста младенца; костная и хрящевая крыши, костный выступ не изменены; альфа-угол больше 60 градусов, бета – меньше 55. Анализом случаев, в которых наблюдается отклонение от нормы, должен заниматься компетентный детский ортопед-травматолог.
Другие методы диагностики
К другим инструментальным методам исследования при ДТС относятся такие техники, как рентгенография и МРТ тазобедренного сустава.
Вопрос о том, УЗИ делать ребенку до года или рентген ТБС, не возникает, потому что рентгенологическое исследование позволяет идентифицировать именно костные структуры, которых у грудничков мало. Также новорожденным и детям до года не рекомендуется лишняя лучевая нагрузка. Рентгенография таза полезна, когда произошло значительное окостенение эпифиза головки бедренной кости, но к этому времени адекватная оценка врожденной ДТС уже не может быть выполнена. Рентген тазобедренного сустава выполняют в фронтальной проекции, с ногами в нейтральном положении.
МРТ тазобедренного сустава используется при предоперационной и послеоперационной оценке состояния бедренного сустава. МРТ тазобедренного сустава можно использовать для дифференциации внутрисуставных хрящевых структур. Также МРТ тазобедренного сустава полезена для выявления осложнений ДТС, таких, как некроз головки бедренной кости.
Ищите хорошего врача? Запишитесь на прием к лучшиму ревматологу или ортопеду в вашем регионе.
295
Ортопед
59
Ревматолог
Бесплатно подберем вам врача за 10 минут.
УЗИ тазобедренных суставов у новорожденных и взрослых: что показывает и таблица норм углов — подробности о болезнях суставов на Diet4Health.ru
Поделитесь ссылкой и ваши друзья узнают, что вы все знаете о суставах и заботитесь о своем здоровье! Спасибо ツ
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе