Узи почек в
УЗИ почек
УЗИ почек относится к категории самых безопасных обследований, а также данная процедура обладает высокой эффективностью, и применяется для обнаружения различных патологий парного органа.
При подозрении на заболевания почек, или же мочекаменную болезнь, уролог должен отправить пациента на ультразвуковую диагностику.
С помощью этого метода можно определить отклонения от нормы в размерах органа, камни, песок, опухолевые образования, кисти различного размера. При ранней диагностике онкологии, можно начать быстрое и своевременное лечение, что позволит сохранить человеку жизнь.
Процедура обследования проводится с помощью ультразвука и датчика, на который наносится специальный гель. Манипуляция полностью безболезненна, поэтому не требует использования препаратов и введения контрастного вещества. Обследование не требует сложных навыков, но проводить его должен только узи-диагност. Главным условием, которое должно соблюдаться – это правильная подготовка перед проведением манипуляции.
Преимущества метода
Как уже говорилось выше, ультразвуковая диагностика – это безопасная и высокоинформативная процедура. Данный метод не приносит никакого дискомфорта пациенту, в момент его выполнения отсутствуют болезненные ощущения и риск развития осложнений. Из-за этого его можно применять даже новорожденным, так как собрать мочу для первичного анализа у грудных детей очень проблематично.
Перед УЗИ почек необходимо посетить уролога или терапевта, поскольку именно специалист подскажет, как правильно должна проходить подготовка, объяснит результаты и на их основании назначит адекватное лечение. Манипуляция проводится врачом-узистом в специально оборудованном кабинете.
 УЗИ почек полностью безопасная процедура, поэтому ее можно делать всем категориям пациентов
УЗИ почек полностью безопасная процедура, поэтому ее можно делать всем категориям пациентов Методика проведения процедуры заключается в том, что через ткани человеческого организма пропускают волны ультразвука, которые настроены на определенную частоту. Они имеют способность отражаться от всех тканевых структур и органов, в результате чего образовывается рисунок, который выводится на экран компьютера.
Преимущества ультразвуковой диагностики:
- безопасность;
- информативность;
- быстрый результат;
- не требует применения обезболивающих препаратов;
- экономичность.
Полная безопасность ультразвука подтверждается тем фактом, что его можно делать даже грудному ребенку и будущим мамочкам. Некоторые пациенты считают, что аппарат создает вредное излучение, но на самом деле это не так. Соответственно манипуляции данного рода можно проводить по мере необходимости, а именно для наблюдения патологического состояния в динамике. Никакого негативного влияния на органы и системы при этом не наблюдается.
В процессе проведения диагностики можно обнаружить изменение размеров, наличие образования или же смену положения парного органа, именно эти показатели позволяют оценить информативность метода. УЗИ почек с допплерографией (УЗДГ) необходимо для того, чтобы проверить состояние и проходимость сосудов почек.
При ультразвуковом обследовании достаточно от 10 до 15 минут, чтобы выявить патологические отклонения. Вся диагностика проводится быстро, так как не требует специфических навыков и продолжительной подготовки перед манипуляцией. В процессе исследования врач сразу сообщает данные медсестре, которые она заносит их бланк исследования. Результат выдается пациенту и он относит его лечащему врачу для расшифровки.
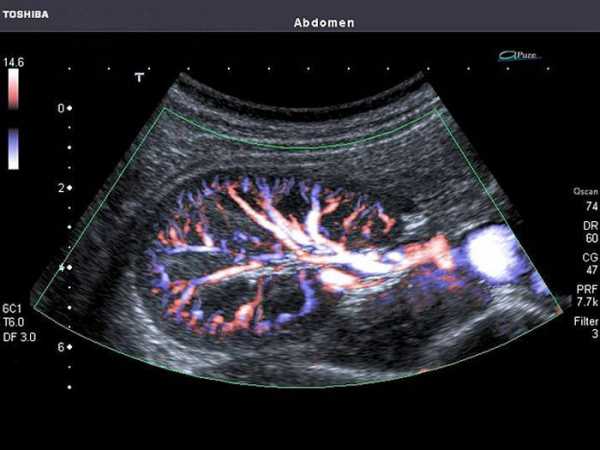 УЗИ почек с допплерографией позволяет определить ток по сосудам парного органа
УЗИ почек с допплерографией позволяет определить ток по сосудам парного органа Процедура полностью безболезненна, поэтому необходимость во введении обезболивающих средств отпадает. В ходе исследования по животу пациента проводят датчиком, и возможно от этого будут болезненные позывы, но это не связано с обследованием, а является симптомом заболевания. В сравнении с другими анализами (КТ, МРТ), УЗИ не очень дорогой метод диагностики.
В некоторых учреждениях здравоохранения сделать УЗИ почек бесплатно, при наличии направления от врача, или талончика, но, самостоятельно выбрать специалиста по ультразвуковой диагностике нельзя. Несмотря на то что применение ультразвука полностью безопасно для человеческого организма, его рекомендуется делать только по необходимости, и назначению врача.
Качественный и правильный результат анализа будет зависеть от подготовки пациента к процедуре, квалификации врача и оборудования.
Существует перечень показаний, после которых рекомендуется пройти ультразвуковую диагностику почек. Чаще всего данную процедуру используют при подозрении на мочекаменную болезнь, а также для проверки патологического процесса в динамике.
Ультразвуковое обследование почек показано в следующих случаях:
Как делают УЗИ почек при беременности- болезненные прострелы в поясничной области;
- отклонения от нормы в клиническом анализе мочи;
- травмы;
- почечная колика;
- патологии эндокринной системы;
- болезни почек;
- отечность.
Болезненные ощущения в области поясницы, которые имеют регулярный характер – это прямое показание к ультразвуку. Боль может усиливаться в процессе хождения, и обычно, это основной симптом патологического состояния парного органа. Отклонениями от нормы в показателях мочи считается наличие в ней красных кровяных телец, изменение цвета, присутствие белковых включений и солей, а также возможен осадок и муть.
В таком случае доктор назначает дополнительное обследование для выяснения точной причины отклонений. Если у человека были ранее травмы поясничной или абдоминальной области (падения с высоты, автомобильная катастрофа), то это может приводить к нарушению работы почек, поэтому с помощью УЗИ можно оценить их работоспособность.
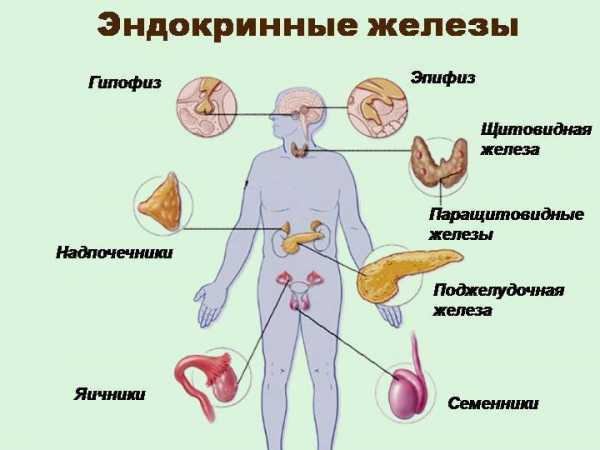 Заболевания эндокринной системы являются прямым показанием к проведению ультразвуковой диагностики
Заболевания эндокринной системы являются прямым показанием к проведению ультразвуковой диагностики Почечная колика – это сигнал о том, что произошел сбой в работе мочеполовой системы. Пациент испытывает сильные болезненные прострелы в поясничной области, с иррадиацией в живот и ногу. Интенсивность болезненных ощущений может быть настолько сильной, что порой без применения лекарственных препаратов и бригады скорой помощи не обойтись. Часто колика сопровождается тошнотой, с последующей рвотой, расстройством желудка и болью в процессе мочеиспускания.
Иногда врачи путают данные симптомы и могут предположить аппендицит. Именно с помощью УЗИ почек у взрослых и детей можно поставить окончательный диагноз.Патологии эндокринной системы зачастую дают осложнения на почки. Таким пациентам рекомендуют пройти данный анализ, дабы оценить всю тяжесть ситуации.
При наличии подозрений на заболевания почек, человек проходит ультразвуковую диагностику для подтверждения или опровержения диагноза. Если болезнь подтвердилась, то со временем доктор назначит повторное УЗИ, с целью оценить развитие патологического процесса в динамике. Отечность тканей свидетельствует о том, что нарушена работа почек и жидкость задерживается в организме, поэтому необходимо обратиться за помощью к врачу.
Подготовка к диагностике
Подготовка к УЗИ почек состоит из нескольких этапов, она не требует специальных навыков и довольно проста в выполнении. Необходимо придерживаться специфической диеты, употреблять лекарственные препараты и выпить необходимое количество жидкости перед процедурой.
 Перед УЗИ почечного аппарата пациенту необходимо выпить определенное количество жидкости
Перед УЗИ почечного аппарата пациенту необходимо выпить определенное количество жидкости Перед УЗИ почек детям и взрослым необходимо соблюдать следующие этапы подготовки:
- Много людей имеют склонность к повышенному газообразованию, чтобы избежать ошибки при диагностике, за несколько дней перед процедурой необходимо начать прием таких препаратов: угольные таблетки, Эспумизан, Фильтрум.
- За три дня до обследования из рациона питания следует исключить такие продукты: газировку, черный хлеб, молочную продукцию, белокочанную капусту, фасоль, сою, свежие овощи, пиво. Лечащий врач может назначить очистительную клизму, которую следует сделать вечером перед анализом и утром.
- Перед процедурой рекомендуется выпить достаточное количество жидкости (400–600 мл) для наполнения мочевого пузыря.
С собой следует взять обычное полотенце или приобрести бумажное, для устранения остатков геля для УЗИ с кожных покровов, так как у большинства специалистов отсутствует в кабинете салфетки для очищения. Такой бонус присутствует только в частных клиниках.
Методика проведения ультразвуковой диагностики
Несмотря на широкую популярность данного метода диагностики, у некоторых людей возникает вопрос: «Как делают УЗИ почек?». Специфических навыков для выполнения данной процедуры не требуется, подготовка не занимает особых трудностей. Больной должен лечь на кушетку в положение на животе, на боку или спине.
У беременных женщин очень часто обнаруживают нефроптоз. Для его диагностики необходимо принять положение стоя, при этом пациентка должна постоянно делать максимальный вдох и выдох. Для того чтобы понять, как проводится УЗИ почек, необходимо представить, как работает ультразвук. На кожные покровы больного наносят гель для УЗИ, поверх которого доктор проводит преобразователем ультразвуковых волн, которые не слышны для человеческого уха.
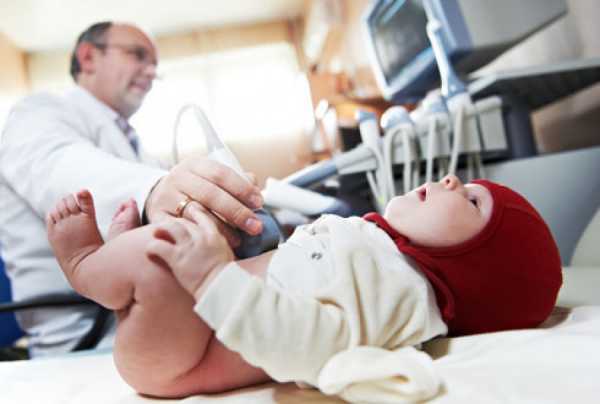 УЗИ почек – это единственный метод диагностики заболеваний мочеполовой системы новорожденному
УЗИ почек – это единственный метод диагностики заболеваний мочеполовой системы новорожденному С помощью геля улучшается движение и контакт датчика с кожными покровами. Волны ультразвука направлены на парный орган, происходит эффект отражения и на монитор компьютера выводится изображение. Она образовывается из-за того, что волны проходят через орган с разной скоростью. Например, через костную ткань ультразвук проходит с большей скоростью, чем через воздух.
На экране формируется рисунок, на котором четко видно почки, а также возможные новообразования, если они присутствуют, то врач должен сделать их замеры и выводы на основании увиденного. Для того чтобы оценить кровоток в сосудах парного органа, проводят УЗИ почек с ЦДК. ЦДК или цветное допплеровское картирование показывает на мониторе классическое изображение как на УЗИ, но при этом изучаемая область окрашена в определенный цвет, при этом довольно хорошо виден ток крови по сосудам.
Ультразвуковое обследование у малышей
Детское УЗИ почек порой единственный метод диагностики, который можно использовать для маленьких детей. Применение ультразвука включают в комплексное обследование детского организма при подозрении на аномалии развития или же заболевания (панкреатит, спленомегалия).
Некоторые мамы считают, что их малыш еще очень мал и не стоит его подвергать ультразвуковому воздействию, считая, что это может нанести вред. Но, на самом деле, УЗИ – это один из самых безопасных методов обследования, так как отсутствует радиоактивное излучение, а в месте, где датчик соприкасается с кожей не происходит никаких негативных изменений.
Организм ребенка не работает в полную силу, и поэтому перед проведением анализа детям рекомендуется выпивать совсем другой объем жидкости, в соответствии с их возрастом. Дети возрастом от года и двух должны выпить 100 мл жидкости, от 3 до 7 лет – 200 мл, младшие школьники – 300 мл и подростки – 400 мл.
Отзывы о процедуре
Изучив отзывы пациентов различных возрастных категорий, половых принадлежностей, можно сделать вывод и решить, стоит ли делать данный вид диагностики или же нет. Далее представлено несколько отзывов о данной процедуре.
Светлана: Процедура полностью безболезненна. В ходе ее выполнения можно дополнительно провести осмотр селезенки и поджелудочной железы.
Виктория: Благодаря данной процедуре, у моего новорожденного сына удалось определить врожденную патологию развития почек, что позволило начать быстрое лечение и избежать негативных последствий.
Игорь: В сравнении с другими методами диагностики, процедура недорогостоящая и выполняется очень быстро. Несмотря на то что я проходил обследование почек ранее, доктор заметил увеличение селезенки, что позволяет отнести метод к категории высокоинформативных.
После всего вышеперечисленного не должно остаться вопросов. Становится сразу понятно, что показывает УЗИ почек, с какой целью его применяют. Профилактическое и лечебное обследование необходимо проходить регулярно, особенно в тех случаях, когда есть подозрение на наличие патологий парного органа. В случае если человек по состоянии здоровья не может посетить лечебное учреждение, он может попросить сделать УЗИ почек на дому.
УЗИ почек. Что такое УЗИ, показания, какие болезни выявляет
УЗИ почек – это неинвазивный и безболезненный метод диагностики, который позволяет оценить ткань и структуру органов, а также почечных сосудов.История возникновения УЗИ
Важную роль в развитии ультразвуковой диагностики в медицине сыграл Джон Уайлд – сотрудник Кембриджского университета. Ученый первым опубликовал в 1949 году работу на тему утолщений и опухолей кишечника, определенных с помощью УЗ-исследований. Устройство, которое использовалось для обследования пациентов, было разработано для обучения пилотов военно-морских сил Америки. Через 7 лет Уайлд издал свое следующее исследование, которое включало в себя 117 примеров диагностики опухолей молочной железы. Врач отмечает девяностопроцентную точность полученных данных при помощи ультразвука. Джон Уайлд больше использовал количественный метод, чем качественный, так как получаемые изображения были не лучшего качества. Акцент на разработку и производство оборудования для проведения УЗИ-диагностики сделал Дуглас Хоури - радиолог из Колорадского университета. В 1954 году был произведен первый ультразвуковой сканер, который позволял делать осмотр брюшной полости под различными углами и производил ясные картинки. Спустя год было сконструировано более совершенное изделие, которое отличалось меньшими размерами и лучшим качеством изображения. В 1962 году учеными Райтом и Мейерсом была основана корпорация Physionics Engineering Inc, которая занялась массовым производством и продажей приборов для проведения ультразвуковой диагностики. Неоценимый вклад в развитие УЗИ внес профессор Ян Дональд – профессор кафедры акушерства в университете в Глазго, Шотландия. Ученый предположил, что ультразвук может предоставить ценную информацию при обследовании беременных женщин. В 1964 году было сделано первое измерение головки плода, которое стало стандартным методом исследования беременных на долгое время. В течение нескольких лет после этого с помощью УЗИ было успешно диагностировано предлежание плаценты, врожденные болезни плода и другие патологии.Знаменательные даты в истории развития ультразвука в медицине
- 1940 год – попытки диагностики камней в желчном пузыре;
- 1950 год – была проведена ультразвуковая диагностика в офтальмологии;
- 1958 год – Баум и Гринвуд применили ультразвук в гастроэнтерологии;
- 1963 год – при помощи УЗИ был исследован мочевой пузырь;
- 1967 год – Инге Эдлер и Карл Герц разработали первый ультразвуковой прибор для исследования сердечной мышцы;
- 1968 год – ученый Холландер при помощи ультразвукового аппарата провел диагностику почки.
Интересные факты
Ультразвуковая диагностика является обязательным этапом скрининга (плановое обследование) беременной женщины. Во время УЗИ во втором триместре врач узнает пол будущего ребенка. Этот факт едва не спровоцировал демографический кризис в Индии. Статистика за последние годы показала, что в этой стране количество мужчин стало превышать численность женского населения (на 1000 мужчин приходится 933 женщины). Причины данной ситуации кроются в национальных индийских обычаях. Выдавая замуж дочку, родители должны обеспечить ей богатое приданое. Узнавая на УЗИ о том, что должна родиться дочь, беременная женщина в Индии в большинстве случаев принимает решение сделать аборт. Проведенные исследования говорят о том, что из-за данных предрассудков за последние 10 лет в Индии погибли до рождения от 20 до 25 миллионов девочек.Поворотным моментом в истории ультразвуковой диагностики стала опубликованная статья в 1958 году Яном Дональдом на тему исследования органов брюшной полости ультразвуком. В работе детально описывался случай пациентки, которой после ряда исследований диагностировали прогрессирующий рак желудка. Дональд при помощи ультразвука обнаружил доброкачественную кисту, которая впоследствии была успешно удалена.
Обязательное сегодня условие для УЗИ органов малого таза – полный мочевой пузырь – также было определено Яном Дональдом. Во время исследований ученый случайно обнаружил, что наполненный мочевой пузырь обеспечивает естественное акустическое окно, что позволяет отображать органы более четко. Ультразвуковое исследование (УЗИ) является современным методом диагностики. Метод незаменим в выявлении объемных образований, аномалий развития, травм и других патологических процессов. В основе принципа ультразвукового исследования лежит явление эхолокации. Это явление заключается в восприятии отраженных высокочастотных сигналов. В случае УЗИ речь идет об ультразвуковом сигнале или волне. Приставка «ультра» обозначает «сверх», таким образом, указывая на то, что частота этих волн гораздо выше, чем обычных звуковых, которые воспринимаются человеческим ухом. Такие сверхзвуковые волны излучаются специальным датчиком. Датчик представляет собой скопление кристаллов, которые под воздействием переменного тока начинают генерировать механические колебания или же волны. Этот феномен носит название пьезоэлектрического эффекта. Волны, генерируемые датчиком, фокусируются и направляются на исследуемый участок тела. Ультразвуковая волна, достигнув границ двух сред, частично проходит через исследуемый орган, а частично возвращается. Между излученной и отраженной волной существует разница, которая называется еще и коэффициентом отражения. Этот коэффициент отражения преобразовывается датчиком в электрические импульсы, а они впоследствии - в картинку исследуемого органа.Коэффициент отражения у всех органов разный и зависит от их структуры и плотности. Любая ткань препятствует распространению ультразвуковой волны и чем плотнее ткань, тем выше ее сопротивление. Лишь воздух является полным отражателем ультразвуковых волн и не дает никакой эхографической картины. Этим объясняется неэффективность ультразвуковой диагностики в пульмонологии (отрасли медицины, изучающей легкие). Также с этой целью при проведении УЗИ используется гель, который обеспечивает максимальный контакт между датчиком и тканью, и не допускает наличия воздуха.
Органы с наименьшим сопротивлением дают затемненную (гипоэхогенную) картину на мониторе. Это объясняется тем, что ультразвуковая волна большей частью была поглощена, и лишь небольшая ее часть возвратилась обратно. Органы с наибольшим сопротивлением, которые максимально препятствуют продвижению ультразвука, дают светлую (гиперэхогенную) картину. В данном случае это происходит благодаря тому, что основная часть волны вернулась обратно.
Итак, чем максимальней отражается ультразвук, тем светлее картина. Если же он проходит с наименьшим препятствием, то это дает темный цвет. Между темным и светлым цветом существует еще множество оттенков серой шкалы. Современные аппараты УЗИ дают от 50 до 200 оттенков серо-белой шкалы. Каждый оттенок соответствует определенной структуре органа. Таким образом, структура тканей или органов может быть не только гипер- или гипоэхогенной, но также средней эхогенности, низкой или высокой. В организме человека ткани, за счет присутствия в них большего процента воды, дают преимущественно гипоэхогенную картину. Кости, хрящи, камни дают гиперэхогенную картину. Для проведения ультразвукового исследования необходим генератор ультразвуковых волн (ультразвуковой аппарат) и датчик. Также для визуализации картины применяется монитор, а для наиболее плотного контакта между телом и датчиком - гель.Генератор ультразвуковых волн
В медицине используются аппараты, которые генерируют волны с частотой от 2 до 10 МГц. Однако они являются не только генераторами, но одновременно и приемниками ультразвуковых волн. В основе такого аппарата лежат кристаллы, которые деформируясь в магнитном поле рождают эхосигналы. Отраженная волна также воспринимается датчиком. Теперь уже она воздействует на кристалл, деформируя его, что приводит к образованию электрического заряда. Этот заряд, который представляет собой коэффициент отражения между излученной и отраженной волной, преобразуется в картинку и выводится на монитор.Ультразвуковой датчик
Этот датчик играет роль трансдьюсера, посылая и направляя эхосигнал к объекту изучения (почке, поджелудочной железе и так далее). Благодаря встроенной системе линз, он собирает все волны в один пучок, благодаря чему они не распространяются во все стороны. Этим пучком эхосигналов и управляет врач, держа у себя в руке датчик. Существует множество датчиков, которые отличаются и по частоте используемых волн и по форме. Различная форма датчиков объясняется различной степенью их применения. Так, кроме обычных трансабдоминальных датчиков существует вагинальные, ректальные и уретральные датчики. Ультразвуковое исследование используется в комплексе с другими методами диагностики, например, с эндоскопией. Для этого используются маленькие ультразвуковые датчики, которые прикреплены на конце эндоскопических зондов. УЗИ может отличаться по виду используемых режимов, измерения получаемых картин, а также по способу проведения.Используемые режимы в УЗ-диагностике:
- А-режим – дает не картину исследуемого органа, а кривую отраженных волн;
- В-режим – дает двухмерное черно-белое изображение различных структур;
- М-режим – дает изображение движущихся структур, например, клапанов сердца.
- 2D – наиболее широко распространенное УЗИ, в результате которого получается двухмерное изображение.
- 3D – УЗИ, дающее трехмерное изображение. В отличие от двухмерного изображения на плоскости, этот метод показывает объемную картинку.
- 4D – отличается от 3D тем, что показывает объемную картинку еще и во времени.
- трансабдоминальное УЗИ – датчик прикладывается на кожу к исследуемому участку;
- трансвагинальное УЗИ – осуществляется введение датчика во влагалище;
- трансуретральное УЗИ – через введенный в мочеиспускательный канал датчик осуществляется визуализация мочеполовых органов;
- трансректальное УЗИ – датчик вводится в прямую кишку.
УЗИ в комплексе с другими методами исследования:
- УЗИ с эндоскопией или эндо-УЗИ;
- УЗИ с введением контраста или эхоконтрастирование.
Названия УЗИ в зависимости от области применения:
- эхоэнцефалография – ультразвуковое исследование мозга;
- допплерография – метод ультразвукового исследования сосудов;
- соноэластография – метод, основанный на использовании ультразвука, для диагностики опухолевых образований.
Области, где применяется УЗИ:
- акушерство и гинекология;
- общая терапия;
- общая и сосудистая хирургия;
- онкология;
- неврология.
Как рутинное исследование, УЗИ применяется в послеродовом периоде с целью выявления остатков плаценты, а также для заблаговременной диагностики эндометритов. Как правило, УЗИ матки проводится всем женщинам на третий день после родов.
В гинекологии ультразвуковое исследование проводится для выявления различных аномалий развития половой системы и объемных образований (кист, миом). С этой целью может использоваться как трансабдоминальный метод, так и трансвагинальный.
Общая терапия
В общей терапии используются все виды ультразвукового исследования. Выбор того или иного метода зависит от области терапии, где применяется УЗИ.Так, в эндокринологии чаще всего используется УЗИ в 2D режиме с допплерографией. Этот метод позволяет определить не только аномалии структуры щитовидной железы и других желез, но и оценить их кровоснабжение. В гастроэнтерологии, как правило, используется трансабдоминальное УЗИ. С помощью него определяются объемные образования и аномалии развития печени, поджелудочной железы. Также ультразвук выявляет изменения в паренхиме органов, тем самым помогая определить хронические патологии (панкреатит, гепатит).
В нефрологии и урологии с помощью ультразвука определяют патологии мочеполовой системы. Для этого чаще всего применяются трансуретральный и трансректальный методы. Они помогают выявить аномалии развития, объемные образования и воспалительные процессы.В кардиологии используется УЗИ в М-режиме или эхокардиография. С помощью этого метода диагностируются патологии клапанов сердца (сердечные недостаточности и стенозы), аномалии развития (пролапсы клапана), а также воспалительные патологии (эндокардиты).
Общая и сосудистая хирургия
УЗИ используется для предварительной диагностики большинства острых неотложных хирургических состояний (перитонит, травмы). С этой целью как метод экстренной диагностики используется трансабдоминальный метод. В сосудистой хирургии используется метод допплерографии. Это один из методов ультразвуковой диагностики, изучающий движение крови по сосудам. Метод используется для оценки проходимости вен нижних конечностей, для диагностики тромбозов и атеросклероза в сосудах ног.С помощью допплерографии определяется скорость кровотока в пораженных сосудах, а также места сужений. Метод незаменим в диагностике тромбофлебитов, диабетической ангиопатии и тромбозов.
Онкология
В онкологии для выявления различных опухолевых процессов используется метод соноэластографии. Этот вид УЗИ помогает выявить рак на очень ранних этапах развития. Соноэластография может определить не только локализацию и размер опухолевого образования, но также дифференцировать его между доброкачественной и злокачественной опухолью. Метод незаменим в диагностике рака молочной железы и рака щитовидной железы, опухолей малого таза, в том числе лимфатических узлов и мошонки.Неврология
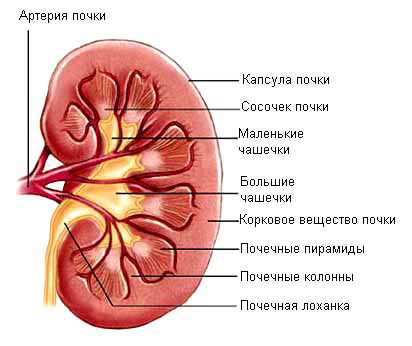
В неврологии применяется ультразвуковое исследование мозга, которое называется эхоэнцефалографией. Метод применяется для выявления органических поражений мозга и смещений его срединных структур. Также эхоэнцефалография оценивает количество спинномозговой жидкости и ее циркуляцию. Метод УЗИ используется не только с целью диагностики различных патологий, но также в лечебных целях. Например, в стоматологии ультразвук чаще всего применяется с целью чистки зубов. Снятие зубного камня с помощью ультразвука является более безопасным и менее травматичным методом. В ревматологии ультразвуковые волны применяются для лечения суставов. Однако же максимально в качестве лечения явление эхолокации используется в физиопроцедурах. Почки - это парные паренхиматозные органы бобовидной формы, которые расположены в поясничной области. От каждой почки отходит мочеточник, который берет свое начало от почечной лоханки, а сам открывается в мочевой пузырь. Почечная лоханка наряду с малыми и большими почечными чашечками представляет собой выделительную систему почки. В них из паренхимы почки фильтруется моча, которая далее идет по мочеточникам и накапливается в мочевом пузыре. В самой же паренхиме почки выделяют корковое и мозговое вещество. В корковом веществе расположены почечные клубочки, а в мозговом канальцы, которые образуются в так называемые пирамиды. Каждая из этих структур дает определенную эхогенность. При проведении ультразвукового исследования исследуются все анатомические структуры почки, их размеры, положение.Параметры, которые исследуются при проведении УЗИ почек:
- количество;
- подвижность;
- положение и форма;
- размеры;
- структура и контуры;
- чашечно-лоханочный аппарат почек;
- мочеточники.
Иногда почки находятся гораздо ниже, и тогда этот феномен называется нефроптозом. Почка (или обе почки) может находиться в совсем необычном месте, например, в малом тазу. Также обе почки могут находиться на одной стороне, одна при этом находится на своем месте, а другая - чуть ниже.
Также при проведении УЗИ врач обращает внимание на форму почки. Обычно почка имеет бобовидную форму. Однако могут встречаться такие аномалии формы как S-образная почка, L-образная почка, подковообразная почка, сращение обеих почек. Размеры почек имеют важное диагностическое значение, поскольку многие патологии сопровождаются уменьшением или увеличением почек.Среднестатистические размеры почек:
- длина – от 100 до 120 мм;
- ширина – от 50 до 60 мм;
- толщина – от 40 до 50 мм;
- толщина паренхиматозного слоя – от 20 до 25 мм;
- толщина капсулы – до 1,5 мм;
- масса – от 120 до 200 грамм
Однако уменьшаться или увеличиваться почка может не только в связи с каким-то патологическим процессом, но и с возрастом. Так, при возрастных изменениях отмечается уменьшенная почка. При этом отмечается уменьшение преимущественно паренхиматозного слоя, который может достигать до 10 – 15 мм (норма 25 мм) у людей после 60 лет. Если у человека одна почка была удалена, а другая взяла на себя функцию обеих, то она может компенсаторно увеличиваться.
В норме структура почки неоднородная, в ней выделяются участки пониженной, средней и повышенной плотности. Участки пониженной плотности (темного цвета) – это пирамидки почек, в то время как остальная паренхима дает среднюю эхогенную картину (более светлые участки). Максимальную эхогенность дает капсула почки. На УЗИ она обозначена самым светлым цветом. В целом же почка имеет структуру средней плотности, что на УЗИ дает различные оттенки серой шкалы.Любой патологический процесс в почке нарушает эту структуру. Так, при губчатой почке вместо гипо- и гиперэхогенных участков визуализируются множественные крошечные кисты. Уплотнение отдельных структур, например, капсулы, может быть следствием перенесенного воспаления. Инородные тела (опухоль или камень) дают повышенную эхогенность, что хорошо визуализируется на фоне средней эхогенности почки. Острые воспалительные процессы, сопровождающиеся отеком почечной ткани, дают гипоэхогенную картину (на УЗИ темный цвет).
Наружный контур почки ровный и четкий. Иногда, может отмечаться небольшое его выбухание (горбатая почка), что также является вариантом нормы.
В норме собирательный аппарат почки, который представлен чашечками и лоханками, на УЗИ не визуализируется, то есть он анэхогенный. Эти структуры начинают визуализироваться только в случае патологии. Расширение лоханок чаще всего говорит о пиелонефрите или о мочекаменной болезни. Однако на месте лоханок могут образовываться камни. Тогда они дают картину повышенной эхогенности, причем форма камня может повторять контуры лоханок. Мочеточник – это парный трубчатый орган, который отходит от почки и заканчивается в мочевом пузыре. Средняя длина мочеточника колеблется от 25 до 30 см, а его диаметр 6 – 9 мм. Укорочение или удлинение мочеточников может быть результатом врожденных аномалий. Длинный мочеточник может перекручиваться, в результате чего моча в нем будет застаиваться. Следствием этого является инфицирование мочи и развитие инфекционных процессов.На УЗИ мочеточник визуализируется как анэхогенное (темного цвета) трубчатое образование с гиперэхогенными (светлого цвета) стенками. Это объясняется тем, что внутри мочеточник полый, а стенки его из соединительной ткани. Соединительная ткань является плотной структурой и аналогично капсуле почек дает гиперэхогенность.
При ультразвуковом исследовании мочеточников также определяется их положение, форма и количество. Так, мочеточников может быть не два, а три. Они могут быть удвоенны, расширены или перекручены. Устья мочеточников (то место, где они открываются в мочевой пузырь) могут перекрываться клапанами, в результате чего моча будет накапливаться в мочеточнике и перерастягивать его. Все это будет приводить к их расширению более 9 мм.Если в мочеточнике проходит камень, то на фоне анэхогенной (темной) полости мочеточника вырисовывается гиперэхогенное (светлое) овальное образование.
Ультразвуковое исследование почек и мочевыводящих путей назначается при диагностике различных заболеваний органов мочевыделительной системы или других систем, осложнениями которых является поражение почек.Показания для ультразвукового исследования почек и мочевыводящих путей:
- поражения паренхимы почек;
- почечная эмфизема (присутствие газа в почке);
- почечная недостаточность;
- заболевания сосудов почечного кровообращения;
- кистозные заболевания почек;
- травмы и ушибы почек;
- миоглобинурия (присутствие мышечного белка миоглобина в моче);
- воспаление путей мочесобирательной системы;
- гидронефроз;
- камни в почках и мочесобирательных каналах;
- опухоли почек (доброкачественные, злокачественные и метастазы);
- трансплантированная почка.
| Патология | Цель назначения УЗИ | Ультразвуковые признаки |
| Острый гломерулонефрит с почечной недостаточностью |
| На ранней стадии болезни УЗИ не отмечает никаких отклонений от нормы. Когда появляется отек почечной паренхимы, на УЗИ визуализируется увеличенная почка. Границы паренхимы почек становятся более отчетливыми, повышается эхогенность. Почечные пирамиды остаются гипоэхогенными – «выбитые пирамиды». |
| Хронический пиелонефрит | Оценить размеры почки, наличие либо отсутствие в ней гиперэхогенных структур. | Почки уменьшены в размерах. Эхогенность почек может быть не изменена. |
| Нефросклероз | Выявить в почке разрастание соединительной ткани, а также оценить ее размеры. | Эхогенность паренхимы повышена за счет присутствия в ней плотной соединительной ткани. При обширном поражении почка уменьшена в размере. |
| Фибролипоматоз почек | Исключить различные опухолевые образования и инфекционные процессы. | Большое количество жировой ткани в паренхиме почки обычно увеличивает эхогенность паренхимы. |
| Отек почки | Выявить возможную причину отека и исключить кистозные образования. | Главным ультразвуковым признаком является уменьшение эхогенности паренхимы. Почечные пирамиды видны как гипоэхогенные участки, но могут быть и анэхогенными. Зачастую их путают с кистами. Капсула почки становится более четкой и выраженной. |
Причины почечной недостаточности:
| Патология | Цель назначения УЗИ | Ультразвуковые признаки |
| Почечная недостаточность |
| Могут быть расширены мочевыводящие пути. Паренхима имеет гипоэхогенный характер, порой неоднородный. При обструкции визуализируется расширенный почечно-лоханочный аппарат почки, расширенные мочеточники. Структура почки неоднородна, контуры размыты. |
| Патология | Цель назначения УЗИ | Ультразвуковые признаки |
| Тромбоз почечной вены | Цель при ультразвуковом исследовании сосудов одна и сводится в первую очередь к тому, что необходимо определить тип и калибр пораженного сосуда. На втором этапе необходимо обнаружить зоны с кровоизлияниями и инфарктом почки и оценить степень поражения. | На первой стадии болезни на УЗИ видна увеличенная почка со сниженной эхогенностью по периферии (в корковом веществе). Через 1 – 2 недели периферия становится эхогенной. Иногда из-за очаговых кровоизлияний появляются небольшие гипоэхогенные участки. При помощи допплерографии выявляется снижение или отсутствие кровотока в почечной вене. Если развивается «обходной» венозный кровоток, то эхогенность возвращается к норме, однако почка может уменьшиться в размерах. |
| Тромбоз почечной артерии | Когда поражена одна ветвь почечной артерии, на УЗИ виден эхогенный неоднородный участок, который переходит в гипоэхогенный в течение нескольких дней. Если тромб находится в основном стволе почечной артерии, то вначале почка увеличена в размерах. При длительном отсутствии кровоснабжения почка атрофируется и уменьшается в размерах, становясь гипоэхогенной. Окончательный диагноз ставится на основе результатов допплеровского исследования. При допплерографии отмечается снижение или отсутствие кровотока в артерии с тромбом. | |
| Стеноз почечной артерии | Зоны инфаркта почки на УЗИ визуализируются как гипоэхогенные треугольные участки в паренхиме. Когда зоны инфаркта замещаются соединительной тканью (рубцом), на УЗИ они становятся гиперэхогенными. |
| Патология | Цель назначения УЗИ | Ультразвуковые признаки |
| Киста в почке |
| Простая киста На УЗИ простая киста видна как полностью эхонегативное образование округлой или овальной формы с ровным контуром, но без выраженной стенки. Эхинококковая киста Сначала ультразвуковая картинка сходна с параметрами простой кисты. Однако контур неровный, иногда утолщен. Далее внутри кисты появляются перегородки и мембраны, которые проявляются эхопозитивно, на фоне эхонегативной жидкости. Такую картинку называют «плавающими лилиями».Когда стенка кисты кальцифицируется (в них накапливаются соли кальция), появляется эхопозитивное образование с теневой дорожкой. |
| Поликистозная болезнь почек (наследственная патология) |
| В начальных стадиях болезни кисты очень маленькие 0,1 – 5 миллиметров в диаметре и не выявляются на УЗИ. Однако заметна повышенная эхогенность паренхимы за счет разрыва ткани вокруг кист. Когда болезнь прогрессирует, на УЗИ визуализируются увеличенные в размере почки с неровным контуром и множеством эхонегативных округлых зон различной величины (от 0,5 до 3 – 4 сантиметров и более). |
| Мультикистозная дисплазия почек |
| На УЗИ видно одностороннее увеличение размеров почки, со множеством эхонегативных округлых образований различного диаметра. Эхогенность почечной ткани между кистами неоднородна. |
| Патология | Цель назначения УЗИ | Ультразвуковые признаки |
| Ушиб |
| На УЗИ определяется деформация нормального контура почки с гипоэхогенным очагом. |
| Гематома в почке (скопление крови) | Скопление крови под почечной капсулой на УЗИ выглядит как слегка выраженный эхогенный контур почки. Скопление крови в паренхиме дает гипоэхогенное изображение различной величины, в зависимости от объема кровотечения. Если кровотечение не останавливается, то гипоэхогенный участок увеличивается в диаметре. Когда кровь начинает свертываться, участок становится эхогенным. | |
| Околопочечная гематома | Скопление крови в околопочечном пространстве визуализируется на УЗИ как эхонегативная структура. При свертывании крови эта область становится умеренно эхогенной. Контур почки при этом не изменяется. |
| Патология | Цель назначения УЗИ | Ультразвуковые признаки |
| Острый пиелонефрит |
| Почка нормального размера или слегка увеличена со сниженной эхогенностью. Чашечно-лоханочная система и мочеточники расширены. Скопление жидкости придает им эхонегативное изображение. |
| Абсцесс (локальное скопление гноя) почки | Определение формы размеров. Пункционная биопсия. | На УЗИ визуализируется округлое гипоэхогенное или анэхогенное образование с неровными краями. Стенки толстые, визуализируются как гиперэхогенные. Когда присутствует газ, на гипоэхогенном фоне видны гиперэхогенные круглые участки с теневыми дорожками. |
| Абсцесс после удаления почки | Выявить воспалительный процесс в почечной ложе. | Скопление гноя в почечном ложе визуализируется как большое эхонегативное образование. При присоединении анаэробной инфекции и появлении воздуха на эхонегативном фоне видны гиперэхогенные круглые участки с теневыми дорожками. |
| Забытые хирургические тампоны |
| Плотные эхогенные образования различной формы. Иногда видны линейные складки или плетеная структура ткани. В чашечно-лоханочной системе могут быть обнаружены эхогенные включения. |
| Патология | Цель назначения УЗИ | Ультразвуковые признаки |
| Опухолевые образования в почках |
| Доброкачественные опухоли На УЗИ обнаруживаются круглые объемные образования, эхогенные, обычно небольшого размера. Злокачественные опухоли (рак) Общим УЗИ признаком всех видов рака почек является объемное образование с высокой эхогенностью (только в 4 процентах случаев встречаются эхогенные карциномы). В отличие от кист, нет капсулы и края образования не ровные. Иногда визуализируется гипоэхогенная псевдокапсула, сформированная сдавленной паренхимой вокруг опухоли. Когда в опухоли появляются кровоизлияния и некрозы, на гиперэхогенном фоне видны гипоэхогенные области.В 10 – 20 процентах случаев в опухолях обнаруживаются кальцификаты – очень эхогенные периферические или центральные участочки. При разрастании опухоли объемное образование выходит за пределы почечного контура. |
| Метастазы в почках (чаще – при раке легких, меланоме, раке молочной железы) |
| На УЗИ выявляются различного размера и формы гипоэхогенные образования. Они могут быть односторонние или в обеих почках одновременно. Место их расположения, чаще всего – в коре почки. |
- определение размера, контура и объема трансплантата;
- определение жизнеспособности;
- выявление отторжения трансплантата;
- выявление осложнений.
В случае отторжения трансплантата на УЗИ визуализируются большие эхопрозрачные пирамиды. Эхогенность центрального комплекса снижается до выявления мелких гипоэхогенных очажков. При очаговых кровотечениях и инфарктах паренхимы появляется неоднородная эхогенность. При сильном отеке УЗИ выявляет увеличение почки в размерах (более чем на 22 процента).
При помощи ультразвукового исследования обнаруживаются послеоперационные уриномы (скопление мочи), абсцессы и лимфоцеле (скопление лимфы). Они дают неспецифическую картинку эхонегативных полостей округлой формы. Конечный диагноз ставится после пункционной биопсии под ультразвуковым наблюдением.
В современной диагностике ультразвуковое исследование почек назначается при наличии различных симптомов, связанных с нарушением работы или целостности мочевыделительной системы.Признаки, указывающие на нарушение функции или целостности мочевыделительной системы:
- появление болей в области поясницы, в почках или вдоль хода мочеточников;
- гематурия (присутствие крови в моче);
- увеличение почки/почек в размере;
- хронические инфекции мочеполовой системы;
- различные травмы (проникающие и непроникающие);
- подозрение на поликистоз почек;
- лихорадка невыясненной этиологии;
- почечная недостаточность;
- неработающая почка по результатам урографии.
Подготовительные меры перед УЗИ почек:
- диета – в течение трех дней до обследования;
- прием медицинских препаратов – на протяжении трех дней до визита врача;
- микроклизма или прием слабительных препаратов (если пациент страдает запорами) – вечером, накануне УЗИ;
- употребление жидкости для подготовки мочевого пузыря – за час до проведения диагностики;
- отказ от приемов пищи – за восемь часов до УЗИ;
- подготовка вещей для посещения больницы.
Продукты, которые нельзя употреблять, подготавливаясь к УЗИ почек:
- овощи – белокочанная капуста, кукуруза, картофель, репчатый лук;
- бобовые – фасоль, горох;
- фрукты – яблоки, вишня, груша, чернослив;
- черный хлеб, мучные изделия;
- сахар и кондитерские изделия;
- отруби;
- крахмал;
- молоко, кефир, сливки.
Действия, которые провоцируют газообразование:
- употребление болгарского перца и кабачков, не прошедших термическую обработку;
- обильный ужин, включающий в себя мясо, рыбу, грибы, яйца;
- питье во время еды;
- обильное питье после специй.
Продукты, которые можно употреблять в пищу при подготовке к УЗ-исследованию почек:
- нежирный сыр твердых сортов;
- перловая, овсяная, гречневая крупа;
- отварной рис;
- отварная говядина, курица, кролик;
- отварная рыба;
- вареные яйца (не более 1 штуки в день).
- йогурты с ферментами и бифидобактериями;
- мята (перечная, душистая, колосистая) – употреблять в виде напитка;
- корица, имбирь – использовать в виде специй.
Медикаменты против метеоризма:
Пеногасители (препараты, которые способствуют разрушению пузырьков газа): Энтеросорбенты (выводят из организма токсины и патогенную флору):- на базе углерода (активированный уголь, карболонг, сорбекс);
- на базе кремния (энтеросгель) – препарат выпускается в виде пасты;
- на базе лигнина (фильтрум).
Растительные препараты, снижающие количество газов в кишечнике:
- фенхель (плоды) – 1 столовая ложка на 1 стакан (250 миллилитров) воды;
- тмин (плоды) – половина столовой ложки на 1 стакан (250 миллилитров) воды.
Предметы, требуемые для того, чтобы провести микроклизму:
- спринцовка (грушевидный резиновый баллон с удлиненным наконечником);
- лекарственный раствор – 100 – 200 миллилитров;
- вазелин или питательный крем.
- настой ромашки – 2 столовые ложки сухого растения заварить 1 стаканом (250 миллилитров) кипятка;
- крахмальный раствор – 1 чайную ложку (5 грамм) крахмала смешивают со 100 миллилитрами прохладной воды до однородной массы. Далее доливают 100 миллилитров горячей воды.
Слабительные препараты:
- форлакс;
- порталак;
- лаксомаг;
- гутталакс.
- тисасен (на основе сенны) – выпускается в виде отваров, настоев и таблеток;
- кафиол (сенна, инжир, слива, вазелиновое масло) – производится в виде брикетов;
- корень ревеня – продается в виде порошка, таблеток и сиропа;
- кора крушины – может быть в виде сиропа, экстракта, таблеток.
Свечи со слабительным действием:
- глицериновые свечи;
- ферролакс;
- свечи с ревенем.
Напитки, которые можно употребить для наполнения мочевого пузыря перед проведением ультразвуковой диагностики:
- чай (зеленый или черный);
- несладкий компот;
- сок;
- негазированная минеральная вода;
- морс (негазированный прохладительный напиток).
Подготовка детей к проведению УЗИ почек
Подготавливая ребенка к ультразвуковой диагностике следует учитывать его возраст. Если ему меньше года, то последнее кормление должно быть за 3 – 4 часа до УЗИ. Грудное молоко усваивается в течение 3 часов, искусственные смеси перевариваются за 3,5 – 4 часа. Пюре из фруктов и овощей усваиваются гораздо дольше, поэтому перед УЗИ кормить ими не рекомендуется. Если ребенку от 1 года до 3 лет, нужно не кормить его за 5 часов до процедуры. Детям постарше следует отказаться от употребления пищи за 6 – 7 часов до обследования. За 3 – 4 дня до УЗИ почек нужно исключить из детского рациона продукты, которые могут вызвать метеоризм. При склонности к вздутию живота, ребенку следует принимать детские препараты, снижающие количество газов в кишечнике.Лекарственные препараты для детей, способствующие уменьшению газообразования:
- боботик – может приниматься детьми с 28 дня жизни. От 10 капель (25 миллиграмм) до 20 капель (50 миллиграмм) два раза в сутки в зависимости от возраста;
- эспумизан – грудничкам нужно давать по 1 миллилитру (25 капель) ежедневно, смешивая препарат с молоком или смесью для кормления в отдельной бутылочке. От 1 года до 6 лет – по 1 миллилитру 3 раза в сутки. От 6 лет – по 2 миллилитра (50 капель) три раза в день
- плантекс – детям до года – по 1 пакетику (5 грамм) два раза в сутки. От 1 года до 4 лет - 2 пакетика (10 грамм) дважды в сутки.
Норма жидкости в соответствии с детским возрастом:
- полстакана – детям от года до 2 лет;
- стакан – полтора – от 2 до 10 лет;
- два стакана – от 10 до 17 лет.
Напитки, которые оказывают влияние на сосудистый тонус
- кофе и кофейные напитки;
- чай;
- энергетики.
Вещи, требуемые для проведения ультразвуковой диагностики почек
Если человек принимает медицинские препараты, то нет необходимости прерывать лечение. Следует сообщить врачу наименования принимаемых лекарств и длительность периода их употребления. В случае, если челоаек проходил ранее УЗИ почек, надпочечников и мочеточников, следует предоставить врачу данные о предыдущем исследовании. При себе пациенту при проведении УЗИ почек необходимо иметь широкое полотенце или пеленку, для того чтобы застелить кушетку. Также нужно иметь салфетки для удаления геля, который врач наносит на кожу. Абсолютных противопоказаний для ультразвукового исследования почек и мочеточников не существует.Временные факторы, которые могут помешать провести УЗИ или снизить его информативность:
- заболевания кожи;
- состояние пациента;
- непереносимость проводящего геля (средство, которое наносят на кожу, для обеспечения контактной среды между датчиком и телом пациента).
Патологии и дефекты кожи, которые могут стать барьером для УЗИ почек:
- открытые раны;
- пиодермия (гнойное поражение кожи);
- ожоги;
- лишай;
- фурункулез (гнойное заболевание);
- порезы, глубокие царапины.
Ультразвуковое исследование почек
Почки – главные «труженики» человеческого организма. За одну минуту они очищают от шлаков один литр крови, работая день и ночь. Они фильтруют четверть всей крови, перекачанной сердцем за минуту. Увидеть их работу и оценить состояние поможет ультразвуковое исследование почек.
Краткое содержание статьи:
Причиной поясничных болей многие считают позвоночные проблемы и не торопятся к доктору, а зря, ведь даже слабые ощущения, сопровождающиеся нарушением отделения мочи, изменением ее цвета могут быть первыми «звоночками» тяжелых заболеваний, например, злокачественного процесса. План обследования большинства заболеваний включает обязательное проведение УЗИ почек.
Основные физиологические функции почек:
• Мочеобразование.
• Регуляция кровяного давления – в глубине располагаются клетки, вырабатывающие ренин – специальный гормон, запускающий механизм регулирования постоянства артериального давления, а также поддерживающий тонус сосудов и ритмичную работу сердечно-сосудистой системы.
• Кроветворение – вырабатываемый почками гормон эритропоэтин посылает команду кровеносным органам на выработку новых эритроцитов.
• Поддержание кислотно-щелочного баланса – почки выводят из организма вещества, находящиеся в кислых и щелочных продуктах.
• Регулирование онкотического давления крови – поддержание нужного содержания белков в крови.
Показания к проведению УЗИ исследования
 • Анализы мочи с отклонениями от нормы (лейкоциты – маркеры воспаления, эритроциты – признак повреждения при условии отсутствия месячных, соли, бактерии).
• Анализы мочи с отклонениями от нормы (лейкоциты – маркеры воспаления, эритроциты – признак повреждения при условии отсутствия месячных, соли, бактерии).
• Кровянистая моча, подозрение на рак или камни.
• Отеки во время обострения пиелонефрита, гипертонической болезни.
• Профилактический ежегодный осмотр.
• Повреждение при травме.
• Оценка работы трансплантата.
• Сильные поясничные боли.
• По рекомендации уролога во время лечения простатита.
• Наследственная склонность к болезням мочевыводящих путей.
Процедуру производят медицинские учреждения амбулаторно-поликлинического звена, а так же стационары. Исследование не имеет возрастных ограничений, может проводиться у постели больного.
Проведение УЗИ почек при беременности
Мочевыделительная система беременной женщины испытывают большую нагрузку, работая «за двоих». Почкам приходится фильтровать повышенный объем жидкости, так как объем крови при беременности увеличивается.
Симптомы, требующие проведения сканирования:
- Отеки ног, рук.
- Повышение кровяного давления.
- Изменения анализов мочи.
- Боли в пояснице.
- Темный цвет мочи.
- Эндокринные расстройства (сахарный или диабет беременных).
Своевременное выполнение врачебных рекомендаций – залог успешной беременности и здоровья ребенка.
Случай из практики
Светлана, 28 лет. На ультрасонографию (эхографию) девушка была направлена врачом – гинекологом. На момент явки срок беременности составлял 32 недели. Ранее обследование не проходила. Осмотр показал расширение лоханки справа. Поскольку анализы мочи были «воспалительными», пациентке начато лечение антибактериальными препаратами. Кроме медикаментозной терапии дан совет – периодически принимать разгрузочные позы: коленно-локтевое положение, а так же на левом боку. Это позволит улучшить отток мочи, уменьшив давление матки. Через неделю повторное УЗИ сканирование почек показало улучшение: эвакуация мочи восстановилась.
Если вовремя не принять меры по нормализации оттока мочи, у беременной может развиться гнойное воспаление блокированного органа. Рекомендации врача – терапевта или нефролога помогут избежать тяжелых последствий.
Как подготовится к УЗИ диагностике почек
Обычно исследование не требует специальной подготовки больного. Однако для хорошей визуализации лучше применять энтеросорбенты, поглощающие газы кишечника.
Видео, как подготовиться к УЗ-сканированию
Порядок использования сорбентов
Накануне исследования, 3 дня принимают Эспумизан по 2 капсулы трижды за день. За несколько часов до процедуры нужно выпить последние 4 капсулы. Придерживаться определенной диеты или приходить натощак не нужно. Но при ожирении или избыточном газообразовании лучше воздержаться от еды за 4-5 часов до проверки.
На исследование нужно взять амбулаторную или карту наблюдения беременной. При необходимости доктор может попросить предыдущие протоколы исследования для сравнения. Если врач назначил УЗИ мочевого пузыря, требуется пить воду перед сканированием (1 литр), но не опорожнять мочевой пузырь.
Что показывает ультразвуковое исследование?
Сканирование ответит на вопросы:
• Сколько? Природой человеку «положено» иметь 2 почки. Однако бывают случаи так называемого удвоения органа. Что это означает? В процессе развития плода почки разделяются на 2. Если женщина во время беременности болела гриппом, принимала токсичные лекарства или употребляла алкоголь, процесс нарушается, а орган остается сросшимся. Размер остается больше нормы, часто имеется 2 лоханки и 2 мочеточника. Такое удвоение называется полным. Ситуация не требует специального лечения, так как почка функционирует. Обязательно регулярно сдавать анализы мочи, избегать переохлаждений, вести здоровый образ жизни.
• Нормальный размер или нет? Ситуация противоположная удвоению – маленькая почка (гипоплазия). Это значит, что на каком-то этапе внутриутробного развития рост ее прекратился. Функция, как правило, не нарушена, обязателен ежегодный лабораторный и ультразвуковой скрининг.
• Не нарушен ли отток мочи? Камень мочеточника, опухоль, спайки или увеличенная во время беременности матка затрудняют отток мочи. Она отекает с трудом, расширяя выводящую систему. На экране ультразвукового сканера становится видно заполненную мочой лоханку и большие чашечки.
• Как расположены органы мочеотделения? Нормальная анатомия почек – это положение данного органа по обеим сторонам от позвоночника от 12 грудного до 3 поясничного позвонка. Правая чуть ниже левой. Ситуации аномальной локализации органа называются дистопиями, вариантов несколько: поясничная, подвздошная и тазовая. Избыточная подвижность, появившаяся после рождения, называется нефроптозом.
• Изменен ли почечный кровоток? Значения доплерографии (ЦДК) одноименных артерий – это индекс резистентности (RI), пульсационный (PI) и систолодиастолическое отношение. Чаще причиной снижения притока крови становится атеросклероз с наличием бляшек в просвете сосуда. Тромбоз, разрыв или воспаление сосудистой стенки встречаются редко. Заболевания, повреждающие структурную единицу – клубочек, вызывают снижение показателей кровотока вплоть до формирования почечной недостаточности. Значения индексов при этом уменьшаются.
Ультразвуковое исследование поможет выявить
- Опухоли. Они могут оказаться злокачественными или неопасными для жизни доброкачественными.
- Кисты глубокие или поверхностные. Не представляют серьезной опасности для жизни, но иногда провоцируют повышение давления у человека. При сканировании выглядят темными пятнами. Увеличение кисты от 6 см и более – показание для ее пункции под контролем УЗИ.
- Камни. На языке врачебной терминологии называются гиперэхогенными очагами, напоминают белые пятна с тенью за ними. Приступы мочекаменной болезни сопровождаются невыносимыми болями.
- Воспалительные процессы мочевыделительных органов. Острый пиелонефрит – опасное заболевание, при котором в почке образуется абсцесс. Лечение антибиотиками, при формировании гнойника проблему решит только операция.
- Хронический пиелонефрит – длительно текущее заболевание с периодами обострений и стихания. Монитор в этом случае покажет деформацию почечной лоханки.
Иногда злокачественные новообразования выявляются случайно. И вот почему. Дело в том, что почки окружены другими органами и при осмотре тоже попадают в поле зрения.
Случай из практики
Наталья, 34 года. При осмотре справа от селезенки выявлено бугристое образование величиной 3-4 см. Жалоб пациентка не предъявляла. Тем не менее, объем исследования расширен: осмотрены органы мочеотделения, установлен предварительный диагноз «злокачественное образование левой почки». Женщине дана рекомендация срочно проконсультироваться с онкологом. Обследование в онкологическом диспансере полностью подтвердило предварительный диагноз. Пациентка прооперирована с благоприятным прогнозом.
Эльмира, 25 лет. Обратилась самостоятельно с жалобами на сильные боли в левой половине поясницы, повышение температуры до 40 градусов. Заболела внезапно 3 дня назад. Осмотр правой почки выявил образование в виде темного пятна размером 3 см без четких контуров. Предположен диагноз «начальная стадия абсцесса», дано направление на экстренную консультацию хирурга. Женщина госпитализирована в урологическое отделение, где проведена комплексная терапия антибиотиками и противовоспалительными препаратами. Удалось справиться с болезнью без операции, на 14 день лечения с улучшением пациентка выписана домой.
Метод проведения УЗИ исследования почек
В основе использования ультразвука лежит отражение ультразвуковой волны от статичного или движущегося объекта. Сканер является одновременно источником и приемником волн. Сначала прибор посылает сигнал вовне, который отразившись от органов человеческого тела, вновь принимается сканером. Преимуществом метода является осмотр в режиме реального времени («здесь и сейчас»).
Во время эхографии пациент лежит на кушетке. Врач-сонолог осматривает взрослых конвексным датчиком, предварительно нанеся звукопроводящий гель. Детей до 5 лет можно осматривать линейным датчиком.
Оценка органов мочевыделительной системы производится тремя режимами УЗИ сканирования:
- B-режим или изображение на экране монитора. Проводится для осмотра внешнего вида почек, их формы, размера, толщины коркового слоя, наличия камней или опухолевидных образований.
- Допплерография или УЗИ сосудов почек (УЗДГ) – определение и оценка скорости кровотока одноименных артерий. Проводится одновременно с b-режимом для определения состояния артерий, их стенозов, закупорки бляшками.
- Цветовое картирование (ЦДК) – визуальная проверка кровоснабжения почек, врожденных аномалий артерий, признаков атеросклероза.
Во время процедуры, сонолог обязательно осматривает регионарные лимфоузлы исследуемой зоны. Врач должен знать пути распространения инфекции, а так же зоны метастазирования рака мочевыделительной системы.
Расшифровка результатов УЗИ: основные показатели
Размеры почек в норме у взрослого
| Параметр | Значение, мм |
| Длина | 80-120 |
| Ширина | 35-60 |
| Толщина | 30-50 |
| Толщина паренхимы | 15-22 |
Нормальные показатели кровотока почечных сосудов
| PI | 1-1,5 |
| RI | 0,6-0,7 |
| S/D | 2,5-3,5 |
Норма почек на УЗИ у ребенка
Проверка мочевыделительных органов у ребенка производится так же, как у взрослого. Теоретически. На практике, порой, процедура требует немалого запаса терпения и спокойствия от врача-сонолога. Дети боятся чужих людей, незнакомой обстановки и человека в белом халате. Родителям же трудно видеть своего малыша плачущим. Именно от умения врача отвлечь и успокоить ребенка, быстро, а главное – грамотно провести исследование, зависит успех УЗИ диагностики почек у ребенка.
| Возраст | Длина, мм | Ширина, мм | Толщина, мм |
| 1-3 месяца | 40-70 | 15-25 | 16-25 |
| 3-6 месяца | 45-75 | 18-30 | 17-30 |
| 1-3 года | 50-85 | 20-35 | 18-35 |
| 3-7 лет | 55-95 | 25-40 | 20-40 |
Варианты отклонения от нормы: возможные патологии
Основные причины увеличения:
- Удвоение.
- Острый гломерулонефрит.
- Острая почечная недостаточность.
- Амилоидоз.
Причины уменьшения размеров:
- Недоразвитие или гипоплазия.
- Уплотнение и сморщивание органа.
- Индивидуальные варианты размера.
По окончании исследования, врач заполняет бланк с результатами исследования и отдает пациенту.
Различные виды патологий на снимках после проведения сканирования
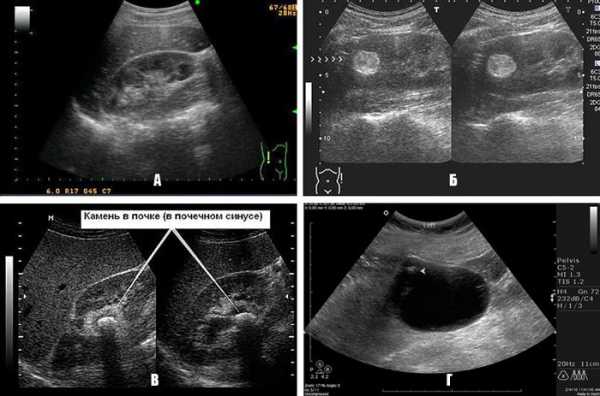
А – правосторонний пиелонефрит, Б – ангиомиолипома (опухоль),
В – камень в почке, Г – киста с включениями
Стоимость проведения процедуры
Современная медицина не запрещает человеку решать вопросы собственного здоровья самому. Сейчас каждый может пройти УЗИ мочевого пузыря и почек сам, а так же проверить своего малыша. Метод ультразвукового сканирования прост в исполнении, не занимает много времени, доступен по цене. Диапазон действующих цен на УЗИ почек в Москве от 1000 до 3888 рублей.
Где можно пройти УЗ-исследование?
Пройти обследование почек можно в городах: Москва, Спб, Екатеринбург, Нижний Новгород, Казань, Уфа, Новосибирск или выбрать свой город из нашей базы диагностических центров.
Что может показать УЗИ ваших почек?
Ультразвуковое исследование почек оказывает врачу большую помощь в диагностике многих патологий мочевыделительной системы. Оно, как правило, применяется в первую очередь в качестве скринингового метода выявления патологии почек, так как имеет широкую доступность, безвредность, высокую информативность одновременно с быстротой проведения.
Зачем назначают УЗИ почек?
УЗИ почек назначают тогда, когда у врача имеются подозрения на наличие патологии в них у пациента. Об этом можно думать, когда имеются изменения в лабораторных анализах мочи или крови, либо жалобы самого пациента.
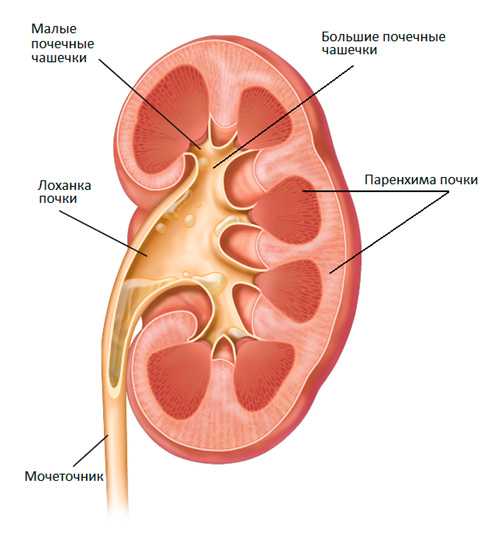
Строение почки
Ультразвуковое исследование почек показано при болях в поясничной области, в животе, при лихорадке с неустановленной причиной, при травме брюшной полости, при появлении прощупывающегося образования в брюшной полости, при окрашивании мочи в красный цвет, при учащении или урежении мочеиспускания, отсутствии мочи, при неподдающемся стандартному лечению повышению артериального давления, при первом подозрении на рак или поиск метастазов.
Кроме того, под контролем УЗИ можно проводить малоинвазивные вмешательства, оценивать состояние органов после оперативного или медикаментозного лечения.
Подготовка
Какой-либо специальной подготовки для проведения УЗИ почек у взрослых не требуется. Лишь при сильном вздутии кишечника пациенту рекомендуется в течение трех дней до исследования соблюдать диету с ограничением растительной клетчатки, свежих молочных продуктов и хлеба.
Не рекомендуется проводить ультразвуковое исследование в один день после проведения колоноскопии или рентгенографии кишечника с контрастированием барием, потому что произошедшие временные изменения в кишке после этих процедур будут препятствовать врачу достоверно и беспрепятственно осмотреть структуру паренхимы почек.
Какие заболевания можно выявить?
При эхографии в органах можно выявить очаговые и диффузные изменения. Очаговыми называют такие изменения, которые захватывают небольшой участок органа, при этом остальная часть почки остается неизмененной. При диффузных изменениях патология захватывает всю структуру органа.
Из очаговых изменений чаще всего в почках выявляют кисты. Они выглядят как анэхогенные (полностью черные) структуры округлой формы с ровными отчетливыми контурами, дающие за собой усиление ультразвукового сигнала. Может быть видно только одну кисту, но чаще их бывает несколько в одной или обеих почках. Как правило, никакой опасности простые кисты не представляют и встречаются у многих людей после 40 лет.
Если вся ткань почек замещена множественными кистами с рождения, такое состояние называет поликистозом. Поликистоз почек часто сочетается с аналогичными изменениями в печени и поджелудочной железе.
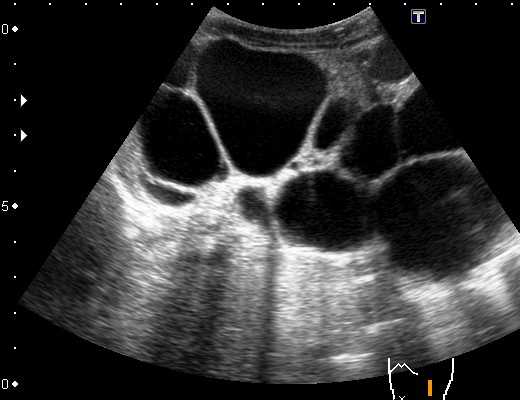
Поликистоз почки
Абсцесс возникает в результате острого воспаления и при ультразвуковом исследовании в отличии от кисты имеет нечеткие контуры и более эхогенное содержимое, представленное гноем. Иногда вначале абсцесс может выглядеть гиперэхогенным.
Среди очаговых изменений относительно часто при УЗИ можно увидеть доброкачественное образование ангиомиолипому. Она представляет собой образование округлой формы повышенной эхогенности с ровными четкими контурами.
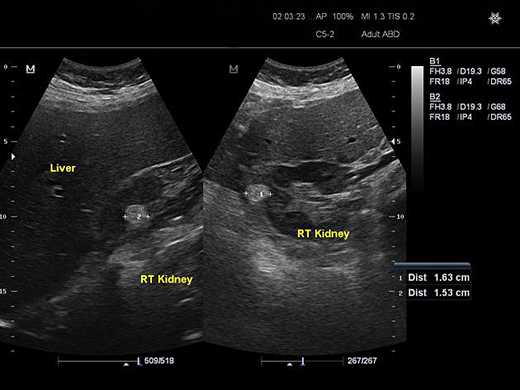
Ангиомиолипома почек
Среди диффузных заболеваний почек чаще всего можно встретить гломерулонефриты и пиелонефриты. Однозначных ультразвуковых критериев они не имеют, но есть ряд признаков, которые наиболее типичны для этих воспалительных заболеваний на УЗИ.
Острый гломерулонефрит приводит к увеличению размеров почки с увеличением толщины паренхимы более 20 мм. При этом можно отметить повышение эхогенности паренхимы.
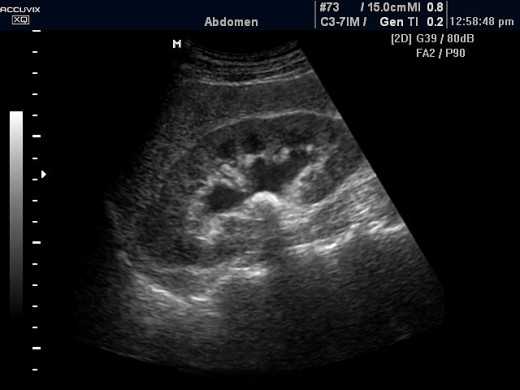
Гломерулонефрит почки
При длительно текущем хроническом гломерулонефрите размеры пораженного органа, наоборот, становятся меньше нормы, снижается кортико-медуллярная дифференциация паренхимы, толщина паренхимы становится меньше 12 мм.
Часто при остром пиелонефрите нельзя увидеть каких-то характерных изменений на УЗИ. Почка гипоэхогенна, отечная, границы между корковым и мозговым веществом размыты.
Хронический пиелонефрит является длительно текущим деструктивным процессом, поэтому приводит к морфологическим изменениям в почке, которые можно увидеть с помощью ультразвука. В терминальной стадии пиелонефрита выявляется уменьшение размеров пораженной почки, гиперэхогенный ореол почечной паренхимы и отдельные мелкие кисты. Со временем появляется истончение коркового вещества с втяжением поверхности, связанное с образованием рубцов.
Ультразвуковое исследование помогает в диагностике туберкулеза почек. Он начинается с поражения пирамидок, в которых образуются каверны с жидким содержимым. При прорыве каверн образуется деформированное полое пространство, имеющее характерный вид при экскреторной урографии. При УЗИ обнаруживаются полые пространства, содержащие жидкость и частично обызвествленные. Одновременно происходит постепенное разрушение почечной паренхимы и сморщивание всего органа.
Очень часто в почках возникает нарушение оттока мочи, которое может показать ультразвуковой прибор. Выделяют несколько стадий гидронефроза:
- Расширение почечной лоханки, паренхима почки при этом не изменена.
- Расширение лоханки и чашечек, истончение паренхимы.
- Кистозное расширение лоханки и узкий ободок паренхимы.
- Паренхиму полностью не видно, она не функционирует, почка представляет собой «мешок» с расширенными чашечками.
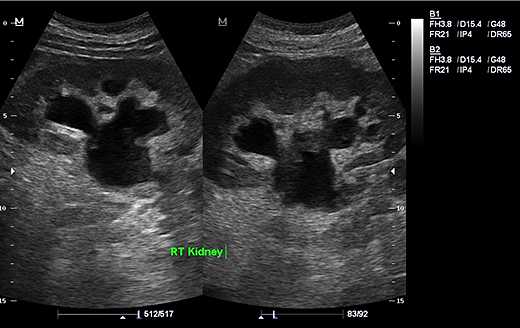
Гидронефроз почки
Причины нарушения оттока могут быть разными: закупорка мочеточника конкрементом, сгустком крови, сдавление опухолью, беременной маткой и другие.
Одной из частых причин направления на УЗИ почек является почечная колика. С помощью эхографии в большинстве случаев можно достоверно определить наличие камней диаметром более 2 мм в почках и мочевыводящих путях. Камни выглядят как яркие гиперэхогенные структуры, которые хорошо отражают от себя ультразвуковые лучи, а следом собой дают четкую акустическую тень.
Широко распространенный в некоторых клиниках диагноз «Песок в почках» на самом деле не является ультразвуковым, так как в настоящее время физически с помощью ультразвукового прибора можно увидеть только те структуры в почках, линейный размер которых более 2 мм. А все мы прекрасно знаем, что диаметр песчинок меньше 2 мм.
Губчатая почка при ультразвуковом исследовании
Губчатая почка является аномалией развития – врожденным расширением структурных составляющих – собирательных трубочек. Для большинства пациентов эта аномалия безобидна и протекает без каких-либо клинических проявлений. Но у части людей такая патология способствует развитию восходящей инфекции, требующей соответствующего лечения.
При эхографии пирамидки почки, которые в норме гипоэхогенные (темно-серые), в результате увеличения числа отражающих поверхностей раздела сред за счет расширения трубочек становятся гиперэхогенными (белыми).
С возрастом возможно вторичное обызвествление расширенных собирательных трубочек, а также образование кист в корковом веществе аномального органа. При этом губчатая почка начинает напоминать изменения при нефрокальцинозе, но без сопутствующих изменений в лабораторных анализах.
Как рак выглядит на ультразвуковом аппарате?
Ультразвуковая картина рака очень разнообразная. Наиболее распространенной злокачественной опухолью почки является почечно-клеточный рак. Опухоли небольшого размера чаще гипоэхогенные, крупные – обычно гиперэхогенные или содержат участки смешанной эхогенности за счет происходящих в опухоли изменений. Часто рак почки бывает изоэхогенным, то есть идентичным по структуре окружающей ткани и таким образом очень плохо отличимым от нее. Особенно трудно выявляются при УЗИ изоэхогенный рак размером менее 1 см. Небольшие опухоли имеют обычно правильную округлую форму, относительно ровные контуры.
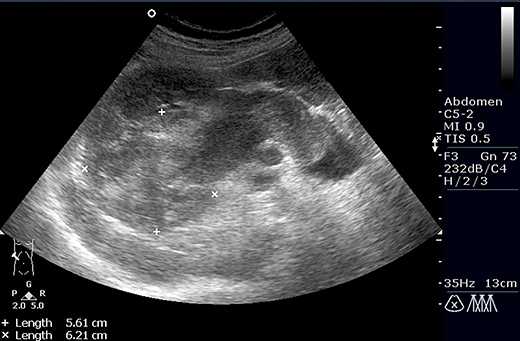
Рак почки
Для крупного рака характерна неоднородность структуры с участками повышенной эхогенности за счет фиброза и зонами сниженной эхогенности. Могут выявляться зоны кальцинирования. В очагах распада рака образуются кистозные полости, содержащие жидкость, кровь или желеобразные массы. Участки распада при эхографии имеют вид ан- или гипо-эхогенных полостей неправильной формы.
Эхографическими признаками рака могут быть следующие изменения:
- объемные образования, имеющие иную акустическую плотность, чем паренхима;
- ограниченные выпячивания контура органа;
- кисты с очень плотной или неровной стенкой, с кровоизлиянием;
- прерывистость эхо-сигналов от центрального эхо-комплекса, обнаружение паренхиматозных мостиков;
- при доплерографии в раке выявляется дефект окрашивания, где пропадает нормальная архитектоника почечных сосудов, степень васкуляризации может быть различной – от полного отсутствия изображения сосудов до высокой васкуляризации с множественным усилением цветового сигнала.
Горбатая почка – что это?
Иногда на поверхности органа, чаще левой, выявляется выбухание ее внешнего контура. В некоторых случаях его принимают за опухоль, но при более детальном осмотре устанавливают, что это является индивидуальной особенностью строения органа у пациента и не представляет никакой опасности для жизни и нормальной работы органа. В таком случае врач выносит в описание УЗИ фразу «горбатая почка». Она возникает либо от давления селезенки на почку, либо в результате нарушений в эмбриональном развитии.
О чем говорит затемнение в почке?
Применительно к инструментальной диагностике термин «затемнение» используется в рентгенологии. В эхографическом описании структуры, которые выглядят темнее окружающих тканей, называют «гипоэхогенными» или «сниженной эхогенности». Совсем черные структуры называют «анэхогенными». Гпоэхогенными участками могут быть следующие изменения:
- абсцесс;
- опухоль;
- кровоизлияние;
- кроме того, нормальными гипоэхогенными структурами в паренхиме являются пирамидки.
Полностью черными, «анэхогенными» могут быть: кисты и расширенные лоханки или чашечки в результате задержки оттока мочи.
Дальнейшие действия, анализы, диагностика после УЗИ почек
После проведения ультразвуковой диагностики врач выдает пациенту на руки протокол исследования или передает его лечащему врачу. Ультразвуковое заключение не является окончательным диагнозом, а лишь служит помощью врачу в диагностике происходящих в организме пациента изменений. Врач, на основании не только ультразвукового описания и заключения, но и еще анализируя жалобы, осмотр больного, лабораторные анализы пациента выставляет ему окончательный диагноз и назначает необходимое лечение.
Если же врачу не достаточно этих данных, или во время УЗИ почек были обнаружены какие-то неясные отклонения, которые могут встречаться при разных заболеваниях, лечащий врач назначает пациенту дополнительные методы обследования. Это может быть компьютерная томография, магниторезонансная томография, экскреторная урография, рентгенография, ангиография, различные лабораторные анализы мочи и крови или же контрольное УЗИ в динамике через некоторое время.
Заключение
Ультразвуковое исследование в большинстве случаев позволяет поставить врачу точный диагноз и назначить необходимое лечение пациента. Благодаря широкой доступности, безвредности и большой информативности этот метод обследования среди первых назначают при подозрении на практически любые заболевания почек и мочевыводящей системы.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе