Узи кисти руки
УЗИ кисти руки

нет отзывов
нет отзывов

нет отзывов




нет отзывов
нет отзывов
Почему ультразвуковое исследование суставов рук так популярно в последнее время?
Главная / УЗИ органов / Суставов
Ультразвуковое исследование суставов в последнее время применяется все чаще. Это напрямую связано с основными преимуществами данного метода — отсутствием лучевой нагрузки и возможностью визуализировать те ткани, которые являются «прозрачными» для рентгенографии. При этом разрешающая способность ультразвука в этом плане не уступает возможностям магнитно-резонансной, а стоимость и скорость проведения процедуры отличаются в разы.
Именно поэтому, хотя во многих клиниках и остается обязательным рентгенография при патологиях плеча, например, все чаще применяется ультразвуковое исследование как альтернатива МРТ. Причина проста — рентгенография является основным исследованием при повреждении костных структур, МРТ дает возможность оценить мягкие ткани и костные структуры одновременно, но при этом все большее распространение приобретает УЗИ плечевого, локтевого и лучезапястного сустава. Это связано с тем, что они являются «поверхностными», при этом большинство симптомов и проблем связано именно с нарушениями в мягких тканях, которые можно детально рассмотреть при ультразвуковом исследовании.
По описанным выше причинам все чаще отдается предпочтение именно такому методу диагностирования, а другие методы применяются в тех случаях, когда ультразвук не может показать полной картины, что бывает достаточно редко.
В каких случаях назначается проведение такого исследования?
Такое исследование применяется, если:
- пациента беспокоит ощущение тугоподвижности и боль в суставе, а также присутствуют признаки воспалительного процесса (изменение формы, уплотнение мягких тканей, отек и т. д.). В такой ситуации врач может подозревать наличие ревматоидного артрита и отправить больного на УЗИ даже раньше, чем на рентгенографию;
- есть подозрение на дегенеративное или травматическое заболевание суставов, а также развитие в них воспаления. В такой ситуации ультразвуковое исследование позволяет увидеть такие важные симптомы, как утончение хрящевой ткани, уменьшение суставной щели (все это характерно для артроза), изменения в костной ткани (может происходить при дегенеративных болезнях и травмах). Также оценивается состояние связок, сухожилий, мышц и т. д.:
- есть подозрение на развитие некоторых болезней костей. На начальных стадиях развития этих заболеваний изменения незначительны, поэтому рентген и МРТ их «не видят»;
- необходимо выяснить, как развиваются некоторые заболевания с целью выявления характерных для разных заболеваний признаков, что дает возможность поставить правильный диагноз и назначить соответствующее лечение;
- необходимо оценить количество лишней жидкости (выпота) перед проведением пункции;
- необходимо провести исследования в динамике. Имеется ввиду, что данное исследование применяется для контроля успешности лечения;
- нужно определить, есть ли потребность в проведении таких исследований, как термография, артроскопия, сцинтиграфия, артрография.
Показания к проведению диагностики
Основными показаниями для проведения диагностики плечевых суставов являются воспалительные заболевания, хруст, скованность и боль. В таком случае данная процедура дает достаточно большой объем информации.
Данное исследование проводится, когда пациент находится в положении сидя. Рука пациента по ходу выполнения процедуры должна будет поочередно находиться в нескольких положениях, что дает возможность следить за структурами в динамике. Обычно одновременно проводится также осмотр связок лопатки и ключицы, а также плечевого сустава.
При выполнении обследования врач может хорошо рассмотреть клювовидно-ключичную связку, сухожилия длинной головки бицепса, сухожилия надостной, подостной, подлопаточной и круглой мышц. Также просматриваются мышцы, которые окружают сам сустав — трапециевидная и дельтовидная. При осмотре задней поверхности хорошо просматривается суставная губа.
Наиболее распространенным случаем являются разнообразные травмы. Ультразвуковое исследование дает возможность диагностировать наличие воспалительных процессов, надрывы сухожилий, тендилопатии, скопление в сухожильных сумках и полости сустава жидкости и т. д. Проведение осмотра в динамике дает возможность заметить те нарушения, которые не отмечаются в статическом состоянии.
Что видит врач во время осмотра?
Локоть достаточно сложен по своему строению. Он образован лучевой, локтевой и плечевой костями, которые окружены достаточно серьезным количеством мышц. Для детального обследования сустав осматривают с передней, наружной, задней и внутренних сторон. При этом хорошо визуализируются места нахождения лучевого, локтевого и срединного нервов, что позволяет диагностировать их патологии. Нужно отметить, что сами нервные волокна не очень хорошо наблюдаются даже при магнитно-резонансной томографии, но самое новое оборудование для УЗИ превосходит разрешающую способность МРТ.
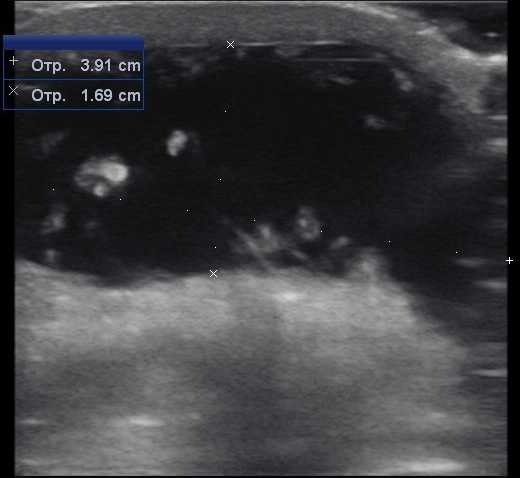
Чаще всего осмотр проводится при различных профессиональных заболеваниях и спортивных травмах. Так, данный метод позволяет достаточно отчетливо диагностировать такие состояния, как повреждение сухожилий бицепса, или же «локоть теннисиста». В общем же случае диагностируются изменения в связочном аппарате суставов, а также окружающих его сухожилий и мягких тканей.
Диагностирование проблем кисти и лучезапястного сустава
УЗИ кистей рук — достаточно информативный, быстрый и дешевый метод диагностирования, который применяется для выявления повреждений связочного аппарата самого лучезапястного сустава, а также сухожилий разгибателей и сгибателей запястья и пальцев, а также для выявления защемления нервов. Данный метод позволяет также выявлять переломы мелких костей, которые не всегда заметны при рентгенографии.
Следует отметить, что в данном случае чаще всего приходится сталкиваться с повреждениями мягких тканей, которые обычно появляются в результате спортивных травм или же из-за специфики профессиональной деятельности. В данном случае визуализация, которую дает УЗИ, значительно превосходит возможности МРТ. При этом огромным преимуществом является возможность проводить осмотр в динамике, благодаря чему сразу становятся заметными некоторые патологии.
Узи лучезапястного сустава и кисти руки - Все про суставы
Такая часть человеческого тела как лучезапястный сустав представляет собой сложную систему, которая соединяет запястье и лучевую кость. Его главной функцией является движение самой руки в нескольких плоскостях для нормального функционирования. Особенность этой части тела в том, что она питается большим количеством сосудов, имеет огромное количество нервов, а также реагирует на мельчайшие патологические процессы в ней.
Что такое артрит
Артрит — это воспаление суставов человеческого организма, которое сопровождается различными симптомами, основным из которых является болевой синдром. Особенностью артрита кистей рук является то, что боль возникает вследствие механического воздействия, а сама болезнь чаще всего поражает несколько суставов, а не один из них.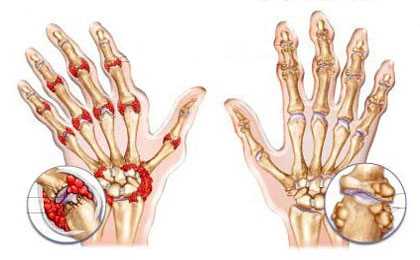
Международная классификация болезней десятого пересмотра относится артрит лучезапястного сустава к классу Болезни костно-мышечной системы и соединительной ткани, группе Артропатии.
Болезнь приводит к различным достаточно неприятным последствиям, поэтому очень важно ее вовремя распознать и начать борьбу с ней. Нередко у человека вследствие ее развития растягиваются связки, изменяются суставные капсулы и источаются хрящи. Запущенные стадии, которые вообще не подвергались никакой терапии, приводят к полной деформации всего сустава, утрате его функциональности и нередко фиксации в одной статическом положении.
Статистические данные говорят о том, что артрит лучезапястного сустава чаще всего происходит у женщин ввиду некоторых физиологических особенностей их тела. Мужчины менее подвержены этому заболеванию, но это не значит, что они также не могут заболеть. Всемирная организация здоровья недавно подсчитала, что один из восьми людей страдают от артрита в разных его формах и проявлениях.
Для осуществления диагностики и лечения необходимо обращать к артрологу или ревматологу.
Причины
Существует достаточно много причин, которые могут провоцировать артрит лучезапястного сустава. Среди них специалисты выделяют следующие факторы:
- Инфекционные заболевания. Эта причина является наиболее распространенной среди всех, так как инфекций существует огромная масса. Даже обычная ОРВИ или простуда могут спровоцировать развитие артрита.
- Различные травмы, ушибы и оперативные вмешательства. Эти манипуляции или механические воздействия должны быть направлены именно в зону сустава или же тканей, которые его непосредственно окружают.
- Наследственность и генетика. Человек может с рождения быть подверженным возникновению в будущем проблем с суставами из-за определенных сбоев в генетическом материале или же формировании плода. Поэтому важно знать о наличии подобных заболеваний у близких родственников и быть к ним готовым.
К людям, которые находятся в группе риска, можно отнести тех, кто более сахарный диабетом, имеет проблемы с иммунной системы или же венерические заболевания. Во многих случаях возбудителем выступает стафилококк или стрептококк.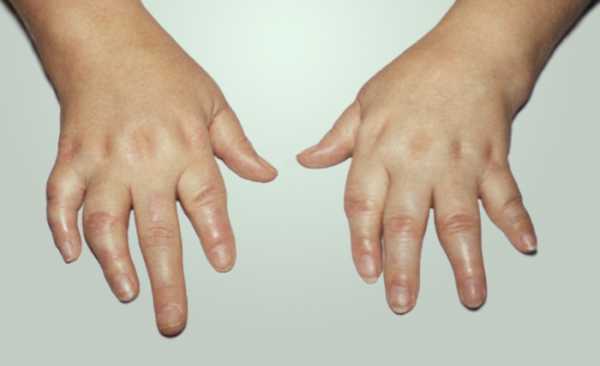
Существуют еще определенные факторы, которые непосредственно не влияют на процесс формирования артрита лучезапястного сустава и даже не становятся провоцирующим фактором его появления, но способствуют более быстрому течению процессов на это непосредственно влияющих. К ним специалисты относят злоупотребление спиртными напитками, табакокурение, сильные переохлаждения, избыточную массу тела и пониженный иммунный статус.
Виды
Существует очень много различных видов артрита кистей рук в зависимости от причин его возникновения, среди которых можно выделить наиболее распространенные:
- туберкулезный;
- инфекционный;
- сифилистический;
- гонорейный;
- дизентерийный;
- бруцеллезный;
- асептический;
- неинфекционный.
Также следует выделить хроническую и острую форму артрита кистей рук. В первом случае симптомы более яркие и серьезные. Во втором случае симптоматика может быть невыраженной долгими годами.
В этом видео вам расскажут об одном из самых распространенных и тяжелых видов болезни — это ревматоидный артрит.
Симптоматика
Симптомы артрита кисти рук полностью зависят от того, что стало причиной заболевания. Именно поэтому в случае инфекционной или острой гнойной формы возникает внезапное возникновение недуга. Больной при этом ощущает следующие симптомы:
- сильный болевой синдром в области запястья, который значительно усиливается при движениях, в ночное время или при нажатии;
- усиливается покраснение запястья, повышается местная температура тела, а также область опухает;
- после временного отдыха человек чувствует ограничение подвижности.
В случаях других видов заболевания симптомы могут значительно отличаться. В некоторых случаях они возникает комплексно, в других же – по одному, независимо друг от друга. В основном можно выделить следующие признаки:
- гнойная форма способствует тому, что у человека повышается температура тела, появляется чувство озноба, а также интоксикационные симптомы;
- ревматоидная форма влияет на возникновение недуга на двух руках, температура тела может повышаться лишь незначительно, больной чувствую сильную слабость, упадок сил, у него начинается повышенная потливость, а также нарушение сна;
- обменная форма распространяется на всю кисть, из-за чего на запястье появляются узелки подагры, после чего начинается разрушение самой кости;
- хроническая форма в некоторых случаях протекает без видимой симптоматики.
 Главным признаком ревматоидного артрита лучезапястного сустава является появление болей под утро — в 4-6 часов. Для проверки наличия хронического артрита можно воспользоваться простейшим тестом —быстро соединить руку в кулак или же прикоснуться мизинцем к большому пальцу. В обоих этих случаях возникает болевой синдром.
Главным признаком ревматоидного артрита лучезапястного сустава является появление болей под утро — в 4-6 часов. Для проверки наличия хронического артрита можно воспользоваться простейшим тестом —быстро соединить руку в кулак или же прикоснуться мизинцем к большому пальцу. В обоих этих случаях возникает болевой синдром.
Диагностика
В первую очередь диагностику артрита кисти необходимо проводить с первичного осмотра пораженной области. Она заключается в определении степени подвижности руки, пальпации зоны воспаления и внешнего его осмотра. Также врачу необходимо собрать наиболее полный анамнез, который позволяет предположить причину возникновения недуга.
На основании клинических признаков заболевания может быть рекомендованы дополнительные консультации с некоторыми специалистами других областей медицины: врачом-травматологом, врачом-иммунологом или врачом-аллергологом.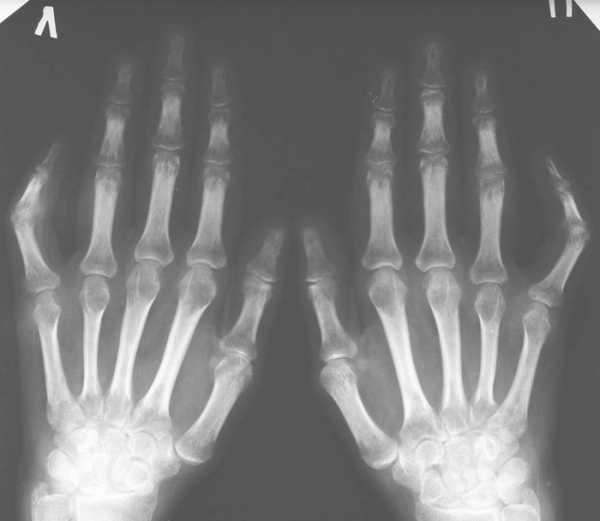
Полноценную диагностику лучезапястного артрита невозможно провести без следующих инструментальных методов:
- рентгенографическое исследование;
- УЗИ;
- магнитно-резонансная томография;
- компьютерная томография.
Также в определенных случаях для точного определения причины болезни необходимо исследовать синовиальную жидкость в суставе. Кроме этого, нужно провести исследование крови и мочи на определенные факторы и вещества, дающие понять, что спровоцировало развитие артрита.
Традиционное лечение
Процесс лечения артрита кистей рук необходимо производить комплексно и всесторонне. Именно поэтому чаще всего специалисты рекомендуют больному прибегать к следующим методам терапии:
- применении антибиотиков;
- осуществлении противовоспалительных процедур;
- восстановлении хрящевой ткани;
- мануальном воздействии.
Антибиотики должен рекомендовать врач-ревматолог, назначая при этом соответствующий курс лечения и дозы. В качестве противовоспалительных средств используют гели, мази и кремы для локального местного воздействия. Для того чтобы восстановить хрящ, используют хондропротекторы.
Массажи и мануальная терапия давно признаны эффективными средствами для лечения проблем костно-мышечной ткани. При этом очень важно, чтобы их проводили специалисты, понимающие строение и механику возникновения проблемы с суставами.
В этом видео вы узнаете, как можно дома делать массаж и гимнастику для лечения и профилактики заболевания.
Кроме этого, важно отметить также то, что артрит кисти руки подвергается некоторому лечению при осуществлении определенных упражнений. При этом следует очень осторожно подходить к осуществлению этого процесса, так как можно также навредить своей руке. Хороший результат дает поочередное постукивание пальцами расслабленной руки, положенной на стол. Длительность данной процедуры не ограничена во времени.
Также нередко рекомендуют различные терапии при помощи лазеров или магнитов, применение грязей, электрофорез, диеты и т. д. В наиболее тяжелых случаях показано хирургическое вмешательство для протезирования руки.
Лечение народными средствами
Терапию артрита народными средствами можно проводить при помощи различных мазей и компрессов на основании лечебных трав. Также можно использовать синюю глину, горчицу или мумие. Перед тем, как приготавливать какие-либо средства, обязательно нужно провести консультацию с лечащим врачом:
- Яблочный уксус. 1 чайную ложку этого вещества необходимо разбавлять в стакане воды, после чего «лекарство» принимать 5 раз в сутки до устранения симптомов болезни. Чаще всего курс занимает от полу месяца, до месяца.
- Шерсть. Помочь снять воспалительный процесс можно при помощи варежек, сделанных с собачьей или же овечьей шерсти. Эти изделия еще помогают устранять болевой синдром.
- Глина. Глинянная ванна должна быть теплой и хорошо концентрированной, для этого нужно положить минимум 10 ст. л. глины на 10 литров воды. Или сделать ванночку только для рук: развести глину в теплой воде до состояния сметаны и на час опустить в нее руки. Ванны нужно делать каждый день в течение месяца.
- Горчица. Наложите горчичники на больное место для прогревания суставов. Этот метод избавит вас от боли.
- Травы. Летом вы легко можете найти мать-и-мачеху, а весной – листья лопуха, в зиму – капустные листья. Просто оберните больное место и оставьте на несколько часов. Курс лечения необходимо проводить около 1 месяца.
Необходимо помнить то, что артрит кистей рук является заболеванием, поддающимся коррекции. Чтобы минимизировать последствия болезни, нужно вовремя обратиться в медицинское учреждение для проведения диагностики и получение консультации по поводу дальнейшей терапии. В таком случае больной человек на долгие годы может забыть про проблемы с рукой или ее суставами.
Грыжа Шморля – патологический процесс, при котором межпозвоночный диск продавливается в соседний позвонок. Заболевание долго течёт, никак себя не проявляет, иногда отмечаются прокалывания, снижение двигательной активности позвоночника. Поэтому недуг часто обнаруживается на профилактическом рентгеновском снимке.
Зачастую патологический процесс протекает в поясничном отделе, что связано с большими нагрузками на этот отдел позвоночника. Помимо этого, грыжа Шморля может возникнуть по ряду других причин, описанных ниже. Важно знать, первые признаки недуга, эффективные методы лечения, ввиду распространённости болезни среди населения планеты.
- Причины возникновения
- Признаки и симптомы
- Чем опасен недуг
- Диагностика
- Основные методы и направления лечения
- Описание лечебных упражнений
- Профилактические рекомендации
Причины возникновения
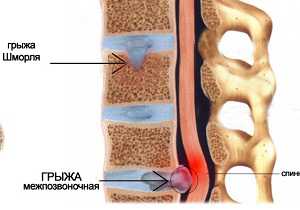
Заболевание возникает при сдавливании межпозвоночного диска в соседний позвонок. Зачастую эта структура ослаблена, поддавалась воздействию негативных факторов, что послужило толчком к развитию патологии. Медицинским языком, такое состояние называют дисплазией.
Грыжа Шморля не представляет угрозу жизни пациента, но способствует возникновению микроповреждений, которые со временем снижают двигательную активность позвоночника в целом, негативно влияют на привычный образ жизни человека.
В самую большую группу риска относят пожилых пациентов. Помимо, возрастных изменений, нарушаются обменные процессы, приток крови ухудшается, что приводит к недостатку питания хрящей. Усугубляют ситуацию полученные ранее травмы (кто из нас не падал за всю жизнь?). Учёные пришли к выводу, что возникновению грыжи Шморля предшествуют такие события или заболевания:
- врождённые патологии и аномалии развития костных структур;
- наличие в анамнезе пациента травм позвоночника;
- сбои в обменных процессах;
- отсутствие регулярной физической активности, сидячая работа;
- наличие дисплазии в соединительной ткани;
- вредные привычки, несбалансированный рацион;
- генетическая предрасположенность;
- чрезмерные физические нагрузки, сутулость, сколиоз, другие заболевания позвоночника, связанные с дегенеративными изменениями в позвонках.
Ослабленная костная ткань – основной негативный фактор. Вдавливание происходит в тело сегмента, не в позвоночный канал, нервные корешки, спинной мозг остаются нетронутыми. Именно этот аспект обеспечивает отсутствие болевых ощущений, неврологических патологий. Несмотря, на такой положительный факт, грыжа Шморля может привести к запуску других заболеваний, вызывающих сильный болевой синдром, существенно нарушающих двигательную активность человека.
Узнайте о полезных свойствах и правилах применения бальзам — геля Лошадиная сила для суставов.
О том, как лечить артроз локтевого сустава в домашних условиях прочтите на этой странице.
Признаки и симптомы
Клиническая картина грыжи Шморля зависит от локализации узелков, их количества, степени поражения костных структур. Центральные, боковые и единичные грыжи не причиняют пациенту никакого дискомфорта. Заболевание протекает бессимптомно, снижается только подвижность позвоночника.

Передние, задние и множественные узелки причиняют больному массу неудобств, проявляются следующими симптомами:
- боли в поясничном отделе. Хроническая стадия развития заболевания характеризуется острыми и ноющими болями в спине, которые усиливаются во время тяжёлой физической работы, нахождения в водном положении длительный период времени;
- снижение двигательной активности в позвоночнике, очень трудно наклоняться вперёд;
- усталость в ногах, спине, даже после непродолжительной двигательной активности;
- нарушение осанки (кифоз, сколиоз, лордоз);
- проблемы с ощущением конечностей (у пожилых пациентов отмечается онемение пальцев рук и ног).
Болевой синдром при течении грыжи Шморля обусловлен вовлечением в патологический процесс близлежащих тканей. Мышцы постоянно находятся в напряжении, сильно устают, что способствует возникновению дискомфорта в поясничном отделе. При этом нарушение кровообращения не отмечается. При пальпации на узелки грыж ощущается лёгкий болевой синдром.
Если дискомфорт не проходит после длительного отдыха, скорее всего, у вас настоящая грыжа, которая приводит к серьёзным осложнениями и последствиям.
Чем опасен недуг
На первый взгляд, безобидное заболевание никак не влияет на состояние человека. Коварность грыжи Шморля кроется в последствиях патологии:
- предрасположенность к переломам. Позвонки сильно источаются, что при любых нагрузках могут лопнуть;
- на месте узелка Шморля часто образуется полноценная грыжа, приводящая к замедлению нервных окончаний, болевому синдрому и другим неприятным симптомам;
- развитие заболевания под названием Шейермана-Мау, оно представляет собой подростковый кифоз;
- увеличивается риск возникновения артроза межпозвоночных суставов;
- нарушение подвижности позвоночника приводит к частичной или полной потере работоспособности, некоторым пациентам с грыжами Шморля присваивают степень по инвалидности.
Диагностика
Заболевание себя никак не выдаёт, кроме исключительных или запущенных случаев. Выявить спинную патологию поясничного отдела можно только во время исследования другой зоны позвоночника или проведения профилактических обследований. Около 40% больных даже не подозревают о течении недуга, не предпринимают никаких лечебных действий. Обнаружить узелки Шморля можно с помощью КТ и МРТ. Дополнительно врач собирает общий анамнез, выслушивает жалобы больного (если они имеются).
Основные методы и направления лечения
Оперативное вмешательство при такой патологии – явление редкое. Операция показана только в запущенных случаях, когда консервативные методики не дали положительный результат. Чаще всего для решения проблемы используют такие способы терапии:
- комплексы лечебных упражнений;
- целебный массаж;
- мануальная терапия, иглоукалывание;
- физиопроцедуры.
Медикаментозная терапия не нужна, препараты используются только для купирования болевого синдрома в хронической форме течения недуга. Массаж способствует устранить вдавливание позвонка, ускоряет кровообращение в поражённой зоне, запускает естественные защитные силы организма, не допуская дальнейшего развития полноценной грыжи.
Иглоукалывание проводит опытный специалист. Врач воздействует на особые точки, находящиеся в них нервные окончания, что ускоряет обмен веществ в поражённых тканях, укрепляет иммунитет.
Физиопроцедуры (магнитотерапия, лечебные ванны, растирания, ультрафиолет, гидромассаж) активируют защитные силы организма, благотворно влияют на узелки Шморля, способствуют восстановлению нормального вида межпозвоночного диска. Все манипуляции проводятся под строгим присмотром доктора.
Узнайте подробности о полезных свойствах и правилах применения крема Артропант для лечения и профилактики заболеваний суставов.
О внутримышечном введении инъекций при артрозе коленного сустава написано на этой странице.
Перейдите по адресу http://vseosustavah.com/sustavy/ruk/luchezapyastnyj/gigroma.html и прочтите о методах удаления гигромы лучезапястного сустава.
Описание лечебных упражнений
Является самым эффективным методом борьбы с грыжей Шморля. Пальма первенства ЛФК отдаётся ввиду быстрого достижения результата, тем, что она даёт возможность обойтись без операции. Начинать необходимо с лёгких упражнений, постепенно увеличивая нагрузку. Наилучший вариант – гимнастика в воде. В водной среде вес тела уменьшается, нагрузка на позвонки соответственно тоже. Манипуляции укрепляют мышечный корсет, возвращают крепость позвонкам.

Все манипуляции проводятся под пристальным присмотром медика, желательно на свежем воздухе:
- лягте на живот, руки выпрямите, заведите перед собой, совершайте одновременный подъём ног и рук (по возможности ровных). На выдохе зафиксируйте положение, медленно вернитесь в исходную позицию. Повторите упражнение минимум 15 раз;
- аналогичное исходное положение, как в предыдущем случае. Одновременно поднимайте левую ногу и правую руку и наоборот. Каждый раз фиксируйте позицию, повторите упражнение максимальное количество раз;
- встаньте на четвереньки, обопритесь на кисти и локти. Поднимайте одну ногу вверх, немного задерживайтесь, затем вторую. Голова должна находиться на одном уровне с позвоночником, не задирайте её и не слишком опускайте;
- повиснув на шведской стенке, поднимайте обе ноги на 90 градусов перед собой. Упражнение тяжелое, требует физической подготовки, перед включением его в свой комплекс ЛФК проконсультируйтесь с доктором;
- лягте на живот, руки заведите за голову в замок, поднимайте туловище вверх, сводя при этом лопатки. Него должны быть кем-то прижаты для увеличения эффективности манипуляций.
Профилактические рекомендации
Начинать заботиться о здоровье необходимо с детства. Никто не заставляет прибегать к постоянным занятиям профессиональным спортом, достаточно выполнять по утрам обычную гимнастику. По возможности часто плавайте. Этот вид спорта запускает регенеративные процессы в организме, положительно влияет на костно-мышечную ткань. Положительным образом влияет быстрая ходьба и лёгкий бег.
Профилактика грыжи Шморля включает комплекс мероприятий:
- ведите активный образ жизни, если у вас сидячая работа, по окончании трудового дня занимайтесь фитнесом, бегайте;
- сбалансируйте нагрузки и отдых. Беспрерывный труд пользу не принесёт;
- откажитесь от вредных привычек, включите в рацион полезные продукты, богатые витаминами и минералами;
- исключите силовые виды спорта, тяжёлые физические нагрузки;
- следите за своим весом. Очень много патологий возникают на фоне ожирения различных степеней.
Всего должно быть в меру, любые физические нагрузки должны быть под присмотром тренера. Самостоятельное выполнение упражнений чревато усугублением ситуации, вплоть до возникновения заболеваний костно-мышечной ткани.
Что такое грыжа Шморля и насколько она опасна? Как лечить образование без вреда для здоровья? Доктор Бубновский даст ответы в следующем видео:
Опорно-двигательная система не может адекватно функционировать без связочно-мышечного аппарата. С его помощью стабилизируются и укрепляются суставы и обеспечивается возможность самого движения. Следовательно, повреждения указанных структур неблагоприятно сказываются на жизни человека, ограничивая его активность.
Довольно часто можно встретить растяжение связок кисти и лучезапястного сустава. Такой вид травмы достаточно распространен и в некоторых случаях может приобретать достаточно серьезный характер. Поэтому каждому человеку полезно знать, как развивается повреждение и что нужно делать, если травма все-таки произошла.
Причины
Как и другой вид травматического повреждения, растяжение руки возникает тогда, когда сила механического фактора, приложенного к ней, превышает прочность связок, сухожилий и мышц. Это наблюдается среди людей разных возрастных и социальных групп, может произойти не только в спорте, но и в быту. Последнее случается даже несколько чаще. Как правило, причина травмы кроется в следующих факторах:
- Поднятие тяжестей.
- Падение на прямую руку.
- Удар кистью по тупому предмету.
- Выполнение определенный упражнений: на брусьях и перекладине, жим штанги лежа, другие силовые тренировки.
У детей растяжение связок запястья может произойти, если родители поднимают ребенка за кисти. Таким образом, под влиянием повышенной нагрузки на связки и сухожилия сначала наблюдается их микроповреждение, а затем и полноценный разрыв, что имеет соответствующие симптомы. Возможна даже хроническая травма, когда человек постоянно сталкивается с неблагоприятным воздействием. А у людей после 45 лет важное значение имеют дегенеративно-дистрофические процессы в тканях, которые и становятся главной причиной патологии.
Прежде чем лечить растяжение лучезапястного сустава или кисти, необходимо выяснить механизм повреждения, его степень и клинические признаки.
Симптомы
Травмироваться могут не только связки и сухожилия, но и мышечные волокна, а при выраженном повреждении вовлекаются даже суставы и кости, что проявляется вывихами и переломами. Это будет существенно влиять на симптомы и последующее лечение. Независимо от места приложенной силы и локализации пораженных структур, появляются такие признаки:
- Довольно выраженные боли, которые усиливаются при попытке движений пальцами или кистью.
- Отечность в пораженной области.
- Ограничение подвижности в руке.
- Болезненность при пальпации.
Если в момент травмы пациент слышал хруст, то возможен разрыв связок или сухожилий. При повреждении мышц зачастую определяются подкожные кровоизлияния и гематома. Клинические симптомы травмы зависят от ее выраженности, поэтому различают такие степени растяжения:
- Легкая – микроразрывы волокон.
- Средняя – повреждено менее 50% волокон.
- Тяжелая – разрыв более половины волокон или полный отрыв.
Во время осмотра врач определит в каком месте произошло растяжение связок руки и что нужно делать в дальнейшем.
Растяжение лучезапястного сустава
Чаще всего на приеме травматолога обнаруживается повреждение локтевой или лучевой коллатеральной связки, участвующих в стабилизации сустава. Это происходит при насильственном превышении амплитуды отведения или приведения кисти.
Сразу после травмы пациенты отмечают резкую боль, постепенное нарастание отечности с одной стороны лучезапястного сустава. Выполнение движений затруднено, а при разрывах появляется гематома.
Растяжение пальцев
Растяжение связок кисти руки может включать и повреждение пальцев. Чаще всего это наблюдается у людей, которым необходимо удерживаться на высоте, например, альпинистов. Тогда травмируются кольцевые связки пальцев, которые отвечают за движения захвата кистью, и появляются такие симптомы:
- Искривление пальца.
- Трудности при разгибании.
- Отечность сустава или всего пальца.
Может произойти растяжение сухожилия сгибателя одного пальца, чаще всего безымянного, что случается при необходимости удерживаться открытым хватом. Это сопровождается болью, которая распространяется вплоть до лучезапястного сустава.
Растяжение большого пальца
Нередко травмируются связки первого пястно-фалангового сустава. Такое растяжение связок кисти наблюдается во время игры с мячом, например, в волейболе или баскетболе, когда сила воздействует на большой палец в выпрямленном положении. После травмы пациенты отмечают боли при отводящих движениях в стороны.
Разрыв или растяжение связок кисти руки имеет свои особенности, которые зависят от вида и локализации поврежденных структур.
Диагностика

Адекватное лечение возможно лишь после установления точного диагноза. Если механизм травмы и ее клинические симптомы выявляют во время опроса и осмотра, то подтвердить растяжение или разрыв связок, сухожилий и мышц помогают визуализационные методы исследования. При различных травмах показано проведение таких процедур:
- Рентгенография суставов.
- Магнитно-резонансная томография.
- Ультразвуковое исследование.
Иногда может потребоваться проведение лабораторных анализов крови или синовиальной жидкости, полученной при пункции. Но консультация травматолога обязательна в любом случае.
Лечение
Растяжение мышечно-связочного аппарата кисти необходимо лечить с применением методов разнонаправленного действия. Только так можно получить наиболее выраженный эффект. Некоторые принципы лечения должен знать каждый, поскольку после получения травмы до обращения к врачу порой может пройти довольно длительное время, а это оказывает неблагоприятное влияние на дальнейшее заживление.
Первая помощь
Чтобы минимизировать последствия повреждения, следует как можно раньше выполнить определенные действия в качестве самопомощи. Они просты и не требуют от человека каких-то специфических знаний или умений. Перед обращением к врачу нужно делать следующее:
- Обеспечить покой конечности (эластичный бинт, косыночная повязка).
- Приложить холод к месту повреждения.
- Придать руке возвышенное положение.
- В случае необходимости принять обезболивающее.
Если были выполнены эти условия, то растяжение мышц руки или связок лучезапястного сустава будет протекать гораздо легче, а функция конечности восстановится быстрее.
Медикаментозная терапия

Как правило, лечить растяжение или разрыв связок начинают с применения медикаментозных средств. Это позволяет устранить острые симптомы травмы и будет способствовать дальнейшему заживлению тканей. Если пациент потянул кисть, то ему рекомендуют следующие препараты:
- Противовоспалительные и обезболивающие (Артрозан, Ортофен, Амбене).
- Миорелаксанты (Мидокалм).
- Противоотечные (L-лизина эсцинат).
- Хондропротекторы (Дона, Хондрогард).
- Улучшающие микроциркуляцию (Трентал).
- Витамины и микроэлементы (Кальций D3).
Лечить нетяжелые растяжения можно с помощью лекарственных форм для местного применения: мази, геля, пластыря. Но даже такие препараты нужно использовать по назначению врача.
При выраженной боли выполняют новокаиновые блокады.
Физиотерапия
В комплексе терапевтических методов весомая роль принадлежит физическому воздействию. Благодаря влиянию на обменные процессы и кровоток в пораженных тканях, уменьшается отечность, воспаление и боль, что существенно помогает лечить растяжения и разрывы связочно-мышечных структур. Пациентам в основном назначают такие процедуры:
- Электрофорез (с новокаином, сульфатом магния, лидазой).
- Лазерное лечение.
- Магнитотерапию.
- УВЧ-терапию.
- Волновая терапия.
- Парафино- и водолечение.
Физиопроцедуры назначаются с учетом не только основного диагноза, но и сопутствующих заболеваний, поскольку у пациентов могут быть определенные противопоказания.
Лечебная физкультура

Эффективно лечить растяжение запястья и других связок кисти невозможно без лечебной гимнастики. Правильно подобранные упражнения помогают восстановить функциональную активность руки в прежнем объеме и минимизировать последствия травмы.
Если пациенту была показана иммобилизация конечности, то сначала выполняются движения ее свободной частью, а после снятия ограничений – и в пораженной области.
Комплекс упражнений зависит от локализации поврежденных связок или мышц и формируется индивидуально.
Операция
Когда произошла серьезная травма с тяжелыми повреждениями – разрывами мягких тканей и переломами – может потребоваться проведение операции. Она заключается в сшивании мышц, связок, фиксации сухожилий и костей. После хирургического вмешательства в большинстве случаев необходимы реабилитационные мероприятия, которые включают методы медикаментозного и немедикаментозного лечения.
Когда на руке произошло растяжение связок или мышц, необходимо быстрее обратиться к врачу. Лечить последствия травмы нужно активно и комплексно, а пациентам для достижения положительного результата следует проявить терпение и настойчивость.
Узи кисти руки
УЗИ кисти руки – исследование, позволяющее оценить состояние мягких тканей, мышц, связок, сухожилий, хрящей и суставов пальцев и кистей.
Ультрасонография кисти выявляет дегенеративные процессы и очаги воспаления, при этом УЗИ малоинформативно при переломах – с этой задачей успешнее справится рентген. УЗИ суставов кисти выполняется для обеих кистей одновременно для того, чтобы оценить симметричность развития.
Сама процедура неинвазивна и безболезненна, не наносит вред здоровью, может быть рекомендована в качестве метода исследования для пациентов всех возрастов, в том числе она безопасна для детей и беременных женщин. УЗИ кисти ребенку можно сделать без возрастных ограничений. Противопоказаний не имеет, проводится без предварительной подготовки. УЗИ кистей не выполняют при наличии дерматологических заболеваний, открытых ран и ожогов на коже. После их заживления ультразвуковую диагностику можно осуществить в полном объеме.
Показания
Как правило, УЗИ запястья назначается при постановке следующих диагнозов: синдром запястного канала, артроз, артрит, травмы, растяжения, тенденит, нарушение кровообращения, наличие новообразований.
Подготовка
Сама процедура неинвазивна и безболезненна, не наносит вред здоровью, может быть рекомендована в качестве метода исследования для пациентов всех возрастов, в том числе она безопасна для детей и беременных женщин. УЗИ кисти ребенку можно сделать без возрастных ограничений. Противопоказаний не имеет, проводится без предварительной подготовки. УЗИ кистей не выполняют при наличии дерматологических заболеваний, открытых ран и ожогов на коже. После их заживления ультразвуковую диагностику можно осуществить в полном объеме.
Цена
Cтоимость узи кисти руки в Москве составляет от 400 до 6200 рублей. Средняя цена составляет 1520 рублей. Самые дешевые варианты здесь.
Где сделать УЗИ кисти руки?
На нашем портале собраны все клиники, где вы можете сделать УЗИ кисти руки в Москве. Выберите клинику, подходящую по цене и местоположению, и запишитесь на прием на нашем сайте или по телефону.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе