Увеличен желчный пузырь причины
Увеличен желчный пузырь: причины, симптомы и лечение
Желчный пузырь в норме располагается книзу от печени и выступает на 3-5 см за ее пределы. Он представляет собой полый мешок, куда собирается желчь, которая вырабатывается печенью. На протяжении суток размеры пузыря несколько раз изменяются, он может раздуваться и уменьшаться. Желчь накапливается в желчном пузыре, он увеличивается, а при поступлении пищи сокращается и выталкивает содержимое в желудочно-кишечный тракт. После этого его размеры приходят в норму. Но есть и патологические состояния, при которых увеличен желчный пузырь. Таким нарушением может страдать как ребенок, так и взрослый.
Почему ЖП увеличивается
Периодическое изменение размеров желчного пузыря в течение дня – это процесс нормального функционирования органа, поскольку он сокращается, выталкивает желчь в проток и становится пустым, а потом вновь наполняется и увеличивается в размерах.
Но есть причины, по которым орган не может принять физиологических размеров. Такое состояние вызывает определенную симптоматику: боль в эпигастрии, тяжесть, горький привкус во рту. Ребенок переносит эти симптомы легче, чем взрослые пациенты, поскольку проявления болезни у малышей менее выражены. Такие приступы связаны с употреблением жирной, острой еды, а также с нерегулярными (с большими перерывами) приемами пищи.
Причины появления патологи
Причины увеличения желчного пузыря у взрослых обычно следующие:
- нерегулярное или неправильное питание;
- фастфуд;
- отсутствие горячих блюд в меню;
- травмы в районе печени;
- стрессы;
- усиленное физическое напряжение;
- инфекционные болезни;
- воспаление в кишечнике или желчном пузыре.
Увеличен желчный пузырь у ребенка может быть по этим же причинам, а также и таким:
- врожденный дефект развития;
- перегиб желчных протоков.
Врожденный дефект обычно проявляется сразу же после рождения, значительно реже – по мере роста ребенка.
Помимо этого, патология развивается, если ребенок не хочет есть, а его насильно кормят. В таком состоянии желчный пузырь выделяет желчь несвоевременно, нарушается его нормальный ритм работы. Поэтому чтобы не провоцировать лишние сокращения и этим не увеличивать размеры органа, нужно дождаться, когда ребенок проголодается и лишь потом его кормить. От этого будет больше пользы, чем от кормления по принуждению.
Также вызвать увеличение желчного пузыря может несвоевременный перевод ребенка на общее питание. В возрасте до 3 лет детский пищеварительный тракт еще не полностью сформирован и введение в меню жирной, жареной и острой пищи приводит к избыточной нагрузке желчного пузыря, поскольку для переваривания таких блюд требуется повышенное количество желчи.
Увеличенный желчный пузырь может наблюдаться у младенцев. Причина такого состояния – неправильно подобранный или не вовремя введенный прикорм. Грудничок при таком нарушении срыгивает, капризничает. Основной симптом заболевания у младенцев – это плач после кормления.
Причина растянутого ЖП может быть связана с нарушением внутриутробного развития (врожденный порок желчевыводящих органов).
Дети старшего возраста жалуются на боль в правом боку, отказываются от еды. Основной симптом того, что желчный пузырь растянут – это снижение активности. Дети не играют, а лежат на правом боку, подогнув ноги. Такое положение снимает напряжение с ЖП и способно увеличить отток желчи из органа.
Диагностические процедуры
Главным симптомом того, что у взрослого большой желчный пузырь, является периодическое появление болезненных ощущений в правом боку разной интенсивности и продолжительности, особенно после физического напряжения. Помимо этого, наблюдается такая картина:
- горький привкус во рту;
- белый налет на языке;
- тошнота.
При появлении такой симптоматики необходимо обратиться к специалисту, чтобы выяснить причину. Врач с помощью пальпации может определить контуры ЖП, но такая методика является недостаточно информативной.
Чтобы получить более точные данные, больному назначают дополнительные исследования: рентген и УЗИ желудочно-кишечного тракта. С помощью таких манипуляций можно выявить точные размеры органа, наличие конкрементов в пузыре и протоках. Если причина установлена, то врач назначает лечение согласно определенного клинического случая.
Осложнения и их лечение
Лечить патологию нужно в зависимости от причин, вызвавших увеличение желчного пузыря. При развитии ЖКБ у больного может возникнуть обструкция, то есть закупорка органа или протоков. Постоянный застой желчи в пузыре приводит к образованию конкрементов.
Камень, находящийся в желчном мешке, может с током желчи продвинуться к выходу и там застрять или частично закупорить проток. Возникает печеночная колика, которую лечат консервативным (спазмолитики и диета), а также оперативным (удаление камней, части или всего желчного пузыря) способом. Безоперационный метод показан при небольших камнях, которые по диаметру меньше просвета протока. Если выявлены в пузыре холестериновые конкременты, назначают лекарства, способствующие их растворению (урсофальк). Диета при проведении такого лечения должна соблюдаться в течение полугода. Ровно столько же проводится терапия по растворению камней.
На фоне закупорки увеличивается объем желчного пузыря, вследствие чего стенка органа истончается, происходит переполнение его желчью, и если не предпринять экстренных мер, возможна перфорация ЖП и развитие перитонита.
Непроходимость желчных протоков может вызвать глистная инвазия, что тоже приведет к увеличению пузыря.
Есть клинические случаи, когда воспаление головки поджелудочной железы нарушает свободный ток желчи из желчного пузыря в кишечник.
Воспаленным органом перекрывается 12-перстная кишка, и это способствует накоплению желчи в пузыре, провоцирует его растяжение.
При хроническом растягивании желчного пузыря развивается водянка органа. На ранних этапах заболевания она протекает бессимптомно, только иногда больного беспокоит тяжесть в правом боку, болезненность. При значительном увеличении органа болевой синдром более выражен, наблюдается напряжение передней брюшной стенки. Предшествовать развитию водянки может печеночная колика. Зачастую при такой патологии нужно делать операцию.
Увеличение жёлчного пузыря вызывает холецистит. Он бывает двух видов: калькулезный и некалькулезный. Первый возникает на почве ЖКБ и почечной колики. Патология проявляется приступообразной болью, рвотой, повышенной температурой. Лечение направлено на удаление конкрементов, препятствующих продвижению желчи по протоках. В основном это хирургическое вмешательство.
При хроническом воспалительном процессе, протекающем в желчном пузыре и не вызванном наличием конкрементов, происходит увеличение органа, толщина его стенки становится больше нормы, что свидетельствует о нагноении. При проведении диагностики назначают анализ крови и желчи для выявления инфекционной природы заболевания.
Большой жёлчный пузырь наблюдается при нарушении сократительной функции органа, а также желчевыводящих путей.
В норме пузырь способен периодически сокращаться и продвигать желчь по протокам в кишечник.
При нарушении сократительной функции содержимое пузыря накапливается, приводя к увеличению органа. При сильном растяжении желчный мешок воспаляется, появляются боли в правом боку, в районе печени. Помимо этого, больной чувствует постоянную усталость, снижение активности, головные боли. Вызвать такое патологическое состояние может эмоциональное напряжение, стрессы. Для снятия такой симптоматики больному назначают правильное питание. Диета при дискинезии направлена на снижение нагрузки на орган. Питаться нужно мелкими порциями, предпочтение отдавать растительной пище.
Диета при гипертонусе желчного пузыря, вызванном стрессом, предполагает прием травяных чаев, обладающих седативным действием. Также назначают отвары желчегонных лекарственных трав:
- одуванчик;
- ромашка;
- бессмертник.

Увеличенный жёлчный пузырь может наблюдаться после оперативного вмешательства, в процессе которого были удалены не все конкременты, или если возникли нарушения сократительных функций внутреннего органа и протоков. Лечат такие нарушения применением желчегонных лекарств.
Вызвать патологическое увеличение желчного пузыря могут опухоли как доброкачественные, так и злокачественные. Они развиваются на фоне таких состояний:
- неправильного питания;
- гормонального нарушения;
- в пожилом возрасте;
- при сниженном иммунитете;
- при повышенной массе тела;
- из-за других болезней ЖКТ.
Симптоматика при такой патологии сходна с проявлениями ЖКБ и холецистита. Лечат опухолевые процессы хирургическим или консервативным путем.
Профилактика
Увеличение жёлчного пузыря не является отдельным самостоятельным заболеванием, а только лишь следствием других патологий. Наиболее опасно увеличение органа, вызванное непроходимостью при калькулезном холецистите и ЖКБ, поскольку способствует развитию печеночной колики и требует срочной госпитализации.
В остальных случаях при своевременном обращении к врачу и проведении правильного медикаментозного лечения в совокупности с соблюдением диеты исход заболевания благоприятный. Для предупреждения осложнений больному нужно при появлении первых симптомов заболевания обращаться за помощью к врачу и строго выполнять его рекомендации.
Увеличенный желчный пузырь: причины, чистка желчного пузыря
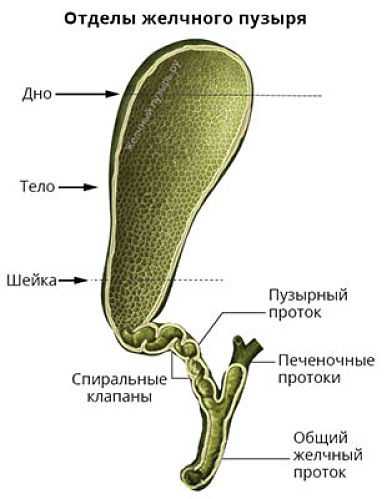
Увеличенным желчный пузырь считается, если его размеры превышают стандартные параметры, а именно более 5 см (поперечный диаметр или ширина) при объеме, составляющем больше 70 см³. Нормативные параметры у ребенка варьируются в зависимости от возраста.
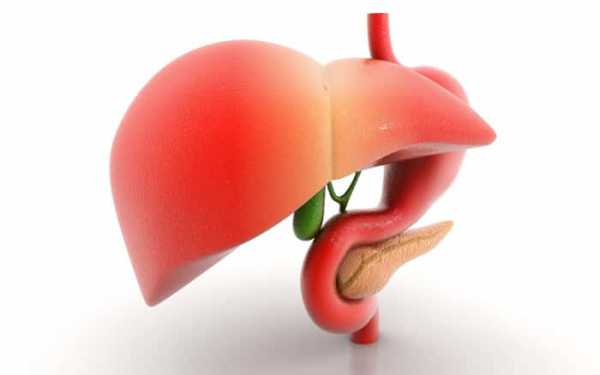
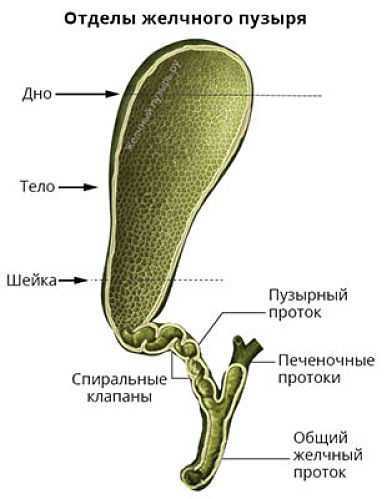
В организме человека есть внутренний орган, который называется желчный пузырь. Его вытянутая коническая форма очень напоминает грушу. Пузырь расположен в нижней части печени, а именно в области между правой и квадратной долей органа.
Соединение органа с оболочкой печени происходит посредством рыхлой клетчатки. Стенки сосуда с желчью очень тонкие, его окраска имеет темно-зеленый цвет (красящим пигментом выступает билирубин). Орган делится на следующие части: дно, шейку и тело. Орган соединяется каналом с протоком печени, объединившись вместе, они входят в двенадцатиперстную кишку.
В печени вырабатывается желчь, далее она поступает в желчные пути, которые называют капиллярами и затем выбрасывается в печеночный проток. Здесь желчь разделяется — одна часть поступает в двенадцатиперстную кишку, другая — в желчный пузырь. Там желчь становится концентрированной.
При поступлении пищи, особенно жирной в двенадцатиперстную кишку происходит выброс желчи из желчного пузыря. Затем стенки желчного активно сокращаются, увеличенный орган заметно уменьшается, но в скором времени желчь заполняет его вновь. В кишечнике большая часть желчных кислот всасывается через стенки обратно, транспортируется в печень и уже там вновь происходит образование желчи.
Состав и количество желчи имеют огромное значение для нормального функционирования организма. Количество и качественный состав желчи, как правило, изменяется в зависимости от объема и состава пищи, поступающей в кишечник. Под действием желчи жирная пища лучше расщепляется и переваривается.
Желчные кислоты активизируют работу кишечника. Вместе с желчью из организма человека происходит вывод солей тяжелых металлов, лекарственных средств, а также других вредных веществ. Существует мнение, что застой желчи может провоцировать перепады настроения у человека и нередко медики говорят, что «желчный характер» — злость, гнев, ярость и прочее у пациента складывается благодаря именно этому процессу.
Заболевания желчного пузыря и симптомы болезни
Основные заболевания — это желчнокаменная болезнь, холецистит, дискинезия желчных протоков и водянка, клонорхоз и рак.
Если описывать характерные боли всех форм заболевания, то можно все симптомы свести к следующему:
- Боли локализуются внизу под ребром справа или в подложечной области (боль усиливается, как правило, после того, как человек покушает жареные блюда, сильно жирную или пряную еду). При пальпации живота болезненность области увеличивается.
- Болезненность ощущается в лопатке и плечевом суставе справа (болевой синдром увеличивается при физических нагрузках, во время езды по неровной дороге и при резкой смене положения туловища).
- Боли, возникающие внезапно и сопровождающиеся тошнотой и рвотой, могут свидетельствовать о приступе печеночной колики или наличия желчнокаменной болезни.
- Характерный признак нарушения функции органа — отрыжка горечью.
- Так называемая механическая желтуха развивается в случае, если происходит закупорка протока, причем это может носить как временный, так и постоянный характер. Симптомы — желтоватый оттенок кожных покровов.
Желчнокаменная болезнь – заболевание желчевыводящих путей или самого органа с образованием камней. Размеры образований могут варьироваться и составлять от мелких песчинок до камней, приличных размеров, достигающих нескольких сантиметров. Симптомы типичные и в основном проявляются болями в правом подреберье, тошнотой и периодической рвотой.
По статистике такое заболевание возникает чаще всего у людей пожилого возраста, у которых имеется лишний вес. В группу риска входят также люди, в семье которых имелись случаи возникновения болезни (генетическая предрасположенность).
Камни образуются в результате застоя желчи. Когда орган работает плохо, сокращается неактивно, то это приводит к накоплению калийных солей. Все это происходит на фоне нарушения обменных процессов в организме, в частности из-за снижения секреции кислот желчи.
Камни состоят из различных веществ: билирубина, холестериновых бляшек и солей, в основном калийных. Наличие таких образований мешает правильному функционированию органа, и вызывают его увеличение.
Опасность заболевания в том, что при неблагоприятных условиях (езда по неровным дорогам, где сильно трясет, большие физические нагрузки и прочее) камень может попасть в канал шейки и перекрыть проток.
Желчь перестает поступать, желчный пузырь растягивается, изменяется в размерах, а человек при этом ощущает неприятную боль, локализующуюся в животе сверху. Иногда болевой синдром наблюдается в руке или со стороны спины, главным образом справа.
Симптомы — тошнота, рвота, горький привкус во рту. Если такое происходит, то в медицине это состояние называется желчной коликой. Небольшой камушек может сам покинуть организм вместе с калом, если достигнет по каналу двенадцатиперстную кишку. Тогда приступ, как правило, прекращается, человек чувствует облегчение.
Не оказанная вовремя помощь и не вовремя начатое лечение могут спровоцировать воспаление желчного пузыря, которое называется острым холециститом, а также спровоцировать желтуху, называемой механической.
Причины, провоцирующие болезнь:
- частые переедания, длительное голодание, нарушение питания;
- сидячая работа и малая подвижность человека;
- период вынашивания ребенка;
Установить диагноз, а также выяснить размеры камней можно при прохождении УЗИ или МРТ.
Сегодня явно отмечается прогресс в лечении подобных болезней.
Основным и самым популярным методом является удаление увеличенного пузыря, по принципу так называемой лапароскопической методики, при которой не нужно вскрывать полость брюшины.
Наряду с этим, могут быть задействованы современные методы, когда происходит дробление твердых образований волнами ультразвука, но такая процедура в наши дни применяется крайне редко.
Гидропс или водянка желчного пузыря – состояние, вызванное осложнениями, когда была диагностирована желчнокаменная болезнь. Причины обычно кроются в том, что один или несколько плотных твердых частиц перекрывают канал и, таким образом, нарушают правильную работу органа. Желчь застаивается, накапливается, естественно, пузырь увеличивается в размерах, а его стенки утолщаются.
Воспаление, сопровождающееся утолщением стенок и увеличением органа, называется холецистит. Чаще всего страдают от этого недуга полные люди и женщины после 40 лет.
Острая форма заболевания протекает у ребенка и взрослого с высокой температурой, ознобом, тошнотой, рвотой, нестабильным стулом(запоры или поносы) и нестерпимыми болями под ребром. Боли усиливаются после приема жирных продуктов. Симптомы всегда ярко выраженные.
Лечение острого холецистита в основном консервативное. Часто доктора рекомендуют поголодать некоторое время, много времени отдыхать, главным образом в постели и прикладывать холодный компресс на больную область. Нередко рекомендуется провести оперативное хирургическое вмешательство и просто удалить больной орган.
Хроническая стадия имеет периоды ремиссии (затихание) и обострений. В период обострений назначают противомикробные и противопаразитарные препараты, а также антибиотики широкого спектра действия. Назначить лечение может только врач-гастроэнтеролог. Самолечение никогда не приводит человека ни к чему хорошему, а вот соблюдение нежесткой диеты всегда имеет хорошие результаты.
Рекомендованный список продуктов:
- любые хлебные изделия, но несвежие, а вчерашней выпечки;
- овощные блюда, борщи, молочные супы;
- отварная говядина, куриное белое мясо без кожи, кролик;
- рыбные блюда;
- все овощные запеканки и любые овощные салаты, фрукты;
- макаронные изделия;
- любые каши;
- молочные и кисломолочные продукты, обезжиренные или с малым процентом жирности;
- белковый омлет;
- небольшое количество растительного масла;
- мед;
- ягодные компоты, молочные кисели, некрепкие чайные и кофейные напитки, отвары шиповника и черной смородины.
Запрещено употреблять:
- еду и напитки, которые сильно горячие или, наоборот, холодные;
- крепкие наваристые бульоны из мяса, рыбы и грибов;
- жирное мясо и рыбные продукты;
- свежая выпечка;
- какао и шоколадные изделия;
- кислые яблоки;
- мороженное;
- алкоголь.
Лечение хронического холецистита прекрасно проводится минеральными водами, желчегонного действия. Пребывание больного на курортах также наилучшим образом сказывается на состоянии больного.
Минеральную воду, как правило, назначают применять курсами, протяженностью месяц. Ежедневно следует выпивать стакан теплой минералки трижды в день до еды. Предостережение есть для пациентов, у которых диагностировали наличие камней и до их удаления воду минерального состава нужно употреблять с большой осторожностью и только после консультации с врачом.
Дискинезия желчных протоков
Наличие определенного ряда расстройств в системе вывода желчи на фоне нарушения двигательной способности желчных путей и самого органа называется дискинезией. Это довольно распространенное, но совершенно неопасное состояние, при котором мышечный тонус стенок желчного становится повышенным и слегка увеличенным, а при диагностике выявляют перегиб шейки протока. Чаще всего такое состояние бывает у ребенка, нежели взрослого человека, но специфическое лечение в этом случае не требуется.
По статистике это заболевание встречается в 10 раз чаще у женской половины населения.
Такое заболевание медиками диагностируется, как вторичное, так как болезнь чаще возникает после перенесенного вирусного гепатита.
Причины развития заболевания у ребенка заключаются в некоторых особенностях строения, при малоподвижном образе жизни, на фоне патологии ЖКТ, а также при наличии инфекции в организме.
Исследования подтверждают, что заболевание подобного рода случается вследствие неправильного питания и некоторых заболеваний эндокринной системы. Симптомы обычно у детей и взрослых одинаковые.
Дискинезию желчных путей у взрослых и детей в медицинской практике принято считать болезнью психосоматического характера. Такое состояние чаще всего бывает спровоцировано какими-либо стрессами или психическими травмами. Дело все в том, что двигательная активность органа зависит от эмоций человека. Так, отрицательные эмоции и стрессы не лучшим образом влияют на работу органа — процесс выделения желчи заметно тормозится и желчь застаивается, вследствие этого размеры органа изменяются.
Также такая форма болезни чаще всего возникает у женщин в период климакса и при плохой работе эндокринных желез. Нерегулярное питание и нездоровая пища также способна привести к этому заболеванию. Часто диагноз — дискинезия, выраженной формы ставится пациентам, у которых существует заражение пищевого тракта глистами.
Симптомы дискинезии:
- ноющие, неприятные боли под правым ребром, усиливающиеся после приема жареной пищи или во время активных физических упражнений или нагрузок, а также на фоне стресса;
- повышенная возбудимость и нервозность;
- человек быстро устает, постоянно раздражается и часто плачет;
- частые головные боли;
- учащенный сердечный ритм (у больного во время приступа колики возникает сильная тахикардия и человек описывает это состояние, как временную остановку сердца, сопровождающуюся жутким состоянием, страхом и онемением конечностей);
- обильное выделение пота;
- в редких случаях снижается сексуальная активность, а у женщин могут происходить сбои в менструальном цикле.
Болезнь, как правило, длится долго. Периодами случаются обострения на фоне стресса. После приступов состояние больного улучшается, и у человека наступает стадия ремиссии. Если дискинезия наблюдается у пациента долгое время, то это может стать причиной образования камней и увеличения желчного протока.
Для определения формы дискинезии протока делают УЗИ или контрастную холецистографию, а также берутся различные анализы. Перед проведением диагностики больному необходимо употребить так называемый желчегонный завтрак. Это необходимо для того, чтобы правильно оценить сократительную способность органа, а именно активность функции желчевыводящих путей.
Лечение и лекарственную терапию может назначить только врач. В основном из-за того, что болезнь носит психосоматический характер, пациента направляют к специалисту-психотерапевту. Методы лечения ребенка и взрослого человека в принципе ни чем не отличаются.
Лечение в основном направлена на урегулирование рациона питания (пища должна состоять из продуктов, с выраженным желчегонным действием) и употребление минеральных вод, определенного специального назначения. В комплексное лечение ребенка и взрослого включены также сеансы массажа и специальных физических упражнений.
Хирургические методы при таком заболевании считаются неэффективными и поэтому не требуются. Достаточно во время сильных болей принимать спазмолитические препараты и пить минеральную воду. Хорошо помогает грейпфрутовый сок, выпитый до еды.Медики разрешают проводить профилактическое лечение народными средствами, а именно травяными отварами (отвары из аниса, кориандра, кукурузных рылец, зверобоя, мяты, валерианы, бессмертника, шалфея и чистотела). Сбор таких трав в сушеном виде (количество — 1 маленькая ложка каждого компонента) заливают 250 мл кипятка, настаивают полдня, процеживают и пьют дважды в день перед едой по пол стакана.
Клонорхоз – это заболевание, при котором печеночный проток становится увеличенным, немного расширенным и извилистым. При таком заболевании с помощью ультразвуковой диагностики можно визуализировать некоторый осадок внутри протоков. Если в паренхиме печени образуются кисты небольшого размера, то можно говорить о наличии эхинококкоза, и речь о клонорхозе тогда уже не идет.
Злокачественные и доброкачественные опухоли желчного пузыря и протоков, которые часто называются полипами, сегодня диагностировать стали чаще и все благодаря ультразвуковым методам.
Полипы сами по себе не представляют никакой опасности для организма и встречаются довольно часто. Примерно у 5% взрослого населения полипы могут переродиться в злокачественные новообразования.
При таких заболеваниях человек часто ничего не чувствует и у него редко бывают ярко выраженные симптомы. При проведении планового УЗИ, которое часто назначается не реже одного раза в полгода можно наблюдать за состоянием и размерами полипов. Если они начинают резко прогрессировать, то можно предположить, что это начало рака. Признаком рака, главным образом, служит желтуха, которая постоянно усиливается, и сильный зуд. Тогда пациента, как правило, оперируют и не ждут, чтобы новообразования переросли в злокачественные опухоли. Самый радикальный метод лечения – это удаление больного органа, а вот способы профилактики медицине не известны.
У ребенка такое заболевание встречается очень редко, а вот у пожилого человека доброкачественные и злокачественные новообразования бывают, к сожалению, часто. Сегодня рак этого органа стоит в списке болезней пищеварительной системы на пятом месте.
Как проводят чистку желчного пузыря
Чтобы не случались подобные заболевания, необходимо периодически подвергать организм очистительным процедурам.
Правильно проводить очистительные мероприятия у ребенка и взрослого нужно только после полной очистки кишечника.
Способы очистки:
- Действенные средства – это сок лимона и масло оливы. Обычно нужно позавтракать легкими продуктами, а после этого в районе 16 часов дня не раньше выпить сок, приготовленный из свеклы и яблок, в пропорции 5:1. Есть после этого нельзя до 21 часа.
Вечером в указанный промежуток необходимо принять стакан лимонного сока и столько же подогретого оливкового масла, но сделать это нужно не залпом, а растянут на час приема.
После этого на область печени накладывают теплую грелку и ложатся отдыхать. Утром после пробуждения делают очистительную клизму из настоя ромашки. Как правило, во время очистки кишечника человека немного тошнит. Могут появиться значительные боли, особенно в конце курса, но они обычно проходят быстро. Болевые симптомы уменьшатся тогда, когда небольшое количество растворенных камней выходят в виде песка с мочой из организма. Курс очистки проводят в течение недели. Также необходимо все время выпивать не менее 10-12 стаканов воды достаточно горячей с небольшим содержанием сока лимона. С осторожностью можно применять при лечении ребенка.
- Чистка грейпфрутовым соком и оливковым маслом. Накануне процедуры необходимо воздержаться от любой пищи в течение суток, а вечером сделать очистительную клизму. Затем на протяжении 60 минут выпить стакан сока фрукта и масла. Через четверть часа принимают слабительное, а через полчаса можно выпить немного воды.
Голодовку проводят и на следующий день, а процедуру в таком же порядке снова выполняют. Для людей, которые хорошо переносят длительное воздержание от пищи рекомендовано проводить мероприятие неделю. Уже через 2 дня камни начнут покидать организм, и человек почувствует облегчение. Повторить курс можно только спустя полгода не раньше.
- Яблочная диета на протяжении 3 дней приносит также неплохие результаты. Для этого нужно утром (8 часов) выпивать стакан натурального яблочного сока без сахара, второй прием в 10 часов утра, а с обеда до ужина еще пьем по два стакана каждый час. В конце дня нужно принять горячую расслабляющую ванну без мыла.
Не забудьте получить разрешение перед применением описанных методов очистки у своего лечащего врача или хотя бы сделайте УЗИ, что бы исключить заболевания, при которых такая методика может быть губительной. Лечение описанных заболеваний необходимо проводить под контролем узких специалистов.
Рекомендуем прочитать:
Поделиться:
Почему увеличивается желчный пузырь?
Желчный пузырь считается увеличенным (растянутым), если его поперечный диаметр (ширина) превышает 4 см.
На УЗИ нормальный (здоровый) желчный пузырь может выглядеть растянутым по таким причинам:
- диета с низким содержанием жиров;
- длительная иммобилизация пациента;
- обезвоживание организма.
В случае если указанные факторы исключены, стоит искать патологическую причину увеличения ЖП. Это может быть:
- Обструкция пузырного протока (чаще всего возникает при ЖКБ).
- В ситуации, когда желчный пузырь не только растянут, но и заполнен жидкостью, а толщина его стенок превышает 5 мм, ведут речь об эмпиеме ЖП. Диагноз подтверждается локальной болезненностью при пальпации. В этом случае пациенту назначают дополнительное обследование.
- Обструкция в общем желчном протоке (он расширен свыше 5 мм). ЖП рекомендуется исследовать на наличие аскарид. Обструкция может быть следствием опухоли головки поджелудочной железы или эхинококкоза (кистозные мембраны «оседают» в желчном протоке).
- Растянутый желчный пузырь с тонкими стенками, который заполнен жидкостью, может свидетельствовать о мукоцеле (слизистой кисте). Эта патология не вызывает локальной болезненности при надавливании.
Аномальные причины явления
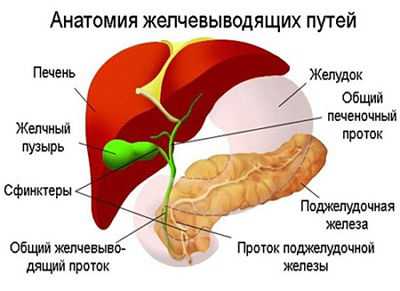
Увеличенный ЖП — симптом ряда заболеваний:
- Холецистита.
- Дискинезии желчевыводящих путей.
- ЖКБ.
- Опухолей ЖП и его протоков.
- Постоперационного синдрома (хирургическое вмешательство на желчном пузыре).
Холецистит — воспаление стенок ЖП. Может протекать в острой и хронической форме. Основная причина — бактериальная инфекция. Другие факторы — вирусный гепатит, лямблиоз желчевыводящих путей.
Хронический холецистит может быть калькулезным (сопровождается образованием конкрементов) и бескаменным.
В первом случае обострение недуга сопровождается приступами печеночной колики, рвотой, тошнотой, желтухой. На УЗИ — увеличенный ЖП.
Бескаменный холецистит не вызывает таких ярких проявлений, как калькулезный. Пациенты жалуются на ноющие боли в области правого подреберья, интенсивность которых усиливается после приема пищи.
Главный компонент терапии холецистита — диета. Пациентам рекомендуют:
- «вчерашний» хлеб;
- супы и бульоны из овощей;
- нежирные сорта мяса и рыбы;
- крупы, макароны, каши, творог, сухофрукты;
- кисломолочные продукты;
- настои трав, некрепкий чай, кофе с молоком.
Из рациона исключают:
- бульоны из грибов, рыбы, мяса;
- горячие блюда и напитки;
- жареное, жирное, острое;
- сладости;
- алкоголь.
Лечение холецистита в период обострения предполагает использование противомикробных либо противопаразитарных препаратов. Их принимают курсами по 7-10 дней.
Улучшить отток желчи помогают отвары на основе таких трав:
- бессмертник;
- крапива;
- лопух;
- одуванчик.
При калькулезном холецистите (так же как и при ЖКБ) пациентам показано удаление конкрементов. Для улучшения свойств желчи рекомендуется в течение полугода принимать пшеничные отруби.
Дискинезией желчевыводящих путей называют функциональную патологию, при которой органические и структурные изменения в желчном пузыре и протоках отсутствуют, но при этом нарушена двигательная функция органа.
Причинами недуга могут быть психоэмоциональные расстройства, аллергия на продукты питания.
Симптомами дискинезии являются:
- Боли в области правого подреберья. Могут быть тупыми, схваткообразными, ноющими.
- Наблюдаются расстройства со стороны нервной системы — плохое настроение, усталость, снижение аппетита. Пациенты жалуются на бессонницу.

Диагноз подтверждается на УЗИ. Лечение заболевания обуславливается типом дискинезии (сниженный или повышенный тонус желчного пузыря).
Так, пациентам, у которых заболевание протекает по гипотоническому типу (отличается замедленным выделением желчи), показано частое, дробное питание (5-6 раз/сутки). Полезно включить в рацион продукты, способствующие оттоку желчи — овощи, фрукты, растительные масла.
При повышенном тонусе желчного пузыря пациенту назначают желчегонные средства (синтетические препараты или натуральные составы). Так, хороший клинический эффект демонстрирует прием отваров таких трав:
- репейник;
- бессмертник;
- крапива;
- календула;
- одуванчик.
В аптеке можно приобрести готовый желчегонный чай. 1 ст. л. средства с вечера заливают стаканом крутого кипятка, настаивают 12 часов, процеживают. Схема приема: по половине стакана напитка дважды в день перед едой.
Для улучшения оттока желчи рекомендуется пить минеральную воду (например, «Ессентуки» №14,17) — ее подогревают, принимают 2 раза в сутки за полчаса до еды. Такое лечение проводят один раз в год на протяжении месяца.
ЖКБ — заболевание желчного пузыря, сопровождающееся появлением камней (конкрементов) в полости органа и/или в желчевыводящих путях.
Камни ЖП — кристаллические структуры, образующиеся из желчи при изменении ее состава. Конкременты формируются вследствие скопления холестерина и солей кальция (связываются билирубином).
Причинами ЖКБ выступают:
- генетическая предрасположенность;
- сахарный диабет;
- ожирение;
- неправильное питание;
- цирроз печени;
- холецистит;
- предрасполагающим фактором развития заболевания выступает беременность.
Симптомы желчекаменной болезни зависят от размера конкрементов, их количества и места локализации. Типичным признаком недуга является печеночная колика (ее появление обуславливается выходом камней из желчного пузыря и движением по желчевыводящим протокам).
Пациенты жалуются на острые боли в области правого подреберья, иррадиирующие в правую руку, лопатку. Приступы колики сопровождаются проявлениями диспепсии — рвотой, тошнотой. Нередко к ЖКБ присоединяется воспаление, на фоне которого отмечается гипертермия. При закупорке общего желчного протока моча может окрашиваться в темно-желтый или коричневый оттенок, а кал обесцвечиваться.
Диагностика ЖКБ включает УЗИ и рентген.
Подходы к лечению:
- Удаление увеличенного ЖП хирургическим путем (полостная или лапароскопическая операция).
- Дробление камней с помощью ультразвука.
- Растворение конкрементов препаратами желчных кислот (Хенохол, Хенодол, Урсофальк, Урсосан). Такая терапия допустима лишь в случае, когда желчный пузырь сохранил свою сократительную способность, а желчевыводящие протоки — проходимость.
Еще одной распространенной причиной увеличения ЖП выступает постоперационный синдром (диагностируется после хирургического вмешательства на ЖП). ПС — собирательное понятие, включающее ряд изменений в структуре ЖП, которые повлекла за собой операция.
Симптомы исследуемого синдрома могут отличаться:
- При первом варианте течения недуга у пациентов диагностируются боли в области правого подреберья, желтуха. Причины таких проявлений — камни в желчевыводящих протоках, которые не были обнаружены во время проведения операции, сужение общего ЖП.
- Во втором случае у пациентов возникают приступообразные боли опоясывающего характера либо локализованные в области левого подреберья, определяются проявления диспепсии. Причина — панкреатит (воспаление поджелудочной железы).
- При третьем варианте течения ПС обнаруживаются признаки гастрита, а также воспалительного процесса в двенадцатиперстной кишке (диарея, жидкий стул или запоры, «урчание» в животе).
Лечение ПС зависит от причины его появления: в первом случае пациенту может быть назначена повторная операция, во втором и третьем врачи проводят терапию соответствующих заболеваний.
Увеличенный ЖП на УЗИ может оказаться симптомом наличия добро — или злокачественной опухоли этого органа (его протоков).
Доброкачественные образования — полипы — обнаруживаются довольно часто. Течение заболевания бессимптомное. При активном росте таких структур их удаляют оперативным путем.
Рак ЖП занимает 5 место по частоте среди всех злокачественных опухолей органов ЖКТ. Факторы риска:
- ЖКБ.
- Пожилой возраст пациента.
- Доброкачественные образования в ЖП.
Ранние стадии рака отличаются либо бессимптомным течением, либо болезнь маскируется под калькулезный холецистит. На поздних этапах развития заболевания пациенты худеют, их беспокоят приступообразные боли в области правого подреберья, появляется желтуха.
Рак ЖП определяется на УЗИ, лечение — исключительно хирургическое.
Увеличение ЖП может быть связано с врожденной или приобретенной деформацией данного органа. Последняя обуславливается такими причинами:
- хроническим воспалением;
- желчекаменной болезнью;
- перееданием либо диетами;
- повышенными нагрузками на мышцы живота;
- болезнями органов пищеварения;
- ослаблением диафрагмы;
- возрастными изменениями.
Пациенты с деформацией ЖП сталкиваются с такими симптомами:
- снижением (отсутствием) аппетита;
- обнаружением жировых элементов в каловых массах;
- резким похудением;
- диспепсией;
- болями в области правого подреберья;
- обесцвечиванием каловых масс.
Наибольшую опасность для пациента представляет некроз шейки ЖП вследствие деформации такового. Это явление может стать причиной излития желчи в брюшину, развития перитонита и как следствие привести к летальному исходу.
Специального лечения деформация ЖП не требует. Пациенту показано соблюдение диеты и комплекс мероприятий, направленный на устранение сопутствующих заболеваний:
- прием спазмолитиков, анальгетиков, антибиотиков;
- при необходимости — дезинтоксикация организма;
- использование иммуномодуляторов;
- физиопроцедуры, ЛФК, массаж.
В домашних условиях рекомендуется фитолечение с использованием таких отваров:
- Соединяют по 3 ч. л. крушины, тмина, мяты и шалфея. Состав заливают литром кипятка, оставляют настаиваться на ночь. Схема приема: 200-300 мл лекарства выпивают в течение дня.
- Справиться с нарушением пищеварения поможет такой настой: смешивают по 1 ч. л. фенхеля, ромашки, крушины, тысячелистника и бессмертника. Травы заливают литром кипятка, настаивают, процеживают. Как принимать: по 200 мл напитка выпивают дважды в день за 30 минут до еды.
Последствия
Чем опасно увеличение желчного пузыря в размерах? Если изменение формы органа сказывается на функции желчевыводящих путей, может возникнуть застой желчи. Ее следствие — холецистит и образование конкрементов (ЖКБ). Увеличение ЖП сказывается на функции пищеварения.
Всегда существует риск перитонита, сопряженный с высокой вероятностью летального исхода.
Как видим, увеличение желчного пузыря — не только симптом (следствие), но и причина функциональных нарушений пищеварительной системы. Своевременная диагностика явления и определение факторов, которые его спровоцировали, поможет избежать возможных осложнений патологии.
Увеличение желчного пузыря причины
Главная » Желчный пузырь » Увеличение желчного пузыря причины
Оглавление
- Что показывает диагностика?
- Аномальные причины явления
- Последствия
Желчный пузырь считается увеличенным (растянутым), если его поперечный диаметр (ширина) превышает 4 см.
Что показывает диагностика?
На УЗИ нормальный (здоровый) желчный пузырь может выглядеть растянутым по таким причинам:
- диета с низким содержанием жиров;
- длительная иммобилизация пациента;
- обезвоживание организма.
В случае если указанные факторы исключены, стоит искать патологическую причину увеличения ЖП. Это может быть:
- Обструкция пузырного протока (чаще всего возникает при ЖКБ).
- В ситуации, когда желчный пузырь не только растянут, но и заполнен жидкостью, а толщина его стенок превышает 5 мм, ведут речь об эмпиеме ЖП. Диагноз подтверждается локальной болезненностью при пальпации. В этом случае пациенту назначают дополнительное обследование.
- Обструкция в общем желчном протоке (он расширен свыше 5 мм). ЖП рекомендуется исследовать на наличие аскарид. Обструкция может быть следствием опухоли головки поджелудочной железы или эхинококкоза (кистозные мембраны «оседают» в желчном протоке).
- Растянутый желчный пузырь с тонкими стенками, который заполнен жидкостью, может свидетельствовать о мукоцеле (слизистой кисте). Эта патология не вызывает локальной болезненности при надавливании.
Аномальные причины явления
Увеличенный ЖП — симптом ряда заболеваний:
- Холецистита.
- Дискинезии желчевыводящих путей.
- ЖКБ.
- Опухолей ЖП и его протоков.
- Постоперационного синдрома (хирургическое вмешательство на желчном пузыре).
Холецистит — воспаление стенок ЖП. Может протекать в острой и хронической форме. Основная причина — бактериальная инфекция. Другие факторы — вирусный гепатит, лямблиоз желчевыводящих путей.
Хронический холецистит может быть калькулезным (сопровождается образованием конкрементов) и бескаменным.
В первом случае обострение недуга сопровождается приступами печеночной колики, рвотой, тошнотой, желтухой. На УЗИ — увеличенный ЖП.
Бескаменный холецистит не вызывает таких ярких проявлений, как калькулезный. Пациенты жалуются на ноющие боли в области правого подреберья, интенсивность которых усиливается после приема пищи.
Главный компонент терапии холецистита — диета. Пациентам рекомендуют:
- «вчерашний» хлеб;
- супы и бульоны из овощей;
- нежирные сорта мяса и рыбы;
- крупы, макароны, каши, творог, сухофрукты;
- кисломолочные продукты;
- настои трав, некрепкий чай, кофе с молоком.
Из рациона исключают:
- бульоны из грибов, рыбы, мяса;
- горячие блюда и напитки;
- жареное, жирное, острое;
- сладости;
- алкоголь.
Лечение холецистита в период обострения предполагает использование противомикробных либо противопаразитарных препаратов. Их принимают курсами по 7-10 дней.
Улучшить отток желчи помогают отвары на основе таких трав:
- бессмертник;
- крапива;
- лопух;
- одуванчик.
При калькулезном холецистите (так же как и при ЖКБ) пациентам показано удаление конкрементов. Для улучшения свойств желчи рекомендуется в течение полугода принимать пшеничные отруби.
Дискинезией желчевыводящих путей называют функциональную патологию, при которой органические и структурные изменения в желчном пузыре и протоках отсутствуют, но при этом нарушена двигательная функция органа.
Причинами недуга могут быть психоэмоциональные расстройства, аллергия на продукты питания.
Симптомами дискинезии являются:
- Боли в области правого подреберья. Могут быть тупыми, схваткообразными, ноющими.
- Наблюдаются расстройства со стороны нервной системы — плохое настроение, усталость, снижение аппетита. Пациенты жалуются на бессонницу.

Диагноз подтверждается на УЗИ. Лечение заболевания обуславливается типом дискинезии (сниженный или повышенный тонус желчного пузыря).
Так, пациентам, у которых заболевание протекает по гипотоническому типу (отличается замедленным выделением желчи), показано частое, дробное питание (5-6 раз/сутки). Полезно включить в рацион продукты, способствующие оттоку желчи — овощи, фрукты, растительные масла.
При повышенном тонусе желчного пузыря пациенту назначают желчегонные средства (синтетические препараты или натуральные составы). Так, хороший клинический эффект демонстрирует прием отваров таких трав:
- репейник;
- бессмертник;
- крапива;
- календула;
- одуванчик.
В аптеке можно приобрести готовый желчегонный чай. 1 ст. л. средства с вечера заливают стаканом крутого кипятка, настаивают 12 часов, процеживают. Схема приема: по половине стакана напитка дважды в день перед едой.
Для улучшения оттока желчи рекомендуется пить минеральную воду (например, «Ессентуки» №14,17) — ее подогревают, принимают 2 раза в сутки за полчаса до еды. Такое лечение проводят один раз в год на протяжении месяца.
ЖКБ — заболевание желчного пузыря, сопровождающееся появлением камней (конкрементов) в полости органа и/или в желчевыводящих путях.
Камни ЖП — кристаллические структуры, образующиеся из желчи при изменении ее состава. Конкременты формируются вследствие скопления холестерина и солей кальция (связываются билирубином).
Причинами ЖКБ выступают:
- генетическая предрасположенность;
- сахарный диабет;
- ожирение;
- неправильное питание;
- цирроз печени;
- холецистит;
- предрасполагающим фактором развития заболевания выступает беременность.
Симптомы желчекаменной болезни зависят от размера конкрементов, их количества и места локализации. Типичным признаком недуга является печеночная колика (ее появление обуславливается выходом камней из желчного пузыря и движением по желчевыводящим протокам).
Пациенты жалуются на острые боли в области правого подреберья, иррадиирующие в правую руку, лопатку. Приступы колики сопровождаются проявлениями диспепсии — рвотой, тошнотой. Нередко к ЖКБ присоединяется воспаление, на фоне которого отмечается гипертермия. При закупорке общего желчного протока моча может окрашиваться в темно-желтый или коричневый оттенок, а кал обесцвечиваться.
Диагностика ЖКБ включает УЗИ и рентген.
Подходы к лечению:
- Удаление увеличенного ЖП хирургическим путем (полостная или лапароскопическая операция).
- Дробление камней с помощью ультразвука.
- Растворение конкрементов препаратами желчных кислот (Хенохол, Хенодол, Урсофальк, Урсосан). Такая терапия допустима лишь в случае, когда желчный пузырь сохранил свою сократительную способность, а желчевыводящие протоки — проходимость.
Еще одной распространенной причиной увеличения ЖП выступает постоперационный синдром (диагностируется после хирургического вмешательства на ЖП). ПС — собирательное понятие, включающее ряд изменений в структуре ЖП, которые повлекла за собой операция.
Симптомы исследуемого синдрома могут отличаться:
- При первом варианте течения недуга у пациентов диагностируются боли в области правого подреберья, желтуха. Причины таких проявлений — камни в желчевыводящих протоках, которые не были обнаружены во время проведения операции, сужение общего ЖП.
- Во втором случае у пациентов возникают приступообразные боли опоясывающего характера либо локализованные в области левого подреберья, определяются проявления диспепсии. Причина — панкреатит (воспаление поджелудочной железы).
- При третьем варианте течения ПС обнаруживаются признаки гастрита, а также воспалительного процесса в двенадцатиперстной кишке (диарея, жидкий стул или запоры, «урчание» в животе).
Лечение ПС зависит от причины его появления: в первом случае пациенту может быть назначена повторная операция, во втором и третьем врачи проводят терапию соответствующих заболеваний.
Увеличенный ЖП на УЗИ может оказаться симптомом наличия добро — или злокачественной опухоли этого органа (его протоков).
Доброкачественные образования — полипы — обнаруживаются довольно часто. Течение заболевания бессимптомное. При активном росте таких структур их удаляют оперативным путем.
Рак ЖП занимает 5 место по частоте среди всех злокачественных опухолей органов ЖКТ. Факторы риска:
- ЖКБ.
- Пожилой возраст пациента.
- Доброкачественные образования в ЖП.
Ранние стадии рака отличаются либо бессимптомным течением, либо болезнь маскируется под калькулезный холецистит. На поздних этапах развития заболевания пациенты худеют, их беспокоят приступообразные боли в области правого подреберья, появляется желтуха.
Рак ЖП определяется на УЗИ, лечение — исключительно хирургическое.
Увеличение ЖП может быть связано с врожденной или приобретенной деформацией данного органа. Последняя обуславливается такими причинами:
- хроническим воспалением;
- желчекаменной болезнью;
- перееданием либо диетами;
- повышенными нагрузками на мышцы живота;
- болезнями органов пищеварения;
- ослаблением диафрагмы;
- возрастными изменениями.
Пациенты с деформацией ЖП сталкиваются с такими симптомами:
- снижением (отсутствием) аппетита;
- обнаружением жировых элементов в каловых массах;
- резким похудением;
- диспепсией;
- болями в области правого подреберья;
- обесцвечиванием каловых масс.
Наибольшую опасность для пациента представляет некроз шейки ЖП вследствие деформации такового. Это явление может стать причиной излития желчи в брюшину, развития перитонита и как следствие привести к летальному исходу.
Специального лечения деформация ЖП не требует. Пациенту показано соблюдение диеты и комплекс мероприятий, направленный на устранение сопутствующих заболеваний:
- прием спазмолитиков, анальгетиков, антибиотиков;
- при необходимости — дезинтоксикация организма;
- использование иммуномодуляторов;
- физиопроцедуры, ЛФК, массаж.
В домашних условиях рекомендуется фитолечение с использованием таких отваров:
- Соединяют по 3 ч. л. крушины, тмина, мяты и шалфея. Состав заливают литром кипятка, оставляют настаиваться на ночь. Схема приема: 200-300 мл лекарства выпивают в течение дня.
- Справиться с нарушением пищеварения поможет такой настой: смешивают по 1 ч. л. фенхеля, ромашки, крушины, тысячелистника и бессмертника. Травы заливают литром кипятка, настаивают, процеживают. Как принимать: по 200 мл напитка выпивают дважды в день за 30 минут до еды.
Последствия
Чем опасно увеличение желчного пузыря в размерах? Если изменение формы органа сказывается на функции желчевыводящих путей, может возникнуть застой желчи. Ее следствие — холецистит и образование конкрементов (ЖКБ). Увеличение ЖП сказывается на функции пищеварения.
Всегда существует риск перитонита, сопряженный с высокой вероятностью летального исхода.
Как видим, увеличение желчного пузыря — не только симптом (следствие), но и причина функциональных нарушений пищеварительной системы. Своевременная диагностика явления и определение факторов, которые его спровоцировали, поможет избежать возможных осложнений патологии.
apechen.ru
Увеличенный желчный пузырь
Увеличенным желчный пузырь считается, если его размеры превышают стандартные параметры, а именно более 5 см (поперечный диаметр или ширина) при объеме, составляющем больше 70 см³. Нормативные параметры у ребенка варьируются в зависимости от возраста.
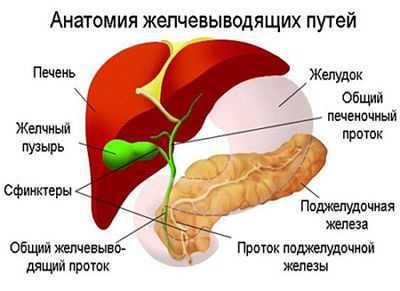
Функции желчного пузыря
В организме человека есть внутренний орган, который называется желчный пузырь. Его вытянутая коническая форма очень напоминает грушу. Пузырь расположен в нижней части печени, а именно в области между правой и квадратной долей органа.
Соединение органа с оболочкой печени происходит посредством рыхлой клетчатки. Стенки сосуда с желчью очень тонкие, его окраска имеет темно-зеленый цвет (красящим пигментом выступает билирубин). Орган делится на следующие части: дно, шейку и тело. Орган соединяется каналом с протоком печени, объединившись вместе, они входят в двенадцатиперстную кишку.
В печени вырабатывается желчь, далее она поступает в желчные пути, которые называют капиллярами и затем выбрасывается в печеночный проток. Здесь желчь разделяется — одна часть поступает в двенадцатиперстную кишку, другая — в желчный пузырь. Там желчь становится концентрированной.
При поступлении пищи, особенно жирной в двенадцатиперстную кишку происходит выброс желчи из желчного пузыря. Затем стенки желчного активно сокращаются, увеличенный орган заметно уменьшается, но в скором времени желчь заполняет его вновь. В кишечнике большая часть желчных кислот всасывается через стенки обратно, транспортируется в печень и уже там вновь происходит образование желчи.
Состав и количество желчи имеют огромное значение для нормального функционирования организма. Количество и качественный состав желчи, как правило, изменяется в зависимости от объема и состава пищи, поступающей в кишечник. Под действием желчи жирная пища лучше расщепляется и переваривается.
Желчные кислоты активизируют работу кишечника. Вместе с желчью из организма человека происходит вывод солей тяжелых металлов, лекарственных средств, а также других вредных веществ. Существует мнение, что застой желчи может провоцировать перепады настроения у человека и нередко медики говорят, что «желчный характер» — злость, гнев, ярость и прочее у пациента складывается благодаря именно этому процессу.
Заболевания желчного пузыря и симптомы болезни
Основные заболевания — это желчнокаменная болезнь, холецистит, дискинезия желчных протоков и водянка, клонорхоз и рак.
Если описывать характерные боли всех форм заболевания, то можно все симптомы свести к следующему:
- Боли локализуются внизу под ребром справа или в подложечной области (боль усиливается, как правило, после того, как человек покушает жареные блюда, сильно жирную или пряную еду). При пальпации живота болезненность области увеличивается.
- Болезненность ощущается в лопатке и плечевом суставе справа (болевой синдром увеличивается при физических нагрузках, во время езды по неровной дороге и при резкой смене положения туловища).
- Боли, возникающие внезапно и сопровождающиеся тошнотой и рвотой, могут свидетельствовать о приступе печеночной колики или наличия желчнокаменной болезни.
- Характерный признак нарушения функции органа — отрыжка горечью.
- Так называемая механическая желтуха развивается в случае, если происходит закупорка протока, причем это может носить как временный, так и постоянный характер. Симптомы — желтоватый оттенок кожных покровов.
Желчнокаменная болезнь – заболевание желчевыводящих путей или самого органа с образованием камней. Размеры образований могут варьироваться и составлять от мелких песчинок до камней, приличных размеров, достигающих нескольких сантиметров. Симптомы типичные и в основном проявляются болями в правом подреберье, тошнотой и периодической рвотой.
По статистике такое заболевание возникает чаще всего у людей пожилого возраста, у которых имеется лишний вес. В группу риска входят также люди, в семье которых имелись случаи возникновения болезни (генетическая предрасположенность).
Камни образуются в результате застоя желчи. Когда орган работает плохо, сокращается неактивно, то это приводит к накоплению калийных солей. Все это происходит на фоне нарушения обменных процессов в организме, в частности из-за снижения секреции кислот желчи.
Камни состоят из различных веществ: билирубина, холестериновых бляшек и солей, в основном калийных. Наличие таких образований мешает правильному функционированию органа, и вызывают его увеличение.
Опасность заболевания в том, что при неблагоприятных условиях (езда по неровным дорогам, где сильно трясет, большие физические нагрузки и прочее) камень может попасть в канал шейки и перекрыть проток.
Желчь перестает поступать, желчный пузырь растягивается, изменяется в размерах, а человек при этом ощущает неприятную боль, локализующуюся в животе сверху. Иногда болевой синдром наблюдается в руке или со стороны спины, главным образом справа.
Симптомы — тошнота, рвота, горький привкус во рту. Если такое происходит, то в медицине это состояние называется желчной коликой. Небольшой камушек может сам покинуть организм вместе с калом, если достигнет по каналу двенадцатиперстную кишку. Тогда приступ, как правило, прекращается, человек чувствует облегчение.
Не оказанная вовремя помощь и не вовремя начатое лечение могут спровоцировать воспаление желчного пузыря, которое называется острым холециститом, а также спровоцировать желтуху, называемой механической.
Причины, провоцирующие болезнь:
- частые переедания, длительное голодание, нарушение питания;
- сидячая работа и малая подвижность человека;
- период вынашивания ребенка;
Установить диагноз, а также выяснить размеры камней можно при прохождении УЗИ или МРТ.
Сегодня явно отмечается прогресс в лечении подобных болезней.
Основным и самым популярным методом является удаление увеличенного пузыря, по принципу так называемой лапароскопической методики, при которой не нужно вскрывать полость брюшины.
Наряду с этим, могут быть задействованы современные методы, когда происходит дробление твердых образований волнами ультразвука, но такая процедура в наши дни применяется крайне редко.
Гидропс или водянка желчного пузыря – состояние, вызванное осложнениями, когда была диагностирована желчнокаменная болезнь. Причины обычно кроются в том, что один или несколько плотных твердых частиц перекрывают канал и, таким образом, нарушают правильную работу органа. Желчь застаивается, накапливается, естественно, пузырь увеличивается в размерах, а его стенки утолщаются.
Воспаление, сопровождающееся утолщением стенок и увеличением органа, называется холецистит. Чаще всего страдают от этого недуга полные люди и женщины после 40 лет.
Острая форма заболевания протекает у ребенка и взрослого с высокой температурой, ознобом, тошнотой, рвотой, нестабильным стулом(запоры или поносы) и нестерпимыми болями под ребром. Боли усиливаются после приема жирных продуктов. Симптомы всегда ярко выраженные.
Лечение острого холецистита в основном консервативное. Часто доктора рекомендуют поголодать некоторое время, много времени отдыхать, главным образом в постели и прикладывать холодный компресс на больную область. Нередко рекомендуется провести оперативное хирургическое вмешательство и просто удалить больной орган.
Хроническая стадия имеет периоды ремиссии (затихание) и обострений. В период обострений назначают противомикробные и противопаразитарные препараты, а также антибиотики широкого спектра действия. Назначить лечение может только врач-гастроэнтеролог. Самолечение никогда не приводит человека ни к чему хорошему, а вот соблюдение нежесткой диеты всегда имеет хорошие результаты.
Рекомендованный список продуктов:
- любые хлебные изделия, но несвежие, а вчерашней выпечки;
- овощные блюда, борщи, молочные супы;
- отварная говядина, куриное белое мясо без кожи, кролик;
- рыбные блюда;
- все овощные запеканки и любые овощные салаты, фрукты;
- макаронные изделия;
- любые каши;
- молочные и кисломолочные продукты, обезжиренные или с малым процентом жирности;
- белковый омлет;
- небольшое количество растительного масла;
- мед;
- ягодные компоты, молочные кисели, некрепкие чайные и кофейные напитки, отвары шиповника и черной смородины.
Запрещено употреблять:
- еду и напитки, которые сильно горячие или, наоборот, холодные;
- крепкие наваристые бульоны из мяса, рыбы и грибов;
- жирное мясо и рыбные продукты;
- свежая выпечка;
- какао и шоколадные изделия;
- кислые яблоки;
- мороженное;
- алкоголь.
Лечение хронического холецистита прекрасно проводится минеральными водами, желчегонного действия. Пребывание больного на курортах также наилучшим образом сказывается на состоянии больного.
Минеральную воду, как правило, назначают применять курсами, протяженностью месяц. Ежедневно следует выпивать стакан теплой минералки трижды в день до еды. Предостережение есть для пациентов, у которых диагностировали наличие камней и до их удаления воду минерального состава нужно употреблять с большой осторожностью и только после консультации с врачом.
Дискинезия желчных протоков
Наличие определенного ряда расстройств в системе вывода желчи на фоне нарушения двигательной способности желчных путей и самого органа называется дискинезией. Это довольно распространенное, но совершенно неопасное состояние, при котором мышечный тонус стенок желчного становится повышенным и слегка увеличенным, а при диагностике выявляют перегиб шейки протока. Чаще всего такое состояние бывает у ребенка, нежели взрослого человека, но специфическое лечение в этом случае не требуется.
По статистике это заболевание встречается в 10 раз чаще у женской половины населения.
Такое заболевание медиками диагностируется, как вторичное, так как болезнь чаще возникает после перенесенного вирусного гепатита.
Причины развития заболевания у ребенка заключаются в некоторых особенностях строения, при малоподвижном образе жизни, на фоне патологии ЖКТ, а также при наличии инфекции в организме.
Исследования подтверждают, что заболевание подобного рода случается вследствие неправильного питания и некоторых заболеваний эндокринной системы. Симптомы обычно у детей и взрослых одинаковые.
Дискинезию желчных путей у взрослых и детей в медицинской практике принято считать болезнью психосоматического характера. Такое состояние чаще всего бывает спровоцировано какими-либо стрессами или психическими травмами. Дело все в том, что двигательная активность органа зависит от эмоций человека. Так, отрицательные эмоции и стрессы не лучшим образом влияют на работу органа — процесс выделения желчи заметно тормозится и желчь застаивается, вследствие этого размеры органа изменяются.
Также такая форма болезни чаще всего возникает у женщин в период климакса и при плохой работе эндокринных желез. Нерегулярное питание и нездоровая пища также способна привести к этому заболеванию. Часто диагноз — дискинезия, выраженной формы ставится пациентам, у которых существует заражение пищевого тракта глистами.
Симптомы дискинезии:
- ноющие, неприятные боли под правым ребром, усиливающиеся после приема жареной пищи или во время активных физических упражнений или нагрузок, а также на фоне стресса;
- повышенная возбудимость и нервозность;
- человек быстро устает, постоянно раздражается и часто плачет;
- частые головные боли;
- учащенный сердечный ритм (у больного во время приступа колики возникает сильная тахикардия и человек описывает это состояние, как временную остановку сердца, сопровождающуюся жутким состоянием, страхом и онемением конечностей);
- обильное выделение пота;
- в редких случаях снижается сексуальная активность, а у женщин могут происходить сбои в менструальном цикле.
Болезнь, как правило, длится долго. Периодами случаются обострения на фоне стресса. После приступов состояние больного улучшается, и у человека наступает стадия ремиссии. Если дискинезия наблюдается у пациента долгое время, то это может стать причиной образования камней и увеличения желчного протока.
Для определения формы дискинезии протока делают УЗИ или контрастную холецистографию, а также берутся различные анализы. Перед проведением диагностики больному необходимо употребить так называемый желчегонный завтрак. Это необходимо для того, чтобы правильно оценить сократительную способность органа, а именно активность функции желчевыводящих путей.
Лечение и лекарственную терапию может назначить только врач. В основном из-за того, что болезнь носит психосоматический характер, пациента направляют к специалисту-психотерапевту. Методы лечения ребенка и взрослого человека в принципе ни чем не отличаются.
Лечение в основном направлена на урегулирование рациона питания (пища должна состоять из продуктов, с выраженным желчегонным действием) и употребление минеральных вод, определенного специального назначения. В комплексное лечение ребенка и взрослого включены также сеансы массажа и специальных физических упражнений.
Хирургические методы при таком заболевании считаются неэффективными и поэтому не требуются. Достаточно во время сильных болей принимать спазмолитические препараты и пить минеральную воду. Хорошо помогает грейпфрутовый сок, выпитый до еды.Медики разрешают проводить профилактическое лечение народными средствами, а именно травяными отварами (отвары из аниса, кориандра, кукурузных рылец, зверобоя, мяты, валерианы, бессмертника, шалфея и чистотела). Сбор таких трав в сушеном виде (количество — 1 маленькая ложка каждого компонента) заливают 250 мл кипятка, настаивают полдня, процеживают и пьют дважды в день перед едой по пол стакана.
Клонорхоз – это заболевание, при котором печеночный проток становится увеличенным, немного расширенным и извилистым. При таком заболевании с помощью ультразвуковой диагностики можно визуализировать некоторый осадок внутри протоков. Если в паренхиме печени образуются кисты небольшого размера, то можно говорить о наличии эхинококкоза, и речь о клонорхозе тогда уже не идет.
Злокачественные и доброкачественные опухоли желчного пузыря и протоков, которые часто называются полипами, сегодня диагностировать стали чаще и все благодаря ультразвуковым методам.
Полипы сами по себе не представляют никакой опасности для организма и встречаются довольно часто. Примерно у 5% взрослого населения полипы могут переродиться в злокачественные новообразования.
При таких заболеваниях человек часто ничего не чувствует и у него редко бывают ярко выраженные симптомы. При проведении планового УЗИ, которое часто назначается не реже одного раза в полгода можно наблюдать за состоянием и размерами полипов. Если они начинают резко прогрессировать, то можно предположить, что это начало рака. Признаком рака, главным образом, служит желтуха, которая постоянно усиливается, и сильный зуд. Тогда пациента, как правило, оперируют и не ждут, чтобы новообразования переросли в злокачественные опухоли. Самый радикальный метод лечения – это удаление больного органа, а вот способы профилактики медицине не известны.
У ребенка такое заболевание встречается очень редко, а вот у пожилого человека доброкачественные и злокачественные новообразования бывают, к сожалению, часто. Сегодня рак этого органа стоит в списке болезней пищеварительной системы на пятом месте.
Как проводят чистку желчного пузыря
Чтобы не случались подобные заболевания, необходимо периодически подвергать организм очистительным процедурам.
Правильно проводить очистительные мероприятия у ребенка и взрослого нужно только после полной очистки кишечника.
Способы очистки:
- Действенные средства – это сок лимона и масло оливы. Обычно нужно позавтракать легкими продуктами, а после этого в районе 16 часов дня не раньше выпить сок, приготовленный из свеклы и яблок, в пропорции 5:1. Есть после этого нельзя до 21 часа.
Вечером в указанный промежуток необходимо принять стакан лимонного сока и столько же подогретого оливкового масла, но сделать это нужно не залпом, а растянут на час приема.
После этого на область печени накладывают теплую грелку и ложатся отдыхать. Утром после пробуждения делают очистительную клизму из настоя ромашки. Как правило, во время очистки кишечника человека немного тошнит. Могут появиться значительные боли, особенно в конце курса, но они обычно проходят быстро. Болевые симптомы уменьшатся тогда, когда небольшое количество растворенных камней выходят в виде песка с мочой из организма. Курс очистки проводят в течение недели. Также необходимо все время выпивать не менее 10-12 стаканов воды достаточно горячей с небольшим содержанием сока лимона. С осторожностью можно применять при лечении ребенка.
- Чистка грейпфрутовым соком и оливковым маслом. Накануне процедуры необходимо воздержаться от любой пищи в течение суток, а вечером сделать очистительную клизму. Затем на протяжении 60 минут выпить стакан сока фрукта и масла. Через четверть часа принимают слабительное, а через полчаса можно выпить немного воды.
Голодовку проводят и на следующий день, а процедуру в таком же порядке снова выполняют. Для людей, которые хорошо переносят длительное воздержание от пищи рекомендовано проводить мероприятие неделю. Уже через 2 дня камни начнут покидать организм, и человек почувствует облегчение. Повторить курс можно только спустя полгода не раньше.
- Яблочная диета на протяжении 3 дней приносит также неплохие результаты. Для этого нужно утром (8 часов) выпивать стакан натурального яблочного сока без сахара, второй прием в 10 часов утра, а с обеда до ужина еще пьем по два стакана каждый час. В конце дня нужно принять горячую расслабляющую ванну без мыла.
Не забудьте получить разрешение перед применением описанных методов очистки у своего лечащего врача или хотя бы сделайте УЗИ, что бы исключить заболевания, при которых такая методика может быть губительной. Лечение описанных заболеваний необходимо проводить под контролем узких специалистов.
Рекомендуем прочитать:
Поделиться:
Нет комментариев
pechen1.ru
Увеличен желчный пузырь
Если при прохождении УЗИ врачи ставят диагноз — увеличенный желчный пузырь, то скорее всего, проблема в аномалиях в пищеварительном тракте или развитии ряда заболеваний: дискинезии, холецистита, опухоли в протоках. Требуется лечение, иногда — хирургическое вмешательство.
Желчный пузырь, как работает
Желчный пузырь — один из органов пищеварения, принимающее активное участие в накоплении и выбросе желчи в тонкий кишечник, который в свою очередь должен:
- активизировать процессы пищеварения в кишечнике;
- выводить из организма при накоплении холестерин;
- обрабатывать пищу;
- запускать процессы пищеварения;
- нейтрализовать пепсин (желудочный фермент);
- стимулировать производство слизи.
В норме желчный пузырь должен иметь грушевидную форму и размер не более 3 мм в диаметре. Он предназначен для сбора желчи и последующего выделения в просвет кишечника. Растяжение стенок пузыря свыше 4 мм в поперечном диаметре свидетельствуют о разного рода патологиях, требующих вмешательства врачей.
Причины увеличения
Если желчный пузырь увеличен в размерах, скорее всего, в протоках скопилась желчь, и не может выйти наружу естественным путем, по причине перекрытия просвета. Данное состояние – следствие:
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления желчного пузыря. 5 лет исследований!!! Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
ДЕЙСТВЕННЫЙ МЕТОД
- длительного голодания;
- отсутствия принимаемой пищи при пребывании в коме, когда подпитка организма осуществляется исключительно в вену;
- аномального развития желчного пузыря, что нередко отмечается у новорожденных;
- протекания воспалительного процесса, приведшего к закупорке канальцев протоков серозным содержимым;
- приема кальция и витаминов, иных лекарств большими дозами;
- развитие воспаления в стенках кишечника или желчного пузыря;
- психических и физических нагрузок.
Закупорка или сдавливание желчных протоков снаружи лимфоузлами может быть спровоцирована образованием и скоплением мелких камушков, также некоторыми заболеваниями: калькулезным холециститом, водянкой, дискензией желчевыводящих путей.
Увеличение печени и желчного пузыря особенно часто выявляют у молодых больных и детей с тяжёлым, не поддающимся коррекции сахарным диабетом.
Бывает причина увеличения органа – в заражении аскаридами (гельминтами) и расселении в стенках тонкой кишки, развитии опухоли (кисты) в поджелудочной железе, эмпиемы или мукоцеле в случае заполнения серозной жидкостью, когда стенки растягиваются более 5 мм в диаметре.
Причины увеличения у детей
Увеличенный желчный пузырь у малышей наблюдается при:
- гепатите или механической желтухе в случае образования камушка в общем желчном протоке;
- скарлатине;
- гастроэнтерите;
- панкреатите;
- дискинезии, перекруте желчных путей;
- желчнокаменной болезни;
- холецистите вследствие развития воспаления в пузыре, вызванного инфекционными агентами (стафилококком, анаэробной кишечной палочкой).
Наиболее частая причина патологии у детей — аномальное развитие пузыря или образование полипов (опухоли), приводящее к застою желчи, нарушению функциональности органа, перекрытию протоков в случае прорастания в 12-перстную кишку. Усугубить ситуацию может жесткая диета, искусственное неправильное кормление новорожденных либо парентеральное питание в послеоперационный период когда наблюдается обезвоживание организма, стенки желчного пузыря растягиваются и утолщаются. Если принять жирную пищу, то орган должен начать свои сокращения и уменьшиться в диаметре, таким образом прийти в норму. Если же этого не произойдет, то неполадки функциональности желчного пузыря могут быть связаны с иными внутренними причинами. Требуется проведение полной диагностики. Накопление застойных явлений внутри самого органа и увеличение в размерах происходит постепенно, усугубить же ситуацию и привести к слабости сокращений стенок может:
- неправильное, насильственное кормление малышей;
- прием некачественной или жирной пищи в больших количествах.
Бывает, что у женщин в момент беременности в ходе проведения УЗИ на 15–17 неделе нередко диагностируется холецистомегалия как анатомическая особенность развития плода. Хотя страшного ничего нет, если вовремя пересмотреть и наладить питание: отказаться от приема жирной пищи и фастфуда (полуфабрикатов), кушать больше клетчатки и выпивать жидкости. Благодаря этому, желчный пузырь начинает быстрее сокращаться и уменьшиться в размерах.
Симптомы
Увеличение печени и желчного пузыря приводит к ноющей боли. Наблюдается периодическая приступообразная боль с усилением после приема жирной, острый, сладкой или газированной пищи. Спустя 20–30 минут приступ обычно проходит, возникает чувство тяжести, переполненности в желудке. Малыши, когда болит печень и желчный пузырь, начинают сучить ножками и поджимать к животику.
В случае забитости желточного мешка наблюдается:

- метеоризм;
- отрыжка;
- расстройство стула;
- снижения аппетита;
- горечь во рту;
- подступы тошноты и рвоты;
- повышение температуры, озноб;
- зуд на теле, раздражение;
- излишнее перенапряжение мышц справа в подреберье;
- чувство ломоты в плечевом суставе и лопатке справа;
- увеличение болевого синдрома при нагрузках.
Основной характерный симптом — это боль (независимо от причины увеличения) с локализацией справа в подреберье в подложечной части с усилением после приёма жирной, жареной и пряной пищи.
Механической желтухе присуща отрыжка, горечь во рту, появление желтушности на покровах кожи вследствие закупорки желчных протоков.
При образовании камней появляется тошнота, боль в подреберье справа и периодическая рвота. Явление частое у генетически предрасположенных людей и в пожилом возрасте при наличии лишнего веса, неправильном питании. Появление холестериновых бляшек забивает желчные протоки, желчь застаивается, приводя к сбою работы желчного пузыря. В результате чего сокращения становятся неактивными, внутри полости накапливаются калийные соли, частота вырабатываемого железой секрета резко сокращается.
Как проводится диагностика
При появлении неприятных признаков, нужно пройти обследование, обратиться за консультацией к гастроэнтерологу. Уже на первом осмотре он выявит увеличение печени и желчного пузыря. Один из основных методов для получения информации — УЗИ полости брюшины с целью выявления развития воспалительного процесса, утолщения, деформации или загиба стенок желчного пузыря, наличия камушков в протоках.
Часто у малышей при рождении выявляется механическая желтуха, когда орган начинает увеличиваться до 3,5 мм. Размеры напрямую зависят от возраста, и отклонения показателей от нормы указывают на плохой отток желчи, скопление камушков или песка или развитие заболеваний в желчевыводящей системе.
Кроме УЗИ требуется дополнительное проведение:
- дуоденального зондирования при подозрении на поражение в ЖКТ бактериями;
- анализ крови на биохимию для изучения биохимического состава желчи;
- КТ, если установить точный диагноз иными методами не получается.
Лечебные меры
Лечение назначается исключительно специалистом на основании полученных результатов анализов, проведения ряда исследований, выявления провоцирующих факторов или врожденных дефектов в органе у малышей. Причинами растянутости и увеличение в размерах желчного пузыря могут быть: неправильное питания, ушиб или присоединение инфекции. Требуется восстановление размеров в случае отклонений от соответствующих параметров. Также необходимо провести меры по увеличению оттока, выведению накопленного гнойного экссудата, дроблению камешков.

Лечение комплексное. Важно наладить диету, дабы устранить неприятные последствия растянутости желчного пузыря. Если произошло поражение органа инфекцией, то пациентам будет предложено пройти курс антибиотиками.
При болях в верхней части живота справа назначаются: спазмолитики, анальгетики, иммуномодуляторы, регидратация при сильной интоксикации и обезвоживании организма. Например, доктор Комаровский основное внимание уделяет диете (столу №5) путем приема пищи до 6 раз в день мелкими порциями через равные промежутки времени с обязательным включением в рацион: фруктов, зелени, овощей, клетчатки, салатов на масле растительном, пищевых волокон. Жареные, копченые, жирные блюда, газированные напитки из рациона нужно исключить. Детям показаны травяные чаи, соки, сухарики, хлеб грубого помола.
Если увеличение печени и растяжение стенок желчного пузыря стало причиной развития заболевания, то потребуется лечение в первую очередь основного заболевания с целью ускорения выведения желчи, высвобождения протоков от скопившихся шлаков, токсинов и застойных явлений.
Медикаментозное лечение
При дискинезии желчевыводящих протоков, спазмах в органе и болях в правом подреберье будут назначены препараты:
- Папаверин;
- Но-шпа;
- Дротаверин;
- Холагол;
- Дигестал;
- Магния Сульфат;
- Аллохол;
- Сорбит на растительной основе для улучшения функциональности желчевыводящей системы.
 При остром холецистите основное лечение – антибиотиками, как правило, после проведения операции по выведению накопленных множественных камушков. При остром калькулезном холецистите и сильном нарушении функциональности органа вплоть до полной его обездвиженности не избежать операции.
При остром холецистите основное лечение – антибиотиками, как правило, после проведения операции по выведению накопленных множественных камушков. При остром калькулезном холецистите и сильном нарушении функциональности органа вплоть до полной его обездвиженности не избежать операции.
Дополнительное лечение:
- физиотерапия пи дискинезии ЖВП с целью снятия воспаления, устранения болевых синдромов;
- очистительные процедуры независимо от причины растяжения стенок желчного пузыря;
- фитолечение травами: крушиной, тмином, фенхелем, бессмертником, ромашкой путем приготовления чаев из сборов.
Известно много методов воздействия по очистке печени и желчного пузыря путем приготовления составов: лимонный сок и оливковое масло, свекла и яблоки, для постановки клизмы.

Обычно в первые 2–3 дня будет немного тошнить, а болевые симптомы могут усилиться. Это говорит лишь о раздроблении камушков, выходе их в виде песочка с мочой из организма. Курс лечения настоями — 1 неделя. Нельзя забывать про питье чистой воды не менее 12 стаканов в день. Процедуры нужно проводить осторожно и желательно под присмотром лечащего врача. После чего нужно вновь пройти УЗИ, чтобы держать ситуацию под контролем. На основании полученных данных врач разъяснит, стоит продолжать лечение.
В домашних условиях нужно придерживаться некоторых рекомендаций:
- пить успокоительные средства, если сильные боли привели к стрессу;
- принимать только теплое питье, дабы не спровоцировать спазмы в желчном пузыре;
- соблюдать простые меры гигиены после похода в туалет.
Какой прогноз
Увеличение желчного пузыря опасно некрозом стенок, непроходимостью желчных протоков, излиянием желчи в брюшину, развитием перитонита. В любое время может наступить летальный исход. Именно поэтому нельзя терпеть сильную боль в правом подреберье и откладывать поход к врачу. Если состояние нестерпимое, то особенно малышам нужно вызвать бригаду помощи в срочном порядке.
Увеличение или уменьшение желчного пузыря — это несамостоятельное заболевание и вызвано оно каким-либо нарушением в ЖКТ, присоединением инфекции и развитием воспалительного процесса, неправильным питанием, голоданием.
В итоге может произойти серьезная непроходимость протоков, забитость камнями, развитие желчнокаменной болезни, видоизменения органа и некроз тканей. Важно понимать, что своевременная диагностика поможет избежать серьезных последствий со смертельным исходом. Если провести лечение вовремя, то прогноз вполне благоприятный.
- Много способов перепробовано, но ничего не помогает...
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
lechupechen.ru
Причины увеличения желчного пузыря
Желчный пузырь принимает непосредственное участие в процессе пищеварения. Находясь в тесном взаимодействии с печенью, он выполняет функцию резервуара. Клетки печени производят специальную жидкость – желчь, она участвует в переваривании жиров и жирорастворимых витаминов. Из печени желчь частично поступает в двенадцатиперстную кишку, а основное ее количество накапливается в желчном пузыре. Оттуда, во время пищеварения, желчь сбрасывается в кишечник. Причины увеличения желчного пузыря могут быть самыми разными.
Длительное голодание или обезвоживание организма
При длительном отсутствии пищи нет необходимости в выбросе желчи из желчного пузыря, что обуславливает застой и сгущение желчи. В связи с ее избыточным накоплением пузырь может увеличиваться в размерах, а впоследствии это приводит к камнеобразованию.
Следует учесть, что голодание может привести к дисфункции желчного пузыря, но не является абсолютным противопоказанием. Например, лечебное голодание, напротив, помогает очистке печени и желчного пузыря. Большую часть состава желчи составляет вода.
При недостаточном количестве воды в организме у человека состав желчи изменяется, вследствие чего, она сгущается и кристаллизуется. Для восстановления размеров желчного пузыря, рекомендовано правильное питание, дробный прием пищи в ограниченных количествах, употребление достаточного количества воды, возможно применение желчегонных препаратов.
Травмы
Изолированные травмы желчного пузыря — довольно редкое явление, так как он посажен глубоко и защищен ребрами и печенью. Однако, повреждения возможны, например, при ударах в живот. Механические травмы могут привести к образованию гематом или деформации желчного пузыря, и как следствие, к сбою ее нормальной работы. При травмах ощущается боль в правом боку, напряжение и ограниченная подвижность мышц брюшной стенки, грудное дыхание.
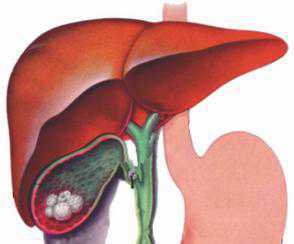
Желчнокаменная болезнь (холелитиаз)
Желчнокаменная болезнь – формирование камней в желчном пузыре и желчевыводящих путях, камни образуются из-за несбалансированного состава желчной жидкости. Образовавшиеся камни закупоривают желчные протоки, тем самым препятствуя свободному току желчи. В связи с затрудненным выходом желчи пузырь может значительно увеличиться в размерах. Характерным признаком болезни является боль в правом подреберье, которая отдается в поясницу и правую руку. А также симптомом желчнокаменной болезни является желтуха. На начальном этапе заболевания желчнокаменная болезнь может проходить бессимптомно, но последствия у взрослого человека могут быть очень тяжелыми, вплоть до экстренного хирургического вмешательства.
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления желчного пузыря. 5 лет исследований!!! Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
ДЕЙСТВЕННЫЙ МЕТОД
Холецистит
Холецистит – это воспалительное заболевание стенок желчного пузыря. Холецистит часто является осложнением в результате желчнокаменной болезни или инфицирования организма. Излишнее скопление желчи раздражает стенки пузыря и вызывает их воспаление. Наличие камней в органе усиливает воспалительный процесс и способствует проникновению инфекции. Для холецистита характерны боль и тяжесть в правой части живота, тошнота, рвота, нарушение стула (метеоризм, понос), во рту ощущается привкус желчи, иногда сопровождается желтухой.
Дискинезия
Дискинезия – нарушения моторной функции и тонуса стенок желчного пузыря, желчных протоков и их сфинктеров. При этом воспалительных процессов не наблюдается. Различают гипо- и гипермоторную дискинезию. При гипомоторной дискинезии желчный пузырь работает не в полную мочь, идет недостаточный выброс желчи, проявляются тянущие боли, тошнота, запоры. А при гипермоторной дискинезии происходит избыточный выброс желчи, для нее свойственны резкие боли, горечь во рту, расстройство стула. Почему возникает дискинезия? Распространенная причина данного нарушения – это стресс. Часто дискинезия рассматривается как психосоматическая болезнь, так как моторная функция желчного пузыря напрямую зависит от перенесенных стрессов и сильных нервных переживаний.
Опухоль
Опухоль желчного пузыря – это разрастание атипичных клеток из ткани органа. В зависимости от локализации опухоли и ее размеров она может препятствовать свободному оттоку желчи. Различают доброкачественные новообразования (полипы) и злокачественные опухоли (рак). На ранних этапах опухоль может проходить без симптомов, но чаще симптоматика аналогична хроническому холециститу и желчнокаменной болезни. Доброкачественная опухоль при несвоевременном лечении может переродиться в злокачественную опухоль. Рак на первых стадиях развития может маскироваться под холецистит и часто диагностируется только на последних стадиях, при этом наблюдается сильная потеря в весе больного.
Деформация желчного пузыряДеформация желчного пузыря
Деформация желчного пузыря – это врожденное или приобретенное изменение физической формы органа. Врожденная деформация передается от матери к ребенку в период внутриутробного развития. Это может быть связано с хроническими заболеваниями матери, употреблением алкоголя или запрещенных препаратов во время беременности. Также, если у кого-то из членов семьи наблюдается такая патология, свою роль может сыграть наследственный фактор. Распространенной формой деформации является перегиб желчного пузыря. В случае сильного или многократного перегиба, он препятствует выходу желчи и приводит к ее застою в желчном пузыре, от чего он увеличивается в размерах. Также перегибы могут стать причиной расстройства кровообращения в органе. Перегиб может развиться на фоне воспалительных заболеваний в органе или камнеобразования. Его появление могут спровоцировать тяжелые физические нагрузки, опущение органов (например, после родов). Некоторые виды деформаций желчного пузыря могут носить временный характер. Возможны случаи, когда по истечении времени орган принимает нормальную форму. Например, у детей в связи с ростом организма внутренние органы также подвержены изменениям.
В зависимости от степени деформации она может никак не проявлять себя либо ее наличие может сопровождаться стандартными симптомами, характерными для заболеваний желчного пузыря.
Дивертикулы желчного пузыря
Дивертикулы желчного пузыря – выпячивание стенок желчного пузыря. Для этой патологии характерно утолщение мышечного слоя органа с образованием внутристеночных полостей. Заболевание довольно редкое и поражает преимущественно пожилых людей. Факторы развития болезни: слабость или расхождение мышечной стенки, высокое давление внутри органа. Если мышцы слабые, в результате большой физической нагрузки происходит расхождение мышечного слоя. Через образовавшиеся просветы выпячиваются стенки, образуя дивертикулы. Дивертикулы не имеют собственной симптоматики и при отсутствии сопутствующих заболеваний желчного пузыря и протоков не требуют лечения. При ультразвуковой диагностике наблюдается утолщение стенки органа. В случае если дивертикулы значительно сужают полость органа, это препятствует нормальному функционированию и задерживает желчную жидкость в органе. Это повышает риск образования камней и прочих осложнений.
Киста желчного пузыря (водянка)
 Киста формируется в результате застоя желчи в желчных протоках и пузыре. Накопление желчи приводит к раздражению стенок и выделению избыточного количества слизистого секрета. Накопление секрета в полости желчного пузыря ведет за собой увеличение органа, а также нарушение сократительной способности. По мере увеличения размеров желчного пузыря, стенки органа истончаются и существует вероятность разрыва и выброса содержимого в брюшину.
Киста формируется в результате застоя желчи в желчных протоках и пузыре. Накопление желчи приводит к раздражению стенок и выделению избыточного количества слизистого секрета. Накопление секрета в полости желчного пузыря ведет за собой увеличение органа, а также нарушение сократительной способности. По мере увеличения размеров желчного пузыря, стенки органа истончаются и существует вероятность разрыва и выброса содержимого в брюшину.
Эмпиема
Эмпиема желчного пузыря – накопление гноя в полости желчного пузыря. Эмпиема часто является осложнением холецистита и провоцируется попаданием в орган болезнетворных микроорганизмов. При развитии воспалительного процесса в органе вырабатывается гнойная жидкость. Если камни или опухоли перекрывают желчные протоки, желчь и гной не находят выхода. Накопление гноя приводит к растяжению желчного пузыря и влечет за собой атрофию стенок или разрыв. При эмпиеме у больного повышается температура, усиливаются боли в боку и при пальпации легко прощупывается, что желчный пузырь увеличен и напряжен.
Следует помнить, что на ранних этапах болезни желчного пузыря и печени никак себя не проявляют. И, в связи с их тесным функционированием, причины увеличения печени и желчного пузыря часто взаимосвязаны. Таким образом, при обнаружении нарушений в работе одного органа, необходимо обратить внимание и на другой. Все перечисленные патологии имеют тесную взаимосвязь. Любая из них может служить как причиной развития другой патологии, так и быть ее следствием. Также причиной увеличения желчного пузыря может послужить совместное влияние нескольких заболеваний.
- Много способов перепробовано, но ничего не помогает...
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
lechupechen.ru
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе