Ультразвуковая диагностика заболеваний щитовидной железы
Ультразвуковая диагностика щитовидной железы и регионарных лимфоузлов (УЗИ): основные сведения о процедуре выявления заболеваний
Ультразвуковая диагностика щитовидной железы – современная методика, направленная на определение состояния органа. В ходе исследования специалист изучает параметры, строение и расположение. УЗИ – информативная методика, определяющая наличие патологических включений и образований.
Что такое
Ультразвуковая диагностика заболеваний щитовидной железы идентифицирует патологии на ранних стадиях развития. Современные технические инструменты своевременно определяют нарушения.

Щитовидная железа хорошо просматривается на устройстве, недосягаемыми частями являются область за грудиной и трахеей.
Процедура определяет истинное состояние органа. В ходе исследования врач оценивает:
- строение;
- расположение;
- контуры;
- структуру;
- эхогенность.
Каждый показатель характеризует работу щитовидной железы, указывая на отклонения в ее функционировании.
Строение
При отсутствии патологии, железа представлена двумя долями и перешейком. Не исключено присутствие дополнительной пирамидальной части. Нормой считается наличие тканевых наростов. В медицинской практике их называют «антипирамидками».
Изменения в строении органа бывают как врожденными, так и приобретенными. В период внутриутробного развития ткань щитовидки не разделяется на две доли. Состояние не опасно для здоровья и жизни человека.
Расположение
Орган локализуется как внизу, что считается патологическим расположением, так и рядом с основным телом щитовидки. В норме железа не должна менять свое положение.
Контуры
Нечеткие контуры характерны для воспалительного процесса. В редких случаях считаются показателем злокачественного процесса. Норма – четкие границы, без искажений.
Структура
В норме структура органа однородная, без изменений. Для железы характерна зернистость. Неоднородная структура сигнализирует о развитии воспалительных процессов.
Эхогенность
Это наличие, строение, размер, структура видимых лимфоузлов. Показатель отображает состояние органа и указывает на наличие опухолевидных процессов.
В норме никаких отклонений быть не должно. Исключением выступают аномалии развития или врожденные патологии.
Показания
УЗИ щитовидной железы проводится по особым показаниям. Самостоятельно записываться на процедуру без консультации эндокринолога, не рекомендуется. Полученные результаты требуют расшифровки профессионала.
Самостоятельные поиски «диагнозов» и как следствие, неправильное лечение – высокий риск развития нежелательных осложнений.
К основным показаниям относят:
- увеличение шеи в объеме (указывает на опухолевидный процесс или увеличение зоба, вследствие нарушения функций органа);
- появление уплотнения;
- покраснение кожных покровов в области локализации органа;
- изменение голоса;
- одышку;
- нарушение дыхательной функции;
- дискомфорт при глотании;
- температуру тела в пределах 37-37,5 градусов, без видимых признаков простуды.
К дополнительным показаниям относят дрожание конечностей, нарушение сердечного ритма, раздражительность, нервное перевозбуждение, изменение массы тела, без видимых на то причин.
Указанные симптомы должны насторожить человека. При их развитии целесообразно отправиться на консультацию к эндокринологу.
Прямое показание к исследованию – неудовлетворительные результаты анализов. С целью профилактики на УЗИ необходимо записаться беременным женщинам.
В период активного внутриутробного развития, организм претерпевает серьезные изменения. Микроэлементов и витаминов не хватает. Увеличение щитовидки обусловлено дефицитом йода. Проходить комплексное обследование необходимо лицам, с лишним весом. В особую группу риска попадают люди, проживающие в йододефицитных районах.
Обратиться к врачу необходимо при подозрении на атипичное расположение органа. На наличие отклонений указывает общий дискомфорт. Человек жалуется на ощущение инородного тела в горле.
Проводится УЗИ и с целью отслеживания эффективности назначенной терапии. При наличии отрицательной динамики проводится коррекция лечения.
Ультразвуковое исследование необходимо и в случае онкологических заболеваний. Метод позволяет определить тип патологического разрастания, его контуры и границы. Помогает в определении эндокринных нарушений на ранних стадиях развития.
Щитовидная железа тесно связана с работой других органов и систем организма. Незначительные отклонения в ее функционировании опасны развитием тяжелых патологий.
После устранения патологий, пациент с определенной периодичностью посещает кабинет УЗИ. Это действие позволяет предотвратить рецидив и подавить его на стадии зарождения.
Противопоказания
Ультразвуковое исследование щитовидной железы – безопасный метод. Противопоказаний к проведению процедуры нет. УЗИ показано в любом возрасте, начиная с рождения. Процедура не влияет на общее состояние здоровья, не наносит вреда при беременности.
Единственное противопоказание – обширное поражение кожных покровов, в области расположения органа.
Подготовка
Перед проведением исследования специальная подготовка не требуется. Обусловлено это особым расположением органа. Для получения достоверной информации по конкретному случаю целесообразно обратиться к эндокринологу.

Специальные меры подготовки отсутствуют, но специалисты рекомендуют придерживаться следующих правил:
- Не принимать медицинские препараты за 8–12 часов до процедуры. Некоторые лекарства способны повысить артериальное давление и нарушить работу сердечной мышцы. Подобные симптомы опасны получением недостоверного результата.
- Исключить спиртные напитки и курение.
- Воздержаться от приема пищи (надавливание на орган способно вызвать рвотный рефлекс).
На процедуру пациент должен взять небольшое полотенце. Из него формируется валик, который подкладывается под голову во время исследования. Целесообразно взять влажные и сухие салфетки для удаления геля.
Ход процедуры
Обследование проводится в положении лежа. Пациент должен лечь на кушетку, а под голову положить ранее заготовленный валик. На область исследования наносится гель, увеличивающий проводимость ультразвука. Результат исследования выводится на экран.
Процедура проводится специальным устройством, которое не опасно для здоровья человека. Современные УЗИ-аппараты определяют структуру, контуры, размеры и эхогенность органа. Во время процедуры врач выявляет количество узлов щитовидной железы. Исследование занимает не более 15 минут.
По окончании отведенного времени пациент удаляет остатки геля посредством салфеток и получает результат. На основании данных ставится окончательный диагноз и выбирается оптимальная тактика лечения. При подозрении на злокачественные новообразования, дополнительно сдается анализ крови и мочи.
Расшифровать результат способен только врач. Пациент, с полученными данными отправляется на прием к эндокринологу.
Последствия и осложнения
Ультразвуковое исследование проводится с использованием современного оборудования. Оно безопасно и не способно навредить здоровью человека. После исследования, последствий и осложнений не бывает.
Исключением выступают те случаи, когда пациент не сообщил о приеме медикаментов, или не провел подготовительные мероприятия.
Несоблюдение основных правил перед УЗИ опасно получением недостоверных результатов. Следствие этого процесса – неправильная постановка диагноза с некорректной схемой терапии.

При наличии у пациента явных поражений кожных покровов (раздражение, ожог) диагност не должен проводить исследование. Надавливающие движения и применение специального геля опасны повреждением кожи и развитием неприятных симптомов (усиление боли, жжение).
Осложнения после исследования полностью исключены. Процедура не требует введения медикаментозных препаратов, способных привести к развитию аллергических реакций. Тело человека не подвергается облучению.
Эффективность и безопасность методики доказана многолетними исследованиями. Проводить УЗИ допустимо в любом возрасте, и в период беременности. Негативное воздействие на плод исключается.
Результат
После исследования врач-диагност предоставляет протокол с полным перечнем проводимых мероприятий и результатами. Письменное заключение формируется в течение 10 минут. В протоколе указывают основные параметры органа, количество долей и наличие/отсутствие перешейка.
Явные отклонения требуют дополнительного исследования железы. Не исключено, что отсутствие перешейка или повышенное количество долей – развитие опухолевидных процессов.
Протокол включает данные о положении и контурах железы. Дополнительно содержит информацию по эхогенности. Протокол должен содержать данные обо всех компонентах органа с включением паращитовидных желез и регионарных лимфоузлов.
К протоколу прикрепляется фотография. При наличии отклонений, специалист дополнительно обводит пораженные области. В случае нормы, документ содержит следующую информацию: “Форма железы – стандартная, контуры – четкие и ровные, структура – однородная, плотность – стандартная, узлы и кисты – отсутствуют, лимфоузлы – не увеличены”.
Размер щитовидки необходим для определения ее достоверного объема. У женщин представленный показатель не выходит за рамки 18 мл, у мужчин – 25 мл. Указанные нормы утверждены Всемирной организацией здравоохранения.
Норма объема органа высчитывается в индивидуальном порядке, в зависимости от возрастной категории и половой принадлежности человека.
Повышенное внимание уделяется кровоснабжению органа. При его нарушении, щитовидка не способна выполнять основные функции, что негативно отражается на общем состоянии человека. В норме протокол УЗИ содержит информацию об отсутствии отклонений.
Дополнительно в протокол вносится информация о состоянии шейных лимфатических узлов. Увеличение их в размерах – следствие воспалительного процесса. При подозрении на рак лимфатические узлы отражают истинное состояние организма.
Стремительное увеличение размеров и болезненность нередко указывает на распространение метастазов. Подробную информацию указывает врач на основании тщательного осмотра.
Ультразвуковое исследование – достоверный и информативный метод, отражающий истинное состояние органа. Проходить обследование рекомендуется ежегодно в профилактических целях.
Щитовидная железа отвечает за выработку гормонов (тироксина и трийодтиронина), при нарушении процесса, страдает общее состояние человека. Регулярное исследование органа – эффективный способ предотвращения патологий на ранних стадиях развития.
Ультразвуковая диагностика заболеваний щитовидной железы
репродуктивного возраста составила 9,9%. За период с 1991 по 1998 годы она увеличилась до 61,1%. Рост частоты эндемического зоба ухудшает состояние репродуктивного здоровья, увеличивает риск осложнений беременности, родов, нарушает тиреоидную функцию у матери, плода и новорожденного.
Учитывая вышеизложенное, целью настоящего исследования является проведение оценки влияния последствий йодного дефицита у беременных и кормящих женщин в условиях Прианга-рья.
Материалы и методы
Обследовано 150 женщин в разные сроки гестации. Степень увеличения ЩЖ оценивали при пальпации, используя классификацию ВОЗ (1994 г.). Ультразвуковое исследование (УЗИ) ЩЖ проводили на аппарате А1ока Б5с1-500 фирмы А1ока с датчиком 5 мГц. Определение йода в разовой порции мочи, молоке выполняли с использованием церий-арсенитового метода. В сыворотке крови определяли уровень гормонов: свободные фракции тироксина (Т4). трийодтиронина (ТЗ); тиреотропного гормона (ТТГ) методом элек-трохемилюминесцентной диагностики на автоматическом анализаторе Элексис2010.
Результаты н обсуждение
По показателям йодурии частота всех форм йодного дефицита у беременных женщин в разные сроки гестации составила 77,6%. Медиана экскреции йода с мочой 60 мкг/л, что свидетельствует о слабо выраженном йод дефиците. При оценке динамики распространенности йод дефицитных состояний в течение беременности отмечали увеличение распространенности и тяжести йоддефицита во второй половине беременности. Это обусловлено усилением почечного клиренса,
а также повышением затрат на формирование фетоплацентарного комплекса. При оценке состояния ЩЖ, методом пальпации, диффузная гиперплазия ЩЖ выявлена в 81% случаев. По данным УЗИ зоб диагностирован в 24% (тиреоидный объем более 18 мл). При исследовании функционального состояния ЩЖ гипотиреоз выявлен в 20%. В исследуемой группе лишь в 22% случаев женщин беременность протекала без осложнений. Из осложнений наиболее распространенными были угрозы прерывания беременности - 57,6% и гесто-зы - 19%. Как правило, беременные с данными нарушениями имели низкие показатели йодурии, отмечается возрастание тяжелых форм йоддефицита (менее 20 мкг/л). Внутриутробное развитие плода также находится в зависимости от степени обеспеченности йодом материнского организма. Наши данные показывают, что задержка внутриутробного развития плода (ЗВУР) встречается значительно чаще при выраженном дефиците йода матери - 69,2%, и реже при легком дефиците йода - у 19,2%.
После рождения ребенка источником йода является женское молоко. При исследовании содержания йода в грудном молоке в 72% случаев оно было ниже нормы (0,05-0,065 мг/л). Выявлены положительные корреляционные зависимости между содержанием йода в моче детей, грудном молоке и в моче мамы.
Таким образом, в условиях дефицита йода регистрируются неблагоприятные изменения в течение беременности, проявляющиеся увеличением частоты осложнений и отрицательным влиянием на плод. Низкое содержание йода во время беременности приводит к формированию йодного дефицита после рождения ребенка закономерно влияющее на формирование здоровья ребенка.
О БЕЛОБОРОДОВ В.А., ПИНСКИЙ С.Б., МЯСНИКОВ В.Г. -УДК 612.44:616-073.48
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ
ЖЕЛЕЗЫ
В.А. Белобородов, С.Б. Пинский, В.Г. Мясников.
(Иркутский государственный медицинский университет)
В последние десятилетия ультразвуковое исследование (УЗИ) является наиболее распространённым методом диагностики тиреоидной патологии. В целях повышения качества диагностики этих заболеваний возникает необходимость дополнять, модифицировать и сочетать одномоментно различные методики УЗИ.
Проанализированы данные обследования 2131 больных с различными заболеваниями щитовидной железы (ЩЖ). У всех больных диагноз верифицирован послеоперационным морфологическим исследованием. Узловой зоб (УЗ) диагностирован у I 147 больных, аутоиммунный тиреои-
дит (АИТ) - у 112, диффузный токсический зоб (ДТЗ) - у 135, рак (РЩЖ) - у 201, аденома (АЩЖ)-у 536.
В комплексе .обследования больных были дополнительно использованы 4 методики ультразвуковых исследований: УЗИ по стандартной методике, динамическое УЗИ (ДУЗИ) с альбуминовой пробой (патент РФ №2139678 от 20.10.1999 г.), функциональная ультразвуковая допплерография (ФУЗДГ) с медикаментозными пробами (патент РФ №2146879 от 27.03.2000 г.) и цветная допплерография (ЦДГ).
Исследования проводили на аппаратах: sonoDIAGNOST 360 фирмы “PHILIPS”, ”ACU-SON - 128 MX ”, “MEDATA SD - 100” с датчиками 7.5 МГц.
По результатам многоэтапного комплексного обследования с использованием указанных методик определены характерные признаки при различной патологии ЩЖ.
РЩЖ характеризуется: визуализацией гипо-эхогенного неоднородного солитарного образования с неровными и нечеткими контурами, отсутствием гипоэхогенного ободка (при наличии отмечается его неровность, разорванность) вокруг узла, многда наличием во внутренней структуре мелких эхонегативных включений, возможным распространением опухоли на собственную фасцию ЩЖ, а также возможным наличием очага, состоящего из нескольких образований. В месте введении альбумина появляется образование неправильной формы с неровными контурами. Распространение препарата диффузное в течение 2-10 мин. При ФУЗДГ все показатели кровотока увеличены в пораженной доле. После функциональных проб значимо изменяются показатели регионарной гемодинамики. Качественные параметры пораженной доли достоверно превышают таковые при доброкачественной патологии ЩЖ. При ЦДГ выявляется выраженный пара- и интра-нодулярный гиперкровоток.
Для АЩЖ характерно: асимметрия ЩЖ с неравномерным увеличением пораженной доли, визуализация солитарного образования, состоящего из одного или нескольких различных по эхоген-ности очагов, солидная или смешанная структура опухоли, гипо- или изоэхогенность опухоли с ги-перэхогенным центром и гипоэхогенной периферией (“halo” признак), который отделяет образование от соседних тканей. При введении альбумина определяется “альбуминовое озеро” или ги-поэхогенный инфильтрат с ровными контурами с диффузным или линейным распространением препарата по ткани узла. Время выведения альбумина - 10-30 мин. В условиях ФЗДГ все показатели увеличены в пораженной доле. После функциональных проб достоверно изменяются показатели регионарной гемодинамики. При ЦДГ выявляется выраженный паранодулярный и, несколько реже, интранодулярный гиперкровоток.
Основными признаками УЗ являются: неравномерное увеличение долей или перешейка ЩЖ за счёт узла, визуализация солитарного или множественных образований со смешанной эхострук-турой, пониженной эхогенностыо и высокой ком-прессабелыюстыо, часто с кистозной дегенерацией и неспецифическими включениями повышенной эхогенности (кальцинаты). В месте введения альбумина выявляется гипо- или гиперэхогенный инфильтрат с ровными контурами. Альбумин распространяется в жидкостной компонент или диффузно по ткани узла в течение 40-50 мин. При ФУЗДГ базисные показатели гемодинамики ЩЖ не изменены, значения одноименных параметров
сходны по всем ее регионарным сосудам. При функциональных пробах нет существенных качественных нарушений кровотока. Картина ЦДГ характеризуется невыраженным пнтранодулярным кровотоком.
КЩЖ обладают наиболее характерной картиной: асимметрия ЩЖ за счёт очагового солитарного жидкостного образования с феноменом дорсального усиления ультразвуковых волн и наличием билатеральных теней, высокая компресса-бельность образования, однородная анэхогенная эхоструктура очага, наличие гипоэхогенного тканевого компонента, занимающего менее 30% полости кисты. Инъецированный альбумин сливается с жидкостным компонентом и распространяется в него или диффузно по тканевому компоненту кисты. Время выведения альбумина - более 120 мин. Основные параметры ФУЗДГ и ЦДГ схожи с таковыми при УЗ.
Для АИТ характерными УЗИ-признаками являются: гантелевндное увеличение всей ЩЖ с возможной асимметрией долей, пониженная эхо-генность паренхимы, неровность контуров и неоднородность ЩЖ с очагами сниженной эхогенной структуры, вплоть до появления ложных узлов. Наличие последнего признака приводит к ложной диагностике УЗ или РЩЖ. При введении альбумина выявляется гиперэхогенный инфильтрат с неровными контурами. Распространением препарата диффузно по ткани узла в течение 60-90 мин. Данные ФУЗДГ свидетельствуют об однотипном увеличении лишь количественных показателей кровотока по всем сосудам ЩЖ. После функциональных проб регионарный и тканевой кровоток не изменяется. Показатели ЦДГ обычно равномерно снижены. Равномерное усиление ин-тратиреоидного кровотока при диффузном увеличении ЩЖ может свидетельствовать об активной фазе АИТ.
ДТЗ при УЗИ представлен равномерным увеличением ЩЖ со сниженной ее эхогенностью, однородной эхоструктурой и ровными контурами. В отдельных наблюдениях обнаруживаются участки повышенной эхоплотнос ги (кальцинаты). Распространение альбумина диффузное. Время выведения препарата - 30-45 мин. При ФУЗДГ и ЦДГ отмечается равномерное усиление количественных показателей регионарного и интратирео-идного кровотока, без его качественного дисбаланса.
Общая диагностическая эффективность использованного комплекса ультразвуковых методов при РЩЖ составила 67,5%, при АЩЖ -87,2%, при УЗ - 89,4%, при КЩЖ - 100%, при АИТ - 78,0% и при ДТЗ - 96,3%.
Таким образом, ультразвуковые методы обладают не только доступностью, неинвазивностью. экономичностью и экспрессией, но и позволяют в большинстве случаев предположить истинный диагноз. Сравнительные данные результатов использования каждого из применяемых методов дооперационной диагностики в отдельности и
предложенного диагностического комплекса по- зированных клиник и отделений онкологического зволяют заключить о приоритете последнего и не- и эндокринологического профиля, обходимости внедрения его в практику специали-
© ИСАЕВ Ю.С., АЛЕКСЕЕВ И.В., ЗАЙЦЕВ А.П. -УДК 616-001.166:340.6
ТЕРМИЧЕСКАЯ ТРАВМА В АСПЕКТЕ СУДЕБНО-МЕДИЦИНСКОЙ ЭКСПЕРТИЗЫ
Ю.С. Исаев, И.В. Алексеев, А.П. Зайцев.
(Иркутский государственный медицинский университет)
Приведены результаты сравнительной оценки содержания карбоксигемоглобина и этилового алкоголя в различных жидких средах организма лиц, погибших в очагах пожара в зависимости от степени и площади термического поражения. Разработана классификация степени высокотемпературных повреждений на секционном материале.
Объективная оценка степени интоксикации организма этиловым алкоголем и окисью углерода в случаях судебно-медицинской экспертизы трупов лиц, подвергшихся воздействию высокой температуры открытого пламени, является ответственным экспертным действием существенно влияющим на последующие решения работников правоохранительных органов и здравоохранения, а также на административные социально-экономические меры. Ухудшение криминогенной обстановки, обветшание фонда деревянных строений и увеличение случаев техногенных катастроф влечёт за собой рост подобных экспертиз. Так по данным МВД, в Иркутской области за 2000 год произошло более 5000 пожаров, в результате которых в огне и от отравления угарным газом погибло 339 человек, из них 23 ребёнка.
По городу Иркутску смертность на пожарах за 10 лет (1991 -2000 гг.) по данным областного бюро судебно-медицинской экспертизы в среднем составляла показатель около 2,5%.
Социологические исследования позволяют и в дальнейшем прогнозировать тенденцию к ухудшению пирогенной ситуации в регионе в связи с существенным влиянием на неё целого комплекса негативных факторов (алкоголизм, наркомания, криминализация общества, технические аварии и катастрофы). На этом фоне судебно-медицинская экспертиза трупов, извлеченных из пожарищ приобретает особое значение, заключающееся не только в установлении причины смерти, но и в получении информации, обеспечивающей объективную реконструкцию обстоятельств происшествия на основании результатов морфологических и токсикологических методов исследования. Подобные экспертизы, помимо технических трудностей, вызывают проблемы по интерпритации полученных результатов, в частности при оценке количественного содержания карбоксигемоглобина и этилового алкоголя в крови погибших. Оказывая токсическое действие на организм, эти яды
как факторы риска способствуют наступлению смерти, существенно снижая физиологическую дееспособность человека в очаге возгорания. При этом результаты наших исследований позволили обосновать положение о том, что кроме физиологических факторов (пол, возраст, степень питания и т.д.) на уровень концентрации карбоксигемоглобина и эталона в различных жидких средах организма значительное влияние оказывают и внешние условия пожара, в частности воздействие на ткани высокой температуры открытого пламени. Так нами была выявлена определенная зависимость количественных показателей этанола и карбоксигемоглобина от площади и региональной зоны термического повреждения тела. Кроме того, при сравнительном исследовании 10 жидких сред трупа отмечали влияние на распределение этанола и карбоксигемоглобина глубины высокотемпературных изменений мягких тканях погибшего, чётких рекомендаций по оценке степени поражения которых в доступной литературе мы не нашли. В связи с этим была разработана классификация термических поражений возникающих на трупе в экстремальной ситуации пожара. В основу её был положен методологический подход, широко используемый в клинической медицине при лечении ожоговой травмы. Нами была использована аналогичная четырех степенная характеристика термических повреждений, возникающих от воздействия высокой температуры в очаге возгорания.
Первую степень устанавливали по следующим признакам: подсыхание и уплотнение кожных покровов, незначительное опаление волос, изменение цвета кожных покровов от розоватожелтоватого до светло-коричневого, наложение копоти на незащищенных областях тела, опрелости кожи на участках прикрытых одеждой. При второй степени наблюдали отслойку эпидермиса с формированием пузырей, заполненных прозрачной или слегка мутноватой с красноватым оттенком жидкости; лишенная верхнего слоя, кожа имела шероховатую чаще желтую или желтокоричневую корочку иногда эпидермис отслаивался без образования пузырей, а его отслоение обнаруживали лишь при незначительном механическом воздействии. При третьей степени высокотемпературных изменений кожа становилась су-
Ультразвуковая диагностика заболеваний щитовидной железы
Главная » Щитовидная железа » Ультразвуковая диагностика заболеваний щитовидной железы
Щитовидная железа является самой крупной эндокринной железой в организме человека и занимает одно из центральных мест в управлении процессами нашей жизнедеятельности. Отклонения в работе ее функций ведут к различным расстройствам обмена веществ, приводящим в свою очередь к нарушениям в тканях, органах и системах человеческого организма.
Болезни щитовидной железы встречаются примерно у 15% взрослых в наше время, но часто остаются не замеченными и не выявляются на начальных стадиях. Именно поэтому диагностика заболеваний щитовидной железы является актуальной проблемой в современной медицине.
Ультразвуковая диагностика щитовидной железы: понятие и значение
Традиционно при обследовании пациентов для выявления патологии щитовидной железы применяют осмотр и пальпацию (ощупывание). Бесспорно эти методы обследования являются базовыми и самыми первыми в руках у врачей-эндокринологов, но чувствительность их при оценке размеров органа, выявлении узлов не соответствует современным требованиям диагностики.
Во время клинического осмотра выявляются только до 10% всех патологий железы, и возникает много ложноположительных и ложноотрицательных результатов, особенно при небольших размерах образований в ЩЖ. При ручном обследовании можно обнаружить только те узлы, размер которых не меньше 1 см.
В настоящее время в помощь врачам появилось много инструментальных методов обследования щитовидной железы: УЗИ, радиоизотопная сцинтиграфия, рентгенография, МРТ, КТ.
Благодаря своей широкой доступности, неинвазивности, низкой стоимости, отсутствию вредного воздействия и широкой информативности ультразвуковая диагностика является первоочередной при подозрении на какую-либо патологию щитовидки после клинического осмотра эндокринологом.
Недостатками УЗИ ЩЖ является высокая зависимость от уровня подготовки и опыта специалиста, проводящего исследование, и класса используемого аппарата. Вариабельность (отклонения) результатов при обследовании одного и того же пациента разными исследователями составляет 10-30%.
Рентгенологические и рентгеноконтрастные методы не позволяют получить какой-либо ценной диагностической информации о морфологических изменениях ЩЖ, а их применение сопровождается облучением больного в достаточно высоких дозах и риском осложнений при введении контрастов.
Недостаточно информативным для распознавания ранних структурных изменений в щитовидной железе оказалось и такое исследование как радиоизотопная сцинтиграфия. Она дает менее четкое изображение, чем УЗИ, МРТ или КТ, и имеет меньшее разрешение. Однако, с ее помощью можно получить информацию о функциональной активности тканей.
Магнитно-резонансная томография (МРТ) способна дать информацию об анатомии структур шеи, выявляет объемные образования размерами от 1-2 мм. Она также как и УЗИ практически безвредна, что важно при обследовании детей и необходимости многократного повторения исследований. Но несмотря на все достоинства МРТ высокая стоимость этого исследования, необходимость наличия громоздкого оборудования не дает его использовать настолько широко как УЗИ при скрининговом обследовании пациентов.
Вот почему в ранней и уточняющей диагностике заболеваний щитовидной железы стали использовать метод непосредственного визуального изучения паренхиматозных органов — ультразвуковую диагностику. Применение современных ультразвуковых методик, таких как цветовое допплеровское (ЦДК) и энергетическое картирование (ЭК), трехмерное УЗИ, значительно повышают эффективность применения УЗИ в диагностике болезней щитовидной железы.
Кроме перечисленных выше плюсов, ультразвуковая диагностика имеет еще ряд преимуществ:
- короткое время проведения,
- безболезненность,
- нет необходимости в подготовке пациента к исследованию,
- не имеет ограничений,
- дает врачу возможность наблюдать за органом в реальном времени,
- возможность выполнять диагностические манипуляции под контролем УЗИ.
Показания
Врач назначает УЗИ ЩЖ в следующих случаях:
- наличие у пациента пальпируемого образования в щитовидной железе;
- наличие выступающего образования в передней области шеи;
- отклонения в тиреоидных гормонах при лабораторных анализах;
- наличие удушья или кашля, не связанного с заболеваниями легких;
- в целях контроля за проводимым лечением заболеваний ЩЖ;
- подозрение на рецидив болезни (рака ЩЖ, узлового зоба).
Методика
Итак, разберемся, как делают УЗИ щитовидной железы. Никакой предварительной подготовки для этого исследования не требуется. Пациент должен освободить шею от одежды, снять цепочки и другие украшения, если они имеются у него на шее, чтобы они не мешали диагносту. Пациента просят лечь на кушетку на спину, вытянуть шею и слегка запрокинуть голову назад. Под плечи часто подсовывают небольшую подушку или валик для более удобного положения обследуемого. В редких случаях, если больной не может лежать на спине в таком положении, исследование ему делается сидя с запрокинутой головой.
Врач наносит на шею пациента небольшое количество геля и устанавливает ультразвуковой датчик в проекцию расположения щитовидной железы, а затем совершает им небольшие плавные движения по передней области шеи, проходит до края нижней челюсти.
Диагност проводит необходимые измерения размеров долей и перешейка железы, подробно рассматривает ее структуру, соседние ткани и лимфатические узлы, оценивает кровоток в органе. После этого заносит все полученные данные в протокол исследования и выдает заключение. При выявлении какой-либо патологии и технических возможностях аппарата врач может распечатать фотографию выявленных изменений. Вся процедура обследования проходит, как правило, не больше 10-15 минут.
Как часто можно проводить УЗИ щитовидной железы?
До настоящего времени не было ни одного достоверного научно-обоснованного факта о каком-либо вредном воздействии на человеческий организм ультразвука в тех дозах, которые используются в современных медицинских диагностических аппаратах. Влияние ультразвука, в отличии от рентгеновских лучей, не накапливается, и время его воздействия при проведении исследования щитовидной железы такое, что очень мало для получения какого-либо значимого биологического эффекта (нагревания или кавитации). Всё это позволяет неоднократно проводить УЗИ щитовидной железы у одного пациента без каких-либо ограничений по времени между исследованиями, то есть УЗИ можно делать часто и без вреда, если на то есть показания.
Зачем проводится УЗИ щитовидной железы и какую информацию оно дает врачу?
В настоящее время с помощью ультразвуковой диагностики получают данные, необходимые:
- для отслеживания изменений размеров и формы щитовидной железы;
- для распознавания и отличительного разграничения различных по происхождению объемных образований ЩЖ;
- для оценки характера и степени выраженности диффузных изменений самой функционирующей ткани железы.
Эхография стала незаменимым методом в скрининговых обследованиях лиц с высоким риском развития заболеваний ЩЖ, а также в уточненной диагностике этих заболеваний. Ультразвуковой метод диагностики является ведущим в оценке макроструктуры, топографо-анатомического положения железы, состояния регионарных лимфатических узлов, кровоснабжения. С его помощью возможно выявление образований размером от 1-2 мм, дифференциация кист, аденом, с высокой степенью вероятности распознавания злокачественного характера изменений.
Ультразвуковое исследование помогает в выявлении и дифференциальной диагностике рака щитовидной железы, для которого характерен в большинстве случаев набор определенных ультразвуковых характеристик. Их выявление и анализ позволяют врачу УЗД с высокой степенью вероятности вынести в заключение протокола обследования щитовидной железы подозрение на рак (опухоль) органа, а врачу-клиницисту как можно скорее принять дальнейшие лечебные меры.
С помощью ультразвукового исследования, оценивая характер изменения размеров, объема долей и перешейка органа, его эхо-структуры с высокой степенью точности возможно сделать заключение об аутоиммунном тиреоидите (различных вариантов его течения), диффузном токсическом зобе. Каждое из перечисленных заболеваний дает специфическую ультразвуковую картину щитовидной железы, позволяющую выносить в заключение диагноз.
Диагностический ультразвуковой мониторинг выявленных изменений щитовидной железы позволяет получить важные данные об их возможной природе, оценить успешность лечения, остаточные изменения, рецидив заболевания, переход доброкачественных изменений в злокачественные.
Что дает ЦДК (Доплер) при обследовании щитовидной железы?
ЦДК (цветовое допплеровское картирование) – это ультразвуковая методика выявления кровотока, основанная на регистрации скорости движения крови в сосудах и отображении ее на экране разными оттенками. Эта методика проводится на тех же сканерах и с теми же датчиками что и основное УЗИ, путем нажатия врачом специальных кнопок на аппарате. При использовании ЦДК совместно с обычным серошкальным режимом значительно повышается чувствительность и специфичность ультразвукового исследования щитовидной железы. В настоящее время эту методику используют практически при каждом обследовании щитовидной железы.
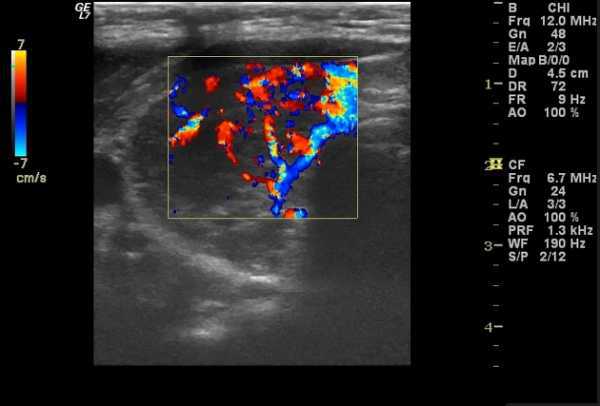
На этом изображении можно увидеть усиленный кровоток в щитовидной железе. Также выявлено патологическое увеличение щитовидной железы. Пациентка, 35 лет, диагноз: тиреодит Хашимото. Источник: radiopaedia.org
ЦДК помогает диагносту в выявлении объемных образований щитовидной железы, дифференциации их на доброкачественные или злокачественные. Врач оценивает тип кровотока в узле – перинодулярный, внутриузловой или смешанный.
Эта методика помогает исследовать кровоток и внутри ткани самой железы, что крайне важно при таком заболевании как тиреоидит. В норме в ткани щитовидки выявляются единичные фрагменты сосудов, а при повышенной выработке гормонов кровоток значительно усиливается, и железа как бы «пылает» на экране УЗ аппарата. На фоне проводимой терапии при нормализации уровня гормонов такая яркая картина исчезает.
УЗИ в настоящее время является незаменимым и одним из первоочередных методов диагностики при подозрениях на любые болезни щитовидной железы. Оно совершенно безболезненно и безопасно, поэтому может проводиться как взрослым, так и детям любого возраста. При наличии хорошего ультразвукового аппарата и грамотного диагноста точность в постановке диагноза при УЗИ достигает 90%.
Похожие статьи
uziprosto.ru
Регулярная ультразвуковая диагностика щитовидной железы: зачем и почему?
Здравствуйте. Сегодня поговорим про щитовидку. В условиях ритма, качества и экологии современной жизни врачи-эндокринологи настаивают на регулярном обследовании щитовидной железы. Ультразвуковое исследование – самый простой, информативный и доступный способ.
Всем лицам, достигшим возраста 40 лет, а также женщинам, контролирующим состояние репродуктивной функции, рекомендуется делать УЗИ: не реже одного раза в год – в профилактических целях, по назначению эндокринолога – при выявлении гормональных расстройств и физиологических нарушений.
Показания к проведению УЗИ щитовидной железы
Помимо скринингового наблюдения, УЗИ щитовидной железы показано в следующих случаях:
- нарушения веса (уменьшения или увеличения, не связанного с особенностями питания);
- тревога, пониженное настроение, эмоциональные колебания, раздражительность, бессонница;
- нарушения менструального цикла у женщин;
- прием гормональных препаратов;
- ощущение кома в горле, затрудненное глотание;
- субфебрильная температура тела, наблюдающаяся регулярно, при отсутствии известного очага хронической инфекции;
- задержки развития у детей;
- проживание в районах с низким содержанием йода в окружающей среде;
- отягощенная наследственность (болезни щитовидной железы у близких родственников);
- при заболеваниях эндокринной системы (диабет, гипергидроз, ожирение и др.);
- наступление беременности (для мониторинга функции щитовидной железы).
Симптомы, указанные выше, часто свидетельствуют о нарушении гормональной активности органа, вследствие чего пациенту может потребоваться медикаментозная помощь для нормализации уровня тиреоидных гормонов.
Недостаток или избыток гормонов щитовидной железы особенно негативно может сказываться у беременных, влияя на формирование и вынашивание плода, и у детей, провоцируя задержки развития и нарушения эмоциональной сферы.
Заболевания, выявляемые в результате УЗИ щитовидной железы
Своевременная диагностика позволяет обнаружить отклонения в работе органа даже на ранних стадиях. С использованием метода УЗИ можно выявить следующие заболевания:
- Гипотиреоз – недостаточная выработка тиреоидных гормонов;
- Воспаление щитовидной железы (тиреоидит), инфекционного или вирусного генеза;
- Зоб – увеличение размеров органа, вследствие которого может развиваться гипертиреоз;
- Узлы и кисты щитовидной железы;
- Опухоли щитовидной железы;
Естественно, что выявленные в результате УЗИ патологии, так или иначе, коррелируют с нарушением функциональной активности органа. Есть определенные признаки, по которым специалист ультразвуковой диагностики может установить характер отклонений в работе щитовидной железы.
Так, развитие гипотиреоза обычно сопровождается уменьшением ее объема и размеров, а в отдельных случаях могут наблюдаться дегенеративные изменения тканей, замещение участков железистой ткани соединительной или фиброзной. Гипертиреоз может сопровождаться общим увеличением объема органа и изменением его структуры.
Образование узлов часто свидетельствует о недостатке содержания йода в пище, некоторые из них способны развиваясь, провоцировать возникновение тиреотоксикоза.
Подготовка к процедуре УЗИ
Специальной подготовки к УЗИ щитовидной железы не требуется.
Женщины могут делать УЗИ в любой день цикла, но некоторые гинекологи-эндокринологи рекомендуют проведение процедуры в период с 5 по 9 день от начала менструации.
Частота исследования зависит от показаний – если это профилактические осмотры, достаточно одного раза в год, если же проводится мониторинг при наличии хронических заболеваний – раз в 3– 4 месяца, согласно назначению врача. Ограничений по частоте нет, поскольку безопасность УЗИ-процедуры доказана клинически.
Как осуществляется исследование
Для проведения УЗИ пациент располагается на специальной кушетке. Перед исследованием необходимо освободить от одежды шею – щитовидная железа находится спереди. Для лучшего контакта датчика с поверхностью кожи используется специальный гель.
В процессе наблюдения специалист проводит прибором с небольшим нажимом, но это не вызывает у пациента неприятных ощущений. Иногда необходимо задерживать дыхание на короткое время для обеспечения максимальной точности исследования. Изменения значений ультразвукового акустического ответа преобразуются на мониторе аппарата в объемное изображение.
Визуализация органа и его участков на экране позволяет получить подробную информацию о его состоянии:
- объем железы;
- размеры обеих долей;
- строение перешейка;
- морфологическую структуру органа;
- паращитовидные железы;
- состояние прилежащих лимфоузлов.
Как часто можно делать УЗИ щитовидки
Определенных сроков нет. Все индивидуально и зависит от пациента. В качестве профилактики я рекомендую делать УЗИ щитовидной железы раз в год. Этого достаточно, чтобы понять, имеются патологии или нет. Если патологии нет, то комплексное обследование делается единоразово.
Если было полное или частичное удаление органа (тиреоидэктомия), то УЗИ нужно проходить 2 раза в год. В процессе лечения процедуру нужно проходить часто, но не более трех раз в неделю.
При обнаружении злокачественностей и узлов любого генеза — диагностика 2 раза в год.
Допплерография сосудов щитовидной железы
Ультразвуковая допплерография используется в качестве дополнительного исследования при обнаружении признаков таких патологий, как:
- новообразования неясной этиологии;
- диффузный токсический зоб;
- аутоиммунный тиреоидит (болезнь Хашимото);
- а также для мониторинга эффективности терапии заболеваний щитовидной железы.
Допплеровское исследование позволяет оценить изменение величин ультразвука при отражении их от движущихся объектов, измеряя интенсивность прямого и обратного тока крови. Интенсивность кровотока сосудов органа обычно увеличена при наличии перечисленных заболеваний.
При обнаружении новообразований допплеровское УЗИ облегчает их дифференциацию – злокачественные опухоли обычно представляют собой участки с особой интенсивностью тока крови. Отсутствие кровоснабжения в месте образования, как правило, указывает на наличие кисты.
Ультразвуковая эластография щитовидной железы
При подозрении на опухоль и оценки характера обнаруженных узлов используется новейший метод ультразвуковой диагностики – эластография, или соноэластография. Этот метод основан на оценке эластичности тканей различных структур.
По значению показателей эластичности специалист делает выводы о клеточно-тканевом строении образования, а, следовательно, о его природе. Эластография в диагностике заболеваний щитовидной железы используется для выявления злокачественных образований и оценки состояния прилежащих лимфоузлов.
Оценка результатов УЗИ
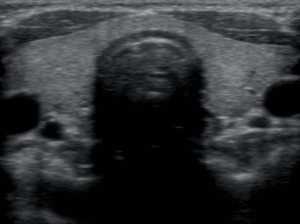 Снимок щитовидной железы. Размеры в норме.
Снимок щитовидной железы. Размеры в норме. Результаты исследования фиксируются специалистом УЗИ-диагностики сразу же после его завершения. В заключении, выдаваемом на руки пациенту, фиксируются физические данные органа и особенности его структуры.
В норме здоровая щитовидная железа должна иметь объем: у женщин – 18 см3, у мужчин – 25 см3. Размеры органа могут колебаться в пределах от 2,5х1,5х1,0 см – 4,0х2,0х1,5 см.
- Здоровая железа имеет однородную структуру и нормальное кровоснабжение;
- участки замещения тканей, очаги, образования – отсутствуют;
- регионарные лимфоузлы не увеличены.
Перечень возможных показателей с подробной расшифровкой результатов исследования представлен в соответствующей статье.
Каждый пациент должен знать, что заболевания щитовидной железы, учитывая экологические особенности региона, характер питания и привычный йододефицит, отмечаются у значительной части населения.
Ежегодный мониторинг состояния этого органа позволяет корректировать незначительные изменения, тем самым предотвращая развитие серьезных заболеваний и нарушений гормонального фона.
А вы регулярно проходите обследование щитовидки?
profuzi.ru
репродуктивного возраста составила 9,9%. За период с 1991 по 1998 годы она увеличилась до 61,1%. Рост частоты эндемического зоба ухудшает состояние репродуктивного здоровья, увеличивает риск осложнений беременности, родов, нарушает тиреоидную функцию у матери, плода и новорожденного.
Учитывая вышеизложенное, целью настоящего исследования является проведение оценки влияния последствий йодного дефицита у беременных и кормящих женщин в условиях Прианга-рья.
Материалы и методы
Обследовано 150 женщин в разные сроки гестации. Степень увеличения ЩЖ оценивали при пальпации, используя классификацию ВОЗ (1994 г.). Ультразвуковое исследование (УЗИ) ЩЖ проводили на аппарате А1ока Б5с1-500 фирмы А1ока с датчиком 5 мГц. Определение йода в разовой порции мочи, молоке выполняли с использованием церий-арсенитового метода. В сыворотке крови определяли уровень гормонов: свободные фракции тироксина (Т4). трийодтиронина (ТЗ); тиреотропного гормона (ТТГ) методом элек-трохемилюминесцентной диагностики на автоматическом анализаторе Элексис2010.
Результаты н обсуждение
По показателям йодурии частота всех форм йодного дефицита у беременных женщин в разные сроки гестации составила 77,6%. Медиана экскреции йода с мочой 60 мкг/л, что свидетельствует о слабо выраженном йод дефиците. При оценке динамики распространенности йод дефицитных состояний в течение беременности отмечали увеличение распространенности и тяжести йоддефицита во второй половине беременности. Это обусловлено усилением почечного клиренса,
а также повышением затрат на формирование фетоплацентарного комплекса. При оценке состояния ЩЖ, методом пальпации, диффузная гиперплазия ЩЖ выявлена в 81% случаев. По данным УЗИ зоб диагностирован в 24% (тиреоидный объем более 18 мл). При исследовании функционального состояния ЩЖ гипотиреоз выявлен в 20%. В исследуемой группе лишь в 22% случаев женщин беременность протекала без осложнений. Из осложнений наиболее распространенными были угрозы прерывания беременности - 57,6% и гесто-зы - 19%. Как правило, беременные с данными нарушениями имели низкие показатели йодурии, отмечается возрастание тяжелых форм йоддефицита (менее 20 мкг/л). Внутриутробное развитие плода также находится в зависимости от степени обеспеченности йодом материнского организма. Наши данные показывают, что задержка внутриутробного развития плода (ЗВУР) встречается значительно чаще при выраженном дефиците йода матери - 69,2%, и реже при легком дефиците йода - у 19,2%.
После рождения ребенка источником йода является женское молоко. При исследовании содержания йода в грудном молоке в 72% случаев оно было ниже нормы (0,05-0,065 мг/л). Выявлены положительные корреляционные зависимости между содержанием йода в моче детей, грудном молоке и в моче мамы.
Таким образом, в условиях дефицита йода регистрируются неблагоприятные изменения в течение беременности, проявляющиеся увеличением частоты осложнений и отрицательным влиянием на плод. Низкое содержание йода во время беременности приводит к формированию йодного дефицита после рождения ребенка закономерно влияющее на формирование здоровья ребенка.
О БЕЛОБОРОДОВ В.А., ПИНСКИЙ С.Б., МЯСНИКОВ В.Г. -УДК 612.44:616-073.48
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ЩИТОВИДНОЙ
ЖЕЛЕЗЫ
В.А. Белобородов, С.Б. Пинский, В.Г. Мясников.
(Иркутский государственный медицинский университет)
В последние десятилетия ультразвуковое исследование (УЗИ) является наиболее распространённым методом диагностики тиреоидной патологии. В целях повышения качества диагностики этих заболеваний возникает необходимость дополнять, модифицировать и сочетать одномоментно различные методики УЗИ.
Проанализированы данные обследования 2131 больных с различными заболеваниями щитовидной железы (ЩЖ). У всех больных диагноз верифицирован послеоперационным морфологическим исследованием. Узловой зоб (УЗ) диагностирован у I 147 больных, аутоиммунный тиреои-
дит (АИТ) - у 112, диффузный токсический зоб (ДТЗ) - у 135, рак (РЩЖ) - у 201, аденома (АЩЖ)-у 536.
В комплексе .обследования больных были дополнительно использованы 4 методики ультразвуковых исследований: УЗИ по стандартной методике, динамическое УЗИ (ДУЗИ) с альбуминовой пробой (патент РФ №2139678 от 20.10.1999 г.), функциональная ультразвуковая допплерография (ФУЗДГ) с медикаментозными пробами (патент РФ №2146879 от 27.03.2000 г.) и цветная допплерография (ЦДГ).
Исследования проводили на аппаратах: sonoDIAGNOST 360 фирмы “PHILIPS”, ”ACU-SON - 128 MX ”, “MEDATA SD - 100” с датчиками 7.5 МГц.
По результатам многоэтапного комплексного обследования с использованием указанных методик определены характерные признаки при различной патологии ЩЖ.
РЩЖ характеризуется: визуализацией гипо-эхогенного неоднородного солитарного образования с неровными и нечеткими контурами, отсутствием гипоэхогенного ободка (при наличии отмечается его неровность, разорванность) вокруг узла, многда наличием во внутренней структуре мелких эхонегативных включений, возможным распространением опухоли на собственную фасцию ЩЖ, а также возможным наличием очага, состоящего из нескольких образований. В месте введении альбумина появляется образование неправильной формы с неровными контурами. Распространение препарата диффузное в течение 2-10 мин. При ФУЗДГ все показатели кровотока увеличены в пораженной доле. После функциональных проб значимо изменяются показатели регионарной гемодинамики. Качественные параметры пораженной доли достоверно превышают таковые при доброкачественной патологии ЩЖ. При ЦДГ выявляется выраженный пара- и интра-нодулярный гиперкровоток.
Для АЩЖ характерно: асимметрия ЩЖ с неравномерным увеличением пораженной доли, визуализация солитарного образования, состоящего из одного или нескольких различных по эхоген-ности очагов, солидная или смешанная структура опухоли, гипо- или изоэхогенность опухоли с ги-перэхогенным центром и гипоэхогенной периферией (“halo” признак), который отделяет образование от соседних тканей. При введении альбумина определяется “альбуминовое озеро” или ги-поэхогенный инфильтрат с ровными контурами с диффузным или линейным распространением препарата по ткани узла. Время выведения альбумина - 10-30 мин. В условиях ФЗДГ все показатели увеличены в пораженной доле. После функциональных проб достоверно изменяются показатели регионарной гемодинамики. При ЦДГ выявляется выраженный паранодулярный и, несколько реже, интранодулярный гиперкровоток.
Основными признаками УЗ являются: неравномерное увеличение долей или перешейка ЩЖ за счёт узла, визуализация солитарного или множественных образований со смешанной эхострук-турой, пониженной эхогенностыо и высокой ком-прессабелыюстыо, часто с кистозной дегенерацией и неспецифическими включениями повышенной эхогенности (кальцинаты). В месте введения альбумина выявляется гипо- или гиперэхогенный инфильтрат с ровными контурами. Альбумин распространяется в жидкостной компонент или диффузно по ткани узла в течение 40-50 мин. При ФУЗДГ базисные показатели гемодинамики ЩЖ не изменены, значения одноименных параметров
сходны по всем ее регионарным сосудам. При функциональных пробах нет существенных качественных нарушений кровотока. Картина ЦДГ характеризуется невыраженным пнтранодулярным кровотоком.
КЩЖ обладают наиболее характерной картиной: асимметрия ЩЖ за счёт очагового солитарного жидкостного образования с феноменом дорсального усиления ультразвуковых волн и наличием билатеральных теней, высокая компресса-бельность образования, однородная анэхогенная эхоструктура очага, наличие гипоэхогенного тканевого компонента, занимающего менее 30% полости кисты. Инъецированный альбумин сливается с жидкостным компонентом и распространяется в него или диффузно по тканевому компоненту кисты. Время выведения альбумина - более 120 мин. Основные параметры ФУЗДГ и ЦДГ схожи с таковыми при УЗ.
Для АИТ характерными УЗИ-признаками являются: гантелевндное увеличение всей ЩЖ с возможной асимметрией долей, пониженная эхо-генность паренхимы, неровность контуров и неоднородность ЩЖ с очагами сниженной эхогенной структуры, вплоть до появления ложных узлов. Наличие последнего признака приводит к ложной диагностике УЗ или РЩЖ. При введении альбумина выявляется гиперэхогенный инфильтрат с неровными контурами. Распространением препарата диффузно по ткани узла в течение 60-90 мин. Данные ФУЗДГ свидетельствуют об однотипном увеличении лишь количественных показателей кровотока по всем сосудам ЩЖ. После функциональных проб регионарный и тканевой кровоток не изменяется. Показатели ЦДГ обычно равномерно снижены. Равномерное усиление ин-тратиреоидного кровотока при диффузном увеличении ЩЖ может свидетельствовать об активной фазе АИТ.
ДТЗ при УЗИ представлен равномерным увеличением ЩЖ со сниженной ее эхогенностью, однородной эхоструктурой и ровными контурами. В отдельных наблюдениях обнаруживаются участки повышенной эхоплотнос ги (кальцинаты). Распространение альбумина диффузное. Время выведения препарата - 30-45 мин. При ФУЗДГ и ЦДГ отмечается равномерное усиление количественных показателей регионарного и интратирео-идного кровотока, без его качественного дисбаланса.
Общая диагностическая эффективность использованного комплекса ультразвуковых методов при РЩЖ составила 67,5%, при АЩЖ -87,2%, при УЗ - 89,4%, при КЩЖ - 100%, при АИТ - 78,0% и при ДТЗ - 96,3%.
Таким образом, ультразвуковые методы обладают не только доступностью, неинвазивностью. экономичностью и экспрессией, но и позволяют в большинстве случаев предположить истинный диагноз. Сравнительные данные результатов использования каждого из применяемых методов дооперационной диагностики в отдельности и
предложенного диагностического комплекса по- зированных клиник и отделений онкологического зволяют заключить о приоритете последнего и не- и эндокринологического профиля, обходимости внедрения его в практику специали-
© ИСАЕВ Ю.С., АЛЕКСЕЕВ И.В., ЗАЙЦЕВ А.П. -УДК 616-001.166:340.6
ТЕРМИЧЕСКАЯ ТРАВМА В АСПЕКТЕ СУДЕБНО-МЕДИЦИНСКОЙ ЭКСПЕРТИЗЫ
Ю.С. Исаев, И.В. Алексеев, А.П. Зайцев.
(Иркутский государственный медицинский университет)
Приведены результаты сравнительной оценки содержания карбоксигемоглобина и этилового алкоголя в различных жидких средах организма лиц, погибших в очагах пожара в зависимости от степени и площади термического поражения. Разработана классификация степени высокотемпературных повреждений на секционном материале.
Объективная оценка степени интоксикации организма этиловым алкоголем и окисью углерода в случаях судебно-медицинской экспертизы трупов лиц, подвергшихся воздействию высокой температуры открытого пламени, является ответственным экспертным действием существенно влияющим на последующие решения работников правоохранительных органов и здравоохранения, а также на административные социально-экономические меры. Ухудшение криминогенной обстановки, обветшание фонда деревянных строений и увеличение случаев техногенных катастроф влечёт за собой рост подобных экспертиз. Так по данным МВД, в Иркутской области за 2000 год произошло более 5000 пожаров, в результате которых в огне и от отравления угарным газом погибло 339 человек, из них 23 ребёнка.
По городу Иркутску смертность на пожарах за 10 лет (1991 -2000 гг.) по данным областного бюро судебно-медицинской экспертизы в среднем составляла показатель около 2,5%.
Социологические исследования позволяют и в дальнейшем прогнозировать тенденцию к ухудшению пирогенной ситуации в регионе в связи с существенным влиянием на неё целого комплекса негативных факторов (алкоголизм, наркомания, криминализация общества, технические аварии и катастрофы). На этом фоне судебно-медицинская экспертиза трупов, извлеченных из пожарищ приобретает особое значение, заключающееся не только в установлении причины смерти, но и в получении информации, обеспечивающей объективную реконструкцию обстоятельств происшествия на основании результатов морфологических и токсикологических методов исследования. Подобные экспертизы, помимо технических трудностей, вызывают проблемы по интерпритации полученных результатов, в частности при оценке количественного содержания карбоксигемоглобина и этилового алкоголя в крови погибших. Оказывая токсическое действие на организм, эти яды
как факторы риска способствуют наступлению смерти, существенно снижая физиологическую дееспособность человека в очаге возгорания. При этом результаты наших исследований позволили обосновать положение о том, что кроме физиологических факторов (пол, возраст, степень питания и т.д.) на уровень концентрации карбоксигемоглобина и эталона в различных жидких средах организма значительное влияние оказывают и внешние условия пожара, в частности воздействие на ткани высокой температуры открытого пламени. Так нами была выявлена определенная зависимость количественных показателей этанола и карбоксигемоглобина от площади и региональной зоны термического повреждения тела. Кроме того, при сравнительном исследовании 10 жидких сред трупа отмечали влияние на распределение этанола и карбоксигемоглобина глубины высокотемпературных изменений мягких тканях погибшего, чётких рекомендаций по оценке степени поражения которых в доступной литературе мы не нашли. В связи с этим была разработана классификация термических поражений возникающих на трупе в экстремальной ситуации пожара. В основу её был положен методологический подход, широко используемый в клинической медицине при лечении ожоговой травмы. Нами была использована аналогичная четырех степенная характеристика термических повреждений, возникающих от воздействия высокой температуры в очаге возгорания.
Первую степень устанавливали по следующим признакам: подсыхание и уплотнение кожных покровов, незначительное опаление волос, изменение цвета кожных покровов от розоватожелтоватого до светло-коричневого, наложение копоти на незащищенных областях тела, опрелости кожи на участках прикрытых одеждой. При второй степени наблюдали отслойку эпидермиса с формированием пузырей, заполненных прозрачной или слегка мутноватой с красноватым оттенком жидкости; лишенная верхнего слоя, кожа имела шероховатую чаще желтую или желтокоричневую корочку иногда эпидермис отслаивался без образования пузырей, а его отслоение обнаруживали лишь при незначительном механическом воздействии. При третьей степени высокотемпературных изменений кожа становилась су-
cyberleninka.ru
Ультразвуковая допплерография УЗДГ щитовидной железы
20-11-2014, 12:45 5 852 щитовидная железа Изучив медицинскую статистику, можно проследить явный всплеск заболеваний, связанных с одним из самых коварных органов человеческого организма – железой внутренней секреции, отвечающей за нормальное функционирование всей эндокринной системы.Благодаря высокоинформативному и неинвазивному методу ультразвукового исследования – УЗИ щитовидной железы с допплерографией, разработанному на базе линейно-мультичастотных датчиков, можно с максимальной точностью (безошибочно) оценить не только форму, размеры, расположение и состояние железы, но и проследить движение кровотока в сосудах (определить его скорость, направленность).Пациент может узнать норму размеров щитовидной железы на УЗДГ, получить информацию о любых возможных отклонениях, свидетельствующих о наличии заболеваний (патологии) данного органа.Высокая информативность, специфичность и доступность методики УЗДГ щитовидной железы сделали ее основным способом, позволяющим выявить и опухолевые процессы в самой железе, и нарушения, поразившие регионарные лимфоузлы (в т.ч. шейные, подчелюстные, подмышечные).УЗДГ щитовидной железы назначается врачом при возникших подозрениях на наличие ряда заболеваний:
щитовидная железа Изучив медицинскую статистику, можно проследить явный всплеск заболеваний, связанных с одним из самых коварных органов человеческого организма – железой внутренней секреции, отвечающей за нормальное функционирование всей эндокринной системы.Благодаря высокоинформативному и неинвазивному методу ультразвукового исследования – УЗИ щитовидной железы с допплерографией, разработанному на базе линейно-мультичастотных датчиков, можно с максимальной точностью (безошибочно) оценить не только форму, размеры, расположение и состояние железы, но и проследить движение кровотока в сосудах (определить его скорость, направленность).Пациент может узнать норму размеров щитовидной железы на УЗДГ, получить информацию о любых возможных отклонениях, свидетельствующих о наличии заболеваний (патологии) данного органа.Высокая информативность, специфичность и доступность методики УЗДГ щитовидной железы сделали ее основным способом, позволяющим выявить и опухолевые процессы в самой железе, и нарушения, поразившие регионарные лимфоузлы (в т.ч. шейные, подчелюстные, подмышечные).УЗДГ щитовидной железы назначается врачом при возникших подозрениях на наличие ряда заболеваний:- Диффузного токсического зоба (Базедова болезнь)
- Новообразований, узлов, кист
- Доброкачественных (злокачественных) опухолей, кист
- Доброкачественных новообразований (узлов, аденом)
 УЗДГ щитовидки
УЗДГ щитовидки
- УЗИ с допплерографией при диффузных изменениях щитовидной железы
- Пункционная биопсия
- Изучение изменений кровотока в венах и артериях щитовидки у пациентов с диффузными изменениями, при которых активизируется артериальный и венозный ток крови.
- Оценка воздействия тиреостатической и заместительной терапии на состояние кровообращения в артериях, венах ЩЖ.
- Определение особо чувствительных показателей гемодинамики (кровообращения) в ЩЖ, благодаря которым оценивается тиреоидный кровоток при ДТЗ и АИТ.
- Разработка количественных критериев особо значимых показателей тиреоидного кровотока.
 щитовидка Благодаря данной методике исследования у врачей появилась возможность выявлять небольшие (микроскопические) изменения ткани железы. Высока степень установления природы опухоли (доброкачественная или злокачественная – рак).По результатам проведенного обследования на УЗИ с допплерографией щитовидной железы протокол осмотра включает в себя не только описание самой железы, но и оценку состояния регионарных лимфоузлов.Данная методика УЗДГ не травмирует объект исследования, не несет лучевую нагрузку на организм пациента и при этом способна визуализировать опухоль, определив:
щитовидка Благодаря данной методике исследования у врачей появилась возможность выявлять небольшие (микроскопические) изменения ткани железы. Высока степень установления природы опухоли (доброкачественная или злокачественная – рак).По результатам проведенного обследования на УЗИ с допплерографией щитовидной железы протокол осмотра включает в себя не только описание самой железы, но и оценку состояния регионарных лимфоузлов.Данная методика УЗДГ не травмирует объект исследования, не несет лучевую нагрузку на организм пациента и при этом способна визуализировать опухоль, определив:- Размер опухоли
- Структуру опухоли
- Контур опухоли
- Состояние кровотока в месте локализации опухоли
КТ и МРТ головного мозга
Обследование МРТ аденома гипофизаКТ и МРТ гипофиза
Что лучше - УЗИ сосудов головного мозга или МРТ?КТ и МРТ головного мозга
infomrt.ru
Ультразвуковая диагностика заболеваний щитовидной железы - Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Виды заболеваний щитовидной железы настолько широки и разнообразны и встречаются так часто, что на планете они занимают второе место после сахарного диабета, а численность людей, страдающих той или иной патологией щитовидки, составляет от 1,5 до 2 млрд. человек. Наиболее распространенными заболеваниями щитовидки считается зоб (эндемический или диффузный), а также ряд других заболеваний, связанных с дисбалансом йода.
Причинами такой распространенности заболеваний щитовидки признано считать неблагоприятную экологическую обстановку, складывающуюся в последние десятилетия в развитых странах, генетические нарушения, образ жизни современного человека и недоброкачественные продукты питания.
Диагностика
Характерной особенностью заболеваний щитовидной железы является то, что патологии щитовидки в нашем организме начинают незаметно развиваться никак себя не проявляя. И только спустя несколько лет недостаток или избыток гормонов щитовидной железы начинает проявляться в виде нарушения того или иного органа нашего тела с ярко выраженными симптомами. Или же сама щитовидка начинает изменять свою анатомию или физиологическое строение.
В современной медицине на сегодняшний день существует широкий инструментарий для выявления заболеваний щитовидной железы.
- Пальпация используется для выявления изменения размеров, плотности и формы щитовидки. Метод тактильного пальцевого исследования является предварительным и не может являться средством постановки диагноза при заболевании, но достаточен для консультационного обследования здорового человека.
- Ультразвуковое исследование считается на сегодняшний день широко распространенным методом диагностики заболеваний щитовидной железы. При помощи УЗИ можно выявить диффузные изменения в самой структуре тканей, наличие зоба, кисты, изменения размеров и формы, наличие опухолей и другие отклонения. Ультразвуковое исследование отличается точностью, быстротой проведения и безболезненностью.
- Биопсия (тонкоигольчатая) – метод, открытый еще в 90-е годы, стал широко применяться только в последнее десятилетие. Он основан на том, что для выявления биологического состава структуры железы пациенту в ткань щитовидки вводится тонкая игла и делается забор небольшого количества вещества для дальнейшего исследования в лабораторных условиях.Данный метод является необычайно эффективным, и произвел революцию в области лечения и диагностики заболеваний щитовидки – согласно статистике, после начала широкого использования биопсии, необходимость хирургических операций по удалению железы или ее части сократилось в 20 раз!
Если еще пару десятилетий назад увеличение щитовидной железы, образование зоба, опухоли или кисты почти всегда подразумевало операцию по удалению одной или обеих долей железы, то благодаря современным методам диагностики, особенно тонкоигольчатой биопсии, стало возможным понять причины и характер изменений и использовать тот или иной метод лечения, кроме хирургической операции.
Например, при выявлении увеличения щитовидки на фоне острого дефицита йода в последнее время очень широко используется способ лечения, основанный на облучении радиационным йодом.
Симптомы
Все болезни и симптомы заболевания щитовидной железы, можно условно разделить на 3 категории.
- Избыточный синтез тиреоидных гормонов. Эта группа болезней получила название тиреотоксикоз. Лечение гиперфункции обычно начинают с консервативных медикаментозных методов, в случае йододефицита – используется облучение радиоактивным йодом.
- Недостаточная функциональная активность щитовидки по выработке тиреоидных гормонов – гипотиреоз. Лечение чаще всего предполагает консервативные методы замещения гормональными препаратами.
- Анатомические и физиологические изменения щитовидной железы без отклонений в ее функциональности – образования узлов, гиперплазия, некоторые виды зоба. Лечение в этом случае выбирается исходя из результатов УЗИ и биопсии. Если новообразования не носят злокачественный характер, то для лечения могут быть использованы методы медикаментозной терапии или облучения.Если такое лечение оказывается неэффективным на протяжении длительного времени (до 2-х лет) или новообразование имеет злокачественный характер, то назначается хирургическая операция по удалению всей железы, одной из ее долей или непосредственно самой опухоли.
Причинами отклонений, связанных с этими тремя группами могут быть возрастные изменения, аутоиммунные патологии, воздействие неблагоприятных условий окружающей среды и другие факторы.
Регулятором синтеза гормонов щитовидки в организме человека является головной мозг, точнее, его часть, называемая гипофизом. Поэтому нарушение функционирования гипофиза уже сами по себе могут служить причиной неправильной секреции гормонов щитовидной железы.
Избыточная секреция гормонов вызывает ускорение всех биохимических и физиологических реакций в организме человека, наше тело буквально горит в гормональном пожаре. Этим состоянием как раз и характеризуются все симптомы, связанные с гиперфункцией щитовидной железы.
В первую очередь необычайная нагрузка обрушивается на сердечно-сосудистую систему – повышенное артериальное давление, сильное сердцебиение, аритмия, тахикардия – вот далеко не полный перечень симптомов, касающихся нарушений, которые претерпевает сердечно-сосудистая система при тиреотоксикозе.
Гораздо больший, чем обычно, объем крови, который приходится перекачивать сердечно-сосудистой системе заставляет работать сердце в аварийном режиме, большой нагрузке подвергается работа почек, через которые вся эта кровь фильтруется, а с учетом высокого давления эти процессы носят угрожающий для здоровья характер. Этими же процессами обусловлены такие симптомы, как повышенное потоотделение, высокая температура, ощущение жара и сухости кожи.
Гиперфункция щитовидки не обошла стороной и центральную нервную систему – пациенты становятся раздражительными, эмоционально неустойчивыми, настроение в течение часа меняется от беспричинной радости до депрессии. Нарушен сон, несмотря на высокую активность, есть признаки быстрой утомляемости. Несмотря на повышенный аппетит, пациенты теряют вес.
Гипотиреоз
Первая проблема диагностики гипотиреоза состоит в том, что заболевание развивается очень длительное время, поэтому возникающие симптомы, появляясь, постепенно становятся незаметными для человека. Вторая проблема заключается в том, что часто причиной гипотиреоза являются аутоиммунные заболевания, глубинный механизм работы которых еще до конца не понятен современной науке, поэтому лечить приходится следствие заболевания, а не причину. Третья проблема диагностики гипотиреоза заключается в том, что этот недуг в половине случаев может протекать без симптомов.
Часто при гипотиреозе у пациентов может наблюдаться отечность различных частей тела, как правило, это лицо и ступни ног, что связано с нарушением водно-солевого и кальциевого баланса в организме. У пациентов наблюдается низкая температура тела, жалобы на холодные конечности и ощущение зябкости.
Нарушение сна, высокая утомляемость, заторможенность реакций – это тоже проявление гипотиреоза, но такие симптомы присущи многим болезням и поэтому констатируются уже скорее, как последствие болезни, нежели как симптом. Иногда у пациентов увеличивается в размерах печень, отмечается явная потеря аппетита и уменьшение веса.
Лечение заболевания в большинстве случаев проводится консервативными методами, путем замещения недостающих гормонов медикаментозными препаратами. Когда патология наступает после удаления одной или обеих долей щитовидной железы, пациент обречен на пожизненное применение гормональных препаратов для поддержания соответствующего гормонального фона организма. Современные гормональные препараты настолько эффективны, что для пациентов, с полностью удаленной щитовидкой, достаточно их применения всего один раз в сутки.
Связь тахикардии сердца и щитовидной железы
Некоторые недуги щитовидной железы сопровождаются развитием сердечных патологий. Одной из них является тахикардия. Щитовидка – это один из самых важных регулировщиков всех процессов, происходящих в организме, и неполадки в ее работе отрицательно влияют на все органы и системы, но сердечная мышца при том страдает больше всего.
Заболевания щитовидки – это очень часто встречаемые недуги у лиц любого пола и любого возраста, и чтобы не допустить развития тяжелых патологий необходимо своевременно проходить осмотр у квалифицированного специалиста.
Каким образом оказывается влияние на сердце?
Связь между работой щитовидки и сердечными сокращениями очевидна – от ее работы зависит скорость сердцебиения. Щитовидная железа продуцирует гормоны, которые очень важны для сбалансированной работы организма. При помощи тироидных гормонов происходит не только регулировка всех жизненно важных систем организма, но и обеспечение органов кислородом. В связи с этим, если в щитовидке имеются нарушения, и она работает в сниженном ритме, тироидные гормоны синтезируются в недостаточном количестве, что и провоцирует слабость и снижение сердечных сокращений. И наоборот, когда развивается зоб, и железа работает в ускоренном темпе, пульс учащается, то есть возникает тахикардия.
Повышенный синтез гормонов происходит и при воспалении в железе, а также при наличии различных образований, которые являются гормонозависимыми и продуцируют гормоны. У человека с неполадками в работе этого эндокринного органа при учащенном сердцебиении организм постоянно находится в стрессовом состоянии, что повышает риск развития опасных сердечных патологий, которые могут привести к летальному исходу.
Учащенное сердцебиение и работа щитовидки связаны между собой таким образом. Сердечная мышца сокращается под влиянием импульсов, но при недугах щитовидки (в частности при гипертиреозе) гормоны, которые вырабатываются в большом количестве, эти импульсы генерируют в произвольном порядке, что естественно влияет на сердце. Поэтому оно начинает биться быстрее. При гипотиреозе развивается брадикардия, то есть частота сердечных сокращений снижается.
Надо сказать, что лечение как тахикардии, так и брадикардии, развивающихся на фоне болезней щитовидки, не сложное, но важно, чтобы оно назначалось опытным лечащим врачом.
Общие симптомы нарушений работы щитовидки
Симптомы, которые могут свидетельствовать о сбоях в работе важного эндокринного органа, бывают следующие:
- увеличение или снижение массы тела при обычном рационе питания и неизменных физических нагрузках;
- повешенный уровень холестерина;
- зябкость или чрезмерная потливость;
- непереносимость повышенных или пониженных температур;
- учащенное или сниженное сердцебиение;
- мышечные боли;
- поносы или запоры;
- бессонница;
- нарушения в менструальном цикле;
- нервозность;
- подавленное и вялое состояние;
- отечность;
- сухость кожных покровов и выпадение волос.
Все эти симптомы являются общими, и только по их наличию поставить правильный диагноз невозможно.
Заболеваний щитовидки много, и каждое из них имеет свои индивидуальные симптомы. К примеру, при онкологических процессах в железе, у человека появляется осиплость в голосе, лимфатические узлы увеличиваются, пациенты жалуются на трудность при глотании и болевые ощущения в области горла.
При гипотиреозе симптоматика зависит от возраста пациента, степени гормональной недостаточности и длительности недуга. У новорожденных симптомы гипотиреоза могут отсутствовать вовсе, а у детей поле 2 лет ярким симптомом недостаточности тироидных гормонов является низкий рос, умственная отсталость и сложности в обучении.
Взрослые люди при гипотиреозе жалуются на лишний вес, запоры, выпадение волос, постоянное чувство холода и пересыхание кожи. У женщин может наблюдаться нарушение репродуктивной функции и сбои в менструальном цикле.
Если женщина с гипотиреозом беременеет, то у нее возникает повышенный риск выкидыша, анемия, повышается давление, а также возможны преждевременные роды. Ребенок, рожденный женщиной с гипотиреозом может отставать в умственном и физическом развитии, а при рождении имеет недостаточный вес.
Что касается пожилых людей, то у них гипотиреоз сопровождается ухудшением слуха и памяти, возможны депрессивные состояния. Эти симптомы многие ошибочно принимают за возрастные изменения.
Симптоматика гипертиреоза тоже во многом зависит от возраста и длительности течения недуга. В этом случае у больных развивается тахикардия, нервозность, резко снижается вес, появляется одышка и потливость. У пожилых людей гипертиреоз сопровождается аритмией и сердечной недостаточностью, возможны частые приступы стенокардии.
При воспалительных процессах в железе у пациентов наблюдается увеличение веса, сонливость, огрубение голоса и ощущения присутствия инородного тела в горле. С прогрессированием заболевания может появиться выпадение волос, зябкость, запоры и сухость кожных покровов.
Зоб или увеличение размеров железы сопровождается затрудненным дыханием или проблемами при глотании, пациенты визуально могут видеть увеличение объемов шеи.
Диагностика заболеваний
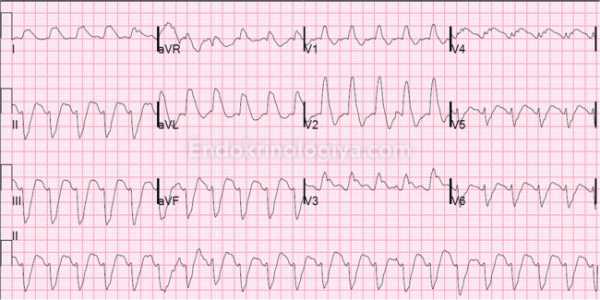
Надо обязательно понимать, что тахикардия может быть не только сопутствующим симптомом при функциональных расстройствах щитовидки, но и самостоятельным и очень опасным заболеванием. Чтобы диагностика была правильной, необходимы следующие методы:
- Устный распрос. Врач задает вопросы о симптоматике и определяет наличие нарушений не только в работе сердца, но и нервозность, слабость и психологические нарушения.
- ЭКГ. Если тахикардия вызвана нарушениями в работе щитовидки, то в большинстве случаев этот анализ не выявляет патологий в сердце (на ранних этапах заболевания разумеется).
- ЭхоКГ. Если у пациента подозревается гипертиреоз, то этот анализ показывает наличие левожелудочковой гипертрофии.
- УЗИ эндокринного органа может визуализировать наличие образований в железе, воспаление или другие патологические изменения.
- Лабораторные исследования крови на тироидные гормоны указывают на сбои в работе органа, и объясняют причины развития тахикардии. Желательно в этом случае сдавать кровь после 10 вечера, так как именно в это время проявляется наибольшая активность железы.
Лечение патологии
Чтобы лечение тахикардии при недугах щитовидки было эффективным, необходимо выявить причину заболевания и начать ее устранять. Как уже было сказано выше, лечение аритмии сердца, вызванную патологическими процессами в щитовидке, сложности не представляет, главное сдать кровь на гормоны, и в зависимости от результатов подбирать терапию.
Естественно, все медикаментозные средства должен выписывать врач, учитывая возраст больного, длительность заболевания, результаты анализов, наличие других недугов и прочих факторов.
При любых нарушения функциональности щитовидки назначаются гормональные препараты, но для улучшения работы сердечной мышцы пациентам выписываются успокоительные средства – настойка пустырника, Корвалол, Валериана, Валокордин, Ново-пассит и прочие. Также врач может порекомендовать прием антиаритмических средств – Аденозин, Верапамин и так далее.
Кроме того, рекомендована терапия физиопроцедурами или методами народной терапии, но они должны в обязательном порядке обсуждаться с лечащим врачом. В особо тяжелых случаях, если заболевание не поддается консервативному лечению, могут назначить хирургическое вмешательство. Тахикардия и щитовидка имеют непосредственную связь, но нельзя забывать о том, что причина учащенного сердцебиения может крыться и не в заболеваниях эндокринного органа, поэтому консультация с врачом обязательна.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Народная терапия
Прежде всего при тахикардии, вызванной нарушениями в щитовидке, следует отказаться от кофе, крепкого чая, курения, жирной пищи, соленого и острого. Питание должно быть регулярным, сбалансированным и полезным. Переедание необходимо исключить, так как такое явление может провоцировать нежелательные приступы. В рацион питания полезно включать натуральный мед, отруби, фрукты и овощи. Очень важно перестать нервничать и испытывать эмоциональные перегрузки.
Чтобы снизить частоту пульса можно использовать нетрадиционные методы лечения. Очень эффективным средством является овсяной сок. Из надземной части растения необходимо выжать сок и пить его по полстакана 2-3 раза в день. Это средство особенно показано тем, у кого тахикардия сопровождается регулярно повышенным давлением.
Боярышник – всем известное средство для лечения сердечных недугов. При тахикардии, спровоцированной сбоем в работе щитовидки, очень полезно пить чай с этими плодами. Кроме того, в чай полезно добавлять траву пустырника.
Синий василек тоже неплохо справляется с тахикардией. На стакан кипятка необходимо взять чайную ложку цветков, настоять в течение часа, а затем профильтровать и пить по половине стакана несколько раз в день.
Если анализы показывают слишком густую кровь, то в этом случае помочь может донник. Он обладает кроворазжижающим эффектом. Донник можно комбинировать с другим травами и пить как чай. Если вы будете пить это средство в течение полугода, то давление стабилизируется, а приступы тахикардии сойдут на нет.
Вместо чая можно заварить мелиссу, она тоже отлично снимает приступы тахикардии. Если у вас есть чайный гриб, то его можно настаивать не только на обычном чае, но и на лекарственных травах. Используйте вереск, наперстянку, пустырник, клопогон. Все ингредиенты возьмите в равных пропорциях, залейте кипятком и оставьте настаиваться на ночь. Затем добавьте мед и залейте гриб. Через неделю полезный напиток готов к употреблению. Пейте его по 100 грамм до еды.
В лечении тахикардии часто используют мед и лимон, поэтому рекомендуется приготовить вкусное лакомство из смеси меда, миндальных орехов и лимона. На полкило лимона и 30 очищенных орехов миндаля потребуется полкило меда. Лимон мелко порезать, орехи растолочь. Все перемешать с медом и употреблять по 1 ст. л. 2 раза в день.
Профилактика патологии сердца
Чтобы при нарушениях в работе щитовидки не появились осложнения в виде сердечных патологий, важно начинать лечение недугов в самом начале их развития. Пациентам стоит регулярно проходить обследование, не допускать эмоциональных и физических перегрузок, а также принимать все препараты, которые рекомендует лечащий врач.
Заболевания щитовидной железы успешно лечатся медикаментозными средствами, выявить из просто, поэтому не стоит откладывать лечение в долгий ящик. Чтобы сердце и весь организм работал правильно и не давал никаких сбоев, нужно внимательно следить за состоянием главного эндокринного органа, и своевременно обращаться к врачу для устранения патологических проявлений.
Воспаление щитовидной железы или тиреоидит: причины и лечение
Воспаление щитовидной железы (тиреоидит) – группа заболеваний, характеризующаяся протеканием воспалительного процесса в долях щитовидной железы. На ранних этапах заболевания протекают в бессимптомной форме, эндокринная железа активизируется, начинает синтезировать гормоны в огромных количествах. На фоне воспалительного процесса, гипертиреоз замещается гипотиреозом, железа продолжает увеличиваться в размерах.
Причины воспаления
Современная медицина не в силах выявить причины воспаления щитовидной железы.
Специалисты выделяют группу факторов, увеличивающих вероятность развития воспалительного процесса в клетках щитовидной железы:
- Дефицит молекул йода (развивается гипотиреоз).
- Гормональные сбои (железа неадекватно реагирует на понижение/повышение уровня гормонов).
- Повреждения желез эндокринной системы (травмы, операции).
- Вирусные/инфекционные заболевания.
- Онкологические заболевания (иммунная система становится уязвимой).
- Аутоиммунные заболевания (естественная защита не справляется с патогенной активностью).
- Нарушения в работе эндокринной системы (гипоталамус подает некорректные сигналы щитовидной железе).
- Наследственный фактор (передается преимущественно по женской линии).
- Неблагоприятная экологическая обстановка (вредные вещества аккумулируются в организме, постепенно истощая иммунную систему).
- Ионизирующая радиация.
Классификация патологий
По этиологии происхождения, тиреоидит классифицируют:
- Острая форма тиреоидита развивается на фоне заболеваний инфекционного характера, излияние крови в полость железы, патогенного воздействия ионизирующей радиации. Характерные признаки: структура щитовидки сильно уплотняется, увеличивается в размерах; железа легко прощупывается; тянущая боль отдает в область висков.
- Подострый тиреоидит – «побочный эффект», прогрессирующий после перенесенной вирусной инфекции. Характерные признаки: болевые ощущения в районе щитовидной железы; орган находится в статическом положении; проявление ответной реакции со стороны эндокринной системы (ССС, ЖКТ, ЦНС, МПС).
- Хронический тиреоидит характеризуется стремительным увеличением объема щитовидной железы, оказывает давление на близлежащие органы шеи. Характерные признаки: появление ярко выраженного зоба; проблемы с дыханием и проходом пищи; нарастающее давление в районе верхних ребер.
- Аутоиммунный тиреоидит – ответная реакции иммунной системы в форме антител, на здоровые клетки щитовидной железы. Часто диагностируется у женщин в послеродовой период.
Дальнейший курс лечения, подбирается, исходя из разновидности заболевания, и клинических показаний (симптомы и лечение).
Симптоматика
Отличительная особенность тиреоидита, заключается в абсолютной бессимптомности (на ранних этапах). На поздних этапах патология переходит из крайности в крайность (гипертиреоз — гипотиреоз).
Специалисты выделяют общую группу симптомов, присущих тиреоидиту на ранних этапах:
- Повышение температуры тела.
- Слабость.
- Апатия.
- Отечность/покраснение слизистой оболочки горла.
- Покраснение кожных покровов в области шеи.
- Беспричинная агрессия, смена настроения.
- Изменение массы тела.
- Повышенное потоотделение.
- Сексуальная гипоактивность.
- Скачки артериального давления.
- Кратковременное нарушение слуха, ухудшение зрения.
- Бессонница.
- Отсутствие аппетита.
- Непереносимость физической нагрузки.
Нередко воспалительный процесс маскируется в виде сопутствующих заболеваний (простуда, ангина).
Острая форма тиреоидита
 Воспаление щитовидной железы симптомы:
Воспаление щитовидной железы симптомы:
- Изменение размеров (консистенции) лимфатических узлов.
- Появление болевого синдрома в области железы, периодически отдающий в район затылочной кости.
- Появление чувства неприятного сдавливания органов шеи в момент глотания пищи.
- Проявление болевого синдрома во время резких движений головой.
- Беспричинное увеличение температуры тела (озноб).
- Диффузное увеличение щитовидной железы (реже локальное).
Со временем болевой синдром нарастает, игнорирование столь яркой симптоматики грозит серьезными осложнениями.
Подострый тиреоидит
Признаки воспаления щитовидной железы:
- Появление тянущей боли в районе щитовидной железы (чувство тяжести в районе челюсти).
- Нарастание болевого синдрома в момент пережевывания пищи, глотания, поворотов головой.
- Увеличение размеров железы.
- Характерное уплотнение тканей органа.
- Аллергическое высыпание на коже в районе щитовидной железы (локальное ощущение жара).
- Увеличение лимфоузлов в районе нижней челюсти.
- Обильное потоотделение.
- Головные боли.
- Расстройства ЦНС: агрессия, раздражительность, беспричинная смена настроения.
- Тремор конечностей.
- Изменение массы тела.
- Активизация сальных желез (кожа жирная и влажная).
Особенность подострого тиреоидита, заключается в стремительном течении заболевания.
Хронический тиреоидит
Симптомы заболевания:
- На органы шеи оказывается давление, пациент испытывает чувство сдавленности в момент пережевывания и глотания пищи, дыхания.
- Осиплость голоса (щитовидная железа «притесняет» голосовые связки).
- Асимметричный «рост» щитовидной железы.
- Уплотнение консистенции органа.
- Регулярные головные боли, появление характерного шума в ушах.
- Временное ухудшение зрения.
- Проявление кровеносной системы у передней стенки щитовидной железы (пульсация артерий и сосудов).
Аутоиммунный тиреоидит
Недуг проявляется:
- Диффузное увеличение щитовидки (см. фото).
- Уплотнение тканей в долях органа (железа остается подвижной).
- Проблемы с глотанием (чувство сдавленности).
- Нарушение ритма сердцебиения.
- Нарушение метаболических процессов (аппетит остается на прежнем уровне).
- Обильное потоотделение.
- Нервные расстройства (депрессии).
По мере развития болезнь Хашимото прогрессирует в гипотиреоз.
Лечение
Лечение воспаления, основывается на выявлении причины, повлекшей развитие тиреоидита. Если возбудителями воспалительного процесса стали болезнетворные бактерии, специалист назначает соответствующие препараты. Антибиотические средства помогают снять воспаление, подавляют очаг эпидемии, препятствуя дальнейшему распространению воспалительного процесса.
Течение подострого тиреоидита проходит довольно легко: симптоматика проявляется постепенно, болевой синдром слабо выражен.
В основе медикаментозной терапии лежат противовоспалительные препараты (подавляют очаг инфекции, снимают болевой синдром). В случае выявления крайне тяжелых форм подострого тиреоидита, больному назначаются гормональные препараты (кортизон).
Лечение щитовидной железы у женщин, находящихся в деликатном положении, требует постоянного наблюдения у гинеколога и эндокринолога.
Острая форма тиреоидита отличается стремительным развитием клинической картины, в кратчайшие сроки воспалительный процесс поражает ткани щитовидной железы, нередко приводит к дисфункции органа. В случае возникновения абсцесса щитовидной железы, проводится экстренная операция по удалению гнойного мешка. На фоне абсцесса развиваются аутоиммунные реакции, иммунная система начинает уничтожать эндокринную систему. В постоперационный период назначаются противовоспалительные антибиотики, проводится гормонозамещающая терапия. Дополнительно назначается курс поливитаминов, дабы укрепить иммунную систему. Воспаление щитовидной железы лечение предполагает комплексный подход.
Аутоиммунный тиреоидит приводит к частичному разрушению тканей щитовидной железы, вследствие у больного развивается гипотиреоз. Лечение состоит в пожизненном приеме гормональных препаратов, дабы восстановить концентрацию гормонов в крови. Больной обязан сдавать анализ крови, ориентируясь на текущий уровень гормонов, врач-эндокринолог вносит поправки в дозировку препарата. В периоды обострения, щитовидная железа может воспаляться.
К сожалению, хроническое воспаление щитовидной железы не поддается медикаментозному лечению. Пораженная область щитовидной железы иссекается хирургическим путем. В случае диагностирования гипотиреоза, развившегося на фоне удаления железы, назначается курс гормональных препаратов.
Выявление заболевания на ранних этапах позволяет избежать пагубных последствий для организма. Категорически запрещается лечить тиреоидит в домашних условиях. Ежегодное прохождение комплексного обследования, посещение врача эндокринолога, сбалансированное питание – залог здоровья щитовидной железы.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе