У ребенка много лейкоцитов в моче
Повышенные лейкоциты в моче ребенка / Mama66.ru
Лейкоциты (Ле) — форменные элементы крови. Под микроскопом они выглядят как белые клетки с чётко очерченным ядром. Количество их в моче может быть подсчитано лаборантом или специализированным автоматическим счётчиком.
В норме лейкоцитов в моче ребёнка содержится незначительное количество. Численность их абсолютно не зависит от возраста, зато варьирует в зависимости от пола.
Количество лейкоцитов в моче мальчика не должно превышать 5 в поле зрения, в моче девочки допустим уровень до 10 единиц в поле зрения.
Повышение Ле в моче у детей
При повышенной проницаемости стенок кровеносных сосудов создаются условия для более совершенного диапедеза (проникновения сквозь поры в капиллярах), лейкоциты просачиваются в мочу в количествах, явно превышающих физиологическую норму. Повышенное содержание Ле в моче называется лейкоцитурией. Если уровень Ле в моче у ребенка выше 60 в одном поле зрения, моча становится мутной, в ней может наблюдаться осадок. Моча приобретает вид гноесодержащей жидкости (пиурия).
Повышенные лейкоциты свидетельствуют о воспалительном процессе мочевыделительной системы, реже о воспалении половых органов. Ошибочно считать, что увеличение их числа говорит об инфекционном процессе в принципе (так, например, лейкоцитурия не является признаком воспаления лёгких или поджелудочной железы). Также лейкоцитов не будет больше выделяться с мочой при аллергических заболеваниях, глистной инвазии.
Заболевания, протекающие с лейкоцитурией
1. Инфекционные заболевания мочевыделительных путей (ИМВП)
Самая частая патология, проявляющаяся повышением лейкоцитов в моче детей. Практически всегда сопровождается общими симптомами интоксикации (слабостью, недомоганием, повышением температуры тела, быстрой утомляемостью), а также дизурическими симптомами, т. е. с нарушением процесса мочеиспускания (наблюдается учащение, болезненность, реже ночное или дневное недержание мочи). Кроме того ребёнка могут беспокоить боли в животе (чаще тянущего характера с локализацией внизу живота), а при воспалении почек болевой синдром будет локализован в поясничной области (характер боли распирающий, чаще она односторонняя).
Для подтверждения диагноза требуется проведение общего анализа крови (характерно повышение уровня лейкоцитов, увеличение СОЭ, сдвиг лейкоцитарной формулы влево), УЗИ почек и мочевого пузыря, при необходимости проводится цистоскопия (осмотр полости мочевого пузыря оптическим прибором цистоскопом). Дополнительно проводится исследование мочи по Нечипоренко, по Аддису-Каковскому, исследование осадка мочи, а также посев её на микрофлору с определением чувствительности микроорганизмов к антибиотикам.
Лечение ИМВП направлено как на устранение причины заболевания (инфекционного агента), так и на ликвидацию основных симптомов (жара, болезненности при мочеиспускании). Применяются:
- антибактериальные препараты: пенициллинового ряда, цефалоспорины 3,4-го поколения;
- урогенитальные антисептики: фурагин, 5-НОК;
- растительные сборы: фиточаи для мочевыделительной системы, брусничный лист;
- спазмолитики: дротаверин;
- жаропонижающие: парацетамол, индометацин.
2. Врождённая или приобретённая патология мочевыделительной системы
Любая аномалия мочевыделительного тракта является предрасполагающим фактором для возникновения и прогрессирования инфекционного процесса. В этом случае возникшее воспаление органов мочевыделительной системы будет вторичным.
Вот самые распространённые патологические состояния, влекущие за собой вторичное инфицирование:
- удвоение (утроение) чашечно-лоханочной системы почки;
- единственная почка в качестве порока развития или как результат травмы;
- наличие пузырно-мочеточникового рефлюкса;
- травматический разрыв мочеточника;
- сужение устья мочеточника;
- локальное расширение чашечно-лоханочной системы;
- патология кровеносных сосудов, питающих органы мочевыделительной системы, и прочее.
Для подтверждения диагноза необходимо проведение инструментальных методов исследования (УЗИ, МРТ, КТ, рентгенография, в т. ч. с применением рентгеноконтрастных препаратов, цистоскопия, радионуклидное исследование). Лабораторные методы обследования (анализы крови, мочи) носят вспомогательный характер при постановке диагноза, но позволяют судить о тяжести процесса, о сохранности основных функций почек.
Лечебная тактика при установленном диагнозе обычно ведётся в два этапа. Сначала консервативным путём достигается стихание (устранение) симптомов ИМВП, далее осуществляется хирургическое устранение основной патологии.
3. Инфекции наружных половых органов
Уретриты (воспаление слизистой мочеиспускательного канала у мальчиков), вульвовагиниты (воспаление слизистой влагалища у девочек) — нередкая причина повышения лейкоцитов в моче.
Дополнительными симптомами, ведущими к постановке корректного диагноза, могут стать неприятные ощущения (жжение, зуд) в области наружных половых органов, наличие локального болевого синдрома. Ребёнка могут беспокоить выделения из половых путей различного цвета, запаха и интенсивности.
Для того чтобы убедиться в том, что причиной лейкоцитурии является патология половых органов, а не мочевыделительной системы необходим сбор анализа мочи при помощи катетеризации мочевого пузыря. Моча, взятая таким образом, должна быть свободной от лейкоцитов (или число их будет в пределах нормы). Информативен осмотр гинеколога (андролога), а также дополнительные методы обследования: анализ крови, УЗИ, мазки из уретры или влагалища и т. д.
Лечение должно быть проведено узким специалистом по результатам обследования. Препараты, которые приведут к ликвидации лейкоцитурии, могут быть совершенно различными, начиная от антибактериальных препаратов широкого спектра действия и заканчивая вагинальными свечами для нормализации микрофлоры влагалища у девочек.
4. Пелёночный дерматит (опрелости)
Это одна из самых частых причин повышения лейкоцитов в моче у грудничков. К развитию опрелостей приводит чрезмерное увлечение современных родителей одноразовыми подгузниками, длительный контакт кожи новорождённого с мочой, калом, предрасположенность ребёнка к пищевой аллергии и т. д.
Из дополнительных симптомов, позволяющих определиться с истинным происхождением лейкоцитурии, можно отметить капризность ребёнка, резкий плач при смене подгузника, при подмывании.
Обычно, осмотрев пациента и увидев покраснение, отёчность области паховых складок и наружных половых органов, врач понимает почему в моче у ребёнка много лейкоцитов, особенно если при этом не наблюдается иных признаков поражения мочевыделительной системы. Достоверно дифференцировать состояния можно лишь взяв анализ мочи напрямую через катетер, однако к данной методике у детей прибегают редко.
Педиатры в основном придерживаются наблюдательной тактики с периодическим контролем анализов мочи и одновременном лечении пелёночного дерматита.
Последовательность действий при выявленной лейкоцитурии
1. Правильно оценить ситуацию
Во многих случаях лейкоцитурия является лишь следствием неправильно собранного анализа мочи (плохо промыты половые органы ребёнка, для сбора мочи использована грязная ёмкость и др.). Но даже если все рекомендации по сбору анализа были соблюдены, лейкоциты в анализе мочи у ребёнка могут быть повышены. При небольшом (на несколько единиц) повышении переживать не следует.
Существуют дополнительные методики исследования мочи (по Нечипоренко, по Аддис-Каковскому), позволяющими определить с каким именно увеличением форменных элементов столкнулся пациент: имеет ли место их патологическое повышение или всё же наблюдается верхняя граница нормы. Если число лейкоцитов в 1 мл мочи менее 2000 ед., а в суточном не превышает 4 млн ед., то повода для волнения нет. Хотя в таком случае врачом и могут быть рекомендованы дополнительные методы обследования пациента для исключения ИМВП.
2. Корректно установить локализацию патологического процесса
Необходимо разобраться, где именно «бушует» инфекция: на кожных покровах (при опрелостях), на уровне половых органов или имеется поражение мочевыделительной системы. С этим помогут определиться лабораторные, инструментальные методы исследования, а также консультации узких специалистов (гинеколога, андролога, возможно, дерматовенеролога).
3. Приступить к лечению установленной патологии
Как правильно собирать мочу на общий анализ
Моча собирается исключительно утренняя. Ребёнка необходимо подмыть проточной водой с мылом. У девочек важно промыть все естественные складки, движения при этом должны осуществляться строго в передне-заднем направлении (от промежности к заднепроходному отверстию).
Моча должна собираться исключительно в сухую, чистую ёмкость. В настоящее время широко используются одноразовые контейнеры для сбора мочи, и мало какие лаборатории вообще принимают к исследованию биоматериал, собранный в иную тару.
Для анализа нужно собрать среднюю порцию мочи. Минимальное количество жидкости для исследования 15-20 мл.
Собранная моча не должна храниться длительное время. В течение 1,5 часов с момента сбора её необходимо доставить в лабораторию. В противном случае в ней будут присутствовать не только лейкоциты в повышенном количестве, но и большое число патогенных бактерий.
Значительно облегчили мучения родителей, собирающих мочу у грудных детей, одноразовые мочеприемники. Они представляют собой полиэтиленовые мешочки для сбора жидкости, которые при помощи специальных липучек фиксируются к телу ребёнка. Нельзя оставлять такой мочеприемник на ночь, т. к. существует вероятность, что ребёнок неоднократно помочится в него и исследование в таком случае окажется недостоверным. После того как моча будет собрана, её нужно аккуратно перелить в одноразовый контейнер и в течение ближайшего времени доставить в лабораторию.
Итак, лейкоцитурия — это важный симптом, с помощью которого может быть заподозрена и выявлена серьёзная патология. При обнаружении повышенного количества лейкоцитов в моче у ребенка важно вовремя провести необходимый комплекс диагностического обследования, чтобы своевременно установить причину лейкоцитурии и устранить её.
Автор: Базажи Дарья Александровна, педиатр
Сбор мочи на исследование по Нечипоренко
Советуем почитать: Делаем песочницу для детей — на даче и дома
Получила высшее медицинское образование и работает по специальности «педиатр». Замужем, воспитывает двоих детей. Все статьи автораВы здесь: Главная » Ребенок » Лейкоциты в моче у детей: нормы и причины отклонений
Повышенное содержание лейкоцитов в моче у ребенка
Если в анализе мочи у ребенка повышены лейкоциты, педиатры обязательно будут искать причину. Родители должны выполнять требования врача по обследованию. Нельзя откладывать проверку на неопределенное время. У детей механизмы защиты организма развиты недостаточно, функционально почки значительно отстают от взрослых, особенно в грудном возрасте.
Это значительно увеличивает риск малыша к развитию патологии. Но не всегда повышение числа клеток лейкоцитарной группы расценивается как болезнь. Только обследование позволяет установить почему в моче появились лейкоциты (лейкоцитурия).
О функциях лейкоцитов в мочи, правилах подготовки детей к анализу советуем прочитать в этой статье.
Какие результаты анализа и симптомы вызывают тревогу?
У здорового ребенка число лейкоцитов в поле зрения должно стремиться к нулю или равняться 2–3 клеткам. Верхним уровнем считается 8. Однако уже при этом врач посоветует повторить анализ мочи.
Превышение нормы часто бывает вызвано нарушением правил сбора, отсутствием предварительной подготовки ребенка, нестерильной посудой. При повторном исследовании родителям следует выполнять их с особой тщательностью.
Ребенок может не проявлять никаких признаков заболевания, хорошо развиваться и набирать вес. Повышенное содержание лейкоцитов в крови и моче служит проявлением скрытно протекающей инфекции, при которой работа почек пока не страдает. Выявить заболевание в этой стадии очень важно для успешного лечения.
Признаками, позволяющими заподозрить болезнь мочевыделительных путей, являются:
- нарушенный процесс мочеиспускания (малыш плачет, тужится от болезненных позывов, наблюдается прерывистая струя);
- боли могут беспокоить в паху или в животе, сопутствовать мочеиспусканию;
- у маленьких детей обращают внимание на учащенное выделение мочи, у старших — возможно, недержание;
- резко повышается температура без проявлений насморка или кашля, иногда с ознобами;
- отсутствие аппетита, отказ от еды;
- тошнота со рвотой как проявление выраженной интоксикации;
- изменение мочи по цвету, прозрачности, запаху — у здорового ребенка моча имеет светло-желтый цвет, сохраняет прозрачность (нет видимых примесей), запах отсутствует, при патологии — становится мутной, содержит хлопья и нити, цвет изменяется на серо-зеленый, появляется гнилостный запах.
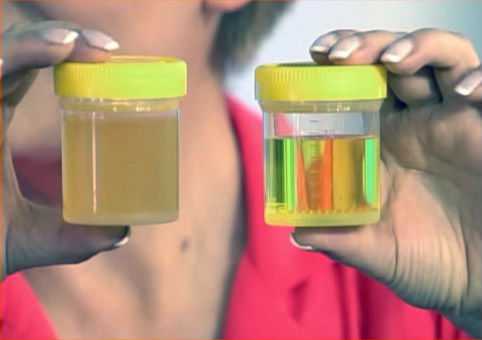 Повышенная мутность мочи всегда сопутствует лейкоцитурии
Повышенная мутность мочи всегда сопутствует лейкоцитурии Почему повышаются лейкоциты в моче?
Повышенные лейкоциты в моче у ребенка отражают местную воспалительную реакцию, часто сочетаются с лейкоцитозом в крови. Таким образом реагируют клетки иммунной системы. Лейкоциты направляются в очаг инфекции для уничтожения или отграничения воспаления.
Непосредственной причиной инфицирования могут быть бактерии, вирусы или грибы. Установить конкретный возбудитель можно с помощью бак исследования.
Анализ мочи при гломерулонефритеНаиболее частый путь поступления бактерий — из кишечника или наружных половых органов. Если за ребенком нет должного гигиенического ухода (подмывание, смена подгузников, пеленок, чистая постель), то инфицирование носит длительный характер.
Нахождение малыша в одной кровати со взрослыми приводит к заражению трихомонадами, хламидиями, гонококками. В таких случаях у ребенка в анализе мочи находят не только большое количество лейкоцитов, но и патогенную флору, которая попадает из половых органов взрослых контактным путем через постельное белье.
Асептическое воспаление (без микроорганизмов) возникает в случаях аллергической реакции на продукты питания, медикаменты. Имеет значение использование искусственных добавок в пищу грудничков.
Когда лейкоциты не вызывают беспокойства?
Встречаются случаи обнаружения лейкоцитов в моче у ребенка в период прорезывания зубов. Десна воспаляется в ответ на образование лунки для растущего зуба. Такую реакцию можно считать физиологической.
 Лейкоциты активизируются в ответ на действие ферментов в тканях десны
Лейкоциты активизируются в ответ на действие ферментов в тканях десны Иногда повышение числа лейкоцитов в моче наблюдается при перекорме ребенка с вечера перед исследованием белковыми продуктами (из мяса, молока) или блюдами, содержащими в большой концентрации аскорбиновую кислоту (фрукты). Поэтому педиатры расспрашивают родителей об особенностях питания малыша.
Повторный анализ после исключения провоцирующих факторов показывает нормальный результат.
Среди маленьких пациентов выделяется группа риска по инфицированию мочевыделительной системы. В нее входят дети с:
- врожденными дефектами развития почек, мочеточников (расширение, удвоение, нарушение положения, суженные пути оттока мочи);
- мочекаменной болезнью и повышенным содержанием солей в моче;
- поликистозом почек;
- сахарным диабетом.
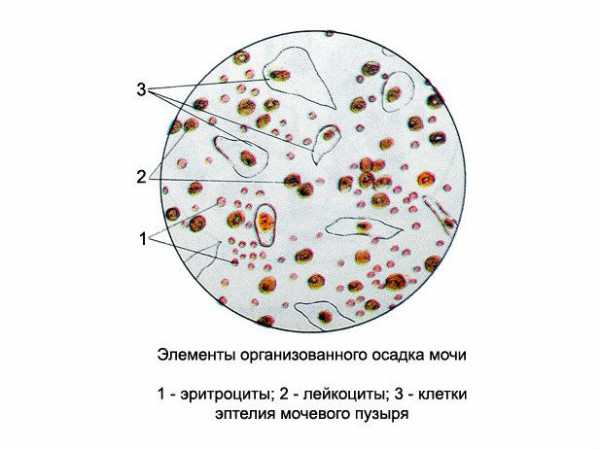 Под микроскопом лейкоциты выглядят, как самые крупные элементы крови с ядерной структурой, отличаются от пузырного эпителия
Под микроскопом лейкоциты выглядят, как самые крупные элементы крови с ядерной структурой, отличаются от пузырного эпителия В патогенезе значительную роль играет образование застоя мочи (нарушение оттока). Это приводит к рефлюксному обратному забросу в верхние отделы мочевыделительных путей. Так, микроорганизмы из мочевого пузыря попадают в почечные лоханки.
Высокий уровень лейкоцитов в крови и в моче возможен вследствие применения в терапии хронических заболеваний некоторых медикаментов:
- детей с сердечно-сосудистыми болезнями лечат препаратами из группы АПФ, мочегонными средствами;
- антибиотиков типа аминогликозидов и цефалоспоринового ряда;
- сульфаниламидов;
- железосодержащих лекарств;
- противотуберкулезных препаратов, применяемых с целью профилактики у детей, находящихся в контакте со взрослыми больными;
- Аспирина и нестероидных противовоспалительных лекарств;
- противораковых средств (Циклофосфамид, Азатиоприн);
- препаратов, содержащих литий, фенацетин;
- иммунодепрессантов, используемых после трансплантации с целью подавления реакции отторжения.
Какая патология сопровождается высоким уровнем лейкоцитов в моче?
В диагностике имеет значение не только данные об общей лейкоцитурии, но и определение какие именно повышены лейкоциты в моче у ребенка.
- Чаще всего реагируют нейтрофилы, они указывают на бактериальных возбудителей инфекции.
- Если преобладают лимфоциты, то можно думать о вирусной этиологии.
- Эозинофилы говорят о выраженном аллергическом характере воспаления.
Максимальную лейкоцитурию наблюдают при воспалении почек (пиелонефрите). При гломерулонефрите количество лейкоцитов в моче не много. Большее значение имеет обнаружение белка, цилиндров, эозинофилов, поскольку гломерулонефрит сохраняет инфекционно-аллергическую природу. Правильно оценить изменения в моче важно для назначения полноценного лечения и предотвращения перехода заболевания в хроническую форму.
Инфицирование мочевого пузыря и мочеточников возникает из-за застоя мочи и размножения микробов, проникших из уретры. В связи с анатомическими особенностями, девочки болеют чаще. Поступление патогенных микроорганизмов связано с неправильным подмыванием (со стороны анального отверстия), переохлаждением.
Эти же причины способствуют появлению лейкоцитурии при воспалении половых органов, опрелостях в грудничковом возрасте.
Нарушение питания вызывает изменение метаболизма кислот и щелочей с образованием солей в осадке мочи. Из них со временем формируются камни (оксалаты, фосфаты, ураты и другие). Они задерживают поток мочи в почечных лоханках, мочеточниках, способствуют застою и воспалению.
Другие причины
Результат анализа показывает количество лейкоцитов в поле зрения до 20 при:
- заражении глистами;
- лихорадочном состоянии во время любого заболевания;
- лечении детей с системными коллагенозами (красная волчанка, ревматоидный артрит);
- сепсисе;
- остром аппендиците.
Воспаление аппендикулярного отростка при его высоком положении сопровождается формированием инфильтрата, давлением на мочевой пузырь. При этом контактным путем оно переходит на стенку пузыря и сопровождается:
- частым мочеиспусканием;
- резями;
- болями в паху справа;
- повышением температуры;
- лейкоцитурией.
Выявить главную патологию у детей бывает сложно. Хирурги внимательно осматривают живот, проверяют реакцию ребенка на пальпацию.
Бессимптомное течение бактериальной инфекции обнаруживается при профилактическом обследовании. Диагностика крайне затруднена. К такому же виду относится выявление лейкоцитурии у ребенка при длительной неясной температуре.
Когда повышается содержание в моче лимфоцитов?
Преобладание лимфоцитов среди обнаруженных лейкоцитов в поле зрения наблюдается у детей при:
- заражении вирусами (респираторной инфекции, гриппа, парагриппа, герпеса);
- одновременным повышенным выделением солей с мочой;
- мочекаменной болезни;
- злокачественных опухолях мочевого пузыря;
- заболевании крови — лейкемии с поражением органов кроветворения и избытком бластных (ранних недозревших) форм.
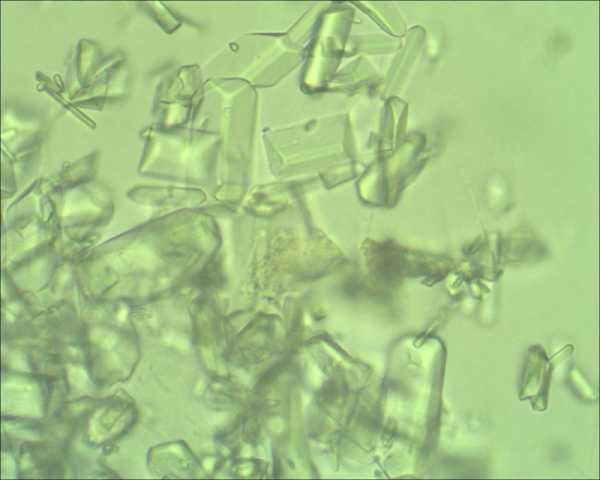 Обнаружение кристаллов солей сопутствует лейкоцитурии
Обнаружение кристаллов солей сопутствует лейкоцитурии Лимфоциты выявляются у пациентов, перенесших хирургическое вмешательство на почках, особенно трансплантацию.
В этих случаях лимфоциты играют роль не только непосредственных киллеров, но и клеток памяти. Они запоминают и передают информацию о чужеродных агентах другим клонам.
Туберкулез почек, паразитарные болезни сопровождаются ростом лимфоцитов в крови и моче. При внешнем осмотре отмечается белый мутный цвет (хилурия). К аналогичным изменениям может привести травматическое повреждение органов мочевыделения.
В диагностике важно установить уровень воспаления, уточнить его локализацию.
Старшим детям проводят трехстаканную пробу: мочу собирают при мочеиспускании последовательными порциями. Обнаружение в начальном стакане не имеет значения, поскольку лейкоциты могут попасть в мочевой пузырь из любого отдела. Но если в первых порциях их нет, а в конечной имеются, значит воспаление, возможно, в уретре или шеечной части мочевого пузыря.
С целью отличия пиело– и гломерулонефрита, диагностики острой и хронической формы заболевания определенную информацию получают путем выявления активных лейкоцитов и клеток Штернгеймера-Мальбина. Методики заключаются в специальном окрашивании клеток с последующим типированием под микроскопом.
Для выявления почечной патологии применяется ультразвуковое исследование. Оно помогает обнаружить врожденные изменения почек, мочеточников, выявить камни, застойные явления.
В случае затрудненной диагностики назначают:
- рентгеновское исследование с применением контрастирующего вещества;
- компьютерную или магниторезонансную томографию;
- для определения типа возбудителя и его чувствительности к антибиотикам значительную помощь оказывают бактериальные посевы мочи в условиях полной стерильности на питательные среды.
 При подозрении на туберкулез в противотуберкулезном диспансере ставятся пробы с туберкулином
При подозрении на туберкулез в противотуберкулезном диспансере ставятся пробы с туберкулином Проведение реакции микропреципитации позволяет с достоверностью обнаружить туберкулезную микобактерию
Исследования мочи ребенка необходимо повторять на фоне проведения курсового лечения для подтверждения его адекватности, эффективности.
Без выявления конкретной причины обнаружение повышенного количества лейкоцитов в моче нельзя считать готовым диагнозом. К нему нужно относиться как к одному из симптомов. Только правильное изучение и дообследование позволяет отличить физиологическую реакцию ребенка от патологии. Родителям нужно стремиться довести обследование до получения конкретных результатов.
Повышены лейкоциты в анализе мочи у ребенка: причины, норма лейкоцитов в моче у грудничка, как лечить
Первый, кто обратил внимание на мочу, как средство диагностики, был Гиппократ. Лейкоциты в моче у ребенка могут рассказать о присутствии вирусов, заболеваниях органов. Поэтому анализ мочи самый первый, который выписывает медицинский специалист при подозрении на патологический процесс в организме. Он позволяет определить инфекционное заболевание на ранней стадии и вовремя назначить лечение, что очень важно в случае с детьми.
В крови человека есть три главные составляющие, это эритроциты, тромбоциты, и белые клетки — лейкоциты. Лейкоциты могут быть разных видов, но все они выполняют защитную функцию организма. Белые тельца могут проходить сквозь капилляры в пространство между клеток. Именно тут они ищут «чужаков», а когда находят — поглощают.
Лейкоциты распознают и утилизируют не только чужие клетки. Они выполняют роль санитаров, отслеживая погибшие клетки организма человека, или пораженные болезнью, например, раковые. Наглядно можно увидеть их действие при порезе. Когда в организм проникает большое количество чужеродных клеток, фагоциты (поглощающие лейкоциты), не справляются с объемом и лопаются, в результате появляется воспаление и покраснение. Много погибших белых клеток образуются в гнойные накопления.
Содержание лейкоцитов в моче здорового ребенка
Когда грудной, или ребенок постарше, здоров, в его моче наблюдается низкое содержание лейкоцитов, в идеале, они вообще туда не попадают. У грудничков этот показатель не должен превысить 1—3, при просмотре в микроскоп. На количество белых тел может влиять гендерная принадлежность ребенка. Так, у мальчиков норма считается до 7 клеток, у девочек до 10. Сколько лейкоцитов должно быть при определенной болезни никто не скажет, это зависит от стадии. Если они в большей концентрации, это служит поводом для дальнейших исследований.
Фагоцитоз (поглощение лейкоцитом чужеродных клеток) с последующим распадом, призывает дополнительных лейкоцитов, и так продолжается, пока инфекция не будет побеждена. На таких участках погибает очень много белых клеток крови, которые формируются в гнойные образования на коже и органах.
Именно поэтому повышенные лейкоциты в моче у ребенка свидетельствуют о заболевании, и чем их больше, тем прогрессивнее стадия. Превышение нормы называется лейкоцитурия, слишком высокий показатель лейкоцитов – это пиурия. В мочу лейкоциты попадают через сосуды почек. Под действием инфекции, они становятся тоньше, пропуская большое количество клеток.
 Лейкоциты — это белые кровяные тельца
Лейкоциты — это белые кровяные тельца Какая норма
Таблица мочи здорового ребенка должна иметь примерно следующие показатели:
- суточный объем мочи – 600 мл;
- цвет – светло-желтый, прозрачный;
- белок — отсутствует;
- сахар — нет;
- ацетон — отсутствует;
- уробилин — нет;
- эритроциты – не более 5 единиц;
- лейкоциты – не более 5 единиц;
- переходный эпителий — нет;
- плоский эпителий – не более 5 единиц;
- почечный эпителий — нет;
- цилиндры — отсутствуют;
- соли – нет или незначительные следы.
Наличие ацетона может быть только в двух случаях, это сахарный диабет, и большая активность ребенка, когда начинает тратиться жировой слой.
Когда у ребенка появились кашель и насморк, то, конечно, лейкоциты будут завышены. Но бывает, повышение нормы обнаруживается случайно, при плановой сдаче анализов. Чтобы вовремя обнаружить патологию и сохранить здоровье ребенка, нельзя пренебрегать требованиями медицинского специалиста к частым анализам.
Патологии с высоким уровнем лейкоцитов
Повысить норму может большая активность ребенка, стрессовая ситуация, прием неправильной пищи. Именно поэтому забор необходимо проводить рано утром, когда ребенок только проснулся и спокоен.
Большое отклонение от нормальных показателей может свидетельствовать об инфекционном или воспалительном характере заболевания, это зависит от возбудителя. У грудничка могут быть повышены лейкоциты по следующим причинам:
- опрелости, они появляются при долгом ношении заполненного подгузника, редком подмывании;
- прорезывание зубов, при образовании места под зубик десна расходится, немного воспаляясь, от этого может наблюдаться температура.
В остальном у младенцев и детей постарше причины схожи:
- инфекции в системе мочевыведения — одна из самых распространенных;
- пиелонефрит, зачастую появляется как осложнение после затяжного ОРЗ;
- бактериальная инфекция провоцируется долгим сдерживанием, при позыве к акту мочеиспускания;
- гломерулонефрит – воспаление клубочков почек, может сопровождаться носовым кровотечением;
 патология почек инфекционно-аллергического характера;
патология почек инфекционно-аллергического характера; - активная аллергия;
- травмирование, воспаление почек;
- воспалительный процесс слизистой половых органов;
- вульвит у девочки;
- неправильный сбор мочи.
Врожденные дефекты системы мочеиспускания (сужение мочеточников) провоцирует плохой вывод мочи, ее застой. В результате может начаться обратный отток жидкости.
В частности, 500 лейкоцитов, или сплошь, в поле зрения, говорит о сильном воспалительном процессе. Но чаще всего, такой большой показатель случается при неправильном сборе анализа. Значение в 250 бывает при цистите, пиелонефрите, инфекциях мочевыводящих путей (ИМВП), гинекологических воспалениях у девочек, если еще есть оранжевые выделения — то это отложения солей. Количество от 50 до 100 говорит о начальной стадии инфекции.
Симптомы превышения лейкоцитов
Тревожным звонком для родителей могут стать визуальные признаки заболевания.
Нужно обратить внимание на цвет мочи, у младенца она прозрачная, со светло-желтым оттенком, характерный запах слабый или отсутствует.
Нарушением и поводом обратиться к медицинскому специалисту служат следующие проявления в моче:
- потемнение до пивного цвета свидетельствует о заболевании печени;
- беловатый окрас говорит о лейкоцитурии и воспалительном процессе;
- помутнение является признаком инфекции;
- также могут наблюдаться вкрапления крови, осадок, хлопья.
Основные симптомы, указывающие на недуг:
Частые позывы к мочеиспусканию- парурия;
- боли внизу живота;
- частые позывы к мочеиспусканию;
- короткий акт мочеиспускания с небольшой порцией мочи;
- повышение температуры;
- редко сопровождается расстройством ЖКТ.
Если уровень нормы завышен, но никаких симптомов нет, возможно, возбудитель инфекции бактерия, нужно тщательное обследование. Сделать УЗИ, компьютерную томографию, МРТ. Это поможет выявить увеличен ли мочевой пузырь, какова проходимость мочевыводящих путей, есть ли солевые и каменные отложения.
Проблемы с данными органами часто носят скрытый характер, бессимптомный. Это опасно при запущенной болезни, а чем тяжелее случай, тем интенсивнее и дольше придется лечить. К тому же, повышается риск рецидивов заболевания. У младенцев в первый год жизни нужно периодически сдавать мочу на проверку. Хорошее самочувствие и активность крохи не настораживает родителей, пока функции почек не будут снижены под действием болезни.
Методы анализа мочи и ее правильный сбор
Урину проверяют органолептически (цвет, запах, плотность), физико- и биохимически, а также проводят микроскопическое исследование мочевого осадка. Существует несколько способов анализа мочи:

общий (клинический) анализ мочи — самый распространенный, его назначают в обязательном порядке на первичном приеме;
по Нечипоренко — предоставляет более точные сведения, показывает скрытые воспаления в мочевой системе, здесь нужно сдавать среднюю порцию утренней мочи;
по Земницкому – помогает определить работоспособность почек. В течение суток, начиная с 6 утра, забор мочи происходит каждые 3 часа;
отделение общего белка – для проверки правильного функционирования почек;
проба Реберга – для выявления уровня креатина;
определение мочевой кислоты – для выявления мочекаменной болезни;
посев на флору – проводится обнаружение бактериологических инфекций.
Чтобы результаты анализа были корректными, необходимо правильно собирать мочу:
- забор нужно производить рано утром, до того, как ребенок покушал;
- перед этим его необходимо подмыть, чтобы в свежие анализы не попали ферменты старой мочи, или лейкоциты из выделений половых путей;
- приготовить стерильную баночку с плотной крышкой, они продаются в каждой аптеке, а в современных больницах есть автоматы по их выдаче. Если все-таки такой баночки под рукой нет, можно простерилизовать над паром обычную, подождать пока улетучится конденсат;
- собрать среднюю мочу. То есть, когда начался акт мочеиспускания, нужно выждать пару секунд, чтобы сошла первая урина, среднюю набрать, а когда акт заканчивается, баночку убрать, пуская остаточную мочу в унитаз.
 Мочеприемник для сбора мочи у грудничка
Мочеприемник для сбора мочи у грудничка У детей постарше собрать мочу проще, они уже могут сказать, когда хотят в туалет, а вот с грудничками сложнее. Сидеть и ждать, когда ребенку приспичит, занятие не из легких. Еще труднее поймать жидкость в баночку. Ну и конечно, тут и речи не идет о средней порции. Как же собрать мочу для анализа у месячного младенца?
Для забора у новорожденных придумали специальные мешочки, с клейкой лентой. Мешочек приклеивается вокруг полового органа, и все. Главное, не упустить момент, иначе годовалый ребенок может сдернуть мешочек, придется все начинать сначала. Можно одеть ребенку поверх подгузник, и проверять каждые полчаса. Нельзя одевать мочесборник на ночь. Ребенок справит туда нужду неоднократно, и жидкость будет непригодна для анализа. К тому же, это приведет к опрелостям у ребенка.
Не стоит добывать мочу из пеленки или памперса, это негодные жидкости. Также не нужно переливать ее из не стерильного горшка. Сбор должен быть свежий, доставлен на изучение не более, чем через 3 часа. При обнаружении повышенных норм лейкоцитов, врач назначает дополнительный анализ, чтобы исключить возможность ошибки.
Что делать, если показатель повышен. Лечение
Чтобы понизить количество лейкоцитов, нужно найти причину заболевания, и пролечить ее. При выявлении инфекции у ребенка, возникают проблемы с терапией. Антибиотик в таком раннем возрасте не желателен, несмотря на существование современных разрешенных препаратов для грудничков. Инъекции назначают редко, обычно это таблетированные лекарства. Чтобы дать его ребенку нужно раздавить средство, и смешать с водой, грудным молоком или смесью для кормления.
В таком возрасте могут прописать употребление травяных отваров при повышенном уровне лейкоцитов. Многие травы обладают антисептическими и противовоспалительными свойствами, только действие их медленнее, чем при применении антибиотиков. Это могут быть листья смородины, Ромашка, очень полезен Шиповник.
Потребление жидкости при заболеваниях ИМВП необходимо повысить, больше пить чистой воды, морс. Если ребенок взрослый, нужно стараться придерживаться диеты стола № 5. Также очень полезен клюквенный сок.
Если причины повышенного уровня лейкоцитов связаны с мочевыводящей системой, то у детей постарше лечение антибиотиками действует быстро и эффективно. Это обусловлено концентрацией препарата в моче. Например, при лечении печени или легких, часть средства идет по назначению, а остальная выводится через мочеполовую систему. А в случаях инфекций мочевыводящих путей, вся концентрация направлена на очаг болезни. Поэтому не надо удивляться, если врач пропишет маленькую дозировку.
Ни в коем случае нельзя прерывать назначенное лечение даже после того, как пройдут симптомы. Незначительное количество инфекции остается в организме, продолжая размножаться, и у их потомства будет иммунитет к использованному антибиотику. Курс лечения может быть от недели до 1 месяца, в зависимости от вида инфекции и ее тяжести. В серьезных случаях, когда лейкоциты в поле зрения сплошные, может потребоваться госпитализация и последующее лечение в больнице.
Профилактика
Чтобы не столкнуться с проблемами лейкоцитоза, нужно соблюдать профилактические меры. Особенно это важно, если уже случалось переболеть инфекцией мочевыводящих путей, чтобы не допустить у ребенка рецидива. Главное правило профилактики болезней мочевыводящей системы — это своевременная и тщательная гигиена.
Подмывать ребенка нужно каждый день, особенно у детей до 1 года. Мочеиспускание детей происходит по 5—6 раз в день, остатки мочи на органах становятся источником развития вредных бактерий. Особенно когда ребенок постоянно находится в памперсе. Подмывать девочек нужно от животика к попе, а у мальчиков приспускать вниз кожицу на половом члене.
Можно помочь лейкоцитам исполнять их прямую функцию, укрепляя иммунитет. Гулять с новорожденным нужно хотя бы по 15 минут, даже в зимнее время. Деткам до 1 года для прогулки отводят 30—40 минут. В летний период прогулки можно продлить. Такая приятная мера закаляет иммунные клетки, делает их сильнее.
В целях профилактики обязательно нужно сдавать мочу, не реже одного раза в годВ целях профилактики обязательно нужно сдавать мочу, не реже одного раза в год. Чем младше ребенок, тем чаще нужно проводить мониторинг. У новорожденных это надо делать хотя бы раз в два—три месяца. Сбор необходимо осуществлять, строго следуя правильной схеме, иначе результаты могут испугать, и придется тратить силы и время на пересдачу анализа.
Лейкоциты в моче у ребёнка: повышенные значение и норма
Лейкоциты крови в организме детей защищают их от инфекций. Их содержание в крови ребёнка зависит от его возраста и физического состояния. Например, вечером количество лейкоцитов, циркулирующих в крови здорового ребёнка больше, чем было утром. Это зависит от физических упражнений, приёма еды, стрессовых ситуаций, которым он мог подвергаться.
Поэтому анализ крови и анализ мочи для определения количества лейкоцитов делают утром с 8 до 10 часов. Утром, после сна, до завтрака первую мочу ребёнка собирают и сдают для анализа не позднее трёх часов.
Содержание в моче здорового ребёнка
Норма лейкоцитов в моче у ребёнка зависит от возраста, пола и физического состояния малыша. Их содержание определяют в осадке, который получают, центрифугируя мочу. Исследование осадка проводят с использованием микроскопа, подсчитывая их число.
Для подсчёта лейкоцитов можно использовать аппараты, которые анализируют число клеток в 1 мкл (микролитр — это 0,001 мл). При использовании аппарата их нормальное содержание у здорового ребёнка не должно превышать 10 клеток в 1 мкл.
Первые дни у новорожденного функциональная активность почек ещё понижена, поэтому у него в моче наблюдается повышенное содержание лейкоцитов. Лейкоциты в моче у грудничка должны быть в незначительном количестве (8-9) в отсутствие какого-либо воспаления. У мальчиков их обычно немного (5-6), меньше чем у девочек.
Норма лейкоцитов в моче у детей немного больше, чем у взрослых людей. Нормой у ребёнка считается присутствие от одной до восьми клеток. У большинства здоровых деток их количество равно 1-2.
Во время первого года жизни родители несколько раз сдают мочу грудничка на анализ. Если содержание лейкоцитов или белка в ней повышено, то потребуется повторить анализ.

Важно правильно подготовить ребёнка и посуду, в которую собирают мочу для анализа. Пренебрежение этими правилами приводит к тому, что результат анализа может быть неверным.
Объём суточной мочи у грудничка может быть 500-700 мл, с возрастом её объём увеличивается. Профилактический осмотр грудничков проводится обязательно в 6 месяцев и 1 год.
Иногда лейкоциты в моче здорового ребёнка могут появиться во время прорезывания зубов. В этот период происходит образование в десне лунки (места) для растущего зуба ребёнка, ферменты десны разрушают ткани десны, в результате чего наблюдается её воспаление.
Всегда при воспалении происходит активация лейкоцитов, поэтому их незначительное физиологическое повышение в крови в это время отражается и на их содержании в моче. У малыша во время прорезывания зубов может незначительно повышаться температура, как нормальная физиологическая реакция.
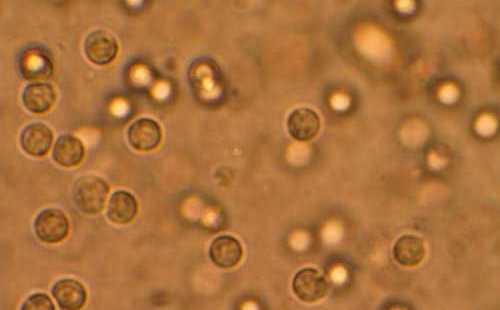
Повышенное содержание лейкоцитов
Что означают лейкоциты в моче у ребёнка? Если анализ показал, что у малыша повышенное содержание лейкоцитов при правильной подготовке к сдаче анализа, то это может говорить о патологии. Педиатр обычно назначает повтор анализа, и если опять будет обнаружено повышенное количество лейкоцитов (лейкоцитурия), то малышу будет назначено дополнительное тщательное обследование.
Даже если ребёнок хорошо себя чувствует, спокоен, активен, выглядит здоровым, хорошо ест и набирает вес, педиатр даст направление на анализ мочи и анализ крови. Опасность может быть скрытой до той поры, пока постоянная инфекция не понизит функцию почек малыша.
Поэтому очень важно регулярно контролировать состав мочи грудничков, чтобы вовремя диагностировать патологию и начать, если потребуется, лечение.
У грудничков иногда врождённые дефекты мочевыделительной системы являются причиной воспаления. Расширение или, наоборот, сужение мочеточников, является причиной застоя мочи и возрастания почечного давления.
Бактерии, обитающие в кишечнике, половых или других органах ребёнка, с кровью попадают в эти застойные участки, внедряются в слизистую и вызывают воспаление. Если воспаление длится долго, это может привести к поражению клеток почки и замены их клетками соединительной ткани. Функция почки может быть нарушена, что скажется на состоянии здоровья малыша.
Довольно часто такие дефекты почки или мочевыводящих путей способствуют рефлюксу, т.е. обратному току мочи. Такие препятствия обычно устраняются хирургическим путём, чтобы восстановить её нормальное выведение.
Если воспаление протекает незаметно, когда наблюдаются повышенные лейкоциты в моче у ребёнка, нужно провести не только анализ крови и мочи, но и хорошо обследовать ребёнка. Необходимо дополнительно сделать УЗИ. Этот метод позволит выявить такие нарушения, как лишнюю почку, поликистоз, сужение или расширение протоков, наличие солей и камней. Иногда ребёнку требуется рентгенологическое исследование или цистоскопия, томография компьютерная (КТ) или магнитно-резонансная (МРТ).
Патологии с высоким уровнем лейкоцитов
Если у ребёнка повышены лейкоциты в моче, то это свидетельствует о воспалении в почках, мочевом пузыре, мочеточниках или половых органах. Наибольшее количество лейкоцитов (одноядерных), наблюдается при воспалении почек, пиелонефрите.
При патологии почек, гломерулонефрите содержание лейкоцитов также может быть высоким, но это наблюдается реже, чем при пиелонефрите. Гломерулонефрит имеет инфекционно-аллергический характер патологии почек. Для него характерно наличие в моче большого содержания лейкоцитов-эозинофилов, содержание которых обычно увеличивается в крови или моче при аллергиях.
При появлении их повышенного содержания у малыша основными причинами являются следующие патологии.
- Пиелонефрит. Инфекционное поражение почки очень часто начинается у детей с воспаления мочевого пузыря, затем распространяется, достигая почки. У детей с ослабленным иммунитетом это заболевание возникает чаще, и при неправильном лечении может перейти в хроническое заболевание.
- Цистит. Воспаление мочевого пузыря вследствие попадания бактерий. У девочек цистит бывает чаще из-за анатомических особенностей. Застой мочи тоже способствует воспалению.
- Воспаление слизистых оболочек половых органов. Почечная микрофлора внедряется в слизистую, поэтому лейкоциты повышают свою активность для уничтожения инфекции и вместе со слизью попадают в мочу. Также плохая гигиена половых органов приводит к воспалению и опрелостям.
- Камни в почке и мочеточниках. Даже у малышей могут откладываться соли и формироваться мочевые камни в почке и мочеточниках. Это вызывает воспаление, часто присоединяется инфекция, поэтому, лейкоциты повышаются.
- Инфекции мочеточников. Застойные явления приводят к присоединению инфекции и лейкоцитурии.
- Аллергии. Для них также характерно увеличение факторов воспаления и повышение клеток, особенно эозинофилов.
При содержании в моче до 15-20 лейкоцитов говорят о лейкоцитурии. Если их количество очень повышено, тогда используют термин «пиурия». Его употребляют, когда в ней содержание лейкоцитов и гноя очень высокое, она меняет цвет и консистенцию (мутная, осадок).
У здорового ребёнка моча светло-жёлтого цвета, прозрачная и без запаха. Появление осадка, хлопьев, помутнение, изменение цвета и запаха свидетельствует о патологии.
Симптомами, появляющимися при пиелонефрите, гломерулонефрите и других патологиях почек и мочевыводящих путей, являются:
- нарушение мочеиспускания (болезненные, прерывистые);
- боль при мочеиспускании или в животе;
- учащённость мочеиспускания;
- изменение цвета и запаха мочи (мутная, белая, розовая);
- повышение температуры;
- озноб;
- тошнота или рвота (вследствие интоксикации).
Педиатр назначит необходимые для лечения ребёнка лекарства, специальные чаи, диету, витамины и режим дня. В процессе лечения крайне важно сдавать анализ мочи, чтобы контролировать ход лечения и не допустить переход заболевания в хроническую форму.
Иногда врач назначает дополнительный метод бактериологического анализа мочи, чтобы выявить патогенную микрофлору. Это особенно важно делать, чтобы определить чувствительность патогенной микрофлоры к антибиотикам для скорейшего успешного лечения малыша.
Редко анализ может быть ошибочным, «ложноположительным». Это наблюдается, если ребёнок накануне вечером употреблял избыточное количество белков с продуктами питания или витамина С, аскорбиновой кислоты. Поэтому анализ будет с отрицательным результатом на наличие лейкоцитов, хотя их содержание превышает норму.

Лимфоциты в моче детей
Наличие лимфоцитов свидетельствует о воспалительном процессе. Каковы же причины высоких лимфоцитов в моче ребёнка? Повышенное содержание лимфоцитов в моче (лимфоцитурия) у малыша является результатом:
- наличия песка или камней;
- вирусного заражения;
- рака мочевого пузыря;
- трансплантации почки;
- хирургической операции;
- инфекции мочевыводящих путей;
- лейкемии.
Во время развития опухоли лимфоциты, являющиеся «клетками-убийцами», т.е. лимфоцитами-киллерами, идентифицируют и уничтожают клетки опухолей. Они уничтожают чужеродную (белковую) информацию, которую вносят в организм малыша бактерии, вирусы и паразиты.
При лейкемии может наблюдаться появление лимфоцитов в моче, когда поражён красный костный мозг, являющийся органом кроветворения. Повышенное количество злокачественных клеток крови (лимфобластов) способствует этому.
Иногда содержание лимфоцитов очень велико, моча становится мутной и белой (хилурия). Это может наблюдаться при туберкулёзе почек и заражении паразитами, однако, это бывает довольно редко. Хилурию может вызвать также травматическое повреждение почки, мочевого пузыря или мочеточников. Чтобы идентифицировать вид лимфоцитов, необходим специальный лабораторный анализ.
У здоровых детей в моче лейкоцитов и лимфоцитов не должно быть, либо присутствует их незначительное число. При некоторых патологиях количество лейкоцитов повышается.
Наиболее высокий уровень содержания лейкоцитов в моче у ребенка (лейкоцитурия) наблюдается при заболеваниях почек и мочевыводящих путей. Поэтому регулярный контроль состава мочи позволит вовремя диагностировать патологию и начать лечение, чтобы заболевание не стало хроническим.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе