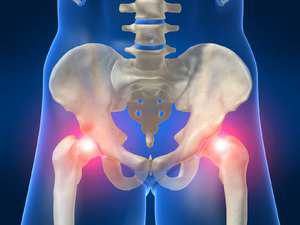
Тазобедренный сустав рентген
Рентген тазобедренного сустава
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей...
Читать далее »
Рентгенография области тазобедренного сустава – это вид лучевой диагностики, который заключается в получении негативного изображения пораженного сустава на специальную светочувствительную пленку. Благодаря самым современным рентгеновским аппаратам есть возможность добиться максимально четкого изображения, как на мониторе, так и цифровом носителе.
Невидимое глазу коротковолновое излучение возникает при взаимодействии заряженных частиц (фотонов) с атомами вещества. Лучи получили широкую популярность в технике и медицине.
Рентгенографическое исследование – это наиболее массовый и эффективный метод медицинского исследования, который основан на физических свойствах рентгеновских лучей.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
В чем особенность строения тазобедренного сустава?
Любой сустав человека, а тазобедренный в том числе, устроен в соответствии с его функциями. Тазобедренный – самый крупный многоосный сустав.
Он состоит из вертлужной впадины, головки бедренной кости, прочной суставной сумки, в которую вплетено много связок. Снаружи этот элемент скелета прикрыт мышечной тканью.
Внутренняя поверхность являет собой синовиальную оболочку, которая необходима для продуцирования суставной (синовиальной) жидкости.
Такое вещество выполняет функцию смазки. По краям вертлужной впадины есть гиалиновый хрящ, увеличивающий площадь суставной поверхности и ее глубину.
Полнота движений тазобедренного сустава, если сравнивать с плечевым, достаточно невелика. Это объясняется глубинным расположением вертлужной впадины и наличием связочного аппарата.
Этот сустав постоянно подвержен существенным нагрузкам, поэтому главное его качество – прочность (это абсолютная норма у взрослых и детей). Впадина тазовой кости охватывает почти всю бедренную головку, что и становится причиной ограничения движений. Так, возможны типы активности:
- отведение;
- приведение;
- сгибание;
- разгибание;
- вращение.
Рентген тазобедренного сустава всегда назначается врачом при наличии подозрения на разные болезни или повреждения тазовых костей. Рентгенография поможет понять степень поражения сустава. Этот вид исследования организма и его результат – снимок, позволяют диагностировать проблему и поставить точный диагноз, если имеют место:
- разные виды хондродисплазии тазобедренного сустава;
- врожденная вальгусная аномалия шейки кости бедра (болезнь часто протекает без симптомов очень долгое время и выявить ее можно только при помощи рентгена);
- врожденного вывиха бедра (также дисплазии тазобедренного сустава);
- внутрисуставных переломов, травм;
- различных дегенеративных заболеваний таза (ревматоидный артрит, коксартроз, болезнь Пертеса, болезнь Бехтерева);
- злокачественных новообразований (хондросаркома);
- доброкачественных новообразований (хондробластома, хондрома).
Проводят процедуру лаборант и врач-рентгенолог в специализированном отделении поликлиники или иного медицинского учреждения.
Такое своеобразное производство характеризуется сложной технологией, применением аналоговых и цифровых аппаратов, негатоскопов, проекторов.
Как проводят рентгенографию тазобедренного сустава?
Рентген тазобедренного сустава процедура безопасная, безболезненная. Чтобы получить снимок, рентгеновский аппарат посылает на тазовую область пучок лучей, которые проходят через тазобедренный сустав. Во время этого излучение рассеивается и приостанавливается, причем степень такого рассеивания полностью зависит от плотности исследуемой ткани.
В результате на пленке формируется изображение тех тканей и органов, через которые прошло излучение (его еще называют тень). Кость, обладающая максимальной плотностью, видна на фото достаточно четко.
По плоскому рентгеновскому снимку, размещенному на светящемся экране, доктор-рентгенолог способен судить о внутренней структуре сустава.
Для проведения диагностики пациенту предложат снять с себя одежду и расположиться на специальном столе в рентгенологическом аппарате. При проведении исследования тазобедренного сустава снимок делают как минимум в двух проекциях:
- проекция передней и задней части таза (спереди с разведенными по сторонам ногами);
- проекция боковой части таза (сбоку с вытянутыми конечностями).
Кроме этого, норма, когда делают фото обеих тазобедренных суставов. Это нужно для получения ясной картины и постановки верного диагноза. Для избегания неинформативного и некачественного фото во время процедуры пациент должен четко следовать предписаниям доктора и не шевелиться.
Длительность просвечивания сустава манипулятором рентгеновского аппарата занимает не больше 10 минут. Предварительно готовиться к исследованию нет необходимости, но когда делают рентген тазобедренных суставов, то нужно дома очистить прямую кишку, что поможет повысить точность снимка.
Окончательная обработка рентгенограммы предусматривает использование архивных данных (если они есть) и статистических методов обработки информации. Доктор опишет снимок сустава и отдаст результат больному.
Следует указать, что доза облучения, которую пациент получает, когда проводится рентгенография, не превысит 1,5 милизиверт. По этой причине такого рода воздействию разрешено подвергаться не чаще, чем раз в полгода.
Запрещено проведение рентгена женщинам в период беременности, а также некоторым категориям пациентов, кто страдает проблемами сердца, почек, щитовидной железы.
Чтобы обезопасить себя от облучения, во время процедуры полезно будет использовать мешочки с песком или пластины из свинца, способные не допустить облучения грудной клетки и органов брюшной полости.
Особенности чтения рентгеновских фото
Рентгенография, как и любой иной метод диагностирования патологий суставов, может иметь свои погрешности. Происходит это ввиду того, что электронно-лучевая трубка, посылает рентгеновские лучи расходящимся потоком. Когда предмет исследования располагается на краю поля снимка, а не посередине, изображение немного удлиняется. К примеру, если это сфера, то вместо круга на фото выйдет овал.
Причем видоизменяются не только очертания частей исследуемых суставов, но и размеры. Таким образом, из двух равных по размерам уплотнений в органах меньшим будет казаться расположенное дальше от излучающего источника. Названные особенности изображения способны стать причиной неадекватной интерпретации результата процедуры и постановки некорректного диагноза.
Еще следует акцентировать внимание, что чем больше размер патологического новообразования, тем темнее и интенсивнее на фото будет его тень (при условии одинаковой плотности мягких тканей и внутренних жидкостей).
«Читают» рентгенограмму по принципу расшифровки позитивных изображений:
- темные участки на рентгенограммах называют просветлениями;
- светлые – затемнениями.
Для корректной оценки положения, формы и размера очага воспалительного процесса, повреждений, обычно практикуется съемка нужной части тела сразу в нескольких проекциях.
Рентгенография у детей
Перед тем, как делать рентген тазобедренного сустава у детей, следует знать, что далеко не всегда он необходим, но в некоторых случаях без процедуры просто нельзя обойтись. Так, рентгенография противопоказана детям до 3 месяцев и требует замены на УЗИ тазобедренных суставов.
Только спустя этот возраст у маленького пациента происходит наполнение хрящей кальцием и превращение их в кости (это норма для здорового ребенка). Когда появляется костная ткань, то ультразвук не способен через нее проходить и единственным верным методом диагностики станет рентген.
Рентгенография, проведенная у детей слишком часто, может в дальнейшем дать осложнения на состояние здоровья. Поэтому для таких пациентов показано нормированное применение метода.
Для избегания лишнего вреда от излучения, следует применять специальные пластины, которыми прикрывают половые органы у детей. Однако не всегда это может получиться, ведь в случае с тазобедренным суставом, такая защита станет препятствием к получению полной картины патологии у детей.
Ссылка на источник: http://sustav.info/analizy/rentgenografiya/rentgen-tazobedrennogo-sustava.html
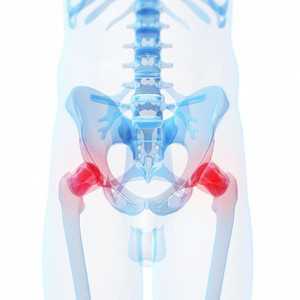
Рентген тазобедренных суставов
Содержание:Ссылка на источник: http://moyaspina.ru/diagnostika/rentgen-tazobedrennyh-sustavov
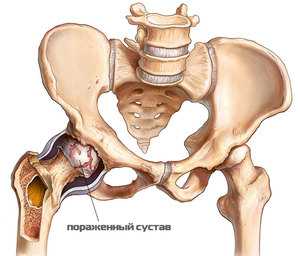
Коксартроз тазобедренного сустава: симптомы и лечение
В медицинских справочниках коксартроз тазобедренного сустава описывается как дегенеративно-дистрофическое нарушение целостности суставных структур вследствие их травм и заболеваний. Хрящевая ткань с годами постепенно утрачивает амортизационную функцию. Она уже не может полноценно обеспечивать нужного трения между костями, которые образуют бедренный сустав.
- Причины коксартроза тазобедренного сустава
- Симптомы заболевания и степени коксартроза тазобедренного сустава
- Диагностика заболевания
- Лечение коксартроза тазобедренного сустава
- Консервативные методы лечения
- Хирургическое лечение
В результате этого поверхностный слой кости покрывается остеофитами, сковывающими подвижность и ускоряющими разрушение сустава. Возможно двустороннее поражение тазобедренного сустава прогрессирующего характера.
По статистике чаще всего подвержены люди преклонного возраста, но случаются и беспричинные эпизоды выявления болезни и у молодых. Своевременное диагностирование ранней стадии коксартроза тазобедренного сустава позволяет ограничиться консервативными методами лечения. При запущенном коксартрозе трудно избежать хирургического вмешательства из-за того, что это единственная возможность вернуть суставу свою функцию. Из всех известных типов артрозов тазобедренный коксартроз встречается чаще остальных. Повышенная нагрузка на тазобедренный сустав в совокупности с врождённой патологической дисплазией сустава, обуславливает широкое распространение этого недуга.
Причины коксартроза тазобедренного сустава
Факторы, провоцирующие коксартроз весьма разнообразны, но чаще они взаимодействуют в комплексе, тем самым осложняя патологический процесс. Можно выделить самые распространённые причины коксартроза:
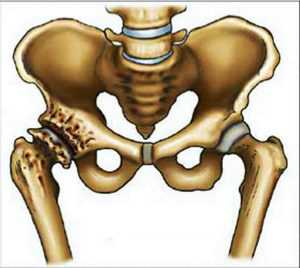 Повышенная физическая нагрузка. Как правило, дегенеративное разрушение сустава зарождается под влиянием чрезмерных нерациональных нагрузок, особенно если присутствуют располагающие для возникновения болезни факторы.
Повышенная физическая нагрузка. Как правило, дегенеративное разрушение сустава зарождается под влиянием чрезмерных нерациональных нагрузок, особенно если присутствуют располагающие для возникновения болезни факторы.- Различного рода травмы. Эта причина подразумевает не только типичные травмы в результате падения или ушиба, из-за которых нарушается целостность сустава, а ещё микротравмы хронической формы. Если у больного имеются хронические микротравмы, то хрящ будет растрескиваться и истончаться, что в дальнейшем приведёт к надрыву капсулы сустава.
- Наследственность. Зачастую генетическая предрасположенность не означает прямое унаследование болезни, а включает лишь передачу особенностей строения хрящевой ткани. Унаследованные аномалии костно-суставной ткани вместе с другими отрицательными составляющими влияют на развитие коксартроза не в меньшей мере, чем остальные причины.
- Лишний вес. Избыточная масса тела даёт дополнительную нагрузку на суставы, что значительно повышает риск появления коксартроза.
- Болезни. Например, артроз является осложнением вовремя не вылеченного артрита. Если долго не заниматься устранением артрита, то хрящевая ткань утрачивает свои свойства и возникает нарушение кровоснабжения.
Симптомы заболевания и степени коксартроза тазобедренного сустава
На разных этапах развития коксартроза нельзя выделить существенные различия симптоматической картины. По определённым симптомам можно понять, когда нужно принимать экстренные меры по возвращении здоровья своему суставу. Часто случается, что больной обращается за помощью к травматологу или ортопеду на последних стадиях патологии когда возможность обратить процесс близка к нулю. Поэтому важно знать симптомы общего характера при коксартрозе:
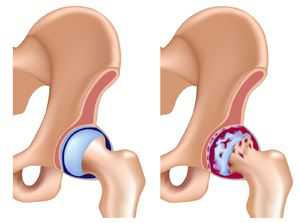 Ярко выраженный болевой синдром в районе повреждённого сустава. На ранней стадии поражённый сустав даёт о себе знать при движениях. Симптом должен вызвать тревогу, когда боль становится постоянной.
Ярко выраженный болевой синдром в районе повреждённого сустава. На ранней стадии поражённый сустав даёт о себе знать при движениях. Симптом должен вызвать тревогу, когда боль становится постоянной.- Ограниченность в движении. Скованность в нижней конечности нередко появляется на первой стадии после сна или физического труда.
- Диспропорция длины ног. Такой симптом явный признак тяжёлой формы болезни, при которой деформируются кости таза.
- Хруст в области суставов. Этот симптом свидетельствует о патологических процессах.
- Атрофия мышечных волокон. В первое время мышцы становятся слабыми и плохо сокращаются. Поздние стадии коксартроза почти всегда протекают на фоне атрофированных мышц. Является одним из самых тяжёлых симптомов болезни.
- Нарушение походки. Когда больной начинает хромать — такой симптом говорит о деформации в костных структурах.
Существует три степени коксартроза тазобедренного сустава:
 Коксартроз первой степени. Больные жалуются на эпизодическую боль, провоцируемую физической нагрузкой. Длительная ходьба или бег усиливает болевой синдром, который, как правило, исчезает после отдыха. Локализация боли отмечается в суставной области, иногда — в районе колена или бедра. У пациентов не наблюдается нарушения походки и движений, потому что мышцы находятся ещё в достаточном тонусе и не подвергнуты разрушительному действию атрофии. Рентген при первой степени коксартроза диагностирует небольшие уменьшения в размерах суставной щели. На рентгеновском снимке травматолог может увидеть неравномерное костное разрастание по периметру внутреннего или внешнего края вертлужной впадины. При этом целостность головки и шейки кости бедра сохранена.
Коксартроз первой степени. Больные жалуются на эпизодическую боль, провоцируемую физической нагрузкой. Длительная ходьба или бег усиливает болевой синдром, который, как правило, исчезает после отдыха. Локализация боли отмечается в суставной области, иногда — в районе колена или бедра. У пациентов не наблюдается нарушения походки и движений, потому что мышцы находятся ещё в достаточном тонусе и не подвергнуты разрушительному действию атрофии. Рентген при первой степени коксартроза диагностирует небольшие уменьшения в размерах суставной щели. На рентгеновском снимке травматолог может увидеть неравномерное костное разрастание по периметру внутреннего или внешнего края вертлужной впадины. При этом целостность головки и шейки кости бедра сохранена.- Коксартроз второй степени. Интенсивность болей нарастает даже в спокойном состоянии, усиливается выраженность других симптомов. После физической активности может возникнуть небольшая хромота, сопровождающаяся болью в паховой области. Резко снижается объем движений в тазобедренном суставе. Из-за скованности и боли бедро с трудом отводится в сторону, ограничивается его внутренняя ротация. На снимке отчётливо выражен неравномерный характер сужения суставной щели. Деформированная и значительно увеличенная в габаритах головка бедренной кости поднята вверх, а её границы уже не такие ровные, как прежде. При второй степени коксартроза вертлужная впадина разрастается костными образованиями по всем краям, их можно наблюдать вне зоны хрящевой губы.
- Коксартроз третьей степени. Непрекращающаяся боль не даёт покоя больным в дневное и ночное время суток. Объем суставных движений при коксартрозе третьей степени снижается до критического минимума. При ходьбе возникают неудобства и трудности с перемещением ног, приходится пользоваться тростью или костылями. Начинается обширная атрофия мышц нижних конечностей: бёдер, ягодиц, голени. Отводящие мышцы бедра, отвечающие за правильное расположение таза во фронтальной плоскости, ослабевают, что может стать косвенной причиной уменьшение длины больной конечности. Человеку приходится наклоняться в сторону больного сустава, чтобы хоть как-то устранить дисбаланс в длине ног. Центр тяжести из-за этого вынужден сместиться, при этом одновременно усиливается нагрузка на поражённый сустав. По сравнению с коксартрозом первой и второй степени, на рентгенограмме суставная щель совсем узкая, бедренная головка ещё крупней, а костных разрастаний всё больше.
Диагностика заболевания
Основные методы диагностики коксартроза тазобедренного сустава:
- Рентгенография. Выявляет наличие костных разрастаний, уменьшение промежутка между суставами. Позволяет обнаружить уплотнения под хрящом в костной ткани и хрящевое окостенение.
- Магниторезонансная томография. Имеет цель выявлять патологию костных структур.
- Компьютерная томография. Даёт возможность детально изучить изменения в мягких тканях.
Лечение коксартроза тазобедренного сустава
Консервативные методы лечения
 Лечебный курс назначается врачом в соответствии с текущей стадией заболевания. Для лечения коксартроза тазобедренного сустава первой и второй степени применяют консервативную терапию.
Лечебный курс назначается врачом в соответствии с текущей стадией заболевания. Для лечения коксартроза тазобедренного сустава первой и второй степени применяют консервативную терапию.
Для облегчения болевых синдромов при лечении коксартроза назначают противовоспалительные нестероидные препараты, такие как диклофенак или кеторол. Они обеспечивают частичное снятие отёчности и эффективны в купировании болезненных ощущений. В свою очередь, стоит отметить, что продолжительный приём этой группы лекарств для лечения коксартроза тазобедренного сустава повлечёт за собой нежелательные побочные эффекты. Одним из них является неспособность организма возвращать прежнюю регенеративную функцию хрящевой ткани.
Если есть острая необходимость принимать противовоспалительные препараты в течение долгого периода, то стоит обратить внимание на мовалис. Несмотря на внушительный список побочных эффектов, тем не менее он зарекомендовал себя как наиболее щадящий препарат из этой группы таблеток.
Хорошее кровообращение и, соответственно, восстановление хряща обеспечивается сосудорасширяющими препаратами (трентал, цинорезин). Главная роль этих медикаментов в комплексном лечении коксартроза — это расслабление гладкой мускулатуры мелких сосудов, увеличения их пропускной способности для хорошей микроциркуляции крови. Снимая мышечные спазмы, сосудорасширяющие препараты помогают бороться, в том числе, и с изнуряющими ночными болями.
Миорелаксанты (мирдокал, сирдалут) будут незаменимыми помощниками в устранении спазмов бедренных мышц и мышц голени, параллельно обеспечивая улучшение кровоснабжения, в результате чего стихает суставная боль. При коксартрозе курсовой или разовый приём препаратов этой группы должен производиться строго по назначению лечащего врача. Воздействуя на центральную нервную систему человека, миорелаксанты провоцируют головокружения и изменение сознания, поэтому использовать их в лечении нужно с особой осторожностью.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Наиболее эффективными и полезными препаратами в лечении коксартроза тазобедренного сустава выступают хондопротекторы (глюказамин, терафлекс). Они заметно снижают скорость разрушающих сустав процессов, активно стимулируя внутриклеточную регенерацию так необходимую для хрящевой ткани. Применение хондропротекторов на регулярной основе позволяет остановить болезнь и не дать ей перейти в более сложную форму. Эти препараты противопоказаны беременным и кормящим женщинам.
Внутримышечные инъекции с гормональными препаратами (гидрокортизон, кенагол) хорошо зарекомендовали себя при лечении коксартроза, в сочетании с воспалительными процессами других заболеваний сухожилий и мышц. Максимальная польза от такого вида лечения возможна лишь при отсутствии воспаления в области сухожилия бедренной кости. Курс гормональной терапии проводят раз в две недели по три укола в сутки.
Кожный покров плюс мышечная и жировая прослойка создают барьер на пути проникновения лечебных компонентов гелей и мазей внутрь повреждённого сустава. Такие местные терапевтические средства, наряду с компрессами, не приносят должного результата в лечении коксартроза. Однако стоит отдать должное разогревающему эффекту некоторых мазей. Благодаря интенсивному растиранию болезненных зон активируется местное кровообращение и снимается мышечный спазм.
Физиотерапия (УВЧ, магнитотерапия, лазеротерапия, электрофорез, криотерапия, индуктротермия) не является основным способом лечения, а скорее носит вспомогательный характер. Обладая аналогичными, что и у местной терапии, лечебными свойствами, физиопроцедуры назначают на ранних стадиях коксартроза.
 Массаж абсолютно безопасен и приветствуется на всех стадиях заболевания. Он также призван улучшать кровообращение, убирать отёки и спазмы мышц. На первой стадии коксартроза больного направляют в массажный кабинет только после восстанавливающего хрящевую ткань медикаментозного курса. Перед первыми сеансами необходимо снизить нагрузку на больной сустав, меньше двигаться и больше отдыхать. После хирургического вмешательства, как только снимут швы, массаж незаменим для скорейшей реабилитации и восстановления.
Массаж абсолютно безопасен и приветствуется на всех стадиях заболевания. Он также призван улучшать кровообращение, убирать отёки и спазмы мышц. На первой стадии коксартроза больного направляют в массажный кабинет только после восстанавливающего хрящевую ткань медикаментозного курса. Перед первыми сеансами необходимо снизить нагрузку на больной сустав, меньше двигаться и больше отдыхать. После хирургического вмешательства, как только снимут швы, массаж незаменим для скорейшей реабилитации и восстановления.
Особое внимание в лечении коксартроза тазобедренного сустава травматологи уделяют гимнастике. Положительный терапевтический эффект упражнений лечебной гимнастки основывается на укреплении околосуставных мышц. Главное, чтобы занятие проходили под контролем хорошего специалиста, так как есть некоторые упражнения, которые при неправильной технике выполнения могут причинить вред больному. Специфика упражнений для тренировки тазобедренного сустава позволяет одновременно прорабатывать ягодичные и бедренные мышцы, что, в свою очередь, ведёт к правильной фиксации хряща. Комплекс упражнений на растяжку помогает своеобразному растяжению суставной капсулы, благодаря этому выравнивается длина ног.
Хирургическое лечение
 Оперативное вмешательство является единственным методом лечения коксартроза на последних стадиях болезни. Перед операцией пациент проходит ряд подготовительных процедур: осмотр терапевта, сдача анализов. Хирург рассматривает вариант замены разрушенного сустава современным эндопротезом. При необходимости замены головки бедра и двужильной впадины пациенту внедряют двухполюсный эндопротез, если нужно заменить только головку бедра, то обходятся однополюсным. Оперируемый всё это время находится под местной анестезией и ничего не чувствует.
Оперативное вмешательство является единственным методом лечения коксартроза на последних стадиях болезни. Перед операцией пациент проходит ряд подготовительных процедур: осмотр терапевта, сдача анализов. Хирург рассматривает вариант замены разрушенного сустава современным эндопротезом. При необходимости замены головки бедра и двужильной впадины пациенту внедряют двухполюсный эндопротез, если нужно заменить только головку бедра, то обходятся однополюсным. Оперируемый всё это время находится под местной анестезией и ничего не чувствует.
Швы снимаются примерно через две недели, а до этого пациенту назначают антибиотики, чтобы исключить гнойно-воспалительные реакции.
Процент успешных операций на сегодняшний день достаточно велик и у более чем 90% людей происходит полное восстановление повреждённой конечности. По истечении двадцатилетнего срока службы протеза, его заменяют посредством новой операции.
Внимание, только СЕГОДНЯ!Ссылка на источник: http://artrit.guru/metody-lecheniya/koksartroz-tazobedrennogo-sustava-simptomy-i-lechenie.html
Киста в коленном суставе
Сустав колена представляет собой сложную анатомическую структуру, в которой могут возникать кисты – опухолевидные образования доброкачественной природы округлой или овальной формы. Киста коленного сустава, в зависимости от вида, бывает односторонней и двухсторонней, однокамерной и многокамерной, размером от 2 до 10 см.
Виды кист колена
В зависимости от локализации и причины появления в коленном суставе могут образовываться разные виды кист.
Киста Бейкера носит имя автора. Была подробно описана английским хирургом Уильямом Бейкером (или Беккером) во второй половине 19 века. Представляет собой однокамерное эластичное плотное образование диаметром от 2 до 10 см, заполненное прозрачной жидкостью. Локализуется в подколенной ямке сзади.
Киста Бехтерева сустава колена является одной из редких разновидностей кисты Бейкера.
Киста мениска. В коленном суставе находятся два мениска – (медиальный) внутренний и наружный (латеральный). Это хрящевые прокладки серповидной формы, служащие своеобразным амортизатором сустава. В одном из хрящей иногда образуется капсула со слизистой жидкостью, она и является кистой мениска.
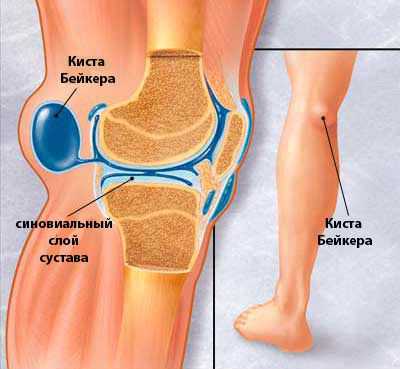 Так выглядит киста Бейкера изнутри и снаружиСсылка на источник: http://moyaspina.ru/bolezni/kista-kolennom-sustave
Так выглядит киста Бейкера изнутри и снаружиСсылка на источник: http://moyaspina.ru/bolezni/kista-kolennom-sustave
Киста Бейкера коленного сустава: этиопатогенез, лечения и диагностика
Киста Бейкера — это грыжевое выпячивание в области колена, при которой наблюдается скопление синовиальной жидкости в заднем завороте сумки коленного сустава. В медицинской литературе часто встречается иное название данной патологии — подколенная киста Беккера или бурсит подколенной ямки. Названа она в честь английского врача Уильяма Бейкера, который в XIX веке впервые описал данное заболевание.
- Этиология и патогенез бурсита подколенной ямки
- Клинические проявления бурсита коленного сустава
- Возможные осложнения при бурсите коленного сустава
- Диагностика бурсита подколенной ямки
- Лечение бурсита подколенной ямки
У больных с различной патологией коленного сустава приблизительно в 25–55% случаях диагностируется синовиальная киста. В последние годы наблюдается тенденция к возрастанию диагностирования патологии коленного сустава, что обуславливает актуальность данного заболевания и является одним из нерешенных проблем ортопедии.
 Поперечный размер кисты коленного сустава могут варьироваться от нескольких миллиметров до нескольких сантиметров и в среднем составляет 3–4 см. Содержание синовиальной жидкости в кисте варьирует от размеров самой кисты и может достигать до 50–60 мл, в среднем 10 мл. Иногда киста может достигать гигантских размеров и быть многокамерной, тем самым симулируя опухоль коленного сустава. Форма образования коленного сустава также может отличаться. Различают: серповидную, овальную, подковообразную, гроздевидную форму кисты Бейкера.
Поперечный размер кисты коленного сустава могут варьироваться от нескольких миллиметров до нескольких сантиметров и в среднем составляет 3–4 см. Содержание синовиальной жидкости в кисте варьирует от размеров самой кисты и может достигать до 50–60 мл, в среднем 10 мл. Иногда киста может достигать гигантских размеров и быть многокамерной, тем самым симулируя опухоль коленного сустава. Форма образования коленного сустава также может отличаться. Различают: серповидную, овальную, подковообразную, гроздевидную форму кисты Бейкера.
В некоторых случаях бурсит подколенной ямки может сдавливать подколенную вену и симулировать тромбоз вен голени, что может привести к их расслоению и разрыву. Киста Беккера коленного сустава встречается как у лиц пожилого возраста (старше 60 лет), так и у лиц трудоспособного возраста (35–59 лет). Однако, в клинической практике достаточно часто встречаются бурситы у детей в возрасте от 4 до 7 лет.
Этиология и патогенез бурсита подколенной ямки
Развитию бурсита подколенной ямки предшествуют травматические поражения колена или же воспалительные заболевания коленного сустава. Таким образом, к возникновению кисты Бейкера коленного сустава могут привести такие заболевания, как:
- ревматоидный артрит,
- диссеминированная красная волчанка
- подагра
- пателлофеморальный артроз
- остеоартрит и остеоартроз коленного сустава.
Согласно результатам гистологического исследования удаленных кист Бейкера, их внутренняя мембрана образована синовиальной оболочкой. В стенке образования обнаруживаются лимфоцитарные инфильтраты, свидетельствующие о том, что кисты Беккера являются истинно синовиальными кистами с наличием хронического или острого воспаления в области коленного сустава.
Клинические проявления бурсита коленного сустава
В начальной стадии заболевание может протекать бессимптомно. Основные клинические признаки наблюдаются при дальнейшем увеличении размеров кисты и сдавлением сосудов и нервов. При бурсите подколенной ямки больные предъявляют жалобы на дискомфорт и боль в области колена, наличие припухлости, ограничение движений, а также покалывание и онемение подошвы стопы.
Возможные осложнения при бурсите коленного сустава
Наиболее частым осложнением бурсита подколенной ямки является разрыв капсулы кисты, что приведет к локальной гипертермии и к отеку. Заболеванию также характерен — синдром сдавления, приводящий к некротизации тканей. Тромбоэмболия легочной артерии (ТЭЛА) при кисте Бейкера может развиться при сдавлении вены голени, который, в свою очередь, станет причиной застою крови и образованию тромбов. ТЭЛА может привести к летальному исходу.
Диагностика бурсита подколенной ямки
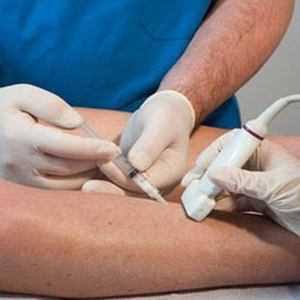 Диагностика заболевания основана на применении лабораторно-инструментальных методов обследования пациента. При физикальном осмотре обнаруживается малоподвижное эластичное образование. Дифференциальная диагностика проводится с опухолью коленного сустава и с гигромой. Отличительным признаком болезни Бейкера от гигромы является ее сообщение с соустьем коленного сустава.
Диагностика заболевания основана на применении лабораторно-инструментальных методов обследования пациента. При физикальном осмотре обнаруживается малоподвижное эластичное образование. Дифференциальная диагностика проводится с опухолью коленного сустава и с гигромой. Отличительным признаком болезни Бейкера от гигромы является ее сообщение с соустьем коленного сустава.
Ультразвуковое исследование (артросонография) и магнитно-резонансная томография (МРТ) являются наиболее оптимальными, надежными и информативными методами для установления диагноза. Будучи, безболезненными и не инвазивными методами исследования МРТ и УЗИ дают возможность получить четкие изображения элементов коленного сустава и подколенной области. Впервые для исследования коленной области ультразвук был применен в 1972 году.
В связи с высокой стоимостью проведения МРТ, а также ее недоступностью в некоторых районах РФ, данный метод не получил широкого применения для диагностики заболевания. Таким образом, золотым стандартом является артросонография. Однако, для подтверждения диагноза необходимо выполнить пункцию подколенной кисты.
До недавних пор в ортопедии для диагностирования бурсита широко использовали артроскопию и пневмоцистографию. Стоит отметить, что указанные инструментальные методы обследования не всегда оказываются информативными. Недостатком этих методов является инвазивность. В некоторых случаях применяется рентгенографический метод диагностики заболевания. С этой целью выработана рентгенологическая классификация синовиальных кист подколенной области:
- По локализации (по центру сустава, в медиальном отделе коленного сустава, на уровне эпифизов или эпиметафизов большеберцовой и бедренной кости)
- По форме (эллипсовидная и дольчатая)
- По структуре (однородная и неоднородная, однокамерная и многокамерная)
- По виду (киста Бейкера коленного сустава и гигрома)
Лечение бурсита подколенной ямки
Лечение кисты Бейкера коленного сустава проводится либо в условиях амбулаторно-поликлинического учреждения, либо в стационаре и подбирается индивидуально для каждого клинического случая. Тактика лечения кисты Бейкера решается врачом хирургом или ортопедом.
Консервативное лечение бурсита подколенной ямки заключается в проведении пункции кисты и назначении препаратов, направленных на устранение воспалительного процесса (Ибупрофен, Мовалис и др.). Во время пункции подколенной ямки удаляется воспалительная синовиальная жидкость и в полость межсухожильной сумки вводятся кортикостероиды (Гидрокортизон). Помимо введения кортикостероидов, показано назначение кортикостероидных мазей (Гидрокортизоновая мазь). В клинической практике консервативное лечение не всегда оказывается эффективным и в 30–50% случаев дает рецидив.
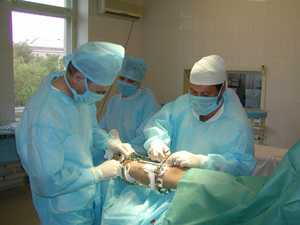
Наиболее эффективным и 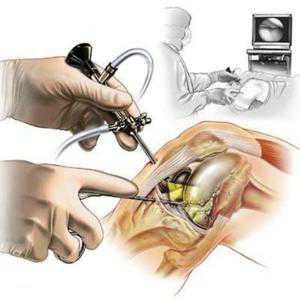 радикальным методом лечения является хирургический метод. Вопрос о необходимости проведения оперативного лечения решается врачом травматологом-ортопедом. Хирургическое лечение осуществляют под местной анестезией и длится около получаса. В некоторых случаях при оперативном лечении показана проводниковая анестезия. После обезболивания проводится небольшой разрез, выделяется киста Бейкера, прошивается место соединения коленного сустава с сумкой и после чего киста удаляется.
радикальным методом лечения является хирургический метод. Вопрос о необходимости проведения оперативного лечения решается врачом травматологом-ортопедом. Хирургическое лечение осуществляют под местной анестезией и длится около получаса. В некоторых случаях при оперативном лечении показана проводниковая анестезия. После обезболивания проводится небольшой разрез, выделяется киста Бейкера, прошивается место соединения коленного сустава с сумкой и после чего киста удаляется.
В ортопедии применяются несколько операций для удаления кисты. Например, лечебная хирургическая методика экстирпации кисты с последующей герметизацией капсулы коленного сустава узловыми швами, послойной пластикой местными тканями и коррекцией биомеханической оси. Другим методом оперативного лечения является экстирпация кисты без пластики. Послеоперационный период нахождения в стационаре длится до 5 часов, после чего больного выписывают. Спустя неделю больному разрешается полноценно ходить и лишь на 10 сутки после операции снимаются швы. В 5–10% случаев после хирургического лечения, возможно рецидивирование бурсита подколенной ямки.
Существует ряд народных средств для лечения данного заболевания без операции. Стоит отметить, что данные средства не имеют научной обоснованности и не всегда эффективны. Специалисты народной медицины советуют проводить лечения при помощи аппликаций из листьев бузины и малины. Для этого листья необходимо измельчить и залить кипяченой водой. После чего полученной смеси необходимо дать настояться на протяжении 30 минут. Полученную смесь нужно выложить на клеенку и приложить к подколенной ямке. Для получения лечебного эффекта прикладывать нужно не более 2 часов в день.
Пожалуй, вторым распространенным народным рецептом для лечения кисты Бейкера коленного сустава является компресс из медицинской желчи и камфоры. Указанные средства необходимо перемешать и поместить в холодильник на несколько часов. После чего необходимо взять чистую марлю, смочить в получившемся растворе и приложить на больное место. Использовать данное средство необходимо не более 4 часов в сутки.
Также существует метод лечения обозначаемый аббревиатурой ООФВ, который означает: отдых колена, охлаждения, фиксацию с бандажом и возвышение пораженной ноги.
Помните, своевременное обращение к врачу-специалисту даст возможность получить квалифицированную помощь и исключит факт развития осложнений кисты Бейкера.
Внимание, только СЕГОДНЯ!Ссылка на источник: http://artrit.guru/bolezni-spiny-i-sustavov/bolezni-kolennyh-sustavov/kista-beykera-kolennogo-sustava-etiopatogenez-lecheniya-i-diagnostika.html
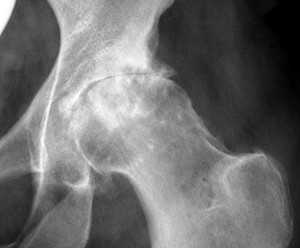
Артроз тазобедренного сустава на рентгеновских снимках
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Наиболее тяжелой формой остеоартрозов является коксартроз или артроз тазобедренного сустава. Обычно заболевание заканчивается прогрессирующим и выраженным нарушением функций сустава. Патологические изменения могут привести к инвалидности. В 50% случаев заболевание возникает на фоне предшествующего артрита либо патологического климакса.
Симптомы артроза тазобедренного сустава имеют свои особенности. Их следует знать, чтобы вовремя обратиться к доктору и избежать неприятных последствий болезни и инвалидности.
Особенности заболевания
Начало заболевания может протекать без болевых ощущений. Иногда больной ощущает ослабление силы мышц бедра. Ноги быстро устают при хождении или в положении больного стоя. Со временем симптомы заболевания нарастают. Ниже перечислены некоторые характерные проявления остеоартроза тазобедренного сустава.
- Боль на начальной стадии остеоартроза ощущается не в тазобедренном суставе, а паховой, ягодичной или поясничной области. С развитием артроза отмечается болезненность в коленном и тазобедренном суставе. Эти симптомы не столь выражены в начале, но со временем становятся постоянными. Часто боль возникает при физической нагрузке или ходьбе. В покое она стихает и возобновляется вновь при нагрузке. Спазм ягодичных, отводящих мышц бедра могут нередко спровоцировать болевые ощущения.
- В тазобедренном суставе рано наступает тугоподвижность. Сначала больному тяжело повернуть ногу вовнутрь или наружу, затем затруднено сгибание и разгибание бедра.
- Часто болевые ощущения сопровождаются прихрамыванием. Это происходит вначале из-за спазма мышц. Потом нарушение походки объясняется деформацией головки бедра и снижением количества суставной жидкости.
- Деформация тазобедренного сустава приводит к вдавливанию головки бедра в ямку подвздошной кости. Это может привести к укорочению ноги.
- Поражение обоих суставов ведет к изменению походки больного. Таз и туловище переваливается то в одну, то в другую стороны. Такая походка называется утиной.
- Для коксартроза характерны ночные боли, напоминающие приступы радикулита. Отличием от радикулярных болей может быть тупая ноющая боль.
Симптомы заболевания
Для начальной степени болезни характерно некоторое ограничение движений. На этой стадии суставные поверхности приобретают неровную поверхность. Начало дегенеративных изменений хрящевой ткани не доставляют большого дискомфорта. Чаще всего с такими признаками больной не обращается за помощью в больницу. Поэтому болезнь продолжает прогрессировать. Дальнейшее изменение хрящевой ткани приводит к обострению симптомов.
При дистрофических изменениях суставных поверхностей происходит уменьшение количества суставной жидкости. Это становится причиной появления болей и характерного хруста при движении. Окружающие ткани при прогрессировании болезни могут воспалиться. В области тазобедренного сустава появляется отечность, иногда покраснение и повышение местной температуры.
Прогрессирование болезни ведет к атрофии мышц бедра и ягодиц. На поздних стадиях коксартроза тазобедренного сустава наблюдается изменение мышц голени. Часто у больного определяется вынужденное положение ноги – сгибание в области тазобедренного сустава.
Компенсируя утраченные функции, развивается поясничный сколиоз. Это приводит к возникновению болевых ощущений в спине (в основном поясничной области). Нарушение осанки становится причиной сдавливания нервов — бедренного и седалищного. Невралгические боли могут затихнуть, а затем вовсе исчезнуть после полного обездвиживания тазобедренного сустава.
Симптомы коксартроза, выявленные при обследовании
При обследовании наблюдаются следующие изменения:
- При пальпации выявляют болевые ощущения в области тазобедренного сустава.
- На рентгеновских снимках определяется снижение суставной щели, изменение тканей и отложение солей в области сустава.
- Края головки бедренной кости заостренны.
В активной стадии болезни наблюдается прогрессирующее сужение суставной щели, а также формирование костных выростов (остеофитов). Головка бедра приобретает грибовидную форму. Образование остеофитов влекут за собой смещение головки бедра или ее подвывих. В тяжелых случаях может произойти истощение тканей таза и протрузия бедренной кости в полость таза.
Следующий признак тазобедренного артроза проявляется заменой хрящевой ткани на суставных поверхностях соединительной тканью. Этот процесс называется остеосклероз. Часто он сопровождается образованием костных кист.
При вторичном коксартрозе тазобедренного сустава, который развился вследствие дисплазии бедра, патологические изменения происходят очень быстро и заканчиваются вывихом бедра.
Рентген тазобедренного сустава: норма на снимках детей и взрослых
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Узнать больше…
Рентгенография области тазобедренного сустава – это вид лучевой диагностики, который заключается в получении негативного изображения пораженного сустава на специальную светочувствительную пленку. Благодаря самым современным рентгеновским аппаратам есть возможность добиться максимально четкого изображения, как на мониторе, так и цифровом носителе.
Невидимое глазу коротковолновое излучение возникает при взаимодействии заряженных частиц (фотонов) с атомами вещества. Лучи получили широкую популярность в технике и медицине.
Рентгенографическое исследование – это наиболее массовый и эффективный метод медицинского исследования, который основан на физических свойствах рентгеновских лучей.
В чем особенность строения тазобедренного сустава?
Любой сустав человека, а тазобедренный в том числе, устроен в соответствии с его функциями. Тазобедренный – самый крупный многоосный сустав.
Он состоит из вертлужной впадины, головки бедренной кости, прочной суставной сумки, в которую вплетено много связок. Снаружи этот элемент скелета прикрыт мышечной тканью.
Внутренняя поверхность являет собой синовиальную оболочку, которая необходима для продуцирования суставной (синовиальной) жидкости.
Такое вещество выполняет функцию смазки. По краям вертлужной впадины есть гиалиновый хрящ, увеличивающий площадь суставной поверхности и ее глубину.
Полнота движений тазобедренного сустава, если сравнивать с плечевым, достаточно невелика. Это объясняется глубинным расположением вертлужной впадины и наличием связочного аппарата.
Этот сустав постоянно подвержен существенным нагрузкам, поэтому главное его качество – прочность (это абсолютная норма у взрослых и детей). Впадина тазовой кости охватывает почти всю бедренную головку, что и становится причиной ограничения движений. Так, возможны типы активности:
- отведение;
- приведение;
- сгибание;
- разгибание;
- вращение.
Рентгенологическая диагностика
Рентген тазобедренного сустава всегда назначается врачом при наличии подозрения на разные болезни или повреждения тазовых костей. Рентгенография поможет понять степень поражения сустава. Этот вид исследования организма и его результат – снимок, позволяют диагностировать проблему и поставить точный диагноз, если имеют место:
- разные виды хондродисплазии тазобедренного сустава;
- врожденная вальгусная аномалия шейки кости бедра (болезнь часто протекает без симптомов очень долгое время и выявить ее можно только при помощи рентгена);
- врожденного вывиха бедра (также дисплазии тазобедренного сустава);
- внутрисуставных переломов, травм;
- различных дегенеративных заболеваний таза (ревматоидный артрит, коксартроз, болезнь Пертеса, болезнь Бехтерева);
- злокачественных новообразований (хондросаркома);
- доброкачественных новообразований (хондробластома, хондрома).
Проводят процедуру лаборант и врач-рентгенолог в специализированном отделении поликлиники или иного медицинского учреждения.
Такое своеобразное производство характеризуется сложной технологией, применением аналоговых и цифровых аппаратов, негатоскопов, проекторов.
Как проводят рентгенографию тазобедренного сустава?
Рентген тазобедренного сустава процедура безопасная, безболезненная. Чтобы получить снимок, рентгеновский аппарат посылает на тазовую область пучок лучей, которые проходят через тазобедренный сустав. Во время этого излучение рассеивается и приостанавливается, причем степень такого рассеивания полностью зависит от плотности исследуемой ткани.
В результате на пленке формируется изображение тех тканей и органов, через которые прошло излучение (его еще называют тень). Кость, обладающая максимальной плотностью, видна на фото достаточно четко.
По плоскому рентгеновскому снимку, размещенному на светящемся экране, доктор-рентгенолог способен судить о внутренней структуре сустава.
Для проведения диагностики пациенту предложат снять с себя одежду и расположиться на специальном столе в рентгенологическом аппарате. При проведении исследования тазобедренного сустава снимок делают как минимум в двух проекциях:
- проекция передней и задней части таза (спереди с разведенными по сторонам ногами);
- проекция боковой части таза (сбоку с вытянутыми конечностями).
Кроме этого, норма, когда делают фото обеих тазобедренных суставов. Это нужно для получения ясной картины и постановки верного диагноза. Для избегания неинформативного и некачественного фото во время процедуры пациент должен четко следовать предписаниям доктора и не шевелиться.
Длительность просвечивания сустава манипулятором рентгеновского аппарата занимает не больше 10 минут. Предварительно готовиться к исследованию нет необходимости, но когда делают рентген тазобедренных суставов, то нужно дома очистить прямую кишку, что поможет повысить точность снимка.
Окончательная обработка рентгенограммы предусматривает использование архивных данных (если они есть) и статистических методов обработки информации. Доктор опишет снимок сустава и отдаст результат больному.
Следует указать, что доза облучения, которую пациент получает, когда проводится рентгенография, не превысит 1,5 милизиверт. По этой причине такого рода воздействию разрешено подвергаться не чаще, чем раз в полгода.
Запрещено проведение рентгена женщинам в период беременности, а также некоторым категориям пациентов, кто страдает проблемами сердца, почек, щитовидной железы.
Чтобы обезопасить себя от облучения, во время процедуры полезно будет использовать мешочки с песком или пластины из свинца, способные не допустить облучения грудной клетки и органов брюшной полости.
Особенности чтения рентгеновских фото
Рентгенография, как и любой иной метод диагностирования патологий суставов, может иметь свои погрешности. Происходит это ввиду того, что электронно-лучевая трубка, посылает рентгеновские лучи расходящимся потоком. Когда предмет исследования располагается на краю поля снимка, а не посередине, изображение немного удлиняется. К примеру, если это сфера, то вместо круга на фото выйдет овал.
Причем видоизменяются не только очертания частей исследуемых суставов, но и размеры. Таким образом, из двух равных по размерам уплотнений в органах меньшим будет казаться расположенное дальше от излучающего источника. Названные особенности изображения способны стать причиной неадекватной интерпретации результата процедуры и постановки некорректного диагноза.
Еще следует акцентировать внимание, что чем больше размер патологического новообразования, тем темнее и интенсивнее на фото будет его тень (при условии одинаковой плотности мягких тканей и внутренних жидкостей).
«Читают» рентгенограмму по принципу расшифровки позитивных изображений:
- темные участки на рентгенограммах называют просветлениями;
- светлые – затемнениями.
Для корректной оценки положения, формы и размера очага воспалительного процесса, повреждений, обычно практикуется съемка нужной части тела сразу в нескольких проекциях.
Рентгенография у детей
Перед тем, как делать рентген тазобедренного сустава у детей, следует знать, что далеко не всегда он необходим, но в некоторых случаях без процедуры просто нельзя обойтись. Так, рентгенография противопоказана детям до 3 месяцев и требует замены на УЗИ тазобедренных суставов.
Только спустя этот возраст у маленького пациента происходит наполнение хрящей кальцием и превращение их в кости (это норма для здорового ребенка). Когда появляется костная ткань, то ультразвук не способен через нее проходить и единственным верным методом диагностики станет рентген.
Рентгенография, проведенная у детей слишком часто, может в дальнейшем дать осложнения на состояние здоровья. Поэтому для таких пациентов показано нормированное применение метода.
Для избегания лишнего вреда от излучения, следует применять специальные пластины, которыми прикрывают половые органы у детей. Однако не всегда это может получиться, ведь в случае с тазобедренным суставом, такая защита станет препятствием к получению полной картины патологии у детей.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Узнать больше…
Можно ли париться в бане при артрозе? Ответ на этот вопрос зависит от состояния самого человека. Артроз — это воспалительное заболевание, парная в этом случае не противопоказана. Однако в ряде случаев этого лучше не делать.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Воздействие бани на организм человека
Парная с ее экстремальными температурами — это стресс для организма. Почему же она тогда так привлекательна? Почему люди выходят из жара такими довольными и обновленными?
Дело в том, что стрессы бывают разрушительными и созидательными. Антипод бани — это купание в проруби. Разве может быть приятной ледяная вода? А люди с удовольствием ныряют в полынью во льду.
Такие стрессы, если ими не злоупотреблять, мобилизуют организм, включают все защитные механизмы, усиливают обменные процессы, расширяют сосуды, способствуют выведению накопившихся токсинов и шлаков. После ледяной воды человек становится бодрым и готовым на подвиги. После парной он выходит очищенным, расслабленным, довольным жизнью, обязательно в хорошем настроении.
В народе существует привычка при любой болезни ходить в баню. У человека грипп или другое инфекционное заболевание, а его ведут в парную, откуда он выходит еще более больным человеком. А если после бани еще и водки принять, то сердце может не выдержать такого лечения.
Получается, такой образ жизни только для здоровых людей, чтобы они стали еще здоровее, а больным людям остаются таблетки да уколы?
Артроз: суть заболевания
Артроз — это заболевание, поражающее суставы. При этом происходит процесс дегенерации хрящевой ткани, поскольку ухудшается его трофика, то есть снабжение всем необходимым для полноценного функционирования. Возможно развитие артроза вследствие перенесенной травмы. Обычно дегенеративно — дистрофические процессы сопровождаются воспалением.
Если артроз не лечить, то он развивается до следующих степеней:
- Суставы вполне подвижны, на рентгеновских снимках изменений не видно. Единственным симптомом являются слабые ноющие боли и хруст в суставе при движении.
- Появление чувства дискомфорта в суставах и проблем с подвижностью конечностей, усиление болей и увеличение их продолжительности. Рентгеновские снимки показывают признаки деформации суставов.
- Появляется ограниченность движения в суставе, боль проявляется даже в покое, деформация сустава усиливается.
- Сильная деформация сустава, существенно затрудняющая движение конечности, постоянные сильные боли.
Эти стадии развития артроза приведены здесь для того, чтобы человек имел представление о том, насколько полезны ему будут банные процедуры.
Баня и артроз: грани совместимости
Артроз и баня в принципе совместимы, однако все зависит от состояния человека и стадии развития заболевания. В представлении большинства людей посещать данное заведение — это не только мыться, но и лечиться теплом. Причем прогревается весь организм, а не только воспаленный орган.
 В какой — то степени парилка действительно предназначена для здоровых людей. Она может снять нервное напряжение, убрать хроническую усталость, вывести накопленные соли, но вот при ряде серьезных заболеваний она может ухудшить состояние.
В какой — то степени парилка действительно предназначена для здоровых людей. Она может снять нервное напряжение, убрать хроническую усталость, вывести накопленные соли, но вот при ряде серьезных заболеваний она может ухудшить состояние.
Люди, страдающие ранними стадиями артроза, знают, что его можно лечить согревающими процедурами. Для этого выпускают специальные мази.
При воздействии тепла и пара, как и при согревающих растираниях и компрессах, активизируется циркуляция в крупных и мелких кровеносных сосудах. Во время такой интенсификации кровоснабжения все ткани организма обеспечиваются питанием в усиленном режиме.
На суставы такой процесс действует благотворно. Вместе с большим объемом крови хрящевая ткань суставов получает все, что ей нужно для нормального функционирования (минеральные вещества, витамины, аминокислоты).
 Особенно рекомендуется лечить баней первичный гонартроз, появление которого как раз и связано с нарушением кровообращения и обмена веществ.
Особенно рекомендуется лечить баней первичный гонартроз, появление которого как раз и связано с нарушением кровообращения и обмена веществ.
Не помешают прогревания и при таком заболевании, как коксартроз, который представляет собой деформирующий артроз тазобедренного сустава.
Банный жар повышает тонус мышц, улучшает структуру связок, делая их подвижными и гибкими. Все это благоприятно сказывается и на хрящевой ткани сустава.
Парная при артрозе: противопоказания
Что хорошо на начальной стадии заболевания, может быть недопустимо при дальнейшей деградации тканей.
Банный жар хорошо влияет на сосуды, но когда человек накапливает букет сердечно — сосудистых патологий, в парную ему вход запрещен.
 Прежде чем предаться банным удовольствиям, нужно вспомнить, при каких заболеваниях баня противопоказана:
Прежде чем предаться банным удовольствиям, нужно вспомнить, при каких заболеваниях баня противопоказана:
- При любых формах развития атеросклероза.
- Во время острой стадии развития ревматизма.
- При остром спондилите.
- При любых обострениях и острых стадиях развития заболеваний опорно-двигательной системы, в том числе артрозе любой локализации. В эту запретную зону входят 3-я и 4-я степени развития артроза.
- Во время проведения терапевтического курса кортикостероидами.
Здесь перечислены всего лишь некоторые примеры запретов на посещение бани. Этот перечень обширен. Главное, что нужно запомнить, так это запрет на банные процедуры при острой стадии развития любой болезни, в том числе артроза.
 Если человек знает о своих заболеваниях, то прежде чем идти в баню, нужно проконсультироваться с врачом. Это не означает, что перед каждым посещением бани нужно идти в поликлинику. Просто во время посещения врача по поводу артроза следует поинтересоваться тем, что разрешено, а то под запретом.
Если человек знает о своих заболеваниях, то прежде чем идти в баню, нужно проконсультироваться с врачом. Это не означает, что перед каждым посещением бани нужно идти в поликлинику. Просто во время посещения врача по поводу артроза следует поинтересоваться тем, что разрешено, а то под запретом.
Если болезнь находятся на той стадии развития, когда еще разрешается прогревать воспаленные суставы, то можно спокойно посещать баню. Однако к своим ощущениям следует прислушиваться. Ведь парная — это то место, где лечебный эффект осуществляется с помощью стрессового воздействия. Возможный ответ артроза на такое воздействие может быть самым неожиданным.
Специфика прогревания в бане при артрозе
В зависимости от состояния организма врач должен запретить или разрешить тепловые процедуры. Специфичность бани состоят в том, что прогревается весь организм, а не только какая — то часть. По этой причине при обработке тела паром колено может не испытывать всей силы температурного воздействия, а вот туловище или голова вполне.
Можно ли греть коленный сустав при артрозе? Это делать можно. И многие это практикуют очень часто, поскольку лечебные процедуры, которые назначает врач, состоят из той или иной формы разогрева тканей сустава, что приводит к активизации кровоснабжения и регенерирующих процессов. Однако на поздних стадиях развития заболевания только тепловыми процедурами вылечить болезнь невозможно. Во время острой стадии теплом можно только навредить.
 Баня при артрозе коленного сустава — процедура полезная. Особенно когда больные колени обрабатывают березовым, дубовым или пихтовым веником. Однако опасность в бане может подстерегать не столько больное колено, сколько не очень здоровое сердце.
Баня при артрозе коленного сустава — процедура полезная. Особенно когда больные колени обрабатывают березовым, дубовым или пихтовым веником. Однако опасность в бане может подстерегать не столько больное колено, сколько не очень здоровое сердце.
Если уже есть диагноз артроз, это означает, что весь организм нельзя назвать здоровым. Так что нужно быть поосторожней с сильными воздействиями.
Что же делать, если банные процедуры доставляют большое удовольствие, а организм уже не тот, то колени болят, то радикулит скрутит, то гипертонический криз посетит. Бросать столь приятные привычки?
Баня, конечно, не относится к категории вредных привычек. Любитель бани — это не алкоголик и не курильщик. Его страсть полезна и созидательна. Просто любое лекарство имеет свои побочные эффекты и противопоказания.
Если кроме артроза нет никаких других заболеваний, несовместимых с баней, то следует помнить о некоторых тонкостях пользования этим старинным русским лекарством:
- Увеличивая в бане жар, следует иметь в виду тот факт, что для того, чтобы прогреть колено как компрессом, нужно разогреть парную до температуры денатурации белка, то есть до несовместимости с жизнью. По этой причине нужно спокойно заняться оздоровлением организма, воздействуя на артроз только банным веником.
- Если разболелась коленка в том момент, когда было принято решение посетить храм чистоты и здоровья, не стоит слишком усердствовать. Не нужно поднимать температуру до рекордных высот. Обработав больной сустав веником, лучше всего покинуть баню раньше традиционного срока. Так и сустав полечится, и организм не перегрузится.
- Сразу после бани можно обработать сустав целебными мазями, желательно изготовленными на особом жире (свином нутряном сале, барсучьем, гусином и т.д.). Дело в том, что распаренная кожа хорошо пропускает через себя все снадобья, а смешанные с жиром, они воздействуют на сустав дольше обычного.
- Можно прямо в бане сочетать целительное действие жара и компресс из целебных трав. Если часто беспокоит боль в колене и мучают отеки, то можно пропитать марлю целебными отварами, замотать ею сустав и идти в баню. Целебный жар раскроет поры кожи, разогреет марлю с настоями. Тогда процесс проникновения целебных трав в самый сустав ускорится и усилится.
- Возможно сочетание массажа и банных процедур. Речь идет только о массаже сустава. Только делать его нужно не во время распаривания тела или обработки веником, а до того или после. Желательно массаж проводить все-таки после бани, когда все ткани станут мягкими и податливыми.
Баня при артрозе скорее полезна, чем вредна. Особенно если человек будет проявлять нужные меры предосторожности.
Рентген тазобедренного сустава: норма на снимках детей и взрослых
Рентгенография области тазобедренного сустава – это вид лучевой диагностики, который заключается в получении негативного изображения пораженного сустава на специальную светочувствительную пленку. Благодаря самым современным рентгеновским аппаратам есть возможность добиться максимально четкого изображения, как на мониторе, так и цифровом носителе.
Невидимое глазу коротковолновое излучение возникает при взаимодействии заряженных частиц (фотонов) с атомами вещества. Лучи получили широкую популярность в технике и медицине.
Рентгенографическое исследование – это наиболее массовый и эффективный метод медицинского исследования, который основан на физических свойствах рентгеновских лучей.
В чем особенность строения тазобедренного сустава?
Любой сустав человека, а тазобедренный в том числе, устроен в соответствии с его функциями. Тазобедренный – самый крупный многоосный сустав.
Он состоит из вертлужной впадины, головки бедренной кости, прочной суставной сумки, в которую вплетено много связок. Снаружи этот элемент скелета прикрыт мышечной тканью.
Внутренняя поверхность являет собой синовиальную оболочку, которая необходима для продуцирования суставной (синовиальной) жидкости.
Такое вещество выполняет функцию смазки. По краям вертлужной впадины есть гиалиновый хрящ, увеличивающий площадь суставной поверхности и ее глубину.
Полнота движений тазобедренного сустава, если сравнивать с плечевым, достаточно невелика. Это объясняется глубинным расположением вертлужной впадины и наличием связочного аппарата.
Этот сустав постоянно подвержен существенным нагрузкам, поэтому главное его качество – прочность (это абсолютная норма у взрослых и детей). Впадина тазовой кости охватывает почти всю бедренную головку, что и становится причиной ограничения движений. Так, возможны типы активности:
- отведение;
- приведение;
- сгибание;
- разгибание;
- вращение.
Рентгенологическая диагностика
Рентген тазобедренного сустава всегда назначается врачом при наличии подозрения на разные болезни или повреждения тазовых костей. Рентгенография поможет понять степень поражения сустава. Этот вид исследования организма и его результат – снимок, позволяют диагностировать проблему и поставить точный диагноз, если имеют место:
- разные виды хондродисплазии тазобедренного сустава;
- врожденная вальгусная аномалия шейки кости бедра (болезнь часто протекает без симптомов очень долгое время и выявить ее можно только при помощи рентгена);
- врожденного вывиха бедра (также дисплазии тазобедренного сустава);
- внутрисуставных переломов, травм;
- различных дегенеративных заболеваний таза (ревматоидный артрит, коксартроз, болезнь Пертеса, болезнь Бехтерева);
- злокачественных новообразований (хондросаркома);
- доброкачественных новообразований (хондробластома, хондрома).
Проводят процедуру лаборант и врач-рентгенолог в специализированном отделении поликлиники или иного медицинского учреждения.
Такое своеобразное производство характеризуется сложной технологией, применением аналоговых и цифровых аппаратов, негатоскопов, проекторов.
Как проводят рентгенографию тазобедренного сустава?
Рентген тазобедренного сустава процедура безопасная, безболезненная. Чтобы получить снимок, рентгеновский аппарат посылает на тазовую область пучок лучей, которые проходят через тазобедренный сустав. Во время этого излучение рассеивается и приостанавливается, причем степень такого рассеивания полностью зависит от плотности исследуемой ткани.
В результате на пленке формируется изображение тех тканей и органов, через которые прошло излучение (его еще называют тень). Кость, обладающая максимальной плотностью, видна на фото достаточно четко.
По плоскому рентгеновскому снимку, размещенному на светящемся экране, доктор-рентгенолог способен судить о внутренней структуре сустава.
Для проведения диагностики пациенту предложат снять с себя одежду и расположиться на специальном столе в рентгенологическом аппарате. При проведении исследования тазобедренного сустава снимок делают как минимум в двух проекциях:
- проекция передней и задней части таза (спереди с разведенными по сторонам ногами);
- проекция боковой части таза (сбоку с вытянутыми конечностями).
Кроме этого, норма, когда делают фото обеих тазобедренных суставов. Это нужно для получения ясной картины и постановки верного диагноза. Для избегания неинформативного и некачественного фото во время процедуры пациент должен четко следовать предписаниям доктора и не шевелиться.
Длительность просвечивания сустава манипулятором рентгеновского аппарата занимает не больше 10 минут. Предварительно готовиться к исследованию нет необходимости, но когда делают рентген тазобедренных суставов, то нужно дома очистить прямую кишку, что поможет повысить точность снимка.
Окончательная обработка рентгенограммы предусматривает использование архивных данных (если они есть) и статистических методов обработки информации. Доктор опишет снимок сустава и отдаст результат больному.
Следует указать, что доза облучения, которую пациент получает, когда проводится рентгенография, не превысит 1,5 милизиверт. По этой причине такого рода воздействию разрешено подвергаться не чаще, чем раз в полгода.
Запрещено проведение рентгена женщинам в период беременности, а также некоторым категориям пациентов, кто страдает проблемами сердца, почек, щитовидной железы.
Чтобы обезопасить себя от облучения, во время процедуры полезно будет использовать мешочки с песком или пластины из свинца, способные не допустить облучения грудной клетки и органов брюшной полости.
Особенности чтения рентгеновских фото
Рентгенография, как и любой иной метод диагностирования патологий суставов, может иметь свои погрешности. Происходит это ввиду того, что электронно-лучевая трубка, посылает рентгеновские лучи расходящимся потоком. Когда предмет исследования располагается на краю поля снимка, а не посередине, изображение немного удлиняется. К примеру, если это сфера, то вместо круга на фото выйдет овал.
Причем видоизменяются не только очертания частей исследуемых суставов, но и размеры. Таким образом, из двух равных по размерам уплотнений в органах меньшим будет казаться расположенное дальше от излучающего источника. Названные особенности изображения способны стать причиной неадекватной интерпретации результата процедуры и постановки некорректного диагноза.
Еще следует акцентировать внимание, что чем больше размер патологического новообразования, тем темнее и интенсивнее на фото будет его тень (при условии одинаковой плотности мягких тканей и внутренних жидкостей).
«Читают» рентгенограмму по принципу расшифровки позитивных изображений:
- темные участки на рентгенограммах называют просветлениями;
- светлые – затемнениями.
Для корректной оценки положения, формы и размера очага воспалительного процесса, повреждений, обычно практикуется съемка нужной части тела сразу в нескольких проекциях.
Рентгенография у детей
Перед тем, как делать рентген тазобедренного сустава у детей, следует знать, что далеко не всегда он необходим, но в некоторых случаях без процедуры просто нельзя обойтись. Так, рентгенография противопоказана детям до 3 месяцев и требует замены на УЗИ тазобедренных суставов.
Только спустя этот возраст у маленького пациента происходит наполнение хрящей кальцием и превращение их в кости (это норма для здорового ребенка). Когда появляется костная ткань, то ультразвук не способен через нее проходить и единственным верным методом диагностики станет рентген.
Рентгенография, проведенная у детей слишком часто, может в дальнейшем дать осложнения на состояние здоровья. Поэтому для таких пациентов показано нормированное применение метода.
Для избегания лишнего вреда от излучения, следует применять специальные пластины, которыми прикрывают половые органы у детей. Однако не всегда это может получиться, ведь в случае с тазобедренным суставом, такая защита станет препятствием к получению полной картины патологии у детей.
Особенности проведения рентгена тазобедренных суставов
Рентген тазобедренного сустава — процедура, которая выявляет проблемы с опорно-двигательным аппаратом. Их своевременное обнаружение позволит оперативно назначить лечение и получить положительный прогноз.
Особенность строения тазобедренного сустава
Тазобедренный сустав состоит из сочленения головки бедренной кости, которая заключена в вертлужную впадину. Суставы окружены суставными сумками и защищены от трения. Тазобедренный сустав двигается в трех плоскостях: продольной, фронтальной и поперечной.
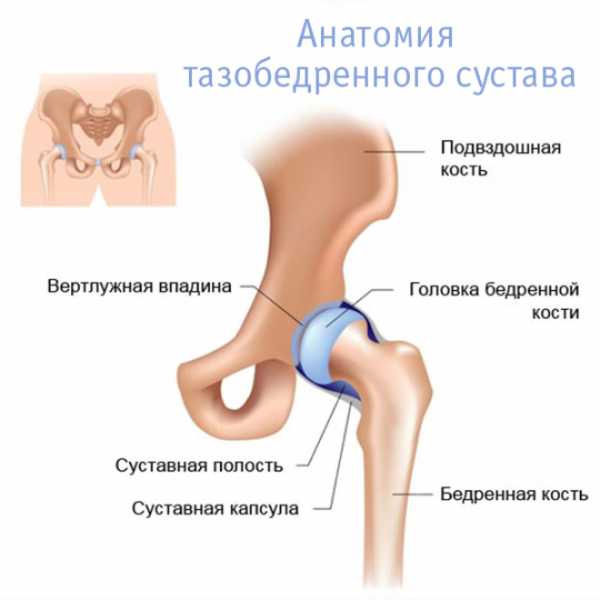
Тазобедренный сустав обеспечивает:
- Сгибание ноги до 130-140 градусов и разгибание ноги до 15 градусов;
- Отведение бедра до 30-45 градусов и приведение до 20-30 градусов при выпрямленной конечности.
- Вращение тазом.
- Повороты ноги внутрь и наружу.
Что является показанием к проведению процедуры
Рентгенография тазобедренного сустава назначается для первичной диагностики заболеваний опорно-двигательного аппарата.
Показания к проведению процедуры:
- Дисплазия тазобедренных суставов. С помощью рентгена подтверждается или снимается диагноз врожденного подвывиха и вывиха бедра, дисплазии у ребенка.
- При болях в суставах, травмах, воспалительных процессах.
- Хруст, щелчки, дискомфорт при движениях.
- Новообразования костных структур злокачественной и доброкачественной природы.
- Вывих, перелом.
- Хромота, потеря передвижения.
- Подготовка к хирургическому вмешательству.
- В процессе реабилитации для контроля за ходом лечения.
- При растяжении мышц в области сустава рентген не проводится.
Показания для новорожденных
Рентген тазобедренных суставов грудничку назначается после тщательного обследования. Детям до 3 месяцев назначают УЗИ, потому что на рентгене не видно окостенения, а значит, полезная информация будет отсутствовать. Но если аппарат для проведения УЗИ отсутствует или врач принимает решение о необходимости рентгенографии, то процедура назначается.
Подготовка
Строгие требования к подготовке отсутствуют. Врачи рекомендуют сделать очистительную клизму, чтобы на снимке отсутствовали затемнения, связанные с наполнением кишечника.
Если назначен рентген тазобедренного сустава, то перед ним:
- снимают одежду, ювелирные украшения и предметы из металла;
- надевают специальные свинцовые накидки, которые защищают от облучения.
Подготовка грудничка и детей старшего возраста
При проведении рентгена тазобедренных суставов у детей могут возникнуть некоторые сложности. Они связаны с тем, что манипуляцию невозможно провести в движении, а дети в своем большинстве непоседливы и активны. Достаточно сложно убедить ребенка не двигаться некоторое время. Подготовка может заключаться в проведении разъяснительных бесед, организации игр, просмотре подборки журналов. По возможности нужно объяснить ребенку, что рентген — это не больно и не страшно, но необходимо для здоровья.
Проведение процедуры
Процедура занимает около 10 минут. При проведении рентгена нельзя двигаться, это необходимо для получения качественных снимков. Снимки выдают вместе с заключением специалиста, которое необходимо предоставить врачу. Возможно проведение рентгена тазобедренного сустава на дому или в медицинском учреждении. Процедура должна проводиться специалистом.
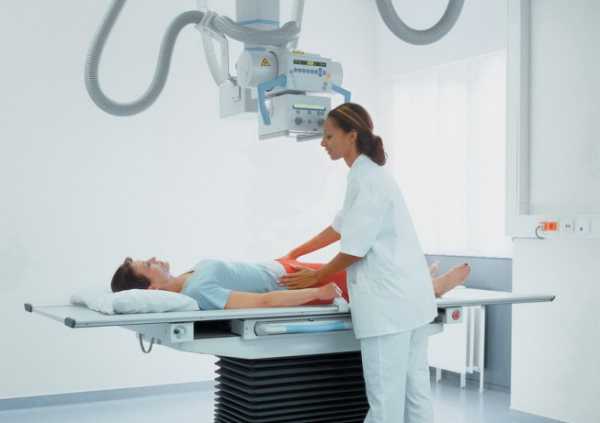
Рентген проводится следующим образом:
- Пациент лежит на спине на специальном столе.
- Врач закрывает специальным фартуком нетравмированную область для защиты от излучения.
- Затем он удаляется в другой кабинет и направляет оборудование на ту область, где необходим рентген.
- Делают рентген обоих бедер. Это необходимо для дальнейшего сравнения показателей.
- Возможно проведение рентгена тазобедренного сустава в двух проекциях: прямой и боковой.
- Врач может попросить изменить положение тела для дополнительных снимков. В норме их может быть 2-4.
Что показывает
Процедура заключается в лучевом облучении костных соединений как у взрослых, так и у детей более старшего возраста. Изображение транслируется на монитор.
Информация, полученная после рентгена, показывает:
- Состояние и плотность костей, состояние твердых тканей.
- Состояние головки бедренной кости, ее размер и соответствие нормам.
- Состояние суставной щели, ее размер и последствия изменений.
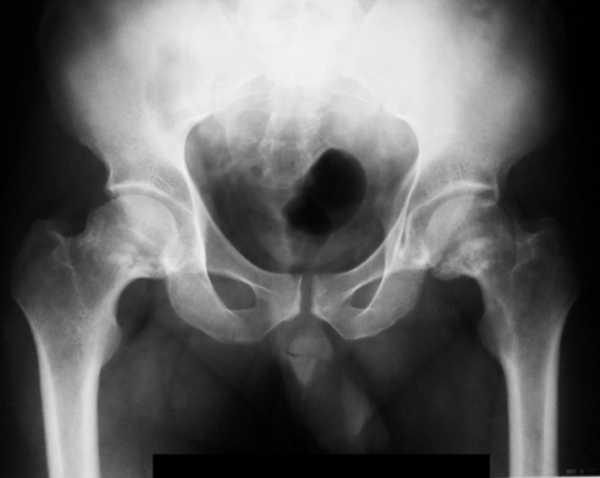
Процедура позволяет определить возможные поражения, увидеть отклонения в тазобедренном суставе.
Рентген ТБС необходим для определения показателей проверяемого органа, соответствия их нормам, возможных отклонений.
Расшифровка снимков
Расшифровкой рентгенограммы тазобедренного сустава занимается рентгенолог или ортопед. Правильность и своевременность постановки диагноза зависит от профессионализма специалиста, проводящего рентген тазобедренных суставов. Особенно это важно при расшифровке рентгена у ребенка.
Показатели нормы и отклонений
В норме рентгенограмму тазобедренного сустава рекомендуют не чаще 1 раза в полгода.
Снимок позволяет врачу сделать вывод о состоянии тазобедренного сустава. Он сравнивает полученные данные с установленными нормами и определяет величину отклонения, а также ее влияние на здоровье пациента.
Для специалиста важны следующие данные:
- Ацетабулярный индекс. С его помощью оценивается величина отклонения между крышей впадины и головкой бедренной кости. На снимке тазобедренного сустава здорового человека индекс составляет 12-16 градусов.
- Угол вертикального соответствия — это угол между вертлужной впадиной и осью шейки кости. Для детей установлен показатель 85-90°.
- Для диагностики маленьких детей используют симптом Омбредана.
- Шеечно-диафизарный угол. Угол суставов у новорожденных в норме составляет 134 градуса, у подростков — 130 градусов. При наличии отклонений врач должен проанализировать все показатели в совокупности.
- Наличие варусной или вальгусной деформации.
- Степень костного покрытия. У детей старше 5 лет этот показатель составляет 1-3/4.
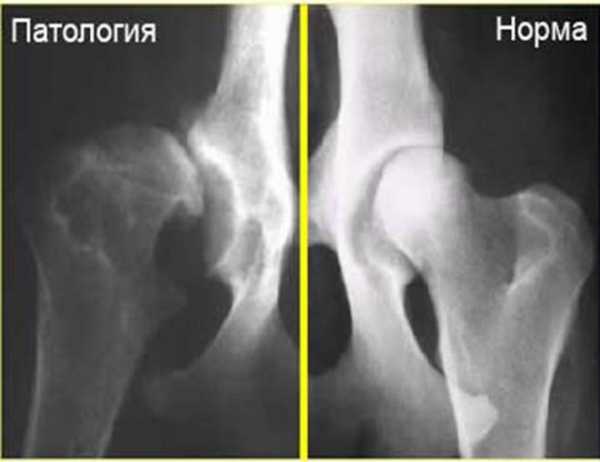
Вероятность ошибки
Существует погрешность по причине того, что поток, посылаемый рентгеновскими лучами на тазобедренный сустав при рентгене, расходится. В результате изображение удлиняется, особенно если исследуемый объект находится на краю поля снимка. Круглый объект может получиться овальным. Также может искажаться размер. Характер тени уплотнения зависит от размера: чем больше размер, тем темнее картинка. Эти особенности необходимо учитывать при изучении результатов.
Положительные и отрицательные стороны рентгенографии
Данная процедура считается эффективной для выявления проблем с опорно-двигательным аппаратом у взрослых. Наличие рентгеновского снимка повышает правильность постановки диагноза. При этом не прекращаются споры о том, насколько опасно проводить рентген тазобедренных суставов грудничкам и вредно ли это до некоторого возраста.
Достоинства проведения рентгена:
- Процедура простая и не занимает много времени.
- При проведении манипуляции человек не чувствует боли.
- Отсутствует внедрение в организм.
Недостатки:
- Облучение организма (доза облучения небольшая, если рентген проводится нечасто).
- Невозможность обследовать костные соединения при движении.
- Невозможность определить некоторые виды болезней.
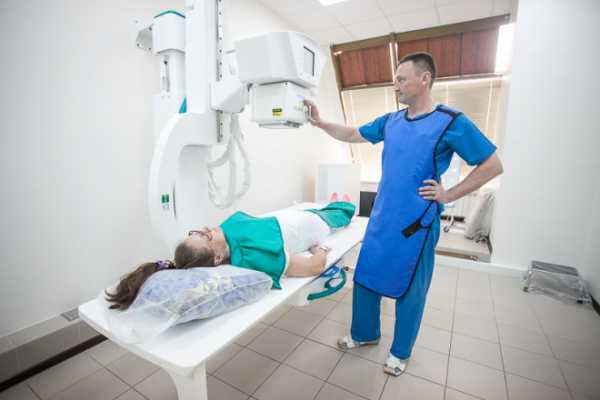
Рентген не делают детям до достижения ими возраста 15 лет, а также беременным женщинам. Но если врач считает, что польза от проведения процедуры будет превышать риск, то процедура назначается.
Другие способы диагностики
Поскольку процедура не может назначаться всем пациентам, существуют и другие способы диагностики:
- Осмотр. Опытный специалист может выявить отклонения при осмотре и ощупывании, если это возможно.
- УЗИ используют для диагностики заболеваний опорно-двигательной системы новорожденных, начиная с первых дней жизни. Метод считается полностью безопасным, но менее эффективным для взрослых.
Сложность диагностики заболеваний опорно-двигательного аппарата заключается в том, что костные соединения расположены внутри мягких тканей, поэтому тщательно их исследовать затруднительно. Но, например, рентген позволяет сразу после получения снимка определить, перелом или вывих получен пострадавшим и насколько сильны повреждения тканей.
Особенности проведения рентгена тазобедренных суставов Ссылка на основную публикацию Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе