Соэ при туберкулезе легких
Анализ крови при туберкулезе легких
Главная » Анализ крови » Анализ крови при туберкулезе легких
04.08.15
Оглавление: [скрыть]
- Проверка на туберкулез
- Диагностирование при помощи анализа крови
- Проведение реакции Манту
Туберкулез легких – это очень опасное заболевание, при котором затрудняется дыхание и появляется интоксикация организма. Анализ крови при туберкулезе легких позволяет выявить устойчивость иммунной системы к бактериальному воздействию.
Проверка на туберкулез
При малейшем подозрении на туберкулез следует незамедлительно сдать анализы. Это поможет выявить заболевание на ранних стадиях его проявления и повысить эффективность медикаментозного лечения. При туберкулезе легких используются следующие методы его диагностики:
- анализ мокроты легких;
- бронхоскопия;
- анализ крови;
- рентгенография.
Сбор легочной мокроты является наиболее точным методом диагностирования, но ее обработка проводится довольно долго и составляет от 2 до 8 недель. Отобранный образец помещается в специальную емкость, в которой создаются благоприятные условия для роста бактерий. Если по окончании процедуры выявлен рост вредоносных бактерий, это свидетельствует о наличии заболевания.
Чаще всего легочную мокроту собирают в утренние часы, перед этим за 12 часов должен быть прекращен прием пищи и сокращено употребление жидкости. Утром нельзя чистить зубы и ополаскивать рот, поскольку это не позволит собрать достоверные сведения. Если после проведения данного анализа у пациента обнаруживается туберкулез, то выполняется повторное обследование. Это поможет исключить ошибку и наиболее точно определить стадию поражения легких.
Бронхоскопия выполняется специальным прибором, который называется бронхоскопом. Он имеет форму трубки, диаметр которой составляет 7-9 мм, а длина – 60-100 мм. Чтобы облегчить процесс введения в организм и избежать механических повреждений гортани, трубку делают гибкой.
Бронхоскоп вводится через ротовую полость или нос, попадая в трахею и легкие. Это позволяет врачам не только взять мокроту на анализ, но и оценить состояние дыхательной системы. Подобная процедура проводится под местной анестезией. Если используется аппарат с несгибаемой трубкой, то применяется общая анестезия.
За 8-12 часов до начала процедуры следует отказаться от приема пищи и воды, препаратов, разжижающих кровь (аспирин, парацетамол и т.д.). Кроме того, нужно воспользоваться поддержкой близкого человека, поскольку самостоятельно передвигаться после проведения процедуры очень трудно.
Вернуться к оглавлению
Анализ крови при туберкулезной инфекции позволяет определить наличие антител, способных противостоять заболеванию. Подобная оценка поможет понять степень сопротивляемости организма болезнетворным бактериям. Но с помощью анализа крови нельзя выявить стадию туберкулеза.
Современные медицинские средства позволяют проводить 2 анализа крови – квантифероновый тест и T-SPOT-анализ. С их помощью можно проверить секрецию гамма-интерферона. Подобные процедуры обладают высокой точностью, которая может достигать 95%.
Преимущество анализов крови заключается в том, что нет необходимости сдавать их повторно. То есть пациентам надо прийти в больницу только 1 раз, а не 3-4, как это нужно при диагностировании мокроты. Проверка кровяной жидкости на микобактерии позволяет довольно точно диагностировать туберкулез даже в тех случаях, когда реакция Манту у человека вызывает сомнения. Проводится проверка организма и на наличие ВИЧ и гепатита.
Помимо специализированного анализа крови проводится ее общее исследование.
Это позволяет врачам оценить опасность возникновения осложнений. Кроме того, метод позволяет оценить СОЭ (скорость оседания эритроцитов) и выявить, насколько организм способен сопротивляться распространению палочки Коха. При этом у здорового человека должны быть следующие показатели СОЭ: 2-10 мм/ч у мужской половины населения и 3-15 мм/ч у женского пола.
https://www.youtube.com/watch?v=ZogiFa9KK58
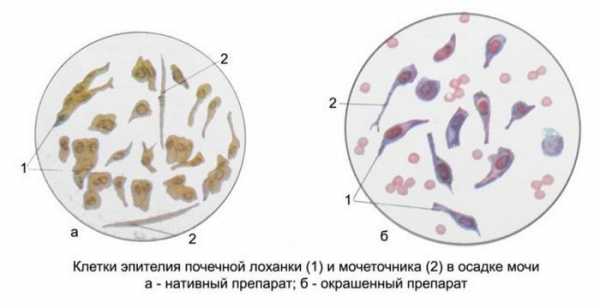
При выявлении болезнетворных бактерий в организме человека берется на проверку моча. Это позволит понять, распространилось ли заболевание на почки и мочевыделительную систему. Перед сдачей мочи следует отказаться от приема антибиотиков и других подобных препаратов.
Вернуться к оглавлению
Первым тестом, который проводится для определения наличия туберкулезных палочек в организме, является реакция Манту. Его проводят не только у детей, но и у взрослых, которые контактировали с больными пациентами или находятся в группе риска. Особенно это касается тех людей, которые уже перенесли подобное заболевание. Кроме того, при длительном кашле или заболевании легких врачом-терапевтом должно быть назначено подобное обследование больного пациента.
Для этого под кожный покров на предплечье должно быть введено небольшое количество туберкулина. Такое вещество готовится из микобактерий и белковой массы. На месте прививки появляется красное пятнышко, которое будет вызывать кожный зуд.
https://www.youtube.com/watch?v=h5zaUZZ5HwQ
Подобное пятно не рекомендуется мочить и расчесывать, поскольку это повлияет на результаты тестирования. В том случае, если результаты прививки Манту будут неудовлетворительными, назначаются другие исследования.
Если у человека возникает сильный зуд, переходящий в ломоту, то следует положить на место укола влажное полотенце. Полотенце должно находится на ранке не больше 5-10 минут, чтобы не вызвать проникновение жидкости под кожу. Иногда на месте укола может образоваться сильный отек. В подобном случае следует незамедлительно обратиться за помощью к врачам.
Наверх к главному меню
respiratoria.ru
Анализы при туберкулезе легких у взрослых
Элементы красной крови. как правило, мало изменяются при туберкулезе. Только после острой потери крови из легких или кишечника может наблюдаться анемия. Небольшое снижение уровня гемоглобина можно видеть при хронических формах фиброзно-кавернозного туберкулеза легких.
Одним из показателей активности туберкулезного процесса является СОЭ (скорость оседания эритроцитов). Ускоренная СОЭ коррелирует не только с активностью и протяженностью текущего свежего процесса, но также с обострением хронических, особенно фиброзно-кавернозных, процессов.
Элементы лейкоцитарной фракции крови реагируют на туберкулезный процесс более активно. Условно различают три фазы изменений лейкоцитарной фракции крови, связанные с характером поражений при туберкулезе легких.
1. Нейтрофильная фаза борьбы. В крови доля нейтрофилов увеличена, в результате имеется сдвиг формулы влево. Эозинофилы отсутствуют, количество лимфоцитов и моноцитов уменьшено.
2. Моноцитарная фаза — преодоление инфекции. В крови количество лимфоцитов увеличено, формула крови сдвинута влево, число нейтрофилов снижено, выявляются одиночные эозинофилы. 3. Фаза восстановления. Доля лимфоцитов и эозинофилов увеличена. Показатели крови постепенно нормализуются. Такое разделение на фазы отражает только общую реакцию крови.Ядерный сдвиг нейтрофилов при туберкулезе Помимо количественной, группа нейтрофилов имеет качественную характеристику, которая значительно тоньше и раньше свидетельствует о различных патологических процессах.
Туберкулез взрослых обычно вторичный процесс, чаще всего он вызывает в крови только увеличение палочкоядерных нейтрофилов. При выраженных инфильтративно-пневмонических формах и явлениях распада легочной ткани сдвиг нейтрофилов влево выявляется довольно отчетливо и может доходить до 20-30% палочкоядерных.
Легочный же инфильтрат не имеет распада, и очаговые формы туберкулеза в период их первого выявления или обострения при субфебрильной температуре и маловыраженных функциональных расстройствах дают менее выраженный сдвиг. При этом остальные элементы гемограммы могут совершенно не выявлять отклонений от нормы. Поэтому тщательное определение ядерного сдвига получает при туберкулезе особое значение.
Учение о ядерном сдвиге нейтрофилов было выдвинуто Арнетом (1905 г.) на основании изучения крови при различных инфекциях, в том числе и при туберкулезе.
Производя сложные подсчеты с многочисленными зарисовками, Арнет подметил некоторую закономерность в конфигурации ядер нейтрофилов.
В крови здорового человека содержатся:
- 5% нейтрофилов с неразведенными перетяжками, несегментированным ядром (I класс);
- 35% нейтрофилов с двумя сегментами, соединенными нитевидной перетяжкой (II класс);
- 41% нейтрофилов с тремя сегментами (III класс);
- 17% нейтрофилов с четырьмя сегментами (IV класс);
- 2% нейтрофилов с пятью сегментами (V класс).
Помимо сегментации ядра, Арнет учитывал и его форму. Так, для первого класса он выделил несколько подклассов по степени вдавления несегментированного ядра. Остальные классы разбиты на подклассы в зависимости от формы сегментов.
При инфекциях пропорционально их тяжести число многосегментированных форм уменьшается, число малосегментированных (2-3 сегмента) и несегментированных (являющихся относительно молодыми клетками) растет.
В схеме Арнета число несегментированных нейтрофилов I класса представлено слева; справа же располагается число клеток II класса, затем III класса и т. д. Следовательно, при увеличении несегментированных и малосегментированных форм возрастает число клеток левой стороны схемы и происходит «сдвиг влево».
Анализ мочи Экскреция мочи у больных туберкулезом практически нормальная. Патологические изменения в моче могут быть при поражении туберкулезом почек или мочевыводящих путей.
У больных с хроническими формами туберкулеза легких или костей могут быть выявлены признаки амилоидоза.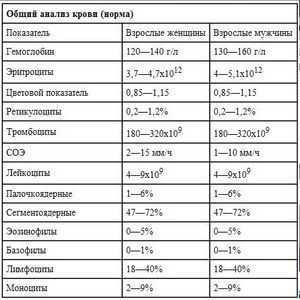
Похожие сообщения:
Интересный факт: В 2002 году румынские хирурги установили новый медицинский рекорд, удалив из желчного пузыря пациента 831 камень.
Интересный факт: Печень наиболее эффективно разлагает алкоголь между 18 и 20 часами.
Интересный факт: Самый тяжелый орган человека — кожа. У взрослого человека среднего телосложения она весит около 2,7 кг.
Интересный факт: Мужчины примерно в 10 раз чаще женщин страдают дальтонизмом.
Интересный факт: Пиявок ставили еще египетские фараоны, в древнем Египте исследователи нашли высеченные на камнях изображения пиявок, а также сцен лечения ими.
Интересный факт: Суммарное расстояние, которое преодолевает кровь в организме за сутки, составляет 97000 км.
Интересный факт: Младенцы рождаются с 300 костями, но к взрослой жизни это число сокращается до 206.
Интересный факт: Палец человека за всю жизнь сгибается около 25 миллионов раз.
Интересный факт: Самая высокая температура тела была зафиксирована в 1980 году у Уилли Джонса из Атланты, США, при поступлении в больницу она составляла 46,5С.
Интересный факт: Самое распространенное инфекционное заболевание в мире - это зубной кариес.
Интересный факт: В теле человека примерно сто триллионов клеток, но лишь десятая часть из них - человеческие клетки, остальные – микробы.
Интересный факт: Вероятность заболевания лейкемией у детей, отцы которых курят, в 4 раза выше.
Интересный факт: По мнению калифорнийских ученых, люди, съедающие в неделю хотя бы 5 грецких орехов, в среднем по статистике живут на 7 лет дольше.
Интересный факт: «Виагра» была изобретена случайно в процессе разработки лекарства для лечения сердечных заболеваний.
Интересный факт: Три четверти видов бактерий, живущих в кишечнике человека, еще не открыты.
Анализ крови на туберкулез
На сегодняшний день туберкулезом инфицировано примерно 30% всего населения Земли. Это значит, что шансы заразиться этим опасным инфекционным заболеванием есть практически у каждого. Но преувеличивать опасность туберкулеза не надо, если вовремя его обнаружить, то лечение практически всегда приносит успех. Сегодня для обнаружения туберкулеза у взрослых используют флюорографию, а у детей это заболевание диагностируют при помощи реакции Манту. Но с каждым днем появляются новые методы диагностики, например, во многих лабораториях уже можно сдать анализ крови на туберкулез.
Кому стоит сдать анализ на туберкулез?
Обязательно пройти диагностику, в том числе и сдать анализ на туберкулез, рекомендуют многим группам людей. В частности, сдать такой анализ необходимо, если у вас были контакты с людьми, больными туберкулезом. Это относится только к людям, которые болеют активной формой туберкулеза, заразной для окружающих. Также пройти диагностику рекомендуют, если человек долгое время пребывал в стране, где уровень заболевания очень высок.
Необходимо систематически проходить обследование на туберкулез тем, кто может контактировать с больными по долгу службы, например, людям, работающим в местах лишения свободы, больницах, приютах для бездомных. Кроме того, систематическая диагностика данного заболевания понадобится ВИЧ-инфицированным или людям с ослабленной иммунной системой. Детям до 5-ти лет рекомендуется проходить кожную пробу на туберкулез, но сдача анализа крови на туберкулез также возможна.
ПЦР анализ крови на туберкулез
Чаще всего под анализом крови на туберкулез подразумевают ИФА (иммуноферментный анализ) и ПЦР анализ крови на туберкулез. Первый метод позволяет определить наличие в крови антител к микобактерии туберкулеза. Этот метод исследования достаточно прост и удобен, но не очень информативен.
Что касается метода ПЦР, то он имеет очень высокую информативность и позволяет легко и эффективно определять наличие микобактерии в организме, но, только если проводить анализ мокроты, а не крови. ПЦР анализ крови на туберкулез нельзя считать информативным, так как ДНК микобактерии туберкулеза в крови бывает только у больных туберкулезным сепсисом. Но в таком случае яркая симптоматика позволяет делать предположения относительно заболевания и даже назначать лечение без анализа ПЦР. В других случаях вероятность обнаружения возбудителя заболевания в крови очень низка, поэтому данный анализ дает слишком много ложноотрицательных результатов.
Общий анализ крови при туберкулезе
Помогает ли общий анализ крови при туберкулезе поставить правильный диагноз? Если и помогает, то очень незначительно. Например, анализ крови при туберкулезе легких не будет отличаться от анализа крови при другом виде туберкулеза, кроме того, картина будет сходной для всех бактериальных инфекций.
При туберкулезе заметно изменяется реагентный состав крови. В первую очередь будет заметно увеличение СОЭ или скорости оседания эритроцитов. Этот параметр иногда достигает значения в 50 единиц и более. Но необходимо учитывать, что такой же уровень СОЭ может наблюдаться и при воспалении легкого или, например, раке легкого .
Еще одна особенность общего анализа крови при туберкулезе – выраженная эозинофилия. Сильное увеличение количества эозинофилов при увеличенной скорости СОЭ намекает, что вероятность туберкулеза или опухоли выше, чем воспаления легкого. Изучение других параметров при диагностировании туберкулеза практически не имеет смысла. Стоит только уточнить, что анализ крови при туберкулезе легких никогда не дает картины снижения количества гемоглобина и эритроцитов.
Может ли анализ крови стать основанием для постановки диагноза?
Необходимо уточнить, что по общему анализу крови нельзя поставить диагноз туберкулез, как и по ПЦР анализу крови. Общий анализ крови только показывает, что в организме есть воспалительный процесс или, например, опухоль. Но поставить диагноз по одному анализу крови нельзя, для этого необходимо проводить дополнительные исследования.
Но то, что общий анализ крови или уже упомянутые ПЦР и ИФА не являются достаточно информативными, вовсе не говорит о том, что по крови невозможно выявить туберкулез в принципе. На сегодня уже существуют и активно используются тесты, которые могут выявить наличие микобактерии туберкулеза в организме по анализу крови.
Один из таких тестов основан на определении в крови антигенов, специфических для Mycobacterium tuberculosis. В последние несколько лет в США и Европе разработана новая диагностика туберкулеза, которая основана на измерении иммунного ответа T-лимфоцитов на микобактериальные антигены ESAT-6 и CFP-10, выраженного в продукции гамма-интерферона в культуре цельной крови. Этот анализ называется Interferon Gamma Release Assays или IGRA. Данный тест признан достаточно эффективным и позволяет определять наличие туберкулезной инфекции, но в нашей стране он пока не применяется широко.
Еще один анализ крови на туберкулез, который позволяет достаточно точно его диагностировать “QuantiFERON-TB Gold In-Тube”. Это достаточно эффективный анализ, который может использоваться как скрининговый, и подходит для формирования групп риска по туберкулезу среди населения. Но этот тест, к сожалению, не позволяет дифференцировать активный и латентный туберкулез.
Какие сдают анализы при туберкулезе легких?
Лабораторные анализы сдают все больные. Поскольку патология является заразной для окружающих. то своевременное исследование биологического материала способствует точности в постановке диагноза и помогает контролировать ход лечения.
Перечень лабораторных анализов при туберкулезе легких
Список анализов при туберкулезе
Важный бактериологический анализ мокроты при туберкулезе проводится лаборантами в специально окрашенных мазках. При получении отрицательных результатов мокроту анализируют несколько раз. Культуральный метод представлен посевом на питательные среды Левенштейна-Йенсена. Целесообразным оказывается метод флотации. Биологический метод подразумевает заражение подопытных животных.
Список обязательных анализов при туберкулезе легких таков:
- исследование мокроты – при наличии каверн в ней обнаруживаются рисовые тельца, белок, эластические волокна, соли кальция;
- анализ экссудата – показывает нейтрофилы и эндотелиальные клетки с преобладанием лейкоцитов;
- анализ бронхоальвеолярного лаважа показывает сниженное количество альвеолярных макрофагов с резким возрастанием нейтрофилов при активном течении туберкулезного процесса, а при неактивном течении показатели макрофагов повышены незначительно;
- серологические анализы. или иммуноферментные, сдают для определения сывороточных иммуноглобулинов к микобактерильным антигенам. Соотношение диагностического титра антител к возбудителю заболевания превышает значение 1:8.
Что показывают результаты анализа крови?
Благодаря биохимическому анализу крови при туберкулезе легких специалисты имеют возможность определения и направленности изменений белка и его фракций в сыворотке крови. Так определяется форма и стадия заболевания. Уровни мочевой кислоты, меди, холестерина и лизоцима превышены. Наблюдается активность креатинкиназы и ангиотензин-конвертирующего фермента. Из-за снижения уровня pH и возрастания pCO2 развивается респираторный ацидоз.
Что касается показателей гемоглобина, то их снижение, приводящее к развитию анемии, не характерно для туберкулезного процесса.
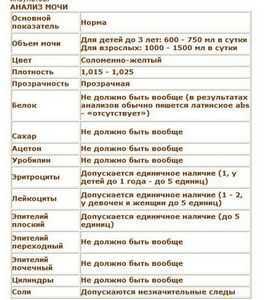
Анализ мочи у туберкулезных больных
Сдают ли анализ мочи при туберкулезе легких?
Экскреция мочи у туберкулезных больных остаётся в норме. Патологические изменения обычно появляются в том случае, если в туберкулезный процесс были вовлечены почки и мочевыводящие пути. У пациентов, страдающих хронической формой заболевания, в ходе исследования могут быть обнаружены признаки амилоидоза.
Что же показывает анализ мочи при туберкулезе легких, какая информация может свидетельствовать о развитии в организме патологического процесса?
- Плотность составляет 1,015 – 1,025.
- Допускается единичное наличие эритроцитов, у детей – не более 5.
- Лейкоцитов не должно быть более 2 единиц, для женщин и девочек – до 5 единиц.
- Показатели соли не должны быть значительными.
- Допустимое значение плоского эпителия – до 5 единиц.
Таких показателей не должно быть вообще:
Похожие записи
Источники: http://ftiza.su/analizyi-krovi-i-mochi-pri-tuberkuleze/, http://dolgojit.net/analiz-krovi-na-tuberkulez.php, http://wikipigs.net/kakie-sdayut-analizyi-pri-tuberkuleze-legkih.html
Комментариев пока нет!nekashljaj.ru
Показатели СОЭ при туберкулезе
- Теберкулез
- Показатели СОЭ при туберкулезе
- Симптомы
- Диагностика
В настоящее время по статистическим данным туберкулез является самой распространённой болезнью среди людей. Чаще всего этому заболеванию подвергаются дети и малообеспеченные слои населения. Стоит отметить, что с каждым годом процент заболевших людей увеличивается вдвое. В связи с этим для лечения туберкулеза разрабатываются новые лекарственные препараты и методики.
Основной фактор, способствующий развитию туберкулеза это снижение иммунитета, которое может быть вызвано в результате загрязнения окружающей среды. Диагностировать данное заболевание можно при помощи анализов и многими иными способами.
Анализ крови на туберкулез это главный показатель для определения заболевания у человека. Туберкулез является опасным инфекционным заболеванием. Стоит отметить, что в более запущенной стадии заболевание очень плохо поддается лечению, поэтому очень важно вовремя заметить болезнь и начать должное лечение в стационаре.
Пути заражения туберкулезом
Заболевание имеет воздушно-капельный механизм передачи. Таким образом, заражение может произойти в результате попадания возбудителя в организм через слизистую оболочку. Кроме того туберкулез может передаваться от больной матери к развивающемуся плоду.
Практически во всех случаях туберкулез действует на дыхательную систему. Разделяют внелегочную форму заболевания (поражает пищеварительную систему, ЦНС, нарушает зрительную функцию, суставы, мочеполовую систему).
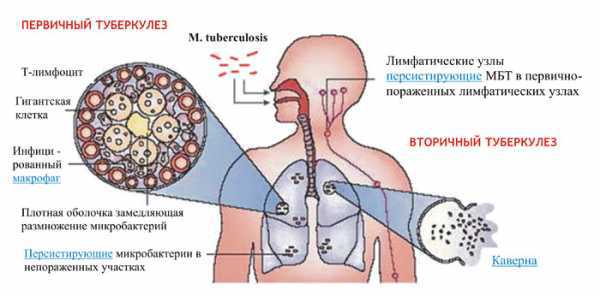
Основной источник заболевания это микобактерия - палочка Коха. Она поражает лёгкие, кожу, кости и многие другие органы. Как правило, туберкулез может привести к инвалидности или даже к смерти человека. Однако если заболевание будет диагностировано как можно раньше, то оно вполне хорошо поддается лечению.
Анализ крови на определение туберкулеза показывает клиническое течение воспалительного процесса. В норме скорость оседания эритроцитов составляет: у мужчин 1-10 мм/ч, у женщин 2-15 мм/ч.
 Возбудитель, попадая в организм человека, вызывает поражение тканей и органов различных систем. В том числе изменяются показатели крови. Так при инфицировании палочкой наблюдается очень сильное повышение скорости оседания эритроцитов. Также повышается число лейкоцитов, так как в организме протекает воспалительный процесс. Как правило, туберкулез не вызывает существенных изменений в эритроцитах. Развитие небольшой анемии и низкий гемоглобин может развиться только при значительной кровопотере. Таким образом, туберкулез сопровождается превышением СОЭ значительно выше нормального значения.
Возбудитель, попадая в организм человека, вызывает поражение тканей и органов различных систем. В том числе изменяются показатели крови. Так при инфицировании палочкой наблюдается очень сильное повышение скорости оседания эритроцитов. Также повышается число лейкоцитов, так как в организме протекает воспалительный процесс. Как правило, туберкулез не вызывает существенных изменений в эритроцитах. Развитие небольшой анемии и низкий гемоглобин может развиться только при значительной кровопотере. Таким образом, туберкулез сопровождается превышением СОЭ значительно выше нормального значения.
Симптомы
К главным симптомам туберкулеза можно отнести:
- Повышение температуры тела;
- Ночная потливость;
- Появление отдышки;
- Сухой, сильный кашель с мокротой (могут присутствовать кровяные прожилки);
- Общая усталость;
- Резкое похудение;
- Быстрое утомление;
- Вялость;
- Агрессивность;
- Отсутствие аппетита;
- Боли в груди.
Дети, в отличие от взрослых людей наиболее подвержены заражению туберкулезом. Поэтому необходимо регулярно обследовать своего ребенка и проводить тест на выявление палочки Коха. Своевременная диагностика позволяет достичь положительного результата без серьезных последствий.

У некоторых людей встречается сильная иммунная система. В таком случае симптомы заболевания начинают проявляться только на поздних стадиях. При ослабленном иммунитете признаки проявляются в самом начале заболевания. Туберкулез развивается медленно и поэтапно:
- Первичная форма. Развивается сразу после заражения. Главные симптомы на этой стадии это увеличение лимфатических узлов.
- Латентная (скрытая форма). Начало заболевания характеризуется отсутствием симптомов. Далее они проявляются в виде специфических болей при дыхании и кашле, отсутствием аппетита, повышенной потливостью, быстрой утомляемостью. Такую форму можно считать незаразной.
- Открытая форма. Самая серьезная форма заболевания. Для проведения лечения необходимо оградить больного человека от других в закрытых медицинских учреждениях. Это нужно для обеспечения безопасности для окружающих людей.
- Вторичная форма. Наблюдается в результате повторного инфицирования.
Диагностика туберкулеза
Выявление заболевания усложняется из-за схожести первых симптомов с хроническим бронхитом. Ведущую роль в диагностике туберкулеза играет своевременное взятие анализов у предполагаемых больных. Так при подозрении на туберкулез пациенту проводиться исследование мокроты. Для этого в течение суток собирается мокрота и отправляется в лабораторию для выявления микобактерий.
Стоит отметить, что диагностика туберкулеза имеет и прочие методы для обследования больных.
Наиболее эффективными способами для диагностики болезни являются:
- Б/х анализ крови;
- Анализ мочи;
- Анализ мокроты;
- Проба Манту, Пирке;
- КТ (компьютерная томография);
- Серологическое исследование крови (ИФА, ПЦР);
- Бронхоскопия;
- Биопсия;
- Плевральная пункция;
- Флюорография;
- Рентгеноскопия.
Стоит отметить, что туберкулез сопровождается повышение концентрации холестерина, лизоцима, мочевой кислоты и Cu в сыворотке крови. Исходя из этого, все изменения при туберкулезе могут быть весьма специфичными.
Каждая форма заболевания отличается течением, тяжестью, диагностикой и лечением. Поэтому при появлении первых симптомов следует немедленно обратиться к врачу и не заниматься самолечением. Так как можно только усугубить ситуацию и ухудшить свое состояние.
В настоящее время существует множество лекарственных препаратов, которые эффективно борются с возбудителем туберкулеза. Ведущую роль в выздоровлении человека играет своевременная диагностика и грамотная терапия. Также от процесса восстановления после перенесенного заболевания зависит общее состояние больного. Таким образом, при соблюдении всех врачебных рекомендаций можно снизить риск возникновения повторной инфекции.
(1 оценок, среднее: 5,00 из 5) Загрузка...analizkrovi.net
Как сдавать общий анализ крови при туберкулезе легких? Сущность метода и показатели
Чтобы на ранней стадии выявить такое тяжелое заболевание, как туберкулез, регулярно сдавайте кровь на анализ.
Туберкулез - бактериальное заболевание, на начальной стадии часто протекает без каких-либо видимых симптомов. На позднем этапе лечение требуется длительное. Общий анализ крови помогает диагностировать и лечить болезнь своевременно.
Google+
Vkontakte
Odnoklassniki
Вот так бывает! Елена в 30 лет справилась с недугом. Как она вылечила туберкулез легких после того, как врачи не помогли?Узнайте прямо сейчас.
Общий анализ крови показывает количество видов клеток и их параметры, их размер и цвет. У здорового человека число эритроцитов, тромбоцитов и лейкоцитов находится в пределах нормы. Уменьшение или увеличение числа какого-либо вида клеток указывает на наличие заболевания.
Вот за что отвечают основные виды клеток крови:
- эритроциты несут по крови кислород;
- тромбоциты помогают крови сворачиваться;
- лейкоциты – главные борцы с инфекцией.
Также ОАК показывает изменения в параметрах клеток, определяет, сколько клеточной массы по отношению к плазме находится в крови, измеряет уровень гемоглобина, помогает вывести лейкоцитарную формулы крови. ОАК помогает диагностировать различные заболевания – от распространенной простуды до тяжелейших заболеваний крови.
Важно! Одни и те же показатели могут быть нормой для определенного возраста и патологией для другого. Пол пациента также имеет значение.
Это то, что поможет! Елена в 30 лет победила болезнь. Перепробовала кучу медикаментов, но их применение прошло для организма бесследно. Так что же ей помогло?Узнайте прямо сейчас.
Всем детям России положено делать пробу Манту, укол, показывающий предрасположенность к туберкулезу. Инъекцию делают каждый год, с 12 месяцев до 15 лет. Минимальное количество антигена-туберкулина вызывает воспаления, в ответ на которые тело вакцинированного ребенка дает реакцию в виде красного пятна на месте укола.
Фото 1. Манту, ПЦР, ОАК - основные методы определения наличия туберкулезной палочки в организме.
По величине и плотности пятна врач поймет, поражался ли организм микробактериями. Яркое и крупное пятно показывает, что есть предрасположенность к заболеванию.
Важно! Размер и яркость покраснения могут быть вызваны аллергией на компоненты вакцины. Кроме того, Манту бесполезна и даже вредна при острых заболеваниях и хронических патологиях. При сомнительном результате Манту сдается кровь на ОАК или ПЦР. Анализы подтвердят или опровергнут подозрение на туберкулез.
- Метод ПЦР – полимерной цепной реакции – состоит в том, что биологический материал (кровь, мокрота, моча, содержимое желудка), содержащий ДНК, подвергается нагреванию до 98º, затем охлаждению на несколько градусов. В результате синтезируют нужные молекулы. Анализ вместе с забором биологического материала выполняется быстро и точно. ПЦР «не умеет» отличать живых возбудителей туберкулеза от уже мертвых и часто дает ложноположительный анализ. Основной недостаток метода – его труднодоступность; не в каждой клинике есть необходимое дорогостоящее оборудование.
- ОАК более точный метод, чем Манту. Его можно применять при острых и хронических воспалительных заболеваниях. ОАК не требует сложного оборудования. Но по одному общему анализу крови далеко не всегда возможно отличить туберкулез от воспаления легких или рака.
Показывает ли и что конкретно показывает общий анализ крови при туберкулезе?
- На наличие туберкулеза показывает повышение СОЭ, скорости оседания эритроцитов. Это изменение – показатель воспаления в организме. При туберкулезе СОЭ может повыситься до 60 условных единиц, тогда как нормальный показатель взрослого человека – всего 15-20. Но такой результат СОЭ может давать также при воспалении легких и злокачественной опухоли.
Важно! Высокий уровень СОЭ предполагает возможность, но не доказывает наличие туберкулеза. Сдайте все назначенные врачом анализы.
- Исключает воспаление легких увеличение в лейкоцитарной формуле эозинофилов, разновидности лейкоцитов, чувствительных красителю эозину.
- При туберкулезе легких не понижается гемоглобин и уровень эритроцитов.
- Повышается количество тромбоцитов и лейкоцитов.
Средства и методы для определения заболевания по общему анализу крови у детей и взрослых
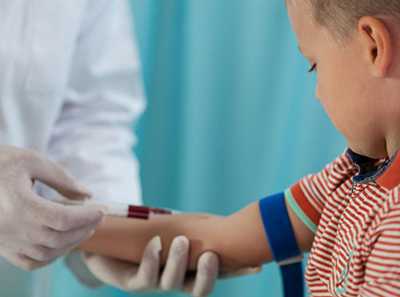
Общий анализ крови при туберкулезе у детей чаще берут из пальца. У тех взрослых, кому противопоказан забор крови из вены, тоже берут из пальца.
Кровь из вены, взятую за один раз, в современных лабораториях исследуют на ОАК, проводят биохимическое исследование, проверяют показатель свертываемости.
Взятую из вены кровь распределяют по нескольким подписанным пробиркам. В каждой пробирке содержатся необходимые для перевозки и обработки крови реагенты и консерванты.
Ряд исследований крови (например, подсчет количества тромбоцитов) проводится под микроскопом. Эта же процедура осуществляется при помощи камеры Горяева. При подсчете по методу Фонио и в камере Горяева применяют химические реагенты (MgSO4, этилендиаминтетраацетат Натрия Кокаина гидрохлорид, порошок фурацилина, Оксалат аммония) в растворах нужной концентрации.
ОАК также выполняют на гематологических анализаторах, в специализированных лабораториях. Оборудование действует автоматически и определяет до 24 параметров состава крови.
Порядок проведения ОАК
Кровь на ОАК берут из вены или из пальца. В обоих случаях не ешьте за 10 часов до процедуры (кроме экстренных ситуаций). Из меню ужина стоит убрать жареные, острые, жирные блюда. Масло, крем, сыр на ужин увеличивают содержание липидов. Откажитесь от леденцов, жевательной резинки, газированных и содержащих кофеин напитков. Не пейте спиртного, исключите наркотические средства, не курите за час до сдачи анализа.
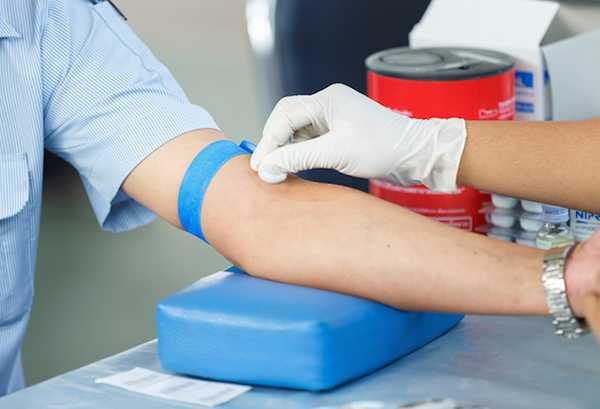
Фото 2. ОАК обычно берут из вены, перед этим следует отказаться от многих продуктов питания, чтобы анализ получился достоверным.
Если приходится сдавать ОАК днем, то не ешьте за три часа до процедуры. Голодание, особенно длительное, перед сдачей ОАК также нежелательно. Через 48 часов голодания увеличивается содержание билирубина, через 72 часа снижается концентрация глюкозы.
Внимание! Предупредите врача о лекарственных препаратах, которые вы принимаете. Даже применение препаратов, содержащих аспирин, влияет на результат анализа.
На показатели также воздействуют сильные физические нагрузки, морально-эмоциональное напряжение. Если необходимо пройти рентген, УЗИ или физиотерапевтические процедуры, сначала сдайте ОАК.
| Компоненты | У здорового взрослого | У больного туберкулезом | У здорового ребенка | У ребенка, больного туберкулезом |
| Эритроциты | Не менее 3 млн. | В пределах нормы | 6 мес. – 4-5,3 млн. 1 год – 3,8-4,8 млн. До 6 лет – 3,7 – 4,9 млн. До12 лет – 3,9 – 5,1 млн. До 16 лет – 3,8 – 5,20 млн. | Небольшое ускорение |
| СОЭ | Мужчины – 1-10 мм/ч Женщины – 2-15 мм/ч | От 15 мм/ч От 20 мм/ч | Новорожденные – 1-2 мм/ч До 3 лет – 2-17 мм/ч От 7до 12 лет – до 12 мм/ч | Выше нормы |
| Лейкоциты | 48,8 млрд. на 1 л | Выше нормы | До года – 9,2-13,8 млрд. на 1 л До 3 лет – 6-17 млрд. До 10 лет – 6,1 – 11,4 млрд. | Небольшое повышение нормы |
| Тромбоциты | 180-320 ×10 млрд/л | Повышено | 6 мес. – 160-400× 10 млрд До года - 180-400× 10 млрд До 4 года – 160-400 До 7 лет – 180 - 450 | Выше нормы |
При диагностике туберкулеза не ограничивайтесь одним анализом, применяйте все доступные методы.
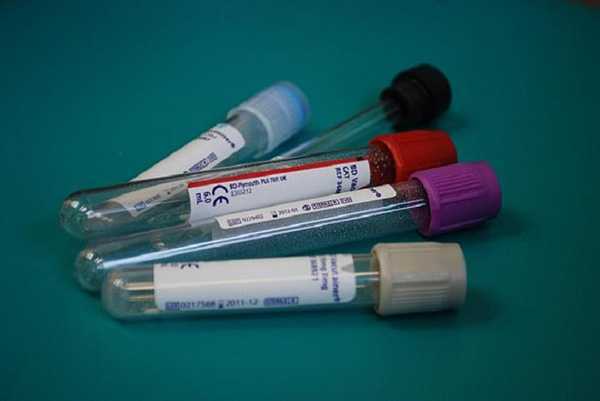
Фото 3. Чтобы подтвердить или опровергнуть наличие туберкулеза, необходимо комплексное обследование.
Проходят первичное обследование на наличие туберкулеза (в том числе сдают ОАК) в специализированных лабораториях при поликлиниках. Если лечащий врач заподозрил заболевание по показателям при общем анализе крови при туберкулезе, без промедлений обратитесь к фтизиатру.
Внимание! Сдавайте ОАК не реже 2-х раз в год, даже если самочувствие не вызывает беспокойства. Это поможет обнаружить возможное заболевание на ранней стадии.
Туберкулез – не приговор. Болезнь излечима при условии правильной терапии, совместных усилий врача и пациента. Своевременное выявление заболевания способствует излечению. ОАК – один из методов ранней диагностики туберкулеза.
Правила сдачи общего анализа крови, особенности подготовки биоматериала к проведению исследований.
Google+
Vkontakte
Odnoklassniki
no-tuberculosis.ru
Моноциты при туберкулезе
Диагностика крови – это лабораторное исследование, направленное на оценивание ее состава. Анализ крови позволяет установить количество гемоглобина, эритроцитов, лейкоцитов, тромбоцитов, а также определить отклонения цветового ее показателя.
Оглавление:
Кроме того, анализ крови предоставляет возможность изучить лейкоцитарную формулу крови и все ее изменения, а также скорость оседания эритроцитов. Если при анализе крови повышен какой-либо показатель, его результаты сразу же это отразят.
При диагностике крови существует возможность установить многие виды заболеваний организма человека. А их разновидность (различные виды анализа крови) помогает лечащим врачам более точно установить диагноз и выбрать эффективную методику терапии. Среди видов анализа крови можно выделить общую диагностику крови, развернутое ее исследование, биохимическую, иммунологическую, серологическую и онкомаркерную диагностику, а также исследования сахара, гормонального профиля, свертывания и аллергических проявлений. Кроме того, есть возможность установить группу крови и ее резус-фактор, а также провести полимеразную цепную реакцию.
Каждый из вышеперечисленных методов имеет свой перечень исследуемых показателей крови. Именно их характеристики позволяют судить о состоянии человека. При различных заболеваниях происходят изменения в анализе крови, и повышаются те или иные показатели. Поэтому их интерпретация имеет огромную значимость.
В анализе крови повышены моноциты
Моноциты – это незрелые клетки крови. Они преобразуются в макрофаги во время проникновения в тканевую часть организма. Макрофаги также являются клетками. Но они абсорбируют возбудителей различных заболеваний, отмершие клетки организма человека, а также инородные тела. При исследовании результаты могут показать, что в анализе крови моноциты повышены или занижены.
Уровень моноцитов в крови устанавливается при общем исследовании крови. А более детальную информацию предоставляет исследование лейкоцитарной формулы, при котором моноциты входят в ее состав. Данные виды клеток могут принимать завышенные или заниженные показатели. Но в любом случае они свидетельствуют о нарушениях работы организма и наличии определенного вида заболевания.
Если в анализе крови моноциты повышены, можно говорить о моноцитозе. Такое состояние крови наступает при завышенных нормах незрелых клеток. В медицинских лабораториях принято считать нормальными показатели моноцитов в пределах 3-11% от общего количества лейкоцитов.
При оценивании уровня таких клеток различают процентное и абсолютное их соотношение. Абсолютное соотношение уровня моноцитов к общему числу лейкоцитных клеток в норме составляет 0,1-0,7х10 9 \л.
Если занижены нормы моноцитов в крови, значит, появились признаки неправильной работы иммунной системы человека. Такие показатели встречаются и при повреждениях костного мозга. Они происходят вследствие наличия у человека заболеваний апластической анемией или дефицита витамина В12. Низкое количество моноцитов в крови встречается и при лучевом заболевании, а также волосатоклетчатом лейкозе.
А вот при наличии туберкулеза, сепсисов, злокачественных форм повреждений лимфатической системы человека будет уровень в анализе крови моноцитов повышен. Также можно отметить и такие заболевания как сифилис, токсоплазмоз, малярия и бруцеллез.
В анализе крови повышены показатели СОЭ
СОЭ – это показатель скорости оседания эритроцитов. Она дает возможность оценить состояние белка в плазме крови. То есть устанавливается скорость образования столбиков плазмы, которые расположены в вертикальном капилляре и находятся в свободном состоянии от эритроцитов.
Скорость оседания эритроцитов устанавливается при общей диагностике крови и других видах исследований. Нормы этого параметра зависят от возраста человека. Например, для малыша в один месяц она составляет 4-8 мм\ч, в шесть месяцев – 4-10 мм\ч, от одного года до двенадцати лет – 4-12 мм\ч. Для мужчин норма СОЭ в крови не должна превышать 15 мм\ч, а для женщин – 20 мм\ч. Для беременных норма составляет 45 мм\ч.
Встречаются случаи, когда в анализе крови повышены показатели скорости оседания эритроцитов. Такое происходит во время воспалительного процесса, беременности, тиреотоксикоза, гипотиреоза или хирургического вмешательства. Также отмечается повышение скорости оседания эритроцитов у пожилых людей. Но его признают несущественным увеличением, и может составлять всего лишь 30 мм\ч.
Завышенные показатели скорости оседания эритроцитов принято связывать с физиологическими и патологическими причинами. К физиологическим причинам относят возраст человека, а также менструальный цикл и период беременности. А к патологическим причинам приводят различные заболевания человека. Например, рак, туберкулез, сифилис, инфаркт миокарда, нефрит, различные воспаления и интоксикации.
Медицинские специалисты выделяют случаи, когда в анализе крови повышены показатели СОЭ ложно. Связывают это с действием антител (холодовые) при заболевании инфекционным мононуклеозом и лимфомой. А вот заниженные показатели встречаются при вегетарианском питании, снижении мышечной массы, миодистрофиях, а также гипергидратациях.
Диагностика белков аланинаминотрансферазы и аспартатаминотрансферазы
Аланинаминотрансфераза (АЛТ) и аспартатаминотрансфераза (АСТ) – это виды белка. Они находятся в клетках организма человека. Принимают участие в процессе обмена аминокислот. Такие виды белков располагаются только в клетках и проникают в кровь при заболеваниях, а также травмах. При анализе крови повышение АЛТ и АСТ говорит о болезнях определенного органа человека.
Количество вышеперечисленных ферментов во всех органах различное. В связи с этим, увеличенный их уровень при диагностике устанавливает болезнь того или иного органа. Например, фермент АЛТ в основном содержится в печени, почках, мышцах, сердце, а также поджелудочной железе. А АСТ – в миокарде, нервных тканях, легких, почках, а также частично в печени, мышцах и поджелудочной железе.
Следует также помнить, при анализе крови к повышению АЛТ и АСТ могут привести приемы лекарственных препаратов. К ним можно отнести в первую очередь употребление гепатотоксичных препаратов, а также антибиотиков.
Уровень содержания ферментов аланинаминотрансферазы и аспартатаминотрансферазы устанавливается при помощи биохимического исследования крови. Чтобы получить правильные и точные результаты, специалисты в области медицины рекомендуют сдавать кровь утром натощак. Кровь берут из вены. А нормами АЛТ для мужчин считается 45 ед\л, АЛТ – 45 ед\л. Для женщин АЛТ и АСТ не должен выходить за пределы 31 ед\л.
Для детей количество ферментов зависит от возраста, но число АЛТ не должно выходить за рамки 50 ед\л, а АСТ – 140 ед\л в течение пяти дней после рождения малыша и 55 ед\л до девяти лет.
Нужно учитывать, при расшифровке показателей АЛТ и АСТ нормы могут изменяться. Это зависит от используемого оборудования для диагностики крови, а также методов лабораторных исследований.
Но в любом случае, если в анализе крови повышены АЛТ или АСТ, можно говорить о наличии ряда заболеваний. Например, количество АЛТ завышено при гепатите, циррозе и раке печени, остром панкреатите, инфаркте миокарда или сердечной недостаточности. АСТ повышается при миокардите, ревмокардите, вирусных гепатитах, раке печени, обширных травмах и ожогах.
Источник: http://ymadam.net/zdorove/sdaem-analizy/analiz-krovi-povyshen.php
Различные формы туберкулеза при разной реактивности организма вызывают значительные отклонения в лейкоцитарной формуле и количестве лейкоцитов. Поданным Н. А. Шмелева (1959), число лейкоцитов у больных туберкулезом чаще (58%) достигает 6в109/л, при острых и тяжелых формах процесса — 12—15в109/л (35% случаев). Число лейкоцитов более 15в109/л встречается редко (3% больных), и в этих случаях надо искать другое заболевание или сочетание его с туберкулезом. По числу лейкоцитов можно судить о степени реакции отдельных частей кроветворной системы, поэтому при туберкулезе, как и при других заболеваниях, этот показатель не следует оценивать «оторванно» от лейкоцитарной формулы.
У взрослых туберкулезный процесс обычно вызывает увеличение числа палочкоядерных нейтрофилов. У больных с инфильтративными и очаговыми формами без распада отмечается палочкоядерный сдвиг (7—10%). При наличии деструкции легочной ткани количество палочкоядерных нейтрофилов может доходить до 10—20%. Значительное увеличение сдвига влево отмечается при обострении фиброзно-кавернозного туберкулеза, а также при распространенных процессах с явлениями распада. В этих случаях процент палочкоядерных может достигать 20—30, иногда появляются мета- и промиелоциты (0,5—0,25%).
При туберкулезе изменяется и характер зернистости нейтрофилов. Вместо обычной тонкой может появиться грубая патологическая зернистость, которая имеет не меньшее значение, чем изменение ядра. Для определения числа нейтрофилов с патологической зернистостью мазки крови надо окрашивать в буферном растворе. В норме до 6% нейтрофилов имеет патологическую зернистость. Увеличение в периферической крови числа нейтрофилов с патологической зернистостью указывает на истощение пула миелоцитов нейтрофильного ряда и образование из них менее дифференцированных клеток костного мозга. У больных с тяжелыми формами туберкулеза почти все нейтрофилы (80—90%) могут содержать патологическую зернистость, которая при затихании патологического процесса обычно сохраняется дольше других изменений гемограммы, свидетельствуя о неполном восстановлении функции костного мозга.
Клинически выраженный туберкулез протекает с нормальным числом эозинофилов в крови. Небольшая эозинофилия при отсутствии сдвига влево в сочетании с лимфоцитозом сопровождает благоприятно протекающие туберкулезные процессы. Гипоэозинофилия и особенно анэозинофилия отмечаются при тяжелом состоянии больных.
Число узкоплазменных лимфоцитов повышается в период ранней туберкулезной интоксикации, в начальный период первичного туберкулеза. Высокое число лимфоцитов Н. А. Шмелев (1959) связывает с реактивностью раннего периода первичной инфекции. Увеличение данного показателя в крови наблюдается и при затихании вспышки, инфильтративном и очаговом туберкулезе легких. При прогрессировании болезни он снижается вплоть до выраженной лимфопении (10% и менее). Это закономерное явление, связанное с угнетением лимфопоэза.
Нормальное количество моноцитов отмечается у 66% больных туберкулезом, ниже нормы — у 22%. Стойкое увеличение показателя бывает при свежей гематогенной диссеминации, которая может иметь место во всех фазах туберкулезного воспаления. В этих случаях определяется от 10 до 20% моноцитов при повторных анализах крови. Резкое снижение количества моноцитов может быть при тяжелом течении первичного туберкулеза и казеозной пневмонии [Тимашева Е. Д., 1947]. Колебания в содержании этих клеток зависят и от других агентов, вызывающих раздражение ретикулогистиоцитарной системы. Некоторую роль в данном процессе может играть также непереносимость химиопрепаратов, вызывающих побочные реакции, которые протекают с увеличением количества агранулоцитарных форм, в том числе моноцитов [Ковязина А. И., 1970].
При обычном исследовании крови базофилы встречаются у 0,5— 1,8% больных. Н. А. Шмелев и А. И. Ковязина (1971), А. К. Герман и Б. П. Ли (1970) отметили увеличение абсолютного числа базофилов у 30% больных с активной формой туберкулеза легких. Способность базофильных лейкоцитов изменять свои морфологические свойства при реакции антиген — антитело широко используется в серологическом тесте Шелли для выявления антител к различным (в первую очередь лекарственным) антигенам [Тимашева Е. Д., Ковязина А. И., 1969, и др.].
Состав красной крови у большинства больных туберкулезом остается в пределах нормы. Анемии отмечаются при первичной казеозной пневмонии, милиарном туберкулезе [Alterescu R. et al., 1975; Payl J. et al., 1977] и некоторых формах диссеминированного туберкулеза [Тимашева Е. Д., 1963]. Число эритроцитов при этих формах падает до 1—2,5 в 1012/л, уровень гемоглобина — до 50 — 60 г/л.
В процессе химиотерапии могут возникать разнообразные изменения показателей крови, обусловленные токсическим и аллергическим воздействием препаратов на организм больного. Наиболее часто наблюдается реакция эозинофилов. Их число возрастает при лечении антибиотиками (стрептомицин, виомицин и канамицин, реже циклосерин и рифампицин). Гиперэозинофилия иногда может служить предшественником агранулоцитарных реакций, проявляющихся уменьшением числа гранулоцитов, нарастающим падением числа лейкоцитов, относительным повышением числа лимфоцитов и моноцитов и появлением в гемограмме плазматических и ретикулогистиоцитарных элементов. При использовании рифампицина, протионамида, этионамида и ПАСК наблюдается повышение процента моноцитов (до 10—18). При применении изониазида, ПАСК, стрептомицина, циклосерина и рифампицина описаны тяжелые осложнения в виде гемолитических и апластических анемий [Аркавина Э. А., Берлинер А. А., 1971]. Гемолитические анемии могут развиваться при повторном и интермиттирующем приемах рифампицина, протекать с острой почечной и печеночной недостаточностью [Nastase М. et al., 1975; Miyachi S. et al., 1982]. Кроме того, из гематологических осложнений при лечении рифампицином и этамбутолом описаны тромбоцитопении [Calietti F. et al., 1978; Rabinovitz M. et al., 1982].
Лейкемоидные реакции, связанные с туберкулезной инфекцией, встречаются редко и наблюдаются преимущественно при диссеминированных формах в фазе острой диссеминации, протекающей с поражением костного мозга, селезенки и печени, лимфатических узлов, брюшной полости, и при остром туберкулезном сепсисе. В нашей стране они описаны Е. М. Тареевым (1948), Е. Д. Тимашевой (1963), за рубежом — Н. Reinwein. W. Rosing (1938), J. Tripatti и соавт. (1984).
Источник: http://www.tuberculosis-stop.ru/?Metody_diagnostiki_tuberkuleza_organov_dyhaniya:Morfologiya_krovi_pri_tuberkuleze
Моноцитоз: понятие, когда патология, причины повышения моноцитов, как лечить
Моноцитоз — это повышение общего числа моноцитов (лейкоцитов-агранулоцитов, лишенных гранул и зернышек) в периферической крови или увеличение их процентного соотношения в клеточной популяции белого ростка кроветворения.
Моноцитоз не считается самостоятельной болезнью, отдельного лечения не требует, однако является важным лабораторным показателем, который свидетельствует о наличии патологии в организме (чаще инфекционной природы).
Коротко о моноцитах
Незернистые лейкоциты (моноциты, макрофаги, фагоцитирующие мононуклеары, мононуклеарные фагоциты) – самые крупные по размеру представители лейкоцитарного сообщества. Такая величина по сравнению с другими клетками объясняется их функциональными обязанностями – они поглощают бактерии, поврежденные и «мертвые» клетки, иммунные комплексы «АГ-АТ», в общем, избавляют организм от последствий воспалительной реакции и называются «санитарами» или «дворниками». Однако все свои способности в полную силу они проявляют, когда становятся макрофагами. Моноциты – клетки не до конца созревшие, они циркулируют в крови дня три, а затем направляется в ткани, где созрев и превращаясь в макрофаги, окончательно закрепляются в «профессии». Таким образом, мононуклеарные фагоциты представляют собой сообщество моноцитов и тканевых макрофагов: первые – активно передвигаются в кровотоке, вторые – малоподвижные и преимущественно располагаются в тканях.
Моноциты относятся к системе мононуклеарных фагоцитов. А вообще, как ее (систему) только не называют: система фагоцитирующих мононуклеаров, макрофагальная система, мононуклеарная фагоцитарная система – МФС (раньше она называлась ретикулоэндотелиальной системой – РЭС).
Ввиду того, что в любом из названий, так или иначе, упоминается фагоцитоз, увеличение численности этих клеток в анализе крови (моноцитоз) врачи трактуют как защитную реакцию, ответ организма на проникновение патогенной бактериальной флоры. Кроме фагоцитарной функции на уровне клеточного иммунитета, моноциты взаимодействуют с другими незернистыми представителями лейкоцитарного звена – лимфоцитами, и, соответственно, не остаются в стороне от гуморального иммунитета.
Моноцитоз – не всегда патология
Норма моноцитов в анализе крови у взрослых людей по данным одних источников составляет от 2 до 9%, хотя можно встретить и другие значения – от 3 до 11% (в абсолютных числах норма – 0,09 – 0,6 х 10 9 /л). У детей первых дней жизни и до года, а затем в 6-7 лет (второй перекрест), этих клеток насчитывается несколько больше – от 5 до 12%.
Таблица: норма моноцитов и других лейкоцитов в крови в зависимости от возраста
Следует заметить, что не всегда моноцитоз является показателем болезни. Количество фагоцитирующих мононуклеаров возрастает в ряде физиологических состояний, например:
- После обильной трапезы;
- Ответственный период – у ребенка режутся зубки, хотя раньше считалось, что такой вполне естественный процесс не дает никаких отклонений ни в самочувствии малыша, ни в картине крови;
- У детей дошкольного возраста, то есть, до второго перекреста;
- В последние дни месячных (местное воспаление, вызванное отторжением функционального слоя эндометрия, никакого отношения к патологии не имеет, однако нуждается в присутствии макрофагов, которые должны убрать состарившиеся клетки и создать оптимальные условия для регенерации – восстановления нового функционального слоя).
В других случаях причиной моноцитоза выступают патологические процессы, вызванные инфекцией или сформированные в силу других обстоятельств, неинфекционной природы.
Вероятно, читатель слышал, что врачи нередко употребляют понятия «относительный и абсолютный моноцитоз»:
- Об абсолютном моноцитозе говорят, если повышаются абсолютные значения молодых макрофагов (>1,0 х 10 9 /л). Как правило, в подобных случаях в картине крови наблюдается повышение абсолютных значений других представителей лейкоцитарного сообщества (например, нейтрофилов). Абсолютный моноцитоз возникает тогда, когда нужно активно противостоять инфекционному агенту на уровне клеточного иммунитета и сразу же производить «уборку» в организме.
Абсолютный моноцитоз, как правило, наблюдается на протяжении всего периода воздействия инфекционного агента, то есть фагоцитирующие мононуклеары не оставляют «поле брани» до конца «баталий», в то время как относительной моноцитоз не столь стойкий и присутствует только в разгар болезни.
Причины моноцитоза – патологические состояния
Увеличение абсолютного числа моноцитов (выше 1,0 х 10 9 /л) наблюдается в ряде патологических состояний. Чаще других причинами моноцитоза считают:
- Заболевания, вызываемые вторжением в организм бактериальной инфекции (сифилис, бактериальный эндокардит, туберкулез, риккетсиоз, бруцеллез, дифтерия), а также простейших (протозойная инфекция – лейшманиоз, малярия) или грибов;
- Болезни вирусного происхождения (инфекционный мононуклеоз – вирус Эпштейна-Барр, который относится к семейству герпесвирусов), гепатиты, детские инфекции, вызываемые вирусами (корь, краснуха);
- Опухоли кроветворной ткани (лейкозы, парапротеинемические гемобластозы, лимфогранулематоз, моноцитарный и миеломоноцитарный лейкоз, прелейкемия);
- Патологические процессы, протекающие с продуктивным воспалением и формированием гранулем (туберкулез, саркоидоз, неспецифический язвенный колит), поскольку в образовании огромных клеток гранулемы, способных к фагоцитозу, именно макрофаги играют решающую роль;
- Системные заболевания соединительной ткани, которые называются коллагенозами (ревматическая лихорадка — ревматизм, РА — ревматоидный артрит, СКВ — системная красная волчанка);
- Интоксикации неорганическими и органическими химическими веществами (фосфор – P и его соединения, тетрахлорэтан – C2h3Cl4 и др.) при попадании их (чаще через органы дыхания) в организм;
- Злокачественные новообразования;
- После хирургических операций;
- Период выздоровления после инфекционных заболеваний (респираторные вирусные инфекции, корь, краснуха, дифтерия и другие), когда ослабление симптомов болезни идет параллельно снижению моноцитов в периферической крови. Между тем, обратная картина (выздоровление как бы и наступает, а моноцитоз сохраняется на прежнем уровне) может свидетельствовать о том, что инфекционный агент не был ликвидирован полностью и болезнь приобретает хроническую форму.
Обычно моноцитоз сопутствует повышению в крови зернистых форм лейкоцитов – нейтрофилов, ведь моноциты прибывают в очаг сразу после этой популяции гранулоцитов, которые первыми чувствуют воспалительную реакцию. Однако иной раз отмечаются ситуации, когда в анализе крови одновременно присутствуют моноцитоз и нейтропения. Это обусловлено определенными нарушениями в системе иммунитета, когда недостаток одних факторов несколько компенсируется активной работой других. Например, при отдельных иммунодефицитных состояниях некоторое уменьшение уровня нейтрофилов не особо снижает деятельность макрофагов, занятых защитой слизистых оболочек от внедрения инфекционного агента, моноциты по-прежнему препятствуют вторжению «чужаков», поглощая их (в анализе крови – относительный моноцитоз и нейтропения). Однако такое положение сохраняется, если уменьшение содержания нейтрофилов не столь существенно (неглубокая нейтропения), да и болезнь в таких случаях долго протекает субклинически, невыразительно.
Стоит ли заниматься устранением моноцитоза?
Заниматься лечением самого моноцитоза бесполезно. Если не устранить причину его появления, он никуда не денется, возможно, недавняя встреча с патогенным микроорганизмом не прошла бесследно и болезнь начала хроническое течение, а человек может до поры до времени не замечать какие-то проблемы и особо не жаловаться на здоровье. Между тем, сохранение моноцитоза должно натолкнуть на углубленное обследование, чтобы найти причину увеличения этих клеток в периферической крови.
В других случаях бактериальные инфекции лечат антибиотиками, с вирусами борются с помощью специфических противовирусных препаратов, а при коллагенозах вообще применяют целый ряд длительных терапевтических мероприятий. Но все это находится в компетенции врача, поэтому самым разумным будет обратиться к специалисту.
Источник: http://sosudinfo.ru/krov/monocitoz/
Моноциты
Моноциты и их функции.
Моноциты образуются в костном мозге из монобластов. После выхода из костного мозга, где в отличие от гранулоцитов они не формируют костномозгового резерва, моноциты циркулируют в крови от 36 до 104 часов, а затем мигрируют в ткани. Из крови в ткани за 1 час уходит 7,0-10^6 моноцитов. В тканях моноциты дифференцируются в органо- и тканеспецифичные макрофаги. Внесосудистый пул моноцитов в 25 раз превышает циркулирующий.
Моноциты удаляют из организма отмирающие клетки, остатки разрушенных клеток, денатурированный белок, бактерии и комплексы антиген—антитело. Макрофаги участвуют в регуляции кроветворения, иммунном ответе, гемостазе, метаболизме липидов и железа.
Если Вы заметили увеличение содержания моноцитов в крови, для самоанализа воспользуйтесь нашим сервисом: расшифровка анализа крови онлайн
Содержание моноцитов (абсолютное и относительное — процентное количество) в крови в норме.
Моноцитоз — увеличение числа моноцитов в крови (>0,8*10^9/л) — сопровождает целый ряд заболеваний. При туберкулезе появление моноцитоза считается доказательством активного распространения туберкулезного процесса. При этом важным показателем является отношение абсолютного числа моноцитов к лимфоцитам, которое в норме составляет 0,3—1,0. Это отношение бывает более 1,0 в активную фазу заболевания и снижается при выздоровлении, что позволяет оценить течение туберкулеза.
При септических эндокардитах, вялотекущем сепсисе возможен значительный моноцитоз, который нередко встречается в отсутствие лейкоцитоза. Относительный или абсолютный моноцитоз отмечается у 50 % больных с системными васкулитами.
Моноцитопения — уменьшение числа моноцитов (< 0,09*10^9/л). При гипоплазии кроветворения количество моноцитов в крови снижено.
Моноцитоз (повышение количества моноцитов) вызывают
- острые инфекций (грипп, скарлатина, ветряная оспа, корь, краснуха, дифтерия, инфекционный мононуклеоз) в период стихания, моноцитарная ангина, отравления (тетрахлорэтан)
- протозоозы и риккетсиозы (малярия, трипаносомоз, лейшманиоз, сыпной тиф)
- бактериальные инфекции (подострый бактериальный эндокардит), ревматический эндокардит, туберкулез легких и лимфатических узлов, третичный сифилис, бруцеллез)
- период выздоровления после агранулоцитоза, спленэктомии, болезни накопления липидов
- системные заболевания соединительной ткани (ревматоидный артрит, диссеминированная красная | волчанка), хронический язвенный колит, спру, саркоидоз
- циклическая нейтропения (аутосомно-доминантная)
- лимфогранулематоз и другие злокачественные лимфомы
- миелопролиферативные болезни (полицитемия, метаплазия костного мозга)
- моноцитарный и другие лейкозы
Моноцитопению (уменьшение количества моноцитов) вызывают:
- некоторые инфекционные болезни в начальной стадии;
- Апластическая анемия;
- В12-дефицитная анемия;
- лейкозы (Моноциты могут исчезать полностью).
- Глюкокортикоиды
Исчезновение Моноцитов является неблагоприятным признаком; наблюдается, например, при тяжелых септических процессах, токсической форме брюшного тифа.
Источник: http://istoriya-bolezni.ru/%D0%B0%D0%BD%D0%B0%D0%BB%D0%B8%D0%B7-%D0%BA%D1%80%D0%BE%D0%B2%D0%B8/monocity/
Морфология крови при туберкулезе
Различные формы туберкулеза при разной реактивности больных вызывают значительные отклонения в лейкоцитарной формуле и количестве лейкоцитов. Статистическая обработка материала показала, что число лейкоцитов у больных туберкулезом чаще достигает 6 • 10 9 /л. При острых и тяжелых формах процесса число лейкоцитов может доходить до 12—15 • 10 9 /л (у 35% больных). Число более 15 • 10 9 /л встречается редко (у 3% больных), и в этих случаях надо искать другое заболевание или сочетание его с туберкулезом. Число лейкоцитов дает возможность судить о степени реакции отдельных частей кроветворной системы, поэтому при туберкулезе, как и при других заболеваниях, это число не следует оценивать оторванно от лейкоцитарной формулы. Основную массу клеток белой крови составляют нейтрофилы. Эти элементы, помимо количественной характеристики, сказывающейся на изменении общего количества лейкоцитов, имеют и качественную характеристику, которая значительно тоньше и раньше свидетельствует о различных патологических состояниях.
Так, при туберкулезе у взрослых в крови наблюдается увеличение числа палочкоядерных нейтрофилов. Поэтому тщательное определение ядерного сдвига нейтрофилов имеет при туберкулезе особое значение. У больных инфильтративным иочаговым туберкулезом без распада отмечается сдвиг ядра нейтрофилов влево (7—10% палочкоядерных). При обострении туберкулеза и развитии деструкции легочной ткани число палочкоядерных может доходить до 20%. Значительное увеличение сдвига влево отмечается при обострении фиброзно-кавернозного туберкулеза, а также при выраженных инфильтративных формах с явлениями распада. В этих случаях процент палочкоядерных может достигать 20—30, иногда с появлением метамиелоцитов и промиелоцитов (0,5—0.25%).
При туберкулезе изменяется и характер зернистости нейтрофилов: вместо обычной тонкой может появиться грубая патологическая зернистость, которая имеет не меньшее значение, чем изменение ядра. Для определения числа нейтрофилов с патологической зернистостью нужно окрашивать мазки крови в буферном растворе. В норме до 6% нейтрофилов содержит патологическую зернистость. На мазках, окрашенных для выявления патологической зернистости, можно одновременно подсчитать лейкоцитарную формулу. Поэтому число нейтрофилов с патологической зернистостью подсчитывают наряду с определением ядерного сдвига по отношению к числу встретившихся нейтрофилов (а не на 100 нейтрофилов).
Патологическая зернистость не возрастает параллельно ядерному сдвигу. Обычно она наблюдается при затяжном течении туберкулезного процесса, который приводит к нарушению созревания функционально полноценных полиморфно-ядерных макрофагов.
Наличие в периферической крови нейтрофилов с патологической зернистостью указывает на истощение слоя материнских миелоцитов нейтрофильного ряда и образование их из более примитивных клеток костного мозга. У больных с тяжелыми формами туберкулеза почти все нейтрофилы (80—90%) могут содержать патологическую зернистость, которая при затихании туберкулеза обычно сохраняется дольше других изменений гемограммы, свидетельствуя о неполном восстановлении функции костного мозга.
Эозинофилы являются быстро реагирующими элементами крови. Они весьма лабильны и способны изменяться в течение дня и особенно под влиянием различных проб. Реакция эозинофилов наблюдается при многих аллергических состояниях.
При клинической оценке больного туберкулезом число эозинофилов имеет определенное значение. Так, Н. А. Шмелев (1959), Н. Н. Бобров (1950), А. И. Ковязина (1973) отметили, что клинически выраженный туберкулез протекает с нормальным числом эозинофилов в крови. Небольшая эозинофилия при отсутствии сдвига влево в сочетании с лимфоцитозом сопровождает благоприятно протекающие случаи туберкулеза. Гипо-эозинофилия и особенно анэозинофилия отмечаются при тяжелом состоянии больных туберкулезом.
Содержание эозинофилов в крови может изменяться при введении туберкулина. Это явление Ф. А. Михайловым (1937) было использовано для туберкулиноэозинофильной пробы, применяемой у больных с целью определения активности туберкулезного процесса.
При туберкулезе повышается число узкоплазменных лимфоцитов в период ранней туберкулезной интоксикации, в начальный период первичного туберкулеза. Высокое число лимфоцитов Н. А. Шмелев (1959) связывает с реактивностью раннего периода первичной инфекции. Повышение числа лимфоцитов в крови наблюдается также при затихании вспышки, инфильтративном и очаговом туберкулезе легких. При прогрессирова-нии болезни число лимфоцитов снижается вплоть до выраженной лимфопении (10% и ниже). Это закономерное явление, связанное с угнетением лимфопоэза.
Нормальное число моноцитов отмечается у 66% больных туберкулезом, ниже нормы — у 22%. Стойкое увеличение числа моноцитов бывает при свежей гематогенной диссеминации, которая может иметь место во всех фазах туберкулезного воспаления. В этих случаях определяется от 10 до 20% моноцитов в повторных анализах крови. Резкое снижение числа моноцитов может быть при тяжелом течении первичного туберкулеза и казеозной пневмонии. Колебания в содержании моноцитов зависят и от других агентов, вызывающих раздражение ретикулогистиоцитарной системы. Некоторую роль может играть также непереносимость химиопрепаратов, вызывающих побочные реакции, которые протекают с увеличением агранулоцитар-ных форм, в том числе моноцитов.
В последнее время уделяется большое внимание функции базофильных лейкоцитов. В базофильных лейкоцитах содержатся гистамин и гистаминоподобные вещества. Они способствуют совместно с эозинофилами поддержанию жидкого состояния крови, выделяя в сосудистое русло гистамин, гепарин и активаторы фибринолиза. Базофилам придается большое значение в аллергических реакциях.Schelley (1962), Schelley, Parnes (1965) доказали, что в. процессе медикаментозной сенсибилизации число базофилов-в периферической крови увеличивается, а при повторном введении аллергена резко снижается в результате их дегенерации и распада. Способность базофильных лейкоцитов изменять свои морфологические свойства при реакции антиген—антитело широко используется в качестве серологического теста Шелли для выявления антител к различным антигенам. При обычном исследовании крови базофилы встречаются у 0,5—1,8% больных.
А. К. Герман и Б. Г1. Ли (1970), Н. А. Шмелев и А. И. Ковязина (1971) отметили увеличение абсолютного числа базофилов у 30% больных активным туберкулезом легких.
Показатели красной крови у большинства больных туберкулезом остаются в пределах нормы. Лишь некоторые формы: туберкулеза, встречающиеся в последнее время редко, протекают с анемией и снижением процента гемоглобина. Анемии отмечаются при первичной казеозной пневмонии, милиарном туберкулезе и некоторых формах диссеминированного туберкулеза. Число эритроцитов при этих формах падает до 1—2,5 • 1012/л, гемоглобина — до 50—60 г/л.
Таким образом, выраженные гематологические сдвиги с одновременным изменением нескольких показателей крови наблюдаются в фазе распада легочной ткани, для которой характерно увеличение нейтрофильных лейкоцитов, выраженная лимфо-пения, иногда с моноцитозом. В большинстве случаев указанные выше изменения сопровождаются эозинопенией, реже лейкоцитозом.
В процессе химиотерапии у больных туберкулезом разнообразные изменения показателей крови могут быть обусловлены токсическим и аллергическим воздействием препаратов на организм больного. При этом наблюдается реакция со стороны эритро-, лейко- и тромбоцитопоэза или одновременно всех трех ростков.
Наиболее часто отмечается реакция эозинофилов, число которых возрастает при лечении антибиотиками: стрептомицином,. биомицином и канамицином, реже циклосерином и рифампици-ном, при использовании химиопрепаратов: ПАСК, этамбутола, реже этионамида, протионамида, пиразинамида, салютизона, тиоацетазона и производных ГИНК.
Гиперэозинофилия может служить в ряде случаев предшественником агранулоцитарных реакций, которые наблюдаются у отдельных больных. Эти осложнения протекают с тяжелой клинической картиной: уменьшением числа грануло-цитов, нарастающим падением числа лейкоцитов, относительным увеличением числа лимфоцитов и моноцитов и появлением в гемограмме плазматических и ретикулогистиоцитарных элементов. При использовании рифампицина, протионамида, этионамида и ПАСК повышается процент моноцитов (до 10—18).
При применении изониазида, ПАСК, стрептомицина, циклосерина, рифампицина описаны тяжелые осложнения в виде гемолитических апластических анемий. Гемолитические анемии могут развиваться при повторном и интермиттирующем приеме рифампицина и протекать с острой почечной и печеночной недостаточностью. Кроме того, из гематологических осложнений при лечении рифампицином и этамбутолом описаны тромбоцитопении.
Лейкемоидные реакции, связанные с туберкулезной инфекцией, встречаются редко. Их развитие обусловливается глубокими нарушениями реактивности кроветворной системы в результате непосредственного поражения миелоидной ткани туберкулезом. Лейкемоидные реакции могут симулировать лейкоз.
Лейкемоидные реакции наблюдаются преимущественно при диссеминированном и милиарном туберкулезе, протекающем с поражением костного мозга, селезенки и печени, лимфатических узлов, брюшной полости, и при остром туберкулезном сепсисе.
Различают два типа реакций: гиперпластический (собственно лейкемоидный) и гипопластический. При гиперпластическом типе число лейкоцитов может достигать 2—3 • 10 9 /л. В формулах крови отмечаются соединительнотканные клетки моноцитар-ного характера (25—30%). В базофильной протопламе этих клеток содержатся азурофильные зерна. Наряду с моноцитар-ными клетками выявляется лимфопения, резкий сдвиг влево нейтрофилов с появлением единичных миелоцитов и промиело-цитов. В красной крови — гипохромная анемия с уменьшением числа эритроцитов до 2—2,5 •/л. Лейкемоидные реакции гиперпластического типа большей частью преходящи, иногда в их течении отмечается цикличность, которую можно связать с волнами гематогенной диссеминации.
Гипопластический тип реакции наблюдается преимущественно при остром туберкулезном сепсисе, но иногда может возникать и у больных диссеминированным и милиарным туберкулезом. В этих случаях для гемограммы характерна стойко выраженная тромбоцитопения (20—30 • 10 9 /л), лейкопения (1—2 • 10 9 /л) с нейтропенией и относительным лимфоцитозом, иногда граничащие с агранулоцитозом; в красной крови — резко выраженная анемия до 1,5—2 •/л эритроцитов с падением гемоглобина до 40 г/л. При подобных реакциях отмечаются небольшие ремиссии, сопровождающиеся, однако, неполным восстановлением белой и красной крови.
С целью уточнения характера реакции в крови и ранней диагностики милиарного туберкулеза (протекающего с поражением гемопоэтической системы) рекомендуется производить цитологическое исследование костного мозга и лимфатических узлов, что позволяет в случае туберкулезной этиологии обнаружить специфические элементы туберкулезной гранулемы в виде эпителиоидных бугорков — неизмененных и в стадии фибро-зирования с гигантскими клетками типа Пирогова — Лангханса, а также участки казеозного детрита и микобактерии туберкулеза.
Источник: http://tuberkulez.org/morfologiya-krovi-pri-tuberkuleze.html
Морфология крови при туберкулезе
Различные формы туберкулеза при разной реактивности организма вызывают значительные отклонения в лейкоцитарной формуле и количестве лейкоцитов. Поданным Н.А. Шмелева (1959), число лейкоцитов у больных туберкулезом чаще (58%) достигает 6в109/л, при острых и тяжелых формах процесса — 12—15в109/л (35% случаев). Число лейкоцитов более 15в109/л встречается редко (3% больных), и в этих случаях надо искать другое заболевание или сочетание его с туберкулезом. По числу лейкоцитов можно судить о степени реакции отдельных частей кроветворной системы, поэтому при туберкулезе, как и при других заболеваниях, этот показатель не следует оценивать «оторванно» от лейкоцитарной формулы.
У взрослых туберкулезный процесс обычно вызывает увеличение числа палочкоядерных нейтрофилов. У больных с инфильтративными и очаговыми формами без распада отмечается палочкоядерный сдвиг (7—10%). При наличии деструкции легочной ткани количество палочкоядерных нейтрофилов может доходить до 10—20%. Значительное увеличение сдвига влево отмечается при обострении фиброзно-кавернозного туберкулеза, а также при распространенных процессах с явлениями распада. В этих случаях процент палочкоядерных может достигать 20—30, иногда появляются мета- и промиелоциты (0,5—0,25%).
При туберкулезе изменяется и характер зернистости нейтрофилов. Вместо обычной тонкой может появиться грубая патологическая зернистость, которая имеет не меньшее значение, чем изменение ядра. Для определения числа нейтрофилов с патологической зернистостью мазки крови надо окрашивать в буферном растворе. В норме до 6% нейтрофилов имеет патологическую зернистость. Увеличение в периферической крови числа нейтрофилов с патологической зернистостью указывает на истощение пула миелоцитов нейтрофильного ряда и образование из них менее дифференцированных клеток костного мозга. У больных с тяжелыми формами туберкулеза почти все нейтрофилы (80—90%) могут содержать патологическую зернистость, которая при затихании патологического процесса обычно сохраняется дольше других изменений гемограммы, свидетельствуя о неполном восстановлении функции костного мозга.
Клинически выраженный туберкулез протекает с нормальным числом эозинофилов в крови. Небольшая эозинофилия при отсутствии сдвига влево в сочетании с лимфоцитозом сопровождает благоприятно протекающие туберкулезные процессы. Гипоэозинофилия и особенно анэозинофилия отмечаются при тяжелом состоянии больных.
Число узкоплазменных лимфоцитов повышается в период ранней туберкулезной интоксикации, в начальный период первичного туберкулеза. Высокое число лимфоцитов Н.А. Шмелев (1959) связывает с реактивностью раннего периода первичной инфекции. Увеличение данного показателя в крови наблюдается и при затихании вспышки, инфильтративном и очаговом туберкулезе легких. При прогрессировании болезни он снижается вплоть до выраженной лимфопении (10% и менее). Это закономерное явление, связанное с угнетением лимфопоэза.
Нормальное количество моноцитов отмечается у 66% больных туберкулезом, ниже нормы — у 22%. Стойкое увеличение показателя бывает при свежей гематогенной диссеминации, которая может иметь место во всех фазах туберкулезного воспаления. В этих случаях определяется от 10 до 20% моноцитов при повторных анализах крови. Резкое снижение количества моноцитов может быть при тяжелом течении первичного туберкулеза и казеозной пневмонии. Колебания в содержании этих клеток зависят и от других агентов, вызывающих раздражение ретикулогистиоцитарной системы. Некоторую роль в данном процессе может играть также непереносимость химиопрепаратов, вызывающих побочные реакции, которые протекают с увеличением количества агранулоцитарных форм, в том числе моноцитов.
При обычном исследовании крови базофилы встречаются у 0,5— 1,8% больных. Н.А. Шмелев и А.И. Ковязина (1971), А.К. Герман и Б.П. Ли (1970) отметили увеличение абсолютного числа базофилов у 30% больных с активной формой туберкулеза легких. Способность базофильных лейкоцитов изменять свои морфологические свойства при реакции антиген — антитело широко используется в серологическом тесте Шелли для выявления антител к различным (в первую очередь лекарственным) антигенам.
Состав красной крови у большинства больных туберкулезом остается в пределах нормы. Анемии отмечаются при первичной казеозной пневмонии, милиарном туберкулезе и некоторых формах диссеминированного туберкулеза. Число эритроцитов при этих формах падает до 1—2,5 в 1012/л, уровень гемоглобина — до 50 — 60 г/л.
В процессе химиотерапии могут возникать разнообразные изменения показателей крови, обусловленные токсическим и аллергическим воздействием препаратов на организм больного. Наиболее часто наблюдается реакция эозинофилов. Их число возрастает при лечении антибиотиками (стрептомицин, виомицин и канамицин, реже циклосерин и рифампицин). Гиперэозинофилия иногда может служить предшественником агранулоцитарных реакций, проявляющихся уменьшением числа гранулоцитов, нарастающим падением числа лейкоцитов, относительным повышением числа лимфоцитов и моноцитов и появлением в гемограмме плазматических и ретикулогистиоцитарных элементов. При использовании рифампицина, протионамида, этионамида и ПАСК наблюдается повышение процента моноцитов (до 10—18). При применении изониазида, ПАСК, стрептомицина, циклосерина и рифампицина описаны тяжелые осложнения в виде гемолитических и апластических анемий. Гемолитические анемии могут развиваться при повторном и интермиттирующем приемах рифампицина, протекать с острой почечной и печеночной недостаточностью. Кроме того, из гематологических осложнений при лечении рифампицином и этамбутолом описаны тромбоцитопении.
Лейкемоидные реакции, связанные с туберкулезной инфекцией, встречаются редко и наблюдаются преимущественно при диссеминированных формах в фазе острой диссеминации, протекающей с поражением костного мозга, селезенки и печени, лимфатических узлов, брюшной полости, и при остром туберкулезном сепсисе. В нашей стране они описаны Е.М. Тареевым (1948), Е.Д. Тимашевой (1963), за рубежом — Н. Reinwein. W. Rosing (1938), J. Tripatti и соавт. (1984).
Типы реакций
Различают два типа реакций:
гиперпластические (собственно лейкемоидные) и гипопластические.
При первом типе число лейкоцитов может достигать 20—30в109/л. Наряду с моноцитозом выявляются лимфопения, резкий сдвиг влево нейтрофилов с появлением единичных миелоцитов и промиелоцитов. Со стороны красной крови отмечается гипохромная анемия с уменьшением числа эритроцитов до 2—2,5в1012/л. Лейкемоидные реакции гиперпластического типа большей частью преходящи, иногда наблюдается цикличность в их течении, которую можно связать с волнами гематогенной диссеминации.
Гипопластический тип реакции наблюдается преимущественно при остром туберкулезном сепсисе, но иногда может возникать и у больных с диссеминированной формой, милиарным туберкулезом. В этих случаях для гемограммы характерна стойко выраженная тромбоцитопения 20,0—30,0»109/л> лейкопения 1—2в109/л с нейтропенией и относительным лимфоцитозом, иногда граничащие с агранулоцитозом, в красной крови — резко выраженная анемия: эритроциты до 1,5—2»1012/л, количество гемоглобина падает до 40,0—50,0—60,0 г/л.
С целью уточнения характера реакции крови и для ранней диагностики милиарного туберкулеза (протекающего с поражением гемопоэтической системы) рекомендуется производить цитологическое исследование костного мозга, лимфатических узлов. Это дает возможность в случаях туберкулезной этиологии процесса обнаружить специфические элементы туберкулезной гранулемы и микобактерии туберкулеза.
Источник: http://tuberkulez-forever.com/metody-diagnostiki/diagnostika-tuberkuleza-organov-dyhaniya/morfologiya-krovi-pri-tuberkuleze.html
Моноциты
Моноциты образуются в красном костном мозге из монобластов. После выхода из костного мозга, где в отличие от гранулоцитов они не формируют костномозговой резерв, моноциты циркулируют в крови от 36 до 104 ч, а затем уходят в ткани. Из крови в ткани за 1 ч уходят 7х10 6 моноцитов. В тканях моноциты дифференцируются в органо- и тканеспецифичные макрофаги. Внесосудистый пул моноцитов в 25 раз превышает циркулирующий.
Система мононуклеарных фагоцитов объединяет различные типы клеток, участвующие в защитных реакциях организма. Макрофагам принадлежит важнейшая роль в процессах фагоцитоза. Они удаляют из организма отмирающие клетки, остатки разрушенных клеток, денатурированный белок, бактерии и комплексы Аг-АТ. Макрофаги участвуют в регуляции кроветворения, иммунном ответе, гемостазе, метаболизме липидов и железа. Референтные величины содержания моноцитов в крови приведены в табл. [Тиц Н., 1997].
Таблица Референтные величины абсолютного и относительного содержания моноцитов в крови
Таблица Референтные величины абсолютного и относительного содержания моноцитов в крови
Источник: http://medn.ru/statyi/monocity.html
Причины повышения и понижения моноцитов
Моноцитоз — увеличение количества моноцитов в крови более 0,8×10 9 /л — сопровождает целый ряд заболеваний. Моноциты повышены при туберкулёзе; возникновение моноцитоза считают доказательством активного распространения туберкулёзного процесса. При этом важным показателем является отношение абсолютного количества моноцитов к лимфоцитам, которое в норме составляет 0,3-1,0. Это отношение бывает более 1 в активную фазу заболевания и снижается при выздоровлении, что используют для оценки течения туберкулёза.
Заболевания и состояния, при которых возможен моноцитоз
Подострый инфекционный эндокардит; период выздоровления после острых инфекций; вирусные (инфекционный мононуклеоз), грибковые, риккетсиозные и протозойные инфекции (малярия, лейшманиоз)Также моноциты повышены при инфекционном эндокардите, вялотекущем сепсисе, который нередко наблюдают в отсутствие лейкоцитоза. Относительный или абсолютный моноцитоз отмечают у 50% больных с системными васкулитами. Кратковременный моноцитоз может развиваться у больных с острыми инфекциями в период реконвалесценции.
Моноцитопения — уменьшение количества моноцитов менее 0,09×10 9 /л. Моноциты понижены при гипоплазии кроветворения.
Медицинский эксперт-редактор
Портнов Алексей Александрович
Образование: Киевский Национальный Медицинский Университет им. А.А. Богомольца, специальность — «Лечебное дело»
Источник: http://ilive.com.ua/health/prichiny-povysheniya-i-ponizheniya-monocitov_84639i15969.html
Показатели СОЭ при туберкулезе
В настоящее время по статистическим данным туберкулез является самой распространённой болезнью среди людей. Чаще всего этому заболеванию подвергаются дети и малообеспеченные слои населения. Стоит отметить, что с каждым годом процент заболевших людей увеличивается вдвое. В связи с этим для лечения туберкулеза разрабатываются новые лекарственные препараты и методики.
Основной фактор, способствующий развитию туберкулеза это снижение иммунитета, которое может быть вызвано в результате загрязнения окружающей среды. Диагностировать данное заболевание можно при помощи анализов и многими иными способами.
Анализ крови на туберкулез это главный показатель для определения заболевания у человека. Туберкулез является опасным инфекционным заболеванием. Стоит отметить, что в более запущенной стадии заболевание очень плохо поддается лечению, поэтому очень важно вовремя заметить болезнь и начать должное лечение в стационаре.
Пути заражения туберкулезом
Заболевание имеет воздушно-капельный механизм передачи. Таким образом, заражение может произойти в результате попадания возбудителя в организм через слизистую оболочку. Кроме того туберкулез может передаваться от больной матери к развивающемуся плоду.
Практически во всех случаях туберкулез действует на дыхательную систему. Разделяют внелегочную форму заболевания (поражает пищеварительную систему, ЦНС, нарушает зрительную функцию, суставы, мочеполовую систему).
Основной источник заболевания это микобактерия — палочка Коха. Она поражает лёгкие, кожу, кости и многие другие органы. Как правило, туберкулез может привести к инвалидности или даже к смерти человека. Однако если заболевание будет диагностировано как можно раньше, то оно вполне хорошо поддается лечению.
Показатели СОЭ при туберкулезе
Анализ крови на определение туберкулеза показывает клиническое течение воспалительного процесса. В норме скорость оседания эритроцитов составляет: у мужчин 1-10 мм/ч, у женщин 2-15 мм/ч.
Возбудитель, попадая в организм человека, вызывает поражение тканей и органов различных систем. В том числе изменяются показатели крови. Так при инфицировании палочкой наблюдается очень сильное повышение скорости оседания эритроцитов. Также повышается число лейкоцитов, так как в организме протекает воспалительный процесс.
Как правило, туберкулез не вызывает существенных изменений в эритроцитах. Развитие небольшой анемии и низкий гемоглобин может развиться только при значительной кровопотере. Таким образом, туберкулез сопровождается превышением СОЭ значительно выше нормального значения.
Симптомы
К главным симптомам туберкулеза можно отнести:
- Повышение температуры тела;
- Ночная потливость;
- Появление отдышки;
- Сухой, сильный кашель с мокротой (могут присутствовать кровяные прожилки);
- Общая усталость;
- Резкое похудение;
- Быстрое утомление;
- Вялость;
- Агрессивность;
- Отсутствие аппетита;
- Боли в груди.
Дети, в отличие от взрослых людей наиболее подвержены заражению туберкулезом. Поэтому необходимо регулярно обследовать своего ребенка и проводить тест на выявление палочки Коха. Своевременная диагностика позволяет достичь положительного результата без серьезных последствий.
У некоторых людей встречается сильная иммунная система. В таком случае симптомы заболевания начинают проявляться только на поздних стадиях. При ослабленном иммунитете признаки проявляются в самом начале заболевания.
Туберкулез развивается медленно и поэтапно:
Развивается сразу после заражения. Главные симптомы на этой стадии это увеличение лимфатических узлов.
Начало заболевания характеризуется отсутствием симптомов. Далее они проявляются в виде специфических болей при дыхании и кашле, отсутствием аппетита, повышенной потливостью, быстрой утомляемостью. Такую форму можно считать незаразной.
Самая серьезная форма заболевания. Для проведения лечения необходимо оградить больного человека от других в закрытых медицинских учреждениях. Это нужно для обеспечения безопасности для окружающих людей.
Наблюдается в результате повторного инфицирования.
Диагностика туберкулеза
Выявление заболевания усложняется из-за схожести первых симптомов с хроническим бронхитом. Ведущую роль в диагностике туберкулеза играет своевременное взятие анализов у предполагаемых больных. Так при подозрении на туберкулез пациенту проводиться исследование мокроты. Для этого в течение суток собирается мокрота и отправляется в лабораторию для выявления микобактерий.
Стоит отметить, что диагностика туберкулеза имеет и прочие методы для обследования больных.
Наиболее эффективными способами для диагностики болезни являются:
- Б/х анализ крови;
- Анализ мочи;
- Анализ мокроты;
- Проба Манту, Пирке;
- КТ (компьютерная томография);
- Серологическое исследование крови (ИФА, ПЦР);
- Бронхоскопия;
- Биопсия;
- Плевральная пункция;
- Флюорография;
- Рентгеноскопия.
Стоит отметить, что туберкулез сопровождается повышение концентрации холестерина, лизоцима, мочевой кислоты и Cu в сыворотке крови. Исходя из этого, все изменения при туберкулезе могут быть весьма специфичными.
Каждая форма заболевания отличается течением, тяжестью, диагностикой и лечением. Поэтому при появлении первых симптомов следует немедленно обратиться к врачу и не заниматься самолечением. Так как можно только усугубить ситуацию и ухудшить свое состояние.
В настоящее время существует множество лекарственных препаратов, которые эффективно борются с возбудителем туберкулеза. Ведущую роль в выздоровлении человека играет своевременная диагностика и грамотная терапия. Также от процесса восстановления после перенесенного заболевания зависит общее состояние больного. Таким образом, при соблюдении всех врачебных рекомендаций можно снизить риск возникновения повторной инфекции.
Источник: http://analizkrovi.net/analizy-krovi/609/
Анализы при туберкулезе легких
Туберкулез легких — инфекционное заболевание, вызываемое туберкулезной палочкой и сопровождающееся поражением различных органов и тканей (легкие, плевра, мозговые оболочки, кишечник, мочевой пузырь и других).
Заражение происходит через дыхательные пути, реже алиментарным (через пищевые продукты), контактным путем (через раневую поверхность) и внутриутробно (от больной туберкулезом матери, развивается врожденный туберкулез).
Факторы предрасполагающие к туберкулезу — неудовлетворительные условия труда и быта, снижение иммунорезистентности, загрязнение атмосферного воздуха, перенесенные заболевания легких, бронхов и плевры, простудные заболевания.
За последние годы заболеваемость туберкулезом и смертность от этого заболевания значительно выросли, остается очень высокой и инвалидизация.
Значение лабораторных исследований при туберкулезе трудно переоценить.
Общий анализ крови — при прогрессировании туберкулеза отмечается повышение количества лейкоцитов — лейкоцитоз, сдвиг в лейкоцитарной формуле влево, лимфопения, повышенная СОЭ.
При затухании вспышки туберкулеза эти изменения нормализуются, появляется лимфоцитоз. Нейтропения и лимфоцитоз могут наблюдаться при хроническом гематогенно-диссеминированном и очаговом туберкулезе. При тяжелом течении заболевания (особенно при милиарном туберкулезе) может возникнуть лейкемоидная реакция миелоидного типа.
Анемия не характерна для туберкулезного процесса. Необходимо отметить, что изменения со стороны крови при этом заболевании лишены специфичности. Читайте о диагностике анемии в статье «Диагностика анемии. Какие анализы стоит сдавать?».
При туберкулезе обязательно проводят анализ мокроты. Количество мокроты обычно небольшое, характер ее слизисто-гнойный, иногда с примесью крови. Значительные кровотечения могут возникнуть при кавернозной форме заболевания в результате разрушения кровеносных сосудов. Мокрота при наличии каверн содержит рисовые тельца («линзы Коха»), эластические волокна, различные кристаллы. В мокроте много белка в отличие от мокроты при хронических бронхитах.
Для фазы распада при туберкулезе легкого характерна «триада Эрлиха» — наличие в мокроте туберкулезных бацилл, эластических волокон, кристаллов холестерина и солей кальция.
Анализ бронхоальвеолярного лаважа — при активном туберкулезном процессе несколько снижается количество альвеолярных макрофагов и резко возрастает содержание нейтрофилов. При неактивном — отмечается снижение числа лимфоцитов и небольшое повышение альвеолярных макрофагов.
Анализ экссудата при туберкулезных плевритах чаще всего, экссудат носит серозный, серозно-фибринозный характер. В первые дни заболевания в экссудате выявляются нейтрофилы, лимфоциты, эндотелиальные клетки, позднее начинают преобладать лимфоциты.
Анализ ликвора при туберкулезном менингите выявляет большое количество нейтрофилов, в 80 % случаев при этом заболевании обнаруживается туберкулезная палочка.
Биохимический анализ крови — определяются белки острой фазы, направленность изменений уровня общего белка и белковых фракций в сыворотке крови зависит от формы и стадии заболевания. Выявляется повышение уровня холестерина, мочевой кислоты, лизоцима и меди. Возрастает активность креатинкиназы и показатель НСТ-теста. При фиброзных изменениях в легких возрастает в крови активность ангиотензин-конвертирующего фермента. Вследствие уменьшения альвеолярной вентиляции развивается респираторный ацидоз (снижается рН и возрастает рСО2).
При возможных осложнениях химиотерапии целесообразно исследовать функцию печени — провести печеночные пробы.
Иммунная система — явления вторичного иммунодефицита в иммунограмме.
Бактериологический анализ мокроты на микобактерии туберкулеза проводят в специально окрашенных мазках. При отрицательных результатах анализ повторяют несколько раз. Целесообразно использовать метод обогащения (флотации). Для диагностики используется культуральный метод (посев на питательные среды Левенштейна-Йенсена) и биологический метод (заражение лабораторных животных).
Серологические анализы — проводится определение сывороточных иммуноглобулинов G к микобактериальным антигенам (иммуноферментый анализ). Метод особенно удобен у детей. Диагностический титр антител к возбудителю туберкулеза — выше 1:8. Общие антитела к микобактерии туберкулеза является скрининговым, позволяющим определиться с возможностью наличия разных форм туберкулезной инфекции, особенно его латентных форм.
Весьма перспективно в диагностике туберкулеза использование ПЦР (анализ ДНК микобактерий туберкулеза). Преимущество этого метода — высокая чувствительность и универсальность.
Однако данные серологических исследований окончательно диагноз не подтверждают.
Важное диагностическое значение имеют реакции Пирке и Манту.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе