Сколько живут с пересаженной почкой
Жизнь после пересадки почки — особенности, рекомендации, длительность
Пациентам, перенесшим операцию по пересадке почки, очень важно соблюдать условия послеоперационной реабилитации. Начальный этап должен проходить в больнице под наблюдением лечащего врача. Это позволяет врачам постоянно наблюдать за состоянием здоровья пациента. В частности за процессом приживания органа, параллельно отслеживая его функциональное состояние. В чем заключаются особенности диеты и физических нагрузок на этапе восстановления после трансплантации? Какова она – жизнь после пересадки почки? Можно ли жить полноценной жизнью после такой операции?
Послеоперационный период после пересадки
Успех операции по пересадке органа в большей степени определяется правильным подбором донорского органа и послеоперационным уходом. Непосредственно после операции больной находится под наблюдением в стационаре. С момента отмены постельного режима больной может вставать и передвигаться по палате. Первые дни рекомендуется делать это часто, но на непродолжительное время, так как организму необходимо адаптироваться. Для нормализации работы легких после операции рекомендовано делать глубокие вдохи и покашливания. В данном вопросе также важна постепенность и регулярность.

После пересадки почки больной находиться в стационаре около месяца
Срок пребывание в стационаре составляет около одного месяца. Если период адаптации проходит благополучно, и не возникают осложнения, пациент возвращается домой. И если в клинике состояние больного контролирует медперсонал, то после выписки ответственность ложится на плечи пациента и членов его семьи.
В комплекс мероприятий по контролю состояния человека после трансплантации почки входит:
- измерение давления и температуры;
- контроль диурез;
- поддержание оптимальной массы тела.
Любое отклонение в этих показателях может сигнализировать о начале процесса отторжения органа. Чтобы этого не произошло, больному назначаются иммуносупрессоры. Важно подобрать подходящий и эффективный препарат, а также точную дозу. Здесь существует очень тонкая грань между наносимым вредом и пользой лекарства для организма. Ведь поддерживать достигнутый баланс между терапевтическим и токсикологическим эффектом препарата придется всю жизнь, регулярно проходя обследования, направленные на определение концентрации медикамента в крови. Проблема выбора препарата осложняется еще и тем, что действующее вещество в совокупности с внешними факторами и особенностям организма может по-разному влиять на здоровье пациента. Тем не менее, прием иммуносупрессивных препаратов жизненно необходим таким больным. Именно поэтому им вдвойне важно строго соблюдать все врачебные назначения, касающиеся как образа жизни, так и схемы приема лекарств.
Сколько живут после пересадки почки
Основной вопрос, волнующий пациентов, готовящихся к операции по трансплантации почки, касается продолжительности и качества дальнейшей жизни. Этот момент весьма индивидуален. Обращаясь к статистическим данным, можно сказать, что у пациентов, перенесших пересадку органа в возрасте от 20 до 39 лет, продолжительность жизни больше на 17 лет, чем у таких же пациентов на гемодиализе. Пациенты более старшего возраста, от 40 до 60 лет, в среднем живут на 10 живут лет дольше, чем пациенты того же возраста на гемодиализе.
Кроме того, продолжительность функционирования пересаженной почки зависит и от особенностей донорского органа. Если почка получена от живого человека, способна продлить жизнь больному приблизительно на двадцать лет. Если же орган получен от умершего, срок ее функционирования равен девяти-десяти годам.
Пересаженная почка может продлить жизнь на 10-20 лет
Помимо внешних факторов, на то, как долго сможет прожить человек, перенесший операцию по трансплантации, влияет ответственность за здоровье самого больного. Образ жизни, соблюдение диеты, достаточные физические нагрузки, ответственное отношение к рекомендациям врача по приему лекарственных препаратов способствуют продлению жизни.
Особенности образа жизни пациентов с донорской почкой
Если хирургическое вмешательство и реабилитационный период прошли без осложнений, то при выполнении всех назначенных рекомендаций пациент сможет прожить достаточно долгую и практически полноценную жизнь. После перенесенной операции все возвращается на круги своя. Человек может ходить на работу и заниматься спортом. Более того, женщина с пересаженной почкой имеет возможность забеременеть и родить здорового ребенка. Основными ограничениями в жизни пациентов являются соблюдение диеты, оптимальные нагрузки, постоянный контроль состояния здоровья и, конечно же, прием лекарственных препаратов.
Наибольшего внимания требует питание. Для снижения нагрузки на пересаженный орган первое время после операции оно осуществляется путем введения в кровь специальных питательных растворов. В дальнейшем диета включает следующие ограничения:
- снижение потребления соленой и сладкой пищи;
- исключение из рациона хлебобулочных изделий из муки высшего сорта, а также некоторых каш: манной, пшеничной и пшенной;
- строгий запрет на алкоголь (в том числе пиво), курение, газированные напитки;
- весьма нежелательно употребление жирного мяса и копченостей.
При высоком холестерине требуется уменьшить употребление молочной продукции, жирных сортов рыбы, растительного масла. Желательно не употреблять не сезонные овощи и фрукты из-за высокого содержания нитратов.

Следует ограничить употребление молока
Вся пища должна содержать достаточное количество питательных веществ, витаминов и минералов. Не менее важно соблюдение баланса между белками, жирами и углеводами.
Внимания требует поддержание оптимального режима питья. Так, в сутки пациенту после трансплантации требуется выпивать не менее 1,5-2 литров жидкости. Поддерживать такой питьевой режим лучше за счет чистой воды, а к покупным сокам и морсам следует относиться с осторожностью и лучше вовсе исключить из рациона.
Поддержание оптимального веса – еще один из важных моментов. В данном вопросе поможет соблюдение указанной диеты, которую можно усилить допустимыми физическими нагрузками.

Соблюдение диеты для поддержания оптимального веса
Какие нагрузки безопасны пациентам после трансплантации? В первую очередь, упражнения с наклонами. Они очень полезны. Также в комплекс упражнений стоит включить приседания, ходьбу и легкий бег. Не менее чем через полгода при отсутствии послеоперационных осложнений можно начинать поднимать гири весом до 5 кг.
Важно! В первые полгода поднимать любые тяжести категорически запрещено. Главное при занятиях спортом – посильность нагрузки, которая не вызывает неприятных ощущений и ухудшения самочувствия. Правильно подобранные упражнения помогут привести к норме артериальное давление и улучшить сон.
Возможные осложнения в будущем
Самое страшное и необратимое осложнение в процессе послеоперационной реабилитации – отторжение донорского органа. Подобное происходит из-за реакции иммунной системы на почку как на чужеродный белок. При этом лимфоциты вырабатывают антитела, атакую чужеродный антиген. Кроме того, орган донора содержит чуждые организму реципиента микроорганизмы, которые, попадая в кровоток, также активизируют иммунную реакцию.
Хотя слово отторжение кажется фатальным и внезапным, отторжение органа не всегда означает прекращение его функционирования. Такое часто происходит в послеоперационный период, и правильно подобранные препарата способны снизить риск отторжения почки. Конечно, это возможно только при условии правильно подобранного донора и успешно проведенной операции.
Самое страшное осложнение — отторжение органа
В любом случае, своевременное медицинское вмешательство может положительно повлиять на процесс, остановить его и сохранить донорский орган.
Какие симптомы должны насторожить больного с пересаженной почкой?
Существует три типа отторжения, различаемые по скорости протекания и соответствующим признакам. Первый тип – стремительный. Отторжения происходит следующим образом:
- отмирает кора почек;
- частицы кровяных клеток и лимфы скапливаются в тканях;
- появляются отеки и кровоизлияния.
Следующий по скорости протекания острый тип. Ему характерны следующие симптомы:
- болезненные ощущение в области почки, например, чувство распирания;
- повышение температуры тела и давления, которые не приходят в норму после приема лекарств;
- увеличение концентрации белка в моче;
- уменьшение диуреза;
Последний, хронический тип, характеризуется:
- скоплением в тканях инфильтрата;
- болью в суставах;
- болью в пояснице и во всем позвоночнике;
- болями в зубах и челюсти.
При отторжении почки таблетки могут не помогать
При одновременном появлении любых двух симптомов из вышеперечисленных больному следует незамедлительно обратиться к врачу.
При любых осложнения потребуется госпитализация. Терапия отторжения почки в домашних условиях не производится. Пациенту назначают иммуносупрессивные препараты, которые подавляют иммунитет. Благодаря этому возможно прекращение реакции отторжения пересаженной почки. Если же отторжение носит стремительный характер, либо медицинская помощь оказывается несвоевременно, возможно отмирание почки. В таком случае орган приходится удалять, так как происходящие в нем некротические процессы оказывают отравляющее действие на организм в целом.
Почему так важно вовремя остановить процесс отторжения почки? Ведь чисто теоретически пересадку почки можно производить неоднократно, однако на практике имеются ограничения. В первую очередь они связаны с тем, что любое оперативное вмешательство негативно сказывается на состоянии здоровья человека. Это всегда риск воспаления и последующего проблемного заживления ран. Кроме того, немаловажное значение имеет и стоимость самой операции.
В случае отторжения органа после успешно проведенной операции производится поиск причин негативной иммунной реакции. И если такие причины остаются невыясненными, не рекомендуется предпринимать многочисленные попытки трансплантации почки.
Тем не менее, даже если отторжение необратимо либо по каким-то причинам трансплантация невозможна, с одной почкой можно прожить и даже родить ребенка.
Page 2
Уретральный свищ — это патологические ходы, которые берут свое начало в мочеиспускательном канале и выходят на поверхность кишечника, влагалища, ягодиц, мошонки, промежности или полового члена. Такие свищи различаются по диаметру, длине и форме. Свищ может быть единичным или множественным. Образования бывают прямыми или извилистыми, все зависит от причины, спровоцировавшей появление свища. Свищи представляют собой осложнения болезней мочеполовой системы, поэтому так важно своевременно устранять возникшие проблемы в этой сфере.
Симптоматические проявления
Симптомы болезни зависят от места расположения и размера отверстия свища. Функция мочеиспускания сохраняется в том случае, если свищ находится возле наружного уретрального отверстия или шейки мочевого пузыря. Если свистеть начало у женщины, то обнаружить патологию сможет гинеколог на профилактическом осмотре.

В других случаях наблюдается выделение мочи из влагалища или прямой кишки. Если имеются наружные отверстия, то во время акта мочеиспускания моча выделяется еще из этих отверстий. В покое моча не будет истекать, так как этому препятствует сфинктер, расположенный в мочеиспускательном канале.
К общим симптомам можно отнести боли и рези во время процесса мочеиспускания. Все это указывает на развитие воспалительного и инфекционного процесса. При свище на коже можно увидеть покраснение в этом месте, образование корочки, чувствовать зуд и другие признаки воспаления.
Причины возникновения свища уретры
Образоваться свищ может из-за повышенного давления в мочеиспускательном канале, а также из-за повреждения слизистой оболочки. В итоге происходит перфорация ткани до поверхности кожи или слизистой оболочки. Обычно этому способствуют дополнительные предрасполагающие факторы:
- Различные травмы приводят к повреждению мочеполовой системы, например бытовые травмы пениса или нетрадиционные сексуальные контакты.
- Опухоли, которые могут появиться на половом члене, в предстательной железе или на слизистой мочеиспускательного канала.
- Ятрогенные факторы, то есть формирование свищей в результате оперативного вмешательства.
- Формирование свища при лечении аденомы, рака предстательной железы, других опухолей, расположенных в органах малого таза.
Классификация заболевания
Уретральные свищи могут делиться по месту образования:
- уретроглютеальные;
- уретровагинальные, такие свищи образуются в слизистой оболочке влагалища, при этом моча истекает в этот орган, что в конечном итоге приводит к воспалительному процессу;
- уретро-промежностные свищи образуются в области промежности, при этом моча истекает наружу;
- уретро-мошоночные — это образования выходящие в мошонку;
- уретро-ректальные свищи открываются в прямую кишку, при этом инфекционные болезни, развившиеся вследствие такого свища, устраняются только хирургически;
- уретро-пениальные, отверстие из уретры выходит на половой член.
Существуют и комбинированные мочеполовые свищи. При этом в данный процесс вовлечены несколько отделов мочеполовой сферы. Чаще можно встретить мочеточниково-пузырно-влагалищные свищи, в редких случаях в этот процесс вовлекается кишечник.
Чем опасны свищи мочеиспускательного канала?
Кроме того, что человек ощущает постоянный дискомфорт, подобные свищевые образования могут нести за собой определенную угрозу осложнений. Нередко к образованию свища присоединяется инфекция, что вызывает сильные воспалительные процессы.

При начале воспаления не следует проводить уретропластику, так как необходимо медикаментозным способом избавиться от инфицирования свища. Если вовремя не избавиться от этого, то инфекция может проникнуть в мочеиспускательный канал, мочевой пузырь и даже в почки, поэтому своевременно обращайтесь за врачебной помощью, чтобы как можно быстрее избавиться от проблемы.
Диагностика и постановка диагноза
Если свищ вышел наружу, то диагностировать заболевание несложно. Но имеется ряд необходимых исследований, которые стоит пройти. Это делается для того, чтобы определить ряд показателей для выбора тактики лечения: необходимость определения причины появления свища, установление хода и длина протяженности отверстия — это позволят выбрать оптимальную терапию для заболевания.
Диагностические методы в этом случае заключаются в следующих процедурах:
- уретрография и уретроскопия;
- контрастная фистулография;
- ретроскопия и кольпоскопия.
Зондирование проводится только в том случае, если свищи небольшого размера. Не всегда необходимы все исследования. Вид обследования назначит врач исходя из клинической картины пациента.
Необходимое лечение
Лечение в большинстве своем оперативное. Показана операция пациентам, у которых нарушен процесс мочеиспускания, имеются проблемы с личной гигиеной, незаживающие свищи. Имеются и противопоказания для хирургического вмешательства. Так, операция не сможет быть проведена по следующим причинам:
- наличие воспалительного процесса в области свищей;
- остиомилиты;
- стриктура мочеиспускательного канала;
- наличие посторонних тел, которые проникли в уретру;
- серьезные сердечно-сосудистые заболевания.
Подготовка к операции осуществляется следующим образом:
- Проводится лечение по устранению воспаления.
- Слишком длинные свищи помечаются красящим препаратом, это делается за сутки до операции.
- Проводится подготовка кишечника.
Уретроректальные свищи устраняются посредством обособления уретры и прямой кишки. Ушивание происходит прямо на органах. Применяется и метод удаления части прямой кишки, где расположен свищ, после чего ушивается свищ уретры.
Свищ, образованный в губчатой части мочеиспускательного канала, иссекается, после чего ушивается с использованием кожных лоскутов, взятых из других органов. Это может быть кожа полового члена, мошонки, внутренней поверхности бедренной части, кожной складки крайней плоти.
Во время проведения операции моча отводится через специальный катетер или через надлобковый мочевой пузырь, где предварительно делается отверстие. Консервативное лечение в большинстве случаев неэффективно, может применяться поддерживающая терапия или лекарственное лечение для устранения воспалительного процесса.
Для того чтобы не образовался свищ, необходимо следить за своим здоровьем, своевременно лечить заболевания, связанные с мочеполовой системой, избегать травмирования уретры и мочевого пузыря, проходить регулярное медицинское обследование, женщинам посещать гинеколога, а мужчинам уролога. Все это избавит в дальнейшем от такой неприятной проблемы, как свищ мочевыделительной системы.
Сколько живут с пересаженной почкой
Оставьте комментарий 12,351
Чтобы жизнь после пересадки почки у пациента была полноценной, требуется соблюдать все рекомендации врача в процессе послеоперационной реабилитации. При этом первое время пациенту показано оставаться в больничном учреждении под строгим наблюдением. Доктор ежедневно мониторит состояние здоровья пациента, следит за тем, как приживается почка, насколько полноценно функционирует и справляется с задачами. В процессе восстановления, каких правил диеты нужно придерживаться, какой силы разрешены нагрузки, и каковы шансы жить полноценной жизнью после пересадки органа?
Диетические рекомендации
После того как минует критический период, в котором возможно развитие осложнений после пересадки почек, больному нужно будет строго следить за своим здоровьем. Соблюдение лечебной диеты считается важным пунктом, который обеспечит пациенту здоровую и полноценную жизнь. Принципы лечебной диеты в послеоперационный период основываются на правилах здорового образа жизни и питания. Больному нужно ограничить употребление простых углеводов, которые не приносят организму никакой пользы, в то же время повышают уровень холестерина и глюкозы в крови. К таким продуктам относят:
- хлебобулочные изделия из высших сортов муки;
- сладкие десерты, молочный шоколад;
- жирное мясо, копчености;
- некоторые виды каш (манная, пшеничная, пшенная).
Если анализы крови показывают рост холестерина, нужно ограничить употребление продуктов, которые содержат много жира. Это молочная продукция, жирные сорта мяса и рыбы, масло сливочное и растительное, сало. Желательно воздержаться от несезонных овощей и фруктов, так как они содержат много нитратов, а это может вызвать осложнения на почках. В послеоперационный период нужно придерживаться режима питья. В сутки нужно выпивать не меньше 1,5—2 литров жидкости, преимущественно чистой питьевой воды. С осторожностью пить покупные магазинные соки, морсы. Под строгим запретом находятся алкогольные напитки, пиво, сладкая газировка, и нужно отказаться от сигарет.
Физические нагрузки
После операции по пересадке почки человеку нужно ограничить подъем тяжестей, особенно в первые полгода. Допустимо поднимать груз весом не более 6—7 кг. Приветствуются занятия лечебной физкультурой, желательно под наблюдением специалиста, который знает о диагнозе. В этом случае он подберет комплекс упражнений, направленных на поддержание тела в форме, при этом нагрузка не окажет негативного влияния на внутренний орган после пересадки.
Иммуносупрессивная терапия
После хирургии по пересадке почки важно провести иммуносупрессивную терапию, при которой врач назначает употребление препаратов — «Неорал», «Преднизолон» и «Мифортик». При приеме «Неорала» доктор устанавливает дозу в зависимости от того, как концентрируется лекарство в крови. Лекарство принимать в определенное врачом время, при этом нужно строго соблюдать двенадцатичасовой интервал. Лекарство можно пить до или после еды, запивая соком (кроме грейпфрутового) или компотом.
«Преднизолон» показано пить утром, перед этим обязательно позавтракать. «Мифортик» тоже принимается после трапезы, при распределении дозировки важно придерживаться двенадцатичасового интервала. У вышеуказанных препаратов есть побочные эффекты, поэтому нужно строго согласовать с врачом дозировку и придерживаться ее. В первые полгода—год высока вероятность развития воспалительных процессов в органе после пересадки, поэтому нужно в аптечке всегда иметь антибиотики, уросептики, сульфанидамиды.
Что делать, если заболел ОРЗ?
В первую очередь нужно пить много жидкости, по назначению врача принимать противовирусные «Герпевир» или «Ацикловир». Если повышена температура тела, показано принимать парацетамол. Когда жар не спадает в течение 3-х суток, возможно развитие воспалительного процесса, поэтому нельзя тянуть с визитом к врачу, так как при несвоевременном лечении возникает тяжелое осложнение, которое чревато патологиями почки после пересадки и может стоить больному жизни.
Отторжение почки
Если у человека началось отторжение почки после пересадки, важно вовремя определить патологию и начать адекватное лечение. В таком случае процесс можно остановить и сохранить орган в нормальном состоянии. В процессе отторжения пересаженная почка перестает нормально функционировать, но врач сразу увидит изменения и назначит схему терапии. Современные медикаментозные методы подготовки больного к трансплантации почки в большинстве случаев предотвращают развитие осложнения и отторжения, однако если такое произошло, то вовремя оказанная медикаментозная помощь поможет наладить состояние органа после пересадки.
Можно ли родить с пересаженной почкой?
Оказывается, что после трансплантации почки женщина может выносить и родить совершенно здорового ребенка, однако на протяжении беременности нужно быть под строгим наблюдением у врача. Если у женщины по показаниям была проведена операция по пересадке почки, то беременеть можно минимум через 3 года. За этот период почка полностью приживается, а угроза осложнений минует. Врачи не рекомендуют планировать ребенка позже, чем через 7 лет после хирургии, так как в более продолжительный период возможно развитие нефропатии в донорской почке.
Течение беременности
В процессе течения беременности женщина должна всегда находиться под наблюдением врача, так как в этот период высока вероятность развития осложнений. В большинстве случаев при беременности с пересаженной почкой развиваются приступы анемии, почечная недостаточность, воспалительные процессы. Пиелонефрит возникает из-за недостаточного кровоснабжения почки и образования в ней застойных процессов. Особенно опасность развивается на последних сроках беременности, когда растущая матка и ребенок давят на органы брюшной полости. При пиелонефрите анализы крови показывают увеличение показателей лейкоцитов и эритроцитов в крови, а общий анализ мочи показывает наличие в ней лейкоцитов, эритроцитов, гноя и слизи.
Ведение беременности
Ведение беременности и показания врача зависят от общего состояния здоровья женщины и от того, как развивается плод в организме после пересадки одной почки. Беременность должны вести врачи нефролог и гинеколог, при этом они должны постоянно взаимодействовать. Беременной нужно строго сдавать все анализы крови, мочи и проходить показанные диагностические процедуры. Врач обязательно назначает прием уросептиков, которые нормализуют функционирование почек, снимают отеки и улучшают состояние. Если развивается анемия, показано пить лекарства, которые содержат железо. Важно следить и за иммунитетом женщины в период вынашивания ребенка. Нельзя стимулировать иммунитет, так как это грозит прерыванием беременности и отторжением пересаженной почки.
Роды и восстановление
У женщин с одной почкой после пересадки организуют роды посредством кесарева сечения. Если в течение беременности возникали воспалительные осложнения и другие проблемы с почками, то показано принимать уросептики на основе натуральных растительных компонентов. После рождения малыша грудное вскармливание противопоказано, так как женщина продолжает принимать иммунодепрессанты.
Если больная узнала, что она беременна, нужно обратиться к доктору для того, чтобы он смог оценить все риски и помог принять решение, которое поможет сохранить жизнь и здоровье женщины. Чаще всего беременность не прерывают, так как это вызывает серьезный стресс организма и высока вероятность отторжения донорской почки. Чтобы диагноз не угрожал жизни матери и будущего ребенка, врач ставит женщину на особый контроль и тщательно следит за ее состоянием.
Сколько живут люди после операции по пересадке почки?
При приеме решения о трансплантации почки люди должны знать, сколько живут с пересаженной почкой. Работа пересаженной почки и ее полноценное функционирование зависит от многих обстоятельств. В первую очередь важно то, в каком состоянии был донор:
- если почка бралась у умершего донора, то работает орган в среднем на протяжении 5—10-ти лет;
- если же орган был извлечен из живого донора, то продолжительность его функционирования может быть и более 20-ти лет.
Состояние здоровья пациента зависит от того, какая терапия назначена, насколько грамотно были подобраны основные и вспомогательные препараты, как тщательно человек следил за своим здоровьем, придерживался ли диетического питания, и соблюдал ли все рекомендации врача-нефролога. Важно постоянно мониторить состояние работы пересаженной почки, при возникновении осложнения ложиться в больницу и проходить полноценный курс лечения. Тогда качество жизни человека улучшится, и пациент не будет чувствовать дискомфорта.
Бывают ситуации, когда человеку необходима пересадка донорского органа. Жизнь после пересадки почки меняется, нужно соблюдать специальную диету, принимать лекарства, ограничивать физические нагрузки. Самым опасным осложнением является отторжение донорского органа. Оно может происходить стремительно, в течение определенного времени или процесс приобретает хроническую форму. Контроль пациента за своим состоянием и своевременное обращение к врачу помогут избежать осложнений.
Послеоперационный уход: что нужно знать?
В стационаре за состоянием прооперированного человека следят врачи. Срок пребывания — около месяца, если нет риска осложнений. Находясь в больнице, человек может сам контролировать свое здоровье. Когда специалисты отменят постельный режим, пациенту разрешено вставать и двигаться по палате. Лучше подниматься ненадолго и часто, чтобы организм успел адаптироваться.
Чтобы нормализовать работу легких, нужно делать глубокие вдохи и покашливать. Процедуру повторять регулярно, не сильно тужась, чтобы не напрягать спину и послеоперационные швы. А также нужно аккуратно принимать все лекарства, назначенные врачом. По возвращении домой, пациент должен выполнять такие рекомендации:
- ежедневно контролировать свой вес;
- следить за объемом мочи;
- каждый день измерять температуру и давление;
- аккуратно принимать лекарства, рекомендованные доктором;
- соблюдать диету и питьевой режим.
Значительные изменения в результатах самоконтроля здоровья — повод немедленно обратиться к врачу.
Образ жизни: корректируем правильно
Диета — путь к выздоровлению
Диета после трансплантации почки — один из важнейших этапов на пути к выздоровлению. Суточное потребление жидкости должно составлять около 2-х л. Желательно пить чистую негазированную воду. Она хорошо усваивается организмом, очищает его и не нагружает почки. Меню желательно составлять с диетологом, поскольку учитываются возраст, масса, сопутствующие заболевания больного. Пища должна содержать витамины, полезные и питательные вещества. После операции лучше есть перетертую пищу, постепенно переходя на обычную. Что должно быть в рационе и чего категорически избегать показано в таблице.
Жизнь после пересадки почки требует от пациента тщательного выполнения определенных условий и правил, назначаемых лечащим врачом. Но несмотря на все риски развития осложнений, постоянную необходимость принимать назначенные лекарственные средства, соблюдать строгую диету, большинство отмечают, что качество их жизни после трансплантации почки значительно улучшается. Только в современных кинофильмах человек сразу же после проведенной операции с пришитой почкой или сердцем снова здоров и счастлив! На самом же деле это путь, полный надежд и боли.
Сущность проблемы
Трансплантация — это не только хирургическое вмешательство по пересадке донорского органа. Сама операция — это лишь десятая часть успеха, все остальное — правильный подбор трансплантанта и послеоперационный уход за пациентом. Основой транспланталогии является правильный подбор лекарственных средств, где постоянно существует тонкая грань между приносимыми ими пользой и вредом. При назначении неправильного медикаментозного средства или слишком большой его дозы у больного может возникнуть развитие онкологических новообразований или неконтролируемый процесс инфицирования, слишком маленькие дозы лекарственных препаратов в послеоперационный период могут стать причиной того, что пересаженный орган начнет отторгаться. И то, и другое приводит к смерти. Именно тщательному и индивидуальному подбору лекарственных препаратов, поддерживающих баланс между токсикологическим и терапевтическим эффектом от своего воздействия на организм человека, посвящается первое время после оперативного вмешательства.
Достигнутый баланс пациенту придется поддерживать всю жизнь после трансплантации почки, постоянно проходя достаточно сложные клинические обследования на выявление уровня концентрации лекарственных средств в крови. Нарушить равновесие может что угодно: от развития любого заболевания до смены привычного режима питания. Если на внешние факторы человек может еще как-то повлиять сам, то подбор лекарственного препарата практически от него не зависит. Один и тот же медицинский препарат, точнее действующее вещество, входящее в его состав, в сочетании с достаточно большим количеством факторов может по-разному влиять на организм человека и нарушать тщательно установленный баланс.
Мало кто, кроме самих пациентов, их родственников и врачей, знает о том, что после успешно проведенной операции начинается борьба за жизнь. Первые несколько недель после операции больной проводит в стационаре, где медицинский персонал осуществляет необходимый контроль за состоянием пациента. После выписки домой человеку приходится также регулярно контролировать состояние своего организма: постоянно измерять артериальное давление, вести наблюдение за процессом диуреза, поддерживать оптимальную массу тела и регулярно измерять температуру. Любые изменения данных показателей могут свидетельствовать о развитии процесса отторжения донорского органа, который является самым главным осложнением после проведенного хирургического вмешательства. Для предотвращения данной ситуации больному назначаются лекарственные препараты, подавляющие иммунитет.
Возможные проблемы в будущем
Существуют некоторые симптомы и изменения в общем состоянии организма пациента, которые могут свидетельствовать о развитии криза отторжения донорского органа — самого страшного и необратимого осложнения в послеоперационный период. Если пациент наблюдает уменьшение диуреза (разницы между выделенной и выпитой жидкостью); неприятное и болезненное ощущение в области трансплантированного органа (чувство сильного распирания); повышение температуры тела и артериального давления, несмотря на употребляемые лекарственные препараты для их снижения; боли в суставах, пояснице, во всем позвоночнике, а также в зубах и челюсти — следует немедленно обратиться к врачу, так как любые два из вышеперечисленных симптомов в сочетании свидетельствуют о наличии криза и развитии процесса отторжения пересаженной почки. В слове «отторжение» всегда слышится нечто фатальное, неотвратимое и внезапное. На самом же деле данный процесс происходит достаточно медленно и при своевременном вмешательстве медиков и оказанной современной помощи может быть остановлен.
Не всегда отторжение пересаженного органа может свидетельствовать о прекращении его функциональности, в большинстве случаев наличие и развитие данного процесса даже предполагается в послеоперационный период. В любом случае современные медикаментозные препараты, разработанные методики оперативного вмешательства и условия того, что почечный донор подобран правильно, позволяют снизить риск развития возможного отторжения трансплантанта и остановить процесс, если своевременно было диагностировано его развитие.
Продолжительность жизни после пересадки почки всегда достаточно индивидуальна. Если само хирургическое вмешательство и послеоперационный период прошли успешно, без развития осложнений, то при выполнении всех назначенных рекомендаций, таких как: соблюдение необходимой диеты; оптимальные физические нагрузки; прием лекарственных препаратов строго по предписанию врачей; соблюдение правил личной гигиены и здорового образа жизни — существует гарантированная возможность пациенту прожить практически полноценной, здоровой и счастливой жизнью очень-очень много лет.
Чтобы жизнь после пересадки почки у пациента была полноценной, требуется соблюдать все рекомендации врача в процессе послеоперационной реабилитации. При этом первое время пациенту показано оставаться в больничном учреждении под строгим наблюдением. Доктор ежедневно мониторит состояние здоровья пациента, следит за тем, как приживается почка, насколько полноценно функционирует и справляется с задачами. В процессе восстановления, каких правил диеты нужно придерживаться, какой силы разрешены нагрузки, и каковы шансы жить полноценной жизнью после пересадки органа?
Жизнь после трансплантации почки будет отличаться от обычной, а соблюдение рекомендаций врача — условие продолжительности лет пациента.
Диетические рекомендации
После того как минует критический период, в котором возможно развитие осложнений после пересадки почек, больному нужно будет строго следить за своим здоровьем. Соблюдение лечебной диеты считается важным пунктом, который обеспечит пациенту здоровую и полноценную жизнь. Принципы лечебной диеты в послеоперационный период основываются на правилах здорового образа жизни и питания. Больному нужно ограничить употребление простых углеводов, которые не приносят организму никакой пользы, в то же время повышают уровень холестерина и глюкозы в крови. К таким продуктам относят:
хлебобулочные изделия из высших сортов муки;сладкие десерты, молочный шоколад;жирное мясо, копчености;некоторые виды каш (манная, пшеничная, пшенная).
Если анализы крови показывают рост холестерина, нужно ограничить употребление продуктов, которые содержат много жира. Это молочная продукция, жирные сорта мяса и рыбы, масло сливочное и растительное, сало. Желательно воздержаться от несезонных овощей и фруктов, так как они содержат много нитратов, а это может вызвать осложнения на почках. В послеоперационный период нужно придерживаться режима питья. В сутки нужно выпивать не меньше 1,5—2 литров жидкости, преимущественно чистой питьевой воды. С осторожностью пить покупные магазинные соки, морсы. Под строгим запретом находятся алкогольные напитки, пиво, сладкая газировка, и нужно отказаться от сигарет.
Вернуться к оглавлению
Физические нагрузки
После операции по пересадке почки человеку нужно ограничить подъем тяжестей, особенно в первые полгода. Допустимо поднимать груз весом не более 6—7 кг. Приветствуются занятия лечебной физкультурой, желательно под наблюдением специалиста, который знает о диагнозе. В этом случае он подберет комплекс упражнений, направленных на поддержание тела в форме, при этом нагрузка не окажет негативного влияния на внутренний орган после пересадки.
Вернуться к оглавлению
Иммуносупрессивная терапия
После хирургии по пересадке почки важно провести иммуносупрессивную терапию, при которой врач назначает употребление препаратов — «Неорал», «Преднизолон» и «Мифортик». При приеме «Неорала» доктор устанавливает дозу в зависимости от того, как концентрируется лекарство в крови. Лекарство принимать в определенное врачом время, при этом нужно строго соблюдать двенадцатичасовой интервал. Лекарство можно пить до или после еды, запивая соком (кроме грейпфрутового) или компотом.
«Преднизолон» показано пить утром, перед этим обязательно позавтракать. «Мифортик» тоже принимается после трапезы, при распределении дозировки важно придерживаться двенадцатичасового интервала. У вышеуказанных препаратов есть побочные эффекты, поэтому нужно строго согласовать с врачом дозировку и придерживаться ее. В первые полгода—год высока вероятность развития воспалительных процессов в органе после пересадки, поэтому нужно в аптечке всегда иметь антибиотики, уросептики, сульфанидамиды.
Заболевания инфекционными болезнями после трансплантации почки требует незамедлительной терапии, для пресечения возможных осложнений.Вернуться к оглавлению
Что делать, если заболел ОРЗ?
В первую очередь нужно пить много жидкости, по назначению врача принимать противовирусные «Герпевир» или «Ацикловир». Если повышена температура тела, показано принимать парацетамол. Когда жар не спадает в течение 3-х суток, возможно развитие воспалительного процесса, поэтому нельзя тянуть с визитом к врачу, так как при несвоевременном лечении возникает тяжелое осложнение, которое чревато патологиями почки после пересадки и может стоить больному жизни.
Вернуться к оглавлению
Отторжение почки
Если у человека началось отторжение почки после пересадки, важно вовремя определить патологию и начать адекватное лечение. В таком случае процесс можно остановить и сохранить орган в нормальном состоянии. В процессе отторжения пересаженная почка перестает нормально функционировать, но врач сразу увидит изменения и назначит схему терапии. Современные медикаментозные методы подготовки больного к трансплантации почки в большинстве случаев предотвращают развитие осложнения и отторжения, однако если такое произошло, то вовремя оказанная медикаментозная помощь поможет наладить состояние органа после пересадки.
Вернуться к оглавлению
Можно ли родить с пересаженной почкой?
Оказывается, что после трансплантации почки женщина может выносить и родить совершенно здорового ребенка, однако на протяжении беременности нужно быть под строгим наблюдением у врача. Если у женщины по показаниям была проведена операция по пересадке почки, то беременеть можно минимум через 3 года. За этот период почка полностью приживается, а угроза осложнений минует. Врачи не рекомендуют планировать ребенка позже, чем через 7 лет после хирургии, так как в более продолжительный период возможно развитие нефропатии в донорской почке.
Вернуться к оглавлению
Течение беременности
В процессе течения беременности женщина должна всегда находиться под наблюдением врача, так как в этот период высока вероятность развития осложнений. В большинстве случаев при беременности с пересаженной почкой развиваются приступы анемии, почечная недостаточность, воспалительные процессы. Пиелонефрит возникает из-за недостаточного кровоснабжения почки и образования в ней застойных процессов. Особенно опасность развивается на последних сроках беременности, когда растущая матка и ребенок давят на органы брюшной полости. При пиелонефрите анализы крови показывают увеличение показателей лейкоцитов и эритроцитов в крови, а общий анализ мочи показывает наличие в ней лейкоцитов, эритроцитов, гноя и слизи.
Вернуться к оглавлению
Ведение беременности
Ведение беременности и показания врача зависят от общего состояния здоровья женщины и от того, как развивается плод в организме после пересадки одной почки. Беременность должны вести врачи нефролог и гинеколог, при этом они должны постоянно взаимодействовать. Беременной нужно строго сдавать все анализы крови, мочи и проходить показанные диагностические процедуры. Врач обязательно назначает прием уросептиков, которые нормализуют функционирование почек, снимают отеки и улучшают состояние. Если развивается анемия, показано пить лекарства, которые содержат железо. Важно следить и за иммунитетом женщины в период вынашивания ребенка. Нельзя стимулировать иммунитет, так как это грозит прерыванием беременности и отторжением пересаженной почки.
Вернуться к оглавлению
Роды и восстановление
У женщин с одной почкой после пересадки организуют роды посредством кесарева сечения. Если в течение беременности возникали воспалительные осложнения и другие проблемы с почками, то показано принимать уросептики на основе натуральных растительных компонентов. После рождения малыша грудное вскармливание противопоказано, так как женщина продолжает принимать иммунодепрессанты.
Если больная узнала, что она беременна, нужно обратиться к доктору для того, чтобы он смог оценить все риски и помог принять решение, которое поможет сохранить жизнь и здоровье женщины. Чаще всего беременность не прерывают, так как это вызывает серьезный стресс организма и высока вероятность отторжения донорской почки. Чтобы диагноз не угрожал жизни матери и будущего ребенка, врач ставит женщину на особый контроль и тщательно следит за ее состоянием.
Вернуться к оглавлению
Сколько живут люди после операции по пересадке почки?
При приеме решения о трансплантации почки люди должны знать, сколько живут с пересаженной почкой. Работа пересаженной почки и ее полноценное функционирование зависит от многих обстоятельств. В первую очередь важно то, в каком состоянии был донор:
если почка бралась у умершего донора, то работает орган в среднем на протяжении 5—10-ти лет;если же орган был извлечен из живого донора, то продолжительность его функционирования может быть и более 20-ти лет.
Состояние здоровья пациента зависит от того, какая терапия назначена, насколько грамотно были подобраны основные и вспомогательные препараты, как тщательно человек следил за своим здоровьем, придерживался ли диетического питания, и соблюдал ли все рекомендации врача-нефролога. Важно постоянно мониторить состояние работы пересаженной почки, при возникновении осложнения ложиться в больницу и проходить полноценный курс лечения. Тогда качество жизни человека улучшится, и пациент не будет чувствовать дискомфорта.
Пересадка донорской почки позволяет человеку, у которого обнаружена прогрессирующая почечная недостаточность, восстановить здоровье, вернуться к классическому образу жизни. Это главное преимущество данного метода. Но в связи с тем, что найти донора большая проблема, активно развивали учёные в последние годы методы поддерживающей терапии, позволяющей жить без пересадки. При сравнении этих методов могут появиться сомнения – стоит ли пересаживать почку?
Альтернативный метод терапии
Средство для улучшения работы почек, которое избавляет от боли и нормализует мочеиспускание
Человек может жить при остановке активности почек недолго. Очень скоро в организме начнёт накапливаться жидкость и вредные вещества, которые будут отравлять, препятствовать нормальному течению химических реакций. Есть всего два метода терапии патологии на термальной стадии:
Диализ может быть самостоятельным методом терапии, применятся на постоянной основе или вспомогательным, применяться временно, пока не найден донор. Наиболее эффективным считается гемодиализ. Раньше диализ гарантировал небольшую продолжительность жизни – 5-10 лет. В наше время метод усовершенствован и средний показатель — 20-40 лет. Минусом является зависимость от процедуры. Она может пагубно влиять на психологическое состояние человека. Всю жизнь ходить в больницу несколько раз в неделю, тратить каждый раз по несколько часов, менять планы, постоянно подстраиваться – это требует выдержки, самодисциплины, угнетает.
Пересадка почки позволяет решить проблему быстро, избавляет от регулярных визитов в поликлинику, гемодиализа. Своевременный приём прописанных препаратов – это меньшая нагрузка на психику, самооценку.
Образ жизни после трансплантации
Жизнь после пересадки почки возвращается в привычное русло. Можно ходить на работу, заниматься спортом. Женщина с пересаженной почкой может забеременеть, выносить и родить ребёнка. Однако придётся проходить обследования систематически, пить таблетки, делать уколы, соблюдать диету.
Операция длится в среднем 3-5 часов и уже в первый же день после её проведения пациенту чаще всего предлагают начать восстанавливать активность. После любой операции, независимо от её целей, необходимо некоторое время контролировать состояние пациента. Хирургическое вмешательство – это всегда риск развития воспаления, проблемного заживления ран и не только. Стационарное лечение – часть периода реабилитации.
Питание после трансплантации почки некоторое время осуществляется путём введения питательных растворов в кровь. Это позволяет исключить лишнюю нагрузку. В дальнейшем не рекомендуется набирать лишний вес, ведь это увеличивает риск развития сердечно-сосудистых заболеваний. Повседневный рацион должен быть идеально сбалансированным, содержать в достаточном количестве витамины, белки, жиры, углеводы, жидкость, фосфаты, кальций и другие вещества. Придётся с осторожностью относиться к солёной и сладкой пище, рационализировать их потребление.
Соблюдение рекомендаций врача позволит значительно улучшить состояние здоровья. Важно их соблюдать, ведь пересадку теоретически можно проводить много раз, а на практике ограничения существуют. Здоровье может ухудшаться после любого хирургического вмешательства. Стоимость операции тоже имеет значение. Если после успешной пересадки почки происходит отторжение по неизвестным причинам, иммунная система реагирует негативно, до выяснения и устранения факторов, препятствующих успеху, не следует много раз подряд предпринимать настойчивые попытки, даже если везёт и возможность есть.
Обратите внимание! Рекомендация пользователей!
Для профилактики заболеваний и лечения почек наши читатели советуют Монастырский сбор отца Георгия. Он состоит из 16 полезных лекарственных трав, которые обладают крайне высокой эффективностью в очищении почек, в лечении почечных болезней, заболеваний мочевыводящих путей, а также при очищении организма в целом.
Избавиться от боли в почках…»
Прогноз при пересадке почки
Когда вопрос качества жизни решён, возникает следующий вопрос — сколько живут после пересадки почки? Каждый случай индивидуален, конечно. О рисках, надеждах, перспективах может рассказать только доктор своему пациенту. Но общую статистику тоже важно знать. Она поможет принять взвешенное решение. Она не включает в себя обычно данные о самых успешных случаях трансплантации в истории человечества, предлагает ориентироваться на обобщённые, средние сведения, оценить универсальность терапии.
Кандидата на пересадку ждёт более пессимистичный прогноз, чем кандидата на систематический диализ, хотя и следует учитывать возраст пациента. С точки зрения продолжительности жизни, в одном случае предпочтительнее диализ, в другом – трансплантация. Например, пациенты, перенесшие трансплантацию в возрасте 40-59 лет живут в среднем на 10 лет дольше, чем пациенты того же возраста, проходящие гемодиализ. В возрасте 20-39 лет прогноз ещё более оптимистичен для людей, с пересаженной почкой. Их продолжительность жизни, согласно имеющимся сведениям, на 17 лет больше, чем у пациентов в возрасте 20-39 лет, регулярно проходящих гемодиализ.
Трансплантация в детском возрасте
В детском возрасте пересадка даёт неплохие результаты. Процедура связана с большими рисками, увы, ведь в организм ребёнка пересаживается почка взрослого – донором может быть только человек, достигший совершеннолетия. Органы умершего донора приживаются хуже и прежде чем рисковать здоровьем пациента, использовать в качестве донорского материала внутренние органы умершего ребёнка, следует взвесить дважды подумать.
Почка из сформированного организма является достойным вариантом, вызывающим обоснованное доверие. Главная помеха – она больше по размерам, для её функционирования требуется строго определённый объём крови, она рассчитан на синтез урины в количестве, нормальном для взрослого. Средняя продолжительность жизни пересаженной почки взрослого человека в теле ребёнка – 20 -25 лет. В случае пересадки почки в тело взрослого, цифры не меняются.
Прогноз для взрослых
Согласно статистике, в первый год после операции, если почка была получена от живого донора, отторжение произойдёт в 2% случаев. Если донором стал умерший, вероятность отторжения в первый год возрастает, составляет 6%. И в последующие годы новому элементу угрожает гибель. Этому способствует в первую очередь иммунная система. Почка так и не будет никогда воспринята как нечто родное, естественное, навсегда останется посторонним объектом. Именно поэтому придётся принимать дополнительно лекарства. Любая простуда – угроза. После пересадки почки состоянию здоровья нужно уделять много внимания.
«Врачи скрывают правду!»
Даже от «запущенных» камней в почках можно быстро избавиться. Просто не забывайте один раз в день выпивать…
Каждый год функционирования, согласно статистике, почка умирает на 3-5%, если донором является живой человек. Она умирает на 5-8%, в случае, если донором был умерший человек. Такая реакция до конца непонятна. Учёные не знают, почему она гибнет. Это не отторжение как таковое, а постепенное угасание работоспособности. Отторжение – процесс внезапный, развивающийся стремительно, угроза жизни.
Проблема постепенного угасания функций, как и отторжения, решается довольно просто: рано или поздно может понадобиться новая операция либо придётся согласиться на регулярный диализ. Впрочем, к этому моменту в науке может произойти переворот и будет изобретён революционный метод терапии, которому не было равных.
Поиск новых методов лечения
Исследования проблемы почечной недостаточности, реакции организма и вживлённого органа, развития осложнений продолжаются. И. И. Мечников в своих исследованиях фагоцитов, когда-то обнаружил, что во многих внутренних органах в процессе старения клетки замещаются соединительной тканью. Нефроны при почечной недостаточности тоже заменяются ею. Она синтезируется из фагоцитов. Фагоциты захватывают и поглощают, абсорбируют твёрдые частицы, вредные микроорганизмы, выводят их из тела. Они часть иммунной системы, источник болезни в то же время. Соединительную ткань они создают, используя коллагены. Высокое содержание данного белка в моче – один из признаков почечной недостаточности.
Из соединительной ткани состоят оболочки внутренних органов, так называемая сторма, обеспечивающая их форму, целостность. Соединительная ткань нужна для образования, восстановления связок, сухожилий, хрящей, костей, кровеносных сосудов. Из неё состоят рубцы. Коллагенезы – целый комплекс заболеваний, разной этиологии, связанных с патологией соединительной ткани. Это врождённые и приобретённые проблемы со здоровьем. Почечная недостаточность к коллагенезам не причисляется, но связана с этим рядом патологий, как и явление преждевременного старения органов, организма, наружных кожных покровов, появление морщин. Очевидно, что замещение нефронов соединительной тканью – процесс аналогичный старению.
И немного о секретах…
Вы когда-нибудь мучались от проблем из-за боли в почках? Судя по тому, что вы читаете эту статью — победа была не на вашей стороне. И конечно вы не по наслышке знаете что такое:
Дискомфорт и боль в пояснице Утренние отеки лица и век отнюдь не добавляют Вам уверенности в себе… Как-то даже стыдно, особенно если Вы страдаете частым мочеиспусканием… К тому же, постоянная слабость и недомогания уже прочно вошли в Вашу жизнь…
А теперь ответьте на вопрос: вас это устраивает? Разве проблемы можно терпеть? А сколько денег вы уже «слили» на неэффективное лечение? Правильно — пора с этим заканчивать! Согласны? Именно поэтому мы решили поделиться эксклюзивным методом, в котором раскрыт секрет борьбы с болями в почках. Читать статью >>>
Главная Болезни почек
Мне необходима пересадка почки. Выбора нет, и хотелось бы знать, каков прогноз жизни у людей после трансплантации. Какие рекомендации соблюдать, чтобы прожить дольше? Сергей В., Гродно.
Олег Калачик, заведующий отделом нефрологии, почечной заместительной терапии и трансплантации почки РНПЦ трансплантации органов и тканей:
— Результаты после пересадки оцениваются на основании выживаемости пациентов и самих трансплантатов почки. Срок функции последних зависит от того, умершим или живым был донор, каковы степень совместимости, время диализотерапии до пересадки, основное заболевание, приведшее к патологии почек, и прочих характеристик донора и реципиента.
Средняя продолжительность работы трансплантата почки от умершего донора — 7–10 лет, от живого донора — 14–17. Наибольший, который мы наблюдали при пересадке от умершего донора, — 33 года (операцию пациентке выполнял еще академик Н. Е. Савченко).
Иными словами, через 3 года после пересадки 80 из 100 почек продолжают функционировать… Эта статистика одинакова для Беларуси и других европейских стран. Летальность после трансплантации в основном связана с сердечнососудистой патологией, которая формируется еще на этапах болезни почек и диализотерапии.
К сожалению, «новая» почка не может значительно улучшить состояние сердца и сосудов у пациентов, доживших до терминальной стадии почечной недостаточности. Хотя статистика такова, что через 100 дней после трансплантации почки вероятность летального исхода у этих пациентов на 60% ниже, чем у тех, кто продолжает диализ.
Продолжительность жизни человека и трансплантата зависит от многих факторов, в т. ч. от выполнения рекомендаций врачанефролога. А советов по приему медикаментов, профилактике инфекций, образу жизни, диете достаточно. В нашем центре издана брошюра о жизни после трансплантации почки, которую можно заказать у врачанефролога учреждения где наблюдается пациент.
сколько живут с пересаженной почкой
Чтобы жизнь после пересадки почки у пациента была полноценной, требуется соблюдать все рекомендации врача в процессе послеоперационной реабилитации. При этом первое время пациенту показано оставаться в больничном учреждении под строгим наблюдением. Доктор ежедневно мониторит состояние здоровья пациента, следит за тем, как приживается почка, насколько полноценно функционирует и справляется с задачами. В процессе восстановления, каких правил диеты нужно придерживаться, какой силы разрешены нагрузки, и каковы шансы жить полноценной жизнью после пересадки органа?
 Жизнь после трансплантации почки будет отличаться от обычной, а соблюдение рекомендаций врача — условие продолжительности лет пациента.
Жизнь после трансплантации почки будет отличаться от обычной, а соблюдение рекомендаций врача — условие продолжительности лет пациента.
Диетические рекомендации
После того как минует критический период, в котором возможно развитие осложнений после пересадки почек, больному нужно будет строго следить за своим здоровьем. Соблюдение лечебной диеты считается важным пунктом, который обеспечит пациенту здоровую и полноценную жизнь. Принципы лечебной диеты в послеоперационный период основываются на правилах здорового образа жизни и питания. Больному нужно ограничить употребление простых углеводов, которые не приносят организму никакой пользы, в то же время повышают уровень холестерина и глюкозы в крови. К таким продуктам относят:
хлебобулочные изделия из высших сортов муки;сладкие десерты, молочный шоколад;жирное мясо, копчености;некоторые виды каш (манная, пшеничная, пшенная).
Если анализы крови показывают рост холестерина, нужно ограничить употребление продуктов, которые содержат много жира. Это молочная продукция, жирные сорта мяса и рыбы, масло сливочное и растительное, сало. Желательно воздержаться от несезонных овощей и фруктов, так как они содержат много нитратов, а это может вызвать осложнения на почках. В послеоперационный период нужно придерживаться режима питья. В сутки нужно выпивать не меньше 1,5—2 литров жидкости, преимущественно чистой питьевой воды. С осторожностью пить покупные магазинные соки, морсы. Под строгим запретом находятся алкогольные напитки, пиво, сладкая газировка, и нужно отказаться от сигарет.
Вернуться к оглавлению
Физические нагрузки
После операции по пересадке почки человеку нужно ограничить подъем тяжестей, особенно в первые полгода. Допустимо поднимать груз весом не более 6—7 кг. Приветствуются занятия лечебной физкультурой, желательно под наблюдением специалиста, который знает о диагнозе. В этом случае он подберет комплекс упражнений, направленных на поддержание тела в форме, при этом нагрузка не окажет негативного влияния на внутренний орган после пересадки.
Вернуться к оглавлению
Иммуносупрессивная терапия
После хирургии по пересадке почки важно провести иммуносупрессивную терапию, при которой врач назначает употребление препаратов — «Неорал», «Преднизолон» и «Мифортик». При приеме «Неорала» доктор устанавливает дозу в зависимости от того, как концентрируется лекарство в крови. Лекарство принимать в определенное врачом время, при этом нужно строго соблюдать двенадцатичасовой интервал. Лекарство можно пить до или после еды, запивая соком (кроме грейпфрутового) или компотом.
«Преднизолон» показано пить утром, перед этим обязательно позавтракать. «Мифортик» тоже принимается после трапезы, при распределении дозировки важно придерживаться двенадцатичасового интервала. У вышеуказанных препаратов есть побочные эффекты, поэтому нужно строго согласовать с врачом дозировку и придерживаться ее. В первые полгода—год высока вероятность развития воспалительных процессов в органе после пересадки, поэтому нужно в аптечке всегда иметь антибиотики, уросептики, сульфанидамиды.
 Заболевания инфекционными болезнями после трансплантации почки требует незамедлительной терапии, для пресечения возможных осложнений.Вернуться к оглавлению
Заболевания инфекционными болезнями после трансплантации почки требует незамедлительной терапии, для пресечения возможных осложнений.Вернуться к оглавлению
Что делать, если заболел ОРЗ?
В первую очередь нужно пить много жидкости, по назначению врача принимать противовирусные «Герпевир» или «Ацикловир». Если повышена температура тела, показано принимать парацетамол. Когда жар не спадает в течение 3-х суток, возможно развитие воспалительного процесса, поэтому нельзя тянуть с визитом к врачу, так как при несвоевременном лечении возникает тяжелое осложнение, которое чревато патологиями почки после пересадки и может стоить больному жизни.
Вернуться к оглавлению
Отторжение почки
Если у человека началось отторжение почки после пересадки, важно вовремя определить патологию и начать адекватное лечение. В таком случае процесс можно остановить и сохранить орган в нормальном состоянии. В процессе отторжения пересаженная почка перестает нормально функционировать, но врач сразу увидит изменения и назначит схему терапии. Современные медикаментозные методы подготовки больного к трансплантации почки в большинстве случаев предотвращают развитие осложнения и отторжения, однако если такое произошло, то вовремя оказанная медикаментозная помощь поможет наладить состояние органа после пересадки.
Вернуться к оглавлению
Можно ли родить с пересаженной почкой?
Оказывается, что после трансплантации почки женщина может выносить и родить совершенно здорового ребенка, однако на протяжении беременности нужно быть под строгим наблюдением у врача. Если у женщины по показаниям была проведена операция по пересадке почки, то беременеть можно минимум через 3 года. За этот период почка полностью приживается, а угроза осложнений минует. Врачи не рекомендуют планировать ребенка позже, чем через 7 лет после хирургии, так как в более продолжительный период возможно развитие нефропатии в донорской почке.
Вернуться к оглавлению
Течение беременности
В процессе течения беременности женщина должна всегда находиться под наблюдением врача, так как в этот период высока вероятность развития осложнений. В большинстве случаев при беременности с пересаженной почкой развиваются приступы анемии, почечная недостаточность, воспалительные процессы. Пиелонефрит возникает из-за недостаточного кровоснабжения почки и образования в ней застойных процессов. Особенно опасность развивается на последних сроках беременности, когда растущая матка и ребенок давят на органы брюшной полости. При пиелонефрите анализы крови показывают увеличение показателей лейкоцитов и эритроцитов в крови, а общий анализ мочи показывает наличие в ней лейкоцитов, эритроцитов, гноя и слизи.
Вернуться к оглавлению
Ведение беременности
Ведение беременности и показания врача зависят от общего состояния здоровья женщины и от того, как развивается плод в организме после пересадки одной почки. Беременность должны вести врачи нефролог и гинеколог, при этом они должны постоянно взаимодействовать. Беременной нужно строго сдавать все анализы крови, мочи и проходить показанные диагностические процедуры. Врач обязательно назначает прием уросептиков, которые нормализуют функционирование почек, снимают отеки и улучшают состояние. Если развивается анемия, показано пить лекарства, которые содержат железо. Важно следить и за иммунитетом женщины в период вынашивания ребенка. Нельзя стимулировать иммунитет, так как это грозит прерыванием беременности и отторжением пересаженной почки.
Вернуться к оглавлению
Роды и восстановление
У женщин с одной почкой после пересадки организуют роды посредством кесарева сечения. Если в течение беременности возникали воспалительные осложнения и другие проблемы с почками, то показано принимать уросептики на основе натуральных растительных компонентов. После рождения малыша грудное вскармливание противопоказано, так как женщина продолжает принимать иммунодепрессанты.
Если больная узнала, что она беременна, нужно обратиться к доктору для того, чтобы он смог оценить все риски и помог принять решение, которое поможет сохранить жизнь и здоровье женщины. Чаще всего беременность не прерывают, так как это вызывает серьезный стресс организма и высока вероятность отторжения донорской почки. Чтобы диагноз не угрожал жизни матери и будущего ребенка, врач ставит женщину на особый контроль и тщательно следит за ее состоянием.
Вернуться к оглавлению
Сколько живут люди после операции по пересадке почки?
При приеме решения о трансплантации почки люди должны знать, сколько живут с пересаженной почкой. Работа пересаженной почки и ее полноценное функционирование зависит от многих обстоятельств. В первую очередь важно то, в каком состоянии был донор:
если почка бралась у умершего донора, то работает орган в среднем на протяжении 5—10-ти лет;если же орган был извлечен из живого донора, то продолжительность его функционирования может быть и более 20-ти лет.
Состояние здоровья пациента зависит от того, какая терапия назначена, насколько грамотно были подобраны основные и вспомогательные препараты, как тщательно человек следил за своим здоровьем, придерживался ли диетического питания, и соблюдал ли все рекомендации врача-нефролога. Важно постоянно мониторить состояние работы пересаженной почки, при возникновении осложнения ложиться в больницу и проходить полноценный курс лечения. Тогда качество жизни человека улучшится, и пациент не будет чувствовать дискомфорта.
Пересадка донорской почки позволяет человеку, у которого обнаружена прогрессирующая почечная недостаточность, восстановить здоровье, вернуться к классическому образу жизни. Это главное преимущество данного метода. Но в связи с тем, что найти донора большая проблема, активно развивали учёные в последние годы методы поддерживающей терапии, позволяющей жить без пересадки. При сравнении этих методов могут появиться сомнения – стоит ли пересаживать почку?
Альтернативный метод терапии
ВАЖНО ЗНАТЬ!
Средство для улучшения работы почек, которое избавляет от боли и нормализует мочеиспускание
Читать далее >>>
Человек может жить при остановке активности почек недолго. Очень скоро в организме начнёт накапливаться жидкость и вредные вещества, которые будут отравлять, препятствовать нормальному течению химических реакций. Есть всего два метода терапии патологии на термальной стадии:
диализ; трансплантация.
Диализ может быть самостоятельным методом терапии, применятся на постоянной основе или вспомогательным, применяться временно, пока не найден донор. Наиболее эффективным считается гемодиализ. Раньше диализ гарантировал небольшую продолжительность жизни – 5-10 лет. В наше время метод усовершенствован и средний показатель — 20-40 лет. Минусом является зависимость от процедуры. Она может пагубно влиять на психологическое состояние человека. Всю жизнь ходить в больницу несколько раз в неделю, тратить каждый раз по несколько часов, менять планы, постоянно подстраиваться – это требует выдержки, самодисциплины, угнетает.
Пересадка почки позволяет решить проблему быстро, избавляет от регулярных визитов в поликлинику, гемодиализа. Своевременный приём прописанных препаратов – это меньшая нагрузка на психику, самооценку.
Образ жизни после трансплантации
Жизнь после пересадки почки возвращается в привычное русло. Можно ходить на работу, заниматься спортом. Женщина с пересаженной почкой может забеременеть, выносить и родить ребёнка. Однако придётся проходить обследования систематически, пить таблетки, делать уколы, соблюдать диету.
Операция длится в среднем 3-5 часов и уже в первый же день после её проведения пациенту чаще всего предлагают начать восстанавливать активность. После любой операции, независимо от её целей, необходимо некоторое время контролировать состояние пациента. Хирургическое вмешательство – это всегда риск развития воспаления, проблемного заживления ран и не только. Стационарное лечение – часть периода реабилитации.
Питание после трансплантации почки некоторое время осуществляется путём введения питательных растворов в кровь. Это позволяет исключить лишнюю нагрузку. В дальнейшем не рекомендуется набирать лишний вес, ведь это увеличивает риск развития сердечно-сосудистых заболеваний. Повседневный рацион должен быть идеально сбалансированным, содержать в достаточном количестве витамины, белки, жиры, углеводы, жидкость, фосфаты, кальций и другие вещества. Придётся с осторожностью относиться к солёной и сладкой пище, рационализировать их потребление.
Соблюдение рекомендаций врача позволит значительно улучшить состояние здоровья. Важно их соблюдать, ведь пересадку теоретически можно проводить много раз, а на практике ограничения существуют. Здоровье может ухудшаться после любого хирургического вмешательства. Стоимость операции тоже имеет значение. Если после успешной пересадки почки происходит отторжение по неизвестным причинам, иммунная система реагирует негативно, до выяснения и устранения факторов, препятствующих успеху, не следует много раз подряд предпринимать настойчивые попытки, даже если везёт и возможность есть.
Обратите внимание! Рекомендация пользователей!
Для профилактики заболеваний и лечения почек наши читатели советуют Монастырский сбор отца Георгия. Он состоит из 16 полезных лекарственных трав, которые обладают крайне высокой эффективностью в очищении почек, в лечении почечных болезней, заболеваний мочевыводящих путей, а также при очищении организма в целом.
Избавиться от боли в почках…»
Прогноз при пересадке почки
Когда вопрос качества жизни решён, возникает следующий вопрос — сколько живут после пересадки почки? Каждый случай индивидуален, конечно. О рисках, надеждах, перспективах может рассказать только доктор своему пациенту. Но общую статистику тоже важно знать. Она поможет принять взвешенное решение. Она не включает в себя обычно данные о самых успешных случаях трансплантации в истории человечества, предлагает ориентироваться на обобщённые, средние сведения, оценить универсальность терапии.
Кандидата на пересадку ждёт более пессимистичный прогноз, чем кандидата на систематический диализ, хотя и следует учитывать возраст пациента. С точки зрения продолжительности жизни, в одном случае предпочтительнее диализ, в другом – трансплантация. Например, пациенты, перенесшие трансплантацию в возрасте 40-59 лет живут в среднем на 10 лет дольше, чем пациенты того же возраста, проходящие гемодиализ. В возрасте 20-39 лет прогноз ещё более оптимистичен для людей, с пересаженной почкой. Их продолжительность жизни, согласно имеющимся сведениям, на 17 лет больше, чем у пациентов в возрасте 20-39 лет, регулярно проходящих гемодиализ.
Трансплантация в детском возрасте
В детском возрасте пересадка даёт неплохие результаты. Процедура связана с большими рисками, увы, ведь в организм ребёнка пересаживается почка взрослого – донором может быть только человек, достигший совершеннолетия. Органы умершего донора приживаются хуже и прежде чем рисковать здоровьем пациента, использовать в качестве донорского материала внутренние органы умершего ребёнка, следует взвесить дважды подумать.
Почка из сформированного организма является достойным вариантом, вызывающим обоснованное доверие. Главная помеха – она больше по размерам, для её функционирования требуется строго определённый объём крови, она рассчитан на синтез урины в количестве, нормальном для взрослого. Средняя продолжительность жизни пересаженной почки взрослого человека в теле ребёнка – 20 -25 лет. В случае пересадки почки в тело взрослого, цифры не меняются.
Прогноз для взрослых
Согласно статистике, в первый год после операции, если почка была получена от живого донора, отторжение произойдёт в 2% случаев. Если донором стал умерший, вероятность отторжения в первый год возрастает, составляет 6%. И в последующие годы новому элементу угрожает гибель. Этому способствует в первую очередь иммунная система. Почка так и не будет никогда воспринята как нечто родное, естественное, навсегда останется посторонним объектом. Именно поэтому придётся принимать дополнительно лекарства. Любая простуда – угроза. После пересадки почки состоянию здоровья нужно уделять много внимания.
«Врачи скрывают правду!»
Даже от «запущенных» камней в почках можно быстро избавиться. Просто не забывайте один раз в день выпивать…
>
Каждый год функционирования, согласно статистике, почка умирает на 3-5%, если донором является живой человек. Она умирает на 5-8%, в случае, если донором был умерший человек. Такая реакция до конца непонятна. Учёные не знают, почему она гибнет. Это не отторжение как таковое, а постепенное угасание работоспособности. Отторжение – процесс внезапный, развивающийся стремительно, угроза жизни.
Проблема постепенного угасания функций, как и отторжения, решается довольно просто: рано или поздно может понадобиться новая операция либо придётся согласиться на регулярный диализ. Впрочем, к этому моменту в науке может произойти переворот и будет изобретён революционный метод терапии, которому не было равных.
Поиск новых методов лечения
Исследования проблемы почечной недостаточности, реакции организма и вживлённого органа, развития осложнений продолжаются. И. И. Мечников в своих исследованиях фагоцитов, когда-то обнаружил, что во многих внутренних органах в процессе старения клетки замещаются соединительной тканью. Нефроны при почечной недостаточности тоже заменяются ею. Она синтезируется из фагоцитов. Фагоциты захватывают и поглощают, абсорбируют твёрдые частицы, вредные микроорганизмы, выводят их из тела. Они часть иммунной системы, источник болезни в то же время. Соединительную ткань они создают, используя коллагены. Высокое содержание данного белка в моче – один из признаков почечной недостаточности.
Из соединительной ткани состоят оболочки внутренних органов, так называемая сторма, обеспечивающая их форму, целостность. Соединительная ткань нужна для образования, восстановления связок, сухожилий, хрящей, костей, кровеносных сосудов. Из неё состоят рубцы. Коллагенезы – целый комплекс заболеваний, разной этиологии, связанных с патологией соединительной ткани. Это врождённые и приобретённые проблемы со здоровьем. Почечная недостаточность к коллагенезам не причисляется, но связана с этим рядом патологий, как и явление преждевременного старения органов, организма, наружных кожных покровов, появление морщин. Очевидно, что замещение нефронов соединительной тканью – процесс аналогичный старению.
И немного о секретах…
Вы когда-нибудь мучались от проблем из-за боли в почках? Судя по тому, что вы читаете эту статью — победа была не на вашей стороне. И конечно вы не по наслышке знаете что такое:
Дискомфорт и боль в пояснице Утренние отеки лица и век отнюдь не добавляют Вам уверенности в себе… Как-то даже стыдно, особенно если Вы страдаете частым мочеиспусканием… К тому же, постоянная слабость и недомогания уже прочно вошли в Вашу жизнь…
А теперь ответьте на вопрос: вас это устраивает? Разве проблемы можно терпеть? А сколько денег вы уже «слили» на неэффективное лечение? Правильно — пора с этим заканчивать! Согласны? Именно поэтому мы решили поделиться эксклюзивным методом, в котором раскрыт секрет борьбы с болями в почках. Читать статью >>>
Главная Болезни почек
Оценка статьи:
Загрузка…
Мне необходима пересадка почки. Выбора нет, и хотелось бы знать, каков прогноз жизни у людей после трансплантации. Какие рекомендации соблюдать, чтобы прожить дольше? Сергей В., Гродно.
Олег Калачик, заведующий отделом нефрологии, почечной заместительной терапии и трансплантации почки РНПЦ трансплантации органов и тканей:
— Результаты после пересадки оцениваются на основании выживаемости пациентов и самих трансплантатов почки. Срок функции последних зависит от того, умершим или живым был донор, каковы степень совместимости, время диализотерапии до пересадки, основное заболевание, приведшее к патологии почек, и прочих характеристик донора и реципиента.
Средняя продолжительность работы трансплантата почки от умершего донора — 7–10 лет, от живого донора — 14–17. Наибольший, который мы наблюдали при пересадке от умершего донора, — 33 года (операцию пациентке выполнял еще академик Н. Е. Савченко).
Иными словами, через 3 года после пересадки 80 из 100 почек продолжают функционировать… Эта статистика одинакова для Беларуси и других европейских стран. Летальность после трансплантации в основном связана с сердечнососудистой патологией, которая формируется еще на этапах болезни почек и диализотерапии.
К сожалению, «новая» почка не может значительно улучшить состояние сердца и сосудов у пациентов, доживших до терминальной стадии почечной недостаточности. Хотя статистика такова, что через 100 дней после трансплантации почки вероятность летального исхода у этих пациентов на 60% ниже, чем у тех, кто продолжает диализ.
Продолжительность жизни человека и трансплантата зависит от многих факторов, в т. ч. от выполнения рекомендаций врачанефролога. А советов по приему медикаментов, профилактике инфекций, образу жизни, диете достаточно. В нашем центре издана брошюра о жизни после трансплантации почки, которую можно заказать у врачанефролога учреждения где наблюдается пациент.
Жизнь после трансплантации почки - ЛечимПочку
В 2015 году исполнилось 50 лет с момента первой успешной трансплантации почки. Сегодня такая операция – самая частая в центрах трансплантологии.
В России ежегодно проводят около 1000 операций по пересадке почки, а в США – около 16 тысяч. Почечная трансплантация позволяет на 6-20 лет продлить жизнь человеку, включая самых маленьких пациентов.
В нашей стране успешные операции такого рода проводят малышам начиная с 3 месяцев.
Трансплантации почки — общие сведения
Трансплантация почки – это операция по пересадке органа пациенту от донора – живого человека или трупа. Новую здоровую почку пересаживают в повздошную область, намного реже – в зону, где находятся родные почки пациента. У маленьких детей весом до 20 кг донорскую почку размещают в брюшной полости – только в этом месте взрослый и довольно крупный орган сможет прижиться и функционировать.
При этом собственную почку человеку обычно оставляют, существует лишь несколько исключений, когда приходится удалять больной орган. Это поликистоз, увеличенный размер родного органа, который мешает трансплантату, и др.
Поскольку операция по пересадке почки успешно проводится уже полвека, каждое действие врачей рассчитано до секунды и четко отлажено.
Замороженную донорскую почку, отмытую и подготовленную, размещают в подготовленном месте, быстро соединяют сосуды, нервы и мочеточники (последние могут быть как донорскими, так и родными).
В Международной классификации болезни предусмотрено несколько кодов, связанных с пересадкой почки. Код Z94.0 по МКБ-10 означает непосредственно наличие трансплантированной почки, код Z52.4 указывает на донора почки. T86.1 – это осложнения после операции или отторжение нового органа.На видео о трансплантации почки:
Показания
Существует только одно показание к трансплантации почки – это хроническая почечная недостаточность в терминальной стадии, то есть когда восстановление почечной функции уже невозможно.
Такое состояние у пациента может наступить как последняя стадия многих заболеваний:
- хронический гломерулонефрит или пиелонефрит;
- диабетическая нефропатия;
- поликистоз почек;
- травмы;
- различные врожденные аномалии;
- волчаночный нефрит (расстройство почечной функции на фоне красной волчанки) и др.
Операция по пересадке почки выполняется в рамках заместительной почечной терапии, куда также входят гемодиализ и перитонеальный диализ. Пациенты могут несколько лет жить на диализе, но рано или поздно необходимость в трансплантации все же наступает.
Это связано с тем, что процедура диализа существенно ограничивает возможности пациента, который вынужден каждые 2-3 дня идти на сложную и зачастую болезненную процедуру. Трансплантация помогает человеку на несколько лет вернуть себе полноценную жизнь.
Для маленьких детей вопрос пересадки почек стоит еще более остро. При гемодиализе происходит серьезное замедление физического развития ребенка, поэтому пересадка почки позволяет не только вернуть малыша к нормальной жизни, но и обеспечить его полноценный рост и развитие.
Противопоказания
Сегодня в российской медицине нет единого взгляда на запреты к трансплантации почек. Существуют абсолютные противопоказания, при которых ни один центр пересадки органов в стране не возьмется за операцию. И относительные, при которых возможны варианты: одни специалисты посоветуют подождать с пересадкой, другие могут сразу разрешить трансплантацию.
К абсолютным противопоказаниям к пересадке почки относятся:
- перекрестная иммунологическая реакция с лимфоцитами донора;
- только что обнаруженные раковые опухоли или слишком маленькое время после операции (для каждого типа опухоли – свой срок);
- сердечно-сосудистые заболевания в декомпенсированной стадии;
- активные инфекции (туберкулез, ВИЧ);
- тяжелые стадии других хронических заболеваний;
- изменения личности, при которых пациент вряд ли сможет адаптироваться после пересадки (на фоне алкоголизма, наркомании, психозов).
В числе относительных противопоказаний – те заболевания, которые могут спровоцировать осложнения после трансплантации. Это прежде всего почечные недуги: мембранозно-пролиферативный гломерулонефрит, гемолитический уремический синдром. А также расстройства обмена веществ, из-за которых возникают отложения в почках (подагра и др.).
Не являются противопоказаниями неактивные гепатиты В и С в хронической форме, а также сахарный диабет. Но некоторые центры трансплантации в этом случае предлагают одновременную трансплантацию почек и поджелудочной железы.
Виды
Получить почку для пересадки можно двумя способами. Соответственно, существует два вида трансплантации: с почкой, полученной от живого человека и от трупа.
Живыми донорами чаще всего выступают родственники. В этом случае высока вероятность совместимости донора и реципиента, а также того, что новая почка у больного приживется и будет отлично функционировать.
Совместимость определяется по трем параметрам:
- соответствие групп крови пациента и донора;
- совместимость аллелей (вариантов) HLA-генов реципиента и донора;
- примерное соответствие по весу, возрасту и полу (соблюдается далеко не всегда).
Далеко не все люди, нуждающиеся в пересадке почки, имеют родственников, подходящих по всем параметрам и готовых пожертвовать органом. Поэтому в России большая доля операций по пересадке проводится с трупной почкой. Около 1/3 трупных почек – от так называемых маргинальных доноров (с сахарным диабетом, гипертонией и др.).
Данные статистики по выживаемости после обоих типов трансплантации почти одинаковы. В течение года выживаемость пациентов с «живой» почкой – 98%, с трупной – 94%. Сам трансплантат приживается в 94% в первом случае и в 88% – во втором.
Подготовка к операции
Если донором для пациента с почечной недостаточностью выступает живой человек, предоперационные обследования могут вестись довольно долго. Если в центр пересадки поступает трупная почка, пациента, включенного в лист ожидания, срочно вызывают в центр.
Группа врачей, которые готовят человека к операции, включает несколько разных специалистов. Это сам хирург, нефролог-трансплантолог, анестезиолог, психолог и медсестры. Нередко еще и диетолог.
Перед операцией пациент проходит ряд дополнительных тестов на совместимость, чтобы врачи убедились, что трансплантат приживется. Если риски неудачной операции (когда почка трупная) высоки, доктор может предложить подождать до следующего варианта.
Обязательные анализы перед операцией включают:
- Анализ крови (на гемоглобин, креатинин, уровень мочевины, калия и кальция и др.);
- ЭКГ;
- Гемодиализ (если нет противопоказаний);
- Рентген или УЗИ грудной клетки.
При подготовке к операции у ребенка гемодиализ обычно не проводят, поскольку он вредит физическому развитию маленьких пациентов.
Одна из важнейших составляющих жизни после пересадки почки – это прием иммуносупрессивных препаратов (преднизолон, циклоспорин, мифортик). Они помогают подавить иммунитет и предотвратить отторжение трансплантата. Их принимают в день пересадки и до 3-6 месяцев после.
Уже на следующий день после операции почки пациенту разрешают ходить, через 1-2 недели (если нет никаких осложнений) отпускают домой. Первые дни после почечной трансплантации и выписки у человека регулярно проверяют важнейшие жизненные показатели: артериальное давление, температуру и др. Необходимо тщательно контролировать диурез, следить за массой тела.
Швы снимают через 10-14 дней (во время первого визита к врачу после выписки). Первые три месяца требуется регулярный диспансерный осмотр – один раз в две недели, затем один раз в месяц (до конца жизни).
На фото шов после трансплантации почки
При внешнем осмотре врач проверяет:
- давление;
- диурез;
- плотность трансплантированной почки;
- сосудистый шум над новой почкой.
Лабораторные анализы включают общий анализ мочи, клинический и биохимический анализ крови, суточную потерю белка (с мочой) и др. Как минимум два раза в год сдается анализ на липиды и мочевую кислоту в крови. Ежегодно – УЗИ, ЭКГ, флюорография и др. процедуры.
Жизнь после операции
Любой врач-трансплантолог на вопрос, как меняется жизнь пациента после пересадки почки, ответит: «В лучшую». После трансплантации человек получает шанс на 10-15-20 лет практически полноценной жизни.
Продолжительность жизни взрослых людей после пересадки трупной почки – 6-10 лет, после «живой» почки от родственников – 15-20 лет.
Продолжительность жизни после пересадки почки у детей можно представить в следующей таблице:
| До 5 лет | 1 год | 34% | 62% |
| 3 года | 15% | 52% | |
| 6-10 лет | 1 год | 52% | 75% |
| 3 года | 31% | 65% | |
| 11-15 лет | 1 год | 53% | 73% |
| 3 года | 42% | 59% |
Первые 6 месяцев после пересадки трупной или родственной почки важно сократить физическую нагрузку, не поднимать тяжести более 5 кг. Через полгода – не более 10 кг. Но умеренная физическая нагрузка считается очень полезной при реабилитации и помогает улучшить качество пациентов с чужой почкой.
Диета рекомендуется с пониженным содержанием соли (особенно при гипертонии), придется сократить сладости, хлеб и мучные изделия, жареные блюда, копчености и солености. Объем жидкости – не более 1,5-2 литра в сутки.
Взрослым пациентам рекомендуется барьерная контрацепция, чтобы исключить половые инфекции, требующие серьезного лечения. Беременность после пересадки почки разрешена, но при планировании очень важно обсудить с лечащим акушером-гинекологом все возможные риски.
Самый неоднозначный вопрос, касающийся почечной трансплантации, связан с получением группы инвалидности после операции.
Хотя по закону терминальная стадия почечной недостаточности – это первая группа инвалидности, после пересадки почки чаще всего присваивают вторую рабочую, иногда – третью.
В некоторых случаях пациентам дают первую, но с чем это связано – с показаниями анализов или дотошностью комиссии, сказать трудно.
Осложнения
Главная опасность после трансплантации – это то, что почка не приживется.
Врачи различают три вида отторжения почки:
- Сверхострое отторжение (через 1 час после операции).
- Острое отторжение (5-21-й день после пересадки).
- Хроническое (сроки не ограничены).
Как правило, резкого отторжения органа после пересадки практически не происходит. Это процесс медленный и постепенный, нередко с помощью препаратов удается спасти ситуацию.
Если новая почка все же отказывается работать, развивается синдром хронического отторжения – когда в течение нескольких месяцев функция нового органа постепенно угасает. В этом случае требуется новая пересадка (ретрансплантация).
Другие вероятные осложнения после операции можно условно разделить на сосудистые и урологические. К первым относят гипертонию, кровотечения, тромбоз и стеноз артерии донорской почки и др. Урологические нарушения – это гематурия, обструкция мочеточника и т.д. Также возможно инфицирование послеоперационного шва.
Источник:
Жизнь после пересадки почки и трансплантации
Любое оперативное вмешательство требует восстановления, реабилитации и соблюдения определенных рекомендаций. Трансплантация почки считается достаточно сложной и рискованной операцией, которая требует выполнять определённые условия и правила для дальнейшей жизнедеятельности.
Однако, несмотря на высокий уровень риска и опасности большинство пациентов отмечают положительный эффект и значительное улучшение качества жизни.
В этой статье мы расскажем, возможна ли жизнь после пересадки почки, а также разберем рекомендации специалистов для быстрой реабилитации пациентов.
Вам будет интересно: Паренхиматозная киста правой и левой почкиПослеоперационный период
После успешного завершения операции и осуществления трансплантации почки пациент переводится в условия стационара, где он находится под контролем лечащего врача
После успешного завершения операции и осуществления трансплантации почки пациент переводится в условия стационара, где он находится под контролем лечащего врача. Как правило, период стационара длится не более 2-3 недель, после чего больного выписывают домой. В домашних условиях важно контролировать и следить за:
- массой тела;
- диурезом;
- температурой тела;
- артериальным давлением.
Скачки артериального давления и повышение температуры тела свидетельствует о наличии воспалительного процесса и возможном отторжении пересаженной почки. Вообще, отторжение пересаженного органа является основным осложнением пересадки. Предотвратить процесс неприятия нового органа помогают специальные лекарственные препараты, подавляющие иммунитет.
Пересаженный орган начинает работать в нормальном режиме спустя несколько дней после операции, а через несколько недель исчезают симптомы. Основная задача реабилитационного периода больного направлена на полное и беспрепятственное обеспечение нормальной функциональности нового органа.
Жизнь после трансплантации почки требует выполнения следующих правил:
- отказаться от приема алкоголя и никотина;
- придерживаться специальной диеты;
- контролировать вес;
- контролировать уровень употребляемой жидкости;
- регулярно посещать лечащего врача и проходить плановые осмотры;
- своевременно принимать лекарственные препараты.
Отторжение и его критерии
Если больной наблюдает у себя несколько критериев криза, следует незамедлительно обращаться к лечащему врачу
К сожалению, не всегда трансплантация органа бывает успешной.
Непринятие органа происходит индивидуально, поэтому невозможно точно просчитать все риски и осложнения. В медицине существуют принятые критерии острого и хронического криза отторжения почечного органа.
К критериям острого криза относят:
- неприятные ощущения в месте проекции пересаженного органа, ощущение дискомфорта или внутреннего распирания;
- резкое увеличение артериального давления даже в период приема препаратов гипотензивного действия;
- ноющая боль в позвоночнике, суставах, зубная боль;
- увеличение температуры тела до 37,5С градусов;
- снижение диуреза.
К критериям хронического криза относят:
- внезапное появление либо тяжелое протекание артериальной гипертензии;
- появление либо резкое увеличение уровня эритроцитов в урине;
- появление либо резкое увеличение уровня белка в урине;
- резкое увеличение уровня мочевины и креатинина.
Диетотерапия
Основная задача диетотерапии направлена на поддержание и восстановление нарушенного пищевого режима
Основная задача диетотерапии направлена на поддержание и восстановление нарушенного пищевого режима, снижение побочных действий лекарственных препаратов, предотвращение образования риска стероидного диабета и осложнений в сердечно-сосудистой системе больного. Основные продукты питания, которые обязательно исключаются из рациона питания:
- грейпфрут;
- солёная и острая еда;
- мучные продукты;
- жирная еда.
Лечебное питание назначается индивидуально для каждого больного с обязательным учетом функции трансплантата.
Важно максимально правильно сбалансировать рацион питания в количестве употребляемых углеводов, белков, жиров, макроэлементов, микроэлементов и витамин.
Употреблению витаминного комплекса следует уделить особое внимание, т.к. в постопреаицонный период организм больного слабый и требует восполнения утраченных веществ.
Основное преимущество в рационе питания должны отдаваться продуктам питания растительного происхождения (овощи, фрукты, крупы).
На следующий день после операции разрешается употреблять перетертые супы, кисель или жидкую кашу. Через 3-4 дня разрешается вводить омлет, нежирный куриный бульон и некрепкий чай.
Через неделю допускается прием нежирного мяса птицы (индюк, курица), нежирной рыбы, отварного яйца, гороховой каши.
Особенности диетотерапии при трансплантации почек
Особенности диетотерапии включет в себя употребление не менее двух литров жидкости в сутки
Рацион питания после проведения пересадки почечного органа требует обязательного учета физиологических и индивидуальных особенностей организма больного. Особенности диетотерапии включают в себя:
- употребление не менее двух литров жидкости в сутки;
- употреблять недосоленную еду, ограничение поваренной соли предотвращает образование задержки жидкости в организме и повышение артериального давления;
- употребление белков должно быть растительного происхождение, а не животного;
- полное исключение из рациона жирного мяса, допускается употреблять индюшатину, крольчатину либо постную телятину;
- замена молока на нежирный кефир;
- дрожжевое тесто заменить на, галетное печенье;
Все продукты питания необходимо готовить на пару, варить либо тушить, приемы пищи делятся на небольшие порции с обязательным учетом суточных калорий.
Холестерин и его контроль
Известно, высокий уровень холестерина в организме человека способствуют образованию риска сердечно-сосудистых заболеваний
Известно, высокий уровень холестерина в организме человека способствуют образованию риска сердечно-сосудистых заболеваний. Важным аспектом является самоконтроль уровня холестерина при помощи:
- соблюдения диеты;
- выполнения физических упражнений на регулярной основе;
- употребления лекарственных препаратов (по мере необходимости).
Для выполнения самоконтроля уровня показателей холестерина в организме следует выполнять следующее:
- ограничить употребление жирной пищи, в качестве растительных масел рекомендуется использовать оливковое либо рапсовое;
- ограничить либо исключить жареные продукты питания;
- контролировать норму веса;
- регулярно выполнять физические упражнения;
- употреблять продукты питания с повышенным уровнем клетчатки (фрукты, овощи);
- ограничить употребление жирных молочных продуктов.
Медикаментозная терапия
Более подробно о жизни после трансплантации можно узнать из видеоролика
После проведения операции по пересадке, лечащим врачом назначаются лекарственные препараты (иммунодепрессанты) для обеспечения нормальной работы органа и его быстрой реабилитации.
Иммунодепрессант необходим для быстрого восприятия нового органа и предотвращения его отторжения. Лекарственные противовоспалительные препараты стероидного действия уменьшают риск образования воспалительных процессов внутри почек и во всем организме.
Для поддержания в норме артериального давления и предотвращения образования отечности назначаются мочегонные средства.
Полноценная жизнь после пересадки почки возможна только при условии соблюдения всех рекомендаций лечащего врача и отсутствии осложнений. Если операция и реабилитационный процесс прошел без каких-либо осложнений, такие люди живут достаточно долго, в среднем от 20 лет и более. Продолжительность жизни после операции зависит от истории происхождения пересаженного органа.
Источник:
Жизнь после пересадки почки

- Лекарства
- Диета
- Пересадка почки и продолжительность жизни
Трансплантация почки — это серьезная операция, которая требует выполнения определенных условий и соблюдения правил. Несмотря на риски осложнений, необходимость принимать лекарства, соблюдать диету, практически все пациенты отмечают, что качество жизни после пересадки почки улучшается.
Сразу после трансплантации пациент находится в стационаре, в среднем это занимает 1-2 недели. После выписки домой необходимо регулярно контролировать артериальное давление, диурез, массу тела, температуру.
Повышение температуры, повышение артериального давления могут свидетельствовать о возможном отторжении пересаженной почки. Отторжение является главным осложнением после пересадки почки. Чтобы этого не произошло, назначаются лекарства, подавляющие иммунитет.
Пересаженная почка начинает нормально работать через несколько дней, а через несколько недель исчезают симптомы почечной недостаточности. Главная задача на реабилитационном этапе — обеспечить почке возможность правильно функционировать.
Нужно соблюдать следующие правила:
- Принимать все назначенные лекарства,
- Регулярно показываться врачу и делать необходимые анализы,
- Следить за питанием и весом,
- Контролировать объем выпитой и выделенной жидкости,
- Соблюдать диету,
- Отказаться от употребления алкоголя хотя бы в течение года.
Лекарства
После операции по трансплантации почки назначается несколько препаратов, все они необходимы для реабилитации пациента и обеспечения нормальной работы органа. Иммунодепрессанты предотвращают отторжение, ведь «новая» почка воспринимается организмом как чужеродный объект.
Однако они не только спасают от отторжения пересаженную почку, но и делают организм более уязвимым для любых инфекций. Стероидные противовоспалительные средства снижают риск формирования воспалительных процессов как в почке, так и во всем организме.
Кроме того, требуются мочегонные средства, которые активизируют выведение лишней жидкости и помогут поддерживать нормальное артериальное давление, предупредят образование отеков.
Диета
Соблюдение диеты требуется для поддержания оптимального веса, обеспечения организма всем необходимым, не нагружая при этом почки.
Что нужно исключить:
- Жирные продукты,
- Мучное,
- Соленую и острую пищу,
- Грейпфруты.
Ограничению подлежат белки, так как их переработка дает большую нагрузку на почки. Особое внимание следует уделять витаминам. Организм нуждается в повышенном их количестве, особенно в послеоперационный период. Совсем исключать жиры из рациона не следует, но их количество должно быть ограничено, предпочтение нужно отдавать растительным жирам.
Контроль количества потребляемого жира важен с точки зрения его содержания в крови. При его повышении ухудшается состояние сосудов, то есть кровоснабжение пересаженной почки.
Это грозит не только ухудшением ее функций, но и отторжением органа. Для поддержания оптимального содержания жира в крови, кроме правильного питания, необходима физическая нагрузка.
Она может быть любой: прогулки, упражнения, фитнес, танцы — посильное и интересное для конкретного человека занятие.
После окончания реабилитационного периода соблюдение диеты необязательно. Если почки полностью справляются с нагрузкой, давление в норме, отеков нет, то можно не придерживаться ограничений в питании. Если же присутствуют признаки нарушения функций почек, то необходимо вносить коррективы в рацион питания, чтобы облегчить их работу.
Пересадка почки и продолжительность жизни
Продолжительность жизни после пересадки почки всегда индивидуальна. Если операция и послеоперационный период прошли без осложнений, реабилитация была успешной, то человек с пересаженной почкой может прожить много лет.
Источник:
Трансплантация почки
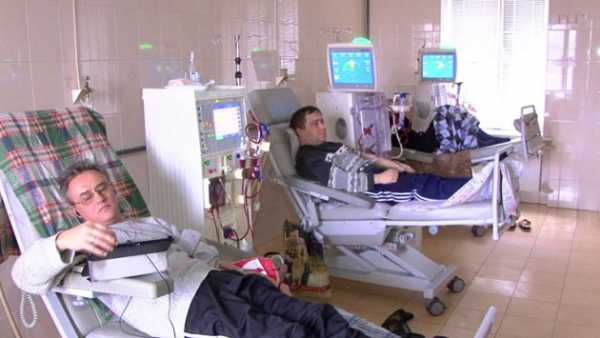
Трансплантация почки является наиболее частой хирургической операцией по пересадке органов.
Она проводится при тяжелой степени хронической почечной недостаточности, которая может быть результатом таких заболеваний, как хронический гломерулонефрит, хронический пиелонефрит, поликистоз почек и др.
Также пересадка почки может потребоваться при сахарном диабете, когда осложнения этого заболевания разрушают почки.
Для сохранения жизни такие больные находятся на заместительной почечной терапии, к которой относятся хронический и перитонеальный гемодиализ. Но по сравнению с этими вариантами трансплантация почки имеет лучшие результаты в плане продолжительности жизни.
Операция по пересадке почки
Почка может быть пересажена от ближайших родственников (родственная пересадка почки), т.е. донорами могут стать родители, брат, сестра или дети больного человека.
Кроме этого, трансплантация возможна и от любого другого человека (в том числе, ушедшего из жизни) при условии совместимости групп крови и генетического материала.
Также важным условием возможного донорства является отсутствие некоторых заболеваний (ВИЧ, гепатит, сердечная недостаточность и др.). Процедура трансплантации органов регламентируется законодательно.
Пересадка почки осуществляется в два этапа:
- Донорский этап. На этом этапе проводится подбор донора, его обследование и тесты на совместимость. Для извлечения почки живому донору выполняется операция лапароскопической донорской нефрэктомии (удаление почки) либо открытой донорской нефрэктомии. Посмертному донору выполняется операция эксплантации почечного трансплантата. Далее трансплантируемая почка промывается специальными растворами и консервируется в особой среде, позволяющей сохранить жизнеспособность органа. Период хранения трансплантата зависит от вида консервирующего раствора – от 24 до 36 часов.
- Реципиентный период. Донорскую почку, как правило, пересаживают в подвздошную ямку. Далее производится соединение органа с мочеточником и сосудами, накладываются швы на рану. Во время операции родная почка пациента не извлекается.
Последствия (осложнения) пересадки почки:
- отторжение почки;
- тромбоз артерии почки;
- кровотечения;
- венозный тромбоз;
- свищи;
- урологические осложнения;
- раневая инфекция и др.
Жизнь после пересадки почки
Продолжительность жизни после пересадки почки индивидуальна в каждом конкретном случае и зависит от множества факторов (наличие сопутствующих заболеваний, состояние иммунитета и др.).
Почка начинает полноценно функционировать по прошествии нескольких дней после операции.
Явления почечной недостаточности исчезают спустя несколько недель, в связи с чем в постоперационном периоде проводится несколько сеансов гемодиализа.
Для предотвращения отторжения органа (иммунные клетки воспринимают ее как чужеродный агент) пациенту некоторое время требуется принимать иммунодепрессанты.
Угнетение иммунитета может привести к негативным последствиям – организм становится чрезмерно подверженным к инфекционным заболеваниям. Поэтому в первую неделю к пациентам не допускаются посетители, даже ближайшие родственники.
Также в первые недели после трансплантации почки должна соблюдаться диета, исключающая острую, соленую, жирную пищу, а также сладости и мучные блюда.
Несмотря на это, пересадка почки значительно облегчает жизнь и улучшает ее качество, что отмечают все пациенты, перенесшие операцию. Стоит также отметить то, что после трансплантации почки возможна беременность, однако потребуется более тщательное наблюдение у гинеколога, нефролога, частое проведение анализов.
Источник:
Жизнь после пересадки почки — особенности, рекомендации, длительность

Полное содержание
СОДЕРЖАНИЕ СТАТЬИ
Успех операции по пересадке органа в большей степени определяется правильным подбором донорского органа и послеоперационным уходом. Непосредственно после операции больной находится под наблюдением в стационаре.
С момента отмены постельного режима больной может вставать и передвигаться по палате. Первые дни рекомендуется делать это часто, но на непродолжительное время, так как организму необходимо адаптироваться.
Для нормализации работы легких после операции рекомендовано делать глубокие вдохи и покашливания. В данном вопросе также важна постепенность и регулярность.
После пересадки почки больной находиться в стационаре около месяца
Срок пребывание в стационаре составляет около одного месяца. Если период адаптации проходит благополучно, и не возникают осложнения, пациент возвращается домой. И если в клинике состояние больного контролирует медперсонал, то после выписки ответственность ложится на плечи пациента и членов его семьи.
- ВАЖНО ЗНАТЬ!Почки очистятся мгновенно, если по утрам натощак… Уникальный рецепт здоровья из Германии!
В комплекс мероприятий по контролю состояния человека после трансплантации почки входит:
- измерение давления и температуры;
- контроль диурез;
- поддержание оптимальной массы тела.
Любое отклонение в этих показателях может сигнализировать о начале процесса отторжения органа. Чтобы этого не произошло, больному назначаются иммуносупрессоры. Важно подобрать подходящий и эффективный препарат, а также точную дозу.
Здесь существует очень тонкая грань между наносимым вредом и пользой лекарства для организма. Ведь поддерживать достигнутый баланс между терапевтическим и токсикологическим эффектом препарата придется всю жизнь, регулярно проходя обследования, направленные на определение концентрации медикамента в крови.
Проблема выбора препарата осложняется еще и тем, что действующее вещество в совокупности с внешними факторами и особенностям организма может по-разному влиять на здоровье пациента. Тем не менее, прием иммуносупрессивных препаратов жизненно необходим таким больным.
Именно поэтому им вдвойне важно строго соблюдать все врачебные назначения, касающиеся как образа жизни, так и схемы приема лекарств.
Основной вопрос, волнующий пациентов, готовящихся к операции по трансплантации почки, касается продолжительности и качества дальнейшей жизни. Этот момент весьма индивидуален.
Обращаясь к статистическим данным, можно сказать, что у пациентов, перенесших пересадку органа в возрасте от 20 до 39 лет, продолжительность жизни больше на 17 лет, чем у таких же пациентов на гемодиализе.
Пациенты более старшего возраста, от 40 до 60 лет, в среднем живут на 10 живут лет дольше, чем пациенты того же возраста на гемодиализе.
Кроме того, продолжительность функционирования пересаженной почки зависит и от особенностей донорского органа. Если почка получена от живого человека, способна продлить жизнь больному приблизительно на двадцать лет. Если же орган получен от умершего, срок ее функционирования равен девяти-десяти годам.
Пересаженная почка может продлить жизнь на 10-20 лет
Помимо внешних факторов, на то, как долго сможет прожить человек, перенесший операцию по трансплантации, влияет ответственность за здоровье самого больного. Образ жизни, соблюдение диеты, достаточные физические нагрузки, ответственное отношение к рекомендациям врача по приему лекарственных препаратов способствуют продлению жизни.
Если хирургическое вмешательство и реабилитационный период прошли без осложнений, то при выполнении всех назначенных рекомендаций пациент сможет прожить достаточно долгую и практически полноценную жизнь. После перенесенной операции все возвращается на круги своя.
Человек может ходить на работу и заниматься спортом. Более того, женщина с пересаженной почкой имеет возможность забеременеть и родить здорового ребенка.
Основными ограничениями в жизни пациентов являются соблюдение диеты, оптимальные нагрузки, постоянный контроль состояния здоровья и, конечно же, прием лекарственных препаратов.
Наибольшего внимания требует питание. Для снижения нагрузки на пересаженный орган первое время после операции оно осуществляется путем введения в кровь специальных питательных растворов. В дальнейшем диета включает следующие ограничения:
- Мнение эксперта:Сегодня это одно из самых эффективных средств в лечении болезней почек. Я давно использую в своей практике немецкие капли…
- снижение потребления соленой и сладкой пищи;
- исключение из рациона хлебобулочных изделий из муки высшего сорта, а также некоторых каш: манной, пшеничной и пшенной;
- строгий запрет на алкоголь (в том числе пиво), курение, газированные напитки;
- весьма нежелательно употребление жирного мяса и копченостей.
При высоком холестерине требуется уменьшить употребление молочной продукции, жирных сортов рыбы, растительного масла. Желательно не употреблять не сезонные овощи и фрукты из-за высокого содержания нитратов.
Следует ограничить употребление молока
Вся пища должна содержать достаточное количество питательных веществ, витаминов и минералов. Не менее важно соблюдение баланса между белками, жирами и углеводами.
Внимания требует поддержание оптимального режима питья. Так, в сутки пациенту после трансплантации требуется выпивать не менее 1,5-2 литров жидкости. Поддерживать такой питьевой режим лучше за счет чистой воды, а к покупным сокам и морсам следует относиться с осторожностью и лучше вовсе исключить из рациона.
Поддержание оптимального веса – еще один из важных моментов. В данном вопросе поможет соблюдение указанной диеты, которую можно усилить допустимыми физическими нагрузками.
Соблюдение диеты для поддержания оптимального веса
Какие нагрузки безопасны пациентам после трансплантации? В первую очередь, упражнения с наклонами. Они очень полезны. Также в комплекс упражнений стоит включить приседания, ходьбу и легкий бег. Не менее чем через полгода при отсутствии послеоперационных осложнений можно начинать поднимать гири весом до 5 кг.
Важно! В первые полгода поднимать любые тяжести категорически запрещено. Главное при занятиях спортом – посильность нагрузки, которая не вызывает неприятных ощущений и ухудшения самочувствия. Правильно подобранные упражнения помогут привести к норме артериальное давление и улучшить сон.
Самое страшное и необратимое осложнение в процессе послеоперационной реабилитации – отторжение донорского органа. Подобное происходит из-за реакции иммунной системы на почку как на чужеродный белок.
При этом лимфоциты вырабатывают антитела, атакую чужеродный антиген.
Кроме того, орган донора содержит чуждые организму реципиента микроорганизмы, которые, попадая в кровоток, также активизируют иммунную реакцию.
Хотя слово отторжение кажется фатальным и внезапным, отторжение органа не всегда означает прекращение его функционирования. Такое часто происходит в послеоперационный период, и правильно подобранные препарата способны снизить риск отторжения почки. Конечно, это возможно только при условии правильно подобранного донора и успешно проведенной операции.
Самое страшное осложнение — отторжение органа
В любом случае, своевременное медицинское вмешательство может положительно повлиять на процесс, остановить его и сохранить донорский орган.
Существует три типа отторжения, различаемые по скорости протекания и соответствующим признакам. Первый тип – стремительный. Отторжения происходит следующим образом:
- отмирает кора почек;
- частицы кровяных клеток и лимфы скапливаются в тканях;
- появляются отеки и кровоизлияния.
Следующий по скорости протекания острый тип. Ему характерны следующие симптомы:
- болезненные ощущение в области почки, например, чувство распирания;
- повышение температуры тела и давления, которые не приходят в норму после приема лекарств;
- увеличение концентрации белка в моче;
- уменьшение диуреза;
Последний, хронический тип, характеризуется:
- скоплением в тканях инфильтрата;
- болью в суставах;
- болью в пояснице и во всем позвоночнике;
- болями в зубах и челюсти.
При отторжении почки таблетки могут не помогать
При одновременном появлении любых двух симптомов из вышеперечисленных больному следует незамедлительно обратиться к врачу.
При любых осложнения потребуется госпитализация. Терапия отторжения почки в домашних условиях не производится. Пациенту назначают иммуносупрессивные препараты, которые подавляют иммунитет. Благодаря этому возможно прекращение реакции отторжения пересаженной почки.
Если же отторжение носит стремительный характер, либо медицинская помощь оказывается несвоевременно, возможно отмирание почки. В таком случае орган приходится удалять, так как происходящие в нем некротические процессы оказывают отравляющее действие на организм в целом.
Почему так важно вовремя остановить процесс отторжения почки? Ведь чисто теоретически пересадку почки можно производить неоднократно, однако на практике имеются ограничения.
В первую очередь они связаны с тем, что любое оперативное вмешательство негативно сказывается на состоянии здоровья человека. Это всегда риск воспаления и последующего проблемного заживления ран.
Кроме того, немаловажное значение имеет и стоимость самой операции.
В случае отторжения органа после успешно проведенной операции производится поиск причин негативной иммунной реакции. И если такие причины остаются невыясненными, не рекомендуется предпринимать многочисленные попытки трансплантации почки.
Тем не менее, даже если отторжение необратимо либо по каким-то причинам трансплантация невозможна, с одной почкой можно прожить и даже родить ребенка.
Источник:
Пересадка почки

Трансплантация почки — сложная хирургическая операция по пересадке данного органа. Для пересадки почки используют почку, взятую у другого человека.
Выступить донором для пересадки может как живой человек, так и умерший. На сегодняшний день, трансплантация почки самый надежный и и эффективный способ избавить пациента от почечной недостаточности.
В основном новая почка пересаживается в передний боковой отдел, который находится в области нижних ребер и костей таза. Реже ее могут пересадить в область родных почек пациента. Если в операции нуждается маленький ребенок с массой тела менее 22 кг, то донорскую почку размещают в области брюшины. Таким образом донорский орган хорошо приживается и нормально функционирует.
Трансплантация почки — не новшество. Врачи прибегают к такому виду оперативного вмешательства довольно часто.
Вам будет интересно: Какие бывают анализы мочи?Особенности по пересадке почек
Операция по пересадке почек, как и другие серьезные операции имеет целый ряд определенных особенностей. Они являются самыми серьезными, и каждый пациент должен быть об этом проинформирован.
- Идеальными донорами для пересадки почки служат близкие родственники. Донора должны предупредить о возможных последствиях и осложнениях. Только после этого, он может подписать согласие.
- Пациент и донор должны быть одного возраста (допустимая разница в возрасте составляет 1- 2 года). Такая ситуация и с весом.
- У донора и пациента должна быть одна группа крови.
- У донора не должны быть диагностированы серьезные патологические процессы. Перед операцией донор обязательно проходит лабораторное и инструментальное исследование на наличие серьезных заболеваний и психологических расстройств.
К сожалению, на сегодняшний день, много людей нуждаются в операции по пересадке почки. Поэтому, часто врачи используют почку умершего человека. Взять материал для трансплантации можно только в том случае, когда:
- потенциальный донор умер в результате мозговой смерти;
- у врачей есть разрешение на использование органа. разрешение может написать человек при жизни, или родственники после его смерти.
Бывают ситуации, когда у донора были определенные проблемы или отклонения с почками. В безвыходной ситуации врачи все же ее используют.
В каких случаях разрешена или запрещена трансплантация почек
К сожалению, не всем пациентам с почечными патологиями разрешена трансплантация почки. Главную роль в трансплантологии играет совместимость тканей трансплантированного органа донора и пациента. Также, у пациента, нуждающегося в пересадке почки, не должны сопутствующие серьезные заболевания.
Для трансплантации почки существует единственное показание — почечная недостаточность хронического характера, протекающая в терминальной стадии. Развитие данного патологического процесса начинается в результате:
- хронического воспалительного процесса в чашечно лоханочной системе и поражение почечных клубочков;
- стойкого сужения просвета в почечной артерии;
- образование камней в мочевыделительной системе;
- различных урологических заболеваний;
- нефропатии диабетического типа;
- аномального почечного развития при рождении;
- не вылеченных опухолевых новообразований;
- травмирование почечных стенок и слизистой оболочки.
По сравнению с перитонеальным диализом и хроническим гемодиализом трансплантация органа может продлить жизнь больному в три раза дольше.
Сколько живут пациенты после подобной операции? Пациенты с новой почкой проживают более 13 лет. Категорически запрещено проводить пересадку почки если у пациента имеется перекрестная иммунологическая реакция с лимфоцитами донора.
Также, операция не назначается пациентам с:
- инфекционными процессами в организме. Например, вирус иммунодефицита человека. Если у пациента был диагностирован туберкулез, то операцию можно будет провести через год, при условии, что организм пациента готов к операции. При гепатите В и С проводится трансплантация;
- сердечной недостаточностью, язвой желудка или другими системными заболеваниями в стадии недостаточного функционирования. У пациентов с сахарным диабетом существует риск, что трансплантированный орган не приживется. Но, это не является противопоказанием к операции;
- наркотической или алкогольной зависимостью, а также, пациентам с психическими расстройствами;
- стойким повышенным артериальным давлением;
- раковыми заболеваниями других органов. Врачи могут пересадить почку только в том случае, когда раковое заболевание лечилось и после этого прошло не менее двух лет. После рака груди, шейки матки и кожи должно пройти не менее пяти лет;
- операция не назначается пациентам после 70 лет.
Опухолевый процесс в почках, который был эффективно вылечен и не дал рецидива, не является противопоказанием. Чтобы операция прошла успешно и не было серьезных осложнений, то пациент должен строго придерживаться всех врачебных указаний.
На сегодняшний день, 10% операций были не успешными, но это только из-за несоблюдения всех правил и указаний.
Предоперационная подготовка
В случае, если материал для пересадки берется у живого донора, то предоперационное обследование длиться на протяжении долгого времени. Если орган был получен в результате смерти донора, то пациент, стоящий в очереди на операцию, в срочном порядке вызывается медицинский центр.
Операция проводится специалистами разного профиля — хирургом, неврологом-трансплантологом, анестезиологом, психологом и медсестрами. В редких случаях подготовка пациента проводится и диетологом.
Непосредственно перед самой операцией специалисты проводят специальный тест, который позволит определить приживется почка или нет. Если по результатам теста врачи выяснили, что риск неприживления очень высок, то операция откладывается до следующего случая.
Перед самой операцией пациент проходит несколько обязательных анализов:
- анализ крови, определяющий уровень гемоглобина, креатинина, мочевины, кальция и калия;
- электрокардиографию;
- гемодиализ;
- ультразвуковое исследование и рентген грудной клетки.
Операция по пересадке почки от родственника
Иногда пациентам приходится очень долго ждать нужного донора. Ведь, для трансплантации подходит только та почка, которая была взята у человека с мозговой смертью.
Поэтому, в последнее время, чаще проводится операция от живого донора.
Такая операция обладает многими преимуществами:
- Если взять орган у живого донора, то вырастает шанс прожить дольше, чем с трупной почкой.
- Пациенту не нужно ждать много времени.
- Хирургическая операция проводится запланировано.
- У враче есть возможность тщательно предварительно обследовать донора.
- Холодовая ишемия длится меньше времени.
- Можно пересадить почку до гемодиализа. Это исключает развитие серьезных осложнений.
В России можно трансплантировать почку только от кровного родственника. В качестве донора может выступить человек с генетической связью с больным возрастом от 19 до 60 лет. Для этого нужно только дать согласие донору, на удаление у него одной почки.
Перед самой операцией донора тщательно обследуют. Противопоказаниями к операции выступают серьезные соматические и психические заболевания, стойкое повышенное артериальное давление. Также, врачи должны полностью изучить трансплантированный орган на наличие скрытых протекающих патологий.
Как проходит операция
Врачи могут воспользоваться одной из двух методик хирургического вмешательства:
- ортотопической. Орган пересаживается в привычное его место для функционирования. То есть, вначале врачи удаляют больную почку, а затем на ее место помещают донорскую. При этом оставшиеся сосуды пришиваются к сосудам нового органа. Такой вид операции проводят достаточно редко, так как после нее могут наблюдаться много негативных последствий.
- гетеротопической. Во время такой операции почку подшивают в то место, где она в принципе не должна находиться. Как правило, это подвздошная область в малом тазу. Сосуды донорского органа пришивают к подвздошным сосудам больного (почечную артерию с подвздошной артерией и почечную вену с подвздошной веной). Восстановить отток урины можно только после того, как восстановиться кровоток в почке. В мочевой пузырь вшивается мочеточник.
Для враче легче проводить гетеротопическую операцию, так как она гораздо легче. При этом врачам легче добраться до сосудов подвздошной области.
Операцию проводят под общим наркозом. В среднем она длиться не более четырех часов. Когда врачи проводят пересадку почку от умершего донора, то нужно строго следить за временем. Поэтому предоперационную подготовку проводят в экстренном порядке.
Когда у врачей есть почка от живого донора, то пересадка почки и нефрэктомия проводятся одновременно. Их планируют заранее, что дает возможность донорам и пациентам тщательно подготовиться.
Послеоперационный период
Операция по пересадке почек очень тяжелая, и даже после проведения операции опытными специалистам, почка не всегда быстро и легко приживается в новом организме.
Поэтому, врачи не могут дать точный ответ, за какой период времени приживется донорская почка. На приживление уходит много времени, и не редки случаи, когда начинаются осложнения.
24 часа после операции пересаженная почка занимается всеми основными функциями.
Не всегда человеческий организм сразу принимает новый орган. Поэтому для пациента назначается дополнительное медикаментозное лечение специальными лекарственными препаратами. Основной задачей препаратов является угнетение образования определенных иммунитетных клеток. В результате такого лечения, иммунитет пациента не определяет чужеродный орган.
Бывают ситуации, когда, как казалось бы, орган прижился и все хорошо, но всегда присутствует определенный процент риска к процессу отторжения. Это можно определить по:
- сильному болевому синдрому в поясничной области;
- повышенной температуре;
- кровяным частицам в выделяемой урине.
Если после проведенной терапевтической терапии у пациента не стихает симптоматика, то в срочном порядке нужно найти нового донора и почку пересаживают повторно. В таких ситуация пациента не выписывают с больницы и он находится под строгим контролем пациента.
Жизнь после трансплантации почки протекает как и прежде. Несколько месяцев пациент должен регулярно сдавать общий анализ крови и мочи, чтобы врачи контролировали все реакции в организме.
По статистике, отторжение наступает через три — четыре месяца после операции. Если за это время у пациента не наблюдалось никаких негативных реакций, то 97% , что он вернется к полноценной жизни.
Для каждого пациента индивидуально разрабатывается специальная диета. на протяжении всей жизни пациент должен проходить терапию иммунодепрессантами.
Раз в один — два месяца нужно проходить ультразвуковое исследование почки. Таким образом, врачи смогут следить за качеством работы донорского органа.
Осложнения после трансплантации почки
Главным осложнением после операции по пересадке почки является не приживание органа в теле
Отторжение может быть трех видов:
- сверх острым отторжением — почка отторгается через 1,5 часа после операции;
- острым отторжением — почка отторгается в течении одной — трех недель;
- хроническим отторжением — отторжение может начаться в любой период, даже через несколько лет.
На сегодняшний день, зафиксированы единичные случаи, когда почка отторгалась сразу же после операции. Как правило отторжение происходит медленно и постепенно. Иногда, лекарственные препараты позволяют устранить этот процесс.
Также, осложнения могут быть сосудистыми и урологическими. Сосудистые осложнения — стойкое повышение артериального давления, кровотечения, тромбообразование и закупоривание просвета артерий донорского органа. Урологические осложнения — кровяные выделения в моче, непроходимость мочеточника и другие.
Бывают случаи, когда инфицируется послеоперационный шов.
Стоимость пересадки почки
Пересадка почек сколько стоит?
Это один из самых важных вопросов среди пациентов, нуждающихся в такой операции.
Врачи не могут ответить на этот вопрос однозначно.
Ведь стоимость операции зависит от многих факторов.
Цена зависит от:
- выбранной клиники. В частной клинике операция обойдется дороже, чем в государственной;
- срочности операции;
- выбранного донора.
Если вы решили пройти операцию в государственном медицинском учреждении, то операция будет проведена бесплатно. Единственное, если у вас нет родственников, которые выступят донором, то вам придется ждать очень долго.
Источник:
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе