Профилактика заболеваний мочевыделительной системы
Профилактика болезней мочевыделительной системы
Нарушения в работе почек, мочеточников, мочевого пузыря или мочеиспускательного канала (то есть органов, относящихся к мочевыделительной системе) — всегда значительно отражаются не только на самочувствии больного, но и приносят дискомфорт в его социальную жизнь.
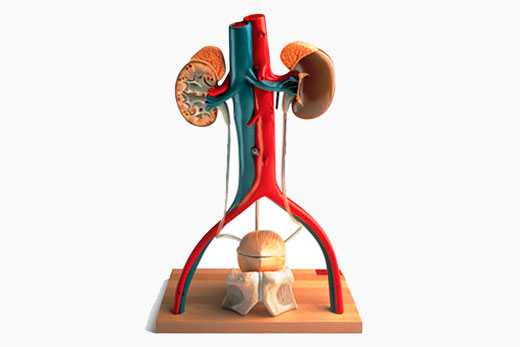
Статистика неумолима — каждый 9-й из нас сталкивается с этими болезнями (циститом, пиелонефритом, гломерулонефритом, уретритом, мочекаменной болезнью, опухолями мочевого пузыря и почек). Причем женщины чаще подвержены воспалительным заболеваниям, а мужчины — образованию опухолей.
Факторы риска
Мочевыделительная система во главе с почками очищает организм от токсинов, поэтому не мудрено, что повышенное их количество в крови приводит к тому, что почки просто не справляются со своей задачей. Не трудно догадаться, что в первую очередь речь идет о неправильном питании (преобладание жирной, соленой и острой пищи, а также красного мяса), вследствие которого нарушаются обменные процессы в организме. Также негативно влияет регулярное употребление алкогольных напитков и лечение антибиотиками.
Что касается бактериальных инфекций — риск, что они станут причиной воспаления органов мочевыделительной системы повышается при любых хронических очагах воспаления в организме (хронический бронхит, синусит, тонзиллит, болезнь холецистит, кариес зубов, аднексит и т.д). Наличие этих болезней уже говорит о сниженном иммунитете, а значит, бактериям не трудно будет проникнуть в мочевыделительную систему с током крови и лимфы.
Также более подвержены урологическим заболеваниям люди страдающие, гипертонией, системной красной волчанкой, узелковым периартериитом, лишним весом и сахарным диабетом — они уже попадают в группу риска.
Меры профилактики: что делать, чтобы не болеть?
Банальная гигиена — каким бы очевидным не был тот факт, что регулярное соблюдение правил гигиены (тщательное мытье, защищенный секс) это необходимый минимум, чтобы избежать воспаления уретры и мочевого пузыря, многие все же игнорируют это простое правило.
На холодном не сидеть — женщина, которая хоть раз болела циститом, знает — лучше сто раз перестраховаться, только чтобы это не повторилось вновь. А ведь именно переохлаждение часто становится катализатором воспалительного процесса. Поэтому рекомендуем ни в коем случае не сидеть на камнях и бетоне (даже летом), одеваться по погоде, а если промочили ноги — сразу же сделать согревающие ванны.
Не много и не мало — для того чтобы токсины и инфекции вымывались из организма, а также для профилактики мочекаменной болезни, необходимо выпивать от 1.5 до 2.5 литров воды в день (в зависимости от вашего веса). Излишнее потребление жидкости также неблагоприятно сказывается на работе почек.
Включаем витамины и микроэлементы — для нормальной работы мочевыделительной системы употребляйте продукты богатые витаминами С, А, Е, а также калием, селеном, магнием и хромом, или купите специальные витаминные комплексы.
Долой вредные привычки — оказывается злоупотребление не только алкоголем, но и курением — приводит к почечной недостаточности. Еще одна причина начать вести здоровый образ жизни.
Ставка на правильное питание — то, что мы едим во многом определяет наше здоровье — работу пищеварительной, сердечно-сосудистой и мочевыделительной систем. Ведь в нашем организме все взаимосвязано. Под «правильным» питанием стоит понимать переход на натуральные продукты (начинайте читать этикетки — и вам не захочется покупать всю эту вкусную, но вредную «химию»). Кроме того, это отказ от животных жиров, жареной пищи, легко усваиваемых углеводов в пользу большого количества овощей и фруктов, нежирного мяса и рыбы и углеводов, богатых клетчаткой. Изучите состав продуктов и прежде, чем покупать их, подумайте — что полезного они принесут организму? Ведь мы должны есть для того, чтобы питать организм, а не для того, чтобы усложнять его работу.
Активность — сидячий образ жизни является причиной многих недугов. В первую очередь без регулярных физических нагрузок снижается иммунитет, а лишние килограммы «липнут» сами собой. В организме полного человека находится от 2 до 20 литров лишней жидкости, поэтому ему необходимо постоянно принимать мочегонные препараты, чтобы эту жидкость выводить. Чем больше вес — тем нагрузка на почки повышается.
Своевременное лечение — это касается любых инфекционных заболеваний (в том числе половой системы). Если болезнь требует антибактериальной терапии, позаботьтесь о сопровождающих препаратах, которые помогут поддержать ЖКТ, печень и почки.
Разумная профилактика — натуральные растения (или препараты на их основе) — клюква, можжевельник, лист брусники, плоды шиповника, плоды тмина, почки березы, цветы василька выступают в качестве антисептиков. Мочегонное действие оказывают корни солодки, плоды тмина, лист брусники и землянки.
Если вы все же не убереглись от цистита или других воспалительных заболеваний мочеполового тракта — с первыми симптомами начинайте лечение натуральными растительными препаратами. Одним из таких является австралийский комплексный препарат Урокран — он мягко снимает воспаление, оказывает диуретическое и антимикробное действие.
Профилактика заболеваний органов мочевыделительной системы
13 Ноября в 12:11 5835
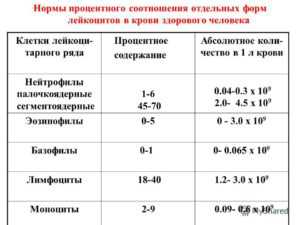
Медицинская литература свидетельствует, что причины заболеваний мочевыделительной системы многообразны: 1) микробный фактор, чаще стрептококковая флора (причина гломерулонефрита, пиелонефрита, инфекций мочевыводящей системы); 2) мультифакториальные заболевания (вызываютдисметаболические нефропатии, мочекаменную болезнь); 3) токсико-аллергические заболевания (причина нефрита, дисметаболической нефропатии); 4) атопические заболевания (вызывают атопический нефротический синдром); 5) иммунопатологические заболевания (причина гломерулонефрит, нефрит при системных васкулитах); 6) нейрогенные заболевания (могут привести нейрогенным дисфункциям мочевого пузыря); 7) хромосомные аномалии, генные мутации (часть ведут к порокам мочевыводительной системы, поликистозной болезни); 8) очаги хронической инфекции и интоксикации в органах зубочелюстной системы и ЛОР-органах. Отмечается рост общей и первичной заболеваемости органов мочеполовой системы. В 2004 г. было 72,3 случая первично обратившихся с заболеваниями мочеполовой системы на 1 000 населения, в 2008 г. обращаемость возросла, составив 113,4 случаев. В России частота заболеваний мочевыводящей системы составляет от 26 до 36 млн случаев ежегодно.Основные симптомы при заболеваниях органов мочевыделительной системы:
Протеинурия — наличие белка в моче, связанное с повышением проницаемости капилляров почечных клубочков. В норме его не должно быть, однако при физической нагрузке, после обильной еды или после стресса может быть незначительное содержание белка в моче, которое вскоре проходит. Это состояние называется физиологической протеинурией. Истинная, или почечная, протеинурия является симптомом нефрита, нефроза, гломерулонефрита.
Гематурия — выделение крови с мочой. Бывает истинная, когда в моче присутствуют эритроциты и лейкоциты, и ложная, когда моча окрашена кровяными пигментами, что бывает при гемоглобинурии. В 70—80% случаев при гломерулонефритах бывает макрогематурия (моча окрашена в цвет крепкого чая, кофе, колы) иногда бывает микрогематурия (эритроциты видны только под микроскопом).
Отёки бывают при нарушении функции выделения соли и воды, при повышенном содержании в крови токсических продуктов обмена (индол, скатол), азотистых шлаков (мочевой кислоты, мочевины, креатинина). Почечные отёки водянистые, как правило, нарастают к утру. Боли в области поясницы из-за растяжения капсулы почек. В зависимости от формы заболевания, боли бывают тупые, ноющие в поясничной области. Почечные колики связаны с растяжением и спазмом мочевыводящих путей. Бывают при мочекаменной болезни, особенно в период движения камня по мочеточнику.Полиурия — когда в сутки выделяется более 2 литров мочи при норме — 1—1,5 литра.
Поллакиурия — учащённое мочеиспускание (при циститах).
Олигурия — выделение малого количества мочи.
Анурия — прекращение образования и выделения мочи.
Никтурия — образование мочи преимущественно ночью.
Дизурия — затруднённое и болезненное мочеиспускание.
Гипертензия — повышенное внутрисосудистое давление. Бывает первичной (при гипертонической болезни) и вторичной (при заболевании почек).
Изменения со стороны глазного дна (кровоизлияние, отёк сетчатки, расстройство зрения).
Острый и хронический гломерулонефриты — воспаление коркового вещества почек. Возбудители заболевания преимущественно стрептококки, заносимые от разных органов в почки током крови. Обычно инфекция поступает из миндалин, больных зубов, придаточных полостей носа, из лёгких, а также при брюшном и сыпном тифе. Началу острого гломерулонефрита предшествует фарингит, тонзиллит, гнойный периодонтит, пиодермия. К активации инфекции приводит охлаждение, ОРВИ, аллергия, воздействие неблагоприятных факторов на организм работников с вредными и опасными условиями труда. У больного появляются вялость, недомогание, отсутствует аппетит; на лице — по утрам, вечером — на голенях и в области лодыжек появляется пастозность, небольшие отёки. Иногда повышается температура тела до субфебрильной. Характерно для заболевания повышение артериального давления, тахикардия, иногда брадикардия, боли в области поясницы, изменение цвета мочи от окрашенного кровью в розовый до коричневого цвета. При лабораторном обследовании обнаруживается белок в моче и эритроциты. Главными симптомами заболевания являются отёки, повышение артериального давления и изменения в моче (гематурия и протеинурия). Лечение острого гломерулонефрита проводится в стационаре с постельным режимом и ограничением физической нагрузки в первые дни болезни. При постельном режиме всё тело больного должно находиться в равномерном тепле, что снимает спазм сосудов, и поэтому в почки больше попадает крови. Это улучшает фильтрацию в клубочках почек и способствует увеличению образования мочи. Больной должен постоянно носить шерстяные носки, так как охлаждение ног способствует активации тонзиллофарингеальной инфекции. Используются тепловые процедуры на поясницу. Пища для больного готовится без соли; а с четвёртой-пятой недели в сутки выдаётся 0,5 г соли, а с восьмой недели разрешается 1,5 г соли в сутки. В течение года—двух лет после перенесённого острого гломерулонефрита из диеты исключаются маринады, копчёности и соления. Количество выпиваемой воды в острый период должно соответствовать объёму выделенной накануне мочи. Проводится лечение антибиотиками, и на фоне диеты и антибактериальной терапии наступает излечение. Избыток жидкости в организме убирается назначением мочегонных средств, повышенное давление — гипотензивными средствами. Перенёсшие острый гломерулонефрит находятся на диспансерном учёте. После болезни необходимо санаторное лечение, санация очагов хронической инфекции и интоксикации. В хроническую форму переходит до 15% случаев. Профилактика заболевания предусматривает раннюю диагностику, качественное лечение в острый период. В целях повышения иммунитета к стрептококковой инфекции применяются иммунокорректоры. При работе с вредными условиями труда важным фактором являются индивидуальные гигиенические мероприятия и использование средств защиты кожи для предотвращения стрептодермии. Хронический гломерулонефрит, по литературным данным, является первично хронической болезнью, однако не исключен переход в хроническую форму заболевания при нерациональном лечении. В развитии первично хронического гломерулонефрита играет роль токсическое повреждение клубочкового аппарата почек, расстройства иммунологической реактивности, влияние неблагоприятных факторов химической природы на ткань почки. На фоне систематического переохлаждения, нарушения режима и качества питания, питьевого режима, наличия вредных привычек, очагов хронической инфекции производственно-профессиональные факторы являются пусковым моментом в развитии заболевания.Выделяют три формы заболевания: 1) с преимущественно гематурическими проявлениями; 2) отёчно-протеинурическая форма; 3) смешанная форма заболевания.
Первая форма развивается у лиц, которые перенесли острый гломерулонефрит и у которых в течение 10—15 лет сохраняется изолированная гематурия и других признаков заболевания нет. Однако при влиянии вышеуказанных неблагоприятных факторов развивается полная клиническая картина хронического гломерулонефрита. При отёчно-протеинурической форме симптоматика заболевания более отчётлива. Основные симптомы — отёчность и наличие белка в моче. Обычно после перенесённой ОРВИ, охлаждения или вакцинации развивается клиника острого гломерулонефрита. Самой тяжёлой формой является смешанная, при которой сочетается гематурия, отёки, гипертония, массивная протеинурия. Наблюдаются постоянные боли в пояснице, головная боль, головокружение, раздражительность, снижение зрения, высокие цифры артериального давления. Может наступить паралич лицевого нерва, продолжительная рвота центрального происхождения, гиперрефлексия, очаговые или генерализованные судороги. Лечение заболевания строго индивидуально в соответствии с клинической формой и морфологическим вариантом болезни. Строго соблюдается диета; соль и белок — не более 1 г/кг веса в сутки. Постельный режим назначается только при обострении. После проведённого курса медикаментозного лечения рекомендуется фитотерапия, хорошо зарекомендовавшая себя столетиями. Фитотерапия назначается врачом и продолжается два—шесть месяцев, затем сборы или отдельные растения назначают каждые два—три месяца с перерывами в одну—две недели.Пациентам с хроническим гломерулонефритом показано применение следующих сборов:
1. Листья берёзы, цветы календулы, трава крапивы, листья земляники лесной поровну; 8 г сбора залить 250 мл кипятка, томить на водяной бане 10 минут, настаивать 1 час, процедить и принимать по 1/2 стакана 4 раза в день перед едой.
2. Листья берёзы, цветы календулы, траву крапивы, кукурузные рыльца, траву череды взять в равных частях. Использовать 6 г сбора на 200 мл кипятка. Настаивать в тёплом месте 1 час, процедить и принимать по 50 мл 4 раза в день за 30 минут до еды в тёплом виде.Можно использовать отдельные растения.
Солодка голая: измельчённых корней 10—15 г томить в стакане воды и принимать по 1 столовой ложке 4—5 раз в день.
Крапива двудомная: 15 г измельчённых сухих листьев залить стаканом кипятка и настоять в течение 10 минут, принимать по 1 столовой ложке 3—4 раза в день.
Трава тысячелистника: 6 г измельчённой или сухой травы залить 200 мл кипятка, кипятить в течение 3 минут, настаивать 1 час. Принимать по полстакана 3 раза в день перед едой, сдабривая сахаром или мёдом.
Листья и/или плоды шиповника: 10 г залить 400 мл кипятка, настаивать в термосе 6 часов. Принимать по 100—150 мл 3 раза в день в тёплом виде вместо чая, добавляя мёд или сахар.
Солома овса (рисунок 48) зелёная: 10 г залить 200 мл кипятка, кипятить в течение 3 минут, настаивать 1 час. Принимать по 50 мл 3 раза в день в тёплом виде после еды.
Нельзя использовать травы, раздражающие ткань почки, — птичий горец (рисунок 49) (спорыш), хвощ полевой. Эти растения содержат кремний и могут образовывать в почках микрокристаллы кремния. Можжевельник и почки берёзы содержат смолистые вещества, которые могут повреждать ткань больной почки.В стадии ремиссии гломерулонефрита необходимо принимать растительные адаптогены: настойку женьшеня аптечную, золотого корня, лимонника китайского (рисунок 50), элеутерококка в дозировках, указанных на упаковке и лечащим врачом.



Обязательно проведение электрокардиограммы, консультация и заключение стоматолога и отоларинголога, постоянное соблюдение диеты без избытка соли, исключение из рациона жареных продуктов, копчёностей и солений. Работника с такой патологией переводят на другую работу, где нет сквозняков, условий для переохлаждения, перегревания, воздействия паров и пыли, длительного статического напряжения.
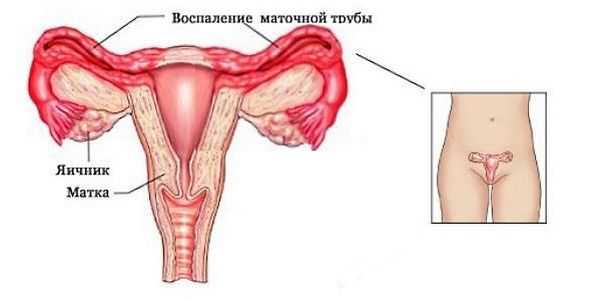
Пиелонефрит — это воспаление слизистой оболочки почечной лоханки и ткани паренхимы почки и канальцев.Возбудители заболевания — микроорганизмы, обитающие в кишечнике здоровых лиц. В первую очередь это кишечная палочка, энтерококки, клебсиеллы, синегнойная палочка, протей, реже — золотистый стафилококк, эпидермальные стафилококки, грибы рода Candida. Имеются сообщения о высевании микоплазм, хламидий и вирусов.
Инфекция проникает по лимфатическим и кровеносным путям; также в результате нарушения уродинамики не исключается пиелотубулярный рефлюкс и инфекция поступает из мочевого пузыря. Восходящий, так называемый уриногенный, путь инфицирования является ведущим в попадании возбудителя сначала в лоханки, затем в канальца и ткань почки. Описано около сотни видов рефлюксов; преимущественно они возникают при анатомических дефектах, препятствующих току мочи. Но могут быть рефлюксы и в результате нарушения нервной регуляции тонуса мускулатуры нижних отделов мочевыводящей системы. В типичном случае при остром пиелонефрите наблюдаются боли в пояснице или в животе, головные и мышечные боли, болезненность или ощущение зуда, жжения при мочеиспускании, никтурия, энурез. При анализах мочи отмечается минимальная протеинурия, наличие лейкоцитов, клеточного эпителия и солей. Суточный диурез несколько увеличен. Больные отмечают апатию, вялость, повышенную утомляемость, озноб, повышение температуры тела до 40 С.Цель лечения — устранение острой инфекции, предотвращение развития уросепсиса и уменьшение вероятности повреждения ткани почки.
Показан строгий постельный режим, приём антибиотиков и нитрофуранов, мочегонных, питьё минеральных вод, тепло на поясницу, ограничение количества белка в пищу до 30 г в сутки.Больным пиелонефритом назначают сборы лекарственных растений шести групп: 1) мочегонные, 2) способствующие растворению камней, 3) обладающие антисептическими свойствами, 4) обладающие противовоспалительным действием, 5) укрепляющие сосудистую стенку и 6) улучшающие витаминный и микроэлементный состав организма.
Мочегонным действием обладают укроп, петрушка, шиповник, хмель, розмарин, брусника, толокнянка, корень девясила, пикульник (рисунки 51—57) и др. Обладают литолитическим действием земляника лесная, арбуз, пырей (рисунок 58), брусника, хвощ полевой и др. Антисептическим действием обладают вереск (рисунок 59), зверобой, подорожник (рисунок 60), шалфей, лекарственная ромашка, бадан (рисунок 61), богородская трава и др. Чабрец хорошо снимает отёчность тканей, особенно при почечных отёках. Готовятся настои по общепринятой методике: из расчёта 1 часть сырья на 20 частей воды. Противовоспалительным действием обладают чистотел (рисунок 62), буквица лекарственная, будра плющевидная (рисунок 63), зверобой и др. Свойством, укрепляющим стенки сосудов, обладают рута (рисунок 64), шиповник коричный, тысячелистник, рябина черноплодная (рисунок 65) и др. Улучшают витаминный и микроэлементный состав организма чёрная смородина, черника, малина, рябина и др. 














Шабалов Н. П. (2010) рекомендует при пиелонефрите такие сборы: 1) зверобой продырявленный, полевой хвощ, толокнянка, крапива, тысячелистник; 2) зверобой продырявленный, мать-и-мачеха, шиповник, ячмень обыкновенный (рисунок 66), клевер пашенный; 3) зверобой продырявленный, крапива, брусничный лист, золототысячник зонтичный (рисунок 67), шиповник.
Растения смешивают в равных количествах, 1 столовую ложку сбора заливают 0,5 л кипятка, настаивают 30 минут. Рекомендуется пить по 100—150 мл в сутки. Фитотерапия эффективна, если проводить её в течение 20 дней каждого месяца и ежемесячно менять сбор. Курс лечения 3 месяца, а после обострения даже 3—6 месяцев. 

Пиелонефрит и мочекаменная болезнь развиваются при застое мочи в мочевыводящей системе в условиях развития воспалительного процесса.
Мочекаменная болезнь — хроническое заболевание почек с образованием камней из составных частей мочи. К причинам мочекаменной болезни следует отнести расстройство обмена веществ, редкое опорожнение мочевого пузыря, воспалительный процесс в мочевыводящей системе почек, длительное употребление солёной пищи, опухоли надпочечников, щитовидной и пара-щитовидной желёз. Литература свидетельствует, что перегрузки физические, длительное статическое напряжение мышц спины, переохлаждения нарушают циркуляцию крови в органах таза. При наличии очагов хронической инфекции и интоксикации в зубочелюстной системе, ЛОР-органах, наличии гнойничкового поражения кожи инфекция (через ток крови и лимфы) достигает органов мочевыделительной системы, вызывая гломерулонефрит, пиелонефрит или мочекаменную болезнь.Симптомы мочекаменной болезни во время приступа: резкие боли в поясничной области, частые позывы на мочеиспускание, гематурия, у трети больных наблюдается озноб, повышение температуры тела.
Уход за больными в период почечной колики: покой до приезда врачей; горячая ванна (но если в моче имеется кровь, согревать нельзя); местно на поясницу грелка; давать обезболивающие средства; необходим приём спазмолитиков — но-шпа.
К мерам профилактики заболеваний мочевыделительной системы относятся санация миндалин при хроническом тонзиллите; лечение больных зубов, придаточных полостей носа, хронических заболеваний лёгких; необходимость избегать переохлаждений; применение средств, снижающих аллергическую реакцию; недопущение восходящей инфекции из мочевого пузыря; запрещение выдавливания на лице угрей; при расстройстве обмена веществ — наблюдение у эндокринолога; недопущение застоя мочи, каждые 2—3 часа — опорожнение мочевого пузыря; исключение длительного употребления солёной пищи. Больные с поражением органов мочевыделительной системы находятся на диспансерном учёте у врача-уролога. После периодического обследования биохимического состава крови и мочи им назначаются курсы профилактического лечения в целях предупреждения обострений. К. С. ТристеньПрофилактика заболеваний мочеполовой системы — практические рекомендации специалистов для профилактики мочеполовых болезней и инфекций
Профилактика заболеваний мочеполовой системы – комплекс мероприятий оздоровительно-предупредительного характера, позволяющий предотвратить патологии и осложнения мочевыделительных и репродуктивных органов.
Из каких органов состоит мочеполовая система и какие симптомы свидетельствуют о заболевании
Мочеполовая система состоит из половых и мочевыделительных органов.
К мочевыделительным органам относятся:
- почки;
- мочеиспускательный канал;
- почечная лоханка;
- мочевой пузырь;
- мочеточник;
- надпочечник.
Главная функция мочевыделительных органов – выведение продуктов обмена. О том, что в организме протекает патологический процесс, свидетельствуют следующие признаки:
- помутнение мочи, присутствие гноя, крови;
- боли (тянущие, острые, ноющие и пр.) в области поясницы, живота, половых органов;
- дизурия (учащенное, непроизвольное, болезненное, затрудненное и др. нарушения мочеиспускания);
- ухудшение самочувствия.
Половая система женщин и мужчин
| Женские половые органы | Мужские половые органы | ||
| Внутренние | Наружные | Внутренние | Наружные |
| яичники, матка, маточные трубы, влагалище | большие и малые половые губы, клитор, лобок | яички, семявыносящий проток, семенные пузырьки, предстательная железа | мошонка, половой член |
Женские половые органы отвечают за зачатие и вынашивание плода, мужские – за репродуктивную функцию (размножение).
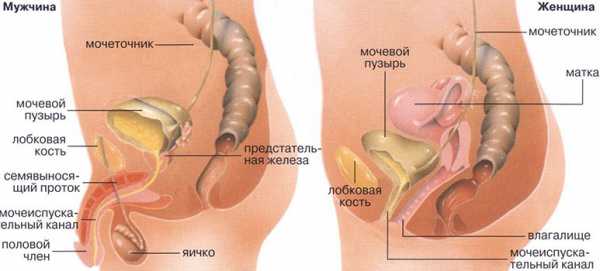
О том, что в половых органах протекает патологический процесс, свидетельствуют следующие симптомы:
- зуд, раздражение, покраснение, сыпь, язвы, пузырьки, гнойнички, чешуйки и др. тревожные проявления на коже;
- подозрительные выделения (цвет, запах, консистенция отличается от нормальных);
- болезненность, жжение, резь в области половых органов;
- воспаление лимфоузлов;
- отечность половых органов, локальное повышение температуры;
- дизурия и пр.
Вызвать заболевания могут различные инфекции: вирусы, бактерии, грибки. Чтобы вовремя выявить патологию (часто она протекает скрыто) и предотвратить развитие осложнений, необходима профилактика мочеполовых заболеваний.
Общая профилактика болезней мочеполовой системы
Регулярные гигиенические процедуры – залог профилактики мочеполовой системы. Уход за интимной зоной должен быть ежедневным и правильным. Чтобы не нарушить естественный защитный барьер микрофлоры половых органов, приобретите специальные средства (гели, дезодоранты, салфетки, мыло и пр.) для интимной гигиены. Они бережно ухаживают за кожей – не нарушают кислотно-щелочной баланс и при этом эффективно предотвращают попадание болезнетворных микроорганизмов во внутренние половые органы.

Не допускайте переохлаждений
Часто переохлаждение становится причиной нарушения функционирования мочеполовой системы. Вследствие снижения защитных сил, вероятность попадания инфекции и во внутренние мочеполовые органы и развития воспалительного процесса возрастает. Чтобы предотвратить переохлаждение, носите одежду, головной убор и обувь, соответствующие погодным условиям, не сидите на холодном.
Контрацепция
Используйте презерватив для профилактики инфекций мочеполовой системы. Этот контрацептив на сегодняшний день является самым эффективным средством защиты от ВИЧ-инфекции и венерических заболеваний. Пленка презерватива не пропускает возбудителей патологии, но не является 100% защитным средством, т.к. существует риск соскальзывания, разрыва контрацептива. Поэтому дополнительно используйте антисептические средства (например, растворы Мирамистина, Хлоргексидина), особенно при смене полового партнера. Они помогут снизить вероятность попадания и распространения инфекции.

Своевременное лечение заболеваний
Довольно часто причиной патологий мочеполовой системы являются недолеченные болезни. Они провоцируют распространение инфекции по всему организму (в т.ч. на мочеполовые органы). Случается это, как правило, при наличии благоприятных факторов: упадок иммунитета, физическое или эмоциональное перенапряжение, переохлаждение и пр. Чтобы не допустить осложнений на мочеполовые органы, вовремя обращайтесь к врачу и проходите полный курс лечения инфекционно-воспалительных процессов.
ЗОЖ
Придерживайтесь здорового образа жизни: занимайтесь умеренными физическими нагрузками, следите за питанием, откажитесь от вредных привычек и вероятность развития заболеваний мочеполовой системы будет снижена в разы. Рационализируйте режим дня и отдыха, т.о. у организма будет достаточно времени для восстановления, что создаст оптимальные условия для нормальной физической и умственной активности. Для повышения защитных сил организма принимайте витаминно-минеральные комплексы.

Профилактика мочеполовой системы у мужчин
Профилактика заболеваний мочеполовой системы у мужчин будет максимально эффективной, если хотя бы раз в году проходить осмотр у врача. Это поможет выявить заболевания, которые протекают в скрытой форме, начать лечение на ранней стадии и предотвратить осложнения.
Врач, который занимается диагностикой и лечением заболеваний мочеполовой системы у мужчин называется уролог. К нему рекомендуется обращаться с целью консультации или профилактического осмотра, а также при наличии тревожных признаков патологии мочеполовых органов. Специалист проведет осмотр, соберет данные и при наличии подозрений на патологию, назначит дополнительные диагностические мероприятия для подтверждения диагноза.

Профилактика мочеполовой системы женщины
Профилактика заболеваний мочеполовой системы женщины также заключается в ежегодных профилактических осмотрах у врача. Диагностикой, профилактикой и лечением женской репродуктивной системы занимается гинеколог. Заболевания мочеполовой системы у женщин, так же как и у мужчин, могут протекать в скрытой форме. Поэтому при профилактических осмотрах для многих пациенток становится неожиданностью наличие какой-либо патологии. И очень хорошо, если она будет выявлена на раннем этапе развития, когда лечение еще возможно.
Профилактические осмотры у гинеколога также обязательны при планировании беременности, самопроизвольных выкидышах, нарушении менструального цикла, нарушениях в работе эндокринной системы, а также тревожных симптомах болезней мочеполовой системы.
Комплексное профилактическое обследование
Помимо профилактических осмотров у врача каждый человек по собственной инициативе может пройти комплексное обследование мочеполовых органов для своевременной диагностики патологий:
- лабораторная диагностика (анализы крови: общий, биохимия; мочи);
- инструментальная диагностика (цистоскопия, гистерскопия, уретроскопия, УЗИ, КТ или МРТ, катетеризация, бужирование и пр.).
Направление на диагностику лучше взять у врача, он определит, какой вид исследования подойдет больше, учитывая анамнез и состояние здоровья пациента.
Препараты для профилактики почек и мочеполовой системы
Наиболее популярные препараты для профилактики мочеполовой системы у мужчин и женщин – растительные уроаносептики. Эти лекарственные средства отличаются выраженным противомикробным действием в отношении широкого спектра микроорганизмов, которые провоцируют заболевания мочеполовых органов.
Уролесан
Этот растительный уроаносептик подходит для профилактики и комплексной терапии мочеполовых болезней. Он оказывает антибактериальное, диуретическое, антиоксидантное и спазмолитическое действия. Благодаря комбинированному действию средство быстро уменьшает воспалительные процессы и улучшает защитные силы организма.
Показания: профилактика и комплексное лечение цистита, пиелонефрита, диатеза, мочекаменной болезни, холецистита и др. заболеваний мочеполовой системы.
Противопоказания: изжога, диарея, тошнота, гиперчувствительность, возраст до 18 лет.
Канефрон
Этот многокомпонентный растительный уроаносептик оказывает противомикробное, спазмолитическое, мягкое диуретическое и противовоспалительное действия. Подходит для продолжительной профилактики комплексного лечения мочеполовых инфекций. Применение средства улучшает работу почек, кровообращение, устраняет патогенную микрофлору в мочеполовых органах.
Показания: комплексное лечение и профилактика инфекционных заболеваний мочеполовой системы (уретрит, цистит, пиелонефрит и пр.).
Противопоказания: гиперчувствительность, возраст до 6 лет, тяжелые патологии ЖКТ.

Фитолизин
Это комбинированное средство растительного происхождения оказывает разноплановое действие на организм. В состав входят травы, эфирные масла, которые обеспечивают противовоспалительное, мочегонное, мягкое анальгетическое, диуретическое и спазмолитическое действия. Подходит для долгосрочной профилактики, при этом эффект привыкания и лекарственной зависимости отсутствует. Отличается хорошей переносимостью и минимальными ограничениями к приему.
Показания: комплексное лечение и профилактика мочеполовых инфекций (простатит, уретрит, камни в почках, мочеточниках или мочевом пузыре и пр.).
Противопоказания: аллергия на компоненты в составе препарата, тяжелые патологии печени, почек или ЖКТ.
Лечение
Основные лекарства для терапии мочеполовой системы – антибиотики. Перед назначением конкретного препарата врач назначает ряд анализов для определения возбудителя инфекции. Обычно применяются антибиотики широкого спектра действия с минимальной токсичностью – цефалоспорины.
Как предупредить заболевание мочевыделительной системы? Профилактика заболеваний мочевыделительной системы у детей
Мочевыделительная система в организме человека представлена почками, мочеточниками, мочевым пузырем и мочеиспускательным каналом. Большую проблему для нее составляет неразрывная связь с половой системой, которая подвергает мочевыделительную систему опасности заражения инфекциями, передающимися половым путем. Многих волнует вопрос, как предупредить заболевание мочевыделительной системы.
Особенности мочевыделительной системы мужчин
Благодаря большой длине мочеиспускательного канала, верхние отделы мочевыделительной системы мужчин лучше защищены. Вследствие этого более часто встречаются воспалительные процессы в нижних отделах. Такие воспаления вызывают боли в промежности, рези, частое и болезненное мочеиспускание. Чаще всего у мужчин воспаляются мочеиспускательный канал, что приводит к уретриту, и предстательная железа – возникает простатит. Как предупредить заболевание мочевыделительной системы у мужчин?
Причины заболеваний:
- дефекты мочеполовых органов;
- невыполнение гигиенических требований;
- раздражающий эффект от мыла или смазки презерватива;
- занятие анальным сексом;
- травматические повреждения.
Особенности мочевыделительной системы женщин
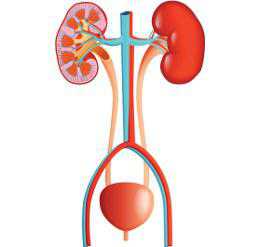
Мочеиспускательный канал женщин имеет большую ширину и малую длину, это обуславливает быстрое проникновение инфекций в верхние отделы системы мочевыделения. Часто заболевают женщины циститом – воспалением мочевого пузыря - или пиелонефритом, когда воспаляются почечные лоханки. Встречаются ситуации, когда патогенная флора бывает обнаружена у женщин в моче, когда признаки заболевания отсутствуют. Воспалительные процессы отличает то, что зачастую они проходят незамеченными, принимая хроническую форму. Как предупредить заболевание мочевыделительной системы у женщин? Инфекции развиваются в случаях, если женщина часто меняет сексуальных партнеров, использует спермицидные крема, пренебрегает соблюдением личной гигиены. Избежав этих случаев, женщина не заболеет.
Факторы, воздействующие на мочевыводящую систему
Назначение почек – непрерывное очищение крови от различных продуктов жизнедеятельности человека. Правда, подобно любому сложному механизму, возможности почек ограничены. Современный образ жизни делает нагрузки на почки чрезмерными. Питьевая вода, выпиваемая человеком в течение суток, содействует уменьшению концентрации токсических веществ и вымыванию их из организма, предохраняя человека от отравления. Клетки организма нуждаются в определенном содержании некоторых солей. Чтобы поддерживать водный баланс, организм нуждается в натрии и калии.
Почки являются механизмом, призванным организовать регулирование кислотно-щелочного баланса. В их задачу входит вывод избытка калия и удержание натрия. В давние времена в продуктах, потреблявшихся нашими предками, калий преобладал над натрием. Сейчас заметно возросло число продуктов, имеющих высокое содержание натрия. Калия естественного происхождения в продуктах сейчас не хватает.
Как и в случае любой болезни, в состав профилактических мероприятий для предупреждения недугов мочевыделительной системы включается здоровый образ жизни с соблюдением режима питания, занятиями физкультурой, закаливающими процедурами. Знание о том, как предупредить заболевания органов мочевыделительной системы, поможет сохранить здоровье надолго.
Необходимо также своевременно лечить все возникающие в организме недомогания. Лечиться вовремя должны зубы с кариесом и заболевания верхних дыхательных путей.
Причины

Отвечая на вопрос, как предупредить заболевание мочевыделительной системы, нужно сначала разобраться с причинами болезни.
Одной из главных причин, приводящей к сбоям в работе мочевого пузыря или почек, являются инфекции. Они могут участвовать в появлении и развитии заболеваний или самостоятельно вызывать болезнь. Так, гломерулонефрит развивается после перенесенной пневмонии, скарлатины или ангины, а цистит и пиелонефрит являются самостоятельными болезнями, вызванными инфицированием мочевыделительной системы человека.
Часто болезни почек и мочевого пузыря возникают вследствие отравления организма ядами, обладающими нефротоксическим эффектом. Такими ядами являются, в частности, сулема и четыреххлористый углерод. Источниками заболеваний этого направления могут быть также сильные ожоги.
Очень часто целенаправленное лечение почек и мочевого пузыря может понадобиться в случае переохлаждения организма. Реже причиной заболеваний может послужить травма, авитаминоз, застой мочи, нефропатия беременных, сахарный диабет.
Если пациент обращается в медицинское учреждение, жалуясь на болевые ощущения в почках, причиной этому может стать генетическая предрасположенность к таким заболеваниям. Чтобы впоследствии не лечить тяжело протекающие болезни, лучше вовремя задуматься о том, как предупредить заболевания мочевыделительной системы.
Симптомы
Знание симптомов заболеваний мочевого пузыря и почек очень важно. Оно дает информацию, как предупредить заболевания мочевыделительной системы.
Чаще всего пациенты, страдающие болезнями мочевыделительной системы, жалуются на разнообразные боли в мочевом пузыре или почках, нарушение мочеиспускания, отеки, головную боль, сильное головокружение. При некоторых заболеваниях встречаются такие симптомы, как потеря аппетита, дефекты зрения, рвота, одышка, тошнота, повышенная температура тела. Если имеется боль в поясничном отделе, имеется вероятность поражения почек. Если боль чувствуется там, где располагаются мочеточники, значит поражены именно они. Боль в зоне лобка с большой вероятностью указывает на то, что поражен мочевой пузырь.
Для острого гломерулонефрита и хронического пиелонефрита характерны ноющие боли в области поясницы. Если боль острая, сосредоточенная в пояснице с одной стороны, это может быть инфаркт почки. Для почечной колики характерны очень сильные боли в пояснице или немного ниже, интенсивность которых периодически то усиливается, то ослабевает. Аналогичная боль сопровождает также почечнокаменную и мочекаменную болезнь, перегиб мочеточника.
Симптом почти всех болезней мочевого пузыря – нарушение мочеотделения. Единицей измерения мочеотделения является диурез, показывающий долю мочи, выделившейся за промежуток времени относительно потребленной жидкости. Он положителен, если мочи выделяется больше, чем потребляется жидкости. Это происходит, когда сходят отеки или принимаются мочегонные средства. Отрицательный диурез характерен для нарастания отеков сердца или почек.
Нарушения количества выделяемой мочи

Если количество выделяемой мочи в сутки превышает два литра, значит имеет место полиурия. Обычно она характерна для схождения отеков. Длительный характер полиурия приобретает при сахарном диабете. Также много мочи низкой плотности в течение продолжительного времени выделяется при хроническом нефрите. Диаметрально противоположное явление, когда суточное количество мочи меньше объема выпитой воды, носит название олигурии. Она появляется при малом потреблении жидкости, рвоте, поносе или потливости. Олигурия присутствует при таких патологиях, как острый гломерулонефрит, или при отравлении сулемой. Если выделение мочи отсутствует полностью, такое состояние называется анурией. Развитие анурии характерно для опухолевых заболеваний почек и мочевого пузыря, а также камней в почках.
Цистит
Такая болезнь, как цистит, также может порождать проблемы с мочеиспусканием в виде частых позывов к мочеиспусканию, при которых выделение мочи незначительно. Нормой является число мочеиспусканий в сутки от 4 до 7 раз. Для отдельных болезней уретры и мочевого пузыря характерно болезненное мочеиспускание. Это такие заболевания, как цистит и уретрит. Также для заболеваний мочевого пузыря и почек характерно изменение окраски мочи с появлением мути или крови.

Когда возникают отеки, это свидетельствует об амилоидозе или остром гломерулонефрите. В особенности когда имеется головная боль и головокружение. Сердечные боли характерны для этих заболеваний и для сосудистого нефронекроза. Такие симптомы, как снижение памяти, недомогание, общая слабость, ухудшение зрения, уменьшение работоспособности, кожный зуд, трудности со сном, сопровождают такой недуг, как почечная недостаточность.
При воспалении мочевого пузыря, которое возникает обычно из-за инфекций, возникает лихорадка.
Воспаление почек
Если при осмотре обнаруживаются отеки, можно сделать вывод о наличии амилоидоза или нефротического синдрома. Для лица в этом случае характерны бледный вид и одутловатость, веки отечны, глаза сужены. В более тяжелых случаях отечность распространяется на руки и туловище
И хронический нефрит, и амилоидоз характеризуются бледностью кожных покровов. Помимо визуального осмотра и жалоб пациента, информацию о симптомах может дать пальпация. В норме почки при пальпации не прощупываются. Такие заболевания, как опухоль почки или киста почки, приводят к увеличению размеров органа, что делает возможным прощупать почку при пальпации. Если прощупывается почка с двух сторон, это может быть следствием поликистоза.
Следует отметить, что проперкутировать почки можно лишь, если они сильно увеличены. Дать информацию о почке в случае ее относительно нормального размера может метод поколачивания. Если он применяется в зоне поясницы, и поколачивание вызывает боль, то можно подозревать пиелонефрит, паранефрит или почечнокаменную болезнь.
Снижение риска заболевания
Имеется ряд факторов, способных вызвать повторные инфекции мочевыводящих путей.
В их числе:
- нарушения анатомии (дефекты расположения и развития почек и мочеиспускательного канала, мочекаменная болезнь);
- хронические болезни (почечная и сердечная недостаточность, сахарный диабет);
- применение в ходе обследования инструментов (бужирование, цистоскопия, катетеры).
Следует также перекрыть возможные пути проникновения инфекций:
- по ходу мочеиспускательного канала вверх;
- из различных очагов с кровотоком в органы малого таза.
Как предупредить болезни мочевыделительной системы?
Основные способы профилактики цистита, простатита, уретрита, пиелонефрита:
- Адекватное лечение болезней верхних дыхательных путей и ЖКТ, так как эти зоны воспаления могут послужить источником распространения инфекций.
- Как только появляются озноб, сыпь и температура, нужно обязательно обращаться к врачу-инфекционисту.
- Вовремя лечить инфекционные болезни половых органов.
- Терапия болезней, которые нарушают функционирование мочевого пузыря (аденомы, спайки, камни в почках).
- Стремление избегать неправильного питания, переутомления и переохлаждения.
- Ведение упорядоченной сексуальной жизни.
- Уменьшение острой пищи в меню, полный отказ от алкоголя.
- Борьба с хроническими запорами, приводящими к застою крови и лимфы.
- Активный образ жизни. Утренняя гимнастика. При сидячей работе обязательны регулярные перерывы.
- Неукоснительное следование правилам гигиены, особенно гигиены половой жизни.
Из этих десяти пунктов должна быть составлена памятка. Предупреждение заболеваний органов мочевыделительной системы возможно, если ей следовать.
Заболевания мочевыводящих путей у детей
 Медицинская дисциплина детская нефрология, призванная изучать недуги почек и иные патологии мочевыводящих каналов, приобрела в современной медицине особую актуальность. Она призвана найти способы, как предупредить заболевание мочевыделительной системы. Биология человека вооружает его знанием особенностей своего организма, в том числе мочевыделительной системы. Участились случаи появления болезней почек, выявляемых при диспансеризации или во время обнаружения симптомов хронической недостаточности. В последние годы участились случаи появления новых болезней почек, как врожденных, так и наследственных. Это делает важным предупреждение болезней мочевыделительной системы.
Медицинская дисциплина детская нефрология, призванная изучать недуги почек и иные патологии мочевыводящих каналов, приобрела в современной медицине особую актуальность. Она призвана найти способы, как предупредить заболевание мочевыделительной системы. Биология человека вооружает его знанием особенностей своего организма, в том числе мочевыделительной системы. Участились случаи появления болезней почек, выявляемых при диспансеризации или во время обнаружения симптомов хронической недостаточности. В последние годы участились случаи появления новых болезней почек, как врожденных, так и наследственных. Это делает важным предупреждение болезней мочевыделительной системы.
Мочевыделительная система, главным органом которой является почка, выполняет важнейшую функцию обеспечения постоянных внутренних параметров организма. Органы системы принимают участие в регулировании объема жидких сред и крови, управляют содержанием в крови солей, управляют осмотическим давлением внеклеточной жидкости, принимают участие в углеводном обмене, а также обмене жиров и белков. Почки осуществляют вывод из организма продуктов расщепления пищи.
Профилактика в детской нефрологии
Профилактика заболеваний мочевыделительной системы у детей определяется конкретными показаниями. В первую очередь должен быть выявлен врожденный или приобретенный характер недуга. Предупреждение заболеваний мочевыделительной системы для каждой патологии требует своих профилактических мероприятий. Однако для всех случаев актуальны основные ее направления:
- Сбалансированное питание без употребления вредных продуктов.
- Подвижный образ жизни с занятиями физкультурой.
- Следование правилам гигиены половых путей.
- Закаливание организма с помощью водных процедур.
Следование этим рекомендациям позволяет узнать, что делать и как предупредить заболевание органов мочевыделительной системы.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе