Причины пиелонефрит у детей
Причины развития и лечение пиелонефрита у детей
Пиелонефрит у детей – это воспалительный процесс почек, вызванный инфекцией. Патология входит в четверку наиболее распространенных детских болезней (вместе с инфекционными заболеваниями, болезнями пищеварительной и дыхательной системы). Наиболее подвержены пиелонефриту дети до 7 лет. Причем девочки заболевают в 3 раза чаще, чем мальчики. Этот факт связан с особенностями женского организма. Мочеиспускательный канал у девочек более широкий, что способствует попаданию бактерий в мочевой пузырь и в почки.
Различаются две формы патологии: хроническая и острая. Острый пиелонефрит сопровождается повышенной температурой, ознобом, головной болью, тошнотой. Пиелонефрит у детей постарше часто протекает с болями в поясничной области, которые проявляются постоянно или периодически, иногда отдают в паховую область. Хроническая форма – это не долеченный острый процесс, проходит с периодическими обострениями (симптомы такие же, как и при остром заболевании) и бессимптомными периодами.
Пиелонефрит бывает двух видов:
- Вторичный. Возникает в результате застоя мочи, вызванного патологическими изменениями мочеполовой системы (врожденные аномалии строения почек или мочевого пузыря).
- Первичный. Его появление не связано с остаточной жидкостью в мочевом пузыре, а вызвано другими причинами (инфекция, попавшая через уретру или вместе с кровью).
Причины развития заболевания
Организм малышей не способен противостоять многих бактериям. К тому же, дети, не достигшие 4 лет, физиологически не могут полностью опоражнивать мочевой пузырь. Остаточная жидкость в мочевом пузыре благоприятствует размножению бактерий. Часто источником заражения становится какой-нибудь хронический очаг: тонзиллит, кариес и пр.
Что может вызвать у детейпиелонефрит:
- Внутриутробная инфекция.
- Инфекция, проникшая в почки вместе с кровью из других очагов воспаления.
- Восходящая инфекция, поднявшаяся в почки через уретру.
- Слабый иммунитет.
- Длительный прием антибиотиков.
- Хронические болезни.
- Заболевания мочевыводящей системы.
Симптомы заболевания
Острый пиелонефрит обычно начинается с резкого скачка температуры, озноба, потливости, головной боли, тошноты. Коварство острого процесса состоит в том, что у маленьких детей не всегда появляется боль при мочеиспускании и тяжесть в спине.Эти характерные для патологии симптомы наблюдаются только у пациентов старше 5 лет. Признаки пиелонефрита у детей весьма многообразны.
Например, у грудных малышей единственным проявлением патологии может быть длительная желтушка.
Наиболее вероятными признаками болезни у детей выступают симптомы интоксикации:
- Температура 38-40°C.
- Вялость.
- Плохой аппетит.
- Тошнота.
- Беспокойный сон.
Хроническая форма протекает в виде обострений, повторяющихся с периодичностью 1-2 раза в год. Обострения сменяются бессимптомными или вялотекущими периодами. Во время рецидивов наблюдаются симптомы острого процесса. Часто хроническое течение болезни сопровождается инфекционной астенией (раздражительность, утомляемость, ухудшение школьной успеваемости).
Диагностика заболевания
Проводится весь комплекс обследований. Для выявления активности воспалительных процессов назначается общий анализ крови и мочи, бакпосев мочи. Кроме этого, проводится посев мочи на наличие и количество бактерий. Общие анализы делаются как минимум раз в неделю.
Другие исследования:
- УЗИ почек и мочевыводящих путей.
- Рентген почек.
- Экскреторная урография (вид рентгенографии, позволяющий получить более детальную картину изменений).
- Измерение объемов выделяемой мочи.
В последнее время прослеживается тенденция к патологии с латентным (скрытым) или слабосимптомным течением. Это затрудняет распознавание не только хронического, но и острого пиелонефрита.
В итоге болезнь удается обнаружить случайно, при обращении в больницу по другому поводу.
Возможные осложнения
Осложнения заболевания у детей начинаются только при неправильно подобранном лечении. Воспаление может перейти в гнойную форму с образованием множественных гнойников в почке или одного крупного карбункула. Болезнь сопровождается обезвоживанием, отказом от приема пищи. Без экстренной терапии начинается почечная дисфункция.
Другие осложнения:
- Почечная недостаточность.
- Мочекаменная болезнь.
- Повышение давления.
Лечение
Патологию начинают лечить с подавления возбудителя. Активно применяются антибиотики, уросептики, фитотерапия.Противобактериальные препараты индивидуально с учетом чувствительности бактерий. На первом этапе лечения, до появления результатов бактериограммы мочи, назначаются эффективные антибиотики общего действия. Если заболевание вызвано нарушением тока мочи, необходимо восстановить его (катетеризация, операция в случае мочекаменной болезни).
После курса антибиотиков лечение продолжают уросептиками. При тяжелых формах заболевания практикуется смешанная терапия (несколько разных антибактериальных препаратов). При сильных болях прописывают спазмолитики.Так как антибиотики угнетают микрофлору кишечника, после каждого курса антибиотиков проводится восстанавливающая терапия для профилактики дисбактериоза.
Диета при пиелонефрите у детей:
- Большое количество жидкости, кроме воды рекомендуется пить морсы и соки из кислых ягод (смородина, клюква).
- Кисломолочные продукты.
- Фрукты, овощи, каши.
- Во время обострения необходимо уменьшить потребление белковой пищи и полностью исключить из рациона мясо.
- Запрещено есть соленую, пряную и маринованную пищу.
Профилактика
Профилактика пиелонефрита у детейглавным образом складывается из мер, направленных на оздоровление часто болеющих и слабых детей. Следует иметь в виду, что пиелонефрит чаще всего бывает у детей с хроническими инфекциями в организме. Причиной возникновения патологии может стать тонзиллит, аденоиды, гайморит, воспаление внутренних органов (желчного пузыря, желудка и пр.).
Грипп и кариес также могут вызвать пиелонефрит.Поэтому родители должны следить за здоровьем ребенка, своевременно пролечивать хронические болезни.
Застоявшаяся моча является благотворной средой для размножения болезнетворных бактерий. Родителям необходимоследить за нормальным током мочи у маленького пациента. Для этого ребенок должен регулярно опорожнять мочевой пузырь (каждые 2-3 часа) и пить больше жидкости. Кроме воды можно поить ребенка соками и морсами из кислых ягод, например клюквы. Кислая среда препятствует размножению бактерий. Кроме этого, клюква является мощным природным антисептиком.
Диагностика и лечение пиелонефрита у детей
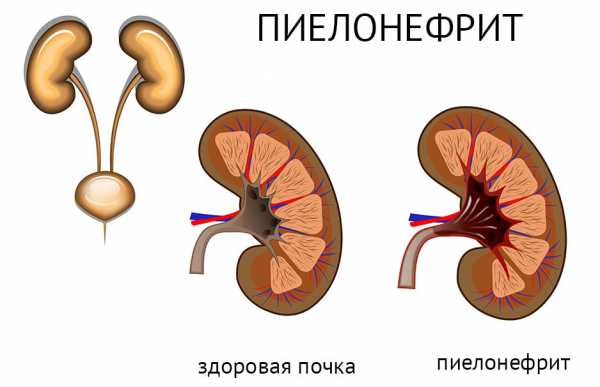 Пиелонефрит — инфекция мочевыделительной системы человека, возникающая вследствие подъема патогенных бактерий из мочевого пузыря через мочеточники в почки. Диагностика на ранней стадии и своевременное лечение заболевания, которое является довольно распространенным явлением среди детей, необходимы для предотвращения образования почечных рубцов, гипертонии и почечной недостаточности.Клинические признаки и симптомы пиелонефрита зависят от возраста ребенка. Младенцы и дети в возрасте от двух месяцев до двух лет при наличии инфекции испытывают проблемы с желудочно-кишечным трактом (рвота и понос) и мочеиспусканием, наблюдается повышенная температура тела более 48 часов, раздражительность и плаксивость. Дошкольники и дети школьного возраста могут жаловаться на боли в животе и боку, температура тела поднимается до 39,0 C, возникают проблемы с мочеиспусканием.
Пиелонефрит — инфекция мочевыделительной системы человека, возникающая вследствие подъема патогенных бактерий из мочевого пузыря через мочеточники в почки. Диагностика на ранней стадии и своевременное лечение заболевания, которое является довольно распространенным явлением среди детей, необходимы для предотвращения образования почечных рубцов, гипертонии и почечной недостаточности.Клинические признаки и симптомы пиелонефрита зависят от возраста ребенка. Младенцы и дети в возрасте от двух месяцев до двух лет при наличии инфекции испытывают проблемы с желудочно-кишечным трактом (рвота и понос) и мочеиспусканием, наблюдается повышенная температура тела более 48 часов, раздражительность и плаксивость. Дошкольники и дети школьного возраста могут жаловаться на боли в животе и боку, температура тела поднимается до 39,0 C, возникают проблемы с мочеиспусканием. Пиелонефрит является одной из наиболее распространенных инфекций мочеполовой системы, рост заболеваемости которой в последние несколько лет обусловлен возросшей устойчивостью бактерий к основным типам антибиотиков. Согласно данным Общероссийской общественной организации «Ассоциация врачей общей практики (семейных врачей) Российской Федерации», заболеваемость пиелонефритом среди детей дошкольного и школьного возраста на территории России составляет 7,3-27,5 случаев на 1 000, причем общее число заболевших в год, включая взрослых, достигает отметки в 1 300 000 человек.
Девочки в возрасте от 2 до 15 лет и женщины среднего возраста болеют пиелонефритом в 6 раз чаще мальчиков и мужчин. У новорожденных детей в возрасте до двух лет риск заболеваемости находится на отметке 2,7-4,1%, причем в большинстве случаев заражение происходит вследствие проникновения бактерий в кровоток организма.Первичный острый пиелонефрит представляет собой воспаление почечной паренхимы, которое затрагивает одну или сразу две почки. Данная форма заболевания наиболее часто встречается у девушек в раннем и среднем возрасте; распространителем инфекции в 90% случаев является кишечная палочка. При возникновении первичного острого пиелонефрита пациент ощущает боли в нижней части спины, возникает лихорадка, озноб, головная боль и тошнота. Болезнь развивается стремительно в течение 1-2 дней.
Вторичный острый пиелонефрит считается более серьезным заболеванием по сравнению с первичной формой. Встречается у девушек с аномалиями мочевых путей, беременных женщин и детей. Предрасполагающими факторами могут являться катетеризация мочевого пузыря, расширение мочеточника, сахарный диабет и поликистоз почек.
Хронический пиелонефрит представляет собой заболевание почек, которое не всегда может иметь инфекционное происхождение. Эмфизематозный пиелонефрит – серьезная почечная инфекция, характеризующаяся образованием некротизирующих воспалений и газа. Гнойно-деструктивный и пролиферативный процесс в почке с образованием гранулематозной ткани известен как ксантогранулематозный пиелонефрит.
Восходящий тип распространения инфекции, когда бактерия по мочеточникам попадает в почки, является основной причиной развития пиелонефрита. При этом среди условий, способствующих загрязнению мочи в мочевом пузыре специалисты выделяют несоблюдение правил личной гигиены, короткий мочеиспускательный канал у девочек в раннем возрасте и факторы, снижающие защитные свойства организма.
Восходящий путь инфицирования возможен лишь при наличии у больного пузырно-мочеточникового рефлюкса (заброс мочи из пузыря обратно в почечную лоханку), который способствует дальнейшему распространению бактерий. Другие возможные причины развития пиелонефрита:- удвоение почки;
- расширение почечной лоханки и чашечек;
- опущение почки;
- образование камней в почках.
- дисплазия почечной ткани;
- катетеризация;
- семейная наследственность;
- подавленная иммунная система (диабет, СПИД и рак);
- увеличение простаты.
- количество лейкоцитов;
- присутствие бактерий;
- грамотрицательная или грамположительная культура микроорганизмов;
- наличие белка;
- плотность мочи;
- наличие крови;
- лейкоцитарные цилиндры мочи.
- Проведение УЗИ почек и мочевого пузыря является эффективным методом определения обструкции, но ненадежно в случае выявления пузырно-мочеточникового рефлюкса.
- Радионуклидная диагностика помогает определить наличие пузырно-мочеточникового рефлюкса, но требует использования радиационного облучения и катетеризации.
- Сцинтиграфия или DMSA-сканирование эффективно для оценки почечных рубцов, но требует внутривенной инъекции радиоактивного изотопа.
| Название антибиотика | Возможные побочные эффекты |
| Амоксициллин / Клавуланат | Диарея, тошнота или рвота, сыпь |
| Цефиксим (Cefiximum) | Боль в животе, диарея, метеоризм, сыпь |
| Цефподоксим (Cefpodoxime) | Боль в животе, диарея, тошнота, сыпь |
| Цефпрозил (Cefprozil) | Боль в животе, диарея, тошнота |
| Цефалексин (Cephalexin) | Диарея, головная боль, тошнота или рвота, сыпь |
| Триметоприм / Сульфаметоксазол | Диарея, тошнота или рвота, повышенная светочувствительность, сыпь |
Несвоевременное оказание медицинской помощи может вызвать обезвоживание организма, привести к образованию почечного абсцесса, гипертонии и в тяжелых случаях к почечной недостаточности.
Остались вопросы?
Спросите доктора
Page 2
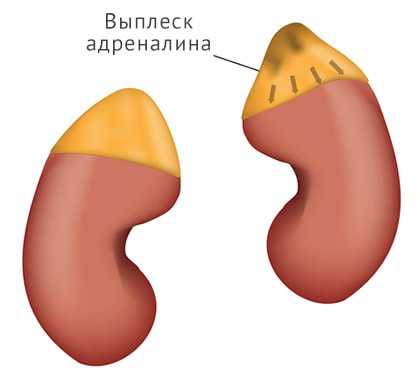 Феохромоцитома — доброкачественная опухоль надпочечников, продуцирующая биологически-активные вещества. В 90% случаев располагается в одной или обеих железах, в 10% имеет вненадпочечниковую локализацию. Опухоль окружена капсулой, хорошо кровоснабжается и секретирует гормоны-катехоламины: адреналин и норадреналин.Клиническая картина характеризуется резкими повышениями артериального давления, сочетающимися с поражением нервной, пищеварительной, выделительной, сердечно-сосудистой систем, нарушением метаболических процессов. Постоянно высокий уровень артериального давления (200/100 мм. рт. ст.) и кризовый характер течения гипертонии приводит к повреждению органов и систем, возможному развитию аритмий сердца, инфаркта миокарда, инсульта, почечной недостаточности. Надпочечники — парные железы внутренней секреции, расположенные на верхушке почек. Состоят из двух слоев: коркового и мозгового. Корковый слой продуцирует минералокортикоидные гормоны, отвечающие за обмен воды и солей в организме человека, и глюкокортикоиды, регулирующие метаболизм веществ и образование энергии. Хромаффинные клетки мозгового слоя вырабатывает катехоламины — адреналин и норадреналин.
Феохромоцитома — доброкачественная опухоль надпочечников, продуцирующая биологически-активные вещества. В 90% случаев располагается в одной или обеих железах, в 10% имеет вненадпочечниковую локализацию. Опухоль окружена капсулой, хорошо кровоснабжается и секретирует гормоны-катехоламины: адреналин и норадреналин.Клиническая картина характеризуется резкими повышениями артериального давления, сочетающимися с поражением нервной, пищеварительной, выделительной, сердечно-сосудистой систем, нарушением метаболических процессов. Постоянно высокий уровень артериального давления (200/100 мм. рт. ст.) и кризовый характер течения гипертонии приводит к повреждению органов и систем, возможному развитию аритмий сердца, инфаркта миокарда, инсульта, почечной недостаточности. Надпочечники — парные железы внутренней секреции, расположенные на верхушке почек. Состоят из двух слоев: коркового и мозгового. Корковый слой продуцирует минералокортикоидные гормоны, отвечающие за обмен воды и солей в организме человека, и глюкокортикоиды, регулирующие метаболизм веществ и образование энергии. Хромаффинные клетки мозгового слоя вырабатывает катехоламины — адреналин и норадреналин.Надпочечники у детей и подростков участвуют в регуляции роста, развития мышечной системы, формирования особенностей характера. У женщины корковый слой вырабатывает небольшое количество мужского полового гормона тестостерона, необходимого для нормального протекания беременности и развития молочных желез.
Катехоламины — гормоны стресса, способные увеличивать активность работы других эндокринных желез. Содержание гормонов в крови повышается при напряженной работе, особенно физической. Адреналин и норадреналин на уровне клеток стимулируют образование энергии, увеличивают работу сердца и тонус сосудов. Такая реакция является приспособительной — организм мобилизуется на защиту от опасности, повышается тренированность и устойчивость к нагрузкам.Адреналин и норадреналин возбуждают проводящую систему сердца: развивается тахикардии, увеличивается сила сокращений миокарда и минутный объем кровотока. На сосуды гормоны действуют двояко: периферические в коже, слизистых, брюшной полости — сужаются, а центральные, питающие мозг, сердце, легкие и печень — расширяются. Эффекты гормона помогают организму направить основную массу крови, а значит кислорода и питательных веществ, к мышцам и жизненно-важным органам.В печени усиливается распад гликогена до глюкозы, на уровне клеточных мембран повышается проницаемость для сахаров. Поступая в клетку углеводы включаются в цикл химических реакций распада, в результате которого образуются элементарные единицы энергии — молекулы аденозинтрифосфорной кислоты (АТФ).В стрессовых ситуациях катехоламины резко повышают выносливость организма, скорость реакции и физическую силу. В экстремальных способствуют выживанию и сохранению функций.У 20% пациентов феохромоцитома является компонентом синдрома множественных эндокринных неоплазий, сочетаясь с опухолями щитовидной, поджелудочной желез.
Исследования профессора Е.А. Трошиной и ее рабочей группы Эндокринологического Научного Центра Минздрава России доказали роль наследственности в развитии опухоли — в 10% случаев наблюдается семейная форма заболевания. Главное звено патогенеза — дефект генетических структур, регулирующих иммунную систему, снижает противоопухолевый надзор и повышает вероятность развития опухоли.
В 7% случаев фехромацитома осложняет синдромы Горлина и Сиппла, характеризующиеся врожденным избыточным разрастанием железистых тканей эндокринной системы.Артериальная гипертензия, гипертонические кризы, уменьшение объема циркулирующей по сосудам жидкости, нарушения работы сердца и сосудов, психоэмоциональное возбуждение — основные симптомы феохромоцитомы.
Опухолевые клетки, продуцируя катехоламины, накапливают их в депо. Любое сильное воздействие на симпатическую нервную систему провоцирует выброс гормонов и резко повышает давление крови, увеличивая риск развития криза. К критическому подъему артериального давления могут привести:- физическая нагрузка;
- психоэмоциональное переживание;
- резкое изменение положения тела;
- наркоз при медицинских вмешательствах;
- дефекация.
Внимание! Для снижения риска заболеваний мочеполовых органов мужчинам следует ежегодно посещать врача андролога или нефролога, женщинам — гинеколога.
Нарушение транспорта веществ через мембрану и дефицит катализаторов химических процессов внутри клетки приводит к истощению миокарда и развитию токсической катехоламиновой миокардисторофии. Постоянная повышенная нагрузка на сердце вместе с нарушением его трофики приводит к развитию хронической сердечной недостаточности.Кризовое течение феохромоцитомы увеличивает риск нарушения сердечного ритма, развития инфаркта миокарда и отека легких, повышая вероятность летального исхода на 18%.Катехоламины, усиливая метаболизм глюкозы, поддерживают постоянно высокий ее уровень в крови. Состояние приводит к снижению чувствительности рецепторов клеток, уменьшению эффектов инсулина и его общей недостаточной выработке поджелудочной железой. Нередко при феохромоцитоме развивается вторичный сахарный диабет, ухудшающий прогноз заболевания.При обнаружении признаков феохромоцитомы необходимо обратиться к терапевту по месту жительства для прохождения обследования. Выраженные нарушения в работе сердца могут побудить посетить кардиолога, при снижении остроты зрения — офтальмолога. Врачи при подозрении на продуцирующую опухоль надпочечников направят пациента к эндокринологу.
Врач на первичном осмотре собирает анамнез, обследует кожу и слизистые рта пациента на предмет мелких опухолевых образований (фибром) или «кофейных пятен» — признаков семейной формы феохромоцитомы.Затем специалист проводит лабораторные методы исследования — общий анализ крови и мочи, биохимический анализ крови для определения концентрации в моче и крови продуктов метаболизма катехоламинов (метанефрина и норметанефрина). Повышенное значение не только помогает установить диагноз, но и влияет на выбор метода обезболивания при хирургическом лечении феохромоцитомы. Преобладание норметанефрина говорит о более высоком риске развития пароксизмальных тахикардий и аритмий, и требует от врачей выбора мягких методов анестезии.Инструментальные методы диагностики позволяют специалистам узнать локализацию, степень кровоснабжения и размер опухоли, одно- или двухсторонний характер процесса, наличие повреждений других органов и систем. В ходе диагностики специалисты дополнительно применяют 3 вида обследования:
- Ультразвуковое исследование (УЗИ) надпочечников, почек, сердца.
- Компьютерная и магнитно-резонансная томография надпочечников, грудной клетки.
- Сцинтиграфия, с введением в организм тропных к ткани надпочечников безопасных радиоактивных веществ и получения изображения органа по испускаемому ими излучению.
- гипертоническая болезнь;
- почечный гиперальдостеронизм;
- тиреотоксикоз;
- опухоль гипофиза.
Заболевания надпочечников: диагностика и новые возможности в лечении
Диета при феохромоцитоме не должна стимулировать нервную систему, ускорять метаболизм. Сильными катализаторами метаболизма являются белки, поэтому их количество ограничивают, особенно в виде мяса и рыбы. Восполнять потери белка можно за счет молочных продуктов, яиц.Диетологи рекомендуют пополнить рацион йодом, введя в диету морскую капусту, креветки, кальмаров. Из овощей предпочтение отдается капусте, репе, кабачкам. Находясь на подобном питании можно через 1-3 дня проводить разгрузочные дни. Ограничивается соль до 1-2 г. в сутки. При избыточном весе следует уменьшить количество потребляемых жиров и общую калорийность пищи.
В послеоперационный период пациент находится в отделении интенсивной терапии под круглосуточным наблюдением. В первые сутки работа сердечно-сосудистой системы нестабильна: может развиться недостаточность левого желудочка, гипертонический криз и резкое снижение сахара крови, что требует неотложной помощи. Высокое артериальное давление сохраняется в течение 4-5 дней. Выписка производится на 7-10 сутки после операции.Хирургическое удаление опухоли стабилизирует состояние пациента. Выживаемость через 5 лет после операции составляет до 90% при доброкачественном течении и до 40% при злокачественном. Рецидивы случаются в 15% случаев, поэтому с целью их предупреждения и раннего диагностирования врачи рекомендуют ежегодное обследование.
Остались вопросы?
Спросите доктора
Пиелонефрит у детей: причины особенности течения и профилактики - Всё о Здоровье
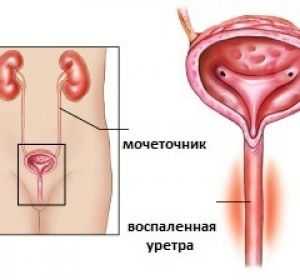
Пиелонефрит у детей – воспалительный процесс, захватывающий чашечно-лоханочную систему, канальца и интерстицию почек. По распространенности пиелонефрит стоит на втором месте после ОРВИ у детей, и между этими заболеваниями существует тесная взаимосвязь.
Так, в детской урологии каждый 4-ый случай пиелонефрита у ребенка раннего возраста является осложнением острой респираторной инфекции. Наибольшее число случаев пиелонефрита у детей регистрируется в дошкольном возрасте.
Острый пиелонефрит в 3 раза чаще диагностируется у девочек, что обусловлено особенностью женской анатомии нижних отделов мочевых путей (более широким и коротким мочеиспускательным каналом).
Причины пиелонефрита у детей
Самым распространенным этиологическим агентом, вызывающим пиелонефрит у детей, является кишечная палочка; также при бактериологическом посеве мочи обнаруживаются протей, синегнойная палочка, золотистый стафилококк, энтерококки, внутриклеточные микроорганизмы (микоплазмы, хламидии) и др.
Попадание инфекционных агентов в почки может происходить гематогенным, лимфогенным, уриногенным (восходящим) путем.
Гематогенный занос возбудителей наиболее часто встречается у детей первого года жизни (при гнойном омфалите у новорожденных, пневмонии, ангинах, гнойничковых заболеваниях кожи и т. д.).
У более старших детей преобладает восходящее инфицирование (при дисбактериозе, колитах, кишечных инфекциях, вульвитах, вульвовагинитах, баланопоститах, циститах и пр.). Большую роль в развитии пиелонефрита у детей играет неправильный или недостаточный гигиенический уход за ребенком.
Условиями, предрасполагающими к возникновению пиелонефрита у детей, могут выступать структурные или функциональные аномалии, нарушающие пассаж мочи: врожденные пороки развития почек, пузырно-мочеточниковый рефлюкс, нейрогенный мочевой пузырь, мочекаменная болезнь.
Риску развития пиелонефрита более подвержены дети с гипотрофией, рахитом, гипервитаминозом D; ферментопатиями, дисметаболической нефропатией, глистными инвазиями и пр.
Манифестация или обострение пиелонефрита у детей, как правило, случается после интеркуррентных инфекций (ОРВИ, ветряной оспы, кори, скарлатины, эпидемического паротита и др.), вызывающих снижение общей сопротивляемости организма.
В педиатрии выделяют 2 основные формы пиелонефрита у детей – первичный (микробно-воспалительный процесс изначально развивается в почках) и вторичный (обусловлен другими факторами). Вторичный пиелонефрит у детей, в свою очередь, может быть обструктивным и необструктивным (дисметаболическим).
В зависимости от давности и особенностей проявлений патологического процесса выделяют острый и хронический пиелонефрит у детей.
Признаком хронического пиелонефрита у детей служит сохранение симптомов инфекции мочевыводящих путей более 6 месяцев либо возникновением за этот период не менее 2-х обострений.
Характер течения хронический пиелонефрита у детей бывает рецидивирующим (с периодами обострений и ремиссий) и латентным (только с мочевым синдромом).
В течении острого пиелонефрита у детей выделяют активный период, период обратного развития симптомов и полную клинико-лабораторную ремиссию; в течении хронического пиелонефрита – активный период, частичную и полную клинико-лабораторную ремиссию. Пиелонефритический процесс имеет две стадии – инфильтративную и склеротическую.
Ведущими проявлениями острого и активного периода хронического пиелонефрита у детей служат болевой, дизурический и интоксикационный синдромы.
Пиелонефрит у детей обычно манифестирует с лихорадки ремиттирующего типа, ознобов, потливости, слабости, головной боли, анорексии, адинамии. У грудных детей возможны упорные срыгивания, рвота, жидкий стул, снижение массы тела.
Дизурический синдром развивается при вовлечении в микробно-воспалительный процесс нижних отделов мочевого тракта. Он характеризуется беспокойством ребенка перед или во время мочеиспускания, частыми позывами к опорожнению мочевого пузыря, болезненностью, чувством жжения при мочеиспускании, неудержанием мочи.
Болевой синдром при пиелонефрите у детей может проявляться либо абдоминальными болями без четкой локализации, либо болями в поясничной области, усиливающимися при поколачивании (положительный с-м Пастернацкого), физической нагрузке.
Вне обострения симптомы хронического пиелонефрита у детей скудные; отмечается утомляемость, бледность кожных покровов, астенизация. При латентной форме хронического пиелонефрита клинические проявления вовсе отсутствуют, однако заподозрить заболевание у детей позволяют характерные изменения в общем анализе мочи (лейкоцитурия, бактериурия, умеренная протеинурия).
Течение острого пиелонефрита у детей может осложниться апостематозным (интерстициальным) нефритом, паранефритом, карбункулом почки, пионефрозом, сепсисом. Хронический пиелонефрит, развившийся в детском возрасте, с годами может привести к нефросклерозу, гидронефрозу, артериальной гипертензии и хронической почечной недостаточности.
Если пиелонефрит у ребенка впервые выявлен педиатром, необходима обязательная консультация детского нефролога или детского уролога.
Комплекс лабораторной диагностики при пиелонефрите у детей включает исследование клинического анализа крови, биохимического анализа крови (мочевины, общего белка, белковых фракций, фибриногена, СРБ), общего анализа мочи, рН мочи, количественных проб (по Нечипоренко, Аддис–Каковскому, Амбурже, Зимницкому), посева мочи на флору с антибиотикограммой, биохимического анализа мочи. При необходимости для выявления возбудителей инфекции проводятся исследования методами ПЦР, ИФА. Важное значение при пиелонефрите у детей имеет оценка ритма и объема спонтанных мочеиспусканий, контроль диуреза.
Обязательное инструментальное обследование детей, больных пиелонефритом, предусматривает проведение УЗИ почек (при необходимости УЗИ мочевого пузыря), УЗДГ почечного кровотока.
Для исключения обструктивных уропатий, часто выступающих причиной пиелонефрита у детей, может потребоваться выполнение экскреторной урографии, уродинамических исследований, динамической сцинтиграфии почек, почечной ангиографии, КТ почек и других дополнительных исследований.
Дифференциальную диагностику пиелонефрита у детей необходимо проводить с гломерулонефритом, аппендицитом, циститом, аднекситом, в связи с чем дети могут нуждаться в консультации детского хирурга, детского гинеколога; проведении ректального обследования, УЗИ органов малого таза.
Лечение пиелонефрита у детей
Комплексная терапия пиелонефрита предусматривает проведение медикаментозной терапии, организацию правильного питьевого режима и питания детей.
В остром периоде назначается постельный режим, растительно-белковая диета, увеличение водной нагрузки на 50% по сравнению с возрастной нормой.
Основу лечение пиелонефрита у детей составляет антибиотикотерапия, для которой используются цефалоспорины (цефуроксим, цефотаксим, цефпиром др.), β-лактамы (амоксициллин), аминогликозиды (гентамицин, амикацин).
После завершения антибактериального курса назначаются уроантисептики: производные нитрофурана (нитрофурантоин) и хинолина (налидиксовая кислота).
Для усиления почечного кровотока, элиминации продуктов воспаления и микроорганизмов показан прием быстродействующих диуретиков (фуросемида, спиронолактон). При пиелонефрите детям рекомендуется прием НПВС, антигистаминные препараты, антиоксиданты, иммунокорректоры.
Длительность курса лечения острого пиелонефрита у детей (или обострения хронического процесса) – 1-3 месяца. Критерием ликвидации воспаления является нормализация клинико-лабораторных показателей. Вне обострения пиелонефрита у детей необходима фитотерапия антисептическими и мочегонными сборами, прием щелочной минеральной воды, массаж, ЛФК, санаторное лечение.
Острый пиелонефрит у детей заканчивается полным выздоровлением в 80% случаев. Осложнения и летальные исходы возможны в редких случаях, главным образом, у ослабленных детей с сопутствующей патологией.
Исходом хронического пиелонефрита у 67-75% детей служит прогрессирование патологического процесса в почках, нарастание нефросклеротических изменений, развитие ХПН. Дети, перенесшие острый пиелонефрит, наблюдаются нефрологом в течение 3-х лет с ежемесячным контролем общего анализа мочи.
Осмотры детского отоларинголога и стоматолога обязательны 1 раз в 6 месяцев.
Предупреждение пиелонефрита у детей связано с соблюдением мер гигиены, профилактикой дисбактериоза и ОКИ, ликвидацией хронических воспалительных очагов и укреплением сопротивляемости организма.
Сроки проведения профилактической вакцинации устанавливаются в индивидуальном порядке. После любой перенесенной инфекции у детей необходимо исследовать анализ мочи.
Для профилактики развития хронического пиелонефрита у детей следует адекватно лечить острые мочевые инфекции.
Источник: http://www.krasotaimedicina.ru/diseases/children/pyelonephritis
Пиелонефрит – воспалительный процесс в почках и почечной лоханке – наиболее часто встречающееся заболевание среди детей, уступающее по частоте лишь воспалительным заболеваниям верхних дыхательных путей.
Широкая распространенность заболеваемости среди детей раннего детского возраста, переход в хроническую форму и возможность появления необратимых последствий дают возможность считать данную болезнь очень серьезной патологией, требующей тщательного подхода к лечению, как со стороны врача, так и со стороны родителей.
Осведомлен – значит, вооружен! Вовремя заподозрить заболевание – уже половина успеха к выздоровлению!
Основныепричины пиелонефрита у детей
Пиелонефрит у детей, как и любое воспалительное заболевание, вызывают микроорганизмы (бактерии), которые различными путями попадают в почку и начинают активно размножаться.
Согласно этиологии и патогенезу пиелонефрита, в подавляющем большинстве случаев болезнь вызвана кишечной палочкой, которая заносится в почку с током крови из очага хронической инфекции, роль которого чаще всего играют кариозные зубы, хронический тонзиллит (ангина) и отит (воспаление уха).
В более редких случаях инфекция попадает из мочевого пузыря или наружных половых органов. Именно этим обусловлен тот факт, что девочки, ввиду короткого мочеиспускательного канала, болеют пиелонефритом и циститом в 3 раза чаще, нежели мальчики.
Однако в нормальных условиях организм ребенка в состоянии справиться с микроорганизмами. Главной причиной развития воспаления считается снижение иммунитета, когда защитные силы организма не в состоянии бороться с инфекцией.
Существует множество причин, ведущих к снижению иммунитета, основные из которых:
- Осложнения во время беременности и родов
- Непродолжительное грудное вскармливание, раннее введение прикорма
- Недостаток витаминов
- Хронические воспалительные заболевания дыхательных путей и ЛОР-органов
- Наследственная предрасположенность
Существуют так называемые критические периоды развития ребенка, когда организм наиболее уязвим к воздействию инфекционных агентов:
- От рождения до 2 лет
- От 4-5 до 7 лет
- Подростковый период
Исходя из причин, вызвавших заболевание, пиелонефрит подразделяют на первичный и вторичный. Первичный пиелонефрит развивается у практически здорового ребенка на фоне полного благополучия, вторичный, в свою очередь, возникает при врожденных анатомических аномалиях почек, мочевого пузыря и мочеиспускательного канала, когда застой мочи дает предпосылки активному размножению бактерий.
Выделяют две формы пиелонефрита: острый и хронический.
Острый пиелонефрит у детей протекает более бурно с явлениями тяжелой интоксикации, но при правильном лечении чаще всего заканчивается полным выздоровлением.
В ряде случаев острая форма может перейти в хроническую, которая характеризуется периодическими обострениями, протекает очень длительно (вплоть до старости) и приводит к необратимым осложнениям.
Основные симптомы пиелонефрита у детей
Особенность пиелонефрита у детей такова, что в зависимости от возраста симптомы болезни проявляются по-разному. Признаки пиелонефрита у ребенка заподозрить не трудно, обычно болезнь протекает с характерными проявлениями, исключение лишь составляют дети младшего возраста.
Дети до 1 года
Пиелонефрит у детей до года обычно имеет следующие симптомы:
- Повышение температуры до 39-40 без признаков воспаления дыхательных путей
- Беспокойство и нарушение сна
- Снижение аппетита
Повышение температуры до высоких цифр без каких-либо на то причин должно сразу насторожить как родителей, так и врача на наличие у ребенка пиелонефрита. Температура при пиелонефрите плохо поддается лечению жаропонижающими препаратами и способна несколько дней держаться на высоких цифрах.
Дети от 1 года до 5 лет
У детей до 5 лет наряду с высокой температурой появляется боль в животе без определенной локализации, тошнота, иногда рвота. Ребенок беспокойный, не может четко указать место, где болит.
Старше 5 лет
Типичные симптомы со стороны органов мочевыделительной системы появляются лишь после 5-6 летнего возраста, когда ребенка начинают беспокоить ноющая боль в поясничной и надлобковой области и боль при мочеиспускании.
Таким образом, «типичный» комплекс симптомов острого пиелонефрита у детей старше 5 лет включает следующее:
- Острое повышение температуры тела до 39-40С. Важно помнить, что отличительной чертой воспаления почек от простудных заболеваний считается отсутствие воспаления дыхательных путей (насморка, кашля, першения и боли в горле, боли в ухе). Температура поднимается на фоне полного здоровья сразу до высоких показателей.
- Симптомы общей интоксикации – ребенок становится вялым, капризным, отказывается от пищи. Приступы озноба сменяются приступами жара. Нередко на фоне температуры появляется головная боль.
- Симптомы со стороны мочевыделительной системы – как правило, на второй день после повышения температуры появляется постоянная ноющая боль в поясничной области (чаще все с одной стороны), боль в надлобковой области, болезненность при мочеиспускании. При сопутствующем цистите позывы к мочеиспусканию становятся частыми до 20 и более раз в день.
- Моча при пиелонефрите у ребенка визуально темная, мутная, пенистая, иногда с красноватым оттенком (обусловлено наличием в ней крови).
Не смотря на тяжелое течение острого пиелонефрита, при своевременном обращении за медицинской помощью и правильном лечении заболевание имеет благоприятный исход. Однако часто острая форма переходит в хроническую.
Хронический пиелонефрит
Хроническим считают пиелонефрит, протекающий более 1 года и имеющий 2 и более эпизодов обострения за данный период. Эта форма представляет собой чередование периодически повторяющихся обострений (особенно в весеннее-осенний период) и бессимптомных периодов.
Проявления хронической формы такие же, как и при острой, только чаще всего менее выраженные. Течение хронического пиелонефрита медленное и длительное.
При частых обострениях, неправильном лечении и отсутствии профилактики заболевание может привести к такому серьезному осложнению, как почечная недостаточность.
Комплекс диагностических мероприятий
Опытному врачу поставить диагноз «Пиелонефрит» не трудно, особенно если в истории болезни уже были эпизоды заболевания.
Как правило, диагностика пиелонефрита у детей обязательно включает в себя общий анализ мочи, общий анализ крови, посев мочи на микрофлору и УЗИ почек.
При наличии в моче бактерий и лейкоцитов, и при соответствующей ультразвуковой картине врач уже может поставить соответствующий диагноз.
лекция. Пиелонефрит у детей. «Медицинский вестник»:
Лечение пиелонефрита у детей
Основные принципы лечения
Важно понимать, что лечение любого заболевания, особенно такого серьезного, как пиелонефрит, не ограничивается лишь лекарственными препаратами. Лечение – широкий комплекс мер, направленных не только на устранение причины заболевания, но на профилактику последующих рецидивов (обострений).
Лечение любых воспалительных заболеваний почек комплексное состоит из следующих составляющих:
- Режим
- Диета
- Медикаментозная терапия
- Физиотерапия и лечебная физкультура
Всегда четко нужно соблюдать все рекомендации врача для скорейшего выздоровления и профилактике рецидивов.
Режим
В период выраженных проявлений заболевания рекомендован постельный или полупостельный режим. Об учебе, прогулках и, тем более, спортивных тренировках нужно на время забыть. На второй неделе заболевания, когда температура значительно спадает и проходит боль в пояснице, режим можно расширять, однако будет намного лучше, если весь период болезни ребенок проведет дома.
Соблюдение диеты
Диета при пиелонефрите у детей также, как и у взрослых – неотъемлемый атрибут успешного выздоровления. Из рациона ребенка обязательно следует исключить острую, соленую, жареную пищу, ограничить продукты с высоким содержанием белка.
На 7-10 день течения острой формы необходимо перейти на молочнокислую диету с неполным ограничением соли и белка.
Также рекомендовано обильное питье (компоты, морсы, некрепкий чай), а при хроническом пиелонефрите (в периоды ремиссии) обязательное питье слабощелочных минеральных вод.
Медикаментозная терапия
а) Антибиотики
Все воспалительные заболевания лечат специальными противомикробными препаратами (антибиотиками), и детский пиелонефрит – не исключение.
Однако ни в коем случае нельзя заниматься самостоятельным лечением ребенка – назначение антибиотиков делает только врач(!), который способен учитывать все критерии подбора препарата, исходя из тяжести заболевания, возраста и индивидуальной особенности ребенка. Лечение острого и лечение хронического пиелонефрита у детей проводится по одинаковым принципам.
Антибиотики при пиелонефрите у детей представлены сравнительно небольшим ассортиментом, поскольку многие антибиотики противопоказаны до 12 или до 18 лет, поэтому специалисты, как правило, назначают следующие группы препаратов:
- Защищенные пенициллины (Аугментин, Амоксиклав). Помимо привычных таблеток, эти антибиотики выпускаются в форме сладкой суспензии для детей младшего возраста, а дозировка производиться при помощи специального мерного шприца или ложечки.
- Антибиотики цефалоспориновой группы, которые чаще всего бывают только в инъекциях, поэтому их применяют при стационарном лечении (Цефотаксим, Цефуроксин, Цефтриаксон). Однако некоторые существуют и в форме суспензии, капсул и растворимых таблеток (Цедекс, Супракс).
- Аминогликозиды (Сумамед, Гентамицин) и карбапенемы в редких случаях также имеют место быть, однако чаще всего их используют как альтернативный вариант и в составе комбинированной терапии.
При тяжелом течении врач может сразу несколько антибиотиков из разных групп (комбинированная терапия), чтобы как можно скорее избавиться от инфекционного возбудителя. Иногда один антибиотик приходится заменить на другой, и происходит это в следующих случаях:
- Если через 2-3 дня после приема препарата состояние не улучшилось или, наоборот, ухудшилось, и температура продолжает держаться на прежних цифрах
- При длительном лечении более 10-14 дней. В этом случае врач обязательно заменяет антибиотик для предотвращения развития привыкания организма ребенка к данному препарату.
б) Уросептики
Лекарственная терапия не ограничивается только антибиотиками – существуют и другие немаловажные группы лекарств, например, уроантисептики (налидиксовая кислота). Их назначают после курса антибиотиков детям старше 2 лет.
в) Витамины и иммуномодуляторы
Закончив курс основного лечения, обязательно нужно восстановить ослабленный иммунитет после болезни. С этой целью обычно назначают имунномодуляторы (виферон, реаферон), и комплекс поливитаминов соответственно возрасту ребенка.
г) Лечение травами
Фитотерапия заболеваний почек давно доказала свою эффективность, однако она может проводиться только в комплексе с основными лекарственными препаратами. Хорошо зарекомендовали себя медвежьи ушки, толокнянка, березовые почки, хвощ полевой. Эти растения обладают противовоспалительным и антисептическим действием, однако принимать их нужно длительным курсом.
Особенности стационарного лечения
Лечение пиелонефрита у детей до года проводится только(!) в стационаре под пристальным наблюдением медицинского персонала. Детей более старшего возраста при среднем или тяжелом течении также обязательно госпитализируют.
Лечение острого пиелонефрита у детей старше 10 лет желательно всегда проводить в стационаре (даже при легкой степени тяжести) для того, чтобы вовремя провести комплекс диагностических процедур и выявить причину заболевания.
В госпитале ребенок получит всю необходимую помощь в полном объеме
Сестринский уход при пиелонефрите у детей включает в себя мероприятия по контролю за соблюдением режима в период лихорадки (особенно актуально для детей 3-10 лет), контроль за соблюдением диеты, проведением своевременной гигиены и прочих мероприятий, которые обеспечивают создание комфортных условий для скорейшего выздоровления ребенка.
Часто выбор лечения проводится вместе с детским хирургом-урологом для своевременного решения вопроса об устранении анатомических аномалий, если диагностирован вторичный острый или вторичный хронический пиелонефрит у детей.
Физиотерапия и лечебная физкультура
Физиотерапия зависит от тяжести заболевания, и чаще всего назначается физиотерапевтом после курса основного лечения, когда состояние ребенка нормализуется. Хорошо зарекомендовали себя ультразвуковые методы, УВЧ-терапия, магнитотерапия. Также при стихании воспалительного процесса показана лечебная физкультура в положении лежа или сидя, в зависимости от возраста и состоянии ребенка.
Профилактические мероприятия
Профилактика пиелонефрита у детей занимает важное место как при острой, так и при хронической форме болезни. Она подразделяется на первичную и вторичную.
Первичная профилактика (предотвращение развития болезни) включает своевременное устранение очагов хронической инфекции (кариозные зубы, хронический отит и тонзиллит), укрепление иммунитета и избегание переохлаждений, личная гигиена (особенно тщательная гигиена наружных половых органов).
Вторичная подразумевает под собой предупреждение обострений и включает рекомендации врача: соблюдение противорецидивной терапии, систематическое наблюдение, а также все вышеперечисленные мероприятия первичной профилактики.
Динамическое наблюдение
Как острый, так и хронический пиелонефрит у детей предполагают динамическое наблюдение у детского уролога, нефролога или педиатра с периодическим исследованием мочи и УЗИ почек:
— После острого или эпизода обострения хронического – 1 раз в 10 дней
— В период ремиссии — 1 раз в месяц
— В первые 3 года после лечения – 1 раз в 3 месяца
— До 15 лет – 1или 2 раза в год
Систематическое наблюдение позволит избежать отдаленных осложнений болезни: хронической почечной недостаточности, артериальной гипертензии, мочекаменной болезни.
Источник: http://xn----jtbaaladvu8alb1cw.xn--p1ai/oslozhneniya-tsistita/pielonefrit-u-detej.html
Организм ребенка чрезвычайно уязвим, потому что работа его развивающихся органов и защита от разных негативных факторов еще не до конца налажена.
Поэтому дети предрасположены к некоторым болезням больше, чем взрослые.
В перечень таких заболеваний входит и пиелонефрит – исходя из статистических данных, его можно причислить к наиболее распространенным болезням детского возраста.
Причем, в период новорожденности им чаще болеют недоношенные дети.
Пиелонефрит: особенности заболевания
Пиелонефрит – заболевание инфекционное. Оно может быть вызвано различными возбудителями, среди которых часто регистрируется кишечная палочка.
Поражается главный орган мочевыделительной системы человека – почка, а именно такие ее структурные части, как чашечки и лоханка (это полости, в которые собирается отфильтрованная первичная моча).
Как инфекция проникает в почку? Она может попасть туда по так называемым восходящим и нисходящим путям.
В первом случае инфекция проникает в почку из нижерасположенных органов мочевыделения (от мочевого пузыря по мочеточникам).
Во втором случае возбудители заносятся кровью и лимфой из любого зараженного органа тела. Поражается одна или обе почки одновременно.
По характеру течения болезни пиелонефрит может быть острым и хроническим.
Хронический пиелонефрит длится не менее 6 месяцев, при этом время от времени он может переходить в острую форму.
Вероятность заболевания пиелонефритом увеличивается, если у ребенка есть аномалии развития почки, он часто подвергается переохлаждению.
Больше болеют дети, страдающие авитаминозом и частыми инфекционными заболеваниями, так как эти факторы значительно ослабляют их общий иммунитет.
Симптомы пиелонефрита у детей
Опасность заболевания пиелонефритом в детском возрасте заключается в том, что оно может вызвать необратимые изменения в структуре и работе почек ребенка, например, в нарушении местного кровообращения.
В более старшем возрасте после перенесенной в детстве болезни увеличивается вероятность отложения камней и появление новообразований. Таким образом, пиелонефрит – это очень серьезное и опасное заболевание, которое может значительно повлиять на жизнь и здоровье ребенка.
Родители обязательно должны обратиться к врачу-педиатру или нефрологу, если у малыша появились такие симптомы заболевания:
1 Повышается температура тела, но отсутствуют признаки респираторной инфекции: кашель, насморк, боль в горле (то есть, воспалительный процесс не связан с такими причинами, как ОРВИ и грипп).
2 Ребенок испытывает дискомфорт при мочеиспускании, ощущает боль, рези (если он еще не умеет говорить, родители могут узнать об этом, когда ребенок начинает плакать во время отхождения мочи).
3 При пиелонефрите нередко меняется привычный объем мочи, она может выделяться более частыми, но меньшими порциями, чем до болезни.
Чаще происходит мочеиспускание во время сна.
4 Появляется боль в животе, особенно в области поясницы, в связи с чем маленькие дети становятся более раздражительными, чаще плачут, отказываются от еды. Может открыться рвота.
5 Изменяется цвет и запах мочи, это говорит о том, что работа почек нарушена и в мочу попадают вещества, не характерные для нормального здорового состояния организма.
6 У детей грудного возраста при пиелонефрите может развиваться обезвоживание организма (появляется сухость и дряблость кожи) и начинается отставание в прибавке веса.
Бывают случаи, когда вышеописанные симптомы не проявляются, и пиелонефрит протекает в скрытой форме. Тогда родители могут просто не заметить, что у ребенка прогрессирует опасное заболевание почек.
Признаками такого скрытого течения пиелонефрита могут быть такие отклонения в состоянии малыша:
1 Ребенок стал более слабым и бледным, быстрее утомляется при привычных физической нагрузке и режиме дня. Может наблюдаться подавленное, плохое настроение, появляются темные круги под глазами.
2 Он чаще посещает туалет, причем у детей младшего возраста, уже приученных к горшку, могут возобновляться случаи энуреза в ночное время, так как нарушается нормальная работа почек.
Когда родители обращаются к врачу, он дает направление на анализ мочи. Именно это обследование может открыть истинную картину состояния почек и процесса мочеобразования.
При пиелонефрите в моче обнаруживаются лейкоциты, а иногда и гной, бактерии, белок и эритроциты. Поможет в диагностике болезни почек и анализ крови: в нем будут увеличены показатели СОЭ, количества лейкоцитов, а особенно их молодых форм, может наблюдаться анемия (понижение содержания эритроцитов).
Очень информативным является ультразвуковое исследование почек – оно подскажет доктору о состоянии органа и поможет выявить нарушения в его анатомии.
Часто пиелонефрит путают с другими заболеваниями органов мочевыделительной системы (циститом, уретритом), так как симптомы могут быть очень похожими.
Лечение и профилактика пиелонефрита у детей
Оставить пиелонефрит без лечения – это настоящее преступление родителей против своего ребенка.
В случае, если у малыша проявились первые симптомы, необходимо сразу обратиться к врачу.
Лучше, если это будет нефролог или уролог (то есть специалист соответствующего профиля), но не во всех населенных пунктах есть такие доктора.
В таком случае нужно обращаться к педиатру.
Родители также должны быть готовы к тому, что их малыша госпитализируют для лечения в стационарных условиях.
Не стоит отказываться от этого – там ребенку окажут более квалифицированную помощь, чем при лечении в домашних условиях.
При лечении пиелонефрита ребенку рекомендован постельный режим, особенно если температура тела повышена. Для ее снижения назначают жаропонижающие препараты.
Эффективное лечение пиелонефрита невозможно без антибиотиков. Только они могут бороться с бактериальной инфекцией почек.
Желательно, чтобы лечащий врач точно определил с помощью анализов, какой именно возбудитель спровоцировал заболевание. Тогда можно подобрать наиболее подходящий тип антибиотиков.
Назначают антисептические лекарства, которые устраняют инфекции мочевыводящих путей (чтобы пресечь распространение восходящей инфекции). Очень важный пункт – борьба с воспалительным процессом, который может нарушать работу почек и нормальное отхождение мочи.
Питание ребенка должно быть диетическим.
Нужно исключить острые и соленые блюда (которые вообще не рекомендованы детям).
Если у малыша наблюдаются отеки, доктор может ограничить потребление соли в еще большей степени.
При этом ребенок должен получать достаточное количество жидкости, чтобы избежать обезвоживания.
После выписки из больницы наблюдение за состоянием ребенка не заканчивается, особенно если развивается хроническая форма болезни.
Необходимо постоянно контролировать состояние почек, периодически сдавать анализы мочи и крови, посещать участкового врача.
Что должны помнить родители о профилактике пиелонефрита? Это заболевание почек чаще поражает детей с низким иммунитетом, поэтому мамы и папы должны заботиться о питании, режиме и регулярном оздоровлении своего малыша.
Нужно беречь ребенка от переохлаждения, а в случае любого инфекционного заболевания вовремя его лечить (чтобы предотвратить нисходящую инфекцию почек).
Ни в коем случае нельзя игнорировать предписания врача по уходу за ребенком, больным пиелонефритом. Только своевременная и полноценная помощь может уберечь малыша от тяжелых последствий болезни.
Источник: http://moe1.ru/detskie-bolezni/pielonefrit-u-detey-prichiny-simptomy-i-lechenie
Пиелонефрит представляет собой инфекционно-воспалительное заболевание почек, которое достаточно часто встречается у детей.
Поскольку первые проявления этой патологии нередко напоминают симптомы других болезней мочеполовой системы (цистит, уретрит), ни в коем случае не следует заниматься самолечением.
При возникновении у ребенка признаков пиелонефрита необходимо незамедлительно обратиться к педиатру, который поставит правильный диагноз и назначит соответствующее лечение.
Пиелонефрит у детей: причины
Пиелонефрит у детей сопровождается воспалением почечных лоханок и канальцев, возбудителями которого являются различные микроорганизмы, такие как кишечная палочка, стафилококк, аденовирусная инфекция и протей.
К числу наиболее распространенных факторов, способствующих развитию пиелонефрита у ребенка, относятся:
- частые переохлаждения;
- вирусные инфекции;
- наличие хронических очагов заражения (кариес, тонзиллит и т. д.);
- нарушение оттока мочи;
- наследственность;
- патологическое течение беременности у матери;
- врожденные аномалии мочеполовой системы;
- заболевания кишечника;
- обменные нарушения;
- ненадлежащее соблюдение правил личной гигиены.
Нефрологи классифицируют пиелонефрит у детей как первичный (в этом случае болезнь возникает при отсутствии каких-либо дисфункций органов мочеполовой системы) и вторичный (развивается на фоне аномалий строения или дисфункций мочевыводящих органов).
Распространение бактерий в почки происходит несколькими способами:
При проникновении в организм ребенка, возбудители достигают почек из отдаленных органов через кровоток.
Гематогенный путь заражения в большинстве случаев встречается у детей грудного возраста после других перенесенных заболеваний (отит, пневмония, синусит и т. д.).
У детей постарше распространение бактерий через кровь от других инфицированных органов обычно происходит при тяжелых инфекционных заболеваниях, таких как заражение крови и бактериальный эндокардит.
При таком пути заражения вредоносные микроорганизмы достигают почек через лимфоток, поскольку кишечник и органы мочеполовой системы имеют общее лимфообращение.
У здорового человека отток лимфы происходит от почек к кишечнику, тогда как некоторые патологии способны привести к инфицированию почек кишечной микрофлорой.
Проникновению инфекции в почки способствуют дисбактериоз, застой лимфы, диарея, патологические нарушения свойств слизистой оболочки кишечника, различные кишечные инфекции.
- Восходящий (уриногенный) путь заражения.
Инфекция распространяется от ануса, мочевого пузыря и половых органов. Такой путь инфицирования является самым распространенным у детей старше года, и чаще встречается у девочек.
Симптомы пиелонефрита
К числу основных симптомов пиелонефрита у детей относятся:
- болевые ощущения в области живота и поясницы;
- утренняя отечность лица;
- резкое повышение температуры тела (до 39°C);
- слабость, головокружение;
- тошнота и рвота;
- изменение цвета и запаха мочи.
Следует отметить, что признаки пиелонефрита у детей могут существенно различаться в зависимости от возраста пациента, наличия у больного сопутствующих патологий, а также от степени тяжести болезни. Как правило, чем меньше возраст ребенка, тем более смазанными будут симптомы заболевания.
Если ребенок еще маленький для того, чтобы суметь пожаловаться на боль или другие неприятные ощущения, родителям стоит обратить внимание на постоянный плач малыша, высокую температуру тела, которая может сопровождаться фебрильными судорогами, а также отсутствие у ребенка аппетита и синеватый оттенок кожи в области губ. Во многих случаях высокая температура у младенцев сопровождается диареей, в результате чего болезнь нередко принимают за кишечную инфекцию.
Лечение пиелонефрита у детей
По длительности пиелонефрит принято разделять на 2 типа:
При такой форме заболевания выздоровление наступает уже через 1-2 месяца после начала терапии.
Лечение болезни может занять длительное время (более полугода). Кроме того, при хронической форме пиелонефрита у пациента могут наблюдаться рецидивирующее (с периодами обострений) или латентное (когда симптомы отсутствуют) течение болезни
Пиелонефрит (лечение этого заболевания должно производиться исключительно в стационаре) диагностируется нефрологом или урологом. Терапевтические методы подбираются с учетом ведущей причины заболевания.
Лечение пиелонефрита может включать в себя соблюдение специальной диеты, прием медикаментозных препаратов или оперативное вмешательство.
При остром пиелонефрите лечение ребенка производится под наблюдением нефролога и педиатра; пациенту необходимо проходить регулярные плановые обследования.
После прохождения лечебного курса, который составляет около трех недель, больному назначают противорецидивную терапию.
Программа “Медицинский вестник” — Пиелонефрит у детей
Источник: https://MedAboutMe.ru/mat-i-ditya/publikacii/stati/detskie_bolezni/pielonefrit_u_detey_prichiny_i_osobennosti_techeniya_bolezni/
Особенности пиелонефрита у детей
Сапа Ирина Юрьевна
Пиелонефрит – это воспалительное заболевание почечной лоханки и ткани почки вследствие влияния инфекции. Напомним, что лоханка (от pyelos – корыто) – это часть мочевыводящих путей в виде воронки, которая расположена между тканью почки и мочеточником.
А термин “нефрит” происходит от слова nephros – “почка” и отражает наличие воспалительного процесса в этом органе.
У детей раннего возраста иногда сложно установить, где непосредственно локализуется очаг воспаления и поэтому используется собирательный термин “инфекция мочевыводящих путей”.
Частота инфекций мочевыводящих путей у детей очень высока. После заболеваний дыхательной системы эта патология относится к самой распространенной бактериальной инфекции внутренних органов.
Актуальность своевременной диагностики и эффективного лечения детей с пиелонефритом обусловлена тем, что у них могут рано наступать необратимые изменения почечной ткани и формироваться стойкая артериальная гипертония. Кроме этого, в последующем у пациентов с пиелонефритом очень часто формируются фосфатные почечные камни.
Пиелонефрит в детской урологии подразделяют на первичный и вторичный. Первичный воспалительный процесс развивается в мочевыводящей системе при нормальном анатомическом строении органов. Вторичный формируется у детей с различными нарушениями строения или расположения почек, мочеточников, мочевого пузыря.
Пиелонефрит может быть одно- и двусторонним, острым, хроническим или рецидивирующим. Предрасполагающим фактором к развитию инфекции мочевыводящих путей служат различные нарушения оттока мочи с признаками обратного заброса ее (рефлюксы).
Возбудителями пиелонефрита чаще всего являются кишечные микроорганизмы – коли-бактерии и различные кокки. Это кишечная эшерихия, энтерококк, протей, стафилококк, стрептококк. Почти у половины больных выделяется смешанная микрофлора. При длительном течении заболевания и повторяющейся антибактериальной терапии возможно присоединение грибковой инфекции – кандиды.
Клиническая картина заболевания тесно связана с возрастом. Она характеризуется общими симптомами: слабость, повышение температуры тела, снижение аппетита, иногда рвота. Иногда температура тела повышается до очень высоких цифр и сопровождается ознобом, потливостью.
Могут быть местные признаки в виде боли в области поясницы, усиливающиеся при постукивании в этой зоне. При вовлечении в процесс мочевого пузыря (цистите) и мочеиспускательного канала (уретрите) на первый план выступает учащенное болезненное мочеиспускание, боли в животе.
Дети грудного возраста плачут и ведут себя более беспокойно перед и во время мочеиспускания. В периоде новорожденности пиелонефрит чаще развивается у мальчиков. В дальнейшем, особенно в период становления половой функции, чаще болеют девочки.
Очень важно помнить, что нередко инфекция мочевыводящих путей может протекать бессимптомно. Часто настораживающими признаками являются быстрая утомляемость ребенка, изменчивость настроения, бледность, возобновляется энурез или ребенок часто встает ночью в туалет.
Нередко это заболевание диагностируется при случайном выявлении изменений в анализах мочи при оформлении в детские коллективы или при обследовании по поводу другой патологии.
Лабораторная диагностика является одной из наиболее доступных и широко применяемых. В общем (клиническом) анализе мочи для пиелонефрита характерно повышение количества лейкоцитов. Наличие лейкоцитов в моче называется “лейкоцитурией”.
Она может незначительно превышать норму (норма: 0 – 4 в поле зрения для девочек, 0 – 1 в поле зрения для мальчиков) и достигать и 40 – 60, 60 – 80, 80 – 100 в поле зрения и выше. При небольшой и недостаточно понятной лейкоцитурии более точные показатели дает проба Нечипоренко (норма: до 2000 – 4000 в 1 мл, в современных единицах – до 2 – 4, умноженное на 103/мл).
Следует всегда выяснять сведения о соблюдении правил гигиены и условий сдачи анализа мочи при большом числе лейкоцитов в анализах мочи. В другой ситуации – при сочетании высокой температуры и минимальной лейкоцитурии – необходим анализ данных о истории заболевания, клинических, лабораторных и инструментальных исследований.
Не исключено, что такой же уровень лейкоцитурии прослеживается на протяжении месяцев и лет (не оказывая существенного влияния), а лихорадка вызвана внепочечными причинами: бронхолегочной инфекцией, воспалением ЛОР-органов, холециститом и т.д
Бактериурия (бактерии в моче) имеет определенное диагностическое значение при пиелонефрите. Наличие бактерий во всех порциях мочи обычно должно сочетаться с большим числом лейкоцитов в этих же порциях, что при наличии также и клинических проявлений пиелонефрита свидетельствует в пользу этого диагноза.
Выявление бактерий и большого количества лейкоцитов только в первой порции при отсутствии клинических проявлений пиелонефрита более характерно для цистита, уретрита. Эритроцитурия (эритроциты в моче) для пиелонефрита не очень характерна.
Чаще она наблюдается при цистите или при сочетании пиелонефрита с мочекаменной болезнью.
Удельный вес (относительная плотность) мочи при пиелонефрите является важным признаком. Он может снижаться не только в ходе хронического течения болезни, но и транзиторно понижаться в острую стадию, возвращаясь потом к нормальным значениям, что является одним из критериев ремиссии.
Повторяющиеся показатели удельного веса ниже 1,017-1,018 (менее 1,012 – 1,015, а особенно менее 1,010) в разовых анализах должны настораживать в отношении пиелонефрита.
Наиболее достоверной является проба Зимницкого, выявляющая разброс показателей удельного веса мочи в течение суток (8 порций, собираемых с 3-часовым интервалом).
Заслуживает внимания показатель рН мочи: так, в норме кислая реакция мочи при мочевой инфекции может меняться на щелочную (резко щелочную). Щелочная реакция мочи, однако, может наблюдаться и при употреблении молочно-растительной пищи.
Посев мочи. Этот метод теоретически почти идеален для выявления возбудителя и подбора адекватного антибактериального препарата. В реальной клинической практике этому препятствует ряд объективных причин.
Так, однократный посев мочи дает не менее 20% ложноположительных результатов и общепринятым является троекратный посев; в то же время на получение результатов троекратного посева тратится от нескольких дней до недели, а в этих условиях клиническая ситуация нередко вынуждает начинать лечение, не дожидаясь результатов посева.
Кроме этого, существует проблема сбора средней порции мочи, необходимой для посева, у грудных детей. Взятие мочи катетером в настоящее время не рекомендуется в связи с большим риском внесения восходящей инфекции. Остается неразрешенным вопрос о том, те ли именно микробы, которые дали рост, на самом деле поддерживают воспалительный процесс в почках.
Тем не менее, посев мочи применяется для идентификации возбудителя пиелонефрита и имеет значение для выбора антибактериальной терапии. Достоверным считается обнаружение не менее 100 000 микробных тел на 1 мл мочи.
У детей обязательно проведение УЗИ мочевыводящей системы для выявления аномалии развития почек и мочевыводящих путей. По показаниям проводятся дополнительные инструментальные и рентгенологические методы исследования в специализированных отделениях.
Лечение
В остром периоде пиелонефрита обязательно применение антибактериальных средств. Используют различные группы препаратов: антибиотики, сульфаниламиды, нитрофураны, нитроксолин. У детей до 12 лет не применяют фторхинолоновые соединения из-за их токсичности для детского организма.
Вопрос о выборе антибактериального средства, продолжительности курса лечения, сочетания различных антибиотиков может решить только врач-специалист в зависимости от клиники, течения заболевания и выделенной микрофлоры.
При хронизации процесса антибактериальная терапия продолжается прерывистыми курсами на протяжении нескольких месяцев или лет под контролем общего состояния и показателей анализов мочи. Если пиелонефрит развился на фоне аномалии строения мочевыводящих путей, то решают вопрос о целесообразности хирургического лечения.
Высокоэффективно применение различных фитопрепаратов (фитолизин, уролесан, почечный сбор и др.) на втором этапе лечения инфекции мочевыводящих путей. Широко используются гомеопатические средства, иммуномодулирующие средства для нормализации функции иммунитета и профилактики обострения воспалительного процесса.
После стихания острых проявлений инфекции детей старшего возраста могут оздоравливать в профильных санаториях (Трускавец, Свалява и др).
Обязателен систематический контроль состояния ребенка педиатром и урологом с исследованием показателей лейкоцитурии и измерением артериального давления.
Контрольное УЗИ проводят 1 раз в 6-12 месяцев. Систематическое наблюдение позволит вовремя провести коррекцию терапии и избежать развития отдаленных последствий инфекции: мочекаменной болезни, почечной недостаточности, стойкой артериальной гипертонии.
Источник: http://www.uaua.info/zdorovye-uhod/bolezni-pochek-mochepolovoy/article-8577-osobennosti-pielonefrita-u-detey/
Вам будет интересно:
Поделиться:
Нет комментариев
Пиелонефрит у ребенка: симптомы заболевания, основные принципы лечения
Содержание статьи:
Воспалением почек (пиелонефритом), к сожалению, болеют не только взрослые, но и дети. Пиело-нефрит у детей встречается, начиная с периода новорожденности. В первые месяцы жизни он поражает больше мальчиков, так как у них чаще встречаются врожденные аномалии мочевыделительной системы. Начиная с второго-третьего года жизни чаще заболевают девочки.
Почему дети заболевают пиелонефритом?
Причины пиелонефрита у детей можно свести к двум большим, тесно взаимосвязанным друг с другом группам: нарушение уродинамики (правильного тока мочи) и наличие инфекции. Нарушения уро-динамики выявляются в 50% случаев детского пиелонефрита и характеризуются преимущественно воз-никновением рефлюксов – обратного заброса мочи вследствие нарушения нервной регуляции мускулату-ры мочевыводящих путей. Одним из вариантов такого рефлюкса является нейрогенный мочевой пузырь.

Врожденные аномалии мочевыделительной системы (стриктура, дивертикул мочеточника или мо-чевого пузыря, сужения чашечки почки, уретры, фимоз, нефроптоз, гидронефроз), мочекаменная болезнь также нарушают отток мочи и вызывают ее застой. Само воспаление почек вызывается патогенными микроорганизмами, которые, как правило, являются условно-патогенной флорой и обитают в кишечнике. Чаще всего это кишечная палочка и протей, но встречаются и другие: энтерококки, клебсиеллы, золоти-стый или кожный стафилококк, синегнойная палочка, грибы рода Candida. Наследственным нефрит не бывает.
Какие еще факторы способствуют заболеванию?
- Пиелонефрит у ребенка могут провоцировать вирусы, микоплазмы, хламидии, так как они способствуют проникновению инфекции в почки
- Наличие хронического очага инфекции в организме: кариес, тонзиллит, холецистит, вульвова-гинит и пр.
- Заболевания желудочно-кишечного тракта, особенно запор и дисбактериоз
- Неполноценность иммунного ответа организма ребенка: снижение активности лейкоцитов, из-менение соотношения иммунокомпетентных клеток
- Предшествующее поражение ткани почки вследствие действия лекарств, нарушения обмена веществ, гипервитаминоза Д и т.д.
Классификация, клинические проявления и симптомы патологии
Детский пиелонефрит в первую очередь делят на первичный (когда воспаление возникает на не-измененных почках) и вторичный, когда заболевание возникает на фоне аномалий развития, мочекамен-ной болезни, рефлюксов, иммунодефицита и т.д. Первичный пиелонефрит бывает острым, когда заболе-вание диагностируется впервые, и хроническим, если симптомы и признаки пиелонефрита у детей со-храняются более 1 года. По аналогии, выделяют вторичный острый и вторичный хронический пиело-нефрит у детей. По распространенности процесса бывает двухстороннее воспаление и одностороннее, например пиелонефрит левой почки или правой.

Как первичный, так и вторичный острый пиелонефрит у детей характеризуется появлением бо-лей в пояснице или животе, симптомами интоксикации, дизурическими расстройствами (нарушения мо-чеиспускания). Боль обычно тянущая, тупая, заметно усиливающаяся при перемене положения тела, на-клоне. Она уменьшается в горизонтальном положении, в тепле (например, лежа в кровати под одеялом).
Нарушения мочеиспускания обуславливает сопутствующий цистит, либо рефлекторные влияния на мочевой пузырь с воспаленной почки. Они выражаются в учащенном, болезненном мочеиспускании, ощущении жжения, зуда, а также симптомами энуреза.
Страдает общее самочувствие: ребенок чувствует себя плохо, вялый, бледный, плохо ест, жалует-ся на слабость, головную голь. Подряд несколько дней держится температура, обычно субфебрильная: 37,5-38°С, в некоторых случаях отмечается высокая лихорадка с ознобами. Пиелонефрита без клиники, без температуры обычно не бывает, очень редко.
Симптомы у детей раннего возраста часто исчерпываются общими проявлениями: доминируют беспокойство, вялость, отсутствие аппетита, нарушения стула, лихорадка, похудание, иногда судороги. Моча мутная, темная, с неприятным запахом, часто дети плачут во время мочеиспускания. При хрониче-ском пиелонефрите затормаживается психомоторное и физическое развитие.
Как подтвердить диагноз?
Если у ребенка отмечаются описанные выше симптомы, то необходимо обратиться к врачу для об-следования и лечения. Этим занимается педиатрия и врачи-педиатры. В первую очередь надо сдать ана-лизы мочи. Типичным для пиелонефрита является большое количество лейкоцитов и бактерий, иногда много солей в моче и клеток эпителия, норма эритроцитов превышена незначительно. Протеинурия также минимальна: белок в моче обычно не превышает 0,6 г/м2/сут.
Обязательно надо посеять мочу на флору, чтобы определить есть ли бактерии и вид возбудителя (это поможет правильно подобрать антибиотики). Если при бак посеве мочи, взятой из средней порции после тщательного туалета наружных половых органов, высеваются микроорганизмы, то диагноз инфек-ции мочевыводящих путей считают подтвержденным. Дополнительно проводят подсчет количества бак-терий в 1 мл мочи, если оно превышает 105 – то это также факт в пользу воспаления почки.
Диагностика пиелонефрита не будет полной без УЗИ почек, оценки функционального состояния почечной ткани с помощью специальных проб, общего анализа крови, биохимического анализа. УЗИ надо делать обязательно, только так можно выявить факторы, нарушающие ток мочи: кисты, стриктуры (суже-ния), камни и т.д. В некоторых случаях могут понадобиться рентгенологическое исследование, урогра-фия, томография, МРТ.
Особенности дифференциальной диагностики
При остром пиелонефрите у детей дифференциальный диагноз проводится в первую очередь с заболеваниями, вызывающими боли в животе: аппендицитом, холециститом, панкреатитом. Хрониче-ский пиелонефрит дифференцируют с инфекцией нижних мочевыводящих путей (цистит), туберкулезом почек, гломерулонефритом.
Наиболее тяжелые осложнения пиелонефрита связаны с распространением инфекции на околопо-чечную клетчатку (паранефрит), а также развитием гнойного воспаления почки: абсцессы одиночные или множественные, сепсис. При хроническом процессе начинают появляться артериальная гипертензия, кам-ни в почках, при часто рецидивирующем течении пиелонефрита развивается хроническая почечная недос-таточность.
Основные методы лечения

В зависимости от возраста ребенка и активности процесса лечение может проводиться как дома, так и в стационаре. Показанием для госпитализации служит возраст до 2 лет, а также выраженные сим-птомы интоксикации в более старшем возрасте.
Диета при пиелонефрите у детей подразумевает исключение острых, жареных блюд, консервов. По питьевому режиму ограничений нет, ребенок может пить, сколько хочет. Если имеет место рвота, то жидкость вводится внутривенно капельно.
Основное место в лечении занимает антибактериальная терапия. Первоначально препарат под-бирают эмпирически, с широким спектром действия, затем по результатам посева мочи. При необходимо-сти антибиотики меняют.
У детей разрешены к использованию:
- Препараты пенициллинового ряда: Амоксиклав, Аугментин
- Цефалоспорины: Цефуроксим, Супракс или Цефтриаксон и т.д.
- Аминогликазиды: Сумамед, Гентамицин
- Карбапенемы: Имипенем, Меропинем.
Лечение антибиотиками проводят в течение 2-3 недель, сначала их вводят в виде уколов, затем можно перейти на таблетки. Об эффективности препарата судят по общему самочувствию и температуре: через 2 дня она должна нормализоваться. Жаропонижающее средство может использоваться как вспомо-гательное, при высокой лихорадке в первые 2-3 дня. Через 48-72 часа после начала терапии желательно повторить посев мочи, она должна стать стерильной.
На втором этапе лечения, для профилактики обострений используют уросептики — антибактери-альные средства, которые накапливаются в высоких концентрациях в моче. Для лечения маленьких паци-ентов выбор их ограничен, в основном это нитрофураны: Фурадонин, Фурамаг. Препараты налидиксовой кислоты, например Нитроксолин, обладают недостаточной терапевтической эффективностью.
Место фитотерапии в лечении пиелонефрита
У детей, страдающих пиелонефритом, возможно лечение народными средствами, а именно ле-карственными растениями. Их используют по отдельности и в виде сборов, 20 дней каждого месяца. 10 дней перерыв, затем прием продолжают со сменой растения или сбора. Отзывы о такой схеме очень хо-рошие.
Эффекты лекарственных трав:
- Мочегонный: почечный чай, хвощ полевой, укроп, петрушка, плоды шиповника, корень де-вясила, лист березы
- Противовоспалительный: чистотел, подорожник, зверобой, календула
- Антибактериальный: зверобой, шалфей, лекарственная ромашка
- Улучшение почечного кровотока: спаржа, овес
- Литолитический: арбуз, брусника, земляника, укроп
- Общеукрепляющий: черная смородина, крапива, рябина черноплодная, тысячелистник.
Многие растения обладают не одним, а несколькими эффектами, например, лечение земляникой дает литолитический (расщепляющий небольшие камушки) и общеукрепляющий эффекты. Также воз-можно использование готовых лекарственных форм из растительных компонентов, например канефрон разрешен к применению у детей старше 1 года.
Как предотвратить заболевание?
Профилактика пиелонефрита у детей подразделяется на первичную (профилактика острого пие-лонефрита) и вторичную (предотвращение обострений). Первичная профилактика включает в себя со-блюдение правил гигиены, укрепление иммунитета, своевременное устранение очагов инфекции в орга-низме (лечение кариеса, заболеваний желудочно-кишечного тракта и пр.), избегание переохлаждений.
Для предупреждения обострений хронического пиелонефрита, помимо вышеперечисленного, не-обходимо корригировать нарушения уродинамики, устранить застой мочи хирургическим или терапевти-ческим путем. Соблюдать рекомендации врача по режиму, питанию, противорецидивной терапии. После перенесенного пиелонефрита, возникшего впервые, рекомендуется сначала принимать уросептики в по-ловинной дозе, а затем или параллельно лекарственные травы до 2 -3 месяцев. После обострения хрони-ческого пиелонефрита фитотерапия назначается до 6 месяцев.
О детском пиелонефрите подробно рассказывается в видео:
Общие рекомендации в период реабилитации
Дети после пиелонефрита должны наблюдаться в поликлинике по месту жительства не менее 5 лет и регулярно сдавать анализы мочи. Как часто – решит врач. После купирования обострения можно гу-лять, посещать детский сад, для других детей маленький пациент не заразен. Если ребенок школьного возраста, то его освобождают от занятий физкультурой в основной группе на 1 год, в специальной группе занятия не противопоказаны. Посещать бассейн, делать прививки можно не раньше, чем через месяц после купирования воспаления. Возможно санаторное лечение на курортах с минеральными водами или на море.
Прогноз при пиелонефрите зависит от многих факторов. При первичном остром пиелонефрите удается добиться полного выздоровления в 40-60% случаев, при вторичном пиелонефрите многое зависит от того, удастся ли устранить нарушения тока и застой мочи.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе