Пренатальный скрининг 1 триместра
Пренатальный скрининг трисомий 1 триместра беременности, PRISCA – 1 (биохимический скрининг 1 триместра - «двойной тест» 1 триместра, расчет рисков с использованием программы PRISCA)
Исследуемый материал Сыворотка крови
Исследование выполняется для скринингового обследования беременных женщин с целью оценки риска хромосомных аномалий плода - трисомии 21 (синдром Дауна) и трисомий 18 ,13 (синдром Эдвардса, синдром Патау). Количественная оценка результатов исследований производится с использованием программного обеспечения PRISCA.
Внимание! Для данного исследования необходимо наличие результатов УЗИ!
Биохимический скрининг I триместра беременности «двойной тест» первого триместра состоит из следующих исследований:
- Свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ, free b-hCG),№189;
- РАРР-А (pregnancy associated protein A, белок А плазмы ассоциированный с беременностью, тест) № 161.
Оптимальные сроки проведения исследования - 11 - 13 недель беременности.
Проведение комплексного обследования на сроке 11-14 недель беременности, включающего выполнение УЗИ и определение материнских сывороточных маркеров (свободная бета-субъединица ХГЧ и РАРР-А), с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией, рекомендовано для всех беременных приказом МЗ РФ от «01» ноября 2012 г. № 572н («Порядок оказания медицинской помощи по профилю «акушерство и гинекология»).
Программа PRISCA (разработка Typolog Software, распространяется Siemens) – сертифицированная в Евросоюзе (CE-сертификация) и зарегистрированная для применения в РФ программа, которая поддерживает расчет рисков при скрининговых обследованиях 1-го и 2-го триместров беременности. Расчет рисков проводится с использованием комбинации информативных биохимических маркеров (в 1 триместре - свободная бета-субъединица ХГЧ и РАРР) и показателей УЗИ (толщина воротникового пространства плода ТВП, данные по визуализации носовой кости). Крайне важным для корректных расчетов является точность указанных индивидуальных данных, квалификация врача, проводящего УЗИ, в выполнении измерений пренатального скринингового УЗИ, а также качество лабораторных исследований.
Пренатальный скрининг I триместра беременности, расчет риска хромосомных аномалий плода, программа LifeCycle (DELFIA)
Пренатальный скрининг - выявление среди беременных группы риска по ряду врожденных патологий плода. Пренатальный скрининг включает определение биохимических маркеров с учётом данных ультразвукового исследования плода (УЗИ) и индивидуальных данных беременной (возраст, масса тела, наличие сопутствующих заболеваний, курение, многоплодная беременность и т.д.).
Индивидуальный риск определяется по следующим наследственным патологиям: синдромы Дауна, Эдвардса, Патау, Тернера, триплоидия, врожденный дефект невральной трубки. Результаты обрабатываются при помощи программы DELFIA-LifeCycle® - признанной во всем мире системы пренатального скрининга, c помощью которой обследуется несколько миллионов беременных в год.
В результате указываются все данные, влияющие на расчет риска, результаты лабораторных исследований и количественные показатели степени риска хромосомных аномалий. Беременные с повышенным риском развития врожденных аномалий плода нуждаются в консультации генетика, по заключению которого решается вопрос о проведении пренатальной инвазивной диагностики (исследование ворсинок хориона, пуповинной крови, амниотической жидкости).
В настоящее время пренатальный скрининг рекомендован всем беременным.
Своевременно и правильно проведенный пренатальный скрининг позволяет существенно уменьшить число беременных, которым показано применение инвазивных методов исследования и, соответственно, избежать возможных осложнений от этих процедур.
ВНИМАНИЕ! Повышенный риск наследственных патологий плода - не значит диагноз. Это означает, что у данной пациентки тот или иной вид патологии плода может возникнуть с большей вероятностью, чем у остальных беременных. Это статистические вероятностные показатели, которые служат показанием для дальнейшего обследования и помогают правильно спланировать тактику ведения беременности и родов.
Пренатальный скрининг I триместра беременности проводится в сроки 11 недель -13 недель 6 дней. Необходимо иметь при себе данные УЗИ, выполненного в этот период.
Интерпретация
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом ФЗ № 323 «Об основах защиты здоровья граждан в Российской Федерации», должны производиться врачом соответствующей специализации.
ВНИМАНИЕ! Расчет рисков не может быть проведён в случае неполного предоставления необходимых для заключения сведений.
Скрининг первого триместра беременности: что нужно знать о нормах и результатах | Медпрайс
Содержание:
Практически всем беременным женщинам назначают скрининг первого триместра, но далеко не все знают, для чего он нужен, и что можно узнать с помощью подобной проверки.
Женщины, которые еще не проходили скрининг первого триместра, иногда даже испытывают страх, поскольку не только не знают, как трактовать результаты проверки, но и зачем ее проводят. Однако, пугаться данной процедуры не стоит, поскольку она необходима для контроля за нормальным развитием плода.
Пренатальный скрининг является комплексом диагностических процедур, которые абсолютно безопасны для женщины и малыша, и позволяют оценить плоду по ряду признаков еще до родов. Скрининг 1 триместра представляет собой особые методы обследования, которые позволяют на самых ранних сроках обнаружить пороки развития у ребенка, генетических аномалий и в дальнейшем становятся основной для назначения лечения.
Наиболее оптимальным сроком для проведения пренатального скрининга первого триместра является срок от 11 до 13 недель и шести дней. Все данные, полученные раньше или позднее этого срока, не считаются информативными и полностью достоверными.
Показания к проведению скрининга
Большинство врачей рекомендуют проводить скрининг при беременности всем женщинам без исключения. Конечно, подобная проверка абсолютно добровольная и женщина может отказаться от нее, но этого делать не рекомендуется, поскольку отсутствие информации о состоянии ребенка может в будущем привести к осложнениям.
 Существуют некоторые группы пациенток, которым скрининг на возможные патологии плода вначале беременности особенно необходим:
Существуют некоторые группы пациенток, которым скрининг на возможные патологии плода вначале беременности особенно необходим:
- Беременные в возрасте более 35 лет;
- Отец и мать ребенка являются близкими родственниками;
- Угроза прерывания беременности;
- Наследственные болезни у одного из родителей;
- Самопроизвольные выкидыши в прошлом;
- Алкогольная и наркотическая зависимость;
- Наличие замерших беременностей в прошлом;
- Прием препаратов, запрещенных на ранних сроках;
- Работа на вредном производстве;
- Инфекционная болезнь, перенесенная на раннем сроке;
- Ранее диагностированные хромосомные аномалии при гестации или рождение детей с подобными отклонениями.
Обследование первого триместра состоит из двух обследований: УЗИ и биохимического скрининга.
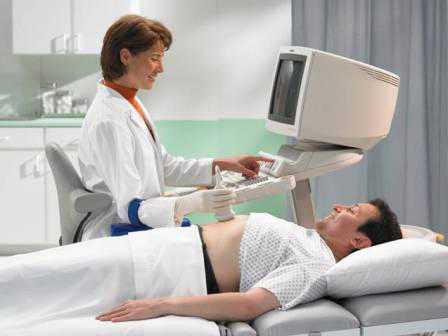
Проведение УЗИ
Для проведения УЗИ в рамках скрининга могут использовать специальный вагинальный датчик, или обычный аппарат УЗИ. В последнем случае проверка проводится с наполненным мочевым пузырем. Чтобы добиться нужного состояния, нужно не ходить в туалет в течение 5-6 часов или за полтора часа до обследования выпить примерно пол литра воды без газа.
Для получения наиболее достоверных данных, при проведении УЗИ необходимо учитывать некоторые условия:
- Проверку проводят не ранее 11 акушерских недель и не позже 13 недель и шести дней от начала беременности;
- Положение плода должно позволять врачу провести необходимые измерения. Если ребенок находится в утробе не так, как нужно врачу, пациентку могут попросить покашлять или походить, чтобы плод изменил положение;
- КТР (копчико-теменной размер) ребенка должен составлять не менее 45 мм.
При проведении УЗИ в рамках скрининга первого триместра, учитываются следующие нормы и параметры:
- КТР: для измерения подсчитывают длину от теменной кости до копчика;
- Оценивают тонус матки;
- Измеряют окружность головы;
- Оценивают состояние внутреннего зева матки;
- Измеряют БПР (длину пространства между теменными буграми);
- Подсчитывают количество сосудов пуповины;
- Измеряют расстояние от лобной до затылочной кости;
- Оценивают количество околоплодных вод;
- Оценивают структуру и симметричность полушарий мозга;
- Определяют толщину плаценты и ее локализацию;
- Измеряют толщину воротникового пространства (ТВП);
- Оценивают размер сердца и кровеносных сосудов;
- Подсчитывают частоту сокращений сердца;
- Определяют локализацию сердца и желудка;
- Измеряют длину костей и суставов (плечевых, бедренных, голени, предплечья).
Данные, которые считаются нормой, приведены в таблице ниже в соответствии неделе беременности.
| Неделя беременности | БПР (мм) | КТР (мм) | ЧСС (ударов в минуту) | ТВП (мм) | Размер носовой кости (мм) |
| 10 | 14 | 33-41 | От 161 до 173 | 1,5-2,2 | Визуализируется, размер не определяют |
| 11 | 17 | 42-50 | 153-177 | 1,6-2,4 | Визуализируется, размер не оценивают |
| 12 | 20 | 51-59 | 150-174 | 1,6-2,5 | Более 3 мм |
| 13 | 26 | 62-73 | 147-171 | 1,7-2,7 | 3 мм и более |
Патологии, которые можно определить с помощью УЗИ
УЗИ в рамках скрининга в первом триместре беременности дает возможность исключить или подтвердить ряд серьезных патологий плода, которые включают:
- Синдром Дауна является наиболее распространенной генетической аномалией. Именно пренатальный скрининг позволил значительно сократить рождаемость детей с данной патологией.
- Синдром Смита-Опица представляет собой генетическое заболевание аутосомно-рецессивной природы, которое нарушает обмен веществ. В результате синдрома может родиться ребенок со множеством патологий, отставанием в умственном развитии или аутизмом.
- Патологии нервной трубки (менингоцеле, энцефалоцеле и др.).
- Синдром Корнелли де Ланге является генетическим отклонением, при котором у плода развивается сразу несколько пороков, потенциально способных привести к умственной отсталости.
- Омфалоцеле представляет собой патологию, при которой внутренние органы или их часть находятся не брюшине, а в подкожном грыжевом мешке спереди брюшины.
- Триплоидия – генетическая патология, при которой в организме плода формируется тройной набор хромосом вместо двойного. Данная аномалия характеризуется развитием сразу нескольких пороков развития.
- Синдром Патау приводит к смерти в большинстве случае в течение месяца или нескольких месяцев после рождения. Определить наличие синдрома на УЗИ можно по учащенному биению сердца, патологиям развития трубчатых костей и головного мозга, а также при наличии омфалоцеле.
- Синдром Эдвардса зачастую встречается у беременных старше 35 лет. Во время УЗИ врач может заметить слишком редкое сердцебиение, омфалоцеле, не будут визуализироваться носовые кости, а в пуповине будет одна артерия вместо двух.
Диагностика синдрома Дауна
Основная цель проведения УЗИ в первом триместре – исключение развития синдрома Дауна у ребенка, как наиболее распространенной генетической патологии. Основными показателями для диагностирования отклонения являются:
- Соответствие нормам ТВП (расстояние между тканями шеи и кожей). При увеличении показателей есть основания не только заподозрить синдром Дауна, но и другие генетические аномалии.
- Носовые кости у таких детей не выделяются, а контуры лица сглажены.
Важно, что до 11 недели расстояние воротникового пространства слишком маленькое, а после 13 недели начинается формирование лимфатической системы, пространство заполняется лимфой и показания не являются достоверными. Ниже приведена таблица частоты развития патологии у детей с различной толщиной воротникового пространства.
| ТВП (мм) | Частота (%) |
| 3 | 7 |
| 4 | 27 |
| 5 | 53 |
| 6 | 49 |
| 7 | 83 |
| 8 | 70 |
| 9 | 78 |
Однако, следует учитывать, что одно утолщение воротникового пространства не может считаться достаточным поводом для точного диагностирования синдрома Дауна. Для подтверждения генетической аномалии проводится второй этап пренатального скрининга: анализы крови на ХГЧ и РАРР-А. Полученные данные лабораторных исследований позволяют установить риск развития патологии. Если риски считаются высокими, последним средством диагностики является амниоцентез (забор околоплодных вод для анализа).
В особо сложных случаях проводят кордоцентез (анализ крови пуповины). Иногда также применяют биопсию ворсин хориона, но поскольку все эти методы требуют физического вмешательства в организм матери и сопряжены с определенными рисками, их назначают только после строгих показаний врача и согласия женщины.
Проведения биохимического скрининга
Данный этап обследования проводится лишь после получения результатов УЗИ. Это условие играет очень важную роль, поскольку все показатели, которые могут повлиять на результаты биохимического скрининга, отличаются буквально по дням. И лишь УЗИ может назвать точный срок беременности, который и необходим для дальнейших лабораторных обследований.
Кроме того, ультразвуковое обследование позволяет диагностировать регрессирующую и замершую беременность. В этом случае проведение дальнейших анализов не имеет смысла.
Чтобы получить наиболее достоверные результаты биохимического скрининга, кровь нужно сдавать натощак и даже не пить воды перед этим. Рекомендуется взять перекус с собой и утолить голод сразу после забора крови, но не нарушать условия.
За два дня до обследования из рациона исключают аллергенные продукты. Даже если у женщины никогда не было аллергии, ей все равно следует воздержаться от употребления шоколада, орехов, морепродуктов, жирного и копченого, поскольку это может првиести к получению недостоверных данных.
Анализ на ХГЧ
Гормон хорионический гонадотропин (ХГЧ) вырабатывается оболочкой плода (хорионом). Именно анализ на содержание этого гормона позволяет диагностировать беременность на самых ранних сроках. Постепенно содержание ХГЧ в крови увеличивается и достигает своего максимума до 12 недели, затем он снижается и остается стабильным в течение всего второго триместра беременности.
Данные о нормах и отклонениях от уровня ХГЧ приведены в таблице ниже.
| Нормы ХГЧ по срокам беременности | Повышенное содержание | Пониженное содержание | |
| Срок | Уровень гормона | Вызвать повышенное содержание ХГЧ в крови может следующее:
| Сниженный уровень ХГЧ наблюдается в следующих случаях: |
| 10 | 25,8-181,6 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 |
Протеин-А (РАРР-А)
Это особый белок, который вырабатывается только плацентой у беременных и регулирует реакцию иммунной системы организма матери на плод и формирование плаценты.
В таблице ниже приведены нормы и отклонения от показателя протеина РАРР-А.
| Нормальные показатели по срокам | Возможные отклонения | |
| Неделя | Уровень белка | Снижение количества белка может свидетельствовать:
Повышение уровня белка (изолированное) не играет клинической или диагностической роли. |
| 10-11 | 0,45-3,73 | |
| 11-12 | 0,78-4,77 | |
| 12-13 | 1,03-6,02 | |
| 13-14 | 1,47-8,55 |
Подсчет коэффициента МоМ
Данный показатель подсчитывается, когда врач получит результаты УЗИ и биохимического скрининга 1 триместра. Средняя норма МоМ составляет 0,5-2,5, а при многоплодной беременности – 3,5.
Важно, что различные лаборатории по-разному рассчитывают коэффициент МоМ, поэтому оценивать результаты нужно лишь вместе с врачом.
После этого с помощью специальной компьютерной программы PRISCA рассчитывают возможные риски рождения ребенка с генетическими отклонениями. В расчет принимают множество показателей: возраст женщины, наличие у нее вредных привычек и сахарного диабета, вес беременной, а также количество плодов и было ли проведено ЭКО. Высоким считается риск с показателем 1:380. К примеру, если в заключении написано, что риск составляет 1:280, то это означает, что среди 280 женщин с такими же биологическими показателями лишь у одной родился ребенок с отклонениями.
Существуют и некоторые ситуации, при которых показатели будут немного отличаться от общепринятых:
- При проведении ЭКО уровень ХГЧ изначально будет выше, а содержание протеина РАРР-А – ниже.
- Повышенный уровень гормонов может спровоцировать сахарный диабет у беременной.
- У пациенток с ожирение уровень гормонов также немного выше нормы.
- При многоплодной беременности пока не удалось установить точную норму гормона ХГЧ, но обычно его содержание превышает норму.
Статья про скрининг первого триместра беременности также доступна на украинском языке: «Скринінг першого триместру вагітності: що потрібно знати про норми і результати».
VK
OK
Мой Мир
Google+
Пренатальный скрининг трисомий 1 триместра беременности, PRISCA – 1 (биохимический скрининг 1 триместра - «двойной тест» 1 триместра, расчет рисков с использованием программы PRISCA)
Исследуемый материал Сыворотка крови
Исследование выполняется для скринингового обследования беременных женщин с целью оценки риска хромосомных аномалий плода - трисомии 21 (синдром Дауна) и трисомий 18 ,13 (синдром Эдвардса, синдром Патау). Количественная оценка результатов исследований производится с использованием программного обеспечения PRISCA.
Внимание! Для данного исследования необходимо наличие результатов УЗИ!
Биохимический скрининг I триместра беременности «двойной тест» первого триместра состоит из следующих исследований:
- Свободная b-субъединица хорионического гонадотропина человека (свободный b-ХГЧ, free b-hCG),№189;
- РАРР-А (pregnancy associated protein A, белок А плазмы ассоциированный с беременностью, тест) № 161.
Оптимальные сроки проведения исследования - 11 - 13 недель беременности.
Проведение комплексного обследования на сроке 11-14 недель беременности, включающего выполнение УЗИ и определение материнских сывороточных маркеров (свободная бета-субъединица ХГЧ и РАРР-А), с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией, рекомендовано для всех беременных приказом МЗ РФ от «01» ноября 2012 г. № 572н («Порядок оказания медицинской помощи по профилю «акушерство и гинекология»).
Программа PRISCA (разработка Typolog Software, распространяется Siemens) – сертифицированная в Евросоюзе (CE-сертификация) и зарегистрированная для применения в РФ программа, которая поддерживает расчет рисков при скрининговых обследованиях 1-го и 2-го триместров беременности. Расчет рисков проводится с использованием комбинации информативных биохимических маркеров (в 1 триместре - свободная бета-субъединица ХГЧ и РАРР) и показателей УЗИ (толщина воротникового пространства плода ТВП, данные по визуализации носовой кости). Крайне важным для корректных расчетов является точность указанных индивидуальных данных, квалификация врача, проводящего УЗИ, в выполнении измерений пренатального скринингового УЗИ, а также качество лабораторных исследований.
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе