Пиелонефрит острый у ребенка
Острый пиелонефрит у детей: симптомы, диагностика и лечение / Mama66.ru
Здоровье малыша очень хрупкое. Поэтому педиатры настаивают на регулярных обследованиях. Каждая мама должна знать важность анализа мочи – с его помощью можно вовремя диагностировать острый пиелонефрит у ребёнка. Так как это заболевание может быть связано и с простудой, и с вирусами, лучше перестраховаться.
Что такое пиелонефрит
Острый пиелонефрит у детей — это воспалительный процесс, происходящий в почках. Если говорить точнее – болезнь почечных лоханок, которые представляют собой своеобразные резервуары для мочи. Именно из них урина переходит в мочеточники.
Первопричина появления пиелонефрита – вирусная. Инфекция может попасть в кровь из больного зуба, воспалённого горла, ранки на теле. Как только микробы проникают в надпочечники, начинается воспалительный процесс, нередко оканчивающийся хроническим пиелонефритом.
Примечательно, что чаще всего этот недуг настигает детей в возрасте до 5 лет, в частности, девочек. Женские половые органы устроены таким образом, что бактериям в них проникнуть и размножаться проще.
Кроме того, этот недуг может носить простудный характер. Во-первых, пиелонефрит может быть осложнением, спровоцированным банальным ОРВИ. Во-вторых, заболевание часто наблюдается у детей, страдающих энурезом. Также воспаление почечных лоханок может возникнуть на фоне переохлаждения, сопровождающегося присоединением инфекции.
Именно поэтому даже при простуде и гриппе детям до 7 лет рекомендуется сдавать общий анализ мочи. Несвоевременное выявление заболевания может привести к его хронической форме.
Клиническая картина
Возникает острый пиелонефрит у детей младшего школьного возраста на фоне заражения организма кишечной палочкой, энторококком, хламидиями, микоплазмой, уреаплазмой и другими бактериями. При воспалении почечных лоханок в 80% случаев в организме маленького пациента обнаруживается кишечная палочка.
У младенцев микробы, провоцирующие пиелонефрит, могут быть занесены в почки через пупочное кольцо, воспалённую гнойничковую сыпь и так далее. Бактерии разносятся током крови. То есть, характер заражения детей – нисходящий.
У ребёнка старшего возраста – 12–14 лет – воспаление может быть восходящим. То есть, бактерии попадают в мочевыделительный канал извне, а уже из него – в почки. Такой вид заражения часто сопровождается воспалением наружных половых органов, дисбактериозом, воспалением кишечника. Восходящее заражение чаще встречается у девочек, так как они обладают более коротким и широким мочеиспускательным каналом, чем мальчики.
Часто острый пиелонефрит у ребёнка связан с циститом. Именно неполноценное опорожнение мочевого пузыря приводит к тому, что в почечных лоханках скапливаются остатки урины. И как только туда попадают микробы, начинается воспаление. Кроме того, моча продолжает прибывать, создавая благоприятную среду для размножения бактерий.
Не только цистит провоцирует застой мочи. Он может быть связан с врождённым дефектом почечных лоханок, при котором урина не выводится через мочеточник, а забрасывается обратно в почки.
У младенцев острый пиелонефрит нередко возникает на фоне рахита, малокровия, гипотрофии, разлада метаболизма. У детей старшего возраста заболевание может быть связано с несоблюдением личной гигиены, острыми вирусными инфекциями, ревматизмом, ослаблением иммунитета.
Лечение острого пиелонефрита у детей несложное, но если не провести его вовремя, могут возникнуть серьёзные осложнения. Вплоть до заражения крови и образования абсцессов в почках. В среднем 80% детей выздоравливают и не имеют в будущем осложнений с почками. Но в 20% случаев ребёнок может отставать в развитии и даже стать инвалидом. Поэтому так важно регулярно делать анализ мочи и реагировать на малейшие изменения в самочувствии ребёнка в период обострения вирусных заболеваний.
Младенцы не могут рассказать о своих ощущениях. Они показывают, что их что-то беспокоит, единственным доступных для них способом — плачем. А вот старшие дети на осмотре у врача могут сказать, что у них болит поясница и живот. Острые боли в этих областях могут быть первым внешним признаком пиелонефрита.
Кроме того, на воспаление почечных лоханок указывают частые болезненные мочеиспускания, сопровождающиеся зудом и жжением. Также у ребёнка может поднять жар (до 40 градусов), сопровождающийся ознобом. Из общих симптомов маму должны насторожить постоянная головная боль, слабость, отсутствие аппетита, синюшность кожного покрова.
У маленьких детей симптомы острого пиелонефрита проявляются в виде высокой температуры, интоксикации (рвоты, тошноты) и, как следствие, обезвоживания. Младенцы становятся вялыми, апатичными, часто плачут, начинают терять вес, отказываются от еды.
Врачи рекомендуют мамам обращать внимание не только на частоту и характер дефекаций (консистенцию и цвета стула), но и на характер мочеиспусканий. Если малыш во время них плачет, скорее всего, он испытывает зуд и жжение в мочевом пузыре.
Как выявить и вылечить пиелонефрит?
Обычно для диагностики острого пиелонефрита достаточно анализа мочи. В сложных случаях для перестраховки врач может отправить ребёнка на УЗИ почек.
Повышенное содержание лейкоцитов, белка и эритроцитов является характерным признаком воспаления почечных лоханок. Для младенцев достаточно 10 000 бактерий на 1 мл урины, а для детей постарше – 50 000 – 100 000 бактерий, чтобы диагностировать пиелонефрит.
Так как многие микробы нечувствительны к антибиотикам, анализ мочи повторяют 2–3 раза на протяжении всего лечения. Если изменений почти нет, назначают другое медикаментозное лечение.
Чтобы сдать мочу на анализ, детям 5–7 лет нужно подмыться и собрать в стерильную ёмкость среднюю часть струи. Груднички не могут контролировать мочеиспускание, поэтому для забора урины к их мочевыделительным каналам присоединяют мочеприёмники.
Помимо повышенного содержания бактерий, анализ мочи помогает оценить работу почек, исключить или выявить наличие камней, отклонение в развитии и строении, провоцирующее заброс урины обратно в почки. Все эти факторы чрезвычайно важны для эффективного лечения острого пиелонефрита у ребёнка.
Диагностировать пиелонефрит, особенно у грудного младенца, крайне сложно. Поэтому необходимо обращать внимание на множество внешних факторов.
Свидетельством недуга могут быть:
- учащённый пульс;
- острая боль в верхней части живота;
- болезненность при лёгком ударе ребром ладони по почкам;
- повышенное артериальное давление.
Несмотря на сложность диагностики и клинической картины, острый пиелонефрит лечится вполне доступным и простым способом. В первую очередь, ребёнок должен соблюдать постельный режим. Родителям вменяется в обязанность обеспечить своему чаду полный покой. Это значит – никакого телевизора, постороннего шума и стрессов.
Лечение острого пиелонефрита у детей подразумевает особую диету, исключающую острое, жирное, жареное, солёное, а также пряности и крепкие бульоны. К тому же необходимо включить в рацион больного ребёнка как можно больше свежих овощей и фруктов, а также соки и пюре.
Основой меню должны стать мочегонные фрукты и ягоды: арбузы, дыни, виноград, черешня. Также можно давать ребёнку овощные и лёгкие мясные бульоны.
Залогом быстрой нормализации работы почек является обильное тёплое питье. Детям старшего возраста нужно регулярно давать отвар шиповника, разбавленные компоты и чай. Младенцам для купирования потери жидкости вводят специальный раствор в виде капельниц.
Естественно, диеты и соблюдения питьевого режима мало для лечения острого пиелонефрита у ребёнка. Необходима мощная медикаментозная терапия.
После анализа урины на микроорганизмы врач назначит антибиотики в таблетках. В сложных случаях назначаются внутримышечные или внутривенные инъекции. На протяжении 1–2 недель ребёнка лечат препаратами, содержащими пенициллины, цефалоспорины или аминогликозиды.
После них начинается лечение уросептиками, обеззараживающими мочу. К таким препаратами относятся: фуразидин, налидиксовая, оксолиниевая, пипемидиевая кислота, ко-тримоксазол.
Скорость выздоровления зависит от степени тяжести заболевания и уровня иммунитета каждого ребёнка. Главное, выполнять рекомендации врача и не отказываться от госпитализации, если она необходима.
Советы родителям и профилактика болезни
Профилактики острого пиелонефрита у детей как таковой нет. Единственное, что можно делать, это регулярно сдавать анализ мочи, следить, чтобы ребёнок не переохлаждался, не ходил в мокрых ползунках. Также стоит уделять особое внимание здоровью малыша в период обострения гриппа и простуд. Всё это поможет вовремя устранить предпосылки для пиелонефрита.
Кроме того, можно в профилактических целях давать детям старшего возраста фиточай, обладающий антимикробным, противовоспалительным и мочегонным эффектами. Такая терапия также показана после курса антибиотиков.
Так как фитотерапия не годится для грудных младенцев, родителям рекомендуется больше внимания уделять личной гигиене детей. К тому же нужно регулярно показывать ребёнка педиатру, чтобы вовремя выявлять и лечить инфекционные заболевания, заражение глистами, воспаления наружных половых органов и т. п.
Итак, лучшей профилактикой пиелонефрита является усердная забота о здоровье. Кроме того, детям, перенёсшим это заболевание, рекомендуется встать на учёт у нефролога и регулярно посещать врача на протяжении трёх лет. Также нужно постоянно сдавать урину на анализ.
Познавательное видео по теме
Советуем почитать: Тонус мышц у новорождённого малыша: каким он должен быть в норме, и что делать, если есть патология
Вы здесь: Главная » Ребенок » Острый пиелонефрит: как распознать болезнь и помочь ребёнку
Острый пиелонефрит у детей: симптомы, причины, диагностика, лечение и другие аспекты
Пиелонефрит — наиболее частое заболевание почек преимущественно бактериальной природы. Большинство «взрослых» пиелонефритов уходят корнями в детский возраст. Данные контрастного рентгена свидетельствуют о том, что подавляющее большинство детей грудного и младшего дошкольного возраста, заражённые инфекцией мочевыводящих путей (ИМП), подвержены острым случаям пиелонефрита. Раннее распознавание и быстрое лечение инфекций, которые являются довольно распространёнными у детей, важно для предотвращения поздних осложнений воспаления, таких как рубцевание почек, гипертония и почечная недостаточность.
Что такое острый пиелонефрит у детей
Пиелонефрит — воспалительно-микробное заболевание почечной ткани: чашечек, лоханок, канальцев, в которых образуется моча, кровеносных и лимфатических сосудов органа, а также интерстициальной ткани, всё это объединяющей. Процесс называют острым, если воспалительные явления развились впервые.
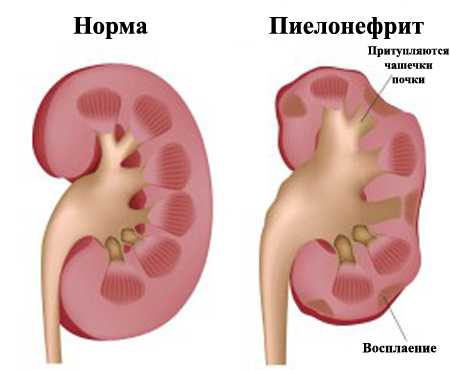
Пиелонефрит может приводить к деформации почки
Инфекции мочеполовых путей в основном являются восходящими по происхождению и вызваны микробными загрязнениями промежности, обычно кишечной флорой. Однако у новорождённых инфекция по путям заражения считается гематогенной, а не восходящей. То есть возбудитель попадает в почку с током крови или лимфы. Эта особенность может объяснить неспецифические симптомы, связанные с острым пиелонефритом у грудничков. После неонатального периода бактериемия (наличие бактерий в крови) обычно не бывает источником инфекции; скорее, ИМП или пиелонефрит является причиной бактериемии.
Заболеваемость острым пиелонефритом выше у грудничков мужского пола. После возраста 12 месяцев инфекционные воспаления мочевыводящих путей, наоборот, чаще встречаются у девочек, чем у мальчиков.
Возбудители заболевания
Бактериальные источники острого пиелонефрита довольно хорошо приспособились к проникновению и выживанию в человеческом организме. У детей это чаще всего такие возбудители:
- Кишечная палочка (Escherichia coli) — самый распространённый организм, вызывающий более 90% всех случаев острого пиелонефрита. Обладает способностью прилипать (адгезировать) к слизистым оболочкам мочевых путей, чтобы противостоять току мочи. Кроме того, на клеточной стенке бактерии имеются специальные выросты, при помощи которых она «взбирается» вверх по мочевым путям.
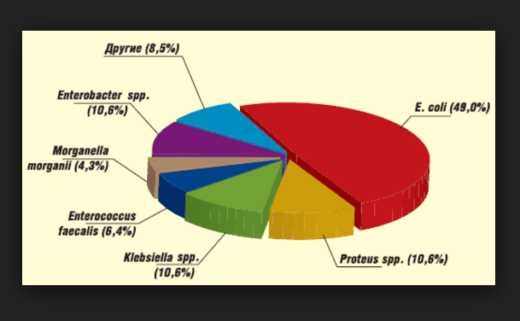
Кишечная палочка — самый распространённый инфекционный возбудитель пиелонефрита
- Клебсиелла (Klebsiella oxytoca) и её разновидности. Она мимикрирует (маскируется) под кишечную палочку, то есть имеет с ней общий антиген. Но антитела иммунитета к кишечной палочке бессильны против клебсиеллы.
- Протей. Этот микроорганизм вырабатывает специальный фермент уреазу, который, расщепляя мочевину, образует крайне токсичный для почки аммиак. Данное cоединение вызывает повреждения и некрозы с последующим рубцеванием. Аммиак сильно ощелачивает мочу и способствует образованию камней, которые позже служат местом обитания протея.
- Энтерококки (Enterococcus faecalis). Устойчивы в широком диапазоне условий.
- Грамположительные организмы, включая стафилококковые виды и стрептококк группы B. Они относятся к редким причинам острого пиелонефрита.
Виды пиелонефрита
Если инфекция атаковала здоровый ранее орган, в котором отсутствовали какие-либо патологические изменения, такой пиелонефрит считают первичным. Если микробное воспаление «наслоилось» на уже имеющиеся проблемы, такие как органические или функциональные нарушения в тканях почки и мочевых путях, то инфекцию считают вторичной, или осложнённой.
Пиелонефрит чаще бывает односторонним, когда поражена одна почка. Двусторонним его называют при воспалении этих органов с обеих сторон.
В первый год жизни пиелонефрит поражает столько же детей, сколько в последующие 14 лет вместе взятых. У 85% заболевших малышей болезнь развивается в возрасте до полугода, а у 30% — в период новорождённости.
Пиелонефрит у детей: видео
Причины детского пиелонефрита
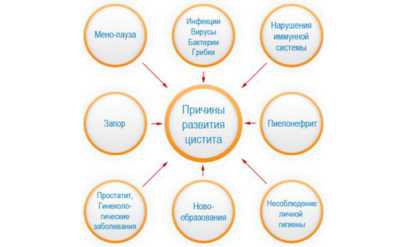
В педиатрии развитие острого пиелонефрита обусловлено следующими факторами риска:
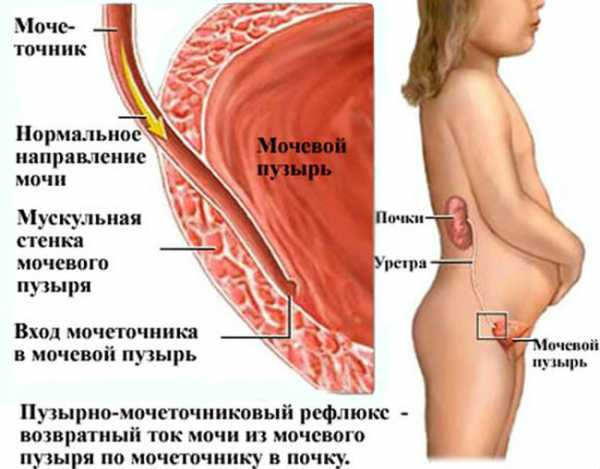
- Пузырно-мочеточниковый рефлюкс (ПМР). Может провоцировать заболевание, он зарегистрирован у 33% детей с острым пиелонефритом. Бывает разной степени сложности — от 1 до 5.
- Врождённые или приобретённые аномалии мочевыводящих путей, включая неправильное их развитие (дисплазию), недоразвитость (гипоплазию) и обструкцию (препятствие, закупорку). Увеличивают риск развития ИМП, ПМР и, как результат, пиелонефрита. Однако, даже при отсутствии нарушений мочеиспускательного тракта, цистит может привести к рефлюксу или ухудшить существующий, спровоцировав пиелонефрит.
- Неправильный гигиенический уход за девочками, при котором ребёнка подмывают не спереди назад (правильный вариант), а наоборот. В этом случае инфекция попадает из области заднего прохода в преддверие влагалища, вызывая вульвовагинит, а также в область наружного отверстия мочеиспускательного канала. В дальнейшем, используя разные механизмы, она оказывается в почке.
- Задержка мочеиспускания или неполное опорожнение мочевого пузыря, например, при нейрогенном синдроме, обструкции или дисфункции мочевыделения. При этом увеличивается риск возникновения застоя в мочевыводящей системе и роста колоний бактерий.

Неполное или редкое мочеиспускание провоцирует в мочевом пузыре застой и инфекцию
- Запор иногда препятствует нормальному опорожнению мочевого пузыря, что приводит к застою и восходящей инфекции.
- Катетеризация увеличивает риск введения периуретральных бактерий в мочевой пузырь. Эта процедура, выполняемая часто, может привести к заселению органа микроорганизмами. Как следствие, возникает пиелонефрит, поскольку застой мочи позволяет любой инфекции беспрепятственно подниматься в находящиеся выше отделы мочевыделительного тракта.
- Наследственная предрасположенность в виде восприимчивости к пиелонефриту также существует. Она бывает выражена в генетическом факторе склонности к воспалению и почечному рубцеванию.
- Патологическое течение беременности у матери.
- Нарушение обменных процессов.
Пузырно-мочеточниковый рефлюкс увеличивает риск возникновения и масштабы почечных кортикальных поражений, в то же время клинически значимые признаки патологии могут развиваться и при отсутствии этого явления.
Признаки и симптомы
Клинические проявления пиелонефрита у детей грудного возраста и у более старших имеют существенные отличия. Для детей до года — это преимущественно симптомы общей интоксикации и все вытекающие отсюда признаки, из-за чего трудно установить точный диагноз:
- повышение температуры до высоких отметок (39 градусов);
- отказ от еды;
- срыгивания, рвота;

Плач, беспокойство, лихорадка без причины у младенца иногда указывают на острый пиелонефрит
- дисфункция кишечника — диарея, вздутие и т. д.;
- мраморность, серость кожи;
- учащённое сердцебиение;
- увеличение печени, селезёнки;
- плач, беспокойство при мочеиспускании.
У более старших детей симптоматика выражена ярче, ребёнок уже может словесно пожаловаться на то или иное болезненное ощущение. Симптомы обычно таковы:
- боли в районе поясницы и живота;
- частое болезненное мочеиспускание;
- мутная моча;
- небольшие отёки;
- явления общей интоксикации (температура, головная боль, слабость).
У девочек младше 11 лет риск заражения составляет 3–5%. Для мальчиков того же возраста — 1%.
Диагностика острого пиелонефрита у детей
Для подтверждения диагноза врач должен оценить результаты анализов крови и мочи, инструментальных исследований и тщательно осмотреть больного. Только после этого может быть назначено адекватное лечение.
Необходимые анализы
К обязательным лабораторным исследованиям относятся:
- общий анализ крови и мочи;
- количественный анализ мочи с исследованием осадка (по Нечипоренко, Аддис-Каковскому);
- биохимическое исследование крови на наличие белка, мочевины, фибриногена и мочи на количество белка, оксалатов, уратов и т. д.;
- бактериальный посев мочи с выявлением степени бактериурии (числа бактерий на 1 мл мочи);
- антибиотикограмма — выявление чувствительности флоры мочи к антибактериальным препаратам.
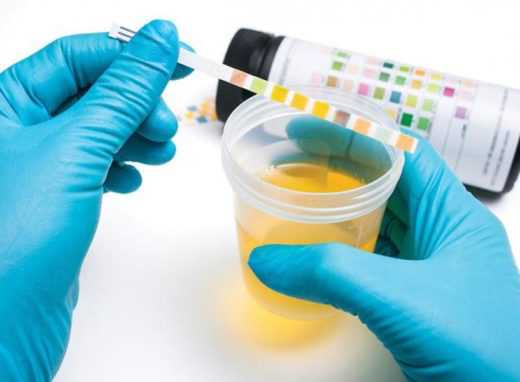
Диагностика включает обязательный анализ мочи
Дополнительно могут потребоваться анализы на иммунный статус (кровь на иммуноглобулин А) и сдача мочи на вирусы и грибы.
Иммуноглобулин отвечает за иммунитет дыхательной, желудочно-кишечной и мочеполовой систем организма, защищая их от инфицирования. У младенцев он не синтезируется самостоятельно, а попадает в организм только вместе с молоком матери.
Инструментальные исследования
Инструментальные урологические исследования показывают внешние и внутренние изменения в почках, оценивают их функциональные способности. Их проводят не в острый период, а уже после осуществлённого антибактериального лечения. Таким образом, когда процесс воспаления стихает, диагноз уточняют при помощи таких методов:
- Радиоизотопное исследование. Выявляет очаги склероза в почках после перенесённого заболевания. Больному внутривенно вводят радиоизотопные препараты и при помощи специального устройства контролируют их содержание в органе. Длится процедура около получаса. Несмотря на ничтожно малую дозу облучения (меньшую, чем при обычном рентгене), такое обследование не рекомендовано детям до года.
- Ультразвуковое исследование (УЗИ) органов мочевой системы. Заключается в осмотре очертаний, формы, общих изменений структур мочевыводящих путей.
- Рентген с контрастным веществом. Метод определяет, нет ли врождённых аномалий развития. В зависимости от того, доходит контрастное вещество до почки или нет, делают оценку наличия пузырно-мочеточникового рефлюкса (обратного заброса мочи).
- Компьютерная томография. Позволяет получить трёхмерное изображение почки в различных срезах.
- Функциональные исследования. С их помощью определяется скорость мочеиспускания, чувствительность стенок пузыря к его наполнению и т. д.
Внешний осмотр больного
Физикальный осмотр включает оценку цвета и состояния кожных покровов (бледность, мраморность), наличия или отсутствия отёчности. Нефролог проводит тест на симптом Пастернацкого: кладёт одну ладонь на область почки, а ребром второй кисти постукивает по тыльной поверхности первой. Если ребёнок ощутит боль и дискомфорт, то это означает присутствие воспаления. Кратковременное увеличение эритроцитов в моче после проведения теста дополнительно подтвердит наличие заболевания.
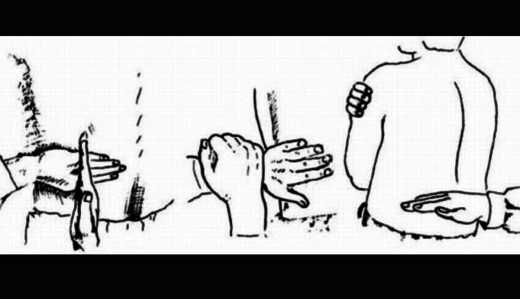
Положительный симптом Пастернацкого указывает на воспаление в почке
Таким образом, диагностика острого пиелонефрита у детей базируется на сочетании нескольких признаков:
- Проявления интоксикации.
- Боль в пояснице и при мочеиспускании.
- Изменения состава мочи: лейкоцитурия с преобладанием нейтрофилов, бактериурия (в концентрации более 100 тыс. на 1 мл мочи), белок в моче.
- Функциональные почечные аномалии.
- Асимметрия и деформация чашечно-лоханочной системы, врождённое расширение лоханки (пиелоэктазия).
Пиелонефрит необходимо разграничить (дифференцировать) с такими заболеваниями мочеполовой системы, как:
- цистит;
- гломерулонефрит;
- интерстициальный нефрит;
- туберкулёз почки.
В детском возрасте трудно, а иногда и невозможно отличить пиелонефрит, инфекцию верхних отделов мочевыводящих путей, от цистита — заболевания их нижних отделов. Воспаление мочевого пузыря характеризуется симптомами, связанными с затруднением мочеиспускания, протекает с температурой или без неё, и часто не имеет других системных признаков. Инфекции нижних мочевыводящих путей следует тщательно лечить.
Нередко в детской практике пиелонефрит маскируется под «острый живот», кишечные и респираторные инфекции. Отличительной чертой пиелонефрита от сходных патологий часто называют ассиметричность поражения, то есть воспалительный процесс охватывает только одну почку либо неравномерно распространён в обеих.
Лечение
Клиника острого пиелонефрита у ребёнка требует лечения в стационарных условиях, где будет оказана профессиональная помощь, в том числе и снятие интоксикации, которая характерна для этой болезни.
Во-первых, во время острой фазы заболевания детям показан постельный режим. Его следует соблюдать, пока держится высокая температура и дизурические явления. Во-вторых, необходимо обильное питье. Оно помогает вымывать инфекцию и снижать интоксикацию организма. Пить ребёнку нужно по возможности около 1,5–2 литров жидкости в сутки. Это может быть вода, некрепкий чай, некислые соки, компоты (из яблок, груш, кураги, изюма).
Медикаментозная терапия
Наиболее важная часть в лечении острого пиелонефрита — антибиотикотерапия. Назначается медикаментозный курс сроком от 10 до 21 дня, в зависимости от тяжести состояния. Пока возбудитель болезни не известен, врач может выписать противомикробный препарат широкого спектра в качестве эмпирической терапии. Как только будут готовы результаты бакпосева и антибиотикограмма, назначение корректируется нефрологом, подбирается антибактериальный препарат узкого целенаправленного действия на конкретный вид бактерий.
При выборе антибиотика врач руководствуется принципами:
- минимальной токсичности в отношении почек;
- высокой активности против наиболее распространённых возбудителей инфекции мочевых путей;
- бактерицидного действия (а не бактериостатического), то есть ведущего к гибели бактерий;
- сочетаемости с другими лекарствами, применяемыми в терапии;
- сменой препарата на аналогичный каждые 7–10 дней (для большей эффективности воздействия).
В педиатрии при лечении острого пиелонефрита предпочтение отдаётся таким группам антибиотиков:
- полусинтетические пенициллины (Амоксиклав, Аугментин);
- цефалоспорины (Кетацеф, Мандол — 2-е поколение; Клафоран, Фортум, Эпоцелин — 3-е поколение);
- аминогликозиды (Гентамицин, Амицин).
Следует знать, что при тяжёлом и остром течении препараты целесообразно вводить внутримышечно либо внутривенно. Когда острая стадия останется позади, можно использовать таблетированные формы лекарств. Важным моментом является необходимость в точности соблюдения схемы приёма антибиотиков, которую назначает врач. Это нужно для того, чтобы избежать развития резистентности патогенных бактерий, иными словами, нечувствительности к определённым антибактериальным препаратам.
В комплексе с антибиотиками часто назначают антигистаминные препараты (Супрастин, Тавегил, Кларитин), они предупреждают возможную аллергическую реакцию организма как на само лекарство, так и на инфекцию.
Минимальная нефротоксичность присуща антибиотикам групп пенициллинов и цефалоспоринов, а также Эритромицину. Препараты средней токсичности в плане действия на почки — Гентамицин и Тетрациклин.
В начале заболевания, когда обильное питьё крайне необходимо, назначают также быстродействующее мочегонное, например, Фуросемид. Для снятия воспаления и получения лучшего эффекта от противомикробных препаратов используют схемы, в которых они сочетаются с нестероидными противовоспалительными средствами (Вольтарен, Ортофен). Принимают их на протяжении двух недель.
Коррекция иммунитета требуется грудничкам, детям с тяжёлым течением инфекции, а также при склонности к рецидивам. Препараты выбора в таких ситуациях — Иммунал, Виферон, Циклоферон и другие, но строго по рецепту врача.
Медикаментозно улучшают микроциркуляцию в почках в тех случаях, когда есть подозрение на какие-либо сосудистые поражения. Применяют Эуфиллин, Циннаризин и др.
Препараты для медикаментозной терапии острого пиелонефрита у детей — фотогалерея
Амоксиклав — надёжный и нетоксичный антибиотик Гентамицин обладает широким спектром антимикробного действия Кларитин в сиропе — удобный противоаллергический препарат для детей Вольтарен относится к группе НПВС Виферон повышает активность иммунной системыДиета
В острый период ограничивают:
До снятия остроты процесса полностью исключаются из употребления продукты, которые могут раздражать мочевыделительную систему:
- специи и приправы;

При пиелонефрите запрещено употреблять острые специи и приправы
- крепкие наваристые бульоны (экстрактивные вещества);
- чеснок, хрен, горчицу;
- острые соусы, майонез, кетчуп.
Физиотерапевтические методы
Физиотерапия может быть актуальна при спаде активной фазы пиелонефрита. Когда состояние более или менее стабильное (подострое течение), то врачом могут быть назначены процедуры, направленные на улучшение оттока мочи, поднятие тонуса мочеточников, стимуляцию общих защитных сил организма. Сюда относятся:
- УВЧ — ультравысокочастотная терапия электромагнитным полем;
- электрофорез с антибиотиками (Эритромицин, Ампициллин) — лекарства вводят через кожу с использованием электрического тока;
- слабоминерализованные воды (Боржоми, Нафтуся) в качестве мочегонного для лечения и профилактики;

Боржоми — природная минеральная вода для лечения и профилактики
- бальнеологические процедуры — хлоридно-натриевые ванны — курсами в фазе ремиссии.
Если в почках присутствуют камни, то минеральную воду подбирают в соответствии с их составом. При необходимости ощелачивают или, наоборот, подкисляют среду внутри мочевой системы.
Хирургическое вмешательство
Хирургическое лечение может потребоваться, если диагностирована острая обструкция (сужение) мочевыводящих каналов. Она бывает вызвана наличием их врождённой патологии или камнями. Нефролог в этой ситуации кооперируется с детским хирургом-урологом для утверждения оптимального решения. Если нормальная проходимость мочевых путей не будет восстановлена, то создадутся благоприятные условия для постоянных рецидивов инфекции.
При обструкции МВП мочегонные средства должны быть назначены исключительно с учётом пропускной способности мочевой системы ребёнка.
А также причиной для неотложного хирургического вмешательства является гнойное осложнение, которое может сопутствовать тяжёлой форме болезни. В этом случае действуют безотлагательно, ибо этот процесс опасен такими грозными осложнениями, как некроз тканей, перитонит и сепсис (заражение крови).
Существует несколько вариантов хирургического вмешательства. При одном из них операцию производят через открытый доступ под общим наркозом, пациент лежит на боку. Этот способ выбирают, если необходим одновременный обзор всей мочевыводящей системы (например, при гнойном процессе). После такого вмешательства необходим длительный реабилитационный период. Есть опасность спаечного процесса.
Другой способ — лапароскопическая операция, когда все манипуляции происходят через несколько небольших проколов диаметром по 1 см, в которые вставляется инструмент для манипуляций и миниатюрная камера. Увеличенное изображение органа транслируется на экран или монитор, глядя на который хирург совершает необходимые действия.
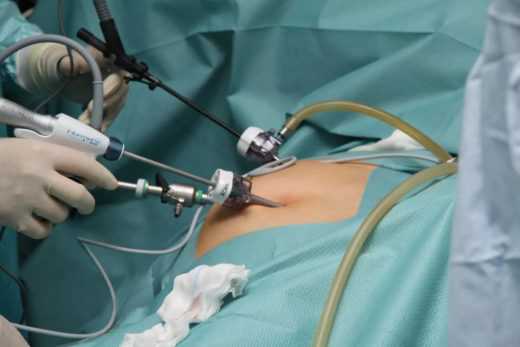
Лапароскопическую операцию делают через три небольших прокола в 5–10 мм
Плюсы лапароскопического вмешательства:
- малая травматичность;
- относительно быстрая и лёгкая реабилитация;
- отсутствие шрамов (проколы затягиваются почти бесследно).
Этот способ однозначно выбирают, если ребёнок младше 1 года или у него маленький вес.
Пузырно-мочеточниковый рефлюкс часто излечивается самопроизвольно с ростом ребёнка и исчезает примерно к шести годам. Иногда даже крайние его степени (четвёртая и пятая) компенсируются организмом самостоятельно.
Если у ребёнка имеется пузырно-мочеточниковый рефлюкс высокой степени, который провоцирует частые рецидивы пиелонефрита, то необходима внутрипузырная пластика устья мочеточника — малотравматичная и технически несложная эндоскопическая коррекция. Операция заключается во введении коллагенового геля в выходной отдел мочеточника при помощи специальной иглы. Гель формирует бугорок, который позволяет верхней стенке мочеточника плотно прилегать к нижней, образуя антирефлюксный клапан.
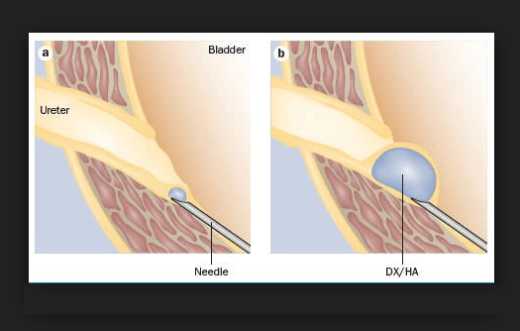
Введение коллагенового геля в устье мочеточника формирует клапанный механизм между ним и мочевым пузырём
Народные средства
Как одну из составляющих комплексного лечения можно рассматривать терапию народными средствами. Использовать такие рецепты целесообразно в качестве поддерживающих методов в период ремиссии пиелонефрита. Дозировку для детей необходимо уточнить у лечащего врача.
- Брусничный настой. Приготовление: 20–30 граммов листьев брусники залить 250 мл кипятка и настаивать 30 минут. Остудить и процедить.

Брусника, как ягоды, так и листья, очень полезна для почек
- Отвар льняного семени. Приготовление: 2–3 десятка семечек залить стаканом кипятка и держать на маленьком огне около 10 минут. Остудить, процедить.
- Отвар листьев толокнянки. Приготовление: 2 столовые ложки сырья залить двумя стаканами кипятка. Держать на медленном огне 5 минут, затем настаивать ещё 30 минут. Остудить и процедить.

Арбутин из толокнянки, попадая в организм, оказывает выраженное мочегонное и антисептическое действие
Прежде чем принимать любое народное средство, необходимо убедиться, что у ребёнка отсутствует аллергия на растительное вещество, предварительно проконсультировавшись с детским врачом.
Прогноз и последствия
Большинство случаев пиелонефрита хорошо реагирует на лечение антибиотиками, заканчиваясь без дальнейших осложнений. Постоянные почечные рубцы развиваются у 18–24% детей после окончания воспалительного процесса. Своевременно начатое лечение (в течение 5–7 дней с момента начала болезни) значительно уменьшает риск образования таких дефектов. Сильное повреждение паренхимы почки возникает примерно у 20% детей с острым пиелонефритом. У около 40% этих пациентов формируются постоянные рубцовые изменения, что может привести к гипертонии и почечной недостаточности.
Острый пиелонефрит у детей оканчивается полным выздоровлением в 80–90% процентов случаев. Но если воспаление затянулось до полугода и более, то оно переходит в разряд хронических и склонно к периодическим обострениям.
Пациентам с тяжёлыми случаями или затяжными инфекциями показано соответствующее лечение и последующая диспансеризация для предотвращения долгосрочных осложнений.
У младенцев, переболевших пиелонефритом, могут развиться:
- нарушение функции трубчатых элементов почек (артерий, вен, лимфатических сосудов и почечных канальцев);
- вторичный почечный солевой диабет;
- гиперкалиемия и гипонатриемия.
Смертельный исход не характерен для этого заболевания. Он бывает связан только с сепсисом. Генерализованная бактериемия, или заражение крови, редко, но может развиться в результате пиелонефрита.
Реабилитация и профилактика
После перенесённого острого пиелонефрита дети обязательно должны диспансерно наблюдаться в течение ближайших 3–5 лет: регулярно проходить обследования у педиатра и нефролога. Целью такого медицинского контроля является предотвращение повторных инфекционных атак.
Важно не менее двух раз в год посещать стоматолога и санировать очаги дремлющей инфекции. Обязательны осмотры отоларингологом для выявления хронического тонзиллита и других воспалений носоглотки. Регулярно требуется сдавать анализы мочи в сроки, указанные лечащим врачом. Ультразвуковое обследование почек делается не реже одного раза в год.

Регулярные осмотры у отоларинголога нужны для выявления инфекций носоглотки и миндалин
В период реабилитации показано санаторное лечение. Если в течение указанного наблюдающим врачом времени рецидивов заболевания не было, а анализы мочи соответствовали норме, то после комплексного обследования в стационаре ребёнок может быть снят с учёта.
Важным моментом в профилактике, на который особое внимание следует обратить родителям девочек, является правильное подмывание детей — спереди назад, а не наоборот. Иначе инфекция из заднего прохода рискует оказаться внутри мочеполовой системы ребёнка. Новорождённым малышам нужно обязательно вовремя менять подгузники по этой же причине.

Спереди назад — так нужно правильно подмывать детей, особенно девочек
Чем чаще мочится ребёнок — тем эффективнее вымывается инфекция из организма. Поэтому важно следить за регулярностью опорожнения его мочевого пузыря.
При хронических запорах существует угроза попадания микробов в мочевыделительную систему из кишечника через общий лимфоток. К тому же каловые завалы препятствуют нормальному выведению мочи, повышая давление внутри почки и вызывая риск возникновения в ней воспалительного процесса. Поэтому необходимо контролировать регулярное опорожнение кишечника у ребёнка.
Малейшее промедление с лечением острого пиелонефрита у детей значительно увеличивает риск необратимого повреждения почек. Замещение активных клеток рубцовой тканью — крайне негативный процесс, снижающий функциональные возможности органа и ведущий к более серьёзным последствиям. Именно поэтому родителям крайне важно быть внимательными к любым проявлениям у ребёнка беспокойства, связанного с мочеиспусканием, а также к беспричинной лихорадке и симптомам интоксикации.
- Автор: Мэри Эль
- Распечатать
Острый пиелонефрит у детей
Каждому ребенку необходимо регулярное обследование, поскольку над его здоровьем постоянно висят те или иные угрозы в качестве вирусов и инфекций. Острый пиелонефрит у детей представляет собой воспалительные процессы в одной или сразу в двух почках, но более всего страдает именно лоханка почки, которая, в свою очередь, претерпевает увеличение или уменьшение. Таким образом, нарушается общее функционирование чашечно-лоханочной системы, которая играет решающую роль в работе почек. А лечение острого пиелонефрита у детей включает в себя сразу комплекс медицинских процедур: диагностика, непосредственное лечение (лекарствами и препаратами), дальнейшая профилактика, диета.
Если произошло так, что лечение долгое время отсутствовало по самым разным причинам (не заметили наличия отклонений или намеренно не отправлялись на обследование), то вероятнее всего, что разовьется хроническая форма пиелонефрита, которая будет периодически проявляться и не давать ребенку спокойно жить. Следует отметить, что девочки постарше заболевают гораздо чаще мальчиков, несмотря на то, что при рождении предрасположенности в острому пиелонефриту с обеих сторон равны. Чтобы своевременно выявить и искоренить проблему, важно знать симптомы острого пиелонефрита.
Причины детского острого пиелонефрита
Возникает он, как правило, неожиданно, поэтому иногда бывает сложно выявить истоки проявления заболевания. Помогает в этом, несомненно, диагностика, однако это происходит уже в ходе обследования, но до подобных медицинских мероприятий важно самостоятельно определить, что же повлияло на воспаление почек у ребенка. А нужно это для того, чтобы знать, в каких ситуациях следует быть осторожнее и аккуратнее, чтобы хоть как-то защитить организм.
Предпосылки для заболевания могут быть следующие:
Хронический пиелонефрит у детей- Вирусные инфекции. Бактерии могут без труда проникнуть в организм ребенка за счет еще не развитой иммунной системы. Более того, микрофлора половых органов девочек обладает наиболее благоприятной средой для размножения микробов. Они поражают слизистую, вследствие чего постепенно, но верно начинается воспалительный процесс. Это может быть даже простое заражение ранки на теле, а последствия являются губительными.
- Простуда. Вторая по частоте встречаемости причина возникновения острого пиелонефрита, ведь детей очень легко поражают острые респираторные вирусные инфекции. Затем, если простуда не подвергается нормальному излечению, ее последствием и оказывается острый пиелонефрит. Он также способен возникать из-за переохлаждения, поэтому всегда важно следить за тем, чтобы поясница и почечная зона в целом были всегда в тепле.
- Врожденные патологии. Они возникают, в частности, из-за отклонений в материнском здоровье. Это значит, что проблемы могли возникать и во время самой беременности, и еще до зачатия малыша. Детский организм формируется постепенно в утробе матери, поэтому она должна ощущать максимальную ответственность сразу за двоих.
- Аномалии. Дело в том, что формирование органов не всегда зависит от беременной женщины, просто происходят нарушения и отклонения в строении почек. Неправильное расположение или отличная форма почки также способны провоцировать воспалительные процессы.
- Нарушенный метаболизм. За состоянием ребенка должен быть постоянный надзор, в частности, за тем, чем он питается. Иногда из-за интоксикации организма вследствие иных заболеваний происходит сбой в работе кишечника. Если эта проблема долго остается неисправленной, нарушается общий обмен веществ в организме ребенка. В таком случае важно знать все сопутствующие симптомы и лечение острого пиелонефрита, так как неправильный метаболизм включает в себя множество сомнений относительно типа той или иной болезни.
Кроме того, девочкам важно следить за тем, чтобы их мочевыводящие органы всегда были в чистоте, так как гинекологические заболевания могут с легкостью поразить молодой организм.
 Ребенка важно оберегать, прежде всего, от всевозможных вирусных инфекций
Ребенка важно оберегать, прежде всего, от всевозможных вирусных инфекций Помните: всегда заботьтесь об общем состоянии здоровья своих детей. Важно помнить о соответствующих мерах профилактики. Следует поддерживать здоровое состояние натуральными витаминами, чтобы никакие инфекции не смогли сломить защищенный организм.
У детей повышается предрасположенность к пиелонефриту еще в том случае, когда он переносит очень сложные и серьезные недуги, такие как ангина, пневмония и отит. Они являются мощными очагами инфекций, которые подрывают иммунитет ребенка.
Опытные специалисты подразделяют пиелонефрит на два подвида: первичный и вторичный. Различие состоит не только в последовательности таких проявлений, но и в симптоматике. Основной признак первичного пиелонефрита от вторичного заключается преимущественно в том, что первый представляет собой гнойное воспаление, в то время как второй испытывает деформацию почки и ее чашечно-лоханочной системы.
 Определение вида пиелонефрита у пациента важно для того, чтобы назначить наиболее правильное и точное лечение
Определение вида пиелонефрита у пациента важно для того, чтобы назначить наиболее правильное и точное лечение Первичный пиелонефрит мало чем отличается от многих других заболеваний мочевыводящей системы. Симптоматика и наблюдаемые проявления не позволяют неопытному глазу простого человека с виду определить, что с ним что-то не так. Однако он наиболее часто проявляется у детей до года. Их поражает данный недуг: они претерпевают повышение температуры и рвотные позывы, из-за чего их состояние становится возбужденным и фактически неуправляемым. Необходимо срочно обращаться в больницу.
Вторичный пиелонефрит чаще возникает наряду с другими почечными заболеваниями и их проявлениями. Он является как бы их продолжение и неким последствием, перенимает чужие формы и признаки. У ребенка возможно увеличение почки, которое препятствует свободным движениям, поскольку каждое из них отдает ужасной болью от поясницы к височной зоне. Как ни странно, но вторичным пиелонефритом нередко страдают именно беременные женщины.
Лечение острого пиелонефрита
Лекарства, предназначенные для борьбы с почечными заболеваниями, отпускаются строго по рецепту врача. Не ищите их наобум, так как это принесет больше вреда, нежели пользы. Вообще, для детей разработана специальная диета, которая является и частью комплексного лечения, и выступает мерой профилактики.
 В организме все взаимосвязано, поэтому для больного необходим комплексный курс лечения
В организме все взаимосвязано, поэтому для больного необходим комплексный курс лечения Запомните! Не занимайтесь самолечением! Пока вы не получите исключительно верный курс лечения у врача, не пытайтесь исправить ситуацию и лечить ребенка самостоятельно. Не усугубляйте положение дел, к почечным заболеваниям осуществляется очень тонкий подход, который способны подобрать только грамотные специалисты.
В поликлинике назначаются в основном препараты такого вида:
- противовоспалительные;
- жаропонижающие (при постоянной температуре);
- антибактериальные;
- противовирусные;
- витамины (направленные на укрепление иммунитета).
При необходимости малышу может быть назначен стационарный режим. Тогда за ним будет осуществлен полный контроль наряду со всеми медицинскими процедурами. В таком режиме будет выяснено, как прогрессирует болезнь, есть ли вероятность дальнейшего рецидива и насколько запущена патология.
Профилактика
Базовые правила профилактики включают в себя еще и несложную диету, которую рекомендуется соблюдать не только людям, подверженным почечным заболеваниям, но и здоровым людям в качестве правильного питание. Суть детской диеты заключается в следующем:
- Не употреблять мясные продукты в любых видах, кроме вареного, но и в этом виде особо злоупотреблять не следует. Также выбирайте менее жирные сорта мяса, так как это очень большая нагрузка на почки. Естественно, отказываться от него совсем тоже не рекомендуется, поскольку детскому организму нужен строительный материал – белок, который является также поддержкой гемоглобина ребенка.
- Ягоды, фрукты, овощи употреблять исключительно в сыром виде, не стоит экспериментировать с экзотическими блюдами. Острый пиелонефрит избирателен ко всему, что принимает вовнутрь ребенок.
- Ограничьте потребление соли. Как оговаривалось выше, почки регулируют водно-солевой баланс организма, а соль как раз задерживает и затрудняет вывод жидкости из организма.
- Нельзя принимать в пищу все копченое, жареное, пряное, маринованное и жирное. Это очень тяжелая пища не только для желудка, но и для почек, ведь именно они перерабатывают всю поступающую еду.
 Молочные продукты полезны для детей не только, как укрепляющий продукт, но и как лекарство против почечных заболеваний
Молочные продукты полезны для детей не только, как укрепляющий продукт, но и как лекарство против почечных заболеваний Для грудных детей существуют свои меры профилактики, которые очень важны при обращении с ребенком, ведь его здоровье целиком и полностью зависит исключительно от родителей. Вот, что необходимо делать (в принципе, это все абсолютно элементарные правила профилактики):
- Следите за половыми органами вашего малыша. Они должны в постоянной чистоте, так как их микрофлора часто страдает из-за постоянного нахождения в подгузниках. Меняйте их как можно чаще и не позволяйте ребенку долго находиться в грязных пеленках.
- Не приучайте ребенка к тому, чтобы он терпел. Это ненормально, ведь он еще только малыш, опорожнение просто должно быть своевременным. Кроме того, не стоит затягивать с обучением его похода в горшок.
- Суточное употребление жидкости не должно быть чрезмерно скудным или, наоборот, обильным. Для малыша нормальная доза составляет не более 1,5 литра жидкости.
Это самые простые, но самые необходимые правила ухода за вашим ребенком. Никто, кроме вас, не может позаботиться о малыше, ведь ему только предстоит вступить во взрослый мир. Здоровье детей зависит в первую очередь от здоровья их родителей.
Острый пиелонефрит у детей
Пиелонефрит — распространённое неспецифическое бактериальное воспаление почек. Ему подвержены, как взрослые, так и дети. Заболевание может обнаружиться даже у грудничков и новорождённых.
Как утверждают данные медицинской статистики, воспалению почек подвергается приблизительно 2,7% детей, и у 14% заболевших пиелонефрит выявляют в его острой форме. Зачастую у детей поражается одна почка, а двустороннее воспаление встречается приблизительно у 3% заболевших. Отмечается также, что острый пиелонефрит у детей чаще развивается в раннем возрасте и в дальнейшем, при несвоевременном обнаружении заболевания или при неполноценном лечении, может переходить в хроническую форму и иметь довольно серьёзные последствия. У новорождённых наблюдается одинаковая частота заболеваемости как среди мальчиков, так и среди девочек. Однако уже в возрасте 1-2 лет девочки подвержены заболеванию в 4 раза чаще, а к 3 годам — в 10 раз чаще мальчиков, и объясняется это анатомическим строением мочеполовой системы.
Врачи подразделяют пиелонефрит на два вида — острый и хронический, и каждый из них имеет свои осложнения. Основным осложнением острого пиелонефрита является гнойный абсцесс, который развивается в случае неадекватного лечения на фоне усиливающегося воспалительного процесса в почках. Помимо вышеупомянутого сепсиса, следует также выделить осложнения, возникающие у детей раннего возраста: паранефрит, интерстициальный нефрит (характеризующийся формированием множественных гнойных очагов), карбункул почки, пионефроз и некроз почечных сосочков.
Диагноз «хронический пиелонефрит» ставят в том случае, если в течение 6 месяцев воспалительный процесс в органе не проходит, либо за это время были зарегистрированы два (и более) рецидива заболевания. Эта форма недуга более опасна из-за «стёртой» симптоматики и имеет гораздо больше осложнений, чем острая фаза заболевания.
Причины острого пиелонефрита
По природе возникновения и особенностям терапии пиелонефрит подразделяют также на два вида.
Первичный пиелонефрит
Возникает он чаще всего из-за изменения условно-патогенной флоры, в результате чего развивается дисбактериоз, который и является одной из причин возникновения заболевания. Обычно это происходит из-за частых ОРВИ, кишечных инфекций, а также из-за осложнения кокковых инфекций. Попадать инфекции в организм ребёнка могут разными путями:
- гематогенным (через кровь) — инфекция попадает в организм ребёнка и в почки при ОРВИ, ангине, гриппе, пневмонии, гнойных заболеваниях и при кариесе. Попасть инфекция в организм малыша может и от матери, если во время беременности женщина перенесла инфекционное заболевание (в том числе и венерическое);
- лимфогенным — через лимфу;
- восходящим — через ЖКТ и мочеполовую систему (например, при дисбактериозе, колите. Нередко виновником пиелонефрита является цистит, когда через мочеиспускательный канал в мочевыводящую систему проникают микробы, которые из мочевого пузыря подымаются всё выше — по мочеточникам в лоханки и в сами почки. В силу анатомических особенностей, особенно при несоблюдении правил гигиены, чаще всего такого рода пиелонефрит возникает у девочек.
У ослабленных новорождённых детей до года острый пиелонефрит может возникнуть при:
- рахите;
- детских инфекциях (среди которых, например, корь, ветряная оспа, скарлатина, паротит (свинка), и др.);
- гипервитаминозе витамина D.
Вторичный пиелонефрит
Возникает в результате природных (врождённых) аномалий мочевыводящей системы:
- нарушения строения или расположения почек, мочеточников или мочевого пузыря (это ведёт к нарушению оттока мочи или же её обратному забрасыванию из нижних путей в почку вместе с бактериями, вызывающими воспалительный процесс);
- недоразвитие почек (поначалу это может быть незаметно, но чем старше становится ребёнок, тем сложнее почкам справляться с возложенной на них функцией) — проявляется на первых неделях жизни малыша и требует незамедлительного лечения;
- при мочекаменной болезни;
- при поражениях почек, когда орган становится более восприимчивым к инфекциям;
- при нейрогенном мочевом пузыре (в том числе при поражениях спинного и головного мозга).
Симптомы заболевания
У детей пиелонефрит может возникнуть в любом возрасте. На наличие острого воспалительного процесса в почках указывают несколько характерных симптомов, которые развиваются быстро, их интенсивность нарастает в течение 2 суток:
- Задержка мочеиспускания (ребёнок пьёт как обычно, но долго не мочится) или, наоборот, частые позывы к мочеиспусканию, и даже недержание мочи (особенно в ночное время, что ведёт к беспокойному сну).
- Затруднённое мочеиспускание и возможные боли во время процесса (больные жалуются на боль внизу живота и мочатся с усилием, дети помладше могут хныкать, кряхтеть и даже кричать).
- Боли в пояснице или в боку (у детей младшего возраста боль может быть не чётко локализована, или они не могут точно указать место боли), усиливающиеся при физической нагрузке.
- Неприятный запах, помутнение и следы крови в моче (в норме цвет мочи должен быть соломенно-жёлтый) — это свидетельствует о наличии воспалительного процесса микробного происхождения. Следует помнить также, что «подкрашивать» мочу могут некоторые продукты питания (свекла, морковь, клубника и др.). Если ребёнок накануне ничего такого не ел, то, скорей всего, в моче присутствуют эритроциты (клетки крови).
- Озноб, лихорадка, подъём температуры до 38-39оС (при отсутствии кашля и насморка, горло не красное и не болит), потливость — симптомы общей интоксикации.
Читайте также
Пиелонефрит также может протекать в срытой форме, однако дополнительными признаками наличия заболевания могут служить:
- быстрая утомляемость ребёнка;
- бледность кожных покровов;
- общая слабость;
- отсутствие аппетита;
- частая смена настроения;
- возможна головная боль.
У грудных детей также могут проявляться симптомы, соответствующие кишечным заболеваниям:
- общее беспокойство;
- тошнота, рвота, что грозит обезвоживанием организма;
- понос и потеря в весе;
- может наблюдаться напряжение затылочных мышц.
При обнаружении первых симптомов заболевания мочеполовой системы следует безотлагательно обратиться за консультацией к специалисту — детскому нефрологу или урологу.
Диагностика заболевания
Консультация и помощь врача жизненно необходимы. Своевременное обнаружение заболевания и профессиональное лечение помогут избежать серьёзных осложнений.
Первичный приём у специалиста предполагает:
І. Опрос как родителей, так и маленького пациента.
ІІ. Тщательный осмотр ребёнка.
ІІІ. Назначение необходимых анализов и диагностических процедур:
1. Анализ мочи (позволяет установить степень воспаления и возбудителя болезни). Чтобы правильно собрать мочу для общего или клинического анализа, необходимо соблюдать некоторые рекомендации:
- накануне сдачи анализа не давайте ребёнку никакой минеральной воды — это может повлиять на реакцию мочи;
- чтобы в анализе не обнаружились лишние бактерии и грибы, подготовленную небольшую стеклянную ёмкость следует обдать кипятком;
- сутра тщательно подмойте ребёнка;
- ёмкость подставляйте не сразу (первые капли не совсем чистые, и их можно «пропустить»).
Если общий анализ не прояснит до конца клиническую картину, то врач может назначить анализ мочи по Нечипоренко. Мочу для него собирают так же, как описано выше, с той лишь разницей, что в ёмкость должна попасть её средняя порция (то есть начало и остаток струи «пропускаем»).
Ещё один вид анализа мочи — по Зимницкому. На сбор этого анализа потребуются сутки и 8 баночек. Мочиться следует в подготовленные ёмкости, однако для этого не нужно заставлять ребёнка мочиться, и не нужно его специально поить.
Сбор мочи не предполагает ограничений в питании.
2. Анализ крови (позволяет установить общее состояние пациента, а по уровню лейкоцитов определяют стадию воспаления).
3. Исследование периодичности и объёма мочеиспусканий (позволяет судить о состоянии почек на стадии воспаления).
4. УЗИ почек и органов малого таза (позволяет судить о состоянии почек и о возможности распространения воспаления на другие органы малого таза),
5. КТ почек (чаще проводится при подозрении на развитие осложнений или при хронической форме заболевания).
6. Консультация хирурга (необходимо исключить аппендицит и другие заболевания, требующие оперативного вмешательства).
Проведенные мероприятия позволяют поставить точный диагноз и исключить похожие по симптоматике заболевания — аппендицит, гломерулонефрит инфекционно-аллергической природы, цистит и другие. Подтверждённый диагноз позволяет назначить адекватное лечение.
Как лечат острый пиелонефрит у детей?
При подтверждении у ребёнка диагноза «пиелонефрит» назначается лечение, которое направлено на устранение как симптомов заболевания, так и причины возникновения воспаления:
1. Постельный режим.
2. Обильное питьё (в том числе минеральной воды, которая стимулирует частое мочеиспускание и естественное выведение продуктов воспаления из организма).
3. Диета подразумевает употребление молочных продуктов в первые дни, и в дальнейшем — белково-растительную пищу с акцентом на «мочегонные» фрукты и овощи (арбузы, дыни, огурцы, кабачки, зелень и т.п.). Исключают из питания продукты, раздражающие почки: лук, чеснок, копчёности, соления, перец.
4. Лечебные мероприятия включают в себя:
- курсовой приём антибиотиков (их подбирают с учётом возбудителя инфекции) ведётся под наблюдением лечащего врача;
- приём диуретиков (мочегонных средств);
- приём антисептических (противовоспалительных) препаратов, в т.ч. на основе лекарственных трав;
- приём обезболивающих (в первые дни для снятия болевого синдрома).
Дополнительно — в соответствии с состоянием пациента — могут быть назначены:
- препараты, укрепляющие иммунитет;
- средства, восстанавливающие микрофлору кишечника;
- антиоксиданты и др.
5. Может быть рекомендовано также санаторно-курортное лечение, ЛФК (лечебная физкультура), массаж.
Весь комплекс лечебных мероприятий направлен не только на устранение воспаления в почках, но и на общее укрепление организма ребёнка, а это позволяет в дальнейшем избежать рецидивов заболевания. Полный курс восстановления занимает от 1 до 3 месяцев — в зависимости от степени воспаления. Подтвердить выздоровление пациента может повторная сдача анализов мочи и крови.
Детям, перенёсшим острый пиелонефрит, рекомендовано проходить профилактические осмотры урологом или нефрологом на протяжении ещё 3 лет — это позволит избежать рецидива заболевания и перехода болезни в хроническую форму.
Здоровья вашим малышам!
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе