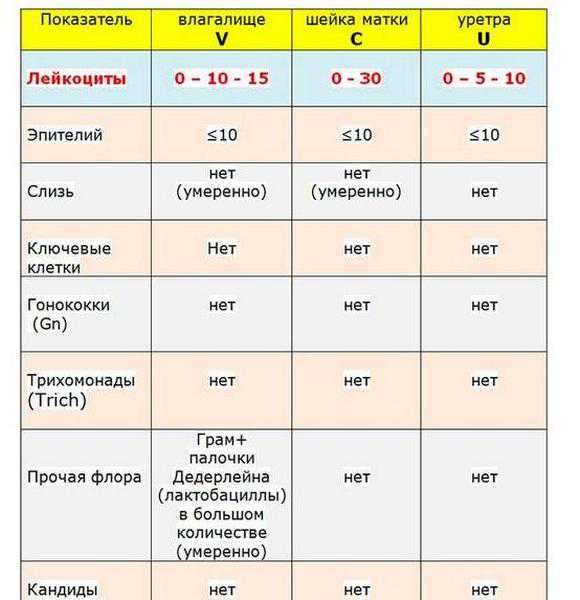
Патоморфологический цитологический диагноз расшифровка
Патоморфологический цитологический диагноз расшифровка
Цитологическая диагностика — это метод распознавания под микроскопом клеток организма, самостоятельно отторгшихся от тканей или искусственно разобщенных с ними. В современной клинике для диагностики заболеваний человека прибегают к цитологическому изучению мокроты, мазков из влагалища, экссудата, промывных вод бронхов и желудка, отпечатков с изъязвившихся слизистых оболочек и кожи, а также пунктаты лимфатических узлов, селезенки, печени, почек, опухолей и опухолевых образований в молочных, щитовидной и слюнной железах, костей и мягких тканей, используя общие для цитологии (наука о клетке) методы.
Препараты готовят в виде тонких мазков, подобно мазкам крови, так, чтобы клеточные элементы располагались в них однослойно. Для окраски препаратов используют гематологические методики (по Паппенгейму, Лейшману), а также гематоксилин-эозин .
При цитологической диагностике основное внимание обращают на структурные особенности отдельных клеток. Признаки злокачественности клеток делят на общие, указывающие на злокачественность клетки вообще, и частные, т. е. такие, которые обусловлены гистологической формой опухоли или принадлежностью опухолевой клетки к определенному органу или ткани.
Можно выделить некоторый комплекс изменений, характерный для клеток злокачественных новообразований: полиморфизм размеров и формы клеток, неравномерность восприятия окрасок, смещение ядерно-цитоплазматических отношений в пользу ядра, увеличения размеров и количества ядрышек; отмечаются неправильные фигуры деления (митотические и амитотические), наличие протоплазматических включений и вакуолей. Обращают внимание на взаимное расположение клеток, их связь между собой и т. п.
Выявление цитологических особенностей позволяет диагностировать злокачественное новообразование и установить его природу — эпителиальную (рак) или соединительнотканную (саркома).
Большую помощь оказывает цитологическая диагностика также и в выявлении неспецифического и специфического воспаления.
Цитологическая диагностика — метод распознавания под микроскопом подвижных клеток организма и клеток, самостоятельно отторгшихся от тканей или искусственно разобщенных с ними.
Метод первоначально применялся как часть клинико-лабораторного анализа преимущественно для диагностики болезней крови, кроветворных органов и воспалительных процессов. В последнее время область применения цитологической диагностики значительно расширилась, повысилась ее диагностическая эффективность. Цитологическая диагностика применяется во всех медицинских специальностях, расшифровывая как патологические изменения, так и некоторые физиологические состояния (например, при менструациях, беременности, родах и др.). Цитологическая диагностика стала необходима для правильного и своевременного распознавания многих видов злокачественных и доброкачественных новообразований, для выявления предраковых заболеваний и ранней стадии рака шейки матки (так называемая carcinoma in situ) во время массовых профилактических осмотров; используется для динамического наблюдения за ходом лечения заболеваний кожи, ран, злокачественных новообразований. Цитологическая диагностика не конкурирует с гистологическим методом; она часто предшествует ему. В сомнительных случаях после цитологического исследования биопсия и гистологическое исследование обязательны; все эти методы дополняют друг друга.
Соблюдение правил сбора и обработки материала для цитологического исследования обеспечивает правильный диагноз.
Объектами цитологического исследования являются нормальные и патологические жидкости организма, в которых могут быть клетки, отторгшиеся с поверхности ткани. Этот раздел исследования называется эксфолиативной цитологией (от лат. ехfoliatio — шелушение, слущивание). Изучение клеток, аспирируемых из глубины патологического очага с помощью прокола инъекционной иглой, называется пункционной цитологией. Этот метод требует от врача правильного выбора места и соблюдения техники пункции; при исследовании пунктата необходимо учитывать ход иглы в направлении патологического очага. При диагностической пункции изучается клеточный состав и клеточные комплексы, а не кусочки тканей, как при биопсии.
Объектом исследования служат (цветн. таблица, рис. 1—15): при локализации патологического процесса в гортани, трахее — материал, взятый на тампон специальной ложечкой; в бронхах, легких — мокрота, аспирируемое содержимое бронхов или смывы последних, отпечаток на тампоне, взятый через бронхоскоп с участка поражения, пунктат из патологического очага (взятый до или во время операции), экссудат; в желудочно-кишечном тракте — материал с тампона при эндоскопии (пищевода, доступных отделов толстой и прямой кишок), промывные воды из желудка (взятые желудочным, дуоденальным зондом, абразивным зондом-баллоном), толстого кишечника (с помощью клизмы, ирригационно-аспирационных инструментов); в женских половых органах — материал поверхностного соскоба, взятый специальным шпателем, с тампона, аспирированный или смытый из влагалища, цервикального канала, полости матки (пипеткой с баллоном, шприцем Брауна, специальным инструментом), а также асцитическая жидкость при раке яичников; в мочевыводящих путях — свежевыпущенная моча, смыв с пузыря; в предстательной железе — секрет после массажа; в молочной железе — выделения из соска, отпечаток с его эрозированной поверхности, пунктат из опухолевидного образования; в других органах и тканях берут пунктат из патологического очага при его доступности для пункции, проводимой при необходимости под контролем рентгена или после оценки данных по рентгенограммам легких, костей скелета. При локализации процесса на коже и слизистых оболочках, доступных для непосредственного и плотного соприкосновения, берут отпечаток на стекло (после удаления некротических масс смыванием) и смытую жидкость; при локализации в головном и спинном мозге — спинномозговую жидкость. Осваиваются методы обнаружения клеток рака в токе крови и смывах с послеоперационных ран до их ушивания.
Микроскопируют препараты, приготовленные на предметных стеклах, чаще в виде мазков или отпечатков. Последние получают или непосредственным прикосновением поверхности стекла к патологическому очагу, или после переноса (перепечатывания) материала, взятого на тампон. Основной метод цитологической диагностики — микроскопия фиксированных и окрашенных препаратов; окраска позволяет определить наибольшее число морфологических изменений клеток и ядер. Определение отклонений в морфологии ядра особенно важно для выявления начала малигнизации. Используют различные методы окраски. Гематоксилин и эозин имеют преимущества при окраске слизистых объектов (мокроты и т. п.) благодаря четкости получаемой картины. Азур II — эозин желтый — наиболее удобен для исследования материала, полученного пункцией (Романовский — Гимза; Май — Грюнвальд — Гимза). Подсобными методами является фазово-контрастная и люминесцентная микроскопия с использованием флюорохрома, которая применяется преимущественно при массовых профилактических осмотрах женщин. Люминесцентный метод позволяет видеть клетки и различать их по цвету свечения, возникшего под влиянием флюорохрома, фазово-контрастный — рассмотреть особенность клеток, не прибегая к фиксации и окраске (в нативном состоянии) даже с иммерсионной системой. Оба метода не требуют много времени на подготовку препарата, однако и не сокращают срока его исследования и не всегда дают возможность уточнить диагноз. Метод нативного препарата при световом микроскопе в цитологическом исследовании играет ориентировочную роль и используется в общем клинико-лабораторном анализе.
Разработаны цитограммы для диагностики таких заболеваний, как туберкулез, лимфогранулематоз, лимфоретикулосаркома, инфекционный мононуклеоз, болезни крови и кроветворных органов. Цитограммы печени характеризуют некоторые процессы в ней: цирроз, гемохроматоз (пигментный цирроз), эпидемический гепатит, первичный рак печени (гепатому) и метастазы. Возможна цитологическая диагностика амилоидоза почек, селезенки, а также заболеваний ретикулоэндотелиальной системы: эозинофильной гранулемы костей (болезнь Таратынова), ксантоматоза, керазивного ретикулоэндотелиоза (болезнь Гоше). Известны цитограммы пузырчатки, экссудата при экземе, хронических заболеваний верхнечелюстных пазух и т. п. Изучение цитограмм различных форм воспалительных и регенеративных процессов позволяет их дифференцировать между собой и от клинически сходных заболеваний, и, что особенно важно, дифференцировать от опухолей (например, остеомиелит от саркомы). Определены цитологические картины рака (плоскоклеточного, мелкоклеточного недифференцированного, железистого при локализации в любом органе), пролиферирующей папиллярной цистаденомы, папиллярной цистокарциномы яичника, щитовидной железы, гипернефроидного рака, саркомы мягких тканей и костей (ретикулосаркомы, рабдомиосаркомы, фибросаркомы), ангиосаркомы, остеогенной хондросаркомы, миксосаркомы, а также таких новообразований, как остеобластокластома (с малигнизацией и доброкачественная), саркома Юинга, невринома, смешанная опухоль слюнных желез, меланобластома, некоторые виды внутриглазных опухолей, опухолей мозга. В зависимости от локализации и заболевания при помощи цитологической диагностики правильный диагноз устанавливается в 85—95% случаев. Подсобное значение цитологическая диагностика приобрела при срочном распознавании патологического процесса по отпечаткам или пунктатам во время оперативных вмешательств по поводу новообразований. Выявление ранних признаков рака и степени малигнизации ткани часто более доступно цитологическому методу, чем гистоморфологическому.
www.medical-enc.ru
Наука цитология в помощь диагностике
Цитология не полностью относится к медицинским наукам. Она, скорее, больше биологическая, но имеет важное значение для диагностики различных болезней. Эта наука занимается тем, что изучает строение и основные функции живых клеток. Под микроскопом определяется весь цикл существования клетки. С самого ее возникновения до старения и смерти. Особое значение уделяется размножению живых клеток, наличию органелл, возникновению каких-либо патологических процессов в их функционировании.
«>
Медицина активно использует наработки этой науки в своих диагностических целях. На сегодняшний день широко применяются цитологические исследования соскоба с шейки матки. Знание о структуре и строении клеток дает возможность разрабатывать инновационные технологии в лечении опасных заболеваний. Цитология стала разделом лабораторных исследований. Она не дает никаких прогнозов, а носит только описательный характер. Новым разделом стала онкоцитология – наука, которая помогает диагностировать новообразования, как только они появились.
Цитологическое исследование в гинекологии
При патологиях шейки матки или подозрениях на них проводится цитологическое исследование мазка. Перед началом и окончанием лечения гинекологических заболеваний, а также при обычном плановом медицинском осмотре мазок на цитологию является обязательным. При этом исследовании оценивается, в каком состоянии находятся клетки шейки матки и другие женские органы.
«>
Впервые такой анализ был произведен в тридцатых годах прошлого века. А первая классификация клеток, взятых на цитологическое исследование, была опубликована в 1954 г. Она несколько раз изменялась, а настоящий ее вариант был разработан в 1988 году. Согласно этой версии, клетки шейки матки разделяются на разные классы, характеризующие степень атипичности, начиная от нормы и заканчивая инвазивным раком. Эти данные имеют большое диагностическое значение и позволяют подобрать наиболее эффективную терапию.
Исследование клеток шейки матки с помощью мазка
Мазок на цитологическое исследование берут при кольпоскопии или вагинальном осмотре. Сама процедура проводится под микроскопом. Клетки эпителия имеют свойство постоянно обновляться, то есть слущиваться. Они появляются в просвете шейки матки и во влагалище. Структура этих клеток такова, что при микроскопии можно определить как здоровые, так и атипичные элементы.«>
Одним из самых простых и малоинвазивных методов исследования, который не сопровождается неприятными ощущениями, является пап-тест. Эта процедура позволяет обнаружить возможность перерождения клеток шейки матки в рак.
Также при помощи этого теста можно диагностировать опухолевый процесс в других женских органах, например, в матке или яичниках. К сожалению, пап-тест не всегда бывает точным. Бывали ситуации, когда после нескольких отрицательных результатов у женщины все же обнаруживали рак шейки матки. Но, возможно, такие казусы случались из-за неправильного взятия материала. Злокачественное перерождение начинается с нижних слоев и постепенно прорастает вверх. Если же взять только поверхностный слой, то заметить можно только злокачественные изменения на заключительной стадии.
Соскоб для цитологического исследования
Материал на цитологическое исследование мазка берут при помощи щеточки и специального шпателя, которым с нажимом соскабливают клетки, расположенные слоями. Во время этой процедуры на стекло попадает много материала с шейки матки, структура которого при этом не изменяется.«>
Этот процесс совершенно безболезненный. Соскабливают клетки в нескольких местах и наносят их на предметное стекло. После этого препарат фиксируется специальным раствором и окрашивается красителями. Затем мазок отправляют на исследование.
Результат цитологического исследования может свидетельствовать о наличии атипичных клеток, которые бывают при сильном воспалении или раке.
Как осуществляется исследование клеток шейки матки?
Цитологическое исследование мазка производит врач-морфолог при помощи микроскопа. В образце проверяют клетки, их количество, форму, а также особенности расположения относительно друг друга. В настоящее время применяется комплексный подход к исследованию с различными методами окрашивания.
Цель проведения процедуры
Этот анализ ценится тем, что помогает определить изменения в клетках при злокачественной опухоли. Таким образом, проводится доскональное цитологическое исследование, расшифровка которого осуществляется лечащим врачом пациентки.
«>
Также при условии правильного забора можно на ранних стадиях выявить дисплазию и другие патологические изменения в клетках шеечных тканей и других репродуктивных органах.
Выводы об этом анализе помогают избежать ненужных болезненных процедур тем женщинам, которым они не нужны. Если же обнаружена дисплазия шейки матки, которую вызывает вирус папилломы человека, мазок поможет указать на дальнейшее более глубокое исследование, результатом которого станет постановка точного диагноза и назначение правильной терапии.
Кому необходимо такое исследование?
Анализ проводится всем женщинам во время профилактических осмотров один раз в год, в том числе и беременным. Девушкам, которые никогда не имели половых отношений, проводить цитологическое исследование шейки матки нет необходимости. Вирус папилломы человека, который вызывает злокачественное перерождение клеток, передается половым путем. Если же пациентка половой жизнью никогда не жила, то вирус в ее репродуктивные органы попасть не может. Но иногда злокачественная патология шейки матки обусловлена наследственностью.
Если цитологическое исследование соскоба свидетельствует о перерождении клеток, его необходимо провести повторно. Если у пациентки наблюдаются нарушения менструального цикла, бесплодие, эрозия шейки матки, влагалищные выделения невыясненной этиологии, цитология мазка ей просто необходима.
Если женщина проходит продолжительную гормональную терапию, у нее наблюдаются вирусные болезни половых органов, а также бородавки, герпес, кондиломы, ей обязательно назначают подобный анализ. Цитологический метод исследования шейки матки нужен перед планированием беременности и установкой внутриматочной спирали.
Какие патологии могут быть выявлены после этого анализа?
Цитологическое исследование матки выявляет патологические изменения в клеточных ядрах. Значение имеет, сколько клеток находится на стадии перерождения и как они расположены. По этим данным и выставляется диагноз, затем назначается адекватное эффективное лечение.
«>
Цитологическое исследование шейки матки поможет выявить рак и предраковые патологии женских половых органов на ранних стадиях. Также по наличию изменений в клетках можно судить о стадии воспалительного процесса. Например, характер эрозии шейки матки также можно определить с помощью этого анализа.
Правила забора биоматериала
Перед любым исследованием внутренних органов человек должен придерживаться определенных правил. Женщина должна быть проинформирована об особенностях поведения перед соскобом на цитологическое исследование материала.
- Она не должна вступать в половые отношения без презерватива за 48 часов перед анализом. В противном случае может измениться микрофлора шейки матки, что приведет к значительному искажению результатов.
- Нельзя пользоваться никакими медикаментами, которые вводятся во влагалище. Они также меняют микрофлору.
- Следует исключить острое, сигареты и спиртное. Как известно, табак и алкоголь могут проникать сквозь мембраны клеток. Такое поведение этих веществ может повлиять на результаты мазка.
- Нельзя подмываться и спринцеваться в день забора материала.
- Идти на исследование нужно с полным мочевым пузырем.
- На момент забора материла не должно быть менструации, в идеале это должен быть 10-20-й день цикла.
- Не берут соскоб, если у женщины имеются обильные патологические выделения из вагины желтого или зеленого цвета. Сначала проводится соответствующее лечение.
Какими могут быть результаты анализа?
Благодаря тесту на цитологию мазка можно получить результат о состоянии клеток шейки матки. Выделяют пять состояний:
- патологические клетки отсутствуют;
- клеточное ядро немного изменено, незначительно увеличено, перерожденные клетки отсутствуют;
- единичные изменения ядра и цитоплазмы, существует вероятность злокачественного процесса;
- присутствует немного аномальных клеток, есть признаки злокачественного процесса;
- много поврежденных клеток, предраковое состояние шейки матки.
Рекомендованные методы лечения после теста
В зависимости от этих данных, пациентке либо просто назначается противовоспалительное лечение (второй тип мазка), либо дополнительное исследование (третий тип), а может, нужно будет пройти консультацию онколога и ряд серьезных обследований (четвертый и пятый тип).
По результатам исследования врач может назначить некоторые процедуры, которые могут предотвратить развитие патологических процессов в шейке матки и самой ее полости.
Кольпоскопия – специальный осмотр входа во влагалище, его стенок и части шейки матки. Этот метод также является весьма информативным для специалиста, так как показывает площадь поражения стенок (например, при эрозии) и характер этого процесса.«>
Конизация – это небольшое хирургическое вмешательство, выполняемое в гинекологии. При этой операции удаляется конусовидный участок ткани, пораженной определенным заболеванием. Устранение опасного участка происходит с части шейки матки и цервикального канала.
Криокаутеризация – это абсолютно не опасная и безболезненная процедура. Заключается она в том, что специальным зондом замораживаются пораженные участки тканей шейки матки. Затем они отслаиваются.
Также после цитологического исследования шейки матки с помощью соскоба гинеколог может назначить такие дополнительные процедуры, как лазерная терапия и эксцизия патологического участка петлей.
www.syl.ru
МАЗОК НА ЦИТОЛОГИЮ — МЕТОД МИКРОСКОПИЧЕСКОГО ИССЛЕДОВАНИЯ ЦЕРВИКАЛЬНОГО ЭПИТЕЛИЯ С ЦЕЛЬЮ ПРЕДУПРЕЖДЕНИЯ И РАННЕЙ ДИАГНОСТИКИ РАКА ШЕЙКИ МАТКИ.
Содержание:
- Что показывает мазок на цитологию? Общая информация
- Жидкостная и классическая цитология, сколько делается тест?
- Цитограмма без особенностей — что это значит?
- Атрофический тип мазка
- Термины, встречающиеся в цитограмме
- Расшифровка цитограммы (NILM, ASCUS, LSIL, HSIL)
- Консультация online в комментариях
Мазок на цитологию в первую очередь проводится для обнаружения атипичных клеток, что позволяет на ранних этапах диагностировать дисплазию (CIN, LSIL, HSIL) или рак шейки матки. Это недорогой и удобный метод для профилактического охвата большого количества женщин. Конечно, чувствительность однократного исследования невысокая, однако ежегодный массовый скрининг в развитых странах позволил значительно снизить смертность женщин от рака шейки матки.
В связи с тем, что атипичные клетки могут располагаться на относительно небольшом участке слизистой, очень важно, чтобы материал был получен со всей поверхности шейки матки, особенно из цервикального канала! Для этого созданы специальные щеточки, позволяющие получать материал из недоступных для осмотра областей.
Особое внимание придается зоне трансформации, клетки которой чаще всего подвергаются опухолевому перерождению. Именно в зоне трансформации развивается до 80-90% рака шейки матки, остальные 10-20% приходятся на цервикальный канал.
Когда сдавать мазок на цитологию? Взятие мазка на цитологию следует проводить начиная с 5-го дня менструального цикла и за 5 дней до предполагаемого начала менструаций. Нельзя проводить анализ в течение двух суток после полового сношения либо введения во влагалище свечей. Несоблюдение этих правил может привести к ошибочной трактовке результатов. Так же наличие выраженного воспалительного процесса в шейке матки и влагалище серьезно осложняют диагностику.
Следует отметить, что забор материала — это достаточно неприятная процедура. Гинеколог должен соскоблить эпителий с поверхности шейки и зайти в цервикальный канал. Чем больше попадет эпителия из различных зон — тем качественнее диагностика. Иногда после цитологии могут оставаться кровоподтеки, это считается нормальным.
Таким образом, основное значение мазка на цитологию — это определение качественных изменений клеток. Для определения инфекционного агента, вызвавшего воспаление, лучше использовать мазок на флору или бактериологический посев. Однако при цитологическом исследовании врач может отметить присутствие каких либо микроогранизмов. К нормальной микрофлоре относятся палочки (лактобациллы), единичные кокки, в небольшом количестве может быть условно-патогенная флора. Наличие специфических инфекционных агентов (трихомонады, амебы, грибы, гонококки, гарднереллы, лептотрикс, хламидии, обилие кокков) считается патологией, которую необходимо лечить.
Обработка мазков. Сроки выполнения цитологии
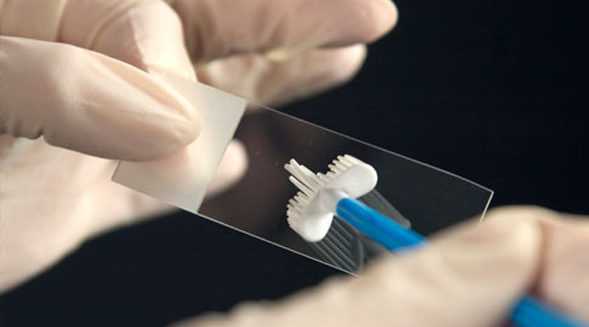
После забора материала, образец переносится на предметное стекло, фиксируется и окрашивается. При прямом переносе мазка со щеточки возможна частичная потеря материала и деформация клеток, что ведет к снижению чувствительности метода и большому числу ложных результатов. На смену классическому методу пришла жидкостная цитология, что значительно повысило точность и качество исследования.
Жидкостная цитология — это новая технология обработки мазков, которая заключается в помещении проб в контейнер со специальным стабилизирующим раствором. При этом в раствор попадает весь полученный эпителий, который затем центрифугируется и очищается от нежелательных примесей (слизи и др). На сегодняшний момент жидкостная цитология становится «золотым стандартом» для исследования мазков со слизистой шейки матки. Но и в этом случае чувствительность однократного исследования не превышает 60-70%. В репродуктивном возрасте часты ложноотрицательные результаты, а у женщин в менопаузе — ложноположительные. Только трехкратное цитологическое исследование позволяет приблизиться к 100%.
Существуют различные методы окраски препаратов: по Papanicolau (Пап-тест), по Романовскому, по Wright-Diemsa, по Граму. Все методы направлены на окрашивание определенных клеточных структур, что позволяет дифференцировать различные типы эпителия, отличать клетки с ороговением и опухолевой трансформацией. Тест Папаниколау широко признан и сейчас используется как основной стандартизированный метод.
Сколько времени делается тест? В зависимости от организации процесса результат можно получить в течение 2-3 дней.
Цитограмма без особенностей — что это значит?
Варианты цитологического заключения широко варьируют. Как вариант нормы, могут употребляться следующие заключения: «цитограмма без особенностей«, «цитограмма в пределах нормы«, «цитограмма без интраэпителиальных поражений«, «цитограмма соответствует возрасту — атрофический тип мазка«, «NILM — Negative for intraepithelial lesion or malignancy«, «пролиферативный тип мазка«. Все это — НОРМА!
Слизистая шейки матки в норме гладкая, блестящая, влажная. Плоский эпителий бледно-розовый, железистый эпителий — ярко красный. Клеточный состав, который можно встретить в нормальной цитологии представлен в таблице.
| Цитограмма без особенностей (NILM) у женщин репродуктивного возраста | |
| Экзоцервикс | Хорошо сохранившиеся клетки плоского эпителия, преимущественно поверхностного, промежуточного слоев. |
| Эндоцервикс | Клетки железистого (цилиндрического) эпителия. |
| Зона трансформации | Клетки плоского эпителия, единичные клетки или мелкие скопления метаплазированного плоского эпителия, небольшие скопления железистого эпителия. |
Атрофический тип мазка — что это значит?
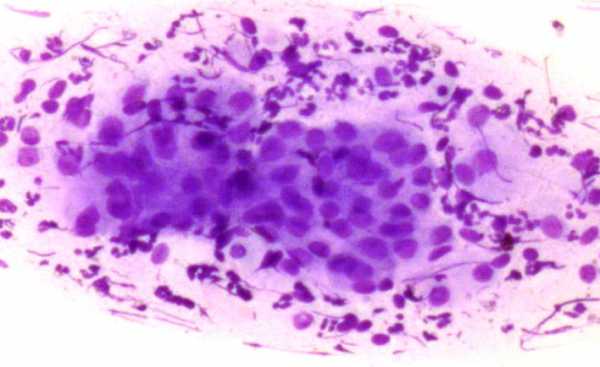
У женщин в переменопаузе и менопаузе за счет снижения общего уровня эстрогенов замедляются многие метаболические процессы, что приводит в результате к атрофии плоского эпителия. Эти изменения можно увидеть в цитограмме. Атрофический тип мазка относится к варианту нормальной цитограммы. Часто можно встретить в заключении фразу «цитограмма соответствует возрасту» или «возрастные изменения nilm«. Все это — варианты нормы!
Нужно понимать, что у женщин в менопаузе очень часты ложноположительные результаты цитограммы — тот случай, когда цитологу сложно отличить атрофичный плоский эпителий от дисплазии. Это нужно понимать, поскольку при последующей биопсии шейки матки патологии обычно не находят. Кроме того у пожилых женщин может быть склонность к кератинизации эпителия с формированием гиперкератоза (лейкоплакии).
| Цитограмма без особенностей (NILM) у женщин в пере- и менопаузе (атрофический тип мазка) | |
| Экзоцервикс | Хорошо сохранившиеся клетки плоского эпителия, преимущественно парабазального и базального слоев. Чаще бывают мазки атрофического типа, но могут быть и пролиферативного или смешанного типов. |
| Эндоцервикс | Отсутствие клеток цилиндрического (железистого) эпителия не является показателем плохого качества мазка, поскольку в этот период зона трансформации смещается глубоко в канал и для получения железистого эпителия щеточку нужно вводить на глубину более 2-2,5 см. |
| Зона трансформации | Клетки плоского, метаплазированного эпителия. |
Слизистая шейки матки в менопаузе истончена, легко травмируется и подкравливает, что является следствием снижения эстрогенов.
Расшифровка цитограммы
Терминология
Дискариоз и дискариоциты — аномальные клетки с гиперхромными (плотными и темными) ядрами и нерегулярным ядерным хроматином. За дискариозом последует развитие злокачественного новообразования. Используется как синоним дисплазии, но как более общий термин.
Атипия — любое отличие структуры клетки от нормы. Смысл зачастую зависит от контекста. Но чаще все же используется для описания предопухолевых и опухолевых изменений.
Воспалительная атипия — сочетание дегенеративных, реактивных, пролиферативных изменений клеток при воспалении. Эти изменения могут стать причиной ложно-положительного диагноза дисплазии или рака.
Дисплазия — процесс нарушения созревания плоского эпителия. Является истинным предопухолевым процессом. Имеет 3 степени. К первой обычно относят вирусное поражение, ко второй и третьей — поражение с опухолевым потенциалом.
ASCUS — атипичные клетки, которые трудно дифференцировать с реактивной атипией и собственно предопухолевым процессом. Атипия неясного значения.
Дискератоз — нарушение кератинизации отдельных клеток плоского эпителия. Является признаком ВПЧ.
Паракератоз — нарушение кератинизации эпителиального пласта. Поверхностные клетки плоского эпителия всегда имеют некоторую степень кератинизации — это защитный механизм. Паракератоз может наблюдаться в норме, при раздражении слизистой любой причины, или при ВПЧ-поражении.
Койлоцитоз (койлоцитарная атипия, койлоцит) — специфические изменения ядер, характерные для вируса папилломы человека.
Гиперкератоз (лейкоплакия) — выраженная кератинизация эпителиального пласта с появлением защитного бесструктурного слоя из кератогиалина. Это нормальный процесс для кожи, но в слизистых оболочках считается патологией. Наблюдается при ВПЧ-инфекции, а также при раздражении слизистой, особенно при опущении органов малого таза, выпадении матки.
Плоскоклеточная метаплазия — защитный механизм, физиологический процесс замещения нежного железистого эпителия более устойчивым плоским эпителием. Метаплазированный эпителий часто становится источником дисплазии и рака, так как легко поражается вирусом папилломы человека.
Железистая гиперплазия — пролиферация, активный рост железистого эпителия. Является реактивным процессом при воспалении, эрозии шейки матки. Часто встречается при использовании гормональных препаратов.
gynpath.ru
Типы цитологических заключений
- Клеточный состав воспаления. При возможности уверенное или предположительное заключение об этиологическом агенте (микроорганизмы, цитопатический эффект вируса, лучевое воздействие и др.).
- Пролиферация (гиперплазия) эпителия.
- Диагноз доброкачественного поражения или опухоли без указания гистологической формы.
- Диагноз доброкачественного поражения или опухоли с указанием гистологической формы в соответствии с гистологической классификацией (цитологическая картина перстневидноклеточного рака, папиллярного рака, злокачественной неходжкинской лимфомы и др.).
- Клетки с признаками атипии (неясного происхождения) — такое заключение не несет определенной диагностической информации и требует дальнейшего обследования и повторного получения материала для цитологического исследования.
- Предположение о злокачественной опухоли — клетки с нерезко выраженными признаками атипии, или выраженными дистрофическими (дегенеративными) изменениями; в этом случае необходимо обязательное повторное исследование, наблюдение.
- Диагноз злокачественной опухоли без указания гистологической формы – такое заключение выдается, когда цитологическая картина не позволяет уточнить диагноз.
- Диагноз злокачественной опухоли с указанием гистологической формы в соответствии с гистологическими классификациями (плоскоклеточный рак с ороговением, лимфогранулематоз, фолликулярный рак и др.).
Установленный квалифицированным специалистом утвердительный цитологический диагноз, учитывающий возможности и пределы метода, при совпадении с данными клинико-лабораторно-инструментальных исследований, в т. ч. с использованием молекулярных методов – юридически значимый, он служит основанием для начала лечения.
www.cmd-online.ru
Общее описание
Гистологическое (патоморфологическое) исследование — это исследование образца тканей, взятого из организма человека. Материал для гистологического исследования чаще всего получают с помощью биопсии — методики взятия тканей от больного с диагностической целью. Гистологическое исследование является самым важным в диагностике злокачественных опухолей и одним из методов оценки эффективности лекарственной терапии.
Виды биопсии
Наружные биопсии — это биопсии, при которых забор материала производится непосредственно под «контролем глаза». Например, биопсии кожи, видимых слизистых, мышц. Внутренние биопсии — это биопсии, при которых кусочки ткани для исследования получают специальными методами. Так, кусочек ткани, взятый путем пункции с помощью специальной иглы называют пункционной биопсией, взятые путем аспирации кусочка ткани называют аспирационными биопсиями, путем трепанации костной ткани — трепанационными. Биопсии, полученные путем иссечения кусочка при рассечении поверхностно расположенных тканей, называют инцизионными, «открытыми» биопсиями. Для морфологической диагностики используются также прицельные биопсии, при которых забор ткани производится под визуальным контролем с помощью специальной оптики или под контролем УЗИ.
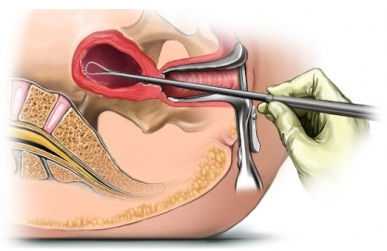 | 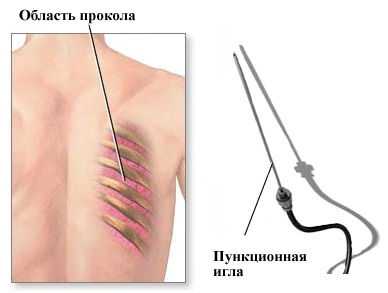 |
| Аспирационная биопсия | Чрескожная пункционная биопсия |
Взятие материала для биопсийного исследования должно производиться на границе с неизмененной тканью и, по возможности, с подлежащей тканью. Нельзя брать для биопсии кусочки из участков некроза или кровоизлияний.
После забора биопсийный и операционный материал должен быть сразу доставлен в лабораторию, при задержке доставки — сразу зафиксирован. Основным фиксатором является 10-12%-ный раствор формалина или 70%-ный этиловый спирт, при этом объем фиксирующей жидкости как минимум должен в 20-30 раз превышать объем фиксируемого объекта. При направлении для патоморфологического исследования материала, чаще всего, опухолевой ткани, лимфатических узлов до фиксации необходимо сделать мазок для цитологического исследования.
Виды гистологического исследования
Гистологическое исследование бывает срочным и плановым. При срочном исследовании полученные ткани замораживают, после чего выполняют срезы специальным ножом (микротом). Исследование занимает 30-40 минут. После окрашивания врач оценивает ткани с помощью микроскопа. Срочные исследования производятся во время хирургического вмешательства с целью решения вопроса о характере и объеме операции.
При плановом исследовании ткани помещают в специальный раствор, после чего заливают в парафин, выполняют срезы и прокрашивают. Длителность исследования в этом случае составляет порядка 5-10 дней.
Результаты биопсии
Врач-патоморфолог (патологоанатом, морфолог), проводя исследование, производит макроскопическое описание доставленного материала (размеры, цвет, консистенция, характерные изменения и др.), вырезает кусочки для гистологического исследования, указывая какие необходимо использовать гистологические методики. Исследуя изготовленные гистологические препараты, врач описывает микроскопические изменения и проводит клинико-анатомический анализ обнаруженных изменений, в результате которого делает заключение.
В заключении может быть ориентировочный или заключительный диагноз, в ряде случаев — только «описательный» ответ. Ориентировочный ответ позволяет определить круг заболеваний для проведения дифференциального диагноза. Заключительный диагноз патоморфолога является основой для формулировки клинического диагноза. «Описательный» ответ, который может быть при недостаточности материала, клинических сведений, позволяет иногда высказать предположение о характере патологического процесса. В некоторых случаях, когда присланный материал оказывается скудным, недостаточным для заключения, при этом патологический процесс мог не попасть в исследуемый кусочек, заключение патоморфолога может быть «ложноотрицательным». В случаях же отсутствия необходимых клинико-лабораторных сведений о больном или их игнорировании ответ патоморфолога может быть «ложноположительным». Во избежание «ложноотрицательных» и «ложноположительных» заключений необходимо совместно с врачом-клиницистом проводить тщательный клинико-анатомический анализ обнаруженных изменений с обсуждением результатов клинического и морфологического обследования больного.
При диагностических биопсиях дается микроскопическое описание и нозологическое заключение. В ясных и банальных случаях микроскопическое описание не дается или ограничивается минимально, заключение ограничивается гистологическим диагнозом.
Гистологический диагноз может быть описательным в тех случаях, когда морфологические изменения не специфичны и не свидетельствуют в пользу какого-либо заболевания или когда недостаточно представляется клиницистами клиническая картина конкретного пациента. Гистологическое заключение дается в соответствии с последними гистологическими классификациями ВОЗ и медицинской номенклатурой принятой в России.
Нормы
В норме клеточные изменения отсутствуют.
online-diagnos.ru
Показания к цитологическому исследованию
Главной целью реализации анализа на цитологию шейки матки является раннее выявление онкологических заболеваний. Своевременное обнаружение в биоматериале атипичных клеток необходимо для возможности блокирования ракового процесса. Рак шейки матки входит в число наиболее распространенных онкологических патологий среди женщин. Его опасность заключается в бессимптомном течении, поэтому регулярное проведение профилактических осмотров и исследований так важно.
Анализ мазка из цервикального канала по Папаниколау — точный и быстрый способ получить достоверные данные о присутствии или отсутствии атипичных клеток с предраковыми или раковыми изменениями. Кроме того, методика позволяет выявить некоторые фоновые заболевания, этиология которых не является опухолевой.
Цитологическое исследование мазков шейки матки — стандарт выявления и последующего наблюдения следующих патологических состояний:
- присутствие патогенной микрофлоры;
- нарушения цикла менструаций (продолжительности, интенсивности);
- вирусные болезни (генитальный герпес, поражение вирусом папилломы человека — ВПЧ);
- инфертильность (невозможность зачатия);
- эрозивные изменения шеечного эпителия;
- патологические выделения из влагалища.
Мазок на цитологию также необходим как скрининговое исследование в таких случаях:
- Планирование беременности.
- Несколько родов подряд.
- Ранний возраст женщины во время первых родов.
- Частая смена сексуальных партнеров.
- Постменопауза.
- Планирование постановки внутриматочной спирали.
- Видимые изменения патологического характера при осмотре шейки матки в зеркалах.
- Отягощенный семейный анамнез (случаи рака шейки матки и других онкопатологий среди родственников).
- Продолжительная гормонотерапия.
- Давний срок проведения предыдущего исследования на цитологию.
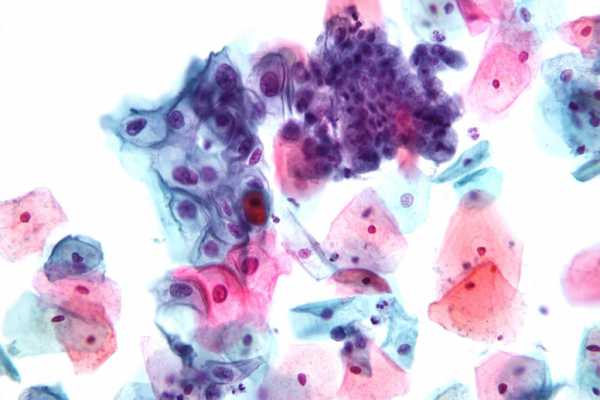 Мазок по Папаниколау с приемлемой окраской
Мазок по Папаниколау с приемлемой окраской Цитологическое исследование мазков шейки матки рекомендуется проводить ежегодно в профилактических целях, а при обнаружении каких-либо патологических отклонений — минимально дважды в год для контроля эффективности терапии.
Подготовка к проведению процедуры взятия биоматериала
Чтобы результат цитологии шейки матки был достоверным, необходимо учитывать правила подготовки к забору биоматериала. Они заключаются в следующем:
- Исключение гигиенических процедур в форме спринцеваний (санации).
- Воздержание от половой активности на протяжении трех дней до процедуры.
- Временный отказ от использования тампонов, вагинальных свечей, таблеток, кремов и гелей.
- Воздержание от мочеиспускания за два часа до взятия материала.
Кроме того, необходимо знать о таких нюансах:
- получение мазка из цервикального канала возможно только вне менструального кровотечения, оптимальным является срок на 10-12 дни цикла;
- цитология мазка не будет достоверной в острой фазе болезни инфекционной природы, поэтому ее проводят после проведения курса терапии;
- интравагинальное введение любого рода медикаментов следует прекратить по согласованию с лечащим врачом не менее, чем за пять суток до процедуры забора материала.
Дополнительные условия и правила, которые должна учитывать пациентка, необходимо уточнять у гинеколога.
Техника забора материала
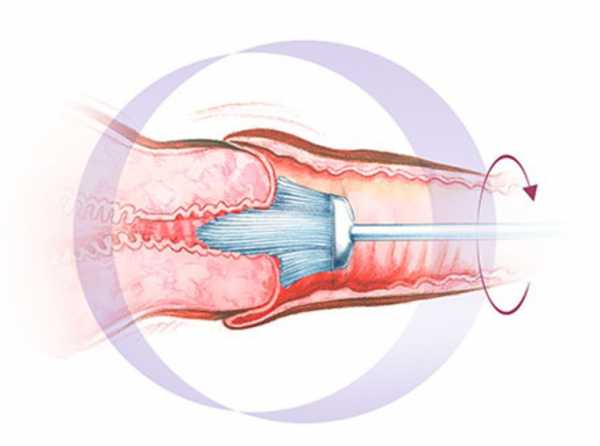 Схематическое изображение забора биоматериала для мазка
Схематическое изображение забора биоматериала для мазка Для получения материала, который будет подвергаться цитологическому исследованию, врач делает соскоб из экзоцервикса — внешней части шейки — и из слизистой выстилки вагалища при помощи шпателя Эйра. Для получения соскоба и последующего исследования мазка из цервикального канала применяют специальный зонд — эндобраш. Его использование позволяет получить биоматериал в достаточном для анализа количестве.
Набор инструментов гинеколога для получения материала может включать:
- шпатель Эйра;
- спиретте — инструмент для аспирации материала из эндоцервикса;
- эндобраш;
- пинцет;
- гинекологическое зеркало;
- ложка Фолькмана.
Последовательность действий в ходе процедуры включает:
- Гинекологический осмотр шейки матки в зеркалах. При этом расширяют стенки влагалища и производят соскоб, что может вызвать чувство легкого дискомфорта.
- Одновременно производят забор материала для анализа микрофлоры.
- Получаемые образцы биоматериала наносят на стекло и фиксируют, затем маркируют и передают для анализа в лабораторию.
Время проведения самой процедуры получения биоматериала составляет не больше 15 минут.
Интерпретация результатов исследования
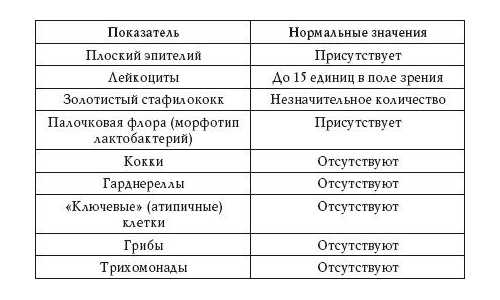 Показатели нормы цитологического исследования шейки матки
Показатели нормы цитологического исследования шейки матки Нормальный баланс микрофлоры и отсутствие патологических изменений при анализе мазка на цитологию подтверждают здоровое состояние шеечного канала. Клетки в мазке при изучении сопоставляют с морфологическими стандартами нормы, то есть их размер, форма, структура не должны иметь аномальных отклонений.
Врач подтверждает соответствие результатов исследования здоровому состоянию в следующих случаях:
- Мазок на цитологию включает эпителиальные клетки цилиндрического однослойного типа.
- При взятии мазка из переходной зоны или влагалища нормальным является и обнаружение клеток многослойного эпителия.
Даже незначительные отклонения морфологии клеток отражаются в лабораторном заключении. Изменения могут подтверждать воспалительные заболевания или наличие доброкачественных аномалий. Чаще всего отмечают:
- воспалительные атипии;
- атипии из-за наличия ВПЧ;
- смешанные атипии;
- атипии неясной этиологии, которые требуют дальнейших диагностических назначений.
Что вызывает изменения в эпителии шейки матки?
Отклонения в мазке на цитологию от нормальных показателей могут спровоцировать такие патологии и состояния:
- Инфицирование вирусом папилломы человека.
- Герпетическая инфекция.
- Трихомониаз.
- Кандидоз.
- Продолжительный прием медикаментов, в частности, антибиотиков.
- Применение средств гормональной контрацепции.
- Установка внутриматочной спирали
- Беременность.
Какие изменения возможны?
Изменения доброкачественного характера могут включать:
- Обнаружение трихомонад, грибков кандида, кокковой инфекции, аномалии, вызванные инфицированием вирусом герпеса.
- Клеточные атипии, спровоцированные воспалительными реакциями: метаплазия, паракератоз, кератоз.
- Атрофические изменения эпителиальных клеток в сочетании с воспалением: гиперкератоз, кольпит, метаплазия.
Диспластические изменения и атипии предполагают такие состояния:
- Атипия неясного генеза (ASC-US).
- Высокий риск присутствия раковых клеток в материале ( HSIL).
- Предраковая атипия: разные степени дисплазии.
В случае обнаружение раковых клеток необходимо назначение дополнительных методов обследования и последующий курс терапевтической коррекции (консервативное или оперативное лечение) с постоянным цитологическим контролем.
Маркировка результатов цитологии
Изменения в результатах цитологического анализа обозначения, представленные в таблице ниже.
| Обозначение (класс) | Расшифровка |
| Некачественный биоматериал, непригодный для анализа. | |
| 1 | Результаты соответствуют нормальным. |
| 2 | Присутствуют атипичные изменения. |
| 3 | Подтверждение диспластических изменений. |
| 4 | Предраковое состояние. |
| 5 | Инвазивный рак. |
Любая степень диспластических изменений является сигналом, подтверждающим необходимость дальнейших исследований и назначения адекватной терапии.
Степени дисплазии
Выделяют такие степени диспластических изменений эпителия шейки матки:
- Легкая. Подтверждает начало активного воспалительного процесса.
- Умеренная. Говорит о высоком риске развития онкологических патологий.
- Тяжелая. Предшествует предраковому состоянию.
Своевременное выявление дисплазии способствует большей эффективности терапии, поскольку предупредить онкопатологии все же возможно.
Выявлены атипичные клетки: что это значит для пациентки
 Регулярные врачебные консультации — залог эффективности и лечения, и профилактики
Регулярные врачебные консультации — залог эффективности и лечения, и профилактики Гинеколог должен провести подробную консультацию, в ходе которой расскажет, что это такое в конкретном случае, пояснит целесообразность проведения дополнительного обследования. Дополнительные методы диагностического поиска позволят корректным образом определить наиболее эффективный курс терапии.
Для диагностики при обнаружении атипичных клеток в ходе цитологического исследования в гинекологии дополнительно назначаются:
- повторный цитологический анализ эпителия шейки матки;
- кольпоскопия;
- биопсия;
- общий и биохимический анализ крови;
- тест на определение вируса папилломы человека.
Важно соблюдать все врачебные рекомендации и назначения, это позволит в короткие сроки выявить и скорректировать патологический процесс. Эффективность курса лечения должна регулярно контролироваться при помощи цитологического исследования. Терапия будет считаться завершенной, когда результаты цитологии подтвердят здоровое состояние эпителия шейки матки.
Исследование соскоба из шейки матки — важная диагностическая процедура, которая должна проводиться регулярно для профилактического контроля за состоянием здоровья женщины. Ежегодное посещение гинеколога для проведения осмотра и диагностики возможных патологий должно быть правилом жизни для каждой, ведь ранняя диагностика любого заболевания — залог своевременного начала лечения и его высокой эффективности.
shejka-matki.ru
Патоморфологический цитологический диагноз расшифровкаПатоморфологический цитологический диагноз коды

Гистологическое исследование (термин «гистология» произошел из греческих слов, означающих «учение о тканях») проводят путем макро(микро)скопии материалов тканей, взятых из органов и патологических образований разными методами.
В медицине, особенно в теоретических дисциплинах, также применяется название – «патоморфологическое исследование».
Гистологическое обследование материалов незаменимо при точном установлении диагнозов. Особенное значение «гистология» имеет в определении онкологических заболеваний человека, для динамического наблюдения за ходом лечения и точной оценки результатов.
Оглавление: Для чего назначается гистологическое исследование Как проводится забор материала Виды биопсии Правила забора материала Гистологическое исследование: расшифровка результатов Организационные вопросы гистологического исследованияДля чего назначается гистологическое исследование
Врач, проводящий диагностику и лечение заболеваний, назначает больному гистологическое обследование для:
- точного подтверждения предположительного, или неясного диагноза;
- определения стадий патологического процесса;
- динамического наблюдения за ходом болезни;
- отличительной (дифференциальной) диагностики разных заболеваний;
- установления распространенности опухоли;
- определения объема хирургического лечения;
- контроля за изменениями в тканях под влиянием радиационного и цитостатического лечения.
Как проводится забор материала для гистологического исследования
Метод, который применяется для патоморфологического анализа тканей, называется биопсией.
Биопсия позволяет произвести забор тканевого материала для макроскопического осмотра и клеточной диагностики путем микроскопии.
 Биопсия применяется как основной метод для подтверждения данных, полученных при УЗИ, рентгенологическом исследовании, МРТ, компьютерной томографии и других диагностических методик.
Биопсия применяется как основной метод для подтверждения данных, полученных при УЗИ, рентгенологическом исследовании, МРТ, компьютерной томографии и других диагностических методик.
Наиболее часто биопсия показана при новоообразованиях, для подтверждения воспалений печени (гепатитов), заболеваний толстой кишки, диагностики патологий щитовидной железы, гинекологических болезнях, в урологической и нефрологической практике обследования.
Виды биопсии в зависимости от способа получения гистологического материала
Материал для гистологического обследования забирается под визуальным контролем во время оперативного вмешательства.
Им могут быть:
- отдельные ткани;
- части и целые органы;
- мышцы;
- кожа;
- слизистая оболочка бронхов, кишечника, желудка и 12-перстной кишки;
- лимфатические узлы;
- костный мозг;
- шейка матки;
- предстательная железа, и т.д.
Разновидности биопсии:
- эксцизионная – забор материала проводится иссечением при оперативном лечении всего патологического образования, или органа;
- инцизионная – иссечение части патологического образования или органа;
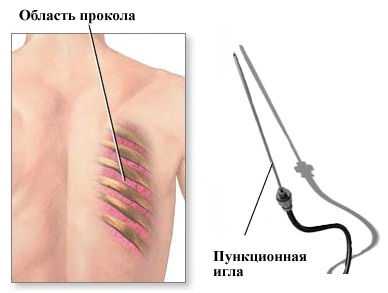
- пункционная – забор материала для исследования путем прокола органа или ткани иглой;
- аспирационная – забор материала тонкой иглой путем отсасывания из органов и образований, имеющих полости, заполненные содержимым;
- трепан-биопсия – при помощи специальной толстой иглы этим способом проводится забор костных материалов;
- щипцевая – материал собирается «скусыванием» из органов и тканей (при гастросокпии, колоноскопии и т.д.);
- путем кюретажа – внутренних стенок (матки, полостей);
Биопсия может проводиться открытым способом (наружная), исследуемый материал может быть получен путем взятия мазков и смывов. Во время проведения биопсии может дополнительно использоваться рентгентехника, УЗИ. Биопсия бывает как диагностической, так и лечебной, то есть производится не просто забор патологических образований, но и их удаление.
Метод биопсии используется как для гистологических исследований (изучения срезов ткани), так и цитологических (анализ клеточных структур).
Правила забора материала
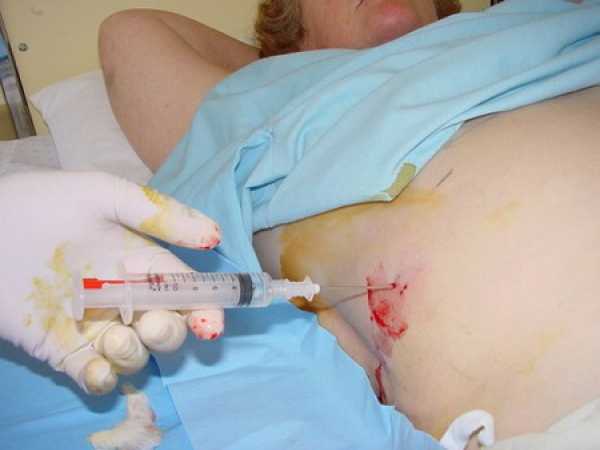 Для результатов гистологического анализа важно, чтобы материал был взят из нужного места. Лучше всего производить взятие на месте границы с нормальной тканью, также не следует пользоваться тканями, поврежденными некротическими изменениями или пропитанными кровью.
Для результатов гистологического анализа важно, чтобы материал был взят из нужного места. Лучше всего производить взятие на месте границы с нормальной тканью, также не следует пользоваться тканями, поврежденными некротическими изменениями или пропитанными кровью.
После забора, материал необходимо его экстренно доставить в лабораторию. Если имеются проблемы с доставкой, то требуется фиксаж. Обычно для этих целей применяется раствор формалина, или 70% медицинский спирт. Объем фиксатора должен быть достаточным (не менее чем в 20-30 раз превышающим объемное количество полученных тканей). Гистологическое исследование проводят, как правило, совместно с цитологическим (более простым и быстрым, дающим предварительный результат).
Гистологическое исследование: расшифровка результатов
Анализ тканей проводит врач патоморфолог или патологоанатом.
При макроскопической диагностике оценивается:
- размер исследуемого материала;
- цвет, плотность и консистенция;
- патологические изменения (размягчение, замещение и прорастание другими тканями и т.д).
Микроскопия позволяет после анализа приготовленного среза ткани провести подробный патологоанатомический анализ с выявлением атипичного роста ткани, других изменений.
На основании полученных результатов патоморфолог изучает данные клинических исследований из истории болезни и составляет заключение. В явных случаях ставится окончательный диагноз.
При недостаточности данных может быть составлено только описание обнаруженных изменений, которое послужит подспорьем лечащему врачу в дифференциальной диагностике с другими патологиями.
В случае попадания к патоморфологу материала, не содержащего патологические изменения, может быть поставлен искаженный диагноз. Поэтому очень важно грамотно проводить забор исследуемых тканей.
В спорных и неясных случаях назначается совместная врачебная консультация.
Гистологический диагноз устанавливается по принятым и утвержденным классификациям министерства здравоохранения, или ВОЗ.
Организационные вопросы гистологического исследования
Гистологический анализ при правильной организации и квалифицированном заборе материала длится в пределах недели. Иногда – до 2 недель (в случае обследования тканей кости).
Материал в лабораторию доставляет ответственное лицо с записями в специальных журналах. В лаборатории материал принимает ответственный лаборант.
При длительной транспортировке важно соблюдать правила:
- тщательной упаковки материала (для предупреждения термического воздействия и боя заборной посуды);
- на упаковочной таре должна быть четкая маркировка с адресом, данными больного, отделением в котором он находится и точным временем.
- материал направляется только в одну лабораторию.
Лечащий врач обязан проконтролировать доставку и получение результатов анализа.
Более подробную информацию о методах гистологических исследований вы получите, посмотрев видео-обзор:
Лотин Александр, медицинский обозреватель
9,610 просмотров всего, 3 просмотров сегодня
okeydoc.ru
Здравствуйте. Меня зовут Константин (можно Костя). В таком серьезном вопросе как здоровье, хочется знать мнение хотя бы еще одного врача. Понимаю, что вы не мой лечащий врач и не можете брать на себя ответственность и давать конкретных указаний. Мне лишь хочется знать ваше мнение и возможно, вы подскажите, что мне делать. Я постарался максимально открыто описать все симптомы (ведь только так можно увеличить точность диагноза). — Мои вопросы: 1) На сколько серьезный у меня диагноз??? 2) Нужно ли мне делать операцию??? 3) Есть ли у меня рак???
4) Что вы посоветуете предпринять в моей ситуации???
Мне 28 лет 1979г.р. Рост: 178 Вес: 110кг
Начну описание симптомов и анализов. — У меня повышенное давление (принимаю 2 месяца Энап-Н и вроде давление нормализовалось) + потливость + слабость в организме. И только я надумал идти к терапевту, как заметил (раньше вообще не замечал) увеличение правой доли щитовидки. И со всеми жалобами пришел к терапевту. После чего сделали УЗИ щитовидки (18.10.2007), Гормоны (19.10.2007) и Пункцию щитовидки (08.11.2007). Также были сделаны анализы крови и мочи (результаты ниже). Примерно 03.11.2007 простыл (насморк и кашель без повышенной температуры). Все дни простуды по сегодняшний принимал капли в нос КСИЛЕН 0,1% и КАМЕТОН аэрозоль для горла. А с 11.11.2007 появился жар + боль в районе правой доли щитовидки. Т.е. от середины горла и почти до правого уха. Боль возникает при движении шеи. И почти постоянная не сильная боль в области затылка с правой стороны (ощущение такое, что я затылком перенапрягся и болит мышца). С 11.11.2007 (как появилась боль в районе щитовидки) стало ОЧЕНЬ сильно болеть горло и все шейные мышцы с правой стороны (почти до правого уха). От болей: 1) Я не могу нормально открывать рот (мне кажется, что болит в этот момент еще и ПОДБОРОДОК). 2) При глотании испытываю сильную острую в горле (кстати, правая доля щитовидки как видно на узи, да и на ощупь, залезла на середину горла).
3) Не могу выполнять движения шеей. Сковываю боли.
С момента появления болей в правой части шеи, я начал принимать обезболивающее МАКСИГАН (почти не помогает) + олететрин + аскафен.
Жар прошел, но боли, о которых я говорил, остались.
Плюс к этому за период с 11.11.2007 по 13.11.2007 (т.е. с момента появления болей в районе правой доли щитовидки), правая доля щитовидки еще немного увеличилась (проверяю каждый день на ощупь). На вид она почти не видна, но на ощупь…
Не знаю, с чем связаны боли в шеи и увеличение щитовидки (возможно простуда, а возможно после пункции осложнения).
Завтра еще возьму результаты анализа КОРТИЗОЛ (эндокринолог назначила). И завтра же иду к эндокринологу со всеми сделанными анализами.
АНАЛИЗЫ — Анализ крови (врач эндокринолог сказала, что нормальный): Лейкоциты: 5,9 РОЭ: 5 Б — 1 Э — 2 П — 2 С — 63 Л 26 М – 6 — Мочи (подчерка не разобрал на результатах): врач сказал, что тоже нормальный. — Анализы на гормоны: ТТГ: 0,91 Свободный Т4: 21,2 Врач сказала, что этот анализ тоже нормальный. — ПУНКЦИЯ —
ЛИСТОК ЦИТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ
Пункционная биопсия щитовидной железы 34/1,34/2,34/3 (пр.) из крупного анэхогенного образования правой доли (частично аспирировано 7 мл густого неоднородного ск кистозного содержимого) Методика ЦДК:
Без достоверного кровотока
Заключение: Увеличение объема ЩЖ. Крупная киста правой доли ЩЖ (частично аспирированная).
(08.11.2007)
— ПАТОМОРФОЛОГИЧЕСКИЙ / цитологический / ДИАГНОЗ №: 24467-24469 34/1,34/2,34/3 – Измененные эритроциты, бесструктурные массы.
(09.11.2007)
—
УЗИ щитовидки: Ссылка на фото УЗИ моей щитовидки нажмите [Ссылки доступны только зарегистрированным пользователям ]. Там же заключение по УЗИ (отсканировал текст т.к. подчерк не понял).Заранее благодарен за ответ.
Константин.
forums.rusmedserv.com
Типы цитологических заключений
- Клеточный состав воспаления. При возможности уверенное или предположительное заключение об этиологическом агенте (микроорганизмы, цитопатический эффект вируса, лучевое воздействие и др.).
- Пролиферация (гиперплазия) эпителия.
- Диагноз доброкачественного поражения или опухоли без указания гистологической формы.
- Диагноз доброкачественного поражения или опухоли с указанием гистологической формы в соответствии с гистологической классификацией (цитологическая картина перстневидноклеточного рака, папиллярного рака, злокачественной неходжкинской лимфомы и др.).
- Клетки с признаками атипии (неясного происхождения) — такое заключение не несет определенной диагностической информации и требует дальнейшего обследования и повторного получения материала для цитологического исследования.
- Предположение о злокачественной опухоли — клетки с нерезко выраженными признаками атипии, или выраженными дистрофическими (дегенеративными) изменениями; в этом случае необходимо обязательное повторное исследование, наблюдение.
- Диагноз злокачественной опухоли без указания гистологической формы – такое заключение выдается, когда цитологическая картина не позволяет уточнить диагноз.
- Диагноз злокачественной опухоли с указанием гистологической формы в соответствии с гистологическими классификациями (плоскоклеточный рак с ороговением, лимфогранулематоз, фолликулярный рак и др.).
Установленный квалифицированным специалистом утвердительный цитологический диагноз, учитывающий возможности и пределы метода, при совпадении с данными клинико-лабораторно-инструментальных исследований, в т. ч. с использованием молекулярных методов – юридически значимый, он служит основанием для начала лечения.
www.cmd-online.ru
4.Основные этапы развития
I – с древности до середины XIX века (“анатомический” или “макроскопический”)
До 1800 года – описательная посмертная анатомия
1800- 1840 г.г. – первые гистологические описания опухолей
II – с середины XIX века до середины XX века (микроскопический)
1870 г. – первая заливка в парафин, первые попытки биопсийной
диагностики
1891 г. – первая экспресс-биопсия
1930-1940 г.г. – первые пункционные биопсии
1941 г. – использование техники флуоресцирующих антител
III – до 70 годов XX века (электронная микроскопия, гистохимия)
IV – с 70 годов XX века по настоящее время (“коричневая революция”, моноклональные антитела, методы молекулярной биологии и др.)
Основой патологоанатомической службы в Российской Федерации являются следующие учреждения (подразделения) вне зависимости от их подчиненности и характера финансирования.
1. Подразделения патологоанатомической службы в составе лечебно- профилактических и научно-исследовательских учреждений:
— патологоанатомические отделения лечебно-профилактических учреждений (ЛПУ);
— патоморфологические отделы (отделения, лаборатории, группы) диагностических центров и других медицинских учреждений;
— патоморфологические отделы (отделения, лаборатории, группы) научно-исследовательских учреждений.
2. Патологоанатомические учреждения с правами юридического лица, финансируемые и подотчетные соответствующему территориальному органу управления здравоохранением:
— республиканские, краевые, областные, городские, муниципальные патологоанатомические бюро;
— региональные институты патологии. Ключевой фигурой в патологоанатомической службе является врач-патологоанатом
studfiles.net
МАЗОК НА ЦИТОЛОГИЮ — МЕТОД МИКРОСКОПИЧЕСКОГО ИССЛЕДОВАНИЯ ЦЕРВИКАЛЬНОГО ЭПИТЕЛИЯ С ЦЕЛЬЮ ПРЕДУПРЕЖДЕНИЯ И РАННЕЙ ДИАГНОСТИКИ РАКА ШЕЙКИ МАТКИ.
Содержание:
- Что показывает мазок на цитологию? Общая информация
- Жидкостная и классическая цитология, сколько делается тест?
- Цитограмма без особенностей — что это значит?
- Атрофический тип мазка
- Термины, встречающиеся в цитограмме
- Расшифровка цитограммы (NILM, ASCUS, LSIL, HSIL)
- Консультация online в комментариях
Мазок на цитологию в первую очередь проводится для обнаружения атипичных клеток, что позволяет на ранних этапах диагностировать дисплазию (CIN, LSIL, HSIL) или рак шейки матки. Это недорогой и удобный метод для профилактического охвата большого количества женщин. Конечно, чувствительность однократного исследования невысокая, однако ежегодный массовый скрининг в развитых странах позволил значительно снизить смертность женщин от рака шейки матки.
В связи с тем, что атипичные клетки могут располагаться на относительно небольшом участке слизистой, очень важно, чтобы материал был получен со всей поверхности шейки матки, особенно из цервикального канала! Для этого созданы специальные щеточки, позволяющие получать материал из недоступных для осмотра областей.
Особое внимание придается зоне трансформации, клетки которой чаще всего подвергаются опухолевому перерождению. Именно в зоне трансформации развивается до 80-90% рака шейки матки, остальные 10-20% приходятся на цервикальный канал.
Когда сдавать мазок на цитологию? Взятие мазка на цитологию следует проводить начиная с 5-го дня менструального цикла и за 5 дней до предполагаемого начала менструаций. Нельзя проводить анализ в течение двух суток после полового сношения либо введения во влагалище свечей. Несоблюдение этих правил может привести к ошибочной трактовке результатов. Так же наличие выраженного воспалительного процесса в шейке матки и влагалище серьезно осложняют диагностику.
Следует отметить, что забор материала — это достаточно неприятная процедура. Гинеколог должен соскоблить эпителий с поверхности шейки и зайти в цервикальный канал. Чем больше попадет эпителия из различных зон — тем качественнее диагностика. Иногда после цитологии могут оставаться кровоподтеки, это считается нормальным.
Таким образом, основное значение мазка на цитологию — это определение качественных изменений клеток. Для определения инфекционного агента, вызвавшего воспаление, лучше использовать мазок на флору или бактериологический посев. Однако при цитологическом исследовании врач может отметить присутствие каких либо микроогранизмов. К нормальной микрофлоре относятся палочки (лактобациллы), единичные кокки, в небольшом количестве может быть условно-патогенная флора. Наличие специфических инфекционных агентов (трихомонады, амебы, грибы, гонококки, гарднереллы, лептотрикс, хламидии, обилие кокков) считается патологией, которую необходимо лечить.
Обработка мазков. Сроки выполнения цитологии
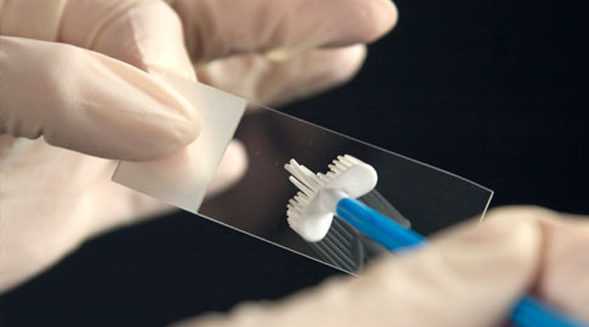
После забора материала, образец переносится на предметное стекло, фиксируется и окрашивается. При прямом переносе мазка со щеточки возможна частичная потеря материала и деформация клеток, что ведет к снижению чувствительности метода и большому числу ложных результатов. На смену классическому методу пришла жидкостная цитология, что значительно повысило точность и качество исследования.
Жидкостная цитология — это новая технология обработки мазков, которая заключается в помещении проб в контейнер со специальным стабилизирующим раствором. При этом в раствор попадает весь полученный эпителий, который затем центрифугируется и очищается от нежелательных примесей (слизи и др). На сегодняшний момент жидкостная цитология становится «золотым стандартом» для исследования мазков со слизистой шейки матки. Но и в этом случае чувствительность однократного исследования не превышает 60-70%. В репродуктивном возрасте часты ложноотрицательные результаты, а у женщин в менопаузе — ложноположительные. Только трехкратное цитологическое исследование позволяет приблизиться к 100%.
Существуют различные методы окраски препаратов: по Papanicolau (Пап-тест), по Романовскому, по Wright-Diemsa, по Граму. Все методы направлены на окрашивание определенных клеточных структур, что позволяет дифференцировать различные типы эпителия, отличать клетки с ороговением и опухолевой трансформацией. Тест Папаниколау широко признан и сейчас используется как основной стандартизированный метод.
Сколько времени делается тест? В зависимости от организации процесса результат можно получить в течение 2-3 дней.
Цитограмма без особенностей — что это значит?
Варианты цитологического заключения широко варьируют. Как вариант нормы, могут употребляться следующие заключения: «цитограмма без особенностей«, «цитограмма в пределах нормы«, «цитограмма без интраэпителиальных поражений«, «цитограмма соответствует возрасту — атрофический тип мазка«, «NILM — Negative for intraepithelial lesion or malignancy«, «пролиферативный тип мазка«. Все это — НОРМА!
Слизистая шейки матки в норме гладкая, блестящая, влажная. Плоский эпителий бледно-розовый, железистый эпителий — ярко красный. Клеточный состав, который можно встретить в нормальной цитологии представлен в таблице.
| Цитограмма без особенностей (NILM) у женщин репродуктивного возраста | |
| Экзоцервикс | Хорошо сохранившиеся клетки плоского эпителия, преимущественно поверхностного, промежуточного слоев. |
| Эндоцервикс | Клетки железистого (цилиндрического) эпителия. |
| Зона трансформации | Клетки плоского эпителия, единичные клетки или мелкие скопления метаплазированного плоского эпителия, небольшие скопления железистого эпителия. |
Атрофический тип мазка — что это значит?
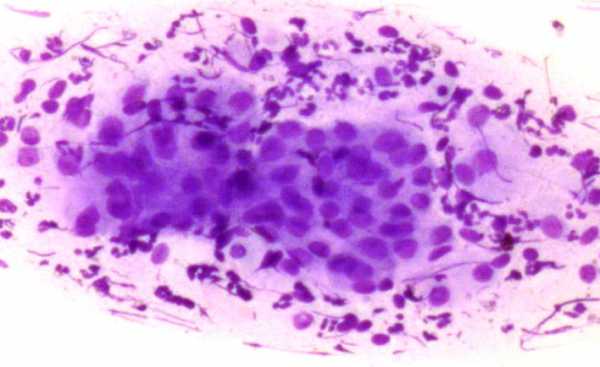
У женщин в переменопаузе и менопаузе за счет снижения общего уровня эстрогенов замедляются многие метаболические процессы, что приводит в результате к атрофии плоского эпителия. Эти изменения можно увидеть в цитограмме. Атрофический тип мазка относится к варианту нормальной цитограммы. Часто можно встретить в заключении фразу «цитограмма соответствует возрасту» или «возрастные изменения nilm«. Все это — варианты нормы!
Нужно понимать, что у женщин в менопаузе очень часты ложноположительные результаты цитограммы — тот случай, когда цитологу сложно отличить атрофичный плоский эпителий от дисплазии. Это нужно понимать, поскольку при последующей биопсии шейки матки патологии обычно не находят. Кроме того у пожилых женщин может быть склонность к кератинизации эпителия с формированием гиперкератоза (лейкоплакии).
| Цитограмма без особенностей (NILM) у женщин в пере- и менопаузе (атрофический тип мазка) | |
| Экзоцервикс | Хорошо сохранившиеся клетки плоского эпителия, преимущественно парабазального и базального слоев. Чаще бывают мазки атрофического типа, но могут быть и пролиферативного или смешанного типов. |
| Эндоцервикс | Отсутствие клеток цилиндрического (железистого) эпителия не является показателем плохого качества мазка, поскольку в этот период зона трансформации смещается глубоко в канал и для получения железистого эпителия щеточку нужно вводить на глубину более 2-2,5 см. |
| Зона трансформации | Клетки плоского, метаплазированного эпителия. |
Слизистая шейки матки в менопаузе истончена, легко травмируется и подкравливает, что является следствием снижения эстрогенов.
Расшифровка цитограммы
Терминология
Дискариоз и дискариоциты — аномальные клетки с гиперхромными (плотными и темными) ядрами и нерегулярным ядерным хроматином. За дискариозом последует развитие злокачественного новообразования. Используется как синоним дисплазии, но как более общий термин.
Атипия — любое отличие структуры клетки от нормы. Смысл зачастую зависит от контекста. Но чаще все же используется для описания предопухолевых и опухолевых изменений.
Воспалительная атипия — сочетание дегенеративных, реактивных, пролиферативных изменений клеток при воспалении. Эти изменения могут стать причиной ложно-положительного диагноза дисплазии или рака.
Дисплазия — процесс нарушения созревания плоского эпителия. Является истинным предопухолевым процессом. Имеет 3 степени. К первой обычно относят вирусное поражение, ко второй и третьей — поражение с опухолевым потенциалом.
ASCUS — атипичные клетки, которые трудно дифференцировать с реактивной атипией и собственно предопухолевым процессом. Атипия неясного значения.
Дискератоз — нарушение кератинизации отдельных клеток плоского эпителия. Является признаком ВПЧ.
Паракератоз — нарушение кератинизации эпителиального пласта. Поверхностные клетки плоского эпителия всегда имеют некоторую степень кератинизации — это защитный механизм. Паракератоз может наблюдаться в норме, при раздражении слизистой любой причины, или при ВПЧ-поражении.
Койлоцитоз (койлоцитарная атипия, койлоцит) — специфические изменения ядер, характерные для вируса папилломы человека.
Гиперкератоз (лейкоплакия) — выраженная кератинизация эпителиального пласта с появлением защитного бесструктурного слоя из кератогиалина. Это нормальный процесс для кожи, но в слизистых оболочках считается патологией. Наблюдается при ВПЧ-инфекции, а также при раздражении слизистой, особенно при опущении органов малого таза, выпадении матки.
Плоскоклеточная метаплазия — защитный механизм, физиологический процесс замещения нежного железистого эпителия более устойчивым плоским эпителием. Метаплазированный эпителий часто становится источником дисплазии и рака, так как легко поражается вирусом папилломы человека.
Железистая гиперплазия — пролиферация, активный рост железистого эпителия. Является реактивным процессом при воспалении, эрозии шейки матки. Часто встречается при использовании гормональных препаратов.
gynpath.ru
Общее описание
Гистологическое (патоморфологическое) исследование — это исследование образца тканей, взятого из организма человека. Материал для гистологического исследования чаще всего получают с помощью биопсии — методики взятия тканей от больного с диагностической целью. Гистологическое исследование является самым важным в диагностике злокачественных опухолей и одним из методов оценки эффективности лекарственной терапии.
Виды биопсии
Наружные биопсии — это биопсии, при которых забор материала производится непосредственно под «контролем глаза». Например, биопсии кожи, видимых слизистых, мышц. Внутренние биопсии — это биопсии, при которых кусочки ткани для исследования получают специальными методами. Так, кусочек ткани, взятый путем пункции с помощью специальной иглы называют пункционной биопсией, взятые путем аспирации кусочка ткани называют аспирационными биопсиями, путем трепанации костной ткани — трепанационными. Биопсии, полученные путем иссечения кусочка при рассечении поверхностно расположенных тканей, называют инцизионными, «открытыми» биопсиями. Для морфологической диагностики используются также прицельные биопсии, при которых забор ткани производится под визуальным контролем с помощью специальной оптики или под контролем УЗИ.
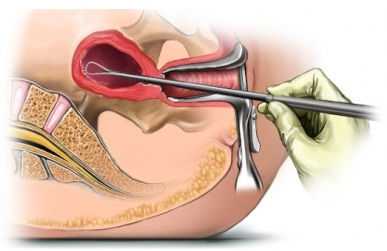 |  |
| Аспирационная биопсия | Чрескожная пункционная биопсия |
Взятие материала для биопсийного исследования должно производиться на границе с неизмененной тканью и, по возможности, с подлежащей тканью. Нельзя брать для биопсии кусочки из участков некроза или кровоизлияний.
После забора биопсийный и операционный материал должен быть сразу доставлен в лабораторию, при задержке доставки — сразу зафиксирован. Основным фиксатором является 10-12%-ный раствор формалина или 70%-ный этиловый спирт, при этом объем фиксирующей жидкости как минимум должен в 20-30 раз превышать объем фиксируемого объекта. При направлении для патоморфологического исследования материала, чаще всего, опухолевой ткани, лимфатических узлов до фиксации необходимо сделать мазок для цитологического исследования.
Виды гистологического исследования
Гистологическое исследование бывает срочным и плановым. При срочном исследовании полученные ткани замораживают, после чего выполняют срезы специальным ножом (микротом). Исследование занимает 30-40 минут. После окрашивания врач оценивает ткани с помощью микроскопа. Срочные исследования производятся во время хирургического вмешательства с целью решения вопроса о характере и объеме операции.
При плановом исследовании ткани помещают в специальный раствор, после чего заливают в парафин, выполняют срезы и прокрашивают. Длителность исследования в этом случае составляет порядка 5-10 дней.
Результаты биопсии
Врач-патоморфолог (патологоанатом, морфолог), проводя исследование, производит макроскопическое описание доставленного материала (размеры, цвет, консистенция, характерные изменения и др.), вырезает кусочки для гистологического исследования, указывая какие необходимо использовать гистологические методики. Исследуя изготовленные гистологические препараты, врач описывает микроскопические изменения и проводит клинико-анатомический анализ обнаруженных изменений, в результате которого делает заключение.
В заключении может быть ориентировочный или заключительный диагноз, в ряде случаев — только «описательный» ответ. Ориентировочный ответ позволяет определить круг заболеваний для проведения дифференциального диагноза. Заключительный диагноз патоморфолога является основой для формулировки клинического диагноза. «Описательный» ответ, который может быть при недостаточности материала, клинических сведений, позволяет иногда высказать предположение о характере патологического процесса. В некоторых случаях, когда присланный материал оказывается скудным, недостаточным для заключения, при этом патологический процесс мог не попасть в исследуемый кусочек, заключение патоморфолога может быть «ложноотрицательным». В случаях же отсутствия необходимых клинико-лабораторных сведений о больном или их игнорировании ответ патоморфолога может быть «ложноположительным». Во избежание «ложноотрицательных» и «ложноположительных» заключений необходимо совместно с врачом-клиницистом проводить тщательный клинико-анатомический анализ обнаруженных изменений с обсуждением результатов клинического и морфологического обследования больного.
При диагностических биопсиях дается микроскопическое описание и нозологическое заключение. В ясных и банальных случаях микроскопическое описание не дается или ограничивается минимально, заключение ограничивается гистологическим диагнозом.
Гистологический диагноз может быть описательным в тех случаях, когда морфологические изменения не специфичны и не свидетельствуют в пользу какого-либо заболевания или когда недостаточно представляется клиницистами клиническая картина конкретного пациента. Гистологическое заключение дается в соответствии с последними гистологическими классификациями ВОЗ и медицинской номенклатурой принятой в России.
Нормы
В норме клеточные изменения отсутствуют.
online-diagnos.ru
Цитологическая диагностика — это метод распознавания под микроскопом клеток организма, самостоятельно отторгшихся от тканей или искусственно разобщенных с ними. В современной клинике для диагностики заболеваний человека прибегают к цитологическому изучению мокроты, мазков из влагалища, экссудата, промывных вод бронхов и желудка, отпечатков с изъязвившихся слизистых оболочек и кожи, а также пунктаты лимфатических узлов, селезенки, печени, почек, опухолей и опухолевых образований в молочных, щитовидной и слюнной железах, костей и мягких тканей, используя общие для цитологии (наука о клетке) методы.
Препараты готовят в виде тонких мазков, подобно мазкам крови, так, чтобы клеточные элементы располагались в них однослойно. Для окраски препаратов используют гематологические методики (по Паппенгейму, Лейшману), а также гематоксилин-эозин .
При цитологической диагностике основное внимание обращают на структурные особенности отдельных клеток. Признаки злокачественности клеток делят на общие, указывающие на злокачественность клетки вообще, и частные, т. е. такие, которые обусловлены гистологической формой опухоли или принадлежностью опухолевой клетки к определенному органу или ткани.
Можно выделить некоторый комплекс изменений, характерный для клеток злокачественных новообразований: полиморфизм размеров и формы клеток, неравномерность восприятия окрасок, смещение ядерно-цитоплазматических отношений в пользу ядра, увеличения размеров и количества ядрышек; отмечаются неправильные фигуры деления (митотические и амитотические), наличие протоплазматических включений и вакуолей. Обращают внимание на взаимное расположение клеток, их связь между собой и т. п.
Выявление цитологических особенностей позволяет диагностировать злокачественное новообразование и установить его природу — эпителиальную (рак) или соединительнотканную (саркома).
Большую помощь оказывает цитологическая диагностика также и в выявлении неспецифического и специфического воспаления.
Цитологическая диагностика — метод распознавания под микроскопом подвижных клеток организма и клеток, самостоятельно отторгшихся от тканей или искусственно разобщенных с ними.
Метод первоначально применялся как часть клинико-лабораторного анализа преимущественно для диагностики болезней крови, кроветворных органов и воспалительных процессов. В последнее время область применения цитологической диагностики значительно расширилась, повысилась ее диагностическая эффективность. Цитологическая диагностика применяется во всех медицинских специальностях, расшифровывая как патологические изменения, так и некоторые физиологические состояния (например, при менструациях, беременности, родах и др.). Цитологическая диагностика стала необходима для правильного и своевременного распознавания многих видов злокачественных и доброкачественных новообразований, для выявления предраковых заболеваний и ранней стадии рака шейки матки (так называемая carcinoma in situ) во время массовых профилактических осмотров; используется для динамического наблюдения за ходом лечения заболеваний кожи, ран, злокачественных новообразований. Цитологическая диагностика не конкурирует с гистологическим методом; она часто предшествует ему. В сомнительных случаях после цитологического исследования биопсия и гистологическое исследование обязательны; все эти методы дополняют друг друга.
Соблюдение правил сбора и обработки материала для цитологического исследования обеспечивает правильный диагноз.
Объектами цитологического исследования являются нормальные и патологические жидкости организма, в которых могут быть клетки, отторгшиеся с поверхности ткани. Этот раздел исследования называется эксфолиативной цитологией (от лат. ехfoliatio — шелушение, слущивание). Изучение клеток, аспирируемых из глубины патологического очага с помощью прокола инъекционной иглой, называется пункционной цитологией. Этот метод требует от врача правильного выбора места и соблюдения техники пункции; при исследовании пунктата необходимо учитывать ход иглы в направлении патологического очага. При диагностической пункции изучается клеточный состав и клеточные комплексы, а не кусочки тканей, как при биопсии.
Объектом исследования служат (цветн. таблица, рис. 1—15): при локализации патологического процесса в гортани, трахее — материал, взятый на тампон специальной ложечкой; в бронхах, легких — мокрота, аспирируемое содержимое бронхов или смывы последних, отпечаток на тампоне, взятый через бронхоскоп с участка поражения, пунктат из патологического очага (взятый до или во время операции), экссудат; в желудочно-кишечном тракте — материал с тампона при эндоскопии (пищевода, доступных отделов толстой и прямой кишок), промывные воды из желудка (взятые желудочным, дуоденальным зондом, абразивным зондом-баллоном), толстого кишечника (с помощью клизмы, ирригационно-аспирационных инструментов); в женских половых органах — материал поверхностного соскоба, взятый специальным шпателем, с тампона, аспирированный или смытый из влагалища, цервикального канала, полости матки (пипеткой с баллоном, шприцем Брауна, специальным инструментом), а также асцитическая жидкость при раке яичников; в мочевыводящих путях — свежевыпущенная моча, смыв с пузыря; в предстательной железе — секрет после массажа; в молочной железе — выделения из соска, отпечаток с его эрозированной поверхности, пунктат из опухолевидного образования; в других органах и тканях берут пунктат из патологического очага при его доступности для пункции, проводимой при необходимости под контролем рентгена или после оценки данных по рентгенограммам легких, костей скелета. При локализации процесса на коже и слизистых оболочках, доступных для непосредственного и плотного соприкосновения, берут отпечаток на стекло (после удаления некротических масс смыванием) и смытую жидкость; при локализации в головном и спинном мозге — спинномозговую жидкость. Осваиваются методы обнаружения клеток рака в токе крови и смывах с послеоперационных ран до их ушивания.
Микроскопируют препараты, приготовленные на предметных стеклах, чаще в виде мазков или отпечатков. Последние получают или непосредственным прикосновением поверхности стекла к патологическому очагу, или после переноса (перепечатывания) материала, взятого на тампон. Основной метод цитологической диагностики — микроскопия фиксированных и окрашенных препаратов; окраска позволяет определить наибольшее число морфологических изменений клеток и ядер. Определение отклонений в морфологии ядра особенно важно для выявления начала малигнизации. Используют различные методы окраски. Гематоксилин и эозин имеют преимущества при окраске слизистых объектов (мокроты и т. п.) благодаря четкости получаемой картины. Азур II — эозин желтый — наиболее удобен для исследования материала, полученного пункцией (Романовский — Гимза; Май — Грюнвальд — Гимза). Подсобными методами является фазово-контрастная и люминесцентная микроскопия с использованием флюорохрома, которая применяется преимущественно при массовых профилактических осмотрах женщин. Люминесцентный метод позволяет видеть клетки и различать их по цвету свечения, возникшего под влиянием флюорохрома, фазово-контрастный — рассмотреть особенность клеток, не прибегая к фиксации и окраске (в нативном состоянии) даже с иммерсионной системой. Оба метода не требуют много времени на подготовку препарата, однако и не сокращают срока его исследования и не всегда дают возможность уточнить диагноз. Метод нативного препарата при световом микроскопе в цитологическом исследовании играет ориентировочную роль и используется в общем клинико-лабораторном анализе.
Разработаны цитограммы для диагностики таких заболеваний, как туберкулез, лимфогранулематоз, лимфоретикулосаркома, инфекционный мононуклеоз, болезни крови и кроветворных органов. Цитограммы печени характеризуют некоторые процессы в ней: цирроз, гемохроматоз (пигментный цирроз), эпидемический гепатит, первичный рак печени (гепатому) и метастазы. Возможна цитологическая диагностика амилоидоза почек, селезенки, а также заболеваний ретикулоэндотелиальной системы: эозинофильной гранулемы костей (болезнь Таратынова), ксантоматоза, керазивного ретикулоэндотелиоза (болезнь Гоше). Известны цитограммы пузырчатки, экссудата при экземе, хронических заболеваний верхнечелюстных пазух и т. п. Изучение цитограмм различных форм воспалительных и регенеративных процессов позволяет их дифференцировать между собой и от клинически сходных заболеваний, и, что особенно важно, дифференцировать от опухолей (например, остеомиелит от саркомы). Определены цитологические картины рака (плоскоклеточного, мелкоклеточного недифференцированного, железистого при локализации в любом органе), пролиферирующей папиллярной цистаденомы, папиллярной цистокарциномы яичника, щитовидной железы, гипернефроидного рака, саркомы мягких тканей и костей (ретикулосаркомы, рабдомиосаркомы, фибросаркомы), ангиосаркомы, остеогенной хондросаркомы, миксосаркомы, а также таких новообразований, как остеобластокластома (с малигнизацией и доброкачественная), саркома Юинга, невринома, смешанная опухоль слюнных желез, меланобластома, некоторые виды внутриглазных опухолей, опухолей мозга. В зависимости от локализации и заболевания при помощи цитологической диагностики правильный диагноз устанавливается в 85—95% случаев. Подсобное значение цитологическая диагностика приобрела при срочном распознавании патологического процесса по отпечаткам или пунктатам во время оперативных вмешательств по поводу новообразований. Выявление ранних признаков рака и степени малигнизации ткани часто более доступно цитологическому методу, чем гистоморфологическому.
www.medical-enc.ru
Цитологическое исследование препаратов должно состоять из описания морфологической картины и собственно формулирования диагноза, по возможности с указанием природы процесса (добро- или злокачественного) при наличии опухоли, определении тканевой принадлежности, по возможности гистологической формы и степени ее дифференцировки. Иногда данные цитологического исследования позволяют только констатировать наличие злокачественного новообразования, но не дают возможности определить тип опухолевых клеток. Однако даже такой диагноз оказывается ценным для правильного ведения больного.
Критерии цитологической диагностики Основу цитологической диагностики составляет изучение клеток, изменений в их расположении и строении. На основании известных критериев цитологической диагностики анализируют клеточный и неклеточный состав: количество клеток, наличие клеток разного типа, их расположение в структурах или разрозненно, вид структур, размер, форма, строение клеток и ядер, ядерно-цитоплазматическое соотношение, наличие или отсутствие клеточного и ядерного полиморфизма и других параметров. По степени выраженности отклонения от нормального клеточного состава судят о природе патологического процесса.
При этом учитывают фон препарата — элементы крови, бесструктурное вещество, коллоид, жир и др.
Количество клеток в мазке определено прочностью межклеточной связи, обилием стромы. Богатый клеточный состав характерен для низкодифференцированных опухолей и рака, гемато- и лимфосаркомы, опухоли Юинга. Скудный материал и даже единичные клетки встречают при остеопластической (склеротической) остеогенной саркоме, скиррозном и дольковом раке молочной железы.
Расположение клеток. Клетки в мазке могут располагаться разрозненно или в виде структур. Для доброкачественных поражений характерны правильное, упорядоченное расположение клеток, одинаковое расстояние между ними, сходные размеры клеток и ядер, образующих структуру. Для злокачественных новообразований характерны структуры, которые называют комплексами. Комплексы встречают при раке (опухоли из эпителиальной ткани) или саркоме (опухоли из неэпителиальной ткани — соединительной, мышечной, нервной), часто в виде пучков.
Размеры клеток и ядер. Размеры клеток обычно оценивают в сравнении с размерами нормальных клеток того же типа. Размеры ядер обычно сравнивают с размером эритроцита (в норме достаточно стабильным — примерно 7 мкм).
Если размер ядра меньше эритроцита, его считают мелким, если в 1-2 раза больше эритроцита — средним, в 3-6 — крупным, в 7 и более раз — гигантским. Соотношение размеров ядра и цитоплазмы (ядерно-цитоплазматическое соотношение) также весьма различно в разных клетках, и при его оценке учитывают степень отклонения этого параметра от нормальной клетки того же типа.
Фон препарата часто имеет большое диагностическое значение. Фоном могут быть элементы периферической крови или воспаления, сопровождаемого опухолевым процессом, клеточный детрит, межуточное вещество. Фон препарата в виде межуточного вещества может иметь диагностическое значение при определении тканевой принадлежности опухоли (хрящеобразующие опухоли) или гистологической формы (аденокарцинома со слизеобразованием).
НЕКОТОРЫЕ КРИТЕРИИ ДОБРОКАЧЕСТВЕННЫХ И ЗЛОКАЧЕСТВЕННЫХ ПОРАЖЕНИЙ При реактивном и фоновом поражениях чаще всего увеличены количество клеток (гиперплазия, пролиферация), размер ядер и наблюдается их более интенсивная окраска (гиперхромия). Хроматин распределен сравнительно равномерно. В некоторых ядрах (особенно характерно для железистого эпителия) увеличен размер ядрышек. При некоторых состояниях изменены размер клеток и особенности окрашивания цитоплазмы.
При пограничном процессе (поражении, близком к злокачественной опухоли) размер ядер увеличен значительно, ядро деформировано, контуры его неровные, ядерная мембрана неравномерно утолщена.
Хроматин распределен неравномерно, мелкие и крупные участки уплотнения чередуются. Образуются множественные мелкие ядрышки или они могут увеличиться в размере, встречаются многоядерные клетки. Однако в отличие от злокачественной опухоли в разных клетках изменения оценивают как мономорфные (однотипные).
Изменения в клеточном составе мазка при злокачественной опухоли. • Клеточный и ядерный полиморфизм — различие характеристик разных клеток. • Образование комплексов из клеток — структур, отличающихся от нормальных.
• Изменение фона препарата: для многих злокачественных опухолей характерен так называемый опухолевый диатез — реакция соединительной ткани на инвазию (прорастание опухоли). При этом определяют зернистые массы, лейкоциты, эритроциты, что создает вид «грязного» фона.
Если имеется достаточное количество материала и клетки сохранены, хорошо приготовлен и окрашен препарат, часто без характеристики микроскопической картины формулируют цитологический диагноз с указанием гистологической формы опухоли и степени дифференцировки (низкодифференцированная аденокарцинома, плоскоклеточный ороговевающий рак, остеогенная саркома). При недостаточно убедительном материале и неяркой цитологической картине приводят описание мазка и отдельных клеточных элементов.
ФОРМУЛИРОВАНИЕ ЦИТОЛОГИЧЕСКОГО ДИАГНОЗА И ЕГО ТРАКТОВКА При формулировании цитологического диагноза рекомендуют использовать принятые международные термины, хотя допустимо в качестве дополнительного замечания применять привычные в данном учреждении названия опухолей и других поражений.
Утвердительный и предположительный цитологические диагнозы должны соответствовать МКБ-10, Международным гистологическим классификациям опухолей ВОЗ. • Картина воспаления — элементы воспаления (нейтрофильные и эозино-фильные лейкоциты, лимфоидные и плазматические элементы, гистиоциты, макрофаги, клетки инородных тел). • Пролиферация (гиперплазия) эпителия. • Диагноз доброкачественного поражения или опухоли без указания гистологической формы. • Диагноз доброкачественного поражения или опухоли с указанием гистологической формы в соответствии с гистологической классификацией (цитологическая картина саркоидоза, цитограмма хондромы и др.). • Клетки с признаками атипии (неясного происхождения) — такое заключение не несет определенной диагностической информации и требует дальнейшего обследования и повторного получения материала для цитологического исследования. Это могут быть доброкачественные элементы с признаками атипии, обусловленные усиленной гиперплазией и воспалением. В этом случае необходимо повторить исследование, лечить воспаление или доброкачественный процесс, повторно обследовать после лечения. Однако клетки с признаками атипии могут относиться и к злокачественной опухоли. • Предположение о злокачественной опухоли — клетки с выраженными признаками атипии, дистрофическими изменениями; в этом случае необходимы обязательное повторное исследование, наблюдение. Чаще всего при таком диагнозе есть серьезные основания предположить злокачественную опухоль. Цитологический диагноз в предположительной форме рассматривают как информацию, которая диктует необходимость и направленность дополнительных исследований. Он также не имеет юридической значимости. Однако опыт показывает, что предположительный диагноз, в свою очередь, дает определенную диагностическую информацию. Например, предположительный цитологический диагноз злокачественной опухоли легкого в последующем, при продолжении диагностического исследования, подтверждается у 60-75% пациентов. Выявленная тяжелая атипия эпителиальных клеток в мазке и предположение об опухоли в материале аспирационной пункции тонкой иглой предстательной железы в последующем подтверждаются примерно у 50% пациентов. Особое значение предположительный цитологический диагноз опухоли имеет на первых этапах проведения скрининга. Также предполагают наличие злокачественной опухоли при получении небольшого количества клеток с атипией или дистрофических изменениях. Диагноз злокачественной опухоли без указания гистологической формы — заключение, когда цитологическая картина не позволяет установить гистологическую форму опухоли. • Диагноз злокачественной опухоли с указанием гистологической формы в соответствии с гистологическими классификациями (плоскоклеточный рак с ороговением, лимфогранулематоз, остеогенная саркома и др.). Цитологическое исследование — эффективный метод диагностики злокачественных опухолей различных органов, а цитологический диагноз опухоли в утвердительной форме все чаще рассматривают как эквивалент патогистологического исследования, т. е. имеет юридическую значимость и может вносить изменения в предположительный клинический, эндоскопический, рентгенологический диагноз. Установленный квалифицированным специалистом утвердительный цитологический диагноз, учитывающий возможности и пределы метода, при совпадении с данными клинико-лабораторно-инструментальных исследований — юридически значимый, служит основанием для начала радикального лечения. Поскольку методы лечения онкологических заболеваний могут быть весьма агрессивными, при отсутствии убедительных признаков опухоли необходим контроль в целях предотвращения гипердиагностики. Некоторые сложные спорные случаи требуют гистологического подтверждения диагноза. • Описательный ответ может быть, если имеется недостаточное количество материала или он представлен в основном элементами воспаления и периферической крови, отдельными клеточными элементами с выраженными дистрофическими изменениями, затрудняющими идентификацию клеток. В тексте можно указать, что послужило причиной отсутствия диагноза (недостаточное количество материала, трудность трактовки обнаруженных клеточных элементов и всей цитологической картины). В противоположность распространенному мнению, можно утверждать, что и «неудовлетворительные», и «неинформативные» результаты цитологического исследования иногда дают лечащему врачу косвенную диагностическую информацию.
• Отрицательный ответ — клетки злокачественной опухоли (или другого заболевания, предполагаемого лечащим врачом) не обнаружены.
В таких случаях можно указать, какие элементы обнаружены (периферическая кровь, элементы воспаления и др.). Отрицательный результат цитологического исследования обычно не содержит информации о заболевании и формально не опровергает клинического предположения о патологическом процессе, его рассматривают как указание на необходимость продолжения диагностических исследований.
ЗНАЧЕНИЕ ЦИТОЛОГИЧЕСКОГО ИССЛЕДОВАНИЯ Определенные трудности диагностики возникают в ситуации, когда вместо предполагаемой по клиническим данным патологии в утвердительном цитологическом диагнозе установлено другое заболевание. Уровень информации, содержащейся в утвердительном цитологическом диагнозе, связанный с определением природы поражения, может быть различным. Утвердительный диагноз злокачественной опухоли представляет пример первого (базового) уровня диагностической точности, часто достаточного для лечебных целей. Фактически во многих случаях при любой биопсии реально ожидают прежде всего вывод о добро- или злокачественном поражении.
Цитологическая верификация гистологической формы опухоли отражает второй уровень информации. Например, выявленные в мазке клетки злокачественной опухоли с признаками железистой дифференцировки позволяют диагностировать аденокарциному, установив при этом степень ее дифференцировки (высокую, умеренную, низкую). Следующий уровень диагностической информации при цитологическом исследовании — определение первичной или метастатической природы опухоли, а при исследовании метастаза — предположение о наиболее вероятной первичной локализации опухоли.
Цель исследования вносит определенные коррекции в цитологический диагноз. В частности, цель скрининга — профилактика и раннее выявление опухоли. Устанавливая цитологической диагноз во время скрининга, соблюдают принцип, позволяющий при сомнении в трактовке микроскопических данных или при дифференциальной диагностике пограничных случаев и опухоли, выказывая онкологическую настороженность, «завышать» цитологический диагноз. Это оправдано тем, что при скрининге специфичность метода — менее критический параметр, так как результаты всегда проверяют на последующих этапах уточняющей диагности¬ки и комплексного обследования больного.
На этапе уточняющей диагностики в специализированном отделении роль высокой достоверности цитологического диагноза возрастает. Именно поэтому в сомнительном случае пограничного поражения цитологический диагноз лучше не «завышать». Например, при невозможности проведения достоверной дифференциальной диагностики между тяжелой дисплазией эпителия и злокачественной опухолью шейки матки в условиях скрининга целесообразно высказать предположение о раке, а во время уточняющей диагностики по тому же мазку в условиях онкологического диспансера необходимо установить диагноз тяжелой дисплазии эпителия, тем самым избежать неправомерных лечебных воздействий. Тем не менее следует провести дополнительные исследования для установления точного диагноза.
ОГРАНИЧЕНИЯ ЦИТОЛОГИЧЕСКОЙ ДИАГНОСТИКИ Цитологическая диагностика имеет ограничения: • неполноценный материал и недостаточная клиническая информация; • субъективизм и малый практический опыт цитолога;
• недостаточное использование в практической работе объективных современных методов.
Несмотря на достижения цитологической диагностики, ошибки неизбежны. По некоторым данным, цитологические ошибки составляют 8,35% при раке и нераковых заболеваниях с локализацией в легких, средостении, пищеводе, желудке, молочной железе, шейке и теле матки, 14,6% — при патологических процессах в коже, мягких тканях, костях. Ошибки разделены на три группы: объективные, субъективные и технические.
Причины объективных ошибок: • отсутствие патогномоничных цитологических признаков злокачественности; • недостаточная изученность некоторых цитограмм; • многообразие цитологических картин злокачественных и доброкачественных процессов;
• отсутствие гарантии того, что исследуемый материал из патологического очага, а не из окружающей ткани.
Причины субъективных ошибок: • недостаточная профессиональная подготовка врача, выполняющего цитологическое исследование; • игнорирование сведений о клинических проявлениях болезни, клинических данных и результатов исследования другими диагностическими методами; • недостаточная онкологическая подготовка врача-клинициста, получающего материал для цитологического исследования;
• неправильная трактовка врачом-клиницистом результатов цитологического исследования.
Даже при соблюдении стандартных условий получения, приготовления и окрашивания мазков могут возникать трудности, связанные с различной интерпретацией клеточного состава разными специалистами. В клинической цитологии, помимо широкого спектра стандартных методов окрашивания препарата, используют дополнительные методики, позволяющие определять различные компоненты клеток (ДНК, РНК, гемосидерин, меланин, слизь, гликоген, липиды, пероксидазу, неспецифическую эстеразу, кислую и щелочную фосфатазу и др.). Активно применяют молекулярные и молекулярно-генетические методы диагностики: иммуноцитохимические, молекулярно-генетические (гибридизация in situ-FISH, CISH) и др.
Существуют различные возможности организации работы цитолога: в составе клинико-диагностической лаборатории, отдела патологической анатомии, цитологической лаборатории онкологического диспансера и научно-исследовательского института, централизованной цитологической лаборатории. Поскольку цитопатолог и патологоанатом в одном учреждении, как правило, — разные специалисты, а результаты цитологической диагностики постоянно сопоставляются с патогисто-логическими данными, у врачей-цитологов есть мощный стимул к развитию профессионализма. Значительный вклад в развитие цитологической службы России вносит Ассоциация клинических цитологов, которая прилагает значительные усилия по улучшению результатов цитологического исследования.
Повышению качества цитологической диагностики способствуют: • совершенствование профессионального обучения, тестирования, обеспечения и контроля качества цитологических исследований; • консультации по сложному диагностическому материалу. В большой лаборатории консультирование обычно проходит в пределах коллектива, однако при некоторых сложных случаях даже опытным специалистам необходимо посоветоваться с коллегами с опытом диагностики редких и сложных опухолей в других учреждениях. В связи с этим существует практика консультаций лично или по почте, обсуждения на заседаниях «круглого стола». В последнее время эту проблему помогает решить телемедицина;
• объективизация цитологической диагностики с помощью автоматизированных систем, морфометрии, иммуноцитохимических и молекулярно-генетических реакций, методов определения различных компонентов ядра и цитоплазмы (ДНК, РНК, гемосидерина, меланина, слизи, гликогена, липидов, кислой и щелочной фосфатазы и др.).
Эти методы еще недостаточно используют в клинической практике.
meddaily.info
Цитологическая диагностика злокачественных новообразований
04 Октября в 14:08 7605
Цитологический метод, основанный на микроскопическом изучении и оценке клеточного материала, полученного различным способом из патологического очага, является ветвью онкоморфологии. Цель цитологического исследования — установить правильный диагноз злокачественных опухолей любой локализации и в любой стадии процесса. При этом удается сэкономить время, избежать хирургического вмешательства для выполнения биопсии и не задержать начала лечения.Достоинства и преимущества цитологического метода:
• абсолютная безвредность; • быстрота (исследование может быть выполнено в течение 10 мин); • относительная простота и доступность (не требуется дорогих реактивов и оборудования), метод осуществим на амбулаторном этапе обследования; • возможность применения многократных исследований, что особенно важно для мониторинга морфологических изменений в процессе лечения и оценки его эффекта; • небольшое количество адекватного материала для изучения; • возможность распознавания рака в самых начальных стадиях (цитологическая диагностика клинически, рентгенологически и эндоскопически «немого» рака); • является методом выбора в случаях, когда биопсия ткани и гистологическое исследование невозможны или крайне нежелательны (подозрение на меланому); • позволяет по степени выраженности пролиферации эпителия выделить группу дисплазии, обоснованно формировать группы повышенного риска рака разных локализаций и вести динамическое наблюдение за этой категорией лиц; • позволяет отдифференцировать метастазы от первичных опухолей и в ряде случаев указать на источник метастазирования. Вместе с тем, в процессе изготовления мазка неизбежно нарушаются пространственные взаимоотношения структурных элементов ткани, что существенно ограничивает диагностические возможности цитологии и делает гистологический метод более информативным в определении нозологии опухоли и абсолютным — в установлении ее инвазивности.Интерпретация цитологических препаратов — сложный процесс. Как известно, патогномоничных цитоморфологических признаков, присущих только злокачественной клетке и позволяющих абсолютно отличать ее от неопухолевой клетки, нет.
В настоящее время учитывается до 180 различных цитоморфологических признаков опухоли. Основными являются: отсутствие четких клеточных границ; увеличение или уменьшение размеров и формы клеток (пойкилоцитоз); увеличение ядерно-цитоплазматического соотношения; полиморфизм и гиперхромия ядер; наличие «голых» ядер и голоядерных структур; увеличение размеров и количества ядрышек; изменение структуры и распределения хроматина; наличие увеличенного количества патологических митозов и др. Поэтому цитоморфолог использует в своей работе совокупность признаков атипии клетки, каждый из которых не имеет существенного самостоятельного значения. Могут быть также изучены функциональные особенности опухолевых клеток цитохимическими реакциями по тем или иным продуктам их жизнедеятельности (кератин, слизь, слизеподобные вещества, меланин, липиды, гемосидерин, некоторые ферменты, свойственные исходной ткани). Их присутствие придает характерные особенности такой клетке и может быть решающим при определении тканевой природы и гистологического варианта опухоли.Так, например, присутствие слизи в цитоплазме опухолевой клетки говорит в пользу слизеобразующего рака, наличие зерен меланина — заподозрить меланому; светлая цитоплазма, содержащая гликоген и липиды и центрально расположенное ядер с крупным ядрышком — основание диагностировать гипернефроидный рак и т.д.
Формулирование цитологического заключения — сложный и кропотливый процесс. Заключение цитолога основывается на результатах исследования клеточного состава с обязательным учетом данных клинического обследования. Поэтому при направлении материала на цитологическое исследование клиницист должен правильно и обстоятельно заполнить сопроводительный бланк (указать возраст, пол, номер амбулаторной карты или истории болезни, характеристику и локализацию патологического очага). Чтобы избежать ошибочной трактовки изменений клеток, свойственных терапевтическому патоморфозу, цитологу необходима исчерпывающая информация обо всех видах проведенного лечения с обязательным указанием даты его окончания. В зависимости от метода получения материала для цитологического исследования клиническая цитология разделяется на три больших раздела: эксфолиатив-ная, или цитология спущенных материалов, пункционная и эндоскопическая. Эксфолиативная цитология (folium — лист, ех — отпадать) — основана на физиологическом «слущивании» клеток с тканевой поверхности (мокрота, желудочный сок, моча, выделения из соска молочной железы, влагалища, прямой кишки, смывы из полых органов, мазки-отпечатки из эрозированных поверхностей, ран, свищей; жидкостей из серозных полостей и т.д.). Из полых органов материал может быть получен с помощью смывов физиологическим раствором или растворами ферментов (трипсин, химотрипсин и др.), которые усиливают эксфолиацию опухолевых клеток. Мазки для цитологического исследования могут быть получены также путем отпечатков или соскоба с поверхности тканей при помощи шпателя, ватного тампона, специальных щеток и других приспособлений. Неэксфолиативная (аслирационная, пункционная) цитология — исследование клеток из опухолевых образований, аспирированных при пункции иглой. Для пункционной цитологии используется материал лимфатических узлов, костного мозга, костных новообразований, щитовидной и молочной желез, периферических опухолей легкого и т.д. С помощью пункции может быть также получен материал из замкнутых полостей. Это экссудаты и транссудаты (плевральная, асцитическая, перикардиальная, спинномозговая, синовиальная жидкости), а также содержимое кистозных образований. При эвакуации большого количества жидкости и/или при получении материала с помощью методики смывов целесообразно использовать метод концентрации клеток. Для этого весь объем эвакуированной жидкости отстаивается, нижний ее слой центрифугируется и из обогащенного клетками осадка готовятся мазки. В отношении пункционных биопсий высказывались предположения о возможной диссеминации опухоли при этих процедурах. Сейчас общепризнанно, что имеющийся минимальный риск перекрывается огромной пользой для больных в связи с реальной возможностью точной морфологической диагностики заболевания. Проведение пункции требует специальных навыков (выбор места прокола, забор клеточного материала, его количество и качество). Методически правильно выполненная пункция предусматривает, активную аспирацию шприцом клеточного материала при одновременных микровращательных и поступательных движениях иглой. Затем шприц отсоединяется и только после этого игла извлекается из ткани (рис. 8.9). 
Широкое распространение получили прицельные пункции образований под контролем УЗИ, компьютерного томографа. При поверхностно расположенной опухоли и максимально благоприятных условиях можно цитологически диагностировать опухоль, состоящую из 106-109 клеток с массой от 1 мг до 1 г.
Эндоскопическая цитология — прицельный забор материала во время эндоскопического исследования. В методологическом плане следует придерживаться правила, что первая биопсия берется из наиболее измененного участка слизистой оболочки, так как последующие могут быть не совсем точными из-за появляющейся кровоточивости. В качестве материала для цитологии могут быть использованы и мазки-отпечатки с поверхности кусочков, полученных при биопсии. Результаты исследования в значительной мере зависят от того, насколько прицельно взят материал, каковы его количество и сохранность. Цитологический материал переносится на специально подготовленные и обработанные предметные стекла (чистые, обезжиренные, сухие) и распределяется тонким слоем. Главное — сделать мазки максимально тонкими. Толстые мазки и мазки с большим содержанием крови очень плохо фиксируются, что негативно отражается на качестве окраски клеточного материала и резко ограничивает возможности его микроскопической интерпретации. Мазки на предметных стеклах фиксируются (чаще всего спирт и эфир в равных частях) и окрашиваются гематоксилином и эозином или азурэозиновыми смесями.Клиническая цитология в настоящее время утвердилась как самостоятельная клиническая дисциплина с большими диагностическими и профилактическими возможностями. Цитологические исследования очень широко применяется для диагностики, выбора тактики лечения, оценки лечебного эффекта при опухолях практически все локализации.
При наличии в мазках адекватного клеточного материала цитолог может идентифицировать практически всегда все разновидности рака. Забор материала может производиться во время бронхоскопии (смывы, brush-биопсия). Более простым, но менее результативным является многократное (до 5 раз) исследование спонтанно отделяемой мокроту (чувствительность — 20-40%). Результаты цитологической диагностики мокроты зависят от локализации опухоли, числа исследований и от соблюдения правил сбора материала. Эффективность исследования повышается при сборе утренней мокроты ежедневно в течение 3-5 сут в один и тот же приемник со спиртовым фиксатором. Лучше себя зарекомендовал способ получения индуцированной мокроты, т.е. собранной после десятиминутной ингаляции раствором фермента (чувствительность — 60-80%)Для верификации периферических образований легких показана трансторакальная пункция Изучение мазков пункционного материала позволяет цитологически распознать рак и определить его гистологическую форму (соответственно в 89% и 93%). Кроме того, подобная методика исследования позволяет верифицировать метастазы в легких.
При установлении диагноза рака цитология используется на этапе устанавливающей диагностики в комплексе с клиническим осмотром и маммографией. Материалом для исследования служат выделения из соска, мазки-отпечатки и соскобы с изъязвленной поверхности ареолы, пунктаты опухолевых образований, увеличенных регионарных лимфоузлов, уплотнений в области послеоперационных рубцов.Цитологический метод позволяет верифицировать рак железы в 89-98% случаев. При доброкачественных процессах железы клеточный состав пунктата позволяет выявить гиперпластические изменения эпителия и степень их выраженности, иногда осуществить нозологическую диагностику (киста, папиллома, фиброаденома, листовидная опухоль).
Материал для исследования берут во время гинекологического осмотра с поверхности шейки матки, из наружного маточного зева и цервикального канала. Простота получения материала и высокая эффективность метода (90-97% правильных ответов) позволяют применить его не только для диагностики рака, но и предраковых заболеваний при массовых профилактических осмотрах.Ответ цитологического исследования при профосмотрах дается по модифицированной классификации Папаниколау:
I — эпителий без особенностей; II — гиперплазия; III — выраженная дисплазия; IV — начало малигнизации: V — рак. При выявлении выраженной дисплазии или признаков малигнизации больная нуждается в углубленном обследовании в онкологическом учреждении.Цитологический скрининг рака шейки матки широко проводится во всем мире и доказал его реальную возможность распознавать самые начальные формы опухоли (cancer in situ и I стадию). При этом в задачу цитолога входит также диагностика воспалительных процессов, вирусных инфекций и других специфических процессов.
Для цитологической диагностики материал из полости матки получают путем аспирации шприцем Брауна или смыва. Обе методики дают примерно одинаковые результаты. Цитологически рак эндометрия выявляется в 84-100% случаев. Высокая эффективность метода в диагностике рака и предрака его простота и доступность для многократного применения в поликлинических условиях позволяют рекомендовать проведение его у пациенток, относящихся к группам риска по возникновению рака эндометрия (ожирение, диабет, миома матки, поздний климакс, эстрогенный тип кольпоцитологической реакции в постменопаузе, ановуляторные кровотечения и др.). Новообразования яичников вследствие особенностей их анатомического расположения чрезвычайно трудно диагностируются. Ошибки в установлении диагноза на основании только клинических данных достигают 40%. Известно, что у больных с пограничными и злокачественными опухолями яичников даже небольшое количество выпота прямокишечно-маточного пространства содержит взвесь клеток. Поэтому цитологическое исследование жидкости, полученной при пункции заднего свода влагалища, является высокодостоверным методом диагностики опухолей яичников. При этом можно получит информацию о гистогенезе, уровне дифференцировки опухоли, что позволяет наиболее рационально составить план лечения. А повторные исследования клеточного состава выпотов в процессе химиотерапии позволяют оценить ее эффект и проводить коррекцию. Кольпоцитология — метод изучения клеток эпителия влагалища для определения гормонального статуса женщины — широко используется для диагностики гормоноактивных опухолей яичников, контроля за гормональным лечением опухолей (рак тела матки, молочной железы) и для оценки количества эстрогенов в организме (т.н. «гормональное зеркало»). В основе исследования лежит физиологическая реакция эпителиальных клеток слизистой оболочки влагалища на содержание половых гормонов. Чем выше уровень эстрогенов в организме женщины, тем большее количество зрелых клеток будет в слизистой оболочке. Метод кольпоцитологии прост и заключается в заборе материала со слизистой оболочки боковой стенки влагалища на уровне наружного зева. Материал берется без усилий, чтобы в мазок попали поверхностные клетки эпителиального покрова, во избежание ошибочных трактовок. Приготовленные мазки после фиксации окрашиваются. После их просмотра составляется кольпоцитограмма — характеристика влагалищного эпителия с указанием процентного соотношения (индекса) клеток разной степени дифференцировки (зрелости). Чаще используют кариопикногический индекс — отношение ороговевших клеток с пикнотическим ядром к общему числу клеток.Чем выше индекс, тем выше насыщенность организма эстрогенами. Забор материала на «гормональное зеркало» может применяться и при профилактических осмотрах для выявления женщин с высоким эстрогенным уровнем в менопаузе, представляющих группу риска по раку эндометрия
Цитологические исследования хорошо дополняют существующие методы диагностики и дифференциальной диагностики рака данной локализации. При подозрении на рак пищевода и желудка материал для исследования получают методом «слепых» смывов физиологическим раствором, раствором ферментов или берут во время фиброэзофагогастроскопии.При подозрении на колоректальный рак материал для цитологии может быть получен при пальцевом ректальном исследовании, ректороманоскопии, фиброколоноскопии и с помощью смывов. Цитологический метод особенно информативен при язвенных и инфильтративных формах рака.
При подозрении на злокачественные опухоли кожи материал для цитологического исследования может быть получен путем отпечатков с изъязвленной поверхности, соскобов и пункции тонкой иглой. Особенно важно использование цитологии для диагностики меланы, так как это единственно возможный метод верификации ее в предоперационном периоде.Применение биопсии при подозрении на меланому противопоказано из-за возможности диссеминации опухоли. Часто при локализации опухоли на лице цитология используется вместо биопсии, выполнение которой может оказаться невозможным или нежелательным по косметическим соображениям.
Цитология является ценным методом диагностики опухолей щитовидной и слюнных желез, мочеполового тракта (мочевого пузыря, почек, предстательной железы, яичек), мягких тканей и костей, лимфатической системы и других органов. Нередко результаты цитологического исследования уточняют клинический диагноз, снимают необходимость проведения биопсии, способствуют проведению этиопатогенетически обоснованного лечения. Необходимо также отметить исключительно важную роль цитологического скрининга при массовых профилактических осмотрах. Сегодня цитология является основным методом скрининга предрака и рака шейки матки и существенно дополняет другие методы скрининга при обследовании лиц из групп повышенного риска. В последние годы все большее применение находят количественные иммуноморфологические и цитоморфологические методы исследования с использованием компьютерных технологий. Это дает возможность перейти от субъективных и только качественных к объективным и количественным методам анализа, что позволяет существенно повысить уровень диагностики опухолей. Более того, в клинической онкоморфологии быстрыми темпами развиваются телеметрические технологии. С их помощью возможно проведение точной диагностики и квалифицированной консультации препаратов на расстоянии. Таким образом, современный комплекс методов морфологической диагностики опухолей позволяет практически во всех случаях точно идентифицировать гистогенетическую принадлежность новообразования, степень его злокачественности и дать достаточно достоверную прогностическую оценку. Все это позволяет выработать адекватную конкретной ситуации тактику лечения согласно республиканским протоколам. Угляница К.Н., Луд Н.Г., Угляница Н.К.Цитологическая диагностика злокачественных новообразований
04 Октября в 14:08 7596
Цитологический метод, основанный на микроскопическом изучении и оценке клеточного материала, полученного различным способом из патологического очага, является ветвью онкоморфологии. Цель цитологического исследования — установить правильный диагноз злокачественных опухолей любой локализации и в любой стадии процесса. При этом удается сэкономить время, избежать хирургического вмешательства для выполнения биопсии и не задержать начала лечения.Достоинства и преимущества цитологического метода:
• абсолютная безвредность; • быстрота (исследование может быть выполнено в течение 10 мин); • относительная простота и доступность (не требуется дорогих реактивов и оборудования), метод осуществим на амбулаторном этапе обследования; • возможность применения многократных исследований, что особенно важно для мониторинга морфологических изменений в процессе лечения и оценки его эффекта; • небольшое количество адекватного материала для изучения; • возможность распознавания рака в самых начальных стадиях (цитологическая диагностика клинически, рентгенологически и эндоскопически «немого» рака); • является методом выбора в случаях, когда биопсия ткани и гистологическое исследование невозможны или крайне нежелательны (подозрение на меланому); • позволяет по степени выраженности пролиферации эпителия выделить группу дисплазии, обоснованно формировать группы повышенного риска рака разных локализаций и вести динамическое наблюдение за этой категорией лиц; • позволяет отдифференцировать метастазы от первичных опухолей и в ряде случаев указать на источник метастазирования. Вместе с тем, в процессе изготовления мазка неизбежно нарушаются пространственные взаимоотношения структурных элементов ткани, что существенно ограничивает диагностические возможности цитологии и делает гистологический метод более информативным в определении нозологии опухоли и абсолютным — в установлении ее инвазивности.Интерпретация цитологических препаратов — сложный процесс. Как известно, патогномоничных цитоморфологических признаков, присущих только злокачественной клетке и позволяющих абсолютно отличать ее от неопухолевой клетки, нет.
В настоящее время учитывается до 180 различных цитоморфологических признаков опухоли. Основными являются: отсутствие четких клеточных границ; увеличение или уменьшение размеров и формы клеток (пойкилоцитоз); увеличение ядерно-цитоплазматического соотношения; полиморфизм и гиперхромия ядер; наличие «голых» ядер и голоядерных структур; увеличение размеров и количества ядрышек; изменение структуры и распределения хроматина; наличие увеличенного количества патологических митозов и др. Поэтому цитоморфолог использует в своей работе совокупность признаков атипии клетки, каждый из которых не имеет существенного самостоятельного значения. Могут быть также изучены функциональные особенности опухолевых клеток цитохимическими реакциями по тем или иным продуктам их жизнедеятельности (кератин, слизь, слизеподобные вещества, меланин, липиды, гемосидерин, некоторые ферменты, свойственные исходной ткани). Их присутствие придает характерные особенности такой клетке и может быть решающим при определении тканевой природы и гистологического варианта опухоли.Так, например, присутствие слизи в цитоплазме опухолевой клетки говорит в пользу слизеобразующего рака, наличие зерен меланина — заподозрить меланому; светлая цитоплазма, содержащая гликоген и липиды и центрально расположенное ядер с крупным ядрышком — основание диагностировать гипернефроидный рак и т.д.
Формулирование цитологического заключения — сложный и кропотливый процесс. Заключение цитолога основывается на результатах исследования клеточного состава с обязательным учетом данных клинического обследования. Поэтому при направлении материала на цитологическое исследование клиницист должен правильно и обстоятельно заполнить сопроводительный бланк (указать возраст, пол, номер амбулаторной карты или истории болезни, характеристику и локализацию патологического очага). Чтобы избежать ошибочной трактовки изменений клеток, свойственных терапевтическому патоморфозу, цитологу необходима исчерпывающая информация обо всех видах проведенного лечения с обязательным указанием даты его окончания. В зависимости от метода получения материала для цитологического исследования клиническая цитология разделяется на три больших раздела: эксфолиатив-ная, или цитология спущенных материалов, пункционная и эндоскопическая. Эксфолиативная цитология (folium — лист, ех — отпадать) — основана на физиологическом «слущивании» клеток с тканевой поверхности (мокрота, желудочный сок, моча, выделения из соска молочной железы, влагалища, прямой кишки, смывы из полых органов, мазки-отпечатки из эрозированных поверхностей, ран, свищей; жидкостей из серозных полостей и т.д.). Из полых органов материал может быть получен с помощью смывов физиологическим раствором или растворами ферментов (трипсин, химотрипсин и др.), которые усиливают эксфолиацию опухолевых клеток. Мазки для цитологического исследования могут быть получены также путем отпечатков или соскоба с поверхности тканей при помощи шпателя, ватного тампона, специальных щеток и других приспособлений. Неэксфолиативная (аслирационная, пункционная) цитология — исследование клеток из опухолевых образований, аспирированных при пункции иглой. Для пункционной цитологии используется материал лимфатических узлов, костного мозга, костных новообразований, щитовидной и молочной желез, периферических опухолей легкого и т.д. С помощью пункции может быть также получен материал из замкнутых полостей. Это экссудаты и транссудаты (плевральная, асцитическая, перикардиальная, спинномозговая, синовиальная жидкости), а также содержимое кистозных образований. При эвакуации большого количества жидкости и/или при получении материала с помощью методики смывов целесообразно использовать метод концентрации клеток. Для этого весь объем эвакуированной жидкости отстаивается, нижний ее слой центрифугируется и из обогащенного клетками осадка готовятся мазки. В отношении пункционных биопсий высказывались предположения о возможной диссеминации опухоли при этих процедурах. Сейчас общепризнанно, что имеющийся минимальный риск перекрывается огромной пользой для больных в связи с реальной возможностью точной морфологической диагностики заболевания. Проведение пункции требует специальных навыков (выбор места прокола, забор клеточного материала, его количество и качество). Методически правильно выполненная пункция предусматривает, активную аспирацию шприцом клеточного материала при одновременных микровращательных и поступательных движениях иглой. Затем шприц отсоединяется и только после этого игла извлекается из ткани (рис. 8.9). 
Широкое распространение получили прицельные пункции образований под контролем УЗИ, компьютерного томографа. При поверхностно расположенной опухоли и максимально благоприятных условиях можно цитологически диагностировать опухоль, состоящую из 106-109 клеток с массой от 1 мг до 1 г.
Эндоскопическая цитология — прицельный забор материала во время эндоскопического исследования. В методологическом плане следует придерживаться правила, что первая биопсия берется из наиболее измененного участка слизистой оболочки, так как последующие могут быть не совсем точными из-за появляющейся кровоточивости. В качестве материала для цитологии могут быть использованы и мазки-отпечатки с поверхности кусочков, полученных при биопсии. Результаты исследования в значительной мере зависят от того, насколько прицельно взят материал, каковы его количество и сохранность. Цитологический материал переносится на специально подготовленные и обработанные предметные стекла (чистые, обезжиренные, сухие) и распределяется тонким слоем. Главное — сделать мазки максимально тонкими. Толстые мазки и мазки с большим содержанием крови очень плохо фиксируются, что негативно отражается на качестве окраски клеточного материала и резко ограничивает возможности его микроскопической интерпретации. Мазки на предметных стеклах фиксируются (чаще всего спирт и эфир в равных частях) и окрашиваются гематоксилином и эозином или азурэозиновыми смесями.Клиническая цитология в настоящее время утвердилась как самостоятельная клиническая дисциплина с большими диагностическими и профилактическими возможностями. Цитологические исследования очень широко применяется для диагностики, выбора тактики лечения, оценки лечебного эффекта при опухолях практически все локализации.
При наличии в мазках адекватного клеточного материала цитолог может идентифицировать практически всегда все разновидности рака. Забор материала может производиться во время бронхоскопии (смывы, brush-биопсия). Более простым, но менее результативным является многократное (до 5 раз) исследование спонтанно отделяемой мокроту (чувствительность — 20-40%). Результаты цитологической диагностики мокроты зависят от локализации опухоли, числа исследований и от соблюдения правил сбора материала. Эффективность исследования повышается при сборе утренней мокроты ежедневно в течение 3-5 сут в один и тот же приемник со спиртовым фиксатором. Лучше себя зарекомендовал способ получения индуцированной мокроты, т.е. собранной после десятиминутной ингаляции раствором фермента (чувствительность — 60-80%)Для верификации периферических образований легких показана трансторакальная пункция Изучение мазков пункционного материала позволяет цитологически распознать рак и определить его гистологическую форму (соответственно в 89% и 93%). Кроме того, подобная методика исследования позволяет верифицировать метастазы в легких.
При установлении диагноза рака цитология используется на этапе устанавливающей диагностики в комплексе с клиническим осмотром и маммографией. Материалом для исследования служат выделения из соска, мазки-отпечатки и соскобы с изъязвленной поверхности ареолы, пунктаты опухолевых образований, увеличенных регионарных лимфоузлов, уплотнений в области послеоперационных рубцов.Цитологический метод позволяет верифицировать рак железы в 89-98% случаев. При доброкачественных процессах железы клеточный состав пунктата позволяет выявить гиперпластические изменения эпителия и степень их выраженности, иногда осуществить нозологическую диагностику (киста, папиллома, фиброаденома, листовидная опухоль).
Материал для исследования берут во время гинекологического осмотра с поверхности шейки матки, из наружного маточного зева и цервикального канала. Простота получения материала и высокая эффективность метода (90-97% правильных ответов) позволяют применить его не только для диагностики рака, но и предраковых заболеваний при массовых профилактических осмотрах.Ответ цитологического исследования при профосмотрах дается по модифицированной классификации Папаниколау:
I — эпителий без особенностей; II — гиперплазия; III — выраженная дисплазия; IV — начало малигнизации: V — рак. При выявлении выраженной дисплазии или признаков малигнизации больная нуждается в углубленном обследовании в онкологическом учреждении.Цитологический скрининг рака шейки матки широко проводится во всем мире и доказал его реальную возможность распознавать самые начальные формы опухоли (cancer in situ и I стадию). При этом в задачу цитолога входит также диагностика воспалительных процессов, вирусных инфекций и других специфических процессов.
Для цитологической диагностики материал из полости матки получают путем аспирации шприцем Брауна или смыва. Обе методики дают примерно одинаковые результаты. Цитологически рак эндометрия выявляется в 84-100% случаев. Высокая эффективность метода в диагностике рака и предрака его простота и доступность для многократного применения в поликлинических условиях позволяют рекомендовать проведение его у пациенток, относящихся к группам риска по возникновению рака эндометрия (ожирение, диабет, миома матки, поздний климакс, эстрогенный тип кольпоцитологической реакции в постменопаузе, ановуляторные кровотечения и др.). Новообразования яичников вследствие особенностей их анатомического расположения чрезвычайно трудно диагностируются. Ошибки в установлении диагноза на основании только клинических данных достигают 40%. Известно, что у больных с пограничными и злокачественными опухолями яичников даже небольшое количество выпота прямокишечно-маточного пространства содержит взвесь клеток. Поэтому цитологическое исследование жидкости, полученной при пункции заднего свода влагалища, является высокодостоверным методом диагностики опухолей яичников. При этом можно получит информацию о гистогенезе, уровне дифференцировки опухоли, что позволяет наиболее рационально составить план лечения. А повторные исследования клеточного состава выпотов в процессе химиотерапии позволяют оценить ее эффект и проводить коррекцию. Кольпоцитология — метод изучения клеток эпителия влагалища для определения гормонального статуса женщины — широко используется для диагностики гормоноактивных опухолей яичников, контроля за гормональным лечением опухолей (рак тела матки, молочной железы) и для оценки количества эстрогенов в организме (т.н. «гормональное зеркало»). В основе исследования лежит физиологическая реакция эпителиальных клеток слизистой оболочки влагалища на содержание половых гормонов. Чем выше уровень эстрогенов в организме женщины, тем большее количество зрелых клеток будет в слизистой оболочке. Метод кольпоцитологии прост и заключается в заборе материала со слизистой оболочки боковой стенки влагалища на уровне наружного зева. Материал берется без усилий, чтобы в мазок попали поверхностные клетки эпителиального покрова, во избежание ошибочных трактовок. Приготовленные мазки после фиксации окрашиваются. После их просмотра составляется кольпоцитограмма — характеристика влагалищного эпителия с указанием процентного соотношения (индекса) клеток разной степени дифференцировки (зрелости). Чаще используют кариопикногический индекс — отношение ороговевших клеток с пикнотическим ядром к общему числу клеток.Чем выше индекс, тем выше насыщенность организма эстрогенами. Забор материала на «гормональное зеркало» может применяться и при профилактических осмотрах для выявления женщин с высоким эстрогенным уровнем в менопаузе, представляющих группу риска по раку эндометрия
Цитологические исследования хорошо дополняют существующие методы диагностики и дифференциальной диагностики рака данной локализации. При подозрении на рак пищевода и желудка материал для исследования получают методом «слепых» смывов физиологическим раствором, раствором ферментов или берут во время фиброэзофагогастроскопии.При подозрении на колоректальный рак материал для цитологии может быть получен при пальцевом ректальном исследовании, ректороманоскопии, фиброколоноскопии и с помощью смывов. Цитологический метод особенно информативен при язвенных и инфильтративных формах рака.
При подозрении на злокачественные опухоли кожи материал для цитологического исследования может быть получен путем отпечатков с изъязвленной поверхности, соскобов и пункции тонкой иглой. Особенно важно использование цитологии для диагностики меланы, так как это единственно возможный метод верификации ее в предоперационном периоде.Применение биопсии при подозрении на меланому противопоказано из-за возможности диссеминации опухоли. Часто при локализации опухоли на лице цитология используется вместо биопсии, выполнение которой может оказаться невозможным или нежелательным по косметическим соображениям.
Цитология является ценным методом диагностики опухолей щитовидной и слюнных желез, мочеполового тракта (мочевого пузыря, почек, предстательной железы, яичек), мягких тканей и костей, лимфатической системы и других органов. Нередко результаты цитологического исследования уточняют клинический диагноз, снимают необходимость проведения биопсии, способствуют проведению этиопатогенетически обоснованного лечения. Необходимо также отметить исключительно важную роль цитологического скрининга при массовых профилактических осмотрах. Сегодня цитология является основным методом скрининга предрака и рака шейки матки и существенно дополняет другие методы скрининга при обследовании лиц из групп повышенного риска. В последние годы все большее применение находят количественные иммуноморфологические и цитоморфологические методы исследования с использованием компьютерных технологий. Это дает возможность перейти от субъективных и только качественных к объективным и количественным методам анализа, что позволяет существенно повысить уровень диагностики опухолей. Более того, в клинической онкоморфологии быстрыми темпами развиваются телеметрические технологии. С их помощью возможно проведение точной диагностики и квалифицированной консультации препаратов на расстоянии. Таким образом, современный комплекс методов морфологической диагностики опухолей позволяет практически во всех случаях точно идентифицировать гистогенетическую принадлежность новообразования, степень его злокачественности и дать достаточно достоверную прогностическую оценку. Все это позволяет выработать адекватную конкретной ситуации тактику лечения согласно республиканским протоколам. Угляница К.Н., Луд Н.Г., Угляница Н.К. Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе