Особенности рэг у детей
РЭГ исследование головного мозга у детей.
Реоэнцефалография является простым и эффективным видом обследования, способным выявить различные отклонения в работе головного мозга. При небольшой стоимости исследования она имеет высокую информативность и быстрое получение результатов. Рассматривая изменения в работе сосудов головного мозга, РЭГ позволяет с большой долей достоверности в кратчайшие сроки уточнить диагноз и куда более оперативна, чем та же томография, так как на последнюю очередь может занимать до нескольких месяцев.
С помощью реоэнцефалографии врачи оценивают мозговое кровообращение. Тонус сосудов и уровень кровенаполнения в определенном участке головного мозга может помочь определить развивающуюся патологию и начать лечение сразу же, не дожидаясь развития тяжелых стадий заболевания.
Среди параметров РЭГ есть скорость распространения волны пульса, вязкость крови, время протекания и скорость кровотока, выраженность реакции сосудов.
Однако некоторые медики убеждены, что методика исследования РЭГ безнадежно устарела и не идет ни в какое сравнение по точности и полноте данных, получаемых при томографии головного мозга. Отчасти это правда, но нельзя сказать, что данное исследование полностью бесполезно – оно существенно проясняет клиническую картину и позволяет врачу назначить лечение как можно быстрее, а это подчас способно предотвратить летальный исход. Поэтому врачи до сих пор назначают этот вид исследования среди прочих в спорных моментах.
Как проводится РЭГ
Исследование проводится с помощью реографа – специального записывающего устройства. Процедура происходит следующим образом: пациент ложится или садится в удобную позу, закрывает глаза, на определенные точки на голове накладываются электроды и закрепляются резиновыми лентами. Часто для повышения чувствительности аппаратуры приемную часть электродов покрывают специальным гелем, выполняющим роль проводника.
Пациенту стоит быть готовым к тому, что участки кожи, на которые будут накладываться электроды, медсестра обезжирит спиртом, а потом приложит контакты, покрытые проводниковым составом – это может причинить дискомфорт. Затем, во время процедуры, сквозь электроды пропускается слабый ток и записываются показания сопротивления тканей мозга, которые затем расшифровываются. Сама процедура при должном исполнении со стороны медперсонала безболезненна. Однако контактная паста иногда причиняет дискомфорт своим наличием, но пациентам не стоит беспокоится, так как она легко отмывается.
Основная сложность при проведении исследования заключается в том, что человек под воздействием стресса, вызванного обследованием, сильно нервничает, из-за чело сосуды сужаются и результаты могут быть недостоверными. Для того, чтобы этого избежать, врач заранее объясняет всю процедуру и разговаривает с обследуемым в процессе. Кстати, просьбы повернуться и пошевелиться носят не только психологический характер, но и практическую пользу – с помощью дополнительных данных о том, как ведут себя сосуды головного мозга при движении, можно существенно уточнить диагноз. Также доктор может попросить дышать учащенно или задержать дыхание, прижать сонную артерию, сделать какое-либо физическое упражнение. Иногда для большей достоверности используются функциональные пробы никотиновой или нитроглицериновой смолы.
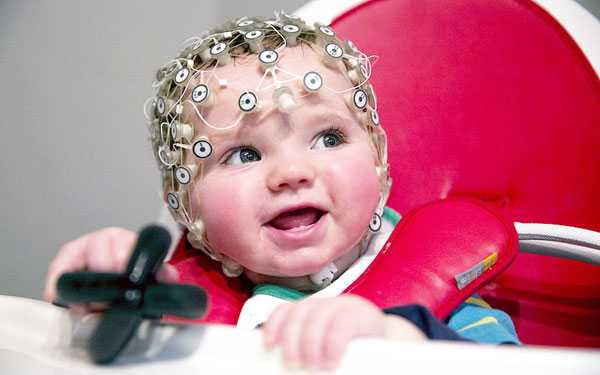
РЭГ для детей
Отдельно стоит сказать про РЭГ для детей в Ростове-на-Дону. Вся процедура длится минимум 10 минут, иногда растягивается до получаса. Все это время ребенку приходится сидеть или лежать неподвижно, часто с закрытыми глазами, чтобы внешние раздражители не отвлекали. Такое количество времени способны высидеть не все, поэтому врачи рекомендуют или воспитательно воздействовать на ребенка, или не проходить обследование вовсе, если ребенок беспокойный. Увы, но здесь ограничения точно такие же, как для томографии. Впрочем, задачей родителя в этом случае служит рассказать своему малышу о том, зачем это нужно и убедить его в необходимости немного спокойно посидеть. Главное, чтобы убеждение не происходило силой и в стрессовой обстановке, так как последствия этого смажут всю картину исследования.
Также стоит отметить, что РЭГ более предпочтительна для детей, чем томография, так как посидеть с резинками на голове в присутствии взрослых и родителей некоторое время для ребенка существенно проще, чем оказаться внутри огромного гудящего прибора в одиночестве.
Зачем нужна РЭГ
Реоэнцефалография необходима в тех случаях, когда требуется:
- Диагностика поражения сосудов головного мозга
- Контролирование кровообращения в мозгу после перенесенных травм или операций
- Оценка гипертензии
- Оценка состояния мозга при ЧМТ
- Оценка состояния мозга при энцефалопатии
- Оценка состояния мозга при аденоме гипофиза
- Оценка состояния мозга после ишемии или инсульта
- Обнаружение коллатерального кровообращения
- Поиск причины неопределенной симптоматики
- Поиск причины ВСД и СВД
Поскольку во время процедуры не происходит никакого травматизма по отношению к пациенту, РЭГ является одной из самых щадящих и безвредных методов диагностики.
Показания к РЭГ
Данная энцефалограмма может быть назначена как в диагностических, так и в профилактических целях, поскольку абсолютно безопасна. Особенно это актуально для пациентов зрелого и престарелого возраста, так как с течением времени характеристики сосудов только ухудшаются и любую патологию лучше всего распознать заранее.
На какие жалобы врачи выписывают показания к проведению РЭГ:
- Головная боль
- Головокружения разного характера
- ЧМТ и травмы шейного отдела позвоночника
- Плохая наследственность – наличие среди родственников больных с поражениями сосудов
- Вегето-сосудистая дистония
- Пожилой возраст
- Атеросклероз сосудов головного мозга
- Метеозависимость
- Необъяснимое снижение слуха, зрения, памяти
- Кризы
Это исследования устраняет сомнения при постановке диагноза, а также носит формальный характер в том случае, если клиническая картина имеет более-менее ясный характер, но сохраняется возможность врачебной ошибки.
Кроме того, в сочетании с ультразвуковой допплерографии - это исследование вполне может поспорить по объему получаемой информации с томографией, при этом оставаясь более доступной и оперативной.
РЭГ доказано безопасна для здоровья, что позволяет отправить пациента на обследование даже в том случае, если по предварительному диагнозу он совершенно здоров, то есть, в профилактических целях. Да, он используется на протяжении довольно долгого времени и может быть признан некоторыми учеными морально устаревшим, но его эффективность при этом не вызывает сомнений.
Прибор снимает показания о работе артерий и вен отдельно, что упрощает диагностику на любой стадии развития заболевания. Простые условия проведения процедуры и ее безболезненность для пациента являются основными преимуществами в вопросе о том, какие методы исследования стоит назначать несовершеннолетним пациентам.
Сегодня РЭГ применяют и для первичного обследования новорожденных младенцев, хотя, конечно, данные этих исследований серьезно откорректированы в связи со специфичностью активности сосудов головного мозга человека после родов и в первый год жизни. Амплитуда волн маленькая, анакрота длинная, инцизура отсутствует совсем и все это является нормальной клинической картиной здорового ребенка. Во всех прочих случаях возраст пациента не дает никаких поправок на расшифровку полученных при исследовании данных.
Магнитно-резонансная и компьютерная томография более подробны, они дают более полную картину происходящего, как и ультразвуковая допплерография, однако они не столь доступны населению, а очередь на исследование может занимать чрезмерно долгое время из-за недостаточной обеспеченности клиник оборудованием. А ведь есть категории пациентов, которым такое исследование нужно регулярно – например, в постоперационный период. Поэтому врачи не перестают обращаться к реоэнцефалографии.
Довольно часто врачи назначают РЭГ в качестве дополнительного исследования даже тогда, когда она не особенно нужна. Безопасность процедуры позволяет выдавать направления только лишь для уточнения диагноза самым дешевым и доступным на данный момент средством. Трудно сказать, насколько их действия неоправданны, но, возможно, не одна жизнь была спасена благодаря тому, что на РЭГ врачи обнаружили очаги заболеваний, о которых пациент и не подозревал. С помощью данной процедуры достаточно легко обнаруживается прединсультное состояние, что позволяет врачам своевременно оказать пациенту всю необходимую помощь и спасти его жизнь и работоспособность.
Поэтому сложно отказаться от РЭГ – несмотря на то, что давно существуют куда более совершенные способы исследования сосудов человеческого мозга, медики привыкли доверять знакомым, привычным и практически никогда не подводящим их способам проверки. Естественно, что это касается не только «взрослых» врачей, но и педиатров, когда они сталкиваются с ничем не подкрепленной симптоматикой и начинают подозревать у ребенка вегето-сосудистую дистонию. Исследование в этом случае позволит своевременно помочь малышу и обеспечить ему немедикаментозное лечение на той стадии, когда оно еще эффективно и болезнь не мешает нормально жить, развивая осложнения на сердце, легкие, Желудочно-кишечный тракт и железы организма.
Расшифровка ЭЭГ у детей
Электроэнцефалография или ЭЭГ является высокоинформативным исследованием функциональных особенностей центральной нервной системы. Посредством данной диагностики устанавливаются возможные нарушения работоспособности ЦНС, и их причины. Расшифровка ЭЭГ у детей и взрослых дает подробное представление о состоянии головного мозга и наличии отклонений. Позволяет выявить отдельные пораженные участки. По результатам определяют неврологический или психиатрический характер патологий.
Прерогативные аспекты и недостатки ЭЭГ-метода
Нейрофизиологи и сами пациенты отдают предпочтение ЭЭГ-диагностике по нескольким причинам:
- достоверность результатов;
- отсутствие противопоказаний по медицинским показателям;
- возможность выполнить исследование в спящем, и даже бессознательном состоянии пациента;
- отсутствие гендерных и возрастных границ для проведения процедуры (ЭЭГ делают как новорожденным, так и людям преклонного возраста);
- ценовая и территориальная доступность (обследование имеет невысокую стоимость и проводится практически в каждой районной больнице);
- незначительные временные затраты на проведение обычной электроэнцефалограммы;
- безболезненность (во время процедуры ребенок может капризничать, но не от боли, а от страха);
- безвредность (закрепленные на голове электроды регистрируют электроактивность мозговых структур, но не оказывают никакого воздействия на мозг);
- возможность проведения многократного обследования для отслеживания динамики назначенной терапии;
- оперативная расшифровка результатов для постановки диагноза.
Кроме того, для проведения ЭЭГ не предусмотрена предварительная подготовка. К недостаткам метода можно отнести возможное искажение показателей по следующим причинам:
- нестабильное психоэмоциональное состояние ребенка на момент исследования;
- подвижность (во время процедуры необходимо соблюдать статичность головы и тела);
- применение медицинских препаратов, оказывающих влияние на деятельность ЦНС;
- голодное состояние (снижение уровня сахара на фоне голода влияет на работу мозга);
- хронические болезни органов зрения.
В большинстве случаев, перечисленные причины можно устранить (провести исследование во время сна, отменить прием медикаментов, обеспечить ребенку психологический настрой). Если врач назначил малышу электроэнцефалографию, игнорировать исследование нельзя.
Диагностика проводится не всем детям, а только по показаниямПоказания для обследования
Показания к назначению функциональной диагностики нервной системы ребенка могут быть трех видов: контрольно-терапевтические, подтверждающие/опровергающие, симптоматические. К первым относятся обязательное исследование после поведенных нейрохирургических операций и контрольно-профилактические процедуры при диагностированной ранее эпилепсии, водянке мозга или аутизме. Вторую категорию представляют врачебные предположения на наличие злокачественных новообразований в головном мозге (ЭЭГ способна выявить атипичный очаг раньше чем, это покажет магнитно-резонансная томография).
Тревожные симптомы, при которых назначается процедура:
РЭГ головного мозга- Отставание ребенка в речевом развитии: нарушение произношения из-за функционального сбоя ЦНС (дизартрия), расстройство, утрата речевой деятельности вследствие органического поражения определенных зон головного мозга, отвечающих за речь (афазия), заикание.
- Внезапные, неконтролируемые приступы судорог у детей (возможно, это эпилептические припадки).
- Неконтролируемое опорожнение мочевого пузыря (энурез).
- Чрезмерная подвижность и возбудимость малышей (гиперактивность).
- Бессознательное передвижение ребенка во время сна (лунатизм).
- Сотрясения, ушибы и другие травмы головы.
- Систематические головные боли, головокружения и обмороки, неопределенной природы происхождения.
- Непроизвольные спазмы мышц в ускоренном темпе (нервный тик).
- Неспособность сосредоточиться (рассеянность внимания), снижение умственной активности, расстройство памяти.
- Психоэмоциональные нарушения (беспричинная смена настроения, склонность к агрессии, психозу).
В подростковом возрасте ЭЭГ рекомендовано при стабильно повышенных показателях артериального давления.
ЭЭГ головного мозга у детей дошкольного и младшего школьного возраста, чаще всего, проводится в присутствии родителей (грудничков держат на руках). Специальной подготовки не производиться, родителям следует выполнить несколько несложных рекомендаций:
- Внимательно осмотреть голову ребенка. При наличии незначительных царапин, ранок, расчесов сообщить об этом врачу. Электроды не крепятся на участки с поврежденным эпидермисом (кожей).
- Накормить ребенка. Исследование проводится на сытый желудок, чтобы не смазать показатели. (Из меню нужно исключить сладости, содержащие шоколад, который возбуждает нервную систему). Что касается грудных детей, кормить их необходимо непосредственно перед процедурой в медицинском учреждении. В таком случае малыш спокойно заснет и исследование проведут во время сна.
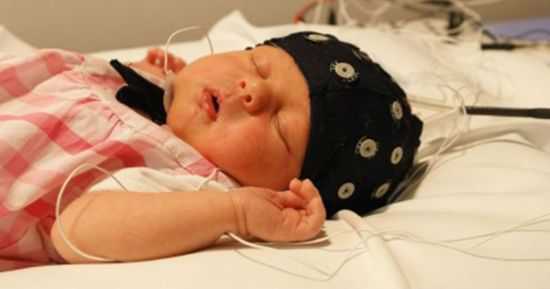 Грудничкам удобнее проводить исследование во время естественного сна
Грудничкам удобнее проводить исследование во время естественного сна Важно отменить прием лекарственных препаратов (если малыш получает лечение на постоянной основе, нужно уведомить об этом доктора). Детям школьного и дошкольного возраста нужно объяснить, что им предстоит делать, и для чего. Правильный психологический настрой поможет избежать излишней эмоциональности. С собой разрешается брать игрушки (исключая цифровые гаджеты).
Следует удалить с головы заколки, бантики, вынуть сережки из ушек. Девочкам не заплетать волосы в косы. Если ЭЭГ делается повторно, необходимо взять протокол предыдущего исследования. Перед обследованием у ребенка должны быть вымыты волосы и кожные покровы головы. Одним из условий является хорошее самочувствие маленького пациента. Если ребенок простужен, или имеются другие проблемы со здоровьем, процедуру лучше отложить до полного выздоровления.
Методика проведения
По методу проведения, электроэнцефалограмма близка к электрокардиографии сердца (ЭКГ). В данном случае также используются 12 электродов, которые симметрично располагают на голове в определенных участках. Наложение и крепление датчиков к голове осуществляется в строгом порядке. Кожа головы в местах контакта с электродами обрабатывается гелем. Установленные датчики фиксируются сверху специальной медицинской шапочкой.
Посредством зажимов датчики присоединяются к электроэнцефалографу – прибору, который регистрирует особенности мозговой деятельности, и воспроизводит данные на бумажную ленту в виде графического изображения. Важно, чтобы маленький пациент держал голову прямо на протяжении всего обследования. Временной интервал процедуры вместе с обязательным тестированием составляет около получаса.
Тест на вентиляцию проводится детям с 3 лет. Чтобы контролировать дыхания, ребенку предложат надувать воздушный шарик в течение 2–4-х минут. Это тестирование необходимо для установления возможных новообразований и диагностики эпилепсии скрытого характера. Отклонение в развитии речевого аппарата, психических реакций поможет выявить световое раздражение. Углубленный вариант исследования, производится по принципу суточного мониторинга Холтера в кардиологии.
 Шапочка с датчиками не причиняет ребенку боли или дискомфортных ощущений
Шапочка с датчиками не причиняет ребенку боли или дискомфортных ощущений Шапочку малыш носит на протяжении 24 часов, а расположенный на поясе небольшой прибор, непрерывно фиксирует изменение показателей активности нервной системы в целом и отдельных мозговых структур. Через сутки прибор и шапочку снимают и врач анализирует полученные результаты. Такое исследование имеет принципиальное значение для выявления эпилепсии в исходном периоде ее развития, когда симптомы еще не проявляются часто и ярко.
Расшифровка результатов электроэнцефалограммы
Декодированием полученных результатов должен заниматься только нейрофизиолог или невропатолог высокой квалификации. На графике довольно сложно определить отклонения от нормы, если они не имеют ярко выраженного характера. При этом нормативные показатели могут трактоваться по-разному в зависимости от возрастной категории пациента и состояния здоровья на момент проведения процедуры.
Непрофессиональному человеку правильно разобраться в показателях практически не под силу. Процесс расшифровки результатов может занимать несколько дней, в связи с масштабом анализируемого материала. Врач должен оценить электрическую активность миллионов нейронов. Оценку детской ЭЭГ усложняет то, что нервная система находится в состоянии созревания и активного роста.
Электроэнцефалограф регистрирует основные виды активности детского мозга, отображая их в виде волн, которые оцениваются по трем параметрам:
- Частота волновых колебаний. Изменение состояние волн за секундный интервал времени (колебания) измеряется в Гц (герцах). В заключение фиксируется усредненный показатель, полученный средней активности волн за секунду на нескольких участках графика.
- Размах волновых изменений или амплитуда. Отражает расстояние между противоположными пиками активности волн. Измеряется в мкВ (микровольтах). В протоколе описываются наиболее характерные (часто встречающиеся) показатели.
- Фаза. По данному показателю (количество фаз на одно колебание) определяется текущее состояние процесса или изменения его направленности.
Кроме этого, учитывается ритмичность работы сердца и симметричность активности нейтронов в полушарьях (правом и левом). Основной оценочный показатель мозговой деятельности – это ритм, который генерируется и регулируется наиболее сложным по структуре отделом головного мозга (таламусом). Ритм определяется по форме, амплитуде, регулярности и частоте волновых колебаний.
Виды и нормы ритмов
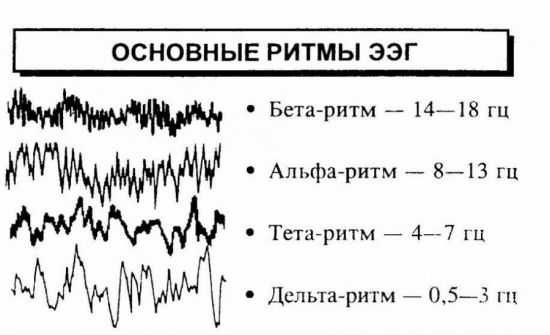
Каждый из ритмов отвечает за ту, или иную мозговую деятельность. Для декодирования электроэнцефалограммы приняты несколько видов ритмов, обозначающихся буквами греческого алфавита:
- Альфа, Бетта, Гамма, Каппа, Лямбда, Мю – характерные для бодрствующего пациента;
- Дельта, Тета, Сигма – характерные для состояния сна или присутствия патологий.
 Расшифровкой результатов занимается квалифицированный специалист
Расшифровкой результатов занимается квалифицированный специалист Проявление первого вида:
- α-ритм. Имеет норматив амплитуды до 100 мкВ, частоты – от 8 Гц до 13. Отвечает за спокойное состояние мозга пациента, при котором отмечаются его самые высокие амплитудные показатели. При активизации зрительного восприятия или мозговой деятельности альфа-ритм частично или полностью ингибируется (блокируется).
- β-ритм. Частота колебаний в норме составляет от 13 Гц до 19, симметричная в обоих полушарьях амплитуда – от 3 мкВ до 5. Проявление изменений наблюдается в состоянии психоэмоционального возбуждения.
- γ-ритм. В норме имеет низкую амплитуду до 10 мкВ, частота колебаний варьируется от 120 Гц до 180. На ЭЭГ определяется при повышенной сосредоточенности и умственном напряжении.
- κ-ритм. Цифровые показатели колебаний составляют от 8 Гц до 12.
- λ-ритм. Включается в общую работу мозга при необходимости зрительной концентрации в темноте или с закрытыми глазами. Остановка взгляда в определенной точке λ-ритм блокирует. Имеет частоту от 4 Гц до 5.
- μ-ритм. Характеризуется таким же интервалом, как α-ритм. Проявляется при активизации умственной деятельности.
Проявление второго вида:
- δ-ритм. В норме регистрируются в состоянии глубокого сна или комы. Проявление при бодрствовании может означать раковые или дистрофические изменения в той области мозга, откуда получен сигнал.
- τ-ритм. Колеблется от 4 Гц до 8. Процесс запуска осуществляется в состоянии сна.
- Σ-ритм. Частота колеблется от 10 Гц до 16. Возникает в стадии засыпания.
Совокупность характеристик всех видов мозговой ритмичности определяет биоэлектрическую активность мозга (БЭА). Согласно нормативам, данный оценочный параметр должен характеризоваться, как синхронный и ритмичный. Другие варианты описания БЭА в заключении врача свидетельствуют о нарушениях и патологиях.
Возможные нарушения на электроэнцефалограмме
Нарушение ритмов, отсутствие/присутствие определенных видов ритмичности, асимметрия полушарий указывают на сбои мозговых процессов и наличии заболеваний. Несимметричность на 35% и более может быть признаком кисты или опухоли.
Показатели электроэнцефалограммы для альфа-ритмичности и предварительные диагнозы
| Атипии | Выводы |
| отсутствие стабильности, увеличение частоты | травмы, сотрясения, ушибы головного мозга |
| отсутствие на ЭЭГ | деменция или умственная отсталость (слабоумие) |
| повышенная амплитудность и синхронизация, нехарактерное смещение области активности, ослабленная реакция на энергичность, усиленная ответная реакция на гиперветиляционное тестирование | задержка психомоторного развития ребенка |
| нормальная синхронность при замедлении частоты | замедленные психастенические реакции (тормозная психопатия) |
| укороченная реакция активации, усиление синхронности ритма | нервно-психическое расстройство (неврастения) |
| эпилептическая активность, отсутствие или существенное ослабление ритма и реакций активации | истерический невроз |
Параметры бетта-ритмичности
| Атипии | Выводы |
| взаимное проникновение β-волн с амплитудой 50 мкВ | сотрясение мозга |
| чрезмерная активность | нервозность, депрессивное состояние, повышенная тревожность |
| взрывная или вспышечная активность | энцефалит |
| частота до 18 Гц на фоне амплитуды свыше 30 мкВ | ЗПР (задержка психомоторики развития) |
| превалирование β-ритмичности во всех отделах головного мозга | невроз навязчивых состояний по второму типу |
Параметры δ- и τ-ритмичности
| Атипии | Выводы |
| сильно завышенная амплитуда | наличие новообразования |
| синхронные перманентные δ- и τ-волны на фоне завышенного показателя амплитуды | деменция (приобретенное слабоумие) |
| превалирование и активность обоих ритмов в затылочной части с их увеличением при тест-вентиляции | ЗПР |
| подавление τ-волнами остальных в передних мозговых отделах | психопатия по возбудимому типу |
| резкие усиления обоих ритмов (пароксизм) | невроз по истерическому типу |
| высокочастотные ритмы | раздражение мозговых центров ирритации |
Кроме описанных параметров, учитывается возраст обследуемого ребенка. У младенцев до шестимесячного возраста количественный показатель тета-колебаний непрерывно растет, а дельта-колебаний падает. С полугодовалого возраста эти ритмы стремительно угасают, а альфа-волны, напротив, активно формируются. Вплоть до школы наблюдается стабильная замена тета- и дельта-волн на волны β и α. В пубертатный период активность альфа-ритмов превалирует. Окончательное формирование совокупности волновых параметров или БЭА завершается к совершеннолетию.
Сбои биоэлектрической активности
Относительно стабильная биоэлектроактивность с признаками пароксизма, независимо от области мозга, где это проявляется, свидетельствует о превалировании возбуждения над торможением. Это объясняет наличие систематической головной боли и при неврологическом заболевании (мигрени). Совокупность патологической биоэлектроактивности и пароксизма является одним из признаков эпилепсии.
 Пониженная БЭА характеризует депрессивные состояния
Пониженная БЭА характеризует депрессивные состояния Дополнительные параметры
При декодировании результатов во внимание принимаются любые нюансы. Расшифровка некоторых из них следующая. Признаки частого раздражения мозговых структур указывают на нарушение процесса циркуляции крови в головном мозге, недостаточности кровоснабжения. Очаговая анормальная активность ритмов является признаком предрасположенности к эпилепсии и судорожному синдрому. Несоответствие нейрофизиологической зрелости возрасту ребенка говорит о задержке развития.
Нарушение активности волн свидетельствует о перенесенных черепно-мозговых травмах. Преобладание активных разрядов с любой мозговой структуре и их усиление при физическом напряжении может вызывать серьезные нарушения в работе слухового аппарата, органов зрения, спровоцировать кратковременную потерю сознания. У детей с такими проявлениями необходимо строго контролировать спортивные и иные физические нагрузки. Медленный альфа-ритм может быть причиной повышенного мышечного тонуса.
Наиболее распространение диагнозы на основе ЭЭГ
К распространенным заболеваниям, которые диагностируются неврологом у детей после исследования, относятся:
- Опухоль головного мозга различной этиологии (происхождения). Причина патологии остается неясной.
- Черепно-мозговая травма.
- Одновременное воспаление оболочек мозга и мозгового вещества (менингоэнцефалит). Причиной, чаще всего, является инфекция.
- Анормальное скопление жидкости в структурах головного мозга (гидроцефалия или водянка). Патология имеет врожденный характер. Скорее всего, в перинатальный период женщина не проходила обязательные скрининги. Либо аномалия развилась вследствие травмы, полученной младенцем во время родоразрешения.
- Хроническое психоневрологическое заболевание с характерными судорожными приступами (эпилепсия). Провоцирующими факторами являются: наследственность, травма при родах, запущенные инфекции, асоциальное поведение женщины во время вынашивания малыша (наркомания, алкоголизм).
- Кровоизлияние в вещество головного мозга, вследствие разрыва сосудов. Может быть спровоцировано повышенным давлением, травмами головы, закупоркой сосудов холестериновыми наростами (бляшками).
- Детский церебральный паралич (ДЦП). Развитие заболевания начинается во внутриутробном периоде под воздействием неблагоприятных факторов (кислородное голодание, внутриутробные инфекции, воздействие алкогольных или фармакологических токсинов) или травмой головы при родоразрешении.
- Неосознанные передвижения во время сна (лунатизм, сомнамбулизм). Точного объяснения причины не существует. Предположительно, это могут быть генетические отклонения или влияние неблагоприятных природных факторов (если ребенок находился в экологически опасной зоне).
 При диагностированной эпилепсии ЭЭГ проводится регулярно
При диагностированной эпилепсии ЭЭГ проводится регулярно Эпилепсия
Электроэнцефалография дает возможность установить очаг и разновидность болезни. На графике отличительными признаками будут следующие изменения:
- остроугольные волны с резким подъемом и спадом;
- ярко выраженные медленные остроконечные волны в совокупности с медленными;
- резкое повышение амплитуды на несколько единиц кмВ.
- при тестировании на гипервентиляцию фиксируется сужение и спазмы сосудов.
- при фотостимуляции проявляются несвойственные реакции на тест.
При подозрении на эпилепсии и на контрольном исследовании динамики болезни, тестирование проводят в щадящем режиме, поскольку нагрузка может вызвать эпилептический припадок.
Изменения на графика зависят от степени тяжести полученной травмы. Чем сильнее был удар, тем ярче будут проявления. Несимметричность ритмов указывает на неосложненную травму (легкое сотрясение головного мозга). Нехарактерные δ-волны, сопровождаемые яркими вспышками δ- и τ-ритмичности и разбалансировкой α-ритмичности могут быть признаком кровотечения между мозговой оболочкой и мозгом.
Поврежденная вследствие травмы зона мозга всегда заявляет о себе повышенной активность патологического характера. При исчезновении симптомов сотрясения (тошнота, рвота, сильные головные боли), на ЭЭГ отклонения будут все равно зафиксированы. Если же, наоборот, симптоматика и показатели электроэнцефалограммы ухудшаются, возможным диагнозом будет обширное поражение мозга.
По результатам доктор может рекомендовать или обязать пройти дополнительные диагностические процедуры. В случае необходимости детально обследовать ткани мозга, а не его функциональные особенности, назначается магнитно-резонансная томография (МРТ). При обнаружении опухолевого процесса следует обратиться к компьютерной томографии (КТ). Окончательный диагноз ставит невропатолог, суммируя данные, отраженные в клинико-электроэнцефалографическом заключении и симптоматику пациента.
Особенности рэг у детей - Все про гипертонию
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день...
Читать далее »
Лейкоз у детей встречается так же часто, как и у взрослых. Разница в том, что неокрепший организм ребенка не всегда может сопротивляться этому заболеванию и протекает оно очень тяжело.
Это онкологическое заболевание, которое характеризуется наличием злокачественных опухолей в кроветворных клетках. При этой патологии раковые клетки атакуют лейкоциты. Они не могут созревать и начинают преобладать эритроциты. Из-за этого нарушается баланс между клетками, что влечет за собой серьезные последствия.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Причины

Детский лейкоз чаще всего развивается в острой форме. Его обычно диагностируют у детей в возрасте от двух до четырех лет. В последние десятилетия количество больных возросло.
Причины лейкоза у детей таковы. Острый лейкоз развивается, когда мутирует ДНК кроветворной клетки. При этом возникает злокачественное новообразование, которое постепенно занимает место костного мозга. Это приводит к нарушениям всех кроветворных процессов.
Из поврежденного костного мозга в кровь поступают злокачественные клетки, которые разносятся по организму и поражают все системы и органы. По всем признакам раковые клетки одинаковы. Это является доказательством того, что они произошли от одной клетки.
У большинства больных не получается определить, какая именно причина вызвала детскую лейкемию.
Известно всего несколько факторов, которые повышают шансы на развитие этой патологии:
- влияние радиации в больших и малых дозах, лучевая терапия, рентгеновские лучи;
- воздействие на организм различных химических соединений — ацетон, бензин;
- большое количество перенесенных в детском возрасте инфекций;
- врожденные патологии, например, синдром Дауна;
- хромосомные дефекты, которые могут проявляться через несколько поколений.
Белокровие не передается воздушно-капельным путем или при любом контакте с больным.
Причины лейкемии у детей могут быть и вторичными. Например, заболевание может возникнуть в результате лечения другой онкопатологии химиотерапией.
Признаки
Симптомы лейкемии у детей возникают в результате нарушения нормального процесса кроветворения, а также поражения злокачественными клетками органов и тканей.
Все признаки лейкемии у детей разделяют на несколько синдромов:
- Анемический синдром. Ребенок становится слабым и неактивным, быстро устает, кожа бледнеет, при прослушивании сердца в верхней его части обнаруживаются шумы. Эти симптомы развиваются из-за нарушения образования эритроцитов после повреждения костного мозга. Постепенно у больного развивается анемия.
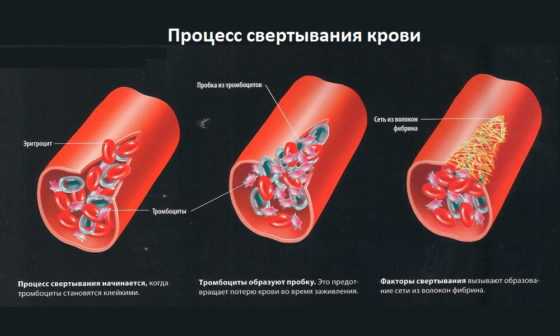
- Геморрагический синдром. Он имеет разные степени тяжести. Для этого синдрома характерно возникновение на кожном покрове и слизистых оболочках фиолетовых пятен либо крупных подкожных кровоизлияний. А также может открыться сильное кровотечение в желудке или кишечнике, из носа, матки либо почек. Эта проблема возникает из-за недостаточной выработки тромбоцитов, так как костный мозг полностью замещают раковые клетки.
- Гиперпластический синдром. Лейкоз у детей сопровождается увеличением печени и селезенки, лимфатических узлов, в тканях и органах образуются миелоидные саркомы, то есть локальные опухоли. Это вызывает такие симптомы лейкоза у детей, как болезненность суставов и костей. Это происходит потому, что в костный мозг проникают злокачественные клетки, развивается остеопороз. Увеличенные лимфоузлы не вызывают болезненных ощущений, при осмотре можно заметить, что они не спаяны с близлежащими тканями. Увеличенные печень и селезенка могут вызывать болезненные ощущения из-за сильного растяжения органов.
- Инфекционные заболевания. Дети, страдающие лейкозом, часто болеют без причины бактериальными, грибковыми либо вирусными инфекциями. Это происходит из-за снижения выработки лейкоцитов, что ослабляет защитные силы организма. Могут возникать сразу несколько не связанных друг с другом инфекций.
- Опухолевая интоксикация. Температура тела резко повышается, пропадает аппетит, ребенок быстро худеет, наблюдается общая слабость организма. При поражении головного мозга раковыми клетками можно наблюдать сильную головную боль, рвоту, дрожание глазных яблок, косоглазие и другие признаки.
Такие лейкоз симптомы у детей проявляет при всех формах заболевания. Признаки лейкоза у детей иногда сопровождаются дополнительными проявлениями при сочетанных патологиях.
Различают несколько стадий развития лейкоза:
- Начало заболевания. Эта стадия длится от появления симптомов до получения результатов от лечения.
- Ремиссия. Бывает полная и неполная. Если наступила клиническая ремиссия, то она длится не менее месяца и при этом отсутствуют все проявления заболевания, миелограмма показывает не более пяти процентов бластных клеток и около тридцати процентов лейкоцитов. При неполной ремиссии клинические проявления нормализуются, а в красном костном мозге обнаруживают не более двадцати процентов злокачественных клеток.
- Рецидив. Первые очаги лейкемии обнаруживают в яичках, нервной системе, легких, системе кроветворения. В некоторых случаях во время рецидива у больных не возникает никаких симптомов. В такой ситуации поставить диагноз можно только после анализа костного мозга. Отсутствие и слабая выраженность симптомов объясняется непрерывным комплексным лечением, которое приостанавливает развитие патологии.
Как ставят диагноз
Если возникли первые лейкоза симптомы у детей, то следует незамедлительно посетить специалиста и пройти полное обследование.
У детей симптомы этой патологии требуют в первую очередь анализа крови.
Если у пациента обнаружен лейкоз, то результаты анализа будут такими:
- наблюдается сильное понижение уровня гемоглобина;
- в лейкоцитарной формуле обнаруживают злокачественные клетки.
Чтобы полностью подтвердить диагноз, проводится пункция костного мозга.
Берут часть жидкого красного костного мозга и отправляют на такие исследования:
- морфологическое. Оно заключается в подсчете количества миелокариоцитов. Результат этого подсчета называют миелограммой;
- цитохимическое. В ходе проверки определяют различия между бластными клетками и определяют их состав;
- генетическое. Это исследование позволяет определить наличие в организме каких-либо генетических отклонений. Это дает возможность подтвердить наличие болезни;
- иммунологическое исследование. С его помощью определяют вид лейкоза. Оно позволяет отличить лейкоз от других типов онкологических патологий.
А также важно определить, насколько сильно повреждена центральная нервная система. Для этого тщательно исследуют состояние спинномозговой жидкости. Эта процедура называется люмбальной пункцией. Если неврологические нарушения подтверждают симптомы, а люмбальная пункция не показала отклонений, то необходима магниторезонансная томография головы.
Диагностика лейкоза включает и ультразвуковое исследование брюшной полости.
Для определения степени поражений легких необходимо проведение рентгена грудной клетки.
Необходимо также оценить состояние сердечной мышцы, мочевыводящей системы и гемостаза. Для этого назначают электрокардиографию, общий анализ мочи, коагулограмму.
Лейкоз у детей обычно сопровождается нарушением работы всех органов и систем, поэтому перед началом лечения необходимо выяснить степень поражений.
Лечение
Симптомы и лечение взаимосвязаны.
Лейкоз и у детей лечение имеет специфическое, и у взрослых. Главной процедурой является полихимиотерапия. Она назначается согласно протоколу, в котором описаны все правила, сроки и дозировки определенного препарата.
Современные специалисты используют несколько вариантов, с помощью которых лечится лейкемия у детей. В медицинских учреждениях используют разный подход к устранению заболевания. Отличаются препараты, дозировка и способ их введения. Очень важно точно подобрать дозировку препарата, чтобы устранить злокачественные клетки и не повредить здоровые.
Такие лекарства против опухолей подавляют лейкоциты, поэтому в самом начале лечения состояние ребенка может ухудшиться. Но постепенно наступит ремиссия и неприятные симптомы исчезнут. Если не пережить этот период и отказаться от лечения, то болезнь может возвратиться.
Лейкоз крови у детей с помощью химиотерапии лечится в несколько этапов:
- Индукция ремиссии. Она необходима для достижения ремиссии и устранения проявлений заболевания. На этом этапе также в костном мозге уничтожают бластные клетки.
- Консолидация. Этот этап состоит из комбинации нескольких видов химиопрепаратов для устранения самых минимальных проявлений заболевания. После лечения в костном мозге могут быть остатки опухолей, но по результатам цитологического исследования этого не видно. Устранить их можно только с помощью молекулярной генетики.
- Поддерживающая терапия заключается в использовании небольших доз химиопрепаратов для предотвращения рецидива заболевания. Этот вариант используют не при всех видах лейкоза. Поддерживающую терапию проводят на протяжении нескольких лет.
Химиотерапию детского лейкоза, симптомы которого проявляются у всех по-разному, могут дополнять иммунотерапией. Могут назначить БЦЖ, вакцину против оспы, интерфероны. Такое лечение еще изучено не до конца, но результаты дает положительные в большинстве случаев.
Помимо химиотерапии, лейкозы у детей лечат пересадкой костного мозга, стволовых клеток и переливанием крови. Трансплантация костного мозга заключается в уничтожении больных клеток и во введении здоровых клеток донора. Для этого могут использовать костный мозг родственника или подходящего донора.
Во время лечения многие дети могут находиться в тяжелом состоянии. Из-за снижения уровня лейкоцитов легче подхватить инфекцию, уменьшение тромбоцитов вызывает кровопотери, а недостаток эритроцитов вызывает кислородное голодание и нарушает работу сердечной мышцы. Поэтому важную роль в терапии болезни играет сопроводительное лечение.
В зависимости от того, какие у больного симптомы, и лечение лейкоза у детей может быть разным.
Симптоматическая терапия в зависимости от показаний может быть такой:
- Переливание тромбоцитарной или эритроцитарной массы. Если у больного геморрагический синдром, то вводят кровоостанавливающие препараты.
- Если к лейкемии присоединилась инфекция, то назначают антибактериальные препараты.
- Проводят дезинтоксикационные процедуры — в виде гемосорбции, плазмосорбции или плазмафереза.
Предотвратить повторное развитие заболевания можно, если вести здоровый образ жизни, употреблять все назначенные врачом медикаменты. Лейкоз у детей — и причины возникновения при этом неважно какие — лечат комплексно.
В терапию входит и правильно питание, которое заключается в следующем:
- Отказ от жирной, консервированной, острой, маринованной пищи.
- Ограничение употребления фастфудов, полуфабрикатов и другой вредной пищи.
- Овощи и фрукты необходимо есть без кожуры.
- Еду готовить непосредственно перед употреблением. Она должна быть полностью стерильной.
- Пища, которую будет употреблять ребенок, должна быть теплой и жидкой. Желательно отдавать предпочтение блюдам пюреобразной консистенции.
- Все продукты с содержанием пробиотиков необходимо исключить из рациона.
Прогноз и профилактика
Что это такое, должны обязательно изучить те, кто столкнулся с лейкозом, для того, чтобы знать, какие могут быть последствия и как не допустить худшего.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Важную роль в прогнозе играет то, каким было состояние больного на момент постановки диагноза, а также возраст.
Кроме этого, на прогноз влияют и такие факторы, как:
- Стадии заболевания. Прогноз гораздо хуже, если у ребенка уже увеличена селезенка, печень и лимфоузлы.
- Вид лейкоза.
- Пол ребенка. У мальчиков заболевание диагностируют чаще, процент выживаемости среди них ниже, чем среди девочек.
Для каждого конкретного случая существуют свои рекомендации и особенности диспансерного наблюдения. Но каждый больной должен наблюдаться у специалистов обязательно. Это включает регулярные обследования для проверки состояния центральной нервной системы и работы внутренних органов — только после получения результатов могут подтвердить ремиссию.
Те пациенты, которым провели пересадку костного мозга, нуждаются в особом наблюдении. У них постоянно проверяют состояние пересаженного мозга, следят, не отторгает ли организм трансплантат, не попала ли в организм какая-то инфекция.
О том, помогло ли лечение полностью избавиться от заболевания, можно судить только тогда, когда на протяжении шести и более лет не будет ни одного рецидива.
Действия взрослых таковы:
- Родители должны очень внимательно следить за состоянием ребенка, его аппетитом, активностью, учитывать его жалобы на состояние здоровья.
- Если возникли подозрения на развитие лейкоза у детей, причины которого обычно предотвратить не получается, необходимо срочно провести комплексное обследование.
- В случае подтверждения диагноза необходимо незамедлительно госпитализировать ребенка, провести специфическое лечение как можно быстрее.
Только своевременная диагностика и лечение на ранних стадиях могут оставить некоторые шансы на полное выздоровление.
Нет каких-то особых рекомендаций, которые помогли бы предотвратить развитие лейкоза. У большинства больных патология развивается под влиянием неизвестных факторов.
Необходимо, чтобы дети с повышенными шансами на развитие болезни, например, при синдроме Дауна, находились под постоянным наблюдением врачей. Не существует также и специальных методик, которые помогли бы определить лейкоз на ранних стадиях развития. Поэтому единственное, что можно сделать, — это следить за симптомами и внимательно относиться к детям с генетическими отклонениями, а также к тем, кто получает химиотерапию от другого вида рака.
Но не стоит терять надежду. Современные специалисты могут творить чудеса: излечить детский лейкоз и симптомы его. Главное —вовремя начать лечение и соблюдать все предписания врачей.
РЭГ сосудов головного мозга и его применение
Потом через все электроды пропускают слабенький ток, при помощи этого тока фиксируют состояние сосудов головного мозга .
Для профилактики заболеваний и лечения проявлений варикоза на ногах наши читатели советуют спрей «NOVARIKOZ», который наполнен растительными экстрактами и маслами, поэтому не может нанести вреда здоровью и практически не имеет противопоказаний Мнение врачей…
Основой метода РЭГ (реоэнцефалографии ) — является разница между электропроводностью крови человека и тканей человеческого тела, в следствии чего пульсовые колебания кровенаполнения вызывают колебания электропроводности исследуемого участка.
Применение РЭГ сосудов головного мозга
Реоэнцефалография используются в клинической практике для различных целей :
- Чтобы диагностировать поражения сосудов головного мозга
- оценить функциональные возможности коллатерального кровообращения
- определить выраженность гипертензионного синдрома
- для того, чтобы контролировать мозговое кровообращение в послеоперационный период или при черепно-мозговой травме
- при ишемии мозга, инсульте
- при сотрясении мозга , его ушибе
- при головной боли, головокружении
- если наблюдается шум в ушах
- вертебробазилярной недостаточности, вегето-сосудистой дистонии
- аденоме гипофиза, энцефалопатии
Реоэнцефалография- это неинвазивный (метод лечения, во время которого на кожу не осуществляется никакого воздействия при помощи разных хирургических инструментов) метод исследования сосудистой системы мозга, который основывается на записи меняющейся величины электрического сопротивления тканей с пропусканием через эти ткани слабого электрического тока с высокой частотой. Метод является видом -реографии.
РЭГ сосудов предоставляет информацию о состоянии эластичности стенок сосудов и сосудистого тонуса, интенсивности мозгового кровенаполнения, реактивности сосудов при действии причин, которые изменяют кровообращение, а так же о состоянии оттока из черепной полости. Реоэнцефалографию назначают при необходимости в виде профилактики и при осмотрах, также при перенесенных инсультах и черепно-мозговых травмах.
Цена данной процедуры может зависеть от марки оборудования и квалификации специалиста.
Реоэнцефалография детям в Москве - детский центр

Реоэнцефалография – неинвазивный метод исследования сосудов головного мозга. Неврологи назначают его, чтобы убедиться в отсутствии высокого внутричерепного давления, патологий, препятствующих нормальному кровоснабжению тканей, в том числе после полученных травм головы, шеи. В детском медицинском центре «Здоровье человека» (Москва, метро «Отрадное», СВАО) для РЭГ сосудов головного мозга у детей используют современный высокоточный аппарат. Поэтому исследование эффективно, безопасно и безболезненно для малышей.
Как работает РЭГ
Реоэнцефалография относится к методам функциональной диагностики. Используется специальный прибор – реограф, который состоит из генератора электротока и насадки, переводящей данные в графики на мониторе. В определенных участках на головку детям накладывают электроды, которые будут фиксировать изменения кровотока: метод основан на измерении сопротивления тканей. Кровь – это электролит, и когда она наполняет исследуемые сосуды, степень сопротивления падает, а прибор это регистрирует. По скорости изменения этой величины судят о скорости самого кровотока.
Во время исследования используют незначительные токи (частотой 80 – 150 кГц). Никакого дискомфорта при этом дети не испытывают, а врач получает нужные ему данные.
С результатом РЭГ на руках, невролог судит:
- о тонусе кровеносных сосудов;
- вязкости и скорости тока крови;
- степени кровенаполнения разных участков мозга (одинакова ли в разных полушариях);
- коллатеральном кровообращении и т. д.
Обратите внимание: РЭГ сосудов головного мозга не стоит расценивать как окончательный результат для постановки диагноза. Полученные данные помогают подтвердить или исключить наличие патологий сосудов. Поставить окончательный диагноз позволяют комплексные исследования с использованием других методов, включая ЭЭГ.
Кому нужно сделать РЭГ
Любые симптомы нарушения мозгового кровотока – повод для проведения реоэнцефалографии. Обратитесь к неврологу, если:
- ребенок жалуется на мигрени и головные боли;
- стал плохо спать;
- у него ухудшились слух, зрение, память, появился шум в ушах;
- снизилась способность к обучаемости;
- он стал зависим от метеофакторов (организм реагирует на изменения погоды);
- у него случались черепно-мозговые травмы (ушибы, сотрясения);
- есть предрасположенность к эпилепсии.
Сделать РЭГ нужно и тем, у кого были в анамнезе есть:
- инсульты;
- энцефалопатия;
- артериальная гипер-, гипотензия;
- нейроциркулярная дистония;
- сахарный диабет с осложнениями;
- спондилит;
- атеросклероз;
- синдром позвоночной артерии;
- остеохондроз шейного отдела.
Также в группе риска дети, у чьих родственников выявили любые заболевания сосудов. Иногда реоэнцефалографию назначают после медикаментозного лечения, чтобы оценить его эффективность.
Перед РЭГ пациента просят занять удобную позу – сидя или лежа на кушетке, и закрыть глаза. Медработник обрабатывает специальным средством электроды и закрепляет их с помощью липкой ленты в определенных местах по окружности головы (возле бровей, ушей, на затылке и т. д.)
Длится процедура до 30 минут, в течение которых необходимо стараться сидеть спокойно, неподвижно. У грудничков исследовать сосуды головного мозга лучше во время сна. После исследования, как и после других методов энцефалографии, которые применяют для диагностики у детей, данные передают врачу, который и будет их расшифровывать.
Популярные вопросы
Нужно ли готовиться к исследованию?
Нет. Никакой специальной подготовки перед РЭГ не требуется. Родителей просят по возможности проследить, чтобы дети накануне выспались, не нервничали, пришли сытыми.
С какого возраста делают РЭГ?
Возрастных ограничений для проведения реоэнцефалографии не существует. По показаниям ее делают даже новорожденным и грудничкам.
Наши специалисты
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе