Лучевая терапия (радиотерапия). Использование лучевой терапии при опухолевых и неопухолевых заболеваниях
Оглавление
Характеристика, техника и особенности проведения лучевой терапии (радиотерапии) могут различаться в зависимости от того, для лечения какого заболевания она назначается. Рак молочной железы — это одна из наиболее распространенных форм рака, которая встречается более чем у 1 миллиона женщин в год. Лечебная тактика при раке молочной железы зависит от стадии заболевания.На начальных этапах, когда опухоль не распространилась в соседние ткани или лимфатические узлы, а ее размеры не превышают 5 см, показано исключительно хирургическое лечение (удаление опухолевого очага). После удаления опухоль обязательно подвергается исследованию под микроскопом. Если опухолевая ткань покажется врачу подозрительной, он может назначить пациентке дополнительно курс лучевой терапии, что позволит предотвратить появление метастазов. В более тяжелых случаях показано изначальное комбинирование лучевой терапии и хирургического лечения.
Предоперационное облучение рака молочной железы показано:
- если размер опухоли превышает 3 см;
- если опухоль быстро растет;
- если выявлены метастазы в регионарных лимфатических узлах;
- если опухоль срослась с кожей (кожа над ней становится сморщенной, втянутой, может изъязвляться).
На предоперационном этапе опухоль облучают в течение 3 – 4 недель, что позволяет уменьшить ее размеры, а также снизить риск попадания опухолевых клеток в кровеносные сосуды во время операции, что могло бы стать причиной появления метастазов. После выполнения операции также может назначаться облучение области расположения опухоли и регионарных лимфатических узлов, в которые она могла бы метастазировать.
При 3 стадии рака (то есть при наличии метастазов) в дополнение к лучевой и хирургической терапии назначается и химиотерапия, что позволяет повысить шансы пациентки на выздоровление.
При своевременно начатом и правильно проводимом лечении рака молочной железы 1 стадии пятилетняя выживаемость (показатель, используемый в медицине для оценки эффективности лечения различных заболеваний) составляет около 95%, в то время как при раке 2 стадии – лишь 80%, а при раке 3 стадии – чуть больше 65%.
Наиболее эффективной методикой лечения рака яичка является удаление яичка и его семенного канатика. Противопоказаниями к выполнению подобной операции могут быть опухолевые поражения обоих яичек, а также рак единственного яичка. В данном случае, а также при наличии метастазов в регионарные лимфатические узлы, возможно проведение химиотерапии или радиотерапии (которая, однако, малоэффективна при данной патологии). При лучевой терапии рака яичка могут быть использованы высокоточные методики, позволяющие воздействовать ионизирующим излучением исключительно на опухолевую ткань, не затрагивая нормальные клетки органа. Однако данная техника может быть использована лишь при 1 стадии заболевания, когда нет признаков метастазирования опухоли или прорастания ее в соседние ткани.Методом выбора у пациентов с раком гортани начальных стадий (до появления метастазов в отдаленных органах) является лучевая терапия. Курс лечения длится несколько недель, во время которых процедуры выполняются 3 раза в неделю (через день) или 5 раз в неделю (ежедневно с двухдневным перерывом). Если рак был выявлен рано и не успел распространиться на глубокие ткани гортани, лучевая терапия используется как единственный метод лечения. При этом облучению подвергается только область первичной опухоли. При 3 стадии заболевания появляются метастазы в регионарные лимфатические узлы, вследствие чего их также следует облучать во время процедуры. Если после курса радиотерапии не удалось полностью ликвидировать опухолевый процесс, показана хирургическая операция, во время которой врач может удалить остатки опухолевой ткани. При 4 стадии рака радиотерапия может назначаться с паллиативной целью, для чего облучению подвергается гортань и регионарные лимфатические узлы, а также другие ткани, в которые могла метастазировать опухоль.Лечебная тактика при раке щитовидной железы зависит от формы заболевания. При медленно растущей опухоли, выявленной на ранних стадиях, показано исключительно хирургическое лечение. При агрессивных, быстро растущих опухолях, метастазы в регионарных лимфатических узлах могут возникать довольно рано, в связи с чем во время операции нужно будет удалять и их.
Если сразу удалить опухоль не представляется возможным (например, из-за ее больших размеров), прибегают к комбинированному лечению. В данном случае на начальном этапе выполняется курс дистанционной лучевой терапии, после которого проводится операция (она должна быть выполнена не позднее, чем через 2 – 3 недели после окончания радиотерапии, так как в противном случае опухолевые клетки могут успеть восстановиться и начать размножаться заново). Если операция невозможна даже после предварительного облучения, лучевую терапию могут использовать как самостоятельный лечебный метод, увеличивая при этом дозу облучения.
Одним из методов лечения рака щитовидной железы является так называемая радионуклидная терапия. Суть ее заключается в том, что в организм пациента вводится радиоактивный йод. Он захватывается раковыми клетками, после чего разрушает их, не оказывая при этом практически никакого влияния на здоровую ткань щитовидной железы или на другие ткани. Длительность лечения таким методом может достигать нескольких лет.
Лучевая терапия является одним из ключевых моментов в лечении данной патологии, однако особенности лечебной тактики определяются стадией заболевания. При раке губы 1 – 2 стадии (когда опухоль не проросла в глубокие ткани и не дала метастазов) радиотерапия может являться единственным методом лечения. При этом используется как близкофокусная, так и контактная методика облучения (облучается исключительно опухолевая ткань, а окружающие ее здоровые ткани остаются неповрежденными). Такая методика позволяет добиться излечения у абсолютного большинства пациентов.
Если рак выявлен на 3 стадии, вначале также проводится лучевая терапия, после чего (примерно через неделю) выполняется удаление раковой опухоли и ее метастазов (если таковые имеются). При 4 стадии заболевания, когда появляются метастазы в отдаленных органах, после предварительного курса радиотерапии проводится радикальная операция, во время которой удаляют всю губу, ткани подбородка, нижней челюсти и так далее.
Лечение рака языка зависит от стадии заболевания, вида опухоли и наличия метастазов. Лучевая терапия как единственный метод лечения применяется лишь на первых стадиях заболевания, когда размеры опухоли не превышают 2 – 4 см, а сама она не прорастает в глубокие ткани языка. В таких случаях после курса облучения (дистанционного и контактного) удается добиться полного излечения у большинства пациентов.
В более запущенных случаях показано комбинирование радиотерапии и хирургического метода лечения. На предоперационном этапе проводится облучение основной опухоли и регионарных лимфоузлов (если предполагается наличие в них метастазов), а через 2 – 3 недели после окончания курса выполняют удаление опухоли. Если речь идет о 3 стадии заболевания, производится удаление не только пораженной ткани языка, но и мягких тканей дна полости рта, корня языка и нижней челюсти.
При выявлении рака языка 4 стадии показана паллиативная лучевая терапия, во время которой облучают основную опухоль и области ее метастазирования.
Опухоли данной локализации обладают повышенной радиочувствительностью, в связи с чем лучевая терапия является одним из ключевых моментов в их лечении. При раке ротоглотки радиотерапия может быть единственным методом лечения либо входить в состав комплексной терапии. Дистанционная радиотерапия может применяться при 1 – 2 стадии заболевания, когда размеры опухоли не превышают 4 см, а сама она не прорастает в соседние ткани или органы и не дает метастазов в лимфатические узлы. В сомнительных случаях может выполняться сочетанная лучевая терапия, во время которой дистанционное облучение пораженной области дополняется контактным (внутритканевым) облучением основной опухоли (в ткань опухоли вводятся радиоактивные вещества, которые разрушают ее). При опухолях 3 стадии показана комбинированная терапия, при которой облучение опухоли и регионарных лимфоузлов может проводиться как до операции, так и после нее. При раке 4 стадии может выполняться паллиативная радиотерапия.Наиболее эффективным методом лечения рака пищевода является комбинированная терапия. Суть ее заключается в следующем. На первом этапе лечения проводится курс химиотерапии, что позволяет замедлить прогрессирование опухоли и уменьшить ее размеры. После этого выполняется операция по удалению опухоли и пораженных метастазами лимфатических узлов (если таковые имеются), а затем назначается курс лучевой терапии (дистанционной или контактной). Как изолированный метод лечения рака пищевода, радиотерапия применяется крайне редко (лишь при 1 – 2 стадиях заболевания и при расположении опухоли в верхних отделах пищевода, а также при невозможности выполнить операцию или при отказе пациента от нее). Эффективность лечения при этом крайне низкая (даже после радикального лечения в течение 5 лет умирает более 80% пациентов). При 4 стадии заболевания, когда опухоль прорастает в соседние органы, может проводиться паллиативная радиотерапия, однако ее эффективность также ничтожно мала.При лечении рака желудка любой стадии предпочтение должно отдаваться хирургическому методу, который может быть дополнен лучевой и/или химиотерапией. Радиотерапию рекомендуется выполнять после удаления рака, облучая место расположения опухоли, а также ткани и органы, в которые она могла метастазировать (то есть пищевод, поджелудочную железу, брюшные лимфатические узлы и так далее). Также было установлено, что комбинирование послеоперационного облучения с курсом химиотерапии позволяет повысить шансы пациента на полное выздоровление.
Лучевая терапия в комбинации с химиотерапией (без операции) может применяться в тех случаях, когда опухоль невозможно удалить хирургическим путем. Однако стоит отметить, что эффективность данной методики относительно мала. Такая лечебная тактика не может привести к полному выздоровлению, а лишь позволяет продлить жизнь пациента на небольшой промежуток времени и снижает выраженность симптомов заболевания.
При раке печени лучевая терапия может использоваться лишь как вспомогательная методика (в дополнение к хирургическому лечению). Обусловлено это тем, что раковые клетки чувствительны лишь к высоким дозам радиации. Если облучить орган такими дозами, погибнут не только опухолевые, но и здоровые клетки, что приведет к нарушению функции печени и к развитию ряда тяжелых осложнений. Также рак печени слабо реагирует на химиотерапию, вследствие чего основным методом лечения считается хирургическое удаление опухоли.
В то же время, стоит отметить, что радикальная операция возможно лишь при 1 или 2 стадии заболевания. В данном случае производится удаление опухолевого очага вместе с окружающей его здоровой тканью. Если при этом у врача остаются подозрения относительно наличия или отсутствия метастазов в соседних тканях, он может выполнить интраоперационное (во время операции) облучение пораженных тканей или назначить курс послеоперационной радиотерапии.
В далеко зашедших случаях рака (на 3 или 4 стадии) радиотерапия не назначается, так как не дает никакого положительного эффекта. В данном случае выполняются лишь паллиативные операции, позволяющие облегчить состояние пациента на некоторое время.
Рак почки также относится к опухолям, устойчивым к лучевой терапии. Вследствие этого излечить данную патологию исключительно посредством облучения невозможно. В то же время, при лечении рака 1 – 2 стадии интраоперационное и/или послеоперационное облучение места расположения опухоли и регионарных лимфоузлов позволяет снизить риск развития метастазов в дальнейшем.
При 3 стадии заболевания, когда раковая опухоль распространяется на соседние кровеносные сосуды и ткани, радиотерапия может быть назначена только в том случае, если по каким-либо причинам невозможно выполнить оперативное лечение (суть которого заключается в удалении почки, надпочечников, регионарных лимфоузлов и других прилегающих тканей, в которых могли бы появиться метастазы). В то же время, стоит отметить, что эффективность данной методики ничтожно мала.
При 4 стадии заболевания радиотерапия может назначаться для облучения метастазов в отдаленных органах (в головном мозге, в костях и так далее), что позволяет в определенной степени снизить выраженность болевого синдрома, однако никак не влияет на прогноз (рак почки 4 стадии неизлечим).
Данная форма рака характеризуется быстрым развитием и агрессивным течением. Даже при выявлении рака поджелудочной железы на 1 стадии (когда размеры опухоли не превышают 2 см) выполнить радикальную операцию удаешься лишь в 20% случаев. При этом хирургическое лечение может комбинироваться с лучевой терапией в различных вариантах (облучение может проводиться перед операцией для уменьшения размеров опухоли, а также во время и/или после операции для предотвращения появления метастазов или рецидива заболевания), а также с химиотерапией.
На 2 стадии заболевания опухоль распространяется на проходящие внутри железы желчные протоки, а также на стенку кишечника и другие соседние ткани, вследствие чего выполнить радикальное ее удаление практически невозможно. В таких случаях назначаются паллиативные лечебные мероприятия – хирургические, лучевые, химиотерапевтические.
Одним ин новых методов лучевого лечения рака поджелудочной железы является радиотерапия с использованием радиосенсибилизаторов. Радиосенсибилизатор – это особое вещество, которое обладает способностью накапливаться в раковых клетках, повышая их восприимчивость к воздействию радиации. При этом доза облучения, необходимая для уничтожения опухолевой ткани, значительно уменьшается, а вероятность повторного развития заболевания снижается. При 3 и 4 стадии рака поджелудочной железы прогноз для жизни крайне неблагоприятен. В данном случае паллиативная радиотерапия может применяться для облегчения страданий пациента, однако эффективность методики крайне мала.Методом выбора при лечении начальных форм рака легкого является хирургическое удаление опухоли, что в некоторых случаях позволяет добиться полного излечения. Если выполнить операцию невозможно (при наличии противопоказаний или при отказе пациента), с такой же эффективностью можно провести лучевую терапию. Методом выбора при этом является дистанционное облучение пораженной опухолью области, а также регионарных лимфатических узлов, в которых могли бы быть метастазы.
При более запущенных стадиях рака, а также при высоком риске метастазирования может проводиться комбинированная терапия (хирургическая и лучевая). Облучение может проводиться как перед операцией, так и после нее. Предоперационная радиотерапия назначается для уменьшения размеров опухоли, что позволило бы удалить ее. Облучению подвергается как сама опухоль, так и регионарные лимфатические узлы. Курс лечения может длиться от нескольких дней до нескольких недель, а операция может проводиться через 2 – 7 дней после окончания радиотерапии. В послеоперационном периоде лучевое лечение может быть назначено через 3 – 4 недели после выполнения операции.
При выявлении распространенных форм рака (поражающих обширные участки легких), а также при наличии метастазов может проводиться так называемое субтотальное облучение тела, при котором лучевому воздействию подвергается вся верхняя половина тела (включая головной мозг). Это позволяет уменьшить размеры опухоли, а также уничтожить опухолевые клетки, которые с большой долей вероятности могли метастазировать в различные ткани и органы. Также стоит отметить, что при наличии единичного метастаза в головном мозге может быть выполнено его удаление (для этого может назначаться стереотаксическая радиотерапия, при которой ионизирующее излучение направляется строго в очаг метастаза, практически не затрагивая окружающие здоровые ткани). Выживаемость пациентов при этом значительно возрастает.
На сегодняшний день также активно применяется методика внутриполостного облучения опухоли. Суть ее заключается в том, что источник излучения вводится в один из бронхов, располагающихся в непосредственной близости от опухолевой ткани. Далее на опухоль воздействуют относительно высокими дозами радиации, что позволяет уничтожить раковые клетки, при этом оказывая минимальное воздействие на здоровую ткань. Паллиативная лучевая терапия может назначаться при наличии множественных метастазов в костях, печени и в других органах. Это позволяет снизить выраженность болевого синдрома, однако лишь незначительно увеличивает продолжительность жизни пациентов.Плоскоклеточный рак и базалиома – это опухоли кожи, подходы к лечению которых во многом схожи. Данные опухоли могут развиваться практически на любом участке кожных покровов. Основным методом их лечения является лучевая терапия. На ранних этапах развития (то есть на 1 или 2 стадии, когда размеры опухоли не превышают 5 см и она не прорастает в более глубокие ткани) преимущество отдается близкофокусной радиотерапии (когда источник излучения находится на расстоянии нескольких сантиметров от кожи). Данная методика позволяет воздействовать на опухолевую ткань большой дозой излучения, в то же время, оказывая минимальное влияние на здоровые соседние клетки. В запущенных случаях (при прорастании опухоли в более глубокие ткани, а также при метастазировании в регионарные лимфатические узлы) вначале выполняется дистанционная лучевая терапия, после чего проводится курс близкофокусной радиотерапии. Эффективность сочетанной лучевой терапии при базалиоме и плоскоклеточном раке кожи достаточно велика. В первом случае излечения удается добиться более чем у 95% пациентов, а во втором – у 85% больных. В то же время, стоит отметить, что при неэффективности лучевой терапии может применяться хирургическое удаление пораженного участка кожи, а также регионарных лимфатических узлов, если в них были выявлены метастазы.Это одна из наиболее опасных опухолей кожи, которая характеризуется агрессивным развитием и ранним появлением метастазов. Наилучшим методом лечения выявленной на ранней стадии меланомы является электрохирургическое удаление опухоли, причем, вместе с ней следует удалить и окружающие ее здоровые ткани в радиусе минимум 5 сантиметров, так как риск наличия в них метастазов довольно велик. В случае подозрительных меланом, прорастающих или метастазирующих в более глубокие слои кожи, показано выполнение близкофокусной радиотерапии, после которой также можно выполнить хирургическое удаление опухоли. В то же время, стоит отметить, что не все виды меланом одинаково чувствительны к лучевому воздействию, вследствие чего целесообразность использования радиотерапии следует определять отдельно в каждом конкретном случае. При наличии отдаленных метастазов может применяться дистанционная радиотерапия в комбинации с химиотерапией, однако эффективность данных методик крайне мала.Данная опухоль развивается из клеток лимфатической системы и характеризуется первичным поражением лимфатических узлов. Выбор лечебной тактики зависит от стадии заболевания.
При 1 и 2 стадии, когда патологическим процессом поражены лишь отдельные лимфатические узлы, а метастазов в других органах нет, показано применение лучевой терапии как единственного лечебного метода. Облучение проводят 5 дней в неделю в течение 3 – 4 недель, что позволяет добиться полного излечения. В более запущенных случаях, когда лимфогранулематозом поражено множество лимфоузлов по всему организму, а также имеются метастазы в отдаленных органах, перед лучевой терапией рекомендуется выполнять до 8 курсов химиотерапии. Дальнейшее облучение проводится по той же схеме.
Прогноз при выявлении опухоли на ранних стадиях благоприятен – полного излечения удается добиться более чем у 60% пациентов. В то же время, рецидив (повторное развитие заболевания) встречается примерно у 30% больных в течение 20 лет после проведенного лечения.
Для лечения опухолей головного мозга рекомендуется использовать комбинированные лечебные схемы. Если опухоль может быть удалена, перед операцией рекомендуется выполнить курс радиотерапии для предупреждения метастазирования. Во время операции после удаления опухоли место ее расположения также может быть подвержено однократному облучению, что позволит уничтожить опухолевые клетки, если таковые остались в здоровых тканях. В послеоперационном периоде лучевая терапия проводится для предотвращения развития или уничтожения метастазов. Методом выбора при облучении опухолей головного мозга сегодня является стереотаксическая лучевая терапия. С ее помощью можно облучать строго ограниченные участки пораженных тканей, не оказывая негативного влияния на здоровые клетки мозга.
Стереотаксическое лечение опухолей головного мозга показано:
- при наличии не более 10 метастазов;
- при размерах опухоли или метастазов до 3,5 см;
- при невозможности выполнить операцию (если опухоль прорастает в жизненно-важные центры головного мозга или располагается слишком глубоко).
При развитии первичных опухолей спинного мозга лучевая терапия используется только после хирургического удаления патологического очага. Если выполнить операцию невозможно, радиотерапия может быть назначена с паллиативной целью (для облегчения состояния пациента). Исключение составляют случаи метастазирования в спинной мозг других опухолей, отличающихся повышенной радиочувствительностью (например, лимфомы Ходжкина). В данном случае лучевая терапия может быть с успехом использована для уничтожения метастазов. Данная опухоль развивается в гипофизе – органе эндокринной системы, который контролирует и регулирует деятельность всех желез организма. Опухоли гипофиза часто являются гормонпродуцирующими, то есть в процессе роста и развития опухолевые клетки выделяют в системный кровоток различные гормоны, что нарушает функции многих внутренних органов.
Лечение аденом гипофиза может быть лучевым или хирургическим. Лучевая терапия может использоваться как единственный метод лечения (при неоперабельных опухолях) или применяться как дополнение к хирургическому удалению аденомы (что позволяет уничтожить все опухолевые клетки и предотвратить повторное развитие заболевания).
Стоит отметить, что после лучевой терапии может быть нарушена гормонопродуцирующая функция гипофиза. Вследствие этого пациенту придется пожизненно проводить заместительную терапию гормональными препаратами (то есть вводить необходимые гормоны в организм извне).
Гемангиома – это доброкачественная опухоль, которая развивается из множества мелких кровеносных сосудов. Она растет очень медленно, не метастазирует и не прорастает в соседние ткани. Когда такая опухоль начинает расти в позвонке, пациент в течение длительного времени может не предъявлять никаких жалоб. Некоторые больные могут жаловаться на периодические боли в спине или онемения различных участков тела. Если такие симптомы появляются, это говорит о том, что опухоль достигла определенных размеров и начала сдавливать нервные образования спинного мозга. В данном случае необходимо провести полноценное обследование пациента, определить расположение и размеры опухоли, после чего спланировать дальнейшую лечебную тактику.
Лучевая терапия применялась для лечения гемангиом позвонков еще с середины прошлого века. Целью лечения было уничтожение опухолевой ткани, что позволяло предотвратить дальнейший рост опухоли. В то же время, для данного метода характерен целый ряд осложнений (поражение окружающих нервных структур спинного мозга, необходимость в высокой облучающей дозе, невозможность выполнения процедуры во время беременности и так далее). Вот почему сегодня лучевую терапию все чаще заменяют другими, менее травматичными методами лечения. Суть большинства из них заключается в том, что с помощью специальной иглы в ткань опухоли вводят особое (не радиоактивное) вещество, которое вызывает гибель опухолевых клеток и замещение их рубцовой тканью.
Радиотерапия является эффективным методом борьбы с костными метастазами при различных опухолях. Дело в том, что развитие метастаза в кости приводит к разрушению костной ткани. Это сопровождается снижением прочности кости и повышенным риском развития так называемых «патологических» переломов, возникающих при воздействии минимальных нагрузок. Более того, метастатическое поражение костей сопровождается выраженным болевым синдромом. Лучевое воздействие в таких случаях позволяет уменьшить интенсивность болей, а также может способствовать уничтожению метастазов и замещению их плотной костной тканью, что предотвратит возникновение переломов. В то же время, стоит отметить, что при радиорезистентных опухолях их метастазы также будут устойчивы к лучевому воздействию, вследствие чего облучение пораженных костей может не дать никакого положительного результата.Суть данной патологии заключается в поражении фасции (листка из плотной соединительной ткани) в области пятки. Из-за повышенных нагрузок или травм данная фасция может надрываться, что приводит к развитию воспалительного процесса, являющегося основной причиной болевого синдрома. Со временем пораженная ткань фасции может замещаться костной тканью, в результате чего образуются характерные костные выросты, которые при рентгенографическом исследовании напоминают шпоры (отсюда и название патологии).
На сегодняшний день разработано множество методов лечения пяточных шпор. Одним из них является воздействие на воспаленную ткань рентгеновским излучением. Данная методика позволяет подавить развитие воспалительного процесса, а также способствует заживлению (рубцеванию) микронадрывов в области фасции. Это сопровождается ослаблением болевого синдрома и приводит к полному излечению патологии.
Одна процедура лучевой терапии при пяточной шпоре занимает не более 10 минут. Курс лечения может включать до 10 процедур, однако положительные эффекты (уменьшение болей) пациент ощутит уже после 2 – 3 сеанса.
Лучевая терапия с успехом применяется для лечения большинства злокачественных новообразований различных органов малого таза (как у мужчин, так и у женщин).
К органам малого таза относятся:
Лучевая терапия как самостоятельный метод лечения заболевания позволяет добиться излечения более чем у 75% женщин с раком шейки матки, что обусловлено высокой чувствительностью раковых клеток к облучению. Методом выбора при этом является сочетанная радиотерапия, во время которой проводится дистанционное облучение окружающих опухоль тканей и ближайших (регионарных) лимфатических узлов (куда, в первую очередь, могут метастазировать опухолевые клетки), а также контактное внутриполостное облучение. Источники радиации в виде спиралей при этом могут вводиться в полость матки, а также в область сводов влагалища, что обеспечит максимально эффективное лечение. Если сочетанная радиотерапия не может быть выполнена, пациентке проводится комбинированная терапия. В данном случае вначале выполняется предоперационное облучение опухоли и близрасположенных тканей, после чего опухоль удаляется хирургическим путем.
Комбинированное лечение рака шейки матки показано:
- При наличии массивной опухоли (более 4 см), выступающей в просвет шейки матки. В данном случае уничтожить ее с помощью одного лишь облучения невозможно.
- Во время беременности. В данном случае высокие дозы облучения могут нанести вред развивающемуся плоду. Вот почему в предоперационном периоде выполняют короткий курс лучевой терапии, после чего опухоль удаляют хирургически.
- При третьей стадии рака. III стадия заболевания характеризуется появлением метастазов в ближайших лимфатических узлах, которые также следует удалить во время операции (вместе с первичной опухолью).
Если во время операции не удалось удалить все пораженные опухолью ткани, лучевая терапия может быть применена и в послеоперационном периоде.
Если лечение было начато на первой стадии рака, прогноз благоприятен, в то время как при более позднем начале терапии (на 2 – 3 стадии) излечивается менее 50% пациенток.
Рак тела матки может развиться из клеток эндометрия (слизистой оболочки внутренней поверхности органа). Основным методом лечения данной формы рака является хирургическая операция, во время которой удаляют первичную опухоль и другие пораженные ткани (если таковые имеются).
Лучевая терапия в качестве единственного метода лечения применяется крайне редко, что обусловлено умеренной чувствительностью раковых клеток к облучению. Во время лечения также используется сочетанная лучевая терапия, то есть применяется дистанционное и внутриполостное облучение опухоли. Также стоит отметить, что рак эндометрия может оказаться чувствительным к гормональным препаратам. Вот почему иногда лучевая терапия может комбинироваться с назначением определенных гормонов (прогестерона), угнетающих рост опухолевых клеток.
При использовании лучевой терапии как единственного лечебного метода полного излечения удается добиться не более чем в 85% случаев (если лечение было начато на 1 стадии заболевания).
При раке яичников лучевую терапию рекомендуется использовать лишь при 1 или 2 стадии заболевания, когда опухоль еще не метастазировала в регионарные лимфатические узлы. Во всех случаях проводить облучение рекомендуется только после хирургического удаления яичников и других пораженных тканей, на которые мог распространиться опухолевый процесс (маточных труб, матки и так далее). Также лучевую терапию рекомендуется комбинировать с химиотерапией, что значительно повышает шансы пациентки на излечение. В далеко зашедших случаях (при 3 или 4 стадии рака) использование радиотерапии неэффективно (на данном этапе проводится хирургическое удаление опухоли, после чего следуют курсы химиотерапии).
Использование радиотерапии как единственного метода лечения рака яичников неэффективно и может сопровождаться рецидивом (повторным развитием опухоли) или появлением метастазов в скором времени после окончания лечебного курса.
Радиотерапия может применяться для лечения рака влагалища как самостоятельный метод либо в комбинации с другими лечебными мероприятиями. При 1 стадии заболевания (когда рак располагается на поверхности слизистой оболочки влагалища, то есть не прорастает в более глубокие ее слои) добиться полного излечения можно с помощью курса лучевой терапии, во время которого выполняется внутриполостное облучение всей стенки влагалища (обычно процедуру проводят 2 раза в неделю в течение 4 – 6 недель). При 2 стадии рака в дополнение к внутриполостному облучению рекомендуется выполнять и дистанционную радиотерапию, облучая регионарные лимфатические узлы. В более запущенных случаях показано хирургическое удаление опухоли, комбинируемое с химиотерапией и радиотерапией.
На 4 стадии заболевания (при наличии метастазов в отдаленных органах) может выполняться паллиативное облучение области малого таза. Целью паллиативной лучевой терапии является замедление процесса роста и распространения опухоли, что может облегчить страдания пациентки и продлить ее жизнь на некоторое время.
При лучевой терапии рака влагалища 1 стадии выживаемость в течение последующих 5 лет после курса лечения достигает 70%, в то время как после лечения рака 2 стадии – лишь 60%, а при раке 3 стадии – не более 37%.Основным методом лечения рака прямой кишки (на начальных стадиях развития) является хирургическое удаление пораженных опухолью тканей. В то же время, стоит отметить, что пятилетняя выживаемость прооперированных пациентов не превышает 60%. Противопоказанием к операции может быть значительное разрастание опухоли, распространение ее на соседние ткани и органы, а также появление множественных метастазов.
Чтобы уменьшить размеры опухоли и сделать ее операбельной, в предоперационном периоде может проводиться курс лучевой терапии (используется как дистанционное, так и внутриполостное облучение, при котором источник облучения вводится в прямую кишку и располагается в непосредственной близости от опухолевой ткани). В то же время, после удаления опухоли лучевая терапия может назначаться для профилактики рецидива (повторного развития) заболевания. В результате множества исследований было установлено, что подобная тактика позволяет повысить пятилетнюю выживаемость пациентов до 70 – 80%.
В качестве самостоятельного лечебного метода иногда (при невозможности выполнить операцию) используется сочетанная лучевая терапия. В данном случае вначале производиться дистанционное облучение пораженной области и регионарных лимфоузлов (с целью уничтожения возможных метастазов), после чего в течение нескольких недель выполняется внутриполостное облучение основной опухоли. Добиться полного излечения при этом удается не более чем у 25% пациентов с 1 или 2 стадиями рака. В то же время, стоит отметить, что эффективность радиотерапии несколько возрастает при комбинировании ее с химиотерапией.
Несмотря на развитие хирургии, частота рецидивов (повторного развития рака) после хирургического удаления опухоли составляет от 10 до 60%. Если же для лечения использовать исключительно лучевую терапию, пятилетняя выживаемость достигает 70% при 1 стадии заболевания, 45% при 2 стадии и менее 30% при 3 – 4 стадии. В то же время, было установлено, что хирургическое удаление опухоли, дополненное лучевой и химиотерапией повышает пятилетнюю выживаемость пациентов более чем на 20% независимо от стадии заболевания. Вот почему данная методика считается наиболее приемлемой при раке мочевого пузыря.
При лечении рака 1 – 2 стадии дистанционная радиотерапия может выполняться в предоперационном периоде (облучается сама опухоль, а также регионарные лимфатические узлы) или в послеоперационном периоде. При запущенных формах заболевания (то есть при наличии множественных метастазов в отдаленных органах или при прорастании опухоли в соседние ткани и органы) проводится паллиативная лучевая терапия, целью которой является уменьшение болевого синдрома и облегчение страданий пациента.
Лучевая терапия (дистанционная или контактная) является методом выбора при данной форме рака, так как обладает рядом преимуществ по сравнению с другими лечебными методиками. Так, например, она эффективна в тех случаях, когда раковые клетки оказываются нечувствительными к гормональной терапии.
Проведение лучевой терапии показано:
- При раке простаты 1 – 3 стадии. Эффективность метода при этом достаточно велика. В то же время, после лучевой терапии не развивается осложнений, которые наблюдаются после хирургического удаления опухоли.
- При неэффективности других лечебных методик. Если после хирургического удаления или химиотерапии рака наблюдается рецидив (повторное развитие заболевания) или появление метастазов, методом выбора является радиотерапия. Облучению в данном случае должна подвергаться как сама предстательная железа, так и регионарные лимфатические узлы.
- При отказе пациента от операции или при наличии противопоказаний для ее выполнения. К противопоказаниям можно отнести тяжелые заболевания сердечно-сосудистой, дыхательной или других систем организма.
- При 4 стадии рака. Проводится паллиативное облучение первичной опухоли и пораженных метастазами тканей с целью облегчения состояния пациента.
ПСА (простатспецифический антиген) – это лабораторный маркер, используемый при выявлении рака простаты, а также для контроля эффективности лечения данной патологии. В нормальных условиях уровень данного вещества в крови мужчины не должен превышать 4 нг/мл (у мужчин старше 70 лет – 6,5 нг/мл). При уровне ПСА более 10 нг/мл вероятность наличия рака простаты считается высокой даже при отсутствии каких-либо клинических проявлений, в связи с чем таким пациентам показана более детальная диагностика.
Если у пациента был диагностирован рак простаты, ему могут быть назначены различные лечебные методики, в том числе лучевая терапия. Стоит помнить, что сразу после выполнения облучения уровень ПСА может остаться на прежнем уровне, что является нормой. Снижение его до нормальных значений может происходить очень медленно (в течение нескольких месяцев или даже лет). В то же время, стоит отметить, что стойкое увеличение уровня ПСА после проведенного лечения свидетельствует в пользу рецидива (повторного развития рака).
Вернуться к началу страницы
Сколько раз можно делать лучевую терапию при раке
Одним из способов лечения ракового заболевания является лучевая терапия. Выявлено, что молодые, злокачественные клетки перестают размножаться под воздействием радиоактивного излучения.
При лучевой терапии происходит воздействие ионизированного изучения. Его цели:
- повреждение злокачественных клеток, ограничение роста рака, профилактика метастазирования.
Используется в комплексе с хирургическим лечением и химиотерапией.
Усиление эффекта достигается и за счет того, что врач может корректировать направление лучей. Это дает возможность использовать максимальные дозы в очаге поражения.
Иногда этот метод используется и для лечения неонкологических патологий. Например, для борьбы с костными наростами.
Видео о предлучевой подготовке:
Метод используется у 60-70% больных с раком. Он считается основным для лечения опухолей, которые отличаются высокой степенью радиочувствительности, быстрым прогрессированием, а также при некоторых особенностях локализации образования.
Лучевая терапия показана при раке:
- носоглотки и кольца глоточных миндалин, шейки матки, гортани, кожи, молочной железы, легкого, языка, тела матки, некоторых других органов.
Виды лучевой терапии
Есть несколько методов лечения. Альфа-излучение подразумевает использование изотопы, например, радон, продукты из торона. Такой вид имеет широкий вид применения, положительно виляют на ЦНС, эндокринную систему, сердце.
Бета-терапия основана на лечебном эффекте, основанном на действие бета-частиц. Используются различные радиоактивные изотопы. Распад последних сопровождается испусканием частиц. Бывает такая терапия внутритканевой, внутриполостной, аппликационной.
Рентгенотерапия эффективна для лечения поверхностных поражений кожи, слизистых оболочек. Энергия рентгеновского изучения подбирается в зависимости от расположения патологического очага.
Разделяют лучевую терапию и по другим основаниям.
Контактная
Вид отличается от остальных тем, что источники лучей находятся непосредственно на опухоли. Для него свойственно распределение дозы так, чтобы ее основная часть осталась в опухоли.
Метод хорош в том случае, если размер образования не больше 2 см. Разделяется этот тип на несколько видов.
Дистанционная
Подразумевает, что источник облучения находится на некотором расстоянии от тела человека. пучок входит тело через определенный участок.
Чаще используется гамма-терапия. Этот метод хорош тем, что позволяет к образованию подвести высокую дозу облучения, сохраняя неповрежденными здоровые клетки.
Для небольших раковых новообразований используются протоны и нейроны. Дистанционная терапия бывает статической или подвижной. В первом случае источник облучения является неподвижным.
В современных онкологических диспансерах метод применяется редко. Подвижная методика позволяет направлять источник по разным траекториям. Это обеспечивает наибольшую эффективность.
Радионуклидная
Специфика заключается в ведении в организм пациента радиофармпрепаратов. Они воздействуют на очаги. Адресная доставка веществ формирует в очагах очень высокие дозы при небольших побочных эффектах и минимальном затрагивании здоровых тканей.
Популярной является радиойодтерапия. Метод используется не только для онкологических больных, но и для лечения людей с тиреотоксикозом. Если есть костные метастазы, то применяется сразу несколько соединений.
Конформная
Радиационное воздействие, когда для получения формы поля используется трехмерное планирование облучения. Метод позволяет подводить к опухолям адекватные дозы излучения. Это значительно увеличивает шанс на излечивания.
Для исключения выхода опухоли из облучаемой зоны применяются специальные приспособления, например, оборудование для активного контроля за дыханием.
Лучевая терапия, основанная на применении протонов, которые ускоряются до больших значений. Это позволяет обеспечить уникальное распределение дозы по глубине, когда максимум дозы сосредоточен в конце пробега.
При этом нагрузка на другие поверхностные клетки минимальная. Излучение не рассеивается по телу пациента.
Обычно метод применяется для небольших образований, опухолей, расположенных близко к критически радиочувствительным структурам.
Внутриполостная
Этот вид имеет несколько видов. Позволяет проводить профилактику рецидивов и метастазирования. Источник вводится в полость тела и находится в течение всего сеанса облучения.
Применяется для создания максимальной дозы в опухолевых тканях.
Обычно этот метод сочетается с дистанционным. Лучевая терапия этого вида используется для лечения рака женской половой сферы, прямой кишки и пищевода.
Стереотаксическая
Этот метод позволяет сократить время лечения рака.
Применяется для лечения опухолей головного мозга, внутренних органов, системы кровообращения. Лучи воздействуют очень точно на опухоль.
Фото стереотаксической лучевой терапии
Проводится с полным контролем за месторасположением опухоли, позволяет подстраиваться под дыхание пациента и любое другие его движение.
Результат такого воздействия виден не сразу, а через несколько недель, поскольку клетки опухоли отмирают постепенно.
Противопоказания
Есть несколько ситуаций, когда лучевая терапия противопоказана:
- общее тяжелое состояние с признаками интоксикации организма, лихорадка, кахексия, обширное поражение раковыми клетками, сопровождающееся кровотечением, лучевая болезнь, тяжелые формы сопутствующих болезней, выраженная анемия.
Ограничением является и резкое снижение в крови лейкоцитов или тромбоцитов.
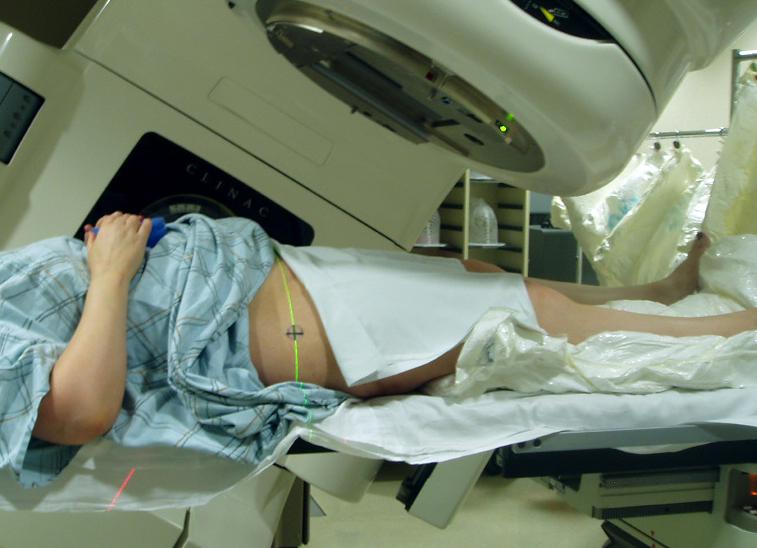
Как проходит лучевая терапия?
Сначала проводятся дополнительные процедуры, позволяющие точно определить локализацию опухоли и ее размеры. От этого подбирается доза. С помощью специального аппарата определяется поле облучения. Таких участков может быть несколько.
В процессе лечения лучевыми методами пациент находится в положении лежа. Важно во время облучения не шевелиться, поскольку это может привести к тому, что лучи повреждают здоровые ткани. Если человек не может долго не шевелиться, то врач фиксирует пациента или область тела.
Некоторые части машин могут перемещаться и шуметь, его не стоит пугаться. Уже вначале лечения возможно уменьшение болевых ощущений, но наибольший эффект достигается после завершения курса.
Длительность курса
Лечение чаще проводится амбулаторно. Сеанс, в зависимости от используемого метода, длится 15-45 минут.
Большую часть времени занимает правильное укладывание пациента и направление прибора для облучения. Сам процесс длится несколько минут. Персонал на это время покидает помещение.
Как переносится процедура?
Сама лучевая терапия не вызывает болезненных ощущений. После процедуры рекомендуется отдохнуть несколько часов. Это поможет восстановить силы, а также уменьшить риск возникновения побочных эффектов.
Если облучению подвергалось горло или рот, то после рекомендуется прополоскать рот отварами трав или облепиховым маслом для снятия неприятных ощущений.
Симптомы после облучения
После курса лучевой терапии может появиться:
- утомляемость, нарушение настроения и сна, реакции со стороны кожи и слизистых оболочек.
Если воздействие осуществлялось на область грудной клетки, появляется одышка, затруднение дыхания, кашель.
Последствия
Чаще всего страдает кожа. Она становится нежной, чувствительной. Может поменять цвет.
Реакция кожи на облучение примерно такая же, как при солнечном ожоге, но развивается она постепенно.
Возможно появление волдырей. При отсутствии должного ухода такие участки могут быть инфицированы.
Если воздействию подвергались органы системы дыхания, то лучевые поражения развиваются в течение последующих трех месяцев. Появляется непродуктивный кашель, повышается температура тела, происходит ухудшение общего самочувствия.
Специалисты отмечают, что нередко побочными явлениями становятся:
- потеря волос, снижение слуха и зрения, увеличение числа сердечных сокращений, изменение состава крови.
Восстановление после облучения
Процесс восстановления может происходить разное время, врачи рекомендуют настроиться на долгий путь.
Лечение ожогов
Покраснения появляются обычно сразу, но у некоторых людей ожоги начинают обнаруживаться не сразу. После каждого сеанса ее стоит смазывать защитным кремом.
При этом до процедуры этого не стоит делать, поскольку это может снизить эффективность проводимой манипуляции. Для обработки используется «Д-Пантенол» и другие препараты, позволяющие снять воспаление и восстановить дерму.
Как поднять лейкоциты после радиотерапии?
Повысить количество лейкоцитов можно только после разрешения, полученного у доктора. Обязательно разнообразить свое меню сырыми овощами, гречкой, свежими фруктами, геркулесом.
Положительно на состав крови сказывается гранатовый сок и свекольный. Если эти методы не помогут, врач выпишет специальные лекарства.
Что делать при температуре?
Температура в большинстве случаев является признаком инфицирования. После лучевой терапии требуется много времени для восстановления иммунитета.
Лучше сразу обратиться к врачу, который поможет выявить причину и назначит лечение. Если возможности нет, соблюдайте постельный режим, используйте жаропонижающие средства, не противопоказанные при вашем недуге.
Их лечение проводится с использованием высоких доз стероидов. Тогда симптомы исчезают через 24-48 часов. Доза снижается постепенно.
Дополнительно используется дыхательная гимнастика, массаж, ингаляции и электрофорез.
Программа лечения составляется индивидуально с учетом вида опухоли и ее распространённости, наличия других осложнений.
Для лечения необходимо строго соблюдать диету и постельный режим, использовать медикаменты и средства народной медицины. Радиационное излучение приводит к нарушению созревания эпителия, воспалительным процессам на слизистых.
Для лечения применяется местная терапия, позволяющая очистить кишечник и ликвидировать воспалительные процессы.
Для устранения проблемы используются слабительные препараты, очистительные клизмы. Высокую эффективность показал теплый душ, направленный в область прямой кишки, ванны с марганцовкой.
Врач может назначить гормоны, ректальные свечи и анестетики.
Диетическое питание
Полноценное питание — один из главных методов лечения лучевых повреждений. необходимо принимать мягкие продукты. Если от облучения пострадала ротовая полость, то эффективно использовать масло, раствор новокаина.
Во время самой лучевой терапии обычно пациенты жалуются на отсутствие аппетита. В это время добавьте в меню орехи, мед, яйца, взбитые сливки. Они содержат много питательных веществ. Для получения протеина в рационе добавляются супы-пюре, нежирные рыбные и мясные бульоны.
Противопоказано употребления продуктов, содержащих большое количество холестерина, жирное мясо, грибы, мандарины, колбасу.
Крайне не рекомендуется использовать в пищу алкоголь, сладкое и сдобу. Если отказаться от хлеба не можете, выбирайте сорта из муки грубого помола.
Ответы на вопросы
- Чем отличается химия терапия от лучевой терапии?
Химиотерапия –воздействие на рак с использованием лекарств. Лучевая терапия основана на принципе разрушения клеток под воздействием лучей.
Мировыми стандартами предусмотрено сочетание этих двух методик, поскольку шанс излечивания в этом случае возрастает.
После лучевого воздействия волосы выпадают только в месте прохождения лучей. Обычно врачи предупреждают о возможности облысения. Лучше всего в этом случае сделать короткую стрижку.
При уходе за волосами с момента начала лечения применяйте гребень с редкими зубцами или купите расческу для новорожденных. Перед сном применяйте специальную сеточку для сна, чтобы волосы не прижимались и не вытягивались.
Многие методы лечения оставляют негативный след, влияют на репродуктивные функции. После лучевой терапии рекомендовано несколько лет предохраняться.
Это позволит организму восстановится, родить здорового ребенка. срок обычно говорит онколог в зависимости от стадии рака, результатов лечения.
Большинству женщин, проходящих лечение в отечественных диспансерах, лучевую терапию назначают после химиотерапии.
Процедура безболезненная, но приводит к появлению нежелательных реакций. Например, при облучении в области кишечника часто начинается рвота, а от постоянной тошноты не удается избавиться еще долго.
Для определения локализации во время процедуры на теле маркерами обозначаются точные участки. При этом мыться в дальнейшем можно только под душем. Делать это нужно аккуратно, чтобы вода не попадала на мишень. Часто проявляется аллергия.
Сколько стоит лечение в Москве и Санкт-Петербурге
Больным, проходящим лечение в областных и городских онкологических диспансерах, лучевая терапия делается бесплатно в соответствии с графиками и стандартами.
Если хотите пройти лечение на новейшем оборудовании, придется обратиться в частные клиники. В них же проведут экстренную лучевую терапию для снятия боли у неоперабельных больных, а также при неотложных состояниях.
Видеоролик про лучевую терапию:
Как проходит лучевая терапия и как переносится?
Одинаковой схемы лучевой терапии быть не может. Она отличается от пациента к пациенту и зависит от многих факторов. Так, в зависимости от вида рака имеются различные планы облучения. На схему лучевой терапии также влияет состояние организма, возраст пациента, опыт проведения облучения в прошлом, размеры и расположение опухоли.
Лишь при так называемых радиохирургических вмешательствах производится одноразовое облучение. В остальном почти всегда радиоонколог дает необходимую дозу облучения не за один раз, а делит на несколько сеансов. Это связано с тем, что здоровые клетки оправляются от повреждающего действия облучения лучше и быстрее, чем раковые клетки. Фракционированное облучение, как это называется в медицинском профессиональном языке, дает, таким образом, здоровым клеткам время восстановиться до следующего сеанса. Это уменьшает побочные эффекты и последствия лучевой терапии.
Сколько длится курс лучевой терапии?
При обычной фракционированной радиотерапии пациента облучают с понедельника по пятницу соответственно один раз в день — на протяжении от пяти до восьми недель. Выходные дни свободны. Если в течение дня проводится двух — или трехкратное облучение, радиологи говорят о гиперфракционировании. Оно может быть целесообразным при некоторых опухолях. Напротив, при других разновидностях рака бывает достаточно меньшее число сеансов в неделю. В этих случаях говорят о гипофракционировании.
С тем, чтобы радиоонколог всегда точно попадал на область облучения при отдельных сеансах, с помощью особой краски врач делает метки на коже пациента. Важно не смывать эти метки, пока не закончится лучевая терапия.
Сколько длится лучевая терапия при отдельных сеансах лечения?
В большинстве случаев лучевая терапия проводится амбулаторно. Как правило, сеанс длится от 15 до 45 минут. Большую часть этого времени занимает правильное укладывание и установка прибора для облучения, ведь необходимо с предельной точностью воссоздать предыдущее положение пациента. Именно поэтому врач просит не смывать маркерные метки на коже. Иногда в этих местах наносятся маленькие татуировки, настолько важное имеет значение абсолютная точность облучения. Само облучение длится всего несколько минут (от одной до пяти). Во время сеанса медицинский персонал должен покинуть комнату для лечения, это предписывает инструкция по радиационной защите. Однако пациент имеет зрительный контакт с врачом через окно и может, как правило, также разговаривать с ним по переговорному устройству.
Как проходит лучевая терапия?
Врач расписывает план лучевой терапии детально, рассчитывает дозу излучения курсовую (общую) и на сеанс, определяет количество сеансов, их длительность, перерыв между ними. Обычно с этой схемой знакомится пациент и задает волнующие его вопросы.
Советы по прохождению лучевой терапии.
1. Одежда должна быть свободной, с открытым воротом, не стеснять движений. Иногда больному предлагают одноразовую больничную одежду.
2. Пациента могут фиксировать во время процедуры с помощью специальных устройств (маски, ремни, матрасы, крепления). Это необходимо для того, чтобы он не двигался. Дискомфорта фиксирующие устройства не причиняют.
3. Здоровые органы и ткани защищают специальными экранами (блоками)
4. Иногда перед процедурой делают контрольный снимок для того, чтобы убедиться в правильном положении пациента.
5. Помните, что первый сеанс, как правило, длится дольше последующих.
6. Во время прохождения лучевой терапии не сушите волосы феном.
7. При выходе из дома надо защищать от солнца облучаемые места, но солнцезащитный крем накладывать не стоит. Пользуйтесь широкополой шляпой, одеждой с длинными рукавами, перчатками, солнцезащитными очками.
8. Во время облучения противопоказана физическая нагрузка.
9. На время лечения старайтесь выходить на улицу в период, когда солнце уже зашло.
10.Пейте больше жидкости.
Как делают лучевую терапию?
Пациента укладывают на специальный стол-трансформер, который может передвигаться. Очень важно во время сеанса лучевой терапии не шевелиться. Даже самые небольшие изменения положения тела могут вести к тому, что лучи больше оптимально не достигают опухоли и вместо этого повреждают окружающие здоровые ткани. Это особенно критично, к примеру, при лучевой терапии опухоли головного мозга.
Однако для многих людей лежать полностью неподвижно невозможно даже в течение пары минут. По этой причине врачи иногда фиксируют пациента или область тела, которая будет подвергаться облучению. Хотя часто это неприятно, однако защищает здоровые органы и в значительной степени способствует успеху лечения. Со стороны самого облучения пациент во время сеанса терапии ничего не ощущает. После последнего сеанса врач еще раз обследует своего пациента и проводит с ним подробную заключительную беседу. При этом речь идет, например, об уходе за кожей, о необходимых контрольных обследованиях, о питании после лучевой терапии и рекомендациях для восстановления и коррекции будущего образа жизни.
Источники:
Http://gidmed. com/onkologiya/lechenie-onk/luchevaya-terapiya. html
Http://www. wp-german-med. ru/luchevaya-terapiya/1834-kak-prohodit-luchevaia-terapia. html
Лучевая терапия в онкологии: виды, последствия, восстановление, диета, отзывы, стоимость
Понятие
- повреждение злокачественных клеток,
- ограничение роста рака,
- профилактика метастазирования.
Во время лучевого воздействия не происходит распад клеток, но их ДНК изменяется. Преимуществом метода является то, что здоровые структуры не подвергаются каким-либо изменениям.
Показания
- носоглотки и кольца глоточных миндалин,
- шейки матки,
- гортани,
- кожи, молочной железы,
- легкого,
- языка,
- тела матки,
- некоторых других органов.
Виды лучевой терапии
Контактная
| Близкофокусная | Облучение воздействует на сами клетки образования. |
| Внутриполостная | Источник облучения вводится в полостей организма. Он остается на протяжении всего курса контактной лучевой терапии. |
| Внутритканевая | Источник облучения вводится в опухоль. Воздействие происходит в непрерывном режиме. |
| Радиохирургическая | Лучами происходит воздействие после хирургической операции. Облучению подвергается место, где располагалась опухоль. |
| Аппликационная | Источник излучения накладывается на кожу с использованием специального аппликатора. |
| Избирательное накопление изотопов | Применяются малотоксичные радиоактивные вещества. |
Дистанционная
Радионуклидная
Конформная
Протонная
Внутриполостная
Стереотаксическая
Противопоказания
- общее тяжелое состояние с признаками интоксикации организма,
- лихорадка,
- кахексия,
- обширное поражение раковыми клетками, сопровождающееся кровотечением,
- лучевая болезнь,
- тяжелые формы сопутствующих болезней,
- выраженная анемия.
Как проходит лучевая терапия?
Длительность курса
Курс составляет от 4 до 7 недель. в некоторых ситуациях он уменьшается до 14 дней. Это целесообразно в том случае, если необходимо уменьшить размер опухоли или улучшить состояние больного. Сеансы проводятся 5 раз в неделю. Иногда дозу разделяют на 2-3 сеанса.
Симптомы после облучения
- утомляемость,
- нарушение настроения и сна,
- реакции со стороны кожи и слизистых оболочек.
Последствия
- потеря волос,
- снижение слуха и зрения,
- увеличение числа сердечных сокращений,
- изменение состава крови.
Восстановление после облучения
Лечение ожогов
Как поднять лейкоциты после радиотерапии?
Что делать при температуре?
Пневмонит
Геморрой
Проктит
Диетическое питание
Ответы на вопросы
- Чем отличается химия терапия от лучевой терапии?
- Выпадают ли волосы после лучевой терапии?
- Можно ли забеременеть после лучевой терапии?
Отзывы
Сколько стоит лечение в Москве и Санкт-Петербурге
На стоимость в Москве и Санкт-Петербурге влияет вид используемого лечения. В среднем цена варьируется от 10000 до 40000 рублей. На нее так же влияет стадия болезни, состояние пациента, используемое оборудование.
Лучевая терапия (Радиотерапия)
Правильное питание и здоровый образ жизни после прохождения курса лучевой терапии в некоторых случаях помогает предотвратить нежелательные эффекты от лечения либо уменьшить их силу. В первую очередь в диете нуждаются пациенты, перенесшие облучение таза или живота. Следует употреблять достаточное количество жидкости – в сутки от 8 до 12 чашек. Предпочтение нужно отдавать не очень сладким напиткам, в противном случае разводить их водой. Кушать следует понемногу и достаточно часто – от пяти до шести приемов пищи в день.
Основу рациона должны составлять нежирные продукты, не содержащие много клетчатки и лактозы. Длительность этой диеты должна составлять не меньше 15 дней после окончания курса облучения. При введении новых, более питательных продуктов, следует соблюдать последовательность и постепенность. Понемногу можно употреблять рис, картофельное пюре, нежирные сорта сыра, яблочный сок.
На протяжении этого периода желательно отказаться от любых молочных продуктов, острых и пряных блюд, газообразующих продуктов (капуста, фасоль, горох, соя), продуктов, богатых клетчаткой (сырые овощи, бобовые, цельнозерновые изделия), жареной пищи, кофеиносодержащих блюд и напитков.
Для поддержания организма после облучения и скорейшего выздоровления очень рекомендуются: черная смородина, тыква. Из отваров трав следует отдать предпочтение препаратам из крапивы, элеутерококка, левзеи, родиолы розовой, медуницы, бадана.
Если после лучевой терапии появляются аллергические проявления, поможет отвар из сельдерея. Следует взять цельное растение, хорошо его помыть, нарезать мелко и две столовых ложки сырья заварить 200 миллилитрами кипятка в термосе. Через два часа можно принимать по трети стакана за полчаса до приема пищи трижды в сутки. Можно принимать на протяжении двадцати одного дня.
Читать отзывы Оставить отзыв | Отзывы(2) Обычно спустя два — три месяца после лучевой терапии состояние пациентов достаточно неплохое. Но ряд пациентов может ощущать слабость, потливость, кровяное давление у таких больных понижено.
Кроме этого, почти у всех пациентов наблюдаются ожоги кожи – симптомы лучевой болезни, выраженные в большей или в меньшей степени.
Также, в зависимости от локализации новообразования, у пациентов могут появляться и иные побочные эффекты, например, при облучении опухолей во рту, в горле часто меняется вкусовое ощущение. Пациенты хуже ощущают основные вкусы: сладкий, горький, кислый и соленый. При этом восстанавливаются они достаточно длительное время, обычно около полугода. Зачастую подавляющее большинство побочных действий и осложнений после лучевой терапии проходят самостоятельно. Чтобы помочь организму быстрее справиться, можно применять рецепты народной медицины.
1. Если пациент очень истощен после лучевой терапии, ему можно предложить такое средство: взять по сто граммов сухого сырья зверобоя, ромашки, березовых почек и бессмертника, объединить, мелко истолочь и пересыпать в стеклянную или керамическую тару с плотно закрывающейся крышкой. После вечернего приема пищи залить одну столовую ложку смеси двумя стаканами кипятка, выпить один стакан + чайная ложка меда. Всю ночь воздерживаться от еды и питья. Перед завтраком немного согреть остаток средства, добавить мед и выпить. Спустя двадцать минут можно позавтракать. Лечение следует продолжать до тех пор, пока не закончиться весь сбор. Повторять лечение можно спустя 24 месяца.
2. Это средство можно использовать пациентам в любом состоянии, оно абсолютно безопасно и хорошо помогает восстановить организм. Следует взять в равных количествах: березовые почки, бессмертник, корень дягиля, душицу, крапиву, зверобой, липовый цвет, мать-и-мачеху, мяту, подорожник, корень одуванчика, пустырник, сосновые почки, ромашку, тысячелистник, шалфей, чистотел, чабрец. Все хорошо перемешать. Четырнадцать столовых ложек сбора заварить 3 литрами кипящей воды, закрыть и накрыть одеялом. Выдержать восемь часов. После чего пропустить через мелкое сито. Держать можно в холодном месте не дольше пяти суток. Употреблять в первой половине дня по одному стакану. Всего в день – два стакана. Этот сбор очищает организм от вредных веществ, которые накапливаются при лучевой терапии, а также витаминизирует.
Читать отзывы Оставить отзыв | Отзывы(10) Несмотря на эффективность радиотерапии в лечении опухолевых заболеваний, существует ряд противопоказаний, ограничивающих использование данной методики.
Радиотерапия противопоказана:
- При нарушении функций жизненно-важных органов. Во время лучевой терапии на организм будет воздействовать определенная доза облучения, что может негативно повлиять на функции различных органов и систем. Если у пациента при этом уже имеются тяжелые заболевания сердечно-сосудистой, дыхательной, нервной, гормональной или других систем организма, выполнение радиотерапии может усугубить его состояние и привести к развитию осложнений.
- При выраженном истощении организма. Даже при высокоточных методах лучевой терапии определенная доза излучения воздействует на здоровые клетки и повреждает их. Чтобы восстановиться после такого повреждения, клеткам нужна энергия. Если при этом организм пациента истощен (например, из-за поражения внутренних органов метастазами опухоли), радиотерапия может нанести больше вреда, чем пользы.
- При анемии. Анемия – патологическое состояние, характеризующееся снижением концентрации красных клеток крови (эритроцитов). При воздействии ионизирующего излучения эритроциты также могут разрушаться, что приведет к прогрессированию анемии и может стать причиной развития осложнений.
Читать далее Оставить отзыв | Отзывы(1) Лучевая терапия матки
03 марта, 2011
При раке шейки матки лучевую терапию (радиотерапию) могут назначить на любой фазе течения болезни. Если заболевание обнаружено на ранних стадиях, то облучение вполне можно использовать вместо хирургического вмешательства. Кроме этого, прибегают к лучевой терапии после хирургического вмешательства, чтобы устранить остатки злокачественных клеток. В том случае, если злокачественные ткани уже перешли на иные внутренние органы, облучение комбинируют с химиотерапией. При раке шейки матки могут назначить как внешнее облучение, так и внутреннее. А иногда приходится применять оба метода сразу. При внешнем лучевом воздействии излучение направляют на место, где локализуется опухоль. На время лечения пациентка должна находиться в больнице. Длительность терапии пять дней. Иногда требуется провести несколько курсов. Длительность облучения – пара минут. При внутренней лучевой терапии тонкий катетер с источником радиации вводят во влагалище. Подобный вид терапии осуществляется и в амбулаторных условиях, и в стационарных. Облучение проводится в несколько курсов.
Побочные эффекты от облучения матки зависят в первую очередь от дозы радиации, которую получил организм. Так, нередки рвота, тошнота, расстройство стула, нарушение работы мочевого пузыря. В некоторых случаях выпадают волосы на лобковой зоне. При наружном облучении страдает кожа в проекции луча. Она истончается, иссушивается и краснеет.
У ряда женщин наблюдается сухость или жжение в области наружных половых органов. В связи с этим гинекологи не советуют осуществлять половые акты на протяжении нескольких недель после прохождения курса терапии.
На консультации терапевта женщины жалуются на вялость и слабость. Поэтому необходимо достаточное время отдыхать, высыпаться.
Через некоторое время может наблюдаться такое осложнение как сужение влагалища. Это явление делает неприятным и половой акт, и осмотр у гинеколога. Но существуют методы избавления от подобного неприятного осложнения. Может нарушиться работа яичников. Наступает состояние менопаузы. Пациентки испытывают приливы, иссушение влагалища. Если пациентка молода, обычно через некоторое время цикл восстанавливается. В том случае, когда женщина хочет после лечения иметь собственных детей, необходимо сказать об этом врачу. Будут изъяты яйцеклетки и помещены в сверхнизкие температуры.
Читать отзывы Оставить отзыв | Отзывы(2) Ожоги после лучевой терапии отличаются от обычных термических ожогов тем, что дают о себе знать спустя некоторое время. Поначалу пациент просто видит покраснение кожи в месте проникновения в тело ионизирующего излучения. Тяжесть поражения зависит от дозы полученного излучения, интенсивности излучения, площади и глубины воздействия, места расположения.
Существует три типа острых ожоговых поражений кожи после лучевой терапии: сухой эпидермит (кожа шелушится, она припухла и покраснела), эритема (кожа красная, припухшая и чешется), влажный эпидермит (в месте ожога образуется множество папул, наполненных экссудатом с примесью гноя или без него).
При лучевой терапии (радиотерапии) слизистых появляются радиоэпителииты, которые обнаруживаются после лечения опухолей в гортани, кишечнике, пищеводе, полости рта. Вместе с повреждением слизистой также нарушается восприятие вкуса, появляется иссушение слизистой, может болеть горло, появиться кашель с обильным выделением слизи, голос становится хриплым и более низким.
По прошествии достаточно длительного времени (иногда несколько лет) на месте воздействия ионизирующего излучения развивается лучевой дерматит с отеком кожи или фиброзом кожи, а также лучевые язвы. В зависимости от дозы полученной радиации такие ожоги могут появиться спустя несколько месяцев или даже несколько лет.
При облучении молочных желез, а также органов грудной клетки, наблюдаются лучевые поражения легких, которые выражаются в лучевых пневмонитах. Спустя длительное время может развиться лучевой пневмосклероз или пневмофиброз – эти осложнения не вызывают никаких явных недомоганий, кроме легкой одышки.
В качестве средства, предупреждающего ожоги кожи при лучевой терапии, назначают примочки с 10-процентным раствором димексида. Также помогают масла шиповника, облепихи. Можно обрабатывать пораженные места мазью преднизолон, синалар, дермозолон, дибунол, левосин, ируксол.
Читать отзывы Оставить отзыв | Отзывы(15) Практически шестьдесят процентов онкологических больных проходят через процедуру лучевой терапии. Многие пациенты выбирают такой метод лечения, так как он не оставляет рубцов и шрамов, не связан с хирургическим вмешательством, достаточно эффективен. Однако не все пациенты знают, что метод этот нельзя назвать безопасным для здоровья человека.
Несмотря на то, что новейшие аппараты для лучевой терапии (линейный ускоритель или бетатрон) влияют на организм меньше гамма-излучателей, тем не менее, клетки здоровых тканей, находящиеся рядом с опухолью все равно страдают.
Последствия лучевой терапии могут быть заметны сразу, а могут проявиться через некоторое время, иногда довольно продолжительное.
Локальные реакции, появляющиеся после лучевой терапии
Наиболее распространенным последствием является повреждение кожи над новообразованием, через которую проходили лучи. Даже во время процедуры кожа краснеет. Далее могут появиться воспаления: эзофагит, эпидермит, который начинается с сухой формы, постепенно переходящей в экссудативную, перихондрит, колит, цистит, пульмонит, ларингит. Данные осложнения могут обнаружиться во время курса терапии, а могут на протяжении шести месяцев после окончания лечения. Для предотвращения подобных осложнений места на теле, подвергающиеся облучению, обрабатывают облепиховым маслом, линиментом алоэ, бальзамом Шостаковского или иными препаратами, созданными для предупреждения лучевых ожогов слизистой или кожи. В некоторых случаях подобные ожоги исчезают самостоятельно.
Локальные повреждения, появляющиеся после лучевой терапии (радиотерапии).
Подобное лечение вызывает необратимые процессы в организме, такие как атрофия кожи, увеличение выработки пигмента кожей, истончение кожи. Кожа становится очень ранимой, легко травмируется и требует специального обращения.
Поздние осложнения обнаруживаются на слизистых органов, находящихся поблизости от облучаемого места. Это могут быть: пищевод, рот, прямая кишка. Поражения пищевода (эзофагиты) характерны для лечения новообразований средостения, а также некоторых участков молочных желез. Нарушения дают о себе знать изменением процесса глотания, неприятными ощущениями.
Терапия рака шейки матки зачастую приводит к появлению цистита или ректита. Пациентка страдает от тяжелых и частых позывов к дефекации и мочеиспусканию.
Также облучение может спровоцировать развитие лучевых язв, некроз костей, воспаление надкостницы, свищи, атрофию внутренних органов. Но если процедура проводится на современном оборудовании, то вероятность подобных осложнений сведена к минимуму. Лучевые язвы очень тяжело заживают и доставляют больному массу страданий. В тяжелых случаях прибегают к оперативному лечению.
Влияет лучевая терапия и на общее состояние организма. Поначалу у пациента пропадает аппетит, его рвет, изменяется картина крови. Если правильно поддерживать его организм в этот период, то подобные осложнения проходят, но иногда нарушение выработки крови может сохраниться. В связи с чем человек, прошедший облучение, должен сдавать анализ крови один раз в шесть месяцев.
В некоторых случаях нарушение работы костного мозга лечат специальными методами, такими как переливание крови, а также специальными медикаментами. Читать отзывы Оставить отзыв | Отзывы(9) Лучевая терапия – это способ лечения новообразований и некоторых заболеваний, не связанных с появлением новообразований, при котором основным действующим фактором является ионизирующее излучение. Необходимые лучи вырабатываются в специальных приборах, включающих в себя источник радиоактивного излучения. Действие данного вида лечения объясняется тем, что раковые клетки плохо переносят воздействие ионизирующих лучей. При облучении в злокачественных клетках начинаются мутации, практически все они вымирают. Необходимо знать, что здоровые клетки организма не страдают от специально подобранных лучей, кроме этого, они менее чувствительны по отношению к ним. Наиболее эффективным является облучение новообразования сразу с нескольких сторон. Так можно уберечь здоровые ткани от воздействия большого количества излучений, в то же время опухоль получает достаточно высокую дозу. Радиоактивное излучение нельзя назвать совершенно безвредным для тканей человеческого организма. В связи с этим лечение осуществляется за несколько этапов. В некоторых случаях выбирается метод облучения с нескольких сторон, чтобы уберечь здоровые ткани от получения большого количества лучей.
Лечение с помощью лучевой терапии (радиотерапии) непременно включает в себя планирование. Проводится рентген, чтобы как можно более точно определить место новообразования. Таким образом, можно облучать именно опухоль, почти не затрагивая здоровые ткани.
При выполнении лечения больной не испытывает никаких неприятных явлений. Процедура проводится в специальном изолированном кабинете. Медицинский персонал укладывает пациента таким образом, чтобы лучи могли попасть точно в цель (по данным планирования). Остальное тело прикрывается специальными приспособлениями, защищающими от радиации. Продолжается один сеанс воздействия лучей от минуты до пяти. Доктор смотрит за ходом процедуры через окно из защищенного от лучей помещения. Читать отзывы Оставить отзыв | Отзывы(1) Эффективность лучевой терапии зависит в первую очередь от локализации опухоли, от стадии ее развития и размера. Также немаловажным является и возраст пациента, и его общее состояние. Есть такие разновидности опухолей головы и шеи, при которых лечение возможно исключительно с помощью облучения.
Так, достаточно часто встречаемым сегодня является рак носоглотки. При подобном заболевании именно облучение – это единственный или основной метод лечения. В лечебных целях пациента облучают в количестве 60 – 70 — 75 Гр. Причем чаще всего в день пациент получает 2 Гр. Такое лечение дает возможность выжить семидесяти процентам больных с раком первой или второй степени.
Среди населения в возрасте сорока — шестидесяти лет достаточно часто наблюдается рак слизистой рта. При этом заболевании опухоль обычно метастазирует в лимфатические узлы. Поэтому при лечении также применяется лучевая терапия в качестве одного из методов комбинированной терапии. Эффективность такой терапии составляет 50 процентов. Из всех онкологических заболеваний лор-органов сорок процентов составляет рак гортани. Применение лучевой терапии дает возможность добиться пятилетней выживаемости до 80 процентов.
При лечении опухолей головного мозга достигаются результаты выживаемости в некоторых случаях до девяноста процентов.
Для увеличения эффективности курса лучевой терапии рекомендуется отказаться от витаминов А, Д, С и Е на время лечения. Данные витамины могут уменьшать действие лечения, так как они являются антиоксидантами – связывают свободные радикалы, разрушающие клетки. А именно на действии свободных радикалов и основан эффект облучения. По окончании курса облучения можно возвращаться к приему витаминов.
Читать отзывы Оставить отзыв | Отзывы(3) В процессе лучевой терапии уничтожаются злокачественные клетки, которые формируют новообразование. Особого вида радиоактивное излучение вступает в реакцию с частицами воды, вырабатываются свободные радикалы и пероксид, в связи с этим, чем быстрее происходят обменные реакции в клетках, тем мощнее разрушает их облучение. Раковые клетки очень быстро размножаются и увеличиваются в размерах, у здорового человека настолько быстро могут делиться только клетки костного мозга. Таким образом, если злокачественные клетки развиваются в ускоренном темпе, облучение разрушает их сильнее и быстрее, чем здоровые ткани. По типу воздействия лучевая терапия бывает корпускулярной и волновой. При корпускулярном воздействии используются: альфа-частицы, бета-частицы, протонное, электронное, нейтронное излучение. При волновом типе лучевой терапии используются гамма-лучи, а также рентгеновские лучи.
Методы лучевой терапии делятся на контактные (брахитерапия) и дистанционные. В ходе контактного воздействия осуществляется поднесение источника радиации непосредственно к новообразованию. Такой метод используют, если новообразование находится близко к коже, а также в некоторых других случаях с использованием специальных устройств. Сложность достижения опухоли делает данный способ более редко используемым, хотя он имеет меньше побочных эффектов.
При дистанционном методе облучение опухоли производится через здоровые клетки. Поэтому вредное влияние облучения сильнее, если опухоль находится в толще тканей. Этот способ очень широко применяется в онкологии, хотя он является наиболее опасным и тяжелым для организма пациента. Происходит так потому, что дистанционный метод можно применять при любых локализациях новообразования, оборудование для него доступно для специализированных клиник.
Сегодня разрабатываются технологии с использованием протонов, которые должны быть более эффективными и безопасными.
Внутритканевый метод заключается в том, что в опухоль вводится источник излучения, который разрушает ее изнутри, нанося минимальный вред здоровым тканям. В качестве источника могут выступать капсулы, иглы, некоторые растворы (фосфора или йода, например).
Читать отзывы Оставить отзыв | Отзывы(2) Необходимо сказать, что при новообразованиях головного мозга лучевую терапию используют как для лечения злокачественных, так и доброкачественных опухолей. Подобный метод используется потому, что зачастую опухоль расположена таким образом, что хирургическое вмешательство невозможно. При лечении заболеваний головного мозга лучевую терапию используют как самостоятельно, так и в комбинации с иными методами, например, химиотерапией или хирургией.
Опухоли головного мозга могут подвергаться трем видам облучения: дистанционному, брахитерапии и стереотаксической радиохирургии (гамма-нож).
Дистанционное облучение производится с использованием специальных приборов. Терапию осуществляют пять дней подряд. Длительность курсов зависит от того, насколько велико новообразование и от возраста пациента. Никогда пациент не подвергается воздействию всей дозы радиации сразу, так как это может вызвать тяжелые последствия. В некоторых случаях облучать нужно не только само новообразование, но и весь головной мозг. А в опухоль могут ввести имплантат, излучающий радиацию.
Брахитерапия – это непосредственное подведение источника радиации к опухоли. Для этого вживляется капсула с радиоактивным веществом в головной мозг.
Гамма-нож – это самое передовое направление в лучевой терапии заболеваний головного мозга. Вся сила излучения компонуется в один луч. Воздействие на пораженное место проводится за одну процедуру. Опухоль «бомбардируется» с разных сторон пучками радиации. Такой метод дает возможность вообще не повредить близлежащие ткани. Подобное лечение применяется, если новообразование не больше четырех сантиметров в диаметре. Данный способ запрещен при лечении детей, стариков, пациентов, у которых опухоль не единична или дала метастазы.
Самым распространенным побочным эффектом от подобного лечения является временное облысение. При воздействии радиации на тело, нарушается функция волосяной луковицы. При этом отросшие после процедуры волосы могут быть даже лучше по качеству, чем до облучения, немного изменяется и их окраска.
Кожа головы подсыхает, появляются красные участки. Каким образом правильно ухаживать за этими участками головы, можно узнать на консультации онколога. Спустя месяц — полтора после окончания курса лечения нередко появляется сонливость, вялость, отсутствие тяги к пище. Подобные неприятные явления исчезают самостоятельно через некоторое время. Читать отзывы Оставить отзыв | Отзывы(5) Читать далее Оставить отзыв | Отзывы(0) Использование лучевой терапии при раке молочной железы дает возможность полностью устранить опухоль, если она на ранней стадии формирования, а также увеличить длительность жизни и облегчить страдания пациенткам, у которых третья или четвертая стадия.
Назначают лучевую терапию при раке молочной железы при:
- вовлечении в процесс не менее четырех лимфатических узлов
- необходимости сохранить целостность органа
- локально-распространенном течении заболевания, в случае целостности новообразования, при отечной форме, а также при вовлечении лимфатических узлов с образованием конгломерата.
Если метастазы поразили кость, применяется паллиативное облучение. При раке молочной железы чаще всего применяют дистанционное облучение, при котором источник радиации находится вне организма больной. Если осуществляется брахитерапия, источник радиации приближается к новообразованию вплотную. Для проведения дистанционной процедуры больную укладывают на специальную кушетку, все места, которые не должны быть облучены, закрывают. Длительность процедуры около пяти минут, она совершенно безболезненна. Если же осуществляется брахитерапия, источником облучения выбираются иглы, которые вводятся прямо к новообразованию. Процедура проводится под обезболиванием.
Лучевая терапия по поводу рака молочной железы вызывает меньше побочных эффектов, чем при иной локализации процесса. Не наблюдается облысения, практически не бывает тошноты или рвоты, редко случается слабость.
Самым распространенным побочным эффектом от такого лечения является лучевой ожог кожи. Поначалу процесс действительно похож на обычный ожог. Но постепенно ткани в месте поражения начинают разрушаться под действием воспалительных процессов. Чаще всего длительность лечения этих ожогов не превышает двух — трех недель.
Если операция проведена с сохранением органа, необходимо иметь в виду, что под действием излучения в железе увеличивается количество соединительных тканей. Поэтому форма железы может измениться. Читать отзывы Оставить отзыв | Отзывы(4) Лучевая терапия – это на сегодняшний день один из основных неоперационных способов терапии рака простаты, применяемых как при ограниченном, так и при распространенном более широко заболевании.
В большинстве случаев применяется дистанционное воздействие с использованием аппаратов типа линейных ускорителей или гамма-установок. Современный подход к лечению рака простаты подразумевает применение данного метода на любых стадиях развития заболевания. Лучевая терапия (радиотерапия) с успехом заменяет хирургическое вмешательство по удалению простаты, если заболевание не зашло слишком далеко. Кроме этого, применяется облучение в случаях, когда хирургическое вмешательство не разрешено по состоянию здоровья больного или когда пациент не желает делать операцию.
В разных клиниках используют разные методики облучения, а также разные уровни дозировок.
Запрещено облучение при хронической почечной недостаточности, пиелонефрите или цистите, раковой кахексии, азотемии или при общем плохом состоянии пациента.
По данным зарубежных ученых уровень выживаемости пациентов, больных раком простаты после лучевой терапии неуклонно растет благодаря введению новых методик и созданию нового оборудования. Так, если в конце восьмидесятых годов десять лет после процедуры проживали пятьдесят девять процентов больных, то в конце девяностых эта цифра увеличилась до восьмидесяти процентов.
Очень большое значение имеет квалификация врачей, так как именно они обнаруживают локализацию опухоли и «задают» ее «координаты» электронной аппаратуре. Сегодня это можно сделать достаточно точно, применяя магнитно-ядерный резонанс, рентген или компьютерную томографию.
Методику воздействия и углы облучения рассчитывает электронный мозг. Такое воздействие позволяет максимально точно попасть в опухоль и свести к минимуму влияние облучения на здоровые ткани и органы.
Неплохие результаты дает комбинирование гормонального лечения и лучевой терапии, по подсчетам ученых, такое сочетание увеличивает количество пациентов, успешно и без рецидивов окончивших лечение в среднем на двадцать пять процентов.
Читать отзывы Оставить отзыв | Отзывы(1) Рак легких – это одна из наиболее распространенных форм заболевания. По подсчетам Всемирной организации здравоохранения за год от него на планете умирает больше миллиона человек, причем с каждым годом цифра растет, в основном за счет прекрасной половины человечества. Поэтому разработке новых методов лечения уделяется много внимания. Последним словом в лучевой терапии легких является способ ускоренного гиперфракционирования. Способ этот очень эффективен и в то же время он дает возможность уменьшить длительность терапии на семь дней и сэкономить на лечении достаточно серьезную сумму. Метод этот считается достаточно агрессивным, но именно за счет мощности он дает эффект. Также стали применять при лечении рака легких и такие методы лучевой терапии как внутриполостная брахитерапия, ЗД радиотерапия. Зачастую лучевую терапию используют в сочетании с химиотерапией и оперативным вмешательством.
Нередко при некоторых формах рака легких, особенно при расположении процесса в верхней части легких применяют облучение перед хирургическим вмешательством. Это улучшает шансы операции. При сочетании химиотерапии и облучения эффективность лечения усиливается, но одновременно усиливается и негативное действие на организм пациента.
Прохождение облучения после операции очень показано при раке третьей степени, так как эта процедура снижает вероятность возврата заболевания. Также назначают облучение, если новообразование локализуется в средостении, а также, если капсула узла потеряла целостность. Проводить подобные процедуры следует только на самых современных аппаратах, которые позволяют уменьшить повреждение здоровых тканей, а также появление отсроченных осложнений. В первую очередь это касается курильщиков, у которых работа легких нарушена из-за патологических процессов в тканях. Иногда пациент не хочет оперироваться и выбирает только лучевую терапию. Существует связь между эффективностью лучевой терапии и размером новообразования. Так, если опухоль меньше трех сантиметров, то возврат заболевания наблюдался у тридцати восьми процентов больных через пять лет после проведения лечения. Если же новообразование больше пяти сантиметров, возврат наблюдался в шестидесяти восьми процентах случаев. Метод эндобронхиальной брахитерапии заключается в том, что через больной бронх проводится зонд, являющийся источником радиоактивного иридия. Способ этот применяется, если новообразование малого размера, если нарушена работа легкого, а также в качестве дополнительного метода к наружному облучению.
При комбинации наружного облучения и эндобронхиальной брахитерапии через пять лет были живы семьдесят два процента пациентов.
Читать отзывы Оставить отзыв | Отзывы(2) Читать далее Оставить отзыв | Отзывы(0) Несмотря на то, что основная сфера применения лучевой терапии – это лечение онкологических заболеваний, существуют и другие сферы, где облучение также очень эффективно.
Например, это лечение артроза. Заболевание это протекает с мучительными болями, нарушением подвижности сустава. Причем консервативные методы лечения обычно неэффективны или приносят временное облегчение. Пациенты носят специальные бандажи, делают физкультуру, ведут здоровый образ жизни, принимают лекарства, но боль не проходит и сустав не начинает действовать.
На консультации врача-радиолога можно узнать о том, что раздражающее рентгеновское облучение может помочь в таких ситуациях. Данная методика разрабатывалась длительное время, она прошла массу испытаний в условиях стационаров и доказала свою эффективность. Использование малых доз облучения дает облегчение болей.
Лучевая терапия возможна при:
- артрозе тазобедренного сустава
- артрозе коленного сустава
- пяточной шпоре
- эпикондилите локтевого сустава
- воспалении ахиллесова сухожилия
- ограничении подвижности плеча
- контрактуре Дюпюитрена.
Согласно исследованиям, проведенным в условиях стационара, улучшение состояния при лечении низкодозированным облучением получили:
- 90 процентов больных с пяточными шпорами
- 80 процентов больных с болями в локтях
- 80 процентов больных с болями мягких тканей плеча
- 80 процентов больных с артрозом тазобедренного сустава
- 60 процентов больных с артрозом коленного сустава
- 60 процентов больных с артрозом плечевого сустава
- 50 процентов больных с артрозом ладонной области.
Лечение не вызывает никаких побочных эффектов. Терапию осуществляют на протяжении двадцати одного дня, за которые пациент получает 6 сеансов лучевой терапии по 60 секунд каждый. Если один курс лучевой терапии оказывается недостаточно эффективным, спустя полтора — два месяца можно повторить его. Читать отзывы Оставить отзыв | Отзывы(1) Лучевая терапия, также как и оперативное вмешательство, относится к способам локального воздействия. Ионизирующие лучи разрушающе действуют как на злокачественные, так и на доброкачественные клетки при этом сила влияния напрямую зависит от силы излучения. Если под действие излучения попали здоровые ткани организма, то они регенерируются достаточно быстро, а вот раковые чаще всего погибают.
При лечении рака используют следующие виды лучевой терапии (радиотерапии):
- самостоятельная (как с радикальным, так и с нерадикальным значением)
- в сочетании с хирургическим вмешательством (может проводиться до вмешательства или после него)
- в сочетании с химиотерапией
- в сочетании с хирургическим вмешательством и химиотерапией.
Способы использования лучевой терапии при раковых заболеваниях:
- наружное воздействие
- полостное или внутреннее
- сочетание наружного и полостного.
При наружном облучении лучи собираются в месте локализации новообразования, чтобы воздействовать на раковые клетки максимально сильно. При этом необходимо достичь бережного воздействия на здоровые клетки, для этого применяются разнообразные способы, например, ротационное излучение, подвижное или фиксированное. Все количество облучения разделяется на несколько доз. Терапию осуществляют пять раз в неделю на протяжении нескольких недель. Таким образом, раковые клетки медленно уничтожаются, а здоровые ткани успевают реабилитироваться перед следующим сеансом. Чтобы проводить полостную терапию применяют низкоэнергетические источники радиации в форме игл, проволоки или капсул, в которых присутствует радиоактивный источник. Таким образом, разрушающее количество радиации можно доставлять непосредственно в пораженные ткани оставлять на достаточно длительное время для воздействия.
В ходе внутриполостной процедуры источник радиации вставляется в естественное отверстие (полость матки, прямую кишку). Если осуществляется внутритканевое лечение, источники радиации обычно выбираются в виде игл или проволоки. Их вводят в ткани особым образом, чтобы источник был как можно ближе к опухоли.
Читать отзывы Оставить отзыв | Отзывы(1) Еще сорок – пятьдесят лет назад лучевая терапия была основным методом лечения, особенно если заболевание протекало с метастазами. Использовали лучевую терапию (радиотерапию) и самостоятельно, и в комбинации с хирургическими методами лечения. При этом облучение давало меньше осложнений, чем оперативное вмешательство. Начиная с восьмидесятых годов двадцатого века подавляющее большинство специалистов стали использовать оперативные вмешательства – задние декомпрессивные манипуляции, так как развитие технологий позволило проводить щадящие и эффективные операции.
Тем не менее, в большом количестве случаев приходится прибегать и к лучевой терапии. У пациентов в возрасте от пятидесяти лет в среднем восемьдесят пять процентов раковых опухолей позвоночника являются метастатическими. При этом в девяноста процентах случаев метастазов много. Метастазы в позвоночник нередко вызывают мучительные боли у пациента, это связано с воздействием на нервные корешки позвоночника в процессе деструкции суставов и надкостницы тел, а также отсутствием стабильности в больном сегменте позвоночника. Боли могут быть иногда очень сильными, причем они не устраняются даже увеличенными количествами наркотических веществ или сильных анальгетиков.
Вот в таких случаях назначают лучевую терапию. Кроме этого, в позвоночник вставляют металлические опоры для его поддержания. Это дает возможность уменьшить боль, пациент даже может самостоятельно передвигаться.
В некоторых случаях доброкачественных опухолей также назначают лучевую терапию. Такое бывает, если опухоль следует устранить, но добраться до нее с помощью хирургических инструментов не представляется возможным.
Читать отзывы Оставить отзыв | Отзывы(2)