Лпнп что это такое
Лпнп что за анализ — Про холестерин
Сердечно-сосудистые болезни лидируют по числу заболевших во всем мире, а основной причиной их считаются нарушения жирового обмена с атеросклерозом, поражающим сосудистые стенки. Объективно оценить степень риска атеросклероза помогают лабораторные обследования, в числе которых – липидограмма.
Узнать о количестве общего холестерина можно из биохимического анализа крови, однако только этот показатель не дает возможности судить достоверно о наличии или отсутствии патологии. Исследование липидного спектра подразумевает определение концентрации не только холестерина, но и других жировых фракций крови. Эти показатели очень важны при оценке степени риска патологии сердца и сосудов, поэтому показаны людям, предрасположенным к атеросклерозу, ишемии миокарда, диабету.
Для анализа производят забор венозной крови, а пациент должен знать некоторые особенности подготовки к нему и условия, которые могут повлиять на результат. Расшифровкой липидограммы занимается врач – терапевт, кардиолог, эндокринолог.
Показатели липидограммы
Патология жирового обмена играет ключевую роль в генезе самых разных заболеваний и, прежде всего, — сосудистых поражений. Уже не вызывает сомнений факт влияния нарушений обмена липидов на развитие атеросклероза, а это заболевание – путь к инфаркту миокарда, инсульту, опасным поражениям аорты, сосудов почек, конечностей.
Своевременное обнаружение отклонений со стороны холестерина и липидных фракций необходимо не только для ранней диагностики патологии сердечно-сосудистой системы, но и для профилактики тяжелых осложнений атеросклероза.
Многие знают, что уровень холестерина – важнейший показатель жирового обмена, поэтому его повышение всегда вызывает беспокойство. Однако, для правильных выводов только этого показателя недостаточно, ведь холестерин может повышаться и у абсолютно здоровых лиц, не провоцируя атеросклероз. Для оценки жирового обмена важно установить концентрации липидных фракций, колебания которых в большей степени характеризуют патологию или норму.
Липидограмма с исследованием всех жировых компонентов плазмы крови дает возможность более точно оценить риск возникновения атеросклероза. При анализе могут быть выявлены отклонения даже тогда, когда общая концентрация холестерина находится в пределах нормальных значений.
Холестерин – неотъемлемый компонент мембран клеток, он входит в состав желчи, необходимой для правильного пищеварения, является предшественников половых гормонов, без которых не происходит развития, полового созревания и функционирования взрослого организма. В плазме холестерин находится в связанном с белками-липопротеинами виде.
Помимо холестерина (ХС), липидограмма — анализ крови на липиды включает такие показатели, как триглицериды (ТГ) и липопротеины высокой, низкой и очень низкой плотности – ЛПВП, ЛПНП, ЛПОНП. Они-то и составляют общий ХС, но роль у них разная, поэтому по общему холестерину о заболевании не судят. На основе содержания этих компонентов определяется коэффициент атерогенности плазмы, который служит прогностическим фактором для сердечно-сосудистых заболеваний.
Холестерин образуется клетками печени и поступает в организм извне с едой, а излишки его выводятся. ЛПОНП не насыщены холестерином и способны его связывать, становясь ЛПНП. Липопротеины высокой плотности улавливают из крови избыточный ХС и доставляют в гепатоциты, где ХС превращается в жирные кислоты или включается в состав липопротеинов очень низкой плотности, таким образом «обезвреживаясь».
Липопротеины высокой плотности относят к антиатерогенным фракциям, то есть эти компоненты препятствуют атеросклерозу, удаляя «плохой» холестерин из циркуляции. При их снижении вероятность возникновения атеросклероза увеличивается.
Основную массу жиров крови представляют ЛПНП, которые наделены способностью «прилипать» к стенкам сосудов и участвовать в формировании жиро-белковой бляшки. На их долю приходится до 70% общего ХС. Если эти субстанции не выходят за границы нормы, то риск патологии минимален, ведь обмен происходит правильным путем. В тех случаях, когда ЛПНП повышены и оседают на сосудистых стенках, можно говорить о большой вероятности атеросклероза, даже если общий ХС сохраняет обычные значения.
Триглицериды являются нормальным компонентом крови, их считают естественными метаболитами, которые входят в состав ЛПОНП, поступают с едой и выводятся печенью. Основной их объем сконцентрирован в жировой клетчатке, они являются главным энергетическим субстратом в организме. Являясь неотъемлемой частью обменных процессов, они, в то же время, могут нанести серьезный вред при превышении нормальных концентраций.
Установлено, что ТГ повышаются при атеросклерозе, сахарном диабете, лишнем весе, гипертонии и играют далеко не последнюю роль в генезе ишемической болезни сердца, сосудистых изменений мозга.
Итак, липидограмма состоит из определения:
- Общего холестерина;
- Триглицеридов;
- ЛПВП;
- ЛПНП;
- ЛПОНП.
Коэффициент атерогенности, позволяющий количественно оценить риск атеросклеротического поражения эндотелия сосудов, рассчитывается по этим показателям: сумма значений ЛПОНП и ЛПНП делится на уровень ЛПВП. (В норме — до 3,5).
Для правильной расшифровки липидограммы необходимо учитывать и некоторые другие условия:
- Пол;
- Возраст;
- Наследственность в отношении сердечно-сосудистой патологии;
- Наличие нарушений обмена углеводов;
- Наличие и степень ожирения;
- Уровень артериального давления;
- Вредные привычки (курение, алкоголь).
Только объективная оценка липидного спектра с учетом этих факторов дает наиболее точный прогноз в отношении атеросклероза и болезней сердца и сосудов.
Когда нужно исследовать липидный спектр?
Исследование липидного спектра ставит целью не только определение риска болезней сердца и сосудов, но и оценку эффективности лечения при уже установленном диагнозе ишемии миокарда, диабета, гипертензии. Оно важно для динамического наблюдения за пациентами, находящимися на гиполипидемической диете и принимающими лекарства для снижения ХС.
Показаниями к липидограмме считаются:
- Обследование в рамках профилактических мероприятий для людей старше 20 лет – однократно в течение пяти лет;
- Повышение общего ХС при биохимическом анализе крови;
- Наличие изменений концентрации ХС в прошлом;
- Неблагоприятная наследственность, когда среди близких родственников есть больные с тяжелым атеросклерозом, наследственными формами нарушений обмена жиров;
- Наличие факторов риска – курение, диабет, лишний вес, артериальная гипертензия, возраст старше 45 и 55 лет для мужчин и женщин соответственно;
- Проводимое лечение гиполипидемическими препаратами, назначение специальной диеты (контроль эффекта).
Как правильно сдать анализ и что влияет на результат?
Направляясь на какое-либо исследование или анализ, все мы хотим получить правильный и самый достоверный результат, и в случае с липидограммой, как и при других анализах, нужно знать и соблюдать некоторые правила, чтобы не исказить показатели.
Липидный спектр крови очень чувствителен к внешним условиям. Это касается не только приема пищи. На результат могут оказать влияние волнение, чрезмерные физические усилия, прием лекарственных препаратов, проведенные незадолго другие исследования, инфекции и т. д., поэтому все эти факторы нужно иметь в виду.
Забор крови на липидный спектр рекомендуется проводить утром, натощак, минимум через 12 часов после последнего приема пищи. За полчаса до исследования следует исключить физическую нагрузку и психоэмоциональные переживания, а также курение. Анализ не стоит проводить больным с острым инфарктом миокарда и на протяжении первых 3 месяцев с момента его возникновения.
Результат могут изменить:
- Физическая нагрузка, травма;
- Инфекционные заболевания в остром периоде;
- Еда, алкоголь, курение незадолго или непосредственно перед анализом;
- «Голодная» диета, истощение;
- Сопутствующие заболевания с поражением печени, почек, желез внутренней секреции;
- Беременность.
Многие лекарственные препараты могут вызывать увеличение или снижение как общего холестерина, так и его фракций, поэтому в случае приема каких-либо лекарств нужно обязательно оповестить об этом врача.
Общий ХС повышается при лечении бета-адреноблокаторами, кстати, часто назначаемыми при патологии сердца и сосудов, которая одновременно служит поводом к липидограмме. Гормоны, некоторые мочегонные и транквилизаторы также увеличивают общий холестерин.
Снижение общего ХС отмечается у лиц, принимающих гиполипидемические средства (статины, фибраты), а также при назначении препаратов эстрогенов, андрогенов, аллопуринола и других.
Кортикостероидные и половые гормоны вызывают повышение не только общего холестерина, но и ЛПВП и ЛПНП. Гормональные контрацептивы увеличивают ХС, ЛПНП и снижают ЛПВП.
Способность многих лекарств влиять на показатели липидограммы заставляет не только учитывать ее при трактовке результатов, но и пристально наблюдать за пациентами, принимающими такие лекарства, ведь у них риск развития патологии сосудов и сердца может быть повышен.
Норма или патология?
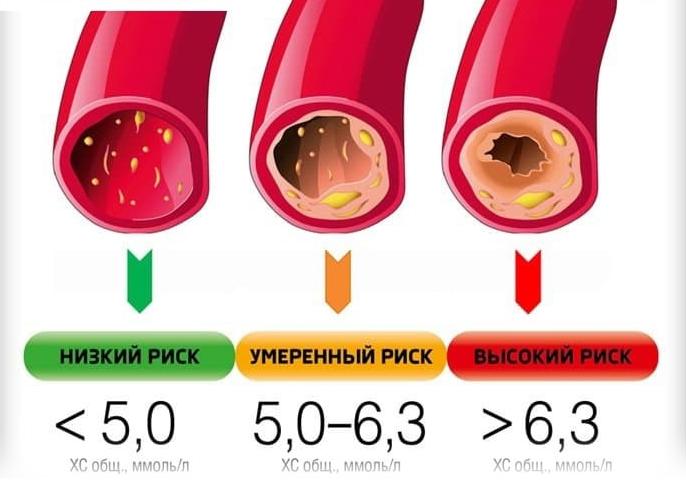
При расшифровке липидограммы у взрослых специалист сначала оценивает, есть ли отклонения в цифрах конкретных показателей. Считается, что риск появления атеросклероза повышен, если общий ХС, ЛПНП, ЛПОНП и ТГ превышают нормальные значения. О патологии свидетельствуют также коэффициент атерогенности более трех и сниженное содержание липопротеинов высокой плотности.
Нормой считают значения показателей липидного спектра:
- Коэффициент атерогенности – 2,2-3,5;
- Уровень ТГ до 2,25 ммоль/л;
- ЛПВП – 1,03-1,55;
- ЛПНП до 3,3;
- ЛПОНП – 0,13-1,63 ммоль в литре;
- Общий холестерин – до 5,2 ммоль/л.
Для липопротеинов высокой плотности предусмотрены разные нормальные значения у женщин и мужчин. Так, о повышенной вероятности атеросклеротического поражения и сердечно-сосудистой патологии говорят ЛПВП ниже 1 ммоль в литре крови у мужчин и менее 1,3 у лиц женского пола. Низкий риск определяется для людей обоих полов, если ЛПВП превышают 1,55 ммоль на литр.
Коэффициент атерогенности тоже может служить прогностическим показателем. Если он ниже трех, то риск атеросклероза и сосудистых поражений сведен к минимуму. Уровень коэффициента в пределах 3-4 может говорить о повышенном риске атеросклероза, а при его значении 5 и выше пациенты обычно уже имеют те или иные проявления атеросклероза – ишемическую болезнь сердца, дисциркуляторную энцефалопатию, патологию почек, нарушение кровотока в конечностях. При таких цифрах вполне вероятны сосудистые осложнения.
Положительный результат липидограммы, то есть повышение ее атерогенных показателей, может наблюдаться при самой разной патологии:
- Семейные, наследственные формы дис- и гиперлипидемий;
- Ишемия сердца при атеросклеротических изменениях коронарных артерий;
- Гепатиты, цирроз печени;
- Патология органов мочевыделения;
- Снижение выработки гормонов щитовидной железы;
- Болезни поджелудочной железы (панкреатит, диабет);
- Излишний вес.
Физиологическое повышение холестерина возможно при беременности.
Снижение общего холестерина и его фракций возможно при:
- Злокачественных опухолях;
- Легочной патологии;
- Тиреотоксикозе;
- Инфекционных заболеваниях, сепсисе;
- Ожоговой болезни;
- Голодании.
Липопротеиды высокой плотности обычно понижаются при ишемической болезни сердца, атеросклерозе, инфаркте миокарда, диабете, язве желудка.
На показатели жирового обмена большое влияние оказывает характер употребляемой пищи. Даже если атеросклероза еще нет, изменения в липидном спектре уже создают риск заболеваний сердца и сосудов. Злоупотребление быстро усвояемыми углеводами, животными жирами, жирными и жареными блюдами, алкоголем создают излишнюю нагрузку холестерином, который организм не в состоянии метаболизировать. Со временем, повышающиеся концентрации его производных откладываются в эндотелии сосудов.
Если в биохимическом анализе крови врач заметил повышенный холестерин, то он направит на исследование липидного спектра для исключения обменных нарушений. Пациенты, у которых холестерин в норме, все равно нуждаются в таком подробном анализе в том случае, если подвержены действию факторов риска. Лица, у которых неблагоприятная наследственность по дислипидемиям, проходят обследование регулярно, как минимум раз год, вне зависимости от возраста.
Цена на исследование липидного спектра зависит от уровня клиники и населенного пункта, варьируя между 500 и 1500 рублей. Анализ довольно распространен, поэтому трудностей с поиском клиники или лаборатории, где можно его провести, обычно не возникает.
Видео: липидограмма в программе «Жить Здорово!»
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Липопротеиды низкой плотности — ЛПНП
Липопротеиды низкой плотности (ЛПНП) – это самый атерогенный класс липопротеинов крови, которые образуются из липопротеидов очень низкой плотности. Их основная функция – транспортировка холестерина из печени к клеткам и тканям организма, поэтому их наличие в крови так важно для нормального функционирования организма.
Однако же если уровень липопротеидов низкой плотности повышен, это создает определенную угрозу для здоровья человека, особенно для его сердечно-сосудистой системы, поэтому второе название данных компонентов в крови – «плохой» холестерин. Малые размеры этих липопротеидов позволяют им свободно проникать через сосудистую стенку, но при повышении их концентрации в крови они способны задерживаться на эндотелии сосудов, накапливаясь там в виде холестериновых бляшек.
Определение уровня ЛПНП проводится для установления риска развития атеросклероза и других тяжелых заболеваний. Но чтобы полноценно оценить происходящие в организме процессы, медики рекомендуют рассматривать липопротеины низкой плотности в комплексе с другими фракциями холестерина.
Как определить уровень ЛПНП?
Для определения концентрации липопротеинов низкой плотности пациенту нужно сделать липидограмму, материалом для которой служит венозная кровь. Этот анализ покажет не только уровень ЛПНП, но и другие важные показатели для оценки липидного обмена в организме и риска развития патологий сосудов и сердца. В частности, рассчитывается коэффициент атерогенности, который определяет соотношение ЛПВП и ЛПНП в крови и на основании этих данных показывает риск атеросклеротических изменений сосудов.
Пациент должен знать, что перед сдачей такого анализа нельзя за сутки употреблять очень жирную пищу, выполнять тяжелую физическую работу. Последний прием пищи перед сдачей крови на исследование должен быть не менее чем за 12 часов, но и не позднее 14 часов. Исказить результаты липидограммы может и прием некоторых медикаментов, поэтому этот вопрос нужно обязательно обсудить с врачом, направляющим на исследование, и указать препараты и их дозировку, которые пациент принимает на данный момент.
Оценка уровня ЛПНП в крови
Липопротеиды низкой плотности наиболее сказываются на уровне общего холестерина в крови, так как ЛПНП – это самая атерогенная фракция холестерина. Поэтому изучая липидограмму конкретного пациента, медики большое внимание уделяют именно этому показателю. При его оценке во внимание берутся индивидуальные особенности организма, поэтому для разных категорий людей нормальные значения ЛПНП и их отхождение от нормы могут немного отличаться.
Так, для пациента 20-35 лет без патологий сердечно-сосудистой системы и нормальным индексом массы тела оценка уровня «плохого» холестерина в крови будет выглядеть следующим образом:
| 1,55-2,59 | 2,59-3,34 | 3,37-4,12 | 4,14-4,9 | Выше 4,92 |
| Оптимальный | Повышенный оптимальный | Пограничный высокий | Высокий | Очень высокий |
Как правило, особую опасность для здоровья несет уровень ЛПНП, определяемый как высокий или очень высокий. В этом случае требуется немедленная его корректировка, для чего пациенту назначают медикаментозные препараты и рекомендуют скорректировать образ жизни. Если количественный показатель ЛПНП выше 4,14 ммоль/л, существует некоторая вероятность сужения просвета сосудов и развития атеросклероза. Если показатель превышает 4,92 ммоль/л, эта вероятность значительно увеличивается.
В остальных случаях серьезного вмешательства не требуется, возможно, придется только несколько скорректировать свой ежедневный рацион и заняться посильной физической нагрузкой. Поэтому значения ЛПНП ниже критического уровня 4,92 ммоль/л медики относят к вариантам нормы, так как показатель «плохого» холестерина в диапазоне 4,14-4,92 ммоль/л может быть обусловлен особенностями образа жизни или наследственными факторами.
Липопротеиды низкой плотности: норма
До определенного момента считалось, что чем ниже уровень липопротеинов низкой плотности, тем лучше. Но в ходе многочисленных исследований было доказано, что если уровень ЛПНП понижен, это также может свидетельствовать о патологических процессах, протекающих в организме. Поэтому был установлен диапазон значений – норма липопротеинов низкой плотности в крови, который характеризует нормальный липидный обмен в организме и говорит о низком риске развития сердечно-сосудистых патологий.
Во внимание также берут и возраст пациента, наличие в его анамнезе некоторых заболеваний (в основном, патологий сердца или сосудов), вес, прием некоторых лекарственных препаратов и некоторые другие особенности, которые обсуждаются с лечащим врачом в индивидуальном порядке.
В следующей таблице показана норма «плохого» холестерина, т. е. ЛПНП для женщин разных возрастных категорий:
| Младше 19 лет | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70 лет и старше |
| 1,55-3,89 | 1,55-4,14 | 1,81-4,4 | 2,07-4,92 | 2,33-5,7 | 2,59-6,09 | 2,46-5,57 |
Для мужчин липопротеиды низкой плотности норма находятся в следующем диапазоне (с учетом возраста):
| Младше 19 лет | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70 лет и старше |
| 1,55-3,63 | 1,55-4,53 | 2,07-4,92 | 2,33-5,31 | 2,33-5,31 | 2,33-5,57 | 2,33-4,92 |
С возрастом выработка холестерина печенью усиливается, что связано с гормональными изменениями, происходящими в организме мужчин и женщин после 40 лет. Поэтому критический уровень ЛПНП сдвигается в большую сторону. Но после 70 лет обменные процессы уже не подвержены такому влиянию гормонов, поэтому норма «плохого» холестерина становится такой же, как у людей молодого возраста.
Если у пациента диагностированы проблемы с сердцем, сосудами, работой поджелудочной железы, у него существует риск ССЗ или выявлен высокий уровень холестерина в крови, ему нужно стремиться к более низкой границе нормы ЛПНП – менее 3 ммоль/л. Эта же рекомендация относится и к тем пациентам, у которых на фоне высокого холестерина в крови уже развилась ишемическая болезнь сердца. Такие больные должны становиться на учет к кардиологу и регулярно контролировать уровень холестерина в крови.
ЛПНП повышены в крови
Для женщин уровень липопротеидов в крови выше 4,52 ммоль/л и для мужчин выше 4,92 ммоль/л считается завышенным. Это значит, что у пациента с такими показателями существует повышенный риск развития патологий в работе сердца и сосудов.
Причинами повышения липопротеидов низкой плотности в крови обычно становится неправильный образ жизни или заболевания различных органов и систем. Так, частыми виновниками развития подобного процесса в организме являются:
- неправильное питание: частое употребление в пищу полуфабрикатов, продуктов, богатых транс-жирами и насыщенными жирами (твердые сыры, красное мясо, сало, кондитерские изделия, сливки, печенье и т. д.), маргарина, майонеза, чипсов, жареной и жирной пищи естественным образом ведет к повышению «плохого» холестерина в крови;
- сидячий образ жизни: гипотония негативно сказывается на многих процессах в организме, в том числе и на выработке гормонов, работе сердца и т. д. Доказано, что отсутствие регулярной физической нагрузки ведет к снижению выработки липопротеидов высокой плотности и к повышению в крови ЛПНП;
- ожирение: это один из основных факторов развития сердечно-сосудистых патологий, который соответственно сказывается на уровне «плохого» холестерина в крови. Особенно опасны «скопления» жира на животе;
- лекарственные препараты: некоторые медикаменты способны ухудшать липидный профиль, т. е. понижать уровень «хорошего» холестерина и повышать уровень «плохого». К таким лекарствам относят анаболические стероиды, кортикостероиды, гормональные контрацептивы и некоторые другие;
- наследственность: такое системное заболевание, как семейная гиперхолестеринемия, передается по наследству и повышает холестерин в крови.
Высокий уровень ЛПНП в крови – гиперлипидемия – может быть спровоцирован серьезными заболеваниями:
- Эндокринными нарушениями: сбоем работы щитовидной железы, гипофиза, яичников у женщин.
- Гипотиреоз.
- Генетическое нарушение жирового обмена.
- Нервная анорексия.
- Сахарный диабет.
- Заболевания печени и почек, хроническая почечная недостаточность.
- Артериальная гипертензия.
- Камни или застойные процессы в желчном пузыре.
- Злокачественная опухоль, локализованная в поджелудочной железе или предстательной железе у мужчин.
- Синдром Кушинга.
Еще одной немаловажной причиной повышения уровня ЛПНП является нарушение обменных реакций в организме, что связано с функцией захвата клетками организма различных соединений крови. Вырабатываемый печенью холестерин не доставляется к тканям организма, а оседает на сосудистом эндотелии, из-за чего печень начинает вырабатывать холестерин в еще больших объемах.
Чем опасен высокий уровень ЛПНП?
Липопротеины низкой плотности являются наиболее атерогенной фракцией липидов в крови, поэтому при их высоком уровне возникает опасность развития заболеваний сосудов и сердца, в первую очередь, атеросклероза. У таких пациентов нередко наблюдается болезнь сосудов головного мозга, деформация строения сердца и другие серьезные патологии, для избегания которых требуется немедленное лечение.
Механизм развития всех последствий высокого уровня «плохого» холестерина идентичен: холестерин оседает на стенках сосудов в виде сгустков, при этом в первую очередь страдают коронарные артерии. Подобные бляшки растут в размерах и сильно затрудняют кровоток, нарушая таким образом нормальную работу органов и систем организма.
Наибольшая опасность повышения общего холестерина и ЛПНП в частности кроется в том, что человек не может на первых стадиях этого процесса обнаружить развивающиеся патологии, так как характерная симптоматика в большинстве случаев отсутствует. Поэтому после 30 лет врачи рекомендуют ежегодно сдавать липидограмму. Если пациент попадает в группу риска (наследственность, повышенная масса тела и т. д.), то такой анализ нужно делать чаще по показаниям лечащего врача.
Критический показатель ЛПНП может вызвать развитие следующих неблагоприятных для здоровья состояний:
- Атеросклеротические изменения в сердце. В этом случае появляются признаки стенокардии, когда орган не получает необходимое количество кислорода для нормальной его работы.
- Ишемическая болезнь сердца. Это наиболее частое осложнение, возникающее на фоне высокого холестерина в крови. Если его вовремя понизить, можно сберечь здоровье сердца и предотвратить инфаркт. Особенно опасен высокий уровень ЛПНП для женщин в период менопаузы, когда в их организме происходит серьезная гормональная перестройка. Холестерин активнее откладывается на стенках сосудов, что приводит ко многим проблемам с сосудами и сердцем. Поэтому женщинам после 45 лет нужно регулярно наблюдаться у кардиолога и сдавать необходимые анализы.
- Заболевания кровеносных сосудов. Эта патология также может быть легко определена самим пациентом: при выполнении каких-либо физических упражнений в конечностях появляется ощутимая боль, даже может возникнуть хромота. Этот признак связан с ухудшением кровообращения в самих конечностях из-за закупорки их сосудов холестериновыми бляшками.
- Снижение кровоснабжения мозга. При распаде и оседании холестерина из ЛПНП заметно сужаются малые артерии головного мозга, а более крупные могут быть и вовсе блокированными холестериновыми бляшками. Такой процесс в головном мозге может спровоцировать резкое снижение кровообращения, что чревато возникновением транзиторной ишемической атаки.
- Сужение просвета других артерий организма (почечной, брыжеечной и т. д.) также может вызвать тяжелые осложнения. Так, ухудшение кровообращения в почечных артериях может привести к аневризме, тромбозу или стенозу.
- Острый инфаркт миокарда и инсульт мозга. Обе названные патологии связаны с образованием тромба, полностью перекрывающего кровоснабжение сердца или мозга.
Как снизить ЛПНП в крови?
Для достижения этой цели нужно подходить к проблеме всесторонне с учетом индивидуальных особенностей организма. При этом важно наладить липидный обмен в организме, т. е. снизить уровень ЛПНВ и повысить ЛПВП. Для этого нужно следовать следующим рекомендациям врачей:
- Умеренные занятия спортом. Умеренные – это значит посильные для каждого пациента в индивидуальном порядке, т. е. одним порекомендуют ежедневные быстрые пробежки на протяжении 30-40 минут, другим же разрешены только 40-минутные прогулки в нормальном темпе. Главный критерий оценки «умеренности» — учащение пульса: во время выполнения физической нагрузки он не должен подниматься более чем на 80% от обычного показателя.
- Правильное питание. Употреблять пищу нужно малыми порциями, но часто. Избегать жирной, острой, консервированной пищи, полуфабрикатов, всех жирных сортов мяса и молочных продуктов, яиц, животных жиров, сыра, выпечки, сладостей. Отдавать предпочтение продуктам с низким гликемическим индексом, кашам, богатым грубой нерастворимой клетчаткой, свежим овощам, ягодам и фруктам, обезжиренным молочным продуктам, морской рыбе, нежирным сортам мяса, зеленому чаю. Сегодня установлено, что существуют продукты, ежедневное употребление которых способно нормализовать соотношение «хорошего» и «плохого» холестерина:
- чеснок;
- соя;
- капуста;
- яблоки;
- авокадо;
- орехи;
- зерновые;
- кукурузное масло;
- семечки подсолнечника.
Чтобы добиться стойкой нормализации липидного обмена, нужно сбросить лишний вес. Эта рекомендация особенно касается пациентов с повышенным индексом массы тела.
При этом нельзя полностью исключать продукты, содержащие холестерин: это может еще больше нарушить обменные процессы в организме. Лучше придерживаться сбалансированной диеты, рекомендованной врачом в индивидуальном порядке.
- Бросить курить и отказаться от употребления алкоголя. Эти вредные привычки приводят к окислению продуктов распада ЛПНП в крови, из-за чего на стенках сосудов остается осадок и начинают формироваться холестериновые бляшки.
Кроме этого, нужно обязательно устранить причину, которая может приводить к тому, что липопротеины низкой плотности повышаются: это могут быть как алиментарные факторы (злоупотребление жирной пищей, гиподинамия и т. д.), так и серьезные заболевания, требующие специального лечения.
Если описанные методы не дают выраженного результата, врач-кардиолог назначит специальное лечение с использованием медикаментозных препаратов. В комплексной терапии могут быть назначены:
- статины;
- фибраты;
- никотиновая кислота;
- пищевые добавки, обогащенные омега-3 жирными кислотами;
- ингибиторы абсорбции холестерина;
- секвестранты желчных кислот.
Прием лекарств в комплексе с выше описанной терапией позволит понизить уровень ЛПНП в крови и нормализовать жировой обмен в организме. Если после пройденного лечения соблюдать основные рекомендации по здоровому образу жизни, возможно, удастся удержать холестерин в пределах нормы без лекарств.
ЛПНП понижены
Когда уровень ЛПНП повышен, это всегда настораживает как врачей, так и самих пациентов, которые знают об опасности высокого холестерина. Но если этот показатель ниже нормы, стоит ли волноваться или можно проигнорировать такой результат анализов?
Если ЛПНП ниже 1,55 ммоль/л, опытный врач всегда назначит дополнительные обследования и направит на консультацию к нескольким узкопрофильным специалистам с целью обнаружения других заболеваний, не связанных с жировым обменом в организме. Так, у пациента с пониженным липопротеином низкой плотности могут быть обнаружены следующие заболевания:
- хроническая анемия;
- цирроз печени;
- онкологическое заболевание печени;
- миеломная болезнь;
- хроническая сердечная недостаточность;
- хронические заболевания легких, чаще обструктивные изменения их тканей;
- синдром Рейно;
- острый стресс, требующий медицинского вмешательства;
- болезни суставов (в острой стадии), например, артрит;
- острые инфекционные заболевания, сепсис, заражение крови.
В последнем случае обычно присутствует выраженная симптоматика, которая провоцирует больного вовремя обратиться к врачу за помощью.
Кроме этого, у пациента с низким содержанием ЛПНП в крови могут наблюдаться следующие состояния:
- Гипертиреоз.
- Гипобетапротеинемия.
- Дефицит ферментов: альфа-липопротеинов, липопротеинлипазы, лецитинхолестеринацилтрансферазы.
- Абетапротеинемия.
Самой безобидной причиной, приводящей к стойкому снижению ЛПНП, может быть питание, бедное на продукты с умеренным или высоким содержанием насыщенных жирных кислот и холестерина. В этом случае врач порекомендует скорректировать диету: рассчитает допустимые порции холестеринсодержащих продуктов, которые нужно будет ежедневно употреблять с учетом привычного питания.
К врачам стоит обращаться не только когда уровень ЛПНП повышен, но и когда «плохой» холестерин ниже нормы. И в первом, и во втором случае есть риск, что у больного уже развиты некоторые заболевания, нуждающиеся в срочном лечении.
Холестерин лпнп что это такое — Про холестерин
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Бытует мнение, что холестерин в организме человека является довольно вредным веществом. Многие информационные источники советуют постоянно снижать данный показатель в организме человека. Стоит сразу отметить, что данное мнение является ошибочным, так как именно холестерин участвует во многих процессах жизнедеятельности клеток человека.
- Холестерин – что это?
- Липидный профиль
- Показания к анализу
- Интерпретация анализа
- Что может провоцировать повышение уровня ЛПНП?
- Подготовка к анализу
- Чем полезны липиды?
Окружающие люди считают, что холестерин есть двух видов – «хороший» и «плохой» и при сильном его избытке в организме он откладывается на сосудистые стенки и приводит к плачевным последствиям. Разберемся подробнее, что такое липидный профиль и какой уровень холестерина не только безопасен, но и необходим для здорового функционирования организма. А также каким лабораторным исследованием определяется данный показатель в крови и его интерпретация.
Холестерин – что это?
Холестерин является стероидом или веществом высокой биологической активности. В большей степени продуцируется в клетках печени человека, примерно до 50%, около 20% синтезируется кишечником. Весь остальной холестерин синтезируется надпочечниками, кожей и половыми железами. И всего лишь до 500 мг холестерола в сутки поступает с пищей.
Также холестерин имеет целый ряд функций. Самые основные из них – это укрепление клеточной стенки, выработка желчной кислоты и синтез стероидных гормонов.
ЛПНП – так называемый «плохой», по сути, этого понятия в медицинской лексике не существует, это больше бытовое название липопротеина низкой плотности. А плох он тем, что при его избытке и окислении, он действительно оседает на внутреннюю стенку сосуда, закрывая ее просвет. Поэтому обязательно нужно контролировать данный показатель, особенно если общий холестерин в крови повышен.
ЛПВП может быть понижен по ряду причин, например, при неправильном питании или вредных привычках.
ЛПВП – в быту считается «хорошим». Отличается от липопротеина низкой плотности по своей структуре и функциональным особенностям. Его главной функцией является очищение сосудистой стенки от ЛПНП. При достаточно высоком уровне ЛПВП или его норме, люди менее повержены атеросклеротическим заболеваниям. Если анализ крови ЛПВП обнаруживает значительное их снижение, то предположительно ставят атеросклероз и назначают дополнительные исследования для подтверждения диагноза.
Липидный профиль
Это специальный биохимический анализ крови. Исследование включает в себя раскладку липидов (жиров) на отдельные компоненты. С помощью этого анализа можно контролировать показатели и своевременно обратиться к специализированной медицинской помощи при каких-либо патологических отклонениях. Такой биохимический анализ включает в себя:
- Холестерин общий или холестерол – является одним из основных показателей состояния жирового баланса в организме человека. Производится в клетках печени.
- ЛПВП (липопротеины высокой плотности) – доставляют холестерин в печень с сосудистой стенки при его избытке.
- ЛПНП (липопротеины низкой плотности) – является переносчиком холестерина из печени к артериям, при избытке оседает на сосудистой стенке.
- ТГ (триглицериды) – нейтральные липиды.
Еще при данном исследовании вычисляется коэффициент атерогенности (КА), определяет предрасположенность к атеросклерозу. Так, называемое соотношение между ЛПВП и ЛПНП.
При некоторых сосудистых заболеваниях уровень ЛПНП в крови значительно возрастает, это может говорить об атеросклерозе и сопутствующих заболеваниях. Скорее всего будет повышен и общий холестерин. А показатель ЛПВП, отвечающий за процесс перевоплощения холестерина в желчь и удаляющий холестериновые бляшки со стенок сосудов, значительно падает в крови.
Липидный профиль часто назначается при подозрении риска развития ишемической болезни сердца.
Анализ крови на липидный профиль назначается людям, которые относятся к «группе риска» и имеют некоторые нижеперечисленные заболевания:
- ишемическая болезнь сердца;
- печени и поджелудочной железы;
- хронический панкреатит;
- ожирение, пищевого происхождения;
- гипертиреоз;
- алкоголизм;
- миелома;
- сепсис;
- подагра.
Еще липидный профиль назначают детям, но тоже при некоторых заболеваниях, например, при сахарном диабете или при наследственной предрасположенности нарушения жирового обмена.
Интерпретация анализа
В медицинской практике существуют определенные стандарты, по которым оценивается липидный профиль. Стоит также отметить, что в разных лабораториях нормы биохимии крови могу немного разниться, это связано с использованием разных наборов и реагентов для исследования. При расшифровке анализа учитываются вес и возраст пациента.
Расшифровкой данного лабораторного исследования должен заниматься только врач, именно он сможет грамотно оценить ситуацию и по необходимости назначить адекватное и своевременное лечение. Также врач должен соотносить результат анализа с индивидуальными особенностями пациента и его анамнезом. Допустим, перенесенный в недавнем времени инфаркт или прием лекарственных препаратов.
Что может провоцировать повышение уровня ЛПНП?
Повышаться ЛПНП может при некоторых заболеваниях почек и печени, по причине дисбаланса ЛПВП. А также к факторам риска повышения «плохого» холестерина можно отнести: курение, злоупотребление алкогольными напитками, переедание, недостаточную физическую активность или гиподинамию, застой желчи. Для снижения или поддержания ЛПНП нужно прибегнуть к здоровому образу жизни и правильному питанию.
Подготовка к анализу
Для получения корректного и информативного результата анализа обязательным условием со стороны пациента является подготовка к нему. Забор крови происходит из вены и обязательно натощак. От еды нужно отказаться за 8 часов до сдачи, а лучше за все 12. Ужин должен быть очень легким и состоящим в основном из клетчатки, исключить жирные сорта мяса, все виды колбас и копчености. Так как это приведет хилезу в сыворотки крови и анализ будет неверным. Стоит также воздержаться от приема кофе и алкоголя накануне, не курить как минимум за два часа до сдачи крови. Если применяются лекарственные препараты, то их лучше не принимать перед сдачей анализа. А если это нежелательно, то обязательно предупредить врача об их приеме.
Чем полезны липиды?
Липидный обмен очень важен для здорового функционирования человеческого организма. Основной функцией обмена служит расщепление, усвоение и абсорбция жиров в кишечном тракте. Очень важным фактом является то, что липиды активно участвуют в синтезе мужских и женских гормонов. Поэтому любое нарушение жирового баланса может привести к проблемам с репродуктивной системой. При нормальных показателях липидного профиля, надпочечниками вырабатывается достаточное количество витамина Д. Также при нарушениях данного показателя в крови, иммунитет человека значительно снижается.
Какие продукты быстро снижают вредный холестерин в крови
Повышенный уровень «плохого» холестерина в крови приводит к развитию тяжелых заболеваний сердечно-сосудистой системы. Медикаментозное лечение нередко вызывает побочные действия, и вместо улучшения самочувствия страдают другие жизненно важные органы. Какие продукты снижают холестерин в крови, быстро выводят его из организма можно понять, изучив их биохимический состав.
Полезные растительные компоненты
Известно, что некоторые овощи, фрукты, бобовые и злаковые культуры снижают уровень «плохого» холестерина в крови и повышают ЛПВП. Положительный результат возникает благодаря некоторым растительным компонентам, находящимся в составе этих продуктов.
Фитостерины
Это полезные растительные вещества, которые содержатся в растениях. Для организма человека они выполняют ту же функцию, что и холестерин, но при этом уменьшают всасывание вредных липидных соединений в кишечнике и способствуют их выведению. Регулярное употребление продуктов, содержащих фитостерины, помогает контролировать уровень холестерина в составе крови.
Продукты, выводящие холестерин:
- миндаль;
- соевое, оливковое масло;
- свежие овощи и фрукты;
- фасоль;
- клюква;
- сельдерей;
- чайный гриб;
- зародыши пшеницы;
- пшеничные, рисовые отруби.
Богаты фитостерином и свежие ягоды: клюква, виноград, черника, малина, гранат. Кроме того, эти продукты содержат большое количество необходимых витаминов, микроэлементов, выполняют антиоксидантную функцию, очищая организм от шлаков и токсинов. Чтобы повысить уровень полезного холестерина в организме, нужно пить клюквенный морс.
Полифенолы
Эти натуральные растительные вещества стимулируют выработку в организме липопротеинов высокой плотности (ЛПВП), выполняют функцию природных антиоксидантов, способствуют снижению ЛПНП. Употребляя продукты, богатые полифенолами, в виде свежих соков, пюре, можно повысить содержание ЛПВП в крови на 5% за 1,5–2 месяца.
Продукты против холестерина:
- красный ферментированный рис;
- ягоды;
- гранат;
- красный виноград, вино;
- клюква;
- фасоль;
- черный рис;
- какао.
Исследования, проведенные учеными, доказывают, что соблюдая диету, богатую растительными полифенолами, можно значительно снизить риск развития рака, заболеваний сердечно-сосудистой, эндокринной системы, остеопороза.
Важно! Употреблять продукты питания, напитки нужно свежими или после минимальной тепловой обработки паром.
Еда, которая подверглась термическому воздействию, теряет количество полезных компонентов на 30–50%.
Ресвератрол
Это активное химическое вещество, которое необходимо растениям для отпугивания паразитов. В организме человека оно способствует замедлению процессов образования холестериновых бляшек в стенках сосудов, снижению уровня липопротеинов высокой плотности в составе крови.
Продукты, снижающие холестерин и очищающие сосуды:
- красный виноград;
- какао;
- миндаль;
- арахис;
- имбирь;
- черника;
- красное вино.
Полезно пить красное вино, но в сутки можно употреблять не более одного бокала. Свойства перечисленных продуктов позволяют применять их в целях профилактики сердечно-сосудистых патологий, злокачественных образований, для продления срока жизни.
Ненасыщенные жирные кислоты
Для нормализации соотношения вредного и полезного холестерина организму необходимо получать из продуктов питания ненасыщенные кислоты, которые не вырабатываются самостоятельно (омега-3, омега-6). Эти вещества способствуют очищению и укреплению стенок сосудов, препятствуют образованию холестериновых бляшек, тромбов, нормализуют липидный обмен.
Основные источники ненасыщенных жирных кислот — холестириноснижающие травы и продукты:
- рыба: шпроты, сельдь, лосось, карп;
- рыбий жир;
- тыквенные семечки;
- льняное масло;
- виноград (зерна);
- миндаль;
- красный рис;
- трава расторопша;
- чайный гриб;
- какао;
- имбирь;
- сельдерей.
Шпроты и другие сорта жирной рыбы питают организм ненасыщенными кислотами, необходимыми для синтеза липопротеинов высокой плотности.
Жиры животного происхождения способствуют образованию в кровеносных сосудах липидных соединений, формирующих холестериновые бляшки. Ненасыщенные жиры беспрепятственно проходят через артерии. Поэтому при составлении рациона следует готовить блюда с добавлением натуральных растительных масел холодного отжима.
Растительная клетчатка
Чтобы понизить уровень вредного холестерина и повысить содержание в крови полезного, нужно употреблять продукты, богатые клетчаткой. Грубые растительные волокна являются незаменимыми помощниками в борьбе с липопротеинами низкой плотности. Их основные свойства: замедление процесса усвоения жиров и углеводов, нормализация перистальтики кишечника и всей работы пищеварительного тракта, стимуляция липидного обмена. Благодаря этому снижается всасываемость вредного холестерина стенками кишечника.
Растительный полисахарид пектин содержится во всех овощах и фруктах. Он способствует нормализации процессов липидного обмена, снижает уровень холестерина. Благодаря своим обволакивающим свойствам пектин препятствует всасыванию «плохого» холестерина в кровь и выводит его из организма.
Список продуктов питания, содержащих клетчатку:
- злаковые каши;
- авокадо;
- шампиньоны;
- миндаль;
- клюква;
- красный рис;
- семена льна;
- гриб вешенка;
- расторопша;
- баклажаны;
- виноград;
- ягоды: ежевика, земляника, смородина;
- свекла;
- зеленая фасоль;
- сельдерей.
Для снижения холестерина полезно употреблять пшеничные, гречневые, перловые или ячменные каши, бурый, коричневый, дикий рис. Рекомендуется применять для приготовления муку грубого помола, содержащую пектин. Красный рис имеет особые пигменты, которые повышают уровень полезного холестерина.
Продукты, снижающие холестерин, которые содержат пектин:
- свекла;
- сушеные ягоды кизила;
- виноград;
- сельдерей;
- баклажаны;
- ягоды калины;
- яблоки
- клюква.
Пектин нормализует работу пищеварительного тракта, стимулирует обменные процессы, выполняет антиоксидантную функцию. Вещество не растворяется, всасывая в себя вредные токсины и холестерин, выводит их из организма.
Пектин должен присутствовать в ежедневном рационе и составлять не менее 15 граммов. Не рекомендуется употреблять пектин в виде биологически активных добавок без предварительной консультации врача.
Диеты для снижения уровня холестерина
Ниже перечислены запрещенные и разрешенные продукты питания (таблица) для лиц, имеющих повышенный уровень «плохого» холестерина.
Запрещенные мясные продукты:
- свинина;
- баранина;
- мясо утки;
- колбасные изделия;
- мясные субпродукты;
- копчености;
- консервы.
Разрешенные мясные продукты:
- крольчатина;
- куриная грудка;
- телятина.
Запрещенные молочные продукты:
- сметана;
- сливки;
- сливочное масло.
Разрешенные молочные продукты:
- обезжиренный кефир;
- йогурт;
- творог;
- молоко.
Запрещенные напитки:
- алкоголь;
- кофе;
- сладкие газированные напитки.
Разрешенные напитки:
- свежие соки;
- зеленый чай;
- клюквенный морс;
- красное вино.
Запрещены жареные овощи. Разрешенные овощи, фрукты и ягоды:
- все свежие или приготовленные на пару овощи,
- фрукты, ягоды в свежем виде или пюре,
- овощные салаты;
- клюква.
Запрещенная рыба:
- жареная рыба;
- красная и черная икра.
Разрешенная рыба:
- лосось;
- шпроты;
- карп;
- сельдь;
- семга;
- рыба, запеченная или приготовленная на пару.
Запрещены острые специи и майонез. Разрешено использовать имбирь, белый перец, горчицу.
Запрещенные жиры:
- сливочное масло;
- маргарин;
- смалец.
Можно использовать натуральные растительные масла, как заправку в овощные салаты и тушеные блюда.
Нельзя есть жареные яйца, можно вареные, но не более 3 штук в день.
Запрещено есть кокосовые орехи, можно – миндаль, арахис, грецкие орехи. Нельзя есть сдобную выпечку, белый хлеб, можно – отрубной хлеб, выпечку из муки грубого помола. Полезна пророщенная пшеница.
Полезные травы:
- расторопша;
- корень одуванчика;
- боярышник;
- женьшень.
Примерное меню при повышенном холестерине
Чтобы правильно составить меню, следует учесть, какие полезные компоненты есть в составе продуктов питания. Они должны содержать пектин, антиоксиданты, фитостерины, ненасыщенные жирные кислоты, полифенолы, витамины.
На завтрак можно готовить какие-либо каши (пшеница, овес, рис, гречка), съедать одно свежее яблоко, апельсин или любые ягоды, запивать овощными, фруктовыми соками. Полезно свежее какао с обезжиренным молоком. На обед готовят суп на овощном бульоне, можно использовать шампиньоны, но нельзя добавлять зажарку. В суп можно положить немного обезжиренной сметаны. На гарнир подается вареная фасоль или запеченные баклажаны. В салаты добавляют свежие овощи, сельдерей и другую зелень, заправляют оливковым или льняным маслом.
Из мясных блюд можно есть отварную куриную грудку или телятину со свежими овощами. Также разрешается готовить паровые котлеты. Из рыбы: шпроты, слабосоленую семгу, сельдь, запеченного карпа, форель.
Полезно в течение дня есть ягоды, пить свежевыжатые фруктовые соки, клюквенный морс, травяные отвары, понижающие холестерин.
На ужин подают салат, обезжиренные молочные продукты, зеленый чай с ложечкой меда. Перед сном еда должна быть легкой. Суточная норма отрубного хлеба – 60 г, нельзя употреблять более 30 г сахара в течение дня.
Ежедневный рацион должен быть составлен таким образом, чтобы удовлетворить потребность организма в витаминах и микроэлементах. Поэтому еда должна быть разнообразной, есть нужно 5 раз в день небольшими порциями.
Грибы при высоком холестерине
В составе грибов присутствуют полезные компоненты, обладающие антиоксидантными, противовоспалительными, противораковыми свойствами. Кроме того, грибы нормализуют липидный обмен в организме. Особое вещество ловастатин, которое содержат шампиньоны, замедляет процессы синтеза холестерина в печени, повышает уровень ЛПВП в крови, выполняет выведение ЛПНП кишечником. Наиболее полезными считаются вешенка и шампиньоны. Регулярное употребление их в пищу при повышенном уровне холестерина, атеросклерозе быстро снижает ЛПНП на 10%, способствует разрушению липидных бляшек в кровеносных сосудах, препятствует образованию тромбов.
Шампиньоны являются природными антиоксидантами, которые выводят из организма вредные шлаки и токсины. По этим качествам гриб превосходит пророщенную пшеницу, болгарский перец и тыкву.
Шампиньоны содержат большое количество необходимых витаминов, микроэлементов и растительный белок, который сможет заменить мясные и молочные продукты, легко усваивается в организме и быстро утоляет голод. При повышенном холестерине готовить шампиньоны нужно на пару или запекать их с овощами, варить, сушить. Больше всего полезных веществ гриб содержит в шляпке. Низкое количество калорий позволяет употреблять шампиньоны во время различных диет.
Запрещается есть жареные или консервированные грибы. Употребляя в пищу шампиньоны, можно снизить риск развития атеросклероза, инфаркта, инсульта, рака.
Корень имбиря
Полезные свойства этой пряности широко применяют в рецептах народной медицины. Измельченный корень используют для лечения атеросклероза, болезней суставов, снижения высокого уровня холестерина в крови.
Имбирь способствует разжижению крови, что предотвращает образование тромбов в сосудах. Пряный корень нормализует липидный обмен, очищает стенки артерий от холестериновых бляшек. Имбирь содержит особое вещество гингерол, которое способствует ускорению сжигания жиров в организме, контролирует уровень содержания полезного липопротеина.
Это действующее вещество способствует быстрому насыщению, поэтому эффективно применяется во время низкокалорийных диет.
При повышенном холестерине полезно пить чай, в который добавлен кусочек корня. Чтобы его приготовить, имбирь натирают на мелкой терке и заливают кипятком, добавляют в чашку чайную ложку меда и несколько капель лимонного сока. Напиток должен настояться 60 мин, затем его можно пить, как обычный чай.
Еще один рецепт чая: имбирь нарезают небольшими ломтиками, заливают водой и кипятят 10 мин. Затем добавляют мед и лимонный сок. Пить напиток следует процеженным.
Имбирь добавляют к овощным салатам и другим блюдам как ароматную специю. Его следует употреблять для снижения веса, нормализации липидных процессов, понижения артериального давления. Имбирь противопоказан людям, страдающим патологиями сердечно-сосудистой системы. Нельзя добавлять или заваривать пряность перед сном, чтобы не беспокоила бессонница.
Расторопша пятнистая
Трава расторопша обладает желчегонными свойствами, это способствует выведению лишнего холестерина. Ненасыщенные жирные кислоты в ее составе способствуют увеличению уровня ЛПВП, антиоксидантное действие помогает очистить организм от шлаков и токсинов. Расторопша ускоряет обменные процессы, нормализует кишечную микрофлору. Применяют растение в свежем, сушеном виде и как порошок.
Заваривается расторопша таким образом: 1 чайная ложка травы заливается 250 мл кипятка и настаивается 15 минут. Пить такой чай нужно в теплом виде утром и вечером за полчаса до еды.
Лечение повышенного холестерина выполняют соками из свежего растения. Выжимают его из измельченных листьев. Для увеличения сроков хранения в приготовленный сок добавляют водку (4:1). Пить настой нужно по 1 чайной ложке перед едой по утрам.
Расторопша применяется и в кулинарии, ее зеленые листья можно добавлять в салаты. Цветки и корень используют как приправу. В аптеках можно приобрести траву в пакетиках для заваривания чая. Расторопша в виде порошка добавляется в любые блюда.
Расторопша может вызывать побочные эффекты. Чтобы этого избежать, перед началом терапии следует проконсультироваться с лечащим врачом.
Чайный гриб
Известен своими полезными свойствами при повышенном холестерине и чайный гриб. Он нормализует липидный обмен, снимает воспалительные процессы, предотвращает развитие атеросклероза, выводит из организма шлаки и токсины.
Гриб употребляют в виде настоя утром натощак. В течение дня можно выпивать до 1 литра лечебного средства. Настаивать гриб можно с листьями малины, ежевики, березы и липовым цветом.
Быстро понизить уровень вредного холестерина помогут свежие овощи, фрукты, ягоды: красный виноград, миндаль, клюква, какао, баклажаны, шпроты, чайный гриб, красный перец, злаковые каши, ферментированный рис. И это неполный список целебных продуктов. Важно, чтобы еда была полезной, и могла насытить организм необходимыми веществами, нормализовать липидный обмен.
https://www.youtube.com/watch?v=bdtEbQJ5Krw&t=47s
Липопротеины низкой плотности (ЛПНП): какова норма, как снизить показатель
- ЛПНП – что это такое
- Кому назначают анализ на ЛПНП
- Норма ЛПНП в крови
- Как расшифровать свои результаты
- Как подготовиться к обследованию
- Что надо знать о ЛПНП
- Причины изменения уровня ЛПНП
- Профилактика последствий дисбаланса ЛПВП
- « Очень плохой» холестерин
ЛПНП (липопротеины низкой плотности) не случайно получили название «плохого холестерола». Забивая сосуды сгустками (вплоть до полной закупорки) они существенно увеличивают опасность возникновения атеросклероза с самыми серьезными осложнениями: инфарктом миокарда, ИБС, инсультом и смертельным исходом.
ЛПНП – что это такое
Липопротеины низкой плотности представляют собой результат обмена липопротеидов с очень низкой и с промежуточной плотностью. Продукт содержит важный компонент: аполипопротеин B100, который служит связующим звеном для контакта с рецепторами клетки и возможностью проникать внутрь ее.
Этот тип липопротеидов синтезируется в крови с помощью фермента липопротеинлипазы и частично – в печени, при участии печеночной липазы. Ядро ЛПНП на 80% состоит из жиров (в основном – из эфиров ХС).
Главная задача ЛПНП – доставка холестерина к периферическим тканям. При нормальной работе они доставляют холестерол в клетку, где он используется для создания прочной мембраны. Это приводит снижению его содержания в крови.
В составе продукта:
- 21% белка;
- 4% триглицеролов;
- 41% эфиров ХС;
- 11% свободного ХС.
Если рецепторы к ЛПНП функционируют с нарушениями, липопротеиды расслаивают сосуды, накапливаясь в русле. Так развивается атеросклероз, основным признаком которого является сужение просвета в сосудах и сбои в системе кровообращения.
Патологический процесс приводит к тяжелым последствиям в виде ИБС, инфаркта, возрастного слабоумия, инсульта. Атеросклероз развивается в любом органе – сердце, головном мозге, глазах, ЖКТ, почках, ногах.
Из всех типов липопротеинов ЛПНП – наиболее атерогенные, так как больше других способствуют прогрессированию атеросклероза.
Кому назначают анализ на ЛПНП
В обязательном порядке ЛПНП в биохимическом анализе крови надо определять:
- Молодым людям старше 20-ти лет раз в 5 лет: они должны проверять степень риска появления атеросклероза;
- Если в анализах выявлен повышенный общий холестерол;
- Лицам из группы риска сердечных болезней (когда в семье зафиксированы факты неожиданной смерти, инфаркта у молодых (до 45 лет) родственников, коронарный синдром);
- При АД, превышающем гипертонический порог 140/90 мм рт.ст;
- Диабетикам с СД любого типа, пациентам с нарушениями толерантности к глюкозе надо проходить обследование ежегодно;
- При ожирении с обхватом женской талии 80 см и 94 см – мужской;
- Если выявлены симптомы нарушений липидного обмена;
- Каждые полгода – при ИБС, после инсульта и инфаркта, аневризме аорты, ишемии ног;
- Через месяц-полтора после начала лечебной диеты или терапии медикаментами для понижения ЛПНП – для контроля результатов.
Норма ЛПНП в крови
Разработаны два метода измерения уровня ЛПНП: непрямой и прямой. Для первого способа используют формулу: ЛПНП = общий ХС – ЛПВП – (ТГ/2,2). В этих расчетах учитывается, что ХС может быть в 3-х фракциях – с низкой, очень низкой и с высокой плотностью. Для получения результатов проводят 3 исследования: на общий ХС, ЛПВП и триглицерол. При таком подходе есть риск аналитической погрешности.
Достоверно определить концентрацию холестерина ЛПНП в крови у взрослого непросто, в общем случае принять считать, что в ЛПОНП холестерола примерно 45% от всего объема триглицеридов. Формула подходит для расчетов, когда содержание триглицерола не превышает 4,5 ммоль/л, и нет хиломикронов (хилезности крови).
Альтернативный метод предполагает прямое измерение ЛПНП в крови. Нормы этого показателя определяют международные стандарты, они являются едиными для любых лабораторий. В бланке анализов их можно найти в разделе «Референсные значения».
Как расшифровать свои результаты
Возраст, хронические заболевания, отягощенная наследственность и другие критерии риска корректируют параметры нормы ЛПНП. При выборе диеты или медикаментозного лечения задача врача – снижение ЛПНП до персональной нормы конкретного пациента!
Особенности индивидуальной нормы ЛПНП:
- До 2,5 ммоль/л – для больных с сердечной недостаточностью, диабетиков, гипертоников, принимающих медикаменты, понижающие давление, а также при наследственной предрасположенности (в семье были родственники с ССЗ – мужчины до 55 лет, женщины – до 65 лет).
- До 2,0 ммоль/л – для пациентов, у которых уже был инсульт, инфаркт, аневризма аорты, транзисторные ишемические атаки и другие тяжелые последствия атеросклероза.
Холестерин ЛПНП в крови у женщин может незначительно отличаться от мужской нормы в сторону увеличения. Для детей существуют свои группы риска. Расшифровкой таких результатов анализов занимается педиатр.
Как подготовиться к обследованию
Анализ проводят при относительно благополучном состоянии здоровья. Накануне не стоит назначать себе особую диету, принимать биологически активные добавки или лекарства.
Забор крови из вены производится натощак, через 12 часов после последнего приема пищи. Пациент должен быть в состоянии покоя: за неделю до обследования нельзя активно заниматься спортом, не рекомендованы и тяжелые физические нагрузки.
При обострении хронических недугов, после сердечного приступа, операций, травм, после хирургической диагностики (лапароскория, бронхосопия и т.п.) можно сдавать анализы не раньше, чем через полгода.
У беременных уровень ЛПНП понижен, поэтому проводить исследования имеет смысл не раньше, чем через полтора месяца после рождения ребенка.
Анализ на ЛПНП проводится параллельно с другими видами обследования:
- Биохимическим анализом крови, состоящим из печеночных и почечных проб.
- Общим анализом мочи
- Общим анализом крови.
- Липидограммой (общим ХЛ, триглицеролами, ЛПВП, ЛПОНП, аполипротеиномами А и В-100, хиломикронами,
- коэффициентом атерогенности).
- Общим белком, альбумином.
Что надо знать о ЛПНП
Часть липопротеидов этого типа при движении с кровотоком теряет возможность связываться со своими рецепторами. Размер частиц ЛПНП – всего 19-23 нм. Повышение уровня способствует их накоплению на внутренней стороне артерий.
Этот фактор изменяет строение сосудов: модифицированный липопротеин поглощается макрофагами, превращая его в «пенистую клетку». Этот момент и дает старт атеросклерозу.
Самая высокая атерогенность именно у этой группы липопротеидов: при маленьких габаритах они свободно проникают в клетки, быстро вступая в химические реакции. Факт определения ЛПНП – типичный для высокой концентрации триглицерола.
ЛПНП понижен – что это значит? На результаты могут влиять следующие факторы:
- Понижают показатели – тироксин щитовидной железы, эстрогены и прогестерон (женские гормоны), эссенциальные фосфолипиды, витамины С и В6, небольшие дозы спиртных напитков, дозированная систематическая физическая нагрузка, сбалансированный рацион.
- А если ЛПВП повышен, что это значит? Повышают концентрацию холестерина – в-блокаторы, эстрогены, петлевые диуретики, гормональные контрацептивы, злоупотребление алкоголем и табаком, переедание с употреблением жирных и калорийных блюд.
Причины изменения уровня ЛПНП
Предпосылками, способствующими понижению концентрации ЛПНП, могут быть врожденные патологии липидного обмена:
- Абеталипопротеинемия — расстройство обмена аполипопротеина, представляющего собой белок, связывающий ХС в липопротеиновые частицы.
- Патология Танжера — редкая патология, когда эфиры ХС накапливаются в макрофагах, представляющих собой иммунные клетки, созданные для борьбы с инородными телами. Симптомы – рост печени и селезенки, психические нарушения; содержание ЛПВП и ЛПНП в плазме практически нулевое, общий ХС понижен; триацилглицериды немного завышены.
- Наследственная гиперхиломикронемия — высокое содержание хиломикронов, параллельно высокие показатели триацилглицеридов, понижены ЛПВП и ЛПНП, опасность непроизвольного панкреатита.
Если ЛПНП понижен, причиной могут быть вторичные патологии:
- Гипертиреоз — гиперактивность щитовидной железы;
- Печеночные патологии — гепатит, цирроз, застойные ССЗ с избытком крови в печени;
- Воспаления и инфекционные болезни — пневмония, тонзиллит, синусит, паратонзиллярный абсцесс.
Если ЛПНП повышен, причинами должны быть врожденные гиперлипопротеинемии:
- Наследственная гиперхолестеролемия — расстройства жирового обмена, высокие ЛПНП в силу их повышенной выработки и снижения темпов устранения клетками из-за дисфункции рецептора.
- Генетическая гиперлипидемия и гипербеталипопротеинемия — параллельное накопление триацилглицерола и холестерина, ЛПВП в крови понижены; усиленная выработка B100 — белка, который связывает ХС в липопротеиновые частицы для транспортировки.
- Гиперхолестеролемия, обусловленная повышением общего холестерина в крови при сочетании генетических и приобретенных причин (вредные привычки, пищевое поведение, гиподинамия).
- Врожденная патология аполипопротеина, связанная с нарушением синтеза белка. Падают темпы вывода ЛПВП из ткани, растет его содержание в крови.
Причиной повышенного ЛПВП могут быть и вторичные гиперлипопротеинемии в виде:
- Гипотиреоза, характеризующегося пониженной функцией щитовидной железы, дисфункцией рецепторов клетки к ЛПНП.
- Болезни надпочечников, когда повышенная плотность кортизола провоцирует рост ХС и триацилглицеридов.
- Нефротический синдром в виде усиленной утраты белка, сопровождающийся активной выработкой его в печени.
- Почечная недостаточность — пиелонефрит, гломерулонефрит.
- Сахарный диабет — наиболее опасна декомпенсированная его форма, когда из-за дефицита инсулина обработка липопротеинов с большой долей жиров замедлена, а печень, тем не менее синтезирует его все больше.
- Анорексия на нервной почве.
- Перемежающая порфирия, характеризующаяся расстройством обменных процессов порфирина, представляющего собой пигмент эритроцитов.
Профилактика последствий дисбаланса ЛПВП
Как лечить повышенный уровень ЛПВП?
Основа стабилизации показателей ЛПНП – перестройка образа жизни:
- Изменение пищевого поведения в сторону низкокалорийного питания с минимальным количеством жиров.
- Контроль веса, меры по его нормализации.
- Систематические аэробные тренировки.
Соблюдение правильного питания (поступление калорий из жирных продуктов – не более 7%) и активный образ жизни позволяют снизить уровень ЛПНП на 10%.
Как нормализовать ЛПНП, если в течение двух месяцев соблюдения этих условий показатели ЛПНП не достигли желаемого уровня? В таких случаях назначают лекарства – ловастатин, аторвастатин, симвастатин и другие статины, которые надо принимать постоянно под контролем врача.
Как снизить вероятность агрессивного воздействия «плохого» холестерина, смотрите на видео
« Очень плохой» холестерин
В числе одного из 5-ти главных переносчиков холестерола – липопротеины очень низкой плотности (ЛПОНП), обладающие максимальными атероненными возможностями. Синтезируются они в печени, размер белково-жировой субстанции – от 30 до 80 нм.
Так как в составе крови до 90% воды, жирам для транспортировки нужна «упаковка» – белок. Количество белка и жира в липопротеидах и указывает на их плотность.
Чем больше липопротеины, тем выше их жирность, а, значит, и опасность для сосудов. По этой причине ЛПОНП – самые «плохие» из всех аналогов. Они провоцируют тяжелые последствия атеросклероза (инфаркт, ИБС, инсульт).
В составе ЛПОНП:
- 10% белков;
- 54% триглицеридов;
- 7% свободного холестерола;
- 13% этерифицированного ХС.
Главное их назначение – транспортировка триглицерида и ХС, вырабатываемых в печени, в жир и мышцы. Доставляя жир, ЛПОНП создают в крови мощное депо энергии, так как их переработка дает больше всего калорий.
Соприкасаясь с ЛПВП, они отдают триглицериды и фосфолипиды и забирают эфиры ХС. Так ЛПОНП трансформируется в тип липопротеинов с промежуточной плотностью, высокий показатель которых угрожает атеросклерозом, ССЗ, мозговыми катастрофами.
Измеряют их концентрацию в крови по тем же формулам, норма для ЛПОНП – до 0,77 ммоль/л. Причины отклонений от нормы аналогичны предпосылкам колебаний ЛПНП и триглицеридов.
Как нейтрализовать «плохой» холестерин – советы доктора биологических наук Галины Гроссман на этом ролике
Лпнп что это такое — Про холестерин
Липопротеиды (или липопротеины) представляют собой комбинацию липидов (жиров) и белков. Холестерин – мягкое воскоподобное вещество, находящееся во всех частях организма.
Он не может самостоятельно растворяться в крови, поэтому для его транспортировки через кровоток требуются специальные “перевозчики” – липопротеины.
Существует три типа липопротеинов, различие между которым состоит в соотношении содержания белка к объему холестерина.
- Липопротеиды высокой плотности (ЛПВП) (high-density lipoproteins), объем белка в таких липопротеинах довольно большой, а уровень холестерина значительно ниже. Они, как правило, называются «хорошим» холестерином, потому что извлекают его из стенок артерий и избавляются от него в печени. Чем выше концентрация ЛПВП по сравнению с концентрацией ЛПНП, тем лучше для человека, эти липопротеины являются своеобразной защитой организма от различных сердечных осложнений, например, инсульта, тахикардии, хронической артериальной недостаточности, ревмокардита, тромбоза глубоких вен;
- Липопротеиды низкой плотности (ЛПНП) (low-densitylipoproteins) содержат более высокие концентрации холестерина по сравнению с белком, их называют «плохим» холестерином. Большой объем ЛПНП в крови увеличивает вероятность заболеваний аорты, инсульта, болезни кровеносных сосудов. Они также провоцируют формирование холестериновых бляшек вдоль внутренней стенки артерии. Когда число этих бляшек возрастает, избыточный объем сужает артерии и уменьшает кровоток. В результате разрыва такой бляшки образуются своеобразные кровяные свертки (тромбы), которые также ограничивают кровоток. Этот комок может повлечь за собой сердечный приступ или инфаркт миокарда (если он находится в одной из коронарных артерий);
- Липопротеиды очень низкой плотности (ЛПОНП) содержат еще меньше белка, чем ЛПНП;
- Триглицериды — вид жиров, которые организм использует как источник энергии. Сочетание больших концентраций триглицеридов с низким уровнем ЛПВП также может являться причиной сердечного приступа или инсульта. При проверке уровней ЛПВП и ЛПНП, врачи часто оценивают уровень триглицеридов.
Подробнее про липопротеиды и холестерин
Показатели нормы
| Тип липопротеида | Нормальный уровень, мг/дл | Средний уровень, мг/дл | Высокий уровень, мг/дл |
| ЛПНОП | 5-40 | — | выше 40 |
| ЛПНП | выше 100 100-129 (оптимальные значения) | 130-159 | выше 159 |
| ЛПВП | выше 60 (оптимальный уровень) | 50-59 (нормальные уровни) | меньше 50 (низкий уровень ЛПВП) |
| Общий объем холестерина | меньше 200 | 201-249 | выше 249 |
| Триглицериды | меньше 150 | 150-199 | выше 199 |
*Коэффициент перерасчета мг/дл в ммоль*/л равен 18,1.
У женщин и мужчин уровни немного отличаются (но ненамного):
| Плохой уровень ЛПВП | Допустимый уровень ЛПВП | Оптимальный уровень ЛПВП | |
| Мужчины | меньше 40 мг/дл | 40-49 мг/дл | 60 мг/дл или выше |
| Женщины | меньше 50 мг/дл | 50-59 мг/дл | 60 мг/дл или выше |
“Плохой» холестерин
Большие значения холестерина в анализе крови – одна из ключевых причин развития сердечно-сосудистых заболеваний (ССЗ) (деформация строения сердца, болезнь сосудов головного мозга). Механизм его вовлечения во все заболевания одинаков: формирование сгустков (бляшек) внутри артерий ограничивает кровоток, тем самым нарушая нормальные функции клеток и органов.
Критические уровни холестерина провоцируют такие состояния как:
- Атеросклеротическая болезнь сердца — может вызвать симптомы стенокардии, когда сердечная мышца не получает достаточного количества кислорода для оптимального функционирования;
- Снижение кровоснабжения мозга — происходит вследствие сужения малых артерий, а также, потому что более крупные (например, сонные) артерии оказываются заблокированными. Это обычно приводит к резкому снижению кровообращения в головном мозге или транзиторной ишемической атаке (ТИА);
- Заболевания кровеносных сосудов. Во время выполнения любых физических упражнений такое заболевание вызывает нарушение кровообращения в конечностях, вследствие этого в последних развивается сильная боль, иногда хромота;
- Другие артерии в организме также подвержены негативному влиянию холестериновых сгустков, например, брыжеечные артерии или почечные артерии. Нарушения кровообращения в почечных артериях приводит к серьезным осложнениям (тромбоз, аневризма, стеноз).
И еще раз про «плохой» холестерин
Причины отклонений
Уровни ЛПВП часто повышены вследствие таких причин и заболеваний как:
- Сахарный диабет;
- Микседема;
- Заболевания сердца;
- Атеросклероз;
- Хронический гепатит;
- Алкоголизм;
- Заболевания почек или печени;
- Недавно перенесенный инсульт;
- Высокое артериальное давление;
- Если в семье были случаи сердечных заболеваний.
Любая из вышеперечисленных причин требует сдачи анализа крови на холестерин
Мужчинам показано сдавать такой анализ с 35 лет, женщинам — с 40. Некоторые врачи советуют начать проверять холестерин в возрасте 25 лет. Анализ крови на холестерин показано сдавать каждые 5 лет. Это обычный забор крови из вены, анализ сдают утром натощак. Особой подготовки не требуется.
Анализ рисков
Липопротеиды высокой плотности участвуют в очистке и удалении холестерина и атеросклеротических бляшек из артерий, тогда как липопротеиды низкой плотности непосредственно участвуют в атеросклеротических процессах, поэтому, чем выше уровень ЛПВП, тем легче организму.
Обычно риски развития ССЗ оцениваются как соотношение концентрации ЛПВП к общей концентрации холестерина:
| Степень риска | % ЛПВП от общего объема холестерина | |
| Мужчины | Женщины | |
| Опасный | < 7 | < 12 |
| Высокий | 7-15 | 12-18 |
| Средний | 15-25 | 18-27 |
| Ниже среднего | 25-37 | 27-40 |
| Возможно предотвращение | > 37 | > 40 |
Критические уровни общего холестерина, ЛПВП и ЛПНП:
| Общий холестерин, мг/дл | Степень риска |
| меньше 200 | норма |
| 200-249 | повышенный |
| больше 240 | опасный |
| ЛПВП, мг/дл | |
| меньше 40 | ниже среднего |
| больше 60 | норма |
| ЛПНП, мг/дл | |
| меньше 100 | норма |
| 100-129 | умеренный |
| 130-159 | повышенный |
| 160-189 | высокий |
| больше 190 | опасный |
Отклонения от нормы
Существует обратная корреляция между уровнями ЛПВП и вероятностью развития болезней сердца.
На основании данных института NICE (The National Institute for Health and Care Excellence) риск инсульта увеличивается примерно на 25% за каждое понижение уровня ЛПВП на 5 мг/дл.
ЛПВП способствуют поглощению холестерина из тканей (в особенности из сосудистых стенок) и его возвращению обратно в печень, откуда он удаляется из организма. Этот процесс часто называют «обратный транспорт холестерина». ЛПВП также отвечают за нормальное функционирование эндотелия, уменьшает воспаление, защищает от окисления липопротеидов низкой плотности и положительно влияет на свертываемость крови.
- Высокая концентрация ЛПВП (выше 60 мг/дл) значит, что риск развития ишемической болезни сердца сведен к минимуму (чаще ишемическая болезнь развивается у женщин от 50 лет);
- Если оба показателя высокие (уровень ЛПВП и ЛПНП) обязательно следует проводить измерения аполипопротеина-В (оценивает опасность развития атеросклероза), чтобы выяснить причину;
- Уровень ЛПВП меньше 40 мг/дл считается слишком низким и грозит развитием болезней сердца. Кроме того, определение метаболического синдрома включает низкую концентрацию ЛПВП как одного из пяти критериев классификации;
- ЛПВП в диапазоне 20-40 мг/дл часто ассоциируется с высокой концентрацией триглицеридов, риском развития сахарного диабета (из-за резистентности к инсулину). Некоторые лекарственные средства, такие как бета-блокаторы или анаболические стероиды могут понизить уровень ЛПВП;
- ЛПВП ниже 20 мг/дл (0,5 ммоль/л) значит, что в организме серьезные нарушения. Иногда эту аномалию связывают с очень высоким содержанием триглицеридов. Такой низкий уровень может свидетельствовать о редких генетических мутациях, таких как болезнь Танжера и болезнь рыбий глаз.
Профилактика
- Курение противопоказано. Кроме того, своевременный отказ от курения повысит концентрацию ЛПВП примерно на 10%;
- Постоянные физические нагрузки могут незначительно повышать концентрацию ЛПВП. Аэробика, йога и плавание 3-4 раза в неделю по 30 минут станут хорошей мерой профилактики;
- Ожирение всегда связано с низким содержанием липопротеидов высокой плотности и высокой концентрацией триглицеридов. Существует обратная взаимосвязь между уровнем ЛПВП и индексом массы тела. Сброс лишних килограммов, как правило, повышает концентрацию этих липопротеинов. За каждые 3 сброшенных килограмма уровень ЛПВП растет приблизительно на 1 мг/дл;
- Соблюдение диеты и правильного режима питания. Уровни ЛПВП и ЛПНП падают, если потреблять меньшее количество жиров;
- Включение насыщенных жиров в диету увеличивает уровни ЛПВП, но уровни липопротеидов низкой плотности также вырастут. В этом случае их стоит заменить на мононенасыщенные и полиненасыщенные жиры;
- Полезно снизить потребление простых углеводов, если триглицериды повышены (часто у пациентов с лишним весом и метаболическим синдромом);
- Общее потребление жиров важно понизить до 25-30% от общего количества калорий;
- Потребление насыщенных жиров понизьте до 7% (ежедневный рацион);
- Потребление трансжиров необходимо снизить до 1%.
Для корректировки уровней липопротеинов высокой плотности в диету стоит включить:
- Оливковое масло (а также соевое, кокосовое, рапсовое);
- Орехи (миндаль, кешью, арахис, грецкие, пекан);
- Рыба (например, лосось), рыбий жир, омары и кальмары.
Все эти продукты являются источниками омега-3.
Важно: в рацион стоит добавить простые углеводы (зерновые картофель, белый хлеб).
Также в диету можно включить:
- Овсянка;
- Овсяные отруби;
- Цельнозерновые продукты.
- Уровни ЛПВП можно повысить с помощью некоторых препаратов, например, с помощью ниацина, фибратов, и, в меньшей степени, статинов:
- Ниацин. Ниацин (Niaspan, витамин В3, никотиновая кислота) — лучший препарат для коррекции уровня ЛПВП. У него практически отсутствуют противопоказания. Важно! Биологически активные добавки с ниацином, доступные без рецепта врача, не будут эффективными в снижении концентрации триглицеридов, их применение без консультации специалиста может вызвать повреждение печени;
- Фибраты. Безалип, грофибрат, фенофибрат, трайкор, липантил, трилипикс увеличивают уровни ЛПВП;
- Статины. Своеобразные блокаторы, они ограничивают производство веществ, которые вырабатывает печень для создания холестерина, что значительно понижает концентрацию последнего, а также приводит к его экскреции из печени. Статины способны абсорбировать холестерин из застойных отложений в стенках артерий. Это, в основном, препараты в таблетках или капсулах: розувастатин, симвастатин, аторвастатин, ловастатин; статины нового поколения: крестор, роксера, розукард. Важно! Статины могут вызвать значительные побочные эффекты, перед применением проконсультируйтесь с лечащим врачом.
Только профессиональный специалист может помочь сделать выбор, и решить какому препарату стоит отдать предпочтение.
Из всех предложенных вариантов, лишь статины показали эффективность в предупреждении сердечных приступов. Терапия статинами может принести пользу пациентам с сахарным диабетом.
Что нужно знать о «плохом» холестерине: роль в организме, норма и патология, подходы к лечению
Холестерин, холестерол (chole — желчь и stereos — жесткий) – жирный спирт, роль которого в организме чрезвычайно высока, поскольку это соединение:
- Принимает участие в метаболизме серотонина, жирорастворимых (липофильных) витаминов (А, D, Е и К).
- Является неотъемлемым структурным элементом плазматических (клеточных) мембран, обеспечивающим их стабильность и избирательную проницаемость.
- Участвует в синтезе витамина D, желчных кислот, стероидов (андрогенов, эстрогенов, кортизола, кортикостерона, альдостерона и др.).
- Входит в структуру миелиновой оболочки нервов, обеспечивающей высокую скорость проведения электрических импульсов.
- Понятие и виды липопротеинов
- Уровень LDL в норме и при патологии
- Основные методы терапии
Понятие и виды липопротеинов
Большая часть холестерола (примерно 80%) синтезируется гепатоцитами, остальные 20% организм получает с животной пищей (мясо, субпродукты, яйца, молоко). Молекулы холестерина нерастворимы в воде, вследствие чего для транспортировки по организму они «упаковываются» в оболочку, образованную особыми белками – аполипопротеинами.
Такое соединение, структурными элементами которого являются липид и белок (холестерол + аполипопротеин), получило название липопротеина (липопротеида).
В зависимости от пропорции компонентов выделяют липопротеины:
- высокой плотности (ЛПВП);
- низкой плотности (ЛПНП);
- промежуточной плотности (ЛППП);
- очень низкой плотности (ЛПОНП).
Альфа-липопротеиды — липопротеиды высокой плотности (High-density lipoproteins, HDL) – это фракция, обладающая антиатерогенными свойствами. HDL выводят холестерол из эндотелия сосудов, доставляя его затем к гепатоцитам, где он распадается до желчных кислот и экскретируется (выводится) из организма посредством пищеварительного тракта, что препятствует развитию атеросклероза. Поэтому холестерин ЛПВП также получил название «хороший» холестерин.
Бета-липопротеиды – это липопротеиды низкой плотности (Low density lipoprotein, LDL) — фракция липопротеинов, которые являются ведущим переносчиком холестерола к тканям (до 75%). Предшественниками LDL служат ЛПОНП.
При избыточном синтезе бета-липопротеины захватываются клетками эндотелия артерий с образованием холестериновых бляшек, стенозирующих просвет сосудов и способствующих образованию тромбов, что вызывает развитие таких патологических состояний, как атеросклероз коронарных и церебральных артерий, сосудов нижних конечностей.
Впоследствии данные заболевания могут приводить к возникновению инфаркта миокарда и ишемического инсульта.
Холестерин липопротеидов низкой плотности в большей степени связан с риском возникновения и прогрессирования атеросклероза, чем концентрация общего холестерина, ввиду чего холестерин ЛПНП окрестили «плохим» холестерином.
Липопротеины промежуточной плотности (Intermediate density lipoprotein, IDL) — фракция липопротеинов, которые представляют продукт обмена ЛПОНП, имеют повышенный атерогенный потенциал.
Пребета-липопротеиды — липопротеиды очень низкой плотности (Very Low Density Lipoprotein, VLDL) — высокоатерогенные липопротеины, участвующие в образовании холестериновых бляшек. Синтезируются ЛПОНП гепатоцитами, также некоторое количество их поступает в сосудистое русло из кишечника. В плазме крови ЛПОНП частично гидролизуются и трансформируются в ЛППП, а затем под воздействием печеночной липазы — в бета-липопротеиды.
к оглавлению ↑
Уровень LDL в норме и при патологии
Для установления нарушений жирового обмена определяют содержание общего холестерина, холестерина HDL и LDL. Холестерин ЛПОНП имеет незначительную диагностическую ценность и, как правило, не определяется.
Холестерин ЛПНП наряду с ЛПОНП считается главным виновником атеросклеротических изменений в эндотелии сосудов.
При чрезмерном образовании такие комплексы не успевают поступать в ткани и перерабатываться в них и накапливаются в артериальном русле.
При достижении определенной концентрации они могут пропитывать уязвимые места сосудистой стенки и вызывать образование холестериновых бляшек.
Показатель холестерина LDL вносит наибольший вклад в уровень общего холестерина.
Международная шкала оценки холестерина липопротеинов низкой плотности:
Основные факторы, повышающие холестерин ЛПНП:
- генетически обусловленные гиперлипопротеинемии;
- застой желчи, вызываемый патологией гепато-билиарной системы;
- хронические нефриты, обусловливающие возникновение нефротического синдрома;
- патологические состояния, исходом которых является необратимая почечная недостаточность;
- гипотиреоз, т.е. снижение гормонов щитовидной железы в организме;
- сахарный диабет;
- злоупотребление алкоголем;
- онкологические заболевания поджелудочной и предстательной железы;
- анорексия, т.е. полное отсутствие аппетита;
- порфирия (нарушение обмена пигментов);
- алиментарные причины — повышенное содержание животных жиров в рационе, ожирение;
- курение. Оказывает незначительное влияние на уровень липопротеидов, но, способствуя окислению LDL в стенке сосуда, увеличивает вероятность развития атеросклероза.
Основные методы терапии
Немедикаментозное лечение подразумевает:
- Отказ от курения.
- Коррекцию веса: уменьшению массы тела способствуют низкокалорийная диета в комплексе с регулярным выполнением физических упражнений.
- Соблюдение определенного рациона питания, в котором преобладаютсвежие фрукты и овощи, хлебобулочные изделия грубого помола, злаковые культуры, молочные продукты оптимальной жирности, постные мясные продукты, тощая рыба, а также рыба, богатая полиненасыщенными жирами.
- Повышение физической активности: систематические умеренные нагрузки, учитывая возраст, наличие сопутствующей патологии.
К медикаментозным препаратам, способствующим нормализации жирового обмена, относят:
- статины: Ловастатин, Флувастатин, Симвастатин, Аторвастатин, Розувастатин, Правастатин;
- анионообменные смолы: Холестирамин и Колестипол;
- производные фиброевой кислоты: Клофибрат, Гемфиброзил, Безафибрат, Ципрофибрат, Фенофибрат;
- препараты ниацина: Эндурацин;
- ингибиторы всасывания холестерина энтероцитами: Эзетимиб;
- ω-3 ненасыщенные жирные кислоты: Омакор.
Вы уже давно мучаетесь от постоянных головных болей, мигреней, сильной отдышки при малейшей нагрузке и плюс ко всему этому ярко выраженная ГИПЕРТОНИЯ? Знаете ли Вы, что все эти симптомы свидетельствуют о ПОВЫШЕННОМ уровне ХОЛЕСТЕРИНА в вашем организме? И все что необходимо это привести холестерин в норму.
Судя по тому, что Вы сейчас читаете эти строки — борьба с патологией не на вашей стороне. А теперь ответьте на вопрос: вас это устраивает? Разве все эти симптомы можно терпеть? А сколько денег и времени вы уже «слили» на неэффективное лечение СИМПТОМОВ, а не самого заболевания? Ведь правильней лечить не симптомы заболевания, а само заболевания! Согласны?
Именно поэтому мы рекомендуем ознакомиться с новой методикой Е. Малышевой, которая нашла эффективное средство в ЛЕЧЕНИИ повышенного холестерина. Читать интервью…
Липопротеины низкой плотности (ЛПНП): какова норма, как снизить показатель
- ЛПНП – что это такое
- Кому назначают анализ на ЛПНП
- Норма ЛПНП в крови
- Как расшифровать свои результаты
- Как подготовиться к обследованию
- Что надо знать о ЛПНП
- Причины изменения уровня ЛПНП
- Профилактика последствий дисбаланса ЛПВП
- « Очень плохой» холестерин
ЛПНП – что это такое
- 21% белка;
- 4% триглицеролов;
- 41% эфиров ХС;
- 11% свободного ХС.
Кому назначают анализ на ЛПНП
- Молодым людям старше 20-ти лет раз в 5 лет: они должны проверять степень риска появления атеросклероза;
- Если в анализах выявлен повышенный общий холестерол;
- Лицам из группы риска сердечных болезней (когда в семье зафиксированы факты неожиданной смерти, инфаркта у молодых (до 45 лет) родственников, коронарный синдром);
- При АД, превышающем гипертонический порог 140/90 мм рт.ст;
- Диабетикам с СД любого типа, пациентам с нарушениями толерантности к глюкозе надо проходить обследование ежегодно;
- При ожирении с обхватом женской талии 80 см и 94 см – мужской;
- Если выявлены симптомы нарушений липидного обмена;
- Каждые полгода – при ИБС, после инсульта и инфаркта, аневризме аорты, ишемии ног;
- Через месяц-полтора после начала лечебной диеты или терапии медикаментами для понижения ЛПНП – для контроля результатов.
Норма ЛПНП в крови
Как расшифровать свои результаты
- До 2,5 ммоль/л – для больных с сердечной недостаточностью, диабетиков, гипертоников, принимающих медикаменты, понижающие давление, а также при наследственной предрасположенности (в семье были родственники с ССЗ – мужчины до 55 лет, женщины – до 65 лет).
- До 2,0 ммоль/л – для пациентов, у которых уже был инсульт, инфаркт, аневризма аорты, транзисторные ишемические атаки и другие тяжелые последствия атеросклероза.
Как подготовиться к обследованию
- Биохимическим анализом крови, состоящим из печеночных и почечных проб.
- Общим анализом мочи
- Общим анализом крови.
- Липидограммой (общим ХЛ, триглицеролами, ЛПВП, ЛПОНП, аполипротеиномами А и В-100, хиломикронами,
- коэффициентом атерогенности).
- Общим белком, альбумином.
Что надо знать о ЛПНП
- Понижают показатели – тироксин щитовидной железы, эстрогены и прогестерон (женские гормоны), эссенциальные фосфолипиды, витамины С и В6, небольшие дозы спиртных напитков, дозированная систематическая физическая нагрузка, сбалансированный рацион.
- А если ЛПВП повышен, что это значит? Повышают концентрацию холестерина – в-блокаторы, эстрогены, петлевые диуретики, гормональные контрацептивы, злоупотребление алкоголем и табаком, переедание с употреблением жирных и калорийных блюд.
Причины изменения уровня ЛПНП
- Абеталипопротеинемия — расстройство обмена аполипопротеина, представляющего собой белок, связывающий ХС в липопротеиновые частицы.
- Патология Танжера — редкая патология, когда эфиры ХС накапливаются в макрофагах, представляющих собой иммунные клетки, созданные для борьбы с инородными телами. Симптомы – рост печени и селезенки, психические нарушения; содержание ЛПВП и ЛПНП в плазме практически нулевое, общий ХС понижен; триацилглицериды немного завышены.
- Наследственная гиперхиломикронемия — высокое содержание хиломикронов, параллельно высокие показатели триацилглицеридов, понижены ЛПВП и ЛПНП, опасность непроизвольного панкреатита.
- Гипертиреоз — гиперактивность щитовидной железы;
- Печеночные патологии — гепатит, цирроз, застойные ССЗ с избытком крови в печени;
- Воспаления и инфекционные болезни — пневмония, тонзиллит, синусит, паратонзиллярный абсцесс.
- Наследственная гиперхолестеролемия — расстройства жирового обмена, высокие ЛПНП в силу их повышенной выработки и снижения темпов устранения клетками из-за дисфункции рецептора.
- Генетическая гиперлипидемия и гипербеталипопротеинемия — параллельное накопление триацилглицерола и холестерина, ЛПВП в крови понижены; усиленная выработка B100 — белка, который связывает ХС в липопротеиновые частицы для транспортировки.
- Гиперхолестеролемия, обусловленная повышением общего холестерина в крови при сочетании генетических и приобретенных причин (вредные привычки, пищевое поведение, гиподинамия).
- Врожденная патология аполипопротеина, связанная с нарушением синтеза белка. Падают темпы вывода ЛПВП из ткани, растет его содержание в крови.
- Гипотиреоза, характеризующегося пониженной функцией щитовидной железы, дисфункцией рецепторов клетки к ЛПНП.
- Болезни надпочечников, когда повышенная плотность кортизола провоцирует рост ХС и триацилглицеридов.
- Нефротический синдром в виде усиленной утраты белка, сопровождающийся активной выработкой его в печени.
- Почечная недостаточность — пиелонефрит, гломерулонефрит.
- Сахарный диабет — наиболее опасна декомпенсированная его форма, когда из-за дефицита инсулина обработка липопротеинов с большой долей жиров замедлена, а печень, тем не менее синтезирует его все больше.
- Анорексия на нервной почве.
- Перемежающая порфирия, характеризующаяся расстройством обменных процессов порфирина, представляющего собой пигмент эритроцитов.
Профилактика последствий дисбаланса ЛПВП
- Изменение пищевого поведения в сторону низкокалорийного питания с минимальным количеством жиров.
- Контроль веса, меры по его нормализации.
- Систематические аэробные тренировки.
« Очень плохой» холестерин
- 10% белков;
- 54% триглицеридов;
- 7% свободного холестерола;
- 13% этерифицированного ХС.
Что такое ЛПНП?
В состав липопротеинов низкой плотности входит так называемый холестерол, избыток которого грозит развитием атеросклеротических бляшек, непосредственно влияющих на шансы инфаркта и инсульта. Именно поэтому холестерол считается «вредным», за его уровнем в организме необходимо следить, особенно у людей старшего и пожилого возраста.
Однако это не значит, что присутствие холестерола — негативное явление. Это вещество необходимо для образования мембран клеток всех тканей организма, в том числе и жизненно важных органов. Гормоны, вырабатываемые эндокринными и экзокринными железами, формируются именно на основе холестерола.
Почему образуются ЛПОНП, ЛПНП, ЛПВП и ЛВНП? Ввиду того, что холестерол нерастворим в воде, возникает вопрос о транспортировке вещества. Для того чтобы оно могло нормально перемещаться от печени к тканям, образуется соединение холестерола с белками, называемое липопротеином. По концентрации химических веществ, входящих в состав, различают липопротеины разных плотностей – отсюда и название.
Анализ крови на ЛПНП
Как проводится анализ холестерина? Для исследования используется колориметрический фотометрический метод. Его особенность в том, что устанавливается конкретная концентрация вещества в крови, что позволяет с большой точностью проследить картину заболевания или же просто состояние здоровья пациента. Для анализа необходимо сдавать венозную кровь, которую чаще всего забирают из вен локтевого сгиба руки классическим методом. Это быстрый и в большинстве случаев безопасный способ оценить уровень холестерина у больного.
Для того чтобы избежать искажения результатов, избегайте перенапряжения (как физического, так и эмоционального) непосредственно перед исследованием, а также откажитесь от курения за полчаса до него. Анализ сдается натощак, чаще всего утром, так как нельзя принимать пищу за 12 часов до сдачи крови.
Исследование рекомендуется проходить в профилактических целях лицам старше 20 лет хотя бы раз в 5 лет, но при наличии факторов риска — до нескольких раз за год. Чаще проводят анализ для пациентов с диетой без животных жиров и тех, кто лечится медикаментами, снижающими уровень холестерола. Для детей рекомендуется проводить липидограмму в возрасте от 2 до 10, если у родителей или старших родственников были случаи атеросклероза либо повышенного холестерина. Необходимо периодическое обследование малышей с патологиями сердечнососудистой системы.
Холестерин: норма
Нормальный уровень холестерина отличается у людей разного пола и возраста. Так, у детей и подростков до 19 лет «хорошими» считаются показатели от 60 до 140 мг/дл у мальчиков и от 60 до 150 мг/дл у девочек. У людей после 50 лет нормой могут считаться характеристики от 90 и до 190 – 235 мг/дл, в зависимости от конкретной возрастной группы и пола. У женщин после 50 уровень холестерина выше, чем у мужчин, но ниже в возрасте от 20 и до 49 лет.
Несмотря на то, что выше указаны показатели в мг/дл, в анализах они также могут указываться в ммоль/л. Независимо от возраста и пола, повышение уровня концентрации вещества выше, чем 3,37 ммоль/л опасно развитием атеросклероза сосудов, а более 4,14 — формированием ишемической болезни сердца.
Причины повышения и снижения холестерина
Почему может быть повышен уровень ЛПНП в организме? Факторов для развития такого явления немало, наиболее часто специалисты выделяют следующие:
- неправильное питание, несбалансированный рацион с повышенным содержанием животных белков;
- недостаток физической активности, в том числе у лежачих больных;
- лишний вес, а тем более ожирение;
- злоупотребление спиртными напитками и курением;
- сахарный диабет;
- холестаз — застой желчи из-за печеночных патологий (гепатита и цирроза) либо застой камней в желчном пузыре;
- заболевания щитовидной железы (гипотиреоз — недостаточная выработка тиреоидных гормонов);
- хроническая печеночная недостаточность;
- артериальная гипертензия (в народе именуемая гипертонией или повышением АД до 140/90 мм рт. ст. и выше);
- хронический нефрит (воспалительное заболевание почек), а также нефротический синдром, сопровождаемый повышенной отечностью, наличием белка в моче и другими проявлениями;
- онкологические заболевания простаты и поджелудочной железы;
- наследственные причины — нарушение обмена липидов из-за гиперлипопротеинемии второго типа.
Оценка снижения уровня ЛПНП используется только для диагностики течения атеросклероза, а также для профилактического обследования пациентов с повышенным холестерином. Пониженный ЛПНП — повод задуматься о ряде заболеваний, однако в данном случае показатель не несет диагностического значения из-за своей неспецифичности. Тем не менее, если было выявлено, что ЛПНП понижен, стоит обследоваться на такие патологии:
- наследственную гипохолестеролемию;
- хроническое обструктивное заболевание легких;
- гипертиреоз (в данном случае речь идет о чрезмерном выделении тиреоидных гормонов щитовидной железой);
- рак костного мозга;
- тяжелые болезни печени;
- воспалительные процессы в суставах;
- В12 и фолиеводефицитную анемию;
- заболевания в острой форме, в том числе инфекционные.
Также снижение липопротеинов низкой плотности может наблюдаться у пациентов с обширными поражениями кожи, в частности с ожогами.
Атеросклероз сосудов: что это такое?
Как уже говорилось, повышение ЛПНП может влиять на риск развития атеросклероза сосудов. Это хроническое заболевание, при котором на стенках вен и артерий откладывается холестерин и некоторые другие жиры бляшками или налетом. При этом стенки сосудов становятся неэластичными и теряют плотность. Из-за образования бляшек и налета затрудняется ток крови по венам и артериям, что опасно образованием других сердечнососудистых заболеваний. Формирование тромба может привести к инфаркту миокарда, почки, кишечника и других органов, инсульту.
Не запускайте свое состояние, посоветуйтесь с лечащим врачом о необходимости прохождения анализа на ЛПНП и следите за своим здоровьем!












Комментарии 0