Гормоны лг фсг пролактин — Про щитовидку
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Производит гормон ФСГ гипофиз, эндокринная железа, с помощью которой гипоталамус, один из отделов головного мозга, руководит деятельностью всей эндокринной системы. Помимо фолликулостимулирующего гормона, для регуляции работы половых желез гипофиз производит лютеинизирующий гормон (ЛГ). Деятельность ЛГ и ФСГ тесно связана друг с другом и если соотношение между ними не находится в пределах нормы, это может сигнализировать о развитии самых разнообразных заболеваний.
Еще одним гормоном, с помощью которого гипофиз регулирует репродуктивную функцию, является пролактин: он отвечает за выработку молока и тормозит после родов выработку эстрадиола и прогестерона, предупреждая быстрое наступление новой беременности.
Под влиянием ФСГ в женском организме в яичнике созревает яйцеклетка, а также вырабатываются эстрогены, прежде всего – эстрадиол, задачей которых является подготовить организм к зачатию. У мужчин фолликулостимулирующий гормон стимулирует рост семенных канальцев, увеличивает выработку тестостерона, способствует созреванию сперматозоидов. У здорового мужчины уровень этого гормона стабилен и в зависимости от индивидуальных особенностей организма колеблется от 0,7-11,1 МЕ/мл.
А вот у женщин уровень ФСГ нестабилен и колеблется в зависимости от фазы цикла. Преобладает фолликулостимулирующий гормон в женском организме в первую фазу цикла, сразу после того, как начинаются месячные (в связи с этим этот этап и получил своё название – фолликулярная фаза). В это время гипоталамус отдает приказ начать подготовку к новой потенциальной беременности, в результате чего гипофиз увеличивает выработку ФСГ.
Гормон сначала «пробуждает» несколько фолликулов, затем через несколько дней затормаживает их развитие, оставляя лишь доминантный, способствуя его развитию и созреванию внутри него яйцеклетки. Под его влиянием развивающийся фолликул начинает вырабатывать эстрадиол, задачей которого на этом этапе является начать подготовку организма, прежде всего, слизистой оболочки матки к беременности.
Когда эстрадиол сигнализирует гипофизу о том, что яйцеклетка созрела, он резко увеличивает уровень ФСГ и ЛГ в крови. Результатом этого является овуляция, когда фолликул разрывается, на его месте образовывается желтое тело, которое начинает вырабатывать прогестерон, а яйцеклетка начинает двигаться к матке. После этого количество фолликулостимулирующего гормона падает и его функции перебирает на себя гормон ЛГ.
Непосредственно перед началом менструации, ФСГ в крови резко увеличивается и его значение в это время сильно превышают показания во время фолликулярной фазы. Если зачатие состоялось, уровень гормона остается понижен и начинает возрастать лишь через несколько недель после родов.
Из-за сильного колебания уровня ФСГ на протяжении всей фазы, самостоятельно правильно интерпретировать результаты анализов чрезвычайно тяжело, и нужно прислушиваться ко мнению специалистов, которые учитывают индивидуальные показатели организма. Ещё одним моментом, который следует учитывать при трактовке результатов, является то, что в разных лабораториях нормы ФСГ несколько отличаются. В среднем, показатели нормы гормона у женщин выглядят следующим образом:
- у девочек до начала полового созревания: 0,11-1,6 мМЕ/мл.
- фолликулярная фаза: от 1,9-11,0 мМЕ/мл;
- овуляторная фаза: 4,8 до 20,5 мМЕ/мл;
- лютеиновая фаза: от 1 до 9 мМЕ/мл;
- менопауза: 30 до 128 мМЕ/мл;
- постменапауза: 21,7-153 мМЕ/мл.
Высокий уровень фолликулостимулирующего гормона во время менопаузы и постменопаузы объясняется тем, что когда яичники перестают реагировать на вырабатываемые гипофизом гормоны, организм перенасыщается ФСГ и ЛГ, результатом чего является плохое самочувствие и неприятные симптомы. Это единственный случай, когда количество ФСГ в крови может быть повышено, во всех остальных случаях – повышение уровня гормона говорит о заболевании или негативном воздействии окружающей среды.
Если анализы показали отклонения ФСГ от нормы, это повод пройти обследование для выяснения причины и дальнейшего лечения, поскольку сигнализирует о серьезных проблемах со здоровьем и нарушением работы репродуктивных органов. Например, если ФСГ повышается до 40 мМЕ/мл, женщина забеременеть не сможет. Высокий уровень ФСГ может быть вызван следующими причинами:
- дисфункция, а также недоразвитость половых желез;
- киста в матке;
- ранний климакс;
- хирургическое удаление яичников или яичек;
- воспаление яичек;
- опухоль гипофиза;
- почечная недостаточность;
- повышенное количество тестостерона у женщин;
- воздействие рентгеновского излучения;
- алкоголизм, курение;
- прием лекарственных средств;
- синдром Шерешевского-Тернера – патология, когда в организме не хватает одной хромосомы или одна из хромосом претерпела структурные изменения.
Высокий ФСГ сопровождается четкими симптомами, на которые очень трудно не обратить внимание.
У детей это может быть преждевременное или слишком позднее половое созревание, низкий рост. У женщин о повышенном уровне гормона говорит отсутствие овуляции и месячных, маточные кровотечения, несвязанные с менструацией, невозможность забеременеть или частые выкидыши. У мужчин высокий уровень ФСГ часто является причиной отсутствия потенции, снижение или полное отсутствие сексуального влечения.
Если ФСГ слишком понижен, это может свидетельствовать о проблемах с гипофизом или гипоталамусом. Уровень гормона может быть понижен из-за избыточного веса, поликистоза яичников. Спровоцировать пониженный ФСГ может пролактин, гормон, который активизируется перед родами и отвечает за выработку молока. При этом пролактин блокирует выработку эстрадиола, прогестерона, предотвращая новую беременность до конца периода лактации.
Если повышение пролактина не связано с родами, это может спровоцировать доброкачественную опухоль гипофиза, пролактиному. Что именно в данном случае вызвало повышение пролактина и последующее появление опухоли, на данный момент неясно. Чтобы избавиться от неё, очень часто бывает достаточно лечения медикаментозными препаратами (особенно на первых порах), если терапия окажется безрезультатна – нужно делать операцию.
Диагностика и терапия
Если анализы показали низкий или высокий ФСГ, чтобы определить причину и разработать схему лечения, потребуется пройти полный комплекс обследований. Нужно будет сдать кровь на проверку уровня ЛГ, тестостерона, пролактина, прогестерона, эстрадиола. При этом особое внимание врачи уделяют соотношению ЛГ к ФСГ (нужно заметить, чтобы его получить, кровь необходимо сдавать в разные дни).
Если причиной пониженного ФСГ оказался избыток пролактина, назначается лечение, направленное на снижение уровня гормона. Если причиной повышенного ФСГ оказалось курение или злоупотребление алкогольными напитками, во время лечения их нужно исключить.
Если ФСГ оказался повышен вследствие рентгеновского обследования, лечения особого не предусмотрено: уровень гормона приходит в норму на протяжении полугода-года. При более серьезных заболеваниях, чтобы повысить или понизить уровень ФСГ может потребоваться применение гормональных препаратов, например, с содержанием эстрадиола. При опухолях не исключено хирургическое вмешательство.
Анализ на гормон пролактин: как и когда сдавать
Гормон лактации – именно под таким именем известен пролактин (маммотропин, лактотропин, лютеотропный гормон). Список функций пролактина в организме очень разнообразен, и ученые до сих пор корпят над исследованием роли маммотропина в организме. Поэтому существует более 20 показаний, при которых необходимо узнать уровень пролактина, – от диагностики бесплодия у женщин до эректильной дисфункции у мужчин.
Нормы пролактина в организме
Лактотропин – истинно женский гормон: норма этого вещества в крови очень изменчива и зависит от самых разных причин – времени суток, психического состояния, последнего приема пищи, сексуальной жизни и т.д.
Но основные биологические причины, влияющие на показатели пролактина, — это:
- пол пациента;
- возраст;
- беременность и период лактации (кормление грудью);
- фаза менструального цикла у женщин.
В разных лабораториях норма пролактина в мМЕ/л может различаться – это зависит от методов исследования, чувствительности реактивов и др.
Норма пролактина для детей
После первого года жизни нормальные цифры для маленьких девочек и мальчиков – 109-557 мЕд/л и 73-407 мЕд/л соответственно. Обычный показатель до 10 лет – 40-400 мЕд/л, потом пролактиновый уровень начинает подниматься.
Норма для женщин
Для небеременных женщин репродуктивного возраста нормальный лактотропин должен держаться в диапазоне 136-1483 мМЕ/мл. Нормы пролактина по дням цикла выглядят так:
- 1-я, фолликулярная фаза – 136-999 мМЕ/мл (4,5-33 нг/мл);
- 2-я, овуляторная фаза – 190-1484 мМЕ/мл (6,3-49 нг/мл);
- 3-я, лютеиновая фаза – 148-1212 мМЕ/мл (4,9-40 нг/мл).
При наступлении менопаузы пролактиновый уровень может уменьшиться до 25-400 мЕд/л и в дальнейшем будет только снижаться.
Норма для мужчин
Показания к сдаче анализа, в какие дни сдавать
Отправить пациентов сдавать кровь на пролактин могут самые разные врачи. Эндокринолог, травматолог, ортопед, акушер-гинеколог, уролог, маммолог – сфера деятельности гормона лактации касается самых разных сторон человеческого здоровья.
Женщинам врачи также советуют идти на процедуру в начале месячного цикла – пролактин сдают на день 5-8-й (считается от начала месячных). Но нередко пролактиновый анализ требуется 3 раза на протяжении цикла, поэтому сегодня многие специалисты разрешают приходить на забор крови в любую фазу цикла.
Для женщин определить уровень лактотропина в крови нужно при следующих расстройствах:
- если месячных не было больше полугода, а беременность не наступила;
- маточные кровотечения (или нерегулярный цикл);
- комплексная диагностика бесплодия;
- увеличение молочных желез и выделения из сосков (при отсутствии беременности);
- диагностированная мастопатия;
- сильные головные боли долгое время (если не спасают препараты);
- когда падает зрение по неустановленным причинам;
- проблемы с лактацией;
- остеопороз;
- тяжелый климакс и др.
У мужчин сдача пролактина необходима, если:
- болит голова по непонятным причинам и падает зрение;
- снижено либидо и (или) есть проблемы с потенцией;
- гинекомастия (увеличение грудных желез);
- галакторея (выделение молочноподобной жидкости из сосков).
Что показывает анализ
Спровоцировать повышенный пролактин могут самые разные факторы. Это беременность, перегрев (тепловое воздействие), стресс, прием антипсихотиков, несоблюдение правил подготовки к сдаче анализа.
Но если пролактин значительно выше нормы, причинами могут стать серьезные заболевания:
- заболевания гипофиза (опухоль – пролактинома, аденома, кисты и др.);
- заболевания гипоталамуса (опухоли, заболевания сосудов и др.);
- сниженная выработка гормонов щитовидки (гипотериоз);
- расстройства приема пищи (анорексия);
- поликистоз яичников;
- аутоиммунные системные недуги;
- дисфункция коры надпочечников;
- прием гормональных медикаментов;
- гиповитаминоз витаминов В и др.
Пролактин ниже нормы падает намного реже. Основные причины – это:
- перенашивание беременности (свыше 9 месяцев);
- синдром Шихана у женщин (послеродовой инфаркт гипофиза);
- рентген и лучевая терапия;
- травмы головы (повлекшие нарушения работы гипофиза).
- длительный прием разных групп препаратов: дофаминергических, противосудорожных и др.
Как подготовиться к сдаче анализа
Чтобы результат анализа пролактина оказался максимально точным, нужно правильно подготовиться к процедуре. Самое главное – сдавать кровь на лактотропин необходимо в спокойном и здоровом состоянии.
Существуют также общие правила для анализа на лактотропин, обязательные и для мужчин, и для женщин:
- Сдавать нужно утром, через 3 и более часов после пробуждения, но не позже 10.00. Завтракать нельзя.
- За 2-3 дня до процедуры придется воздержаться от секса (а также от петтинга и любой стимуляции груди).
- За день до анализа запрещены тепловые процедуры – баня, сауна, горячая ванна.
- Тяжелую пищу (особенно белковую) за сутки до процедуры надо исключить. Идеальный вариант – легкий овощной ужин накануне пролактинового анализа.
- Перед анализом никакого кофе, сигарет, накануне запрещен алкоголь.
- В утро перед забором крови нужно ограничить физические нагрузки. Откажитесь от утренней зарядки, не бегайте по лестничным пролетам, перед сдачей крови лучше посидеть и успокоиться.
Как проводится анализ на пролактин
В этом случае для женщин нет разницы, когда сдавать пролактин. Но некоторые врачи ставят условие – все 3 процедуры надо сделать в течение одного месячного цикла.
Если тройной анализ зафиксировал повышенный пролактин, то требуются дополнительные лабораторные методы диагностики:
- ТТГ и Т4 (чтобы исключить первичный гипотериоз);
- для женщин – анализ на ФСГ и ЛГ, тестостерон, эстрадиол (при подозрении на поликистоз яичников);
- для мужчин – определение уровня тестостерона (чтобы исключить хронический простатит);
- анализы мочи, крови (клинический и биохимический) – если есть подозрения на расстройства печени и почек.
Также для выяснения причин высокого пролактина используют специальные фармакологические пробы – с тиролиберином и с метоклопрамидом (церукалом). Это позволяет выяснить наличие/отсутствие опухоли как причины повышенного пролактина.
ФСГ: роль в организме, нормальные значения, причины повышения и снижения показателей
Характеристика и роль ФСГ
По своей химической природе гормон является гликопептидом. Его продукция происходит в клетках передней доли гипофиза. Количество синтезированного ФСГ зависит от уровня рилизинг-гормон гипоталамуса. Его секреция носит пульсирующий характер, увеличение концентрации вещества в крови наблюдается каждые 1,5-2 часа. По принципу обратной связи выработку гонадотропина подавляет высокое содержание эстрогенов, гестагенов, тестостерона и ингибина В.
Основная роль ФСГ в организме — контроль работы органов репродуктивной системы. Он участвует в становлении половой функции в пубертатный период. У мужчин этот гормон отвечает за процесс сперматогенеза, увеличивает продукцию ингибина, активина, андроген-связывающего протеина и других специфических белков. У женщин гонадотропин выполняет следующие функции:
- обеспечивает рост фолликулов в яичниках;
- усиливает синтез фермента ароматазы, который участвует в превращении андрогенов в эстрогены;
- способствует образованию рецепторов к гонадотропинам на клетках фолликулов;
- стимулирует секрецию ингибина, инсулиноподобного фактора роста (ИФР-1), активина;
- регулирует количество производимого эстрадиола.
Нормы содержания гормона в крови
Концентрация ФСГ в женском организме меняется в разные дни менструального цикла. Быстрое нарастание его уровня наблюдается в первой половине фолликулярной фазы. В овуляцию происходит непродолжительный, резкий выброс ФСГ в кровяное русло. Затем содержание гормона начинает постепенно снижаться, достигая минимальных значений к концу лютеиновой фазы. У мужчин содержание гонадотропина более стабильно.
Анализ крови на ФСГ надо сдавать из вены. Женщинам исследование проводят на 2–4 день месячного цикла. Уровень гормона определяют натощак в ранние утренние часы. Накануне исключают алкоголь, эмоциональные стрессы и спортивные тренировки.
Нормы показателя по возрасту у обоих полов представлены в таблице:
| Возраст | Женщины | Мужчины |
| До 1 года | 1,84–20,26 мМЕд/мл | Менее 3,50 мМЕд/мл |
| 1–5 лет | 0,60–6,12 мМЕд/мл | Менее 1,45 мМЕд/мл |
| 5–10 лет | 0,00–4,62 мМЕд/мл | Менее 3,04 мМЕд/мл |
| 10–14 лет |
|
0,36–6,29 мМЕд/мл |
| 14 –20 лет |
|
0,49–9,98 мМЕд/мл |
| Старше 21 года |
|
0,95–11,95 мМЕд/мл |
При получении бланка с результатом следует уточнять диапазон допустимых значений ФСГ для конкретной лаборатории.
Высокий уровень ФСГ
Повышение концентрации фолликулостимулирующего гормона у женщин происходит после 45 лет. В яичниках уменьшается количество фолликулов, снижается продукция ингибина В, эстрадиола, и содержание ФСГ становится более 30 мМЕд/мл. Такие изменения гормонального фона служат первыми предвестниками скорой менопаузы. После завершения менструаций уровень ФСГ сохраняется стабильно высоким. Для поддержания достаточного количества эстрогенов в этот период используют заместительную терапию и народные средства, содержащие фитоэстрогены. У некоторых мужчин также наблюдается тенденция к нарастанию показателя с возрастом.
Патологические причины повышенного ФСГ:
- первичный гипогонадизм;
- аденома гипофиза.
Первичный гипогонадизм
Этот вид гипогонадизма характеризуется снижением продукции гормонов в половых железах. Их низкий уровень приводит к повышению концентрации ФСГ. Причиной дисбаланса является недоразвитие (дисгенезия) или заболевания гонад — яичников или тестикул.
Дисгенезия половых желез
Для нормального формирования гонад требуется наличие двух хромосом — 46-ХХ у женщин и 46-ХУ у мужчин. При нарушении хромосомного набора развиваются аномалии половых желез. В яичниках и тестикулах отсутствует нормальная гормонопродуцирующая ткань, что приводит к первичному гипогонадизму.
Хромосомные дефекты бывают:
- количественными — нехватка одной или присутствие дополнительной хромосомы;
- структурными — потеря части хромосомы, ее перенос на другую и т. д.;
- мозаичными — разные группы клеток имеют различный набор хромосом.
Для синдрома Шерешевского-Тернера характерен кариотип 45-Х. Девушки с таким набором хромосом не вырастают выше 150 см в длину, обладают короткой шеей с низким уровнем роста волос. Часто наблюдаются другие аномалии развития — кожные шейные складки, низко расположенные уши, высокое небо, косоглазие. Возможны пороки развития сердечно-сосудистой и мочевыделительной систем. Неразвиты вторичные половые признаки — нет оволосения половых органов, не сформированы молочные железы, не начинаются месячные. Матка маленьких размеров, яичники имеют вид тяжей из соединительной ткани.
При мозаичных формах 45-Х/46-ХХ или 45-Х/46-ХУ выраженность изменений в состоянии организма зависит от процентного содержания нормального и патологического хромосомного набора в клетках. Самый редкий вид дисгенезии гонад у женщин возникает при кариотипе 46-ХХ, синдроме Свайера — 46-ХУ. При наличии дефектной У-хромосомы в недоразвитых яичниках по УЗИ часто определяются элементы ткани тестикул, которые могут являться источником злокачественной опухоли.
У мужчин чаще всего диагностируется синдром Клайнфельтера, при котором происходит удвоение Х-хромосомы — 47-ХХУ. Пациенты высокого роста. Возможны евнухоидные пропорции тела, когда длина конечностей несоразмерна туловищу. Характерны нарушения полового развития, патологические изменения в процессе сперматогенеза. Реже встречаются другие аномалии кариотипа — мозаичные формы, синдром Нунан, ХХ-синдром у мужчин, дефекты У-хромосомы.
Лечения дисгенезии заключается в назначении половых гормонов с момента предполагаемого начала пубертатного периода. Целью терапии является развитие половых признаков, профилактика обменных нарушений, связанных с нехваткой эстрогенов или тестостерона. А также препараты применяются для того, чтобы снизить уровни гонадотропинов. Прием лекарств осуществляется на протяжении всей жизни. Преодоление бесплодия возможно с помощью вспомогательных репродуктивных методов.
Синдром резистентных яичников
Патология развивается у женщин в возрасте до 36 лет и характеризуется постепенным прекращением месячных кровотечений. У пациентов отсутствуют вегетососудистые симптомы, что позволяет отличить синдром от климакса. Точные причины его возникновения до сих пор не установлены, значимая роль отводится аутоиммунным процессам.
В крови определяются высокие уровни гонадотропинов и низкие концентрации эстрадиола. Яичники имеют нормальное строение. Часто начало заболевания связано с перенесенными инфекциями или стрессовыми ситуациями. В ряде случаев возможно спонтанное восстановление менструальной функции. В качестве терапии используют назначение комбинированных гормональных средств.
Синдром истощения яичников
В этом случае наблюдается резкое прекращение месячных до возраста 38 лет. Появляются вегетативные расстройства, которые свойственны периоду постменопаузы — потливость, приливы, головная боль, нарушения трудоспособности. Существует множество теорий, объясняющих причины развития патологии. Известно, что к повреждению яичников приводят различные факторы — воздействие токсических веществ и радиации, лекарственных препаратов, вирусы паротита, гриппа, краснухи.
При гормональном исследовании выявляется повышение гонадотропинов, в большей степени ФСГ и снижение эстрадиола. По УЗИ в яичниках наблюдается уменьшение их размеров, замещение ткани органа на соединительную, полное отсутствие фолликулов. Для лечения используют эстроген-гестагенные средства до возраста естественной менопаузы и далее.
Недостаточность семявыносящих канальцев
К поражению семявыносящих канальцев приводят различные факторы. В результате нарушается сперматогенез и развивается бесплодие. Содержание тестостерона и лютеинизирующего гормона у таких пациентов в норме, а ФСГ значительно повышен. Процесс может носить обратимый или необратимый характер. Если после устранения причины недостаточности репродуктивная функция не восстанавливается, прибегают к применению вспомогательных технологий.
Возможные причины патологии:
| Потенциально устранимые причины | Причины, вызывающие необратимое поражение |
| Токсическое воздействие — алкоголизм, наркомания, отравление свинцом, пестицидами | Хромосомные болезни |
| Ущемление яичка | Повреждение артерии яичка |
| Действие высоких температур — варикоцеле, крипторхизм, длительная лихорадка | Воспалительные процессы — гонококковый орхит, эпидемический паротит |
| Серповидноклеточная анемия | Резистентность к андрогенам |
| Системные заболевания | Облучение радиацией |
| Иммунные болезни | Поздно устраненный крипторхизм |
Аденома гипофиза — гонадотропинома
Аденома гипофиза — объемное образование передней доли органа. Опухоль продуцирует гонадотропины, в большей степени ФСГ, что ведет к гиперстимуляции яичников, преждевременному половому созреванию, увеличению размеров яичек у мужчин. Перестают работать механизмы обратной связи.
Диагноз ставится на основании изменений гормонального фона. Наличие аденомы подтверждают при проведении МРТ-исследования гипофиза. Гормонально-активное образование удаляют хирургическим путем. Часто дополнительно используют лучевую терапию. В послеоперационный период при необходимости назначают препараты, содержащие половые гормоны.
Низкий уровень гормона
Низкая концентрация ФСГ определяется при патологии гипофиза и гипоталамуса. На фоне нарушений развивается вторичный гипогонадизм, при котором также уменьшается продукция половых гормонов в гонадах.
Физиологическим является незначительное снижение уровня ФСГ при беременности, которое связано с большим содержанием эстрогенов, андрогенов и прогестерона в крови.
Причины поражения гипофиза или гипоталамуса:
- врожденный пангипопитуитаризм;
- синдром Шихана;
- синдром Лоренса-Муна-Бидля;
- синдром Прадера-Вилли;
- идиопатический гипогонадизм;
- облучение и оперативные вмешательства на гипофизе, головном мозге;
- системные заболевания — саркоидоз, гемохроматоз, гистиоцитоз.
Синдром Шихана
Причина патологии — некроз тканей гипофиза, который является последствием массивного послеродового кровотечения. Самый первый признак болезни — отсутствие грудного молока. Проявлениями синдрома также являются менструальная дисфункция, бесплодие, нарушение работы эндокринных желез, анемия. Для лечения используют заместительную гормональную терапию.
Пангипопитуитаризм
Это врожденное заболевание, для которого характерно нарушение продукции всех гормонов гипофиза. На фоне их дефицита развивается гипогонадизм, недостаточность коры надпочечников, гипотиреоз, низкорослость. Нехватка ФСГ проявляется отсутствием начала пубертатного периода. Для взрослых пациентов характерно бесплодие и снижение либидо.
Препараты гонадотропинов, эстрадиола или тестостерона назначают с возраста 13 лет. Цель лечения — развитие вторичных половых признаков, стимуляция менструальной функции у женщин и сперматогенеза у мужчин. А также используют средства для заместительной терапии сопутствующих состояний.
Синдром Лоренса-Муна-Бидля
У пациентов с синдромом выявляется пигментная дистрофия сетчатки, наличие дополнительного пальца на руке или ноге, лишний вес, умственная отсталость, аномалии мочеполовой системы. Возможны и другие нарушения — сахарный диабет, поражения печени и сердца, задержка речи, катаракта, косоглазие.
Лечение состоит в назначении лекарств, содержащих половые гормоны. Терапию бесплодия не проводят в связи с наличием тяжелых сопутствующих пороков.
Синдром Прадера-Вилли
Для патологии характерны мышечная слабость при рождении, ожирение, задержка умственного развития, аномалии строения лица, гипогонадизм. Часто у детей наблюдаются приступы гнева, упрямство, агрессия. С целью коррекции нарушений половой функции назначают стероидные гормоны. В редких случаях применение андрогенов у мальчиков ограничено в связи с ухудшением поведенческих расстройств на фоне терапии.
Идиопатический гипогонадизм
Это группа заболеваний, при которых снижена продукция гонадотропинов гипофиза. Сопутствующие низкие уровни тестостерона и эстрадиола приводят к задержке пубертата, формированию евнухоидных пропорций тела у мужчин, патологии менструального цикла и сперматогенеза, бесплодию.
Выделяют два варианта идиопатического гипогонадизма: с нарушением обоняния (Синдром Каллмана) и без. Диагноз устанавливается при исключении других возможных причин поражения гипофиза и гипоталамуса. Для лечения используют препараты гонадотропинов и половых гормонов.
Гормоны щитовидной железы представляют собой два отдельных вида биологически активных элементов. Это – йодтрионины и кальцитонины. Гормоны щитовидной железы регулируют нормальное функционирование практически всех органов и систем. Щитовидка самая крупная железа, в которой происходит синтез биологически активных элементов.
Щитовидка выполняет множество функций, основными среди которых является тепловая регуляция, регуляция нервной системы, стимуляция распада жировых клеток, регуляция работы поджелудочной, а также гормоны щитовидной железы отвечают за развитие нормальных интеллектуальных способностей человека.
Виды гормонов ↑
Тиреотропный гормон или сокращенно ТТГ, вырабатывается клетками гипофиза. Образовывается ТТГ когда снижается количество гормона Т3 и Т4. ТТГ вместе с кровью попадает в щитовидную железу и взаимодействует с её клетками. ТТГ считается главным среди всех остальных гормонов железы, если он в норме, орган функционирует полноценно. Если объём выработки ТТГ нарушается, тогда количество Т3 и Т4 может варьироваться в большую или меньшую сторону, что вызывает увеличение объёма щитовидной железы.
Тиреоидные гормоны отвечают за обмен веществ и энергию в организме. Даже когда человек находится в полном спокойствии, всё равно он тратит энергию на работу сердца, ЦНС и других органов и систем без которых невозможна его жизнедеятельность. Вот как раз этот вид гормонов и отвечает за нормальное функционирование организма.
Тиреоидные гормоны делятся на Т4 — тироксин и Т3 трийодтиронин. Т4 составляет основную массу, 90% среди всех остальных в щитовидной железе. Состоит он из четырёх молекул йода, откуда получил своё название и тироксина. Так как железа является основным потребителем йода, она и вырабатывает Т4. Касательно гормона Т3, он образуется в результате деления атомов йода из Т4, вырабатывается непосредственно в организме, а не в самой железе и считается в десять раз активнее за Т4.
Помимо самих гормонов существуют антитела к ним, их показатель также важен для правильной работы организма в целом. Поэтому, часто вместе с анализами на гормоны назначают и лабораторные исследования на наличие антител к ним. Они бывают трех видов.
Антитела к ТПО, они вырабатываются клетками иммунной системы, повышение их нормального уровня встречается у 10% женщин и 3-5% мужчин. Как правило, повышение их уровня не сопровождается заболеваниями, но приводит к уменьшению выработки Т3 и Т4, что в свою очередь отображается на работе органа и возникновению различных патологий, например, зоба.
Антитела к ТТГ. Их неверная выработка приводит к развитию болезни Базедова, Грейвса и диффузно токсичному зобу. Высокий уровень антител к ТТГ говорит о неэффективности лечения существующих патологий железы, и являются главным показателем необходимости оперативного вмешательства.
Антитела к тиреоглобулину вырабатываются также иммунной системой, но их увеличение встречается значительно реже. Их повышение отмечается при таких болезнях как фолликулярный и папиллярный рак, аутоиммунный тиреоидит и реже в результате диффузного зоба. Патологии требуют хирургического вмешательства, а уровень тиреоглобулина должен будет снизиться до нуля после удаления щитовидной железы, так как он вырабатывается только в этом органе.
Нормальный показатель ↑
Гормоны щитовидной железы, норма которых говорит об адекватном развитии, могут изменять свой количественный и качественный показатель из-за патологических изменений в организме. Эти изменения чаще связанны с недостатком йода в организме, и поражает население, которое проживает в дефицитных зонах.
ТТГ щитовидной железы, то есть тиреотропный гормон, стимулирует работу щитовидки, вырабатывается передней долей гипофиза. Определение его показателя необходим для полной диагностики работы эндокринной системы. ТТГ, норма которого определяет физиологическую работу органов нервной регуляции, может отклоняться в своих показателях по следующим причинам:
-
патологическое разрастание тканей в организме – опухолевый злокачественный или доброкачественный процесс в различных органах;
-
нервные расстройства, связанные с недоразвитием нервной трубки плода, или приобретенными отклонениями в мышлении и психике;
-
недостаточная работа почек и надпочечников;
-
заболевания органов пищеварительной системы;
-
последствие токсического воздействия медицинских препаратов.
Это далеко не все причины, по которым гормоны могут отклоняться – повышаться или понижаться.
ТТГ – это основной элемент, плохой показатель которого может говорить об отклонениях таких, как депрессия, алопеция, зоб, гипотиреоз и многих других.
Номой является показатель – 0,4-4 мМЕ/л, и при малейшем отклонении нужно проводить полное обследование на определение патологии.
Зачем проводить исследование? ↑
Лабораторное обследование щитовидки необходимо, чтобы поставить клинический диагноз и направить лечение непосредственно на патологический фактор.
В каких случаях нужно сдавать анализ крови на определение нормы или отклонения?
-
В том случае, если обнаружено увеличение щитовидки.
-
Если ребенок отстает в своем развитии, или имеет врожденные патологии.
-
Беспричинная нервная возбудимость с частыми и яркими перепадами настроения.
-
На фоне общего понижения защитных сил организма и иммунитета.
-
Нарушение цикла менструации у женщины и другие.
Симптомы избыточного синтеза ↑
Когда в организме происходит избыточный синтез веществ щитовидки, это сопровождается характерной симптоматической картиной, которая наблюдается практически у всех больных, что упрощает постановку клинического диагноза. Это:
-
резкое снижение полового влечения, как у женщин, так и у мужчин;
-
лихорадка, которая быстро сменяется чувством холода;
-
нарушаются мыслительные процессы, и больной жалуется на провалы в памяти;
-
диспепсические явления (запор сменяется поносом);
-
необоснованная нервозность и угнетенное настроение;
-
тремор (дрожание пальцев на верхних конечностях).
При наблюдении этого комплекса симптомов можно поставить диагноз, но перед тем проводится дополнительное меры диагностики – ультразвуковое обследование, рентгенография, лабораторный анализ мочи, и, конечно, анализ крови.
Симптомы нехватки ↑
Что касается недостачи выработка и синтеза, то могут проявляться следующие симптомы:
- кожа становится сухой, нарушается потоотделение;
- одышка;
- больной быстро набирает вес, может быть ожирение;
- нарушение артериального давления, сердцебиение;
- замедленные мыслительные процессы;
- сонливость и заторможенность.
В самом запущенном случае может быть кома, но такое явление случается редко.
Подготовка к анализам ↑
Перед тем, как пройти анализ крови щитовидки, нужно соблюдать некоторые правила. Заключаются они в исключение лекарственных препаратов в день сдачи, избегания какой-либо физической и умственной нагрузки, употреблять пищу также нельзя.
Кроме того, нужно следить за своим психоэмоциональным состоянием – стрессовые ситуации, которые вызывают выброс биологически активных элементов, могут повлиять на неточный результат исследования.
При соблюдении этих правил, можно диагностировать точный количественный показатель, и принять меры для последующего лечения.
Автор: Людмила Райская
Эффективность препарата Джинтропин
Читать далее…
При дефиците соматотропина назначается «Джинтропин», который эффективно повышает гормональный уровень. Часто к приему этого препарата прибегают и взрослые люди (занимающиеся спортом), чтобы укрепить мышечный корсет и придать телу рельефную форму.
Состав препарата
«Джинтропин» – торговое название синтетического гормона роста. Медицинский препарат, выпускаемый фармакологической компанией GeneScience Pharmaceuticals Co., LTD.
Основным действующим веществом Джинтропина (гормон роста) является биосинтетический ДНК-рекомбинантный соматотропин, который получают из человеческого гена путем внедрения в ДНК бактерии Escherichia, синтезирующей полноценный гормон.
Синтетический соматотропин полностью идентичен натуральному по молекулярной массе и составу аминокислот, поэтому является абсолютно безопасным для человеческого организма препаратом. Лекарственная форма выпуска препарата – сухой порошок белого цвета (лиофилизат).
Доза действующего вещества в порошке составляет 4 МЕ (1,33 мг) или 10 МЕ (3,33 мг). Кроме основного компонента, в лекарстве содержаться дополнительные химические вещества:
- глицин;
- дигидрофосфат натрия;
- маннитол;
- хлорид натрия.
Принцип действия синтетического соматотропина
Действие Джинтропина основано на стимуляции скелетного роста, вследствие ускорения метаболизма в костной системе и активизации аминокислотных процессов. Синтетический соматотропный гормон не влияет напрямую на человеческий организм, а лишь стимулирует его на выработку естественных биологических веществ, влияющих на рост.
В результате такого воздействия растут и размножаются клетки, соединительных, костных и мышечных тканей, а также внутренних органов (щитовидки, печени, надпочечников). Благодаря такой уникальной способности Джинтропин может просто молниеносно заживлять раневые повреждения, восстанавливать структуру костей после переломов.
Прием этого препарата способствует:
- повышению мышечной активности;
- возрастанию физической выносливости;
- увеличению общей мышечной массы тела;
- уменьшению жировой массы;
- укреплению опорно-двигательного аппарата;
- снижению уровня холестерина в крови;
- укреплению иммунитета;
- ускорению обменных процессов в тканях;
- улучшению состояния волос и ногтей, хрящей и суставов;
- ускорению метаболизма;
- улучшению умственных способностей;
- повышению сексуальной активности;
- омоложению организма.
Применение препарата
Гормон роста Джинтропин назначают в таких случаях, как:
- отставание роста и физического развития у детей;
- врожденный или приобретенный дефицит гормона у взрослых людей;
- остеопороз (в комплексном лечении);
- липофиз – роста эффективно сжигает жир, особенно в местах введения препарата;
- язвенная болезнь ног;
- заболевания вен;
- переломы костей;
- длительно незаживающие раны;
- язвы органов желудочно-кишечного тракта;
- нарушения липидного обмена;
- врожденный дефект развития половых желез;
- хроническая почечная недостаточность;
- ожоговые повреждения кожи;
- серьезные травмы;
- комплексная терапия СПИДа;
- послеоперационное состояние – способствует быстрому заживлению швов;
- подготовка к спортивным соревнованиям – для повышения показателей силы и скорости;
- занятие бодибилдингом – помогает наращивать мышечную массу;
- проведение возрастной терапии – способствует стимуляции выработки коллагена, что улучшает внешний вид кожи (исчезают и разглаживаются морщины). Происходит восстановление многих тканей человеческого организма, улучшается работа сердечно-сосудистой системы.
Как правильно принимать Джинтропин?
Как показывает практика – быстрее всего синтетический гормон попадает в клетки организма путем подкожных инъекций. В комплект, кроме лиофилизата для приготовления подкожного раствора, входит также растворитель (белая бесцветная жидкость).
Чтобы приготовить инъекционный раствор используют инсулиновый шприц. С его помощью растворитель вводят во флакон с порошком, путем прокалывания крышечки. Затем флакон аккуратно покачивают до полного растворения порошка. Резко встряхивать его не рекомендуется. Приготовленный таким способом раствор может храниться от 10 до 14 дней, при температуре от 2 до 8, но в этом случае в нем немного уменьшится количество действующего вещества.
Но также для приготовления раствора можно использовать воду для инъекций, но тогда хранить препарат в холодильнике можно не больше двух дней.
Инъекция синтетического соматотропина делается подкожно, один раз в сутки, желательно вечером. Колется гормон роста в жировые складки на руках, животе и ягодицах. Вводить препарат следует медленно, место инъекции следует периодически менять, с целью профилактики возникновения липоатрофии.
Доза препарата рассчитывается отдельно для каждого пациента исходя из массы тела. Мерой измерения лекарства является международная единица (МЕ), иногда ее называют единицей действия (ЕД). Категорически запрещено самостоятельно назначать и использовать Джинтропин.
Необходимо предварительно проконсультироваться с эндокринологом или спортивным врачом.
После медицинского осмотра и сбора анамнеза, специалист правильно рассчитает дозировку препарата и рекомендует продолжительность медикаментозного курса. Прежде чем начинать курс лечения необходимо определить, какое количество натурального гормона вырабатывается в организме.
Исходя из показателей исследования и массы тела пациента, и выполняется расчет необходимой дозы «Джинтропина».
Рекомендуемые дозировки
Для достижения хороших результатов необходимо провести полный курс лечения препаратом. Как показывает практика, кратковременное употребление гормона не принесет видимого терапевтического эффекта. Производители Джинтропина рекомендуют принимать препарат в таких дозах:
- Детям, страдающим врожденной недостаточностью соматотропина – 25–35 мкг/кг (0,07–1 МЕ) в сутки. Лечение следует начинать в самом раннем возрасте и продолжать до полового созревания или до полного прекращения роста костной системы. Медикаментозную терапию можно прекратить при достижении требуемых результатов.
- Детям с хронической почечной недостаточностью и синдромом Шерешевского-Тернера, которые сопровождаются отставанием в росте – 50 мкг/кг (0,14 МЕ) в сутки. При отсутствии положительных сдвигов необходимо откорректировать дозировку препарата.
- Взрослым при недостатке соматотропного гормона – 15–30 мкг/кг (0,45–0,9 МЕ) в сутки. Количество препарата следует постепенно увеличивать, но не более 1 мкг (3 МЕ) в сутки. Мужская и женская дозировка не отличается, так как она рассчитывается исходя из массы тела человека.
- Пожилым людям – не более 50 мкг/кг (0,14 МЕ) в сутки.
Меры предосторожности
Чтобы получить максимальный результат от приема Джинтропина, необходимо строго придерживаться таких рекомендаций:
- Делайте уколы гормона роста на голодный желудок. После принятия препарата также не стоит спешить, желательно повременить с приемами пищи 40–50 минут. Так вы позволите действующему веществу полностью усвоиться организмом, что сделает процедуру максимально эффективной.
- Соблюдайте временной интервал – перерыв между инъекциями должен быть не более 4 часов. Для этого вы можете вести дневник уколов или установить на телефон специальное приложение-напоминание.
- Если по какой-то причине был пропущен один прием препарата, то в следующий раз не следует колоть двойную дозу. Вводите обычное количество синтетического соматотропина.
- С утра инъекции следует выполнять сразу после пробуждения. Это позволит как можно быстрее остановить процессы метаболического распада. Остальные уколы необходимо делать после спортивных тренировок и перед сном.
- Спортсмены, принимающие гормон роста, должны употреблять достаточное количество белка (2–3 грамма/кг в сутки). Количество простых углеводов следует ограничить.
Побочные эффекты
Прием Джинтропина (гормона роста) является безопасным, но и, как и у любого лекарственного средства у него есть некоторые побочные эффекты. Их возникновение обусловлено индивидуальными особенностями человеческого организма, который у разных людей может по-разному реагировать на введение чужеродного гормона, выделяя антитела.
Побочные эффекты могут проявляться такой симптоматикой:
- возникновение запястно-туннельного синдрома, сопровождающегося онемением пальцев рук;
- появление отеков;
- тошнота;
- приступы головной боли;
- ухудшение зрения;
- повышение уровня сахара в крови, вследствие чего может возникнуть диабет;
- появление акромегалии (непропорциональное увеличение некоторых частей тела и внутренних органов человека). В группе риска находятся люди, страдающие гиперфункцией половых желез.
А также могут наблюдаться местные реакции (зуд, покраснение, высыпания или отечность) на тех участках тела, куда непосредственно делаются инъекции Джинтропина.
При появлении любых из перечисленных симптомов следует обязательно уведомить об этом врача, который сможет подкорректировать дозу препарата или поменять лечебный курс. В целом побочные эффекты возникают очень редко и не носят массового характера.
По мнению специалистов осложнения, возникаю только у той группы людей, которые изначально имели к ним предрасположенность.
Отзывы врачей о препарате
Медики отмечают высокие жиросжигающие и анаболические свойства Джинтропина, которые проявляются у спортсменов в начале приема и характеризуются активным восстановлением тканей и делением мышечных клеток.
Врачи рекомендуют ни в коем случае не превышать дневную норму гормона, так как это может спровоцировать возникновение болей в локтевых суставах и конечностях ног. Такое негативное влияние оказывает переизбыток соматотропина.
Медицинские специалисты не упоминают в своих рецензиях к препарату о каких-либо побочных явлениях. По их мнению, единственным негативным эффектом может быть выработка организмом антител к искусственному соматотропину. Но, так как Джинтропин является самым чистым синтетическим гормоном роста, то такие случаи встречаются довольно редко.
Медицинские рекомендации по приему препарата фактически не отличаются от указанных в инструкции к применению Джинтропина.
Применение гидрокортизона
Правила применения тестостерона энантата (с учетом побочных эффектов)
Техника использования инсулина в бодибилдинге
Применение гонадотропина хорионического для мужчин
Нужен ли гонадотропин при занятиях бодибилдингом?
Роль тестостерона в бодибилдинге
Влияние уровня гормонов ФСГ и ЛГ на репродуктивную функцию женщины
Центром управления железами внутренней секреции является гипоталамус. Он контролирует обменные процессы, которые происходят в организме человека. Он же корригирует функционирование половых желез, а, значит, и репродуктивную функцию. В гипоталамусе происходит взаимодействие двух систем человеческого организма: нервной и эндокринной. В стволе головного мозга располагается главная эндокринная железа – гипофиз. В её передней доле происходит образование ряда гормонов: лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ) гормона и пролактина. Это гонадотропные гормоны, которые отвечают за репродуктивную деятельность. Синтезу эстрадиола способствует ФСГ, пролактин же стимулирует выработку гормона жёлтого тела.
Функция пролактина и фолликулостимулирующего гормона ФСГ
Фолликулостимулирующий гормон является гонадотропным. Он способствует нормальному созреванию фолликула. Синтезируется он передней долей гипофиза. Гормон ФСГ у женщин выделяется с периодичностью три или же четыре часа. Под его воздействием в яичниках вырабатываются эстрогены. Гормон ЛГ, который продуцирует передняя доля гипофиза, в организме женщины стимулирует развитие жёлтого тела. Пролактин же влияет на синтез прогестерона.
Соотношение ЛГ и ФСГ зависит от фазы менструального цикла. В первой половине его больше вырабатывается ФСГ, в во второй – ЛГ и лютеотропного гормона. Доминирующий фолликул и жёлтое тело развиваются под влиянием как ЛГ, так и ФСГ, однако, они находятся в разных концентрациях. После созревания фолликула начинает усиленно продуцироваться фолликулярный гормон, который приостанавливает выработку гипофизом ФСГ. В этот период гипофиз начинает усиленно продуцировать ЛГ, который потребуется для последующей овуляции. Возрастает секреция пролактина, что приводит к торможению выработки ЛГ, из-за чего количество ФСГ у женщин уменьшается.
ФСГ, ЛГ и пролактин
Норма ФСГ у женщин зависит от фазы цикла. Так, со второго по пятый день цикла, его концентрация в крови находится в диапазоне от 3,5 до 12,5 мМе/мл. Овуляторная фаза происходит с тринадцатого по пятнадцатый день. Норма ФСГ составляет 4,7-21,5 мМе/мл. В лютеиновой фазе уровень ФСГ понижается, и находится в пределах от 1,6 до 9 мМе/мл.
В период менопаузы в крови определяется ФСГ в диапазоне от двадцати пяти до ста мМе/мл. У мужчин он колеблется в рамках от 1,4 до 13,28. В случае отклонения уровня от указанных норм происходят нарушения и сбои в организме человека. Таким отклонением может быть высокий или низкий ФСГ.
Когда понижен ФСГ? Пониженный уровень гормона у женщин может быть из-за увеличения концентрации эстрогена. Это способствует выделению большего количества лютеинизирующего гормона (ЛГ). В случае высокой концентрации ЛГ уменьшается выработка фолликулина. Понижен ФСГ может быть и у мужчин. Это указывает на возможную атрофию яичек, эректильную дисфункцию или же отсутствие секреции сперматозоидов. Если анализ пролактина и ФСГ показывает, что их количество понижено, у женщин может быть уменьшение молочных желёз, гипоплазия половых органов. Они впадают в депрессию, что в ряде случаев приводит к биполярному аффективному расстройству.
Снижение концентрации ФСГ в крови способствует синдрому поликистозных яичников, что становится причиной бесплодия. При поликистозе яичников некоторые фолликулы так и не созревают. Это приводит к избыточной продукции яичниками эстрогенов и, естественно, гипофиз не способен синтезировать достаточного количества пролактина и ФСГ.
Но концентрация фолликулостимулирующего гормона в крови может и повышаться. Когда он повышен, у женщины вне связи с менструацией начинаются маточные кровотечения. Если же наступил климакс, то все равно вновь могут начаться менструации.
Анализ крови на ФСГ может показывать повышение его количества в случае разнообразных опухолевых процессов. Так, опухоли гипоталамуса, гипофиза и надпочечников становятся причиной избыточной выработки гипофизом гормонов пролактина и ФСГ. Если повышен уровень ФСГ, лечение необходимо проводить после полного обследования пациентки.
Когда сдавать кровь на ФСГ? Для того, чтобы результаты исследования соответствовали действительности, следует придерживаться таких правил:
• накануне исследования в течение суток крови не употреблять спиртные напитки; • избегать чрезмерных физических нагрузок; • за один час до забора крови для анализа не курить; • кровь сдать с утра натощак.
Лютеинизирующий гормон продуцируется как в организме женщин, так и мужчин. Концентрация ЛГ может меняется в женском организме в разные периоды менструального цикла. Если концентрация увеличилась, то это свидетельствует об овуляции. Синтез лютеинизирующего гормона наиболее интенсивный в лютеиновую фазу цикла, то есть, с двенадцатого по шестнадцатый день.
У мужчин же уровень лютеинизирующего гормона постоянный на протяжении всей жизни. Он способствует выработке тестостерона и нормальному созреванию спермиев.
Как ФСГ, так и ЛГ, норма концентрации зависит от фазы цикла:
• с первого по четырнадцатый день, в фолликулярную фазу цикла, находится в пределах от 2,0 до 14 мЕд/л; • с двенадцатого по шестнадцатый день (в овуляционную фазу) в рамках от 24 до 150 мЕд/л; • с шестнадцатого дня цикла и до наступления следующей менструации, в диапазоне от 2 до 17 мЕд/л.
Уровень ЛГ в мужском организме находится в пределах от 0,5до 10 мЕд/л.
В различные отрезки жизни женщины гормоны вырабатываются с разной интенсивностью. Так, у девятилетних девочек норма ЛГ составляет 0,7 – 2 мЕд/л, у тридцатилетних женщин от 0,4 до 4,0 мЕд/л. В постменопаузу количество лютеинизирующего гормона находится в пределах от четырнадцати до пятидесяти двух мЕд/л.
Какие показания для определения концентрации ЛГ? Уровень следует определять в таких случаях:
• задержка роста и полового развития; • преждевременное половое созревание; • бесплодие; • снижение либидо; • необходимость контроля эффективности лечения гормональными препаратами; • определить период овуляции; • гиперандрогения; • накануне экстракорпорального оплодотворения; • привычные выкидыши; • аменорея.
Когда сдавать кровь для определения ЛГ? Анализ крови следует сдать с третьего по восьмой и с девятнадцатого по двадцать первый день цикла. У мужчины на протяжении всей его жизни гормоны ЛГ и ФСГ находятся на одинаковом уровне, поэтому день забора крови для исследования не играет роли.
Если у женщины определяется повышенный уровень лютеинизирующего гормона, то это значит, что через 12-18 часов у неё начнётся овуляция. ЛГ может быть высоким в первые сутки после выхода ооцита. Повышение концентрации гормона определяется при стрессе, истощении пула фолликулов, голодании, чрезмерных физических нагрузках. Он также повышается при таких заболеваниях, как опухоли гипофиза и хроническая почечная недостаточность.
Повышенный уровень ЛГ определяется при следующих состояниях:
• хронический стресс; • ожирение; • курение; • употребление некоторых гормональных препаратов.
Его концентрация в крови повышается при заболеваниях яичников, аменорее, патологии гипоталамуса и гипофиза, карликовости, гиперпролактинемии. При беременности также повышен уровень ЛГ; ФСГ и пролактин определяются в высоких концентрациях.
Нормальные соотношения ФСГ и ЛГ
Для того, чтобы определить состояние гормонального фона человека важно знать нормальную пропорцию концентрации гормонов в крови. Так, в менструальной фазе уровень ФСГ должен быть выше концентрации ЛГ, а в фолликулиновой – ЛГ выше ФСГ.
Норма соотношения этих гормонов до полового созревания составляет 1:1, где за первый показатель берут уровень гормона ЛГ, а за второй – ФСГ. Впоследствии концентрация ЛГ становится выше. Соотношение их преобразуется в 1,5:1. К концу цикла уровень ЛГ должен превышать содержание гормона ФСГ минимум в полтора раза, но не более двух. В том случае, когда соотношение концентрации этих гормонов превышает два с половиной раза, это указывает на истощение пула фолликулов, новообразования или синдром мультикистозных яичников.
Если вы столкнулись с необходимостью определить уровень гормонов ФСГ, ЛГ и пролактина, обращайтесь в «Центр ЭКО» Нальчик. Наши специалисты определяют содержание гормонов, а также проводят лечение при гормональных нарушениях.
Для чего нужны ЛГ ФСГ и пролактин в организме человека?
ЛГ, ФСГ и пролактин входят в состав гормонов, вырабатываемых гипоталамо-гипофизарной системой человека, расположенной в головном мозге. Рассмотрим понятие «гормон» и подробное строение гипоталамо-гипофизарной системы для лучшего понимания механизмов их работы.
Что такое гормоны?
Гормоны — это сложные структуры белкового происхождения, которые осуществляют контроль работы органов и тканей. За выработку этих веществ отвечают клетки особых органов, которые получили название эндокринных. Для того чтобы гормон подействовал на орган или ткань, нужны особые рецепторы на его поверхности, которые обладают сродством к прикрепляемой эндокринной белковой молекуле. Сразу после выработки гормон попадает в кровь, разносится по организму и влияет на чувствительные к нему структуры.
В организме человека выделяют центральные и периферические эндокринные органы. Работа центральных заключается в регуляции деятельности других гормонпродуцирующих органов, то есть, они представляют собой высшие эндокринные центры. К ним относятся гипоталамус и гипофиз, расположенные анатомически близко в головном мозге человека. Функции, выполняемые ими, взаимосвязаны, поэтому они были объединены в единую гипоталамо-гипофизарную систему.
Гормоны центральных органов способствуют усилению или ослаблению работы периферических. К ним относятся щитовидная и расположенные около нее паращитовидные железы, надпочечники, поджелудочная и вилочковая железы (тимус, находится в составе органов средостения), эпифиз (расположен в головном мозге), эндокринные части половых желез у мужчин и у женщин и клетки APUD-системы. Эта система составлена из распространенных в организме человека эндокринных клеток, которые можно найти в желудке, почках и др., то есть они не входят в состав крупных эндокринных органов. Клетки APUD-системы вырабатывают вещества гормоноподобной природы, которые усиливают или каким-либо другим образом дополняют эффекты гормонов.
Строение гипоталамо-гипофизарной системы
Выработка ФСГ, ЛГ и пролактина осуществляется в гипоталамо-гипофизарной системе.
Гипофиз, или питуитарная железа, располагается на одной из костей основания черепа — клиновидной. В центральной ее части есть сложное костное образование, получившее название турецкого седла. В нем расположена небольшая ямка, где и расположен гипофиз, имеющий размеры горошины. Сверху этот структурный комплекс прикрыт плотной связкой. В гипофизе выделяют переднюю (аденогипофиз) и заднюю (нейрогипофиз) доли. Обе эти доли связаны с гипоталамусом: аденогипофиз — посредством кровеносных сосудов, которые доставляют поток гормонов от гипоталамуса в гипофиз, а нейрогипофиз имеет соединительный «мостик» между двумя структурами, который образован нервной тканью (гипофизарная ножка).
Гипоталамус — это группа структурных образований, которая образует нижнюю часть промежуточного отдела мозга человека. Гипоталамус включает в себя перекрест, который образуют зрительные нервы правого и левого глаза; зрительный тракт — продолжение этого же нерва после перекреста; серый бугор и сосцевидные ядра. Число ядер гипоталамуса составляет примерно около 30, они состоят из нейроэндокринных железистых клеток, которые способны вырабатывать гормоны.
Гормоны, которые образуются в гипоталамо-гипофизарной системе, можно разделить на несколько групп:
- Эффекторные гормоны гипоталамуса и нейрогипофиза. К ним относятся вазопрессин или антидиуретический гормон и окситоцин. Эти гормоны получили свое название потому, что они действуют непосредственно на тропный им орган без каких-либо гормонов-посредников.
- Эффекторные гормоны гипофиза: соматотропин (гормон роста), пролактин (лактотропный), меланотропин (меланоцитстимулирующий).
- Тропные гормоны нужны для контроля работы периферических эндокринных желез. Они включают тиротропин (регулирует работу щитовидной железы), гонадотропины (фолликулостимулирующий (ФСГ) и лютеинизирующий гормоны (ЛГ)), кортикотропин, влияющий на работу надпочечников.
Для чего нужен пролактин?
Пролактин имеет схожую биохимическую структуру с соматотропином. Он вырабатывается аденогипофизом, в крови не связывается с белками плазмы и перемещается в свободном виде. Рецепторы, имеющие сродство к этому гормону, находятся в яичниках, яичках и матке, в меньшем количестве — в сердце, печени, селезенке, надпочечниках, скелетных мышцах и некоторых других органах.
Эффекты пролактина:
- Самая важная функция пролактина — это обеспечение грудного вскармливания в период лактации. Он влияет на развитие ткани молочной железы во время беременности, а после нее — на выработку молозива (густого содержимого женского молока) и трансформацию его в грудное молоко (добавочный синтез лактоальбумина, жиров и углеводов).
- Пролактин тормозит выработку гонадотропинов гипофиза, что приводит к подавлению процесса овуляции. Вследствие этого женщина во время грудного вскармливания практически не способна к новому зачатию.
- Во время беременности пролактин способен стимулировать выработку сурфактанта (специфическое вещество, которое покрывает внутренние стенки альвеол легких и препятствует их слипанию) у плода, участвует в формировании иммунитета.
Выработку пролактина может стимулировать стрессовая или тревожная ситуация, депрессия. Фолликулостимулирующий и лютеинизирующий гормоны подавляют его выделение.
Увеличение выработки пролактина может быть физиологическим и патологическим. Физиологический рост связан с беременностью и лактацией, патологический — с опухолями гипофиза и болезнями щитовидной железы. Проявляется это состояние нерегулярным менструальным циклом, увеличением размеров грудных желез (как у женщин, так и у мужчин), у лиц мужского пола может появиться галакторея — истечение молока из сосков, импотенция и бесплодие.
Дефицит пролактина может появиться при перенашивании беременности или недостаточной функции гипофиза. Результатом таких патологий является недостаточная лактация или ее отсутствие.
Как работают гонадотропины?
- Влияние ФСГ и ЛГ на организм женщины
Под влиянием увеличения уровня фоллитропина эстрадиол (женский половой гормон) значительно повышает свою концентрацию в крови. В это время происходит созревание первичного фолликула (начальной стадии развития яйцеклетки — женской половой клетки). Лютеинизирующий гормон влияет на время выхода яйцеклетки из яичника в маточную трубу и образование желтого тела. ЛГ так же, как и ФСГ, контролирует то, как вырабатывается эстрадиол.
2. Работа ФСГ и ЛГ в мужском организме
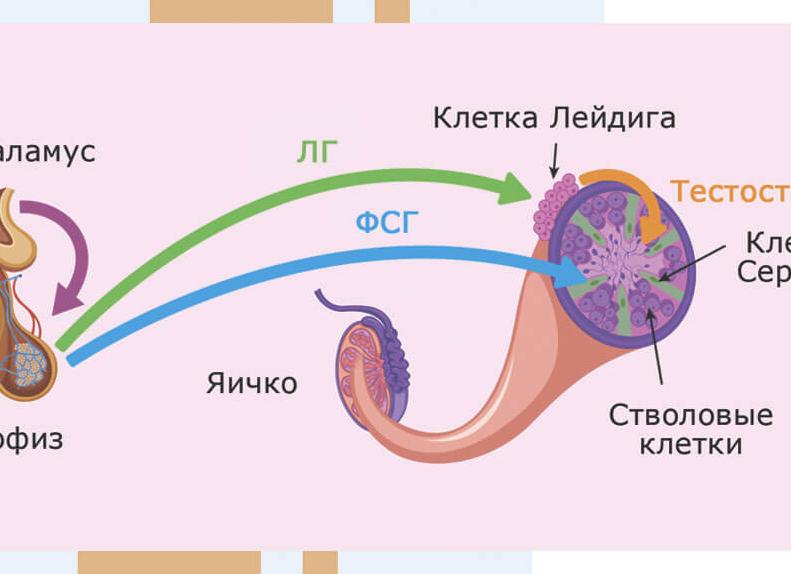
Фоллитропин помогает росту яичек, стимулирует работу клеток Сертоли (клетки извитых канальцев яичек), которые начинают усиленно вырабатывать белок для связывания андрогена. В клетках Лейдига, расположенных в семенных канальцах, под влиянием ЛГ стимулируется синтез тестостерона. Совместная работа фолликулостимулирующего гормона и ЛГ регулирует процесс сперматогенеза у мужчин.
Недостаточное количество фоллитропина и лютропина приводит к недоразвитию первичных и вторичных половых признаков, поздним окостенением зон роста в костях. Из-за этого ребенок растет дольше своих сверстников, что приводит к развитию гигантизма. У женщин нехватка этих гормонов является причиной нарушения менструального цикла и ранней менопаузы. Избыток ФСГ и лютеинизирующего гормона способствует раннему закрытию зон роста, следствием этого является низкорослость.
Работа лютропина, ФСГ и пролактина в организме женщины тесно связана с работой половых желез, а особенно с тем, как вырабатывается эстрадиол. Рассмотрим строение и работу эндокринной части репродуктивной системы женщины.
Анатомия яичника
Яичник — это парный орган, расположенный в составе органов брюшной полости. Он имеет овальную форму, размеры его 3-5 см в длину и 1,5-3 см в ширину. К нему от матки идут маточные трубы, в которые происходит выход образовавшейся в яичнике яйцеклетки. В этом органе происходит комбинация двух функций — эндокринной и репродуктивной. В яичнике вырабатываются две группы гормонов — эстрогены (основной — эстрадиол) и гестагены (прогестерон). Эти гормоны обладают стероидной структурой и не растворяются в плазме крови. Секреция их увеличивается в период полового созревания (11-15 лет) и угасает во время менопаузы (50-55 лет).
Эстрадиол оказывает следующие эффекты:
- стимулирует развитие репродуктивной системы у девочек — матки, яичников, маточных труб, влагалища, наружных половых органов;
- способствует проявлению вторичных половых признаков (отложение жира на бедрах, рост молочных желез, оволосение лобка и подмышечных впадин, изменение голоса и др.);
- формирует психоэмоциональные особенности женского характера;
- отвечает за трансформацию внутреннего слоя матки в период менструального цикла;
- влияет на обмен веществ: задерживает азот, соли и воду в организме, поддерживает уровень холестерина на низком уровне;
- раннее окостенение зоны роста костей, из-за чего рост у девушек замедляется значительно раньше, чем у парней;
- торможение лактации и процесса образования эритроцитов, что приводит к естественно более низкому уровню этих клеток крови у женщин, чем у мужчин.
Эффекты прогестерона:
- регуляция менструального цикла;
- развитие протоков молочных желез;
- сохранение наступившей беременности;
- повышение температуры у женщины в прямой кишке после овуляции;
- в больших дозах стимулирует, в малых — тормозит выработку ЛГ и пролактина.
Совместная функция половых и тропных гормонов обеспечивает репродуктивную функцию, а также определяет внешние особенности лиц женского и мужского пола.
Анализы на гормоны фсг лг пролактин — Про щитовидку
Статья посвящена ряду биологически активных веществ, таких как соматотропный гормон, АКТГ, ФСГ, ЛГ, ТТГ и пролактин, вырабатываемых передней долей гипофиза. Здесь рассмотрены функции, причины повышения и понижения их концентрации, а также нормальные значения лабораторных исследований гормонального фона.
Информация подана в доступной широкому кругу читателей виде, имеется видео в этой статье и фото материалы.
Анатомия гипофиза
Гипофиз, — небольшая железа внутренней секреции, чья масса в норме не превышает 0.5 грамм, является посредником между нервной системой и метаболизмом. Она расположена в, так называемом, турецком седле, — отростке клиновидной кости и похожа на два боба, сцепленные между собой.
В его составе выделяют три доли:
- Среднюю (преимущественно соединительная ткань);
- Заднюю (нейронная ткань и немного клеточных элементов);
- Переднюю (эндокринные клетки, продуцирующие большое количество разнообразных гормонов).
Гипофиз делится не только на анатомические, но и на функциональные части:
- Аденогипофиз, включающий в себя переднюю и среднюю доли.
- Нейрогипофиз, состоящий из одной только задней доли.
Передняя часть органа, посредством выделяемых ею гормонов, фундаментально влияет на развитие и функционирование всего организма, в том числе и при помощи регуляции деятельности щитовидной железы.
В его составе различают несколько разновидностей активных клеточных элементов, отличающихся по структуре и решаемым заданиям:
Интересно! Не все хромофобные клетки остаются таковыми на протяжении своего существования, поскольку они являются, своего рода, исходным материалом для перерождения в ацидофильные и базофильные. Поэтому их количество значительно выше, чем других, — до 60% общего числа, имеющегося в передней доле гипофиза.
Гормоны передней доли гипофиза
Активные клетки этой части железы синтезируют целый ряд гормонов:
- ЛГ;
- ФСГ;
- пролактин;
- тиреотропин;
- соматотропин;
- адренокортикотропин.
Эти биологически активные вещества оказывают свое влияние на организм путем регуляции работы ряда периферических желез внутренней секреции. Такая способность называется тропным воздействием, а такие вещества, — тропными гормонами.
Соматотропин
Это вещество имеет второе название, — «гормон роста» и представляет собой белок, в составе которого содержится почти 190 аминокислотных остатков.
Сфера его ответственности в организме:
- Регуляция тканевого роста;
- Утилизация продуктов распада;
- Ускорение роста человеческого организма;
- Стимуляция белкового синтеза в различных тканях;
- Регуляция липидного и углеводного (энергетического) обмена.
Нормативы соматотропина сильно отличаются в зависимости от возраста до достижения человеком девятнадцатилетия:
| Возраст (лет) | Норма у женщин (мМЕ/л) | Нормы у мужчин (мМЕ/л) |
| До 3 | 1.30 – 9.10 | 1.10 – 6.20 |
| 3 – 6 | 0.30 – 5.70 | 0.20 – 6.50 |
| 6 – 9 | 0.40 – 14.00 | 0.40 – 8.30 |
| 9 – 10 | 0.20 – 8.10 | 0.20 – 5.10 |
| 10 – 11 | 0.30 – 17.90 | 0.20 – 12.20 |
| 11 – 12 | 0.40 – 29.10 | 0.30 – 23.10 |
| 12 – 13 | 0.50 – 46.30 | 0.30 – 20.50 |
| 13 – 14 | 0.40 – 25.70 | 0.30 – 18.50 |
| 14 – 15 | 0.60 – 26.00 | 0.30 – 20.30 |
| 15 – 16 | 0.70 – 30.40 | 0.20 – 29.60 |
| 16 – 17 | 0.80 – 28.10 | 0.60 – 31.70 |
| 17 – 19 | 0.60 – 11.20 | 2.50 – 12.20 |
| После 19 | Менее 10.00 | Менее 10.00 |
Избыточная продукция гормона в зрелом возрасте может привести к акромегалии, —патологическому состоянию при котором слишком быстро растут челюсти, уши, надбровные дуги, конечности. А, если соматотропин выделялся в излишне большом количестве с детства, развивается гигантизм, при котором люди вырастают выше 200 см, но при этом имеют слабый тонус мускулатуры, быстро устают. Их жизнь редко длиться более 30 лет.
Противоположностью этой патологии является карликовость, при которой ребенок с детства недополучает соматотропный гормон в необходимом количестве. При ней, даже повзрослевший больной не бывает выше 100 см, при этом его тело пропорционально, а интеллектуальные способности сохранены.
Тиреотропный гормон
По своему химическому строению ТТГ является гликопротеином.
Его основной задачей в человеческом организме является управление процессами, происходящими в щитовидной железе:
- Ростом органа;
- Синтезом тиреоидных гормонов;
- Накоплением в фолликулах йода.
Избыточный синтез тиреотропина стимулирует выработку тиреоидных гормонов, что, в свою очередь, может вызвать гипертиреоз и тиреотоксикоз, эти патологии характеризуются рядом общих и специфических симптомов:
- Аритмиями;
- Потливостью;
- Нервозностью;
- Экзофтальмом;
- Повышением риска присоединения сахарного диабета.
Это состояние должен обязательно лечить врач, самолечение может привести к печальным последствиям.
Снижение выделения тиреотропина ведет к падению концентрации Т3 и Т4, и, далее, к гипотиреозу, проявляющемуся следующей симптоматикой:
- Апатией;
- Запорами;
- Ожирением;
- Сухостью кожных покровов;
- Падением способности к запоминанию.
На выделение ТТГ способны повлиять, по принципу обратной связи, тироксин и трийодтиронин, синтез которых находится в зависимости от тиреотропина. То есть, чем больше в крови Т3 и Т4, тем меньше гипофиз продуцирует ТТГ.
Выработка тиреотропного гормона усиливается под воздействием:
- Опухолей, выделяющих данный гормон;
- Первичного гипотиреоза (реализуется принцип обратной связи).
А снижение продукции ТТГ вызывается:
- Первичным гипертиреозом;
- Падением работоспособности гипофиза;
- Приемом препаратов искусственных гормонов щитовидки.
Интересно! На скорость синтеза тиреотропного гормона оказывает влияние температура окружающей среды. Как только становится прохладнее, выработка ТТГ ускоряется.
Референсные значения гормона достигают максимума у новорожденных и постепенно спадают до начала полового созревания, во время которого стабилизируются и не меняются на протяжении всей жизни.
Они показаны в следующей таблице:
| Возраст | Содержание тиреотропина, мЕд/мл |
| Новорожденный | 1.10 – 17.00 |
| Младше 75 дней | 0.60 – 10.00 |
| 75 дн. – 14 мес | 0.40 – 7.00 |
| 14 мес. – 5 лет | 0.40 – 6.00 |
| 5 – 14 лет | 0.40 – 5.00 |
| Больше 14 лет | 0.40 – 4.00 |
Содержание гормона в женской крови превышает на 1/5 этот показатель для крови мужской. У людей более старшего возраста наблюдается незначительный рост концентрации ТТГ.
Интересно! Содержание гормона в течение суток колеблется в соответствии с особым суточным ритмом: больше всего ТТГ в крови наблюдается между 2 и 4 часами ночи, утром имеется еще один пик, но поменьше, — к 6 часам. Меньше всего гормона вечером, — в промежутке от 17 до 18 ч. Для женщин средних лет и пожилых представителей мужского пола пиковая концентрация ТТГ на протяжении года наблюдается в декабре.
Гонадотропные гормоны
К этой группе относятся два гормона, вырабатываемые базофильными клетками аденогипофиза, — ЛГ (лютеинизирующий) и ФСГ (фолликулостимулирующий). Сфера их влияния охватывает деятельность половых желез человека.
Фолликулостимулирующий гормон
У представителей мужского пола — это биологически активное вещество продуцируется беспрерывно и равномерно, что касается женщин, то у них выработка ФСГ имеет определенную цикличность, — повышается в I фазе менструального цикла.
Под воздействием данного гормона образовываются и созревают сперматозоиды и яйцеклетки. Кроме того, ФСГ у мужчин участвует в формировании семенных канальцев, а также поддерживает здоровье простаты.
Рост яйцеклетки происходит, под влиянием фолликулостимулирующего гормона, внутри фолликула, а клетки, из которых он состоит, выделяют эстрогены, подавляющие, по принципу обратной связи, синтез ФСГ.
У женщин в различные периоды жизни выделение гормона очень сильно изменяется, эти колебания отражены в приведенной ниже таблице:
| Период жизни | Уровень ФСГ (мЕд/мл) |
| Овулярная фаза менструального цикла | Подъем (6,170 – 17.200) |
| Лютеиновая фаза | Снижение (1.090 – 9.200) |
| Фолликулярная фаза | Снижение (менее 9.900) |
| Постменопаузный период | Почти десятикратный подъем (19,300 –100,600) |
| Беременность | Резкое снижение, практически до неопределяемого уровня |
Интересно! Физическая нагрузка действует на людей неоднозначно, — у одних стимулирует выработку ФСГ, а у других, — снижает.
Концентрация фолликулостимулирующего гормона может вырасти по причине наличия:
- орхита;
- уремии;
- курения;
- менопаузы;
- алкоголизма;
- опухоли гипофиза;
- влияния рентгеновского облучения;
- недостаточность работы желез половой системы, вызванная разными причинами, — генетическими сбоями, аутоиммунными агрессиями, кастрацией, выполненной посредством лучевого или хирургического воздействия.
А вот падение уровня ФСГ может быть вызвано:
- ожирением;
- голоданием;
- беременностью;
- отравлением свинцом;
- оперативными вмешательствами;
- снижением работоспособности гипофиза либо гипоталамуса.
Референсные величины этого гормона испытывают серьезные колебания, в зависимости от фаз полового созревания и менструального цикла у женщин, они отражены в таблице:
| Возраст (годы) | Пол | Содержание (мЕд/мл) |
| До 1 | Ж | 0.490 – 9.980 |
| -//- | М | < 3.500 |
| От 1 до 5 | Ж | 0.600 – 6.120 |
| -//- | М | < 1.450 |
| От 6 до 10 | Ж | < 4.620 |
| -//- | М | < 3.040 |
| От 11 до 14 | Ж | 0.190 – 7.970 |
| -//- | М | 0.360 – 6.290 |
| От 15 до 20 | Ж | 0.570 – 8.770 |
| -//- | М | 0.490 – 9.980 |
| Более 21 | Ж | 1.370 – 100.600 |
| -//- | М | 0.950 – 11.950 |
И недостаточная, и избыточная выработка ФСК, а также диспропорция между фолликулостимулирующим и лютеинизирующим гормонами ведут к бесплодию вследствие того, что половые клетки перестают созревать. Женщины детородного возраста в норме имеют соотношение ЛГ/ФСГ от 1.5 до 2.
Лютеинизирующий гормон
Это биологически активное вещество также регулирует работу половых желез. Его задача заключается в стимуляции синтеза половых гормонов у обоих полов: у женского, — прогестерона, а у мужского, — тестостерона.
Кроме того, лютеинизирующий гормон контролирует процесс овуляции и нормального дозревания желтого тела у представительниц слабого пола, а у мужчин, — влияет работу яичек, в том числе, создание спермы.
Также, как и с ФСГ у представителей сильного пола выделение ЛГ всегда идет на одном уровне, а у слабого, — циклически (растет при овуляции и падает во второй фазе, демонстрируя самый низкий уровень по окончании фолликулярной фазы). При беременности концентрация ЛГ падает, а у пожилых людей обоих полов, начиная с 60 и до 90 лет, — нарастает. Во время постменопаузы регистрируются наивысшие уровни лютеинизирующего гормона.
ЛГ возрастает по причине:
- Стресса;
- Недостаточности гонад;
- Наличия опухоли гипофиза;
- СПКЯ при соотношении ЛГ к ФСГ равному 2.5.
А падает концентрация этого гормона при таких состояниях:
- Нервной анорексии;
- Генетических проблемах, таких как синдром Кальмана;
- Снижении функциональных возможностей гипоталамуса и/или гипофиза.
Нормативы содержания ЛГ указаны в таблице:
| Возраст (лет) | Пол | Содержание гормона (мЕд/мл) |
|
|