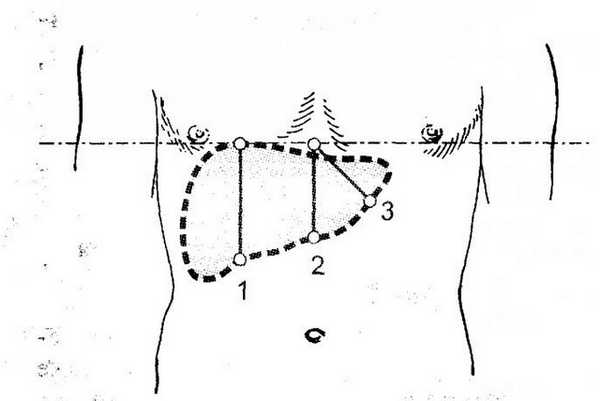
Лекарство от заражения крови
Антибиотики от заражения крови
Антибиотики при сепсисе – важнейшая часть лечения. Они помогают задержать развитие патогенной микрофлоры крови и остановить развитие микроорганизмов. Заражение крови чаще всего начинается в плохо обработанной ране.
Оглавление:
Инфекция попадает внутрь и с током крови разносится по всему организму. Особенно подвержены заражению крови люди с ослабленной иммунной системой. Возбудителями заболевания обычно являются: стрептококки, стафилококки, кишечная палочка, пневмококки. Нередко сепсис заканчивается летальным исходом, примерно каждый четвертый случай.
Антибактериальная терапия
Широкий спектр действия антибиотиков позволяет им оказывать антибактериальное действие на определенных возбудителей в зависимости от группы препарата, определяющей его свойства.
Антибиотики широкого спектра действия применяют в следующих случаях:
- курс лечения основывается на симптоматике заболевания. Чтобы подобрать антибиотик, нельзя тратить время на определение микроорганизма, так как это может повлечь за собой осложнения вплоть до летального исхода. Особенно актуально применять данный подход при быстротекущих заболеваниях (менингит);
- микроорганизмы выработали устойчивость к антибиотику узкого спектра;
- если обнаружилось сразу несколько разных видов патогенных микроорганизмов, выбирают такой антибиотик, который действует на все бактерии сразу;
- после проведения операций проводятся профилактические мероприятия, включающие в себя прием антибиотиков широкого спектра.
Сепсис, вызванный стафилококком, лечат чаще всего Оксациллином. Если очаг инфекции располагается внутри кости, то вместе с Оксациллином применяется Гентамицин.
Если стафилококк устойчив к действию метициллиновой группы, то применяют Рифампицин. При применении данного препарата микроорганизмы быстро приспосабливаются к действию активного вещества, поэтому рекомендуется принимать вместе с ним Ципрофлоксацин.
Сепсис, вызванный стрептококками, лечат Ванкомицином, Ампициллином и прочими препаратами данной группы. Заражение крови, вызванное пневмококковыми микроорганизмами, лечится цефалоспоринами последних поколений, Ванкомицином. Если заражение крови вызвано микроорганизмами, которые могут жить без кислорода (абдоминальный сепсис), то при лечении рекомендуется применять препараты группы цефалоспоринов и метронидазола. Грибковое заражение крови лечится при помощи Флуконазола, Каспофунгина.
Группы лекарственных препаратов
При лечении заражения крови используется несколько групп антибиотиков широкого спектра действия:
- пенициллины;
- амфениколы;
- тетрациклины;
- цефалоспорины;
- фторхинолоны;
- группа аминогликозидов;
- карбапенемы: Имипенем, Меропенем.
При лечении сепсиса наиболее применяемый препарат – Бензилпенициллин. Он является лекарственным средством первой линии. Существуют и другие препараты на основе пенициллина.
Они делятся на 2 группы:
- Введение происходит парентерально и энтерально (вторые легко переносят кислую среду желудочного сока и сохраняют свои действия до места действия на очаг);
- Также есть парентеральные антибиотики, которые не переносят воздействие кислой среды (к примеру, Карбенициллин).
Среди группы пенициллинов при заражении крови часто используются такие препараты, как Ампициллин и Амоксициллин. Они действуют на бактерии практически одинаково.
Амоксициллин – один из самых известных антибиотиков, обладающий широко спектральным действием. Таблетки биодоступны, период полувыведения компонентов препарата довольно долгий. Всасываемость Амоксициллина никак не связана с приемами еды. Очень часто его назначают при поражении дыхательных путей. Это обусловлено высокой концентрацией препарата в легких и бронхах. Также Амоксициллин показан тем, кто поражен сепсисом, инфекциями, затрагивающими мочеполовую систему.
Парентеральные пенициллины обладают обеззараживающим действием на грамположительные (кокки) и грамотрицательные бактерии (микроорганизмы, вызывающие сальмонеллез, дисбактериоз и прочие заболевания). Наиболее известные препараты данной группы: Карбенициллин, Тикарциллин и Пиперациллин.
Комбинированные препараты
При борьбе с заражением крови не всегда помогает какой-либо один антибиотик. Есть комбинированные препараты, которые позволяют добиться большего эффекта. Они обладают антибактериальным действием и имеют широкий спектр действия.
Наиболее известные комбинации препаратов с пенициллином следующие:
- Амоксициллин + клавулановая кислота. Один из наиболее популярных вариантов комбинирования антибиотиков.
- Амоксициллин + Сульбактам.
- Ампициллин + Сульбактам.
- Тикарциллин + клавулановая кислота (против тяжелых инфекций).
- Пиперациллин + Тазобактам (тоже против тяжелых инфекций).
Сочетания препаратов образуют новые, более действенные эффекты, поэтому рекомендуется обратить на них особое внимание. Врач посоветует, какой препарат для вас лучше и скорректирует график приема антибиотиков.
Тетрациклины широкого спектра отличаются от других групп антибиотиков тем, что их действие заключается в проникновении активного вещества внутрь клетки патогенного микроорганизма, что разрушает ее. Именно поэтому тетрациклиновая группа легко справляется с хламидиозом, микоплазмозом и подобными заболеваниями.
Нужно учесть, что синегнойная палочка и протей резистентны к использованию тетрациклинов. Сейчас наиболее используемые препараты из данной группы: Тетрациклин и Доксициклин.
Тетрациклин открыли достаточно давно, но до сих пор он пользуется популярностью, несмотря на различные побочные эффекты. Некоторые врачи придерживаются мнения, что следует назначать более современные препараты данной группы, но другие врачи все еще действуют проверенным способом, назначая Тетрациклин в таблетках.
Побочные эффекты данного препарата заключаются в ограниченной активности и изменении состава флоры кишечника. Кроме того, при приеме таблеток Тетрациклина часто возникает диарея.
Доксициклин имеет значительное отличие от Тетрациклина: он в 10 раз активнее и обеспечен большей биодоступностью. Из тетрациклиновой группы Доксициклин гораздо меньше воздействует на среду кишечника, чем другие препараты.
Фторхинолоны, аминогликозиды и карбапенемы
Фторхинолоны – это антибиотики первого поколения: Норфлоксацин, Ципрофлоксацин, Офлоксацин.
Они имеют большее влияние на микроорганизмы, которые дают грамотрицательный результат при анализе.
Левофлоксацин – наиболее известный препарат из группы фторхинолонов, в котором ломефлоксацин является активным веществом. Его назначают при заражении крови, заболеваниях мочеполовой системы, воспалительных процессах. Прием Левофлоксацина корректирует врач, но чаще всего назначается 500 мг в сутки в течение недели.
При тяжелых заражениях антибиотик вводится капельно. Существует несколько аналогов данного препарата, к примеру, Леволет, Флексид и другие.
Аминогликозиды характеризуются антибактериальным действием, так как их структура позволяет угнетать синтезирование белка у патогенных микроорганизмов. Существует 4 поколения аминогликозидов. Все они обладают широким спектром действия и воздействуют на патогенные микроорганизмы: грамположительные кокки и грамотрицательные.
Каждое поколение аминогликозидов имеет свои особенности, помогающие в лечении тех или иных заболеваний:
- Стрептомицин – один из самых первых аминогликозидов. Выпускается в форме инъекционных порошков и обладает высокой антимикробной активностью. Антибиотик вводится разными способами, чаще всего внутримышечно.
- Амикацин относится к антибиотикам третьего поколения, то есть к достаточно новым. Он выпускается в виде порошковой инъекции. Его часто применяют при сепсисе и некоторых других заболеваниях, так как он обладает сильнейшим антибактериальным действием.
- Амфениколы – главным представителем этой группы является Левомицетин. Он принимается при многих заболеваниях. Существует несколько форм выпуска препарата: инъекции, мази (часто применяется при гнойных воспалениях, которые легко приводят к сепсису).
Курс терапии корректирует врач. Чаще всего принимают таблетки по 500 мг около трех раз в сутки на протяжении 7 дней.
Карбапенемы применяются реже всего, но имеют место в практике врачей. Данная группа антибиотиков предназначена для лечения тяжелых инфекционных заболеваний, которые грозят летальным исходом. Карбапенемы действуют практически на все патогенные микроорганизмы, включая самых устойчивых.
К данным антибиотикам относят следующие препараты:
Антибиотики широкого спектра этой группы вводят исключительно внутривенно.
Важная информация при лечении сепсиса
Прежде всего следует знать, что сепсис является смертельно опасным заболеванием. Если произошло заражение крови, необходимо немедленно обратиться к врачу. Любой антибиотик может назначать только врач. Он же корректирует график приема, учитывая индивидуальные особенности здоровья пациента.
При приеме антибиотиков следует придерживаться следующих правил:
- Нельзя принимать антибиотики в качестве средства для профилактики. Это не поможет избежать осложнений, а лишь выработает у патогенных микроорганизмов иммунитет против данного препарата. При уничтожении одного штамма бактерий создаются условия для развития других, и развивается совершенно иная инфекция, вызванная условно-патогенной микрофлорой. Целесообразно принимать антибиотики для профилактики только после операционных вмешательств. В это время иммунная система человека ослаблена и, таким образом, организм будет защищен.
- Если прием антибиотиков облегчил состояние пациента, он ни в коем случае не должен прекращать употреблять препарат. В обратной ситуации могут появиться серьезные осложнения. Если специалист назначил прием антибиотика в течение недели, то его следует принимать именно 7 дней, даже если симптомы заболевания полностью исчезли.
- Нельзя просить врача выписать препарат более сильного действия или самостоятельно начать использовать его. Для каждой болезни существует свой определенный антибиотик, который назначают в первую очередь, а затем уже все остальные, которые обладают меньшей активностью против определенного возбудителя.
- При назначении какого-либо антибиотика специалист не может предугадать реакцию человека на активный компонент препарата и его составляющие. Есть случаи индивидуальной непереносимости. При появлении побочных эффектов или неприятных ощущениях во время приема препарата следует посетить врача и попросить сменить препарат. Также следует знать, что повторный прием антибиотика увеличивает риск появления аллергии. Чтобы такого не произошло, специалист должен знать, какие дозы препарата в течение какого времени принимал пациент.
- Нельзя самостоятельно корректировать дозировку препарата. Если уменьшить дозировку, то патогенные микроорганизмы быстро выработают иммунитет к данному препарату, и заболевание продолжит развиваться в ускоренном темпе.
Заражение крови
Заражение крови – это специфическое системное патогенетическое состояние организма человека, развивающееся как результат внедрения инфекционных агентов и последующего развития генерализационного инфекционного воспалительного ответа на фоне снижения работы иммунного аппарата.
Острое общее заражение крови дебютирует в момент распространения инфекционных агентов из первичного очага в общий кровоток, причем таким первичным очагом инфекции чаще всего выступает нагноительный очаг мягких тканей, суставов, внутренних структур и даже костей. Острое инфекционное заражение крови развивается практически всегда на фоне выраженного снижения иммунитета, имеющего место при несвоевременном обнаружении первичного воспалительного очага, результатом чего является массивное распространение токсических веществ в различные структуры человеческого организма вместе с током крови.
Следует учитывать, что существуют различные этиопатогенетические виды заражения крови, каждый из которых не является контагиозной инфекцией, то есть даже инфекционное заражение крови не способно передаваться от одного человека к другому. Максимальной тяжестью течения и крайне негативным влиянием на состояние здоровья пациента характеризуется гнойное общее заражение крови, развивающееся в результате поступления патогенных микроорганизмов из гнойного очага в поток крови. Практически все этиопатогенетические виды заражения крови в 90% случаев провоцируют летальный исход, поэтому говорить о достаточной эффективности лечебных мероприятий при данном патологическом состоянии не представляется возможным.
Главными этиологическими провокаторами развития заражения крови являются различного рода возбудители в виде простейших, грибов, вирусных частиц и, конечно же, бактерий. Патогенетические стадии заражения крови запускаются уже в момент попадания первой порции токсических веществ в общий кровоток.
Заражение крови в педиатрической практике относится к категории практически не излечимых патологических состояний из-за развития необратимых выраженных системных воспалительных реакций, поражающих все структуры детского организма.
Независимо от клинических и этиопатогенетических форм заражения крови, клиническая симптоматика характеризуется быстрым нарастанием интенсивности клинических проявлений и их полиморфизмом.
Заражение крови относится к категории крайне неблагоприятных в отношении прогнозов для выздоровления патологических состояний из-за высокого уровня летальности, обусловленного низкой эффективностью имеющихся методик лечения.
Развитие такого тяжелого для организма человека состояния как заражение крови в большей степени обусловлено не концентрацией или патогенностью возбудителя, а снижением функции иммунного аппарата. У одного человека, иммунная система которого функционирует достаточно хорошо, возбудитель провоцирует развитие ограниченного воспалительного ответа, а у другого может являться провокатором развития заражения крови. Отдельную нозологическую форму составляет заражение крови после операции, а также в период длительного применения иммуносупрессивной терапии. Крайне тяжело в отношении влияния на состояние здоровья женщины протекает заражение крови после родов, а также в послеабортивном периоде, возникновение которого обусловлено попаданием инфекционных агентов на раневую поверхность миометрия.
Развитие данного патологического состояния происходит постепенно, поэтому указание патогенетической и клинической стадии заражения крови в диагнозе является обязательным для лечащего врача.
Причины заражения крови
Такое патологическое состояние как заражение крови у человека развивается на фоне массивной атаки инфекционных агентов и их токсинов, что в совокупности с неадекватной схемой лечения создает условия для молниеносной генерализации воспалительного процесса. Рассматривая вопрос этиологии и основных патогенетических механизмов развития заражения крови, следует отметить неоспоримую роль бактериальной кокковой флоры, синегнойной палочки, грибов, вирусов и простейших в его развитии. Патогенетические механизмы развития заражения крови имеют свое начало с момента попадания активного возбудителя в организм человека, после чего развивается активный или латентный воспалительный ответ, который на фоне повышенной индивидуальной реактивности организма является благоприятным фоном для усиления воспалительных реакций.
Конечно, существует определенная зависимость между концентрацией возбудителя и риском развития заражения крови, то есть чем больше бактерий или вирусов попадает через входные ворота в организм человека, тем больше шансов для развития заражения крови. И вместе с тем, в патогенезе развития заражения крови основная роль принадлежит дисбалансу в работе иммунного аппарата человека, в результате которой человек не способен оказывать сопротивление даже незначительной концентрации инфекционных агентов. Так, такие патологические и физиологические состояния как соматическое заболевание, эндокринные нарушения, онкопатология, изменение состава крови, хроническая витаминная недостаточность, психоэмоциональная нагрузка, оказывают ингибирующее действие на основные факторы иммунитета, что становится благоприятным фоном для развития заражения крови.
Развитие заражения крови протекает с некоторой последовательностью и стадийностью. Так, первичным патогенетическим звеном является распространение большой концентрации возбудителей из первичного воспалительного очага через кровеносные коллекторы и дальнейшее формирование вторичных септических метастазов, усиливающих процесс воспаления. Таким образом, патоморфологическим маркером заражения крови является обнаружение большого количества гнойников в различных структурах человеческого организма.
Полимикробное заражение крови встречается, как правило, в группе ВИЧ-инфицированных пациентов, страдающих выраженным снижением функции иммунного аппарата и быстрым размножением различного рода патологических микроорганизмов. У категории клинически здоровых лиц в качестве главного провокатора развития заражения крови выступает стафилококк, пневмококк и менингококк.
Симптомы и признаки заражения крови
Клиническое течение заражения крови сопровождается появлением полиморфной и вместе с тем малоспецифической клинической симптоматики, которая зачастую симулирует клиническую картину иных патологических состояний и заболеваний. Отсутствие патогномоничных клинических симптомов, которые помогли бы лечащему врачу на ранней стадии установить заражение крови, во многом обусловлена тем, что в лечебной практике врачами применяются довольно агрессивные и интенсивные антибактериальные препараты. Таким образом, на фоне мощной антибиотикотерапии развивается атипичная клиническая картина заражения крови, заключающаяся в малой выраженности или полном отсутствием пиретической реакции, как главного маркера воспалительной реакции.
При классическом течении заражение крови сопровождается развитием лихорадки гектического типа, приступ которой заканчивается профузным потоотделением, нарушением деятельности сердечно-сосудистой системы в виде скачкообразного пульса и артериального давления, ознобом, общим недомоганием, рвотой и поносом, а также выраженным диспепсическим синдромом, провоцирующим обезвоживание и стремительную утрату веса.
Объективными признаками заражения крови, которые выявляются лечащим врачом уже при первичном осмотре пациента, является снижение эластичности и тургора мягких тканей и кожи, которые приобретают землистую окраску, наличие множества распространенных очагов гнойной инфекции в виде флегмоны и абсцессов.
Педиатры отмечают, что заражение крови у детей уже на ранней стадии развития сопровождается развитием выраженных психомоторных нарушений с появлением грубых неврологических изменений и глубокого нарушения сознания вплоть до комы. Хроническое течение заражения крови отличатся развитием медленно-прогрессирующих полиорганных нарушений и появлением множества воспалительных очагов в различных внутренних органах.
Во многом появление каких-либо патогномоничных проявлений у пациента напрямую зависит от этиопатогенетического вида заражения крови. Так, заражение крови после операции проявляется в первую очередь местной реакцией в области послеоперационного шва в виде воспаления, после чего отмечается нарастание общеинтоксикационного синдрома.
Заражение крови после родов практически в 99% носит молниеносный характер из-за бурного нарастания интенсивности и полиморфности клинической симптоматики. В этой ситуации хорошим подспорьем для постановки диагноза «заражение крови» является тщательный сбор анамнестических данных. Молниеносное течение заражения крови всегда заканчивается летально из-за развития патогенетических механизмов инфекционно-токсического шока.
Диагностика заражения крови
Постановка клинического диагноза «заражение крови» хоть и затруднительна, но возможна, при условии адекватного оценивания имеющихся у пациента клинических проявлений, а также типичности ее отдельных симптомов. Обязательным этапом для верификации диагноза «заражение крови», а особенно определения его этиопатогенетической формы, является сбор анамнестических данных, предшествовавших развитию клинической симптоматики заболевания (период после операции, ранения, родоразрешения и тяжелого течения инфекционных заболеваний).
На основании анализа развернутой гемограммы пациента, у которого лечащий врач подозревает развитие заражения крови, в большинстве ситуаций определяется выраженный лейкоцитоз и явный палочкоядерный сдвиг формулы влево с одновременным критическим снижением тромбоцитарных кровяных клеток. Большое значение в определении тактики лечения пациентов с заражением крови имеет идентификация возбудителя, для чего в настоящее время успешно применяются различного рода бактериологические исследования крови, проводимые трехкратно не менее чем за час до приема антибактериального препарата.
Для оценки тяжести состояния пациента, у которого предварительно установлен диагноз «заражение крови» необходимо учитывать особенности индивидуального «системного воспалительного ответа», представляющего собой системную своеобразную реакцию организма на внедрение каких-либо активных инфекционных агентов. Отличительными признаками заражения крови в этой ситуации является развитие генерализации патологического воспалительного ответа и формирования множества ограниченных воспалительно-гнойных очагов.
Дополнительными инструментальными методиками, позволяющими визуализировать заражение крови, являются различные методики лучевой диагностики по типу стандартной рентгеноскопии, ультразвукового сканирования и компьютерной спиральной томографии. При локализации основных патоморфологических изменений заражения крови в костной ткани пациента главным инструментальным методом исследования является рентгенография, позволяющая визуализировать признаки остеомиелита (ограниченные или протяженные участки деструкции структуры костной ткани).
При развитии полиорганных нарушений, обусловленных развитием мощного воспалительного процесса, заражение крови достаточно эффективно диагностируется на УЗИ, а также на томографических сканограммах (внутрибрюшные и внутригрудные абсцессы, неограниченные инфильтраты).
Тяжелое течение заражения крови у пациента проявляется появлением признаков сердечно-сосудистой недостаточности, проявляющееся гипотензией и гипоперфузией. Характерные биохимические лабораторные маркеры заражения крови появляются на терминальной патогенетической стадии и выступают в роли признака полиорганной недостаточности.
Лечение заражения крови
При определении лечебной тактики ведения пациента, страдающего заражением крови, следует прежде всего учитывать особенности патогенетических механизмов развития данной патологии. Учитывая два основных механизма развития заражения крови в виде развития массивного интоксикационного синдрома и симптомокомплекса диссеминированного внутрисосудистого свертывания крови, лечебные мероприятия должны быть направлены на купирование именно этих звеньев патогенеза. Все пациенты, в отношении которых было заподозрено развитие заражения крови, подлежат незамедлительной госпитализации в реанимационное отделение инфекционного профиля. Признаками запоздалой медикаментозной коррекции заражения крови является развитие множественных кровоизлияний в надпочечники, гангрен конечностей, необратимых изменений внутренних органов.
Непосредственно после забора крови на биохимические и другие виды анализов, пациенту внутривенно необходимо ввести первую максимальную дозу антибактериального препарата. В случае появления минимальных признаков ДВС-синдрома в виде геморрагической сыпи, неспецифической миалгии и болезненности мышц, интерстициального отека легких на стандартных рентгенограммах органов грудной полости, медикаментозные виды коррекции являются неэффективными и следует незамедлительно начать процедуру плазмафереза. Для его проведения необходимо удалить из организма пациента около 1,5 л плазмы с последующим парентеральным введением 2/3 от данного объема свежезамороженной плазмы. Молниеносное тяжелое течение заражения крови является основанием для расширения объема вводимой свежезамороженной плазмы до 2 л и более.
Зачастую для получения быстрого эффекта купирования ДВС-синдрома при заражении крови в отношении пациента применяется сочетанная терапия плазмаферезом и Гепарином в максимальной дозеЕд/сут. Данный препарат при заражении крови предпочтительно вводить непрерывно внутривенно капельно особенно в первые сутки терапии.
В случае, когда заражение крови сопровождается развитием сердечно-сосудистой недостаточности у пациента в виде артериальной гипотензии целесообразно применять лекарственные препараты группы симпатомиметиков, а при отсутствии фармакологического эффекта терапию следует дополнить назначением внутривенного введения Гидрокортизона. Наличие у пациента, страдающего заражением крови, признаков артериальной гипотензии не считается противопоказанием для проведения плазмафереза, однако объемы удаляемой и вводимой плазмы следует несколько уменьшить.
При подборе препарата для проведения антибактериальной терапии при заражении крови следует в первую очередь основываться на предполагаемом типе возбудителя. В случае затруднительной ранней верификации возбудителя заражения крови следует в ранние сроки начинать проведение эмпирической медикаментозной антибактериальной терапии, подразумевающей назначение Гентамицина в суточной дозе 240 мг в сочетании с Цепорином в максимальной суточной дозе 4 г внутривенно. Достоверными признаками достаточной фармакологической эффективности антибактериальной терапии при заражении крови является улучшение субъективного самочувствия пациента, купирование гемодинамических нарушений, снижение пиретической реакции организма, исчезновение озноба, уменьшение элементов сыпи. Лабораторными критериями улучшения состояния является уменьшение абсолютного числа палочкоядерных клеток в гемограмме.
Последствия заражения крови
Генерализованное течение заражения крови зачастую провоцирует развитие осложнений, связанных с гемодинамическими и дыхательными нарушениями, обусловленными резким падением РаО2, а также повышением проницаемости аэрогематологического барьера. Как результат этих изменений при заражении крови в организме пациента происходит пропотевание жидкого компонента крови в альвеолы, понижение экскурсии легких и дальнейшее нарушение газообменной функции. При обнаружении на рентгенограмме пациента, страдающего заражением крови, нарастающих двусторонних затемнений легочной паренхимы, снижения податливости легочной паренхимы, а также лабораторных признаков гипоксемии следует подразумевать развитие респираторного дистресс-синдрома, который встречается в 50% всех случаев данной патологии. При обнаружении подъема ДЗЛА до уровня более 18 мм рт. ст. следует подозревать развитие гиперволемии и острой сердечной недостаточности, нежели респираторного дистресс-синдрома.
Еще одним вариантом осложненного течения заражения крови у человека является развитие септического шока, обусловленного резким падением ОПСС, а в большей степени перераспределением кровотока и снижением объема циркулирующей крови. Ведущим механизмом развития септического шока при заражении крови является повышение проницаемости сосудистой стенки на уровне капиллярного русла и выхода жидкого компонента крови в периваскулярное пространство. Усугубляющим фактором при септическом шоке является продолжающееся снижение объема циркулирующей крови из-за дегидратации организма, развивающегося при большинстве инфекционных заболеваний. В дебюте развития клинической картины заражения крови не отмечается нарушение сердечного выброса, а в некоторых ситуациях может наблюдаться даже его компенсаторное увеличение, что позволяет провести дифференциацию септического шока от кардиогенного, обструктивного и гиповолемического видов шока.
Развитие острой сердечно-сосудистой недостаточности при заражении крови наблюдается спустя одни сутки, о чем свидетельствует увеличение конечно-диастолического и конечно-систолического объемов, а также уменьшение фракции выброса. Вместе с тем, не наблюдается изменение сердечного выброса, даже несмотря на развивающуюся дисфункцию миокарда и артериальную гипотензию. Развитие летального исхода в этой ситуации обусловлено рефрактерным шоком и полиорганной недостаточностью, а не сердечной недостаточностью.
Признаками нарушения функции почек при заражении крови является обнаружение у пациента признаков олигурии, азотемии, протеинурии и цилиндрурии. Развитие почечной недостаточности при заражении крови связано с формированием повреждения почечной капиллярной сети и острого канальцевого некроза, обусловленного артериальной гипотонией. Кроме того, при заражении крови может наблюдаться развитие признаков гломерулонефрита, интерстициального нефрита, кортикального некроза почек. Ситуацией, усугубляющей течение почечной недостаточности при заражении крови является применение антибактериальных препаратов группы аминогликозидов при имеющейся артериальной гипотонии.
К последствиям заражения крови также можно отнести продолжительное нарушение свертывания крови, обусловленной тромбоцитопенией, которая наблюдается в 30% всех случаев данной патологии. При продолжительном течении заражения крови отмечается развитие тяжелых зачастую необратимых неврологических нарушений в виде полинейропатии. Для установления данных патологических изменений рекомендуется применение электрофизиологических исследований, полное исключение синдрома Гийена-Барре, а также различного рода метаболических нарушений и токсического повреждения нервной системы.
Профилактика заражения крови
После перенесенного заражения крови каждый пациент требует проведения длительной иммунореабилитации с целью предотвращения повторного развития заболевания, подразумевающее применение различного рода лекарственных средств экстраиммунной терапии (витаминно-минеральные комплексы, растительные иммунноактивные препараты и адаптогены). Кроме того, в качестве профилактических мероприятий после перенесенного заражения крови пациентам рекомендуется периодическое применение пролонгированных курсов мягких иммунокорректоров типа тимомиметиков, а также производных бактериальных муралдипептидов, препаратов группы антиоксидантов.
Для профилактики развития осложненных форм заражения крови продолжительность стационарного лечения в узкоспециализированном лечебном учреждении должна основываться на клиническом и лабораторном «выздоровлении» в сочетании с полной стерильностью посевов крови. Продолжительность листка нетрудоспособности после выписки пациента, перенесшего заражение крови, составляет в среднем два месяца, в течение которых он находится под динамическим наблюдением специалиста терапевтического профиля. В течение этого времени пациент обязан проводить термоментрию не менее трех раз в сутки, а посещение лечащего врача должно составлять один раз в две недели с проведением развернутого анализа крови и мочи.
Даже после полного выздоровления пациента и отсутствия жалоб с его стороны на протяжении трех лет после заражения крови следует содержать его на диспансерном учете с целью полного предотвращения развития хронизации патологического процесса и развития рецидива заражения крови.
В некоторых ситуациях с профилактической целью после прекращения стационарного лечения при заражении крови показано применение нескольких курсов приема антибактериальных препаратов продолжительностью две недели каждые два месяца.
Заражение крови – какой врач поможет ? При наличии или подозрении на развитие заражения крови следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, невролог.
Сепсис (заражение крови): симптомы и лечение
Сепсис (заражение крови) — основные симптомы:
- Повышенная температура
- Увеличение селезенки
- Затрудненное дыхание
- Увеличение печени
- Потливость
- Быстрая утомляемость
- Учащенный пульс
- Лихорадка
- Бледность кожи
- Анемия
- Желтуха
- Нарушение психического состояния
- Учащение дыхания
- Гнойнички на коже
- Герпес на губах
- Гиперемированность лица
- Петехиальное кровоизлияние
- Кровоточивость слизистых
- Уплотнения на коже
- Впалость щек
Заражение крови – это патологический процесс, протекающий в острой форме. Проявлять себя заболевания начинает ещё на первой стадии, а также имеет гнойный и воспалительный характер. Установиь точный диагноз всегда затруднительно. Когда признаки и симптомы говорят о септицемии и определяют путь заражения, то терапия должна быть начата немедленно в целях предохранения от осложнений.
Причины
Такое заболевание, как заражение крови, может возникнуть в результате проникновения в кровь следующих микроорганизмов:
- кишечная палочка;
- пневмококки;
- стафилококки;
- менингококки;
- микобактерия туберкулёза;
- клебсиелла;
- грибы типа Candida.
- вирусы герпеса.
Большая роль в формировании сепсиса отведена иммунитету и его свойствам. Если человек здоров и у него высокая иммунная защита, то при попадании возбудителя в организм, он не даст ему развить это заболевание, а вовремя купирует микроорганизмы.
В зависимости от конкретного вида возбудителя определяется и способ заражения. Каждый из них обладает своими характерными особенностями. Отдельно следует упомянуть про внутрибольничный сепсис, заражение которого осуществляется по причине плохо очищенного помещения, инструментов. Различаются следующие пути инфицирования:
- через кожные покровы;
- оральный;
- отогенный;
- акушерско-гинекологический;
- в период хирургических или диагностических манипуляций и травм;
- криптогенный.
Вызвать заражение крови могут также определённые заболевания:
Приём определённых препаратов, рентгенотерапия также отрицательно сказываются на здоровье человека и могут спровоцировать образование сепсиса.
Отдельно необходимо рассмотреть сепсис у детей. Поражает этот недуг детский организм достаточно редко и, как правило, новорожденных. Заражение может произойти внутри утробы или в период родоразрешения. Если речь идёт про внутриутробное заражение, то малыш уже появляется на свет с признаками патологии. Сепсис у новорожденных диагностируется по причине проникновения возбудителя через пупочные ранки и сосуды.Признаки
У этого заболевания отсутствуют определённые окончательные симптомы, но можно выделить основные признаки заражения крови:
- повышение температуры тела;
- лихорадка;
- нестабильное психическое состояние больного;
- бледность кожи;
- безучастный взгляд;
- гиперемированность лица;
- впалость щёк;
- повышенная потливость;
- петехиальное кровоизлияние;
- герпес на губах;
- кровоточивость слизистых;
- затруднённое дыхание;
- гнойнички и уплотнения на кожных покровах.
Основные симптомы, необходимые для постановки диагноза – это озноб, температура и сильное потоотделение. При обнаружении у себя представленных признаков, нужно в срочном порядке приступить к терапии.
Виды сепсиса
Классификация представленного заболевания предусматривает следующие его разновидности:
Хирургический
Хирургический сепсис – это заболевание, вызвать которое могут различные микроорганизмы. Как правило, заболевание обусловлено очагами гнойной инфекции. Проявляется хирургический сепсис необычной реакцией организма и сопровождается резким ослаблением иммунитета. Причинами, вызвавшими недуг, становятся заболевания кожных покровов гнойного и острого характера.
Симптомы хирургического сепсиса достаточно разнообразны и определяются с учётом стадии и формы патологии. Характерными признаками являются:
- высокая (до 40–41°) температура тела;
- учащение пульса и дыхания;
- сильные ознобы;
- скарлатинозные высыпания;
- увеличение селезёнки и печени;
- желтуха и анемия.
Одонтогенный
Следующий вид сепсиса, который включает в себя классификация, это одонтогенный. Для него характерны следующие проявления:
- продолжительное недомогание;
- быстрая утомляемость;
- повышенная потливость;
- снижение аппетита;
- болевые ощущения в области сердца;
- учащённый пульс;
- повышенная нервозность;
- головная боль.
Одонтогенный сепсис может развиваться в нескольких фазах:
- Гнойно-резорбтивная лихорадка, для которой характерна адекватная реакция на местный инфекционно-воспалительный процесс.
- Начальная фаза заболевания. Во время неё сохраняется гнойно-резорбтивная лихорадка, а из крови высеиваются патогенные микроорганизмы.
- Септицемия – все предыдущие симптомы сохраняются.
- Септикопиемия – продолжительное сохранение гнойно-резорбтивной лихорадки. Из крови и метастатических гнойных очагов происходит высеивание патогенных микроорганизмов. Они обуславливают специфику течения и исход болезни.
Абдоминальный
Абдоминальный сепсис – это самая распространённая форма заболевания. Основное его отличие от других форм недуга заключается в том, что заражение осуществляется из органов пищеварительного тракта. Микроорганизмы попадают в брюшную полость, в результате чего в ней возникают места сосредоточения инфекции.
Абдоминальный сепсис – заболевание, трудно подающееся лечению. Он может поразить организм человека в случае наличия болезней определённых органов пищеварения, заболеваниях кожи, при установке катетеров у пациента с плохой сопротивляемостью организма. Если был диагностирован абдоминальный сепсис, то процент выживания составляет 30–40%. При условии, что патология была спровоцирована только одним типом возбудителя, то процесс выздоровления происходит заметно скорее и не так тяжело. Абдоминальный сепсис чаще всего возникает при попадании в организм стафилококка и различных его разновидностей.
Неонатальный
Неонатальный сепсис (сепсис новорожденных) – это заболевание, для которого характерно наличие первичного очага и циркуляция инфекции в крови. Сепсис новорожденных проявляется следующими симптомами:
- повышенная температура;
- вялость;
- диспепсия;
- землистая окраска кожи;
- образование гнойных метастатических очагов в разных органах.
Неонатальный сепсис на первоначальной стадии проявляется в виде вялости, беспокойства, плохого аппетита, частых срыгиваний, плохой прибавки в весе. В период разгара болезни малыша посещают следующие признаки неонатального сепсиса: температура, отеки, гипотрофия.
Неонатальный сепсис у новорожденных имеет одну характерную черту – землистый оттенок кожи, желтушность, мраморность кожи и мелкая сыпь.
Диагностические мероприятия
Для быстрого назначения лечения сепсиса нужно точно определить путь, по которому инфекция попала в организм. Только при своевременной диагностике удаётся определить на ранней стадии сепсис это или кратковременна инфекция. Чтобы определить эту патологию, необходимо учитывать следующие критерии сепсиса:
- первичный очаг, который взаимосвязан с лимфатической и кровеносной системой;
- попадание микробов в кровь в большом количестве;
- возникновение вторичных очагов, из которых возбудители тоже заражают кровь;
- вялость иммунной системы.
Учитывая эти факторы и симптомы заболевания, врач ставит диагноз.
Терапия
Представленное заболевание обладает высоким показателем смертности, поэтому лечение сепсиса должно быть экстренным и осуществляться в стационаре. Если патологический процесс охватил большую часть органов и систем, то высокая вероятность летального исхода. Поэтому следует очень быстро приступить к антибактериальной терапии. Результат лечения зависит от степени тяжести сепсиса, сопротивляемости организма, особенностей, вида возбудителей.
Лечение сепсиса включает себя применение в больших дозах антибиотиков, белковых медикаментов. Осуществляется переливание крови, вводят особые сыворотки. Особую роль в лечение этого недуга заслуживает высококалорийное питание.
Сепсис у детей и взрослых предполагает ещё местное лечение. Оно включает в себя обработку раны антисептическими средствами, антибиотиками. Удаляют гнойное содержимое из раны и омертвевшие ткани. Если заболевание протекает в тяжёлой степени, то используется интенсивная и хирургическая терапия.
Заражение крови – это очень тяжёлое заболевание, устранить которое поможет только качественное лечение. При своевременной терапии удаётся достичь снижения температуры, очистит организм от токсинов. Все проявления этого недуга исчезают, предотвращаются его осложнения, и наступает выздоровление.
Если Вы считаете, что у вас Сепсис (заражение крови) и характерные для этого заболевания симптомы, то вам могут помочь врачи: хирург, педиатр.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Заражение крови — первые признаки и симптомы, последствия
Быстрый переход по странице
Кровь является основной жидкой структурой организма, она обеспечивает жизнедеятельность человека, связывая между собой все системы, органы и каждую клеточку, питая их кислородом и полезными веществами. Нарушить эту закономерность могут различные патогенные организмы – вирусы, грибковая, либо бактериальная флора, проникшие в кровеносные русла.
Несостоятельность иммунных функций, либо их недостаточность в борьбе с микроорганизмами приводит к стремительному размножению и росту инфекции, вызывая – септицемию (заражение крови).
Возбудители заражения крови представляют собой обширную патогенную флору – это и различные группы кокковых и палочковидных бактерий, и штаммы вирионов герпеса, либо спорообразующих плесневелых грибов «Аспергиллуса», «Кандиды» и др.
Развитие патологии различными представителями – крайне редкое явление. Обычно заражение крови – сепсис, как принято говорить в медицине, вызывает большое скопление в крови представителей одного рода микроорганизмов и их токсинов.
Основные факторы заражения крови
Основная причина патологического процесса обусловлена прямым контактом патогенной флоры с кровью, когда попасть в нее, она может беспрепятственно и моментально. Этому способствуют:
- присутствие обширных гнойных ран в организме;
- процессы фурункулеза, либо отдельные гнойно-некротические воспаления;
- гнойные раны, как осложнения оперативных вмешательств;
- инфицированные тромбы, находящиеся в венозных полостях.
Формированию тромбов и их инфицированию, часто предшествуют не соблюдение правил установки сосудистых катетеров, которые длительное время остаются в венах, способствуя проникновению возбудителя в кровь извне (оптимальный срок промежутков катетеризации не должен превышать 3-х суток).
Не исключается заражение и при переливании крови (гемотрансфузии). Чтобы этого не произошло, донорский материал серологически тестируется на антитела в течение длительного времени (до полугода).
Существует риск инфицирования крови в процессе операций, особенно при гинекологических патологиях, оперируемых в экстренном порядке. Пути внебольничного заражения крови могут быть обусловлены недостатком обработки инструментария, рук персонала, либо нестерильным перевязочным материалом. Нередко, диагностируют, так называемый, криптогенный сепсис, когда «виновника» инвазии обнаружить не удается.
Повышают риск развития заражения крови определенные ситуации:
1. Присутствие инфекционных очагов в организме, тесно связанных с лимфатическими и кровеносными сосудами. Таких, как:
- воспалительные процессы в почках при пиелонефрите;
- инфекционные очаги стоматологического характера;
- инфекционные ЛОР патологии.
2. Несостоятельность угнетенного иммунитета, вызванная:
- вирусом иммунодефицита (ВИЧ);
- использованием в терапии препаратов (стероидов и цитостатиков), нейтрализующих и подавляющих антитела и различные звенья иммунитета;
- поражением селезенки, приведшим к спленэктомии (ее удалению);
- опухолевыми патологиями системы кроветворения (различной формы лейкозы, лимфогранулематоз);
- онкологическими патологиями в различных органах, первопричиной развития которых, и является угнетенный иммунитет;
- длительным влиянием солнечной инсоляции, способной губительно воздействовать на функции вилочковой железы, орган кроветворения и узлы лимф системы.
3. Сочетание наличия хронической инфекции и ослабленных иммунных функций.
- Такое сочетание является наиболее тяжелым проявлением сепсиса. Клиника процесса характеризуется от молниеносного (острого) течения, до вялотекущего хронического, проявляющегося обострением, при развитии различных фоновых патологий, вызванных иммунодефицитом.
Полное излечение от заражения крови возможно лишь при своевременной терапии антибиотиками.
Первые признаки заражения крови
Первые признаки развивающегося заражения крови проявляются:
- Фебрильной лихорадки – с очень высокими температурными показателями;
- Упадком сил, мышечной дрожью и ночной потливостью, приходящей ей на смену;
- Различного характера кожных высыпаний;
- Апатией к еде и резким похудением, сравнимым с кахексией (истощением);
- Миалгией и болями в суставах – без явных признаков морфологических нарушений;
- Резким снижением АД, сопровождающимся септическим шоковым состоянием и обмороками.
Они не всегда проявляются в острой форме, возможен постепенный подъем температуры и медленное развитие признаков интоксикации. Однако состояние пациента быстро ухудшается – отмечаются сложности в передвижении, трудности в выполнении какой-либо работы и полная апатия к еде.
Симптомы заражения крови по виду инфекции
Проявления специфических симптомов заражения крови зависит от состояния иммунитета и вида причинного фактора – конкретного возбудителя, и имеют отличительные особенности.
1) Симптомы стафилококкового заражения крови проявляются очень тяжелым течением:
- с сильными признаками миалгии;
- высокими показателями температуры тела;
- появлением на коже единичной пузырьковой сыпи;
- образованием в органах абсцессов;
- бурным проявлением признаков интоксикации.
Одновременно развивается сухая форма кашля, которая со временем сопровождается выделением большого количества желтой мокроты.
2) Симптомы менингококцемии (заражения крови менингококком) характеризуются очень бурным развитием. Отличительные признаки обусловлены быстрой генерализацией процесса и ухудшением состояния пациентов с нарастанием менингеальных признаков в виде:
- значительного повышения температуры;
- усиления головных болей;
- нарастающей бледности кожи;
- развития тахикардии и одышки;
- болей в мышцах и суставах;
- появления кожных геморрагических высыпаний;
- геморрагических процессов на слизистых покрытиях.
Высыпания проявляются почти с первых часов заболевания (латентность инфекции до недели). Геморрагические очаги могут достигать огромных размеров и сопровождаться кожным некрозом.
Наряду с кожной геморрагической сыпью отмечаются геморрагии конъюнктивы и глазных склер, в слизистых покрытиях носоглотки и внутренних органах. Иногда, заболевание проявляется желудочными, носовыми, маточными макро, микро и субарахноидальными кровоизлияниями.
При тяжелом течении, болезнь осложняется:
- сердечными патологиями;
- развитием тромбоза в крупных сосудах;
- проявлением инфекционно-токсического шока;
- синдромом Уотерхауза-Фридериксена – геморрагиями в надпочечниках.
3) При пневмококковом заражении крови симптомы схожи с проявлением менингита и пневмонии. С проявлениями высокой температуры, адинамии, слабости, озноба и интоксикации. При генерализованном развитии, не характерно развитие шока и утери сознания.
Несмотря на всю тяжесть течения процесса заражения, для этой формы сепсиса не характерны проявления выраженных нарушений в функциональной работе органов, каких-либо высыпаний и суставно-мышечных болей.
4) Проявлению признаков заражения крови грамотрицательной инфекционной флорой сопутствует иммунодефицит, вызванный послеоперационными осложнениями с развитием гнойных процессов.
Именно такая патогенная флора часто является причинным фактором развития у женщин заражения крови после родоразрешения. Отличительная особенность грамотрицательной инфекции – склонность к кожным геморрагиям и развитие тканевого некроза.
Эти проявления выражены единичной, очень болезненной сыпью темно-вишневого цвета в окружении уплотненного валика с постепенным увеличением размеров сыпи. Позднее обращение за врачебной помощью объясняется невысокой температурой при развитии патологического процесса.
5) Симптомы синегнойного заражения крови развиваются на фоне иммунодефицита и отличается от типичных проявлений – молниеносным течением и быстрым развитием шокового состояния (спустя 2 часа после повышения температурных показателей).
6) Герпетическая форма заражения крови проявляется вследствие выраженной несостоятельности иммунной защиты, которая отмечается в период развития лимфогранулематоза, различных форм лейкозов, трансплантации органов, СПИДа и ВИЧ инфекции. При генерализованном процессе, отмечаются герпетические пузырьковые высыпания на кожном покрове вдоль зоны реберной полосы.
Со временем герпесная сыпь распространяется на иную область кожных покровов, слизистый эпителий воздухоносных путей и пищевода, бронхиальных разветвлений и слизистой рта.
Пузырьковое вскрытие и возможное присоединение к ним стафилококковой инфекции, проявляется развитием нагноительных процессов.
Как лечить заражение крови?
Особенность этого заболевания (заражения крови) обусловлена двумя факторами – массированным процессом микробного обсеменения крови и нарушением процессов коагуляции. Поэтому, терапия заболевания составляется с учетом этих нарушений. Основное терапевтическое направление обусловлено антибиотикотерапией, подобранной в соответствие чувствительности бактериальной флоры к определенному антибиотику.
Если возбудителя не удается идентифицировать по клиническим признакам, назначаются препараты, отвечающие высоким требованиям и обладающие широким действием. Среди них – препараты «Гентамицина», «Цефалоридина» и «Цефазолина». Если через сутки не отмечается видимого прогресса, препараты заменяют на более активные.
При ослабленном иммунитете и несостоятельности антибиотиков, лечение заражения крови усложняется. Таким больным назначается лечение «Эндобулином» или другими препаратами гамма-глобулинов, обладающих разрушительным влиянием на патогенную флору.
При терапии коагуляционных нарушений назначаются: «Гепарин», трансфузия свежезамороженной плазмой (СЗП) и процедуры плазмофереза, которые показаны при любой тяжести нарушений процессов коагуляции.
Последствия заражения крови — в чем опасность?
Тяжелые последствия, практически во всех важных структурах организма, развиваются при отсутствии адекватного незамедлительного лечения, проявляясь:
- сосудистым тромбозом;
- омертвением тканей конечностей;
- обширными геморрагическими процессами;
- гнойным расплавлением тканей в различных органах;
- нарушениями функций сердечной деятельности.
Большинство из таких нарушений представляют смертельную опасность и заканчиваются летальностью пациента.
Некоторые вопросы
Как скоро после инфицирования проявляется заражение крови?
Проявление симптомов заражения крови обусловлено длительностью латентного периода определенного инфекционного агента. После проявления первых признаков инфекции, клиника процесса может развиваться с различной скоростью, проявляясь:
- молниеносной формой, вызывая шок и летальность в течение пары дней;
- острым течением, продолжающимся более 3-х недель;
- подострой клиникой на протяжение 4-х месяцев;
- рецидивирующими процессами с периодами обострений и ремиссии, длящимися до полугода;
- хроническим течением (хрониосепсисом), длительностью до года и более.
Подробнее смотрите выше описание симптоматики по виду инфекции.
Безотлагательное лечение при заражении крови очень важно, особенно для пациентов с признаками иммунного дефицита.
Каковы особенности проявления ВИЧ инфекции в крови после инфицирования?
Период латентности ВИЧ инфекции в организме может длиться до 4-х недель, но в некоторых случаях и до полугода. В это время никаких признаков заболевания не проявляется и анализы так же будут с отрицательным показателем. Хотя вирионы вируса в крови составляют минимальную концентрацию, они уже проникли в структуру Т-лимфоцитов (хелперы) и начали довольно активно размножаться.
Одновременно с вирусным ростом, растет и выработка к нему защитных белков – антител. И когда их концентрация становиться достаточно высока, наступает период сероконверсии, когда в крови уже можно выявить антитела к ВИЧ при помощи ВИЧ теста. Латентный период, наиболее опасный в плане инфицирования, так как в крови и половых секретах опасный вирус присутствует, но человек даже не догадывается, что болен.
Первая симптоматика ВИЧ заражения проявляется примерно спустя два месяца после контакта с инфекцией. Когда концентрация вируса в лейкоцитарных хелперах повышается в разы, происходит выброс их в кровь. Фагоцитарная защита иммунитета еще способна противостоять вирусу и развивается обычная картина инфекционного процесса с проявлением:
- фебрильной лихорадки;
- высыпаниями в различных частях тела;
- признаками лимфаденита;
- расстройством стула.
Иногда уже в этом периоде, количественный уровень лейкоцитарных хелперов снижается, провоцируя снижение фагоцитоза и ранние признаки ВИЧ сочетаются со всевозможными инфекционными патологиями – затяжной пневмонией, грибковым поражением в системе ЖКТ, себорейным дерматитом или туберкулезом.
Антибиотики при сепсисе: лечение, заражении крови, таблетки
Антибиотики при сепсисе входят в комплексное лечение заболевания, уничтожают патогенные микроорганизмы или задерживают процесс их размножения и дальнейшего развития.

Часто заболевание вызывают стафило-, стрепто- или пневмококки, кишечная палочка. Инфекция при заражении крови быстро распространяется по организму, иногда патология становится причиной летального исхода (почти в 25% случаев).
Число антибактериальных средств достаточно большое, они отличаются различной активностью по отношению к разным группам возбудителей заболевания.
Некоторые средства направлены против грамотрицательных микроорганизмов, целенаправленно уничтожают лишь их (кишечная палочка, клебсиеллы, сальмонеллы). При лечении патологий, возбудителями которых являются стафилококки, такие препараты оказываются неэффективными.
Активность других больше направлена на грамположительные бактерии (стрепто-, пневмо-, стафилококки), они не подходят для лечения болезней, вызванных кишечной палочкой.
Комбинированные препараты
Применения одного лекарственного средства не всегда бывает достаточно для эффективного лечения заражения крови. Лучший результат достигается применением комбинированных препаратов: помимо антибактериальных свойств, у них отмечается широкий спектр действия.
Лечение сепсиса антибиотиками позволяет решить проблему с многочисленными патогенными микроорганизмами. Следует помнить, что выбрать лекарственное средство, подобрать дозировку и определить продолжительность приема препаратов может лишь врач.
В некоторых случаях назначают одновременно несколько антибиотиков для повышения эффекта и уменьшения риска развития осложнений. Часто сочетают Амоксициллин и клавулановую кислоту.
Если требуется применение в течение длительного времени, выбирают Амоксициллин и Сульбактам. При одновременном использовании 2 антибиотиков лечение становится более действенным.
Наиболее используемые сочетания лекарственных средств из группы пенициллинов:
- Ампициллин + Сульбактам;
- Тикарциллин + Клавулановая кислота;
- Пиперациллин а Тазобактам.
Отличие тетрациклинов, обладающих широким спектром действия, от других групп состоит в способности активного вещества оказываться непосредственно в клетке возбудителя болезни и разрушать ее.
Это позволяет препаратам тетрациклиновой группы быстрее справляться с микоплазмозом, хламидиозом и другими патологиями.
Антибиотики широкого спектра
Использование антибиотиков данного вида позволяет влиять на возбудитель болезни. Применение этого вида лекарственных средств необходимо в следующих случаях:
- Антибиотикотерапия назначается с учетом клинической картины. Не всегда есть время для определения вида бактерий, вызвавших заболевание, это связано с высокой частотой развития осложнений и даже летальным исходом.
- Лекарства широкого спектра назначают и в случае обнаружения у пациента нескольких типов микроорганизмов. Сепсис, возбудителем которого стал стафилококк, стараются лечить Оксациллином.
- Когда к антибиотику, отличающемуся узким спектром, у возбудителей выработалась устойчивость.
- При выявлении нескольких видов возбудителей останавливают выбор на антибактериальном препарате, действующем одновременно на все микроорганизмы.

При лечении сепсиса применяются следующие группы антибиотиков широкого спектра:
- тетрациклины (Тетрациклин, Доксициклин);
- пенициллины (Амоксициллин, Ампициллин);
- цефалоспорины (Цефалексин, Цефтриаксон);
- амфениколы (Левомицетин);
- фторхинолоны (Левофлоксацин);
- карбапенемы (Меропенем, Имипенем);
- группа аминогликозидов (Гентамицин, Тобрамицин).
Таблетки Тетрациклина до сих пор считаются проверенным способом. Если оказывается, что стафилококк проявляет устойчивость к препарату, назначают Рифампицин.
В процессе лечения микроорганизмы могут стать устойчивыми к активному веществу этого средства, поэтому одновременно назначают Ципрофлоксацин.
Антибиотики при Сепсисе
23.08.2017Антибиотики при сепсисе являются частью лечения патологии. Они дают возможность замедлить размножение вредных микроорганизмов. Иногда сепсис начинает развиваться, если рану не промыли или плохо обработали. Инфекционные клетки проникают внутрь организма и по кровотоку разносятся по телу человека.
Часто заражение крови происходит у людей со слабой иммунной системой. Иногда возбудители сепсиса — стафилококки, пневмококки и иные бактериальные вещества. Прогноз заболевания неутешительный, в 25% случаев больные погибают.
Что такое Сепсис?
 Сепсис возникает по причине слабого иммунитета, который не может справится с инфекциями
Сепсис возникает по причине слабого иммунитета, который не может справится с инфекциямиСепсис представляет собой воспалительную реакцию, которая начинается после попадания в кровоток человека инфекционных клеток. Это могут быть как бактерии, так и одноклеточные грибы. Более распространенное название патологии – заражение крови.
Отличительной чертой болезни является тяжелое течение, организм не может справиться с заболеванием. Сепсис развивается у людей со слабой иммунной системой, после перенесенных операций, тяжелых болезней, при травмах, при большой потери крови.
Проявления заражения крови – сниженное артериальное давление и одышка. Часто страдают все системы человеческого организма. Во время обследования обнаруживаются лимфопения, высокая степень лейкоцитоза, иные синдромы.
Антибиотики широкого спектра
 Оксациллин антибиотик широкого спектра
Оксациллин антибиотик широкого спектраСейчас много антибиотиков имеют широкий спектр действия, что дает возможность воздействовать на возбудители сепсиса. Все зависит от группы лекарственного средства, которое определяет его свойства.
Когда антибиотики используются при заражении крови?
- Лечение сепсиса антибиотиками проводится, основываясь на клинической картине патологии. Чтобы определиться с лекарственным средством, нет времени на определение конкретного микроорганизма, который попал в тело человека. Объясняется это тем, что велик риск осложнений, одно из которых – смерть. Такой подход актуален при скоротечных патологиях, например, менингит.
- Если инфекционные клетки имеют устойчивость к лекарственному препарату узкого спектра, его заменяют другим.
- Таблетки широкого спектра используются в тех ситуациях, когда в организме больного были обнаружены несколько типов микроорганизмов. Начинают прием того антибиотика, который воздействует сразу на все.
- После оперативных методов лечения частью профилактики являются антибиотики.
Для лечения сепсиса, который был вызван стафилококком, используют Оксациллин. Если главный очаг находится в районе кости, то врач назначает также и Гентамицин. В тех ситуациях, когда стафилококк имеется устойчивость к препаратам, патологию пытаются лечить при помощи Рифампицина.
Во время использования этого средства бактерии вырабатывают устойчивость к активному составляющему препарата. По этой причине вместе с антибиотиком используется Ципрофлоксацин.
Антибиотики для сепсиса, который был вызван степококками – Ампициллин и препараты этого типа. Если патология появилась в результате заражения пневмококками, для лечения используют антибиотики из цефалоспориновой группы последнего поколения.
Если Сепсис появился в результате заражения организма бактериями, которые не зависят от кислорода, для его лечения используют лекарственные средства из группы метронидазола. Если заражение кровеносных сосудов имело грибковых характер, для лечения используется Каспофунгин и подобные препараты.
Если хотите улучшить состояние своих волос, особое внимание стоит уделить шампуням, которыми вы пользуетесь. Пугающая цифра – в 97% шампуней известных марок находятся вещества отравляющие наш организм. Основные компоненты, из-за которых все беды на этикетках обозначаются как sodium lauryl sulfate, sodium laureth sulfate, coco sulfate. Эти химические вещества разрушают структуру локонов, волосы становятся ломкими, теряют упругость и силу, цвет тускнеет. Но самое страшное то, что эта гадость попадает в печень, сердце, легкие, накапливается в органах и может вызывать онкологические заболевания. Мы советуем отказаться от использования средств, в которых находятся данные вещества. Недавно эксперты нашей редакции провели анализ безсульфатных шампуней, где первое место заняли средства от фирмы Mulsan Сosmetic. Единственный производитель полностью натуральной косметики. Вся продукция производятся под строгим контролем качества и систем сертификации.Рекомендуем к посещению официальный интернет магазин mulsan.ru. Если сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать одного года хранения.
Классификация медикаментозных средств
Амоксициллин выписывают при заражении крови или иных инфекцияхЧтобы избавиться от Сепсиса используется ряд групп антибиотиков широкого спектра. При заражении крови назначать лекарственное средство должен медицинский специалист. Самостоятельный выбор антибиотика может не дать положительного эффекта, но и усугубить ситуацию. Не стоит рисковать и лечить заболевание, которое в 25% случаев заканчивается смертельным исходом, без помощи квалифицированного врача.
Часто при заражении крови используют Бензилпенициллин. Это медикаментозное средство первой линии. Имеются другие лекарственные средства на основе активного вещества пенициллина.
Существует 2 типа препаратов:
- Употребление лекарственного средства происходит либо энтеральным путем, либо парентеральным. Первые без труда живут в кислой среде желудка и не теряют свойств до того момента, пока не начинают действовать на очаг инфицирования.
- Антибиотики парентерального типа не могут выжить в кислой среде желудка и теряют в ней свойства. К таким относится Карбенициллин.
Среди антибиотиков из пенициллиновой группы популярностью пользуется Амоксициллин и похожий ему – Ампициллин. Их действие на микроорганизмы не отличается.
Каждый человек хотя бы раз видел Амоксициллин. Этот антибиотик является одним из самых известных препаратов широкого спектра действия. Этот лекарственный препарат можно найти в любом аптечном пункте, период его выведения из организма не короткий. Степень всасываемости активного вещества Амоксициллина не зависит от употребления пищи.
Это лекарственное средство используют для борьбы с патологиями дыхательной системы. Объясняется высокой концентрацией активного вещества в районе легких. Препарат Амоксициллин медицинские сотрудники назначают при заражении крови или иных инфекциях, которые затрагивают половую систему.
Если же говорить о пенициллиновых антибиотиках парентерального типа, то для них характерен обеззараживающий эффект на грамположительные микроорганизмы и на грамотрицательные. Известный представитель – Тикарциллин. Это лекарственное средство медицинские специалисты назначают при патологиях, которые не вырабатывают пенициллиназу. Данное лекарство увеличивает работоспособность иммунитета человека, имеет антисептический эффект. Использовать Тикарциллин можно после консультации с медицинским специалистом и строго по инструкции. В противном случае человек может навредить здоровью.
Комбинирование препаратов
Для эффективного лечения врачи применяют несколько препаратовНе всегда Сепсис лечится лекарственным препаратом. Иногда используют сочетание нескольких антибиотиков, что дает возможность добиться хорошего эффекта лечения и снизить риск осложнений. Лекарственные препараты имеют широкий спектр действия и обладают антибактериальным эффектом.
Популярная комбинация – Амоксициллин в сочетании с клавулановой кислотой. Эта кислота используется в сочетании с Тикарциллином, если речь идет о длительном периоде лечения патологии, ещё распространенный вариант – Амоксициллин в сочетании с Сульбактамом. Комбинированное использование двух антибиотиков дает возможность создать действенный курс лечения. Медицинский специалист дает рекомендации, какие лекарственные препараты лучше использовать.
Тетрациклиновая группа антибиотиков имеет ряд отличий, в сравнении с другими. Главное – принцип действия лекарственного средства. Активное вещество проникает внутрь бактерии, тем самым она разрушается. По этой причине антибиотики тетрациклинового типа очень эффективны против хламидиоза и похожих патологий.
Не смотря на то, что Тетрациклин был открыт давно, он еще популярен, учитывая его возможные побочные эффекты. Некоторые медицинские специалисты назначают антибиотики из тетрациклиновой группы нового поколения, но часть врачей советуют приобретать Тетрациклин.
Главные побочные эффекты лекарственного средства – меняется флора кишечника, после приема этого антибиотика появляется диарея. Существует современный аналог препарата – Доксициклин, его активное вещество эффективнее, он не оказывает большое влияние на флору кишечника.
Поколения антибиотиков
 Антибиотик первого поколения Левофлоксацин, назначают при сепсисе и воспалениях
Антибиотик первого поколения Левофлоксацин, назначают при сепсисе и воспаленияхПервое поколение представителей антибиотиков имеет название фторхинолоны. Сюда относятся такие лекарственные препараты, как: Норфлоксацин, Офлоксацин и другие. Эти медикаментозные препараты оказывают воздействие на грамотрицательные бактерии.
Один из известных представителей антибиотиков первого поколения – Левофлоксацин. Используется как при патологиях мочевой и половой системы, так и при Сепсисе и воспалениях. Прием лекарственного средства должен проходить под контролем лечащего врача, в большинстве случаев назначается 500 миллиграмм в 24 часа, длительность курса составляет 7 дней.
При тяжелом течении болезни Левофлоксацин вводят с помощью капельницы. Имеются несколько аналогичных препаратов, которые имеют такое же активное вещество, обладают тем же эффектом.
Ещё группа антибиотиков – Аминогликозиды. Славятся бактериальным эффектом, структура лекарственного препарата препятствует размножению вредных бактерий в организме человека. В настоящее время медицинскими специалистами разработано 4 поколения Аминогликозидов. Каждое имеет широкий спектр действия и оказывает влияние на грамположительные бактерии и на грамотрицательные.
Любое поколение имеет отличительные черты, которые помогают при борьбе с патологией.
- Первые представители этой группы – Стрептомицин. Антибактериальное средство выпускается в форме порошка, препятствует размножению микробов в организме.
- Третье поколение Аминогликозидов – Амикацин. Выпускает в виде порошка. Амикацин назначается медицинскими специалистами при заражении крови. Объясняется это тем, что лекарственный препарат противостоит бактериям и препятствует их размножению.
- Ещё одно поколение – Амфениколы. Сюда относится Левомицетин. Его используют при различных патологиях. Выпускаться может как в виде инъекции, так и в виде мази. Врачи назначают средство при гнойных воспаленных участках кожного покрова, поскольку они приводят к заражению крови.
Курс лечения определяет медицинский специалист. Ещё группа антибиотиков – Карбапенемы. Используются в случаях тяжелого течения болезни инфекционного характера, которое потенциально может привести к гибели пациента.
Лекарственные препараты из этой группы оказывают воздействия на все бактерии, которые могут проникнуть в организм. Представители группы широкого спектра действия вводятся только внутривенным путем.
Рекомендации при лечении Сепсиса
Лечение и дозировку антибиотиков назначается врачомНужно запомнить о заражении крови – это патология. Как было сказано, она заканчивается смертельным исходом в 1 из 4 случаев. Чтобы избежать осложнений, требуется при подозрениях на Сепсис обратиться за консультацией к медицинскому специалисту.
Важно! Чтобы давление всегда было 120/80 нужно добавлять в воду всего пару капель...>>>Читать далее...
Как лечат заражение крови
К сожалению, данное заболевание имеет высокий показатель смертности, поэтому с его лечением затягивать не стоит. Необходимо как можно скорее обратиться за медицинской помощью, ведь вовремя проведенная антибактериальная терапия с постепенным снижением температуры тела способна очистить организм от токсинов и обеспечить быстрое излечение от тяжелого недуга.
Оглавление:
Лечение сепсиса обязательно проводится в стационарных условиях, где у пациента берется анализ крови для установления возбудителя заболевания. После этого назначаются лекарственные средства, улучшающие работу сердца и мочегонные препараты.
У каждого второго больного сепсис перерастает в септический шок, нарушается кровообращение органов и тканей, затем наступает смерть. В этом случае помочь могут только врачи-реаниматологи. .
В очень тяжелых ситуациях больному производится переливание крови с введением специфической сыворотки. Местное лечение заключается в обработке раны антисептиками, после ее вскрытия и последующего удаления гнойного содержимого.
Профилактика заражения крови
Каждому известно, что заболевание заражения крови гораздо проще предупредить, чем лечить. Для этого необходимо уметь правильно оказывать себе и родным помощь при возникновении раны. Пораженную поверхность следует тщательно промыть фурацилином, предварительно ее очистив.
Сильно загрязненную рану можно очистить перекисью водорода. Стоит учесть, что введение раствора перекиси водорода в глубокие раны не приветствуется из-за риска попадания пузырьков воздуха в кровь. .
Далее нужно обработать рану каким-либо антисептиком. Это может быть зеленка, спиртовой раствор календулы, хлоргексидин. А затем целесообразно наложить тугую марлевую повязку. Стоит отметить, что при очень большой раневой поверхности не будет лишним сделать прививку от столбняка, так как эта болезнь представляет такую же опасность, как и заражение крови.
Источник: http://www.kakprosto.ru/kakkakie-simptomy-zarazheniya-krovi-
Лечение заражения крови
Лечение заражения крови должно быть этиологическим и патогенетическим. Местное лечение заражения крови воздействует на очаг, служащий источником сепсиса.
Общее лечение заражения крови действует на весь организм.
Задачи общего лечения заражения крови:
- Борьба с инфекцией и интоксикацией.
- Повышение иммунобиологических сил организма.
- Улучшение функций всех органов и систем.
- Симптоматическая терапия при обнаружении метастазов.
Задачи местного лечения:
- Быстрое обнаружение начального очага.
- Рациональное хирургическое вмешательство.
- Создание хорошего оттока из раны.
- Дезинфекция раны с использованием химико-биологических веществ – промывание, введение антибиотиков в рану.
- Иммобилизация раны.
- Физиопроцедуры.
- Раннее обнаружение метастатических образований.
При обнаружении метастазов производится немедленное хирургическое вмешательство и дренирование, введение химико-биологических препаратов.
- Курс антибиотиков с проверкой чувствительности к МКО.
- Берут кровь на анализ стерильности и чувствительности к МКО и антибиотикам.
- При поступлении пациенту назначаются антибиотики широкого спектра в больших дозах.
- Дезинтоксикационная терапия с большим количеством белковых препаратов, до 2-3 литров в сутки жидкости. Наблюдение за диурезом.
- Комплекс витаминов, 5% глюкоза, инсулин.
- Переливание крови плазмы, эритроцитарной массы.
- Для повышения иммунитета назначается аутогемотерапия.
- Высококалорийная полноценная диета.
- Обработка кожи камфорным спиртом 2 раза в день.
- Кормление в постели – больше сливочного масла и сметаны.
- АФК.
- При загрязнении постельного белья – туалет и смена белья.
Очень серьезный. Выздоровление наступает постепенно. В начале нормализуется температура, аппетит, белок крови, исчезает желтуха, нормализуется функция почек, анализы крови и мочи.
После заражения крови больные лечатся в поликлинике и санаториях.
- Полноценная ранняя первичная обработка ран.
- Своевременное хирургическое вмешательство при обнаружении гнойного очага.
- Широкое раскрытие гнойной раны.
- Правильное применение дренажей, создание хорошего оттока.
- Хорошее лечение больных с любой травмой.
Читайте ещё:
Заражение крови или сепсис — крайне тяжелое заболевание, которое может привести к летальному исходу
Симптомы ботулизма начинают проявляться уже через несколько часов после заражения.
Ботулизм является одним из наиболее опасных инфекционных заболеваний, часто ведущих к летальному исходу.
Источник: http://medclin.ru/infekcionnye-bolezni/lechenie-zarazheniya-krovi.html
Заражение крови
Заражение крови – это специфическое системное патогенетическое состояние организма человека, развивающееся как результат внедрения инфекционных агентов и последующего развития генерализационного инфекционного воспалительного ответа на фоне снижения работы иммунного аппарата.
Острое общее заражение крови дебютирует в момент распространения инфекционных агентов из первичного очага в общий кровоток, причем таким первичным очагом инфекции чаще всего выступает нагноительный очаг мягких тканей, суставов, внутренних структур и даже костей. Острое инфекционное заражение крови развивается практически всегда на фоне выраженного снижения иммунитета, имеющего место при несвоевременном обнаружении первичного воспалительного очага, результатом чего является массивное распространение токсических веществ в различные структуры человеческого организма вместе с током крови.
Следует учитывать, что существуют различные этиопатогенетические виды заражения крови, каждый из которых не является контагиозной инфекцией, то есть даже инфекционное заражение крови не способно передаваться от одного человека к другому. Максимальной тяжестью течения и крайне негативным влиянием на состояние здоровья пациента характеризуется гнойное общее заражение крови, развивающееся в результате поступления патогенных микроорганизмов из гнойного очага в поток крови. Практически все этиопатогенетические виды заражения крови в 90% случаев провоцируют летальный исход, поэтому говорить о достаточной эффективности лечебных мероприятий при данном патологическом состоянии не представляется возможным.
Главными этиологическими провокаторами развития заражения крови являются различного рода возбудители в виде простейших, грибов, вирусных частиц и, конечно же, бактерий. Патогенетические стадии заражения крови запускаются уже в момент попадания первой порции токсических веществ в общий кровоток.
Заражение крови в педиатрической практике относится к категории практически не излечимых патологических состояний из-за развития необратимых выраженных системных воспалительных реакций, поражающих все структуры детского организма.
Независимо от клинических и этиопатогенетических форм заражения крови, клиническая симптоматика характеризуется быстрым нарастанием интенсивности клинических проявлений и их полиморфизмом.
Заражение крови относится к категории крайне неблагоприятных в отношении прогнозов для выздоровления патологических состояний из-за высокого уровня летальности, обусловленного низкой эффективностью имеющихся методик лечения.Развитие такого тяжелого для организма человека состояния как заражение крови в большей степени обусловлено не концентрацией или патогенностью возбудителя, а снижением функции иммунного аппарата. У одного человека, иммунная система которого функционирует достаточно хорошо, возбудитель провоцирует развитие ограниченного воспалительного ответа, а у другого может являться провокатором развития заражения крови. Отдельную нозологическую форму составляет заражение крови после операции, а также в период длительного применения иммуносупрессивной терапии. Крайне тяжело в отношении влияния на состояние здоровья женщины протекает заражение крови после родов, а также в послеабортивном периоде, возникновение которого обусловлено попаданием инфекционных агентов на раневую поверхность миометрия.
Развитие данного патологического состояния происходит постепенно, поэтому указание патогенетической и клинической стадии заражения крови в диагнозе является обязательным для лечащего врача.
Причины заражения крови
Такое патологическое состояние как заражение крови у человека развивается на фоне массивной атаки инфекционных агентов и их токсинов, что в совокупности с неадекватной схемой лечения создает условия для молниеносной генерализации воспалительного процесса. Рассматривая вопрос этиологии и основных патогенетических механизмов развития заражения крови, следует отметить неоспоримую роль бактериальной кокковой флоры, синегнойной палочки, грибов, вирусов и простейших в его развитии. Патогенетические механизмы развития заражения крови имеют свое начало с момента попадания активного возбудителя в организм человека, после чего развивается активный или латентный воспалительный ответ, который на фоне повышенной индивидуальной реактивности организма является благоприятным фоном для усиления воспалительных реакций.
Конечно, существует определенная зависимость между концентрацией возбудителя и риском развития заражения крови, то есть чем больше бактерий или вирусов попадает через входные ворота в организм человека, тем больше шансов для развития заражения крови. И вместе с тем, в патогенезе развития заражения крови основная роль принадлежит дисбалансу в работе иммунного аппарата человека, в результате которой человек не способен оказывать сопротивление даже незначительной концентрации инфекционных агентов. Так, такие патологические и физиологические состояния как соматическое заболевание, эндокринные нарушения, онкопатология, изменение состава крови, хроническая витаминная недостаточность, психоэмоциональная нагрузка, оказывают ингибирующее действие на основные факторы иммунитета, что становится благоприятным фоном для развития заражения крови.
Развитие заражения крови протекает с некоторой последовательностью и стадийностью. Так, первичным патогенетическим звеном является распространение большой концентрации возбудителей из первичного воспалительного очага через кровеносные коллекторы и дальнейшее формирование вторичных септических метастазов, усиливающих процесс воспаления. Таким образом, патоморфологическим маркером заражения крови является обнаружение большого количества гнойников в различных структурах человеческого организма.
Полимикробное заражение крови встречается, как правило, в группе ВИЧ-инфицированных пациентов, страдающих выраженным снижением функции иммунного аппарата и быстрым размножением различного рода патологических микроорганизмов. У категории клинически здоровых лиц в качестве главного провокатора развития заражения крови выступает стафилококк, пневмококк и менингококк.
Симптомы и признаки заражения крови
Клиническое течение заражения крови сопровождается появлением полиморфной и вместе с тем малоспецифической клинической симптоматики, которая зачастую симулирует клиническую картину иных патологических состояний и заболеваний. Отсутствие патогномоничных клинических симптомов, которые помогли бы лечащему врачу на ранней стадии установить заражение крови, во многом обусловлена тем, что в лечебной практике врачами применяются довольно агрессивные и интенсивные антибактериальные препараты. Таким образом, на фоне мощной антибиотикотерапии развивается атипичная клиническая картина заражения крови, заключающаяся в малой выраженности или полном отсутствием пиретической реакции, как главного маркера воспалительной реакции.
При классическом течении заражение крови сопровождается развитием лихорадки гектического типа, приступ которой заканчивается профузным потоотделением, нарушением деятельности сердечно-сосудистой системы в виде скачкообразного пульса и артериального давления, ознобом, общим недомоганием, рвотой и поносом, а также выраженным диспепсическим синдромом, провоцирующим обезвоживание и стремительную утрату веса.
Объективными признаками заражения крови, которые выявляются лечащим врачом уже при первичном осмотре пациента, является снижение эластичности и тургора мягких тканей и кожи, которые приобретают землистую окраску, наличие множества распространенных очагов гнойной инфекции в виде флегмоны и абсцессов.
Педиатры отмечают, что заражение крови у детей уже на ранней стадии развития сопровождается развитием выраженных психомоторных нарушений с появлением грубых неврологических изменений и глубокого нарушения сознания вплоть до комы. Хроническое течение заражения крови отличатся развитием медленно-прогрессирующих полиорганных нарушений и появлением множества воспалительных очагов в различных внутренних органах.
Во многом появление каких-либо патогномоничных проявлений у пациента напрямую зависит от этиопатогенетического вида заражения крови. Так, заражение крови после операции проявляется в первую очередь местной реакцией в области послеоперационного шва в виде воспаления, после чего отмечается нарастание общеинтоксикационного синдрома.
Заражение крови после родов практически в 99% носит молниеносный характер из-за бурного нарастания интенсивности и полиморфности клинической симптоматики. В этой ситуации хорошим подспорьем для постановки диагноза «заражение крови» является тщательный сбор анамнестических данных. Молниеносное течение заражения крови всегда заканчивается летально из-за развития патогенетических механизмов инфекционно-токсического шока.
Диагностика заражения крови
Постановка клинического диагноза «заражение крови» хоть и затруднительна, но возможна, при условии адекватного оценивания имеющихся у пациента клинических проявлений, а также типичности ее отдельных симптомов. Обязательным этапом для верификации диагноза «заражение крови», а особенно определения его этиопатогенетической формы, является сбор анамнестических данных, предшествовавших развитию клинической симптоматики заболевания (период после операции, ранения, родоразрешения и тяжелого течения инфекционных заболеваний).
На основании анализа развернутой гемограммы пациента, у которого лечащий врач подозревает развитие заражения крови, в большинстве ситуаций определяется выраженный лейкоцитоз и явный палочкоядерный сдвиг формулы влево с одновременным критическим снижением тромбоцитарных кровяных клеток. Большое значение в определении тактики лечения пациентов с заражением крови имеет идентификация возбудителя, для чего в настоящее время успешно применяются различного рода бактериологические исследования крови, проводимые трехкратно не менее чем за час до приема антибактериального препарата.
Для оценки тяжести состояния пациента, у которого предварительно установлен диагноз «заражение крови» необходимо учитывать особенности индивидуального «системного воспалительного ответа», представляющего собой системную своеобразную реакцию организма на внедрение каких-либо активных инфекционных агентов. Отличительными признаками заражения крови в этой ситуации является развитие генерализации патологического воспалительного ответа и формирования множества ограниченных воспалительно-гнойных очагов.
Дополнительными инструментальными методиками, позволяющими визуализировать заражение крови, являются различные методики лучевой диагностики по типу стандартной рентгеноскопии, ультразвукового сканирования и компьютерной спиральной томографии. При локализации основных патоморфологических изменений заражения крови в костной ткани пациента главным инструментальным методом исследования является рентгенография, позволяющая визуализировать признаки остеомиелита (ограниченные или протяженные участки деструкции структуры костной ткани).
При развитии полиорганных нарушений, обусловленных развитием мощного воспалительного процесса, заражение крови достаточно эффективно диагностируется на УЗИ, а также на томографических сканограммах (внутрибрюшные и внутригрудные абсцессы, неограниченные инфильтраты).
Тяжелое течение заражения крови у пациента проявляется появлением признаков сердечно-сосудистой недостаточности, проявляющееся гипотензией и гипоперфузией. Характерные биохимические лабораторные маркеры заражения крови появляются на терминальной патогенетической стадии и выступают в роли признака полиорганной недостаточности.
Лечение заражения крови
При определении лечебной тактики ведения пациента, страдающего заражением крови, следует прежде всего учитывать особенности патогенетических механизмов развития данной патологии. Учитывая два основных механизма развития заражения крови в виде развития массивного интоксикационного синдрома и симптомокомплекса диссеминированного внутрисосудистого свертывания крови, лечебные мероприятия должны быть направлены на купирование именно этих звеньев патогенеза. Все пациенты, в отношении которых было заподозрено развитие заражения крови, подлежат незамедлительной госпитализации в реанимационное отделение инфекционного профиля. Признаками запоздалой медикаментозной коррекции заражения крови является развитие множественных кровоизлияний в надпочечники, гангрен конечностей, необратимых изменений внутренних органов.
Непосредственно после забора крови на биохимические и другие виды анализов, пациенту внутривенно необходимо ввести первую максимальную дозу антибактериального препарата. В случае появления минимальных признаков ДВС-синдрома в виде геморрагической сыпи, неспецифической миалгии и болезненности мышц, интерстициального отека легких на стандартных рентгенограммах органов грудной полости, медикаментозные виды коррекции являются неэффективными и следует незамедлительно начать процедуру плазмафереза. Для его проведения необходимо удалить из организма пациента около 1,5 л плазмы с последующим парентеральным введением 2/3 от данного объема свежезамороженной плазмы. Молниеносное тяжелое течение заражения крови является основанием для расширения объема вводимой свежезамороженной плазмы до 2 л и более.
Зачастую для получения быстрого эффекта купирования ДВС-синдрома при заражении крови в отношении пациента применяется сочетанная терапия плазмаферезом и Гепарином в максимальной дозеЕд/сут. Данный препарат при заражении крови предпочтительно вводить непрерывно внутривенно капельно особенно в первые сутки терапии.
В случае, когда заражение крови сопровождается развитием сердечно-сосудистой недостаточности у пациента в виде артериальной гипотензии целесообразно применять лекарственные препараты группы симпатомиметиков, а при отсутствии фармакологического эффекта терапию следует дополнить назначением внутривенного введения Гидрокортизона. Наличие у пациента, страдающего заражением крови, признаков артериальной гипотензии не считается противопоказанием для проведения плазмафереза, однако объемы удаляемой и вводимой плазмы следует несколько уменьшить.
При подборе препарата для проведения антибактериальной терапии при заражении крови следует в первую очередь основываться на предполагаемом типе возбудителя. В случае затруднительной ранней верификации возбудителя заражения крови следует в ранние сроки начинать проведение эмпирической медикаментозной антибактериальной терапии, подразумевающей назначение Гентамицина в суточной дозе 240 мг в сочетании с Цепорином в максимальной суточной дозе 4 г внутривенно. Достоверными признаками достаточной фармакологической эффективности антибактериальной терапии при заражении крови является улучшение субъективного самочувствия пациента, купирование гемодинамических нарушений, снижение пиретической реакции организма, исчезновение озноба, уменьшение элементов сыпи. Лабораторными критериями улучшения состояния является уменьшение абсолютного числа палочкоядерных клеток в гемограмме.
Последствия заражения крови
Генерализованное течение заражения крови зачастую провоцирует развитие осложнений, связанных с гемодинамическими и дыхательными нарушениями, обусловленными резким падением РаО2, а также повышением проницаемости аэрогематологического барьера. Как результат этих изменений при заражении крови в организме пациента происходит пропотевание жидкого компонента крови в альвеолы, понижение экскурсии легких и дальнейшее нарушение газообменной функции. При обнаружении на рентгенограмме пациента, страдающего заражением крови, нарастающих двусторонних затемнений легочной паренхимы, снижения податливости легочной паренхимы, а также лабораторных признаков гипоксемии следует подразумевать развитие респираторного дистресс-синдрома, который встречается в 50% всех случаев данной патологии. При обнаружении подъема ДЗЛА до уровня более 18 мм рт. ст. следует подозревать развитие гиперволемии и острой сердечной недостаточности, нежели респираторного дистресс-синдрома.
Еще одним вариантом осложненного течения заражения крови у человека является развитие септического шока, обусловленного резким падением ОПСС, а в большей степени перераспределением кровотока и снижением объема циркулирующей крови. Ведущим механизмом развития септического шока при заражении крови является повышение проницаемости сосудистой стенки на уровне капиллярного русла и выхода жидкого компонента крови в периваскулярное пространство. Усугубляющим фактором при септическом шоке является продолжающееся снижение объема циркулирующей крови из-за дегидратации организма, развивающегося при большинстве инфекционных заболеваний. В дебюте развития клинической картины заражения крови не отмечается нарушение сердечного выброса, а в некоторых ситуациях может наблюдаться даже его компенсаторное увеличение, что позволяет провести дифференциацию септического шока от кардиогенного, обструктивного и гиповолемического видов шока.
Развитие острой сердечно-сосудистой недостаточности при заражении крови наблюдается спустя одни сутки, о чем свидетельствует увеличение конечно-диастолического и конечно-систолического объемов, а также уменьшение фракции выброса. Вместе с тем, не наблюдается изменение сердечного выброса, даже несмотря на развивающуюся дисфункцию миокарда и артериальную гипотензию. Развитие летального исхода в этой ситуации обусловлено рефрактерным шоком и полиорганной недостаточностью, а не сердечной недостаточностью.
Признаками нарушения функции почек при заражении крови является обнаружение у пациента признаков олигурии, азотемии, протеинурии и цилиндрурии. Развитие почечной недостаточности при заражении крови связано с формированием повреждения почечной капиллярной сети и острого канальцевого некроза, обусловленного артериальной гипотонией. Кроме того, при заражении крови может наблюдаться развитие признаков гломерулонефрита, интерстициального нефрита, кортикального некроза почек. Ситуацией, усугубляющей течение почечной недостаточности при заражении крови является применение антибактериальных препаратов группы аминогликозидов при имеющейся артериальной гипотонии.
К последствиям заражения крови также можно отнести продолжительное нарушение свертывания крови, обусловленной тромбоцитопенией, которая наблюдается в 30% всех случаев данной патологии. При продолжительном течении заражения крови отмечается развитие тяжелых зачастую необратимых неврологических нарушений в виде полинейропатии. Для установления данных патологических изменений рекомендуется применение электрофизиологических исследований, полное исключение синдрома Гийена-Барре, а также различного рода метаболических нарушений и токсического повреждения нервной системы.
Профилактика заражения крови
После перенесенного заражения крови каждый пациент требует проведения длительной иммунореабилитации с целью предотвращения повторного развития заболевания, подразумевающее применение различного рода лекарственных средств экстраиммунной терапии (витаминно-минеральные комплексы, растительные иммунноактивные препараты и адаптогены). Кроме того, в качестве профилактических мероприятий после перенесенного заражения крови пациентам рекомендуется периодическое применение пролонгированных курсов мягких иммунокорректоров типа тимомиметиков, а также производных бактериальных муралдипептидов, препаратов группы антиоксидантов.
Для профилактики развития осложненных форм заражения крови продолжительность стационарного лечения в узкоспециализированном лечебном учреждении должна основываться на клиническом и лабораторном «выздоровлении» в сочетании с полной стерильностью посевов крови. Продолжительность листка нетрудоспособности после выписки пациента, перенесшего заражение крови, составляет в среднем два месяца, в течение которых он находится под динамическим наблюдением специалиста терапевтического профиля. В течение этого времени пациент обязан проводить термоментрию не менее трех раз в сутки, а посещение лечащего врача должно составлять один раз в две недели с проведением развернутого анализа крови и мочи.
Даже после полного выздоровления пациента и отсутствия жалоб с его стороны на протяжении трех лет после заражения крови следует содержать его на диспансерном учете с целью полного предотвращения развития хронизации патологического процесса и развития рецидива заражения крови.
В некоторых ситуациях с профилактической целью после прекращения стационарного лечения при заражении крови показано применение нескольких курсов приема антибактериальных препаратов продолжительностью две недели каждые два месяца.
Заражение крови – какой врач поможет ? При наличии или подозрении на развитие заражения крови следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, невролог.
Источник: http://vlanamed.com/zarazhenie-krovi/
Заражение крови
Как только замечены первые симптомы заражения крови у человека или есть подозрения, что могло явиться причиной, следует незамедлительно обратиться к врачу, чтобы получить грамотные рекомендации по лечению и избежать страшных последствий. Самолечение в подобных ситуациях может быть небезопасным и, вероятно, приведет лишь к усугублению проблемы. Быть внимательным к своему организму очень важно, особенно если вы не исключаете возможность заражения.
Что такое заражение крови
Многие болезни взрослых по тяжести перенесения не разнятся с теми же недугами у ребенка. Зачастую более молодой организм, наоборот, способен стойко бороться с проблемой. Заражение или сепсис крови представляет собой реакцию на попадание в кровоток микроорганизмов и инфекций. Вне зависимости от возраста пациента, такое состояние считается тяжелым и в запущенных случаях может привести к летальному исходу.
Согласно международной классификации заболеваний сепсис указывают сразу под двумя кодами – А40 и А41, что подразумевает под собой стрептококковую и иную септицемию. Наименование для бактериального заражения выбрано неслучайно, ведь возбудителями по большей части являются стрептококки. В иных случаях кровь может быть заражена такими микроорганизмами, как кишечная палочка, стафилококки и пневмококки.
Симптомы
Вследствие различий форм сепсиса крови каких-либо окончательных симптомов он не имеет. Протекание заражения может быть быстрым и, не дав больному опомниться, привести к плачевным последствиям. Нередко заболевание затягивается на 5-7 дней, в течение которых по характерным чертам можно выявить его наличие и обратиться к врачу. Симптомы заражения или сепсиса крови человека могут быть следующими:
- появление на губах герпеса;
- внезапное развитие гиперпигментации кожи или побледнение;
- появление гнойных воспалений на теле;
- проблемы с дыханием;
- нестабильное психоэмоциональное состояние, апатия;
- впадины на лице в области щек.
Первые признаки заражения крови
Молниеносное ухудшение здоровья с бессимптомным протеканием наблюдается лишь у ряда болезней, к которым сепсис крови может относиться. Если вы подозреваете возможное заражение, то прислушивайтесь к собственному организму – он даст вам понять, есть ли повод для беспокойства или нет. Как правило, существенные изменения при заражении происходят уже в первые дни. Признаки заражения могут быть следующими:
- повышение или снижение температуры, озноб;
- повышенная потливость;
- кишечные расстройства;
- покраснение кожных покровов, пятна на теле;
- потеря сознания.
Причины
Зная о возможной опасности, человек подсознательно пытается ее избежать. Когда речь идет о болезнях, есть смысл запомнить основные причины их возникновения. Уберечься от всего на свете невозможно, но оградить себя от вероятности заражения, вызванного инфекцией в крови, реально. Возбудителями являются различные микроорганизмы: стафилококки, стрептококки и другие. При попадании в кровь, особенно на фоне снижения иммунитета, они приводят к печальным последствиям. Среди причин заражения можно выделить следующее:
- врожденные или приобретенные дефекты иммунной системы;
- употребление наркотиков;
- несоблюдение правил гигиены в больницах и косметических салонах;
- проведение аборта ненадлежащим способом;
- попадание в кровь инфекции на фоне лучевой и иных терапий, способствующих угнетению иммунитета;
- осложнения при ранах, порезах и ожогах.
Как происходит заражение крови
Признаки сепсиса крови могут проявляться у совершенно здорового человека, но у пациентов со сниженным иммунитетом риск заболеть возрастает в разы. Являясь синдромом системного воспалительного ответа организма, заражение может быть получено следующим образом:
- Во время операции. При использовании нестерильных инструментов медики могут занести в кровь через открытые раны инфекцию, которая при слабом иммунитете будет размножаться.
- При лечении и удалении зубов. Микроорганизмы легко проникают через открытый канал в кровь при несоблюдении стерильности.
- При порезах. Полученный в быту или салоне, например, при обработке ногтей, порез является «воротами» для инфекции.
Заражение крови от зуба
Не многие люди вносят посещение стоматолога в список обязательных ежегодных дел. В этой связи возникают ситуации, когда помочь больному зубу не представляется возможным и удалить – единственный выход избавиться от болезненных ощущений. Одонтогенный сепсис крови – одно из возможных последствий такого решения. Заражение происходит в стыках между твердой частью зуба и десной. Из-за трудностей при диагностике, данное заболевание считается очень опасным, а лечить его приходится длительное время. Однако и после болезни иммунитет не вырабатывается, что грозит рецидивом.
Классификации заражений очень обширны и подразделяются на категории, в которых разное количество наименований. Две самые большие группы: криптогенный сепсис крови и вторичный. В первом случае входные ворота не определены, во втором же – можно выявить очаг инфекции. Далее обозначается способ, посредством которого произошел сепсис крови: через рану, вследствие операции или при разрыве родовых путей. Однако более важной является классификация по местонахождению очага заражения:
- одонтогенный – твердая часть зуба;
- кишечный – пищеварительная система;
- кожный – кожа;
- риногенный – носовые пазухи;
- уросепсис – органы мочеполовой системы;
- ротовой – полость рта;
- отогенный – уши;
- тонзиллогенный – миндалины;
- эндокардиальный – клапаны сердца.
Стадии сепсиса
Не допустить распространения инфекции и токсинов можно вовремя поняв, на каком этапе находится болезнь. От стадии протекания зависит принцип лечения заражения, его длительность и результаты. Их выделяют несколько:
- Начальный этап заражения. Происходит реакция организма на посевы микроорганизмов в крови. Меняется температура тела и цвет кожи, учащается сердцебиение.
- Молниеносная. Сопровождается резким ухудшением самочувствия. Такая острая стадия может привести к септикопиемии – образованию гнойников.
- Поздняя стадия заражения. Характеризуется нарушением работы жизненно важных органов и гипотензией.
- Септический шок. Кровоснабжение органов нарушается, что приводит к летальному исходу.
Как определить заражение крови
Чтобы выявить тот факт, что кровь пациента заражена, должно присутствовать не менее двух критериев, указывающих на это: гипотермия или гипертермия, тахикардия и пониженный уровень лейкоцитов. Кроме того, существует целый комплекс исследований, при помощи которого можно выявить заражение:
- анализ мочи (превышение в моче белка может стать подтверждением диагноза);
- комплексное исследование показателей внутрисосудистого свертывания крови;
- рентген или УЗИ для обнаружения гнойных поражений тела.
Лечение
Чтобы избавить человека от последствий проникновения и распространения в крови опасных бактерий при заражении, медики могут прибегать к радикальным оперативным методам по удалению некрозов или ограничиваться более консервативным лечением. Все зависит от стадии заболевания и состояния конкретного организма, поэтому самолечение здесь неприемлемо. Лечение сепсиса крови может включать в себя:
- противовоспалительную и антибактериальную терапии, убивающие микроорганизмы и повышающие сопротивляемость им;
- введение водно-солевых растворов внутривенно, для дезинтоксикации организма после заражения;
- переливание плазмы от донора в самых запущенных случаях.
Антибиотики
Инфекция в крови мешает человеку нормально существовать из-за дисфункции его внутренних органов. Антибиотики подавляют рост живых клеток, к которым опасные микроорганизмы тоже относятся. При заражении данный вариант на первых порах и начальных стадиях будет самым действенным. Принимать препарат можно только по рекомендации врача и в комплексе со вспомогательным веществом. Для лечения сепсиса крови используют:
- Гентамицин. Нарушает белковый синтез, оказывая воздействие через клеточную мембрану микроорганизмов. Минусом являются побочные действия, связанные с долгим приемом препарата.
- Ванкомицин. Замедляет биосинтез стенки бактериальных клеток, что сказывается на них губительно. Противопоказан при почечных заболеваниях.
- Амоксициллин. Относится к группе пенициллинов, работает за счет угнетающего воздействия на зараженные клетки. Данная группа очень аллергична.
Последствия
Страшные фото и видео, изображающие осложнения после сепсиса крови, поражают и пугают. Самым опасным последствием является септический шок, затрудняющий кровообращение во внутренних органах. Даже если до данного состояния болезнь не дошла, опасность для здоровья колоссальна, поскольку могут развиваться разные патологии:
- сердечная или почечная недостаточность;
- поражение тканей печени;
- значительное увеличение отдышки;
- нестабильность температуры и давления;
- появление пролежней;
- закупорка сосудов и некроз тканей;
- кровотечения.
Профилактика
Предугадать, что у здорового человека вдруг появится какое-либо заболевание, не представляется возможным. Один человек может быть совершенно нечувствителен к какому-либо вирусу в крови, другой же – заболевает мгновенно. Однако существуют профилактические меры, способные снизить риск заражения и оградить себя от тяжелых последствий:
- Укрепление иммунитета. Данный комплекс воздействий создаст барьер для заражения. Если ваш иммунитет ослаблен – обратитесь к врачу для подбора терапии.
- Соблюдение правил гигиены. Особенно данный пункт относится к введению инъекций, обработке открытых ран.
- Аккуратность. Снижение уровня травматизма не даст возможности бактериям проникнуть вовнутрь.
Видео
Информация представленная на сайте носит ознакомительный характер. Материалы сайта не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Источник: http://vrachmedik.ru/654-zarazhenie-krovi.html
Симптомы заражения крови по видам, прогноз лечения
Что это такое? Заражение крови – это состояние, при котором в кровь попадают патогенные микроорганизмы, быстро размножаясь и распространяясь по всему организму. В роли причинных агентов могут быть бактерии, вирусы и грибковая флора.
Однако не каждое попадание микроорганизма в кровь приводит к ее заражению — необходимо сочетание нескольких факторов:
- одновременное поступление большого количества возбудителей в кровь;
- недостаточность иммунных ресурсов в организме, которые способны остановить рост и размножение микроорганизмов.
Поэтому вероятность заражения крови наиболее высока в следующих случаях:
1. При наличии очага инфекции в организме, имеющем тесную связь с кровеносными или лимфатическим сосудом. Такая ситуация наблюдается при:
- пиелонефрите;
- стоматологических инфекциях;
- патологии ЛОР-органов и т.д.
2. При угнетении иммунной системы:
- ВИЧ-инфекция
- проводимое лечение цитостатиками или стероидами (эти препараты нейтрализуют антитела, снижают их выработку и подавляют активность цитотоксических клеток, т.е. они ингибируют и клеточное, и гуморальное звено иммунитета)
- удаление селезенки
- лимфогранулематоз и другие лейкозы (опухоли кроветворной системы)
- опухолевое поражение любого органа (онкологические заболевания всегда сочетаются с угнетенным состоянием иммунитета, которое рассматривается в качестве первопричины опухоли)
- длительная чрезмерная инсоляция (солнечные лучи способны губительно воздействовать на иммунные органы – тимус, костный мозг, лимфатические узлы).
3. При сочетании хронической инфекции и угнетенного состояния иммунитета (это наиболее тяжелый случай).
Характер течения заражения крови может быть от острого (молниеносного) до хронического. В последнем случае, при различных сопутствующих заболеваниях сопровождающихся иммунодефицитом, наблюдается обострение. Раннее начало приема антибиотиков приводит к полному излечению.
Это отражается и на характере течения заражения, который в настоящее время значительно изменился (уменьшилось количество молниеносных форм). Без лечения заражение крови всегда приводит к смертельному исходу.
Основные причины заражения крови
Пути заражения крови во всех случаях связаны с любой (даже малейшей) возможностью непосредственного контакта возбудителя с кровью, куда он сразу же попадает. Это могут быть:
- обширные нагноившиеся раны;
- фурункулы;
- послеоперационные раны.
В некоторых случаях причиной заражения крови может стать инфицирование тромба, попавшего в фильтр нижней полой вены или находящегося в аневризме аорты.
Аналогичным образом происходит заражение и при наличии внутрисосудистых катетеров. Особенно опасными они становятся, если устанавливаются на длительный срок. Поэтому оптимальным временем между сменой катетеров считается 72 часа. Риски венозных катетеров имеют двоякий механизм:
- Непосредственная возможность контакта крови и микроорганизмов, обитающих в окружающей среде;
- Возможность формирования и инфицирования тромба.
Также существует вероятность заражения при переливании крови. Поэтому заготовленный донорский материал тестируют в течение 6 месяцев. Это стадия окна для большинства инфекций, когда серологические исследования не могут выявить антитела к ним.
Риск существует и при проведении операций. Он особенно значителен при гинекологических вмешательствах, проводимых по экстренным показаниям. Внутрибольничный путь может реализоваться через перевязочный материал, руки персонала и инструменты.
Нередко источник бактериальной инвазии обнаружить не удается. Такое состояние называется криптогенным сепсисом.
Стать причиной заражения крови могут различные микроорганизмы:
- стафилококки;
- менингококки;
- пневмококки;
- синегнойная палочка;
- протей;
- кишечная палочка;
- вирус герпеса;
- грибы (Кандида, Аспергилус и другие).
Как правило, сепсис – это результат заражения крови каким-то одним видом микроорганизмов, который начинает бесконтрольно делиться, «прорывая» все защитные барьеры. Сочетание нескольких возбудителей или их смена в течение болезни является исключением, а не правилом.
Первые признаки и симптомы заражения крови
При заражении крови симптомы и проявления болезни зависят от вида причинного микроба и состояния иммунной системы. Клиническая симптоматика складывается из общих и специфических проявлений. Общими признаками являются:
- Значительный подъем температуры до 39-40° С;
- Озноб;
- Повышенная потливость, особенно в ночное время, приходящая на смену озноба;
- Слабость;
- Гепато- и спленомегалия (увеличение соответственно печени и селезенки);
- Сыпь, появляющаяся на кожных покровах и имеющая различные характеристики (точечные высыпания, пятна с неровными контурами и т.д.);
- Отсутствие аппетита, приводящее к значительному снижению веса вплоть до кахексии;
- Боль в мышцах и суставах (при отсутствии в них морфологических изменений);
- Падение давления до критических значений, которое может сопровождаться развитием септического шока с потерей сознания.
Появление первых симптомов заражения крови не всегда острое. Иногда может наблюдаться постепенное нарастание температуры и интоксикации. Однако за короткий промежуток времени состояние человека заметно утяжеляется – ему становится тяжело передвигаться, выполнять какую-либо работу, он полностью отказывается от еды и т.д.
Специфические проявления определяются видом причинного микроорганизма. В зависимости от данного факта заражение крови имеет следующие особенности.
Стафилококковый сепсис проявляется сильной мышечной болью и высокой температурой. На кожных покровах появляются единичные высыпания в виде пузырьков. Состояние больного с изначально крайне тяжелое, но сознание при этом сохраняется на должном уровне. Одновременно может присутствовать сухой кашель, который затем сопровождается выделением мокроты желтого цвета в большом количестве.
Менингококковый сепсис начинается очень бурно. Состояние больного очень тяжелое. В течение нескольких часов может развиться шок. Отличительные особенности этого заражения заключаются в быстром нарастании загруженности с потерей сознания, на коже появляются множественные кровоизлияния разнообразной формы.
Развитию септического шока способствует кровоизлияние в надпочечники, часто осложняющее менингококковую инфекцию.
Пневмококковое заражение крови характеризуется такими признаками: повышение температуры до очень высоких значений, появление выраженного озноба и слабости, адинамия (как физическая, так и психическая), интоксикация организма.
Для генерализованной пневмококковой инфекции потеря сознания и шок не характерны. Несмотря на крайне тяжелое состояние пациента, для этого вида заражения крови не свойственны боли в мышцах, сыпь, выраженные нарушения в работе органов.
В сравнении с менингококковым заражением, пневмококковое не характеризуется бурным течением. При этом клиническое улучшение на фоне проводимой терапии наступает значительно позже.
Данный факт объясняется особенностями менингококков, которые проявляют невосприимчивость ко многим антибактериальным препаратам. В большинстве случаев окончательный их выбор становится возможным только после получения результатов бактериологического исследования.
признаки заражения крови, фото
Грамотрицательный сепсис наиболее часто сопутствует иммунодефициту и вызывается инфекцией, развившейся вследствие послеоперационных осложнений (нагноения в брюшной полости или малом тазу при гинекологических операциях). Заражение крови после родов также очень часто связано с грамотрицательными микроорганизмами.
Клиническими отличиями этих микробов является повышенная склонность к некротическим кровоизлияниям в кожу. Они представляют собой единичные болезненные темно-красные высыпания, окруженные плотным валом, которые постепенно увеличиваются в размерах.
Для грамотрицательного заражения характерна невысокая температура тела (до 38° С). Поэтому пациенты зачастую поздно обращаются за медицинской помощью.
Исключением из типичного клинического течения является синегнойная форма, развивающаяся на фоне угнетения работы иммунной системы. Она протекает молниеносно, с вероятностью быстрого развития шока (через 2-3 часа после появления повышенной температуры).
Развитие герпетического заражения крови происходит всегда вследствие выраженного иммунодефицита, который наблюдается при лейкозах и лимфогранулематозе (вследствие уменьшения противовирусной активности организма), ВИЧ-инфекции в стадии СПИДа и после трансплантации.
Инфекционный генерализованный процесс начинается с появления высыпаний герпетических пузырьков на коже вдоль ребер. Затем наблюдается массивное распространение высыпаний на остальных участках кожных покровов, на слизистой трахеи и бронхов, полости рта и пищевода.
После вскрытия пузырьков может вторично присоединиться стафилококковая инфекция, приводящая к нагноению.
Лечение заражения крови
Особенностью инфекционного заболевания является массивность микробного обсеменения крови в сочетании с тяжелыми нарушениями свертывающей активности (ДВС-синдром). Поэтому лечение заражения крови направлено на устранение этих двух патогенетических факторов.
Больных с установленным диагнозом (или только при подозрении на него) всегда госпитализируют в отделение реанимации или палату интенсивной терапии.
Основное направление лечения – антибактериальное. Для этого подбирается препарат, который соответствует чувствительности возбудителя.
При невозможности по клиническим признакам установить наиболее вероятный причинный микроорганизм, терапия назначается эмпирически. Препаратами выбора в этом случае являются гентамицин+цефалоридин или цефазолин.
Лечение считается адекватным, если наблюдается клиническое улучшение:
- Уменьшение слабости.
- Исчезновение озноба.
- Отсутствие появления новых высыпания на коже.
- Тенденция к снижению температуры (но она может оставаться повышенной в течение нескольких дней)
- В анализе крови происходит уменьшение процента палочкоядерных нейтрофилов (молодых незрелых форм, свидетельствующих о повышенной нагрузке на иммунитет, с которой они справится не могут).
В случаях, когда в течение суток после начала лечения улучшений не наступает — группу антибиотиков следует заменить. Предпочтение отдается более сильным средствам на класс выше по активности.
Наличие иммунодефицита осложняет лечение заражения крови, так как не все антибиотики оказываются эффективными. Таким пациентам назначается терапия гамма-глобулинами (эндобулин). Эти вещества непосредственно уничтожают патогенные микроорганизмы.
Для терапии ДВС-синдрома назначают: гепарин, плазмоферез, переливание свежезамороженной плазмы. Однако выбор конкретного препарата зависит от стадии синдрома. Так, в фазе гиперкоагуляции гепарин и его аналоги показаны, а в фазе гипокоагуляции – категорически противопоказаны. Плазмаферез как метод очищения крови от бактериальных токсинов показан на любой стадии коагуляционных нарушений.
Последствия
Отсутствие своевременного лечения заражения крови всегда приводит к развитию множественных повреждений во всем организме, которые являются несовместимыми с жизнью.
При высокой чувствительности причинных микроорганизмов к лечению и удовлетворительном клиническом улучшении антибактериальную терапию продолжают 2-3 недели. Если процесс затягивается, и развиваются осложнения, тогда лечение проводится несколько месяцев.
Поздно начатая терапия угрожает развитием гангрены конечностей (омертвение их тканей), необратимыми изменениями внутренних органов и кровоизлияния в надпочечники. Эти осложнения являются смертельно опасными.
Через 2-4 недели от начала заболевания могут появиться:
- боли в суставах;
- лабораторные признаки гломерулонефрита;
- шумы в сердце;
- нарушения сердечного ритма;
- изменения на ЭКГ.
Ответы на частые вопросы о заражении крови
Как проявляется ВИЧ крови после заражения?
При тяжелых формах иммунодефицита, к которым относится стадия СПИДа при ВИЧ инфекции, заражение крови могут вызывать условно-патогенные микроорганизмы. В норме они постоянно живут на коже и слизистых, но не вредят здоровому организму.
При иммунодефицитах они становятся причиной тяжелых инфекционных процессов. Еще одна особенность ВИЧ инфекции – это полимикробное заражение, возникновение которого связано сразу с несколькими видами инфекционных агентов — такое состояние характеризуется крайне тяжелым течением.
Через какое время появляется заражение крови?
Размножение патогенных микроорганизмов (соответствует инкубационному периоду, при котором отсутствуют клинические проявления) может длиться от нескольких часов до несколько дней.
После появления первых симптомов, заражение крови может протекать с разной скоростью. Различают следующие варианты:
- молниеносный – развитие шока в течение 1-2 дней с летальным исходом;
- острый – продолжается 3-4 недели;
- подострый – 3-4 месяца;
- рецидивирующий (характерны периоды обострения и ремиссии) – 4-6 месяцев;
- хрониосепсис – 12 и более месяцев.
Подробности проявления разных форм и скорости течения описаны выше.
- Автор: Администратор
- Распечатать
Симптомы и лечение
Информация предоставлена в информационно-справочных целях, ставить диагноз и назначать лечение должен профессиональный врач. Не занимайтесь самолечением. | Пользовательское соглашение | Контакты | Реклама | © 2018 Мед.Консультант — Здоровье On-Line
Источник: http://medknsltant.com/simptomy-zarazheniya-krovi/
 Диагностическая лаборатория в Уфе
Диагностическая лаборатория в Уфе